ລະບອບການປິ່ນປົວພະຍາດເບົາຫວານທີ່ມີອິນຊູລິນ
(ໂຣກເບົາຫວານປະເພດ 1)
ໂຣກເບົາຫວານປະເພດ 1 ມັກຈະພັດທະນາໃນໄວ ໜຸ່ມ ອາຍຸ 18-29 ປີ.
ຕໍ່ກັບຄວາມເປັນມາຂອງການເຕີບໃຫຍ່, ເຂົ້າສູ່ຊີວິດທີ່ເປັນເອກະລາດ, ບຸກຄົນໃດ ໜຶ່ງ ປະສົບກັບຄວາມກົດດັນຢ່າງບໍ່ຢຸດຢັ້ງ, ນິໄສທີ່ບໍ່ດີແມ່ນໄດ້ມາແລະຮາກຖານ.
ຍ້ອນປັດໃຈເຊື້ອພະຍາດ (ເຊື້ອພະຍາດ) ບາງຢ່າງ- ການຕິດເຊື້ອໄວຣັດ, ການດື່ມເຫຼົ້າເລື້ອຍໆ, ການສູບຢາ, ຄວາມເຄັ່ງຄຽດ, ອາຫານທີ່ສະດວກສະບາຍ, ເປັນໂຣກຕິດຕໍ່ທາງເພດ ສຳ ພັນກັບໂລກອ້ວນ, ພະຍາດ pancreatic - ພະຍາດ autoimmune ພັດທະນາ.
ໂດຍເນື້ອແທ້ແລ້ວຂອງມັນແມ່ນຢູ່ໃນຄວາມຈິງທີ່ວ່າລະບົບພູມຕ້ານທານຂອງຮ່າງກາຍເລີ່ມຕົ້ນຕໍ່ສູ້ກັບຕົວມັນເອງ, ແລະໃນກໍລະນີຂອງໂລກເບົາຫວານ, ຈຸລັງທົດລອງຂອງຕັບ (islets ຂອງ Langerhans) ທີ່ຜະລິດ insulin ແມ່ນຖືກໂຈມຕີ. ມີຊ່ວງເວລາທີ່ການປະຕິບັດເສັ້ນເລືອດໃນກະດູກສັນຫຼັງຢຸດການຜະລິດຮໍໂມນທີ່ ຈຳ ເປັນເອງຫລືຜະລິດມັນໃນປະລິມານທີ່ບໍ່ພຽງພໍ.
ຮູບພາບເຕັມຂອງເຫດຜົນ ສຳ ລັບພຶດຕິ ກຳ ຂອງລະບົບພູມຕ້ານທານນີ້ແມ່ນບໍ່ຊັດເຈນ ສຳ ລັບນັກວິທະຍາສາດ. ພວກເຂົາເຊື່ອວ່າທັງໄວຣັດແລະປັດໃຈພັນທຸ ກຳ ມີອິດທິພົນຕໍ່ການພັດທະນາຂອງພະຍາດ. ໃນປະເທດຣັດເຊຍ, ປະມານ 8% ຂອງຄົນເຈັບທັງ ໝົດ ເປັນໂລກເບົາຫວານຊະນິດ l. ໂຣກເບົາຫວານປະເພດ L ມັກຈະເປັນພະຍາດຂອງຄົນ ໜຸ່ມ ສາວ, ເພາະວ່າໃນກໍລະນີຫຼາຍທີ່ສຸດມັນພັດທະນາໃນໄວ ໜຸ່ມ ແລະໄວ ໜຸ່ມ.ເຖິງຢ່າງໃດກໍ່ຕາມ, ພະຍາດຊະນິດນີ້ຍັງສາມາດພັດທະນາໃນຜູ້ໃຫຍ່. ຈຸລັງທົດລອງ Pancreatic ເລີ່ມ ທຳ ລາຍຫລາຍປີກ່ອນອາການຕົ້ນຕໍຈະປາກົດ. ໃນເວລາດຽວກັນ, ສຸຂະພາບຂອງຄົນເຮົາຍັງຢູ່ໃນລະດັບປົກກະຕິ.
ການເລີ່ມຕົ້ນຂອງພະຍາດມັກຈະເປັນອາການສ້ວຍແຫຼມ, ແລະບຸກຄົນທີ່ຕົນເອງສາມາດບອກໄດ້ເຖິງວັນເວລາຂອງການເລີ່ມຕົ້ນຂອງອາການ ທຳ ອິດ: ຄວາມຫິວນ້ ຳ ຢູ່ເລື້ອຍໆ, ການຖ່າຍເບົາເລື້ອຍໆ, ຄວາມຫິວໂຫຍທີ່ບໍ່ເປັນປະໂຫຍດແລະເຖິງວ່າຈະມີການກິນເຂົ້າເລື້ອຍໆ, ການສູນເສຍນ້ ຳ ໜັກ, ຄວາມເມື່ອຍລ້າແລະຄວາມບົກຜ່ອງດ້ານສາຍຕາ.
ສິ່ງນີ້ສາມາດອະທິບາຍໄດ້ດັ່ງຕໍ່ໄປນີ້. ຈຸລັງທົດລອງທີ່ຖືກ ທຳ ລາຍແມ່ນບໍ່ສາມາດຜະລິດອິນຊູລິນພຽງພໍ, ຜົນກະທົບຕົ້ນຕໍແມ່ນການຫຼຸດຜ່ອນຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ. ດ້ວຍເຫດນັ້ນ, ຮ່າງກາຍເລີ່ມຕົ້ນສະສົມທາດນ້ ຳ ຕານ.
ກູໂກ- ແຫຼ່ງພະລັງງານ ສຳ ລັບຮ່າງກາຍ, ແນວໃດກໍ່ຕາມເພື່ອໃຫ້ມັນເຂົ້າໄປໃນຫ້ອງ (ໂດຍການປຽບທຽບ: ອາຍແກັສແມ່ນມີຄວາມ ຈຳ ເປັນ ສຳ ລັບເຄື່ອງຈັກເຮັດວຽກ), ມັນ ຈຳ ເປັນຕ້ອງມີຕົວ ນຳ -ອິນຊູລິນ
ຖ້າບໍ່ມີອິນຊູລິນ, ຫຼັງຈາກນັ້ນຈຸລັງຂອງຮ່າງກາຍເລີ່ມອຶດຫິວ (ເພາະສະນັ້ນຄວາມເມື່ອຍລ້າ), ແລະທາດນ້ ຳ ຕານຈາກພາຍນອກພ້ອມດ້ວຍອາຫານທີ່ສະສົມຢູ່ໃນເລືອດ. ໃນເວລາດຽວກັນ, ຈຸລັງ“ ຫິວໂຫຍ” ເຮັດໃຫ້ສະ ໝອງ ມີສັນຍານກ່ຽວກັບການຂາດ glucose, ແລະຕັບຈະເຂົ້າສູ່ການປະຕິບັດ, ເຊິ່ງຈາກຮ້ານ glycogen ຂອງຕົນເອງປ່ອຍສ່ວນ ໜຶ່ງ ຂອງ glucose ເຂົ້າໃນເລືອດ. ການດິ້ນຮົນກັບທາດນ້ ຳ ຕານທີ່ຫຼາຍເກີນໄປ, ຮ່າງກາຍຈະເລີ່ມຕົ້ນທີ່ຈະເອົາມັນອອກໂດຍຜ່ານ ໝາກ ໄຂ່ຫຼັງ. ເພາະສະນັ້ນການຖ່າຍເບົາເລື້ອຍໆ. ຮ່າງກາຍສ້າງການສູນເສຍນໍ້າດ້ວຍການຫິວນໍ້າເລື້ອຍໆ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ເມື່ອເວລາຜ່ານໄປ, ໝາກ ໄຂ່ຫຼັງຢຸດເຊົາຮັບມືກັບ ໜ້າ ທີ່, ສະນັ້ນມີອາການຂາດນ້ ຳ, ຮາກ, ເຈັບທ້ອງ, ເປັນພະຍາດການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ພິການ. ຄັງ ສຳ ຮອງ Glycogen ໃນຕັບມີ ຈຳ ກັດ, ສະນັ້ນ, ເມື່ອພວກເຂົາມາຮອດທີ່ສຸດ, ຮ່າງກາຍຈະເລີ່ມຕົ້ນປຸງແຕ່ງຈຸລັງໄຂມັນເອງເພື່ອຜະລິດພະລັງງານ. ນີ້ອະທິບາຍການສູນເສຍນ້ ຳ ໜັກ. ແຕ່ການຫັນເປັນຈຸລັງໄຂມັນເພື່ອປ່ອຍພະລັງງານແມ່ນເກີດຂື້ນຊ້າກວ່າ glucose, ແລະປະກອບດ້ວຍລັກສະນະຂອງ "ສິ່ງເສດເຫຼືອ" ທີ່ບໍ່ຕ້ອງການ.
ຮ່າງກາຍຂອງ Ketone (i.e. acetone) ເລີ່ມຕົ້ນທີ່ຈະສະສົມຢູ່ໃນເລືອດ, ເນື້ອໃນທີ່ເພີ່ມຂື້ນຂອງມັນຈະມີເງື່ອນໄຂອັນຕະລາຍຕໍ່ຮ່າງກາຍ - ຈາກ ketoacidosisແລະການເປັນພິດຂອງ acetone (acetone ລະລາຍເນື້ອເຍື່ອໄຂມັນຂອງຈຸລັງ, ປ້ອງກັນການແຊກຊືມຂອງ glucose ພາຍໃນ, ແລະສະກັດກັ້ນການເຄື່ອນໄຫວຂອງລະບົບປະສາດສ່ວນກາງ) ຢ່າງກະທັນຫັນ.
ມັນເປັນທີ່ຊັດເຈນເພາະວ່າມີເນື້ອໃນເພີ່ມຂື້ນຂອງອົງການຈັດຕັ້ງ ketone ໃນນໍ້າຍ່ຽວວ່າການບົ່ງມະຕິພະຍາດເບົາຫວານປະເພດ 1 ແມ່ນເກີດຂື້ນ, ເນື່ອງຈາກວ່າໂຣກມະເລັງຢູ່ໃນລັດ ketoacidosis ເຮັດໃຫ້ຄົນເຈັບໄປຫາທ່ານ ໝໍ. ນອກຈາກນັ້ນ, ສ່ວນຫຼາຍແລ້ວຄົນອື່ນສາມາດຮູ້ສຶກເຖິງການຫາຍໃຈຂອງ "ຄົນຊືມເສົ້າ" ຂອງຄົນເຈັບ.
ເນື່ອງຈາກວ່າການ ທຳ ລາຍຈຸລັງ pancreatic ຄ່ອຍໆຄ່ອຍໆ, ການວິນິດໄສຕົ້ນແລະຖືກຕ້ອງສາມາດເຮັດໄດ້ເຖິງແມ່ນວ່າຍັງບໍ່ທັນມີອາການຂອງພະຍາດເບົາຫວານ. ນີ້ຈະຢຸດການ ທຳ ລາຍແລະປະຫຍັດມະຫາສານຂອງຈຸລັງເບຕ້າທີ່ຍັງບໍ່ທັນຖືກ ທຳ ລາຍເທື່ອ.
ມີ 6 ຂັ້ນຕອນຂອງການພັດທະນາໂຣກເບົາຫວານປະເພດ 1:
1. ພະຍາດເບົາຫວານທາງພັນທຸ ກຳ ກັບພະຍາດເບົາຫວານຊະນິດ 1. ໃນຂັ້ນຕອນນີ້, ຜົນໄດ້ຮັບທີ່ ໜ້າ ເຊື່ອຖືສາມາດໄດ້ຮັບໂດຍຜ່ານການສຶກສາກ່ຽວກັບເຄື່ອງ ໝາຍ ທາງພັນທຸ ກຳ ຂອງພະຍາດ. ການປະກົດຕົວຂອງ HLA antigens ໃນມະນຸດເພີ່ມຄວາມສ່ຽງຕໍ່ການເປັນໂລກເບົາຫວານປະເພດ 1.
2. ຈຸດເລີ່ມຕົ້ນ. ຈຸລັງ Beta ໄດ້ຮັບຜົນກະທົບຈາກປັດໃຈເຊື້ອພະຍາດຕ່າງໆ (ຄວາມກົດດັນ, ໄວຣັດ, ການຕິດເຊື້ອທາງພັນທຸ ກຳ ແລະອື່ນໆ), ແລະລະບົບພູມຕ້ານທານເລີ່ມສ້າງພູມຕ້ານທານ. ຄວາມລັບຂອງ insulin ທີ່ກະທົບກະເທືອນຍັງບໍ່ທັນເກີດຂື້ນ, ແຕ່ວ່າການມີພູມຕ້ານທານສາມາດຖືກ ກຳ ນົດໂດຍໃຊ້ການທົດສອບພູມຕ້ານທານ.
3. ຂັ້ນຕອນຂອງການເປັນໂລກເບົາຫວານ.ການ ທຳ ລາຍຂອງຈຸລັງທົດລອງທີ່ເຮັດດ້ວຍ pancreatic ໂດຍ autoantibodies ຂອງລະບົບພູມຕ້ານທານເລີ່ມຕົ້ນ. ອາການຕ່າງໆແມ່ນບໍ່ມີ, ແຕ່ການສັງເຄາະທີ່ບົກຜ່ອງແລະຄວາມລັບຂອງອິນຊູລິນສາມາດກວດພົບໄດ້ແລ້ວໂດຍໃຊ້ການທົດສອບຄວາມທົນທານຕໍ່ນ້ ຳ ຕານ. ໃນກໍລະນີຫຼາຍທີ່ສຸດ, ການຕໍ່ຕ້ານກັບຈຸລັງທົດລອງຂອງກະຕັບ, ພູມຕ້ານທານກັບອິນຊູລິນ, ຫຼືການປະກົດຕົວຂອງພູມຕ້ານທານທັງສອງຊະນິດພ້ອມກັນຖືກກວດພົບ.
4. ຄວາມລັບຂອງ insulin ຫຼຸດລົງ.ການທົດສອບຄວາມຕຶງຄຽດສາມາດເປີດເຜີຍການລະເມີດຄວາມທົນທານເຖິງນ້ ຳ ຕານ(NTG) ແລະຄວາມຜິດປົກກະຕິຂອງ plasma glucose glucose(NGPN).
5. ນ້ ຳ ເຜິ້ງ.ໃນຂັ້ນຕອນນີ້, ຮູບພາບທາງຄລີນິກຂອງພະຍາດເບົາຫວານແມ່ນຖືກ ນຳ ສະ ເໜີ ດ້ວຍອາການທັງ ໝົດ ນີ້. ການ ທຳ ລາຍຂອງຈຸລັງເບຕ້າຂອງກະຕຸນມາຮອດ 90%. ຄວາມລັບຂອງ Insulin ແມ່ນຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ.
6. ທຳ ລາຍຫ້ອງທົດລອງທີ່ສົມບູນ. Insulin ບໍ່ໄດ້ຖືກຜະລິດ.
ມັນເປັນໄປໄດ້ທີ່ຈະ ກຳ ນົດອິດສະຫຼະໃນການເປັນໂຣກເບົາຫວານຊະນິດ 1 ເທົ່ານັ້ນໃນເວລາທີ່ມີອາການທັງ ໝົດ. ມັນເກີດຂື້ນໃນເວລາດຽວກັນ, ສະນັ້ນມັນຈະງ່າຍທີ່ຈະເຮັດ. ການມີພຽງແຕ່ອາການດຽວຫຼືການປະສົມປະສານ 3-4 ຕົວຢ່າງເຊັ່ນ: ຄວາມອ້ວນ, ຫິວນໍ້າ, ເຈັບຫົວແລະອາການຄັນ, ບໍ່ໄດ້ ໝາຍ ຄວາມວ່າເປັນໂລກເບົາຫວານ, ເຖິງວ່າແນ່ນອນມັນສະແດງເຖິງອາການອື່ນໆອີກ.
ເພື່ອກວດຫາໂຣກເບົາຫວານ,ຕ້ອງມີການກວດຫ້ອງທົດລອງນ້ ຳ ຕານໃນເລືອດແລະປັດສະວະ,ເຊິ່ງສາມາດປະຕິບັດໄດ້ທັງຢູ່ເຮືອນແລະໃນຄລີນິກ. ນີ້ແມ່ນວິທີການຕົ້ນຕໍ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ມັນຄວນຈະຈື່ໄວ້ວ່າການເພີ່ມຂື້ນຂອງນໍ້າຕານໃນເລືອດໃນຕົວມັນເອງບໍ່ໄດ້ຫມາຍຄວາມວ່າມີພະຍາດເບົາຫວານ. ມັນສາມາດເກີດມາຈາກເຫດຜົນອື່ນໆ.
ທາງດ້ານຈິດຕະວິທະຍາ, ບໍ່ແມ່ນທຸກຄົນພ້ອມທີ່ຈະຍອມຮັບວ່າມີໂຣກເບົາຫວານ, ແລະຄົນເຮົາມັກຈະຖືກດຶງດູດໃຫ້ເປັນຄົນສຸດທ້າຍ.ແລະເຖິງຢ່າງໃດກໍ່ຕາມ, ເມື່ອກວດພົບອາການທີ່ ໜ້າ ເສົ້າໃຈທີ່ສຸດ - "ຍ່ຽວຫວານ", ມັນດີກວ່າທີ່ຈະໄປໂຮງ ໝໍ. ເຖິງແມ່ນວ່າກ່ອນທີ່ຈະມີການກວດຫ້ອງທົດລອງ, ແພດອັງກິດແລະແພດ ໝໍ ອິນເດຍແລະຕາເວັນອອກບູຮານໄດ້ສັງເກດເຫັນວ່າປັດສະວະຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານໄດ້ດຶງດູດແມງໄມ້, ແລະເອີ້ນວ່າພະຍາດເບົາຫວານເປັນພະຍາດຍ່ຽວຫວານ.
ປະຈຸບັນ, ອຸປະກອນການແພດຢ່າງຫຼວງຫຼາຍ ກຳ ລັງຜະລິດເພື່ອແນໃສ່ຄວບຄຸມເອກະລາດໂດຍຜູ້ທີ່ມີລະດັບນ້ ຳ ຕານໃນເລືອດ - ແມັດກ້ອນໃນເລືອດແລະແຖບທົດສອບກັບພວກເຂົາ.
ແຖບທົດສອບສຳ ລັບການຄວບຄຸມສາຍຕາແມ່ນຂາຍໃນຮ້ານຂາຍຢາ, ງ່າຍຕໍ່ການໃຊ້ແລະເຂົ້າເຖິງໄດ້ງ່າຍ ສຳ ລັບທຸກໆຄົນ.ເມື່ອຊື້ແຖບທົດສອບ, ໃຫ້ແນ່ໃຈວ່າຈະເອົາໃຈໃສ່ກັບວັນ ໝົດ ອາຍຸແລະອ່ານ ຄຳ ແນະ ນຳ.ກ່ອນທີ່ຈະໃຊ້ການທົດສອບ, ທ່ານຕ້ອງລ້າງມືຂອງທ່ານໃຫ້ສະອາດແລະເຊັດໃຫ້ແຫ້ງ. ເຊັດຜິວດ້ວຍເຫຼົ້າບໍ່ ຈຳ ເປັນ.
ມັນກໍ່ດີກວ່າທີ່ຈະໃຊ້ເຂັມທີ່ຖືກຖິ້ມດ້ວຍສ່ວນຕັດທີ່ເປັນຮູບຊົງຮອບຫລືໃຊ້ກະເປົາພິເສດ, ເຊິ່ງຕິດກັບການທົດສອບຫຼາຍໆຄັ້ງ. ຫຼັງຈາກນັ້ນບາດແຜຈະຫາຍດີໄວແລະບໍ່ມີອາການເຈັບ. ມັນບໍ່ດີທີ່ສຸດທີ່ຈະເຈາະ ໝອນ, ເພາະວ່ານີ້ແມ່ນ ໜ້າ ດິນຂອງນິ້ວມືແລະການ ສຳ ພັດຄົງທີ່ບໍ່ໄດ້ເຮັດໃຫ້ການຮັກສາບາດແຜຢ່າງໄວວາ, ແລະບໍລິເວນໃກ້ກັບເລັບ. ກ່ອນທີ່ຈະສັກ, ມັນດີກວ່າທີ່ຈະນວດນິ້ວມືຂອງທ່ານ. ຫຼັງຈາກນັ້ນເອົາເສັ້ນທົດສອບແລະປ່ອຍເລືອດທີ່ໃຄ່ບວມຢູ່ເທິງນັ້ນ. ມັນເປັນມູນຄ່າທີ່ຈະເອົາໃຈໃສ່ວ່າທ່ານບໍ່ຄວນຂຸດເລືອດຫລືທາສີໃນເສັ້ນດ່າງ. ທ່ານ ຈຳ ເປັນຕ້ອງລໍຖ້າຈົນກ່ວາການຢອດຢາພຽງພໍຈະໃຄ່ບວມເພື່ອຈັບທັງສອງສ່ວນຂອງສະ ໜາມ ທົດສອບ. ເພື່ອເຮັດສິ່ງນີ້, ທ່ານຕ້ອງການໂມງດ້ວຍມືທີສອງ. ຫຼັງຈາກເວລາທີ່ໄດ້ລະບຸໄວ້ໃນ ຄຳ ແນະ ນຳ, ໃຫ້ເຊັດເລືອດອອກຈາກແຖບທົດສອບດ້ວຍເສັ້ນຝ້າຍ. ໃນແສງສະຫວ່າງທີ່ດີ, ສົມທຽບສີທີ່ປ່ຽນແປງຂອງແຖບທົດສອບກັບຂະ ໜາດ ທີ່ມັກພົບໃນກ່ອງທົດສອບ.
ວິທີການເບິ່ງເຫັນແບບນີ້ ສຳ ລັບການ ກຳ ນົດລະດັບນ້ ຳ ຕານໃນເລືອດອາດເບິ່ງຄືວ່າບໍ່ຖືກຕ້ອງກັບຫຼາຍໆຄົນ, ແຕ່ຂໍ້ມູນແມ່ນມີຄວາມ ໜ້າ ເຊື່ອຖືແລະຄົບຖ້ວນສົມບູນໃນການ ກຳ ນົດຢ່າງຖືກຕ້ອງວ່ານ້ ຳ ຕານສູງຂື້ນຫຼືສ້າງປະລິມານອິນຊູລິນທີ່ຕ້ອງການໃຫ້ຄົນເຈັບ.
ປະໂຫຍດຂອງການທົດສອບໃນໄລຍະ glucometer ແມ່ນລາຄາຖືກຂອງພວກເຂົາ.ເຖິງຢ່າງໃດກໍ່ຕາມເສັ້ນໃຍແກ້ວມີຂໍ້ດີຫຼາຍຢ່າງເມື່ອທຽບກັບເສັ້ນທົດສອບ.ພວກເຂົາແມ່ນກະເປົາ, ເບົາ. ຜົນໄດ້ຮັບຈະປາກົດຂື້ນໄວ (ຈາກ 5 s ເຖິງ 2 ນາທີ). ການຫຼຸດລົງຂອງເລືອດອາດຈະມີຂະຫນາດນ້ອຍ. ມັນບໍ່ມີຄວາມ ຈຳ ເປັນທີ່ຈະລົບລ້າງເລືອດອອກຈາກເສັ້ນດ່າງ. ນອກຈາກນັ້ນ, ເສັ້ນຜ່າສູນກາງມັກຈະມີຄວາມຊົງ ຈຳ ທາງອີເລັກໂທຣນິກເຊິ່ງຜົນຂອງການວັດແທກທີ່ຜ່ານມາແມ່ນຖືກປ້ອນເຂົ້າ, ສະນັ້ນນີ້ແມ່ນປະເພດຂອງປື້ມບັນທຶກການທົດສອບຫ້ອງທົດລອງ.
ໃນປະຈຸບັນ, ມີສອງຊະນິດຂອງແວ່ນຕາ.ຄົນໃນອະດີດມີຄວາມສາມາດຄືກັນກັບສາຍຕາຂອງມະນຸດໃນການ ກຳ ນົດສາຍຕາຂອງການປ່ຽນສີຂອງພາກສະ ໜາມ.
ແລະອັນທີສອງ, ຄວາມຮູ້ສຶກ, ການເຮັດວຽກແມ່ນອີງໃສ່ວິທີການສັງເຄາະໂດຍທີ່ປະຈຸບັນເກີດຂື້ນຈາກປະຕິກິລິຍາທາງເຄມີຂອງທາດນ້ ຳ ຕານໃນເລືອດພ້ອມດ້ວຍສານທີ່ຝາກຢູ່ລອກເອົາຖືກວັດແທກ. ວັດແທກນ້ ຳ ຕານໃນເລືອດ ຈຳ ນວນ ໜຶ່ງ ຍັງວັດແທກໄຂມັນໃນເລືອດເຊິ່ງເປັນສິ່ງ ສຳ ຄັນ ສຳ ລັບຜູ້ປ່ວຍໂລກເບົາຫວານຫລາຍ. ດັ່ງນັ້ນ, ຖ້າທ່ານມີພະຍາດຕິດຕໍ່ hyperglycemic: ການຍ່ຽວໄວ, ກະຫາຍນ້ ຳ ຢ່າງບໍ່ຢຸດຢັ້ງແລະຄວາມຫິວໂຫຍທີ່ບໍ່ສາມາດຄວບຄຸມໄດ້, ພ້ອມທັງມີການ ກຳ ນົດທາງພັນທຸ ກຳ, ທຸກໆຄົນສາມາດໃຊ້ແມັດຢູ່ເຮືອນຫຼືຊື້ເສັ້ນທົດລອງໃນຮ້ານຂາຍຢາ. ຫລັງຈາກນັ້ນ, ແນ່ນອນ, ທ່ານຕ້ອງປຶກສາທ່ານຫມໍ. ເຖິງແມ່ນວ່າອາການເຫລົ່ານີ້ບໍ່ໄດ້ເວົ້າເຖິງໂຣກເບົາຫວານ, ໃນກໍລະນີໃດກໍ່ຕາມພວກມັນບໍ່ໄດ້ເກີດຂື້ນໂດຍບັງເອີນ.
ໃນເວລາທີ່ເຮັດການບົ່ງມະຕິ, ປະເພດຂອງພະຍາດເບົາຫວານແມ່ນຖືກ ກຳ ນົດເປັນຄັ້ງ ທຳ ອິດ, ຫຼັງຈາກນັ້ນຄວາມຮ້າຍແຮງຂອງພະຍາດ (ບໍ່ຮຸນແຮງ, ປານກາງແລະຮ້າຍແຮງ). ຮູບພາບທາງຄລີນິກຂອງໂຣກເບົາຫວານປະເພດ 1 ມັກຈະປະກອບດ້ວຍອາການແຊກຊ້ອນຕ່າງໆ.
1. hyperglycemia ທົນນານ- ອາການຕົ້ນຕໍຂອງພະຍາດເບົາຫວານ, ໃນຂະນະທີ່ຮັກສາລະດັບນ້ ຳ ຕານໃນເລືອດສູງເປັນເວລາດົນ. ໃນກໍລະນີອື່ນໆ, ບໍ່ແມ່ນພະຍາດເບົາຫວານທີ່ມີລັກສະນະເປັນໂລກເບົາຫວານ, ໂຣກຜີວ ໜັງ ປ່ຽນແປງອາດຈະພັດທະນາໃນຄົນໃນລະຫວ່າງຕິດເຊື້ອພະຍາດຕ່າງໆໃນໄລຍະເວລາຫຼັງຄວາມກົດດັນຫຼືຄວາມຜິດປົກກະຕິດ້ານການກິນເຊັ່ນ bulimia, ເມື່ອຄົນເຮົາບໍ່ຄວບຄຸມປະລິມານຂອງອາຫານທີ່ກິນ.
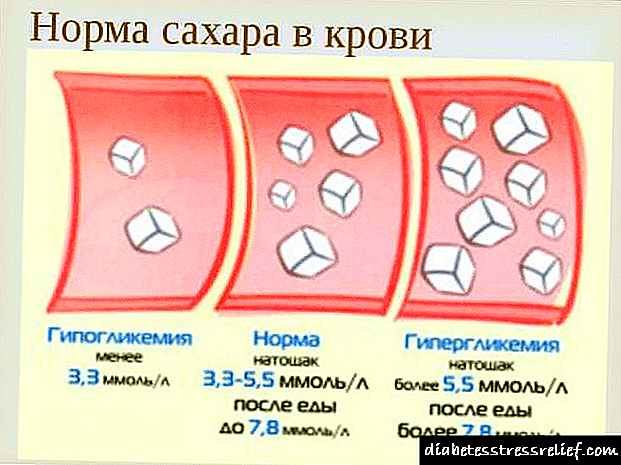
ເພາະສະນັ້ນ, ຖ້າຢູ່ເຮືອນໂດຍການຊ່ວຍເຫຼືອຂອງເສັ້ນທົດລອງສາມາດ ກຳ ນົດການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດ, ຢ່າຟ້າວສະຫລຸບການສະຫລຸບ. ທ່ານ ຈຳ ເປັນຕ້ອງໄດ້ໄປພົບທ່ານ ໝໍ - ມັນຈະຊ່ວຍໃນການ ກຳ ນົດສາເຫດທີ່ແທ້ຈິງຂອງ hyperglycemia. ລະດັບນ້ ຳ ຕານໃນຫລາຍປະເທດໃນໂລກແມ່ນວັດແທກເປັນ milligrams ຕໍ່ decilit ລິດ (mg / dl), ແລະໃນປະເທດຣັດເຊຍເປັນມິນລິລິດຕໍ່ລິດ (mmol / l). ປັດໄຈການປ່ຽນໃຈເຫລື້ອມໃສ ສຳ ລັບ mmol / L ໃນ mg / dl ແມ່ນ 18. ຕາຕະລາງຂ້າງລຸ່ມນີ້ສະແດງໃຫ້ເຫັນວ່າຄຸນຄ່າໃດແມ່ນ ສຳ ຄັນ.
ນ້ ຳ ຕານໃນເລືອດ (mol / L)
ນ້ ຳ ຕານໃນເລືອດ (mg / dl)
ຄວາມຮຸນແຮງຂອງ hyperglycemia
ສາເຫດຂອງໂລກເບົາຫວານ
 ພະຍາດເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນມີລະຫັດ ICD ຂອງ 10 - E 10. ພະຍາດຊະນິດນີ້ພົບຫຼາຍໃນໄວເດັກ, ເມື່ອມີອາການ ທຳ ອິດແລະການບົ່ງມະຕິແມ່ນເຮັດຈາກໂຣກເບົາຫວານປະເພດ 1.
ພະຍາດເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນມີລະຫັດ ICD ຂອງ 10 - E 10. ພະຍາດຊະນິດນີ້ພົບຫຼາຍໃນໄວເດັກ, ເມື່ອມີອາການ ທຳ ອິດແລະການບົ່ງມະຕິແມ່ນເຮັດຈາກໂຣກເບົາຫວານປະເພດ 1.
ໃນກໍລະນີນີ້, ຈຸລັງຂອງ pancreatic ທີ່ຖືກ ທຳ ລາຍໂດຍຮ່າງກາຍຢຸດການຜະລິດອິນຊູລິນ. ນີ້ແມ່ນຮໍໂມນທີ່ຄວບຄຸມຂະບວນການດູດຊືມ glucose ທີ່ມາຈາກອາຫານເຂົ້າໄປໃນເນື້ອເຍື່ອແລະປ່ຽນເປັນພະລັງງານ.
ດ້ວຍເຫດນັ້ນ, ນ້ ຳ ຕານກໍ່ສ້າງໃນເລືອດແລະສາມາດ ນຳ ໄປສູ່ໂລກນ້ ຳ ຕານໃນເລືອດ. ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ຕ້ອງການສັກຢາອິນຊູລິນເປັນປະ ຈຳ. ຖ້າບໍ່ດັ່ງນັ້ນ, ການຈະເລີນເຕີບໂຕຂອງທາດນ້ ຳ ຕານສາມາດເຮັດໃຫ້ເກີດອາການເສີຍເມີຍ.
 ໃນໂລກເບົາຫວານປະເພດ 2, ຮໍໂມນແມ່ນຜະລິດໃຫ້ພຽງພໍ, ແຕ່ຈຸລັງບໍ່ຮູ້ຮໍໂມນອີກຕໍ່ໄປ, ເຊິ່ງຜົນຈາກການທີ່ທາດນ້ ຳ ຕານບໍ່ໄດ້ຮັບການດູດຊືມແລະລະດັບຂອງມັນສູງຂື້ນ. ພະຍາດວິທະຍານີ້ບໍ່ ຈຳ ເປັນຕ້ອງສັກຢາຮໍໂມນແລະຖືກເອີ້ນວ່າໂຣກເບົາຫວານທີ່ບໍ່ແມ່ນອິນຊູລິນ. ໂຣກເບົາຫວານຊະນິດນີ້ພັດທະນາໄປເລື້ອຍໆຫຼັງຈາກ 40-45 ປີ.
ໃນໂລກເບົາຫວານປະເພດ 2, ຮໍໂມນແມ່ນຜະລິດໃຫ້ພຽງພໍ, ແຕ່ຈຸລັງບໍ່ຮູ້ຮໍໂມນອີກຕໍ່ໄປ, ເຊິ່ງຜົນຈາກການທີ່ທາດນ້ ຳ ຕານບໍ່ໄດ້ຮັບການດູດຊືມແລະລະດັບຂອງມັນສູງຂື້ນ. ພະຍາດວິທະຍານີ້ບໍ່ ຈຳ ເປັນຕ້ອງສັກຢາຮໍໂມນແລະຖືກເອີ້ນວ່າໂຣກເບົາຫວານທີ່ບໍ່ແມ່ນອິນຊູລິນ. ໂຣກເບົາຫວານຊະນິດນີ້ພັດທະນາໄປເລື້ອຍໆຫຼັງຈາກ 40-45 ປີ.
ພະຍາດທັງສອງຊະນິດແມ່ນບໍ່ສາມາດປິ່ນປົວໄດ້ແລະຮຽກຮ້ອງໃຫ້ມີການແກ້ໄຂຄວາມເຂັ້ມຂົ້ນນ້ ຳ ຕານໃນເລືອດຕະຫຼອດຊີວິດເພື່ອສຸຂະພາບແລະຊີວິດປົກກະຕິ. ມີໂລກເບົາຫວານຊະນິດທີ 2, ການປິ່ນປົວແມ່ນ ດຳ ເນີນດ້ວຍເມັດທີ່ຫຼຸດນ້ ຳ ຕານ, ການເພີ່ມຂື້ນຂອງການອອກ ກຳ ລັງກາຍແລະການກິນອາຫານທີ່ເຂັ້ມງວດ.
ໂຣກເບົາຫວານປະເພດ 1 ຖືວ່າເປັນການບົ່ງບອກເຖິງຄວາມພິການແລະເປັນອັນຕະລາຍທີ່ສຸດ ສຳ ລັບອາການແຊກຊ້ອນຂອງມັນ. ລະດັບນ້ ຳ ຕານທີ່ບໍ່ ໝັ້ນ ຄົງ ນຳ ໄປສູ່ການປ່ຽນແປງທີ່ຮ້າຍກາດໃນລະບົບ genitourinary ແລະການພັດທະນາຂອງຄວາມລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງ. ນີ້ແມ່ນສາເຫດຕົ້ນຕໍຂອງການເພີ່ມອັດຕາການຕາຍຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ.
ສາເຫດທີ່ເຮັດໃຫ້ລະດັບຄວາມອ່ອນໄຫວຂອງຈຸລັງຫຼຸດລົງຕໍ່ອິນຊູລິນແລະເຫດຜົນທີ່ຮ່າງກາຍເລີ່ມຕົ້ນ ທຳ ລາຍເມັດຫມາກເລັ່ນຍັງຖືກສືບສວນຢູ່, ແຕ່ວ່າປັດໃຈດັ່ງກ່າວທີ່ປະກອບສ່ວນເຂົ້າໃນການພັດທະນາພະຍາດສາມາດ ຈຳ ແນກໄດ້:
- ເພດແລະເຊື້ອຊາດ. ໄດ້ມີການສັງເກດເຫັນວ່າແມ່ຍິງແລະຜູ້ຕາງ ໜ້າ ຂອງເຊື້ອຊາດ ດຳ ແມ່ນມັກຈະເປັນພະຍາດກ່ຽວກັບພະຍາດ.
- ປັດໄຈທາງພັນທຸ ກຳ. ສ່ວນຫຼາຍອາດຈະ, ໃນພໍ່ແມ່ທີ່ປ່ວຍ, ເດັກກໍ່ຈະເປັນໂລກເບົາຫວານເຊັ່ນກັນ.
- ການປ່ຽນແປງຂອງຮໍໂມນ. ນີ້ອະທິບາຍເຖິງການພັດທະນາຂອງພະຍາດໃນເດັກນ້ອຍແລະແມ່ຍິງຖືພາ.
- ພະຍາດຕັບແຂງແລະຕັບພະຍາດເສັ້ນປະສາດ.
- ກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍຕໍ່າບວກກັບຄວາມຜິດປົກກະຕິດ້ານການກິນ, ການສູບຢາແລະການຕິດເຫຼົ້າ.
- ໂລກອ້ວນ, ເຊິ່ງກໍ່ໃຫ້ເກີດຄວາມເສຍຫາຍຂອງເສັ້ນເລືອດ atherosclerotic.
- ການຕ້ອນຮັບຂອງຢາຕ້ານໂຣກ, glucocorticoids, beta-blockers ແລະຢາອື່ນໆ.
- ໂຣກ Cushing, ໂຣກ hypertension, ພະຍາດຕິດຕໍ່.
ໂຣກເບົາຫວານມັກຈະພັດທະນາໃນຄົນຫລັງຈາກເປັນໂຣກເສັ້ນເລືອດສະຫມອງແລະຖືກກວດພົບວ່າເປັນໂຣກຕາຕໍ້ແລະເສັ້ນປະສາດຕາ.
ວິທີການສັງເກດອາການທໍາອິດ?
ອາການ ທຳ ອິດຂອງພະຍາດເບົາຫວານແມ່ນຄືກັນໃນທຸກຊະນິດ, ມີພຽງແຕ່ມີການອອກສຽງຫຼາຍໃນປະເພດ 1:
- ບໍ່ສາມາດທີ່ຈະເຮັດໃຫ້ຄວາມຢາກອາຫານເບົາຫວານ - ພະຍາດເບົາຫວານສາມາດດື່ມນ້ ຳ ໄດ້ເຖິງ 6 ລິດຕໍ່ມື້,
- ຄວາມຢາກອາຫານຫຼາຍເກີນໄປ
- ຖ່າຍເບົາເລື້ອຍໆແລະຍ່ຽວຫຼາຍ.

ຍິ່ງໄປກວ່ານັ້ນ, ດ້ວຍໂຣກເບົາຫວານປະເພດ 1, ມີອາການເພີ່ມເຕີມທີ່ສັງເກດເຫັນ:
- ມີກິ່ນ
- ປາກແຫ້ງ
- ຫຼຸດລົງຄວາມສາມາດໃນການຟື້ນຟູແຜຜິວຫນັງ,
- ການສູນເສຍນ້ໍາຫນັກຢ່າງກະທັນຫັນແລະເພີ່ມຄວາມອ່ອນເພຍ,
- ການລົບກວນການນອນຫລັບແລະການເຈັບຫົວ,
- ຄວາມອ່ອນໄຫວຕໍ່ການຕິດເຊື້ອຂອງເຊື້ອເຫັດແລະໄຂ້ຫວັດ,
- ການຂາດນໍ້າ
- ຫຼຸດລົງການເຮັດວຽກຂອງສາຍຕາ,
- ຄວາມດັນເລືອດບໍ່ ໝັ້ນ ຄົງ
- ອາການຄັນແລະການປອກເປືອກຂອງຜິວຫນັງ.
ມີພະຍາດຊະນິດທີ 2, ມີອາການຄືກັນ, ນອກຈາກມີກິ່ນຂອງອາຊີໂຕນ. ມີພະຍາດທາງດ້ານພະຍາດຊະນິດນີ້, ອົງການຈັດຕັ້ງ ketone ບໍ່ໄດ້ສ້າງ, ເຊິ່ງເຮັດໃຫ້ມີກິ່ນລັກສະນະ.
ຄວາມ ໝາຍ ແລະຫຼັກການຂອງການຮັກສາອິນຊູລິນ
 ໃນພະຍາດເບົາຫວານ mellitus, ຂະບວນການດູດຊຶມ ນຳ ້ຕານເຂົ້າໄປໃນຈຸລັງຖືກລົບກວນ, ເນື່ອງຈາກວ່າອິນຊູລິນຢູ່ໃນຮ່າງກາຍມີຂະ ໜາດ ນ້ອຍຫຼືມັນຖືກເຮັດໃຫ້ຈຸລັງບໍ່ສົນໃຈ. ໃນກໍລະນີ ທຳ ອິດ, ຮໍໂມນຕ້ອງໄດ້ສົ່ງໃຫ້ຮ່າງກາຍໂດຍການສີດ.
ໃນພະຍາດເບົາຫວານ mellitus, ຂະບວນການດູດຊຶມ ນຳ ້ຕານເຂົ້າໄປໃນຈຸລັງຖືກລົບກວນ, ເນື່ອງຈາກວ່າອິນຊູລິນຢູ່ໃນຮ່າງກາຍມີຂະ ໜາດ ນ້ອຍຫຼືມັນຖືກເຮັດໃຫ້ຈຸລັງບໍ່ສົນໃຈ. ໃນກໍລະນີ ທຳ ອິດ, ຮໍໂມນຕ້ອງໄດ້ສົ່ງໃຫ້ຮ່າງກາຍໂດຍການສີດ.
ແຕ່ປະລິມານດັ່ງກ່າວຄວນຈະກົງກັບປະລິມານ glucose ທີ່ຖືກປ່ອຍອອກມາຈາກອາຫານທີ່ກິນ. ການກິນອິນຊູລິນຫຼາຍເກີນໄປຫຼືບໍ່ພຽງພໍສາມາດເຮັດໃຫ້ເກີດພະຍາດ hypo- ຫຼື hyperglycemia.
ຄາໂບໄຮເດຣດແມ່ນແຫຼ່ງຂອງນ້ ຳ ຕານແລະມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຮູ້ວ່າມີ ຈຳ ນວນເທົ່າໃດທີ່ມັນເຂົ້າໄປໃນກະແສເລືອດຫຼັງຈາກກິນແຕ່ລະຄາບເພື່ອຊອກຫາປະລິມານທີ່ ເໝາະ ສົມຂອງຮໍໂມນ. ມັນຍັງມີຄວາມ ຈຳ ເປັນທີ່ຈະວັດແທກຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດກ່ອນອາຫານແຕ່ລະຄາບ.
ມັນຈະສະດວກກວ່າ ສຳ ລັບຜູ້ປ່ວຍເບົາຫວານໃນການເກັບຮັກສາປື້ມບັນທຶກພິເສດທີ່ພວກເຂົາໃສ່ຂໍ້ມູນກ່ຽວກັບນ້ ຳ ຕານກ່ອນແລະຫຼັງອາຫານ, ປະລິມານທາດແປ້ງທີ່ກິນແລະປະລິມານຂອງອິນຊູລິນ.
ຫົວ ໜ່ວຍ ເຂົ້າຈີ່ແມ່ນຫຍັງ?
 ປະລິມານຂອງຮໍໂມນແມ່ນຖືກຄິດໄລ່ໂດຍອີງຕາມ ຈຳ ນວນຄາໂບໄຮເດດທີ່ບໍລິໂພກໃນລະຫວ່າງການໂພຊະນາການ. ຜູ້ທີ່ເປັນໂລກເບົາຫວານ ຈຳ ເປັນຕ້ອງນັບຄາໂບໄຮເດຣດເພື່ອຮັກສາອາຫານ.
ປະລິມານຂອງຮໍໂມນແມ່ນຖືກຄິດໄລ່ໂດຍອີງຕາມ ຈຳ ນວນຄາໂບໄຮເດດທີ່ບໍລິໂພກໃນລະຫວ່າງການໂພຊະນາການ. ຜູ້ທີ່ເປັນໂລກເບົາຫວານ ຈຳ ເປັນຕ້ອງນັບຄາໂບໄຮເດຣດເພື່ອຮັກສາອາຫານ.
ພຽງແຕ່ມີຄາໂບໄຮເດຣດທີ່ຖືກນັບ, ເຊິ່ງໄດ້ຮັບການດູດຊືມຢ່າງໄວວາແລະ ນຳ ໄປສູ່ກະແສນ້ ຳ ຕານ. ເພື່ອຄວາມສະດວກສະບາຍ, ມີສິ່ງດັ່ງກ່າວເປັນ“ ຫົວ ໜ່ວຍ ເຂົ້າຈີ່”.
ການກິນຄາໂບໄຮເດຣດຕໍ່ 1 XE ໝາຍ ຄວາມວ່າຈະໃຊ້ປະລິມານຄາໂບໄຮເດຣດທີ່ມີປະລິມານເທົ່າກັບທີ່ພົບໃນເຄິ່ງ ໜຶ່ງ ຂອງເຂົ້າຈີ່ຂະ ໜາດ 10 ມມ ໜາ ຫຼື 10 ກຣາມ.
ຍົກຕົວຢ່າງ, 1 XE ແມ່ນມີຢູ່ໃນ:
- ຈອກນົມ
- 2 tbsp. ທ ມັນຕົ້ນ, mashed
- ມັນຕົ້ນຂະ ໜາດ ກາງ ໜຶ່ງ ໜ່ວຍ
- ຜັກບົ້ງ 4 ບ່ວງແກງ,
- 1 ສີສົ້ມ
- ແກ້ວຂອງ kvass.
ຄວນ ຄຳ ນຶງເຖິງວ່ານ້ ຳ ຕານຈະຊ່ວຍເພີ່ມອາຫານແຫຼວທີ່ໄວກ່ວາອາຫານທີ່ ໜາ ແລະ 1 XE ປະກອບດ້ວຍນ້ ຳ ໜັກ ໜ້ອຍ ກວ່າອາຫານດິບ (ທັນຍາພືດ, ເຂົ້າ ໜົມ, ເຂົ້າ ໜົມ ປັງ) ກ່ວາອາຫານທີ່ປຸງສຸກແລ້ວ.
ປະລິມານທີ່ອະນຸຍາດຂອງ XE ຕໍ່ມື້ແຕກຕ່າງກັນໄປຕາມອາຍຸ, ຕົວຢ່າງ:
- ອາຍຸ 7 ປີທ່ານຕ້ອງການ 15 XE,
- ຢູ່ 14 - ເດັກຊາຍ 20, ເດັກຍິງ 17 XE,
- ອາຍຸ 18 ປີ - ເດັກຊາຍ 21, ເດັກຍິງ 18 ປີ XE,
- ຜູ້ໃຫຍ່ 21 XE.
ທ່ານສາມາດກິນອາຫານບໍ່ເກີນ 6-7 XE ຕໍ່ຄັ້ງ.
 ຜູ້ເປັນໂລກເບົາຫວານຄວນກວດເບິ່ງລະດັບນ້ ຳ ຕານຂອງພວກເຂົາກ່ອນອາຫານແຕ່ລະຄາບ. ໃນກໍລະນີທີ່ມີນ້ ຳ ຕານຕໍ່າ, ທ່ານສາມາດຊື້ອາຫານທີ່ມີຄາໂບໄຮເດຣດເຊັ່ນ: ທັນຍາພືດທາດແຫຼວ. ຖ້າລະດັບສູງຂື້ນ, ຫຼັງຈາກນັ້ນທ່ານ ຈຳ ເປັນຕ້ອງເລືອກອາຫານທີ່ມີຄາໂບໄຮເດຣດທີ່ ໜາ ແລະ ໜ້ອຍ (ແຊນວິດ, ໄຂ່ຂູດ).
ຜູ້ເປັນໂລກເບົາຫວານຄວນກວດເບິ່ງລະດັບນ້ ຳ ຕານຂອງພວກເຂົາກ່ອນອາຫານແຕ່ລະຄາບ. ໃນກໍລະນີທີ່ມີນ້ ຳ ຕານຕໍ່າ, ທ່ານສາມາດຊື້ອາຫານທີ່ມີຄາໂບໄຮເດຣດເຊັ່ນ: ທັນຍາພືດທາດແຫຼວ. ຖ້າລະດັບສູງຂື້ນ, ຫຼັງຈາກນັ້ນທ່ານ ຈຳ ເປັນຕ້ອງເລືອກອາຫານທີ່ມີຄາໂບໄຮເດຣດທີ່ ໜາ ແລະ ໜ້ອຍ (ແຊນວິດ, ໄຂ່ຂູດ).
ສຳ ລັບທາດແປ້ງ 10 g ຫຼື 1 XE, 1.5-4 ໜ່ວຍ ແມ່ນ ຈຳ ເປັນ. insulin ຮໍໂມນ. ຂະ ໜາດ ຢາແຕກຕ່າງກັນໄປຕາມເວລາຂອງປີແລະເວລາຂອງມື້. ດັ່ງນັ້ນ, ໃນຕອນແລງ, ປະລິມານຢາອິນຊູລິນຄວນຈະຕໍ່າກວ່າ, ແລະໃນຕອນເຊົ້າມັນຕ້ອງໄດ້ເພີ່ມຂື້ນ. ໃນຊ່ວງລຶະເບິ່ງຮ້ອນທ່ານສາມາດເຂົ້າຮໍໂມນ ໜ້ອຍ ລົງແລະໃນລະດູ ໜາວ ປະລິມານຢາຈະຕ້ອງເພີ່ມຂື້ນ.
ໂດຍການຍຶດ ໝັ້ນ ກັບຫຼັກການດັ່ງກ່າວ, ຄວາມ ຈຳ ເປັນຂອງການສັກຢາເພີ່ມເຕີມສາມາດຫລີກລ້ຽງໄດ້.
ຮໍໂມນໃດທີ່ດີກວ່າ?
ການປິ່ນປົວໂຣກຜີວເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນຂອງຊະນິດໃດ ໜຶ່ງ ແມ່ນ ດຳ ເນີນການໂດຍໃຊ້ຮໍໂມນຊະນິດຕົ້ນ ກຳ ເນີດທີ່ແຕກຕ່າງກັນ:
- ຮໍໂມນ pancreatic ຂອງມະນຸດ,
- ຮໍໂມນຜະລິດໂດຍທາດເຫຼັກຫມູ
- ຮໍໂມນ bovine.
ຮໍໂມນຂອງມະນຸດແມ່ນ ຈຳ ເປັນ ສຳ ລັບການແກ້ໄຂລະດັບນ້ ຳ ຕານໃນກໍລະນີດັ່ງກ່າວ:
- ພະຍາດເບົາຫວານໃນລະຫວ່າງການຖືພາ
- ໂລກເບົາຫວານທີ່ສັບສົນ
- ໂຣກເບົາຫວານປະເພດ 1 ຖືກກວດຫາໂຣກຄັ້ງ ທຳ ອິດໃນເດັກ.
ເມື່ອເລືອກຮໍໂມນໃດທີ່ມັກ, ມັນຄວນຈະເອົາໃຈໃສ່ກັບການຄິດໄລ່ທີ່ຖືກຕ້ອງຂອງປະລິມານຂອງຢາ. ພຽງແຕ່ມັນເທົ່ານັ້ນແມ່ນຂື້ນກັບຜົນຂອງການຮັກສາ, ແລະບໍ່ແມ່ນຂື້ນກັບຕົ້ນ ກຳ ເນີດ.
insulins ສັ້ນປະກອບມີ:

ຜົນກະທົບຂອງຢາດັ່ງກ່າວເກີດຂື້ນພາຍໃນໄຕມາດ ໜຶ່ງ ຂອງຊົ່ວໂມງຫຼັງຈາກສັກ, ແຕ່ບໍ່ໄດ້ດົນ, 4-5 ຊົ່ວໂມງ. ການສັກຢາດັ່ງກ່າວຈະຕ້ອງໄດ້ເຮັດກ່ອນທີ່ຈະຮັບປະທານອາຫານ, ແລະບາງຄັ້ງກໍ່ຢູ່ໃນລະຫວ່າງອາຫານ, ຖ້ານໍ້າຕານຂື້ນ. ທ່ານຈະຕ້ອງຮັກສາການສະ ໜອງ ອິນຊູລິນຕະຫຼອດເວລາ.
ຫຼັງຈາກ 90 ນາທີ, insulins ຂະ ໜາດ ກາງເລີ່ມຕົ້ນປະຕິບັດ:
ຫຼັງຈາກ 4 ຊົ່ວໂມງ, ຈຸດສູງສຸດໃນປະສິດທິຜົນຂອງພວກມັນກໍ່ມາເຖິງ. ປະລິມານອິນຊູລິນປະເພດນີ້ແມ່ນສະດວກໃນກໍລະນີທີ່ຂາດເວລາໃນການຮັບປະທານອາຫານເຊົ້າແລະການຮັບປະທານອາຫານແມ່ນຊັກຊ້າໃນເວລາຈາກການສີດ.
ທ່ານສາມາດໃຊ້ຕົວເລືອກນີ້ພຽງແຕ່ມີຄວາມຮູ້ທີ່ ໜ້າ ເຊື່ອຖືກ່ຽວກັບສິ່ງທີ່ແລະເວລາໃດທີ່ຈະໄດ້ຮັບປະທານແລະມີທາດແປ້ງຫຼາຍປານໃດໃນອາຫານນີ້. ຫຼັງຈາກທີ່ທັງ ໝົດ, ຖ້າທ່ານເຂົ້ານອນຊ້າໆກັບອາຫານ, ຫຼັງຈາກນັ້ນມັນກໍ່ເປັນໄປໄດ້ວ່າທາດນ້ ຳ ຕານຈະຕໍ່າກວ່າລະດັບທີ່ຍອມຮັບໄດ້, ແລະຖ້າກິນຄາໂບໄຮເດຣດຫຼາຍ, ທ່ານ ຈຳ ເປັນຕ້ອງໄດ້ສັກອີກ.
ການໃສ່ insulins ຍາວແມ່ນສະດວກຕໍ່ການບໍລິຫານໃນຕອນເຊົ້າແລະຕອນແລງ.
ເຫຼົ່ານີ້ລວມມີ:
- Humulin N,
- Protafan
- ເທບ
- Homofan
- Monotard NM ແລະ MS,
- Iletin Mon
ຮໍໂມນເຫຼົ່ານີ້ເຮັດວຽກໄດ້ຫຼາຍກວ່າ 14 ຊົ່ວໂມງແລະເລີ່ມປະຕິບັດ 3 ຊົ່ວໂມງຫຼັງຈາກສັກ.
ພວກເຂົາສັກຢາຢູ່ໃສແລະເວລາໃດ?
ມາດຕະຖານ ສຳ ລັບການປິ່ນປົວພະຍາດເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນແມ່ນອີງໃສ່ການປະສົມປະສານຂອງການສັກຢາອິນຊູລິນຂອງລະດັບຄວາມແຕກຕ່າງຂອງການປະຕິບັດເພື່ອໃຫ້ຄ້າຍຄືກັນກັບການຜະລິດຮໍໂມນ ທຳ ມະຊາດໂດຍ ທຳ ມະຊາດໃຫ້ສູງສຸດ.
ໂດຍປົກກະຕິແລ້ວ, insulin ສັ້ນແລະຍາວຈະຖືກສີດເຂົ້າກ່ອນອາຫານເຊົ້າ, ກ່ອນອາຫານສຸດທ້າຍ, ອີກເທື່ອ ໜຶ່ງ ສັ້ນແລະໃນຕອນກາງຄືນການສັກຍາວ. ໃນບ່ອນ ໜຶ່ງ ອີກ, ອິນຊູລິນທີ່ເຮັດວຽກຍາວແມ່ນໃຊ້ສະຕິປັນຍາແລະໃນຕອນກາງຄືນ, ແລະຮໍໂມນສັ້ນຈະຖືກສັກກ່ອນທີ່ອາຫານແຕ່ລະຄາບ.
ສຳ ລັບການແນະ ນຳ ຂອງອິນຊູລິນ, 4 ເຂດແມ່ນແບ່ງອອກ.
- ບໍລິເວນທ້ອງນ້ອຍຂະຫຍາຍອອກທັງສອງດ້ານຂອງສາຍບື, ຈັບສອງຂ້າງ. ເຂດນີ້ຖືກຖືວ່າເປັນປະສິດທິຜົນທີ່ສຸດ, ແຕ່ຍັງມີຄວາມເຈັບປວດທີ່ສຸດ. ຫຼັງຈາກສັກເຂົ້າກະເພາະອາຫານແລ້ວ, ຫຼາຍກ່ວາ 90% ຂອງຢາອິນຊູລິນທີ່ຖືກສັກຈະດູດຊຶມ.
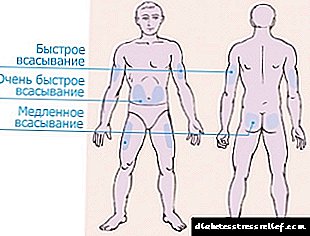 ຮໍໂມນເລີ່ມປະຕິບັດ 10-15 ນາທີຫຼັງຈາກການສີດ, ຜົນກະທົບສູງສຸດຈະຮູ້ສຶກພາຍຫຼັງ ໜຶ່ງ ຊົ່ວໂມງ. ເພື່ອຫຼຸດຜ່ອນຄວາມເຈັບປວດ, ການສັກຢາແມ່ນເຮັດໄດ້ດີທີ່ສຸດໃນການເພີ່ມຂື້ນຂອງຜິວ ໜັງ ທີ່ຢູ່ໃກ້ດ້ານຂ້າງ.
ຮໍໂມນເລີ່ມປະຕິບັດ 10-15 ນາທີຫຼັງຈາກການສີດ, ຜົນກະທົບສູງສຸດຈະຮູ້ສຶກພາຍຫຼັງ ໜຶ່ງ ຊົ່ວໂມງ. ເພື່ອຫຼຸດຜ່ອນຄວາມເຈັບປວດ, ການສັກຢາແມ່ນເຮັດໄດ້ດີທີ່ສຸດໃນການເພີ່ມຂື້ນຂອງຜິວ ໜັງ ທີ່ຢູ່ໃກ້ດ້ານຂ້າງ. - ບໍລິເວນແຂນມີຜົນຕໍ່ແຂນດ້ານນອກຈາກແຂນສອກເຖິງບ່າ. ເຂດນີ້ແມ່ນບໍ່ສະດວກຫຼາຍ ສຳ ລັບການບໍລິຫານຮໍໂມນດ້ວຍຕົນເອງດ້ວຍການສັກຢາ. ເຈົ້າຄວນຊື້ປາກກາຫລືຂໍຄວາມຊ່ວຍເຫຼືອຈາກຍາດພີ່ນ້ອງ. ແຕ່ບໍລິເວນຂອງມືແມ່ນມີຄວາມອ່ອນໄຫວ ໜ້ອຍ ທີ່ສຸດ, ການສັກຈະບໍ່ເຮັດໃຫ້ເຈັບ.
- ບໍລິເວນຂາແມ່ນຕັ້ງຢູ່ດ້ານນອກຂອງຂາຈາກຫົວເຂົ່າເຖິງຮ່ອງ. ໃນບໍລິເວນຂອງແຂນແລະຂາ, ບໍ່ເກີນ 75% ຂອງຮໍໂມນທີ່ຖືກດູດຊືມແລະມັນເລີ່ມປະຕິບັດຫຼັງຈາກ 60-90 ນາທີນັບແຕ່ເວລາບໍລິຫານ. ມັນດີກວ່າທີ່ຈະໃຊ້ສະຖານທີ່ເຫຼົ່ານີ້ ສຳ ລັບອິນຊູລິນຍາວ.
- ພື້ນທີ່ຂອງແຜ່ນໃບຄ້າຍຄືບໍ່ສະດວກທີ່ສຸດແລະບໍ່ມີປະສິດຕິພາບ. ຫຼັງຈາກການສັກເຂົ້າທາງດ້ານຫຼັງ, ໜ້ອຍ ກວ່າ 40% ຂອງປະລິມານທີ່ໄດ້ຮັບແມ່ນໃຫ້ດູດ.
ບ່ອນທີ່ ເໝາະ ສົມທີ່ສຸດ ສຳ ລັບການສີດແມ່ນພື້ນທີ່ພາຍໃນ 2 ນິ້ວຂອງສາຍບື. ທ່ານບໍ່ຄວນເຕະໃນບ່ອນດຽວກັນທຸກໆຄັ້ງ. ນີ້ສາມາດເຮັດໃຫ້ການຫຼຸດລົງຂອງຊັ້ນຂອງເນື້ອເຍື່ອ adipose ພາຍໃຕ້ຜິວຫນັງແລະການສະສົມຂອງ insulin, ເຊິ່ງ, ເລີ່ມຕົ້ນປະຕິບັດ, ຈະເຮັດໃຫ້ເກີດການລະລາຍໃນເລືອດ. ເຂດສີດ ຈຳ ເປັນຕ້ອງມີການປ່ຽນແປງ, ໃນກໍລະນີທີ່ຮຸນແຮງ, ເຮັດການສີດ, ອອກຈາກສະຖານທີ່ເຈາະກ່ອນນີ້ຢ່າງ ໜ້ອຍ 3-4 ຊມ.
ຮູບແບບການສີດດັ່ງກ່າວແມ່ນມັກໃຊ້: ອິນຊູລິນສັ້ນຈະຖືກສັກເຂົ້າໄປໃນທ້ອງ, ແລະຍາວແມ່ນຖືກສັກເຂົ້າຂາ. ຫຼືການກະກຽມຮໍໂມນປະສົມແມ່ນໃຊ້, ຍົກຕົວຢ່າງ, Humalog mix.
ວີດີໂອການສອນກ່ຽວກັບການບໍລິຫານອິນຊູລິນ:
ພະຍາດເບົາຫວານແມ່ນພະຍາດທີ່ເປັນອັນຕະລາຍແລະບໍ່ສາມາດປິ່ນປົວໄດ້ເຊິ່ງຕ້ອງໄດ້ເອົາໃຈໃສ່ຢ່າງເຂັ້ມງວດຕໍ່ທຸກໆ ຄຳ ແນະ ນຳ ຂອງທ່ານ ໝໍ, ຕິດຕາມກວດກາຄວາມເຂັ້ມຂົ້ນ ນຳ ້ຕານໃນເລືອດແລະການຍຶດ ໝັ້ນ ທີ່ຖືກຕ້ອງຕາມຕາຕະລາງການສັກຢາອິນຊູລິນ. ພຽງແຕ່ການປະສົມປະສານຂອງການກະ ທຳ ທັງ ໝົດ ເຫຼົ່ານີ້ເທົ່ານັ້ນທີ່ຈະເຮັດໃຫ້ພະຍາດຄວບຄຸມໄດ້, ປ້ອງກັນການພັດທະນາຂອງພາວະແຊກຊ້ອນແລະເພີ່ມອາຍຸຍືນ.
ອາການຂອງໂລກເບົາຫວານ
ມີຫລາຍທາງເລືອກໃນການຈັດປະເພດພະຍາດ. Endocrinologist ໃນການປະຕິບັດດ້ານການແພດປະ ຈຳ ວັນ ຈຳ ແນກປະເພດພະຍາດເບົາຫວານຕົ້ນຕໍດັ່ງຕໍ່ໄປນີ້: ການເພິ່ງພາອິນຊູລິນ (I) ແລະຜູ້ທີ່ບໍ່ແມ່ນທາດອິນຊູລິນ (II). ໃນກໍລະນີ ທຳ ອິດ, ພະຍາດດັ່ງກ່າວເກີດຂື້ນຍ້ອນວ່າ ໝາກ ພ້າວຜະລິດອິນຊູລິນບໍ່ພຽງພໍ. ໃນວິນາທີທີສອງ - ເພາະວ່າຈຸລັງບໍ່ສາມາດໃຊ້ມັນໄດ້ແລະຍັງປະສົບກັບການຂາດທາດນ້ ຳ ຕານ.
ໂຣກເບົາຫວານທັງສອງຊະນິດມີຫລາຍອາການຄ້າຍຄືກັນ. ພວກເຂົາແຕກຕ່າງກັນສ່ວນໃຫຍ່ແມ່ນຢູ່ໃນຄວາມຮ້າຍແຮງ. ອາການຂອງພະຍາດປະເພດ I ມີລັກສະນະຮຸນແຮງຂື້ນ, ສະຫວ່າງຂຶ້ນແລະປາກົດຂື້ນຢ່າງໄວວາ. ຄົນທີ່ເປັນໂຣກປະເພດ II ມັກຈະບໍ່ຮູ້ຕົວເປັນເວລາດົນວ່າພວກເຂົາເຈັບປ່ວຍ. ໂຣກໂລກມະເລັງທົ່ວໄປສາມາດປິດບັງການບົ່ງມະຕິທີ່ຖືກຕ້ອງໄດ້ຢ່າງງ່າຍດາຍ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ພະຍາດເບົາຫວານແມ່ນເປັນທີ່ຮູ້ຈັກ ສຳ ລັບອາການຂອງໂຣກຄລາສສິກ. ນີ້ແມ່ນ:
- ກະຫາຍນ້ ຳ insatiable
- ເພີ່ມຂື້ນການສ້າງປັດສະວະ,
- ຄວາມຮູ້ສຶກອົດທົນອົດທົນ.
ພະຍາດດັ່ງກ່າວອາດຈະສະແດງອາການເພີ່ມເຕີມ. ໂລກພະຍາດເຫຼົ່ານີ້ແມ່ນມີຫຼາຍ, ໃນຜູ້ໃຫຍ່ມັກຈະເກີດຂື້ນ:
- ເຈັບຄໍ,
- ລົດຊາດ“ ເຫຼັກ” ຢູ່ໃນປາກ,
- ຄວາມແຫ້ງແລະການປອກເປືອກຂອງຜິວ ໜັງ, ການຕິດເຊື້ອຂອງເຊື້ອເຫັດ,
- ເປັນບາດແຜຍາວນານ
- ອາການຄັນຢູ່ໃນຮ່ອງ,
- ເຈັບຫົວ
- ຄວາມກົດດັນຫຼຸດລົງ
- ນອນໄມ່ຫລັບ
- ຫຼຸດລົງວິໄສທັດ
- ຄວາມອ່ອນໄຫວຕໍ່ການເປັນຫວັດ
- ການສູນເສຍນ້ໍາຫນັກ
- ກ້າມເນື້ອອ່ອນເພຍ
- ການແຕກແຍກ.

ເປັນຫຍັງ ໝາກ ຂີ້ຫິດຢຸດການຜະລິດຮໍໂມນທີ່ ສຳ ຄັນ? ພະຍາດເບົາຫວານທີ່ຂື້ນກັບ Insulin ແມ່ນຜົນຂອງການປະຕິບັດທາງດ້ານພະຍາດຂອງລະບົບພູມຕ້ານທານ. ນາງຮູ້ວ່າຈຸລັງຕ່ອມເປັນຕ່າງປະເທດແລະ ທຳ ລາຍພວກມັນ. ໂຣກເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນ ກຳ ລັງພັດທະນາຢ່າງໄວວາໃນໄວເດັກ, ໃນໄວລຸ້ນ, ໄວ ໜຸ່ມ. ພະຍາດດັ່ງກ່າວເກີດຂື້ນໃນບາງແມ່ຍິງຖືພາ, ແຕ່ຈະຜ່ານໄປຫຼັງຈາກເກີດລູກ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ແມ່ຍິງດັ່ງກ່າວຕໍ່ມາອາດຈະເປັນໂຣກປະເພດ II.
ມີເຫດຜົນຫຍັງບໍ່? ມາຮອດດຽວນີ້, ມີພຽງແຕ່ສົມມຸດຕິຖານເທົ່ານັ້ນ. ນັກວິທະຍາສາດເຊື່ອວ່າສາເຫດທີ່ຮ້າຍແຮງທີ່ເຮັດໃຫ້ເກີດພະຍາດທີ່ຂື້ນກັບອິນຊູລິນສາມາດເປັນໄດ້:
- ການຕິດເຊື້ອໄວຣັດ
- ພະຍາດ autoimmune
- ພະຍາດຕັບຮ້າຍແຮງ
- predisposition ເຊື້ອສາຍ
- ສິ່ງເສບຕິດເຂົ້າ ໜົມ ຫວານ
- ນໍ້າ ໜັກ ເກີນ
- ຄວາມກົດດັນແກ່ຍາວ, ຊຶມເສົ້າ.
ການບົ່ງມະຕິພະຍາດເບົາຫວານປະເພດ I
ການ ກຳ ນົດການປ່ຽນແປງທີ່ເພິ່ງພາອາໄສອິນຊູລິນແມ່ນວຽກທີ່ງ່າຍດາຍ ສຳ ລັບນັກຊ່ຽວຊານດ້ານ endocrinologist. ການຮ້ອງທຸກຂອງຄົນເຈັບ, ຄຸນລັກສະນະຂອງຜິວຫນັງໃຫ້ເຫດຜົນທີ່ຈະເຮັດການວິນິດໄສເບື້ອງຕົ້ນ, ເຊິ່ງຕໍ່ມາ, ຕາມກົດລະບຽບ, ໄດ້ຖືກຢືນຢັນໂດຍການກວດຫ້ອງທົດລອງ. ການບົ່ງມະຕິພະຍາດແມ່ນ ດຳ ເນີນການໂດຍໃຊ້ການກວດແລະກວດເລືອດແລະປັດສະວະ.
- ສຳ ລັບນ້ ຳ ຕານ (ທ້ອງເປົ່າແລະ 2 ຊົ່ວໂມງຫຼັງກິນເຂົ້າ),
- ຄວາມທົນທານຕໍ່ນ້ ຳ ຕານ (ພະຍາດເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນຕ້ອງແຕກຕ່າງຈາກພະຍາດເບົາຫວານ),

ພາວະແຊກຊ້ອນ
ພະຍາດດັ່ງກ່າວເຮັດໃຫ້ລະບົບພູມຕ້ານທານຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ. ຄົນເຈັບມີຄວາມສ່ຽງທີ່ຈະຕິດເຊື້ອຫຼາຍ. ຜົນສະທ້ອນຂອງພະຍາດດັ່ງກ່າວສາມາດເປັນໂຣກສ້ວຍແຫຼມ, ແຕ່ປ່ຽນໄປ, ແລະເປັນໂຣກຊໍາເຮື້ອ. ອາການທີ່ສັບສົນທີ່ສຸດແມ່ນ ketoacidosis, hypoglycemia. ໃນການຊອກຫາແຫລ່ງພະລັງງານ, ຈຸລັງ ທຳ ລາຍໄຂມັນແທນໄຂມັນ. ຄວາມເປັນກົດຂອງເລືອດເພີ່ມຂື້ນໃນສະພາບການຂາດນ້ ຳ ເຮັດໃຫ້ເປັນພະຍາດເບົາຫວານທີ່ ສຳ ຄັນ - ຈົນເຖິງຂັ້ນເສຍສະຕິ ketoacid. ຄົນເຈັບໄດ້ຮັບຄວາມທໍລະມານຈາກການວິນຫົວ, ກະຫາຍນ້ ຳ, ຮາກ, ແລະກິ່ນຂອງ Acetone ຈາກປາກຂອງລາວ.
ຖ້າປະລິມານອາຫານທີ່ກິນແລະປະລິມານອິນຊູລິນໃນຮ່າງກາຍບໍ່ສົມດຸນ, ລະດັບ glucose ໃນເລືອດຫຼຸດລົງຢ່າງໄວວາ (ຕໍ່າກວ່າ 3,3 mmol / L). ໃນກໍລະນີນີ້, ການພັດທະນາໂຣກ hypoglycemic ທີ່ເປັນອັນຕະລາຍແມ່ນຫຼີກລ່ຽງໄດ້. ຮ່າງກາຍຂາດພະລັງງານແລະມີປະຕິກິລິຍາຢ່າງຫຼວງຫຼາຍ. ຄົນເຈັບຖືກທໍລະມານຈາກການໂຈມຕີຂອງຄວາມອຶດຫິວຢ່າງຮຸນແຮງ, ລາວໄດ້ຖືກໂຍນລົງເຫື່ອ, ຮ່າງກາຍຂອງລາວສັ່ນສະເທືອນ. ຖ້າທ່ານບໍ່ກິນເຂົ້າ ໜົມ ຫວານທັນທີ, ອາການບໍ່ສະບາຍຈະມາ.
ອາການແຊກຊ້ອນແບບໄລຍະສັ້ນສາມາດປ້ອງກັນໄດ້. ຜົນສະທ້ອນຊ້ ຳ ເຮື້ອແມ່ນຍາກທີ່ຈະຮັກສາ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ຖ້າບໍ່ໄດ້ຮັບການປິ່ນປົວ, ປະເພດພະຍາດວິທະຍາທີ່ຂື້ນກັບອິນຊູລິນສາມາດເຮັດໃຫ້ຊີວິດຂອງຄົນເຮົາສັ້ນລົງ. ອາການແຊກຊ້ອນຊໍາເຮື້ອທີ່ສຸດ:
- ໂລກເອດສ໌
- hypertension
- ເສັ້ນເລືອດຕັນໃນ
- infarction myocardial
- ບາດແຜໃນໂລກຕັບ, ຕີນເປັນໂລກເບົາຫວານ, ມີບາດແຜຢູ່ແຂນ,
- ໂຣກບ້າ
- ການເຊື່ອມໂຊມຂອງ ໝາກ ໄຂ່ຫຼັງ.

ວິທີຮັກສາໂລກເບົາຫວານ
ບຸກຄົນຜູ້ທີ່ຖືກກວດຫາໂຣກນີ້ຄວນຮັບຮູ້: ມັນເປັນໄປບໍ່ໄດ້ທີ່ຈະປິ່ນປົວໂຣກຜີວທີ່ຂື້ນກັບພະຍາດທີ່ຂື້ນກັບອິນຊູລິນຢ່າງສົມບູນ. ມີແຕ່ຢາປິ່ນປົວພຽງຢ່າງດຽວເທົ່ານັ້ນທີ່ຈະຊ່ວຍບໍ່ໄດ້ - ຕ້ອງການສານອາຫານທີ່ ເໝາະ ສົມ. ການຮັກສາຄວນເປັນວິຖີຊີວິດ ໃໝ່. ສະພາບທີ່ ສຳ ຄັນທີ່ສຸດແມ່ນການຮັກສາລະດັບນ້ ຳ ຕານໃນລະດັບທີ່ດີທີ່ສຸດ (ບໍ່ສູງກວ່າ 6,5 mmol / l), ຖ້າບໍ່ດັ່ງນັ້ນອາການແຊກຊ້ອນຮ້າຍແຮງກໍ່ບໍ່ສາມາດຫຼີກລ້ຽງໄດ້.
ທ່ານຄວນກວດເບິ່ງສະພາບຂອງທ່ານດ້ວຍເຂົ້າ ໜຽວ ຫຼາຍໆຄັ້ງຕໍ່ມື້. ການຄວບຄຸມນ້ ຳ ຕານຊ່ວຍໃນການປັບຂະ ໜາດ ຂອງຢາແລະອາຫານ. ໃນໄລຍະເລີ່ມຕົ້ນຂອງໂຣກເບົາຫວານທີ່ເພິ່ງພາອາໃສອິນຊູລິນ, ການປິ່ນປົວສ່ວນຫຼາຍແມ່ນເລີ່ມຕົ້ນດ້ວຍເມັດທີ່ຫຼຸດນ້ ຳ ຕານ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ເມື່ອເວລາຜ່ານໄປ, ທ່ານມັກຈະປ່ຽນໄປສັກຢາຮໍໂມນຫຼືປະສົມທັງສອງຢ່າງ.
ການປິ່ນປົວດ້ວຍ Insulin
ກົນລະຍຸດໃນການປິ່ນປົວພະຍາດນ້ ຳ ຕານຊະນິດ II ແມ່ນຖືກເລືອກໂດຍສະເພາະແຕ່ລະບຸກຄົນ. ໃນມື້ນີ້, ການປິ່ນປົວດ້ວຍ insulin ແມ່ນວິທີການທີ່ມີປະສິດຕິຜົນໃນການສະກັດກັ້ນຂະບວນການທາງ pathological ຍ້ອນການໃຊ້ຢາທີ່ມີປະສິດຕິຜົນ. ເຫຼົ່ານີ້ແມ່ນຢາເມັດ hypoglycemic Glyformin, Glucobay, Dibikor ແລະ Eslidin. Insulin ສຳ ລັບສັກຢາ - Actrapid, Rinsulin, Insuman ແລະອື່ນໆ - ມີໃຫ້ໃນຮູບແບບຂອງການກະ ທຳ ທີ່ວ່ອງໄວແລະຍາວນານ. ຄົນເຈັບຕ້ອງຮຽນຮູ້ທີ່ຈະສັກຕົວເອງ. ການສີດສາມາດທົດແທນປັinsມອິນຊູລິນ. ການບໍລິຫານຮໍໂມນທີ່ບໍ່ມີປະສິດຕິພາບຜ່ານທໍ່ຍຶດ subcutaneous ແມ່ນມີຄວາມສະດວກຫຼາຍ.

ຜະລິດຕະພັນທີ່ອະນຸຍາດ
ຫຼັກການຂອງຄາບອາຫານແມ່ນເພື່ອໃຫ້ໄດ້ຮັບປະລິມານແຄລໍຣີທີ່ດີທີ່ສຸດກັບຄາໂບໄຮເດຣດ, ບໍລິໂພກໄຂມັນຕໍ່າ. ຫຼັງຈາກນັ້ນການຜັນຜວນຂອງທາດນ້ ຳ ຕານໃນບັນດາພະຍາດເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນຈະບໍ່ຄົມຊັດ. ເປັນການຫ້າມຢ່າງແທ້ຈິງຕໍ່ອາຫານທີ່ມີພະລັງງານສູງແລະຫວານທັງ ໝົດ. ຖ້າທ່ານປະຕິບັດຕາມກົດລະບຽບຂອງໂພຊະນາການນີ້, ພະຍາດກໍ່ຈະມີຄວາມຄືບ ໜ້າ ໜ້ອຍ ທີ່ສຸດ.
ທ່ານຈໍາເປັນຕ້ອງກິນອາຫານພຽງເລັກນ້ອຍ, ແຕ່ເລື້ອຍໆ, ໃນ 5-6 ຂາ. ອາຫານທີ່ປອດໄພແລະສຸຂະພາບປະກອບມີ:
- ແກງຜັກກາດ, ແກງ, ແກງ beetroot, borscht, okroshka,
- porridge (ຈຳ ກັດ)
- ຊີ້ນບໍ່ຕິດ, ສັດປີກ,
- ປາແລະອາຫານທະເລ,
- ຜັກ (ມັນຕົ້ນນ້ອຍ),
- ຜະລິດຕະພັນນົມແລະນົມທີ່ມີໄຂມັນຕໍ່າ,
- ຜະລິດຕະພັນແປ້ງ inedible,
- ຫມາກໄມ້ຫວານແລະສົ້ມ,
- ເຄື່ອງດື່ມ - ກັບຂອງຫວານ,
- ນໍ້າເຜິ້ງ
ວິທີແກ້ໄຂອື່ນໆ
ສູດຂອງຢາພື້ນເມືອງແລະວິທີແກ້ໄຂບັນຫາໃນເຮືອນສາມາດເປັນປະໂຫຍດ:
- Jerusalem artichoke ມີປະສິດຕິຜົນໃນການຮັກສາໂລກເບົາຫວານໃນອິນຊູລິນ. ຫົວເຜືອກແມ່ນກິນດິບທີ່ດີທີ່ສຸດ.
- ໄຂ່ໄກ່, ຕີດ້ວຍນ້ ຳ ໝາກ ນາວ 1 ໜ່ວຍ (ເທິງກະເພາະຫວ່າງເປົ່າ).
- ການຕົ້ມຂອງໃບໄມ້ວອນນັດ (ປະສົມຄືກັບຊາປົກກະຕິ).
- Millet, ດິນໃນເຄື່ອງບົດກາເຟ. ບ່ວງຜົງແມ່ນລ້າງລົງດ້ວຍນ້ ຳ ນົມໃສ່ກະເພາະອາຫານຫວ່າງເປົ່າ (ສູດທີ່ໄດ້ຮັບຄວາມນິຍົມເປັນພິເສດຈາກຄົນເຈັບທີ່ມີເຊື້ອພະຍາດທີ່ຂື້ນກັບອິນຊູລິນ).

ການອອກ ກຳ ລັງກາຍ
ໂຣກເບົາຫວານທີ່ເພິ່ງພາໂຣກໂຣກໂຣກໂຣກໂຣກ Insulin ຫລຸດລົງກ່ອນຄົນທີ່ມີຊີວິດຊີວາທີ່ມີຊີວິດຊີວາ. ເນື່ອງຈາກກິດຈະ ກຳ ກ້າມເນື້ອ, ນ້ ຳ ຕານຈຶ່ງຖືກ ນຳ ໃຊ້ທີ່ດີຂື້ນຈາກຈຸລັງ. ການແລ່ນດີ, ລອຍນ້ ຳ, ຂີ່ສະກີຫລືຍ່າງ, ເຮັດສວນ, ເຮັດສວນສາມາດເພີ່ມປະລິມານຄວາມອ່ອນໄຫວຂອງຈຸລັງຕໍ່ອິນຊູລິນ, ແລະປະລິມານການສັກຢາຈະຫຼຸດລົງ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ເນື່ອງຈາກວ່າ "plume" ຂອງການກະ ທຳ ທີ່ເຄື່ອນໄຫວຈະແກ່ຍາວເປັນເວລາຫຼາຍຊົ່ວໂມງ, ຄົນເຮົາກໍ່ບໍ່ສາມາດປະຕິເສດມັນໄດ້ເພື່ອວ່າຈະບໍ່ມີການໂຈມຕີໃນລະດັບທາດ ນຳ ້ຕານໃນເລືອດ. ປະເພດຂອງການໂຫຼດທີ່ອະນຸຍາດຄວນໄດ້ຮັບການປຶກສາຫາລືກັບທ່ານ ໝໍ.
ໂຣກເບົາຫວານທີ່ຂື້ນກັບ Insulin
ໂຣກເບົາຫວານທີ່ເປັນໂຣກເບົາຫວານທີ່ຂື້ນກັບ Insulin (ຄືກັບໂຣກເບົາຫວານຕົວອ່ອນຫຼືຕົວອ່ອນ) - ເຫຼົ່ານີ້ແມ່ນຊື່ທີ່ລ້າສະ ໄໝ ສຳ ລັບໂຣກເບົາຫວານປະເພດ 1 - ນັ້ນແມ່ນສິ່ງທີ່ພະຍາດນີ້ເອີ້ນວ່າດຽວນີ້. ມັນເກີດຂື້ນໃນເວລາທີ່ພະຍາດມະເລັງຢຸດເຊົາການຜະລິດອິນຊູລິນເນື່ອງຈາກການ ທຳ ລາຍຈຸລັງທົດລອງ. ມັນເປັນໄປບໍ່ໄດ້ທີ່ຈະກິນອິນຊູລິນໃນຮູບແບບຂອງເມັດ, ສະນັ້ນຄົນເຈັບຈຶ່ງຖືກບັງຄັບໃຫ້ສັກຢາອິນຊູລິນ. Insulin ຕ້ອງເຮັດຢ່າງຕໍ່ເນື່ອງຕະຫຼອດຊີວິດ, ເພື່ອຫລີກລ້ຽງການ ນຳ ້ຕານໃນເລືອດສູງ.
ໜ້າ ທີ່ຕົ້ນຕໍຂອງອິນຊູລິນແມ່ນການປິດຈຸລັງເພື່ອຊ່ວຍໃຫ້ນ້ ຳ ຕານເຂົ້າສູ່ລະບົບ - ແຫຼ່ງພະລັງງານທີ່ຜະລິດຈາກອາຫານທີ່ມາຮອດຮ່າງກາຍຂອງພວກເຮົາ. ແຫຼ່ງທາດແປ້ງທາດແປ້ງ, ຄັ້ງ ໜຶ່ງ ໃນຮ່າງກາຍ, ຖືກແບ່ງອອກເປັນທາດນ້ ຳ ຕານ, ແລະອິນຊູລິນສົ່ງທາດນ້ ຳ ຕານໃຫ້ຈຸລັງ.
ດ້ວຍປະເພດໂຣກເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນ, ຜູ້ປ່ວຍໃຊ້ລະບຽບການຮັກສາອິນຊູລິນແຕກຕ່າງກັນ. ໃນເມື່ອກ່ອນ, ສິ່ງທີ່ເອີ້ນວ່າການປິ່ນປົວດ້ວຍ insulin ແບບດັ້ງເດີມແມ່ນໄດ້ຮັບຄວາມນິຍົມ, ໃນນັ້ນການສັກຢາອິນຊູລິນແມ່ນເຮັດໃຫ້ 3 ຄັ້ງຕໍ່ມື້ກ່ອນອາຫານ. ປະລິມານຂອງອິນຊູລິນແມ່ນຄືກັນ, ຄົນເຈັບໄດ້ຖືກແນະ ນຳ ໃຫ້ກິນອາຫານດຽວກັນໃນແຕ່ລະຄັ້ງເພື່ອໃຫ້ຢູ່ໃນລະດັບທີ່ ກຳ ນົດໄວ້ຂອງຢາ.
ໃນໄລຍະຕໍ່ມາ, ລະບົບການຮັກສາພະຍາດເບົາຫວານຂັ້ນພື້ນຖານ (ທີ່ເຂັ້ມຂົ້ນຂື້ນ) ໄດ້ຖືກພັດທະນາເຊິ່ງຜູ້ປ່ວຍໃຊ້ອິນຊູລິນສອງຊະນິດ - ສັ້ນແລະສັ້ນ.
ຜູ້ທີ່ເປັນໂລກເບົາຫວານໃນ Insulin ບໍລິຫານອິນຊູລິນສັ້ນ (ອິນຊູລິນປົກກະຕິຫຼືສັ້ນເກີນໄປ) ກ່ອນອາຫານ (ເພື່ອ“ ປົກປິດ” ອາຫານ), ແລະຂະ ໜາດ ຂອງມັນອາດຈະແຕກຕ່າງກັນໄປຕາມປະລິມານທາດແປ້ງທີ່ກິນ.
ຢາອິນຊູລິນທີ່ເຮັດວຽກຍາວໃຫ້ການຊ່ວຍເຫຼືອທີ່ຮ້າຍແຮງແກ່ຄົນເຈັບທີ່ອາໃສຢູ່ໃນ insulin, ເຊັ່ນດຽວກັນ ມັນເປັນແບບຢ່າງຂອງການເຮັດວຽກຂອງພະຍາດມະເລັງທີ່ມີສຸຂະພາບດີ, ເຊິ່ງຜະລິດອິນຊູລິນຂອງມະນຸດ. ຄົນເຈັບສັກມື້ລະ 1-2 ຄັ້ງເພື່ອສ້າງຄວາມເຂັ້ມຂົ້ນຂອງອິນຊູລິນໃນຮ່າງກາຍ, ເຊິ່ງປ້ອງກັນການເພີ່ມຂື້ນຂອງລະດັບນໍ້າຕານໃນເລືອດ.

ພະຍາດເບົາຫວານໃນການມີສ່ວນປະກອບ Insulin
ແມ່ຍິງຖືພາຜູ້ທີ່ບໍ່ເຄີຍເປັນໂລກເບົາຫວານແຕ່ກ່ອນທີ່ພົບວ່າມີທາດນ້ ຳ ຕານໃນເລືອດສູງໃນໄລຍະຖືພາແມ່ນຖືກກວດພົບວ່າເປັນໂຣກເບົາຫວານໃນທ່າທາງ.
ພະຍາດເບົາຫວານໃນຜົ້ງທ້ອງປະກົດຕົວໃນ 3-9% ຂອງການຖືພາທັງ ໝົດ, ຂື້ນກັບປະຊາກອນທີ່ສຶກສາ. ສ່ວນຫຼາຍມັກ, ມັນເກີດຂື້ນໃນໄຕມາດທີສາມ. ໂຣກເບົາຫວານຊະນິດນີ້ມີຜົນຕໍ່ພຽງແຕ່ 1% ຂອງແມ່ຍິງອາຍຸຕໍ່າກວ່າ 20 ປີ, ແຕ່ 13% ຂອງຜູ້ທີ່ຖືພາໃນໄລຍະອາຍຸ 44 ປີ.
ໂລກເບົາຫວານໃນທ້ອງແມ່ນໄດ້ຮັບການປິ່ນປົວດ້ວຍຫຼາຍວິທີ. ອາຫານໃນເບື້ອງຕົ້ນ, ການອອກ ກຳ ລັງກາຍແລະຢາທາງປາກ, ແລະຖ້າວ່ານີ້ບໍ່ພຽງພໍທີ່ຈະຄວບຄຸມນ້ ຳ ຕານໃນເລືອດ, ການປິ່ນປົວດ້ວຍອິນຊູລິນແມ່ນຖືກ ກຳ ນົດ. ໃນທາງນີ້ ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານໃນທ້ອງທາງສະ ໝອງ ຍັງສາມາດມີປະເພດພະຍາດເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນ, ເຖິງແມ່ນວ່າຊົ່ວຄາວ.
ຄວາມແຕກຕ່າງລະຫວ່າງພະຍາດເບົາຫວານຂອງແມ່ຍິງຖືພາຈາກປະເພດ 1 ແລະ 2 ຂອງມັນແມ່ນວ່າຫຼັງຈາກເກີດລູກ, ພະຍາດເບົາຫວານຫຼຸດລົງແລະການປິ່ນປົວດ້ວຍການຢຸດອິນຊູລິນ.
ມັນສາມາດສະຫຼຸບໄດ້ວ່າຄວາມບໍ່ຖືກຕ້ອງຂອງ ຄຳ ວ່າ“ ພະຍາດເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນ” ແມ່ນສະແດງອອກໃນຄວາມຈິງທີ່ວ່າປະເພດພະຍາດເບົາຫວານຊະນິດ ທຳ ອິດແລະທີສອງແມ່ນໃນຕົວຈິງແມ່ນພະຍາດທີ່ແຕກຕ່າງກັນ, ແຕ່ວ່າຄົນເຈັບຂອງແຕ່ລະປະເພດນີ້ອາດຈະແມ່ນອິນຊູລິນ. ແມ່ຍິງຖືພາຜູ້ທີ່ເປັນໂລກເບົາຫວານໃນຮ່າງກາຍກໍ່ໄດ້ຮັບການປິ່ນປົວດ້ວຍອິນຊູລິນ. ເພາະສະນັ້ນ, ການເວົ້າກ່ຽວກັບຄົນເຈັບທີ່ເພິ່ງພາອິນຊູລິນ, ຄົນເຮົາບໍ່ສາມາດເຂົ້າໃຈໄດ້ທັນທີວ່າພະຍາດເບົາຫວານຊະນິດໃດທີ່ກ່ຽວຂ້ອງ.
ເດັກນ້ອຍທີ່ອາໃສຢູ່ໃນ Insulin
ໂຣກເບົາຫວານປະເພດ 1 ມີຜົນກະທົບເປັນຕົ້ນຕໍເດັກນ້ອຍ, ໄວລຸ້ນແລະຄົນ ໜຸ່ມ ສາວ. ບາງຄັ້ງພະຍາດເບົາຫວານເກີດຂື້ນຈາກການເກີດ, ເຖິງແມ່ນວ່າກໍລະນີດັ່ງກ່າວແມ່ນຫາຍາກ.
 ເດັກນ້ອຍທີ່ເປັນໂລກເບົາຫວານຕ້ອງຮຽນຮູ້ທີ່ຈະໃສ່ອິນຊູລິນ
ເດັກນ້ອຍທີ່ເປັນໂລກເບົາຫວານຕ້ອງຮຽນຮູ້ທີ່ຈະໃສ່ອິນຊູລິນ
ລ້ຽງເດັກທີ່ເພິ່ງພາອິນຊູລິນ - ການທົດສອບທີ່ຫຍຸ້ງຍາກບໍ່ພຽງແຕ່ ສຳ ລັບຄົນເຈັບ, ແຕ່ ສຳ ລັບພໍ່ແມ່ຂອງລາວ ນຳ ອີກ. ພໍ່ແມ່ຕ້ອງສຶກສາພະຍາດນີ້ຢ່າງເລິກເຊິ່ງເພື່ອສອນລູກໃຫ້ຮູ້ວິທີທີ່ຖືກຕ້ອງໃນການສັກອິນຊູລິນ, ນັບທາດແປ້ງແລະຫົວ ໜ່ວຍ ເຂົ້າຈີ່, ວັດແທກລະດັບນ້ ຳ ຕານໃນເລືອດແລະປັບຕົວເຂົ້າກັບຊີວິດປົກກະຕິ.
ພໍ່ແມ່ຂອງເດັກນ້ອຍທີ່ອາໄສຢູ່ໃນ insulin ຄວນປຶກສາຫາລືກ່ຽວກັບບັນຫາທີ່ ສຳ ຄັນຕໍ່ໄປນີ້ກັບນັກຊ່ຽວຊານດ້ານ endocrinologist ຂອງພວກເຂົາ:
- ເດັກນ້ອຍຈະວັດແທກນ້ ຳ ຕານໃນເລືອດໄດ້ເລື້ອຍປານໃດ?
- ສິ່ງທີ່ດີກວ່າທີ່ຈະປະຕິບັດການປິ່ນປົວດ້ວຍອິນຊູລິນ: ໃຊ້ລະບົບເບຕົງເສີມເຫລັກຫລືຈັກສູບອິນຊູລິນ?,
- ວິທີທີ່ຈະຮັບຮູ້ແລະຮັກສາໂລກເອດສໃນເລືອດແລະນ້ ຳ ຕານໃນເລືອດສູງ?
- ວິທີການກວດພົບວ່າມີ ketonuria ຢູ່ໃນເດັກແລະຢຸດມັນໄດ້ແນວໃດ?
- ທາດແປ້ງມີຜົນຕໍ່ທາດ ນຳ ້ຕານໃນເລືອດແນວໃດ?
- ວິທີການນັບ ໜ່ວຍ ເຂົ້າຈີ່?
- ກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍມີຜົນກະທົບຕໍ່ລະດັບນ້ ຳ ຕານໃນເລືອດໃນເດັກທີ່ອາໃສຢູ່ໃນ insulin ແນວໃດ?
- ວິທີການຮຽນຮູ້ທີ່ຈະ ດຳ ລົງຊີວິດຢ່າງບໍ່ເຈັບປວດກັບໂລກເບົາຫວານ - ໄປໂຮງຮຽນ, ຢຸດຄວາມອາຍໃນການມີພະຍາດນີ້, ໄປຕັ້ງຄ້າຍພັກແລ້ງ, ໄປພັກເຊົາ, ແລະອື່ນໆ?
- ຂ້ອຍໄປຫາ ໝໍ ຊ່ຽວຊານດ້ານ endocrinologist ແລະຜູ້ຊ່ຽວຊານດ້ານການດູແລໂຣກເບົາຫວານເລື້ອຍປານໃດ?
Honeymoon ສຳ ລັບພະຍາດເບົາຫວານປະເພດ 1 ຫຼືການປ່ຽນຄົນເຈັບທີ່ຂຶ້ນກັບອິນຊູລິນຕໍ່ອິນຊູລິນ
ໃນໂລກເບົາຫວານຊະນິດ 1, ສະຖານະການອາດຈະເກີດຂື້ນເມື່ອຈຸລັງຂອງ pancreatic ທີ່ຍັງເຫຼືອເລີ່ມຕົ້ນຜະລິດອິນຊູລິນ, ເຊິ່ງຈະ ນຳ ໄປສູ່ການຍົກເລີກຫຼືການຫຼຸດຜ່ອນທີ່ ສຳ ຄັນຂອງການປິ່ນປົວດ້ວຍອິນຊູລິນ. ຄົນເຈັບ ຈຳ ນວນຫຼາຍໃນໄລຍະນີ້ຄິດວ່າພວກເຂົາໄດ້ຫາຍດີຈາກໂລກເບົາຫວານ, ແຕ່ໂຊກບໍ່ດີ, ໄລຍະເວລາຂອງ "ພະຍາດເບົາຫວານ" ຂອງພະຍາດເບົາຫວານແມ່ນພຽງແຕ່ເປັນອາການຊົ່ວຄາວເທົ່ານັ້ນ.
ເປັນຫຍັງຈຶ່ງມີການແກ້ເບົາຫວານຊົ່ວຄາວ? ໂຣກເບົາຫວານປະເພດ 1 ພັດທະນາກັບພື້ນຫລັງຂອງການ ທຳ ລາຍຂອງເຊວທີ່ຜະລິດອິນຊູລິນໃນຮ່າງກາຍ. ໃນເວລາທີ່ຄົນເຈັບເລີ່ມສັກຢາອິນຊູລິນ (ກາຍເປັນເພິ່ງພາອິນຊູລິນ), ສ່ວນ ໜຶ່ງ ຂອງພາລະໃນການຜະລິດອິນຊູລິນຂອງຕົວເອງແມ່ນຖືກຍ້າຍອອກມາຈາກກະເພາະ. ໄລຍະເວລາພັກຜ່ອນນີ້, ເຊິ່ງສະ ໜອງ ໂດຍການສັກຢາອິນຊູລິນ, ກະຕຸ້ນໃຫ້ກະຕຸກໃນການຜະລິດອິນຊູລິນຈາກຈຸລັງທີ່ຍັງເຫຼືອ.
ເຖິງຢ່າງໃດກໍ່ຕາມ, ໃນສອງສາມເດືອນ, ສ່ວນໃຫຍ່ຂອງຈຸລັງທີ່ຍັງເຫຼືອເຫລົ່ານີ້ຈະຖືກ ທຳ ລາຍ. ໄລຍະເວລາຂອງການເຮັດນ້ ຳ ເຜິ້ງຈະສິ້ນສຸດລົງໃນເວລາທີ່ກະຕ່າຍຢຸດຢຸດການຜະລິດອິນຊູລິນເພື່ອຮັກສາລະດັບນ້ ຳ ຕານໃນເລືອດທີ່ດີທີ່ສຸດ.
ການສຶກສາ "Honeymoon ໃນເດັກນ້ອຍທີ່ເປັນໂລກເບົາຫວານປະເພດ 1: ຄວາມຖີ່, ໄລຍະເວລາແລະຜົນກະທົບຂອງປັດໃຈຕ່າງໆໃນມັນ" ໄດ້ຖືກປະຕິບັດ. (PubMedPMID: 16629716). ມັນຂຽນວ່າໄລຍະເວລາຂອງການເຮັດນ້ ຳ ເຜີ້ງຂອງພະຍາດເບົາຫວານຊະນິດ 1 ແມ່ນສະແດງອອກໂດຍການຫຼຸດຜ່ອນຄວາມຕ້ອງການຂອງອິນຊູລິນໃນຂະນະທີ່ຮັກສາການຄວບຄຸມ glycemic ທີ່ດີ. ຄວາມ ສຳ ຄັນທາງດ້ານຄລີນິກຂອງໄລຍະນີ້ແມ່ນການແຊກແຊງທາງດ້ານການຢາທີ່ມີສັກຍະພາບສູງເພື່ອເຮັດໃຫ້ການຢຸດເຊົາຫຼືຢຸດເຊົາການ ທຳ ລາຍດ້ວຍຕົນເອງຢ່າງຕໍ່ເນື່ອງຂອງຈຸລັງທີ່ຍັງເຫຼືອ.
ກຸ່ມເດັກນ້ອຍ 103 ທີ່ເປັນພະຍາດເບົາຫວານອາຍຸຕໍ່າກວ່າ 12 ປີໄດ້ຖືກກວດກາ, ເຊິ່ງຜົນໄດ້ຮັບຈາກການປະເມີນຄວາມຖີ່, ໄລຍະເວລາແລະປັດໃຈຕ່າງໆທີ່ມີຜົນຕໍ່ການຫຼຸດຜ່ອນພະຍາດເບົາຫວານບາງສ່ວນ. ອີງຕາມຜົນຂອງການສຶກສາ, ມັນໄດ້ຖືກເປີດເຜີຍວ່າເດັກນ້ອຍ 71 ຄົນໄດ້ຮັບການແກ້ໄຂບາງສ່ວນຂອງໂຣກເບົາຫວານ, ແລະ ໜຶ່ງ ໃນສາມຢ່າງ. ໄລຍະເວລາຂອງການໃຫ້ອະໄພແມ່ນຕັ້ງແຕ່ 4.8 ເຖິງ 7.2 ເດືອນ.
ໂຣກເບົາຫວານທີ່ບໍ່ແມ່ນໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເບົາຫວານ (ໂຣກເບົາຫວານຂອງ "ຜູ້ສູງອາຍຸ" ຫລືປະເພດ 2)
ມັນຄວນຈະສັງເກດວ່າມັນຍັງມີ ໂລກເບົາຫວານທີ່ບໍ່ແມ່ນ insulinເຊິ່ງທ່ານ ໝໍ ໃນມື້ນີ້ເອີ້ນວ່າໂຣກເບົາຫວານປະເພດ 2. ໃນໂລກເບົາຫວານຊະນິດນີ້, ໝາກ ຂີ້ຫູດເຮັດໃຫ້ອິນຊູລິນໃນປະລິມານປົກກະຕິແຕ່ວ່າຈຸລັງບໍ່ສາມາດຈັດການກັບມັນໄດ້.
ບັນຫາຕົ້ນຕໍຂອງຄົນທີ່ເປັນໂລກເບົາຫວານຊະນິດທີສອງແມ່ນການມີນໍ້າ ໜັກ ເກີນແລະຕ້ານອິນຊູລິນ (ໂຣກລະບົບຍ່ອຍອາຫານ), ເຊິ່ງປ້ອງກັນບໍ່ໃຫ້ຈຸລັງປະຕິ ສຳ ພັນກັບອິນຊູລິນຢ່າງຖືກຕ້ອງ.
ບໍ່ຄືກັບປະເພດອິນຊູລິນທີ່ຂື້ນກັບພະຍາດເບົາຫວານ, ມີພຽງແຕ່ຄົນເຈັບທີ່ມີປະເພດ 2 ຂອງພະຍາດນີ້ເທົ່ານັ້ນທີ່ສາມາດເປັນເອກະລາດຂອງອິນຊູລິນ (ຍົກເວັ້ນກໍລະນີຂອງການແກ້ໄຂຊົ່ວຄາວຂອງພະຍາດເບົາຫວານປະເພດ 1). ຍັງມີພະຍາດເບົາຫວານ insipidus, ແຕ່ນີ້ແມ່ນພະຍາດທີ່ແຕກຕ່າງກັນຢ່າງສິ້ນເຊີງທີ່ບໍ່ມີຫຍັງກ່ຽວຂ້ອງກັບໂລກເບົາຫວານ.
ຂໍ້ ກຳ ນົດ“ ການເພິ່ງພາອາໃສອິນຊູລິນ” ແລະ“ ທີ່ບໍ່ແມ່ນອິນຊູລິນ - ຂື້ນກັບ” ພະຍາດເບົາຫວານແມ່ນບໍ່ຖືກຕ້ອງແລະລ້າສະ ໄໝ. ບໍ່ພຽງແຕ່ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1, ແຕ່ຍັງເປັນພະຍາດເບົາຫວານປະເພດ 2, ເຊັ່ນດຽວກັນກັບແມ່ຍິງທີ່ເປັນໂລກເບົາຫວານໃນຮ່າງກາຍ, ສາມາດເພິ່ງພາອິນຊູລິນ. ໃນຂະນະທີ່ອິນຊູລິນສາມາດບໍ່ພຽງແຕ່ຄົນທີ່ເປັນໂລກເບົາຫວານຊະນິດທີ 2, ແຕ່ຍັງເປັນຜູ້ທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ໃນໄລຍະ ໜຶ່ງ ທີ່ ກຳ ລັງກັບມາ (ໃນຊ່ວງເວລາເຜີ້ງ ນຳ ້ເຜີ້ງ).
ໂລກເບົາຫວານທີ່ບໍ່ແມ່ນທາດອິນຊູລິນ
ໂລກເບົາຫວານຊະນິດທີ 2 ທີ່ບໍ່ແມ່ນອິນຊູລິນພັດທະນາຕາມ ລຳ ດັບ, ປົກກະຕິແລ້ວໃນໄລຍະເວລາຫຼາຍປີ. ຄົນເຈັບອາດຈະບໍ່ສັງເກດເຫັນການສະແດງອອກເລີຍ. ອາການທີ່ຮຸນແຮງກວ່ານີ້ປະກອບມີ:
- ຄວາມອິດເມື່ອຍ
- ຄ່ອຍໆປິ່ນປົວບາດແຜ
- ຄວາມບົກຜ່ອງດ້ານຄວາມ ຈຳ
- ການເຮັດວຽກຂອງສາຍຕາຫຼຸດລົງ.
ການຫິວນ້ ຳ ສາມາດເວົ້າໄດ້ຫຼືບໍ່ສາມາດເບິ່ງເຫັນໄດ້. ສິ່ງດຽວກັນໃຊ້ກັບການຖ່າຍເບົາຢ່າງໄວວາ. ແຕ່ໂຊກບໍ່ດີ, ເບົາຫວານຊະນິດທີ 2 ມັກຈະຖືກກວດພົບໂດຍບັງເອີນ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ດ້ວຍພະຍາດດັ່ງກ່າວ, ການບົ່ງມະຕິເບື້ອງຕົ້ນແມ່ນມີຄວາມ ສຳ ຄັນທີ່ສຸດ. ເພື່ອເຮັດສິ່ງນີ້, ທ່ານຕ້ອງໄດ້ກວດເລືອດເປັນປົກກະຕິ ສຳ ລັບລະດັບນ້ ຳ ຕານ.
ພະຍາດເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນແມ່ນສະແດງອອກໂດຍບັນຫາກ່ຽວກັບຜິວ ໜັງ ແລະເຍື່ອເມືອກ. ນີ້ແມ່ນປົກກະຕິ:
- ອາການຄັນ, ລວມທັງຊ່ອງຄອດ,
- ການຕິດເຊື້ອຂອງເຊື້ອເຫັດ
- ຄວາມແຫ້ງ
- ການຮັກສາເປັນເວລາດົນຂອງການຜ່າຕັດຂາ, ຮອຍຂີດຂ່ວນ.
ດ້ວຍຄວາມຫິວນ້ ຳ ທີ່ອອກສຽງ, ຄົນເຈັບສາມາດດື່ມໄດ້ເຖິງ 3-5 ລິດຕໍ່ມື້. ເລື້ອຍໆເວລາກາງຄືນໄປຫ້ອງນ້ ຳ ເລື້ອຍໆ.
ດ້ວຍຄວາມຄືບ ໜ້າ ຂອງພະຍາດເບົາຫວານຕື່ມອີກ, ອາການມຶນຊາແລະເຈັບທີ່ສຸດໃນປະກົດວ່າ, ຂາເຈັບເມື່ອຍ່າງ. ໃນແມ່ຍິງ, ໂຣກອະຫິວາທີ່ບໍ່ມີຕົວຕົນແມ່ນຖືກສັງເກດເຫັນ. ໃນໄລຍະຕໍ່ມາຂອງພະຍາດຈະພັດທະນາ:
- ການສູນເສຍນ້ໍາຫນັກ
- ບັນຫາ ໝາກ ໄຂ່ຫຼັງ
- ໂລກຫອນໄກ່
- ຫົວໃຈວາຍ
- ເສັ້ນເລືອດຕັນໃນ.
ອາການທີ່ຮຸນແຮງຂ້າງເທິງນີ້ໃນ 20-30% ຂອງຄົນເຈັບແມ່ນອາການທີ່ເຫັນໄດ້ຊັດເຈນ ທຳ ອິດຂອງພະຍາດເບົາຫວານ. ສະນັ້ນ, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ສຸດທີ່ຈະຕ້ອງທົດສອບປະ ຈຳ ປີເພື່ອຫລີກລ້ຽງສະພາບການດັ່ງກ່າວ.

 ຮໍໂມນເລີ່ມປະຕິບັດ 10-15 ນາທີຫຼັງຈາກການສີດ, ຜົນກະທົບສູງສຸດຈະຮູ້ສຶກພາຍຫຼັງ ໜຶ່ງ ຊົ່ວໂມງ. ເພື່ອຫຼຸດຜ່ອນຄວາມເຈັບປວດ, ການສັກຢາແມ່ນເຮັດໄດ້ດີທີ່ສຸດໃນການເພີ່ມຂື້ນຂອງຜິວ ໜັງ ທີ່ຢູ່ໃກ້ດ້ານຂ້າງ.
ຮໍໂມນເລີ່ມປະຕິບັດ 10-15 ນາທີຫຼັງຈາກການສີດ, ຜົນກະທົບສູງສຸດຈະຮູ້ສຶກພາຍຫຼັງ ໜຶ່ງ ຊົ່ວໂມງ. ເພື່ອຫຼຸດຜ່ອນຄວາມເຈັບປວດ, ການສັກຢາແມ່ນເຮັດໄດ້ດີທີ່ສຸດໃນການເພີ່ມຂື້ນຂອງຜິວ ໜັງ ທີ່ຢູ່ໃກ້ດ້ານຂ້າງ.