Ketonuria ແມ່ນມີຢູ່ໃນປັດສະວະຂອງອົງການ ketone, ຄື acetone
ກົນໄກຂອງ ketonuria.
ໃນຄົນທີ່ມີສຸຂະພາບແຂງແຮງ, ທາດແປ້ງ, ທາດໄຂມັນແລະທາດໂປຣຕີນບາງຊະນິດກໍ່ຖືກຜຸພັງໃຫ້ເປັນອາຍຄາບອນໄດອອກໄຊແລະນ້ ຳ. ໃນບາງສະພາບທາງດ້ານພະຍາດ, ໂດຍສະເພາະກັບພະຍາດເບົາຫວານ, ການຜະລິດອິນຊູລິນຫຼຸດລົງ. ໃນຕັບ, ສະຫງວນ glycogen ໄດ້ຖືກຫຼຸດລົງ, ເນື້ອເຍື່ອໃນຮ່າງກາຍຫຼາຍແມ່ນຢູ່ໃນສະພາບທີ່ມີຄວາມອຶດຢາກດ້ານພະລັງງານ. ພາຍໃຕ້ເງື່ອນໄຂດັ່ງກ່າວ, ຂະບວນການຂອງການຜຸພັງຂອງທາດໂປຣຕີນແລະ lipids ໃນຕັບຖືກກະຕຸ້ນ, ແຕ່ການຂາດ glycogen ເຮັດໃຫ້ການຜຸພັງບໍ່ສົມບູນຂອງມັນແລະການສະສົມໃນເລືອດຂອງຜະລິດຕະພັນທີ່ບໍ່ມີສານຂອງ lipid ແລະທາດໂປຣຕີນ metabolism - ຮ່າງກາຍ ketone. ເນື່ອງຈາກການສະສົມຂອງຮ່າງກາຍ ketone ໃນເລືອດ (ketonemia), pH ຂອງເລືອດປ່ຽນໄປຂ້າງອາຊິດ. ເງື່ອນໄຂນີ້ເອີ້ນວ່າ acidosis. ປັດສະວະຂອງຄົນເຈັບດັ່ງກ່າວມີປະຕິກິລິຍາອາຊິດແຫຼມແລະມີກິ່ນອາຊັອກໂຕ.
ຄວາມອຶດຫິວ, ການ ນຳ ໃຊ້ອາຫານທີ່ມີໂປຣຕີນແລະໄຂມັນສ່ວນໃຫຍ່, ການຍົກເວັ້ນທາດແປ້ງຈາກອາຫານເຮັດໃຫ້ມີການເພີ່ມຂື້ນຂອງຮ່າງກາຍຂອງ ketone ແລະການຂັບຖ່າຍຂອງພວກມັນໃນຍ່ຽວ.
ໃນໄວເດັກ, ketonuria ແມ່ນພົບເລື້ອຍກວ່າຜູ້ໃຫຍ່ແລະບໍ່ມີຄວາມ ສຳ ຄັນທາງດ້ານການຊ່ວຍ. ປະກົດການນີ້ມີຄວາມສົນໃຈກັບແພດເດັກທີ່ມີ "ອາການປວດຮາກ" ທີ່ກ່ຽວຂ້ອງກັບຄວາມຜິດພາດໃນຄາບອາຫານ.
Ketonuria ໃນຊ່ວງຫຼັງການຜ່າຕັດແມ່ນຍ້ອນການ ທຳ ລາຍທາດໂປຼຕີນເນື່ອງຈາກຄວາມເຈັບປວດໃນການຜ່າຕັດ.
ໃນຜູ້ໃຫຍ່, ketonuria ເກີດຂື້ນໃນຮູບແບບເບົາຫວານຮ້າຍແຮງແລະມີຄຸນຄ່າໃນການວິນິດໄສ. ໃນເດັກນ້ອຍ, ມັນສາມາດເປັນກັບພະຍາດຕ່າງໆ, ຍ້ອນການເຮັດວຽກຂອງທາດແປ້ງທາດແປ້ງ. ເພາະສະນັ້ນ, ເຖິງແມ່ນວ່າຄວາມຜິດພາດເລັກນ້ອຍໃນຄາບອາຫານ, ໂດຍສະເພາະໃນການຕິດເຊື້ອສ້ວຍແຫຼມ, ຄວາມຕື່ນເຕັ້ນທາງປະສາດ, ການເຮັດວຽກເກີນ, ແລະອື່ນໆ. ສາມາດນໍາໄປສູ່ ketosis. Ketonuria ໃນໄວເດັກສາມາດສັງເກດເຫັນດ້ວຍ toxicosis, ພະຍາດກະເພາະລໍາໄສ້ຍາວນານ, ພະຍາດທ້ອງບິດແລະພະຍາດອື່ນໆ. ໃນເດັກເກີດ ໃໝ່, ການເພີ່ມຂື້ນຂອງກະເພາະປັດສະວະແມ່ນເກີດມາຈາກການຂາດສານອາຫານ. Ketonuria, ຖືກສັງເກດເຫັນໃນພະຍາດຕິດຕໍ່ - ໄຂ້ແດງ, ໄຂ້ຫວັດໃຫຍ່, ໂຣກເຍື້ອຫຸ້ມສະ ໝອງ ອັກເສບແລະການຕິດເຊື້ອແມ່ນເປັນສັນຍານຮອງ, ຖ່າຍທອດແລະບໍ່ມີຄຸນຄ່າໃນການບົ່ງມະຕິທີ່ດີ.
Ketonuria ພະຍາດເບົາຫວານ ພັດທະນາເນື່ອງຈາກ ketogenesis ເພີ່ມຂື້ນແລະ ketolysis ພິການ. ການເພີ່ມຂື້ນຂອງ ketogenesis ເຮັດໃຫ້ການລະດົມຂອງໄຂມັນເພີ່ມຂື້ນຈາກເນື້ອເຍື່ອ adipose, ການຫຼຸດລົງຂອງການສ້າງ oxalacetate ໃນວົງຈອນ Krebs, ແລະການຫຼຸດລົງຂອງ biosynthesis ຂອງກົດໄຂມັນ. ໃນໂລກເບົາຫວານຮ້າຍແຮງ, ປະກອບດ້ວຍຄວາມເສຍຫາຍຕໍ່ເນື້ອເຍື່ອ ໝາກ ໄຂ່ຫຼັງ (ສະຖານທີ່ ສຳ ລັບການລະລາຍຂອງ ketones), ການລະເມີດຂອງ ketolysis ເພີ່ມຂື້ນ.
ການຂາດ glucosuria ໃນການມີ ketonuria ບໍ່ລວມເອົາພະຍາດເບົາຫວານ.
ໂດຍປົກກະຕິ, ອົງການຈັດຕັ້ງ ketone ຖືກສ້າງຕັ້ງຂື້ນໃນຈໍານວນຫນ້ອຍຈາກຜະລິດຕະພັນສຸດທ້າຍຂອງທາດແປ້ງທາດແປ້ງແລະ lipid - acetyl-CoA (C2-bodies) ຜ່ານ acetoacetyl-CoA ແລະເກືອບຈະເປັນກາງ.
ໃນໂລກເບົາຫວານ mellitus, ການລະດົມຂອງ lipids ເພີ່ມຂື້ນດ້ວຍການສ້າງປະລິມານຫຼາຍຂອງ acetyl CoA (C2ຮ່າງກາຍ). ໃນເວລາດຽວກັນ, ເນື່ອງຈາກການລະເມີດຂອງ E -book ທາດແປ້ງ, ການຫຼຸດລົງໃນການສ້າງຕັ້ງຂອງ oxalacetate, ທີ່ມີ2-bodies ແມ່ນລວມຢູ່ໃນວົງຈອນ Krebs ແລະເຜົາຜານກາກບອນໄດອອກໄຊແລະນ້ ຳ. ນອກຈາກນັ້ນ, ເປັນຜົນມາຈາກການລະລາຍໄຂມັນທີ່ເພີ່ມຂື້ນ, ການສະສົມສານທາງຊີວະພາບຂອງ C ໄດ້ຖືກກີດຂວາງ.2ຮ່າງກາຍເຂົ້າໄປໃນອາຊິດໄຂມັນ. ດັ່ງນັ້ນ, ປະລິມານຫຼາຍຂອງ C ສະສົມ2-body, ເຊິ່ງ ນຳ ໄປສູ່ການຜະລິດ CoA ໃນປະລິມານຫລາຍ, ແລະດ້ວຍເຫດນັ້ນ, ອາຊິດໂຕນ, ອາຊິດໂກຊີຕິກແລະອາຊິດເບຕ້າໄຮໂດຣໂບຣີ, ເຊິ່ງ ນຳ ມາຍ່ຽວຢູ່ໃນປັດສະວະ.
ອົງການຈັດຕັ້ງຂອງ Ketone
ເຫຼົ່ານີ້ແມ່ນຜະລິດຕະພັນການເນົ່າເປື່ອຍລະດັບປານກາງທີ່ຖືກສ້າງຕັ້ງຂື້ນໃນລະຫວ່າງການເຮັດວຽກຂອງຕັບ. ໂດຍປົກກະຕິແລ້ວ, ການເຜົາຜານ metabolism ເຮັດໃຫ້ຮ່າງກາຍຂອງ ketone ເຮັດໃຫ້ມີການເຊື່ອມໂຊມລົງຕື່ມອີກ.
ສານສະຫງວນທາດນ້ ຳ ຕານໃນຮ່າງກາຍມີຢູ່ໃນໄຂມັນໃນຮ່າງກາຍເຊິ່ງເປັນເຫດຜົນທີ່ວ່າ ketonuria ແມ່ນຂາດແຄນທາດແປ້ງ. ອົງການຈັດຕັ້ງຂອງ Ketone ແມ່ນຜູ້ໃຫ້ບໍລິການພະລັງງານທີ່ດີເລີດ. ໃນນີ້, ເຖິງແມ່ນວ່າກົດໄຂມັນແມ່ນຢູ່ຫລັງພວກມັນ. ເພາະສະນັ້ນ, ເມື່ອສະ ໝອງ ຫຼືຫົວໃຈຂາດອາຊິດໂຟລິກຊີນ, ຮ່າງກາຍຈະຜະລິດຮ່າງກາຍ ketone ໂດຍໄວ.
ມີເຫດຜົນຫຍັງແດ່
Ketonuria ແມ່ນທາດຍ່ຽວໃນຮ່າງກາຍຂອງ ketone ສູງກວ່າປົກກະຕິ.
ໃນຮ່າງກາຍຂອງມະນຸດທີ່ມີສຸຂະພາບດີ, ການເຜົາຜານອາຫານແມ່ນສົມດຸນກັນດີ. ສິ່ງທີ່ສາມາດເຮັດໃຫ້ເກີດ ketonuria?

- ການເດັ່ນຂອງທາດໂປຼຕີນແລະໄຂມັນໃນອາຫານ. ເນື່ອງຈາກທາດແປ້ງທາດແປ້ງໃນອາຫານຫຼຸດລົງ, ຈຸລັງຂາດສານອາຫານ. ຕໍ່ກັບຄວາມເປັນມານີ້, ketonuria ພັດທະນາ. ນີ້ແມ່ນປະຕິກິລິຍາຂອງຮ່າງກາຍຕໍ່ກັບຄວາມບໍ່ສົມດຸນໃນຄາບອາຫານ.
- ຄາບອາຫານແລະການລ່ວງລະເມີດຂອງຄວາມອຶດຫິວສາມາດເປັນຜົນກະທົບຕໍ່ການເກີດຂອງຮ່າງກາຍ ketone ໃນຍ່ຽວ. ຄວາມຜິດພາດໃນການເລືອກອາຫານເຮັດໃຫ້ເກີດໄຂມັນທີ່ອີ່ມຕົວຢ່າງໄວວາ, ໃນຂະນະທີ່ ຈຳ ນວນເອນໄຊເພີ່ມຂື້ນ. Ketonuria ແມ່ນຮູບລັກສະນະຂອງ acetone ໃນເລືອດ. ໂດຍປົກກະຕິແລ້ວ, ຖ້າຄົນຜູ້ ໜຶ່ງ ອຶດຫິວດົນກວ່າ 6 ມື້, ເນື້ອໃນຂອງຮ່າງກາຍ ketone ໃນຮ່າງກາຍຂອງມະນຸດເພີ່ມຂື້ນສູງກວ່າປົກກະຕິ.
- ອາການສລົບເພື່ອການຜ່າຕັດ.
- ໂຣກເບົາຫວານ mellitus. ໃນກໍລະນີນີ້, ketonuria ປາກົດຂື້ນເລື້ອຍໆ. ຮ່າງກາຍຂອງ Ketone ຢ່າງດຽວບໍ່ແມ່ນສາເຫດຂອງພະຍາດດັ່ງກ່າວ. ໃນພະຍາດເບົາຫວານ mellitus, ຫຼັກສູດເພີ່ມເຕີມຂອງທາດແປ້ງແລະ insulin ແມ່ນຖືກກໍານົດໄວ້.
- ການຂາດນໍ້າ. ມັນເກີດຂື້ນໃນເວລາທີ່ຮ່າງກາຍ overheats ຫຼືເປັນອາການແຊກຊ້ອນຂອງພະຍາດເບົາຫວານ.
- ພະຍາດຕັບຫຼືພະຍາດຕິດເຊື້ອທີ່ຮ້າຍແຮງ (ເຊັ່ນ: ພະຍາດທ້ອງບິດ).
- ການພັດທະນາຂອງເນື້ອງອກໃນທໍ່ຍ່ອຍອາຫານ.
- ຄວາມຜິດປົກກະຕິໃນຕ່ອມຂົມ.
- ເບື່ອໂດຍການດື່ມເຫຼົ້າຫຼືທາດປະສົມເຄມີເຊັ່ນ phosphorus, ນຳ.
- ຄວາມເສຍຫາຍຕໍ່ລະບົບປະສາດສ່ວນກາງ, ຄວາມຕື່ນເຕັ້ນທາງປະສາດ.
ຈົ່ງ ຈຳ ໄວ້ວ່າກິ່ນຂອງ Acetone ໃນເວລາຫາຍໃຈຫລືຖ່າຍເບົາແມ່ນສັນຍານທີ່ຈະໄປພົບແພດ. ມັນຍັງເປັນເຫດຜົນທີ່ຈະປ່ຽນແປງວິຖີຊີວິດແລະຄວາມສົມດຸນທາງໂພສະນາການ.
ເອົາໃຈໃສ່ກັບເດັກນ້ອຍ
ຄລີນິກມັກຈະໄດ້ຮັບການປຶກສາຫາລືຖ້າເດັກມີອາການຮາກ, ກິ່ນຂອງ acetone. ຫຼືກິ່ນດັ່ງກ່າວປາກົດຢູ່ໃນນໍ້າຍ່ຽວ. ແລະເຖິງແມ່ນວ່າມັນເປັນສັນຍານຂອງ ketonuria, ມັນບໍ່ແມ່ນຄວາມ ຈຳ ເປັນຂອງອາການຂອງພະຍາດທີ່ຮ້າຍແຮງ.

ປົກກະຕິແລ້ວ, ທຸກຢ່າງແມ່ນອະທິບາຍໂດຍລະບົບການຍ່ອຍອາຫານທີ່ບໍ່ສົມບູນແບບ. ສາເຫດຂອງ ketonuria ໃນເດັກນ້ອຍແມ່ນສະພາບທີ່ພະລັງງານໃຊ້ຈ່າຍ ຈຳ ນວນຫລວງຫລາຍ. ມັນມັກຈະເກີດຂື້ນເມື່ອ:
- ຄວາມວຸ້ນວາຍທາງດ້ານອາລົມ
- ການອອກ ກຳ ລັງກາຍເພີ່ມຂື້ນ,
- ອາຫານທີ່ບໍ່ສົມດຸນ
- ເປັນຫວັດ
ຄວາມຈິງແມ່ນວ່າຮ່າງກາຍຂອງເດັກນ້ອຍບໍ່ມີ glycogen ທີ່ມີຂະ ໜາດ ໃຫຍ່, ເພາະສະນັ້ນ, ການລະລາຍຂອງໄຂມັນທີ່ເກີດຂື້ນແລະອາການຂອງ ketonuria ໄດ້ຖືກສັງເກດເຫັນ.
ການຖືພາ
ເປັນເວລາ 9 ເດືອນຂອງການຖືພາ, ແມ່ຍິງຕ້ອງໄດ້ໄປກວດຍ່ຽວເລື້ອຍໆ. ນີ້ແມ່ນສິ່ງທີ່ ຈຳ ເປັນເພື່ອບໍ່ໃຫ້ພາດການບິດເບືອນເລັກນ້ອຍຈາກມາດຕະຖານໃນຮ່າງກາຍ ສຳ ລັບໄລຍະເວລາຂອງການທ່າທາງທັງ ໝົດ. ແທ້ຈິງແລ້ວ, ອະໄວຍະວະທັງ ໝົດ ມີພາລະ ໜັກ. ມັນ ໝາຍ ຄວາມວ່າແນວໃດໃນຮ່າງກາຍຂອງ ketone ພົບໃນຍ່ຽວ?
ໂດຍປົກກະຕິເນື້ອໃນນ້ອຍໆຂອງພວກເຂົາແມ່ນມາດຕະຖານ. ການວິເຄາະທີ່ງ່າຍທີ່ສຸດຈະຜ່ານການທົດສອບຢ່າງໄວວາ. ທ່ານ ຈຳ ເປັນຕ້ອງຫຼຸດເສັ້ນທົດສອບໃນນໍ້າຍ່ຽວ.
ການທົດສອບທາງລົບແມ່ນຖືວ່າເປັນເລື່ອງປົກກະຕິໃນລະຫວ່າງການຖືພາຫຼື ຈຳ ນວນ ketones ແມ່ນ ໜ້ອຍ ທີ່ສຸດ. ຖ້າວ່າມູນຄ່າການທົດສອບແມ່ນມາຈາກ 15 ຫາ 160 ມລກ / dl - ນີ້ແມ່ນສາເຫດທີ່ ໜ້າ ເປັນຫ່ວງ.
ໃນລະຫວ່າງການຖືພາ, ketonuria ແມ່ນອາການທີ່ເປັນຕາຢ້ານ. ມັນປະກົດມີ toxicosis ຕົ້ນ. ການເປັນພິດຂອງຮ່າງກາຍ, ແລະເພາະສະນັ້ນຈຶ່ງເຮັດໃຫ້ລູກໃນທ້ອງມີອາຊິດໂຕນ, ເຮັດໃຫ້ເກີດຄວາມສັບສົນໃນໄລຍະຖືພາ.

ຖ້າແມ່ຍິງຖືພາມີຄວາມລົ້ມເຫຼວຂອງຮໍໂມນທີ່ຮ້າຍແຮງ, ລາວຈະມີຄວາມສ່ຽງ.
ການເພີ່ມຂື້ນຂອງລະດັບຂອງ ketones ໃນນໍ້າຍ່ຽວຂອງເດັກເກີດ ໃໝ່ ແມ່ນຍ້ອນຄວາມຜິດພາດໃນການໃຫ້ອາຫານຫຼືການຂາດສານອາຫານ.
ອາການຂອງ Ketonuria
ຖ້າຫາກວ່າລະດັບຂອງ ketones ໃນຮ່າງກາຍໄດ້ເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍ, ຫຼັງຈາກນັ້ນ, ketonuria ຈະສະແດງຕົວຂອງມັນເອງ:
- ງ້ວງເຫງົາຫາວ
- ກິ່ນຂອງ acetone ຈາກປາກ,
- ກິ່ນປັດສະວະເປັນປັດສະວະ
- ການວິເຄາະຈະສະແດງໃຫ້ເຫັນລະດັບເມັດເລືອດຂາວໃນລະດັບສູງໃນເລືອດ,
- ການກວດເລືອດທາງຊີວະເຄມີຈະສະແດງໃຫ້ເຫັນເນື້ອໃນນ້ ຳ ຕານໃນລະດັບຕ່ ຳ,
ຖ້າ ketonuria ກະຕຸ້ນກະໂດດໃນເລືອດຂອງ acetone, ຫຼັງຈາກນັ້ນ, ວິກິດການ acetone ອາດຈະເກີດຂື້ນ.
ການເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍຂອງນໍ້າສົ້ມໃນຈຸລັງສາມາດທໍາລາຍອະໄວຍະວະພາຍໃນຢ່າງຮ້າຍແຮງ. ໃນກໍລະນີນີ້, ປະຕິກິລິຍາປ້ອງກັນໄດ້ຖືກເປີດຕົວ - ອາການປວດຮາກ.
ອາການຂອງ ketonuria ໃນເດັກ:
- ການຮ້ອງທຸກຂອງການເຈັບທ້ອງ
- ຮ້ອງທຸກ
- ເດັກນ້ອຍເມື່ອຍ, ອ່ອນເພຍ,
- ການຮ້ອງທຸກຂອງອາການປວດຮາກ
- ຮາກ
- ເຮັດໃຫ້ອຸນຫະພູມສູງເຖິງ 39 ° C,
- ການປະຕິເສດຂອງອາຫານ
- ມີກິ່ນ ເໝືອນ ອາເຊນໂຕນ
- ຕັບໃຫຍ່
Ketonuria ສາມາດກວດພົບໄດ້ບໍ?
ພຽງແຕ່ການວິເຄາະທາງເຄມີສາມາດກວດພົບການເພີ່ມຂື້ນຂອງລະດັບຂອງ ketone ໃນຮ່າງກາຍ. ຫ້ອງທົດລອງຈະ ກຳ ນົດມາດຕະຖານຂອງອົງການ ketone ທີ່ບັນຈຸຢູ່ໃນນັ້ນ.
ໃນຢາປົວພະຍາດທີ່ທັນສະ ໄໝ, ກວດພົບວ່າ ketonuria:
- ການທົດສອບ Lange,
- ການທົດສອບທາງກົດ ໝາຍ
- ຕົວຢ່າງ Lestrade,
- ຕົວຢ່າງດັດແກ້ຂອງ Rothera,
- ການທົດສອບຢ່າງໄວວາ

ແນ່ນອນການທົດສອບຢ່າງໄວວາແມ່ນພົບເລື້ອຍທີ່ສຸດ. ການກະ ທຳ ຂອງພວກມັນແມ່ນອີງໃສ່ປະຕິກິລິຍາທາງເຄມີ, ຜົນຂອງມັນຈະເຫັນໄດ້ໃນທັນທີ. ຜູ້ ໜຶ່ງ ຕ້ອງວາງທໍ່ທົດສອບໃນນໍ້າຍ່ຽວຫຼືເອົາລົງໃສ່ເມັດທົດສອບ. ໃນກໍລະນີທີ່ມີປະຕິກິລິຍາໃນທາງບວກ, ການທົດສອບຈະກາຍເປັນສີມ່ວງ. ຄວາມສະຫວ່າງຂອງສີຊ່ວຍໃຫ້ທ່ານສາມາດຕັດສິນໄດ້ດ້ວຍຂະ ໜາດ ສີພິເສດວ່າປະລິມານຂອງອົງການ ketone ຈະເກີນເທົ່າໃດ.
ການຈັດປະເພດພະຍາດສາກົນ
ການຈັດປະເພດສະຖິຕິສາກົນກ່ຽວກັບພະຍາດແລະບັນຫາສຸຂະພາບທີ່ກ່ຽວຂ້ອງ (ICD) ແມ່ນຄູ່ມືການອ້າງອິງຜ່ານເອກະສານທີ່ສາມາດປຽບທຽບໄດ້ກັບສາກົນ. ດ້ວຍການຊ່ວຍເຫຼືອຂອງມັນ, ວິທີການທາງວິທີການຕ່າງໆແມ່ນລວມເຂົ້າກັນ. ສະຖິຕິພະຍາດແມ່ນ ກຳ ລັງສະສົມແລະຈັດປະເພດ. ທຸກໆສິບປີ, IBC ໄດ້ຖືກທົບທວນໂດຍຄະນະ ກຳ ມະການຂອງອົງການອະນາໄມໂລກ. ເພື່ອຈັດແບ່ງປະເພດແລະວິເຄາະມວນສານທັງ ໝົດ ຂອງຜົນໄດ້ຮັບທີ່ສະສົມຈາກມຸມມອງຂອງສະຖິຕິ, ມັນຖືກແປເປັນລະຫັດອັກຂະຣະ. ໃນວຽກງານດັ່ງກ່າວ, ICD ທີ່ພັດທະນາແລ້ວຖືກ ນຳ ໃຊ້. ມື້ນີ້ມັນກົງກັບ ICD-10. ມັນປະກອບມີ 22 ຫ້ອງຮຽນ (ພາກສ່ວນ).
ອີງຕາມໄດເລກະທໍລີ ICD, ketonuria ມີລະຫັດ R82.4.
ການປ້ອງກັນ Ketonuria ແລະອາຫານການກິນ
ສຳ ລັບການປ້ອງກັນ ketonuria, ມັນ ຈຳ ເປັນ:
- ກິນຖືກ
- ນຳ ພາຊີວິດໃຫ້ມີສຸຂະພາບແຂງແຮງ:
- ເທົ່າທີ່ເປັນໄປໄດ້ທີ່ຈະຢູ່ໃນອາກາດສົດ,
- ອອກ ກຳ ລັງກາຍປານກາງ
- ຢ່າເລີ່ມເປັນໂຣກຊໍາເຮື້ອ.

ໃນພະຍາດ ຊຳ ເຮື້ອເຊັ່ນພະຍາດເບົາຫວານ, ທ່ານ ໝໍ ປຶກສາຫາລືຢ່າງເປັນລະບົບ. ບາງຄັ້ງຄາວ, ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຕ້ອງເຮັດການທົດສອບທີ່ສະແດງອອກ.
ປະຕິກິລິຍາໃນທາງບວກຊີ້ໃຫ້ເຫັນພະຍາດທາງດ້ານຮ່າງກາຍໃນຮ່າງກາຍ. ເອົາໃຈໃສ່ກັບສັນຍານ! ການອຸທອນທີ່ຮີບດ່ວນໄປຄລີນິກຈະເຮັດໃຫ້ຮ່າງກາຍກັບຄືນສູ່ສະພາບປົກກະຕິໂດຍໄວ. ໂດຍບໍ່ຕ້ອງອອກຈາກອາຫານທີ່ທ່ານ ໝໍ ສັ່ງ, ທ່ານສາມາດເລັ່ງການຟື້ນຕົວໄດ້.
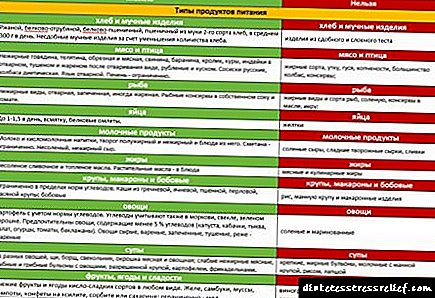
ຫຼັກການອາຫານ Ketonuria:
- ຢ່າກິນອາຫານທີ່ມີໂປຕີນແລະໄຂມັນສູງ,
- ການໄດ້ຮັບທາດແປ້ງເປັນປະ ຈຳ
- ດື່ມວິທີແກ້ໄຂນ້ ຳ ແລະໂຊດາຫຼາຍ (ມີພະຍາດເບົາຫວານ - ອິນຊູລິນ).
ເມນູຄວນປະກອບມີ: ຊີ້ນງົວຕົ້ມແລະກະຕ່າຍ, ອາຫານປະເພດແກງຜັກ, ປາທີ່ມີໄຂມັນຕ່ ຳ. ທັນຍະພືດທີ່ມີປະໂຫຍດໂດຍບໍ່ມີມັນເບີ, ຜັກແລະ ໝາກ ໄມ້. ມັນໄດ້ຖືກແນະນໍາໃຫ້ດື່ມນ້ໍາຫຼາຍ, ເຄື່ອງດື່ມຫມາກໄມ້, ເຄື່ອງດື່ມ.
ຍົກເວັ້ນຈາກເມນູ:
- ໄຂມັນ
- ລະດູເຜັດ
- ຫວານ
- ໝາກ ນາວ
- ກ້ວຍ
- ເຫັດ
- ອາຫານໄວ.
ສຸມໃສ່ການປິ່ນປົວ
Ketonuria ບໍ່ຕ້ອງໄດ້ຮັບການປິ່ນປົວເປັນພະຍາດທີ່ແຍກຕ່າງຫາກ. ນາງເປັນພຽງຜົນສະທ້ອນເທົ່ານັ້ນ. ມັນ ຈຳ ເປັນທີ່ຈະຕ້ອງຍົກເວັ້ນສາເຫດທີ່ກໍ່ໃຫ້ເກີດມັນ. ກ່ອນອື່ນ ໝົດ, ຕ້ອງມີການກວດກາຢ່າງເຕັມທີ່. ຄວາມຖືກຕ້ອງຂອງການບົ່ງມະຕິແລະການສ້າງສາເຫດຂອງ ketonuria ຮັບປະກັນການຮັກສາທີ່ປະສົບຜົນ ສຳ ເລັດ.
ທ່ານ ໝໍ ໃຫ້ ຄຳ ແນະ ນຳ ບາງຢ່າງ:
- ຖ້າທ່ານມີນ້ ຳ ໜັກ ເກີນ, ທ່ານຄວນຈັດແຈງມື້ຖືສິນອົດເຂົ້າເປັນບາງຄັ້ງຄາວ.
- ຖ້າການວິເຄາະໄດ້ເປີດເຜີຍການເພີ່ມຂື້ນຂອງ ketones ຍ່ຽວ, ຊື້ການທົດສອບເພື່ອໃຊ້ພວກມັນຢູ່ເຮືອນ.

- ຄວນເກັບນໍ້າຍ່ຽວ ສຳ ລັບການວິເຄາະບໍ່ເກີນສີ່ຊົ່ວໂມງກ່ອນການສົ່ງ.
- ເດັກສາມາດເມົາໄດ້ດ້ວຍເຄື່ອງດື່ມທີ່ເປັນດ່າງທຸກໆ 10-15 ນາທີໃນສ່ວນນ້ອຍໆ. ຖ່ານທີ່ຖືກກະຕຸ້ນ, enterosgel ຈະຊ່ວຍໃນການ ທຳ ລາຍລະບົບຍ່ອຍອາຫານ.
- ມີອາການປວດຮາກທີ່ຈະມາເຖິງ, ມັນເປັນປະໂຫຍດທີ່ຈະດື່ມເຄື່ອງດື່ມສ່ວນປະສົມ. ໂທຫາລົດສຸກເສີນ.
ວິທີການຮັກສາ ketonuria, ມີ ຄຳ ແນະ ນຳ ໃນຢາພື້ນເມືອງ.
- ມີອາການປວດຮາກເລື້ອຍໆ, ດື່ມນ້ ຳ ແຮ່ທາດ, ນ້ ຳ ໝາກ ໄມ້ແຫ້ງ, ແກ້ໄຂທາດນ້ ຳ ຕານ. ຫນຶ່ງບ່ວງໃນສິບນາທີ.
- ເອົາຢາຍັດຢູ່ເຮືອນ. ຫນ້າທໍາອິດ, ນ້ໍາຢູ່ໃນອຸນຫະພູມຫ້ອງ, ຕໍ່ມາອຸ່ນ, ເຂົ້າໄປໃນທີ່ບ່ວງກາເຟຂອງເນດຖືກເພີ່ມ.
- ເອົາເຄື່ອງດື່ມ: ລະລາຍ 2 tbsp ໃນນ້ ຳ 1 ລິດ. ້ໍາເຜີ້ງ, ງາມນ້ໍາຂອງຫນຶ່ງນາວ. ດື່ມ 1 tbsp. ທຸກໆ 15 ນາທີ.
- ສູດ ສຳ ລັບໂຊລູຊັ່ນໂຊດາ: ລະລາຍໂຊດາ 1 ບ່ວງກາເຟໃນນ້ ຳ 250 ml. ດື່ມ 1 tsp. ທຸກໆ 10 ນາທີ.
- ເອົາສ່ວນປະສົມຂອງສະ ໝຸນ ໄພອອກລິດ.
- ເພື່ອເລັ່ງການ ກຳ ຈັດສານພິດອອກຈາກຮ່າງກາຍ, ກິນ ໜ້ອຍ ໜຶ່ງ. ມັນດີກວ່າທີ່ຈະກິນພຽງແຕ່ເຄື່ອງປັ່ນປ່ວນເທົ່ານັ້ນ.
ການຮັກສາແມ່ນຂື້ນກັບຄຸນລັກສະນະສ່ວນຕົວຂອງຮ່າງກາຍ. ມັນຕ້ອງໄດ້ຮັບການຄວບຄຸມຢ່າງເຂັ້ມງວດຈາກແພດ ໝໍ ທີ່ເຂົ້າຮ່ວມ.
76. ໂລກ Cholesterol. ວິທີການເຂົ້າ, ການ ນຳ ໃຊ້ແລະການອອກຈາກຮ່າງກາຍ. cholesterol Serum. biosynthesis Cholesterol, ໄລຍະຂອງມັນ. ລະບຽບການຂອງການສັງເຄາະ.
Cholesterol ແມ່ນສະເພາະ ສຳ ລັບອົງການຈັດຕັ້ງຂອງສັດ. ມັນຖືກສັງເຄາະຢູ່ໃນຫຼາຍໆເນື້ອເຍື່ອຂອງມະນຸດ, ແຕ່ສະຖານທີ່ຕົ້ນຕໍຂອງການສັງເຄາະແມ່ນຕັບ. ໃນຕັບ, ຫຼາຍກ່ວາ 50% ຂອງ cholesterol ແມ່ນຖືກສັງເຄາະ, ໃນລໍາໄສ້ຂະຫນາດນ້ອຍ - 15-20%, ສ່ວນທີ່ເຫຼືອຂອງ cholesterol ແມ່ນຖືກສັງເຄາະຢູ່ໃນຜິວຫນັງ, cortex adrenal, ແລະ gonads. ປະມານ 1 ກຼາມຂອງ cholesterol ແມ່ນຖືກສັງເຄາະຕໍ່ມື້ໃນຮ່າງກາຍ, 300-500 ມລກແມ່ນກິນກັບອາຫານ (ຮູບ 8-65). Cholesterol ເຮັດ ໜ້າ ທີ່ຫຼາຍຢ່າງ: ມັນແມ່ນສ່ວນ ໜຶ່ງ ຂອງເຍື່ອຂອງຈຸລັງທັງ ໝົດ ແລະສົ່ງຜົນກະທົບຕໍ່ຄຸນສົມບັດຂອງມັນ, ເຮັດ ໜ້າ ທີ່ເປັນຕົວຍ່ອຍເບື້ອງຕົ້ນໃນການສັງເຄາະອາຊິດບີແລະຮໍໂມນສະເຕີຣອຍ. ຕົວທີ່ໃຊ້ໃນເສັ້ນທາງການເຜົາຜະຫລານຂອງການສັງເຄາະ cholesterol ກໍ່ກາຍເປັນ ubiquinone, ສ່ວນປະກອບຂອງລະບົບຕ່ອງໂສ້ລະບົບຫາຍໃຈແລະ dolichol, ເຊິ່ງມີສ່ວນຮ່ວມໃນການສັງເຄາະ glycoproteins. ເນື່ອງຈາກກຸ່ມ hydroxyl ຂອງມັນ, cholesterol ສາມາດປະກອບເປັນ esters ທີ່ມີອາຊິດໄຂມັນ. cholesterol Etherified ສ່ວນຫຼາຍແມ່ນຢູ່ໃນເລືອດແລະຖືກເກັບຮັກສາໄວ້ໃນປະລິມານ ໜ້ອຍ ໃນຈຸລັງບາງຊະນິດເຊິ່ງໃຊ້ມັນເປັນຕົວຍ່ອຍ ສຳ ລັບການສັງເຄາະສານອື່ນໆ. Cholesterol ແລະ esters ແມ່ນໂມເລກຸນ hydrophobic, ສະນັ້ນພວກມັນຖືກຂົນສົ່ງໂດຍເລືອດພຽງແຕ່ເປັນສ່ວນ ໜຶ່ງ ຂອງຢາຊະນິດຕ່າງໆ. ການແລກປ່ຽນທາດ cholesterol ແມ່ນມີຄວາມສັບສົນທີ່ສຸດ - ພຽງແຕ່ ສຳ ລັບການສັງເຄາະຂອງມັນ, ປະມານ 100 ປະຕິກິລິຍາຕິດຕໍ່ກັນແມ່ນມີຄວາມ ຈຳ ເປັນ. ໃນຈໍານວນທັງຫມົດ, ປະມານ 300 ທາດໂປຼຕີນທີ່ແຕກຕ່າງກັນມີສ່ວນຮ່ວມໃນ metabolism metabolism. ຄວາມຜິດປົກກະຕິຂອງການເຜົາຜານໄຂມັນໃນຄໍເລສເຕີໂຣນ ນຳ ໄປສູ່ ໜຶ່ງ ໃນບັນດາພະຍາດທີ່ພົບເລື້ອຍທີ່ສຸດ - atherosclerosis. ອັດຕາການຕາຍຈາກຜົນກະທົບຂອງໂຣກ atherosclerosis (ໂຣກ myocardial infarction, stroke) ນຳ ໄປສູ່ໂຄງສ້າງໂດຍລວມຂອງອັດຕາການຕາຍ. Atherosclerosis ແມ່ນ "ພະຍາດ polygenic", i.e. ປັດໄຈຫຼາຍຢ່າງມີສ່ວນຮ່ວມໃນການພັດທະນາຂອງມັນ, ສິ່ງທີ່ ສຳ ຄັນທີ່ສຸດແມ່ນເຊື້ອສາຍ. ການສະສົມຂອງໄຂມັນໃນຮ່າງກາຍເຮັດໃຫ້ເກີດການພັດທະນາຂອງພະຍາດທົ່ວໄປອີກອັນ ໜຶ່ງ - ພະຍາດ gallstone.
A. ການສັງເຄາະ cholesterol ແລະລະບຽບການຂອງມັນ
ປະຕິກິລິຍາການສັງເຄາະ Cholesterol ແມ່ນເກີດຂື້ນໃນ cytosol ຂອງຈຸລັງ. ນີ້ແມ່ນ ໜຶ່ງ ໃນບັນດາເສັ້ນທາງການເຜົາຜະຫລານທີ່ຍາວທີ່ສຸດໃນຮ່າງກາຍຂອງມະນຸດ.
Phenylketonuria

Phenylketonuria - ເປັນການລະເມີດຕໍ່ອະໄວຍະວະອາຊິດ amino ຍ້ອນການຂາດທາດ enzymes ໃນຕັບທີ່ກ່ຽວຂ້ອງກັບການເຜົາຜານ metabolism ຂອງ phenylalanine ກັບ tyrosine. ອາການເລີ່ມຕົ້ນຂອງ phenylketonuria ແມ່ນອາການປວດຮາກ, ເຫງົານອນຫລື hyperactivity, ກິ່ນຂອງແມ່ຈາກນໍ້າຍ່ຽວແລະຜິວ ໜັງ, ການພັດທະນາ psychomotor ທີ່ຊັກຊ້າ, ອາການຊ້າຊ້າປົກກະຕິປະກອບມີ oligophrenia, ການພັດທະນາທາງກາຍ, ການຊັກຊ້າ, ການປ່ຽນແປງຂອງຜິວ ໜັງ, ແລະອື່ນໆ. ການວິນິດໄສຕໍ່ມາປະກອບມີການທົດລອງພັນທຸ ກຳ ໂມເລກຸນ, ການ ກຳ ນົດຄວາມເຂັ້ມຂົ້ນຂອງ phenylalanine ໃນເລືອດ, ການວິເຄາະທາງຊີວະວິທະຍາທາງເດີນປັດສະວະ, EEG, ແລະ MRI ຂອງສະ ໝອງ. ການປິ່ນປົວຂອງ phenylketonuria ແມ່ນການປະຕິບັດຕາມອາຫານພິເສດ.

ຂໍ້ມູນທົ່ວໄປ
Phenylketonuria (ພະຍາດຂອງ Felling, phenylpyruvic oligophrenia) ແມ່ນພະຍາດທາງດ້ານສະ ໝອງ ທີ່ ກຳ ນົດທາງພັນທຸ ກຳ, ສະແດງໂດຍການຂາດສານໄຮໂດຼລິກນິກຂອງ phenylalanine, ການສະສົມຂອງກົດອາມິໂນແລະທາດແປ້ງຂອງມັນໃນທາດແຫຼວແລະເນື້ອເຍື່ອທາງຮ່າງກາຍ, ຕິດຕາມມາດ້ວຍຄວາມເສຍຫາຍຢ່າງຮ້າຍແຮງຕໍ່ລະບົບປະສາດສ່ວນກາງ. Phenylketonuria ໄດ້ຖືກອະທິບາຍເປັນຄັ້ງ ທຳ ອິດໂດຍ A. Felling ໃນປີ 1934, ມັນເກີດຂື້ນກັບຄວາມຖີ່ຂອງ 1 ກໍລະນີຕໍ່ເດັກເກີດ ໃໝ່ 10,000 ຄົນ. ໃນໄລຍະເວລາຂອງການເກີດລູກ, phenylketonuria ບໍ່ມີການປະກົດຕົວທາງຄລີນິກ, ເຖິງຢ່າງໃດກໍ່ຕາມ, ການກິນ phenylalanine ກັບອາຫານເຮັດໃຫ້ເກີດການສະແດງອອກຂອງພະຍາດທີ່ມີຢູ່ແລ້ວໃນເຄິ່ງ ທຳ ອິດຂອງຊີວິດ, ແລະຕໍ່ມາກໍ່ ນຳ ໄປສູ່ຄວາມຜິດປົກກະຕິຂອງການພັດທະນາຂອງເດັກ. ນັ້ນແມ່ນເຫດຜົນທີ່ວ່າການກວດພົບສານ phenylketonuria ໃນອາການເກີດກ່ອນ ໜ້າ ນີ້ແມ່ນວຽກທີ່ ສຳ ຄັນທີ່ສຸດຂອງໂຣກ neonatology, pediatrics ແລະພັນທຸ ກຳ.

ສາເຫດຂອງ Phenylketonuria
Phenylketonuria ແມ່ນຄວາມຜິດປົກກະຕິທາງດ້ານມໍລະດົກທີ່ຊ້ ຳ. ນີ້ ໝາຍ ຄວາມວ່າ ສຳ ລັບການພັດທະນາອາການທາງດ້ານຄລີນິກຂອງ phenylketonuria, ເດັກຕ້ອງໄດ້ສືບທອດ ສຳ ເນົາພັນທຸ ກຳ ທີ່ມີຄວາມບົກຜ່ອງດ້ານ ໜຶ່ງ ຈາກພໍ່ແມ່ທັງສອງ, ເຊິ່ງແມ່ນຜູ້ຂົນສົ່ງທີ່ຫລົງທາງຂອງພັນທຸ ກຳ.
ສ່ວນຫຼາຍມັກ, ການພັດທະນາຂອງ phenylketonuria ແມ່ນເກີດມາຈາກການກາຍພັນໃນການເຂົ້າລະຫັດພັນທຸ ກຳ ຂອງ enzyme phenylalanine-4-hydroxylase ຕັ້ງຢູ່ແຂນຍາວຂອງໂຄໂມໂຊມ 12 (ສະຖານທີ່ 12q22-q24.1). ນີ້ແມ່ນປະເພດທີ່ເອີ້ນວ່າປະເພດ I phenylketonuria, ກວມເອົາ 98% ຂອງທຸກໆກໍລະນີຂອງພະຍາດ. hyperphenylalaninemia ສາມາດບັນລຸ 30 mg% ແລະສູງກວ່າ. ຖ້າບໍ່ໄດ້ຮັບການປິ່ນປົວ, ຕົວແປ phenylketonuria ນີ້ຈະຖືກປະກອບໄປດ້ວຍຄວາມເສີຍເມີຍທາງຈິດ.
ນອກເຫນືອໄປຈາກຮູບແບບຄລາສສິກ, atylical phenylketonuria ແມ່ນມີຄວາມແຕກຕ່າງ, ດໍາເນີນການກັບອາການທາງຄລີນິກດຽວກັນ, ແຕ່ບໍ່ສົມເຫດສົມຜົນກັບການແກ້ໄຂໂດຍການປິ່ນປົວດ້ວຍອາຫານ. ເຫຼົ່ານີ້ປະກອບມີປະເພດ phenylketonuria ປະເພດ II (ການຂາດສານອາການຂາດນ້ ຳ ໃນຮ່າງກາຍ), phenylketonuria ປະເພດ III (ຂາດສານ tetrahydrobiopterin) ແລະອື່ນໆ, ຕົວແປທີ່ຫາຍາກຫຼາຍ.
ຄວາມເປັນໄປໄດ້ຂອງການເກີດລູກກັບໂຣກ phenylketonuria ເພີ່ມຂື້ນດ້ວຍການແຕ່ງງານໃກ້ຊິດ.
Pathogenesis ຂອງ phenylketonuria
ຮູບແບບຄລາສສິກຂອງ phenylketonuria ແມ່ນອີງໃສ່ຄວາມບໍ່ພຽງພໍຂອງ enzyme phenylalanine-4-hydroxylase ທີ່ກ່ຽວຂ້ອງກັບການປ່ຽນ phenylalanine ກັບ tyrosine ໃນ hepatocyte mitochondria. ໃນທາງກັບກັນ, tyramine ອະນຸມູນອິດສະຫຼະ tyrosine ແມ່ນວັດສະດຸເລີ່ມຕົ້ນ ສຳ ລັບການສັງເຄາະຂອງ catecholamines (adrenaline ແລະ norepinephrine), ແລະ diiodotyrosine ສຳ ລັບການສ້າງ thyroxine. ນອກຈາກນັ້ນ, ການສ້າງເມັດສີ melanin ແມ່ນຜົນມາຈາກການລະລາຍຂອງ phenylalanine.
ການຂາດສານອາຫານຂອງທາດ enzyme phenylalayin-4-hydroxylase ໃນ phenylketonuria ເຮັດໃຫ້ການລະເມີດຂອງການຜຸພັງຂອງ phenylalanine ຈາກອາຫານ, ເຮັດໃຫ້ຄວາມເຂັ້ມຂົ້ນຂອງມັນໃນເລືອດ (phenylalaninemia) ແລະທາດແຫຼວສະຫມອງເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍ, ແລະລະດັບຂອງ tyrosine ຫຼຸດລົງຕາມນັ້ນ. phenylalanine ຫຼາຍເກີນໄປແມ່ນຖືກ ກຳ ຈັດດ້ວຍການເພີ່ມທະວີການຂັບປັດສະວະຂອງທາດແປ້ງຂອງມັນ - ກົດ phenylpyruvic, ກົດ phenylmilactic ແລະ phenylacetic.
ການຂັດຂວາງການເຜົາຜະຫລານອາຊິດ amino ແມ່ນປະກອບດ້ວຍຄວາມອ່ອນເພຍຂອງເສັ້ນປະສາດເສັ້ນເລືອດ, ການຫຼຸດລົງຂອງການສ້າງຕັ້ງຂອງໂຣກ neurotransmitters (dopamine, serotonin, ແລະອື່ນໆ), ເຊິ່ງກໍ່ໃຫ້ເກີດກົນໄກທາງດ້ານເຊື້ອພະຍາດຂອງໂຣກສະຫມອງເສື່ອມແລະໂຣກສະຫມອງເສື່ອມ.
ອາການຂອງໂຣກ phenylketonuria
ເດັກເກີດ ໃໝ່ ທີ່ມີສານ phenylketonuria ບໍ່ມີອາການທາງດ້ານການຊ່ວຍ. ໂດຍປົກກະຕິ, ການສະແດງອອກຂອງ phenylketonuria ໃນເດັກນ້ອຍເກີດຂື້ນໃນອາຍຸ 2-6 ເດືອນ. ດ້ວຍການເລີ່ມຕົ້ນຂອງການໃຫ້ອາຫານ, ທາດໂປຼຕີນຈາກນົມແມ່ຫຼືຕົວແທນຂອງມັນເລີ່ມເຂົ້າສູ່ຮ່າງກາຍຂອງເດັກເຊິ່ງ ນຳ ໄປສູ່ການພັດທະນາຂອງອາການ ທຳ ອິດທີ່ບໍ່ແມ່ນອາການສະເພາະ - ອາການງ້ວງຊຶມ, ບາງຄັ້ງຄວາມກັງວົນໃຈແລະ hyper excitability, regurgitation, dystonia ກ້າມເນື້ອ, ໂຣກຊັກ. ໜຶ່ງ ໃນອາການທາງເດີນພະຍາດຕົ້ນໆຂອງ phenylketonuria ແມ່ນອາການປວດຮາກເປັນປະ ຈຳ ເຊິ່ງມັກຈະຖືກຖືວ່າຜິດວ່າເປັນການສະແດງອອກຂອງໂຣກ stylosis.
ພາຍໃນເຄິ່ງທີ່ສອງຂອງປີ, ການເຕີບໃຫຍ່ຂອງເດັກໃນການພັດທະນາ psychomotor ກາຍເປັນທີ່ສັງເກດ. ເດັກນ້ອຍຈະກາຍເປັນຄົນທີ່ບໍ່ມີຄວາມຫ້າວຫັນ, ບໍ່ສົນໃຈ, ຢຸດຢັ້ງກັບຄົນທີ່ຮັກ, ບໍ່ພະຍາຍາມນັ່ງລົງແລະຢືນຢູ່ຕີນລາວ. ສ່ວນປະກອບທີ່ຜິດປົກກະຕິຂອງປັດສະວະແລະເຫື່ອເຮັດໃຫ້ມີກິ່ນ“ ຫນູ” ທີ່ມີລັກສະນະ (ກິ່ນຂອງແມ່ພິມ) ອອກມາຈາກຮ່າງກາຍ. ມັກຈະມີການປອກເປືອກຂອງຜິວຫນັງ, ໂລກຜິວ ໜັງ, ໂລກຜິວ ໜັງ, ໂຣກ scleroderma.
ໃນເດັກນ້ອຍທີ່ມີສານ phenylketonuria ທີ່ບໍ່ໄດ້ຮັບການປິ່ນປົວ, microcephaly, prognathia, ຕໍ່ມາ (ຫຼັງຈາກ 1.5 ປີ) teething, enaminel hypoplasia ຖືກກວດພົບ. ການຊັກຊ້າໃນການພັດທະນາການປາກເວົ້າໄດ້ຖືກບັນທຶກໄວ້, ແລະຮອດ 3-4 ປີ oligophrenia ເລິກ (idiocy) ແລະການຂາດການປາກເວົ້າເກືອບສົມບູນໄດ້ຖືກກວດພົບ.
ເດັກນ້ອຍທີ່ມີໂຣກ phenylketonuria ມີຮ່າງກາຍທີ່ຂາດແຄນ, ມັກຈະມີຄວາມຜິດປົກກະຕິກ່ຽວກັບຫົວໃຈໃນທ້ອງ, ເກີດມາຈາກຄວາມຜິດປົກກະຕິຂອງພະຍາດເອກະລາດ (ເຫື່ອອອກ, Acrocyanosis, ເສັ້ນເລືອດໃນເສັ້ນເລືອດແດງ), ແລະມີອາການທ້ອງຜູກ. ລັກສະນະ Phenotypic ຂອງເດັກນ້ອຍທີ່ປະສົບກັບ phenylketonuria ປະກອບມີຜິວຫນັງອ່ອນ, ຕາແລະຜົມ. ເດັກນ້ອຍທີ່ມີສານ phenylketonuria ແມ່ນມີລັກສະນະສະເພາະຂອງ“ ເຄື່ອງຕັດຫຍິບ” (ແຂນຂາສູງແລະແຂນໂຄ້ງຢູ່ບ່ອນຂໍ້ຕໍ່), ການສັ່ນສະເທືອນຂອງມື, ແຂນສັ່ນ, ການລະບາດແລະການ hyperkinesis.
ການສະແດງອອກທາງຄລີນິກຂອງປະເພດ II phenylketonuria ແມ່ນມີລັກສະນະເປັນໂຣກສະ ໝອງ ເສື່ອມໃນລະດັບຮ້າຍແຮງ, ການລະຄາຍເຄືອງທີ່ເພີ່ມຂື້ນ, ການຊັກ, tetraparesis spastic, ແລະໂຣກ hyperreflexia. ຄວາມຄືບ ໜ້າ ຂອງພະຍາດດັ່ງກ່າວສາມາດເຮັດໃຫ້ເດັກນ້ອຍອາຍຸ 2 ຫາ 3 ປີເສຍຊີວິດ.
ໃນເວລາທີ່ phenylketonuri ປະເພດ III ພັດທະນາ triad ຂອງອາການ: microcephaly, oligophrenia, tetraparesis spastic.
ການວິນິດໄສຂອງ phenylketonuria
ໃນປະຈຸບັນ, ການບົ່ງມະຕິກ່ຽວກັບໂຣກ phenylketonuria (ເຊັ່ນດຽວກັນກັບໂຣກ galactosemia, ໂຣກຕ່ອມລູກອ່ອນ, ເກີດຂື້ນໃນໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເຮັງ) ແມ່ນສ່ວນຫນຶ່ງຂອງໂຄງການກວດສຸຂະພາບເດັກເກີດ ໃໝ່.
ການທົດສອບການກວດແມ່ນປະຕິບັດພາຍໃນ 3-5 ວັນຂອງຊີວິດຂອງເດັກທີ່ມີອາຍຸເຕັມແລະ 7 ວັນຂອງເດັກທີ່ເກີດກ່ອນ ກຳ ນົດໂດຍການເອົາຕົວຢ່າງຂອງເສັ້ນເລືອດຫົວໃນແບບຟອມເຈ້ຍພິເສດ. ຖ້າກວດພົບ hyperphenylalanemia, ຫຼາຍກ່ວາ 2,2 ມລກ% ຂອງເດັກຖືກສົ່ງໄປຫາພັນທຸ ກຳ ຂອງເດັກ ສຳ ລັບການກວດຄືນ ໃໝ່.
ເພື່ອຢືນຢັນການບົ່ງມະຕິກ່ຽວກັບ phenylketonuria, ຄວາມເຂັ້ມຂົ້ນຂອງ phenylalanine ແລະ tyrosine ໃນເລືອດແມ່ນຖືກກວດກາ, ກິດຈະ ກຳ ຂອງ enzymes hepatic (phenylalanine hydroxylase) ແມ່ນຖືກ ກຳ ນົດ, ການກວດວິເຄາະທາງຊີວະວິທະຍາຂອງປັດສະວະແມ່ນການກວດວິເຄາະທາງຊີວະວິທະຍາຂອງເດັກ.
ຄວາມຜິດປົກກະຕິທາງພັນທຸ ກຳ ໃນ phenylketonuria ສາມາດກວດພົບໄດ້ເຖິງແມ່ນວ່າຈະຖືພາໃນລະຫວ່າງການຖືພາໃນຊ່ວງເວລາທີ່ມີການບົ່ງມະຕິກ່ຽວກັບການເກີດຂອງລູກໃນທ້ອງ (chorionbiopsy, amniocentesis, cordocentesis).
ການບົ່ງມະຕິຄວາມແຕກຕ່າງຂອງ phenylketonuria ແມ່ນ ດຳ ເນີນດ້ວຍການກະທົບກະເທືອນໃນການເກີດຂອງເດັກໃນເດັກເກີດ ໃໝ່, ການຕິດເຊື້ອພາຍໃນແລະການຜິດປົກກະຕິທາງເດີນອາຫານອື່ນໆຂອງກົດອະມິໂນ.
ການຮັກສາ Phenylketonuria
ປັດໃຈພື້ນຖານໃນການປິ່ນປົວໂຣກ phenylketonuria ແມ່ນອາຫານທີ່ ຈຳ ກັດການໄດ້ຮັບທາດໂປຼຕີນໃນຮ່າງກາຍ. ການປິ່ນປົວແມ່ນແນະ ນຳ ໃຫ້ເລີ່ມຕົ້ນທີ່ຄວາມເຂັ້ມຂອງ phenylalanine> 6 mg%. ສ່ວນປະສົມພິເສດໄດ້ຖືກພັດທະນາ ສຳ ລັບເດັກນ້ອຍ - Afenilak, Lofenilak, ສຳ ລັບເດັກນ້ອຍອາຍຸ 1 ປີຂື້ນໄປ - Tetrafen, ບໍ່ມີ Phenyl, ອາຍຸຫຼາຍກວ່າ 8 ປີ - Maxamum-XP ແລະອື່ນໆ, ພື້ນຖານຂອງອາຫານແມ່ນອາຫານທີ່ມີທາດໂປຼຕີນຕ່ ຳ - ໝາກ ໄມ້, ຜັກ, ນ້ ຳ, ທາດໂປຼຕີນຈາກທາດໂປຼຕີນແລະທາດອາຊິດ amino . ການຂະຫຍາຍອາຫານແມ່ນເປັນໄປໄດ້ພາຍຫຼັງ 18 ປີທີ່ກ່ຽວຂ້ອງກັບການເພີ່ມຂື້ນຂອງຄວາມທົນທານຕໍ່ phenylalanine. ອີງຕາມກົດ ໝາຍ ຂອງຣັດເຊຍ, ການໃຫ້ສານອາຫານການແພດ ສຳ ລັບຄົນທີ່ເປັນໂຣກ phenylketonuria ແມ່ນບໍ່ເສຍຄ່າ.
ຄົນເຈັບໄດ້ຮັບການ ກຳ ນົດສານປະສົມແຮ່ທາດ, ວິຕາມິນຂອງກຸ່ມ B, ແລະອື່ນໆ, ອີງຕາມຂໍ້ບົ່ງຊີ້ - ຢາ nootropic, anticonvulsants. ໃນການປິ່ນປົວແບບສະຫຼັບສັບຊ້ອນຂອງ phenylketonuria, ການນວດທົ່ວໄປ, ການປິ່ນປົວດ້ວຍການອອກ ກຳ ລັງກາຍແລະການຝັງເຂັມແມ່ນຖືກ ນຳ ໃຊ້ຢ່າງກວ້າງຂວາງ.
ເດັກນ້ອຍທີ່ປະສົບກັບໂຣກ phenylketonuria ແມ່ນຢູ່ພາຍໃຕ້ການຊີ້ ນຳ ຂອງແພດ ໝໍ ເດັກນ້ອຍແລະ neuropsychiatrist ໃນທ້ອງຖິ່ນ, ແລະມັກຈະຕ້ອງການຄວາມຊ່ວຍເຫລືອຈາກ ໝໍ ບຳ ບັດດ້ານການປາກເວົ້າແລະແພດ ໝໍ. ການຕິດຕາມກວດກາຢ່າງລະມັດລະວັງກ່ຽວກັບສະຖານະທາງ neuropsychic ຂອງເດັກນ້ອຍ, ການຕິດຕາມກວດກາລະດັບຂອງ phenylalanine ໃນຕົວຊີ້ບອກເລືອດແລະ electroencephalogram ແມ່ນມີຄວາມ ຈຳ ເປັນ.
ຮູບແບບ Atypical ຂອງ phenylketonuria ທີ່ບໍ່ສາມາດປິ່ນປົວອາຫານໄດ້ຮຽກຮ້ອງໃຫ້ມີການແຕ່ງຕັ້ງ hepatoprotectors, anticonvulsants, ການທົດແທນດ້ວຍ levodopa, 5-hydroxytryptophan.
ການຄາດເດົາແລະການປ້ອງກັນໂຣກ phenylketonuria
ການປະຕິບັດການກວດກາມະຫາຊົນ ສຳ ລັບ phenylketonuria ໃນໄລຍະເວລາເດັກເກີດ ໃໝ່ ຊ່ວຍໃຫ້ທ່ານສາມາດຈັດຕັ້ງການປິ່ນປົວອາຫານໃນໄລຍະຕົ້ນແລະປ້ອງກັນຄວາມເສຍຫາຍຂອງສະ ໝອງ ຢ່າງຮຸນແຮງ, ການເຮັດວຽກຂອງຕັບອ່ອນແອ. ດ້ວຍການນັດພົບໃນຕົ້ນໆຂອງຄາບອາຫານການ ກຳ ຈັດໂຣກ phenylketonuria ແບບດັ້ງເດີມ, ການຄາດເດົາໃນການພັດທະນາເດັກແມ່ນດີ. ດ້ວຍການປິ່ນປົວຊ້າ, ການຄາດຄະເນການພັດທະນາຈິດແມ່ນບໍ່ດີ.
ການປ້ອງກັນອາການແຊກຊ້ອນຂອງ phenylketonuria ແມ່ນປະກອບດ້ວຍການກວດກາມະຫາຊົນຂອງເດັກເກີດ ໃໝ່, ການໃຫ້ຢາກ່ອນໄວອັນຄວນແລະການປະຕິບັດຕາມໄລຍະຍາວກັບໂພຊະນາການຂອງອາຫານ.
ເພື່ອປະເມີນຄວາມສ່ຽງໃນການເກີດລູກກັບໂຣກ phenylketonuria, ຄວນໃຫ້ ຄຳ ປຶກສາທາງດ້ານພັນທຸ ກຳ ເບື້ອງຕົ້ນແກ່ຄູ່ຜົວເມຍທີ່ມີລູກທີ່ປ່ວຍຢູ່ແລ້ວ, ມີຄວາມ ສຳ ພັນທີ່ບໍ່ສົມຄວນ, ແລະມີຍາດພີ່ນ້ອງທີ່ເປັນໂຣກນີ້. ແມ່ຍິງທີ່ມີສານ phenylketonuria ທີ່ ກຳ ລັງວາງແຜນການຖືພາຄວນປະຕິບັດຕາມອາຫານທີ່ເຂັ້ມງວດກ່ອນທີ່ຈະເກີດລູກແລະໃນລະຫວ່າງການຖືພາເພື່ອຍົກເວັ້ນການເພີ່ມຂື້ນຂອງລະດັບຂອງ phenylalanine ແລະທາດ metabolites ແລະການພັດທະນາຂອງຮ່າງກາຍທີ່ມີຜົນກະທົບທີ່ບໍ່ດີຕໍ່ຮ່າງກາຍ. ຄວາມສ່ຽງທີ່ຈະມີລູກທີ່ມີໂຣກ phenylketonuria ໃນພໍ່ແມ່ທີ່ມີເຊື້ອສາຍຜິດປົກກະຕິແມ່ນ 1: 4.