Insulin glargine
ໂພຊະນາການກ່ຽວກັບອາຫານ, ການອອກ ກຳ ລັງກາຍແລະການປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ອື່ນໆຂອງແພດກໍ່ບໍ່ໄດ້ໃຫ້ຜົນທີ່ຄາດຫວັງໄວ້ສະ ເໝີ. ເພາະສະນັ້ນ, ຜູ້ປ່ວຍເບົາຫວານມັກຈະຖືກ ກຳ ນົດໃຫ້ປ່ຽນຢາອິນຊູລິນ. ໜຶ່ງ ໃນນັ້ນແມ່ນ Insulin Glargin. ນີ້ແມ່ນການປຽບທຽບຂອງຮໍໂມນ ທຳ ມະຊາດທີ່ຜະລິດໂດຍຮ່າງກາຍຂອງມະນຸດ. ລັກສະນະຂອງການໃຊ້ຢາແມ່ນຫຍັງ?

ປ່ອຍແບບຟອມແລະສ່ວນປະກອບ
ຢາດັ່ງກ່າວມີຢູ່ໃນຮູບແບບຂອງການແກ້ໄຂ ສຳ ລັບການບໍລິຫານ subcutaneous (sc): ທາດແຫຼວທີ່ບໍ່ມີສີແລະບໍ່ມີສີ (3 ມລໃນແຕ່ລະກະປຸກໂປ່ງໃສໃນແກ້ວໂດຍບໍ່ມີສີ, 1 ຫຼື 5 ໄສ້ຕອງໃນໂພງ, 1 ຊອງໃນກ່ອງ cardboard, 10 ml ໃນແກ້ວທີ່ໂປ່ງໃສ ຂວດທີ່ບໍ່ມີສີ, ໃນກະດານ cardboard 1 ຂວດແລະ ຄຳ ແນະ ນຳ ສຳ ລັບໃຊ້ Insulin glargin).
1 ມລຂອງການແກ້ໄຂບັນຈຸ:
- ສານທີ່ໃຊ້ໄດ້: insulin glargine - 100 PIECES (ໜ່ວຍ ປະຕິບັດ), ເຊິ່ງເທົ່າກັບ 3.64 ມລກ,
- ສ່ວນປະກອບຊ່ວຍ: zinc chloride, metacresol, glycerol, sodium hydroxide, ກົດ hydrochloric, ນໍ້າ ສຳ ລັບສັກ.
ແພດການຢາ
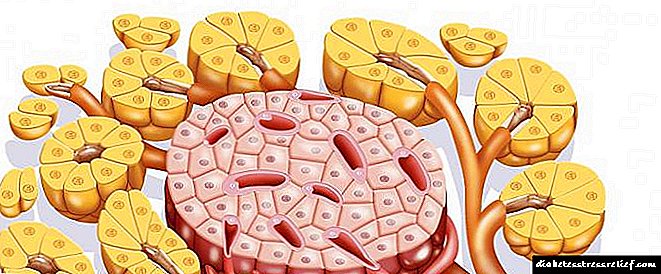
Insulin glargine ແມ່ນຢາທີ່ມີທາດໂປຣຕີນໃນເລືອດເຊິ່ງເປັນການປຽບທຽບຂອງອິນຊູລິນທີ່ໃຊ້ໄດ້ດົນ.
ສານທີ່ມີການເຄື່ອນໄຫວຂອງຢາແມ່ນ insulin glargine, ເຊິ່ງເປັນການປຽບທຽບຂອງອິນຊູລິນຂອງມະນຸດທີ່ໄດ້ຮັບໂດຍການປະສົມພັນຂອງ DNA (deoxyribonucleic acid) ຂອງເຊື້ອແບັກທີເຣັຍ K12 ຂອງເຊື້ອສາຍ Escherichia coli.
Insulin glargine ແມ່ນສະແດງໂດຍການລະລາຍຕໍ່າໃນສະພາບແວດລ້ອມທີ່ເປັນກາງ. ການລະລາຍຄົບຖ້ວນຂອງສານທີ່ມີການເຄື່ອນໄຫວໃນສ່ວນປະກອບຂອງຢາແມ່ນບັນລຸໄດ້ເນື່ອງຈາກເນື້ອໃນຂອງກົດ hydrochloric ແລະ sodium hydroxide. ປະລິມານຂອງພວກມັນໃຫ້ການແກ້ໄຂດ້ວຍປະຕິກິລິຍາອາຊິດ - pH (ນໍ້າສົ້ມ) 4, ເຊິ່ງ, ຫຼັງຈາກຢາຖືກນໍາເຂົ້າໄປໃນໄຂມັນ subcutaneous, ແມ່ນເປັນກາງ. ດ້ວຍເຫດນັ້ນ, microprecipitate ແມ່ນຖືກສ້າງຕັ້ງຂື້ນ, ຈາກນັ້ນ, ມີການປ່ອຍຕົວຂອງອິນຊູລິນທີ່ມີປະລິມານ ໜ້ອຍ, ເຊິ່ງຊ່ວຍໃຫ້ຢາມີການກະ ທຳ ທີ່ຍາວນານແລະມີຮູບລັກສະນະທີ່ສາມາດຄາດເດົາໄດ້ຂອງເສັ້ນໂຄ້ງເວລາ.
ການ ກຳ ເນີດຂອງການຜູກມັດຂອງ insulin glargine ແລະທາດ metabolites M1 ແລະ M2 ທີ່ມີການເຄື່ອນໄຫວເຂົ້າກັບຕົວຮັບ insulin ສະເພາະແມ່ນໃກ້ຄຽງກັບທາດ insulin ຂອງມະນຸດ, ເຊິ່ງ ກຳ ນົດຄວາມສາມາດຂອງ insulin glargine ທີ່ຈະມີຜົນກະທົບທາງຊີວະພາບຄ້າຍກັບ insulin endogenous.
ການປະຕິບັດຕົ້ນຕໍຂອງ insulin glargine ແມ່ນລະບຽບການຂອງ metabolism metabolism. ໂດຍການຍັບຍັ້ງການສັງເຄາະ glucose ໃນຕັບແລະກະຕຸ້ນການດູດຊືມຂອງ glucose ໂດຍເນື້ອເຍື່ອ adipose, ກ້າມເນື້ອໂຄງກະດູກແລະເນື້ອເຍື່ອສ່ວນປະກອບອື່ນໆ, ມັນຊ່ວຍຫຼຸດຜ່ອນຄວາມເຂັ້ມຂຸ້ນຂອງ glucose ໃນເລືອດ. ສະກັດກັ້ນ lipolysis ໃນ adipocytes ແລະຊັກຊ້າ proteolysis, ໃນຂະນະທີ່ເພີ່ມການສ້າງທາດໂປຼຕີນ.
ການກະ ທຳ ທີ່ຍາວນານຂອງ insulin glargine ແມ່ນຍ້ອນອັດຕາການດູດຊືມຂອງມັນຫຼຸດລົງ. ໄລຍະເວລາສະເລ່ຍຂອງ insulin glargine ຫຼັງຈາກການບໍລິຫານ subcutaneous ແມ່ນ 24 ຊົ່ວໂມງ, ສູງສຸດແມ່ນ 29 ຊົ່ວໂມງ. ຜົນກະທົບຂອງຢາເກີດຂື້ນປະມານ 1 ຊົ່ວໂມງຫຼັງຈາກການບໍລິຫານ. ມັນຄວນຈະລະວັງວ່າໄລຍະເວລາຂອງການປະຕິບັດຂອງ insulin glargine ໃນຄົນເຈັບທີ່ແຕກຕ່າງກັນຫຼືໃນຄົນເຈັບຄົນດຽວສາມາດແຕກຕ່າງກັນຫຼາຍ.
ປະສິດທິຜົນຂອງຢາໃນເດັກນ້ອຍທີ່ເປັນໂຣກເບົາຫວານປະເພດ 1 ໃນຊ່ວງອາຍຸ 2 ປີໄດ້ຖືກຢືນຢັນແລ້ວ. ໃນເວລາທີ່ໃຊ້ insulin glargine, ມີອັດຕາການເກີດຂອງຕ່ອມໃນເລືອດໃນເວລາກາງເວັນແລະໃນຕອນກາງຄືນໃນເດັກນ້ອຍອາຍຸ 2-6 ປີເມື່ອທຽບກັບອິນຊູລິນ - isofan.
ຜົນຂອງການສຶກສາທີ່ແກ່ຍາວເປັນເວລາ 5 ປີຊີ້ໃຫ້ເຫັນວ່າໃນຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານປະເພດ 2, ການໃຊ້ສານອິນຊູລິນ glargine ຫຼື insulin-isophan ກໍ່ມີຜົນກະທົບດຽວກັນກັບຄວາມຄືບ ໜ້າ ຂອງໂຣກເບົາຫວານໃນໂຣກເບົາຫວານ.
ເມື່ອປຽບທຽບກັບອິນຊູລິນຂອງມະນຸດ, ຄວາມເປັນເອກະພາບຂອງ insulin glargine ສຳ ລັບຕົວຮັບ IGF-1 (ປັດໄຈການຈະເລີນເຕີບໂຕທີ່ຄ້າຍຄືກັບ insulin 1) ແມ່ນສູງກ່ວາປະມານ 5–8 ເທົ່າ, ແລະທາດ metabolites M1 ແລະ M2 ທີ່ມີການເຄື່ອນໄຫວແມ່ນ ໜ້ອຍ ກວ່າ.
ໃນຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານປະເພດ 1, ຄວາມເຂັ້ມຂົ້ນຂອງ insulin glargine ແລະທາດ metabolites ຂອງມັນແມ່ນຕໍ່າກວ່າລະດັບທີ່ ຈຳ ເປັນ ສຳ ລັບການຜູກມັດເຄິ່ງ ໜຶ່ງ ສູງສຸດກັບ IGF-1, ເຊິ່ງປະຕິບັດຕາມການກະຕຸ້ນເສັ້ນທາງ proliferative proliferative, ເຊິ່ງເກີດຈາກຕົວຮັບ IGF-1. ໃນທາງກົງກັນຂ້າມກັບຄວາມເຂັ້ມຂົ້ນຂອງການ ບຳ ບັດທາງດ້ານສະລິລະວິທະຍາຂອງ IGF-1 ທີ່ບໍ່ມີປະສິດຕິພາບ, ຄວາມເຂັ້ມຂົ້ນຂອງອິນຊູລິນທີ່ບັນລຸໄດ້ດ້ວຍການຮັກສາ insulin glargine ແມ່ນຕໍ່າກ່ວາລະດັບຄວາມເຂັ້ມຂຸ້ນຂອງ pharmacological ພຽງພໍເພື່ອກະຕຸ້ນເສັ້ນທາງການແຜ່ກະຈາຍຂອງໂລກ.
ຜົນຂອງການສຶກສາທາງຄລີນິກຊີ້ໃຫ້ເຫັນວ່າເມື່ອໃຊ້ insulin glargine ໃນຄົນເຈັບທີ່ມີຄວາມສ່ຽງສູງໃນການພັດທະນາພະຍາດຫຼອດເລືອດຫົວໃຈແລະຄວາມອ່ອນແອຂອງລະດັບ glucose ທີ່ພິການ, ຄວາມບົກຜ່ອງດ້ານ glucose ໄວຫຼືພະຍາດເບົາຫວານປະເພດ 2, ຄວາມເປັນໄປໄດ້ຂອງການພັດທະນາອາການແຊກຊ້ອນຂອງໂລກຫຼອດເລືອດຫົວໃຈຫຼືອັດຕາການຕາຍຂອງຫົວໃຈແມ່ນສາມາດປຽບທຽບໄດ້ ກັບວ່າການປິ່ນປົວດ້ວຍທາດ ນຳ ້ຕານໃນເລືອດແບບມາດຕະຖານ. ບໍ່ມີຄວາມແຕກຕ່າງໃດໆໃນອັດຕາສ່ວນຂອງສ່ວນປະກອບໃດໆທີ່ປະກອບຢູ່ຈຸດສຸດທ້າຍ, ຕົວຊີ້ວັດລວມຂອງຜົນໄດ້ຮັບຂອງຈຸລິນຊີແລະອັດຕາການຕາຍຈາກທຸກໆສາເຫດ.
ແພດການຢາ
ເມື່ອປຽບທຽບກັບ insulin-isophan, ຫຼັງຈາກການບໍລິຫານ subcutaneous ຂອງ insulin glargine, ການດູດຊືມຊ້າແລະການດູດຊືມດົນກວ່າເກົ່າ, ແລະບໍ່ມີຈຸດສູງສຸດໃນຄວາມເຂັ້ມຂົ້ນ.
ຕໍ່ກັບຄວາມເປັນມາຂອງການບໍລິຫານປະ ຈຳ ວັນດຽວຂອງ Insulin glargine, ຄວາມສົມດຸນຂອງສານທີ່ມີການເຄື່ອນໄຫວໃນເລືອດໄດ້ບັນລຸພາຍຫຼັງ 2-4 ວັນ.
ເຄິ່ງຊີວິດ (T1/2ເປັນ) glargine insulin ຫຼັງຈາກການບໍລິຫານ intravenous ແມ່ນປຽບທຽບກັບ T1/2 insulin ຂອງມະນຸດ.
ໃນເວລາທີ່ຢາໄດ້ຖືກສັກເຂົ້າໄປໃນທ້ອງ, ກົກຂາຫລືບ່າ, ບໍ່ມີຄວາມແຕກຕ່າງທີ່ ສຳ ຄັນໃນຄວາມເຂັ້ມຂຸ້ນຂອງລະດັບອິນຊູລິນ.
Insulin glargine ແມ່ນມີລັກສະນະໂດຍຄວາມແຕກຕ່າງຕ່ ຳ ຂອງໂປຼແກຼມ pharmacokinetic ໃນຄົນເຈັບດຽວກັນຫຼືຄົນເຈັບທີ່ແຕກຕ່າງກັນເມື່ອທຽບກັບອິນຊູລິນຂອງມະນຸດໃນໄລຍະກາງ.
ຫຼັງຈາກ insulin glargine ຖືກແນະ ນຳ ເຂົ້າໄປໃນໄຂມັນ subcutaneous, ການເຮັດຄວາມສະອາດສ່ວນ ໜຶ່ງ ຂອງລະບົບຕ່ອງໂສ້ ((ຕ່ອງໂສ້ເບຕ້າ) ຈາກ carboxyl end (C-terminus) ເກີດຂື້ນກັບການສ້າງຕົວເມຕາເມຊີທີ່ມີການເຄື່ອນໄຫວ 2 ຢ່າງຄື: M1 (21 A -Gly-insulin) ແລະ M2 (21 A - Gly-des-30 B-Thr-insulin). The metabolite M1 ສ່ວນຫຼາຍແມ່ນແຜ່ລາມໃນ plasma ເລືອດ, ການ ສຳ ຜັດກັບລະບົບຂອງມັນເພີ່ມຂື້ນດ້ວຍການເພີ່ມປະລິມານຂອງຢາ. ການປະຕິບັດຂອງ insulin glargine ແມ່ນຖືກຮັບຮູ້ສ່ວນໃຫຍ່ແມ່ນຍ້ອນການ ສຳ ຜັດລະບົບຂອງເມຕາ M1. ໃນກໍລະນີສ່ວນໃຫຍ່ຂອງກໍລະນີ, insulin glargine ແລະ metabolite M2 ບໍ່ສາມາດກວດພົບໄດ້ໃນການ ໝູນ ວຽນຂອງລະບົບ. ໃນກໍລະນີທີ່ຫາຍາກຂອງການກວດພົບຂອງ insulin glargine ແລະ M2 metabolite ໃນເລືອດ, ຄວາມເຂັ້ມຂົ້ນຂອງແຕ່ລະມັນບໍ່ໄດ້ຂື້ນກັບປະລິມານທີ່ໃຊ້ໃນການໃຊ້ຢາ.
ຜົນກະທົບຂອງອາຍຸແລະເພດຂອງຄົນເຈັບຕໍ່ກັບ pharmacokinetics ຂອງ insulin glargine ຍັງບໍ່ທັນໄດ້ຖືກສ້າງຕັ້ງຂຶ້ນ.
ການວິເຄາະຜົນຂອງການທົດລອງທາງຄລີນິກໂດຍກຸ່ມຍ່ອຍໄດ້ສະແດງໃຫ້ເຫັນເຖິງຄວາມແຕກຕ່າງຂອງຄວາມປອດໄພແລະປະສິດຕິຜົນຂອງ insulin glargine ສຳ ລັບຜູ້ສູບຢາເມື່ອທຽບກັບປະຊາກອນທົ່ວໄປ.
ໃນຄົນເຈັບທີ່ເປັນໂລກອ້ວນ, ຄວາມປອດໄພແລະປະສິດຕິຜົນຂອງຢາບໍ່ໄດ້ຂາດຕົກບົກຜ່ອງ.
ຢາ pharmacokinetics ຂອງ insulin glargine ໃນເດັກອາຍຸ 2 ຫາ 6 ປີທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ແມ່ນຄ້າຍຄືກັນກັບຜູ້ໃຫຍ່.
ດ້ວຍຄວາມລົ້ມເຫຼວຂອງຕັບໃນລະດັບຮຸນແຮງ, ຂໍ້ມູນທາງຊີວະພາບຂອງອິນຊູລິນຊ້າລົງເນື່ອງຈາກຄວາມສາມາດຂອງຕັບຫຼຸດລົງເຖິງ gluconeogenesis.
Contraindications
- ອາຍຸສູງສຸດເຖິງ 2 ປີ
- hypersensitivity ກັບອົງປະກອບຂອງຢາ.
ດ້ວຍຄວາມລະມັດລະວັງ, ຢາ insulin glargine ຄວນຈະຖືກ ນຳ ໃຊ້ໃນຄົນເຈັບທີ່ມີໂຣກ retinopathy ທີ່ມີຊີວິດຊີວາ, ໂຣກສະ ໝອງ ແຂງຕົວຂອງເສັ້ນເລືອດໃນສະ ໝອງ ຫຼືເສັ້ນເລືອດສະຫມອງ, ໃນເວລາຖືພາແລະການລ້ຽງລູກດ້ວຍນົມແມ່.
ລະບົບປະຕິກິລິຍາ Glulin, ຄຳ ແນະ ນຳ ສຳ ລັບໃຊ້: ວິທີການແລະຂະ ໜາດ
Insulin glargine ຕ້ອງບໍ່ໄດ້ຮັບການຄຸ້ມຄອງດ້ວຍຄວາມຈິງໃຈ (iv)!
ວິທີແກ້ໄຂແມ່ນມີຈຸດປະສົງໃຫ້ການບໍລິຫານ sc ໃນໄຂມັນ subcutaneous ຂອງທ້ອງ, ຂາຫຼືບ່າໄຫລ່. ສະຖານທີ່ສັກຢາຄວນໄດ້ຮັບການຄັດເລືອກພາຍໃນ ໜຶ່ງ ໃນພື້ນທີ່ແນະ ນຳ.
ບໍ່ມີການຟື້ນຟູຂອງຢາກ່ອນການ ນຳ ໃຊ້ແມ່ນ ຈຳ ເປັນ.
ຖ້າ ຈຳ ເປັນ, insulin glargine ສາມາດຖືກຍ້າຍອອກຈາກກ່ອງໃສ່ເປັນ syringe ທີ່ເປັນຫມັນທີ່ ເໝາະ ສົມກັບອິນຊູລິນແລະຂະ ໜາດ ທີ່ຕ້ອງການສາມາດໃຊ້ໄດ້.
ໄສ້ຕອງສາມາດຖືກນໍາໃຊ້ດ້ວຍ syringes endo-pen.
ຢາບໍ່ຄວນປະສົມກັບ insulins ອື່ນໆ!
ປະລິມານ, ເວລາໃນການບໍລິຫານຢາ hypoglycemic ແລະມູນຄ່າເປົ້າ ໝາຍ ຂອງຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດແມ່ນຖືກ ກຳ ນົດແລະດັດປັບເປັນສ່ວນບຸກຄົນໂດຍທ່ານ ໝໍ.
ຜົນກະທົບຂອງການປ່ຽນແປງໃນສະພາບຂອງຄົນເຈັບ, ລວມທັງການອອກ ກຳ ລັງກາຍ, ໃນລະດັບຂອງການດູດຊືມ, ການເລີ່ມຕົ້ນແລະໄລຍະເວລາຂອງການກະ ທຳ ຂອງຢາຄວນໄດ້ຮັບການພິຈາລະນາ.
Insulin glargine ຄວນໄດ້ຮັບການປະຕິບັດ s / c 1 ຄັ້ງຕໍ່ມື້ສະເຫມີໃນເວລາດຽວກັນ, ສະດວກຕໍ່ຄົນເຈັບ.
ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານທຸກຄົນຄວນຕິດຕາມປົກກະຕິກ່ຽວກັບຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ.
ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານຊະນິດ 2, insulin glargine ສາມາດໃຊ້ເປັນການຮັກສາດ້ວຍການປິ່ນປົວດ້ວຍ monotherapy ແລະໃນການປະສົມປະສານກັບຕົວແທນ hypoglycemic ອື່ນໆ.
ການແກ້ໄຂປະລິມານຢາອິນຊູລິນຄວນໄດ້ຮັບການປະຕິບັດຢ່າງລະມັດລະວັງແລະຢູ່ພາຍໃຕ້ການຊີ້ ນຳ ຂອງແພດ. ການປ່ຽນປະລິມານໃນປະລິມານອາດຈະ ຈຳ ເປັນຖ້າວ່ານ້ ຳ ໜັກ ຮ່າງກາຍຂອງຄົນເຈັບຫຼຸດລົງຫຼືເພີ່ມຂື້ນ, ເວລາໃນການບໍລິຫານຢາ, ວິຖີຊີວິດຂອງມັນແລະສະພາບການອື່ນໆກໍ່ເຮັດໃຫ້ມີຄວາມສ່ຽງຕໍ່ການພັດທະນາຂອງໂລກ hyper-hypoglycemia.
Insulin glargine ບໍ່ແມ່ນຢາຂອງການເລືອກ ສຳ ລັບ ketoacidosis ທີ່ເປັນໂລກເບົາຫວານ, ການຮັກສາເຊິ່ງກ່ຽວຂ້ອງກັບການແນະ ນຳ ອິນຊູລິນສັ້ນ.
ຖ້າລະບຽບການຮັກສາປະກອບມີການສັກຢາອິນຊູລິນແລະການສັກຢາອິນຊູລິນ, ຫຼັງຈາກນັ້ນປະລິມານຂອງອິນຊູລິນກລູລິນ, ພໍໃຈກັບຄວາມຕ້ອງການຂອງອິນຊູລິນ, ຄວນຢູ່ໃນລະດັບ 40-60% ຂອງປະລິມານປະລິມານອິນຊູລິນຕໍ່ມື້.
ໃນຜູ້ປ່ວຍທີ່ເປັນໂລກເບົາຫວານປະເພດ 2 ທີ່ ກຳ ລັງຮັບການປິ່ນປົວດ້ວຍຕົວແທນໃນການຮັກສາໂຣກ hypoglycemic ທາງປາກ, ການປິ່ນປົວແບບປະສົມຄວນໄດ້ຮັບການເລີ່ມຕົ້ນດ້ວຍຂະ ໜາດ ປະລິມານອິນຊູລິນ 10 IU 1 ຄັ້ງຕໍ່ມື້ດ້ວຍການແກ້ໄຂແຕ່ລະສ່ວນຂອງລະບຽບການຮັກສາ.
ຖ້າລະບຽບການຮັກສາກ່ອນ ໜ້າ ນີ້ປະກອບມີອິນຊູລິນໃນໄລຍະກາງຫລືໄລຍະຍາວ, ເມື່ອໂອນຄົນເຈັບໄປໃຊ້ຢາອິນຊູລິນ glargine, ມັນອາດຈະ ຈຳ ເປັນຕ້ອງປ່ຽນປະລິມານແລະເວລາໃນການບໍລິຫານຢາອິນຊູລິນສັ້ນໆ (ຫລືຄ້າຍຄືກັນຂອງມັນ) ໃນເວລາກາງເວັນຫລືເພື່ອປັບປະລິມານຂອງຕົວແທນ hypoglycemic ໃນປາກ.
ເມື່ອໂອນຄົນເຈັບຈາກການບໍລິຫານຮູບແບບຂະ ໜາດ ຂອງຢາອິນຊູລິນ glargine, ບັນຈຸ 300 IU ໃນ 1 ມລ, ເພື່ອບໍລິຫານ Insulin glargine, ປະລິມານໃນເບື້ອງຕົ້ນຂອງຢາຄວນຈະແມ່ນ 80% ຂອງປະລິມານຂອງຢາທີ່ຜ່ານມາ, ການໃຊ້ຂອງທີ່ຖືກຢຸດເຊົາ, ແລະຍັງໃຊ້ໃນມື້ດຽວຕໍ່ມື້. ນີ້ຈະຊ່ວຍຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງການເປັນໂລກເບົາຫວານ.
ເມື່ອປ່ຽນຈາກການບໍລິຫານອິນຊູລິນ - isophan 1 ຄັ້ງຕໍ່ມື້, ປະລິມານເບື້ອງຕົ້ນຂອງ insulin glargine ໂດຍປົກກະຕິແມ່ນບໍ່ປ່ຽນແປງແລະຖືກປະຕິບັດ 1 ຄັ້ງຕໍ່ມື້.
ເມື່ອປ່ຽນຈາກການບໍລິຫານຢາອິນຊູລິນ - isofan 2 ຄັ້ງຕໍ່ມື້ເປັນການບໍລິຫານດຽວຂອງ insulin glargine ໃນເວລານອນ, ຄວນແນະ ນຳ ໃຫ້ຢາໃນປະລິມານປະ ຈຳ ວັນໃນເບື້ອງຕົ້ນຫຼຸດລົງ 20% ຈາກປະລິມານປະ ຈຳ ວັນຂອງ insulin-isofan. ຕໍ່ໄປນີ້ສະແດງການແກ້ໄຂຂອງມັນຂື້ນກັບປະຕິກິລິຍາຂອງແຕ່ລະຄົນ.
ຫຼັງຈາກການປິ່ນປົວເບື້ອງຕົ້ນດ້ວຍ insulin ຂອງມະນຸດ, insulin glargine ຄວນຈະເລີ່ມຕົ້ນພຽງແຕ່ຢູ່ພາຍໃຕ້ການຊີ້ ນຳ ດ້ານການແພດຢ່າງໃກ້ຊິດ, ລວມທັງການຕິດຕາມກວດກາຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ. ໃນລະຫວ່າງອາທິດ ທຳ ອິດ, ຖ້າ ຈຳ ເປັນ, ລະບຽບການໃຊ້ຢາຈະຖືກປັບຂື້ນ. ນີ້ແມ່ນຄວາມຈິງໂດຍສະເພາະ ສຳ ລັບຄົນເຈັບທີ່ມີພູມຕ້ານທານຕໍ່ອິນຊູລິນຂອງມະນຸດທີ່ຕ້ອງໄດ້ຮັບສານອິນຊູລິນສູງຂື້ນ. ການໃຊ້ insulin glargine ຂອງພວກມັນເຊິ່ງເປັນການປຽບທຽບຂອງອິນຊູລິນຂອງມະນຸດສາມາດເຮັດໃຫ້ມີການປັບປຸງທີ່ ສຳ ຄັນໃນການຕອບສະ ໜອງ ຕໍ່ insulin.
ດ້ວຍການເພີ່ມຂື້ນຂອງຄວາມອ່ອນໄຫວຂອງເນື້ອເຍື່ອກັບ insulin ເນື່ອງຈາກການຄວບຄຸມທາດແປ້ງທີ່ດີຂື້ນ, ການແກ້ໄຂກ່ຽວກັບລະດັບການໃຫ້ຢາແມ່ນເປັນໄປໄດ້.
ໃນຜູ້ປ່ວຍທີ່ເປັນໂຣກເບົາຫວານໃນຜູ້ສູງອາຍຸ, ຄວນແນະ ນຳ ໃຫ້ໃຊ້ໃນການຮັກສາເບື້ອງຕົ້ນແລະການຮັກສາລະດັບປະລິມານຂອງ insulin glargine ແລະຄ່ອຍໆເພີ່ມຂື້ນ. ຄວນ ຄຳ ນຶງວ່າໃນໄວອາຍຸການຮັບຮູ້ກ່ຽວກັບການພັດທະນາການເປັນໂລກເບົາຫວານແມ່ນຍາກ.
ຕົວຊີ້ບອກແລະຮູບແບບຂອງການປ່ອຍຕົວ
ສ່ວນປະກອບ ສຳ ຄັນຂອງຢາແມ່ນ insulin Glargin. ໄດ້ຮັບມັນໂດຍການດັດແປງ DNA ຂອງເຊື້ອແບັກທີເຣັຍ Escherichia coli (ເມື່ອຍ K12). ຕົວຊີ້ບອກການ ນຳ ໃຊ້ແມ່ນພະຍາດເບົາຫວານທີ່ເປັນໂຣກເບົາຫວານອິນຊູລິນໃນເດັກອາຍຸ 6 ປີ, ໄວລຸ້ນແລະຜູ້ໃຫຍ່.
ເມື່ອຖືກ ນຳ ໃຊ້ຢ່າງຖືກຕ້ອງ, ຢາສະ ໜອງ ດັ່ງນີ້:
- ປົກກະຕິຂອງຂະບວນການ E -book ການຜະລິດ - glucose ການຜະລິດແລະ metabolism ທາດແປ້ງ,
- ການກະຕຸ້ນຂອງ receptors insulin ທີ່ຕັ້ງຢູ່ໃນເນື້ອເຍື່ອກ້າມເນື້ອແລະໄຂມັນ subcutaneous,
- ການດູດຊຶມນ້ ຳ ຕານໂດຍກ້າມກະດູກ, ເນື້ອເຍື່ອກ້າມເນື້ອແລະໄຂມັນ subcutaneous,
- ການກະຕຸ້ນຂອງການສັງເຄາະທາດໂປຼຕີນທີ່ຫາຍໄປ,
- ຫຼຸດລົງໃນການຜະລິດນ້ ຳ ຕານໃນຕັບ.
ຮູບແບບຂອງຢາແມ່ນວິທີແກ້ໄຂ. Glargin ແມ່ນຂາຍໃນຕະຫລັບຫມຶກ 3 ມລຫລືໃນກະປຸກ 10 ມລ.
ການປະຕິບັດດ້ານການຢາ
ການປະຕິບັດຫຼັກຂອງ Glargin insulin, ຄືກັບ insulin ອື່ນໆ, ແມ່ນກົດລະບຽບຂອງທາດແປ້ງ glucose. ຢາດັ່ງກ່າວເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດຫຼຸດລົງໂດຍການກະຕຸ້ນການລະລາຍຂອງ glucose ໂດຍເນື້ອເຍື່ອສ່ວນຕ່າງໆ (ໂດຍສະເພາະກ້າມເນື້ອໂຄງກະດູກແລະເນື້ອເຍື່ອ adipose), ພ້ອມທັງຍັບຍັ້ງການສ້າງ glucose ໃນຕັບ. Insulin Glargin ຍັບຍັ້ງ lipolysis adipocyte, ຍັບຍັ້ງ proteolysis ແລະເສີມຂະຫຍາຍການສັງເຄາະທາດໂປຼຕີນ.
Insulin Glargin ແມ່ນໄດ້ຮັບໂດຍການແນະ ນຳ ການດັດແປງສອງຢ່າງຕໍ່ໂຄງສ້າງຂອງອິນຊູລິນຂອງມະນຸດ: ການທົດແທນທາດ asparagine ພື້ນເມືອງກັບ glycine ອາຊິດ amino ໃນ ຕຳ ແໜ່ງ A21 ຂອງລະບົບຕ່ອງໂສ້ A ແລະເພີ່ມໂມເລກຸນ arginine ສອງຊະນິດເຂົ້າໃນ NH2-terminal ຂອງຕ່ອງໂສ້ B.
Insulin Glargin ແມ່ນວິທີແກ້ໄຂທີ່ຈະແຈ້ງໃນລະດັບ pH ທີ່ເປັນກົດ (pH 4) ແລະມີສານລະລາຍຕໍ່າໃນນ້ ຳ ທີ່ລະດັບ pH ທີ່ເປັນກາງ. ຫຼັງຈາກການບໍລິຫານ subcutaneous, ວິທີແກ້ໄຂອາຊິດເຂົ້າສູ່ປະຕິກິລິຍາທີ່ເປັນກາງກັບການສ້າງ microprecipitates, ຈາກປະລິມານຂະ ໜາດ ນ້ອຍຂອງ Glargin insulin ຖືກປ່ອຍອອກມາຊ້າ, ເຊິ່ງສະ ໜອງ ໂປຼແກຼມເສັ້ນໂຄ້ງທີ່ຂ້ອນຂ້າງຂ້ອນຂ້າງ (ໂດຍບໍ່ມີການໂດດເດັ່ນຊັດເຈນ) ຂອງເສັ້ນໂຄ້ງເວລາ 24 ຊົ່ວໂມງ. ໄລຍະເວລາທີ່ຍາວນານຂອງການປະຕິບັດຂອງ insulin Glargin ແມ່ນຍ້ອນອັດຕາການດູດຊືມຂອງມັນຫຼຸດລົງ, ເຊິ່ງພົວພັນກັບອັດຕາການປ່ອຍຕໍ່າ. ດັ່ງນັ້ນ, ຢານີ້ແມ່ນສາມາດຮັກສາລະດັບອິນຊູລິນໃນຜູ້ປ່ວຍເປັນໂລກເບົາຫວານດ້ວຍການບໍລິຫານ subcutaneous 1 ຄັ້ງຕໍ່ມື້. ອີງຕາມການສຶກສາທາງດ້ານການຊ່ວຍແລະການຢາຕ່າງປະເທດ, insulin Glargin ແມ່ນສາມາດປະຕິບັດໄດ້ເມື່ອທຽບກັບກິດຈະ ກຳ ທາງຊີວະວິທະຍາກັບອິນຊູລິນ.
ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້
ຂະ ໜາດ ຂອງຢາແມ່ນຖືກເລືອກເປັນສ່ວນບຸກຄົນ ສຳ ລັບຄົນເຈັບແຕ່ລະຄົນ. ວິທີແກ້ໄຂແມ່ນຄຸ້ມຄອງຢ່າງລະອຽດ 1 ຄັ້ງຕໍ່ມື້. ຄວນແນະ ນຳ ໃຫ້ເຮັດແບບນີ້ໃນເວລາດຽວກັນ. ພື້ນທີ່ ສຳ ລັບການສີດແມ່ນເນື້ອເຍື່ອ adipose subcutaneous ຂອງຂາ, ທ້ອງຫຼືບ່າໄຫລ່. ໃນແຕ່ລະຫົວສີດ, ສະຖານທີ່ສັກຢາຄວນໄດ້ຮັບການປ່ຽນແປງ.
ໃນພະຍາດເບົາຫວານຊະນິດ 1, ອິນຊູລິນ Glargin ແມ່ນຖືກສັ່ງໃຫ້ເປັນຫລັກ. ສຳ ລັບພະຍາດຊະນິດທີ 2, ມັນຖືກ ນຳ ໃຊ້ເປັນການ ບຳ ບັດດ້ວຍ monotherapy ຫຼືປະສົມປະສານກັບຕົວແທນ hypoglycemic ອື່ນໆ.
ບາງຄັ້ງຄົນເຈັບໄດ້ສະແດງໃຫ້ເຫັນການປ່ຽນຈາກອິນຊູລິນຂະ ໜາດ ກາງຫລືຍາວສູ່ Glargin. ໃນກໍລະນີນີ້, ທ່ານຈະຕ້ອງປ່ຽນການປິ່ນປົວແບບສະ ໝໍ່າ ສະ ເໝີ ຫລືດັດປັບປະລິມານປະ ຈຳ ວັນຂອງອິນຊູລິນ.
ໃນເວລາທີ່ປ່ຽນຈາກ Isofan insulin ມາສັກດຽວກັນກັບ Glargin, ທ່ານ ຈຳ ເປັນຕ້ອງຫຼຸດປະລິມານປະລິມານປະລິມານປະລິມານຂອງ insulin ໃນແຕ່ລະມື້ (ໂດຍ 1/3 ໃນອາທິດ ທຳ ອິດຂອງການປິ່ນປົວ). ນີ້ຈະຊ່ວຍຫຼຸດຜ່ອນຄວາມສ່ຽງຕໍ່ການພັດທະນາການເປັນໂລກລະລາຍໃນເລືອດໃນເວລາກາງຄືນ. ການລົດໃນປະລິມານໃນໄລຍະເວລາທີ່ ກຳ ນົດໄດ້ຖືກຊົດເຊີຍຈາກການເພີ່ມຂື້ນຂອງປະລິມານອິນຊູລິນ.
ຜົນຂ້າງຄຽງ
Glargin ແມ່ນຢາທີ່ມີລະບົບທີ່ມີຜົນຕໍ່ຂະບວນການເຜົາຜານອາຫານແລະນໍ້າຕານໃນເລືອດ.ດ້ວຍລະບົບພູມຕ້ານທານທີ່ອ່ອນແອ, ການໃຊ້ທີ່ບໍ່ຖືກຕ້ອງແລະບາງລັກສະນະຂອງຮ່າງກາຍ, ຢາສາມາດກໍ່ໃຫ້ເກີດຜົນກະທົບທີ່ບໍ່ຕ້ອງການ.
Lipodystrophy ແມ່ນອາການແຊກຊ້ອນທີ່ປະກອບດ້ວຍການທໍາລາຍຂອງເຍື່ອໄຂມັນຢູ່ບ່ອນສັກຢາຂອງຮໍໂມນ. ໃນກໍລະນີນີ້, ການດູດຊືມແລະການດູດຊຶມຂອງຢາແມ່ນຖືກລົບກວນ. ເພື່ອປ້ອງກັນບໍ່ໃຫ້ເກີດປະຕິກິລິຍາດັ່ງກ່າວ, ທ່ານຄວນສະຫຼັບພື້ນທີ່ຂອງການບໍລິຫານອິນຊູລິນຢ່າງຕໍ່ເນື່ອງ.
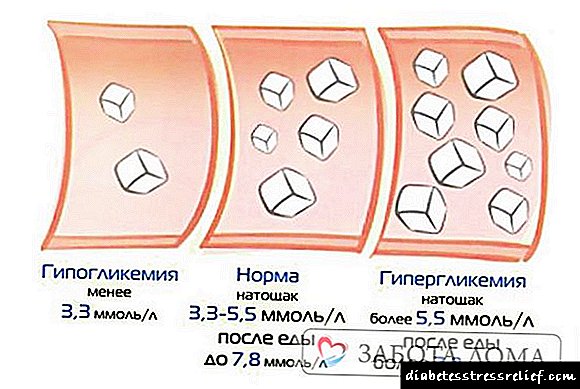
ການລະລາຍໃນເລືອດ (hypoglycemia) ແມ່ນເງື່ອນໄຂທາງດ້ານ pathological ທີ່ຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດຫຼຸດລົງຢ່າງໄວວາ (ຕ່ ຳ ກ່ວາ 3,3 mmol / l). ມັນພັດທະນາໃນກໍລະນີທີ່ໃຊ້ຢາອິນຊູລິນໃນປະລິມານຫຼາຍເກີນໄປໃຫ້ຄົນເຈັບ. ການໂຈມຕີຊ້ ຳ ແລ້ວສົ່ງຜົນກະທົບຕໍ່ລະບົບປະສາດສ່ວນກາງ. ບຸກຄົນໃດ ໜຶ່ງ ຈົ່ມກ່ຽວກັບຄວາມຄຶດແລະສັບສົນ, ມີບັນຫາກັບຄວາມເຂັ້ມຂົ້ນ. ໃນກໍລະນີທີ່ສັບສົນ, ມັນແມ່ນການສູນເສຍສະຕິທີ່ສົມບູນ. ມີການລະລາຍເລືອດໃນລະດັບປານກາງ, ມືສັ່ນ, ມີຄວາມຮູ້ສຶກອຶດຫິວຢ່າງຕໍ່ເນື່ອງ, ຫົວໃຈເຕັ້ນໄວແລະອາການຄັນຄາຍ. ຄົນເຈັບບາງຄົນມີເຫື່ອອອກແຮງ.
ການສະແດງອາການແພ້. ອາການເຫຼົ່ານີ້ສ່ວນໃຫຍ່ແມ່ນປະຕິກິລິຍາໃນທ້ອງຖິ່ນ: ອາການເຈັບຢູ່ບ່ອນສັກຢາ, urticaria, ແດງແລະຄັນ, ຕຸ່ມຜື່ນຕ່າງໆ. ດ້ວຍຄວາມອ່ອນແອກັບຮໍໂມນ, ໂຣກຫຼອດລົມ, ປະຕິກິລິຍາຜິວຫນັງທົ່ວໄປພັດທະນາ (ສ່ວນໃຫຍ່ຂອງການປົກຄຸມຂອງຮ່າງກາຍໄດ້ຮັບຜົນກະທົບ), ຄວາມດັນໂລຫິດແດງ, ໂຣກເສັ້ນປະສາດ, ແລະອາການຊshockອກ. ພູມຕ້ານທານເກີດຂື້ນທັນທີ.
ຜົນຂ້າງຄຽງຈາກຂ້າງຂອງເຄື່ອງໃຊ້ ສຳ ລັບການເບິ່ງເຫັນບໍ່ໄດ້ຖືກປະຕິເສດ. ດ້ວຍກົດລະບຽບຂອງ glucose ໃນເລືອດ, ແພຈຸລັງຢູ່ພາຍໃຕ້ຄວາມກົດດັນແລະກາຍເປັນຄວາມເຄັ່ງຕຶງ. ຄວາມສະທ້ອນຂອງທັດສະນະຂອງເລນຍັງປ່ຽນແປງ, ເຊິ່ງກໍ່ໃຫ້ເກີດຄວາມວຸ້ນວາຍທາງສາຍຕາ. ເມື່ອເວລາຜ່ານໄປ, ພວກມັນຫາຍໄປໂດຍບໍ່ມີການແຊກແຊງຈາກພາຍນອກ.
ໂຣກເບົາຫວານໃນກະດູກສັນຫຼັງແມ່ນເປັນໂຣກຫລອດເລືອດຂອງໂຣກເບົາຫວານ. ປະກອບດ້ວຍຄວາມເສຍຫາຍຕໍ່ກັບ retina. ເນື່ອງຈາກການຫຼຸດລົງຂອງນ້ ຳ ຕານໃນເລືອດ, ຫຼັກສູດຂອງພະຍາດອາດຈະຊຸດໂຊມລົງ. ມີ retinopathy proliferative, ເຊິ່ງຖືກສະແດງໂດຍການໄຫຼວຽນຂອງຊີວະປະຫວັດແລະການຂະຫຍາຍຕົວຂອງເຮືອທີ່ຖືກສ້າງຕັ້ງຂື້ນໃຫມ່ເຊິ່ງກວມເອົາ macula. ຖ້າບໍ່ໄດ້ຮັບການປິ່ນປົວ, ຄວາມສ່ຽງຂອງການສູນເສຍສາຍຕາທີ່ສົມບູນຈະເພີ່ມຂື້ນ.
ການຊ່ວຍເຫຼືອຄັ້ງ ທຳ ອິດ ສຳ ລັບການກິນເກີນ
ການຫຼຸດລົງຂອງລະດັບນ້ ຳ ຕານໃນເລືອດເກີດຂື້ນເມື່ອການໃຊ້ຢາ Glargin ຂະ ໜາດ ໃຫຍ່ເກີນໄປ. ເພື່ອຊ່ວຍຄົນເຈັບ, ໃຫ້ລາວກິນຜະລິດຕະພັນທີ່ບັນຈຸທາດແປ້ງທາດແປ້ງ (ຕົວຢ່າງເຊັ່ນຜະລິດຕະພັນເຂົ້າ ໜົມ ປັງ).
ມັນໄດ້ຖືກແນະນໍາໃຫ້ແນະນໍາ glucacon intramuscularly ຫຼືເຂົ້າໄປໃນໄຂມັນ subcutaneous. ບໍ່ມີປະສິດຕິຜົນຫຍັງເລີຍແມ່ນການສັກຢາທາງເສັ້ນເລືອດຂອງການແກ້ໄຂບັນຫາ.
ການອອກ ກຳ ລັງກາຍຕ້ອງໄດ້ຫຼຸດລົງ. ທ່ານຫມໍຄວນດັດປັບລະບຽບການຂອງຢາແລະອາຫານ.
ການພົວພັນຢາ
Glargin ບໍ່ສອດຄ່ອງກັບວິທີແກ້ໄຂບັນຫາຢາ. ມັນຖືກຫ້າມຢ່າງເຂັ້ມງວດໃນການປະສົມມັນກັບຢາເສບຕິດຫຼືສາຍພັນອື່ນ.
ຢາຫຼາຍຊະນິດມີຜົນຕໍ່ການເຜົາຜານ metabolism. ໃນເລື່ອງນີ້, ທ່ານ ຈຳ ເປັນຕ້ອງປ່ຽນປະລິມານຂອງອິນຊູລິນ. ເຫຼົ່ານີ້ປະກອບມີ pentoxifylline, ຢາຍັບຍັ້ງ MAO, ການສ້າງທາດ hypoglycemic ທາງປາກ, salicylates, ACE inhibitors, fluoxetine, disopyramide, propoxyphene, fibrates, sulfonamide.
ຫມາຍຄວາມວ່າຫຼຸດຜ່ອນຜົນກະທົບຂອງລະລາຍຂອງອິນຊູລິນປະກອບມີ somatotropin, diuretics, danazole, estrogens, epinephrine, isoniazid, ທາດໂປຼຕີນຍັບຍັ້ງການປ້ອງກັນທາດໂປຼຕີນ, glucocorticoids, olanzapine, diazoxide, ຮໍໂມນ thyroid, glucagon, salbutamol, clozapine, terbutagen, g.
ເກືອເກືອລິໂຄທາ, ຕົວຍັບຍັ້ງ beta, blockers, ເຫຼົ້າ, clonidine ສາມາດຊ່ວຍເສີມຂະຫຍາຍຫຼືເຮັດໃຫ້ຜົນກະທົບຂອງລະລາຍຂອງອິນຊູລິນຫຼຸດລົງ.
ການຖືພາແລະ lactation
ແມ່ຍິງທີ່ຖືພາລູກແມ່ນຖືກ ກຳ ນົດພາຍຫຼັງປຶກສາກັບແພດ ໝໍ ທີ່ເຂົ້າຮ່ວມ. ການ ນຳ ໃຊ້ຢາດັ່ງກ່າວແມ່ນມີຄວາມ ເໝາະ ສົມຖ້າຜົນປະໂຫຍດທີ່ເປັນໄປໄດ້ ສຳ ລັບແມ່ຍິງຖືພາເກີນຄວາມສ່ຽງຕໍ່ລູກໃນທ້ອງ. ຖ້າວ່າແມ່ທີ່ຄາດຫວັງໄດ້ເປັນໂຣກເບົາຫວານໃນທ້ອງ, ມັນ ຈຳ ເປັນຕ້ອງໄດ້ຕິດຕາມກວດກາຂະບວນການເຜົາຜານອາຫານ.
ໃນໄຕມາດທີ 2 ແລະ 3 ຂອງການຖືພາ, ຄວາມຕ້ອງການຂອງຮໍໂມນເພີ່ມຂື້ນ. ຫຼັງຈາກເກີດລູກ - ຫຼຸດລົງຢ່າງໄວວາ. ການປັບປະລິມານຢາຄວນໄດ້ຮັບການປະຕິບັດໂດຍຜູ້ຊ່ຽວຊານ. ໃນໄລຍະໃຫ້ນົມລູກ, ການເລືອກປະລິມານແລະການຄວບຄຸມແມ່ນ ຈຳ ເປັນເຊັ່ນກັນ.
ໃນໄລຍະໃດ ໜຶ່ງ ຂອງການຖືພາ, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຄວນພິຈາລະນາຢ່າງລະມັດລະວັງກ່ຽວກັບລະດັບຂອງນ້ ຳ ຕານໃນເລືອດ.
ຂໍ້ຄວນລະວັງດ້ານຄວາມປອດໄພ
Glargin, ເປັນຢາທີ່ມີປະສິດຕິພາບຍາວນານ, ບໍ່ໄດ້ຖືກ ນຳ ໃຊ້ ສຳ ລັບ ketoacidosis ທີ່ເປັນໂລກເບົາຫວານ.
ມີການລະລາຍໃນເລືອດ, ຜູ້ປ່ວຍມີອາການສະແດງໃຫ້ເຫັນເຖິງການຫຼຸດລົງຂອງນ້ ຳ ຕານໃນເລືອດເຖິງແມ່ນວ່າຈະເກີດເຫດການນີ້ກໍ່ຕາມ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ໃນຄົນເຈັບບາງຄົນ, ພວກເຂົາອາດຈະບໍ່ປາກົດຕົວເລີຍຫຼືບໍ່ມີສຽງອອກມາ ໜ້ອຍ. ກຸ່ມຄວາມສ່ຽງປະກອບມີ:
- ຄົນທີ່ກິນຢາອື່ນໆ
- ຄົນເຖົ້າ
- ຄົນເຈັບທີ່ມີນ້ ຳ ຕານໃນເລືອດປົກກະຕິ
- ຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານແລະໂຣກ neuropathy ເປັນເວລາດົນ,
- ຄົນພິການທາງຈິດ,
- ຄົນທີ່ມີພາວະຕ່ອມນ້ ຳ ຕານຊ້າໆ, ຄ່ອຍໆພັດທະນາ.
ຖ້າເງື່ອນໄຂດັ່ງກ່າວບໍ່ຖືກກວດພົບຢ່າງທັນເວລາ, ພວກເຂົາຈະປະຕິບັດແບບຟອມທີ່ຮຸນແຮງ. ຄົນເຈັບປະເຊີນກັບການສູນເສຍສະຕິ, ແລະໃນບາງກໍລະນີແມ່ນແຕ່ຄວາມຕາຍ.
Aspart (NovoRapid Penfill). ຈຳ ລອງການຕອບສະ ໜອງ ຂອງອິນຊູລິນຕໍ່ການໄດ້ຮັບອາຫານ. ມັນປະຕິບັດໃນໄລຍະສັ້ນແລະອ່ອນເພຍພໍ. ນີ້ເຮັດໃຫ້ມັນງ່າຍຕໍ່ການຄວບຄຸມລະດັບນໍ້າຕານໃນເລືອດຂອງທ່ານ.
ມະນຸດສາດ (Lizpro). ສ່ວນປະກອບຂອງຢານີ້ຊ້ ຳ ກັບອິນຊູລິນ ທຳ ມະຊາດ. ສານທີ່ມີການເຄື່ອນໄຫວຈະຖືກດູດຊຶມເຂົ້າສູ່ກະແສເລືອດຢ່າງໄວວາ. ຖ້າທ່ານແນະ ນຳ Humalogon ໃນປະລິມານຢາດຽວກັນແລະໃນເວລາທີ່ ກຳ ນົດຢ່າງເຄັ່ງຄັດ, ມັນຈະຖືກດູດຊຶມໄວ 2 ເທົ່າ. ຫຼັງຈາກ 2 ຊົ່ວໂມງ, ຕົວຊີ້ວັດດັ່ງກ່າວກັບຄືນສູ່ສະພາບປົກກະຕິ. ຖືກຕ້ອງເຖິງ 12 ຊົ່ວໂມງ.
Glulisin (Apidra) - ການປຽບທຽບອິນຊູລິນກັບໄລຍະເວລາທີ່ສັ້ນທີ່ສຸດຂອງການປະຕິບັດ. ໂດຍກິດຈະ ກຳ ກ່ຽວກັບທາດແປ້ງມັນບໍ່ແຕກຕ່າງຈາກການເຮັດວຽກຂອງຮໍໂມນ ທຳ ມະຊາດ, ແລະໂດຍຄຸນລັກສະນະທາງດ້ານ pharmacological - ຈາກ Humalog.
ຂໍຂອບໃຈກັບການຄົ້ນຄ້ວາແລະການພັດທະນາ, ມີຢາທີ່ມີປະສິດຕິຜົນຫລາຍຢ່າງ ສຳ ລັບໂຣກເບົາຫວານ. ໜຶ່ງ ໃນນັ້ນແມ່ນ Insulin Glargin. ມັນຖືກນໍາໃຊ້ເປັນເຄື່ອງມືທີ່ເປັນເອກະລາດໃນການປິ່ນປົວດ້ວຍ monotherapy. ບາງຄັ້ງສານທີ່ມີການເຄື່ອນໄຫວຂອງມັນແມ່ນລວມຢູ່ໃນຢາຊະນິດອື່ນ, ຍົກຕົວຢ່າງ, Solostar ຫຼື Lantus. ອັນດັບສຸດທ້າຍມີອິນຊູລິນປະມານ 80%, Solostar - 70%.
ການຢາ
ມັນຜູກພັນກັບຕົວຮັບ insulin ສະເພາະ (ຕົວ ກຳ ນົດການຜູກມັດແມ່ນໃກ້ຄຽງກັບທາດອິນຊູລິນຂອງມະນຸດ), ມັນໄກ່ເກ່ຍຜົນກະທົບທາງຊີວະພາບທີ່ຄ້າຍຄືກັບອິນຊູລິນທີ່ບໍ່ມີປະໂຫຍດ. ຄວບຄຸມການເຜົາຜານ metabolism. Insulin ແລະການປຽບທຽບຂອງມັນຊ່ວຍຫຼຸດຜ່ອນລະດັບນ້ ຳ ຕານໃນເລືອດໂດຍການກະຕຸ້ນການລະລາຍຂອງ glucose ໂດຍເນື້ອເຍື່ອສ່ວນປະກອບ (ໂດຍສະເພາະກ້າມເນື້ອໂຄງກະດູກແລະເນື້ອເຍື່ອ adipose), ພ້ອມທັງຍັບຍັ້ງການສ້າງທາດ glucose ໃນຕັບ (gluconeogenesis). Insulin ຍັບຍັ້ງການ lipolysis adipocyte ແລະ proteolysis, ໃນຂະນະທີ່ເພີ່ມການສັງເຄາະທາດໂປຼຕີນ.
ຫຼັງຈາກການ ນຳ ເຂົ້າສູ່ໄຂມັນ subcutaneous, ວິທີແກ້ໄຂທີ່ເປັນກົດແມ່ນເປັນກາງກັບການສ້າງ microprecipitates, ຈາກປະລິມານທີ່ ໜ້ອຍ ຂອງ insulin glargine ຖືກປ່ອຍອອກມາຢ່າງຕໍ່ເນື່ອງ, ໃຫ້ຂໍ້ມູນທີ່ຄາດເດົາໄດ້, ລຽບ (ໂດຍບໍ່ມີການສູງສຸດ) ຂອງເສັ້ນໂຄ້ງເວລາທີ່ເຂັ້ມຂຸ້ນ, ພ້ອມທັງໄລຍະເວລາທີ່ຍາວນານຂອງການປະຕິບັດ.
ຫຼັງຈາກການບໍລິຫານ sc, ການເລີ່ມຕົ້ນຂອງການປະຕິບັດເກີດຂື້ນ, ໂດຍສະເລ່ຍ, ຫຼັງຈາກ 1 ຊົ່ວໂມງ, ໄລຍະເວລາສະເລ່ຍຂອງການປະຕິບັດແມ່ນ 24 ຊົ່ວໂມງ, ສູງສຸດແມ່ນ 29 ຊົ່ວໂມງ. ດ້ວຍການບໍລິຫານດຽວໃນມື້, ຄວາມເຂັ້ມຂຸ້ນຂອງສະເລ່ຍຂອງລັດ insulin glargine ໃນເລືອດໄດ້ບັນລຸໃນ 2-4 ວັນ ຫຼັງຈາກປະລິມານຄັ້ງ ທຳ ອິດ.
ການສຶກສາປຽບທຽບກ່ຽວກັບຄວາມເຂັ້ມຂົ້ນຂອງ insulin glargine ແລະ insulin-isofan ໃນ serum ເລືອດໃນຄົນທີ່ມີສຸຂະພາບແຂງແຮງແລະຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານຫຼັງຈາກການໃຊ້ຢາທີ່ໄດ້ສະແດງໃຫ້ເຫັນເຖິງການດູດຊືມຊ້າກວ່າເກົ່າແລະດົນກວ່າເກົ່າ, ພ້ອມທັງບໍ່ມີຄວາມເຂັ້ມຂົ້ນສູງສຸດໃນ insulin glargine ທຽບກັບ insulin-isofan .
ໃນໄຂມັນ subcutaneous ຂອງມະນຸດ, insulin glargine ແມ່ນສ່ວນ ໜຶ່ງ ທີ່ຖືກແຍກອອກຈາກສ່ວນ carboxyl ຂອງຕ່ອງໂສ້ B ເພື່ອສ້າງເປັນຕົວຍ່ອຍທີ່ມີການເຄື່ອນໄຫວ: M1 (21 A -Gly-insulin) ແລະ M2 (21 A -Gly-des-30 B -Thr-insulin). ໃນ plasma, ທັງ glargine insulin ທີ່ບໍ່ປ່ຽນແປງແລະຜະລິດຕະພັນການລ້າງຂອງມັນມີຢູ່.
ໂຣກມະເລັງ, mutagenicity, ຜົນກະທົບຕໍ່ການຈະເລີນພັນ
ການສຶກສາເປັນເວລາສອງປີກ່ຽວກັບການເປັນໂຣກມະເລັງຂອງສານ insulin glargine ໄດ້ຖືກ ດຳ ເນີນໃນ ໜູ ແລະ ໜູ ໃນເວລາທີ່ໃຊ້ໃນປະລິມານທີ່ສູງເຖິງ 0.455 ມກ / ກກ (ສູງກ່ວາປະມານ 5 ແລະ 10 ເທົ່າຂອງປະລິມານ ສຳ ລັບຄົນທີ່ມີການບໍລິຫານ s / c). ຂໍ້ມູນທີ່ໄດ້ຮັບບໍ່ໄດ້ອະນຸຍາດໃຫ້ພວກເຮົາແຕ້ມບົດສະຫຼຸບສຸດທ້າຍກ່ຽວກັບ ໜູ ເພດຍິງ, ເນື່ອງຈາກອັດຕາການຕາຍສູງໃນທຸກໆກຸ່ມ, ບໍ່ວ່າຈະເປັນປະລິມານເທົ່າໃດ. ການສັກຢາ histiocytomas ໄດ້ຖືກກວດພົບໃນ ໜູ ເພດຊາຍ (ທີ່ມີຄວາມ ສຳ ຄັນທາງສະຖິຕິ) ແລະໃນ ໜູ ເພດຊາຍ (ບໍ່ມີສະຖິຕິທາງສະຖິຕິ) ໂດຍໃຊ້ສານລະລາຍທີ່ເປັນກົດ. ເນື້ອງອກເຫຼົ່ານີ້ບໍ່ໄດ້ຖືກກວດພົບໃນສັດເພດຍິງໂດຍໃຊ້ເກືອຄວບຄຸມຫຼືລະລາຍອິນຊູລິນໃນທາດລະລາຍອື່ນໆ. ບໍ່ມີຄວາມ ໝາຍ ຄວາມ ສຳ ຄັນຂອງການສັງເກດການນີ້ໃນມະນຸດ.
Mutagenicity ຂອງ insulin glargine ບໍ່ໄດ້ຖືກກວດພົບໃນຫຼາຍໆການທົດສອບ (ການທົດສອບ Ames, ການທົດສອບດ້ວຍ hypoxanthine-guanine phosphoribosyltransferase ຂອງຈຸລັງ mammalian), ໃນການທົດສອບ ສຳ ລັບການເສີຍເມີຍຂອງໂຄໂມໂຊມ (cytogenetic) ໃນ vitro ໃນຈຸລັງ V79, ໃນ vivo ຢູ່ hamster ຈີນ).
ໃນການສຶກສາການຈະເລີນພັນ, ເຊັ່ນດຽວກັນກັບການສຶກສາກ່ອນໄວຮຽນແລະຫຼັງການເກີດຂອງ ໜູ ໃນເພດຊາຍແລະເພດຍິງໃນປະລິມານຢາອິນຊູລິນປະມານ 7 ຄັ້ງປະລິມານເລີ່ມຕົ້ນທີ່ແນະ ນຳ ສຳ ລັບການບໍລິຫານ s / c ໃນມະນຸດ, ຄວາມເປັນພິດຂອງແມ່ທີ່ເກີດຈາກການລະບາດໃນເລືອດໃນປະລິມານທີ່ ໜ້ອຍ, ລວມທັງຫລາຍ ຄະດີຄວາມຕາຍ.
ການຖືພາແລະ lactation
ຜົນກະທົບຂອງ Teratogenic. ການສຶກສາກ່ຽວກັບການແຜ່ພັນແລະໂຣກ teratogenicity ໄດ້ຖືກປະຕິບັດໃນ ໜູ ແລະກະຕ່າຍ Himalayan ດ້ວຍການບໍລິຫານຂອງ insulin (insulin glargine ແລະ insulin ຂອງມະນຸດປົກກະຕິ). Insulin ໄດ້ຖືກສັກໃຫ້ກັບ ໜູ ຍິງກ່ອນການຫາຄູ່, ໃນໄລຍະການຫາຄູ່ແລະຕະຫຼອດການຖືພາໃນປະລິມານສູງເຖິງ 0.36 ມລກ / ກິໂລກຼາມ / ມື້ (ສູງກວ່າປະລິມານເລີ່ມຕົ້ນທີ່ແນະ ນຳ ສຳ ລັບການບໍລິຫານ s / c ໃນມະນຸດ). ໃນກະຕ່າຍ, insulin ໄດ້ຖືກປະຕິບັດໃນໄລຍະ organogenesis ໃນປະລິມານຂອງ 0.072 ມລກ / ກິໂລ / ມື້ (ສູງກວ່າປະລິມານເລີ່ມຕົ້ນທີ່ແນະ ນຳ ສຳ ລັບການບໍລິຫານ s / c ໃນມະນຸດ). ຜົນກະທົບຂອງ insulin glargine ແລະ insulin ທົ່ວໄປໃນສັດເຫຼົ່ານີ້ໂດຍທົ່ວໄປແມ່ນບໍ່ແຕກຕ່າງກັນ. ບໍ່ມີຄວາມອ່ອນແອໃດໆແລະການພັດທະນາຂອງ embryonic ໄວ.
ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານໃນລະດັບກ່ອນ ໜ້າ ນີ້ຫຼືໃນທ້ອງ, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຕ້ອງຮັກສາລະບຽບການຂອງຂະບວນການທາງເດີນອາຫານຕະຫຼອດເວລາຖືພາ. ຄວາມຕ້ອງການຂອງອິນຊູລິນອາດຈະຫຼຸດລົງໃນໄຕມາດ ທຳ ອິດຂອງການຖືພາແລະເພີ່ມຂື້ນໃນຊ່ວງໄຕມາດທີສອງແລະສາມ. ທັນທີຫຼັງຈາກເກີດ, ຄວາມຕ້ອງການຂອງ insulin ຫຼຸດລົງຢ່າງໄວວາ (ຄວາມສ່ຽງຕໍ່ການເປັນໂຣກຕ່ໍາໃນເລືອດເພີ່ມຂື້ນ). ພາຍໃຕ້ເງື່ອນໄຂດັ່ງກ່າວ, ຕ້ອງມີການຕິດຕາມກວດກາລະດັບນ້ ຳ ຕານໃນເລືອດຢ່າງ ຈຳ ເປັນ.
ໃຊ້ດ້ວຍຄວາມລະມັດລະວັງໃນການຖືພາ (ບໍ່ມີການສຶກສາທາງຄລີນິກທີ່ຄວບຄຸມຢ່າງເຂັ້ມງວດໃນແມ່ຍິງຖືພາໄດ້ຖືກປະຕິບັດ).
ຫມວດ: ພາສາ FDA Fetal Action ປະເພດ - ຄ.
ໃຊ້ດ້ວຍຄວາມລະມັດລະວັງໃນເວລາໃຫ້ນົມລູກ (ມັນຍັງບໍ່ຮູ້ວ່າມີທາດ Insulin Glargine ທີ່ປ່ອຍອອກມາຈາກນົມແມ່ຂອງຜູ້ຍິງຫຼືບໍ່). ໃນແມ່ຍິງທີ່ລ້ຽງລູກດ້ວຍນົມແມ່, ປະລິມານຢາອິນຊູລິນແລະການປັບຕົວດ້ານອາຫານແມ່ນ ຈຳ ເປັນ.
ຜົນຂ້າງຄຽງຂອງສານອິນຊູລິນ glargine
ໂລກເອດສ໌ໃນເລືອດ - ຜົນສະທ້ອນທີ່ບໍ່ຕ້ອງການທີ່ສຸດຂອງການປິ່ນປົວດ້ວຍອິນຊູລິນສາມາດເກີດຂື້ນຖ້າປະລິມານຂອງອິນຊູລິນສູງເກີນໄປຖ້າທຽບໃສ່ຄວາມຕ້ອງການ. ການໂຈມຕີຂອງການເປັນໂລກເບົາຫວານທີ່ຮ້າຍແຮງ, ໂດຍສະເພາະແມ່ນການເກີດຂື້ນ, ສາມາດເຮັດໃຫ້ເກີດຄວາມເສຍຫາຍຕໍ່ລະບົບປະສາດ. ໂລກລະບາດຂອງການເປັນໂຣກຕ່ ຳ ໃນໄລຍະຍາວແລະຮ້າຍແຮງສາມາດເປັນໄພຂົ່ມຂູ່ຕໍ່ຊີວິດຂອງຄົນເຈັບ. ອາການຂອງກົດລະບຽບຕ້ານ adrenergic (ການກະຕຸ້ນຂອງລະບົບ sympathoadrenal ໃນການຕອບສະ ໜອງ ຕໍ່ການເປັນໂລກເບົາຫວານ) ມັກຈະເກີດຂື້ນໃນລະດັບໂຣກ neuropsychiatric ທີ່ກ່ຽວຂ້ອງກັບພະຍາດຫຼອດເລືອດໃນເລືອດ (ສະຕິໃນຕອນກາງເວັນຫຼືການສູນເສຍຂອງມັນ, ໂຣກທີ່ມີອາການຊັກ): ຄວາມອຶດຫິວ, ອາການຄັນ, ເຫື່ອເຢັນ, tachycardia (ຄວາມໄວໃນການພັດທະນາຂອງໂລກເອດສຕໍ່າ) ແລະສິ່ງທີ່ ສຳ ຄັນກວ່ານັ້ນ, ຍິ່ງມີສຽງຫຼາຍຂື້ນແມ່ນອາການຂອງກົດລະບຽບຕ້ານກັບກົດລະບຽບ adrenergic).
ເຫດການທີ່ບໍ່ດີຈາກຕາ. ການປ່ຽນແປງທີ່ ສຳ ຄັນໃນລະບຽບການຂອງນ້ ຳ ຕານໃນເລືອດສາມາດເຮັດໃຫ້ເກີດຄວາມບົກຜ່ອງດ້ານສາຍຕາຊົ່ວຄາວຍ້ອນການປ່ຽນແປງຂອງເນື້ອເຍື່ອຂອງເນື້ອເຍື່ອແລະດັດຊະນີເລນຂອງດວງຕາ. ການເປັນປົກກະຕິໃນໄລຍະຍາວຂອງທາດນ້ ຳ ຕານໃນເລືອດຈະຊ່ວຍຫຼຸດຜ່ອນຄວາມສ່ຽງຕໍ່ການເປັນໂຣກເບົາຫວານຂອງໂຣກເບົາຫວານ. ການປິ່ນປົວດ້ວຍ Insulin, ປະກອບດ້ວຍການປ່ຽນແປງຂອງນ້ ຳ ຕານໃນເລືອດຢ່າງໄວວາ, ສາມາດເຮັດໃຫ້ຊົ່ວຄາວຊົ່ວຄາວແນ່ນອນໃນການເປັນໂຣກເບົາຫວານ. ໃນຄົນເຈັບທີ່ມີໂຣກ retinopathy ທີ່ມີຊີວິດຊີວາ, ໂດຍສະເພາະແມ່ນຜູ້ທີ່ບໍ່ໄດ້ຮັບການປິ່ນປົວໂຣກຜີວ ໜັງ, ໄລຍະຂອງການເປັນໂລກລະລາຍໃນເລືອດຕໍ່າສາມາດ ນຳ ໄປສູ່ການພັດທະນາການສູນເສຍສາຍຕາ.
Lipodystrophy. ເຊັ່ນດຽວກັນກັບການປິ່ນປົວອິນຊູລິນອື່ນໆ, ການໃຊ້ lipodystrophy ແລະການຊັກຊ້າໃນທ້ອງຖິ່ນໃນການດູດຊຶມ / ດູດຊຶມອິນຊູລິນອາດຈະພັດທະນາຢູ່ບ່ອນສັກຢາ. ໃນການທົດລອງທາງດ້ານການຊ່ວຍໃນໄລຍະການປິ່ນປົວດ້ວຍ insulin ກັບ lipodystrophy insulin glulin ໄດ້ຖືກສັງເກດເຫັນໃນ 1-2% ຂອງຄົນເຈັບ, ໃນຂະນະທີ່ lipoatrophy ໂດຍທົ່ວໄປແມ່ນບໍ່ມີຕົວຕົນ. ການປ່ຽນແປງເລື້ອຍໆຂອງສະຖານທີ່ສັກຢາພາຍໃນບໍລິເວນຮ່າງກາຍທີ່ແນະ ນຳ ໃຫ້ໃຊ້ການບໍລິຫານຂອງອິນຊູລິນສາມາດຊ່ວຍຫຼຸດຜ່ອນຄວາມຮຸນແຮງຂອງປະຕິກິລິຍານີ້ຫຼືປ້ອງກັນການພັດທະນາຂອງມັນ.
ປະຕິກິລິຍາທ້ອງຖິ່ນໃນຂົງເຂດການບໍລິຫານແລະອາການແພ້. ໃນໄລຍະການທົດລອງທາງຄລີນິກໃນໄລຍະການປິ່ນປົວດ້ວຍ insulin ໂດຍໃຊ້ insulin, ປະຕິກິລິຍາ glargine ຢູ່ບ່ອນສັກຢາໄດ້ຖືກສັງເກດເຫັນໃນ 3-4% ຂອງຄົນເຈັບ. ປະຕິກິລິຍາດັ່ງກ່າວປະກອບມີອາການແດງ, ເຈັບ, ຄັນ, ຄັນ, ບວມ, ຫລືອັກເສບ. ປະຕິກິລິຍາເລັກໆນ້ອຍໆຢູ່ສະຖານທີ່ບໍລິຫານອິນຊູລິນປົກກະຕິແລ້ວຈະແກ້ໄຂໃນໄລຍະເວລາຈາກສອງສາມມື້ຫາຫລາຍອາທິດ. ປະຕິກິລິຍາແພ້ຂອງໂຣກເບົາບາງປະເພດກັບອິນຊູລິນແມ່ນຫາຍາກ. ປະຕິກິລິຍາດັ່ງກ່າວຕໍ່ກັບ insulin (ລວມທັງ insulin glargine) ຫຼື excipients ອາດຈະສະແດງອອກວ່າເປັນປະຕິກິລິຍາຜິວ ໜັງ ທົ່ວໄປ, ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເລັງ.
ປະຕິກິລິຍາອື່ນໆ. ການໃຊ້ອິນຊູລິນສາມາດເຮັດໃຫ້ເກີດການສ້າງພູມຕ້ານທານກັບມັນ. ໃນລະຫວ່າງການທົດລອງທາງດ້ານຄລີນິກໃນກຸ່ມຄົນເຈັບທີ່ໄດ້ຮັບການປິ່ນປົວດ້ວຍ insulin-isofan ແລະ insulin glargine, ການສ້າງຕັ້ງພູມຕ້ານທານທີ່ມີປະຕິກິລິຍາຕໍ່ຕ້ານກັບອິນຊູລິນຂອງມະນຸດໄດ້ຖືກສັງເກດເຫັນດ້ວຍຄວາມຖີ່ດຽວກັນ. ໃນກໍລະນີທີ່ຫາຍາກ, ການປະກົດຕົວຂອງພູມຕ້ານທານດັ່ງກ່າວຕໍ່ອິນຊູລິນອາດຈະ ຈຳ ເປັນຕ້ອງມີການປັບຂະ ໜາດ ໃນປະລິມານເພື່ອ ກຳ ຈັດແນວໂນ້ມທີ່ຈະພັດທະນາໂຣກ hypo- ຫຼື hyperglycemia. ບໍ່ຄ່ອຍຈະແຈ້ງ, ອິນຊູລິນສາມາດເຮັດໃຫ້ເກີດການຊັກຊ້າຂອງທາດໂຊດຽມແລະການສ້າງສານຜິດປົກກະຕິ, ໂດຍສະເພາະຖ້າການປິ່ນປົວດ້ວຍອິນຊູລິນຢ່າງຮຸນແຮງເຮັດໃຫ້ມີການປັບປຸງລະບຽບການທີ່ບໍ່ພຽງພໍຂອງຂະບວນການທາງເດີນອາຫານ.
ການໂຕ້ຕອບ
ຢາບໍ່ສອດຄ່ອງກັບວິທີແກ້ໄຂຂອງຢາອື່ນໆ. Insulin glargine ບໍ່ຄວນປະສົມກັບການກະກຽມອິນຊູລິນອື່ນໆຫຼືເຈືອຈາງ (ເມື່ອປະສົມຫຼືເຈືອຈາງ, ຮູບປະຕິບັດງານຂອງມັນອາດຈະປ່ຽນແປງຕາມການເວລາ, ນອກຈາກນັ້ນ, ການປະສົມກັບ Insulins ອື່ນໆກໍ່ສາມາດເຮັດໃຫ້ມີຝົນຕົກ). ຢາ ຈຳ ນວນ ໜຶ່ງ ມີຜົນກະທົບຕໍ່ການເຜົາຜະຫລານ້ ຳ ຕານໃນນ້ ຳ ຕານ, ເຊິ່ງອາດຈະຕ້ອງການການປັບຂະ ໜາດ ປະລິມານຂອງ insulin glargine. ຢາທີ່ສາມາດເສີມຂະຫຍາຍຜົນກະທົບຂອງລະລາຍຂອງອິນຊູລິນແລະເພີ່ມປະລິມານການພັດທະນາຂອງທາດ ນຳ ້ຕານໃນເລືອດລວມມີຕົວແທນໃນລະດັບທາດ ນຳ ້ຕານໃນເລືອດ, ຕົວຍັບຍັ້ງ ACE, ຢາ disopyramides, ເສັ້ນໃຍ, fluoxetine, MAO inhibitors, pentoxifylline, propoxyphene, salicylates ແລະ sulfonamide antimicrobials.ຢາທີ່ສາມາດເຮັດໃຫ້ຜົນກະທົບຂອງ hypoglycemic ຂອງ insulin ອ່ອນແອລົງລວມມີ glucocorticoids, danazole, diazoxide, diuretics, glucagon, isoniazid, estrogens, progestogens, somatotropin, sympathomimetics ເຊັ່ນ: epinephrine, salbutamol, terbutaline ແລະຮໍໂມນ thyroid, ຕົວຍັບຍັ້ງ, inhibitors protease. clozapine.
Beta-blockers, clonidine, ເກືອ lithium, ເຫຼົ້າ - ທັງສາມາດເສີມຂະຫຍາຍແລະອ່ອນເພຍຜົນກະທົບຂອງທາດອິນຊູລິນ. Pentamidine ສາມາດເຮັດໃຫ້ເກີດການລະລາຍໃນເລືອດ, ເຊິ່ງບາງຄັ້ງກໍ່ຖືກທົດແທນໂດຍ hyperglycemia. ພາຍໃຕ້ອິດທິພົນຂອງຢາເສບຕິດ sympatholytic ເຊັ່ນ beta-blockers, clonidine, guanfacine ແລະ reserpine, ອາການຂອງກົດລະບຽບຕ້ານ adrenergic ອາດຈະຫຼຸດລົງຫຼືບໍ່ມີ.
ຂໍ້ມູນທົ່ວໄປ
 ຢານີ້ເປັນຂອງກຸ່ມຂອງອິນຊູລິນ. ຊື່ການຄ້າຂອງມັນແມ່ນ Lantus. ຕົວແທນແມ່ນໃຊ້ໃນການຮັກສາໂລກເບົາຫວານທີ່ຕິດກັບອິນຊູລິນ. ມັນສາມາດໃຊ້ໄດ້ເປັນຫົວສີດ. ທາດແຫຼວບໍ່ມີສີແລະມີຄວາມໂປ່ງໃສເກືອບທັງ ໝົດ.
ຢານີ້ເປັນຂອງກຸ່ມຂອງອິນຊູລິນ. ຊື່ການຄ້າຂອງມັນແມ່ນ Lantus. ຕົວແທນແມ່ນໃຊ້ໃນການຮັກສາໂລກເບົາຫວານທີ່ຕິດກັບອິນຊູລິນ. ມັນສາມາດໃຊ້ໄດ້ເປັນຫົວສີດ. ທາດແຫຼວບໍ່ມີສີແລະມີຄວາມໂປ່ງໃສເກືອບທັງ ໝົດ.
Insulin Glargin ແມ່ນການປຽບທຽບຂອງອິນຊູລິນຂອງມະນຸດທີ່ຜະລິດໂດຍວິທີທາງເຄມີ. ຄວາມແຕກຕ່າງໃນການເຮັດວຽກຍາວ. ຢານີ້ຊ່ວຍຫຼຸດປະລິມານນ້ ຳ ຕານໃນເລືອດຂອງຄົນເຈັບ.
ສ່ວນປະກອບຫຼັກຂອງອົງປະກອບແມ່ນ insulin Glargin.
ນອກເຫນືອໄປຈາກມັນ, ການແກ້ໄຂປະກອບມີ:
- glycerol
- chloride ສັງກະສີ
- metacresol
- ກົດໄຮໂດຣລິກ,
- sodium hydroxide
- ນ້ໍາ.
ຢາຖືກອະນຸຍາດໃຫ້ ນຳ ໃຊ້ໂດຍໄດ້ຮັບການອະນຸຍາດຈາກຜູ້ຊ່ຽວຊານແລະໃນປະລິມານຢາທີ່ໄດ້ ກຳ ນົດໂດຍລາວ, ເພື່ອປ້ອງກັນອາການແຊກຊ້ອນຕ່າງໆ.
ຄຸນສົມບັດທາງການຢາ
 ຜົນກະທົບຕົ້ນຕໍຂອງຢານີ້ແມ່ນການຫຼຸດລົງຂອງນ້ ຳ ຕານ. ນີ້ເກີດຂື້ນໂດຍຜ່ານການສ້າງຄວາມຜູກພັນລະຫວ່າງມັນແລະຕົວຮັບ insulin. ຫຼັກການປະຕິບັດທີ່ຄ້າຍຄືກັນຫຼາຍແມ່ນສະແດງໂດຍອິນຊູລິນ.
ຜົນກະທົບຕົ້ນຕໍຂອງຢານີ້ແມ່ນການຫຼຸດລົງຂອງນ້ ຳ ຕານ. ນີ້ເກີດຂື້ນໂດຍຜ່ານການສ້າງຄວາມຜູກພັນລະຫວ່າງມັນແລະຕົວຮັບ insulin. ຫຼັກການປະຕິບັດທີ່ຄ້າຍຄືກັນຫຼາຍແມ່ນສະແດງໂດຍອິນຊູລິນ.
ການເຜົາຜະຫລານ້ໍາຕານໄດ້ຖືກປັບປຸງໂດຍອິດທິພົນຂອງຢາ, ຍ້ອນວ່າເນື້ອເຍື່ອສ່ວນປະກອບເລີ່ມຕົ້ນບໍລິໂພກມັນຢ່າງຫ້າວຫັນ.
ນອກຈາກນັ້ນ, Glargin ຍັບຍັ້ງການຜະລິດນ້ ຳ ຕານໃນຕັບ. ພາຍໃຕ້ອິດທິພົນຂອງມັນ, ຂະບວນການຜະລິດທາດໂປຼຕີນແມ່ນເລັ່ງ. ຂະບວນການ lipolysis, ໃນທາງກົງກັນຂ້າມ, ຊ້າລົງ.
ຫຼັງຈາກການແຊກແຊງຂອງການແກ້ໄຂຢາເຂົ້າໄປໃນຮ່າງກາຍ, ມັນກໍ່ເປັນກາງ, microprecipitate ກໍ່ຖືກສ້າງຕັ້ງຂຶ້ນ. ສານທີ່ມີການເຄື່ອນໄຫວແມ່ນສຸມໃສ່ພວກມັນ, ເຊິ່ງຖືກປ່ອຍອອກມາເທື່ອລະກ້າວ. ນີ້ປະກອບສ່ວນກັບໄລຍະເວລາຂອງຢາແລະຄວາມລຽບຂອງມັນ, ໂດຍບໍ່ມີການປ່ຽນແປງຢ່າງຮຸນແຮງ.
ການກະ ທຳ ຂອງ Glargin ເລີ່ມຕົ້ນ ໜຶ່ງ ຊົ່ວໂມງຫຼັງຈາກສັກ. ມັນຍັງຄົງຢູ່ປະມານຫນຶ່ງມື້.
ຕົວຊີ້ບອກ, ເສັ້ນທາງຂອງການບໍລິຫານ, ປະລິມານຢາ
 ສຳ ລັບການຮັກສາທີ່ມີປະສິດຕິຜົນ, ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້ຜະລິດຕະພັນຄວນຈະຖືກປະຕິບັດຕາມ. ກົດລະບຽບຂອງການເປີດປະຕູໄດ້ຖືກອະທິບາຍໂດຍແພດຫມໍທີ່ເຂົ້າຮ່ວມ.
ສຳ ລັບການຮັກສາທີ່ມີປະສິດຕິຜົນ, ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້ຜະລິດຕະພັນຄວນຈະຖືກປະຕິບັດຕາມ. ກົດລະບຽບຂອງການເປີດປະຕູໄດ້ຖືກອະທິບາຍໂດຍແພດຫມໍທີ່ເຂົ້າຮ່ວມ.
Insulin Glargin ແມ່ນຖືກສັ່ງໃນກໍລະນີທີ່ມີເຫດຜົນເທົ່ານັ້ນ. ການ ນຳ ໃຊ້ມັນແມ່ນມີຄວາມ ຈຳ ເປັນ ສຳ ລັບປະເພດທີ່ຂື້ນກັບອິນຊູລິນໃນໂລກເບົາຫວານ - ນີ້ ໝາຍ ຄວາມວ່າພະຍາດນີ້ແມ່ນເຫດຜົນ ສຳ ລັບການນັດພົບ.
ເຖິງຢ່າງໃດກໍ່ຕາມ, ຢານີ້ບໍ່ໄດ້ຖືກແນະ ນຳ ໃຫ້ທຸກໆຄົນ - ຜູ້ຊ່ຽວຊານຄວນສຶກສາຮູບພາບທາງຄລີນິກຂອງແຕ່ລະກໍລະນີ.
ການ ນຳ ໃຊ້ຂອງມັນແມ່ນອະນຸຍາດໃຫ້ເປັນພະຍາດເບົາຫວານທັງປະເພດ ທຳ ອິດແລະທີສອງ. ໃນພະຍາດຊະນິດ ທຳ ອິດ, ຢານີ້ຖືກ ນຳ ໃຊ້ເປັນຢາຫຼັກ. ໃນກໍລະນີອື່ນ, Glargin ສາມາດຖືກກໍານົດທັງໃນຮູບແບບຂອງການປິ່ນປົວດ້ວຍ monotherapy ແລະໃນການປະສົມປະສານກັບຢາອື່ນໆ.
ປະລິມານຢາແມ່ນຖືກຄິດໄລ່ສະເຫມີໄປເປັນສ່ວນບຸກຄົນ. ນີ້ແມ່ນໄດ້ຮັບຜົນກະທົບຈາກນ້ ຳ ໜັກ ຂອງຄົນເຈັບ, ອາຍຸຂອງລາວ, ແຕ່ລັກສະນະທີ່ ສຳ ຄັນທີ່ສຸດແມ່ນຄຸນລັກສະນະຂອງພະຍາດ. ໃນໄລຍະການຮັກສາ, ການກວດເລືອດແມ່ນຖືກປະຕິບັດເປັນໄລຍະເພື່ອໃຫ້ເຂົ້າໃຈວ່າຢາມີຜົນດີແນວໃດ, ແລະຫຼຸດຜ່ອນຫລືເພີ່ມປະລິມານໃນເວລາ.
ຢາຖືກໃຊ້ໃນຮູບແບບຂອງການສັກຢາ, ເຊິ່ງຄວນຈະເຮັດຢ່າງລະມັດລະວັງ. ຄວາມຖີ່ຂອງການສັກຢາແມ່ນ ໜຶ່ງ ຄັ້ງຕໍ່ມື້. ອີງຕາມຄໍາແນະນໍາ, ມັນຖືກຄາດວ່າຈະເຮັດໃນເວລາດຽວກັນ - ນີ້ຮັບປະກັນປະສິດທິຜົນແລະບໍ່ມີປະຕິກິລິຍາທາງລົບ. ການສັກຢາແມ່ນວາງໃສ່ບ່າ, ຂາຫລືໃນເນື້ອເຍື່ອໄຂມັນຍ່ອຍຂອງທ້ອງ. ເພື່ອຫລີກລ້ຽງການຕິກິລິຍາທາງລົບ, ສະຖານທີ່ອື່ນ ສຳ ລັບການບໍລິຫານ.
ການແນະ ນຳ ວິດີໂອໃສ່ syringe-pen ກ່ຽວກັບການບໍລິຫານອິນຊູລິນ:
ຜົນຂ້າງຄຽງແລະການກິນເກີນ
ເຖິງແມ່ນວ່າໃນເວລາທີ່ສັ່ງຢາໂດຍທ່ານຫມໍ, ທ່ານບໍ່ສາມາດແນ່ໃຈວ່າການໃຊ້ຂອງມັນຈະເຮັດໂດຍບໍ່ມີຄວາມຫຍຸ້ງຍາກ. ເຖິງວ່າຈະມີການປະຕິບັດຕາມ ຄຳ ແນະ ນຳ, ຢາບາງຄັ້ງກໍ່ມີຜົນກະທົບທີ່ບໍ່ສາມາດຄາດເດົາໄດ້, ເຊິ່ງກ່ຽວຂ້ອງກັບລັກສະນະຂອງຮ່າງກາຍຂອງແຕ່ລະຄົນ. ເພາະສະນັ້ນ, ຜົນຂ້າງຄຽງເກີດຂື້ນ.
ເມື່ອໃຊ້ຢາ, ຄວາມຫຍຸ້ງຍາກອາດຈະເກີດຂື້ນເຊັ່ນ:
- ໂລກເອດສ໌ໃນເລືອດ.
 ປະກົດການນີ້ເກີດຂື້ນກັບອິນຊູລິນຫຼາຍເກີນໄປໃນຮ່າງກາຍ. ໂດຍປົກກະຕິຮູບລັກສະນະຂອງມັນແມ່ນກ່ຽວຂ້ອງກັບປະລິມານຢາທີ່ຖືກຄັດເລືອກບໍ່ຖືກຕ້ອງ, ແຕ່ບາງຄັ້ງເຫດຜົນກໍ່ແມ່ນປະຕິກິລິຍາຈາກຮ່າງກາຍ. ການລະເມີດດັ່ງກ່າວແມ່ນອັນຕະລາຍຫຼາຍ, ເພາະວ່າມັນມີຜົນຕໍ່ການເຮັດວຽກຂອງລະບົບປະສາດ. ມີການລະລາຍໃນເລືອດຕໍ່າແລະຂາດການຊ່ວຍເຫຼືອ, ຄົນເຈັບອາດຈະຕາຍ. ຄວາມຜິດປົກກະຕິນີ້ແມ່ນມີລັກສະນະສະແດງອອກເຊັ່ນ: ການສູນເສຍສະຕິ, ຫົວໃຈວາຍ, ປັ້ນທ້ອງ, ວິນຫົວ.
ປະກົດການນີ້ເກີດຂື້ນກັບອິນຊູລິນຫຼາຍເກີນໄປໃນຮ່າງກາຍ. ໂດຍປົກກະຕິຮູບລັກສະນະຂອງມັນແມ່ນກ່ຽວຂ້ອງກັບປະລິມານຢາທີ່ຖືກຄັດເລືອກບໍ່ຖືກຕ້ອງ, ແຕ່ບາງຄັ້ງເຫດຜົນກໍ່ແມ່ນປະຕິກິລິຍາຈາກຮ່າງກາຍ. ການລະເມີດດັ່ງກ່າວແມ່ນອັນຕະລາຍຫຼາຍ, ເພາະວ່າມັນມີຜົນຕໍ່ການເຮັດວຽກຂອງລະບົບປະສາດ. ມີການລະລາຍໃນເລືອດຕໍ່າແລະຂາດການຊ່ວຍເຫຼືອ, ຄົນເຈັບອາດຈະຕາຍ. ຄວາມຜິດປົກກະຕິນີ້ແມ່ນມີລັກສະນະສະແດງອອກເຊັ່ນ: ການສູນເສຍສະຕິ, ຫົວໃຈວາຍ, ປັ້ນທ້ອງ, ວິນຫົວ. - ຄວາມບົກຜ່ອງດ້ານສາຍຕາ. ດ້ວຍການປິ່ນປົວດ້ວຍ insulin, ບາງຄັ້ງກໍ່ມີການເພີ່ມຂື້ນຂອງປະລິມານນ້ ຳ ຕານໃນບາງຄັ້ງ, ເຊິ່ງສາມາດ ນຳ ໄປສູ່ໂຣກ retinopathy. ວິໄສທັດຂອງຄົນເຈັບອາດຈະພິການ, ລວມທັງຕາບອດ.
- Lipodystrophy. ອັນທີ່ເອີ້ນວ່າການລະເມີດໃນຂະບວນການຂອງການສົມທຽບສານທີ່ເປັນຢາ. ພະຍາດທາງເດີນທາງນີ້ສາມາດຫລີກລ້ຽງໄດ້ໂດຍການຊ່ວຍເຫຼືອຂອງການປ່ຽນແປງສະຖານທີ່ສັກຢາເລື້ອຍໆ.
- ອາການແພ້. ຖ້າການທົດສອບທີ່ ຈຳ ເປັນ ສຳ ລັບຄວາມອ່ອນໄຫວກັບຢາໄດ້ຖືກປະຕິບັດກ່ອນທີ່ຈະໃຊ້ Glargin, ປະຕິກິລິຍາດັ່ງກ່າວເກີດຂື້ນບໍ່ຄ່ອຍແລະບໍ່ແຕກຕ່າງກັນໃນຄວາມຮຸນແຮງ. ການສະແດງລັກສະນະເດັ່ນທີ່ສຸດໃນກໍລະນີນີ້: ຜື່ນຜິວ ໜັງ, ແດງຂອງຜິວ ໜັງ ແລະມີອາການຄັນຢູ່ບ່ອນສັກຢາ.
ຖ້າທ່ານພົບເຫັນລັກສະນະດັ່ງກ່າວ, ໂດຍບໍ່ສົນເລື່ອງຂອງຄວາມຮຸນແຮງຂອງພວກເຂົາ, ທ່ານຈໍາເປັນຕ້ອງປຶກສາທ່ານຫມໍ. ໃນບາງກໍລະນີ, ທ່ານສາມາດ ກຳ ຈັດພວກມັນໄດ້ໂດຍການປ່ຽນປະລິມານຢາ. ແລະບາງຄັ້ງຕ້ອງມີການປ່ຽນແປງຢາໄວ.
ການປະຕິບັດຕາມໃບສັ່ງແພດຂອງທ່ານ ໝໍ ປ້ອງກັນຜົນຮ້າຍທີ່ກ່ຽວຂ້ອງກັບການກິນເກີນ. ແຕ່ບາງຄັ້ງສິ່ງນີ້ບໍ່ຊ່ວຍໄດ້. ໃນກໍລະນີທີ່ກິນເພາະຖ້າກິນຫລາຍເກີນໄປ, ການລະລາຍເລືອດໃນເລືອດມັກເກີດຂື້ນເລື້ອຍໆ. ການ ກຳ ຈັດຂອງມັນຂື້ນກັບຄວາມຮຸນແຮງຂອງອາການ. ບາງຄັ້ງການຢຸດການໂຈມຕີແມ່ນເປັນໄປໄດ້ໂດຍການໃຊ້ຄາໂບໄຮເດດທີ່ຍ່ອຍໄດ້. ດ້ວຍການໂຈມຕີຢ່າງຮຸນແຮງ, ການຊ່ວຍເຫຼືອຂອງທ່ານ ໝໍ ແມ່ນມີຄວາມ ຈຳ ເປັນ.
ສ່ວນປະກອບແລະຫຼັກການຂອງການກະ ທຳ
ສ່ວນປະກອບຫຼັກຂອງຢາແມ່ນ insulin Glargin. ນີ້ແມ່ນສ່ວນປະກອບສັງເຄາະທີ່ໄດ້ຮັບໂດຍວິທີການດັດແກ້. ໃນຂະບວນການສ້າງມັນ, 3 ອົງປະກອບທີ່ ສຳ ຄັນຖືກທົດແທນ. Asparagine ອາຊິດ amino ຖືກທົດແທນໂດຍ Glycine ໃນລະບົບຕ່ອງໂສ້ A, ແລະ Arginines ສອງແມ່ນຕິດກັບຕ່ອງໂສ້ B. ຜົນຂອງການແນະ ນຳ ດັ່ງກ່າວແມ່ນວິທີແກ້ໄຂທີ່ມີຄຸນນະພາບສູງ ສຳ ລັບການສີດ, ເຊິ່ງມີຜົນດີຕໍ່ເວລາຢ່າງ ໜ້ອຍ 24 ຊົ່ວໂມງ.
ສານທີ່ຫ້າວຫັນ, ເສີມດ້ວຍສ່ວນປະກອບຊ່ວຍມີຜົນດີຕໍ່ຮ່າງກາຍຂອງຄົນເຈັບ. ດ້ວຍການ ນຳ ໃຊ້ອິນຊູລິນ Glargin ຢ່າງຖືກຕ້ອງ:
- ມີຜົນຕໍ່ຜູ້ຮັບອິນຊູລິນທີ່ຕັ້ງຢູ່ໃນເນື້ອເຍື່ອໄຂມັນແລະກ້າມຊີ້ນຍ່ອຍ. ຂໍຂອບໃຈກັບສິ່ງນີ້, ຜົນກະທົບທີ່ຄ້າຍຄືກັບ insulin ທໍາມະຊາດໄດ້ຖືກກະຕຸ້ນ.
- normalizes ຂະບວນການ E -book: ການ E -book ທາດແປ້ງແລະການຜະລິດ glucose.
- ກະຕຸ້ນການດູດຊືມ glucose ໂດຍໄຂມັນ subcutaneous, ເນື້ອເຍື່ອກ້າມເນື້ອແລະກ້າມເນື້ອ.
- ຫຼຸດການຜະລິດນ້ ຳ ຕານໃນຕັບ.
- ກະຕຸ້ນການສັງເຄາະທາດໂປຼຕີນທີ່ຂາດຫາຍໄປ.
ຢາດັ່ງກ່າວເຂົ້າໄປໃນຊັ້ນວາງຂາຍຢາໃນຮູບແບບຂອງການແກ້ໄຂ: ໃນຂວດ 10 ມລຫຼືໄສ້ຕອງ 3 ມລ. ມັນມີຜົນບັງຄັບໃຊ້ ໜຶ່ງ ຊົ່ວໂມງຫຼັງຈາກການບໍລິຫານ.
ໄລຍະເວລາສູງສຸດຂອງການກະ ທຳ ແມ່ນ 29 ຊົ່ວໂມງ.
ໂຣກມະເຮັງແລະຜົນກະທົບຕໍ່ຄວາມສາມາດໃນການມີລູກ
ກ່ອນທີ່ຈະ ນຳ ໄປຂາຍ, ຢາດັ່ງກ່າວໄດ້ຖືກທົດສອບກ່ຽວກັບໂຣກມະເລັງ - ຄວາມສາມາດຂອງສານບາງຊະນິດເພື່ອເພີ່ມຄວາມເປັນໄປໄດ້ຂອງເນື້ອງອກມະເລັງແລະການກາຍພັນອື່ນໆ. ປະລິມານຢາອິນຊູລິນເພີ່ມຂື້ນແມ່ນໃຫ້ກັບເມົາແລະ ໜູ. ນີ້ໄດ້ເຮັດໃຫ້:
- ອັດຕາການຕາຍສູງໃນແຕ່ລະກຸ່ມຂອງສັດທົດສອບ,
- ໂຣກເນື້ອງອກໃນເພດຍິງ (ໃນຂະ ແໜງ ສັກຢາ),
- ການຂາດເນື້ອງອກເມື່ອຖືກລະລາຍໃນສານລະລາຍທີ່ບໍ່ແມ່ນກົດ.
 ການທົດສອບໄດ້ເປີດເຜີຍຄວາມເປັນພິດສູງທີ່ເກີດຈາກການເພິ່ງພາອາໄສຂອງອິນຊູລິນ.
ການທົດສອບໄດ້ເປີດເຜີຍຄວາມເປັນພິດສູງທີ່ເກີດຈາກການເພິ່ງພາອາໄສຂອງອິນຊູລິນ.
ຄວາມສາມາດໃນການຮັບຜິດຊອບແລະການເກີດລູກທີ່ມີສຸຂະພາບແຂງແຮງໄດ້ຖືກບົກຜ່ອງ.
ກິນເພາະຖ້າກິນ
ອາການຕ່າງໆ ການລະລາຍໃນເລືອດໂລກເບົາຫວານແລະເປັນເວລາດົນນານ, ເປັນໄພຂົ່ມຂູ່ຕໍ່ຊີວິດຂອງຄົນເຈັບ.
ການປິ່ນປົວ: ສ່ວນປະລິມານຂອງທາດ ນຳ ້ຕານໃນລະດັບປານກາງປົກກະຕິແລ້ວແມ່ນຢຸດເຊົາໂດຍການກິນທາດແປ້ງທີ່ຍ່ອຍໄດ້ງ່າຍ. ມັນອາດຈະມີຄວາມ ຈຳ ເປັນທີ່ຈະຕ້ອງປ່ຽນການ ກຳ ນົດຂະ ໜາດ ຂອງຢາ, ອາຫານຫລືການອອກ ກຳ ລັງກາຍ. ການລະລາຍຂອງໂຣກຕ່ອມນ້ ຳ ຕານຮຸນແຮງ, ປະກອບດ້ວຍສະຕິ, ຊັກຫຼືໂຣກລະບົບປະສາດ, ຮຽກຮ້ອງໃຫ້ມີການບໍລິຫານທາງເສັ້ນເລືອດໃນເສັ້ນເລືອດໃນກະເພາະອາຫານຫຼືເສັ້ນເລືອດໃນກະເພາະອາຫານ, ພ້ອມທັງການບໍລິຫານທາງເສັ້ນເລືອດຂອງວິທີແກ້ໄຂບັນຫາການລະລາຍ. ການບໍລິໂພກທາດແປ້ງໃນໄລຍະຍາວແລະການຄວບຄຸມຜູ້ຊ່ຽວຊານອາດຈະ ຈຳ ເປັນເຊັ່ນດຽວກັນ hypoglycemia ສາມາດເກີດຂື້ນໄດ້ຫຼັງຈາກການປັບປຸງທາງຄລີນິກທີ່ສັງເກດເຫັນ.
ປະລິມານຢາແລະການບໍລິຫານ
ຢາ Glargin ມີທາດ insulin glargin ເຊິ່ງເປັນຕົວຢ່າງຂອງອິນຊູລິນຂອງມະນຸດ. ຢາຄວນໄດ້ຮັບການປະຕິບັດ 1 ຄັ້ງຕໍ່ມື້ສະເຫມີໃນເວລາດຽວກັນ.
ປະລິມານຂອງ Glargin ແລະເວລາຂອງມື້ ສຳ ລັບການບໍລິຫານຂອງມັນຖືກເລືອກເປັນສ່ວນບຸກຄົນ. ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 2, Glargin ສາມາດໃຊ້ໄດ້ທັງຮູບແບບການ ບຳ ບັດດ້ວຍ monotherapy ແລະສົມທົບກັບຕົວແທນ hypoglycemic ອື່ນໆ. ກິດຈະ ກຳ ຂອງຢານີ້ແມ່ນສະແດງອອກເປັນຫົວ ໜ່ວຍ (UNITS). ໜ່ວຍ ງານເຫຼົ່ານີ້ ນຳ ໃຊ້ສະເພາະກັບ Glargin ເທົ່ານັ້ນ: ນີ້ບໍ່ຄືກັບ ໜ່ວຍ ທີ່ໃຊ້ໃນການສະແດງກິດຈະ ກຳ ຂອງອະນາໄມອິນຊູລິນອື່ນໆ.
ຄົນເຈັບຜູ້ສູງອາຍຸ (ອາຍຸຫຼາຍກວ່າ 65 ປີ)
ໃນຜູ້ປ່ວຍຜູ້ສູງອາຍຸ, ການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ບົກຜ່ອງສາມາດເຮັດໃຫ້ຄວາມຕ້ອງການອິນຊູລິນຫຼຸດລົງເທື່ອລະກ້າວ.
ຄົນເຈັບທີ່ມີການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ພິການ
ໃນຜູ້ປ່ວຍທີ່ມີການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ບົກຜ່ອງ, ຄວາມຕ້ອງການຂອງອິນຊູລິນສາມາດຫຼຸດລົງໄດ້ເນື່ອງຈາກການຫຼຸດລົງຂອງອິນຊຸລິນອິນຊູລິນ.
Glargin ຄວນໄດ້ຮັບການຄຸ້ມຄອງຢ່າງສະ ໝໍ່າ ສະ ເໝີ ໃນເວລາດຽວກັນ 1 ຄັ້ງຕໍ່ມື້. ອຸນຫະພູມຂອງອິນຊູລິນທີ່ຖືກສັກຄວນຈະກົງກັບອຸນຫະພູມຫ້ອງ.
ບໍ່ມີຄວາມແຕກຕ່າງທາງດ້ານການຊ່ວຍໃນລະດັບ insulin ແລະລະດັບ glucose ຫຼັງຈາກ Glargine ຖືກສີດເຂົ້າໄປໃນໄຂມັນ subcutaneous ຂອງທ້ອງ, ບ່າ, ຫຼືຂາ. ຢູ່ໃນພື້ນທີ່ດຽວກັນຂອງການບໍລິຫານຢາ, ມັນ ຈຳ ເປັນຕ້ອງປ່ຽນສະຖານທີ່ສັກຢາໃນແຕ່ລະຄັ້ງ.
ເມື່ອແນະ ນຳ, ໃຫ້ເຮັດຕາມ ຄຳ ແນະ ນຳ:
1. ວິທີແກ້ໄຂລະລາຍອິນຊູລິນຄວນຈະແຈ້ງແລະບໍ່ມີສີ. ຢ່າໃຊ້ວິທີແກ້ໄຂຖ້າມັນເບິ່ງຄືວ່າມີເມກ, ໜາ, ສີເລັກນ້ອຍຫຼືມີອະນຸພາກແຂງທີ່ເບິ່ງເຫັນ.
2. ເມື່ອ ນຳ ໃຊ້ລົດເຂັນອິນຊູລິນ, ໃຫ້ປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ໃນການ ນຳ ໃຊ້ເຕັກໂນໂລຢີ Gangan ຂອງປັກກິ່ງ. ບໍລິສັດ LTD., ຈີນ.
3. ກ່ອນການບໍລິຫານ subcutaneous, ໃຫ້ປິ່ນປົວບ່ອນສັກຢາດ້ວຍຢາຕ້ານເຊື້ອ. ຢາດັ່ງກ່າວແມ່ນຖືກ ນຳ ໃຊ້ເປັນປະ ຈຳ ໃນບໍລິເວນທ້ອງ, ບ່າໄຫລ່ຫລືຕົ້ນຂາ. ດ້ວຍການສີດແຕ່ລະຄັ້ງ, ມັນ ຈຳ ເປັນຕ້ອງປ່ຽນສະຖານທີ່ສັກຢາ.
4. ປະກອບເປັນພັບຜິວ ໜັງ ດ້ວຍນິ້ວມືຂອງທ່ານ, ໃສ່ເຂັມເຂົ້າໄປໃນບ່ອນສັກຢາແລະເຮັດໃຫ້ນິ້ວມືຂອງທ່ານຮັດເຂົ້າ. ກົດຄ່ອຍໆໃສ່ກະບອກສູບຂອງເຂັມສັກຢາໃນໄລຍະເວລາທັງ ໝົດ ຂອງຢາ. ສອງສາມວິນາທີຫຼັງຈາກການສັກຢາອິນຊູລິນ, ເອົາເຂັມອອກແລະກົດບ່ອນສັກຢາດ້ວຍການບວມເປັນເວລາສອງສາມວິນາທີ. ຢ່າຖູບ່ອນສັກຢາເພື່ອຫລີກລ້ຽງຄວາມເສຍຫາຍຂອງໄຂມັນ subcutaneous ຫຼືການຮົ່ວໄຫຼຂອງຢາ.
ປ່ຽນຈາກການຮັກສາດ້ວຍຢາເສບຕິດທາດ ນຳ ້ຕານໃນເລືອດໄປຍັງ Glargin
ເມື່ອປ່ຽນແທນລະບຽບການຮັກສາດ້ວຍ insulins ອື່ນໆໂດຍໃຊ້ລະບົບການຮັກສາລະລາຍອິນຊູລິນ, ມັນອາດຈະ ຈຳ ເປັນຕ້ອງໄດ້ປັບປະລິມານປະ ຈຳ ວັນຂອງ Glargin, ແລະມັນຍັງ ຈຳ ເປັນຕ້ອງໄດ້ປັບປ່ຽນປະລິມານຢາທີ່ມີປະສິດທິພາບໃນການຮັກສາພະຍາດ antidiabetic (insulin ໄວ, ຢາອິນຊູລິນທີ່ເຮັດວຽກສັ້ນ, ຢາຕ້ານໄວຣັດ).
ໃນເວລາທີ່ໂອນຄົນເຈັບອອກຈາກຮູບແບບການບໍລິຫານອິນຊູລິນຂອງມະນຸດໃນໄລຍະເວລາສະເລ່ຍຂອງການປະຕິບັດສອງຄັ້ງຕໍ່ມື້ເຂົ້າໃນລະບອບການບໍລິຫານອິນຊູລິນ Glargin 1 ຄັ້ງຕໍ່ມື້ໃນອາທິດ ທຳ ອິດຂອງການປິ່ນປົວ, ປະລິມານຢາ Insulin Glargin ໃນເບື້ອງຕົ້ນຄວນຫຼຸດລົງ 20-30% ເມື່ອທຽບກັບປະລິມານປະລິມານປະ ຈຳ ວັນຂອງອິນຊູລິນຂອງມະນຸດໃນໄລຍະກາງ. ໃນກໍລະນີທີ່ບໍ່ມີປະສິດຕິຜົນໃນການຄວບຄຸມລະດັບນ້ ຳ ຕານໃນເລືອດ, ປະລິມານຢາຄວນຈະຖືກປັບໃຫ້ສອດຄ່ອງກັບ ຄຳ ແນະ ນຳ ຂອງທ່ານ ໝໍ.
ໃນຜູ້ປ່ວຍທີ່ໄດ້ຮັບສານອິນຊູລິນໃນລະດັບປານກາງໃນລະດັບປານກາງ, ເນື່ອງຈາກມີພູມຕ້ານທານກັບອິນຊູລິນໃນເວລາໂອນເຂົ້າ Glargin, ການປັບປຸງການຕອບສະ ໜອງ ແມ່ນເປັນໄປໄດ້.
ໃນໄລຍະປ່ຽນແປງແລະໃນສອງສາມອາທິດ ທຳ ອິດຂອງການປິ່ນປົວ, ມັນ ຈຳ ເປັນຕ້ອງຄວບຄຸມລະດັບຂອງນ້ ຳ ຕານໃນເລືອດແລະປັບລະດັບປະລິມານຢາໃຫ້ລະມັດລະວັງ.
ໃນກໍລະນີຂອງການປັບປຸງລະບຽບການຂອງການເຜົາຜານອາຫານແລະການເພີ່ມຂື້ນຂອງຄວາມອ່ອນໄຫວຕໍ່ກັບອິນຊູລິນ, ການແກ້ໄຂເພີ່ມເຕີມຂອງລະດັບການໃຊ້ຢາອາດຈະມີຄວາມ ຈຳ ເປັນ. ການປັບຕົວຂອງຢາກໍ່ອາດຈະເປັນສິ່ງ ຈຳ ເປັນເຊັ່ນ, ເມື່ອປ່ຽນນ້ ຳ ໜັກ ຮ່າງກາຍຂອງຄົນເຈັບ, ວິຖີການ ດຳ ລົງຊີວິດ, ເວລາຂອງມື້ ສຳ ລັບການບໍລິຫານຢາ, ຫຼືສະຖານະການອື່ນໆທີ່ປະກອບສ່ວນເຮັດໃຫ້ມີຄວາມສ່ຽງເພີ່ມຂື້ນໃນການພັດທະນາ hypo- ຫຼື hyperglycemia.
ຜົນຂ້າງຄຽງ
ໂລກລະດັບຕ່ ຳ: ການລະລາຍຕ່ ຳ ສາມາດເກີດຈາກການແນະ ນຳ ຂອງປະເພດອິນຊູລິນຜິດ, ປະລິມານອິນຊູລິນສູງເກີນໄປແລະ / ຫຼືອາຫານທີ່ບໍ່ສົມເຫດສົມຜົນພ້ອມກັບການອອກ ກຳ ລັງກາຍ.
Lipodystrophy: ຖ້າທ່ານບໍ່ປ່ຽນພື້ນທີ່ຂອງການບໍລິຫານອິນຊູລິນ, ການຮ້າຍຂອງໄຂມັນ subcutaneous ຫຼື lipid hyperplasia ອາດຈະພັດທະນາ.
ອາການແພ້: ດ້ວຍການປິ່ນປົວດ້ວຍອິນຊູລິນ, ອາການແພ້ທ້ອງຖິ່ນສາມາດເກີດຂື້ນໃນບໍລິເວນສັກເຊັ່ນ: ຕາແດງ, ເຈັບ, ຄັນ, ຄັນ, ຄັນ, ມີອາການບວມແລະອັກເສບ. ປະຕິກິລິຍາເຫຼົ່ານີ້ແມ່ນບໍ່ ສຳ ຄັນແລະມັກຈະຫາຍໄປດ້ວຍການຮັກສາຕໍ່ໄປ. ອາການແພ້ທີ່ເປັນລະບົບບໍ່ຄ່ອຍຈະພັດທະນາ. ດ້ວຍການພັດທະນາຂອງພວກເຂົາ, ໄພຂົ່ມຂູ່ຕໍ່ຊີວິດຂອງຄົນເຈັບອາດຈະເກີດຂື້ນ.
ເຫດການທີ່ບໍ່ດີຈາກອະໄວຍະວະຂອງສາຍຕາ: ການປ່ຽນແປງທີ່ ສຳ ຄັນໃນລະບຽບການຂອງນ້ ຳ ຕານໃນເລືອດສາມາດເຮັດໃຫ້ພິການທາງສາຍຕາຊົ່ວຄາວ.
ການປັບປຸງການຄວບຄຸມລະດັບນ້ ຳ ຕານໃນເລືອດດ້ວຍການປິ່ນປົວດ້ວຍ insulin ທີ່ເພີ່ມຂື້ນອາດຈະເຮັດໃຫ້ມີການເສີຍຫາຍຊົ່ວຄາວໃນໄລຍະການເປັນໂຣກເບົາຫວານ. ດ້ວຍການພັດທະນາຂອງໂລກລະລາຍໃນເລືອດ, ການສູນເສຍສາຍຕາໃນໄລຍະສັ້ນຢ່າງກະທັນຫັນອາດຈະເກີດຂື້ນໃນຄົນເຈັບທີ່ມີໂຣກ retinopathy ແຜ່ຫຼາຍ (ໂດຍສະເພາະໃນຄົນເຈັບທີ່ບໍ່ໄດ້ຮັບການປິ່ນປົວດ້ວຍການຍັບຍັ້ງການເລເຊີ). ການເປັນປົກກະຕິໃນໄລຍະຍາວຂອງລະດັບນ້ ຳ ຕານໃນເລືອດຊ່ວຍຫຼຸດຜ່ອນຄວາມສ່ຽງໃນການພັດທະນາໂຣກເບົາຫວານ.
ປະຕິກິລິຍາອື່ນໆ: ໃນເວລາທີ່ການນໍາໃຊ້ insulin, ການສ້າງຕັ້ງຂອງພູມຕ້ານທານກັບມັນສາມາດສັງເກດເຫັນ. ໃນການຮັກສາອິນຊູລິນແລະອິນຊູລິນ Glargin ໄລຍະກາງ, ການສ້າງພູມຕ້ານທານແມ່ນພົວພັນກັບອິນຊູລິນແລະອິນຊູລິນ Glargin ຖືກສັງເກດດ້ວຍຄວາມຖີ່ດຽວກັນ. ໃນກໍລະນີທີ່ຫາຍາກ, ຮູບລັກສະນະຂອງພູມຕ້ານທານກັບອິນຊູລິນອາດຈະ ຈຳ ເປັນຕ້ອງປັບປະລິມານຂອງອິນຊູລິນເພື່ອຮັກສາລະດັບ glucose ໃນເລືອດ.
ໃນກໍລະນີທີ່ຫາຍາກ, insulin, ໂດຍສະເພາະກັບການປິ່ນປົວດ້ວຍ insulin ເພີ່ມຂຶ້ນ, ສາມາດເຮັດໃຫ້ເກີດການຮັກສາ sodium ແລະການສ້າງຕັ້ງຂອງ edema.
ລັກສະນະຂອງການສະ ໝັກ
ໃຊ້ໃນເດັກນ້ອຍ
ຄວາມປອດໄພແລະປະສິດຕິຜົນຂອງອິນຊູລິນ Glulin ໃນເດັກທີ່ເປັນໂລກເບົາຫວານຄວນໄດ້ຮັບການປະເມີນຜົນໂດຍອີງໃສ່ການປະຕິບັດຕົວຈິງຂອງມັນ.
ໃຊ້ໃນຜູ້ສູງອາຍຸ
ຄວາມຕ້ອງການຂອງອິນຊູລິນໃນຜູ້ປ່ວຍຜູ້ເຖົ້າທີ່ເປັນໂລກເບົາຫວານສາມາດຫຼຸດຜ່ອນໄດ້ເນື່ອງຈາກຄວາມຜິດປົກກະຕິຂອງ ໝາກ ໄຂ່ຫຼັງ.
ການຮັບແຂກໃນໄລຍະຖືພາແລະ lactation
ແມ່ຍິງທີ່ຖືພາລູກ, ຢາແມ່ນຖືກ ກຳ ນົດພາຍຫຼັງໃຫ້ ຄຳ ປຶກສາກ່ອນ. ຢາດັ່ງກ່າວຖືກ ກຳ ນົດໄວ້ໃນກໍລະນີທີ່ຜົນປະໂຫຍດທີ່ເປັນໄປໄດ້ຕໍ່ແມ່ແມ່ນສູງກ່ວາຄວາມສ່ຽງຕໍ່ລູກໃນທ້ອງ. ຖ້າແມ່ຍິງຖືພາມີໂຣກເບົາຫວານໃນທ້ອງ, ຄວນແນະ ນຳ ໃຫ້ຕິດຕາມເບິ່ງຂະບວນການເຜົາຜານອາຫານ.
ໃນໄຕມາດທີ 2 ແລະ 3 ຂອງການຖືພາ, ຄວາມຕ້ອງການອິນຊູລິນເພີ່ມຂື້ນ. ຫຼັງຈາກເກີດລູກ, ຄວາມຕ້ອງການຂອງຢາຫຼຸດລົງຢ່າງໄວວາ.
ໃນເດືອນໃດທີ່ຖືພາ, ທ່ານຕ້ອງລະມັດລະວັງກ່ຽວກັບນ້ ຳ ຕານໃນເລືອດແລະຕິດຕາມລະດັບຂອງມັນຢູ່ສະ ເໝີ.
ຄວາມເຂົ້າກັນຂອງຢາອື່ນໆ
ຢາ ຈຳ ນວນ ໜຶ່ງ ມີຜົນກະທົບທາງລົບຕໍ່ການເຜົາຜານອາຫານທາດແປ້ງ. ໃນກໍລະນີເຫຼົ່ານີ້, ປະລິມານຂອງອິນຊູລິນຕ້ອງມີການປ່ຽນແປງ. ຢາທີ່ລົດ ນຳ ້ຕານລົດລົງຢ່າງຫຼວງຫຼາຍລວມມີ:
- ຕົວຍັບຍັ້ງ ACE ແລະ MAO,
- Disopyramides,
- ສານ salicylates ແລະ sulfanide ຕໍ່ຕ້ານເຊື້ອຈຸລິນຊີ,
- Fluoxetine, ທ.
- ເສັ້ນໃຍຕ່າງໆ.


ຢາບາງຊະນິດສາມາດຫຼຸດຜ່ອນຜົນກະທົບຂອງຮໍໂມນໃນຮໍໂມນ: glucocorticosteroids, diuretics, danazol, glucagon, isoniazid, diazoxide, estrogens, gestagens, ແລະອື່ນໆ.
ໂລກເອດສ໌ໃນເລືອດ
ນີ້ແມ່ນສະພາບທາງດ້ານພະຍາດເຊິ່ງລະດັບລະດັບນ້ ຳ ຕານໃນເລືອດຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ (ຕ່ ຳ ກ່ວາ 3,3 mmol / l). ມັນເກີດຂື້ນໃນກໍລະນີທີ່ໃຊ້ຢາອິນຊູລິນໃນປະລິມານຫຼາຍເກີນໄປໃຫ້ຄົນເຈັບ, ເກີນຄວາມຕ້ອງການຂອງລາວ. ຖ້າການລະລາຍໃນເລືອດຕໍ່າແມ່ນຮຸນແຮງແລະເກີດຂື້ນຕາມເວລາ, ມັນຈະເປັນໄພຂົ່ມຂູ່ຕໍ່ຊີວິດຂອງຄົນເຮົາ. ການໂຈມຕີຊ້ ຳ ແລ້ວສົ່ງຜົນຕໍ່ລະບົບປະສາດ. ສະຕິຂອງຄົນເຮົາຈະຄຸ້ນແລະສັບສົນ, ແລະມັນຍາກທີ່ຈະໃຫ້ຄົນເຈັບຕັ້ງໃຈ.

ໃນກໍລະນີທີ່ກ້າວ ໜ້າ, ຄົນເຮົາ ໝົດ ສະຕິ ໝົດ ສະຕິ. ມີລະດັບທາດ ນຳ ້ຕານໃນລະດັບປານກາງ, ມືຂອງຄົນເຮົາສັ່ນສະເທືອນ, ລາວຢາກກິນຢູ່ຕະຫຼອດເວລາ, ມີອາການລະຄາຍເຄືອງງ່າຍແລະທໍລະມານຈາກຫົວໃຈເຕັ້ນໄວ. ຄົນເຈັບບາງຄົນມີເຫື່ອອອກ.
ອາການແພ້
ເຫຼົ່ານີ້ສ່ວນໃຫຍ່ແມ່ນປະຕິກິລິຍາໃນທ້ອງຖິ່ນ: urticaria, ຜື່ນຕ່າງໆ, ແດງແລະຄັນ, ອາການເຈັບຢູ່ບ່ອນສັກຢາ. ພູມຕ້ານທານກັບ insulin ພັດທະນາ: ປະຕິກິລິຍາຜິວຫນັງທົ່ວໄປ (ເກືອບວ່າຜິວ ໜັງ ທັງ ໝົດ ຈະຖືກກະທົບ), ຫຼອດປອດອັກເສບ, ໂຣກຊືມເສົ້າ, ໂຣກຊioອກ, ໂຣກຊshockອກ, ຫຼືໂລກເສັ້ນເລືອດແດງ. ປະຕິກິລິຍາດັ່ງກ່າວພັດທະນາຢ່າງວ່ອງໄວແລະກໍ່ໃຫ້ເກີດໄພຂົ່ມຂູ່ຕໍ່ຊີວິດຂອງຄົນເຈັບ.
ໃນກໍລະນີທີ່ຫາຍາກ, ການແນະ ນຳ ຮໍໂມນເຮັດໃຫ້ມີປະຕິກິລິຍາເພີ່ມເຕີມ - ການຮັກສາໂຊດຽມ, ການສ້າງສານ edema ແລະການສ້າງພູມຕ້ານທານຕໍ່ການບໍລິຫານອິນຊູລິນ. ໃນກໍລະນີເຫຼົ່ານີ້, ປະລິມານຂອງຢາຕ້ອງໄດ້ປັບຂື້ນ.
ໃນກໍລະນີນີ້, ຄວາມເປັນໄປໄດ້ຂອງການເປັນໂລກເບົາຫວານສູງຂື້ນ
ຖ້າທ່ານປະຕິບັດຕາມລະບຽບທີ່ໄດ້ ກຳ ນົດໄວ້, ຕິດຕາມລະດັບນໍ້າຕານໃນເລືອດຢ່າງສະ ໝໍ່າ ສະ ເໝີ ແລະກິນອາຫານທີ່ຖືກຕ້ອງ, ຄວາມເປັນໄປໄດ້ຂອງການເປັນໂຣກເບົາຫວານແມ່ນມີ ໜ້ອຍ ທີ່ສຸດ. ຖ້າມີປັດໃຈເພີ່ມເຕີມ, ໃຫ້ປ່ຽນປະລິມານຢາ.
ເຫດຜົນທີ່ພາໃຫ້ການຫຼຸດລົງຂອງນ້ ຳ ຕານລວມມີ:
- ລະບົບພູມຕ້ານທານກັບອິນຊູລິນ,
- ການປ່ຽນແປງເຂດທີ່ໃຊ້ຢາ,
- ພະຍາດທີ່ກ່ຽວຂ້ອງກັບອາຈົມທີ່ບົກຜ່ອງ (ຖອກທ້ອງ) ແລະຮາກ, ເຮັດໃຫ້ສັບສົນໃນໄລຍະໂຣກເບົາຫວານ,
- ການອອກ ກຳ ລັງກາຍທີ່ຜິດປົກກະຕິ ສຳ ລັບຮ່າງກາຍຂອງຄົນເຈັບ,
- ການລ່ວງລະເມີດເຫຼົ້າ
- ການລະເມີດອາຫານແລະການໃຊ້ອາຫານທີ່ຫ້າມ,
- ການຜິດປົກກະຕິຂອງ thyroid
- ການປິ່ນປົວຮ່ວມກັບຢາທີ່ບໍ່ສອດຄ່ອງ.
 ດ້ວຍພະຍາດຕິດແປດແລະການຕິດເຊື້ອ, ການຄວບຄຸມລະດັບນ້ ຳ ຕານໃນເລືອດຄວນຈະມີຄວາມລະອຽດກວ່າ.
ດ້ວຍພະຍາດຕິດແປດແລະການຕິດເຊື້ອ, ການຄວບຄຸມລະດັບນ້ ຳ ຕານໃນເລືອດຄວນຈະມີຄວາມລະອຽດກວ່າ.
ໃຫ້ເລືອດແລະປັດສະວະເປັນປະ ຈຳ ສຳ ລັບການກວດທົ່ວໄປ. ຖ້າ ຈຳ ເປັນ, ປັບປະລິມານຢາອິນຊູລິນ (ໂດຍສະເພາະພະຍາດເບົາຫວານປະເພດ 1).
Insulin Glargin: ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້
 ຜະລິດຕະພັນດັ່ງກ່າວຖືກສັກເຂົ້າສູ່ຮ່າງກາຍໃນບໍລິເວນ ໜ້າ ທ້ອງ, ກົກຂາແລະບ່າໄຫລ່. ການປຽບທຽບຮໍໂມນແມ່ນໃຊ້ 1 ຄັ້ງຕໍ່ມື້ໃນເວລາສະເພາະ. ສະຖານທີ່ສັກຢາທີ່ເປັນທາງເລືອກເພື່ອຫລີກລ້ຽງການປະທັບຕາແລະຜົນຮ້າຍອື່ນໆ. ມັນຖືກຫ້າມຢ່າງເຂັ້ມງວດໃນການສັກຢາເຂົ້າໃນເສັ້ນເລືອດ.
ຜະລິດຕະພັນດັ່ງກ່າວຖືກສັກເຂົ້າສູ່ຮ່າງກາຍໃນບໍລິເວນ ໜ້າ ທ້ອງ, ກົກຂາແລະບ່າໄຫລ່. ການປຽບທຽບຮໍໂມນແມ່ນໃຊ້ 1 ຄັ້ງຕໍ່ມື້ໃນເວລາສະເພາະ. ສະຖານທີ່ສັກຢາທີ່ເປັນທາງເລືອກເພື່ອຫລີກລ້ຽງການປະທັບຕາແລະຜົນຮ້າຍອື່ນໆ. ມັນຖືກຫ້າມຢ່າງເຂັ້ມງວດໃນການສັກຢາເຂົ້າໃນເສັ້ນເລືອດ.
ຊື່ການຄ້າ, ຄ່າໃຊ້ຈ່າຍ, ເງື່ອນໄຂການເກັບຮັກສາ
ຢາດັ່ງກ່າວມີຢູ່ພາຍໃຕ້ຊື່ການຄ້າດັ່ງຕໍ່ໄປນີ້:
- Lantus - 3700 ຮູເບີນ,
- Lantus SoloStar - 3500 ຮູເບີນ,
- Insulin Glargin - 3535 ຮູເບີນ.
ເກັບຮັກສາໄວ້ໃນຕູ້ເຢັນໃນອຸນຫະພູມແຕ່ 2 ເຖິງ 8 ອົງສາ. ຫຼັງຈາກເປີດ, ເກັບຮັກສາໃນບ່ອນມືດແລະຫ່າງຈາກເດັກນ້ອຍ, ໃນອຸນຫະພູມສູງເຖິງ 25 ອົງສາ (ບໍ່ຢູ່ໃນຕູ້ເຢັນ).
Insulin Glargin: ອະນາໄມຮ່ວມກັນ
ຖ້າລາຄາຂອງ Insulin glargine ບໍ່ ເໝາະ ສົມກັບທ່ານຫຼືຖ້າຜົນກະທົບທີ່ບໍ່ຕ້ອງການຫຼາຍເກີນໄປພັດທະນາຈາກການກິນມັນ, ໃຫ້ປ່ຽນແທນຢາທີ່ມີອີກ ໜຶ່ງ ຢ່າງທີ່ຄ້າຍຄືກັນຂ້າງລຸ່ມນີ້:
- Humalog (Lizpro) ແມ່ນຢາທີ່ຢູ່ໃນໂຄງສ້າງຄ້າຍຄືກັບອິນຊູລິນ ທຳ ມະຊາດ. Humalog ແມ່ນຖືກດູດຊຶມເຂົ້າໄປໃນກະແສເລືອດຢ່າງໄວວາ. ຖ້າທ່ານບໍລິຫານຢາພຽງແຕ່ໃນເວລາທີ່ ກຳ ນົດຂອງມື້ແລະໃນປະລິມານເທົ່າກັນ, Humalog ຈະຖືກດູດຊືມໄວກວ່າ 2 ເທົ່າແລະຈະບັນລຸລະດັບທີ່ຕ້ອງການໃນ 2 ຊົ່ວໂມງ. ເຄື່ອງມືດັ່ງກ່າວແມ່ນຖືກຕ້ອງເຖິງ 12 ຊົ່ວໂມງ. ຄ່າໃຊ້ຈ່າຍຂອງ Humalogue ແມ່ນຈາກ 1600 ຮູເບີນ.
- Aspart (Novorapid Penfill) ແມ່ນຢາທີ່ເຮັດໃຫ້ເກີດປະໂຫຍດກັບການຕອບສະ ໜອງ ຂອງອິນຊູລິນຕໍ່ການໄດ້ຮັບອາຫານ. ມັນເຮັດ ໜ້າ ທີ່ຂ້ອນຂ້າງອ່ອນແອແລະໄລຍະສັ້ນເຊິ່ງເຮັດໃຫ້ມັນງ່າຍຕໍ່ການຄວບຄຸມລະດັບ glucose ໃນເລືອດ. ຄ່າໃຊ້ຈ່າຍຂອງຜະລິດຕະພັນແມ່ນຈາກ 1800 ຮູເບີນ.
- Glulisin (Apidra) ແມ່ນການປຽບທຽບຢາທີ່ສັ້ນທີ່ສຸດຂອງອິນຊູລິນ. ໂດຍຄຸນສົມບັດທາງ pharmacological ມັນບໍ່ແຕກຕ່າງຈາກ Humalog, ແລະໂດຍກິດຈະ ກຳ ກ່ຽວກັບທາດແປ້ງ - ຈາກອິນຊູລິນ ທຳ ມະຊາດທີ່ຜະລິດໂດຍຮ່າງກາຍຂອງມະນຸດ. ຄ່າໃຊ້ຈ່າຍ - 1908 ຮູເບີນ.



ເມື່ອເລືອກຢາທີ່ຖືກຕ້ອງ, ໃຫ້ສຸມໃສ່ປະເພດຂອງໂລກເບົາຫວານ, ພະຍາດຕິດຕໍ່ແລະລັກສະນະສ່ວນຕົວຂອງຮ່າງກາຍ.

 ປະກົດການນີ້ເກີດຂື້ນກັບອິນຊູລິນຫຼາຍເກີນໄປໃນຮ່າງກາຍ. ໂດຍປົກກະຕິຮູບລັກສະນະຂອງມັນແມ່ນກ່ຽວຂ້ອງກັບປະລິມານຢາທີ່ຖືກຄັດເລືອກບໍ່ຖືກຕ້ອງ, ແຕ່ບາງຄັ້ງເຫດຜົນກໍ່ແມ່ນປະຕິກິລິຍາຈາກຮ່າງກາຍ. ການລະເມີດດັ່ງກ່າວແມ່ນອັນຕະລາຍຫຼາຍ, ເພາະວ່າມັນມີຜົນຕໍ່ການເຮັດວຽກຂອງລະບົບປະສາດ. ມີການລະລາຍໃນເລືອດຕໍ່າແລະຂາດການຊ່ວຍເຫຼືອ, ຄົນເຈັບອາດຈະຕາຍ. ຄວາມຜິດປົກກະຕິນີ້ແມ່ນມີລັກສະນະສະແດງອອກເຊັ່ນ: ການສູນເສຍສະຕິ, ຫົວໃຈວາຍ, ປັ້ນທ້ອງ, ວິນຫົວ.
ປະກົດການນີ້ເກີດຂື້ນກັບອິນຊູລິນຫຼາຍເກີນໄປໃນຮ່າງກາຍ. ໂດຍປົກກະຕິຮູບລັກສະນະຂອງມັນແມ່ນກ່ຽວຂ້ອງກັບປະລິມານຢາທີ່ຖືກຄັດເລືອກບໍ່ຖືກຕ້ອງ, ແຕ່ບາງຄັ້ງເຫດຜົນກໍ່ແມ່ນປະຕິກິລິຍາຈາກຮ່າງກາຍ. ການລະເມີດດັ່ງກ່າວແມ່ນອັນຕະລາຍຫຼາຍ, ເພາະວ່າມັນມີຜົນຕໍ່ການເຮັດວຽກຂອງລະບົບປະສາດ. ມີການລະລາຍໃນເລືອດຕໍ່າແລະຂາດການຊ່ວຍເຫຼືອ, ຄົນເຈັບອາດຈະຕາຍ. ຄວາມຜິດປົກກະຕິນີ້ແມ່ນມີລັກສະນະສະແດງອອກເຊັ່ນ: ການສູນເສຍສະຕິ, ຫົວໃຈວາຍ, ປັ້ນທ້ອງ, ວິນຫົວ.