ເອື້ອຍນ້ອງສາວທີ່ເປັນໂຣກເບົາຫວານແມ່ນຫຍັງ?
ພະຍາບານທີ່ເປັນໂລກເບົາຫວານ. ພະຍາດເບົາຫວານແມ່ນພະຍາດ ຊຳ ເຮື້ອທີ່ມີລັກສະນະການລະເມີດການຜະລິດຫລືການກະ ທຳ ຂອງອິນຊູລິນແລະ ນຳ ໄປສູ່ການລະເມີດທາດ metabolism ທັງ ໝົດ ທຸກຊະນິດແລະຕົ້ນຕໍແມ່ນທາດແປ້ງທາດແປ້ງ. ການຈັດປະເພດໂລກເບົາຫວານຂອງ WHO ໃນປີ 1980:
1. ປະເພດທີ່ຂື້ນກັບ Insulin - 1 ປະເພດ.
2. ປະເພດທີ່ບໍ່ແມ່ນອິນຊູລິນ - ປະເພດ 2.
ໂຣກເບົາຫວານປະເພດ 1 ມັກເກີດຂື້ນໃນໄວ ໜຸ່ມ, ໂຣກເບົາຫວານປະເພດ 2 ໃນຄົນໄວກາງຄົນແລະຜູ້ສູງອາຍຸ.
ໃນພະຍາດເບົາຫວານ, ສາເຫດແລະປັດໃຈສ່ຽງແມ່ນພົວພັນກັນຢ່າງໃກ້ຊິດຈົນບາງຄັ້ງມັນຍາກທີ່ຈະ ຈຳ ແນກໄດ້. ໜຶ່ງ ໃນບັນດາປັດໃຈສ່ຽງທີ່ ສຳ ຄັນແມ່ນການເປັນໂຣກເຊື່ອມຕໍ່ທາງເພດ (ພະຍາດເບົາຫວານປະເພດ 2 ແມ່ນບໍ່ເອື້ອ ອຳ ນວຍຫຼາຍ), ໂລກອ້ວນ, ໂພຊະນາການທີ່ບໍ່ສົມດຸນ, ຄວາມກົດດັນ, ພະຍາດ pancreatic, ແລະສານພິດກໍ່ມີບົດບາດ ສຳ ຄັນເຊັ່ນກັນ. ໂດຍສະເພາະເຫຼົ້າ, ພະຍາດຂອງອະໄວຍະວະ endocrine ອື່ນໆ.
ຂັ້ນຕອນຂອງໂລກເບົາຫວານ:
ຂັ້ນຕອນທີ 1 - ພະຍາດເບົາຫວານ - ສະຖານະຂອງພະຍາດເບົາຫວານ.
ກຸ່ມສ່ຽງ:
- ບຸກຄົນທີ່ມີເຊື້ອສາຍ ໜັກ.
- ຜູ້ຍິງທີ່ເກີດລູກທີ່ມີຊີວິດຫລືເສຍຊີວິດເຊິ່ງມີນ້ ຳ ໜັກ ເກີນ 4,5 ກິໂລ.
- ຄົນທີ່ເປັນໂລກອ້ວນແລະໂຣກ atherosclerosis.
ໂຣກເບົາຫວານຂັ້ນ 2 - ແມ່ນ asymptomatic, ລະດັບ glucose ໄວແມ່ນປົກກະຕິ - 3.3-5,5 mmol / L (ອີງຕາມຜູ້ຂຽນບາງຄົນ, ສູງເຖິງ 6.6 mmol / L). ໂລກເບົາຫວານສາມາດກວດພົບໄດ້ໂດຍການທົດສອບຄວາມທົນທານຂອງນ້ ຳ ຕານ, ເມື່ອ, ຫຼັງຈາກກິນ 50 ກຣາມຂອງທາດນ້ ຳ ຕານລະລາຍໃນນ້ ຳ 200 ml, ຄົນເຈັບມີລະດັບນ້ ຳ ຕານໃນເລືອດເພີ່ມຂື້ນ: ຫຼັງຈາກ 1 ຊົ່ວໂມງສູງກວ່າ 9.99 mmol / l. ແລະຫຼັງຈາກ 2 ຊົ່ວໂມງຫຼາຍກ່ວາ 7.15 mmol / L.
ຂັ້ນຕອນທີ 3 - ພະຍາດເບົາຫວານທີ່ຈະແຈ້ງ - ອາການດັ່ງຕໍ່ໄປນີ້ແມ່ນລັກສະນະ: ຄວາມຫິວ, polyuria, ຄວາມຢາກອາຫານທີ່ເພີ່ມຂຶ້ນ, ການສູນເສຍນ້ ຳ ໜັກ, ອາການຄັນຕາມຜິວ ໜັງ (ໂດຍສະເພາະໃນເສັ້ນປະສາດ), ອ່ອນເພຍ, ອ່ອນເພຍ. ໃນການກວດເລືອດ, ເນື້ອໃນນ້ ຳ ຕານສູງຂື້ນກໍ່ເປັນໄປໄດ້, ທາດນ້ ຳ ຕານໃນປັດສະວະຈະໄຫຼອອກ.
ກັບການພັດທະນາຂອງອາການແຊກຊ້ອນຕ່າງໆທີ່ກ່ຽວຂ້ອງກັບຄວາມເສຍຫາຍຕໍ່ເຮືອຂອງລະບົບປະສາດສ່ວນກາງ. ກອງທຶນ. ຫມາກໄຂ່ຫຼັງ, ຫົວໃຈ, ທີ່ສຸດຕ່ໍາ, ອາການຂອງຄວາມເສຍຫາຍຕໍ່ອະໄວຍະວະແລະລະບົບທີ່ກ່ຽວຂ້ອງເຂົ້າຮ່ວມ.
ພະຍາບານທີ່ເປັນໂລກເບົາຫວານ:
ບັນຫາຂອງຄົນເຈັບ:
A. ທີ່ມີຢູ່ແລ້ວ (ປະຈຸບັນ):
- ກະຫາຍນ້ ຳ
- polyuria:
- ອາການຄັນຕາມຜິວ ໜັງ. ຜິວແຫ້ງ:
- ຄວາມຢາກອາຫານເພີ່ມຂື້ນ,
- ລົດນ້ ຳ ໜັກ
- ອ່ອນເພຍ, ອ່ອນເພຍ, ຫຼຸດລົງທາງສາຍຕາ,
- ປວດຫົວໃຈ
- ຄວາມເຈັບປວດໃນເຂດລຸ່ມສຸດ,
- ຄວາມຕ້ອງການທີ່ຈະປະຕິບັດຕາມຄາບອາຫານຢູ່ເລື້ອຍໆ,
- ຄວາມຕ້ອງການໃນການບໍລິຫານອິນຊູລິນຕໍ່ເນື່ອງຫຼືກິນຢາຕ້ານພະຍາດເບົາຫວານ (ມະນີລິນ, ໂລກເບົາຫວານ, ແອມມີ້, ແລະອື່ນໆ),
ຂາດຄວາມຮູ້ກ່ຽວກັບ:
- ເນື້ອແທ້ຂອງພະຍາດແລະສາເຫດຂອງມັນ,
- ການ ບຳ ບັດດ້ວຍອາຫານ,
- ການຊ່ວຍເຫຼືອຕົນເອງກັບການເປັນໂລກເບົາຫວານ,
- ການດູແລຕີນ
- ການຄິດໄລ່ຫົວ ໜ່ວຍ ເຂົ້າຈີ່ແລະເຮັດເມນູ,
- ໃຊ້ແມັດ,
- ອາການແຊກຊ້ອນຂອງໂລກເບົາຫວານ (ໂຣກຫົວໃຈວາຍແລະໂຣກຫົວໃຈເບົາຫວານ) ແລະການຊ່ວຍຕົນເອງດ້ວຍອາການສະຕິ.
ຂ.
ຄວາມສ່ຽງດ້ານການພັດທະນາ:
- precomatous ແລະລັດ coma:
- gangrene ຂອງຕ່ໍາທີ່ສຸດ,
- infarction myocardial ສ້ວຍແຫຼມ,
- ຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງຊໍາເຮື້ອ,
- ໂຣກຕາຕໍ້ແລະໂຣກເບົາຫວານໃນໂຣກຕາບອດທີ່ມີຄວາມບົກຜ່ອງດ້ານສາຍຕາ,
- ການຕິດເຊື້ອຂັ້ນສອງ, ພະຍາດຜິວ ໜັງ ຕາມຜິວ ໜັງ,
- ອາການແຊກຊ້ອນເນື່ອງຈາກການ ບຳ ບັດດ້ວຍອິນຊູລິນ,
- ການຮັກສາບາດແຜຊ້າ, ລວມທັງບາດແຜຫລັງ.
ການເກັບ ກຳ ຂໍ້ມູນການສອບເສັງໃນເບື້ອງຕົ້ນ:
ການສອບຖາມຄົນເຈັບກ່ຽວກັບ:
- ການປະຕິບັດຕາມຄາບອາຫານ (ຟີຊິກສາດຫຼືອາຫານເລກ 9), ກ່ຽວກັບອາຫານ,
- ການອອກ ກຳ ລັງກາຍໃນລະຫວ່າງມື້,
- ການຮັກສາຢ່າງຕໍ່ເນື່ອງ:
- ການປິ່ນປົວດ້ວຍ insulin (ຊື່ຂອງ insulin, ປະລິມານ, ໄລຍະເວລາຂອງການປະຕິບັດ, ລະບຽບການຮັກສາ),
- ຢາຕ້ານພະຍາດເບົາຫວານ (ຊື່, ປະລິມານ, ຄຸນລັກສະນະຂອງການບໍລິຫານ, ຄວາມທົນທານຂອງມັນ),
- ການສຶກສາຕາມໃບສັ່ງແພດກ່ຽວກັບການກວດເລືອດແລະປັດສະວະ ສຳ ລັບນ້ ຳ ຕານແລະການກວດໂດຍຜູ້ຊ່ຽວຊານດ້ານ endocrinologist,
- ຄົນເຈັບມີຄວາມເຫຼື້ອມໃສ, ຄວາມສາມາດໃນການໃຊ້ມັນ,
- ຄວາມສາມາດໃນການ ນຳ ໃຊ້ຕາຕະລາງຫົວ ໜ່ວຍ ເຂົ້າຈີ່ແລະເຮັດເມນູ ສຳ ລັບຫົວ ໜ່ວຍ ເຂົ້າຈີ່,
- ຄວາມສາມາດໃນການໃຊ້ເຂັມສັກຢາອິນຊູລິນແລະປາກກາ syringe,
- ຄວາມຮູ້ກ່ຽວກັບສະຖານທີ່ແລະເຕັກນິກຕ່າງໆໃນການບໍລິຫານອິນຊູລິນ, ການປ້ອງກັນພະຍາດແຊກຊ້ອນຕ່າງໆ (ພະຍາດຫຼອດເລືອດໃນເລືອດແລະ lipodystrophy ຢູ່ບ່ອນສັກຢາ),
- ຮັກສາປື້ມບັນທຶກຂໍ້ສັງເກດຂອງຜູ້ປ່ວຍທີ່ເປັນໂຣກເບົາຫວານ:
- ການຢ້ຽມຢາມໂຮງຮຽນໂຣກເບົາຫວານໃນອະດີດແລະປັດຈຸບັນ,
- ການພັດທະນາໃນອະດີດຂອງອາການມຶນຊາໃນເລືອດແລະ hyperglycemic, ສາເຫດແລະອາການຂອງພວກເຂົາ,
- ຄວາມສາມາດໃນການໃຫ້ການຊ່ວຍເຫຼືອຕົນເອງ,
- ຄົນເຈັບມີ "ໜັງ ສືຜ່ານແດນພະຍາດເບົາຫວານ" ຫຼື "ບັດຢ້ຽມຢາມພະຍາດເບົາຫວານ",
- ພະຍາດເບົາຫວານທີ່ເປັນເຊື້ອພະຍາດເບົາຫວານ),
- ພະຍາດ concomitant (ພະຍາດຂອງ pancreas, ອະໄວຍະວະ endocrine ອື່ນໆ, ໂລກອ້ວນ),
- ຄຳ ຮ້ອງທຸກຂອງຄົນເຈັບໃນເວລາກວດກາ.
ການກວດຄົນເຈັບ:
- ສີຜິວ, ຄວາມຊຸ່ມຊື່ນຂອງຜິວ, ການມີຮອຍຂີດຂ່ວນ:
- ການ ກຳ ນົດນ້ ຳ ໜັກ ຂອງຮ່າງກາຍ:
- ການວັດແທກຄວາມດັນເລືອດ,
- ການ ກຳ ນົດ ກຳ ມະຈອນຢູ່ເສັ້ນເລືອດແດງແລະເສັ້ນເລືອດແດງຂອງຕີນຫລັງ.
ການແຊກແຊງທາງພະຍາບານ, ລວມທັງເຮັດວຽກກັບຄອບຄົວຂອງຄົນເຈັບ:
1. ດຳ ເນີນການສົນທະນາກັບຄົນເຈັບແລະຍາດພີ່ນ້ອງຂອງລາວກ່ຽວກັບຄຸນລັກສະນະຂອງໂພຊະນາການ, ຂື້ນກັບປະເພດຂອງໂລກເບົາຫວານ, ອາຫານ. ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 2, ໃຫ້ເອົາເມນູຕົວຢ່າງ ຈຳ ນວນ ໜຶ່ງ ຕໍ່ມື້.
2. ເພື່ອເຮັດໃຫ້ຄົນເຈັບມີຄວາມຕ້ອງການລະບົບປະຕິບັດຕາມອາຫານທີ່ທ່ານ ໝໍ ສັ່ງ.
3. ເພື່ອເຮັດໃຫ້ຄົນເຈັບມີຄວາມ ຈຳ ເປັນໃນການອອກ ກຳ ລັງກາຍທີ່ທ່ານ ໝໍ ແນະ ນຳ.
4. ດຳ ເນີນການສົນທະນາກ່ຽວກັບສາເຫດ, ທຳ ມະຊາດຂອງພະຍາດແລະອາການແຊກຊ້ອນຂອງມັນ.
5. ແຈ້ງຄົນເຈັບກ່ຽວກັບການປິ່ນປົວດ້ວຍ insulin (ປະເພດຂອງ insulin. ການເລີ່ມຕົ້ນແລະໄລຍະເວລາຂອງການປະຕິບັດຂອງມັນ, ການເຊື່ອມຕໍ່ກັບການໄດ້ຮັບອາຫານ. ຄຸນລັກສະນະການເກັບຮັກສາ, ຜົນຂ້າງຄຽງ, ຊະນິດຂອງເຂັມ insulin ແລະ pens syringe).
6. ຮັບປະກັນການບໍລິຫານອິນຊູລິນແລະການບໍລິຫານຢາຕ້ານພະຍາດເບົາຫວານໃຫ້ທັນເວລາ.
7. ເພື່ອຄວບຄຸມ:
- ສະພາບຂອງຜິວ ໜັງ,
- ນໍ້າ ໜັກ ຂອງຮ່າງກາຍ:
- ກຳ ມະຈອນແລະຄວາມດັນເລືອດ,
- ກຳ ມະຈອນເຕັ້ນຕາມເສັ້ນເລືອດແດງຂອງຕີນຫລັງ,
- ຍຶດ ໝັ້ນ ອາຫານການກິນແລະອາຫານການກິນ, ການສົ່ງຕໍ່ຄົນເຈັບຈາກຄົນທີ່ລາວຮັກ,
- ແນະ ນຳ ໃຫ້ຕິດຕາມລະດັບນ້ ຳ ຕານໃນເລືອດແລະຍ່ຽວເລື້ອຍໆ.
8. ຊັກຊວນຄົນເຈັບກ່ຽວກັບຄວາມ ຈຳ ເປັນຂອງການຕິດຕາມກວດກາຢ່າງສະ ໝໍ່າ ສະ ເໝີ ໂດຍແພດຊ່ຽວຊານດ້ານ endocrinologist, ຮັກສາປື້ມບັນທຶກຕິດຕາມກວດກາ, ເຊິ່ງສະແດງເຖິງຕົວຊີ້ວັດຂອງທາດນ້ ຳ ຕານໃນເລືອດ, ປັດສະວະ, ຄວາມດັນເລືອດ, ອາຫານທີ່ກິນຕໍ່ມື້, ໄດ້ຮັບການຮັກສາ, ການປ່ຽນແປງຂອງສະຫວັດດີການ.
9. ແນະ ນຳ ການກວດກາແຕ່ລະໄລຍະຂອງແພດຊ່ຽວຊານຫູ, ແພດຜ່າຕັດ, ຫົວໃຈຜີວ ໜັງ, ຊ່ຽວຊານປະສາດ.
10. ແນະ ນຳ ຫ້ອງຮຽນທີ່ໂຮງຮຽນພະຍາດເບົາຫວານ.
11. ແຈ້ງເຕືອນຄົນເຈັບກ່ຽວກັບສາເຫດແລະອາການຂອງການເປັນໂລກເບົາຫວານ, ສະຕິ.
12. ເພື່ອໃຫ້ຄວາມ ໝັ້ນ ໃຈຂອງຄົນເຈັບກ່ຽວກັບຄວາມ ຈຳ ເປັນຂອງການເສື່ອມເສີຍເລັກ ໜ້ອຍ ໃນດ້ານສະຫວັດດີການແລະການນັບເລືອດ, ໃຫ້ຕິດຕໍ່ຫາແພດຊ່ຽວຊານດ້ານ endocrinologist ທັນທີ.
13. ສຶກສາຄົນເຈັບແລະຍາດພີ່ນ້ອງ:
- ການຄິດໄລ່ຫົວ ໜ່ວຍ ເຂົ້າຈີ່,
- ການລວບລວມເມນູກ່ຽວກັບ ຈຳ ນວນຫົວ ໜ່ວຍ ເຂົ້າຈີ່ຕໍ່ມື້, ການ ກຳ ນົດແລະການບໍລິຫານຍ່ອຍຂອງອິນຊູລິນກັບຢາອິນຊູລິນ.
- ລະບຽບການເບິ່ງແຍງຕີນ,
- ສະ ໜອງ ການຊ່ວຍເຫຼືອຕົນເອງກັບໂລກເບົາຫວານ,
- ການວັດແທກຄວາມດັນເລືອດ.
ສະພາບສຸກເສີນຂອງໂລກເບົາຫວານ:
ກ. ສະພາບໂລກສະຫມອງອັກເສບ. ອາການເຈັບຄໍໃນເລືອດ.
ເຫດຜົນ:
- ກິນຢາອິນຊູລິນຫຼາຍເກີນໄປຫຼືຢາແກ້ພິດ.
- ຂາດທາດແປ້ງໃນຄາບອາຫານ.
- ການຮັບປະທານອາຫານບໍ່ພຽງພໍຫຼືຂ້າມການໄດ້ຮັບອາຫານຫຼັງຈາກໃຊ້ອິນຊູລິນ.
- ການອອກ ກຳ ລັງກາຍທີ່ ສຳ ຄັນ.
ສະພາບການເປັນໂລກເບົາຫວານແມ່ນສະແດງອອກໂດຍຄວາມຮູ້ສຶກຂອງຄວາມອຶດຫິວຮຸນແຮງ, ເຫື່ອອອກ, ແຂນຂາສັ່ນ, ອ່ອນເພຍຮຸນແຮງ.ຖ້າສະພາບການນີ້ບໍ່ຢຸດ, ຫຼັງຈາກນັ້ນອາການຂອງການເປັນໂລກເບົາຫວານຈະເພີ່ມຂື້ນ: ອາການສັ່ນສະເທືອນຈະຮຸນແຮງຂື້ນ, ສັບສົນໃນຄວາມຄິດ, ເຈັບຫົວ, ວິນຫົວ, ຕາສອງຄັ້ງ, ຄວາມກັງວົນທົ່ວໄປ, ຄວາມຢ້ານກົວ, ພຶດຕິ ກຳ ທີ່ຮຸກຮານແລະຄົນເຈັບຈະຕົກຢູ່ໃນສະພາບເສີຍໆກັບການສູນເສຍສະຕິແລະອາການຊັກ.
ອາການຕ່າງໆຂອງໂຣກສະມອງອັກເສບ: ຜູ້ປ່ວຍບໍ່ຮູ້ສະຕິ, ຈາງ, ບໍ່ມີກິ່ນອາຄາໂຕນຈາກປາກ. ຜິວຫນັງແມ່ນມີຄວາມຊຸ່ມ, ເຫື່ອເຢັນ profuse, ໂຕນກ້າມເນື້ອແມ່ນເພີ່ມຂຶ້ນ, ການຫາຍໃຈແມ່ນບໍ່ເສຍຄ່າ. ຄວາມດັນເລືອດແລະ ກຳ ມະຈອນບໍ່ປ່ຽນແປງ, ສຽງຂອງສາຍຕາບໍ່ປ່ຽນແປງ. ໃນການກວດເລືອດ, ລະດັບນ້ ຳ ຕານແມ່ນຕໍ່າກວ່າ 3.3 mmol / L. ບໍ່ມີນໍ້າຕານໃນນໍ້າຍ່ຽວ.
ການຊ່ວຍເຫຼືອຕົນເອງກັບລັດທີ່ມີອາການຂາດນ້ ຳ ເລືອດ:
ຂໍແນະ ນຳ ວ່າໃນອາການ ທຳ ອິດຂອງການເປັນໂລກລະລາຍໃນເລືອດຄວນກິນນ້ ຳ ຕານ 4-5 ສ່ວນ, ຫລືດື່ມນ້ ຳ ຊາຫວານທີ່ອົບອຸ່ນ, ຫລືກິນນ້ ຳ ຕານ 10 ເມັດ 0,1 ກຼາມຕໍ່ຈອກ, ຫລືດື່ມ 2-3 ແອດສະໄພໃນ 40% ນ້ ຳ ຕານ, ຫລືກິນຂອງຫວານ ຈຳ ນວນ ໜຶ່ງ (caramel ຈະດີກວ່າ) )
ການຊ່ວຍເຫຼືອຄັ້ງ ທຳ ອິດ ສຳ ລັບສະພາບ hypoglycemic:
- ໂທຫາທ່ານ ໝໍ.
- ໂທຫາຜູ້ຊ່ວຍຫ້ອງທົດລອງ.
- ໃຫ້ຄົນເຈັບມີທີ່ຕັ້ງຢູ່ຂ້າງຕົວຂອງໂຕເອງ.
- ເອົານ້ ຳ ຕານ 2 ສ່ວນລົງໃສ່ແກ້ມທີ່ຄົນເຈັບນອນ.
- ໃຫ້ການເຂົ້າເຖິງເສັ້ນເລືອດ.
ກຽມຢາ:
ການແກ້ໄຂນ້ ຳ ຕານ 40 ແລະ 5%. ການແກ້ໄຂ sodium chloride 0.9%, prednisone (amp.), Hydrocortisone (amp.), Glucagon (amp.).
ຂ. coma hyperglycemic (ໂລກເບົາຫວານ, ketoacidotic).
ເຫດຜົນ:
- ປະລິມານອິນຊູລິນໃນປະລິມານທີ່ບໍ່ພຽງພໍ.
- ການລະເມີດອາຫານ (ເນື້ອໃນທາດແປ້ງສູງໃນອາຫານ).
- ພະຍາດຕິດແປດ.
- ຄວາມຕຶງຄຽດ.
- ການຖືພາ.
- ບາດເຈັບ.
- ການຜ່າຕັດ.
ແຮດປວກ: ຄວາມຫິວເພີ່ມຂື້ນ, polyuria. ອາການປວດຮາກ, ການສູນເສຍຄວາມຢາກອາຫານ, ວິໄສທັດທີ່ມົວ, ອາການງ່ວງເຫງົາຜິດປົກກະຕິ, ອາການຄັນຄາຍແມ່ນເປັນໄປໄດ້.
ອາການຂອງສະຕິຄື: ບໍ່ມີສະຕິ, ກິ່ນຂອງ Acetone ຈາກປາກ, hyperemia ແລະຄວາມແຫ້ງຂອງຜິວຫນັງ, ຫາຍໃຈເລິກໆບໍ່ມີສຽງດັງ, ສຽງກ້າມຫຼຸດລົງ - ສາຍຕາ“ ອ່ອນໆ”. ຄ້າຍຄື ກຳ ມະຈອນ, ຄວາມດັນເລືອດຫຼຸດລົງ. ໃນການວິເຄາະຂອງເລືອດ - hyperglycemia, ໃນການວິເຄາະປັດສະວະ - glucosuria, ອົງການ ketone ແລະ acetone.
ເມື່ອມີສະຕິມາກ່ອນເກີດຂື້ນ, ໃຫ້ຕິດຕໍ່ແພດ ໝໍ endocrinologist ທັນທີຫຼືໂທຫາລາວຢູ່ເຮືອນ. ມີອາການຂອງການສະແດງ hyperglycemic, ການໂທສຸກເສີນດ່ວນ.
ການຊ່ວຍເຫຼືອຄັ້ງ ທຳ ອິດ:
- ໂທຫາທ່ານ ໝໍ.
- ເພື່ອໃຫ້ຄົນເຈັບມີທີ່ຕັ້ງຢູ່ຂ້າງຕົວຂອງໂຕທີ່ມີຄວາມ ໝັ້ນ ຄົງ (ປ້ອງກັນການດຶງລີ້ນ, ຄວາມປາດຖະ ໜາ, ການຫາຍໃຈຝືດ).
- ເອົາປັດສະວະດ້ວຍທໍ່ຍ່ຽວ ສຳ ລັບກວດຫາທາດ ນຳ ້ຕານແລະອາຊິດໂຕນ.
- ໃຫ້ການເຂົ້າເຖິງເສັ້ນເລືອດ.
ກຽມຢາ:
- ອິນຊູລິນສັ້ນ - actropide (fl.),
- ໂຊລູຊຽມ sodium chloride 0.9% (fl.), 5% glucose solution (fl.),
- glycosides cardiac, ຕົວແທນເສັ້ນເລືອດ.
ການມີສ່ວນຮ່ວມຂອງພະຍາບານໃນຂະບວນການວິນິດໄສຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ
ກ່ອນອື່ນ ໝົດ, ຂະບວນການພະຍາບານແມ່ນຫຍັງ? ນີ້ແມ່ນເຕັກໂນໂລຢີທີ່ມີສຽງທາງວິທະຍາສາດແລະການແພດ ສຳ ລັບການດູແລຄົນເຈັບ. ເປົ້າ ໝາຍ ຂອງມັນແມ່ນເພື່ອປັບປຸງຄຸນນະພາບຊີວິດຂອງຄົນເຈັບແລະຊ່ວຍຊອກຫາທາງອອກ, ທັງທີ່ມີຢູ່ແລະສິ່ງທີ່ອາດຈະເກີດຂື້ນໃນອະນາຄົດ. ອີງໃສ່ສິ່ງນີ້, ໜ້າ ວຽກບາງຢ່າງຖືກ ກຳ ນົດ.
ໃນໄລຍະ ທຳ ອິດ, ການກວດ, ພະຍາບານຊ່ວຍໃນການລວບລວມພາບທີ່ສົມບູນຂອງການພັດທະນາຂອງພະຍາດ. ນາງຄວນຈະມີປະຫວັດຂອງຕົນເອງກ່ຽວກັບພະຍາດ, ເຊິ່ງການກວດທັງ ໝົດ ແມ່ນເຮັດແລະການສະຫລຸບແລະການສັງເກດການຂອງນາງເອງກ່ຽວກັບສຸຂະພາບຂອງຄົນເຈັບໄດ້ຖືກບັນທຶກໄວ້.
ໃນຂັ້ນຕອນທີສອງ, ການບົ່ງມະຕິໄດ້ຖືກສ້າງຂື້ນ, ແລະສິ່ງນີ້ຄວນ ຄຳ ນຶງເຖິງບໍ່ພຽງແຕ່ບັນຫາທີ່ມີຢູ່ແລ້ວຂອງຄົນເຈັບເທົ່ານັ້ນ, ແຕ່ມັນກໍ່ຈະເກີດຂື້ນໃນອະນາຄົດ. ຕາມທໍາມະຊາດ, ໃນຄັ້ງທໍາອິດ, ຫນຶ່ງຄວນຕອບສະຫນອງຕໍ່ອາການແລະການສະແດງອອກຂອງພະຍາດທີ່ເປັນອັນຕະລາຍທີ່ສຸດຕໍ່ຊີວິດຂອງຄົນເຈັບ. ຄວນ ຄຳ ນຶງວ່າພະຍາບານຕ້ອງ ກຳ ນົດລະດັບຂອງບັນຫາທີ່ສາມາດ ນຳ ສະ ເໜີ ຄວາມຫຍຸ້ງຍາກໃນຊີວິດຂອງຄົນເຈັບ. ນີ້ປະກອບມີບໍ່ພຽງແຕ່ກິດຈະ ກຳ ທາງການແພດເທົ່ານັ້ນ, ແຕ່ຍັງປ້ອງກັນ, ທາງດ້ານຈິດໃຈແລະເຮັດວຽກກັບຍາດພີ່ນ້ອງ ນຳ ອີກ.
ໃນຂັ້ນຕອນທີສາມ, ຂໍ້ມູນທັງ ໝົດ ທີ່ໄດ້ຮັບແມ່ນເປັນລະບົບ, ແລະພະຍາບານມີເປົ້າ ໝາຍ ທີ່ແນ່ນອນ, ບໍ່ພຽງແຕ່ໄລຍະສັ້ນເທົ່ານັ້ນ, ແຕ່ຍັງຖືກອອກແບບມາເປັນໄລຍະເວລາດົນນານ. ທັງ ໝົດ ນີ້ລະບຸໄວ້ໃນແຜນປະຕິບັດງານແລະຖືກບັນທຶກໄວ້ໃນປະຫວັດຂອງຄົນເຈັບ.
ໃນຂັ້ນຕອນທີສີ່, ພະຍາບານເຮັດຕາມແຜນການທີ່ໄດ້ພັດທະນາແລະປະຕິບັດມາດຕະການທີ່ສົມບູນແບບເພື່ອແນໃສ່ປັບປຸງສະພາບຂອງຄົນເຈັບ.
ໃນຂັ້ນຕອນທີຫ້າ, ນະໂຍບາຍດ້ານການພັດທະນາຂອງພະຍາດແລະການປ່ຽນແປງໃນທາງບວກທີ່ເກີດຂື້ນໃນສະພາບຂອງຄົນເຈັບ ກຳ ນົດປະສິດທິຜົນຂອງຂະບວນການພະຍາບານ. ແຕ່ລະປະເພດຂອງກິດຈະ ກຳ ພະຍາບານອາດຈະຖືກມອບ ໝາຍ ໃຫ້ຜູ້ປ່ວຍແຕ່ລະຄົນ. ສິ່ງ ທຳ ອິດແມ່ນເມື່ອເອື້ອຍເຮັດວຽກພາຍໃຕ້ການຊີ້ ນຳ ຂອງ ໝໍ ຕະຫຼອດເວລາແລະປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ທັງ ໝົດ ຂອງລາວ. ອັນທີສອງ, ພະຍາບານແລະທ່ານ ໝໍ ພົວພັນກັນ, ນັ້ນແມ່ນພວກເຂົາເຮັດວຽກຮ່ວມກັນແລະປະສານງານຂັ້ນຕົ້ນທຸກຂັ້ນຕອນ. ອັນທີສາມ, ການແຊກແຊງການພະຍາບານແບບອິດສະຫຼະ, ນັ້ນແມ່ນພະນັກງານແພດຜູ້ນີ້ເຮັດ ໜ້າ ທີ່ເປັນອິດສະຫຼະແລະໃຫ້ການຊ່ວຍເຫຼືອທີ່ ຈຳ ເປັນໃນເວລານີ້ໂດຍບໍ່ໄດ້ຮັບຄວາມເຫັນດີຈາກທ່ານ ໝໍ.
ວິທີການປະຕິບັດໃດໆຂອງການພະຍາບານ, ມັນຕ້ອງຢູ່ໃນການຄວບຄຸມຢ່າງເຕັມທີ່ແລະຄາດການການພັດທະນາຂອງຂະບວນການ. ໂດຍບໍ່ສົນໃຈວ່ານາງເຮັດວຽກພາຍໃຕ້ການຊີ້ນໍາຂອງທ່ານຫມໍຫຼືຖ້າທຸກສິ່ງທຸກຢ່າງຖືກເຮັດຢ່າງເປັນອິດສະຫຼະ, ຜູ້ຊ່ຽວຊານດ້ານການແພດນີ້ແມ່ນຮັບຜິດຊອບ 100% ຕໍ່ຊີວິດແລະສຸຂະພາບຂອງຄົນເຈັບ. ນີ້ແມ່ນຄວາມຮັບຜິດຊອບທີ່ຮ້າຍແຮງ.
ດັ່ງທີ່ມັນໄດ້ຖືກຂຽນໄວ້ຂ້າງເທິງ, ພະຍາບານແກ້ໄຂຫຼາຍບັນຫາຂອງຄົນເຈັບ, ຊ່ວຍໃຫ້ເຂົາເຈົ້າປັບຕົວເຂົ້າກັບ "ສະພາບຄວາມເປັນຈິງຂອງຊີວິດປະຈຸບັນ." ນີ້ປະກອບມີການລວບລວມເມນູ, ແລະຂໍ້ມູນເບື້ອງຕົ້ນກ່ຽວກັບການຄິດໄລ່ XE, ທາດແປ້ງແລະແຄລໍລີ່, ແລະການສື່ສານກັບຍາດພີ່ນ້ອງເພື່ອສອນພວກເຂົາກ່ຽວກັບວິທີຊ່ວຍຄົນເຈັບ. ຖ້າວ່າໂຣກເບົາຫວານແມ່ນຂື້ນກັບອິນຊູລິນ, ຫຼັງຈາກນັ້ນການບັນຍາຍກ່ຽວກັບການສັກຢາ, ຢາທີ່ໃຊ້ແລະການບໍລິຫານທີ່ຖືກຕ້ອງກໍ່ຈະຕົກໃສ່ບ່າໄຫລ່ຂອງພວກເຂົາ. ອັດຕາປະ ຈຳ ວັນແມ່ນທ່ານ ໝໍ ເລືອກ, ພະຍາບານພຽງແຕ່ສະແດງໃຫ້ເຫັນບ່ອນທີ່ຈະສັກຢາແລະວິທີການຢາ.
ຂະບວນການນ້ອງສາວໃນໂລກເບົາຫວານມີບົດບາດ ສຳ ຄັນ. ຫຼັງຈາກທີ່ທັງ ໝົດ, ພະຍາບານຄົນນີ້ແມ່ນຄົນທີ່ທ່ານສາມາດລົມກັນໄດ້, ຊອກຫາການສະ ໜັບ ສະ ໜູນ ແລະປຶກສາ. ພວກເຂົາທັງ ໝົດ ແມ່ນນັກຈິດຕະວິທະຍາເລັກໆນ້ອຍໆທີ່ຊ່ວຍໃນການຮັບເອົາພະຍາດນີ້, ສອນວິທີການ ດຳ ລົງຊີວິດຢ່າງເຕັມທີ່ແລະບອກກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍທີ່ຄວນເຮັດ. ສະນັ້ນບົດບາດຂອງພວກເຂົາບາງຄັ້ງກໍ່ຍິ່ງມີຄວາມ ສຳ ຄັນກວ່າທ່ານ ໝໍ ຜູ້ທີ່ພຽງແຕ່ສັ່ງຢາ.
ສະນັ້ນ, ພວກເຮົາຈະສະແດງຂະບວນການເອື້ອຍນ້ອງທີ່ເປັນໂລກເບົາຫວານ:
A. ທີ່ມີຢູ່ແລ້ວ (ປະຈຸບັນ):
- ອາການຄັນຕາມຜິວ ໜັງ. ຜິວແຫ້ງ:
- ອ່ອນເພຍ, ອ່ອນເພຍ, ຫຼຸດລົງທາງສາຍຕາ,
- ຄວາມເຈັບປວດໃນເຂດລຸ່ມສຸດ,
- ຄວາມຕ້ອງການທີ່ຈະປະຕິບັດຕາມຄາບອາຫານຢູ່ເລື້ອຍໆ,
- ຄວາມຕ້ອງການໃນການບໍລິຫານອິນຊູລິນຕໍ່ເນື່ອງຫຼືກິນຢາຕ້ານພະຍາດເບົາຫວານ (ມະນີລິນ, ໂລກເບົາຫວານ, ແອນກໍຮໍ, ແລະອື່ນໆ),
ຂາດຄວາມຮູ້ກ່ຽວກັບ:
- ເນື້ອແທ້ຂອງພະຍາດແລະສາເຫດຂອງມັນ,
- ການຊ່ວຍເຫຼືອຕົນເອງກັບການເປັນໂລກເບົາຫວານ,
- ການດູແລຕີນ
- ການຄິດໄລ່ຫົວ ໜ່ວຍ ເຂົ້າຈີ່ແລະເຮັດເມນູ,
- ອາການແຊກຊ້ອນຂອງໂລກເບົາຫວານ (ໂຣກຫົວໃຈວາຍແລະໂຣກຫົວໃຈເບົາຫວານ) ແລະການຊ່ວຍຕົນເອງດ້ວຍອາການສະຕິ.
- precomatous ແລະລັດ coma:
- gangrene ຂອງຕ່ໍາທີ່ສຸດ,
- infarction myocardial ສ້ວຍແຫຼມ,
- ຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງຊໍາເຮື້ອ,
- ພະຍາດຕາຕໍ້ແລະພະຍາດເບົາຫວານທີ່ເປັນພະຍາດເບົາຫວານທີ່ພິການທາງສາຍຕາ,
- ການຕິດເຊື້ອຂັ້ນສອງ, ພະຍາດຜິວ ໜັງ ຕາມຜິວ ໜັງ,
- ອາການແຊກຊ້ອນເນື່ອງຈາກການ ບຳ ບັດດ້ວຍອິນຊູລິນ,
- ການຮັກສາບາດແຜຊ້າ, ລວມທັງບາດແຜຫລັງ.
ເກັບ ກຳ ຂໍ້ມູນໃນການສອບເສັງໃນເບື້ອງຕົ້ນ:
ການສອບຖາມຄົນເຈັບກ່ຽວກັບ:
- ການປະຕິບັດຕາມຄາບອາຫານ (ຟີຊິກສາດຫຼືອາຫານເລກ 9), ກ່ຽວກັບອາຫານ,
- ການອອກ ກຳ ລັງກາຍໃນລະຫວ່າງມື້,
- ການປິ່ນປົວດ້ວຍ insulin (ຊື່ຂອງ insulin, ປະລິມານ, ໄລຍະເວລາຂອງການປະຕິບັດ, ລະບຽບການຮັກສາ),
- ຢາຕ້ານພະຍາດເບົາຫວານ (ຊື່, ປະລິມານ, ຄຸນລັກສະນະຂອງການບໍລິຫານ, ຄວາມທົນທານຂອງມັນ),
- ການສຶກສາຕາມໃບສັ່ງແພດກ່ຽວກັບການກວດເລືອດແລະປັດສະວະ ສຳ ລັບນ້ ຳ ຕານແລະການກວດໂດຍຜູ້ຊ່ຽວຊານດ້ານ endocrinologist,
- ຄົນເຈັບມີກະຈົກ, ຄວາມສາມາດໃນການໃຊ້,
- ຄວາມສາມາດໃນການ ນຳ ໃຊ້ຕາຕະລາງຫົວ ໜ່ວຍ ເຂົ້າຈີ່ແລະເຮັດເມນູ ສຳ ລັບຫົວ ໜ່ວຍ ເຂົ້າຈີ່,
- ຄວາມສາມາດໃນການໃຊ້ເຂັມສັກຢາອິນຊູລິນແລະປາກກາ syringe,
- ຄວາມຮູ້ກ່ຽວກັບສະຖານທີ່ແລະເຕັກນິກຕ່າງໆໃນການບໍລິຫານອິນຊູລິນ, ການປ້ອງກັນພະຍາດແຊກຊ້ອນຕ່າງໆ (ພະຍາດຫຼອດເລືອດໃນເລືອດແລະ lipodystrophy ຢູ່ບ່ອນສັກຢາ),
- ຮັກສາປື້ມບັນທຶກຂໍ້ສັງເກດຂອງຜູ້ປ່ວຍທີ່ເປັນໂຣກເບົາຫວານ:
- ການຢ້ຽມຢາມໂຮງຮຽນພະຍາດເບົາຫວານໃນອະດີດແລະປັດຈຸບັນ,
- ການພັດທະນາໃນອະດີດຂອງອາການມຶນຊາໃນເລືອດແລະ hyperglycemic, ສາເຫດແລະອາການຂອງພວກເຂົາ,
- ທັກສະການຊ່ວຍເຫຼືອຕົນເອງ,
- ຄົນເຈັບມີ "ໜັງ ສືຜ່ານແດນພະຍາດເບົາຫວານ" ຫຼື "ບັດຢ້ຽມຢາມພະຍາດເບົາຫວານ",
- ພະຍາດເບົາຫວານທີ່ເປັນເຊື້ອພະຍາດເບົາຫວານ),
- ພະຍາດ concomitant (ພະຍາດຂອງ pancreas, ອະໄວຍະວະ endocrine ອື່ນໆ, ໂລກອ້ວນ),
- ຄຳ ຮ້ອງທຸກຂອງຄົນເຈັບໃນເວລາກວດກາ.
- ສີຜິວ, ຄວາມຊຸ່ມຊື່ນຂອງຜິວ, ການມີຮອຍຂີດຂ່ວນ:
- ການ ກຳ ນົດນ້ ຳ ໜັກ ຂອງຮ່າງກາຍ:
- ການວັດແທກຄວາມດັນເລືອດ,
- ການ ກຳ ນົດ ກຳ ມະຈອນຢູ່ເສັ້ນເລືອດແດງແລະເສັ້ນເລືອດແດງຂອງຕີນຫລັງ.
ການແຊກແຊງທາງພະຍາບານ, ລວມທັງການເຮັດວຽກກັບຄອບຄົວຂອງຄົນເຈັບ:
1. ດຳ ເນີນການສົນທະນາກັບຄົນເຈັບແລະຍາດພີ່ນ້ອງຂອງລາວກ່ຽວກັບຄຸນລັກສະນະຂອງໂພຊະນາການ, ຂື້ນກັບປະເພດຂອງໂລກເບົາຫວານ, ອາຫານ. ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 2, ໃຫ້ເອົາເມນູຕົວຢ່າງ ຈຳ ນວນ ໜຶ່ງ ຕໍ່ມື້.
2. ເພື່ອເຮັດໃຫ້ຄົນເຈັບມີຄວາມຕ້ອງການລະບົບປະຕິບັດຕາມອາຫານທີ່ທ່ານ ໝໍ ສັ່ງ.
3. ເພື່ອເຮັດໃຫ້ຄົນເຈັບມີຄວາມ ຈຳ ເປັນໃນການອອກ ກຳ ລັງກາຍທີ່ທ່ານ ໝໍ ແນະ ນຳ.
4. ດຳ ເນີນການສົນທະນາກ່ຽວກັບສາເຫດ, ທຳ ມະຊາດຂອງພະຍາດແລະອາການແຊກຊ້ອນຂອງມັນ.
5. ແຈ້ງຄົນເຈັບກ່ຽວກັບການປິ່ນປົວດ້ວຍ insulin (ປະເພດຂອງ insulin. ການເລີ່ມຕົ້ນແລະໄລຍະເວລາຂອງການປະຕິບັດຂອງມັນ, ການເຊື່ອມຕໍ່ກັບການໄດ້ຮັບອາຫານ. ຄຸນລັກສະນະການເກັບຮັກສາ, ຜົນຂ້າງຄຽງ, ຊະນິດຂອງເຂັມ insulin ແລະ pens syringe).
6. ຮັບປະກັນການບໍລິຫານອິນຊູລິນແລະການບໍລິຫານຢາຕ້ານພະຍາດເບົາຫວານໃຫ້ທັນເວລາ.
- ສະພາບຂອງຜິວ ໜັງ,
- ກຳ ມະຈອນແລະຄວາມດັນເລືອດ,
- ກຳ ມະຈອນເຕັ້ນຕາມເສັ້ນເລືອດແດງຂອງຕີນຫລັງ,
- ປະຕິບັດຕາມອາຫານແລະອາຫານການກິນ, ການສົ່ງຕໍ່ຄົນເຈັບຈາກຍາດພີ່ນ້ອງຂອງລາວ, - ແນະ ນຳ ໃຫ້ຕິດຕາມກວດກາທາດນ້ ຳ ຕານໃນເລືອດແລະຍ່ຽວເລື້ອຍໆ.
8. ຊັກຊວນຄົນເຈັບກ່ຽວກັບຄວາມ ຈຳ ເປັນຂອງການຕິດຕາມກວດກາຢ່າງສະ ໝໍ່າ ສະ ເໝີ ໂດຍແພດຊ່ຽວຊານດ້ານ endocrinologist, ຮັກສາປື້ມບັນທຶກຕິດຕາມກວດກາ, ເຊິ່ງສະແດງເຖິງຕົວຊີ້ວັດຂອງທາດນ້ ຳ ຕານໃນເລືອດ, ປັດສະວະ, ຄວາມດັນເລືອດ, ອາຫານທີ່ກິນຕໍ່ມື້, ໄດ້ຮັບການຮັກສາ, ການປ່ຽນແປງຂອງສະຫວັດດີການ.
9. ແນະ ນຳ ການກວດກາແຕ່ລະໄລຍະຂອງແພດຊ່ຽວຊານຫູ, ແພດຜ່າຕັດ, ຫົວໃຈຜີວ ໜັງ, ຊ່ຽວຊານປະສາດ.
10. ແນະ ນຳ ຫ້ອງຮຽນທີ່ໂຮງຮຽນພະຍາດເບົາຫວານ.
11. ແຈ້ງເຕືອນຄົນເຈັບກ່ຽວກັບສາເຫດແລະອາການຂອງການເປັນໂລກເບົາຫວານ, ສະຕິ.
12. ເພື່ອໃຫ້ຄວາມ ໝັ້ນ ໃຈຂອງຄົນເຈັບກ່ຽວກັບຄວາມ ຈຳ ເປັນຂອງການເສື່ອມເສີຍເລັກ ໜ້ອຍ ໃນດ້ານສະຫວັດດີການແລະການນັບເລືອດ, ໃຫ້ຕິດຕໍ່ຫາແພດຊ່ຽວຊານດ້ານ endocrinologist ທັນທີ.
13. ສຶກສາຄົນເຈັບແລະຍາດພີ່ນ້ອງ:
- ການຄິດໄລ່ຫົວ ໜ່ວຍ ເຂົ້າຈີ່,
- ການລວບລວມເມນູກ່ຽວກັບ ຈຳ ນວນຫົວ ໜ່ວຍ ເຂົ້າຈີ່ຕໍ່ມື້, ການ ກຳ ນົດແລະການບໍລິຫານຍ່ອຍຂອງອິນຊູລິນກັບຢາອິນຊູລິນ.
- ລະບຽບການເບິ່ງແຍງຕີນ,
- ສະ ໜອງ ການຊ່ວຍເຫຼືອຕົນເອງກັບໂລກເບົາຫວານ,
- ການວັດແທກຄວາມດັນເລືອດ.
ສະພາບສຸກເສີນ ສຳ ລັບໂຣກເບົາຫວານ:
A. ສະພາບໂລກສະຫມອງອັກເສບ. ອາການເຈັບຄໍໃນເລືອດ.
- ກິນຢາອິນຊູລິນຫຼາຍເກີນໄປຫຼືຢາແກ້ພິດ.
- ຂາດທາດແປ້ງໃນຄາບອາຫານ.
- ການຮັບປະທານອາຫານບໍ່ພຽງພໍຫຼືຂ້າມການໄດ້ຮັບອາຫານຫຼັງຈາກໃຊ້ອິນຊູລິນ.
- ການອອກ ກຳ ລັງກາຍທີ່ ສຳ ຄັນ.
ສະພາບການເປັນໂລກເບົາຫວານແມ່ນສະແດງອອກໂດຍຄວາມຮູ້ສຶກຂອງຄວາມອຶດຫິວຮຸນແຮງ, ເຫື່ອອອກ, ແຂນຂາສັ່ນ, ອ່ອນເພຍຮຸນແຮງ. ຖ້າສະພາບການນີ້ບໍ່ຢຸດ, ຫຼັງຈາກນັ້ນອາການຂອງການເປັນໂລກເບົາຫວານຈະເພີ່ມຂື້ນ: ອາການສັ່ນສະເທືອນຈະຮຸນແຮງຂື້ນ, ສັບສົນໃນຄວາມຄິດ, ເຈັບຫົວ, ວິນຫົວ, ຕາສອງຄັ້ງ, ຄວາມກັງວົນທົ່ວໄປ, ຄວາມຢ້ານກົວ, ພຶດຕິ ກຳ ທີ່ຮຸກຮານແລະຄົນເຈັບຈະຕົກຢູ່ໃນສະພາບເສີຍໆກັບການສູນເສຍສະຕິແລະອາການຊັກ.
ອາການຕ່າງໆຂອງໂຣກສະມອງອັກເສບ: ຜູ້ປ່ວຍບໍ່ຮູ້ສະຕິ, ຈາງ, ບໍ່ມີກິ່ນອາຄາໂຕນຈາກປາກ. ຜິວຫນັງແມ່ນມີຄວາມຊຸ່ມ, ເຫື່ອເຢັນ profuse, ໂຕນກ້າມເນື້ອແມ່ນເພີ່ມຂຶ້ນ, ການຫາຍໃຈແມ່ນບໍ່ເສຍຄ່າ.ຄວາມດັນເລືອດແລະ ກຳ ມະຈອນບໍ່ປ່ຽນແປງ, ສຽງຂອງສາຍຕາບໍ່ປ່ຽນແປງ. ໃນການກວດເລືອດ, ລະດັບນ້ ຳ ຕານແມ່ນຕໍ່າກວ່າ 3.3 mmol / L. ບໍ່ມີນໍ້າຕານໃນນໍ້າຍ່ຽວ.
ການຊ່ວຍເຫຼືອຕົນເອງກັບລັດທີ່ມີອາການຂາດນ້ ຳ ເລືອດ:
ຂໍແນະ ນຳ ວ່າໃນອາການ ທຳ ອິດຂອງການເປັນໂລກລະລາຍໃນເລືອດຄວນກິນນ້ ຳ ຕານ 4-5 ສ່ວນ, ຫລືດື່ມນ້ ຳ ຊາຫວານທີ່ອົບອຸ່ນ, ຫລືກິນນ້ ຳ ຕານ 10 ເມັດ 0,1 ກຼາມຕໍ່ຈອກ, ຫລືດື່ມ 2-3 ແອດສະໄພໃນ 40% ນ້ ຳ ຕານ, ຫລືກິນຂອງຫວານ ຈຳ ນວນ ໜຶ່ງ (caramel ຈະດີກວ່າ) )
ການຊ່ວຍເຫຼືອຄັ້ງ ທຳ ອິດ ສຳ ລັບສະພາບ hypoglycemic:
- ໃຫ້ຄົນເຈັບມີທີ່ຕັ້ງຢູ່ຂ້າງຕົວຂອງໂຕເອງ.
- ເອົານ້ ຳ ຕານ 2 ສ່ວນລົງໃສ່ແກ້ມທີ່ຄົນເຈັບນອນ.
- ສະ ໜອງ ການເຂົ້າເຖິງທາງເສັ້ນ.
ການແກ້ໄຂນ້ ຳ ຕານ 40 ແລະ 5%. ການແກ້ໄຂ sodium chloride 0.9%, prednisone (amp.), Hydrocortisone (amp.), Glucagon (amp.).
B. ໂຣກກະທັນຫັນ (ໂຣກເບົາຫວານ, ketoacidotic) ທີ່ສະແດງ.
- ປະລິມານອິນຊູລິນໃນປະລິມານທີ່ບໍ່ພຽງພໍ.
- ການລະເມີດອາຫານ (ເນື້ອໃນທາດແປ້ງສູງໃນອາຫານ).
ແຮດປວກ: ຄວາມຫິວເພີ່ມຂື້ນ, polyuria. ອາການປວດຮາກ, ການສູນເສຍຄວາມຢາກອາຫານ, ວິໄສທັດທີ່ມົວ, ອາການງ່ວງເຫງົາຜິດປົກກະຕິ, ອາການຄັນຄາຍແມ່ນເປັນໄປໄດ້.
ອາການຂອງສະຕິ: ບໍ່ຮູ້ສະຕິ, ກິ່ນຂອງອາເຊນໂຕນອອກຈາກປາກ, ຜິວ ໜັງ ເປື່ອຍແລະຜິວແຫ້ງ, ຫາຍໃຈເລິກໆບໍ່ມີສຽງ, ລົດກ້າມເນື້ອຫຼຸດລົງ - ສາຍຕາ "ອ່ອນ". ຄ້າຍຄື ກຳ ມະຈອນ, ຄວາມດັນເລືອດຫຼຸດລົງ. ໃນການວິເຄາະຂອງເລືອດ - hyperglycemia, ໃນການວິເຄາະປັດສະວະ - glucosuria, ອົງການ ketone ແລະ acetone.
ເມື່ອມີສະຕິມາກ່ອນເກີດຂື້ນ, ໃຫ້ຕິດຕໍ່ແພດ ໝໍ endocrinologist ທັນທີຫຼືໂທຫາລາວຢູ່ເຮືອນ. ມີອາການຂອງການສະແດງ hyperglycemic, ການໂທສຸກເສີນດ່ວນ.
- ເພື່ອໃຫ້ຄົນເຈັບມີທີ່ຕັ້ງຢູ່ຂ້າງຕົວຂອງໂຕທີ່ມີຄວາມ ໝັ້ນ ຄົງ (ປ້ອງກັນການດຶງລີ້ນ, ຄວາມປາດຖະ ໜາ, ການຫາຍໃຈຝືດ).
- ເອົາປັດສະວະດ້ວຍທໍ່ຍ່ຽວ ສຳ ລັບກວດຫາທາດ ນຳ ້ຕານແລະອາຊິດໂຕນ.
- ສະ ໜອງ ການເຂົ້າເຖິງທາງເສັ້ນ.
- ອິນຊູລິນສັ້ນ - actropide (fl.),
- ໂຊລູຊຽມ sodium chloride 0.9% (fl.), 5% glucose solution (fl.),
- glycosides cardiac, ຕົວແທນເສັ້ນເລືອດ.
ພະຍາດເບົາຫວານພະຍາດເບົາຫວານໃນທາງການແພດ hypoglycemic ທາງການແພດ
ການລະເມີດຄວາມຕ້ອງການທີ່ເປັນໄປໄດ້.
ມີ (ກະເພາະອາຫານ, ຂໍ້ ຈຳ ກັດກ່ຽວກັບອາຫານ).
ເພື່ອດື່ມ (ກະຫາຍນ້ ຳ, ຂາດນ້ ຳ).
ຫາຍໃຈ (ketoacidotic ເສຍສະຕິ).
Excrete (ຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງ).
ຂັບເຄື່ອນທາງເພດ (ກະຕຸ້ນທາງເພດ).
ເພື່ອຄວາມສະອາດ (ພະຍາດເປື່ອຍ, ໂລກຜິວ ໜັງ).
ຮັກສາສະພາບ (ອາການແຊກຊ້ອນ, ການເສື່ອມສະພາບ).
ການແຕ່ງຕົວ, ນຸ່ງເຄື່ອງ (ສະຫຼົບ).
ຮັກສາອຸນຫະພູມ (ອາການແຊກຊ້ອນຕິດເຊື້ອ).
ນອນຫລັບ, ພັກຜ່ອນ (decompensation).
ຍ້າຍ (ຕີນເບົາຫວານ, ອາການແຊກຊ້ອນອື່ນໆ).
ສື່ສານ (ເຂົ້າໂຮງ ໝໍ, ພິການທາງສາຍຕາ, ແລະອື່ນໆ).
ການບັນລຸຜົນ ສຳ ເລັດ, ຄວາມກົມກຽວ.
ມີຄຸນຄ່າໃນຊີວິດ (ອາການຊຶມເສົ້າ, ຄວາມຢ້ານກົວ, ຂາດການປັບຕົວກັບພະຍາດຍ້ອນຄວາມຮ້າຍແຮງຂອງພະຍາດແລະການພັດທະນາຂອງພາວະແຊກຊ້ອນ).
ຫຼີ້ນ, ສຶກສາ, ເຮັດວຽກ (ຄວາມພິການ, ການປ່ຽນແປງວິຖີຊີວິດ).
ປະເພດແລະຮູບແບບຂອງໂຣກເບົາຫວານ mellitus, ອາການແລະສັນຍານຂອງມັນ. ລັກສະນະ, ສາເຫດແລະປັດໃຈຂອງການພັດທະນາຂອງພະຍາດ. ການເບິ່ງແຍງສຸກເສີນ ສຳ ລັບໂຣກເບົາຫວານໃນສະຕິ. ການວິນິດໄສ, ການປ້ອງກັນແລະການຮັກສາພະຍາດ. ການປະຕິບັດພະຍາບານເບິ່ງແຍງຄົນເຈັບ.
| ຫົວຂໍ້ | ຢາ |
| ເບິ່ງ | ເຈ້ຍໄລຍະ |
| ພາສາ | ພາສາລັດເຊຍ |
| ວັນທີເພີ່ມ | 21.11.2012 |
ໂຣກເບົາຫວານ mellitus ແມ່ນກຸ່ມຂອງພະຍາດທີ່ກ່ຽວຂ້ອງກັບທາດແປ້ງ (E -book) ທີ່ມີລັກສະນະເປັນໂຣກ hyperglycemia, ເຊິ່ງເປັນຜົນມາຈາກຄວາມບົກຜ່ອງດ້ານຄວາມລັບຂອງ insulin, ຜົນກະທົບຂອງ insulin, ຫຼືທັງສອງປັດໃຈນີ້. ການເກີດຂອງພະຍາດເບົາຫວານແມ່ນມີການເຕີບໃຫຍ່ຢ່າງຕໍ່ເນື່ອງ. ໃນບັນດາປະເທດອຸດສາຫະ ກຳ, ມັນກວມເອົາ 6-7% ຂອງ ຈຳ ນວນພົນລະເມືອງທັງ ໝົດ. ໂລກເບົາຫວານເກີດຂື້ນເປັນສະຖານທີ່ທີ 3 ຫຼັງຈາກພະຍາດຫຼອດເລືອດຫົວໃຈແລະ oncological.
ໂລກເບົາຫວານແມ່ນບັນຫາທາງການແພດ, ສັງຄົມແລະມະນຸດສະ ທຳ ທົ່ວໂລກໃນສັດຕະວັດທີ 21 ທີ່ໄດ້ສົ່ງຜົນກະທົບຕໍ່ຊຸມຊົນທົ່ວໂລກໃນທຸກວັນນີ້. ເມື່ອ 20 ປີກ່ອນ, ຈຳ ນວນຄົນທົ່ວໂລກທີ່ຖືກກວດພົບວ່າເປັນພະຍາດເບົາຫວານບໍ່ເກີນ 30 ລ້ານຄົນ. ຕະຫຼອດຊີວິດຂອງຄົນລຸ້ນ ໜຶ່ງ, ອັດຕາການເປັນໂຣກເບົາຫວານໄດ້ເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍ.ປັດຈຸບັນນີ້ໂຣກເບົາຫວານມີຫລາຍກວ່າ 285 ລ້ານຄົນແລະໃນປີ 2025 ຕາມການຄາດຄະເນຂອງສະຫະພັນໂຣກເບົາຫວານສາກົນ (MFD), ຈຳ ນວນຂອງພວກເຂົາຈະເພີ່ມຂື້ນເປັນ 438 ລ້ານຄົນ. ຍິ່ງໄປກວ່ານັ້ນ, ໂລກເບົາຫວານກໍ່ຈະອ່ອນລົງເປັນປົກກະຕິ, ສົ່ງຜົນກະທົບຕໍ່ຄົນທີ່ມີອາຍຸການເຮັດວຽກນັບມື້ນັບຫຼາຍ.
ໂລກເບົາຫວານແມ່ນພະຍາດທີ່ມີຄວາມຄືບ ໜ້າ ຊຳ ເຮື້ອຮ້າຍແຮງທີ່ຕ້ອງການຄວາມເອົາໃຈໃສ່ດ້ານການປິ່ນປົວຕະຫຼອດຊີວິດຂອງຄົນເຈັບແລະເປັນ ໜຶ່ງ ໃນສາເຫດຕົ້ນຕໍຂອງການຕາຍກ່ອນໄວອັນຄວນ. ອີງຕາມອົງການອະນາໄມໂລກ, ໃນທຸກໆ 10 ວິນາທີໃນໂລກ, ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ 1 ຄົນເສຍຊີວິດ, ນັ້ນແມ່ນ, ຄົນເຈັບປະມານ 4 ລ້ານຄົນເສຍຊີວິດໃນແຕ່ລະປີ - ຫຼາຍກວ່າໂຣກເອດສ໌ແລະໂຣກຕັບອັກເສບ.
ພະຍາດເບົາຫວານແມ່ນມີລັກສະນະໂດຍການພັດທະນາຂອງພາວະແຊກຊ້ອນທີ່ຮ້າຍແຮງ: ຄວາມລົ້ມເຫຼວຂອງຫົວໃຈແລະຫຼອດເລືອດ, ການສູນເສຍວິໄສທັດ, ໂຣກບ້າຂອງສ່ວນລຸ່ມ. ອັດຕາການຕາຍຍ້ອນພະຍາດຫົວໃຈແລະເສັ້ນເລືອດຕັນໃນຜູ້ປ່ວຍເປັນໂລກເບົາຫວານແມ່ນ 2-3 ຄັ້ງ, ຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງແມ່ນ 12-15 ຄັ້ງ, ຕາບອດແມ່ນ 10 ຄັ້ງ, ການຕັດແຂນຂາເບື້ອງລຸ່ມເກືອບຈະມີປະມານເກືອບ 20 ເທົ່າຖ້າທຽບໃສ່ຄົນທົ່ວໄປ.
ໃນເດືອນທັນວາປີ 2006, ອົງການສະຫະປະຊາຊາດໄດ້ຮັບຮອງເອົາມະຕິເລກທີ 61/225 ພິເສດກ່ຽວກັບພະຍາດເບົາຫວານເຊິ່ງຮັບຮູ້ວ່າໂລກເບົາຫວານເປັນພະຍາດ ຊຳ ເຮື້ອທີ່ກໍ່ໃຫ້ເກີດໄພຂົ່ມຂູ່ທີ່ຮ້າຍແຮງບໍ່ພຽງແຕ່ຕໍ່ສະຫວັດດີການຂອງບຸກຄົນເທົ່ານັ້ນ, ແຕ່ຍັງມີຜົນດີຕໍ່ເສດຖະກິດ - ສັງຄົມຂອງບັນດາລັດແລະປະຊາຄົມໂລກອີກດ້ວຍ.
ໂລກເບົາຫວານແມ່ນພະຍາດທີ່ມີລາຄາແພງທີ່ສຸດ. ຄ່າໃຊ້ຈ່າຍໂດຍກົງໃນການຕໍ່ສູ້ກັບໂລກເບົາຫວານແລະອາການແຊກຊ້ອນຂອງມັນໃນປະເທດທີ່ພັດທະນາກວມເອົາຢ່າງ ໜ້ອຍ 10-15% ຂອງງົບປະມານດ້ານສຸຂະພາບ. ໃນເວລາດຽວກັນ, 80% ຂອງຄ່າໃຊ້ຈ່າຍແມ່ນຕໍ່ກັບການຕ້ານກັບພະຍາດເບົາຫວານ.
ວິທີການທີ່ເປັນລະບົບໃນການຕໍ່ສູ້ກັບໂລກເບົາຫວານແມ່ນລັກສະນະເດັ່ນຂອງນະໂຍບາຍສາທາລະນະສຸກຂອງລັດເຊຍ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ສະຖານະການກໍ່ຄືວ່າການເພີ່ມຂື້ນຂອງປະຊາກອນໃນປະເທດຣັດເຊຍ, ລວມທັງທົ່ວໂລກ, ມື້ນີ້ແມ່ນຢູ່ຂ້າງ ໜ້າ ຂອງທຸກມາດຕະການທີ່ໄດ້ປະຕິບັດ.
ຢ່າງເປັນທາງການ, ປະມານ 3 ລ້ານຄົນເຈັບແມ່ນໄດ້ລົງທະບຽນຢ່າງເປັນທາງການໃນປະເທດ, ແຕ່ອີງຕາມຜົນຂອງການສຶກສາຄວບຄຸມແລະການລະບາດ, ຈຳ ນວນຂອງພວກເຂົາບໍ່ຕໍ່າກວ່າ 9-10 ລ້ານຄົນ. ນີ້ ໝາຍ ຄວາມວ່າ ສຳ ລັບຄົນເຈັບທີ່ລະບຸຕົວຄົນ ໜຶ່ງ ແມ່ນມີ 3-4 ຄົນທີ່ບໍ່ສາມາດຄົ້ນພົບໄດ້. ນອກຈາກນັ້ນ, ຊາວລັດເຊຍປະມານ 6 ລ້ານຄົນຍັງຢູ່ໃນສະພາບທີ່ເປັນໂລກເບົາຫວານ.
ອີງຕາມຜູ້ຊ່ຽວຊານ, ປະມານ 280 ຕື້ຮູເບີນແມ່ນໃຊ້ຈ່າຍປະ ຈຳ ປີໃນການຕໍ່ສູ້ກັບໂລກເບົາຫວານໃນປະເທດຣັດເຊຍ. ຈຳ ນວນເງິນນີ້ແມ່ນປະມານ 15% ຂອງງົບປະມານສຸຂະພາບທັງ ໝົດ.
ພະຍາບານທີ່ເປັນໂລກເບົາຫວານ.
ພະຍາບານທີ່ເປັນໂລກເບົາຫວານ.
ສຶກສາຂັ້ນຕອນການພະຍາບານໃນໂລກເບົາຫວານ.
ເພື່ອບັນລຸຈຸດປະສົງການຄົ້ນຄ້ວານີ້, ມັນ ຈຳ ເປັນຕ້ອງໄດ້ສຶກສາ:
Etiology ແລະປັດໃຈ predisposing ຂອງພະຍາດເບົາຫວານ,
·ພາບທາງຄລີນິກແລະຄຸນລັກສະນະຕ່າງໆຂອງການບົ່ງມະຕິໂຣກເບົາຫວານ,
iples ຫຼັກການຂອງການຮັກສາພະຍາດເບົາຫວານຂັ້ນຕົ້ນ,
methods ວິທີການ ສຳ ຫຼວດແລະການກະກຽມ ສຳ ລັບພວກເຂົາ,
ຫຼັກການຂອງການຮັກສາແລະປ້ອງກັນພະຍາດນີ້ (ການ ໝູນ ໃຊ້ໂດຍພະຍາບານ).
ເພື່ອບັນລຸຈຸດປະສົງການຄົ້ນຄວ້ານີ້, ມັນ ຈຳ ເປັນຕ້ອງມີການວິເຄາະ:
·ສອງກໍລະນີທີ່ສະແດງໃຫ້ເຫັນເຖິງກົນລະຍຸດຂອງພະຍາບານໃນການຈັດຕັ້ງປະຕິບັດຂະບວນການພະຍາບານໃນຄົນເຈັບທີ່ມີພະຍາດນີ້,
results ຜົນໄດ້ຮັບຕົ້ນຕໍຂອງການກວດແລະປິ່ນປົວຄົນເຈັບທີ່ໄດ້ອະທິບາຍຢູ່ໃນໂຮງ ໝໍ ແມ່ນມີຄວາມ ຈຳ ເປັນທີ່ຈະຕ້ອງຕື່ມເອກະສານຂອງການແຊກແຊງພະຍາບານ.
analysis ການວິເຄາະທາງວິທະຍາສາດແລະທິດສະດີຂອງວັນນະຄະດີການແພດກ່ຽວກັບຫົວຂໍ້,
·ຕົວຈິງ - ການສັງເກດ, ວິທີການຄົ້ນຄ້ວາເພີ່ມເຕີມ:
- ວິທີການຈັດຕັ້ງ (ປຽບທຽບ, ປະສົມປະສານ),
- ວິທີການທີ່ມີຫົວຂໍ້ວິເຄາະທາງດ້ານຄລີນິກຂອງຄົນເຈັບ (ເອົາປະຫວັດສາດ),
- ວິທີການເພື່ອຈຸດປະສົງໃນການກວດຄົນເຈັບ (ທາງຮ່າງກາຍ, ເຄື່ອງມື, ຫ້ອງທົດລອງ),
ograph ຊີວະປະຫວັດ (ການວິເຄາະຂໍ້ມູນກ່ຽວກັບຢາຂ້າແມງໄມ້, ການສຶກສາເອກະສານທາງການແພດ),
ຄຸນຄ່າຕົວຈິງຂອງຫຼັກສູດເຮັດວຽກ:
ການເປີດເຜີຍລາຍລະອຽດຂອງເອກະສານໃນຫົວຂໍ້ນີ້ຈະຊ່ວຍຍົກສູງຄຸນນະພາບຂອງການເບິ່ງແຍງພະຍາບານ.
ພະຍາດເບົາຫວານ
1. ພະຍາດເບົາຫວານ SUGAR
ພະຍາດທີ່ເກີດຈາກຄວາມບໍ່ພຽງພໍຂອງອິນຊູລິນໃນຮ່າງກາຍແລະເປັນຕົວເຊື່ອມຕໍ່ກັບການລະເມີດຂອງທາດ metabolism ທັງ ໝົດ ທຸກຊະນິດແລະຕົ້ນຕໍແມ່ນທາດແປ້ງທາດແປ້ງ.
ພະຍາດເບົາຫວານມີສອງຊະນິດ:
ການຍັບຍັ້ງອິນຊູລິນ (ໂຣກເບົາຫວານປະເພດ I) NIDDM,
ຜູ້ທີ່ບໍ່ແມ່ນທາດອິນຊູລິນ (ໂຣກເບົາຫວານປະເພດ II) IDDM
ໂຣກເບົາຫວານຊະນິດ I ມີການພັດທະນາເລື້ອຍໆໃນຄົນ ໜຸ່ມ, ແລະໂຣກເບົາຫວານຊະນິດ II ສຳ ລັບຜູ້ສູງອາຍຸ.
ໂຣກເບົາຫວານໂຣກເບົາຫວານສ່ວນຫລາຍມັກເກີດຂື້ນຍ້ອນການຂາດອິນຊູລິນ, ສ່ວນຫລາຍບໍ່ສົມບູນ.
ເຫດຜົນຕົ້ນຕໍ ສຳ ລັບການພັດທະນາໂຣກເບົາຫວານທີ່ເປັນພະຍາດເບົາຫວານຂອງອິນຊູລິນແມ່ນຄວາມເສຍຫາຍທາງອິນຊີຫຼືການເຮັດວຽກຂອງຈຸລັງຂຂອງກຸ່ມ islet ຂອງອຸປະກອນທີ່ເຮັດໃຫ້ເກີດການສັງເຄາະອິນຊູລິນບໍ່ພຽງພໍ. ຄວາມບໍ່ພຽງພໍນີ້ສາມາດເກີດຂື້ນໄດ້ຫຼັງຈາກການຜ່າຕັດໂຣກຊືມ, ເຊິ່ງ, ມີໂຣກ sclerosis vascular ແລະຄວາມເສຍຫາຍຈາກໄວຣັດ, ໂຣກ pancreatic, ຫຼັງຈາກອາການເຈັບປວດທາງຈິດ, ດ້ວຍການ ນຳ ໃຊ້ຜະລິດຕະພັນທີ່ມີສານພິດເປັນຜົນກະທົບໂດຍກົງຕໍ່ຈຸລັງ b, ແລະອື່ນໆ. ເກີດມາຈາກການປ່ຽນແປງຂອງການເຮັດວຽກ (hyperfunction) ຂອງຕ່ອມ endocrine ອື່ນໆທີ່ຜະລິດຮໍໂມນທີ່ມີຄຸນສົມບັດທີ່ບໍ່ມີປະສິດຕິພາບ. ກຸ່ມນີ້ປະກອບມີຮໍໂມນຂອງ adrenal cortex, ຕ່ອມ thyroid, ຮໍໂມນ pituitary (thyrotropic, somatotropic, corticotropic), glucagon. ພະຍາດເບົາຫວານຂອງຊະນິດນີ້ສາມາດພັດທະນາໃນພະຍາດຕັບໄດ້ເມື່ອມັນເລີ່ມຜະລິດຫຼາຍເກີນຂອງ insulinase - ຕົວຍັບຍັ້ງອິນຊູລິນ (ຜູ້ ທຳ ລາຍ). ສາເຫດທີ່ ສຳ ຄັນທີ່ສຸດຂອງການພັດທະນາໂລກເບົາຫວານທີ່ບໍ່ແມ່ນອິນຊູລິນແມ່ນໂລກອ້ວນແລະການລົບກວນຂອງລະບົບທາງເດີນອາຫານ. ຜູ້ທີ່ເປັນໂລກອ້ວນພັດທະນາໂຣກເບົາຫວານ 7-10 ເທື່ອເລື້ອຍໆກ່ວາຄົນທີ່ມີນ້ ຳ ໜັກ ໃນຮ່າງກາຍປົກກະຕິ.
ໃນ pathogenesis ຂອງພະຍາດເບົາຫວານ mellitus, ສອງເຊື່ອມຕໍ່ຕົ້ນຕໍແມ່ນແຍກຕ່າງຫາກ:
1. ການຜະລິດອິນຊູລິນບໍ່ພຽງພໍໂດຍຈຸລັງ endocrine ຂອງກະຕ່າຍ,
2. ການລະເມີດການໂຕ້ຕອບຂອງອິນຊູລິນກັບຈຸລັງຂອງເນື້ອເຍື່ອຂອງຮ່າງກາຍເຊິ່ງເປັນຜົນມາຈາກການປ່ຽນແປງຂອງໂຄງສ້າງຫຼືການຫຼຸດລົງຂອງ ຈຳ ນວນຕົວຮັບສະເພາະ ສຳ ລັບອິນຊູລິນ, ການປ່ຽນແປງຂອງໂຄງສ້າງຂອງອິນຊູລິນຫຼືການລະເມີດຂອງກົນໄກໃນການ ນຳ ສົ່ງສັນຍານຈາກເຄື່ອງຮັບເຂົ້າສູ່ອະໄວຍະວະຂອງເຊນ.
ມີຄວາມສ່ຽງຕໍ່ການເປັນໂຣກເບົາຫວານ. ຖ້າພໍ່ແມ່ຄົນ ໜຶ່ງ ເຈັບປ່ວຍ, ຄວາມເປັນໄປໄດ້ຂອງການເປັນໂຣກເບົາຫວານປະເພດ 1 ແມ່ນ 10%, ແລະໂລກເບົາຫວານປະເພດ 2 ແມ່ນ 80%.
ພະຍາດປະເພດ ທຳ ອິດແມ່ນລັກສະນະຂອງພະຍາດເບົາຫວານປະເພດ 1. ຈຸດເລີ່ມຕົ້ນໃນການພັດທະນາໂຣກເບົາຫວານຊະນິດນີ້ແມ່ນການ ທຳ ລາຍຂອງຈຸລັງ endocrine ທີ່ເປັນໂຣກ pancreatic (ເດັກນ້ອຍ Langerhans) ແລະດ້ວຍເຫດນີ້, ການຫຼຸດລົງຂອງລະດັບອິນຊູລິນໃນເລືອດ.
ການເສຍຊີວິດມະຫາຊົນຂອງຈຸລັງ endocrine ຂອງ pancreatic ສາມາດເກີດຂື້ນໃນກໍລະນີຂອງການຕິດເຊື້ອໄວຣັດ, ມະເລັງ, ໂຣກຜີວ ໜັງ, ຄວາມເສຍຫາຍທີ່ເປັນພິດຕໍ່ໂຣກຜີວ ໜັງ, ສະພາບຄວາມເຄັ່ງຄຽດ, ພະຍາດ autoimmune ຕ່າງໆເຊິ່ງຈຸລັງຂອງລະບົບພູມຕ້ານທານຜະລິດພູມຕ້ານທານຕໍ່ຈຸລັງຂອງ pancreatic, ທຳ ລາຍພວກມັນ. ໂຣກເບົາຫວານຊະນິດນີ້, ໃນກໍລະນີສ່ວນໃຫຍ່, ແມ່ນລັກສະນະຂອງເດັກນ້ອຍແລະຄົນ ໜຸ່ມ ສາວ (ອາຍຸເຖິງ 40 ປີ).
ໃນມະນຸດ, ພະຍາດນີ້ມັກຈະຖືກ ກຳ ນົດທາງພັນທຸ ກຳ ແລະເກີດມາຈາກຄວາມບົກຜ່ອງຂອງພັນທຸ ກຳ ຈຳ ນວນ ໜຶ່ງ ທີ່ຕັ້ງຢູ່ໃນໂຄໂມໂຊມທີ 6. ຂໍ້ບົກຜ່ອງເຫຼົ່ານີ້ປະກອບເປັນການກະຕຸ້ນໃຫ້ເກີດການຮຸກຮານອັດຕະໂນມັດຂອງຮ່າງກາຍໄປສູ່ຈຸລັງ pancreatic ແລະມີຜົນກະທົບທາງລົບຕໍ່ຄວາມສາມາດໃນການຟື້ນຟູຂອງຈຸລັງ b.
ພື້ນຖານຂອງຄວາມເສຍຫາຍຂອງອັດຕະໂນມັດຕໍ່ຈຸລັງແມ່ນຄວາມເສຍຫາຍຂອງພວກມັນໂດຍຕົວແທນ cytotoxic. ໂຣກນີ້ເຮັດໃຫ້ເກີດການປ່ອຍສານ autoantigens, ເຊິ່ງກະຕຸ້ນການເຄື່ອນໄຫວຂອງ macrophages ແລະ T-killers, ເຊິ່ງເຮັດໃຫ້ການສ້າງຕັ້ງແລະປ່ອຍລົງສູ່ເລືອດຂອງ interleukins ໃນຄວາມເຂັ້ມຂຸ້ນທີ່ມີຜົນກະທົບທີ່ເປັນພິດຕໍ່ຈຸລັງຂອງ pancreatic. ຈຸລັງຍັງຖືກ ທຳ ລາຍຍ້ອນໂຣກມະເລັງທີ່ຕັ້ງຢູ່ໃນເນື້ອເຍື່ອຂອງຕ່ອມ.
ນອກຈາກນີ້, ປັດໃຈທີ່ກະຕຸ້ນຍັງສາມາດເປັນໂຣກ hypoxia ທີ່ມີອາການຊັກຊ້າແລະເປັນຄາໂບໄຮເດຣດສູງ, ອຸດົມໄປດ້ວຍໄຂມັນແລະໄຂມັນຕໍ່າໃນອາຫານໂປຕີນເຊິ່ງຈະເຮັດໃຫ້ກິດຈະ ກຳ ລັບຂອງຈຸລັງ islet ຫຼຸດລົງແລະໃນໄລຍະຍາວເຖິງການຕາຍຂອງພວກມັນ. ຫຼັງຈາກການເລີ່ມຕົ້ນຂອງການເສຍຊີວິດຂອງຈຸລັງມະຫາສານ, ກົນໄກຂອງຄວາມເສຍຫາຍໂດຍອັດຕະໂນມັດຂອງພວກມັນເລີ່ມຕົ້ນ.
ໂຣກເບົາຫວານປະເພດ 2 ແມ່ນມີລັກສະນະໂດຍຄວາມຜິດປົກກະຕິທີ່ອະທິບາຍໄວ້ໃນຂໍ້ 2 (ເບິ່ງຂ້າງເທິງ). ໃນພະຍາດເບົາຫວານຊະນິດນີ້, insulin ແມ່ນຜະລິດຢູ່ໃນປະລິມານປົກກະຕິຫຼືແມ່ນແຕ່ໃນປະລິມານທີ່ເພີ່ມຂື້ນ, ເຖິງຢ່າງໃດກໍ່ຕາມກົນໄກການປະຕິ ສຳ ພັນຂອງອິນຊູລິນກັບຈຸລັງຂອງຮ່າງກາຍກໍ່ຖືກ ທຳ ລາຍ.
ເຫດຜົນຕົ້ນຕໍຂອງການຕໍ່ຕ້ານອິນຊູລິນແມ່ນການລະເມີດ ໜ້າ ທີ່ຂອງຜູ້ຮັບສານເຍື່ອຫຸ້ມອິນຊູລິນໃນໂລກອ້ວນ (ປັດໃຈສ່ຽງຕົ້ນຕໍ, ຜູ້ປ່ວຍພະຍາດເບົາຫວານ 80% ແມ່ນມີນ້ ຳ ໜັກ ຫຼາຍເກີນໄປ) - ຜູ້ຮັບຈະກາຍເປັນບໍ່ສາມາດພົວພັນກັບຮໍໂມນໄດ້ເນື່ອງຈາກການປ່ຽນແປງຂອງໂຄງສ້າງຫຼືປະລິມານຂອງມັນ. ນອກຈາກນີ້, ດ້ວຍບາງປະເພດຂອງໂລກເບົາຫວານຊະນິດ 2, ໂຄງສ້າງຂອງອິນຊູລິນ (ຜິດປົກກະຕິທາງພັນທຸ ກຳ) ອາດຈະຖືກລົບກວນ. ຄຽງຄູ່ກັບໂລກອ້ວນ, ຄວາມເຖົ້າແກ່, ການສູບຢາ, ການດື່ມເຫຼົ້າ, ຄວາມດັນໂລຫິດ, ການຊົດເຊີຍທີ່ເປັນໂຣກຊ້ ຳ ເຮື້ອ, ວິຖີຊີວິດການນອນຫຼັບຍັງເປັນປັດໃຈສ່ຽງຂອງໂລກເບົາຫວານປະເພດ 2 ນຳ ອີກ. ໂດຍທົ່ວໄປ, ໂຣກເບົາຫວານຊະນິດນີ້ມັກຈະມີຜົນຕໍ່ຄົນທີ່ມີອາຍຸ 40 ປີຂື້ນໄປ.
ການພິສູດທາງພັນທຸ ກຳ ຕໍ່ພະຍາດເບົາຫວານຊະນິດ 2 ໄດ້ຖືກພິສູດແລ້ວ, ດັ່ງທີ່ໄດ້ບົ່ງບອກໂດຍການບັງເອີນ 100% ຂອງການມີໂຣກນີ້ຢູ່ໃນແຝດທີ່ບໍ່ມີເພດ ສຳ ພັນ. ໃນໂລກເບົາຫວານປະເພດ 2, ມັກຈະມີການລະເມີດຂອງຈັງຫວະ circadian ຂອງການສັງເຄາະອິນຊູລິນແລະການຂາດການປ່ຽນແປງທາງດ້ານໂມເລກຸນໃນແພຈຸລັງຂອງ pancreatic.
ພື້ນຖານຂອງພະຍາດແມ່ນການເລັ່ງການກະຕຸ້ນຂອງອິນຊູລິນຫຼືການ ທຳ ລາຍສະເພາະຂອງຕົວຮັບອິນຊູລິນຢູ່ໃນເຍື່ອຂອງຈຸລັງທີ່ຂື້ນກັບອິນຊູລິນ.
ການເລັ່ງການ ທຳ ລາຍຂອງອິນຊູລິນມັກຈະເກີດຂື້ນໃນທີ່ປະທັບຂອງ portocaval anastomoses ແລະເປັນຜົນມາຈາກການເຂົ້າໄປຂອງອິນຊູລິນຢ່າງໄວວາຈາກກະຕ່າຍເຂົ້າໄປໃນຕັບ, ບ່ອນທີ່ມັນຖືກ ທຳ ລາຍຢ່າງໄວວາ.
ການ ທຳ ລາຍຂອງ receptors insulin ແມ່ນຜົນຂອງຂະບວນການ autoimmune, ເມື່ອ autoantibodies ຮັບຮູ້ວ່າ receptors insulin ເປັນ antigens ແລະ ທຳ ລາຍພວກມັນ, ເຊິ່ງ ນຳ ໄປສູ່ການຫຼຸດລົງຢ່າງຫຼວງຫຼາຍຂອງລະດັບ insulin ຂອງຈຸລັງທີ່ຂື້ນກັບ insulin. ປະສິດທິຜົນຂອງອິນຊູລິນໃນລະດັບຄວາມເຂັ້ມຂຸ້ນໃນເລືອດໃນເມື່ອກ່ອນກາຍເປັນບໍ່ພຽງພໍເພື່ອຮັບປະກັນການເຜົາຜະຫລານທາດແປ້ງ.
ເປັນຜົນມາຈາກສິ່ງນີ້, ຄວາມຜິດປົກກະຕິຂັ້ນຕົ້ນແລະຂັ້ນສອງພັດທະນາ.
·ການສັງເຄາະ glycogen ຊ້າລົງ,
·ເຮັດໃຫ້ອັດຕາການຕິກິຣິຍາຂອງ gluconidase ຊ້າລົງ,
·ການເລັ່ງຂອງ gluconeogenesis ໃນຕັບ,
·ຫຼຸດຜ່ອນຄວາມທົນທານ glucose,
ການສັງເຄາະທາດໂປຼຕີນຊ້າລົງ
·ເຮັດໃຫ້ການສັງເຄາະອາຊິດໄຂມັນຊ້າລົງ,
·ເລັ່ງການປ່ອຍທາດໂປຼຕີນແລະກົດໄຂມັນຈາກຊາກ,
phase ໄລຍະຂອງການລະລຶກຂອງສານອິນຊູລິນໃນຈຸລັງຂແມ່ນຖືກລົບກວນດ້ວຍໂຣກ hyperglycemia.
ເປັນຜົນມາຈາກຄວາມຜິດປົກກະຕິຂອງທາດແປ້ງທາດແປ້ງໃນຈຸລັງຂອງກະຕຸກ, ກົນໄກຂອງ exocytosis ແມ່ນຖືກລົບກວນ, ຊຶ່ງໃນນັ້ນ, ນຳ ໄປສູ່ຄວາມຊຸດໂຊມຂອງຄວາມຜິດປົກກະຕິຂອງທາດແປ້ງທາດແປ້ງ. ປະຕິບັດຕາມການລະເມີດຂອງທາດແປ້ງທາດແປ້ງທາດແປ້ງ, ຄວາມຜິດປົກກະຕິຂອງການເຜົາຜານໄຂມັນແລະທາດໂປຼຕີນຈາກ ທຳ ມະຊາດເລີ່ມພັດທະນາ.
ປັດໄຈຕົ້ນຕໍແມ່ນການສືບທອດ, ເຊິ່ງມີຫຼາຍຂື້ນໃນພະຍາດເບົາຫວານປະເພດ II (ອາດເປັນພະຍາດເບົາຫວານໃນແບບຄອບຄົວ). ປະກອບສ່ວນເຂົ້າໃນການພັດທະນາໂລກເບົາຫວານ:
drinking ດື່ມຫຼາຍເກີນໄປ.
ໃນພະຍາດເບົາຫວານ, ສາເຫດແລະປັດໃຈທີ່ມີຜົນຂ້າງຄຽງແມ່ນມີການພົວພັນກັນຢ່າງໃກ້ຊິດຈົນບາງຄັ້ງມັນຍາກທີ່ຈະ ຈຳ ແນກໄດ້.
ໂດຍພື້ນຖານແລ້ວ, ສອງຮູບແບບຂອງໂຣກເບົາຫວານແມ່ນ ຈຳ ແນກ:
ໂຣກເບົາຫວານໂຣກເບົາຫວານ Insulin ທີ່ເພິ່ງພາອາໄສ (IDDM) ພັດທະນາເປັນສ່ວນໃຫຍ່ໃນເດັກນ້ອຍ, ໄວລຸ້ນ, ຄົນທີ່ມີອາຍຸຕໍ່າກວ່າ 30 ປີ - ປົກກະຕິຢ່າງກະທັນຫັນແລະຮຸ່ງເຮືອງ, ສ່ວນຫຼາຍມັກໃນຊ່ວງລະດູໃບໄມ້ຫຼົ່ນ - ລະດູ ໜາວ ທີ່ເປັນຜົນມາຈາກຄວາມບໍ່ສາມາດຫລືການຜະລິດອິນຊູລິນຫຼຸດລົງຢ່າງຫຼວງຫຼາຍໂດຍເມັດ ໝາກ ຂີ້ຫູດ, ການເສຍຊີວິດຂອງຈຸລັງຫຼາຍໃນ islet ຂອງ Langerhans. ນີ້ແມ່ນການຂາດອິນຊູລິນຢ່າງແທ້ຈິງ - ແລະຊີວິດຂອງຄົນເຈັບແມ່ນຂື້ນກັບລະບົບອິນຊູລິນທີ່ບໍລິຫານ.ການພະຍາຍາມແຈກຢາຍຢາອິນຊູລິນຫຼືການຫຼຸດລົງປະລິມານທີ່ແພດສັ່ງໂດຍທ່ານ ໝໍ ສາມາດ ນຳ ໄປສູ່ບັນຫາສຸຂະພາບທີ່ບໍ່ສາມາດຕ້ານທານໄດ້, ຂຶ້ນກັບການພັດທະນາຂອງ ketoacidosis, ketoacidotic ແລະເປັນໄພຂົ່ມຂູ່ຕໍ່ຊີວິດຂອງຄົນເຈັບ.
ໂລກເບົາຫວານທີ່ບໍ່ແມ່ນທາດອິນຊູລິນຕໍ່ໂຣກເບົາຫວານ (NIDDM) ມັກຈະພັດທະນາໃນຄົນທີ່ມີອາຍຸແກ່, ສ່ວນຫຼາຍແມ່ນມີນ້ ຳ ໜັກ ເກີນ, ແລະມີຄວາມປອດໄພຫລາຍຂື້ນ. ມັກຖືກ ກຳ ນົດວ່າເປັນການຄົ້ນພົບໂດຍບັງເອີນ. ຄົນທີ່ເປັນໂຣກເບົາຫວານຊະນິດນີ້ມັກຈະບໍ່ ຈຳ ເປັນຕ້ອງໃຊ້ອິນຊູລິນ. ເມັດຂອງພວກມັນມີຄວາມສາມາດໃນການຜະລິດອິນຊູລິນໃນປະລິມານປົກກະຕິ; ມັນບໍ່ແມ່ນການຜະລິດອິນຊູລິນທີ່ມີຄວາມບົກຜ່ອງ, ແຕ່ວ່າມັນມີຄຸນນະພາບ, ຮູບແບບຂອງການປ່ອຍອອກມາຈາກກະຕ່າຍແລະຄວາມອ່ອນໄຫວຂອງເນື້ອເຍື່ອທີ່ມັນເກີດຂື້ນ. ນີ້ແມ່ນການຂາດອິນຊູລິນ. ເພື່ອຮັກສາລະດັບທາດແປ້ງທາດແປ້ງທີ່ເປັນປົກກະຕິ, ການຮັກສາອາຫານ, ກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍທີ່ບໍ່ມີປະໂຫຍດ, ອາຫານ, ແລະເມັດຫຼຸດນ້ ຳ ຕານແມ່ນ ຈຳ ເປັນ.
1.4 ຮູບພາບທາງຄິນິກ
ໃນໄລຍະເປັນໂຣກເບົາຫວານມີ 3 ໄລຍະ:
ພະຍາດເບົາຫວານແມ່ນຂັ້ນຕອນທີ່ບໍ່ໄດ້ຖືກວິນິດໄສໂດຍວິທີການທີ່ທັນສະ ໄໝ. ກຸ່ມພະຍາດເບົາຫວານປະກອບດ້ວຍບຸກຄົນທີ່ມີອາການເບື້ອງຕົ້ນ, ຜູ້ຍິງທີ່ເກີດລູກທີ່ມີຊີວິດຫລືເດັກນ້ອຍທີ່ມີນ້ ຳ ໜັກ ຮ່າງກາຍ 4,5 ກິໂລຂຶ້ນໄປ, ຄົນເຈັບທີ່ເປັນໂລກອ້ວນ,
ໂລກເບົາຫວານແມ່ນຖືກກວດພົບໃນລະຫວ່າງການທົດສອບການໂຫຼດນ້ ຳ ຕານ (ການທົດສອບຄວາມທົນທານຕໍ່ນ້ ຳ ຕານ), ເມື່ອຄົນເຈັບມີການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດຫຼັງຈາກກິນ 50 ກຣາມຂອງລະລາຍໃນນ້ ຳ 200 ml: ຫຼັງຈາກ 1 ຊົ່ວໂມງ - ສູງກວ່າ 180 ມລກ% (9, 99 mmol / L), ແລະຫຼັງຈາກ 2 ຊົ່ວໂມງ - ຫຼາຍກ່ວາ 130 ມລກ% (7.15 mmol / L),
ໂລກເບົາຫວານທີ່ແນ່ນອນແມ່ນຖືກວິນິດໄສບົນພື້ນຖານຂອງຂໍ້ມູນທາງຄລີນິກແລະຫ້ອງທົດລອງທີ່ ກຳ ນົດໄວ້. ການເລີ່ມຕົ້ນຂອງໂລກເບົາຫວານແມ່ນຄ່ອຍໆໃນກໍລະນີຫຼາຍທີ່ສຸດ. ມັນຢູ່ໄກຈາກຄວາມເປັນໄປໄດ້ທີ່ຈະສາມາດ ກຳ ນົດສາເຫດທີ່ຈະແຈ້ງກ່ອນການປາກົດຕົວຂອງອາການ ທຳ ອິດຂອງພະຍາດ; ການເລີ່ມຕົ້ນຢ່າງກະທັນຫັນກັບການພັດທະນາຮູບພາບທາງຄລີນິກພາຍໃນສອງສາມມື້ຫຼືຫຼາຍອາທິດແມ່ນມີ ໜ້ອຍ ແລະມັກ, ຕາມກົດລະບຽບ, ໃນໄວລຸ້ນຫຼືໄວເດັກ. ໃນຜູ້ສູງອາຍຸ, ໂຣກເບົາຫວານມັກຈະເປັນໂຣກປອດແຫ້ງແລະຖືກກວດພົບໂດຍບັງເອີນໃນເວລາກວດສຸຂະພາບ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ໃນຜູ້ປ່ວຍສ່ວນຫຼາຍທີ່ເປັນໂລກເບົາຫວານ, ການສະແດງອອກທາງຄລີນິກແມ່ນຖືກອອກສຽງ.
ດ້ວຍຫຼັກສູດແລະຄວາມຮຸນແຮງຂອງອາການ, ປະຕິກິລິຍາຕໍ່ການຮັກສາ, ຮູບພາບທາງຄລີນິກຂອງພະຍາດເບົາຫວານແບ່ງອອກເປັນ:
ເນື້ອແທ້ຂອງພະຍາດແມ່ນການລະເມີດຄວາມສາມາດຂອງຮ່າງກາຍໃນການສະສົມນ້ ຳ ຕານທີ່ມາຈາກອາຫານໃນອະໄວຍະວະແລະເນື້ອເຍື່ອຕ່າງໆ, ໃນການແຊກຊຶມເຂົ້າໃນນ້ ຳ ຕານທີ່ບໍ່ໄດ້ລະບຸໃນເລືອດແລະລັກສະນະຂອງມັນໃນຍ່ຽວ. ອີງຕາມສິ່ງນີ້, ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານອາການດັ່ງຕໍ່ໄປນີ້ໄດ້ຖືກບັນທຶກໄວ້:
- polydipsia (ຄວາມຢາກອາຫານເພີ່ມຂື້ນ),
- polyphagy (ຄວາມຢາກອາຫານເພີ່ມຂື້ນ),
- polyuria (ຍ່ຽວຫຼາຍເກີນໄປ),
- glucosuria (ນ້ ຳ ຕານໃນຍ່ຽວ),
- hyperglycemia (ນໍ້າຕານໃນເລືອດເພີ່ມຂື້ນ).
ນອກຈາກນັ້ນ, ຄົນເຈັບມີຄວາມກັງວົນ:
capacity ຄວາມສາມາດໃນການເຮັດວຽກຕ່ ຳ,
џອາການຄັນຕາມຜິວ ໜັງ (ໂດຍສະເພາະໃນຂີ້ແຮ້).
ຄຳ ຮ້ອງທຸກອື່ນໆອາດເປັນຍ້ອນອາການແຊກຊ້ອນໃນໄລຍະຕົ້ນໆ: ຄວາມບົກຜ່ອງດ້ານສາຍຕາ, ການ ທຳ ງານຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ພິການ, ຄວາມເຈັບປວດໃນຫົວໃຈແລະສ່ວນລຸ່ມສຸດຍ້ອນການ ທຳ ລາຍເສັ້ນເລືອດແລະເສັ້ນປະສາດ.
ເມື່ອກວດເບິ່ງຄົນເຈັບ, ການປ່ຽນແປງຂອງຜິວຫນັງສາມາດສັງເກດໄດ້: ມັນແຫ້ງ, ຫຍາບ, ປອກເປືອກງ່າຍ, ປົກຄຸມດ້ວຍຮອຍຂີດຂ່ວນທີ່ເກີດຈາກອາການຄັນ, ຕົ້ມ, ໂລກຜິວ ໜັງ, ແຜເປັນແຜຫຼືມີບາດແຜອື່ນໆ. ຢູ່ບ່ອນສັກຢາຂອງອິນຊູລິນ, ການຫົດຕົວຂອງຊັ້ນໄຂມັນ subcutaneous ຫຼືການຫາຍຕົວຂອງມັນ (lipodystrophy insulin) ແມ່ນເປັນໄປໄດ້. ນີ້ມັກຈະຖືກສັງເກດເຫັນໂດຍຄົນເຈັບທີ່ໄດ້ຮັບການປິ່ນປົວດ້ວຍ insulin. ເນື້ອເຍື່ອໄຂມັນ subcutaneous ສ່ວນຫຼາຍແມ່ນບໍ່ສະແດງອອກຢ່າງພຽງພໍ. ຂໍ້ຍົກເວັ້ນແມ່ນຄົນເຈັບ (ປົກກະຕິແລ້ວແມ່ນຜູ້ສູງອາຍຸ), ໃນນັ້ນຜູ້ທີ່ເປັນໂລກເບົາຫວານພັດທະນາກັບພື້ນຫລັງຂອງໂລກອ້ວນ. ໃນກໍລະນີເຫຼົ່ານີ້, ໄຂມັນ subcutaneous ຍັງສະແດງອອກຫຼາຍເກີນໄປ. ມັກຈະມີໂຣກປອດອັກເສບ, ປອດບວມ, ວັນນະໂລກປອດ.
ໂຣກເບົາຫວານໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເຮັງ. ການພົບເຫັນຫຼາຍທີ່ສຸດທີ່ແຜ່ກະຈາຍຢ່າງແຜ່ຫຼາຍທີ່ສຸດຂອງໂລກຂໍ້ອັກເສບເສື່ອມຂອງກະດູກນ້ອຍ (ເສັ້ນເລືອດແດງ, ເຊັ່ນດຽວກັນກັບເສັ້ນເລືອດແດງແລະເນື້ອເຍື່ອ). ຄວາມເສຍຫາຍທີ່ ສຳ ຄັນໂດຍສະເພາະແມ່ນເຮືອຂອງຕ່ອມໃຕ້ສະ ໝອງ, retina ແລະທາງລຸ່ມຕ່ ຳ distal (ຂຶ້ນກັບການພັດທະນາຂອງໂຣກບ້າ).
ຄວາມລົ້ມເຫຼວຂອງເຮືອຂະຫນາດໃຫຍ່ (macroangiopathy) ແມ່ນການປະສົມປະສານຂອງ atherosclerosis ກັບໂຣກ macroangiopathy ທີ່ເປັນໂລກເບົາຫວານ. ປັດໄຈທີ່ ກຳ ນົດແມ່ນຄວາມເສຍຫາຍຕໍ່ເຮືອຂອງສະ ໝອງ ດ້ວຍການພັດທະນາເສັ້ນເລືອດຕັນແລະເສັ້ນເລືອດພ້ອມກັບການພັດທະນາການໂຈມຕີຫົວໃຈ.
ອາການຕ່າງໆທີ່ກ່າວມານັ້ນແມ່ນປົກກະຕິ ສຳ ລັບໂຣກເບົາຫວານຂອງໂຣກເບົາຫວານ. ໃນໂລກເບົາຫວານຮ້າຍແຮງ, ketoacidosis ຈະພັດທະນາແລະອາດຈະມີອາການໂລກເບົາຫວານ. ຮູບແບບເບົາຫວານທີ່ຮຸນແຮງແລະປານກາງແມ່ນພົບຢູ່ໃນຜູ້ທີ່ເປັນໂຣກເບົາຫວານທີ່ມີສ່ວນປະສົມຂອງອິນຊູລິນ. ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານທີ່ບໍ່ແມ່ນອິນຊູລິນ, ເປັນໂຣກເບົາບາງແລະໂດຍທົ່ວໄປ ໜ້ອຍ ທີ່ສຸດແມ່ນລັກສະນະເດັ່ນ.
ອາການຕົ້ນຕໍຂອງພະຍາດເບົາຫວານ, ອີງຕາມການສຶກສາໃນຫ້ອງທົດລອງ, ແມ່ນລັກສະນະຂອງນ້ ຳ ຕານໃນປັດສະວະ, ຄວາມ ໜາ ແໜ້ນ ຂອງປັດສະວະແລະການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດ. ໃນພະຍາດເບົາຫວານໃນຮູບແບບຮຸນແຮງ, ຮ່າງກາຍຂອງ ketone (acetone) ຈະປາກົດຢູ່ໃນນໍ້າຍ່ຽວ, ແລະການເພີ່ມຂື້ນຂອງລະດັບຂອງມັນແມ່ນສັງເກດໃນເລືອດ, ເຮັດໃຫ້ມີການປ່ຽນ pH ຂອງເລືອດໄປສູ່ອາຊິດ (acidosis).
- ການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ພິການ,
- ຄວາມເຈັບປວດໃນເຂດລຸ່ມສຸດ,
- ຕີນເບົາຫວານ, (ເບິ່ງພາກຜະ ໜວກ 2)
1.6 ການເບິ່ງແຍງສຸກເສີນ ສຳ ລັບອາການຂອງໂລກເບົາຫວານ
Coma in mellitus ພະຍາດເບົາຫວານແມ່ນອາການແຊກຊ້ອນສ້ວຍແຫຼມ.
comoooidid (ເບົາຫວານ) ເສຍສະຕິ.
ມັນເປັນອາການແຊກຊ້ອນທີ່ພົບເລື້ອຍທີ່ສຸດຂອງໂລກເບົາຫວານ. ເພື່ອກ່າວເຖິງມັນ, ຫຼາຍຄົນຍັງໃຊ້ ຄຳ ວ່າ "ສະຕິໂລກເບົາຫວານ".
Coma ປາກົດຂື້ນຍ້ອນວ່າ:
o ການເລີ່ມຕົ້ນຊ້າແລະການປິ່ນປົວທີ່ບໍ່ຖືກຕ້ອງ,
o ການລະເມີດທັງ ໝົດ ຂອງຄາບອາຫານ,
o ການຕິດເຊື້ອແລະການບາດເຈັບສ້ວຍແຫຼມ,
o ອາການຊnervousອກປະສາດ,
ການສະແດງອອກທາງຄລີນິກຂອງສະຕິນີ້ແມ່ນຜົນມາຈາກການເປັນພິດຂອງຮ່າງກາຍ (ສ່ວນໃຫຍ່ແມ່ນລະບົບປະສາດສ່ວນກາງ) ກັບຮ່າງກາຍ ketone, ການສູນເສຍນ້ ຳ ແລະການປ່ຽນແປງຂອງຄວາມສົມດຸນຂອງອາຊິດຖານຕໍ່ acidosis. ໃນກໍລະນີຫຼາຍທີ່ສຸດ, ການສະແດງອອກຂອງສານພິດເພີ່ມຂື້ນເທື່ອລະກ້າວ, ແລະສະຕິແມ່ນເກີດມາຈາກກ່ອນ ໜ້າ ຂອງຫຼາຍໆຕົວ (ລັດກ່ອນ). ປະກົດວ່າ: ຄວາມຫິວນ້ ຳ ຮຸນແຮງ, polyuria, ເຈັບຫົວ, ເຈັບທ້ອງ, ຮາກ, ຖອກທ້ອງ, ຖອກທ້ອງເລື້ອຍໆ, ຄວາມຢາກອາຫານຈະຫາຍໄປ. ໃນອາກາດທີ່ຫາຍໃຈ ໝົດ ແຮງທ່ານສາມາດດົມກິ່ນ Acetone (ຄ້າຍກັບກິ່ນຂອງ ໝາກ ໂປມເນົ່າ). ຄວາມວຸ້ນວາຍໃນລະບົບປະສາດທີ່ແຂງແຮງກໍ່ສ້າງ, ນອນຫຼັບ, ອາການຊັກເກີດຂື້ນ. ລົມຫາຍໃຈໃຊ້ເວລາກ່ຽວກັບລັກສະນະຂອງ Kussmaul. ຕໍ່ມາ, ການຍັບຍັ້ງແມ່ນຖືກທົດແທນໂດຍການກົດຂີ່, ສະແດງອອກໃນຄວາມງ້ວງເຫງົາ, ຄວາມບໍ່ເອົາໃຈໃສ່ຕໍ່ສິ່ງແວດລ້ອມ, ແລະການສູນເສຍສະຕິທີ່ສົມບູນ.
ດ້ວຍສະຕິ, ຄົນເຈັບນອນບໍ່ເຄື່ອນໄຫວ, ຜິວ ໜັງ ແຫ້ງ, ສຽງກ້າມແລະສາຍຕາຫຼຸດລົງ, ພວກມັນອ່ອນລົງ, ນັກຮຽນແມ່ນແຄບ. ຢູ່ໃນໄລຍະຫ່າງໆ, "ລົມຫາຍໃຈໃຫຍ່" ຂອງ Kussmaul ໄດ້ຍິນ. ຄວາມດັນເລືອດແມ່ນຫຼຸດລົງຢ່າງໄວວາ. ປະລິມານນ້ ຳ ຕານທີ່ ສຳ ຄັນຖືກ ກຳ ນົດໃນຍ່ຽວ, ຮ່າງກາຍຂອງ ketone ປາກົດ.
como Ketoacidotic ຄວນຈະແຍກອອກຈາກໂຣກ hyperosmolar ແລະ hyperlactacidemic, ເຊິ່ງຍັງສາມາດພັດທະນາໃນໂລກເບົາຫວານ, ແລະເຊັ່ນດຽວກັນກັບອາການສະຕິ, ຄົນເຈັບຈະ ໝົດ ສະຕິ.
ມັນພັດທະນາດ້ວຍການຂາດນ້ ຳ ຮຸນແຮງທີ່ເກີດຈາກການຮາກ, ຖອກທ້ອງ.
ກົງກັນຂ້າມກັບອາການເມົາຄ້າງ ketoacidotic ທີ່ມີ hyperosmolar ເສຍສະຕິ, ການຫາຍໃຈຂອງ Kussmaul ແມ່ນບໍ່ມີ, ບໍ່ມີກິ່ນອາຊິດຈາກປາກ, ມີອາການທາງເສັ້ນປະສາດ (hypertonicity ກ້າມເນື້ອ, ອາການທາງດ້ານພະຍາດຂອງ Babinsky).
Sharp hyperglycemia ແມ່ນທົ່ວໄປ, ແຕ່ລັກສະນະຂອງການແມ່ນ osmolarity plasma ສູງ (ເຖິງ 350 mosm / l ຫຼືຫຼາຍກວ່ານັ້ນ) ທີ່ມີລະດັບຂອງຮ່າງກາຍ ketone.
ມັນແມ່ນຫາຍາກທີ່ສຸດ. ອາດຈະພັດທະນາໃນຂະນະທີ່ກິນຢາ Biguanides ຂະ ໜາດ ໃຫຍ່ເນື່ອງຈາກ hypoxia ຂອງໂລກ ກຳ ມະພັນໃດໆ (ຄວາມລົ້ມເຫຼວຂອງຫົວໃຈແລະລະບົບຫາຍໃຈ, ໂລກເລືອດຈາງ) ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ.
ຄວາມປະກົດຕົວຂອງອາການມຶນຊານີ້ແມ່ນສະແດງໃຫ້ເຫັນເຖິງເນື້ອໃນທີ່ເພີ່ມຂື້ນຂອງກົດ lactic ໃນເລືອດໃນເມື່ອບໍ່ມີ ketosis, ກິ່ນຂອງ acetone ຈາກປາກແລະ hyperglycemia ສູງ.
ມາດຕະການທີ່ ສຳ ຄັນທີ່ສຸດໃນການຮັກສາພະຍາດເບົາຫວານ ketoacidotic ພະຍາດເບົາຫວານແມ່ນການປິ່ນປົວດ້ວຍຂະ ໜາດ ໃຫຍ່ຂອງຢາອິນຊູລິນໄວທີ່ງ່າຍດາຍແລະການແນະ ນຳ ທາດແຫຼວໃນປະລິມານທີ່ພຽງພໍ (ການແກ້ໄຂໂຊດຽມໂຊດຽມໂຊດຽມແລະໂຊລູຊຽມໄບຄາບອນໄຊສ໌ 25%).
ຄົນເຈັບທີ່ມີອາການເບື້ອງຕົ້ນຂອງ precoma, ພ້ອມທັງຄົນເຈັບທີ່ມີສະຕິ, ແມ່ນຕ້ອງໄດ້ເຂົ້າໂຮງ ໝໍ ທັນທີໃນໂຮງ ໝໍ ປິ່ນປົວ. ການບົ່ງມະຕິພະຍາດ precoma ຫຼືສະຕິປັນຍາຂອງປະເພດນີ້ຮຽກຮ້ອງໃຫ້ມີການແນະ ນຳ ແບບບັງຄັບ 40-60 IU ຂອງ insulin ກ່ອນການຂົນສົ່ງເຊິ່ງຕ້ອງໄດ້ລະບຸໄວ້ໃນເອກະສານທີ່ມາພ້ອມ. ມາດຕະການອື່ນໆ ສຳ ລັບການປິ່ນປົວຄົນເຈັບໃນສະຕິບໍ່ໄດ້ຖືກປະຕິບັດຢູ່ໃນສະຖານທີ່ເທົ່ານັ້ນໂດຍມີຄວາມຊັກຊ້າໃນການຂົນສົ່ງ.
ມັນເກີດຂື້ນຍ້ອນການຫຼຸດລົງຂອງລະດັບນ້ ຳ ຕານໃນເລືອດເຊິ່ງສ່ວນຫຼາຍມັກຈະເປັນໃນຜູ້ປ່ວຍທີ່ເປັນໂລກເບົາຫວານທີ່ໄດ້ຮັບສານອິນຊູລິນ.
ສາເຫດທົ່ວໄປທີ່ສຸດຂອງອາການເລືອດໄຫຼໃນສະ ໝອງ ແມ່ນການກິນຢາອິນຊູລິນຫຼາຍເກີນໄປເນື່ອງຈາກປະລິມານຢາທີ່ບໍ່ພຽງພໍຫຼືການໄດ້ຮັບສານອາຫານທີ່ບໍ່ພຽງພໍຫຼັງຈາກການບໍລິຫານ. ຄວາມສ່ຽງຂອງການພັດທະນາອາການມຶນຊາໃນເລືອດຈະເພີ່ມຂື້ນເມື່ອທ່ານພະຍາຍາມປົກຄຸມປະລິມານຂອງອິນຊູລິນກັບຄາໂບໄຮເດຣດ. ໜ້ອຍ ທີ່ສຸດ, ສາເຫດຂອງການເປັນໂລກເບົາຫວານແມ່ນເນື້ອງອກຂອງອຸປະກອນທີ່ເປັນ islet ຂອງໂຣກມະເລັງ (ໂລກອິນຊູລິນ) ເຊິ່ງຜະລິດອິນຊູລິນຫຼາຍເກີນໄປ.
ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ໂຣກເບົາຫວານບາງເບົາອາດຈະປາກົດ, ເຊິ່ງມັກຈະປະກົດມີຄວາມຮູ້ສຶກອຶດຫິວ, ສັ່ນ, ກະທັນຫັນເກີດຂື້ນອ່ອນເພຍ, ເຫື່ອອອກ. ການໄດ້ຮັບຊິ້ນສ່ວນ ໜຶ່ງ ຂອງນ້ ຳ ຕານ, ເຂົ້າ ໜົມ, ເຂົ້າ ໜົມ ຫຼືເຂົ້າຈີ່ 100 g ປົກກະຕິແລ້ວຈະຢຸດສະພາບການນີ້. ຖ້າຫາກວ່າດ້ວຍເຫດຜົນ ໜຶ່ງ ຫຼືອີກສາເຫດ ໜຶ່ງ, ສະພາບການນີ້ຈະບໍ່ຫາຍໄປ, ຫຼັງຈາກນັ້ນກໍ່ຈະມີການເພີ່ມຂື້ນໃນລະດັບໂລກເອດສ໌, ຄວາມກັງວົນທົ່ວໄປ, ຄວາມຢ້ານກົວຈະປາກົດ, ຄວາມສັ່ນສະເທືອນ, ຄວາມອ່ອນເພຍຮຸນແຮງແລະສ່ວນຫຼາຍຕົກຢູ່ໃນສະຕິທີ່ມີການສູນເສຍສະຕິ, ອາການຊັກ. ອັດຕາການພັດທະນາຂອງສະມອງຕ່ ຳ ໃນສະ ໝອງ ແມ່ນຂ້ອນຂ້າງໄວ: ພຽງແຕ່ສອງສາມນາທີຜ່ານຈາກອາການ ທຳ ອິດຈົນເຖິງການສູນເສຍສະຕິ.
ຄົນເຈັບທີ່ມີອາການຜິດປົກກະຕິໃນສະພາບເສີຍໆ, ກົງກັນຂ້າມກັບຄົນເຈັບທີ່ມີອາການທ້ອງອືດ ketoacidotic, ມີຜິວທີ່ປຽກ, ໂຕນກ້າມແມ່ນເພີ່ມຂື້ນ, ອາການວຸ້ນວາຍຫຼືໂຣກບວມມັກເກີດຂື້ນເລື້ອຍໆ. ນັກຮຽນແມ່ນກ້ວາງ, ສຽງຂອງສາຍຕາແມ່ນ ທຳ ມະດາ. ບໍ່ມີກິ່ນອາມີອໍໂຕຈາກປາກ. ການຫາຍໃຈບໍ່ໄດ້ປ່ຽນແປງ. ນ້ ຳ ຕານໃນເລືອດມັກຈະຕໍ່າກ່ວາ 3.88 mmol / L. ໃນນໍ້າຍ່ຽວ, ນ້ ຳ ຕານມັກຈະບໍ່ຖືກກວດພົບ, ປະຕິກິລິຍາກັບອາເຊໂຕນແມ່ນລົບ.
ອາການທັງ ໝົດ ເຫລົ່ານີ້ຕ້ອງເປັນທີ່ຮູ້ເພື່ອໃຫ້ ດຳ ເນີນມາດຕະການຮັກສາໃຫ້ຖືກຕ້ອງ. 40–80 ມລຂອງການແກ້ໄຂບັນຫານ້ ຳ ຕານ 40% ຄວນໄດ້ຮັບການສີດເຂົ້າເສັ້ນຢ່າງໄວວາເພື່ອຮີບດ່ວນ. ໃນກໍລະນີທີ່ບໍ່ມີຜົນ, ການບໍລິຫານນ້ ຳ ຕານແມ່ນຊ້ ຳ ອີກ. ຖ້າສະຕິບໍ່ໄດ້ຮັບການຟື້ນຟູ, ພວກມັນປ່ຽນໄປສູ່ການຢອດຢາລະລາຍຂອງ 5% glucose. ເພື່ອຕ້ານກັບການລະລາຍໃນເລືອດຕ່ ຳ ຮຸນແຮງ, hydrocortisone ຍັງຖືກ ນຳ ໃຊ້ - 125-250 ມລກໃສ່ເສັ້ນເລືອດຫຼືເສັ້ນເລືອດໃນເສັ້ນເລືອດ. ການປິ່ນປົວແບບນີ້ແມ່ນ ດຳ ເນີນຢູ່ໂຮງ ໝໍ ແລະມັນກໍ່ມີປະສິດຕິຜົນ: ຄົນເຈັບອອກຈາກສະຕິ.
ໃນກໍລະນີທີ່ຫລັງຈາກມີມາດຕະການອັນຮີບດ່ວນຄົນເຈັບຈະຮູ້ສະຕິຢ່າງໄວວາໃນເວລາເລີ່ມຕົ້ນ, ກ່ອນ ໜ້າ ນີ້ລາວຈະໄດ້ເຂົ້າໂຮງ ໝໍ ຢູ່ໃນພະແນກຮັກສາເພາະວ່າມັນມີຄວາມ ຈຳ ເປັນທີ່ຈະຕ້ອງປ່ຽນການປິ່ນປົວດ້ວຍ insulin ໃນມື້ຕໍ່ມາຫລັງຈາກສະຕິ.
- ກວດເລືອດ (ໂດຍທົ່ວໄປ),
- ກວດເລືອດເພື່ອຄວາມທົນທານຂອງນ້ ຳ ຕານ:
ການ ກຳ ນົດທາດນ້ ຳ ຕານໃນໄວແລະ 1 ແລະ 2 ຊົ່ວໂມງຫຼັງຈາກກິນ 75 ກຼາມຂອງນ້ ຳ ຕານລະລາຍໃນນ້ ຳ ຕົ້ມ 1.5 ຈອກ. ຜົນການທົດສອບໃນທາງລົບ (ບໍ່ໄດ້ຢັ້ງຢືນໂຣກເບົາຫວານ) ແມ່ນຖືກພິຈາລະນາເປັນຕົວຢ່າງ: ໃນກະເພາະອາຫານຫວ່າງ 6.6 mmol / l ໃນເວລາທີ່ວັດແທກຄັ້ງ ທຳ ອິດແລະ> 11.1 mmol / l 2 ຊົ່ວໂມງຫຼັງຈາກທີ່ນ້ ຳ ຕານໃນເວລາໂຫຼດ,
- Urinalysis ສຳ ລັບນ້ ຳ ຕານແລະຮ່າງກາຍ ketone.
ຫຼັກການຕົ້ນຕໍແລະບັງຄັບ ສຳ ລັບການປິ່ນປົວໂຣກເບົາຫວານແມ່ນການຊົດເຊີຍສູງສຸດຂອງຂະບວນການຍ່ອຍອາຫານທີ່ຜິດປົກກະຕິ, ດັ່ງທີ່ສາມາດຕັດສິນໄດ້ໂດຍການ ທຳ ມະດາຂອງນ້ ຳ ຕານໃນເລືອດແລະການຫາຍຕົວຂອງມັນອອກຈາກປັດສະວະ (ການລົບລ້າງ glucosuria).
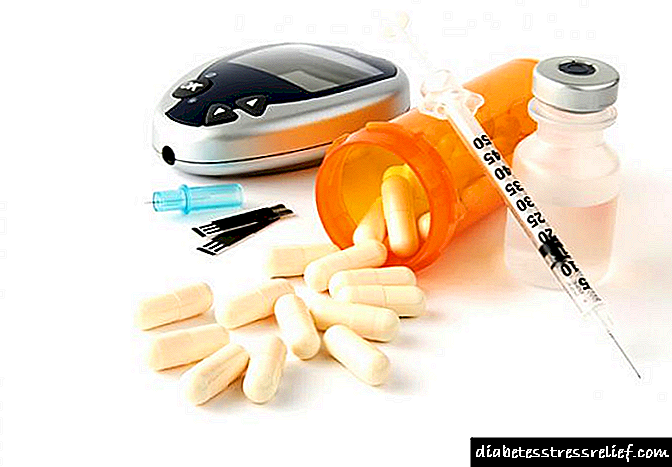
ວິທີການຕົ້ນຕໍຂອງການປິ່ນປົວຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານແມ່ນການປິ່ນປົວດ້ວຍອາຫານ, ການ ບຳ ບັດດ້ວຍອິນຊູລິນແລະການບໍລິຫານຕົວແທນທາງປາກ້ ຳ ຕານ (sulfonamides, biguanides). ການຮັກສາດ້ວຍຢາອິນຊູລິນແລະຢາ hypoglycemic ແມ່ນບໍ່ເສຍຄ່າ.
ການກິນອາຫານແມ່ນການປິ່ນປົວທີ່ ຈຳ ເປັນ ສຳ ລັບທຸກໆຮູບແບບທາງຄລີນິກຂອງພະຍາດເບົາຫວານ. ໃນຖານະເປັນວິທີການປິ່ນປົວທີ່ເປັນເອກະລາດ (ນັ້ນແມ່ນການຮັກສາດ້ວຍອາຫານ), ການປິ່ນປົວດ້ວຍອາຫານແມ່ນໃຊ້ກັບເບົາຫວານແບບເບົາບາງ.
ຄາບອາຫານທີ່ຖືກສ້າງຂຶ້ນ, ຕາມກົດລະບຽບ, ເປັນສ່ວນບຸກຄົນ, ແຕ່ຕາຕະລາງເບົາຫວານ (ອາຫານເລກ 9) ຄວນໃຫ້ອັດຕາສ່ວນຂອງໂປຣຕີນປົກກະຕິ (16%), ໄຂມັນ (24%) ແລະທາດແປ້ງ (60%) ໃນອາຫານ. ເມື່ອຄິດໄລ່ຄາບອາຫານ, ຄົນເຮົາບໍ່ຄວນ ດຳ ເນີນການຈາກນ້ ຳ ໜັກ ຕົວຈິງຂອງຄົນເຈັບ, ແຕ່ຈາກນ້ ຳ ໜັກ ທີ່ລາວຄວນມີ, ອີງຕາມລະດັບຄວາມສູງແລະອາຍຸ. ມູນຄ່າພະລັງງານຂອງອາຫານຕັ້ງແຕ່ 2,800 kcal (11,790 kJ) ສຳ ລັບຄົນເຈັບທີ່ເຮັດວຽກຮ່າງກາຍແລະຈິດໃຈເບົາບາງ, ສູງເຖິງ 4,200 kcal (17,581 kJ) ສຳ ລັບການເຮັດວຽກ ໜັກ. ທາດໂປຼຕີນຄວນສົມບູນ, ສ່ວນໃຫຍ່ແມ່ນສັດ. ສານອາຫານຫຼາກຫຼາຍຊະນິດແມ່ນສະ ໜອງ ໃຫ້ໂດຍການລວມເອົາຖ້ວຍຜັກທີ່ມີຄາໂບໄຮເດຣດຕໍ່າ, ແຕ່ມີວິຕາມິນດີຫຼາຍ. ເພື່ອຫລີກລ້ຽງການ ເໜັງ ຕີງຂອງນ້ ຳ ຕານໃນເລືອດຢ່າງຫຼວງຫຼາຍ, ໂພຊະນາການຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານຄວນຈະມີແຕ່ສ່ວນ ໜ້ອຍ, ຢ່າງ ໜ້ອຍ 4 ຄັ້ງຕໍ່ມື້ (ມັກ 6 ຄັ້ງ). ຄວາມຖີ່ຂອງອາຫານກໍ່ຂື້ນກັບ ຈຳ ນວນການສັກຢາອິນຊູລິນ.
ການປິ່ນປົວດ້ວຍ Insulin ແມ່ນ ດຳ ເນີນໂດຍຜູ້ປ່ວຍທີ່ເປັນໂຣກເບົາຫວານທີ່ຂື້ນກັບພະຍາດເບົາຫວານ. ມີການກະກຽມອິນຊູລິນສັ້ນ, ກາງແລະຍາວ.
ຢາສັ້ນປະກອບມີອິນຊູລິນ ທຳ ມະດາ (ງ່າຍດາຍ) ໂດຍມີໄລຍະເວລາ 4-6 ຊົ່ວໂມງແລະຢາອິນຊູລິນ (suinsulin) ໂດຍມີໄລຍະເວລາ 6-7 ຊົ່ວໂມງ.
ກຸ່ມຂອງ insulins ຂະ ໜາດ ກາງປະກອບມີການໂຈະສານສັງກະສີ - ອິນຊູລິນ (Semilent) ດ້ວຍໄລຍະເວລາ 10-12 ຊົ່ວໂມງ, insulin B, ເຊິ່ງແກ່ຍາວເຖິງ 10-18 ຊົ່ວໂມງ, ແລະອື່ນໆ.
ການກະກຽມອິນຊູລິນທີ່ຍາວນານປະກອບມີທາດໂປຼຕິນ - ສັງກະສີ - ອິນຊູລິນ (ໃຊ້ໄດ້ໃນເວລາ 24-36 ຊົ່ວໂມງ), ການລະງັບການສັງກະສີ - ອິນຊູລິນ ("ໂບລິ້ງ", ໃຊ້ໄດ້ດົນເຖິງ 24 ຊົ່ວໂມງ), ການລະງັບການລະລາຍຂອງສັງກະສີ - ອິນຊູລິນ (ຫຼື "Ultralent") ມີຄວາມຖືກຕ້ອງ 30 ວັນ -36 ຊ).
ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານສ່ວນຫຼາຍກິນຢາທີ່ໃຊ້ໃນເວລາດົນນານ, ຍ້ອນວ່າພວກມັນປະຕິບັດຂ້ອນຂ້າງຂ້ອນຂ້າງຕະຫຼອດມື້ແລະບໍ່ກໍ່ໃຫ້ເກີດນ້ ຳ ຕານໃນເລືອດສູງຂື້ນ. ປະລິມານປະຈໍາວັນຂອງ insulin ແມ່ນຄິດໄລ່ໂດຍ glucosuria ປະຈໍາວັນ. ເມື່ອສັ່ງຢາອິນຊູລິນ, ມັນໄດ້ຖືກຄາດວ່າ 1 ລິດຂອງອິນຊູລິນຊ່ວຍດູດຊຶມທາດ ນຳ ້ຕານປະມານ 4 ກຣາມ. ຄວາມຕ້ອງການດ້ານຮ່າງກາຍຂອງຄົນເຮົາແມ່ນທາດອິນຊູລິນ 40-60 IU ຕໍ່ມື້, ດ້ວຍການກິນເກີນປະລິມານ ຊຳ ເຮື້ອ, ການຕໍ່ຕ້ານອິນຊູລິນອາດຈະພັດທະນາ. ສະພາບການ Physiological ຂອງມື້ແລະກາງຄືນຂອງ insulin ແມ່ນ 2: 1. ປະລິມານປະ ຈຳ ວັນແລະຢາແມ່ນຖືກເລືອກເປັນສ່ວນບຸກຄົນ. ການເລືອກແລະການແຈກຢາຍຢາທີ່ຖືກຕ້ອງໃນເວລາກາງເວັນແມ່ນຖືກຄວບຄຸມໂດຍການກວດກາລະດັບນໍ້າຕານໃນເລືອດ (ເສັ້ນໂຄ້ງ glycemic) ແລະປັດສະວະ (ຂໍ້ມູນກ່ຽວກັບ glucosuric).
ໃນບາງກໍລະນີ, ອາການແຊກຊ້ອນອາດຈະເກີດຂື້ນກັບການຮັກສາອິນຊູລິນ. ນອກເຫນືອໄປຈາກຄວາມຕ້ານທານຕໍ່ lipodystrophy ແລະ insulin, ການພັດທະນາຂອງໂລກເອດສໃນເລືອດແລະອາການແພ້ (ອາການຄັນ, ຜື່ນ, ໄຂ້, ບາງຄັ້ງອາການຊshockອກຍ້ອນອາການແພ້) ແມ່ນເປັນໄປໄດ້. ດ້ວຍການພັດທະນາປະຕິກິລິຍາແພ້ໃນທ້ອງຖິ່ນຕໍ່ກັບອິນຊູລິນ, ມັນຕ້ອງໄດ້ຖືກທົດແທນດ້ວຍຢາອື່ນໆ.
ເມື່ອປະຕິບັດການສັກຢາອິນຊູລິນ, ນາງພະຍາບານຕ້ອງສັງເກດເບິ່ງເວລາໃນການບໍລິຫານຢາແລະປະລິມານຢາ.
ທິດທາງທີ່ດີໃນການປິ່ນປົວດ້ວຍ insulin ສຳ ລັບພະຍາດເບົາຫວານແມ່ນການໃຊ້ຢາພິເສດ -“ ຝີມືທຽມ” ແລະ“ ຈຸລັງທຽມ - ທຽມ” ເຊິ່ງຄວນຈະເປັນແບບຢ່າງຂອງການຮັກສາທາງດ້ານສະລິລະສາດຂອງອິນຊູລິນໂດຍກະເພາະ.
ການຮັກສາດ້ວຍຢາທີ່ມີທາດ ນຳ ້ຕານສາມາດ ດຳ ເນີນການແຍກຕ່າງຫາກຫຼືປະສົມກັບອິນຊູລິນ.
ຢາເຫລົ່ານີ້ຖືກ ກຳ ນົດໃຫ້ຜູ້ປ່ວຍທີ່ມີອາຍຸຫລາຍກວ່າ 40-45 ປີດ້ວຍໂຣກທີ່ ໝັ້ນ ຄົງ, ມີໂລກເບົາຫວານທີ່ບໍ່ແມ່ນອິນຊູລິນ, ໂຣກເບົາບາງຊະນິດແລະອື່ນໆ. ຢາຫຼຸດນ້ ຳ ຕານ sulfanilamide ປະກອບມີ bukarban, oranil, maninil, glurenorm, ແລະອື່ນໆກຸ່ມຂອງ biguanides ແມ່ນທາດ silubin, ສານ silubin retard, buformin, adebit, ແລະອື່ນໆ.
ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານທັງ ໝົດ ແມ່ນຢູ່ພາຍໃຕ້ການຊີ້ ນຳ ຂອງທ່ານ ໝໍ polyclinic, ແລະຖ້າສະພາບການຊຸດໂຊມລົງ, ພວກເຂົາຈະໄປນອນໂຮງ ໝໍ ຢູ່ໂຮງ ໝໍ.
ການປິ່ນປົວດ້ວຍລະບົບອິນຊູລິນແມ່ນວິທີການໃນການບໍລິຫານອິນຊູລິນ: ອຸປະກອນນ້ອຍໆຈະສີດອິນຊູລິນພາຍໃຕ້ຜິວ ໜັງ, ເຮັດໃຫ້ການເຮັດວຽກຂອງກະເພາະ ລຳ ໃສ້ມີສຸຂະພາບດີ. ຈັກສູບອິນຊູລິນແມ່ນ ເໝາະ ສົມ ສຳ ລັບຜູ້ທີ່ເປັນໂລກເບົາຫວານທຸກຄົນທີ່ຕ້ອງການອິນຊູລິນໃນການຮັກສາ, ໂດຍບໍ່ສົນເລື່ອງອາຍຸ, ລະດັບຂອງການຊົດເຊີຍ ສຳ ລັບທາດແປ້ງທາດແປ້ງເຊັ່ນພະຍາດເບົາຫວານ.
ປັpumpມສາມາດປັບປຸງຜົນຂອງການຮັກສາ:
ຖ້າຄົນເຈັບມີການຊົດເຊີຍທີ່ບໍ່ ເໝາະ ສົມ ສຳ ລັບທາດແປ້ງທາດແປ້ງ:
- hemoglobin glycated ສູງກວ່າ 7.0% (> 7.6% ໃນເດັກນ້ອຍ),
- ການຜັນຜວນອອກສຽງໃນຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ,
- ໂຣກລະລາຍໃນເລືອດເປັນປະ ຈຳ, ລວມທັງເວລາ nocturnal, ຮຸນແຮງພ້ອມສູນເສຍສະຕິ,
- ປະກົດການ "ຮຸ່ງເຊົ້າ."
ຖ້າປະລິມານຢາອິນຊູລິນຄວບຄຸມໂດຍ syringe ແມ່ນບໍ່ສາມາດຄາດເດົາໄດ້,
·ໃນໄລຍະການວາງແຜນແລະໃນໄລຍະຖືພາ, ແລະຫຼັງຈາກເກີດລູກ,
ໃນເດັກນ້ອຍທີ່ເປັນໂລກເບົາຫວານ.
ເຄື່ອງຈັກສູບນ້ ຳ ທີ່ທັນສະ ໄໝ ບໍ່ພຽງແຕ່ສາມາດບໍລິຫານອິນຊູລິນໂດຍສອດຄ່ອງກັບການຕັ້ງຄ່າຂອງຜູ້ໃຊ້:
ຈຸລິນຊີຂອງອິນຊູລິນຖືກຄຸ້ມຄອງສູງເຖິງ 0.025 ໜ່ວຍ. (ມີຄວາມ ສຳ ຄັນເປັນພິເສດ ສຳ ລັບເດັກນ້ອຍ)
ຊ່ວຍຄິດໄລ່ປະລິມານທີ່ ເໝາະ ສົມຂອງ insulin ສຳ ລັບອາຫານຫຼືການແກ້ໄຂ hyperglycemia ທີ່ ຈຳ ເປັນເພື່ອຮັກສາຄວາມເຂັ້ມຂົ້ນຂອງ glucose ໃນເລືອດ,
ສາມາດວັດແທກລະດັບນ້ ຳ ຕານໃນເລືອດໄດ້ຢ່າງເປັນອິດສະຫຼະ, ໂດຍເຕືອນກ່ຽວກັບຄວາມສ່ຽງຂອງການເປັນໂລກເບົາຫວານແລະໂລກລະລາຍໃນເລືອດ,
ສາມາດຊ່ວຍປະຢັດຜູ້ໃຊ້ຈາກໂຣກລະລາຍນ້ ຳ ຕານໃນເລືອດແລະອາການເລືອດໄຫຼໃນສະ ໝອງ ເສີຍໆ, ຢຸດເຊົາການໄຫຼວຽນຂອງອິນຊູລິນເປັນເວລາທີ່ແນ່ນອນ,
ຊ່ວຍໃຫ້ທ່ານສາມາດປະຫຍັດຂໍ້ມູນທັງ ໝົດ ກ່ຽວກັບການໃຊ້ຢາອິນຊູລິນ, ຮັກສາລະດັບນ້ ຳ ຕານໃນເລືອດແລະຂໍ້ມູນອື່ນໆເປັນເວລາຫຼາຍກວ່າ 3 ເດືອນ.
ອາຫານການກິນເລກ 9, ຕາຕະລາງ 9
ຂໍ້ບົ່ງຊີ້: 1) ພະຍາດເບົາຫວານເບົາເຖິງປານກາງ: ຜູ້ປ່ວຍທີ່ມີນ້ ຳ ໜັກ ເກີນປົກກະຕິຫຼືມີນ້ ຳ ໜັກ ເລັກ ໜ້ອຍ ບໍ່ໄດ້ຮັບສານອິນຊູລິນຫຼືຮັບໃນຂະ ໜາດ ນ້ອຍ (20-30 ໜ່ວຍ, 2) ເພື່ອສ້າງຄວາມທົນທານຕໍ່ທາດແປ້ງແລະເລືອກຢາອິນຊູລິນຫຼືຢາອື່ນໆ.
ຈຸດປະສົງຂອງການແຕ່ງຕັ້ງອາຫານເລກ 9:
ປະກອບສ່ວນເຂົ້າໃນການເປັນປົກກະຕິຂອງທາດແປ້ງທາດແປ້ງແລະປ້ອງກັນຄວາມຜິດປົກກະຕິຂອງໄຂມັນ, ຕັດສິນ ກຳ ນົດຄວາມອົດທົນຂອງທາດແປ້ງ, ນັ້ນແມ່ນຫຼາຍປານໃດອາຫານທາດແປ້ງແມ່ນຖືກຍ່ອຍ. ລັກສະນະທົ່ວໄປຂອງອາຫານເລກ 9:
ຄາບອາຫານທີ່ມີປະລິມານແຄລໍລີ່ທີ່ຫຼຸດລົງປານກາງເນື່ອງຈາກທາດແປ້ງແລະສັດທີ່ຍ່ອຍງ່າຍໄຂມັນ. ທາດໂປຼຕີນປະຕິບັດຕາມມາດຕະຖານການ Physiological. ນ້ ຳ ຕານແລະຂອງຫວານບໍ່ໄດ້ຖືກຍົກເວັ້ນ. ເນື້ອໃນຂອງ sodium chloride, cholesterol, ສານສະກັດແມ່ນມີ ຈຳ ກັດປານກາງ. ເນື້ອໃນຂອງສານ lipotronic, ວິຕາມິນຊີ, ເສັ້ນໃຍອາຫານ (ເນີຍແຂງໃນບ້ານ, ປາທີ່ມີໄຂມັນຕ່ ຳ, ອາຫານທະເລ, ຜັກ, ໝາກ ໄມ້, ທັນຍາພືດທັນຍາຫານ, ເຂົ້າຈີ່ເຂົ້າຈ້າວ) ແມ່ນເພີ່ມຂື້ນ. ຜະລິດຕະພັນປຸງແຕ່ງອາຫານແລະອົບແມ່ນມັກ, ບໍ່ມັກຂົ້ວແລະເຕົາອົບ. ສຳ ລັບອາຫານແລະເຄື່ອງດື່ມຫວານ - xylitol ຫຼື sorbitol, ເຊິ່ງ ຄຳ ນຶງເຖິງອາຫານທີ່ມີແຄລໍລີ່. ອຸນຫະພູມຂອງຖ້ວຍແມ່ນປົກກະຕິ.
ອາຫານເລກທີ 9:
ມື້ລະ 5-6 ເທື່ອໂດຍມີການແຈກຈ່າຍຄາໂບໄຮເດຣດທີ່ເປັນເອກະພາບ.
ການລະເມີດຄວາມຕ້ອງການຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ.
ຕາຕະລາງ 1. ຄວາມຕ້ອງການດ້ານໂພຊະນາການທີ່ ເໝາະ ສົມ
ຄວາມບໍ່ຮູ້ກ່ຽວກັບຫຼັກການຂອງໂພຊະນາການທີ່ດີ
ຄົນເຈັບຮູ້ຫຼັກການຂອງສານອາຫານດີ
ເວົ້າເຖິງຫລັກການຂອງສານອາຫານດີ
ຕາຕະລາງ 2. ການຮັກສາໂລກເບົາຫວານ
ກິດຈະ ກຳ ການພະຍາບານ
2. ຄວາມຢາກອາຫານເພີ່ມຂື້ນ
4. ການຫຼຸດຜ່ອນຄວາມພິການ
5. ການສູນເສຍນ້ ຳ ໜັກ
7. ຄວາມເຈັບປວດໃນຫົວໃຈ
8. ຄວາມເຈັບປວດໃນເຂດລຸ່ມສຸດ
..ບາງຄັ້ງໂຣກ furunculosis
11. Coma
1. ການອະທິບາຍໃຫ້ຄົນເຈັບຮູ້ເຖິງຄວາມ ສຳ ຄັນຂອງການຮັບປະທານອາຫານ. ການຝຶກອົບຮົມຕາມຫລັກການຂອງການຄັດເລືອກແລະການກະກຽມຜະລິດຕະພັນ
2. ຕິດຕາມການໂອນຍ້າຍຍາດພີ່ນ້ອງ
3. ການສຶກສາຂອງຄົນເຈັບກ່ຽວກັບກົດລະບຽບດ້ານການຮັກສາໂຣກແລະຢາຂ້າເຊື້ອໂລກ ສຳ ລັບການບໍລິຫານແບບພໍ່ແມ່ຂອງການກະກຽມອິນຊູລິນຢູ່ເຮືອນ
4. ການອະທິບາຍໃຫ້ຄົນເຈັບຮູ້ກົດລະບຽບໃນການເກັບປະລິມານນໍ້າຍ່ຽວໃນແຕ່ລະວັນ ສຳ ລັບນ້ ຳ ຕານ
5. ດູແລຜີວ ໜັງ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂຣກຮ້າຍແຮງເພື່ອປ້ອງກັນໂລກຜິວ ໜັງ ແລະບາດແຜຂອງຄວາມດັນ
6. ການຄວບຄຸມນໍ້າ ໜັກ ຂອງຮ່າງກາຍ
7. ຄວບຄຸມຜົນຜະລິດຍ່ຽວ
8. ການປ່ຽນແປງຂອງຄວາມດັນເລືອດແລະອັດຕາການເຕັ້ນຂອງຫົວໃຈ
9. ການຊ່ວຍເຫຼືອຄັ້ງ ທຳ ອິດ ສຳ ລັບການພັດທະນາສະຕິ.
1.9 ການປ້ອງກັນ, ການຄາດເດົາ
·ການປ້ອງກັນໂລກອ້ວນຫລືການຮັກສາຂອງມັນ,
·ຍົກເວັ້ນຜະລິດຕະພັນອາຫານທີ່ບັນຈຸທາດແປ້ງທາດແປ້ງ, ແລະອາຫານທີ່ອຸດົມໄປດ້ວຍໄຂມັນສັດ,
·ປະຕິບັດຕາມລະບອບການເຮັດວຽກແລະຊີວິດທີ່ສົມເຫດສົມຜົນ,
use ການ ນຳ ໃຊ້ຢາໃຫ້ທັນເວລາແລະພຽງພໍ.
ປະຈຸບັນໂຣກເບົາຫວານແມ່ນບໍ່ສາມາດປິ່ນປົວໄດ້. ອາຍຸຍືນແລະຄວາມສາມາດໃນການເຮັດວຽກຂອງຄົນເຈັບສ່ວນໃຫຍ່ແມ່ນຂື້ນກັບຄວາມທັນເວລາຂອງການກວດພົບພະຍາດ, ຄວາມຮຸນແຮງ, ອາຍຸຂອງຄົນເຈັບແລະການຮັກສາທີ່ ເໝາະ ສົມ. ພະຍາດເບົາຫວານເກີດຂື້ນໄວເທົ່າໃດ, ມັນຈະເຮັດໃຫ້ຊີວິດຂອງຄົນເຈັບສັ້ນລົງ. ການຄາດຄະເນຂອງໂຣກເບົາຫວານສ່ວນໃຫຍ່ແມ່ນຖືກ ກຳ ນົດໂດຍລະດັບຂອງຄວາມເສຍຫາຍຕໍ່ລະບົບ cardiovascular.
ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານແມ່ນສາມາດເຮັດວຽກໄດ້. ໃນພະຍາດເບົາຫວານໃນລະດັບປານກາງແລະຮ້າຍແຮງ, ຄວາມສາມາດໃນການເຮັດວຽກແມ່ນຖືກປະເມີນເປັນສ່ວນບຸກຄົນຂື້ນກັບໄລຍະຂອງພະຍາດແລະພະຍາດທີ່ກ່ຽວຂ້ອງ.
2. ຂະບວນການຂອງ SISTER ໃນ DIABETES MELLITUS
ຂະບວນການພະຍາບານແມ່ນວິທີການທີ່ອີງໃສ່ວິທະຍາສາດແລະປະຕິບັດການກະ ທຳ ຂອງພະຍາບານເພື່ອຊ່ວຍຄົນເຈັບ.
ຈຸດປະສົງຂອງວິທີການນີ້ແມ່ນເພື່ອຮັບປະກັນຄຸນນະພາບຊີວິດທີ່ເປັນທີ່ຍອມຮັບຂອງພະຍາດໂດຍການໃຫ້ຄົນເຈັບທີ່ມີຄວາມສະບາຍທາງຮ່າງກາຍ, ຈິດໃຈແລະຈິດວິນຍານທີ່ເຂົ້າເຖິງໄດ້ຫຼາຍທີ່ສຸດ, ໂດຍ ຄຳ ນຶງເຖິງວັດທະນະ ທຳ ແລະຄຸນຄ່າທາງວິນຍານຂອງລາວ.
ການປະຕິບັດຂັ້ນຕອນການພະຍາບານໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ນາງພະຍາບານຮ່ວມກັບຄົນເຈັບໄດ້ແຕ້ມແຜນການແຊກແຊງທາງພະຍາບານ, ເພາະມັນຕ້ອງການໃຫ້ນາງຈື່ ຈຳ ສິ່ງຕໍ່ໄປນີ້:
1. ໃນການປະເມີນເບື້ອງຕົ້ນ (ການກວດຄົນເຈັບ) ມັນ ຈຳ ເປັນ:
ເອົາຂໍ້ມູນສຸຂະພາບແລະ ກຳ ນົດຄວາມຕ້ອງການສະເພາະຂອງຄົນເຈັບ ສຳ ລັບການດູແລພະຍາບານ, ພ້ອມທັງໂອກາດຊ່ວຍເຫຼືອຕົນເອງ.
ແຫຼ່ງຂໍ້ມູນແມ່ນ:
- ການສົນທະນາກັບຄົນເຈັບແລະຍາດພີ່ນ້ອງຂອງລາວ,
ຕໍ່ໄປ, ທ່ານຕ້ອງການຖາມຄົນເຈັບແລະຍາດພີ່ນ້ອງຂອງລາວກ່ຽວກັບປັດໃຈສ່ຽງ:
ດື່ມເຫຼົ້າ,
l ໂພຊະນາການທີ່ບໍ່ພຽງພໍ,
l ຄວາມກົດດັນທາງ neuro - ອາລົມ,
ສືບຕໍ່ການສົນທະນາກັບຄົນເຈັບ, ທ່ານຄວນຖາມກ່ຽວກັບການເລີ່ມຕົ້ນຂອງພະຍາດ, ສາເຫດຂອງມັນ, ວິທີການກວດກາ:
l ກວດເລືອດ, ກວດປັດສະວະ.
ຫັນໄປສູ່ການກວດກາຈຸດປະສົງຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ມັນຕ້ອງໄດ້ເອົາໃຈໃສ່:
ສີແລະຄວາມແຫ້ງຂອງຜິວຫນັງ,
l ມີນ້ ຳ ໜັກ ເບົາຫລື ໜັກ ເກີນ.
1. ໃນອາຫານການກິນ (ຕ້ອງຊອກຮູ້ວ່າຄົນເຈັບມີຄວາມຢາກອາຫານແບບໃດ, ບໍ່ວ່າລາວສາມາດຮັບປະທານໄດ້ດ້ວຍຕົນເອງຫລືບໍ່ກໍ່ຕາມ, ຜູ້ຊ່ຽວຊານດ້ານໂພຊະນາການກ່ຽວກັບອາຫານການກິນແມ່ນ ຈຳ ເປັນ, ຍັງຕ້ອງຮູ້ວ່າລາວດື່ມເຫຼົ້າແລະປະລິມານເທົ່າໃດ),
2. ໃນການບໍລິຫານຟີຊິກສາດ (ອາຈົມປົກກະຕິ),
3. ໃນການນອນຫຼັບແລະການພັກຜ່ອນ (ການເພິ່ງພາການນອນຫລັບດ້ວຍຢານອນຫລັບ),
4. ໃນການເຮັດວຽກແລະການພັກຜ່ອນ.
ຜົນໄດ້ຮັບທັງ ໝົດ ຂອງການປະເມີນຜົນການພະຍາບານຂັ້ນຕົ້ນແມ່ນຖືກບັນທຶກໂດຍພະຍາບານຢູ່ໃນ "ເອກະສານປະເມີນພະຍາບານ" (ເບິ່ງເອກະສານຊ້ອນທ້າຍ).
2. ຂັ້ນຕອນຕໍ່ໄປໃນກິດຈະ ກຳ ຂອງພະຍາບານແມ່ນການສັງເຄາະແລະວິເຄາະຂໍ້ມູນທີ່ໄດ້ຮັບ, ບົນພື້ນຖານທີ່ນາງໄດ້ສະຫລຸບການສະຫລຸບ. ສຸດທ້າຍກາຍເປັນບັນຫາຂອງຄົນເຈັບແລະເປັນຫົວເລື່ອງຂອງການເບິ່ງແຍງພະຍາບານ.
ດັ່ງນັ້ນ, ບັນຫາຂອງຄົນເຈັບເກີດຂື້ນເມື່ອມີຄວາມຫຍຸ້ງຍາກໃນການຕອບສະ ໜອງ ຄວາມຕ້ອງການ.
ການປະຕິບັດຂັ້ນຕອນການພະຍາບານ, ນາງພະຍາບານລະບຸບັນຫາບຸລິມະສິດຂອງຄົນເຈັບ:
ຄວາມເຈັບປວດຢູ່ປີກລຸ່ມ
3. ແຜນການເບິ່ງແຍງພະຍາບານ.
ແຕ້ມແຜນການເບິ່ງແຍງຮ່ວມກັນກັບຄົນເຈັບແລະຍາດພີ່ນ້ອງ, ນາງພະຍາບານຄວນສາມາດ ກຳ ນົດບັນຫາທີ່ເປັນບຸລິມະສິດໃນແຕ່ລະກໍລະນີ, ກຳ ນົດເປົ້າ ໝາຍ ສະເພາະແລະວາງແຜນການເບິ່ງແຍງຕົວຈິງດ້ວຍແຮງຈູງໃຈ ສຳ ລັບແຕ່ລະບາດກ້າວ.
4. ການຈັດຕັ້ງປະຕິບັດແຜນການແຊກແຊງພະຍາບານ. ນາງພະຍາບານປະຕິບັດແຜນການດູແລທີ່ໄດ້ວາງແຜນໄວ້.
5. ຫັນໄປປະເມີນປະສິດທິຜົນຂອງການແຊກແຊງທາງພະຍາບານ, ມັນ ຈຳ ເປັນຕ້ອງ ຄຳ ນຶງເຖິງຄວາມຄິດເຫັນຂອງຄົນເຈັບແລະຄອບຄົວຂອງລາວ.
1. ການຫມູນໃຊ້ໂດຍການພະຍາບານ.
- ກວດສອບຄວາມສົມດຸນຂອງນ້ ຳ,
- ແຈກຢາຍຢາ, ຂຽນລົງໃນວາລະສານຕາມໃບສັ່ງແພດ,
- ເບິ່ງແຍງຄົນເຈັບທີ່ເຈັບປ່ວຍ ໜັກ,
- ກະກຽມຄົນເຈັບ ສຳ ລັບວິທີການຄົ້ນຄ້ວາຕ່າງໆ,
- ມາພ້ອມກັບຄົນເຈັບ ສຳ ລັບການຄົ້ນຄ້ວາ,
2.1 ການ ໝູນ ໃຊ້ພະຍາບານ
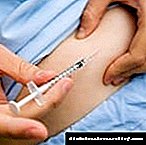
ການສັກຢາອິນຊູລິນ subcutaneous
ອຸປະກອນ: ຖົງຢາອິນຊູລິນທີ່ ກຳ ຈັດດ້ວຍເຂັມ, ເຂັມທີ່ຖິ້ມໄດ້ ໜຶ່ງ ຕຸກ, ຂວດທີ່ມີການກະກຽມອິນຊູລິນ, ຖາດທີ່ບໍ່ເປັນຫມັນ, ຖາດ ສຳ ລັບວັດສະດຸທີ່ໃຊ້, ເຕ້ຍທີ່ບໍ່ເປັນຫມັນ, 70 оເຫຼົ້າຫຼືຢາຂ້າເຊື້ອໂລກຜິວ ໜັງ ອື່ນໆ, ຜ້າຝ້າຍທີ່ບໍ່ເປັນລະບຽບ (ເຊັດ), tweezers (ໃນແຖບທີ່ມີຢາຂ້າເຊື້ອໂລກ) ໝາຍ ຄວາມວ່າ), ຕູ້ເກັບມ້ຽນທີ່ມີຢາຂ້າເຊື້ອໂລກ ສຳ ລັບຜະລິດຕະພັນສິ່ງເສດເຫຼືອ, ຖົງມື
I. ການກະກຽມ ສຳ ລັບຂັ້ນຕອນ
1. ຊີ້ແຈງຄວາມຮູ້ຂອງຄົນເຈັບກ່ຽວກັບຢາແລະການຍິນຍອມຂອງລາວຕໍ່ການສັກຢາ.
2. ອະທິບາຍຈຸດປະສົງແລະວິທີການຂອງຂັ້ນຕອນທີ່ຈະມາເຖິງ.
3. ຊີ້ແຈງການມີປະຕິກິລິຍາແພ້ຕໍ່ຢາ.
4. ລ້າງມືແລະເຊັດມືໃຫ້ແຫ້ງ.
5. ກະກຽມອຸປະກອນ.
6. ກວດກາຊື່, ວັນ ໝົດ ອາຍຸຂອງຢາ.
7. ຖອດຖາດແລະກະຕຸກອອກຈາກເຄື່ອງຫຸ້ມຫໍ່.
8. ເກັບເອົາເຂັມຂັດອິນຊູລິນທີ່ຖິ້ມໄດ້.
9. ກະກຽມຝ້າຍ 5-6 ໜ່ວຍ, ເຮັດຄວາມຊຸ່ມໃຫ້ພວກມັນດ້ວຍຢາຂ້າເຊື້ອພະຍາດໃນຜ້າ, ເຮັດໃຫ້ 2 ບານແຫ້ງ.
10. ເປີດຝາປິດໃສ່ຝາປິດຢາງຢູ່ເທິງກະປwithອງດ້ວຍການກະກຽມອິນຊູລິນທີ່ມີຝາອັດປາກມົດລູກທີ່ບໍ່ເປັນຫມັນ.
11. ດ້ວຍ ໝາກ ບານຝ້າຍທີ່ມີຢາຂ້າເຊື້ອໂລກ, ເຊັດຝາປິດແລະອະນຸຍາດໃຫ້ມັນແຫ້ງຫຼືເຊັດຝາປິດຂອງຕຸກດ້ວຍບານຝ້າຍທີ່ເປັນຫມັນແຫ້ງ (ຜ້າເຊັດໂຕ).
12. ຖິ້ມ ໝາກ ຝ້າຍທີ່ໃຊ້ແລ້ວຖິ້ມໃສ່ຖາດຖິ້ມ.
13. ເອົາຢາໃສ່ເຂັມສັກຢາໃນປະລິມານທີ່ຖືກຕ້ອງ, ປ່ຽນເຂັມ.
14. ເອົາ syringe ໃສ່ຖາດທີ່ບໍ່ເປັນຫມັນແລະຂົນສົ່ງໄປທີ່ຫ້ອງ.
15. ຊ່ວຍຜູ້ປ່ວຍໃຫ້ທ່າທີ່ສະບາຍ ສຳ ລັບການສັກຢານີ້.
II. ການປະຕິບັດຂັ້ນຕອນ
16. ໃສ່ຖົງມື.
17. ຮັກສາສະຖານທີ່ສັກຢາຕາມ ລຳ ດັບດ້ວຍຜ້າຝ້າຍ 3 ເສັ້ນ (ຜ້າເຊັດໂຕ), 2 ບ່ອນທີ່ມີຄວາມຊຸ່ມຊື່ນດ້ວຍຢາຂ້າເຊື້ອໂລກ: ກ່ອນ, ບໍລິເວນກວ້າງ, ຫຼັງຈາກນັ້ນສະຖານທີ່ສັກໂດຍກົງ, 3 ບ່ອນແຫ້ງ.
18 .. ເອົາອາກາດອອກຈາກເຂັມຂັດເຂົ້າໄປໃນ ໝໍ້, ເຮັດໃຫ້ຢາໃນປະລິມານທີ່ແພດສັ່ງໄວ້ຢ່າງເຂັ້ມງວດ, ຖອດ ໝວກ, ເອົາຜິວ ໜັງ ທີ່ບໍລິເວນສີດເຂົ້າໄປໃນຮູຂຸມຂົນ.
19. ໃສ່ເຂັມຢູ່ໃນມຸມ 45 ບໍ? ເຂົ້າໄປໃນພື້ນຖານຂອງຜິວ ໜັງ ພັບ (2/3 ຂອງຄວາມຍາວເຂັມ), ຈັບເຂັມເຂັມໂດຍໃຊ້ນິ້ວມືດັດສະນີຂອງທ່ານ.
20. ໂອນມືຊ້າຍລົງໃສ່ຕົວປໍ້າແລະ ນຳ ໃຊ້ຢາ. ບໍ່ ຈຳ ເປັນຕ້ອງປ່ຽນ syringe ຈາກມືໄປຫາມື.
3. ພາກສ່ວນປະຕິບັດ
3.1 ການສັງເກດ 1
ຄົນເຈັບ Khabarov V.I. , ອາຍຸ 26 ປີ, ກຳ ລັງໄດ້ຮັບການປິ່ນປົວຢູ່ພະແນກ endocrinology ດ້ວຍການບົ່ງມະຕິພະຍາດເບົາຫວານປະເພດ 1, ຄວາມຮຸນແຮງປານກາງ, ຄວາມເສື່ອມໂຊມ. ການກວດກາພະຍາບານເປີດເຜີຍການຮ້ອງທຸກກ່ຽວກັບຄວາມຫິວນ້ ຳ ຢູ່ເລື້ອຍໆ, ປາກແຫ້ງ, ຍ່ຽວຫລາຍເກີນໄປ, ອ່ອນເພຍ, ມີອາການຄັນຕາມຜິວ ໜັງ, ເຈັບມື, ຫລຸດກ້າມເນື້ອ, ກ້າມເນື້ອແລະມີອາການຈ່ອຍລົງໃນຂາ. ລາວເປັນໂຣກເບົາຫວານປະມານ 13 ປີ.
ຈຸດປະສົງ: ສະພາບທົ່ວໄປແມ່ນຮ້າຍແຮງ. ອຸນຫະພູມຮ່າງກາຍ 36.3 ° C, ສູງ 178 ຊມ, ນ້ ຳ ໜັກ 72 ກິໂລ. ຜິວຫນັງແລະເຍື່ອເມືອກສະອາດ, ຈາງ, ແຫ້ງ. ຜິວເນື້ອສີຂາວແກ້ມ. ກ້າມເນື້ອໃນແຂນຖືກຫົດຕົວ, ຄວາມແຂງແຮງຂອງກ້າມແມ່ນຫຼຸດລົງ. NPV 18 ຕໍ່ນາທີ. ກຳ ມະຈອນ 96 ຕໍ່ນາທີ. HELL 150/100 ມມ RT. ສິນລະປະ. ນ້ ຳ ຕານໃນເລືອດ: 11mmol / L. Urinalysis: beats. ນ້ ຳ ໜັກ 1026, ນ້ ຳ ຕານ - 0,8%, ຈຳ ນວນລາຍວັນ - 4800 ml.
ຄວາມຕ້ອງການທີ່ລົບກວນ: ເພື່ອໃຫ້ມີສຸຂະພາບແຂງແຮງ, ໂດດເດັ່ນ, ເຮັດວຽກ, ກິນ, ດື່ມ, ຕິດຕໍ່, ຫລີກລ່ຽງອັນຕະລາຍ.
ທີ່ແທ້ຈິງ: ປາກແຫ້ງ, ຫິວນ້ ຳ ຢູ່ເລື້ອຍໆ, ຍ່ຽວຫລາຍເກີນໄປ, ອ່ອນເພຍ, ມີອາການຄັນຕາມຜິວ ໜັງ, ເຈັບໃນມື, ຫລຸດກ້າມເນື້ອກ້າມເນື້ອໃນມື, ແຂນຂາແລະປວດໃນຂາ.
ຄວາມເປັນໄປໄດ້: ຄວາມສ່ຽງຕໍ່ການພັດທະນາອາການຕ່ອມນ້ ຳ ຕານໃນເລືອດ.
ເປົ້າ ໝາຍ: ຫຼຸດຜ່ອນຄວາມຫິວ.
ຕາຕະລາງ 3. ແຜນການເບິ່ງແຍງ:
ຮັບປະກັນການຍຶດ ໝັ້ນ ໃນອາຫານເລກ 9, ກຳ ຈັດອາຫານເຜັດ, ຫວານແລະເຄັມ
ເພື່ອເຮັດໃຫ້ຂະບວນການ E -book ໃນຮ່າງກາຍປົກກະຕິ, ຫຼຸດຜ່ອນນໍ້າຕານໃນເລືອດ
ປະຕິບັດການດູແລຜິວຫນັງ, ປາກ, ການດູແລ crotch
ການປ້ອງກັນໂຣກແຊກຊ້ອນ
ຮັບປະກັນການຈັດຕັ້ງປະຕິບັດໂຄງການ ບຳ ບັດການອອກ ກຳ ລັງກາຍ
ເພື່ອເຮັດໃຫ້ຂະບວນການເຜົາຜານປົກກະຕິແລະປະຕິບັດການປ້ອງກັນຂອງຮ່າງກາຍ
ໃຫ້ອາກາດສົດໂດຍອອກອາກາດໃນເວລາ 30 ນາທີ 3 ຄັ້ງຕໍ່ມື້
ເພື່ອເສີມສ້າງອາກາດດ້ວຍອົກຊີເຈນ, ປັບປຸງຂະບວນການຜຸພັງໃນຮ່າງກາຍ
ຮັບປະກັນການຕິດຕາມຄົນເຈັບ (ສະພາບທົ່ວໄປ, NPV, ຄວາມດັນເລືອດ, ກຳ ມະຈອນ, ນ້ ຳ ໜັກ ຂອງຮ່າງກາຍ)
ເພື່ອຕິດຕາມສະພາບການ
ໃຫ້ທັນເວລາແລະຖືກຕ້ອງຕາມໃບສັ່ງແພດຂອງທ່ານ ໝໍ
ສຳ ລັບການຮັກສາທີ່ມີປະສິດຕິຜົນ
ໃຫ້ການສະ ໜັບ ສະ ໜູນ ທາງຈິດໃຈແກ່ຄົນເຈັບ
ການໃຫ້ຄະແນນ: ການຂາດແຄນ.
3.2 ການສັງເກດ 2
ຄົນເຈັບ Samoylova E.K. , ອາຍຸ 56 ປີ, ໄດ້ຖືກ ນຳ ຕົວເຂົ້າຫ້ອງສຸກເສີນໄປຫາ ໜ່ວຍ ບໍລິການເບິ່ງແຍງທີ່ເຂັ້ມຂຸ້ນໂດຍການວິນິດໄສວ່າເປັນໂຣກສະ ໝອງ ເສີຍກ່ອນໄວອັນຄວນ.
ຈຸດປະສົງ: ນາງພະຍາບານໃຫ້ການຊ່ວຍເຫຼືອຄົນເຈັບດ້ວຍການຮັກສາສຸກເສີນທາງການແພດແລະປະກອບສ່ວນເຂົ້າໂຮງ ໝໍ ສຸກເສີນໃນພະແນກ.
ຄວາມຕ້ອງການທີ່ລົບກວນ: ເພື່ອໃຫ້ມີສຸຂະພາບແຂງແຮງ, ກິນ, ນອນ, ຕື່ນເຕັ້ນ, ເຮັດວຽກ, ສື່ສານ, ຫລີກລ່ຽງອັນຕະລາຍ.
ທີ່ແທ້ຈິງ: ຄວາມຢາກອາຫານເພີ່ມຂື້ນ, ການຂາດຄວາມຢາກອາຫານ, ຄວາມອ່ອນເພຍ, ຄວາມສາມາດໃນການເຮັດວຽກຫຼຸດລົງ, ການສູນເສຍນ້ ຳ ໜັກ, ຜິວ ໜັງ ທີ່ມີອາການຄັນ, ກິ່ນຂອງອາຊິດໂຕນຈາກປາກ.
ມີທ່າແຮງ: coma hyperglycemic
ບຸລິມະສິດ: ສະພາບ predkomatoznoe
ຈຸດປະສົງ: ເພື່ອເອົາຄົນເຈັບອອກຈາກສະພາບເດີມ
ຕາຕະລາງ 4. ແຜນການດູແລ:
ໂທຫາທ່ານຫມໍທັນທີ
ເພື່ອໃຫ້ການດູແລທາງການແພດທີ່ມີຄຸນນະພາບ
ຕາມການສັ່ງຂອງທ່ານ ໝໍ: ເອົາໃຈໃສ່ 50 IU ຂອງອິນຊູລິນແລະການແກ້ໄຂ isotonic ງ່າຍໆຂອງ sodium chloride 0,9%.
ເພື່ອປັບປຸງນ້ ຳ ຕານໃນເລືອດ,
ເພື່ອທົດແທນຄວາມສົມດຸນຂອງນ້ ຳ
ຕິດຕາມກວດກາ ໜ້າ ທີ່ອັນ ສຳ ຄັນຂອງຮ່າງກາຍ
ເພື່ອຕິດຕາມສະພາບການ
ເຂົ້າໂຮງ ໝໍ ໃນພະແນກ endocrinology
ສໍາລັບການດູແລທາງການແພດພິເສດ
ການປະເມີນຜົນ: ຄົນເຈັບໄດ້ອອກມາຈາກສະຖານະພາບທີ່ມີຕົວຕົນ.
ພິຈາລະນາສອງກໍລະນີ, ຂ້ອຍໄດ້ຮັບຮູ້ວ່າໃນພວກມັນມີ, ນອກເຫນືອໄປຈາກບັນຫາສະເພາະຕົ້ນຕໍຂອງຄົນເຈັບ, ດ້ານຈິດຕະສາດຂອງພະຍາດ.
ໃນກໍລະນີ ທຳ ອິດ, ຄວາມຫິວກະຫາຍກາຍເປັນບັນຫາບຸລິມະສິດ ສຳ ລັບຄົນເຈັບ. ມີການສຶກສາຄົນເຈັບກ່ຽວກັບອາຫານການກິນ, ຂ້ອຍສາມາດປະຕິບັດໄດ້ຕາມເປົ້າ ໝາຍ.
ໃນກໍລະນີທີສອງ, ຂ້າພະເຈົ້າໄດ້ສັງເກດເຫັນເຫດການສຸກເສີນທີ່ມີສະພາບເສີຍໆໃນສະພາບທີ່ບໍ່ສະ ໝໍ່າ ສະ ເໝີ. ການບັນລຸເປົ້າ ໝາຍ ດັ່ງກ່າວແມ່ນຍ້ອນການໃຫ້ການດູແລສຸກເສີນຢ່າງທັນການ.
ວຽກຂອງພະນັກງານແພດມີລັກສະນະເປັນຂອງຕົນເອງ. ຫນ້າທໍາອິດ, ມັນກ່ຽວຂ້ອງກັບຂະບວນການຂອງການພົວພັນຂອງມະນຸດ. ຈັນຍາບັນແມ່ນສ່ວນປະກອບ ສຳ ຄັນໃນອາຊີບໃນອະນາຄົດຂອງຂ້ອຍ. ຜົນຂອງການປິ່ນປົວຄົນເຈັບສ່ວນໃຫຍ່ແມ່ນຂື້ນກັບທັດສະນະຄະຕິຂອງພະຍາບານຕໍ່ຄົນເຈັບເອງ. ປະຕິບັດຂັ້ນຕອນ, ຂ້ອຍຈື່ ຄຳ ສັ່ງ Hippocratic ວ່າ "ຢ່າ ທຳ ຮ້າຍ" ແລະຂ້ອຍເຮັດທຸກຢ່າງເພື່ອເຮັດໃຫ້ມັນ ສຳ ເລັດ. ຕໍ່ ໜ້າ ຄວາມກ້າວ ໜ້າ ທາງດ້ານເຕັກໂນໂລຢີດ້ານການແພດແລະການປະກອບໂຮງ ໝໍ ແລະຄລີນິກທີ່ນັບມື້ນັບເພີ່ມຂຶ້ນດ້ວຍຜະລິດຕະພັນ ໃໝ່ ຂອງອຸປະກອນການແພດ. ບົດບາດຂອງວິທີການວິນິດໄສແລະວິທີການປິ່ນປົວແບບສະແດງຈະເພີ່ມຂື້ນ. ນີ້ ຈຳ ເປັນຕ້ອງໃຫ້ພະຍາບານສຶກສາວິທີການທາງວິຊາການທີ່ມີມາ ໃໝ່ ແລະເຂົ້າມາ ໃໝ່, ວິທີການ ໃໝ່ໆ ໃນການ ນຳ ໃຊ້, ພ້ອມທັງສັງເກດເບິ່ງຫຼັກການທີ່ບໍ່ເປັນປະໂຫຍດຂອງການເຮັດວຽກກັບຄົນເຈັບໃນໄລຍະຕ່າງໆຂອງຂະບວນການວິນິດໄສ.
ເຮັດວຽກໃສ່ເຈ້ຍຫຼັກສູດນີ້ຊ່ວຍໃຫ້ຂ້ອຍເຂົ້າໃຈເອກະສານໄດ້ດີຂື້ນແລະກາຍເປັນບາດກ້າວຕໍ່ໄປໃນການປັບປຸງທັກສະແລະຄວາມຮູ້ຂອງຂ້ອຍ.ເຖິງວ່າຈະມີຄວາມຫຍຸ້ງຍາກໃນການເຮັດວຽກແລະຂາດປະສົບການ, ຂ້ອຍພະຍາຍາມ ນຳ ເອົາຄວາມຮູ້ແລະທັກສະຂອງຂ້ອຍເຂົ້າໃນການປະຕິບັດ, ພ້ອມທັງ ນຳ ໃຊ້ຂັ້ນຕອນການພະຍາບານເມື່ອເຮັດວຽກກັບຄົນເຈັບ.
1. Makolkin V.I. , Ovcharenko S.I. , Semenkov N.N. - ພະຍາບານໃນການປິ່ນປົວດ້ວຍ - M. .: - ອົງການຂໍ້ມູນຂ່າວສານທາງການແພດ LLC, 2008. - 544 ນ.
1. Davlitsarova K.E. , Mironova S.N. - ອຸປະກອນການຈັດການ, M .: - forum infra 2007. - 480 ປ.
2. Koryagina N.Yu. , Shirokova N.V. - ອົງການຈັດຕັ້ງການດູແລພະຍາບານສະເພາະ - M .: - GEOTAR - ສື່ມວນຊົນ, ປີ 2009. - 464 ໜ້າ.
3. Lychev V. G. , Karmanov V. K. - ຄຳ ແນະ ນຳ ສຳ ລັບການອອກ ກຳ ລັງກາຍພາກປະຕິບັດກ່ຽວກັບຫົວຂໍ້ "ການພະຍາບານໃນການປິ່ນປົວດ້ວຍຫລັກສູດການດູແລຮັກສາເບື້ອງຕົ້ນ": - ອຸປະກອນການສິດສອນ M: - Forum infra, 2010. - 384 p.
4. Lychev V.G. , Karmanov V.K. - ພື້ນຖານຂອງການພະຍາບານໃນການປິ່ນປົວດ້ວຍ - Rostov n / D Phoenix 2007 - 512 p.
5. Mukhina S.A. , Tarnovskaya I.I. - ພື້ນຖານທາງທິດສະດີຂອງພະຍາບານ - 2 ed, Rev. ແລະເພີ່ມເຕີມ - ມ .: - GEOTAR - ສື່, 2010. - 368 ໜ້າ.
6. Mukhina SA, Tarnovskaya I.I. - ຄູ່ມືພາກປະຕິບັດຕໍ່ຫົວຂໍ້ "ພື້ນຖານຂອງພະຍາບານ", ສະບັບທີ 2 isp. ເພີ່ມ. ມ .- - GEOTAR - ສື່ 2009. - 512 ນ.
7. Obukhovets T.P. , Sklyarov T.A. , Chernova O.V. - ພື້ນຖານຂອງການພະຍາບານ - ed. ເພີ່ມ 13. ຍີນຄືນ. Rostov n / a Phoenix - ປີ 2009 - 552s
ຕາຕະລາງ 1. ປະຫວັດການພະຍາບານ
ເອກະສານປະເມີນການປະຖົມພະຍາບານ ສຳ ລັບບັດຄົນເຈັບເບີ 68
ຊື່ຂອງຄົນເຈັບ Khabarov V.I.
ທີ່ຢູ່ຂອງທີ່ຢູ່ອາໄສ st. Straitley,.
ໂທລະສັບ 8 499 629 45 81
ແພດ ໝໍ ທີ່ເຂົ້າຮ່ວມ O.Z. Lavrova
ການບົ່ງມະຕິໂຣກເບົາຫວານປະເພດ 1
ມາຮອດວັນທີ 03/14/2012 ເວລາ 11:00 a.m.
ຂົນສົ່ງຄົນເຈັບເອງ
ການແປພາສາທິດທາງຄລີນິກ
ວິທີການຂົນສົ່ງໄປຫາພະແນກ
ສຸດ gurney ກ່ຽວກັບປະທານກ່ຽວກັບຕີນໄດ້
ຮັດກຸມຕິດຕໍ່ຢ່າງຈະແຈ້ງ
ເສີຍໆແບບເສີຍໆ
ຕ້ອງການຫາຍໃຈ
ອັດຕາການຫາຍໃຈ 18 ຕໍ່ນາທີ.
ອັດຕາການເຕັ້ນຂອງຫົວໃຈ 96 min.
AD150 / 100 mmHg ສິນລະປະ.
ຈຳ ນວນຢາສູບ 14
ແມ່ນແມ່ນແຫ້ງດ້ວຍ sputum
ຕ້ອງການສານອາຫານແລະເຄື່ອງດື່ມທີ່ພຽງພໍ
ນ້ ຳ ໜັກ 72 ກິໂລສູງ 178cm
ກິນແລະເຄື່ອງດື່ມ
ຕົນເອງຕ້ອງການຄວາມຊ່ວຍເຫຼືອ
ຄວາມຢາກອາຫານປົກກະຕິຕໍ່າ
ເປັນໂຣກເບົາຫວານ
ຖ້າມີ, ມັນຈະຄວບຄຸມພະຍາດໄດ້ແນວໃດ?
ຢາຄຸມ ກຳ ເນີດໃນຄາບອາຫານອິນຊູລິນ
ບໍ່ມີແຂ້ວລອດ
ມີແຂ້ວປອມທີ່ເອົາອອກໄດ້ບໍ?
ແມ່ນຢູ່ເທິງລົງລຸ່ມ
ຈຳ ກັດພຽງພໍ
ໜັກ, ທ້ອງອືດ
ຄວາມສາມາດໃນການແຕ່ງຕົວ, ນຸ່ງເສື້ອຜ້າ, ເລືອກເຄື່ອງນຸ່ງ, ສຸຂະອະນາໄມສ່ວນຕົວ
Etiology, ອາການທາງຄລີນິກແລະປະເພດຂອງໂລກເບົາຫວານ. ການປິ່ນປົວແລະມາດຕະການປ້ອງກັນພະຍາດ endocrine ທີ່ມີລັກສະນະເປັນໂຣກ hyperglycemia ຊໍາເຮື້ອ. ການຫມູນໃຊ້ການປະຕິບັດໂດຍພະຍາບານໃນຂະນະທີ່ດູແລຄົນເຈັບ.
| ຫົວຂໍ້ | ຢາ |
| ເບິ່ງ | ບໍ່ມີຕົວຕົນ |
| ພາສາ | ພາສາລັດເຊຍ |
| ວັນທີເພີ່ມ | 20.03.2015 |
| ຂະ ໜາດ ເອກະສານ | 464,4 ເຄ |

ການສົ່ງວຽກທີ່ດີຂອງທ່ານໄປຫາຖານຄວາມຮູ້ແມ່ນງ່າຍດາຍ. ໃຊ້ແບບຟອມລຸ່ມນີ້
ນັກຮຽນ, ນັກສຶກສາທີ່ຈົບການສຶກສາ, ນັກວິທະຍາສາດ ໜຸ່ມ ທີ່ໃຊ້ຖານຄວາມຮູ້ໃນການສຶກສາແລະເຮັດວຽກຂອງເຂົາເຈົ້າຈະຮູ້ບຸນຄຸນຫຼາຍ.
ລົງໃສ່ http://www.allbest.ru/
ສະຖາບັນການສຶກສາແບບອັດຕະໂນມັດຂອງລັດ
ການສຶກສາວິຊາຊີບຊັ້ນມັດທະຍົມຕອນຕົ້ນໃນເຂດ Saratov
ວິທະຍາໄລການແພດພາກພື້ນ Saratov ລະດັບພາກພື້ນ
ຫົວຂໍ້: ຂະບວນການພະຍາບານໃນການປິ່ນປົວ
ຫົວຂໍ້: ການເບິ່ງແຍງພະຍາດເບົາຫວານ
Karmanova Galina Maratovna
1. ພະຍາດເບົາຫວານ
4. ອາການທາງຄິນິກ.
8. ມາດຕະການປ້ອງກັນ
9. ພະຍາບານທີ່ເປັນໂລກເບົາຫວານ
10. ການຫມູນໃຊ້ພະຍາບານ
11. ການສັງເກດເບີ 1
12. ການສັງເກດເບີ 2
ພະຍາດເບົາຫວານ mellitus (DM) ແມ່ນພະຍາດ endocrine ທີ່ມີລັກສະນະຂອງໂຣກ hyperglycemia ຊໍາເຮື້ອ, ເຊິ່ງເປັນຜົນມາຈາກການຜະລິດຫຼືການປະຕິບັດງານຂອງອິນຊູລິນບໍ່ພຽງພໍ, ເຊິ່ງກໍ່ໃຫ້ເກີດການລະເມີດຂອງການເຜົາຜານ E -book ທຸກຊະນິດ, ຕົ້ນຕໍແມ່ນຄາໂບໄຮເດຣດ, ຄວາມເສຍຫາຍຂອງຫລອດເລືອດ (ໂຣກເສັ້ນປະສາດ), ລະບົບປະສາດ (ໂຣກເສັ້ນປະສາດ), ແລະອື່ນໆ ອະໄວຍະວະແລະລະບົບ. ໃນຊ່ວງສັດຕະວັດ, ພະຍາດເບົາຫວານ (DM) ໄດ້ມີລັກສະນະການລະບາດ, ເປັນ ໜຶ່ງ ໃນສາເຫດທົ່ວໄປທີ່ສຸດຂອງຄວາມພິການແລະການຕາຍ. ມັນລວມຢູ່ໃນພະຍາດ triad ທຳ ອິດໃນໂຄງສ້າງຂອງພະຍາດຜູ້ໃຫຍ່: ມະເລັງ, ໂຣກ sclerosis, ພະຍາດເບົາຫວານ. ໃນບັນດາພະຍາດ ຊຳ ເຮື້ອຮ້າຍແຮງໃນເດັກ, ພະຍາດເບົາຫວານຍັງຢູ່ໃນອັນດັບທີສາມ, ເຮັດໃຫ້ເປັນໂຣກຫອບຫືດແລະໂຣກສະ ໝອງ ອັກເສບ.ຈຳ ນວນຜູ້ປ່ວຍໂລກເບົາຫວານແມ່ນ 120 ລ້ານຄົນ (2,5% ຂອງປະຊາກອນ). ທຸກໆ 10-15 ປີ, ຈຳ ນວນຄົນເຈັບສອງເທົ່າ. ອີງຕາມຂໍ້ມູນຂອງສະຖາບັນໂລກເບົາຫວານ (ອົດສະຕາລີ), ໃນປີ 2010 ຈະມີຄົນເຈັບ 220 ລ້ານຄົນໃນໂລກ. ຢູ່ໃນປະເທດຢູເຄຣນ, ມີຄົນເຈັບປະມານ 1 ລ້ານຄົນ, ໃນນັ້ນ 10-15% ປະສົບກັບໂລກເບົາຫວານທີ່ຕິດພະຍາດເບົາຫວານທີ່ສຸດຕໍ່ອິນຊູລິນ (ປະເພດ I). ໃນຄວາມເປັນຈິງ, ຈຳ ນວນຄົນເຈັບແມ່ນ 2-3 ເທົ່າຕົວກ່ວາຍ້ອນຮູບແບບທີ່ບໍ່ໄດ້ກວດພົບ. ໂດຍພື້ນຖານແລ້ວ, ນີ້ ໝາຍ ເຖິງພະຍາດເບົາຫວານຊະນິດ II, ຄິດເປັນ 85-90 ຂອງທຸກໆກໍລະນີຂອງໂລກເບົາຫວານ.
ຫົວຂໍ້ຂອງການສຶກສາ: ຂະບວນການພະຍາບານໃນໂລກເບົາຫວານ.
ຈຸດປະສົງຂອງການສຶກສາ: ຂະບວນການພະຍາບານໃນໂລກເບົາຫວານ.
ຈຸດປະສົງຂອງການສຶກສາ: ການສຶກສາກ່ຽວກັບຂະບວນການພະຍາບານໃນໂລກເບົາຫວານ. ຮັກສາໂລກເບົາຫວານ
ເພື່ອບັນລຸເປົ້າ ໝາຍ ດັ່ງກ່າວຕ້ອງໄດ້ສຶກສາຄົ້ນຄ້ວາ.
· Etiology ແລະປັດໃຈປະກອບສ່ວນຂອງພະຍາດເບົາຫວານ.
· Pathogenesis ແລະອາການແຊກຊ້ອນຂອງມັນ
signs ອາການທາງການແພດຂອງພະຍາດເບົາຫວານເຊິ່ງມັນເປັນປະເພນີທີ່ຈະ ຈຳ ແນກລະຫວ່າງສອງກຸ່ມຂອງອາການ: ປະຖົມແລະມັດທະຍົມ.
manip ການ ໝູນ ໃຊ້ພະຍາບານ
ເພື່ອບັນລຸຈຸດປະສົງການຄົ້ນຄວ້ານີ້, ມັນ ຈຳ ເປັນຕ້ອງມີການວິເຄາະ:
·ອະທິບາຍກົນລະຍຸດຂອງພະຍາບານໃນການປະຕິບັດຂັ້ນຕອນການພະຍາບານໃນຄົນເຈັບທີ່ເປັນໂຣກນີ້.
ສຳ ລັບການສຶກສາໂດຍໃຊ້ວິທີການຕໍ່ໄປນີ້.
analysis ການວິເຄາະທາງວິທະຍາສາດ - ທິດສະດີກ່ຽວກັບວັນນະຄະດີທາງການແພດກ່ຽວກັບໂລກເບົາຫວານ
ograph ຊີວະປະຫວັດ (ການສຶກສາເອກະສານທາງການແພດ)
ການເປີດເຜີຍລາຍລະອຽດຂອງເອກະສານໃນຫົວຂໍ້ຫຼັກສູດການເຮັດວຽກ:“ ພະຍາບານທີ່ເປັນໂລກເບົາຫວານ” ຈະຊ່ວຍຍົກສູງຄຸນນະພາບຂອງການເບິ່ງແຍງພະຍາບານ.
1. ພະຍາດເບົາຫວານ
ໂລກເບົາຫວານແມ່ນເປັນທີ່ຮູ້ຈັກໃນປະເທດເອຢິບບູຮານກັບມາໃນປີ 170 BC. ບັນດາທ່ານ ໝໍ ໄດ້ພະຍາຍາມຊອກຫາວິທີການຮັກສາ, ແຕ່ພວກເຂົາບໍ່ຮູ້ສາເຫດຂອງພະຍາດ, ແລະຜູ້ທີ່ເປັນໂລກເບົາຫວານຈະຖືກປະຫານຊີວິດ. ສິ່ງນີ້ໄດ້ ດຳ ເນີນໄປຫຼາຍສະຕະວັດ. ພຽງແຕ່ໃນທ້າຍສະຕະວັດທີ່ຜ່ານມາ, ບັນດາທ່ານ ໝໍ ໄດ້ ທຳ ການທົດລອງເພື່ອ ກຳ ຈັດຕຸ່ມເປື່ອຍໃນ ໝາ. ຫຼັງຈາກການປະຕິບັດງານ, ສັດໄດ້ພັດທະນາໂຣກເບົາຫວານ. ມັນເບິ່ງຄືວ່າສາເຫດຂອງພະຍາດເບົາຫວານໄດ້ຖືກເຂົ້າໃຈ, ແຕ່ມັນກໍ່ຍັງມີຫຼາຍປີກ່ອນ, ໃນປີ 1921, ໃນເມືອງ Toronto, ທ່ານ ໝໍ ຫນຸ່ມແລະນັກສຶກສາທາງການແພດ, ໄດ້ແຍກສານເສບຕິດພິເສດຂອງ ໝາກ ຂີ້ຫູດຂອງ ໝາ. ມັນໄດ້ຫັນອອກວ່າສານນີ້ຫຼຸດລົງທາດ ນຳ ້ຕານໃນ ໝາ ທີ່ເປັນໂລກເບົາຫວານ. ສານນີ້ເອີ້ນວ່າອິນຊູລິນ. ແລ້ວໃນເດືອນມັງກອນປີ 1922, ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານຜູ້ ທຳ ອິດເລີ່ມໄດ້ຮັບການສັກຢາອິນຊູລິນ, ແລະສິ່ງນີ້ຊ່ວຍຊີວິດລາວໄດ້. ສອງປີຫຼັງຈາກການຄົ້ນພົບອິນຊູລິນ, ທ່ານ ໝໍ ໜຸ່ມ ຄົນ ໜຶ່ງ ຈາກປະເທດ Portugal ໄດ້ຮັບການປິ່ນປົວຄົນເຈັບເປັນໂລກເບົາຫວານ, ຄິດວ່າພະຍາດເບົາຫວານບໍ່ພຽງແຕ່ເປັນພະຍາດ, ແຕ່ເປັນວິຖີຊີວິດທີ່ພິເສດ. ເພື່ອສະສົມມັນ, ຄົນເຈັບຕ້ອງການຄວາມຮູ້ທີ່ ໜັກ ແໜ້ນ ກ່ຽວກັບພະຍາດຂອງລາວ. ຫຼັງຈາກນັ້ນ, ໂຮງຮຽນແຫ່ງ ທຳ ອິດໃນໂລກ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານໄດ້ປະກົດຕົວ. ດຽວນີ້ມີໂຮງຮຽນດັ່ງກ່າວຫຼາຍແຫ່ງ. ໃນທົ່ວໂລກ, ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານແລະຍາດພີ່ນ້ອງຂອງພວກເຂົາມີໂອກາດທີ່ຈະໄດ້ຮັບຄວາມຮູ້ກ່ຽວກັບພະຍາດ, ແລະສິ່ງນີ້ຊ່ວຍໃຫ້ພວກເຂົາເປັນສະມາຊິກທີ່ເຕັມໄປດ້ວຍສັງຄົມ.
ໂຣກເບົາຫວານໂຣກເບົາຫວານເປັນໂຣກທີ່ເກີດຂື້ນຕະຫລອດຊີວິດ. ຄົນເຈັບຕ້ອງສະແດງຄວາມອົດທົນແລະລະບຽບວິໄນໃນຕົວເອງຢ່າງຕໍ່ເນື່ອງ, ແລະສິ່ງນີ້ສາມາດ ທຳ ລາຍທາງຈິດຕະສາດໄດ້. ໃນເວລາທີ່ການຮັກສາແລະເບິ່ງແຍງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ຄວາມອົດທົນ, ມະນຸດ, ການຮັກສາທີ່ດີທີ່ສຸດແມ່ນຍັງມີຄວາມ ຈຳ ເປັນ, ຖ້າບໍ່ດັ່ງນັ້ນມັນຈະເປັນໄປບໍ່ໄດ້ທີ່ຈະຊ່ວຍຄົນເຈັບເອົາຊະນະອຸປະສັກທັງ ໝົດ ໃນເສັ້ນທາງຊີວິດຂອງເຂົາເຈົ້າ. ໂຣກເບົາຫວານໂຣກໂຣກເບົາຫວານເກີດຂື້ນທັງຂາດແຄນຫລືມີການລະເມີດຕໍ່ການກະ ທຳ ຂອງອິນຊູລິນ. ໃນທັງສອງກໍລະນີ, ຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດຈະເພີ່ມຂື້ນ (hyperglycemia ພັດທະນາ), ບວກກັບຄວາມຜິດປົກກະຕິທາງເດີນອາຫານອື່ນໆ: ຕົວຢ່າງ, ມີການຂາດອິນຊູລິນໃນເລືອດ, ຄວາມເຂັ້ມຂຸ້ນຂອງອົງການ ketone ຈະເພີ່ມຂື້ນ.ໃນທຸກໆກໍລະນີ, ພະຍາດເບົາຫວານແມ່ນຖືກວິນິດໄສໂດຍຜົນຂອງການ ກຳ ນົດຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດໃນຫ້ອງທົດລອງທີ່ໄດ້ຮັບການຢັ້ງຢືນ.
ການທົດສອບຄວາມທົນທານຂອງນ້ ຳ ຕານແມ່ນບໍ່ໄດ້ຖືກ ນຳ ໃຊ້ໃນການປະຕິບັດທາງດ້ານຄລີນິກປົກກະຕິ, ແຕ່ຖືກປະຕິບັດດ້ວຍການບົ່ງມະຕິທີ່ ໜ້າ ສົງໄສໃນຜູ້ປ່ວຍ ໜຸ່ມ ຫຼືກວດສອບການບົ່ງມະຕິໃນແມ່ຍິງຖືພາ. ເພື່ອໃຫ້ໄດ້ຜົນທີ່ ໜ້າ ເຊື່ອຖື, ການທົດສອບຄວາມທົນທານຕໍ່ນ້ ຳ ຕານຄວນຈະຖືກປະຕິບັດໃນຕອນເຊົ້າໃນກະເພາະອາຫານຫວ່າງ, ຄົນເຈັບຄວນນັ່ງງຽບໆໃນໄລຍະການກວດເລືອດ, ລາວຖືກຫ້າມບໍ່ໃຫ້ສູບຢາ, ລາວຕ້ອງປະຕິບັດຕາມປົກກະຕິ, ແລະບໍ່ແມ່ນໂດຍບໍ່ຕ້ອງກິນອາຫານທີ່ມີຄາໂບໄຮເດຣດເປັນເວລາ 3 ມື້ກ່ອນການກວດ. ໃນຊ່ວງໄລຍະເວລາຂອງການເຈັບຫຼັງຈາກເຈັບເປັນແລະກັບການນອນພັກຜ່ອນຍາວນານ, ຜົນການທົດສອບອາດຈະບໍ່ຖືກຕ້ອງ. ການທົດສອບແມ່ນປະຕິບັດດັ່ງຕໍ່ໄປນີ້: ໃນກະເພາະອາຫານຫວ່າງເປົ່າພວກເຂົາວັດແທກລະດັບ glucose ໃນເລືອດ, ໃຫ້ຄົນທີ່ກວດກາ 75 g ຂອງ glucose ລະລາຍໃນ 250-300 ml ຂອງນ້ ຳ (ສຳ ລັບເດັກນ້ອຍ - 1,75 g ຕໍ່ 1 kg ນ້ ຳ ໜັກ, ແຕ່ບໍ່ເກີນ 75 g, ເພື່ອຄວາມສຸກຫຼາຍກວ່າເກົ່າ ລົດຊາດ, ທ່ານສາມາດເພີ່ມ, ຍົກຕົວຢ່າງ, ນ້ ຳ ໝາກ ນາວ ທຳ ມະຊາດ), ແລະເຮັດອີກເທື່ອ ໜຶ່ງ ຂອງການວັດແທກຂອງນ້ ຳ ຕານໃນເລືອດພາຍຫຼັງ 1 ຫຼື 2 ຊົ່ວໂມງ. ການທົດສອບຄວາມທົນທານຕໍ່ນ້ ຳ ຕານຍັງສະແດງໃຫ້ເຫັນ:
1. ໂຣກ Renos glucosuria - ການພັດທະນາຂອງ glucosuria ຕໍ່ກັບພື້ນຫລັງຂອງລະດັບ glucose ໃນລະດັບປົກກະຕິໃນເລືອດ, ສະພາບນີ້ມັກຈະມີອາການອ່ອນເພຍແລະບໍ່ຄ່ອຍຈະເກີດຈາກພະຍາດຫມາກໄຂ່ຫຼັງ. ຄວນແນະ ນຳ ໃຫ້ຄົນເຈັບອອກໃບຢັ້ງຢືນກ່ຽວກັບການມີຂອງ glucosuria renal ເພື່ອບໍ່ໃຫ້ພວກເຂົາຕ້ອງໄດ້ທົດສອບການທົດສອບຄວາມທົນທານຕໍ່ນ້ ຳ ຕານຫລັງຈາກແຕ່ລະ urinalysis ໃນສະຖາບັນການແພດອື່ນໆ,
2. ເສັ້ນໂຄ້ງ Pyramid ຂອງຄວາມເຂັ້ມຂຸ້ນຂອງ glucose - ສະພາບທີ່ລະດັບຂອງລະດັບ glucose ໃນເລືອດຢູ່ໃນກະເພາະອາຫານຫວ່າງແລະ 2 ຊົ່ວໂມງຫຼັງຈາກກິນວິທີແກ້ໄຂບັນຫາ glucose ແມ່ນເປັນເລື່ອງປົກກະຕິ, ແຕ່ວ່າລະຫວ່າງຄ່າເຫຼົ່ານີ້ hyperglycemia ພັດທະນາ, ເຊິ່ງກໍ່ໃຫ້ເກີດ glucosuria. ສະພາບການນີ້ຍັງຖືວ່າເປັນໂຣກເບົາ, ສ່ວນຫຼາຍມັນມັກຈະເກີດຂື້ນຫຼັງຈາກເປັນໂຣກກະເພາະອາຫານ, ແຕ່ຍັງສາມາດສັງເກດເຫັນໃນຄົນທີ່ມີສຸຂະພາບແຂງແຮງ. ທ່ານ ໝໍ ກຳ ນົດຄວາມ ຈຳ ເປັນໃນການຮັກສາຄວາມຜິດປົກກະຕິຂອງຄວາມທົນທານຕໍ່ນ້ ຳ ຕານໃນແຕ່ລະບຸກຄົນ. ໂດຍປົກກະຕິແລ້ວ, ຜູ້ປ່ວຍຜູ້ສູງອາຍຸບໍ່ໄດ້ຮັບການປິ່ນປົວ, ໃນຂະນະທີ່ຄົນເຈັບ ໜຸ່ມ ແມ່ນແນະ ນຳ ກ່ຽວກັບອາຫານ, ການອອກ ກຳ ລັງກາຍແລະການສູນເສຍນ້ ຳ ໜັກ. ໃນເກືອບເຄິ່ງ ໜຶ່ງ ຂອງກໍລະນີ, ຄວາມບໍ່ທົນທານຕໍ່ລະດັບນ້ ຳ ຕານເຮັດໃຫ້ເກີດໂລກເບົາຫວານເປັນເວລາ 10 ປີ, ໃນ ໜຶ່ງ ໄຕມາດມັນຍັງຄົງບໍ່ມີການເສື່ອມໂຊມ, ໃນໄຕມາດ ໜຶ່ງ ມັນຈະຫາຍໄປ. ແມ່ຍິງຖືພາທີ່ມີຄວາມທົນທານຕໍ່ນ້ ຳ ຕານອ່ອນໆໄດ້ຮັບການປິ່ນປົວຄືກັນກັບໂຣກເບົາຫວານ.
ປັດຈຸບັນການ ກຳ ນົດພັນທຸ ກຳ ກັບໂຣກເບົາຫວານແມ່ນພິຈາລະນາທີ່ພິສູດແລ້ວ. ເປັນຄັ້ງ ທຳ ອິດ, ຄວາມຄິດທີ່ສົມມຸດຕິຖານດັ່ງກ່າວໄດ້ຖືກສະແດງອອກໃນປີ 1896, ໃນຂະນະທີ່ມັນໄດ້ຮັບການຢືນຢັນໂດຍຜົນຈາກການສັງເກດທາງສະຖິຕິເທົ່ານັ້ນ. ໃນປີ 1974, J. Nerup et al., A. G. Gudworth ແລະ J. C. Woodrow, ໄດ້ຄົ້ນພົບຄວາມ ສຳ ພັນລະຫວ່າງ B-locus ຂອງ histocompatibility leukocyte antigens ແລະ type 1 mellitus ພະຍາດເບົາຫວານແລະການຂາດຂອງເຂົາເຈົ້າໃນບຸກຄົນທີ່ເປັນໂລກເບົາຫວານຊະນິດ 2. ຕໍ່ມາ, ຈຳ ນວນການປ່ຽນແປງທາງພັນທຸ ກຳ ໄດ້ຖືກ ກຳ ນົດ, ເຊິ່ງມີຫຼາຍຢູ່ໃນ ກຳ ມະພັນຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານຫຼາຍກວ່າຄົນອື່ນໆ. ດັ່ງນັ້ນ, ຍົກຕົວຢ່າງ, ການມີ B8 ແລະ B15 ໃນ genome ພ້ອມໆກັນເພີ່ມຄວາມສ່ຽງຂອງພະຍາດປະມານ 10 ເທົ່າ. ການມີເຄື່ອງ ໝາຍ Dw3 / DRw4 ມີຄວາມສ່ຽງເພີ່ມຂື້ນ 9,4 ເທື່ອ. ປະມານ 1.5% ຂອງບັນດາກໍລະນີພະຍາດເບົາຫວານແມ່ນກ່ຽວຂ້ອງກັບການກາຍພັນ A3243G ຂອງເຊື້ອໂຣກ mitochondrial MT-TL1. ເຖິງຢ່າງໃດກໍ່ຕາມ, ຄວນສັງເກດວ່າດ້ວຍພະຍາດເບົາຫວານປະເພດ 1, ການສັງເກດການເປັນມະເລັງທາງພັນທຸ ກຳ, ນັ້ນແມ່ນພະຍາດສາມາດເກີດມາຈາກກຸ່ມພັນທຸ ກຳ ທີ່ແຕກຕ່າງກັນ. ສັນຍານບົ່ງມະຕິໃນຫ້ອງທົດລອງທີ່ຊ່ວຍໃຫ້ທ່ານສາມາດ ກຳ ນົດປະເພດພະຍາດເບົາຫວານຊະນິດທີ 1 ແມ່ນການກວດພົບຂອງພູມຕ້ານທານກັບຈຸລັງ pancreatic ໃນເລືອດ. ລັກສະນະຂອງມໍລະດົກໃນປະຈຸບັນແມ່ນບໍ່ຈະແຈ້ງ, ຄວາມຫຍຸ້ງຍາກໃນການຄາດຄະເນມໍລະດົກແມ່ນກ່ຽວຂ້ອງກັບການສືບພັນທາງພັນທຸ ກຳ ຂອງໂລກເບົາຫວານ, ແລະການກໍ່ສ້າງຮູບແບບມໍລະດົກທີ່ພຽງພໍຮຽກຮ້ອງໃຫ້ມີການສຶກສາສະຖິຕິແລະພັນທຸ ກຳ ເພີ່ມເຕີມ.
ໃນ pathogenesis ຂອງພະຍາດເບົາຫວານ mellitus, ສອງເຊື່ອມຕໍ່ຕົ້ນຕໍແມ່ນແຍກຕ່າງຫາກ:
ການຜະລິດອິນຊູລິນບໍ່ພຽງພໍໂດຍຈຸລັງ endocrine ຂອງກະຕ່າຍ,
ການລະເມີດການໂຕ້ຕອບຂອງອິນຊູລິນກັບຈຸລັງຈຸລັງຂອງຮ່າງກາຍ (ການຕໍ່ຕ້ານອິນຊູລິນ) ເຊິ່ງເປັນຜົນມາຈາກການປ່ຽນແປງຂອງໂຄງສ້າງຫຼືການຫຼຸດລົງຂອງ ຈຳ ນວນຕົວຮັບສະເພາະ ສຳ ລັບອິນຊູລິນ, ການປ່ຽນແປງຂອງໂຄງສ້າງຂອງອິນຊູລິນຫຼືການລະເມີດຂອງກົນໄກໃນການ ນຳ ສົ່ງສັນຍານຈາກເຄື່ອງຮັບເຂົ້າສູ່ອະໄວຍະວະຂອງເຊນ.
ມີຄວາມສ່ຽງຕໍ່ການເປັນໂຣກເບົາຫວານ. ຖ້າພໍ່ແມ່ຄົນ ໜຶ່ງ ເຈັບປ່ວຍ, ຄວາມເປັນໄປໄດ້ຂອງການເປັນໂຣກເບົາຫວານປະເພດ 1 ແມ່ນ 10%, ແລະໂຣກເບົາຫວານປະເພດ 2 ແມ່ນ 80%.
ໂດຍບໍ່ສົນເລື່ອງເຖິງກົນໄກການພັດທະນາ, ລັກສະນະທົ່ວໄປຂອງໂລກເບົາຫວານທຸກຊະນິດແມ່ນການເພີ່ມຂື້ນຢ່າງຕໍ່ເນື່ອງຂອງລະດັບນ້ ຳ ຕານໃນເລືອດແລະການຜິດປົກກະຕິທາງເດີນອາຫານໃນເນື້ອເຍື່ອຂອງຮ່າງກາຍທີ່ບໍ່ສາມາດດູດຊຶມເຂົ້າສູ່ລະດັບ glucose ໄດ້ຫຼາຍ.
·ຄວາມບໍ່ສາມາດຂອງເນື້ອເຍື່ອໃນການ ນຳ ໃຊ້ນ້ ຳ ຕານເຮັດໃຫ້ໄຂມັນແລະໂປຣຕີນເພີ່ມຂື້ນດ້ວຍການພັດທະນາ ketoacidosis.
·ການເພີ່ມຄວາມເຂັ້ມຂົ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດເຮັດໃຫ້ຄວາມກົດດັນຂອງເລືອດ osmotic ເພີ່ມຂື້ນ, ເຊິ່ງເປັນສາເຫດເຮັດໃຫ້ເກີດການສູນເສຍນ້ ຳ ແລະ electrolytes ໃນນໍ້າຍ່ຽວ.
ການເພີ່ມຂື້ນຢ່າງຕໍ່ເນື່ອງຂອງຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດສົ່ງຜົນກະທົບທາງລົບຕໍ່ສະພາບຂອງອະໄວຍະວະຕ່າງໆແລະເນື້ອເຍື່ອຕ່າງໆ, ໃນທີ່ສຸດກໍ່ຈະເຮັດໃຫ້ເກີດການພັດທະນາຂອງພາວະແຊກຊ້ອນທີ່ຮ້າຍແຮງເຊັ່ນ: ໂຣກເບົາຫວານຂອງໂຣກເບົາຫວານ, ໂຣກ neuropathy, ophthalmopathy, ຈຸລິນຊີແລະ macroangiopathy, ປະເພດຕ່າງໆຂອງໂຣກເບົາຫວານແລະອື່ນໆ.
·ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ມີການຫຼຸດລົງຂອງພູມຕ້ານທານຂອງລະບົບພູມຕ້ານທານແລະພະຍາດຕິດຕໍ່ຮ້າຍແຮງ.
ໂລກເບົາຫວານ, ເຊັ່ນດຽວກັນກັບ, ຕົວຢ່າງ, hypertension, ແມ່ນພະຍາດທາງພັນທຸກໍາ, pathophysiologically, ໃນທາງຄລີນິກທີ່ເປັນໂຣກ heterogeneous.
4. ອາການທາງຄິນິກ
ການຮ້ອງທຸກຕົ້ນຕໍຂອງຄົນເຈັບແມ່ນ:
general ພະຍາດທົ່ວໄປແລະກ້າມເນື້ອອ່ອນເພຍ,
ination ຖ່າຍເບົາເລື້ອຍໆແລະບໍ່ມີປະໂຫຍດທັງກາງເວັນແລະກາງຄືນ,
loss ການສູນເສຍນ້ ຳ ໜັກ (ປົກກະຕິ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1),
ຄວາມຢາກອາຫານທີ່ເພີ່ມຂື້ນ (ມີການເສື່ອມໂຊມຂອງພະຍາດທີ່ຮ້າຍແຮງ, ຄວາມຢາກອາຫານແມ່ນຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ),
ຜິວຫນັງທີ່ມີອາການຄັນ (ໂດຍສະເພາະໃນບໍລິເວນອະໄວຍະວະເພດຍິງ).
ຄຳ ຮ້ອງທຸກເຫລົ່ານີ້ມັກຈະຄ່ອຍໆປາກົດຂື້ນເທື່ອລະ ໜ້ອຍ, ເຖິງຢ່າງໃດກໍ່ຕາມພະຍາດເບົາຫວານປະເພດ 1, ອາການຂອງພະຍາດສາມາດປະກົດວ່າຂ້ອນຂ້າງໄວ. ນອກຈາກນັ້ນ, ຄົນເຈັບ ນຳ ສະ ເໜີ ຄຳ ຮ້ອງທຸກ ຈຳ ນວນ ໜຶ່ງ ທີ່ເກີດຈາກຄວາມເສຍຫາຍຕໍ່ອະໄວຍະວະພາຍໃນ, ລະບົບປະສາດແລະເສັ້ນເລືອດ.
ລະບົບຜິວ ໜັງ ແລະກ້າມເນື້ອ
ໃນໄລຍະເວລາຂອງການເສື່ອມໂຊມ, ຜິວແຫ້ງ, ການຫຼຸດລົງຂອງຜີວ ໜັງ ແລະຄວາມຍືດຫຍຸ່ນຂອງມັນແມ່ນລັກສະນະ. ຄົນເຈັບມັກຈະມີແຜຕາມຜິວ ໜັງ ຕາມຜິວ ໜັງ, ເປັນໂຣກເຍື່ອຫຸ້ມສະ ໝອງ ອັກເສບ, ໂຣກ hydradenitis. ລັກສະນະຫຼາຍແມ່ນແຜຜິວ ໜັງ ທີ່ເປັນເຊື້ອເຫັດ (ໂລກຜິວ ໜັງ ອັກເສບຕີນ). ເປັນຜົນມາຈາກການ hyperlipidemia, xanthomatosis ຂອງຜິວຫນັງພັດທະນາ. Xanthomas ແມ່ນ papules ແລະ nodules ຂອງສີເຫຼືອງ, ເຕັມໄປດ້ວຍ lipids, ຕັ້ງຢູ່ໃນກົ້ນ, ຂາຕ່ໍາ, ຂໍ້ຕໍ່ຂອງຫົວເຂົ່າແລະແຂນສອກ, ແລະແຂນ.
ໃນ 0.1 - 0.3% ຂອງຄົນເຈັບ, lipoid necrobiosis ຂອງຜິວຫນັງແມ່ນສັງເກດເຫັນ. ມັນແມ່ນທ້ອງຖິ່ນສ່ວນໃຫຍ່ແມ່ນກ່ຽວກັບຂາ (ໜຶ່ງ ຫຼືທັງສອງຂ້າງ). ໃນຄັ້ງ ທຳ ອິດ, ເມັດສີນ້ ຳ ຕານແກມສີອອກແດງຫຼືສີເຫຼືອງອ່ອນໆປະກົດຂື້ນ, ຖືກລ້ອມຮອບດ້ວຍຊາຍແດນທີ່ມີເນື້ອເຍື່ອຫຸ້ມຂອງເສັ້ນກ່າງໃບຂັ້ນທີ່ເສື່ອມໂຊມ. ຫຼັງຈາກນັ້ນ, ຜິວ ໜັງ ທົ່ວບໍລິເວນດັ່ງກ່າວຄ່ອຍໆກາຍເປັນຝີ, ກາຍເປັນລຽບ, ເຫຼື້ອມດ້ວຍການອອກສຽງ (ຄືກັບ parchment). ບາງຄັ້ງພື້ນທີ່ທີ່ຖືກກະທົບກະທົບກະເທືອນ, ຫາຍດີຊ້າ, ເຮັດໃຫ້ພື້ນທີ່ມີເມັດສີ. ການປ່ຽນເລັບແມ່ນມັກຈະສັງເກດເຫັນ, ພວກມັນກາຍເປັນສີ, ເຂັ້ມ, ສີເຫຼືອງຈະປາກົດ.
ໂຣກເບົາຫວານປະເພດ 1 ແມ່ນມີລັກສະນະການສູນເສຍນ້ ຳ ໜັກ ທີ່ ສຳ ຄັນ, ກ້າມເນື້ອຫົດໂຕຮຸນແຮງ, ແລະການຫຼຸດລົງຂອງມວນກ້າມເນື້ອ.
ລະບົບຍ່ອຍອາຫານ.
ການປ່ຽນແປງຕໍ່ໄປນີ້ແມ່ນລັກສະນະທີ່ສຸດ:
ພະຍາດແຕ່ລະໄລຍະ, ພວນແລະແຂ້ວເສຍ,
ritis ໂລກກະເພາະລໍາໄສ້ຊໍາເຮື້ອ, ໂຣກ duodenitis ທີ່ມີການເຮັດວຽກຂອງກະເພາະອາຫານຫຼຸດລົງເທື່ອລະກ້າວ (ຍ້ອນການຂາດອິນຊູລິນ - ການກະຕຸ້ນຂອງໂຣກກະເພາະອາຫານ),
function ການເຮັດວຽກຂອງກະເພາະອາຫານຫຼຸດລົງ,
ການ ທຳ ງານຂອງ ລຳ ໄສ້ທີ່ບໍ່ດີ, ພະຍາດຖອກທ້ອງ, steatorrhea (ເນື່ອງຈາກການເຮັດວຽກຂອງລະບົບທາງເດີນອາກາດພາຍນອກຂອງກະເພາະອາຫານ),
hyp ໂຣກສົມມຸດຕິຖານໄຂມັນ (ໂຣກເບົາຫວານໃນໂຣກເບົາຫວານ) ຈະເລີນເຕີບໂຕໃນ 80% ຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ອາການສະແດງອອກແມ່ນລັກສະນະເປັນຕັບໃຫຍ່ແລະເຈັບເລັກນ້ອຍ.
Dyskinesia ຂອງຕ່ອມຂົມ.
ລະບົບຫຼອດເລືອດຫົວໃຈ.
DM ປະກອບສ່ວນເຂົ້າໃນການສັງເຄາະຫຼາຍເກີນໄປຂອງ lipoproteins atherogenic ແລະການພັດທະນາກ່ອນ ໜ້າ ນີ້ຂອງໂລກ atherosclerosis ແລະໂຣກຫົວໃຈ. ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກပြည်နယ်.
"ຫົວໃຈເບົາຫວານ" ແມ່ນໂຣກຕັບແຂງໃນກະເພາະອາຫານໃນຜູ້ປ່ວຍທີ່ເປັນໂຣກເບົາຫວານທີ່ມີອາຍຸຕ່ ຳ ກວ່າ 40 ປີໂດຍບໍ່ມີອາການສະແດງໂຣກເສັ້ນເລືອດໃນເສັ້ນເລືອດ. ການສະແດງອອກທາງຄລີນິກຕົ້ນຕໍຂອງໂຣກຫົວໃຈໂຣກເບົາຫວານແມ່ນ:
ລົມຫາຍໃຈສັ້ນໆໃນເວລາອອກ ກຳ ລັງກາຍ, ບາງຄັ້ງການເຕັ້ນແລະການລົບກວນໃນຫົວໃຈ,
of ຄວາມແຕກຕ່າງຂອງຈັງຫວະຫົວໃຈແລະການລົບກວນການປະຕິບັດ,
ໂຣກ Hypodynamic, ສະແດງອອກໃນການຫຼຸດລົງຂອງປະລິມານເສັ້ນເລືອດໃນເສັ້ນເລືອດຝອຍຢູ່ບໍລິເວນ ventricle ຊ້າຍ,
·ຫຼຸດຜ່ອນຄວາມອົດທົນໃນການອອກ ກຳ ລັງກາຍ.
ລະບົບຫາຍໃຈ.
ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານມັກຈະເປັນວັນນະໂລກປອດ. Microangiopathy ຂອງປອດແມ່ນລັກສະນະ, ເຊິ່ງສ້າງເງື່ອນໄຂເບື້ອງຕົ້ນຂອງໂຣກປອດອັກເສບເລື້ອຍໆ. ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານມັກຈະເປັນໂຣກປອດອັກເສບສມອງ.
ໃນໂລກເບົາຫວານ, ພະຍາດຕິດເຊື້ອແລະອັກເສບຂອງທໍ່ຍ່ຽວມັກຈະພັດທະນາ, ເຊິ່ງເກີດຂື້ນໃນຮູບແບບດັ່ງຕໍ່ໄປນີ້:
ການຕິດເຊື້ອທາງເດີນປັດສະວະ
pyelonephritis ໄຫຼຊ້າ,
ການສະ ໜັບ ສະ ໜູນ ຢ່າງໄວວາຂອງ ໝາກ ໄຂ່ຫຼັງ
ໂຣກປອດອັກເສບຮ້າຍແຮງ.
ອີງຕາມສະພາບການຂອງທາດແປ້ງທາດແປ້ງທາດແປ້ງ, ໄລຍະຕໍ່ໄປນີ້ຂອງພະຍາດເບົາຫວານແມ່ນ ຈຳ ແນກ:
ens ການຊົດເຊີຍ - ໂຣກເບົາຫວານແບບນີ້, ໃນເວລາທີ່ໂຣກ normoglycemia ແລະໂຣກ aglycosuria ບັນລຸໄດ້ພາຍໃຕ້ອິດທິພົນຂອງການປິ່ນປົວ,
Subcompensation - hyperglycemia ປານກາງ (ບໍ່ຫຼາຍກ່ວາ 13,9 mmol / l), glucosuria, ບໍ່ເກີນ 50 g ຕໍ່ມື້, ຂາດສານອາເຊຕາໂມນ,
com Decompensation - glycemia ເລືອດຫຼາຍກ່ວາ 13,9 mmol / l, ການມີຢູ່ຂອງລະດັບທີ່ແຕກຕ່າງກັນຂອງ acetonuria
5. ປະເພດຂອງໂລກເບົາຫວານ
ໂຣກເບົາຫວານປະເພດ I:
ພະຍາດເບົາຫວານປະເພດ I ພັດທະນາໃນການ ທຳ ລາຍຈຸລັງ p ຂອງເຊວທີ່ເປັນໂຣກເບົາຫວານ (ເກາະ Langerhans) ເຊິ່ງເຮັດໃຫ້ການຜະລິດອິນຊູລິນຫຼຸດລົງ. ການ ທຳ ລາຍຂອງຈຸລັງ p ແມ່ນເນື່ອງມາຈາກປະຕິກິລິຍາກ່ຽວກັບພູມຕ້ານທານທີ່ກ່ຽວຂ້ອງກັບການປະຕິບັດລວມຂອງປັດໃຈສິ່ງແວດລ້ອມແລະປັດໄຈທີ່ມີເຊື້ອສາຍພັນໃນບຸກຄົນທີ່ມີການ ກຳ ເນີດທາງພັນທຸ ກຳ. ລັກສະນະທີ່ສັບສົນດັ່ງກ່າວຂອງການພັດທະນາຂອງພະຍາດສາມາດອະທິບາຍວ່າເປັນຫຍັງໃນບັນດາພະຍາດເບົາຫວານປະເພດຄູ່ແຝດ I ພັດທະນາພຽງແຕ່ປະມານ 30% ຂອງກໍລະນີ, ແລະໂຣກເບົາຫວານຊະນິດ II ໃນເກືອບ 100% ຂອງກໍລະນີ. ມັນໄດ້ຖືກເຊື່ອວ່າການທໍາລາຍຂອງເດັກນ້ອຍຂອງ Langerhans ເລີ່ມຕົ້ນຕັ້ງແຕ່ອາຍຸຍັງນ້ອຍ, ສອງສາມປີກ່ອນການພັດທະນາຂອງການສະແດງອອກທາງຄລີນິກຂອງພະຍາດເບົາຫວານ.
ສະຖານະພາບລະບົບ HLA.
Antigens ຂອງສະລັບສັບຊ້ອນ histocompatibility ຕົ້ນຕໍ (ລະບົບ HLA) ກໍານົດຄວາມສ່ຽງຂອງບຸກຄົນຕໍ່ປະເພດຕ່າງໆຂອງຕິກິລິຍາພູມຕ້ານທານ. ໃນພະຍາດເບົາຫວານປະເພດ I, ໃນ 90% ຂອງກໍລະນີ, ກວດພົບ DR3 ແລະ / ຫຼື DR4 antigens, DR2 antigen ປ້ອງກັນການພັດທະນາຂອງໂລກເບົາຫວານ.
Autoantibodies ແລະພູມຕ້ານທານຂອງຈຸລັງ.
ໃນກໍລະນີຫຼາຍທີ່ສຸດ, ໃນເວລາທີ່ກວດພົບພະຍາດເບົາຫວານປະເພດ I, ຄົນເຈັບມີພູມຕ້ານທານກັບຈຸລັງຂອງບັນດາເກາະນ້ອຍຂອງ Langerhans, ລະດັບທີ່ຄ່ອຍໆຫຼຸດລົງ, ແລະຫຼັງຈາກສອງສາມປີພວກມັນຫາຍໄປ. ບໍ່ດົນມານີ້, ພູມຕ້ານທານກັບທາດໂປຼຕີນບາງຢ່າງກໍ່ໄດ້ຖືກຄົ້ນພົບ - glutamic acid decarboxylase (GAD, 64-kDa antigen) ແລະ tyrosine phosphatase (37 kDa, IA-2, ຍິ່ງປະສົມປະສານກັບການພັດທະນາຂອງໂລກເບົາຫວານ). ການກວດພົບຂອງພູມຕ້ານທານ> 3 ຊະນິດ (ເຖິງຈຸລັງ Llethans islet, ຕ້ານ GAD, ຕ້ານ 1A-2, ຕໍ່ອິນຊູລິນ) ໃນເມື່ອບໍ່ມີພະຍາດເບົາຫວານແມ່ນກ່ຽວຂ້ອງກັບຄວາມສ່ຽງ 88% ຂອງການພັດທະນາໃນ 10 ປີຂ້າງ ໜ້າ. ຈຸລັງການອັກເສບ (cytotoxic T-lymphocytes ແລະ macrophages) ທໍາລາຍຈຸລັງ p, ເຊິ່ງຜົນຂອງ insulin ຈະພັດທະນາໃນໄລຍະເລີ່ມຕົ້ນຂອງພະຍາດເບົາຫວານຊະນິດ I. ການກະຕຸ້ນ Lymphocyte ແມ່ນຍ້ອນການຜະລິດ macrophage ຂອງ cytokines.ການສຶກສາກ່ຽວກັບການປ້ອງກັນການພັດທະນາໂຣກເບົາຫວານປະເພດ I ໄດ້ສະແດງໃຫ້ເຫັນວ່າພູມຕ້ານທານກັບ cyclosporin ຊ່ວຍໃນການຮັກສາບາງສ່ວນຂອງ ໜ້າ ທີ່ຂອງເດັກນ້ອຍ Langerhans, ເຖິງຢ່າງໃດກໍ່ຕາມ, ມັນປະກອບດ້ວຍຜົນຂ້າງຄຽງທີ່ຫຼາກຫຼາຍແລະບໍ່ສະກັດກັ້ນການເຄື່ອນໄຫວຂອງຂະບວນການນີ້ຢ່າງສິ້ນເຊີງ. ການປ້ອງກັນໂຣກເບົາຫວານປະເພດ I ໂດຍປະເພດ nicotinamide, ເຊິ່ງສະກັດກັ້ນການເຄື່ອນໄຫວຂອງ macrophages, ຍັງບໍ່ໄດ້ຮັບການພິສູດ. ການຮັກສາບາງສ່ວນຂອງ ໜ້າ ທີ່ຂອງຈຸລັງຂອງບັນດາເກາະນ້ອຍຂອງ Langerhans ແມ່ນໄດ້ຮັບການ ອຳ ນວຍຄວາມສະດວກໂດຍການບໍລິຫານອິນຊູລິນ; ການທົດລອງທາງດ້ານຄລີນິກ ກຳ ລັງ ດຳ ເນີນການເພື່ອປະເມີນປະສິດທິຜົນຂອງການປິ່ນປົວ.
ໂຣກເບົາຫວານປະເພດ II
ມີຫຼາຍເຫດຜົນ ສຳ ລັບການພັດທະນາໂຣກເບົາຫວານຊະນິດ II, ເນື່ອງຈາກ ຄຳ ນີ້ ໝາຍ ເຖິງພະຍາດຕ່າງໆທີ່ມີລັກສະນະຫຼາກຫຼາຍຂອງຫຼັກສູດແລະການສະແດງອອກທາງຄລີນິກ. ພວກມັນມີຄວາມເປັນເອກະພາບໂດຍເຊື້ອພະຍາດທົ່ວໄປ: ການຫຼຸດລົງຂອງຄວາມລັບຂອງອິນຊູລິນ (ເນື່ອງຈາກການຜິດປົກກະຕິຂອງບັນດາ islet Langerhans ໃນການປະສົມປະສານກັບການເພີ່ມຂື້ນຂອງຄວາມຕ້ານທານຕໍ່ກັບອິນຊູລິນ, ເຊິ່ງເຮັດໃຫ້ການຫຼຸດລົງຂອງການລະລາຍຂອງ glucose ໂດຍເນື້ອເຍື່ອສ່ວນປະກອບ). ໃນ 98% ຂອງກໍລະນີ, ສາເຫດຂອງການພັດທະນາໂຣກເບົາຫວານປະເພດ II ບໍ່ສາມາດ ກຳ ນົດໄດ້ - ໃນກໍລະນີນີ້, ພວກເຂົາເວົ້າເຖິງໂຣກເບົາຫວານ "idiopathic". ໂຣກໃດທີ່ເກີດຂື້ນ (ການຫລຸດລົງຂອງຄວາມລັບຂອງ insulin ຫຼືຄວາມຕ້ານທານຕໍ່ອິນຊູລິນ) ແມ່ນປະຖົມ, ບໍ່ຮູ້, ບາງທີພະຍາດທີ່ເກີດຈາກໂຣກນີ້ແຕກຕ່າງກັນໃນຄົນເຈັບທີ່ແຕກຕ່າງກັນ. ການຕໍ່ຕ້ານອິນຊູລິນທົ່ວໄປສ່ວນໃຫຍ່ແມ່ນຍ້ອນໂລກອ້ວນ, ສາເຫດທີ່ຫາຍາກທີ່ສຸດຂອງການຕໍ່ຕ້ານອິນຊູລິນ. ໃນບາງກໍລະນີ, ຜູ້ປ່ວຍທີ່ມີອາຍຸຫຼາຍກວ່າ 25 ປີ (ໂດຍສະເພາະໃນເວລາທີ່ບໍ່ມີໂລກອ້ວນ) ບໍ່ພັດທະນາໂຣກເບົາຫວານປະເພດ II, ແຕ່ໂຣກເບົາຫວານຂອງໂຣກເບົາຫວານຂອງຜູ້ໃຫຍ່ LADA (ໂຣກເບົາຫວານຂອງໂຣກເບົາຫວານໃນໄວ ໜຸ່ມ), ເຊິ່ງກາຍເປັນສານອິນຊູລິນ, ແລະມີພູມຕ້ານທານສະເພາະ. ໂຣກເບົາຫວານຊະນິດ II ມີຄວາມຄືບ ໜ້າ ຊ້າໆ: ຄວາມລັບຂອງ insulin ຫຼຸດລົງເທື່ອລະກ້າວໃນຫລາຍທົດສະວັດ, ຄ່ອຍໆພາໃຫ້ມີການເພີ່ມຂື້ນຂອງ glycemia, ເຊິ່ງມັນຍາກທີ່ສຸດທີ່ຈະເຮັດໃຫ້ເປັນປົກກະຕິ.
ໃນໂລກອ້ວນ, ຄວາມຕ້ານທານຂອງ insulin ເກີດຂື້ນ, ອາດຈະເປັນຍ້ອນການສະກັດກັ້ນການສະແດງອອກຂອງຕົວຮັບ insulin ຍ້ອນ hyperinsulinemia. ໂລກອ້ວນເພີ່ມຄວາມສ່ຽງໃນການພັດທະນາໂຣກເບົາຫວານປະເພດ II, ໂດຍສະເພາະກັບຊະນິດທີ່ແຈກຢາຍເນື້ອເຍື່ອ adipose (ໂລກອ້ວນ, ໂຣກອ້ວນ, ຫມາກໂປມ, ໂລກອ້ວນ, ອັດຕາສ່ວນແອວກັບອັດຕາສ່ວນຂອງຄວາມຫຍຸ້ງຍາກ> 0.9) ແລະໃນລະດັບທີ່ ໜ້ອຍ ກັບການແບ່ງປັນເນື້ອເຍື່ອ adipose ( ໂລກອ້ວນ "ໂດຍປະເພດຂອງ pear", ອັດຕາສ່ວນຂອງຮອບແອວກັບຂະ ໜາດ ຂອງ hips ແມ່ນ 4 kg.
ເມື່ອບໍ່ດົນມານີ້ມັນໄດ້ສະແດງໃຫ້ເຫັນວ່ານໍ້າ ໜັກ ໃນການເກີດຕໍ່າແມ່ນມາພ້ອມກັບການພັດທະນາໃນຜູ້ໃຫຍ່ຂອງພູມຕ້ານທານອິນຊູລິນ, ໂຣກເບົາຫວານປະເພດ II, ແລະໂຣກຫົວໃຈ. ນ້ ຳ ໜັກ ຂອງຮ່າງກາຍຕ່ ຳ ໃນເວລາເກີດແລະຍິ່ງມີຫຼາຍຂື້ນກວ່າມາດຕະຖານໃນອາຍຸ 1 ປີ, ຄວາມສ່ຽງສູງກ່ວາເກົ່າ. ໃນການພັດທະນາໂຣກເບົາຫວານຊະນິດ II, ປັດໄຈທາງພັນທຸ ກຳ ມີບົດບາດ ສຳ ຄັນຫຼາຍ, ເຊິ່ງສະແດງອອກໂດຍຄວາມຖີ່ສູງຂອງການພັດທະນາພ້ອມກັນຂອງຄູ່ແຝດທີ່ຄ້າຍຄືກັນ, ຄວາມຖີ່ສູງຂອງກໍລະນີຄອບຄົວຂອງພະຍາດ, ແລະຄວາມເປັນໂຣກສູງໃນບາງຊາດ. ນັກຄົ້ນຄວ້າ ກຳ ລັງຄົ້ນພົບຂໍ້ບົກຜ່ອງທາງພັນທຸ ກຳ ທີ່ບໍ່ເຄີຍມີມາກ່ອນເຊິ່ງກໍ່ໃຫ້ເກີດການພັດທະນາຂອງໂຣກເບົາຫວານປະເພດ II ເຊິ່ງບາງສ່ວນໄດ້ຖືກອະທິບາຍໄວ້ຂ້າງລຸ່ມນີ້.
ໂຣກໂຣກເບົາຫວານປະເພດ II ໃນເດັກນ້ອຍໄດ້ຖືກອະທິບາຍໄວ້ໃນບາງຊົນຊາດນ້ອຍໆແລະໃນໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂລກໂຣກໂລກໃຕ້ດີທີ່ສຸດ ( ໃນປະຈຸບັນ, ໃນບັນດາປະເທດອຸດສາຫະ ກຳ, ອັດຕາການເປັນໂລກເບົາຫວານປະເພດ II ໄດ້ເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍ: ໃນສະຫະລັດ, ມັນກວມເອົາ 8-45% ຂອງກໍລະນີເບົາຫວານທັງ ໝົດ ໃນເດັກແລະໄວ ໜຸ່ມ, ແລະຍັງສືບຕໍ່ເພີ່ມຂື້ນ. ສ່ວນຫຼາຍແລ້ວ, ໄວລຸ້ນໄວລຸ້ນອາຍຸ 12-14 ປີລົ້ມປ່ວຍ, ສ່ວນໃຫຍ່ແມ່ນເດັກຍິງ, ຕາມກົດລະບຽບ, ຕ້ານກັບຄວາມເປັນມາຂອງໂລກອ້ວນ, ກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍຕໍ່າແລະການມີໂຣກເບົາຫວານຊະນິດ II ໃນປະຫວັດຄອບຄົວ.ໃນຜູ້ປ່ວຍທີ່ບໍ່ເປັນໂລກອ້ວນໃນໄວ ໜຸ່ມ, ພະຍາດເບົາຫວານຂອງປະເພດ LADA, ເຊິ່ງຕ້ອງໄດ້ຮັບການປິ່ນປົວດ້ວຍອິນຊູລິນ, ສ່ວນໃຫຍ່ແມ່ນຖືກຍົກເວັ້ນ. ນອກຈາກນັ້ນ, ເກືອບ 25% ຂອງກໍລະນີຂອງໂຣກເບົາຫວານຊະນິດ II ໃນເວລາຍັງ ໜຸ່ມ ແມ່ນເກີດມາຈາກຄວາມຜິດປົກກະຕິທາງພັນທຸ ກຳ ໃນຂອບຂອງ MODY ຫຼືໂຣກທີ່ຫາຍາກອື່ນໆ. ໂລກເບົາຫວານຍັງສາມາດເກີດຈາກການຕໍ່ຕ້ານອິນຊູລິນ. ດ້ວຍບາງຮູບແບບທີ່ຫາຍາກຂອງການຕໍ່ຕ້ານອິນຊູລິນ, ການບໍລິຫານອິນຊູລິນຫຼາຍຮ້ອຍຫຼືຫຼາຍພັນ ໜ່ວຍ ແມ່ນບໍ່ມີປະສິດຕິຜົນ. ເງື່ອນໄຂດັ່ງກ່າວແມ່ນມັກຈະປະກອບດ້ວຍ lipodystrophy, hyperlipidemia, acanthosis nigricans. ຄວາມຕ້ານທານຂອງ insulin ຊະນິດ A ແມ່ນຍ້ອນຄວາມບົກຜ່ອງທາງພັນທຸ ກຳ ໃນຕົວຮັບອິນຊູລິນຫຼືກົນໄກການສົ່ງຕໍ່ພາຍຫຼັງທີ່ໄດ້ຮັບ. ຄວາມຕ້ານທານຂອງ insulin ຊະນິດ B ແມ່ນເກີດມາຈາກການພັດທະນາຂອງ autoantibodies ກັບ receptors insulin, ແລະມັກຈະຖືກລວມເຂົ້າກັບພະຍາດ autoimmune ອື່ນໆ, ຕົວຢ່າງເຊັ່ນໂຣກ lupus erythematosus ທີ່ເປັນລະບົບ (ໂດຍສະເພາະໃນແມ່ຍິງ ດຳ). ຕົວເລືອກເບົາຫວານເຫຼົ່ານີ້ແມ່ນຍາກທີ່ຈະປິ່ນປົວ.
ພະຍາດນີ້ແມ່ນກຸ່ມທີ່ເປັນສັດສ່ວນໃຫຍ່ຂອງພະຍາດ autosomal ທີ່ເກີດຈາກຄວາມຜິດປົກກະຕິທາງພັນທຸ ກຳ ເຊິ່ງເຮັດໃຫ້ເກີດຄວາມເສື່ອມໂຊມໃນ ໜ້າ ທີ່ຄວາມລັບຂອງຈຸລັງມະເຮັງ ນຳ ້. ໂຣກເບົາຫວານ MODY ເກີດຂື້ນໃນປະມານ 5% ຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ. ມັນແຕກຕ່າງກັນໃນການເລີ່ມຕົ້ນຕັ້ງແຕ່ອາຍຸຍັງນ້ອຍ. ຄົນເຈັບຕ້ອງການຢາອິນຊູລິນ, ແຕ່ບໍ່ຄືກັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1, ມີຄວາມຕ້ອງການອິນຊູລິນຕໍ່າ, ສາມາດບັນລຸການຊົດເຊີຍຢ່າງ ສຳ ເລັດຜົນ. ຕົວຊີ້ວັດຂອງ C-peptide ແມ່ນປົກກະຕິ, ບໍ່ມີ ketoacidosis. ພະຍາດນີ້ສາມາດສະແດງໄດ້ວ່າເປັນພະຍາດເບົາຫວານ "ລະດັບກາງ" ປະເພດ: ມັນມີລັກສະນະຂອງພະຍາດເບົາຫວານປະເພດ 1 ແລະປະເພດ 2.
ຫຼັກການຕົ້ນຕໍຂອງການປິ່ນປົວໂຣກເບົາຫວານແມ່ນ:
2) ກິດຈະ ກຳ ສ່ວນຕົວ,
3) ຢາຫລຸດ ນຳ ້ຕານ:
ຂ) ເມັດນ້ ຳ ຕານ, ຫຼຸດຜ່ອນຢາ,
4) ການສຶກສາຂອງຄົນເຈັບໃນ“ ໂຮງຮຽນໂລກເບົາຫວານ”.
ອາຫານການກິນ ອາຫານແມ່ນພື້ນຖານທີ່ການປິ່ນປົວແບບສະລັບສັບຊ້ອນຕະຫຼອດຊີວິດຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານແມ່ນອີງໃສ່. ວິທີການກ່ຽວກັບອາຫານ ສຳ ລັບໂຣກເບົາຫວານປະເພດ 1 ແລະໂຣກເບົາຫວານປະເພດ 2 ແມ່ນແຕກຕ່າງກັນໂດຍພື້ນຖານ. ໃນ DM 2, ມັນແມ່ນການຮັກສາອາຫານ, ຈຸດປະສົງຕົ້ນຕໍແມ່ນເພື່ອເຮັດໃຫ້ນ້ ຳ ໜັກ ໃນຮ່າງກາຍເປັນປົກກະຕິ, ເຊິ່ງແມ່ນຫຼັກການພື້ນຖານຂອງການປິ່ນປົວ ສຳ ລັບ DM 2. ໃນ DM 1, ຄຳ ຖາມຖືກປະກົດຂື້ນແຕກຕ່າງກັນ: ອາຫານໃນກໍລະນີນີ້ແມ່ນຂໍ້ ຈຳ ກັດທີ່ຖືກບັງຄັບໃຫ້ພົວພັນກັບຄວາມບໍ່ສາມາດໃນການທົດລອງການລະງັບຄວາມກົດຂອງອິນຊູລິນ. . ດັ່ງນັ້ນ, ນີ້ບໍ່ແມ່ນການຮັກສາອາຫານ, ຄືກັບກໍລະນີເບົາຫວານຊະນິດທີ 2, ໃນວິທີການກິນແລະວິຖີຊີວິດ, ເຊິ່ງຊ່ວຍຮັກສາການຊົດເຊີຍທີ່ດີທີ່ສຸດຕໍ່ໂລກເບົາຫວານ. ໂດຍຫລັກການແລ້ວ, ອາຫານຂອງຄົນເຈັບກ່ຽວກັບການປິ່ນປົວດ້ວຍ insulin ແບບເຂັ້ມຂຸ້ນປະກົດວ່າໄດ້ຮັບການເປີດເສລີຢ່າງສົມບູນ, i.e. ລາວກິນຄືກັບຄົນທີ່ມີສຸຂະພາບແຂງແຮງ (ສິ່ງທີ່ລາວຕ້ອງການ, ເມື່ອລາວຕ້ອງການ, ລາວຕ້ອງການເທົ່າໃດ). ຄວາມແຕກຕ່າງພຽງແຕ່ວ່າລາວສັກຢາດ້ວຍອິນຊູລິນ, ເປັນເຈົ້າຂອງການເລືອກປະລິມານທີ່ສູງ. ເຊັ່ນດຽວກັນກັບຄວາມ ເໝາະ ສົມອັນໃດກໍ່ຕາມ, ການເປີດເສລີດ້ານອາຫານການກິນຢ່າງສົມບູນແມ່ນເປັນໄປບໍ່ໄດ້ແລະຄົນເຈັບຖືກບັງຄັບໃຫ້ປະຕິບັດຕາມຂໍ້ ຈຳ ກັດທີ່ແນ່ນອນ. ອັດຕາສ່ວນຂອງໂປຣຕີນ, ໄຂມັນແລະທາດແປ້ງທີ່ແນະ ນຳ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ => 50%:
ຂະບວນການພະຍາບານ: ໂດຍເນື້ອແທ້ແລ້ວ, ຄວາມ ໝາຍ
ໃນການຮັກສາໂຣກເບົາຫວານ, ນາງພະຍາບານໄດ້ຖືກມອບ ໝາຍ ໃຫ້ຜູ້ປ່ວຍຕິດຕາມສະພາບສຸຂະພາບ, ຄຸນນະພາບຂອງ ຄຳ ແນະ ນຳ ຂອງທ່ານ ໝໍ. ຄົນເຈັບແຕ່ລະຄົນຖືວ່າເປັນບຸກຄົນທີ່ແຍກຕ່າງຫາກ, ເຊິ່ງວິທີການຂອງບຸກຄົນທີ່ຖືກ ນຳ ໃຊ້ແລະການຊ່ວຍເຫຼືອສ່ວນບຸກຄົນແມ່ນໄດ້ຖືກສະ ໜອງ ໃຫ້. ນີ້ແມ່ນບົດບາດຂອງພະຍາບານໃນໂລກເບົາຫວານ.
ຂັ້ນຕອນຂອງຂະບວນການພະຍາບານ
ການດູແລພະຍາບານ ສຳ ລັບໂຣກເບົາຫວານປະເພດ 1 ແລະຊະນິດທີ 2 ແມ່ນມີຫຼາຍໄລຍະ. ເຫຼົ່ານີ້ລວມມີ:
- ການກວດກາຂອງຄົນເຈັບ
- ການບົ່ງມະຕິ
- ການວາງແຜນການດູແລ
- ການປະຕິບັດແຜນການດູແລ
- ການປະເມີນຜົນກະທົບຂອງການເບິ່ງແຍງຄົນເຈັບ.
ໃນຂັ້ນຕອນການດູແລພະຍາບານຮ່ວມກັບຄົນເຈັບ, ນາງພະຍາບານປະກອບບັນຊີລາຍຊື່ຂອງມາດຕະການເພື່ອປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ຂອງທ່ານ ໝໍ ທັງ ໝົດ.ເພື່ອໃຫ້ການປິ່ນປົວມີຜົນດີ, ໃນໄລຍະ ທຳ ອິດຂອງຂະບວນການພະຍາບານ, ນາງພະຍາບານພົບຂໍ້ມູນທີ່ ສຳ ຄັນທັງ ໝົດ ກ່ຽວກັບສຸຂະພາບຂອງຄົນເຈັບ, ຄວາມຕ້ອງການການຮັກສາ, ແລະຄວາມສາມາດຂອງຄົນເຈັບໃນການເບິ່ງແຍງຕົນເອງ.
ບັນຫາການພະຍາບານເບົາຫວານ
ການເບິ່ງແຍງພະຍາບານປະກອບມີຫຼາຍ ໜ້າ ວຽກແນໃສ່ການປັບຕົວຂອງຄົນເຈັບໃຫ້ວ່ອງໄວ. ໃນນັ້ນມີ:
- ສະ ໜອງ ມາດຕະການທີ່ຄົບຊຸດເພື່ອ ກຳ ຈັດບັນຫາສຸຂະພາບໃນປະຈຸບັນ,
- ການ ກຳ ຈັດສະພາບລົບ, ຄວາມກົດດັນ,
- ການປ້ອງກັນອາການແຊກຊ້ອນ.
ບົນພື້ນຖານການກວດສຸຂະພາບ, ເປົ້າ ໝາຍ ແລະຈຸດປະສົງ, ພ້ອມທັງ ຄຳ ຮ້ອງທຸກຈາກຄົນເຈັບ, ຍາດພີ່ນ້ອງຂອງລາວ, ແຜນທີ່ລະອຽດກ່ຽວກັບຂະບວນການພະຍາບານໄດ້ຖືກລວບລວມ.
ຄົນເຈັບຮຽນຮູ້ກົດລະບຽບຂອງການຄວບຄຸມຕົນເອງກ່ຽວກັບນ້ ຳ ຕານໃນເລືອດແລະປັດສະວະ. ນາງພະຍາບານສອນການບໍລິຫານອິນຊູລິນ, ຊ່ວຍປັບປະລິມານ
ບົດບາດຂອງແພດໃນການປ້ອງກັນພະຍາດເບົາຫວານແມ່ນຢູ່ໃນການປ້ອງກັນພະຍາດທີ່ເກີດຂື້ນຈາກໂລກເບົາຫວານ, ການປ້ອງກັນການປ່ຽນແປງຂອງສະຖານະພາບສຸຂະພາບໃນໄລຍະການຕິດເຊື້ອທາງເດີນຫາຍໃຈສ້ວຍ, ການປ່ຽນແປງລະດູການຂອງປີແລະອື່ນໆ. ການອະທິບາຍໃຫ້ຄົນເຈັບສາເຫດທີ່ພາໃຫ້ເກີດພາວະສຸກເສີນໃນໂລກເບົາຫວານ, ແພດ ໝໍ ກໍ່ ຈຳ ເປັນຕ້ອງໄດ້ອະທິບາຍວິທີປ້ອງກັນການເສື່ອມໂຊມແລະມີມາດຕະການຫຍັງແດ່ໃນການພັດທະນາຂອງມັນ.
ໃນຂັ້ນຕອນການປິ່ນປົວ, ແຜນທີ່ຂອງຂະບວນການພະຍາບານຮັກສາໂລກເບົາຫວານແມ່ນຖືກລວບລວມ. ມັນປະກອບມີ:
- ການກວດກາຄົນເຈັບເພື່ອ ກຳ ນົດລັກສະນະແນ່ນອນຂອງພະຍາດ. ປະຫວັດທາງການແພດຂອງແຕ່ລະຄົນຖືກລວບລວມ, ເຊິ່ງການວິເຄາະ, ການສັງເກດແລະການສະຫລຸບທັງ ໝົດ ແມ່ນຍ້ອນເຫດຜົນດ້ານສຸຂະພາບ.
- ການວິນິດໄສບັນຫາທີ່ຈະແຈ້ງ, ເຊັ່ນດຽວກັນກັບບັນຫາທີ່ສົງໃສວ່າອາດຈະເກີດຂື້ນຍ້ອນການເປັນໂຣກເບົາຫວານ. ຄົນເຈັບໄດ້ຖືກເຕືອນກ່ຽວກັບການສະແດງອອກຂອງອາການທີ່ເປັນອັນຕະລາຍທີ່ເປັນໄພຂົ່ມຂູ່ຕໍ່ສຸຂະພາບແລະຊີວິດ. ໂລກພະຍາດຕ່າງໆທີ່ເຮັດໃຫ້ການປິ່ນປົວເບົາຫວານສ້າງຄວາມສັບສົນຂຶ້ນ. ມາດຕະການປ້ອງກັນແລະທາງຈິດໃຈແມ່ນຖືກປະຕິບັດກັບຄົນເຈັບ, ຍາດພີ່ນ້ອງ.
- ການສ້າງລະບົບຂໍ້ມູນທີ່ເກັບ ກຳ ກ່ຽວກັບຄົນເຈັບ, ບົນພື້ນຖານທີ່ພະຍາບານ ກຳ ນົດເປົ້າ ໝາຍ ແລະຈຸດປະສົງເພື່ອຊ່ວຍຄົນເຈັບ. ທຸກໆກິດຈະ ກຳ ແມ່ນຖືກໃສ່ເຂົ້າໃນບັດຂອງຄົນເຈັບ. ຂື້ນກັບຂະບວນການພະຍາບານ. ມີບັນຫາຫຍັງແດ່ທີ່ໄດ້ຖືກ ກຳ ນົດແລະແກ້ໄຂ.
ຄຸນລັກສະນະຂອງການ ນຳ ໃຊ້ອິນຊູລິນ
ໜຶ່ງ ໃນ ໜ້າ ວຽກທີ່ ສຳ ຄັນຂອງພະຍາບານແມ່ນການບໍລິຫານການກະກຽມອິນຊູລິນຢ່າງຖືກຕ້ອງ, ພ້ອມທັງສອນຄົນເຈັບໃຫ້ປະຕິບັດຂັ້ນຕອນຕາມຄວາມເປັນເອກະລາດຕາມປະລິມານທີ່ແພດວາງອອກ. ພະຍາບານແລະຄົນເຈັບ ຈຳ ເປັນຕ້ອງໄດ້ປະຕິບັດມາດຕະການດັ່ງຕໍ່ໄປນີ້:
- ສັງເກດຢ່າງແນ່ນອນປະລິມານແລະເວລາຂອງການບໍລິຫານຢາທີ່ແພດສັ່ງ.
- ໃຫ້ແນ່ໃຈວ່າໄດ້ອ່ານ ຄຳ ແນະ ນຳ ສຳ ລັບຢາ.
- ຮັບປະກັນວ່າຄົນເຈັບກິນອາຫານພາຍໃນ 30 ນາທີຫຼັງຈາກການບໍລິຫານຢາ.
- ສັ່ນລະບົບອິນຊູລິນກ່ອນການບໍລິຫານ.
- ໃນບາງກໍລະນີ, ຢາຕ້ອງໄດ້ຖືກ ນຳ ໃຊ້ພ້ອມໆກັນ, ແຕ່ວ່າມັນບໍ່ໄດ້ຖືກແນະ ນຳ ໃຫ້ປົນໃສ່ກັນໃນ ໜຶ່ງ ຫຼອດເນື່ອງຈາກຄວາມສ່ຽງຕໍ່ການຍັບຍັ້ງອິນຊູລິນງ່າຍດາຍ.
- ປະຕິບັດຕາມກົດລະບຽບຂອງການເປັນຫມັນ, ແລະທ່ານບໍ່ສາມາດນວດບ່ອນສັກຢາ.
ການດູແລພະຍາບານ ສຳ ລັບເດັກນ້ອຍທີ່ເປັນໂລກເບົາຫວານແມ່ນຕ້ອງມີຄວາມຮັບຜິດຊອບຫຼາຍຂຶ້ນ. ນີ້ແມ່ນກ່ຽວຂ້ອງກັບຄວາມສ່ຽງສູງຂອງອາການແຊກຊ້ອນ, ການພັດທະນາຂອງປະຕິກິລິຍາແພ້, lipodystrophy, lipohypertrophy, ເຊັ່ນດຽວກັນກັບການລະລາຍໃນເລືອດ. ເດັກນ້ອຍອາດຈະມີອາການເຫື່ອອອກ, ຫິວໂຫຍ, ວິນຫົວແລະອາການອື່ນໆ. ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະສອນເດັກນ້ອຍໃຫ້ລາຍງານກ່ຽວກັບຄວາມຜິດປົກກະຕິດ້ານສຸຂະພາບແລະບັນຫາສຸຂະພາບຢ່າງທັນການ.
ການດູແລພະຍາດເບົາຫວານໃນການດູແລພະຍາບານ
ການພະຍາບານເລີ່ມຕົ້ນໃນທັນທີໂດຍການນັດ ໝາຍ ການປິ່ນປົວ. ນາງພະຍາບານຕ້ອງໄດ້ສ້າງຕັ້ງ:
- ການບໍລິຫານຢາອິນຊູລິນຄັ້ງສຸດທ້າຍ, ບໍ່ວ່າຈະເປັນການປິ່ນປົວທີ່ໄດ້ຖືກປະຕິບັດມາກ່ອນ, ຢາຫຍັງກໍ່ຕາມ, ປະລິມານຢາຂອງພວກມັນ.
- ຈຸດປະສົງຂອງຄາບອາຫານ.
- ການຮຽນຮູ້ການໃຊ້ແມັດ.
- ການກວດສອບວິທີການໃນການບໍລິຫານອິນຊູລິນ, ການປັບຕົວ.
- ການເຕືອນໄພຂອງອາການແຊກຊ້ອນ.
ໃນເວລາທີ່ປິ່ນປົວເດັກນ້ອຍ, ພະນັກງານ ບຳ ນານ, ການປຶກສາຫາລືກັບຍາດພີ່ນ້ອງຫລືພໍ່ແມ່ແມ່ນ ຈຳ ເປັນ.
ນອກຈາກນັ້ນ, ຄຸນລັກສະນະຕ່າງໆຂອງການເບິ່ງແຍງດູແລຜູ້ປ່ວຍພະຍາດເບົາຫວານປະກອບມີມາດຕະການດັ່ງຕໍ່ໄປນີ້:
- ການກວດກາທົ່ວໄປ. ເອົາໃຈໃສ່ກັບການປ່ຽນແປງໃນສະພາບຂອງຄົນເຈັບ, ເຕືອນທ່ານ ໝໍ ກ່ຽວກັບເລື່ອງນີ້.
- ການກວດສອບຜິວ ໜັງ, ເຍື່ອເມືອກ.
- ການວັດແທກອຸນຫະພູມຮ່າງກາຍ, ການຫາຍໃຈ, ອັດຕາການເຕັ້ນຂອງ ກຳ ມະຈອນ, ການກວດກ່ອນການແພດ.
ໃນຕອນທ້າຍຂອງການກວດ, ພະຍາບານລວບລວມປະຫວັດພະຍາບານຂອງພະຍາດ, ບ່ອນທີ່ບັນຫາສຸຂະພາບຖືກບັນທຶກໃນການພົວພັນກັບການເລີ່ມຕົ້ນຂອງໂລກເບົາຫວານ. ນອກຈາກນັ້ນ, ຂໍ້ມູນກ່ຽວກັບຮູບລັກສະນະຂອງໂຣກ neurosis, ພະຍາດທາງເດີນທາງອື່ນໆ, ຄວາມເປັນໄປໄດ້ຂອງການບໍລິການຕົນເອງ, ແລະອື່ນໆ. ບັນຫາທີ່ອາດຈະເກີດຂື້ນໃນອະນາຄົດແມ່ນຖືກສ້າງຕັ້ງຂື້ນໂດຍບໍ່ລົ້ມເຫລວ.
ເຮັດໃຫ້ມີການຂາດຄວາມຮູ້ກ່ຽວກັບພະຍາດ
ມັນມີຄວາມ ສຳ ຄັນຫຼາຍທີ່ຈະສອນຄົນເຈັບດ້ວຍເຕັກນິກການຄວບຄຸມຕົນເອງທີ່ຖືກກວດພົບ ໃໝ່. ພະຍາບານມີພັນທະໃນການອະທິບາຍສາເຫດຂອງໂລກເບົາຫວານ, ຊີ້ບອກເຖິງຄວາມຜິດປົກກະຕິທີ່ອາດຈະເກີດຂື້ນຍ້ອນພະຍາດ, ກຳ ນົດລັກສະນະຂອງການເບິ່ງແຍງ, ສຸຂະອະນາໄມ. ຊັກຊວນຄົນເຈັບໃຫ້ປະຕິບັດຕາມຂໍ້ ກຳ ນົດທັງ ໝົດ ທີ່ທ່ານ ໝໍ ສັ່ງ.
ທັກສະ ທຳ ອິດທີ່ຜູ້ເປັນໂລກເບົາຫວານຮຽນຮູ້ແມ່ນການຄວບຄຸມນ້ ຳ ຕານໃນເລືອດແລະປັດສະວະ, ແລະວິທີການບໍລິຫານອິນຊູລິນ. ນອກ ເໜືອ ຈາກຄວາມສາມາດໃນການບໍລິຫານຢາ, ຄົນເຈັບຕ້ອງ:
- ເຂົ້າໃຈຜົນກະທົບຂອງ insulin
- ເພື່ອຮູ້ກ່ຽວກັບອາການແຊກຊ້ອນທີ່ອາດຈະເກີດຂື້ນ
- ຮູ້ສະຖານທີ່ຂອງການບໍລິຫານອິນຊູລິນຢູ່ໃນຮ່າງກາຍ,
- ສາມາດປັບຂະ ໜາດ ຂອງຕົວເອງໄດ້.
ການພະຍາບານເບິ່ງແຍງເດັກນ້ອຍທີ່ເປັນໂລກເບົາຫວານປະກອບມີການສົນທະນາບໍ່ພຽງແຕ່ກັບເດັກເທົ່ານັ້ນ, ແຕ່ຍັງມີພໍ່ແມ່, ສອນພວກເຂົາໃຫ້ມີທັກສະໃນການຄວບຄຸມຕົນເອງ, ແລະຄວາມສາມາດໃນການຊ່ວຍເຫຼືອຢ່າງໄວວາ. ນາງພະຍາບານລາຍງານຕໍ່ທ່ານ ໝໍ ຢ່າງເປັນປົກກະຕິກ່ຽວກັບມາດຕະການ, ການປ່ຽນແປງຂອງສະພາບຄົນເຈັບ.