ເປັນຫຍັງພວກເຮົາຕ້ອງການທົດສອບໂປຼແກຼມ glycemic?
 ຂໍ້ມູນກ່ຽວກັບ glycemic ແມ່ນການສຶກສາທີ່ມີຂໍ້ມູນຫຼາຍທີ່ສຸດເພື່ອ ກຳ ນົດທາດນ້ ຳ ຕານໃນເລືອດທີ່ແທ້ຈິງ, ເຊິ່ງເອີ້ນວ່າ glycemia. ຈື່ໄດ້ວ່າຕັ້ງແຕ່ນ້ ຳ ຕານເປັນແຫລ່ງພະລັງງານທີ່ ສຳ ຄັນ, glycemia (i. e. ລະດັບ glucose ) ໄດ້ຮັບການສະ ໜັບ ສະ ໜູນ ພາຍໃນຂອບເຂດ ຈຳ ກັດ.
ຂໍ້ມູນກ່ຽວກັບ glycemic ແມ່ນການສຶກສາທີ່ມີຂໍ້ມູນຫຼາຍທີ່ສຸດເພື່ອ ກຳ ນົດທາດນ້ ຳ ຕານໃນເລືອດທີ່ແທ້ຈິງ, ເຊິ່ງເອີ້ນວ່າ glycemia. ຈື່ໄດ້ວ່າຕັ້ງແຕ່ນ້ ຳ ຕານເປັນແຫລ່ງພະລັງງານທີ່ ສຳ ຄັນ, glycemia (i. e. ລະດັບ glucose ) ໄດ້ຮັບການສະ ໜັບ ສະ ໜູນ ພາຍໃນຂອບເຂດ ຈຳ ກັດ.
ຕົວຢ່າງສະ ໝອງ ສາມາດເຮັດວຽກໄດ້ຢ່າງຖືກຕ້ອງພຽງແຕ່ມີລະດັບ glycemia ທີ່ ໝັ້ນ ຄົງເທົ່ານັ້ນ. ຖ້າລະດັບນ້ ຳ ຕານຫຼຸດລົງຕໍ່າກວ່າ 3 mmol / L ຫລືສູງກວ່າ 30 mmol / L, ສິ່ງ ທຳ ອິດທີ່ເກີດຂື້ນກໍ່ຄືຄົນເຮົາຈະ ໝົດ ສະຕິແລະອາດຈະຕົກຕະລຶງ.
ສໍາລັບສ່ວນໃຫຍ່, ກ່ອນທີ່ຈະເລີ່ມຕົ້ນຂອງບັນຫາ, ພວກເຮົາບໍ່ສົນໃຈກັບຕົວຊີ້ວັດ glycemic. ແນ່ນອນ, ໃນການກວດປະ ຈຳ ປີ, ນັກ ບຳ ບັດຂໍການບໍລິຈາກເລືອດເພື່ອການວິເຄາະທົ່ວໄປ, ໃນນັ້ນມີຄໍ ລຳ ວ່າ“ ລະດັບນ້ ຳ ຕານ”. ຖ້າທຸກຢ່າງຢູ່ໃນຂອບເຂດປົກກະຕິ, ນັກ ບຳ ບັດຈະຫົວລາວແລະນັ້ນແມ່ນທັງ ໝົດ. ແຕ່ຖ້າຫາກວ່າລະດັບຢູ່ນອກມາດຕະຖານ, ຄວາມວິຕົກກັງວົນກໍ່ເລີ່ມຕົ້ນ.
ການຄວບຄຸມ Glycemic
ແຕ່ສ່ວນຫຼາຍແລ້ວພວກເຂົາຂຽນທິດທາງ ສຳ ລັບການສຶກສາພິເສດ: ການທົດສອບຄວາມທົນທານຕໍ່ນ້ ຳ ຕານ (ຍັງເອີ້ນວ່າການທົດສອບຄວາມທົນທານຕໍ່ນ້ ຳ ຕານ) ຫຼືການ ກຳ ນົດກ່ຽວກັບໂປຼແກຼມ glycemic. ຖ້າສະຖານະການທີ່ມີການທົດສອບຄັ້ງ ທຳ ອິດແມ່ນຈະແຈ້ງຫຼືບໍ່ຈະແຈ້ງ, ຫຼັງຈາກນັ້ນກັບການທົດສອບຄັ້ງທີສອງບໍ່ແມ່ນທຸກຢ່າງຈະແຈ້ງ.
ຖ້າທ່ານຖືກຮ້ອງຂໍໃຫ້ເຮັດການທົດສອບຄວາມທົນທານຕໍ່ນ້ ຳ ຕານ, ຫຼັງຈາກນັ້ນກະກຽມ ສຳ ລັບການເກັບຕົວຢ່າງເລືອດຕອນເຊົ້າພ້ອມທັງຈະໄປວິເຄາະທົ່ວໄປ. ການກະກຽມນີ້ແມ່ນພຽງພໍ. ກະລຸນາຮັບຊາບວ່າການທົດສອບນີ້ແມ່ນ ສຳ ຄັນເວລາ. ນັ້ນແມ່ນ, ມັນເປັນໄປບໍ່ໄດ້ທີ່ຈະພາດໄລຍະເວລາຂອງການເກັບຕົວຢ່າງເລືອດຕິດຕໍ່ກັນ 4 ຄັ້ງ. ຖ້າບໍ່ດັ່ງນັ້ນ, ກາຟຈະບໍ່ສະທ້ອນຂໍ້ມູນທີ່ຖືກຕ້ອງ.
ດັ່ງນັ້ນ, ໃນໄລຍະຫ່າງຈາກ 8 ຫາ 9 ໃນຕອນເຊົ້າທ່ານຈະຜ່ານຕົວຢ່າງເລືອດ ທຳ ອິດ. ຫຼັງຈາກນັ້ນທ່ານຕ້ອງດື່ມນ້ ຳ 1 ຈອກໃນນັ້ນ 75 gr. ນ້ ຳ ຕານ. ສຳ ລັບເດັກນ້ອຍ, ນ້ ຳ ໄດ້ຖືກກະກຽມໂດຍອີງໃສ່ມາດຕະຖານຂອງ 1.75 g ຕໍ່ກິໂລຂອງນ້ ຳ ໜັກ. ຫລັງຈາກນັ້ນ, ຕົວຢ່າງສາມຢ່າງຖືກປະຕິບັດທຸກໆເຄິ່ງຊົ່ວໂມງ. ເວລາຂອງການເກັບຕົວຢ່າງຈະຖືກຊີ້ບອກໂດຍພະຍາບານຂັ້ນຕອນ. ເບິ່ງຢ່າງລະມັດລະວັງ.
ໃນປັດຈຸບັນກ່ຽວກັບທາງເລືອກທີສອງ, ເຊິ່ງບໍ່ໄດ້ຖືກເອີ້ນວ່າໂປຼແກຼມ glycemic. ໂດຍເນື້ອແທ້ແລ້ວຂອງວິທີການແມ່ນງ່າຍດາຍກວ່າການທົດສອບຄວາມທົນທານຂອງນ້ ຳ ຕານ, ຢ່າງ ໜ້ອຍ ຈຳ ນວນຕົວຢ່າງຂອງເລືອດທີ່ເອົາມາ - ມີພຽງແຕ່ສອງຂອງພວກມັນ. ການທົດສອບຄັ້ງ ທຳ ອິດແມ່ນປະຕິບັດ, ຄືກັບຕົວເລືອກ ທຳ ອິດ - ໃນກະເພາະອາຫານຫວ່າງເປົ່າ. ເວລາແມ່ນມາຈາກ 8 ຫາ 9, ແຕ່ມັກໃນເວລາແປດຫລືນັ້ນ.
ທັນທີຫຼັງຈາກກິນຕົວຢ່າງ, ຄົນເຈັບຄວນກິນເຂົ້າເຊົ້າຕາມປົກກະຕິ. ບໍ່ວ່າຈະຢູ່ເຮືອນ, ຫຼືອາຫານທີ່ເອົາມາ ນຳ ທ່ານ. ອາຫານແມ່ນ ທຳ ມະດາເພື່ອທີ່ຈະບໍ່ບິດເບືອນຮູບ. ມັນສະແດງໃຫ້ເຫັນວ່າອາຫານເຊົ້າເກີດຂື້ນໃນເວລາປະມານ 8.30, ແລະຫຼັງຈາກ ໜຶ່ງ ຊົ່ວໂມງເຄິ່ງ - ໃນເວລາ 10.00 ການເກັບຕົວຢ່າງຂອງເລືອດຄັ້ງທີສອງ.
ຂໍ້ມູນ glycemic ແມ່ນຫຍັງ
 ໃນຄວາມເປັນຈິງ, ເຖິງແມ່ນວ່າຕົວຢ່າງການທົດສອບຄວາມທົນທານຕໍ່ນ້ ຳ ຕານສີ່ຢ່າງກໍ່ບໍ່ໄດ້ໃຫ້ພາບທີ່ຖືກຕ້ອງຂອງລະດັບ glucose. ນີ້ແມ່ນຂໍ້ມູນສັ້ນໆທີ່ບໍ່ໄດ້ກວມເອົາໄລຍະເວລາທີ່ອີ່ມຕົວທີ່ສຸດຂອງມື້. ແລະຄົນທີ່ມີບັນຫາກັບການບົ່ງມະຕິໂຣກເບົາຫວານຕ້ອງການຂໍ້ມູນທີ່ຖືກຕ້ອງກວ່າ.
ໃນຄວາມເປັນຈິງ, ເຖິງແມ່ນວ່າຕົວຢ່າງການທົດສອບຄວາມທົນທານຕໍ່ນ້ ຳ ຕານສີ່ຢ່າງກໍ່ບໍ່ໄດ້ໃຫ້ພາບທີ່ຖືກຕ້ອງຂອງລະດັບ glucose. ນີ້ແມ່ນຂໍ້ມູນສັ້ນໆທີ່ບໍ່ໄດ້ກວມເອົາໄລຍະເວລາທີ່ອີ່ມຕົວທີ່ສຸດຂອງມື້. ແລະຄົນທີ່ມີບັນຫາກັບການບົ່ງມະຕິໂຣກເບົາຫວານຕ້ອງການຂໍ້ມູນທີ່ຖືກຕ້ອງກວ່າ.
ນີ້ແມ່ນບ່ອນທີ່ຂໍ້ມູນກ່ຽວກັບ glycemic, ເຊິ່ງມີຈຸດປະສົງໃນການຕິດຕາມລະດັບນ້ ຳ ຕານໃນເລືອດທຸກໆວັນ. ໃນມື້ ທຳ ມະດາ, ໃນໄລຍະຈັງຫວະປົກກະຕິຂອງຊີວິດທີ່ມີເວລາໂຫຼດໃນຊ່ວງເວລາທີ່ແຕກຕ່າງກັນກັບອາຫານ ທຳ ມະດາ, ສາມາດຕິດຕາມການປ່ຽນແປງຈຸດປະສົງໃນ glycemia.
ຂັ້ນຕອນນີ້ແມ່ນມີຄວາມ ສຳ ຄັນໂດຍສະເພາະໃນການຮັກສາໂຣກເບົາຫວານ, ຍ້ອນວ່າມັນຊ່ວຍໃຫ້ທ່ານສາມາດຄວບຄຸມລະບຽບການປິ່ນປົວທີ່ໃຊ້.
ເງື່ອນໄຂຕ່າງໆໄດ້ຖືກສ້າງຂື້ນເພື່ອໃຫ້ໂອກາດແກ່ແພດທີ່ເຂົ້າຮ່ວມເພື່ອຕິດຕາມກວດກາປະສິດທິຜົນຂອງມາດຕະການທີ່ໄດ້ປະຕິບັດແລະແກ້ໄຂໃຫ້ທັນເວລາກ່ຽວກັບປະລິມານແລະຄວາມຖີ່ຂອງການບໍລິຫານອິນຊູລິນຖ້າການເລືອກຮັກສາຮໍໂມນທົດແທນ.
ນອກຈາກນີ້, ທ່ານຫມໍສາມາດທົດແທນຢາທີ່ມີນໍ້າຕານ, ເຮັດການແກ້ໄຂອາຫານ.ມາດຕະການດັ່ງກ່າວຈະປ້ອງກັນຄວາມຄືບ ໜ້າ ຂອງພະຍາດແລະປົກປ້ອງຄົນເຈັບຈາກການພັດທະນາຂອງພາວະແຊກຊ້ອນສ້ວຍແຫຼມແລະຊໍາເຮື້ອ.
ກົດລະບຽບການກວດເລືອດ
ສ່ວນຫຼາຍແລ້ວ, ຜູ້ປ່ວຍທີ່ເປັນໂຣກ endocrinologist ພະຍາດເບົາຫວານໄດ້ຖືກກະຕຸ້ນໃຫ້ມີ glucometer ແຕ່ລະຄົນ ສຳ ລັບການ ນຳ ໃຊ້ສ່ວນຕົວ, ເຊິ່ງມັນ ເໝາະ ສົມ ສຳ ລັບການຕິດຕາມປະ ຈຳ ວັນ.
ການປະກົດຕົວຂອງ glucometer ຈະຊ່ວຍໃຫ້ຄົນເຈັບ:
- ປ່ຽນປະລິມານຢາອິນຊູລິນກັບຂໍ້ຜິດພາດໃນໂພຊະນາການ,
- ຕິດຕາມສະພາບທີ່ເປັນໂລກເບົາຫວານໃນເວລາທີ່ເປັນໄພຂົ່ມຂູ່ຕໍ່ຊີວິດ,
- ປ້ອງກັນບໍ່ໃຫ້ເກີດການເພີ່ມຂຶ້ນໃນ glucose, ໂດຍສະເພາະແມ່ນຜົນກະທົບທາງລົບຕໍ່ເຮືອຂະຫນາດນ້ອຍ,
- ຮູ້ສຶກວ່າບໍ່ເສຍຄ່າຫຼາຍໃນການກະ ທຳ ຂອງທ່ານ.
ມັນຄວນຈະຖືກລະມັດລະວັງວ່າບາງຄັ້ງສາຍຕາບິດເບືອນຕົວຊີ້ວັດທີ່ແທ້ຈິງຂອງ glycemia. ໂອກາດທີ່ຈະໄດ້ຮັບຜົນຈາກການວັດແທກທີ່ ໜ້າ ເຊື່ອຖືໄດ້ສູງກວ່າຖ້າທ່ານໄດ້ຮັບການແນະ ນຳ ຈາກບົດບັນທຶກດັ່ງຕໍ່ໄປນີ້:
- ມັນເປັນສິ່ງ ຈຳ ເປັນທີ່ຈະຕ້ອງຈັດລະບຽບພື້ນທີ່ທີ່ການເກັບຕົວຢ່າງເລືອດໂດຍບໍ່ໃຊ້ສານທີ່ມີທາດເຫຼົ້າ. ທາງເລືອກທີ່ດີທີ່ສຸດແມ່ນໃຊ້ວິທີແກ້ໄຂສະບູ,
- ຢ່າບີບເອົາເລືອດທີ່ຫຼຸດລົງ, ກະແສຂອງມັນຄວນຈະບໍ່ເສຍຄ່າ,
- ການສະ ໜອງ ເລືອດໃຫ້ກັບຝາມືຂອງນິ້ວມືທີ່ຫ່າງໄກຈະເພີ່ມຂື້ນຖ້າທ່ານນວດພວກມັນກ່ອນທີ່ຈະເລີ່ມຕົ້ນຂັ້ນຕອນ. ຜົນກະທົບດຽວກັນສາມາດບັນລຸໄດ້ໂດຍການຫຼຸດລົງຂອງຂໍ້ມື. ຫຼືເພື່ອບັນລຸການຂະຫຍາຍເສັ້ນເລືອດໂດຍການປະຕິບັດຄວາມຮ້ອນ: ເຮັດໃຫ້ຝາມືອົບອຸ່ນຢູ່ເທິງຫມໍ້ໄຟ, ໃຊ້ນໍ້າອຸ່ນຫຼືແຫລ່ງຄວາມຮ້ອນອື່ນ
- ເພື່ອຍົກເວັ້ນການ ນຳ ໃຊ້ຜະລິດຕະພັນເຄື່ອງ ສຳ ອາງໃນບໍລິເວນຜິວ ໜັງ ທີ່ກ່ຽວຂ້ອງກັບການ ໝູນ ໃຊ້,
- ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະໃຊ້ອຸປະກອນວັດແທກດຽວກັນໃນການກໍານົດຕົວຊີ້ວັດ glycemia, ໂດຍບໍ່ຕ້ອງປ່ຽນມັນໃນລະຫວ່າງມື້ກັບເຄື່ອງອື່ນ.
ການຊື້ glucometer ສຳ ລັບການ ນຳ ໃຊ້ສ່ວນຕົວຍົກສູງສອງ ຄຳ ຖາມທີ່ມີຈຸດປະສົງ:
- ສິ່ງທີ່ຈະເປັນຄ່າໃຊ້ຈ່າຍຂອງແຕ່ລະການວິເຄາະ
- ຂ້ອຍຈະສາມາດເອົາເລືອດໄດ້.
ລາຄາສະເລ່ຍຂອງແຖບທົດສອບ (ການວິເຄາະ ໜຶ່ງ ຄັ້ງ) ສຳ ລັບ ໜຽວ ແມ່ນ 20 ຮູເບີນ. ເນື່ອງຈາກໂປຼແກຼມ glycemic ກ່ຽວຂ້ອງກັບການວັດແທກ 10 ຄັ້ງຕໍ່ມື້, ຄ່າໃຊ້ຈ່າຍທັງ ໝົດ ຂອງມັນຈະປະມານ 200 ຮູເບີນ. ປະເມີນຄ່າໃຊ້ຈ່າຍໃນຫ້ອງແລັບຫຼືໂທລະສັບຢູ່ເຮືອນແລະຕັດສິນໃຈວ່າຈະດີທີ່ສຸດ ສຳ ລັບທ່ານ.
ແນ່ນອນການເກັບຕົວຢ່າງເລືອດຈາກນິ້ວມືຂອງຕົນເອງ, ສະແດງເຖິງຄວາມຫຍຸ້ງຍາກທາງຈິດໃຈທີ່ແນ່ນອນໃນໄລຍະ ທຳ ອິດ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ເມື່ອເວລາຜ່ານໄປ, ນິໄສຈະເກີດຂື້ນແລະສິ່ງກີດຂວາງນີ້ຈະຫາຍໄປ. ໃນກໍລະນີໃດກໍ່ຕາມ, ປະຊາຊົນຫຼາຍລ້ານຄົນໃນທົ່ວໂລກໃຊ້ສາຍຕາ.
ລະບົບການຕິດຕາມກວດກາ
- ການສຶກສາຄັ້ງ ທຳ ອິດແມ່ນ ດຳ ເນີນໃນທັນທີຫຼັງຈາກຕື່ນເຊົ້າຂື້ນໃນທ້ອງເປົ່າ,
- ຄັ້ງທີສອງແມ່ນກ່ອນອາຫານເຊົ້າ,
- ຄັ້ງທີສາມ - ຫຼັງຈາກອາຫານເຊົ້າ, ຫຼັງຈາກ ໜຶ່ງ ຊົ່ວໂມງເຄິ່ງ,
- ເລືອດຄັ້ງທີສີ່ແລະຫ້າແມ່ນກິນກ່ອນຄ່ ຳ ແລະ 1.5 ຊົ່ວໂມງຫລັງຈາກນັ້ນ, ຕາມ ລຳ ດັບ,
- ຄັ້ງທີ VI ແລະຄັ້ງທີ VII - ກ່ອນແລະຫຼັງ 1.5 ຊົ່ວໂມງຫຼັງຈາກຄ່ ຳ,
- ມາດຕະການທີ່ແປດຕ້ອງເຮັດກ່ອນທີ່ທ່ານຈະເຂົ້ານອນ,
- ເດືອນເກົ້າ - ເວລາ 00.00,
- ຄັ້ງທີສິບໃນການໃຊ້ແມັດຈະແມ່ນເວລາ 3:30 ໃນຕອນເຊົ້າ.
ການຖອດລະຫັດຂໍ້ມູນທີ່ໄດ້ຮັບ
 ອົງການອະນາໄມໂລກໄດ້ວາງມາດຕະຖານ ສຳ ລັບລະດັບນ້ ຳ ຕານໃນທັງເລືອດແລະເສັ້ນເລືອດຫົວແຂງ ສຳ ລັບຄົນທີ່ມີສຸຂະພາບແຂງແຮງ. ການຮູ້ຄ່ານິຍົມເຫຼົ່ານີ້ຈະຊ່ວຍໃຫ້ຕີຄວາມ ໝາຍ ຂໍ້ມູນທີ່ໄດ້ຮັບໃນລະຫວ່າງການສຶກສາໂປຼແກຼມ glycemic.
ອົງການອະນາໄມໂລກໄດ້ວາງມາດຕະຖານ ສຳ ລັບລະດັບນ້ ຳ ຕານໃນທັງເລືອດແລະເສັ້ນເລືອດຫົວແຂງ ສຳ ລັບຄົນທີ່ມີສຸຂະພາບແຂງແຮງ. ການຮູ້ຄ່ານິຍົມເຫຼົ່ານີ້ຈະຊ່ວຍໃຫ້ຕີຄວາມ ໝາຍ ຂໍ້ມູນທີ່ໄດ້ຮັບໃນລະຫວ່າງການສຶກສາໂປຼແກຼມ glycemic.
ຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ capillary ຄວນຈະຕໍ່າກວ່າ 5,6 mmol / L, ແລະຕ່ ຳ ກວ່າ 7,8 mmol / L 2 ຊົ່ວໂມງຫຼັງອາຫານ. ໃນ plasma venous, glycemia ໄວທີ່ອະນຸຍາດແມ່ນສູງເຖິງ 6.1 mmol / L, ແລະຫຼັງຈາກການໂຫຼດອາຫານ - ສູງເຖິງ 7,8 mmol / L. ຕົວເລກດັ່ງກ່າວແມ່ນກ່ຽວຂ້ອງກັບທັງຜູ້ໃຫຍ່ແລະເດັກນ້ອຍ.
ຖ້າເປັນໄປໄດ້ໂດຍບັງເອີນ, ຢ່າງ ໜ້ອຍ ໜຶ່ງ ຄັ້ງເພື່ອບັນທຶກຂໍ້ມູນທີ່ເກີນ 11,1 mmol / L, ແລະຍັງເປີດເຜີຍປະລິມານ glucose ເກີນ 6.1 mmol / L ໃນກະເພາະອາຫານຫວ່າງເປົ່າ, ແລະຫຼາຍກວ່າ 11.1 mmol / L ຫຼັງຈາກກິນ, ຫຼັງຈາກນັ້ນກໍ່ມີທັງ ໝົດ ພື້ນຖານໃນການສ້າງຕັ້ງການບົ່ງມະຕິພະຍາດເບົາຫວານ.
ການປິ່ນປົວທີ່ຖືກຄັດເລືອກຢ່າງຖືກຕ້ອງຊ່ວຍໃນການຄວບຄຸມການເຜົາຜານ metabolism ໃນລະດັບ glucose ຢ່າງເຕັມສ່ວນ.
ຕົວຊີ້ວັດຂອງການຊົດເຊີຍຂອງຂະບວນການທາງ pathological:
- ມີປະເພດທີ 2, ພະຍາດດັ່ງກ່າວຖືວ່າໄດ້ຮັບການຊົດເຊີຍຖ້າກິນ glycemia ໜ້ອຍ ກວ່າ 6.1 mmol / L, ແລະໃນຊ່ວງກາງເວັນຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານຈະບໍ່ເກີນ 8,25 mmol / L. ນ້ ຳ ຕານໃນນ້ ຳ ຍ່ຽວບໍ່ພົບ.
- ຖ້າພວກເຮົາພິຈາລະນາໂຣກເບົາຫວານປະເພດ 1, ຫຼັງຈາກນັ້ນ, ມູນຄ່າສູງເຖິງ 10 mmol / l ໃນສະພາບທີ່ອຶດຫິວແມ່ນອະນຸຍາດ, glucosuria ເຖິງ 25 g / ມື້ກໍ່ຖືວ່າເປັນໄປໄດ້.
ສຳ ລັບແມ່ຍິງຖືພາ, ຕົວຊີ້ວັດແມ່ນແຕກຕ່າງກັນເລັກນ້ອຍ: ທາດນ້ ຳ ຕານຖືວ່າບໍ່ເກີນ 7.0 mmol / l ໃນສະພາບທີ່ອຶດຫິວແລະບໍ່ເກີນ 8,5 mmol / l, ສອງຊົ່ວໂມງຫຼັງກິນເຂົ້າ. ຖ້າບໍ່ດັ່ງນັ້ນ, ພວກເຂົາເວົ້າກ່ຽວກັບການພັດທະນາຂອງໂລກເບົາຫວານໃນທ່າທາງ.
ສຳ ລັບຜູ້ທີ່ເປັນໂລກເບົາຫວານທີ່ຕົກຢູ່ໃນສະພາບຊຸດໂຊມຫຼືການຍ່ອຍສະຫລາຍ, ຄ່າທີ່ອ້າງອີງແມ່ນໃຫ້ໂດຍແພດທີ່ເຂົ້າຮ່ວມ. ພວກເຂົາປົກກະຕິເກີນມາດຕະຖານທີ່ ກຳ ນົດໄວ້. ແລະນີ້ແມ່ນຍ້ອນຫຼາຍເຫດຜົນ, ເຊິ່ງລວມທັງສະຫວັດດີພາບຂອງຄົນເຈັບ, ຄວາມອ່ອນໄຫວຂອງລາວຕໍ່ສະພາບຂອງໂລກເບົາຫວານແລະໂລກຕ່ ຳ ໃນເລືອດ, ແລະໄລຍະເວລາຂອງພະຍາດ.
ຂໍ້ມູນ Glycemic ສັ້ນ
ການຕິດຕາມທີ່ສັ້ນກວ່າສາມາດຖືກນໍາໃຊ້ສໍາລັບການປ່ຽນແປງທີ່ສົງໃສໃນ glycemia. ຖ້າຄວາມສົງໃສໄດ້ຖືກຢືນຢັນ, ຫຼັງຈາກນັ້ນກໍ່ມີຄວາມຕ້ອງການແກ້ໄຂແຜນການປິ່ນປົວ, ແລະ ສຳ ລັບສິ່ງນີ້ທ່ານຈະຕ້ອງມີໂປຼແກຼມ glycemic ເຕັມຮູບແບບ, ເຊິ່ງຫຼັງຈາກຕິດຕາມກວດກາສັ້ນໆສາມາດສະແດງອອກໃນສອງສາມມື້.
ວິທີການທີ່ຈະໃຊ້ເຕັກນິກການສັງເກດການນີ້, ມັກໃຊ້ແບບເຕັມຮູບແບບຫລືສັ້ນກ່ວາເກົ່າ, ນັກຊ່ຽວຊານດ້ານ endocrinologist ຕັດສິນໃຈ. ໃນ  ທາງເລືອກຂອງລາວແມ່ນໄດ້ຮັບອິດທິພົນຈາກການວິເຄາະລາຍລະອຽດຂອງພະຍາດ: ການ ກຳ ນົດປະເພດຂອງໂລກເບົາຫວານ, ວິທີການທີ່ຈະບັນລຸລະດັບ glucose ປົກກະຕິ, ລະດັບຂອງການຊົດເຊີຍຂອງຂະບວນການທາງ pathological.
ທາງເລືອກຂອງລາວແມ່ນໄດ້ຮັບອິດທິພົນຈາກການວິເຄາະລາຍລະອຽດຂອງພະຍາດ: ການ ກຳ ນົດປະເພດຂອງໂລກເບົາຫວານ, ວິທີການທີ່ຈະບັນລຸລະດັບ glucose ປົກກະຕິ, ລະດັບຂອງການຊົດເຊີຍຂອງຂະບວນການທາງ pathological.
- ມັນໄດ້ຖືກແນະນໍາໃຫ້ຜູ້ປ່ວຍທີ່ເປັນໂຣກເບົາຫວານປະເພດ 1 ທີ່ຖືກບັງຄັບໃຫ້ຮັບການປິ່ນປົວດ້ວຍການທົດແທນການປ່ຽນອິນຊູລິນແກ້ໄຂບັນຫາ glycemic ປະຈໍາວັນ, ປະຕິບັດຕາມຄໍາແນະນໍາຂອງຜູ້ຊ່ຽວຊານ, ຫຼືຖືກນໍາພາໂດຍຄວາມຮູ້ສຶກພາຍໃນຂອງສະພາບຂອງພວກເຂົາ.
- ຄົນທີ່ເປັນໂຣກເບົາຫວານຊະນິດທີ 2, ການຊົດເຊີຍເຊິ່ງບັນລຸໄດ້ໂດຍການໃຊ້ອິນຊູລິນເລື້ອຍໆ, ຄວນ ດຳ ເນີນການປ່ຽນແປງການສຶກສາທີ່ສັ້ນກວ່າ ໜຶ່ງ ຄັ້ງຕໍ່ອາທິດແລະເຮັດ ສຳ ເລັດ 1 ຄັ້ງຕໍ່ເດືອນ. ແລະຍັງວັດແທກຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານ 1-2 ຄັ້ງຕໍ່ມື້ຕໍ່ມື້.
- ຖ້າເປັນໂລກເບົາຫວານຂອງຊະນິດທີສອງ, ການເຮັດໃຫ້ນ້ ຳ ຕານເປັນປົກກະຕິສາມາດບັນລຸໄດ້ດ້ວຍຕົວແທນທາດນ້ ຳ ຕານໃນເລືອດ, ຫຼັງຈາກນັ້ນການຕິດຕາມສາມາດ ດຳ ເນີນການໄດ້ 1 ຄັ້ງຕໍ່ອາທິດໃນຮູບແບບສັ້ນ.
- ຖ້າໂຣກເບົາຫວານສາມາດຄວບຄຸມໄດ້ພຽງແຕ່ໂດຍອາຫານແລະອາຫານ, ຫຼັງຈາກນັ້ນ, ຮຸ່ນທີ່ບີບອັດ ໜຶ່ງ ຄັ້ງຕໍ່ເດືອນແມ່ນພຽງພໍ.
- ການຮູ້ສະຖານະພາບປະ ຈຳ ວັນຂອງ glycemia ຈະຊ່ວຍໃຫ້ຜູ້ປ່ວຍສາມາດຕິດຕາມການເຫນັງຕີງຂອງລະດັບນ້ ຳ ຕານໃນເລືອດກັບການປ່ຽນແປງໃດໆໃນຈັງຫວະຊີວິດປົກກະຕິຂອງພວກເຂົາ: ໃນກໍລະນີທີ່ມີກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍຫຼືຈິດໃຈທີ່ເພີ່ມຂື້ນ, ເມື່ອແຍກອອກຈາກອາຫານທີ່ແນະ ນຳ, ໃນສະຖານະການທີ່ມີຄວາມກົດດັນ. ເພາະສະນັ້ນ, ສະຖານະການໃດກໍ່ຕາມຄວນປະກອບດ້ວຍຄໍານິຍາມຂອງໂປຼແກຼມ glycemic.
- ການຖືພາທີ່ສັບສົນໂດຍໂຣກເບົາຫວານໃນທ້ອງແມ່ນຍັງຖືວ່າເປັນຕົວຊີ້ບອກໂດຍກົງ ສຳ ລັບຂັ້ນຕອນດັ່ງກ່າວ.
ລະດັບນໍ້າຕານໃນເລືອດປົກກະຕິ
ການຕີຄວາມ ໝາຍ ຂອງຄຸນຄ່າຂອງນ້ ຳ ຕານທີ່ໄດ້ຮັບໃນລະຫວ່າງການວັດແທກຄວນຖືກປະຕິບັດທັນທີ
ອັດຕາຂອງຕົວຊີ້ວັດໂປຣໄຟລ໌ glucosuric:
- ຈາກ 3.3 ຫາ 5.5 mmol / l
 (ຜູ້ໃຫຍ່ແລະເດັກນ້ອຍອາຍຸ 12 ເດືອນ),
(ຜູ້ໃຫຍ່ແລະເດັກນ້ອຍອາຍຸ 12 ເດືອນ), - ຈາກ 4.5 ເຖິງ 6.4 mmol / l (ຜູ້ສູງອາຍຸ),
- ຈາກ 2.2 ເຖິງ 3,3 mmol / l (ເດັກເກີດ ໃໝ່),
- ຈາກ 3.0 ຫາ 5.5 mmol / l (ເດັກອາຍຸຕ່ ຳ ກວ່າ ໜຶ່ງ ປີ).
ການປ່ຽນແປງທີ່ອະນຸຍາດໃນການ ນຳ ້ຕານໃນການ ຄຳ ນຶງເຖິງອາຫານຫວ່າງ:
- ນ້ ຳ ຕານບໍ່ຄວນເກີນ 6.1 mmol / l.
- 2 ຊົ່ວໂມງຫຼັງອາຫານຫວ່າງກັບຜະລິດຕະພັນໃດ ໜຶ່ງ ທີ່ມີຄາໂບໄຮເດຣດ, ລະດັບ glycemia ຄວນຈະບໍ່ເກີນ 7.8 mmol / L.
- ການມີນໍ້າຕານໃນນໍ້າຍ່ຽວແມ່ນບໍ່ສາມາດຍອມຮັບໄດ້.
ຄວາມແຕກຕ່າງຈາກມາດຕະຖານ:
- glycemia ໄວຂ້າງເທິງ 6.1 mmol / l,
- ຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານຫຼັງອາຫານ - 11,1 mmol / l ແລະສູງກວ່າ.
ປັດໄຈຫຼາຍຢ່າງສາມາດມີອິດທິພົນຕໍ່ຄວາມຖືກຕ້ອງຂອງຜົນຂອງການຕິດຕາມກວດກາຕົນເອງກ່ຽວກັບ glycemia:
- ການວັດແທກທີ່ບໍ່ຖືກຕ້ອງໃນມື້ວິເຄາະ,
- ຂ້າມການສຶກສາທີ່ ສຳ ຄັນ,
- ການບໍ່ປະຕິບັດຕາມອາຫານທີ່ຖືກສ້າງຕັ້ງຂຶ້ນ, ເຊິ່ງຜົນຈາກການທີ່ການວັດແທກຂອງເລືອດບໍ່ໄດ້ແຈ້ງໃຫ້ຊາບ,
- ບໍ່ສົນໃຈກົດລະບຽບຂອງການກະກຽມ ສຳ ລັບຕົວຊີ້ວັດຕິດຕາມກວດກາ.
ດັ່ງນັ້ນ, ຜົນໄດ້ຮັບທີ່ແນ່ນອນຂອງໂປຼແກຼມ glycemic ໂດຍກົງແມ່ນຂື້ນກັບຄວາມຖືກຕ້ອງຂອງການກະ ທຳ ໃນເວລາທີ່ວັດແທກ.
ວິທີການກໍານົດ GP ປະຈໍາວັນ?
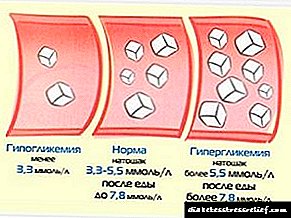 ຄຸນຄ່າປະ ຈຳ ວັນຂອງໂປຼແກຼມ glycemic ສະແດງສະຖານະຂອງລະດັບນ້ ຳ ຕານໃນເວລາວິເຄາະ 24 ຊົ່ວໂມງ.
ຄຸນຄ່າປະ ຈຳ ວັນຂອງໂປຼແກຼມ glycemic ສະແດງສະຖານະຂອງລະດັບນ້ ຳ ຕານໃນເວລາວິເຄາະ 24 ຊົ່ວໂມງ.
ໜ້າ ທີ່ຕົ້ນຕໍຂອງການຕິດຕາມຕົວຊີ້ວັດຢູ່ເຮືອນແມ່ນການວັດແທກຕາມກົດລະບຽບຊົ່ວຄາວທີ່ໄດ້ ກຳ ນົດໄວ້.
ຄົນເຈັບຄວນຈະສາມາດເຮັດວຽກກັບແມັດແລະບັນທຶກຜົນໄດ້ຮັບດ້ວຍການເຂົ້າທີ່ ເໝາະ ສົມໃນປື້ມບັນທຶກພິເສດ.
ຄວາມຖີ່ຂອງ GP ປະ ຈຳ ວັນແມ່ນໄດ້ ກຳ ນົດໄວ້ເປັນສ່ວນບຸກຄົນ ສຳ ລັບແຕ່ລະຄົນ (ປົກກະຕິ 7-9 ເທື່ອ). ທ່ານ ໝໍ ອາດຈະ ກຳ ນົດການກວດກາການສຶກສາດຽວຫຼືໃນ ຈຳ ນວນຫຼາຍໆຄັ້ງຕໍ່ເດືອນ.
ໃນຖານະເປັນວິທີການເພີ່ມເຕີມສໍາລັບການຕິດຕາມລະດັບຂອງ glycemia, ຂໍ້ມູນ glucosuric ທີ່ສັ້ນກວ່າແມ່ນຖືກນໍາໃຊ້.
ມັນປະກອບດ້ວຍ 4 ການວັດແທກເລືອດເພື່ອ ກຳ ນົດປະລິມານນ້ ຳ ຕານໃນນັ້ນ:
- ຮຽນ 1 ໄວ
- 3 ການວັດແທກຫລັງອາຫານຫລັກ.
GP ປະ ຈຳ ວັນເມື່ອປຽບທຽບກັບແບບສັ້ນໆຊ່ວຍໃຫ້ທ່ານສາມາດເບິ່ງພາບພົດຂອງຄົນເຈັບແລະຄຸນຄ່າຂອງທາດນ້ ຳ ຕານໃນທີ່ສຸດ.
ການກວດແບບສັ້ນໆແມ່ນແນະ ນຳ ໃຫ້ຄົນເຈັບຕໍ່ໄປນີ້:
- ປະຊາຊົນປະເຊີນກັບການສະແດງອອກໃນເບື້ອງຕົ້ນຂອງ hyperglycemia, ເຊິ່ງອາຫານທີ່ລະບຽບການແມ່ນພຽງພໍ. ຄວາມຖີ່ຂອງ GP ແມ່ນ 1 ຄັ້ງຕໍ່ເດືອນ.
- ຄົນເຈັບທີ່ຈັດການເພື່ອຮັກສາ glycemia ໃນຂອບເຂດປົກກະຕິໂດຍການກິນຢາ. ພວກເຂົາຕ້ອງໄດ້ຕິດຕາມກວດກາ GP ຄັ້ງຕໍ່ອາທິດ.
- ຄົນເຈັບທີ່ມີອິນຊູລິນ. GP ທີ່ສັ້ນກວ່າແມ່ນແນະ ນຳ ໃຫ້ຕິດຕາມປະ ຈຳ ວັນ. ສ່ວນຫຼາຍມັກ, ລະດັບ glycemia ປົກກະຕິສາມາດຮັກສາໄດ້ໂດຍຜູ້ປ່ວຍທີ່ຕິດຕາມກວດກາຢູ່ສະ ເໝີ, ບໍ່ວ່າຈະເປັນໃບສັ່ງແພດຂອງທ່ານ ໝໍ.
- ຖືພາເປັນໂລກເບົາຫວານໃນທ່າທາງ. ມັນເປັນສິ່ງສໍາຄັນໂດຍສະເພາະສໍາລັບຄົນເຈັບດັ່ງກ່າວທີ່ຈະຕິດຕາມກວດກາໂຣກ glycemia ທຸກໆມື້.
ເອກະສານວິດີໂອກ່ຽວກັບອາການແລະອາການຂອງໂລກເບົາຫວານ:
ມີຜົນກະທົບແນວໃດຕໍ່ ຄຳ ນິຍາມຂອງໂປຣໄຟລ໌?
ຜົນຂອງການທົດສອບແລະຄວາມຖີ່ຂອງການຄ້າງຫ້ອງຂອງມັນຂື້ນກັບຫລາຍປັດໃຈ:
- ແມັດທີ່ໃຊ້ແລ້ວ. ສຳ ລັບການຕິດຕາມກວດກາ, ມັນດີກວ່າການ ນຳ ໃຊ້ແມັດດຽວເທົ່ານັ້ນເພື່ອຫລີກລ້ຽງຄວາມບໍ່ຖືກຕ້ອງ. ເມື່ອເລືອກເຄື່ອງໃຊ້, ມັນຕ້ອງໄດ້ ຄຳ ນຶງເຖິງວ່າບັນດາຕົວແບບຂອງອຸປະກອນທີ່ວັດແທກຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນ plasma ໃນເລືອດແມ່ນ ເໝາະ ສົມ ສຳ ລັບການທົດສອບ. ການວັດແທກຂອງພວກເຂົາຖືກຖືວ່າຖືກຕ້ອງ. ເພື່ອ ກຳ ນົດຂໍ້ຜິດພາດຂອງເສັ້ນໃຍແກ້ວ, ຂໍ້ມູນຂອງພວກເຂົາຄວນຖືກສົມທຽບເປັນໄລຍະກັບຜົນຂອງລະດັບນ້ ຳ ຕານໃນໄລຍະການກວດເລືອດໂດຍພະນັກງານຫ້ອງທົດລອງ.
- ໃນມື້ຂອງການສຶກສາ, ຄົນເຈັບຄວນເຊົາສູບຢາ, ພ້ອມທັງຍົກເວັ້ນຄວາມເຄັ່ງຄຽດທາງຮ່າງກາຍແລະຈິດໃຈໃຫ້ຫຼາຍເທົ່າທີ່ເປັນໄປໄດ້ເພື່ອໃຫ້ຜົນໄດ້ຮັບຂອງ GP ມີຄວາມ ໜ້າ ເຊື່ອຖື.
- ຄວາມຖີ່ຂອງການທົດສອບແມ່ນຂື້ນກັບໄລຍະຂອງພະຍາດ, ເຊັ່ນ: ພະຍາດເບົາຫວານ. ຄວາມຖີ່ຂອງການປະຕິບັດຂອງມັນຖືກ ກຳ ນົດໂດຍທ່ານ ໝໍ, ໂດຍ ຄຳ ນຶງເຖິງຄຸນລັກສະນະຂອງຄົນເຈັບຂອງແຕ່ລະຄົນ.
ການ ນຳ ໃຊ້ການທົດສອບສົມທົບກັບການປິ່ນປົວໂຣກເບົາຫວານເຮັດໃຫ້ມັນສາມາດຄວບຄຸມສະຖານະການແລະພ້ອມກັນກັບທ່ານ ໝໍ ປ່ຽນແປງລະບອບການປິ່ນປົວ.
ໂປຣໄຟລ໌ Glycemic ແລະກົດລະບຽບວັດແທກຂອງມັນ
ການ ກຳ ນົດລະດັບນ້ ຳ ຕານໃນເລືອດຜ່ານໂປຼແກຼມ glycemic ແມ່ນແນະ ນຳ ໃຫ້ຜູ້ປ່ວຍທີ່ກິນອິນຊູລິນເຊິ່ງຊ່ວຍຮັກສາລະດັບນ້ ຳ ຕານໃນເລືອດໃຫ້ເປັນປົກກະຕິໃນໂລກເບົາຫວານ. ເນື່ອງຈາກຂັ້ນຕອນນີ້, ທ່ານສາມາດ ກຳ ນົດປະສິດທິຜົນຂອງການປິ່ນປົວທີ່ໄດ້ ກຳ ນົດໄວ້, ແລະຄວາມເປັນໄປໄດ້ໃນການຊົດເຊີຍ ສຳ ລັບພະຍາດ.
ການຖອດລະຫັດການວິເຄາະໃຫ້ຕົວຊີ້ວັດປົກກະຕິ: ໂຣກເບົາຫວານປະເພດ 1 ຖືກຖືວ່າໄດ້ຮັບການຊົດເຊີຍເມື່ອຄວາມເຂັ້ມຂຸ້ນຂອງນ້ ຳ ຕານໃນກະເພາະອາຫານຫວ່າງ ໜຶ່ງ ມື້ບໍ່ໃຫ້ເກີນ 10 ໜ່ວຍ.ສໍາລັບພະຍາດນີ້, ມາດຕະຖານຂອງການສູນເສຍນໍ້າຕານໃນນໍ້າຍ່ຽວແມ່ນຖືກຍອມຮັບ, ແຕ່ບໍ່ເກີນ 30 ກຼາມ.
ລະວັງ
ອີງຕາມອົງການ WHO, ໃນແຕ່ລະປີໃນໂລກ 2 ລ້ານຄົນເສຍຊີວິດຍ້ອນໂລກເບົາຫວານແລະອາການແຊກຊ້ອນຂອງມັນ. ໃນກໍລະນີທີ່ບໍ່ມີການສະ ໜັບ ສະ ໜູນ ທີ່ມີຄຸນນະພາບຕໍ່ຮ່າງກາຍ, ພະຍາດເບົາຫວານເຮັດໃຫ້ເກີດອາການແຊກຊ້ອນຕ່າງໆ, ຄ່ອຍໆ ທຳ ລາຍຮ່າງກາຍຂອງມະນຸດ.
ອາການແຊກຊ້ອນທີ່ພົບເລື້ອຍທີ່ສຸດແມ່ນ: ໂຣກໂຣກໂຣກເບົາຫວານໃນໂຣກເຍື່ອຫຸ້ມສະຫມອງ, ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເລືອດ. ໂລກເບົາຫວານຍັງສາມາດນໍາໄປສູ່ການພັດທະນາຂອງເນື້ອງອກມະເຮັງ. ໃນເກືອບທຸກກໍລະນີ, ຜູ້ເປັນໂລກເບົາຫວານອາດຈະຕາຍ, ຕໍ່ສູ້ກັບພະຍາດທີ່ເຈັບປວດ, ຫລືກາຍເປັນຄົນພິການ.
ຄົນເປັນໂລກເບົາຫວານເຮັດຫຍັງ? ສູນຄົ້ນຄ້ວາ Endocrinological ຂອງສະພາວິທະຍາສາດການແພດຣັດເຊຍໄດ້ປະສົບຜົນ ສຳ ເລັດໃນການສ້າງວິທີການປິ່ນປົວທີ່ຮັກສາໂລກເບົາຫວານຢ່າງສົມບູນ.
ໂຄງການຂອງລັດຖະບານກາງ "ປະເທດທີ່ມີສຸຂະພາບດີ" ກຳ ລັງ ດຳ ເນີນຢູ່, ໃນຂອບເຂດການ ນຳ ໃຊ້ຢານີ້ໃຫ້ແກ່ທຸກໆຄົນທີ່ອາໃສຢູ່ໃນສະຫະພັນຣັດເຊຍແລະ CIS ຟຣີ . ສໍາລັບຂໍ້ມູນເພີ່ມເຕີມ, ເບິ່ງເວັບໄຊທ໌ທາງການຂອງ MINZDRAVA.
ພະຍາດຂອງຊະນິດທີສອງແມ່ນຖືວ່າໄດ້ຮັບການຊົດເຊີຍເມື່ອການວິເຄາະສະແດງໃຫ້ເຫັນນ້ ຳ ຕານໃນເລືອດໃນຕອນເຊົ້າບໍ່ເກີນ 6 ໜ່ວຍ, ແລະສູງເຖິງ 8,25 ໜ່ວຍ ຕໍ່ມື້. ນອກຈາກນັ້ນ, ໜິ້ວ ທາງເດີນປັດສະວະບໍ່ຄວນສະແດງໃຫ້ເຫັນເຖິງການມີນໍ້າຕານ, ແລະນີ້ແມ່ນບັນທັດຖານຂອງພະຍາດເບົາຫວານຊະນິດນີ້. ໃນສະຖານະການທີ່ກົງກັນຂ້າມ, ຄົນເຈັບ ຈຳ ເປັນຕ້ອງໄດ້ເຮັດການທົດສອບອີກຄັ້ງເພື່ອຊອກຫາສາເຫດຂອງນ້ ຳ ຕານໃນປັດສະວະ.
ການທົດສອບນ້ ຳ ຕານສາມາດ ດຳ ເນີນໂດຍຄົນເຈັບດ້ວຍຕົວເອງຢູ່ເຮືອນ. ເພື່ອເຮັດສິ່ງນີ້, ໃຫ້ໃຊ້ ໜຽວ. ເພື່ອໃຫ້ການວັດແທກດັ່ງກ່າວໃຫ້ຕົວຊີ້ວັດທີ່ຖືກຕ້ອງ, ທ່ານ ຈຳ ເປັນຕ້ອງຍຶດ ໝັ້ນ ກັບກົດລະບຽບບາງຢ່າງ:
- ກ່ອນທີ່ຈະບໍລິຈາກເລືອດ, ມັນ ຈຳ ເປັນຕ້ອງ ດຳ ເນີນຂັ້ນຕອນສຸຂະອະນາໄມຂອງມື: ລ້າງດ້ວຍສະບູ. ຫຼັງຈາກນັ້ນ, ໂດຍບໍ່ມີການລົ້ມເຫຼວ, ກວດສອບຄວາມສະອາດຂອງ "ສະຖານທີ່" ຈາກການເອົາເລືອດ.
- ເພື່ອບໍ່ໃຫ້ເກີດຄວາມຜິດພາດໃນໂລກເບົາຫວານ, ສະຖານທີ່ຂອງບາດແຜໃນອະນາຄົດບໍ່ໄດ້ຖືກ ກຳ ຈັດດ້ວຍຢາທີ່ມີທາດເຫຼົ້າ.
- ເລືອດຕ້ອງໄດ້ຮັບການປະຕິບັດຢ່າງລະມັດລະວັງ, ສະຖານທີ່ເຈາະແມ່ນຖືກນວດງ່າຍ. ທ່ານບໍ່ສາມາດກົດໃສ່ນິ້ວມືເພື່ອບີບເອົາທາດແຫຼວທາງຊີວະພາບ.
- ເພື່ອເພີ່ມການໄຫຼວຽນຂອງເລືອດ, ແນະ ນຳ ໃຫ້ຈັບມືຂອງທ່ານຢູ່ໃຕ້ນ້ ຳ ຮ້ອນ.
ກ່ອນທີ່ຈະໃຊ້ການວິເຄາະ ສຳ ລັບພະຍາດຊະນິດທີສອງ, ທ່ານບໍ່ສາມາດໃສ່ຖົງມືແລະຜະລິດຕະພັນເຄື່ອງ ສຳ ອາງອື່ນໆທີ່ອາດຈະສົ່ງຜົນກະທົບຕໍ່ການໄດ້ຮັບຕົວຊີ້ວັດທີ່ຖືກຕ້ອງ.
ຜູ້ອ່ານຂອງພວກເຮົາຂຽນ
ເລື່ອງ: ພະຍາດເບົາຫວານຊະນະ
ເຖິງ: my-diabet.ru Administration

ອາຍຸ 47 ປີ, ຂ້ອຍຖືກກວດພົບວ່າເປັນພະຍາດເບົາຫວານປະເພດ 2. ໃນສອງສາມອາທິດຂ້ອຍໄດ້ຮັບນໍ້າ ໜັກ ເກືອບ 15 ກິໂລ. ຄວາມເມື່ອຍລ້າຄົງທີ່, ເຫງົານອນ, ຄວາມຮູ້ສຶກອ່ອນເພຍ, ວິໄສທັດເລີ່ມຕົ້ນນັ່ງລົງ. ເມື່ອຂ້ອຍອາຍຸໄດ້ 66 ປີ, ຂ້ອຍ ກຳ ລັງກືນອິນຊູລິນຂອງຂ້ອຍຢ່າງ ໝັ້ນ ຄົງແລະທຸກຢ່າງກໍ່ບໍ່ດີ.
ແລະນີ້ແມ່ນເລື່ອງຂອງຂ້ອຍ
ພະຍາດດັ່ງກ່າວຍັງສືບຕໍ່ພັດທະນາ, ອາການຊັກເປັນໄລຍະ, ລົດຂົນສົ່ງຄົນເຈັບໄດ້ສົ່ງຂ້ອຍຈາກໂລກຕໍ່ໄປ. ຕະຫຼອດເວລາທີ່ຂ້ອຍຄິດວ່າເວລານີ້ຈະເປັນຄັ້ງສຸດທ້າຍ.
ທຸກຢ່າງໄດ້ປ່ຽນໄປເມື່ອລູກສາວຂອງຂ້ອຍໃຫ້ຂ້ອຍອ່ານບົດຄວາມ ໜຶ່ງ ໃນອິນເຕີເນັດ. ທ່ານບໍ່ສາມາດຈິນຕະນາການໄດ້ວ່າຂ້າພະເຈົ້າມີຄວາມກະຕັນຍູຫລາຍປານໃດ. ບົດຂຽນນີ້ໄດ້ຊ່ວຍໃຫ້ຂ້ອຍ ກຳ ຈັດໂລກເບົາຫວານຢ່າງສົມບູນ, ເປັນພະຍາດທີ່ບໍ່ສາມາດປິ່ນປົວໄດ້. 2 ປີທີ່ຜ່ານມາຂ້ອຍເລີ່ມຕົ້ນຍ້າຍໄປມາຫຼາຍ, ໃນລະດູໃບໄມ້ປົ່ງແລະລະດູຮ້ອນຂ້ອຍໄປປະເທດທຸກໆມື້, ປູກ ໝາກ ເລັ່ນແລະຂາຍຢູ່ຕະຫຼາດ. ປ້າຂອງຂ້າພະເຈົ້າປະຫລາດໃຈທີ່ຂ້າພະເຈົ້າຮັກສາທຸກສິ່ງທຸກຢ່າງ, ເຊິ່ງມີຄວາມເຂັ້ມແຂງແລະພະລັງງານຫຼາຍມາຈາກ, ພວກເຂົາຍັງບໍ່ເຊື່ອວ່າຂ້ອຍມີອາຍຸ 66 ປີ.
ໃຜທີ່ຢາກມີຊີວິດທີ່ຍາວນານແລະແຂງແຮງແລະລືມພະຍາດທີ່ຮ້າຍແຮງນີ້ຕະຫຼອດໄປ, ໃຊ້ເວລາ 5 ນາທີແລະອ່ານບົດຄວາມນີ້.
ໄປທີ່ບົດຄວາມ >>>
ການວິເຄາະຄັ້ງ ທຳ ອິດແມ່ນຖືກປະຕິບັດໃນຕອນເຊົ້າກ່ອນອາຫານເຊົ້າ (ນັ້ນແມ່ນຢູ່ໃນກະເພາະອາຫານຫວ່າງເປົ່າ), ແລ້ວມັນຈະຖືກວັດແທກທັນທີກ່ອນກິນ, ຫຼັງຈາກນັ້ນທຸກໆ 2 ຊົ່ວໂມງຕໍ່ມາ (ຫຼັງຈາກກິນເຂົ້າ).
ເນື່ອງຈາກວ່າມັນ ຈຳ ເປັນຕ້ອງໄດ້ວັດແທກລະດັບນ້ ຳ ຕານໃນເລືອດຢ່າງ ໜ້ອຍ 6 ຄັ້ງຕໍ່ມື້, ແພດແນະ ນຳ ໃຫ້ມີການວິເຄາະທັນທີກ່ອນເຂົ້ານອນ, ຫຼັງຈາກນັ້ນໃນເວລາ 12 a.m. ແລະຫຼັງຈາກນັ້ນໃນເວລາ 3 ໂມງ 30 ນາທີຕອນກາງຄືນ.
ໃນຫຼາຍໆສະຖານະການທີ່ມີພະຍາດຊະນິດທີສອງ, ທ່ານ ໝໍ ສາມາດແນະ ນຳ ໃຫ້ມີການວິເຄາະສັ້ນໆຕໍ່ຄົນເຈັບ, ເຊິ່ງກ່ຽວຂ້ອງກັບການເກັບຕົວຢ່າງເລືອດເຖິງ 4 ຄັ້ງຕໍ່ມື້: ໜຶ່ງ ຄັ້ງໃນຕອນເຊົ້າໃນກະເພາະອາຫານຫວ່າງ, ແລະອີກ 3 ຄັ້ງຕໍ່ມາຫລັງຈາກກິນເຂົ້າ. ກົດລະບຽບພື້ນຖານໃນການ ດຳ ເນີນການ:
- ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຕ້ອງປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ທັງ ໝົດ ຂອງຂັ້ນຕອນທີ່ທ່ານ ໝໍ ອອກເພື່ອບໍ່ໃຫ້ມີຂໍ້ຜິດພາດໃນຕົວເລກທີ່ໄດ້ຮັບ.
- ໃຫ້ແນ່ໃຈວ່າເຄື່ອງວັດແທກນ້ ຳ ຕານຜະລິດຄ່າທີ່ບໍ່ລວມຄວາມເປັນໄປໄດ້ຂອງຄວາມຜິດພາດເປີເຊັນໃຫຍ່.
ຄຸນລັກສະນະໂປຼແກຼມ glycemic

ນິທານເລື່ອງຂອງຜູ້ອ່ານຂອງພວກເຮົາ
ປ້ອງກັນພະຍາດເບົາຫວານຢູ່ເຮືອນ. ມັນເປັນເວລາ ໜຶ່ງ ເດືອນແລ້ວທີ່ຂ້ອຍລືມກ່ຽວກັບກະແສນໍ້າຕານແລະກິນຢາອິນຊູລິນ. ໂອ້, ຂ້ອຍເຄີຍທົນທຸກທໍລະມານ, ຄວາມມືດມົວຢູ່ເລື້ອຍໆ, ໂທສຸກເສີນ. ຂ້ອຍໄດ້ໄປຫານັກຊ່ຽວຊານດ້ານ endocrinologist ຈັກເທື່ອແລ້ວ, ແຕ່ພວກເຂົາເວົ້າພຽງແຕ່ເລື່ອງດຽວຢູ່ທີ່ນັ້ນ - "ກິນອິນຊູລິນ." ແລະດຽວນີ້ 5 ອາທິດໄດ້ຜ່ານໄປ, ຍ້ອນວ່າລະດັບນ້ ຳ ຕານໃນເລືອດແມ່ນປົກກະຕິ, ບໍ່ແມ່ນການສັກຢາອິນຊູລິນພຽງແຕ່ດຽວແລະຂອບໃຈບົດຄວາມນີ້. ທຸກໆຄົນທີ່ເປັນໂລກເບົາຫວານຕ້ອງອ່ານ!
ໃນກໍລະນີສ່ວນໃຫຍ່, ທ່ານ ໝໍ ແນະ ນຳ ໃຫ້ມີການວິເຄາະດັ່ງກ່າວ, ໂດຍອີງໃສ່ສະພາບຂອງຄົນເຈັບ, ສະຫວັດດີການທົ່ວໄປຂອງລາວແລະປະເພດພະຍາດ.
ເມື່ອປະເພດພະຍາດຊະນິດທີສອງຖືກບົ່ງມະຕິ, ອາຫານເພື່ອສຸຂະພາບໄດ້ຖືກ ນຳ ໃຊ້, ຫຼັງຈາກນັ້ນການສຶກສາໄດ້ຖືກປະຕິບັດຢ່າງ ໜ້ອຍ ໜຶ່ງ ຄັ້ງຕໍ່ເດືອນ. ໃນກໍລະນີນີ້, ທ່ານສາມາດໃຊ້ໂປຼແກຼມ glycemic ທີ່ສັ້ນລົງ. ສະຖານະການໃນເວລາທີ່ກໍານົດໄວ້ເພື່ອເຮັດການທົດສອບ:
ເມື່ອຄົນເຈັບ, ໃນຂະນະທີ່ ກຳ ລັງກິນຢາທີ່ເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດຫຼຸດລົງຂອງຄົນ, ລາວຕ້ອງວິເຄາະທຸກໆອາທິດຢູ່ເຮືອນ.
ຖ້າຮໍໂມນຖືກປະຕິບັດໃຫ້ຄົນເຈັບ, ຫຼັງຈາກນັ້ນລາວກໍ່ເຮັດການວິເຄາະສັ້ນໆທຸກໆ 7 ວັນ, ແລະຂໍ້ມູນປະ ຈຳ ວັນຈະຖືກປະຕິບັດ ໜຶ່ງ ຄັ້ງຕໍ່ເດືອນ.
ການປະຕິບັດການວິເຄາະດັ່ງກ່າວຊ່ວຍໃຫ້ຄົນເຈັບສາມາດຮັກສາ "ນິ້ວມືລົງໃນ ກຳ ມະຈອນ", ໃນເວລາທີ່ຈະສັງເກດເຫັນການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດໃນທິດທາງ ໜຶ່ງ ຫຼືທາງອື່ນ, ເຊິ່ງຫລີກລ້ຽງການສັບສົນແລະຜົນຮ້າຍຂອງພະຍາດ.
ແຕ້ມບົດສະຫຼຸບ
ຖ້າທ່ານອ່ານສາຍເຫຼົ່ານີ້, ທ່ານສາມາດສະຫຼຸບໄດ້ວ່າທ່ານຫຼືຄົນທີ່ທ່ານຮັກເຈັບປ່ວຍເປັນໂລກເບົາຫວານ.
ພວກເຮົາໄດ້ ດຳ ເນີນການສືບສວນ, ສຶກສາເອກະສານ ຈຳ ນວນ ໜຶ່ງ ແລະທີ່ ສຳ ຄັນແມ່ນກວດກາວິທີການແລະຢາຫຼາຍທີ່ສຸດ ສຳ ລັບໂລກເບົາຫວານ. ຄຳ ຕັດສິນດັ່ງກ່າວມີດັ່ງນີ້:
ຖ້າໃຫ້ຢາທັງ ໝົດ, ມັນເປັນພຽງຜົນຊົ່ວຄາວເທົ່ານັ້ນ, ທັນທີທີ່ການໄດ້ຮັບສານໄດ້ຢຸດເຊົາ, ພະຍາດດັ່ງກ່າວກໍ່ຮຸນແຮງຂື້ນ.
ຢາດຽວທີ່ໃຫ້ຜົນໄດ້ຮັບທີ່ ສຳ ຄັນແມ່ນ Dialife.
ໃນເວລານີ້, ນີ້ແມ່ນຢາດຽວທີ່ສາມາດຮັກສາໂລກເບົາຫວານໄດ້ຢ່າງສົມບູນ. Dialife ໄດ້ສະແດງໃຫ້ເຫັນຜົນກະທົບທີ່ແຂງແຮງໂດຍສະເພາະໃນໄລຍະເລີ່ມຕົ້ນຂອງໂລກເບົາຫວານ.
ພວກເຮົາໄດ້ຮຽກຮ້ອງໃຫ້ກະຊວງສາທາລະນະສຸກ:
ແລະ ສຳ ລັບຜູ້ອ່ານເວັບໄຊທ໌້ຂອງພວກເຮົາດຽວນີ້ມີໂອກາດແລ້ວ
ໄດ້ຮັບ dialife ຟຣີ!
ເອົາໃຈໃສ່! ກໍລະນີຂອງການຂາຍຢາເສບຕິດ Dialife ປອມໄດ້ກາຍມາເປັນເລື້ອຍໆ.
ໂດຍການວາງ ຄຳ ສັ່ງໂດຍ ນຳ ໃຊ້ລິ້ງຂ້າງເທິງ, ທ່ານໄດ້ຮັບປະກັນວ່າທ່ານຈະໄດ້ຮັບສິນຄ້າທີ່ມີຄຸນນະພາບຈາກຜູ້ຜະລິດຢ່າງເປັນທາງການ. ນອກຈາກນັ້ນ, ເມື່ອສັ່ງຊື້ໃນເວັບໄຊທ໌ທາງການ, ທ່ານຈະໄດ້ຮັບການຄ້ ຳ ປະກັນ (ລວມທັງຄ່າຂົນສົ່ງ) ຖ້າຢາບໍ່ມີຜົນໃນການຮັກສາ.
ເພື່ອປະເມີນຜົນ ສຳ ເລັດຂອງການປິ່ນປົວໂຣກເບົາຫວານ, ສຸຂະພາບຂອງຄົນເຈັບໄດ້ຖືກຕິດຕາມ. ໃນຜູ້ທີ່ເປັນໂລກເບົາຫວານ, ສິ່ງ ສຳ ຄັນທີ່ສຸດແມ່ນຕົວຊີ້ວັດນ້ ຳ ຕານໃນເລືອດ, ຕາມທີ່ທ່ານ ໝໍ ຕັດສິນຄວາມຖືກຕ້ອງຂອງການຮັກສາ. ເພື່ອ ກຳ ນົດລະດັບຂອງນ້ ຳ ຕານໃນເວລາກາງເວັນ, ຄົນເຈັບຈະກວດເລືອດເພື່ອວິເຄາະ. ນີ້ແມ່ນເຮັດໃນຫລາຍໆໄລຍະ - ສໍາລັບຮົ້ວຫົກຫລືແປດ. ໂດຍປົກກະຕິແລ້ວ, ເລືອດແມ່ນບໍລິຈາກກ່ອນອາຫານແລະ ໜຶ່ງ ຊົ່ວໂມງເຄິ່ງຫຼັງຈາກກິນເຂົ້າ. ການສຶກສາດັ່ງກ່າວຊ່ວຍໃຫ້ທ່ານສາມາດຕິດຕາມກວດກາລະດັບນ້ ຳ ຕານໃນເລືອດ, ພ້ອມທັງ ກຳ ນົດປະສິດທິຜົນຂອງຢາບາງຊະນິດທີ່ຄົນເຈັບຕ້ອງການກ່ຽວກັບພະຍາດຂອງລາວ.
ກົດລະບຽບໃນການເອົາເລືອດເພື່ອການຄົ້ນຄວ້າ
ການ ກຳ ນົດລະດັບນ້ ຳ ຕານແມ່ນ ສຳ ຄັນຫຼາຍ ສຳ ລັບໂປຼແກຼມ glycemic. ຜູ້ທີ່ເປັນໂລກເບົາຫວານຮູ້ວ່າມັນແມ່ນຫຍັງ, ເພາະວ່າຂໍ້ມູນທີ່ໄດ້ຮັບຊ່ວຍໃຫ້ພວກເຮົາປະເມີນຜົນກະທົບຂອງຢາປິ່ນປົວພະຍາດເບົາຫວານ. ເພື່ອໃຫ້ໄດ້ຜົນ, ທ່ານຕ້ອງຍຶດ ໝັ້ນ ກັບກົດລະບຽບຫຼາຍຢ່າງ:
- ຢ່າເຊັດສະຖານທີ່ໃນອະນາຄົດດ້ວຍເຫຼົ້າ - ສຳ ລັບການຂ້າເຊື້ອ, ມັນພຽງພໍທີ່ຈະລ້າງ ໜ້າ ຜີວ ໜັງ ດ້ວຍສະບູ,
- ເລືອດຄວນໄຫລອອກມາຈາກເວັບໄຊທ໌ບໍລິເວນຈຸດເຈາະ, ມັນບໍ່ ຈຳ ເປັນຕ້ອງບີບຜິວ ໜັງ,
- ກ່ອນການກວດເລືອດທ່ານສາມາດເຮັດການນວດເພື່ອກະຕຸ້ນການໄຫຼວຽນຂອງເລືອດໃນບໍລິເວນທີ່ຕ້ອງການ, ຫຼືເຮັດໃຫ້ແຂນຂອງທ່ານຫຼຸດລົງ,
- ກ່ອນຂັ້ນຕອນການປະຕິບັດ, ທ່ານບໍ່ ຈຳ ເປັນຕ້ອງປິ່ນປົວມືຂອງທ່ານດ້ວຍຄີມຫຼືເຄື່ອງ ສຳ ອາງອື່ນໆ.
ເລືອດ ສຳ ລັບການວິເຄາະຄວນເກັບ ກຳ ພາຍໃນ 1 ວັນ, ຄົນເຈັບຕ້ອງຮູ້ວິທີບໍລິຈາກເລືອດ. ສໍາລັບການນີ້, ການເກັບຕົວຢ່າງວັດສະດຸແມ່ນເຮັດຫຼາຍຄັ້ງ. ກ່ອນອື່ນ, ຄົນເຈັບໃຫ້ເລືອດໃນຕອນເຊົ້າ, ກ່ອນທີ່ຈະກວດເລືອດບໍ່ສາມາດກິນໄດ້. ໃນຄັ້ງຕໍ່ໄປ - ກ່ອນກິນເຂົ້າ, ແລະສະນັ້ນມັນ ຈຳ ເປັນຕ້ອງເຮັດກ່ອນອາຫານຢ່າງລະອຽດ. ອີກເທື່ອ ໜຶ່ງ, ເລືອດບໍລິຈາກຫຼັງຈາກກິນ - ປະມານ ໜຶ່ງ ແລະເຄິ່ງ ໜຶ່ງ ຫາສອງຊົ່ວໂມງ. ການວິເຄາະຍັງຖືກປະຕິບັດຫຼັງຈາກອາຫານ. ອີກຄັ້ງ ໜຶ່ງ ໃນການ ກຳ ນົດຕົວຊີ້ວັດນ້ ຳ ຕານແມ່ນມີຄວາມ ຈຳ ເປັນກ່ອນນອນ, ທັນທີທີ່ຄົນເຈັບ ກຳ ລັງຈະເຂົ້ານອນ, ຕົວຊີ້ວັດຄວາມ ໝາຍ ສຳ ລັບມື້ຄວນຈະຖືກ ກຳ ນົດໃນເວລາທ່ຽງຄືນ, ແລະສຸດທ້າຍໃນເວລາທ່ຽງສີ່ໂມງກາງຄືນ. ດັ່ງນັ້ນ, ໂດຍສະເລ່ຍ, ປະມານແປດຕົວຢ່າງຂອງເລືອດໄດ້ຮັບຕໍ່ມື້.
ທາງເລືອກອື່ນ ສຳ ລັບການຕີຄວາມ ໝາຍ ຂອງຕົວຊີ້ວັດແມ່ນການ ກຳ ນົດສະຖານະພາບ glycemic ທີ່ສັ້ນລົງ. ຄວາມແຕກຕ່າງຈາກເງິນອຸດ ໜູນ ໃນແຕ່ລະມື້ແມ່ນຜູ້ປ່ວຍໄດ້ວັດແທກລະດັບນ້ ຳ ຕານໃນເລືອດພຽງແຕ່ 4 ເທົ່າ - ຕອນເຊົ້າເຊົ້າທີ່ທ້ອງເປົ່າແລະອີກ 3 ເທື່ອຫລັງກິນເຂົ້າ. ການສຶກສາດັ່ງກ່າວບໍ່ຄວນ ດຳ ເນີນການຢ່າງເປັນອິດສະຫຼະ, ມັນຖືກ ກຳ ນົດໂດຍທ່ານ ໝໍ, ເພາະວ່າລາວຕ້ອງ ຄຳ ນຶງເຖິງຄວາມຜິດພາດໃນຜົນໄດ້ຮັບທີ່ ນຳ ສະ ເໜີ.

ໃນເວລາທີ່ ກຳ ນົດສະຖານະພາບ glycemic, ຄົນເຈັບຄວນຮູ້ວ່າການອົດອາຫານນ້ ຳ ຕານໃນເລືອດແມ່ນປະມານສິບເປີເຊັນ ໜ້ອຍ ກ່ວາທີ່ພົບໃນ plasma ເລືອດທີ່ເອົາມາຈາກເສັ້ນເລືອດ. ສະນັ້ນ, ເພື່ອໃຫ້ໄດ້ຜົນທີ່ຖືກຕ້ອງ, ຄວນແນະ ນຳ ໃຫ້ໃຊ້ແກ້ວພິເສດ, ເຊິ່ງມີຄວາມສາມາດໃນການວັດແທກຕົວຊີ້ວັດນີ້ໃນ plasma ເລືອດ.
ມັນຍັງເປັນມູນຄ່າທີ່ຈະແຈ້ງວ່າທ່ານຫມໍແນະນໍາໃຫ້ໃຊ້ອຸປະກອນດຽວກັນເພື່ອວ່າຂໍ້ຜິດພາດຈະມີຫນ້ອຍທີ່ສຸດ. ດັ່ງນັ້ນ, ຄົນເຈັບຈະສາມາດໄດ້ຮັບຜົນໄດ້ຮັບທີ່ຖືກຕ້ອງທີ່ສຸດກ່ຽວກັບລະດັບນ້ ຳ ຕານໃນເລືອດຂອງລາວ, ເຊິ່ງມີຄວາມ ສຳ ຄັນຫຼາຍ ສຳ ລັບຄວາມຕ້ອງການໄລຍະຍາວໃນການ ກຳ ນົດໂປຼແກຼມ glycemic. ຖ້າມີການບ່ຽງເບນໃນຕົວຊີ້ວັດໃນລະຫວ່າງການຕິດຕາມຕົນເອງ, ຄົນເຈັບຄວນຕິດຕໍ່ຫ້ອງກວດກາບ່ອນທີ່ລາວຈະໄດ້ຮັບການວິເຄາະໃນຫ້ອງທົດລອງ. ນີ້ຈະຊ່ວຍໃຫ້ທ່ານສາມາດປຽບທຽບຜົນໄດ້ຮັບແລະລະບຸຂໍ້ຜິດພາດ. ທ່ານອາດຈະຕ້ອງປ່ຽນແມັດ, ຖ້າອຸປະກອນເລີ່ມສະແດງຂໍ້ມູນທີ່ບໍ່ຖືກຕ້ອງ.
ການ ກຳ ນົດສະຖານະພາບ glycemic ເລື້ອຍປານໃດ?
ມັນມີຄວາມ ສຳ ຄັນຫຼາຍ ສຳ ລັບຄົນເຈັບທີ່ຈະຮູ້ສະຖານະພາບ glycemic ຂອງພວກເຂົາ, ເພາະວ່າມັນແມ່ນຕົວຊີ້ວັດນີ້ທີ່ສະແດງໃຫ້ເຫັນຜົນຂອງຢາບາງຊະນິດ. ຄວາມຖີ່ຂອງການວັດແທກໂປຼໄຟລ໌ອາດຈະແຕກຕ່າງກັນໄປຕາມແຕ່ລະລັກສະນະຂອງຜູ້ເປັນໂລກເບົາຫວານ, ຊະນິດຂອງພະຍາດແລະວິທີການປິ່ນປົວ. ພວກເຮົາລາຍຊື່ປະເພດຕົ້ນຕໍຂອງຄົນເຈັບຜູ້ທີ່ຖືກແນະ ນຳ ໃຫ້ ກຳ ນົດໂປຼແກຼມ glycemic ຂອງຕົວເອງ:
- ຜູ້ປ່ວຍທີ່ໃຊ້ສັກອິນຊູລິນເປັນການສັກຢາຊ້ ຳ ອີກຄັ້ງເປັນການຮັກສາຄວນຈະວັດແທກລະດັບນ້ ຳ ຕານໃນເລືອດຕາມທີ່ແພດ ກຳ ນົດ (ໂດຍປົກກະຕິແມ່ນໄລຍະທີ່ໄດ້ຮັບການຕົກລົງຈາກແພດ endocrinologist) ຫຼືຂື້ນກັບຄວາມຮູ້ສຶກຂອງຕົວເອງ.
- ລະດັບນໍ້າຕານຍັງຖືກຄວບຄຸມໃນລະຫວ່າງການຖືພາ, ໂດຍສະເພາະຖ້າແມ່ທີ່ຄາດຫວັງຈະເຈັບເປັນໂລກເບົາຫວານ. ນ້ ຳ ຕານຍັງຖືກວັດແທກໃນເວລາຕໍ່ມາເພື່ອປ້ອງກັນໂຣກເບົາຫວານໃນທ່າທາງ.
- ຜູ້ປ່ວຍໂລກເບົາຫວານຂອງຊະນິດທີສອງ, ເຊິ່ງການປະຕິບັດການຮັກສາອາຫານ, ສາມາດວັດແທກໄດ້ບໍ່ແມ່ນຂໍ້ມູນທີ່ສົມບູນ, ແຕ່ເປັນແບບສັ້ນ. ສິ່ງນີ້ຕ້ອງເຮັດ 1 ຄັ້ງຕໍ່ເດືອນ.
- ສຳ ລັບຜູ້ທີ່ເປັນໂລກເບົາຫວານໃນປະເພດທີສອງ, ການປິ່ນປົວແມ່ນ ດຳ ເນີນໄປດ້ວຍຢາ, ມັນຄວນແນະ ນຳ ໃຫ້ ກຳ ນົດສະຖານະສັ້ນໃນ ໜຶ່ງ ອາທິດ.
- ຖ້າໂຣກເບົາຫວານຂອງຊະນິດທີສອງໃຊ້ການກະກຽມອິນຊູລິນໃນການຮັກສາ, ຫຼັງຈາກນັ້ນລາວ ຈຳ ເປັນຕ້ອງໄດ້ ກຳ ນົດການ ກຳ ນົດປະ ຈຳ ວັນຢ່າງເຕັມທີ່ ໜຶ່ງ ຄັ້ງຕໍ່ເດືອນ, ໜຶ່ງ ຄັ້ງຕໍ່ອາທິດທ່ານສາມາດສ້າງທາດ glycemic ທີ່ສັ້ນລົງ, ແລະມື້ ໜຶ່ງ ຫລືສອງຄັ້ງຕໍ່ມື້ເພື່ອຄວບຄຸມນ້ ຳ ຕານໃນເລືອດ.
- ສຳ ລັບການບ່ຽງເບນໃດໆຈາກອາຫານການກິນ, ການກິນອາຫານທີ່ບໍ່ໄດ້ວາງແຜນ, ຫຼືເຫດຜົນອື່ນໆ, ມັນຍັງຖືກແນະ ນຳ ໃຫ້ ກຳ ນົດລະດັບ glucose ໃນເລືອດ.
ການຕີຄວາມ ໝາຍ ຂອງຜົນໄດ້ຮັບ
ມູນຄ່າທີ່ຖືກຕ້ອງໃນເວລາທີ່ ກຳ ນົດໂປຼແກຼມ glycemic ຄວນຢູ່ໃນລະດັບຈາກ 3.5 ຫາ 5.5 mmol / l - ນີ້ແມ່ນບັນທັດຖານ. ໃນກໍລະນີທີ່ມີຄວາມບົກຜ່ອງດ້ານການເຜົາຜະຫລານ glucose, ຕົວຊີ້ວັດສູງເຖິງ 6.9 mmol / l, ແລະຢູ່ຫລັງຈາກເລກທີ 7 ແລ້ວ, ທ່ານ ໝໍ ສົງໃສວ່າເປັນພະຍາດເບົາຫວານໃນຄົນເຈັບແລະໃຊ້ມາດຕະການເພີ່ມເຕີມເພື່ອຊີ້ແຈງການບົ່ງມະຕິ.
ເພື່ອ ກຳ ນົດປະຫວັດ glycemic, ຄົນເຈັບ ດຳ ເນີນການກວດກາລະດັບນ້ ຳ ຕານໃນເລືອດຫຼາຍໆຄັ້ງຕໍ່ມື້ໂດຍໃຊ້ອຸປະກອນພິເສດ - ກະຈົກ.
ການຄວບຄຸມດັ່ງກ່າວແມ່ນ ຈຳ ເປັນທີ່ຈະຕ້ອງປະຕິບັດເພື່ອປັບປະລິມານອິນຊູລິນໃນປະລິມານທີ່ຕ້ອງການໃນການຮັກສາໂລກເບົາຫວານປະເພດ 2, ພ້ອມທັງຕິດຕາມສະຫວັດດີພາບແລະສະພາບສຸຂະພາບຂອງທ່ານເພື່ອປ້ອງກັນການເພີ່ມຂື້ນຫຼືຫຼຸດລົງຂອງນ້ ຳ ຕານໃນເລືອດ.
ຫຼັງຈາກການກວດເລືອດ, ມັນ ຈຳ ເປັນຕ້ອງບັນທຶກຂໍ້ມູນໃນປື້ມບັນທຶກເປີດໂດຍສະເພາະ.
ຜູ້ປ່ວຍທີ່ຖືກກວດພົບວ່າເປັນໂຣກເບົາຫວານປະເພດ 2, ຜູ້ທີ່ບໍ່ ຈຳ ເປັນຕ້ອງໃຊ້ອິນຊູລິນໃນແຕ່ລະມື້, ຄວນໄດ້ຮັບການທົດສອບເພື່ອ ກຳ ນົດໂປຼແກຼມ glycemic ປະ ຈຳ ວັນຢ່າງ ໜ້ອຍ ໜຶ່ງ ຄັ້ງຕໍ່ເດືອນ.
ມາດຕະຖານຂອງຕົວຊີ້ວັດທີ່ໄດ້ຮັບ ສຳ ລັບຄົນເຈັບແຕ່ລະຄົນສາມາດເປັນສ່ວນບຸກຄົນ, ຂື້ນກັບການພັດທະນາຂອງພະຍາດ.
ວິທີການເກັບຕົວຢ່າງຂອງເລືອດເພື່ອກວດຫາລະດັບນໍ້າຕານໃນເລືອດ
ການກວດເລືອດ ສຳ ລັບນ້ ຳ ຕານແມ່ນ ດຳ ເນີນໂດຍ ນຳ ໃຊ້ເຂົ້າ ໜຽວ ຢູ່ເຮືອນ.
ເພື່ອໃຫ້ຜົນຂອງການສຶກສາມີຄວາມຖືກຕ້ອງ, ຕ້ອງມີກົດລະບຽບບາງຢ່າງ:
- ກ່ອນທີ່ຈະກວດເລືອດ ສຳ ລັບນ້ ຳ ຕານ, ທ່ານ ຈຳ ເປັນຕ້ອງລ້າງມືຂອງທ່ານດ້ວຍສະບູແລະນ້ ຳ ຢ່າງລະອຽດ, ໂດຍສະເພາະທ່ານຕ້ອງໄດ້ເບິ່ງແຍງຄວາມສະອາດຂອງສະຖານທີ່ທີ່ຈະໃຊ້ການເຈາະເສັ້ນເລືອດ.
- ສະຖານທີ່ເຈາະບໍ່ຄວນຖືກເຊັດດ້ວຍວິທີແກ້ໄຂບັນຫາເຫຼົ້າທີ່ມີສານຂ້າເຊື້ອເພື່ອບໍ່ໃຫ້ບິດເບືອນຂໍ້ມູນທີ່ໄດ້ຮັບ.
- ການກວດເລືອດຄວນໄດ້ຮັບການປະຕິບັດໂດຍການນວດບໍລິເວນນິ້ວມືໃນບໍລິເວນຈຸດເຈາະຄ່ອຍໆ. ໃນກໍລະນີໃດກໍ່ຕາມທ່ານບໍ່ຄວນບີບເລືອດ.
- ເພື່ອເພີ່ມການໄຫລວຽນຂອງເລືອດ, ທ່ານ ຈຳ ເປັນຕ້ອງຈັບມືຂອງທ່ານເປັນໄລຍະ ໜຶ່ງ ພາຍໃຕ້ກະແສນ້ ຳ ອຸ່ນຫຼືຄ່ອຍໆນວດນິ້ວມືຂອງທ່ານໃສ່ມືຂອງທ່ານ, ບ່ອນທີ່ຈະໃຊ້ຈັງຫວະ.
- ກ່ອນທີ່ຈະ ດຳ ເນີນການກວດເລືອດ, ທ່ານບໍ່ສາມາດໃຊ້ຄີມແລະເຄື່ອງ ສຳ ອາງອື່ນໆທີ່ສາມາດສົ່ງຜົນກະທົບຕໍ່ຜົນຂອງການສຶກສາ.
ອັດຕານໍ້າຕານ
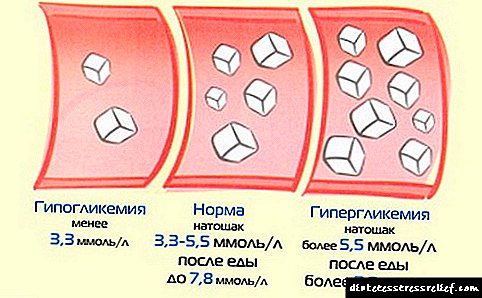
ມີສອງ ໜ່ວຍ ທີ່ວັດແທກລະດັບນ້ ຳ ຕານ serum: mmol / L ແລະ mg / dl. ຄັ້ງທໍາອິດແມ່ນໃຊ້ຫຼາຍທີ່ສຸດ.
ຜົນໄດ້ຮັບຈາກການອົດອາຫານ, ເຊິ່ງສົ່ງຜົນໃຫ້ໄວ 8 ຊົ່ວໂມງ, ບໍ່ຄວນເກີນຂີດ ຈຳ ກັດຂອງ 5.5 mmol / L. ສອງຊົ່ວໂມງຫຼັງຈາກໂຫລດດ້ວຍຄາໂບໄຮເດຣດ, ຂີດ ຈຳ ກັດດ້ານເທິງແມ່ນ 8.1 mmol / L. ຖ້າເວລາຫຼາຍໄດ້ຜ່ານໄປແລ້ວ, ລະດັບສູງສຸດແມ່ນ 6.9 mmol / L.
ຖ້າທ່ານສົງໃສວ່າເປັນໂຣກເບົາຫວານ, ທ່ານຄວນ ກຳ ນົດຕົວຊີ້ວັດຂອງ glycemia ທັນທີ. ການວິເຄາະຄວນໄດ້ຮັບການປະຕິບັດໃນຊ່ວງເວລາທີ່ແຕກຕ່າງກັນເພື່ອກໍານົດຜົນກະທົບຂອງການ ດຳ ລົງຊີວິດຕໍ່ກັບໂປຼແກຼມ glycemic.
ພາຍໃຕ້ສະພາບປົກກະຕິ, glycemia ເພີ່ມຂື້ນຫຼັງຈາກກິນອາຫານ, ສ່ວນຫຼາຍມັນຖືກລ້ຽງດ້ວຍອາຫານທີ່ອຸດົມໄປດ້ວຍທາດແປ້ງໄວຫຼືງ່າຍດາຍ. ອີງຕາມເວລາຂອງມື້ແລະການໄດ້ຮັບອາຫານ, ລະດັບອາດຈະແຕກຕ່າງກັນ.
ຕົວເລກການອົດອາຫານສະທ້ອນ glycemia ຫຼັງຈາກແປດຊົ່ວໂມງ. ນີ້ແມ່ນການທົດສອບ ທຳ ອິດທີ່ແນະ ນຳ ຖ້າທ່ານສົງໃສວ່າເປັນໂຣກເບົາຫວານຫລືພະຍາດເບົາຫວານ (ຄວາມບົກຜ່ອງດ້ານທາດແປ້ງຄາໂບໄຮເດດ). ຜູ້ປ່ວຍໂລກເບົາຫວານຄວນໄດ້ຮັບການທົດສອບໃນກະເພາະອາຫານຫວ່າງກ່ອນທີ່ຈະກິນຢາຫຼຸດນ້ ຳ ຕານ.
ບາງຄັ້ງການວິເຄາະໄດ້ຖືກ ກຳ ນົດໄວ້ຫຼາຍໆຄັ້ງຕໍ່ມື້, ໃນຂະນະທີ່ຄົນທີ່ມີສຸຂະພາບແຂງແຮງຈະບໍ່ມີການ ເໜັງ ຕີງຂອງ glycemia ທີ່ ສຳ ຄັນ.ແຕ່ຖ້າວ່າໂປຼແກຼມ glycemic ມີຊ່ອງຫວ່າງໃຫຍ່, ຫຼັງຈາກນັ້ນ, ສ່ວນຫຼາຍອາດຈະມີບັນຫາກັບການເຮັດວຽກຂອງຈຸລັງໂດຍ islet of Langerhans.
ການ ກຳ ນົດຜົນໄດ້ຮັບ
ຕົວຊີ້ວັດທີ່ເກີນຂອບເຂດປົກກະຕິມີແນວໂນ້ມທີ່ຈະບົ່ງບອກພະຍາດເບົາຫວານ, ແຕ່ວ່າພະຍາດວິທະຍາອື່ນໆອາດຈະຖືກປິດບັງຢູ່ພາຍໃຕ້ ໜ້າ ກາກຂອງມັນ. ໂລກເບົາຫວານແມ່ນຖືກສ້າງຕັ້ງຂື້ນບົນພື້ນຖານທີ່ເກີນຂີດ ຈຳ ກັດດ້ານເທິງຂອງ glycemia ກັບ:
- ການສຶກສາໄວຂອງນ້ ຳ ຕານ 7.0 mmol / l ຢ່າງ ໜ້ອຍ ສອງຄັ້ງ,
- ຫຼັງຈາກອາຫານ, ການໂຫຼດຂອງທາດແປ້ງຫຼືດ້ວຍຜົນໄດ້ຮັບແບບສຸ່ມຂອງການວິເຄາະໃນລະຫວ່າງມື້ (ຈາກ 11,1 mmol / l).
ໃນຄໍາສັ່ງທີ່ຈະບໍ່ກະຕຸ້ນໃຫ້ມີການເພີ່ມຂື້ນຫຼາຍເກີນໄປຂອງ glycemia, ທ່ານຄວນກິນຄາໂບໄຮເດດແລະທາດໂປຼຕີນທີ່ສັບສົນສໍາລັບອາຫານເຊົ້າ. ຜະລິດຕະພັນທີ່ດີທີ່ສຸດ ສຳ ລັບສິ່ງນີ້ແມ່ນໄຂ່, ຜັກ, ປາແລະຊີ້ນບໍ່ຕິດ.
ການສະແດງອອກຂອງໂຣກເບົາຫວານທີ່ພົບເລື້ອຍທີ່ສຸດແມ່ນການຫິວນໍ້າແລະການຖ່າຍເບົາຢ່າງໄວວາ, ພ້ອມທັງຄວາມຢາກອາຫານທີ່ເພີ່ມຂື້ນ, ຄວາມບົກຜ່ອງດ້ານສາຍຕາແລະຄວາມຮູ້ສຶກທີ່ມີອາການມຶນຢູ່ແຂນແລະຂາ.
ຖ້າການ ຈຳ ກັດດ້ານເທິງຂອງມາດຕະຖານນ້ ຳ ຕານແມ່ນເກີນກວ່າເລັກນ້ອຍ (ສູງເຖິງ 6.9 mmol / l), ແລ້ວນີ້ແມ່ນພະຍາດເບົາຫວານ.
ການນັບເລືອດ Glycemic ສູງກວ່າປົກກະຕິສາມາດເກີດຂື້ນໄດ້ຈາກຜົນຂອງຂະບວນການດັ່ງກ່າວ:
- ຄວາມກົດດັນຢ່າງຮຸນແຮງ
- infarction myocardial ສ້ວຍແຫຼມ,
- ເສັ້ນເລືອດຕັນໃນສ້ວຍແຫຼມ,
- acromegaly
- ໂຣກຫຼືໂຣກຂອງ Cushing,
- ການກິນຢາ (corticosteroids).
ບາງທີສະຖານະການດັ່ງກ່າວແມ່ນເວລາທີ່ລະດັບລະດັບນ້ ຳ ຕານໃນເລືອດຫຼຸດລົງຕໍ່າກ່ວາຄວາມ ຈຳ ກັດຂອງມັນປົກກະຕິ. ສະພາບການນີ້ເກີດຂື້ນເລື້ອຍໆກັບໂຣກ insulinomas - ເນື້ອງອກທີ່ຜະລິດອິນຊູລິນຫຼາຍເກີນໄປ.
ຄົ້ນຄ້ວາວິໄຈກວດເລືອດ.
ເລືອດ ສຳ ລັບການສຶກສາສ່ວນໃຫຍ່ແມ່ນຖືກເອົາລົງໃສ່ກະເພາະອາຫານຢ່າງລະອຽດ, ນັ້ນແມ່ນເວລາຢ່າງ ໜ້ອຍ 8 ຊົ່ວໂມງລະຫວ່າງອາຫານສຸດທ້າຍແລະການເກັບຕົວຢ່າງຂອງເລືອດ (ດີກວ່າຢ່າງ ໜ້ອຍ 12 ຊົ່ວໂມງ). ນ້ ຳ ໝາກ ໄມ້, ຊາ, ກາເຟ, ກໍ່ຕ້ອງຖືກຍົກເວັ້ນ. ເຈົ້າສາມາດດື່ມນໍ້າໄດ້. 1-2 ມື້ກ່ອນການກວດ, ຍົກເວັ້ນອາຫານທີ່ມີໄຂມັນແລະເຫຼົ້າຈາກອາຫານ. ຫນຶ່ງຊົ່ວໂມງກ່ອນທີ່ຈະເອົາເລືອດ, ທ່ານຕ້ອງລະເວັ້ນຈາກການສູບຢາ. ກ່ອນການບໍລິຈາກເລືອດ, ກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍຄວນຖືກຍົກເວັ້ນ. ບໍ່ຄວນບໍລິຈາກເລືອດທັນທີຫຼັງຈາກການກວດວິທີການຮັງສີ (X-ray, ultrasound), ການນວດ, ການປີ້ນຫຼືວິທີການຮັກສາກາຍະ ບຳ ບັດ. ເນື່ອງຈາກວິທີການຄົ້ນຄ້ວາທີ່ແຕກຕ່າງກັນແລະ ໜ່ວຍ ວັດແທກສາມາດ ນຳ ໃຊ້ໃນຫ້ອງທົດລອງທີ່ແຕກຕ່າງກັນ, ມັນໄດ້ຖືກແນະ ນຳ ໃຫ້ເຮັດໃນຫ້ອງທົດລອງດຽວກັນ ສຳ ລັບການປະເມີນຜົນທີ່ຖືກຕ້ອງແລະການປຽບທຽບຜົນຂອງການທົດລອງຫ້ອງທົດລອງຂອງທ່ານ. ເພື່ອ ກຳ ນົດ cholesterol, lipoproteins, ເລືອດຈະຖືກປະຕິບັດພາຍຫຼັງ 12 - 14 ຊົ່ວໂມງຂອງການຖືສິນອົດເຂົ້າ. ເພື່ອ ກຳ ນົດລະດັບຂອງກົດ uric, ມັນ ຈຳ ເປັນຕ້ອງປະຕິບັດຕາມອາຫານ: ປະຕິເສດທີ່ຈະກິນອາຫານທີ່ມີທາດ purines - ຕັບ, ໝາກ ໄຂ່ຫຼັງ, ຈຳ ກັດຊີ້ນ, ປາ, ກາເຟ, ຊາໃນອາຫານ. ມາດຕະຖານຂອງໄຂມັນໃນເລືອດແມ່ນ 3.08-5,2 mmol / l
ວິທີການກວດເລືອດ ສຳ ລັບນ້ ຳ ຕານ.
ເພື່ອໃຫ້ໄດ້ຮັບ ໝາກ ຜົນຈຸດປະສົງ, ມັນ ຈຳ ເປັນຕ້ອງໄດ້ສັງເກດບາງເງື່ອນໄຂກ່ອນທີ່ຈະກວດເລືອດ:
- ມື້ກ່ອນການວິເຄາະທ່ານບໍ່ສາມາດດື່ມເຫຼົ້າ,
- ອາຫານສຸດທ້າຍຄວນຈະແມ່ນ 8-12 ຊົ່ວໂມງກ່ອນການວິເຄາະ, ທ່ານສາມາດດື່ມໄດ້, ແຕ່ມີພຽງນໍ້າ,
- ໃນຕອນເຊົ້າກ່ອນທີ່ຈະວິເຄາະ, ທ່ານບໍ່ສາມາດຖູແຂ້ວຂອງທ່ານ, ເພາະວ່າຢາຖູແຂ້ວບັນຈຸນ້ ຳ ຕານ, ເຊິ່ງດູດຊຶມຜ່ານເຍື່ອເມືອກຂອງຜົ້ງປາກແລະສາມາດປ່ຽນປະຈັກພະຍານໄດ້. ນອກຈາກນີ້, ຢ່າຈົ່ມເຫືອກ.
ການກວດເລືອດ ສຳ ລັບນ້ ຳ ຕານແມ່ນເອົາມາຈາກນິ້ວມື. ໃນເວລາທີ່ເອົາເລືອດອອກຈາກເສັ້ນເລືອດ, ການສຶກສາຈະຖືກປະຕິບັດໂດຍໃຊ້ເຄື່ອງວິເຄາະແບບອັດຕະໂນມັດ, ເຊິ່ງຕ້ອງການປະລິມານເລືອດທີ່ໃຫຍ່ກວ່າ. ດຽວນີ້ຍັງສາມາດກວດເລືອດ ສຳ ລັບນ້ ຳ ຕານຢູ່ເຮືອນໂດຍໃຊ້ເຄື່ອງ ສຳ ອາງ - ອຸປະກອນເຄື່ອນທີ່ ສຳ ລັບວັດແທກ ນຳ ້ຕານໃນເລືອດ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ໃນເວລາທີ່ໃຊ້ແມັດ, ຂໍ້ຜິດພາດແມ່ນເປັນໄປໄດ້, ໂດຍປົກກະຕິແມ່ນຍ້ອນການປິດທໍ່ທີ່ວ່າງພ້ອມດ້ວຍເສັ້ນທົດສອບຫຼືການເກັບມ້ຽນຂອງມັນຢູ່ໃນສະຖານະທີ່ເປີດ. ນີ້ແມ່ນເນື່ອງມາຈາກຄວາມຈິງທີ່ວ່າເມື່ອມີການພົວພັນກັບອາກາດຢູ່ໃນເຂດທົດສອບຂອງເສັ້ນດ່າງ, ມີປະຕິກິລິຍາທາງເຄມີເກີດຂື້ນແລະພວກມັນກໍ່ຈະເປເພ.ໃນເລືອດທີ່ເອົາມາຈາກກະເພາະອາຫານຫວ່າງຈາກຜູ້ໃຫຍ່, ໂດຍປົກກະຕິແລ້ວນໍ້າຕານ (glucose) ຈະຢູ່ໃນລະດັບຕັ້ງແຕ່ 3.5 ຫາ 5.5 mmol / L.
ໂປຣໄຟລ໌ Glycemic.
ໂປຼຕີນ glycemic ແມ່ນການສັງເກດການເຄື່ອນໄຫວຂອງນ້ ຳ ຕານໃນເລືອດໃນເວລາກາງເວັນ. ໂດຍປົກກະຕິແລ້ວ, ຕົວຢ່າງເລືອດ 6 ຫຼື 8 ແມ່ນເອົາມາຈາກນິ້ວມືເພື່ອ ກຳ ນົດລະດັບນ້ ຳ ຕານ: ກ່ອນອາຫານແຕ່ລະຄັ້ງແລະ 90 ນາທີຫຼັງຈາກກິນເຂົ້າ. ການ ກຳ ນົດໂປຼແກຼມ glycemic ແມ່ນຖືກປະຕິບັດ ສຳ ລັບຄົນເຈັບທີ່ກິນຢາອິນຊູລິນເພື່ອເປັນໂລກເບົາຫວານ. ຂໍຂອບໃຈກັບການຕິດຕາມແບບເຄື່ອນໄຫວໃນລະດັບນ້ ຳ ຕານໃນເລືອດ, ສາມາດ ກຳ ນົດວິທີການປິ່ນປົວທີ່ໄດ້ ກຳ ນົດໄວ້ສາມາດຊົດເຊີຍເບົາຫວານ. ການປະເມີນຜົນຂອງໂປຼແກຼມ glycemic: ສຳ ລັບໂຣກເບົາຫວານປະເພດ I, ລະດັບນ້ ຳ ຕານແມ່ນຖືວ່າໄດ້ຮັບການຊົດເຊີຍຖ້າຄວາມເຂັ້ມຂົ້ນຂອງມັນຢູ່ໃນກະເພາະອາຫານຫວ່າງແລະໃນກາງເວັນບໍ່ໃຫ້ເກີນ 10 mmol / l. ສຳ ລັບພະຍາດຊະນິດນີ້, ການສູນເສຍນ້ ຳ ຕານໃນນ້ ຳ ຍ່ຽວແມ່ນອະນຸຍາດ - ເຖິງ 30 ກຣາມ / ມື້.
ell ໂຣກເບົາຫວານປະເພດ II ຖືກຖືວ່າໄດ້ຮັບການຊົດເຊີຍຖ້າຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດໃນຕອນເຊົ້າບໍ່ໃຫ້ເກີນ 6.0 mmol / L, ແລະໃນເວລາກາງເວັນ - ສູງເຖິງ 8,25 mmol / L. ບໍ່ຄວນກວດຫາຍ່ຽວໃນນໍ້າຍ່ຽວ.
ເສັ້ນໂຄ້ງ້ ຳ ຕານ.
STG ແມ່ນການທົດສອບຄວາມທົນທານຕໍ່ລະດັບນ້ ຳ ຕານ (ເສັ້ນໂຄ້ງ້ ຳ ຕານ). ຍັງເອີ້ນວ່າການທົດສອບຄວາມທົນທານຂອງ Glucose (GTT). ມັນສະແດງໃຫ້ເຫັນເຖິງສະພາບການຂອງທາດແປ້ງທາດແປ້ງ. STH ໄດ້ຖືກປະຕິບັດຢູ່ໃນກະເພາະອາຫານຫວ່າງເປົ່າ (ຄາບສຸດທ້າຍ - ໃນຄ່ໍາ, 12 ຊົ່ວໂມງກ່ອນ STT), ດ້ວຍນ້ ຳ ຕານໃນລະດັບນ້ ຳ ໜັກ 1,75 g / kg, ແຕ່ບໍ່ເກີນ 75 g ຕໍ່ການຕ້ອນຮັບ.
ການອົດອາຫານລະດັບນ້ ຳ ຕານ, ໜຶ່ງ ຊົ່ວໂມງແລະ 2 ຊົ່ວໂມງຫຼັງອອກ ກຳ ລັງກາຍ. ຄົນທີ່ມີສຸຂະພາບແຂງແຮງມີລະດັບນ້ ຳ ຕານໃນເລືອດຕໍ່າກວ່າ 5.5 mmol / l, ໂດຍມີຄວາມທົນທານຕໍ່ລະດັບນ້ ຳ ຕານໃນຮ່າງກາຍ (ຊື່ເກົ່າແມ່ນໂຣກເບົາຫວານຫຼືໂຣກເບົາຫວານ) - ຈາກ 5.5 ເຖິງ 7 mmol / l, ມີໂຣກເບົາຫວານ - ຫຼາຍກ່ວາ 7 mmol / l. ຫນຶ່ງຊົ່ວໂມງຕໍ່ມາ, ໃນຄົນທີ່ມີສຸຂະພາບແຂງແຮງ, ລະດັບນ້ ຳ ຕານສູງຂື້ນບໍ່ເກີນ 30% ຂອງລະດັບເບື້ອງຕົ້ນ. ຫຼັງຈາກ 2 ຊົ່ວໂມງ, ນ້ ຳ ຕານໃນເລືອດໃນຄົນທີ່ມີສຸຂະພາບແຂງແຮງແມ່ນຕ່ ຳ ກ່ວາ 7,2 mmol / L, ມີຄວາມທົນທານຕໍ່ລະດັບນ້ ຳ ຕານ (NTG) - ຈາກ 7,2 ຫາ 11 mmol / L. ການເພີ່ມຂື້ນຂອງລະດັບນໍ້າຕານຫຼາຍກ່ວາ 11 mmol / l ສະແດງເຖິງການປະກົດຕົວຂອງໂຣກເບົາຫວານ.
ກົດລະບຽບໃນການເກັບຍ່ຽວ.
ຍ່ຽວຈະຖືກຮວບຮວມຫຼັງຈາກຫ້ອງນ້ ຳ ອະໄວຍະວະພາຍນອກຢ່າງລະອຽດໃນຖົງອະເຊື້ອເຊິ່ງມີຝາປິດ. ຖ້າທ່ານສົງໃສວ່າເປັນໂຣກຕັບອັກເສບ, ສ່ວນ ໜິ້ວ ທາງເດີນປັດສະວະສ່ວນ ທຳ ອິດຈະຖືກເກັບ ກຳ (ໃນຕອນເລີ່ມຍ່ຽວ), ໃນກໍລະນີອື່ນໆ, ສ່ວນຂອງປັດສະວະສະເລ່ຍ (ຢູ່ເຄິ່ງກາງຂອງຍ່ຽວ). ຍ່ຽວຈະຖືກເກັບໃນປະລິມານ 10-30 ມລ. ເວລາສົ່ງຮອດຫ້ອງທົດລອງ - ບໍ່ເກີນ 3 ຊົ່ວໂມງ. ຍ່ຽວຈະຖືກເກັບເອົາໃນຕອນເຊົ້າ, ໃນກະເພາະອາຫານຫວ່າງເປົ່າ, ແລະການດູດຊືມຫຼັງຈາກນອນ. ກ່ອນທີ່ຈະເກັບນ້ ຳ ຍ່ຽວ, ຫ້ອງນ້ ຳ ອະໄວຍະວະອະໄວຍະວະເພດພາຍນອກໄດ້ຖືກປະຕິບັດ. ການເກັບຮັກສານໍ້າຍ່ຽວໃນໄລຍະຍາວໃນອຸນຫະພູມຫ້ອງຈົນກວ່າການສຶກສາຈະເຮັດໃຫ້ມີການປ່ຽນແປງຂອງຄຸນສົມບັດທາງກາຍະພາບ, ການ ທຳ ລາຍຂອງເຊວແລະການຈະເລີນເຕີບໂຕຂອງແບັກທີເລຍ. ໃນເລື່ອງນີ້, ໃນໄລຍະເວລາໃດ ໜຶ່ງ, ປັດສະວະສາມາດເກັບຮັກສາໄວ້ໃນຕູ້ເຢັນ, ແຕ່ບໍ່ໄດ້ ນຳ ເອົາໄປແຊ່ແຂງ! ນໍ້າຍ່ຽວຄວນຖືກສົ່ງໄປຫ້ອງທົດລອງໃນຝາຫລັງຫລືຂວດແກ້ວທີ່ມືດ. ການກວດປັດສະວະປະເພດຕ່າງໆ.
·ປັດສະວະ ເກັບເອົາສ່ວນທັງ ໝົດ ຂອງຍ່ຽວໃນຕອນເຊົ້າດ້ວຍການຍ່ຽວໂດຍບໍ່ເສຍຄ່າໃນຖັງແກ້ວທີ່ສະອາດ, ປົນຢ່າງລະອຽດແລະຖອກໃສ່ 50-100 ມລໃສ່ຖັງ ສຳ ລັບສົ່ງໄປຫ້ອງທົດລອງ.
·ປັດສະວະຕາມ Nechiporenko. ເກັບມ້ຽນທາງເດີນປັດສະວະສ່ວນກາງຂອງການຍ່ຽວໃນຕອນເຊົ້າພ້ອມການຍ່ຽວໂດຍບໍ່ເສຍຄ່າໃນພາຊະນະ ສຳ ລັບສົ່ງໄປຫ້ອງທົດລອງ.
ຕົວຊີ້ບອກ ສຳ ລັບການຄົ້ນຄ້ວາ: ພະຍາດອັກເສບອັກເສບຊ້ ຳ ເຮື້ອແລະລະບົບ ຊຳ ເຮື້ອຂອງລະບົບຖ່າຍເບົາ (cystitis, urethritis, pyelonephritis).
ກົດລະບຽບ ສຳ ລັບການເກັບຂີ້ເຫຍື່ອ.
ຂີ້ກະເທີ່ໃນຕອນເຊົ້າ (ກ່ອນອາຫານ), ປ່ອຍອອກໃນຊ່ວງເວລາທີ່ມີອາການໄອ, ຖືກລວບລວມໄວ້ໃນກະປsterອງທີ່ເປັນຫມັນຫລືໃນພາຊະນະທີ່ເປັນເຊື້ອ (ຫລັງປະທັບຕາ) ພ້ອມຝາປິດ. ກ່ອນທີ່ຈະເກັບເອົາວັດສະດຸ, ມັນ ຈຳ ເປັນຕ້ອງຖູແຂ້ວແລະລ້າງປາກຂອງທ່ານດ້ວຍນ້ ຳ ຕົ້ມເພື່ອຈະເອົາກົນຈັກເສດອາຫານແລະ microflora ອອກປາກ.ຖ້າຫາກວ່າຂີ້ກະເທີ່ຖືກແຍກອອກເປັນ ຈຳ ນວນທີ່ ໜ້ອຍ, ເຄື່ອງມື ສຳ ຮອງຄວນຈະຖືກ ນຳ ໄປໃຊ້ໃນວັນກ່ອນການເກັບເອົາວັດສະດຸ. ທ່ານສາມາດໃຊ້ການສູດດົມດ້ວຍສານອາໂບໂຊນເຊິ່ງກະຕຸ້ນໃຫ້ມີຄວາມລັບເພີ່ມຂື້ນຂອງຫຼອດປອດຫຼືໃຊ້ການສູດດົມການແກ້ໄຂ hypertonic ເຄັມຮ້ອນໃນເວລາ 10-20 ນາທີ. Sputum ສາມາດເກັບຮັກສາໄວ້ໃນຕູ້ເຢັນໄດ້ໃນອຸນຫະພູມ 3-5 ° C ບໍ່ເກີນ 3 ຊົ່ວໂມງກ່ອນການກວດ.
ຕົວຊີ້ບອກ ສຳ ລັບການຄົ້ນຄ້ວາ: ການຕິດເຊື້ອໃນລະບົບຫາຍໃຈ, ຫຼອດປອດອັກເສບ, ປອດອັກເສບ.
ການກວດກາພະຍາດກ່ຽວກັບ genitourinary.
ເອກະສານ ສຳ ລັບການກວດສອບກ້ອງຈຸລະທັດແມ່ນຖືກເອົາໄປດ້ວຍແປງພິເສດທີ່ເປັນຫມັນແລະມີຮອຍແຕກໃນແຜ່ນແກ້ວ. ເມື່ອມີການຍິ້ມອອກຈາກບ່ອນທີ່ແຕກຕ່າງກັນໃສ່ແກ້ວດຽວກັນ, ໃບສະ ໝັກ ຂອງ Smear ຕ້ອງໄດ້ລົງລາຍເຊັນວ່າ: "U" ແມ່ນ urethra, "V" ແມ່ນຊ່ອງຄອດ, "C" ແມ່ນຊ່ອງຄອດ. ການເກັບຕົວຢ່າງເອກະສານແມ່ນ ດຳ ເນີນໂດຍພະນັກງານຂອງພະແນກການແພດ:
ຜູ້ຊ່ຽວຊານດ້ານພະຍາດຍິງ (ສຳ ລັບຜູ້ຍິງ),
Urologist (ສໍາລັບຜູ້ຊາຍ).
ການຍິ້ມ cytological ແມ່ນຖືກປະຕິບັດ, ຕາມຄວາມຕ້ອງການ, ຈາກສາມສ່ວນຂອງເຍື່ອເມືອກໃນຊ່ອງຄອດ: ຈາກທ້ອງຟ້າ, ຈາກດ້ານນອກຂອງປາກມົດລູກແລະຈາກຊ່ອງທາງຂອງປາກມົດລູກ. ໃນກໍລະນີນີ້, spatula ພິເສດແມ່ນໃຊ້. ຫຼັງຈາກກິນ, ຕົວຢ່າງແຕ່ລະອັນແມ່ນໃຊ້ກັບແກ້ວ, ແລະຫຼັງຈາກນັ້ນສົ່ງໄປວິເຄາະຢ່າງລະອຽດຕໍ່ຫ້ອງທົດລອງ cytology. ໃນທາງກັບກັນ, ຮອຍຍິ້ມ cytological ແມ່ນໄດ້ຖືກສຶກສາຢ່າງລະອຽດ ສຳ ລັບການປະກົດຕົວຂອງຄວາມແຕກຕ່າງເລັກນ້ອຍໃນໂຄງສ້າງຂອງຈຸລັງ. ຄວາມຖີ່ swab ທີ່ແນະ ນຳ ແມ່ນປີລະຄັ້ງຫລືປີແລະເຄິ່ງ ໜຶ່ງ.
ການກະກຽມສໍາລັບການ smear ເປັນ:
ຊ່ວງເວລາທີ່ດີທີ່ສຸດ ສຳ ລັບການທາສີແມ່ນເວລາໃດທີ່ບໍ່ມີປະ ຈຳ ເດືອນ. 2 ມື້ກ່ອນການເລີ່ມຕົ້ນຂອງການທົດສອບ, ຫລີກລ້ຽງສິ່ງຕໍ່ໄປນີ້, ເພາະວ່າສິ່ງນີ້ອາດຈະປົກປິດຈຸລັງຜິດປົກກະຕິແລະ ນຳ ໄປສູ່ຜົນໄດ້ຮັບທີ່ຫຼອກລວງທີ່ບໍ່ຖືກຕ້ອງ:
ການກຽມຊ່ອງຄອດ (ຍົກເວັ້ນສິ່ງທີ່ແພດສັ່ງ)
cept ຢາຄຸມ ກຳ ເນີດຊ່ອງຄອດເຊັ່ນ: ໂຟມຄຸມຄຸມ, ຄຣີມຫຼືວຸ້ນ.
ການທາສີບໍ່ຄວນເຈັບປວດ. ຖ້າແມ່ຍິງປະສົບກັບຄວາມເຈັບປວດໃນເວລາທົດສອບ, ລາວຄວນຮຽກຮ້ອງຄວາມສົນໃຈຂອງແພດ.
ໂຄໂລໂບຣາມ.
7-10 ມື້ກ່ອນການທົດສອບ, ຍົກເລີກການໃຊ້ຢາ (ຢາລະບາຍນໍ້າບີ, ທາດເບື່ອ, ທາດເຫຼັກ, ໄຂມັນໃນກະເພາະ ລຳ ໄສ້, ເອນໄຊແລະຢາອື່ນໆທີ່ມີຜົນຕໍ່ການຍ່ອຍອາຫານແລະການດູດຊຶມ). ທ່ານບໍ່ສາມາດເຮັດ enemas ໃນສະມາດ Eve. ຫຼັງຈາກການກວດກາ X-ray ກ່ຽວກັບກະເພາະອາຫານແລະ ລຳ ໄສ້, ການວິເຄາະອາຈົມຈະເປັນໄປໄດ້ບໍ່ກ່ອນ 2 ມື້ຕໍ່ມາ. ພາຍໃນ 4-5 ວັນ, ທ່ານຕ້ອງຍຶດ ໝັ້ນ ກັບອາຫານດັ່ງຕໍ່ໄປນີ້: ນົມ, ຜະລິດຕະພັນນົມ, ທັນຍະພືດ, ມັນຝະລັ່ງ, ເຂົ້າ ໜົມ ປັງ, ເຂົ້າຈີ່ຂາວກັບມັນເບີ, ໄຂ່ອ່ອນ 1-2 ໜ່ວຍ, ໝາກ ໄມ້ສົດເລັກ ໜ້ອຍ. ອາຈົມຈະຖືກເກັບເອົາຫຼັງຈາກການເຄື່ອນໄຫວ ລຳ ໄສ້ເອກະລາດໃນຖັງພາດສະຕິກທີ່ຖືກຖິ້ມດ້ວຍຝາປິດທີ່ມີຝາປິດ. ຄວນຫຼີກລ້ຽງອາຈົມຍ່ຽວ. ຖັງທີ່ມີອາຈົມຕ້ອງຖືກສົ່ງໄປຫ້ອງທົດລອງໃນມື້ທີ່ວັດຖຸດິບຖືກເກັບມ້ຽນ, ເກັບໄວ້ໃນຕູ້ເຢັນ (4-6 C0) ກ່ອນສົ່ງ.
ການວິເຄາະອາຈົມ ສຳ ລັບໄຂ່ helminth (ໄຂ່ແມ່ທ້ອງ).
ອາຈົມຈະຖືກເກັບມ້ຽນໃນຖັງຖິ້ມທີ່ມີຝາມົດສະກູແລະບ່ວງໃສ່ໃນ ຈຳ ນວນບໍ່ເກີນ 1/3 ຂອງປະລິມານຂອງຖັງ. ວັດສະດຸຕ້ອງຖືກສົ່ງໄປຫ້ອງທົດລອງໃນວັນດຽວກັນ. ໃນລະຫວ່າງການເກັບ ກຳ, ຫຼີກລ່ຽງຄວາມບໍ່ສະອາດຂອງປັດສະວະທີ່ໄຫຼມາຈາກອະໄວຍະວະເພດ. ຕົວຊີ້ບອກ ສຳ ລັບຈຸດປະສົງຂອງການວິເຄາະ:
pected ສົງໃສວ່າຕິດເຊື້ອ helminths,
analysis ການວິເຄາະ“ ສິ່ງກີດຂວາງ” (ໃນເວລາເຂົ້າໂຮງ ໝໍ, ອອກແບບປື້ມແພດ, ແລະອື່ນໆ)
ການກວດເລືອດ occult fecal.
7-10 ມື້ກ່ອນການທົດສອບ, ຍົກເລີກຢາ (laxatives, bismuth, iron). ທ່ານບໍ່ສາມາດເຮັດ enemas ໃນສະມາດ Eve. ຫຼັງຈາກການກວດ X-ray ກ່ຽວກັບກະເພາະອາຫານແລະ ລຳ ໄສ້, ການວິເຄາະອາຈົມຈະຖືກ ກຳ ນົດໃຫ້ໄວກວ່າສອງມື້ຕໍ່ມາ. ກ່ອນທີ່ຈະວິເຄາະ, ຍົກເວັ້ນຊີ້ນ, ຕັບແລະຜະລິດຕະພັນທັງ ໝົດ ທີ່ບັນຈຸທາດເຫຼັກ (ໝາກ ໂປມ, ພິກໄທ, ໝາກ ເດືອຍ, ຖົ່ວຂາວ, ຜັກບົ່ວຂຽວ) ຈາກອາຫານເປັນເວລາສາມມື້. ອາຈົມຈະຖືກເກັບເອົາຫຼັງຈາກທີ່ເອົາຂີ້ກະເທີ່ອອກຈາກ ລຳ ໄສ້ຕົວເອງໃສ່ຖັງຢາງທີ່ຖິ້ມແລ້ວພ້ອມຝາປິດ.ຄວນຫຼີກລ້ຽງອາຈົມຍ່ຽວ. ຖັງທີ່ມີອາຈົມຕ້ອງຖືກສົ່ງໄປຫ້ອງທົດລອງໃນມື້ທີ່ວັດຖຸດິບຖືກເກັບມ້ຽນ, ເກັບໄວ້ໃນຕູ້ເຢັນ (4-6 C0) ກ່ອນສົ່ງ.
ການເກັບ ກຳ ແລະການເກັບຮັກສາວັດຖຸດິບຊີວະພາບ (ເລືອດ) ສຳ ລັບການສຶກສາກ່ຽວກັບການຜະລິດ autoantibodies ໂດຍ ELISA (ຕິດເຊື້ອ)
ຂັ້ນຕອນການກິນເລືອດ. ໃນເວລາທີ່ບໍລິຈາກເລືອດໃນເສັ້ນເລືອດ, ມັນແມ່ນຄວາມປາຖະ ໜາ ທີ່ຈະຍົກເວັ້ນປັດໃຈຕ່າງໆທີ່ສົ່ງຜົນຕໍ່ຜົນຂອງການສຶກສາ: ຄວາມເຄັ່ງຄຽດທາງຮ່າງກາຍແລະຈິດໃຈ, ການສູບຢາ (1 ຊົ່ວໂມງກ່ອນການສຶກສາ). ມັນຖືກຫ້າມບໍ່ໃຫ້ເອົາເລືອດຈາກເສັ້ນເລືອດໃນທັນທີຫຼັງຈາກຄົນເຈັບໄດ້ຜ່ານການກວດ X-ray ແລະການກວດ ultrasound, ເຊັ່ນດຽວກັນກັບຫຼັງຈາກຂັ້ນຕອນການອອກ ກຳ ລັງກາຍ. ມັນໄດ້ຖືກແນະນໍາໃຫ້ 1-2 ມື້ກ່ອນການສຶກສາທີ່ສະເຫນີບໍ່ຄວນກິນອາຫານທີ່ມີໄຂມັນແລະເຫຼົ້າ. ຖ້າທ່ານ ກຳ ລັງກິນຢາ, ໃຫ້ແນ່ໃຈວ່າຈະແຈ້ງໃຫ້ທ່ານ ໝໍ ຊາບ. ການກວດເລືອດໃນການ ກຳ ນົດຮໍໂມນແມ່ນຖືກປະຕິບັດຢ່າງເຄັ່ງຄັດໃສ່ກະເພາະຫວ່າງເປົ່າ (6-8 ຊົ່ວໂມງຫລັງຄາບສຸດທ້າຍ). ໃນແມ່ຍິງທີ່ມີອາຍຸການຈະເລີນພັນ (ອາຍຸປະມານ 12-13 ປີຈົນຮອດການ ໝົດ ປະ ຈຳ ເດືອນ), ປັດໄຈທາງດ້ານພູມສາດທີ່ກ່ຽວຂ້ອງກັບໄລຍະຂອງຮອບວຽນປະ ຈຳ ເດືອນມີອິດທິພົນຕໍ່ຜົນໄດ້ຮັບ, ສະນັ້ນ, ເມື່ອກວດເບິ່ງຮໍໂມນເພດ, ທ່ານຕ້ອງລະບຸມື້ຂອງປະ ຈຳ ເດືອນ (ອາຍຸການຖືພາ). ການເກັບຕົວຢ່າງເລືອດແມ່ນປະຕິບັດຈາກເສັ້ນເລືອດ, ໃນເວລາເຄິ່ງມື້ ທຳ ອິດ (ເຖິງ 12 ຊົ່ວໂມງ) ເຂົ້າໄປໃນທໍ່ພາດສະຕິກທີ່ຖືກຖິ້ມໂດຍບໍ່ມີຢາຕ້ານເຊື້ອໃນປະລິມານ 4-8 ມລ. ເລືອດຈະຖືກລວບລວມເຂົ້າໄປໃນທໍ່ແຫ້ງທີ່ບໍ່ເປັນຫມັນ, ທໍ່ໂມໂນໂມນຫຼືຫຼອດດູດ (Vacutainer®, Vacuette®) ທີ່ມີ ໝວກ ສີແດງ. ເອກະສານ ສຳ ລັບການສຶກສາແມ່ນ serum.
ລະບຽບການເກັບຍ່ຽວ:
ເພື່ອເຮັດຫ້ອງນ້ ຳ ຢ່າງລະອຽດຂອງອະໄວຍະວະພາຍນອກແລະບໍລິເວນຮູທະວານດ້ວຍນ້ ຳ ຕົ້ມແລະສະບູທີ່ອົບອຸ່ນ (ເດັກຍິງຖືກລ້າງຈາກດ້ານ ໜ້າ ໄປດ້ານຫຼັງ). ແຫ້ງດ້ວຍຜ້າອະເຊື້ອ. ຫົວຂໍ້ຂອງການສຶກສາແມ່ນສ່ວນ ໜຶ່ງ ໂດຍສະເລ່ຍຂອງການຍ່ຽວໃນຕອນເຊົ້າ. ຕົວຢ່າງໃນປະລິມານ 20-50 ມລ (ໃນເດັກ - 10-15 ມລ) ຕ້ອງໄດ້ລວບລວມໄວ້ໃນຖັງທີ່ຖິ້ມດ້ວຍພາດສະຕິກທີ່ບໍ່ເປັນຫມັນພ້ອມກັບ ໝວກ.
ກົດລະບຽບ ສຳ ລັບການເກັບ ກຳ ຂີ້ເຫຍື່ອ.
ກວດກາຂີ້ກະເທີ່ທີ່ອວບນ້ ຳ ທີ່ອິດສາ (ໃນຕອນເຊົ້າທີ່ມັກ), ໃນກະເພາະອາຫານຫວ່າງເປົ່າ. ຄົນເຈັບຕ້ອງຖູແຂ້ວແລະລ້າງປາກແລະຄໍດ້ວຍນ້ ຳ. ຢ່າເກັບນ້ ຳ ລາຍແລະການໄຫຼຂອງ nasopharyngeal. ຢູ່ເຮືອນ, ສຳ ລັບຂີ້ກະເທີ່ທີ່ດີກວ່າ, ທ່ານສາມາດໃຫ້ດື່ມນ້ ຳ ຮ້ອນ, ພໍດີ, ເຮັດນວດຫລັງ. Sputum ຖືກລວບລວມຢູ່ໃນຖັງພາດສະຕິກທີ່ບໍ່ເປັນຫມັນເຊິ່ງມີຫົວມົດ.
ກົດລະບຽບໃນການເກັບ ກຳ ຂໍ້ມູນຂອງການເຄື່ອນໄຫວຂອງ ລຳ ໄສ້ ສຳ ລັບ dysbiosis.
ສອງສາມມື້ກ່ອນການສຶກສາບໍ່ຄວນເອົາຖ່ານແລະຊີວະພາບທີ່ໃຊ້ແລ້ວ. ການຄັດເລືອກເອກະສານທີ່ຜະລິດໃນມື້ວິເຄາະ. ໝໍ້ ຫລືເຮືອແມ່ນຖືກຂ້າເຊື້ອກ່ອນ, ລ້າງໃຫ້ສະອາດໃນນ້ ຳ ສະບູ, ລ້າງ, ຮັກສາດ້ວຍນ້ ຳ ຕົ້ມ, ແລະເຮັດຄວາມເຢັນ. ເພື່ອເກັບອາຈົມ, ທ່ານບໍ່ສາມາດໃຊ້ເຈ້ຍຫ້ອງນ້ ຳ, ທ່ານບໍ່ສາມາດປົນເປື້ອນປັດສະວະໄດ້. ເອົາເອກະສານຈາກຜ້າອ້ອມຫລືຈາກຜ້າອ້ອມທີ່ມີທາດເຫຼັກ. ຖັງພາດສະຕິກທີ່ບໍ່ເປັນຫມັນທີ່ມີຝາອັດປາກມົດລູກແລະມົດສະກູແມ່ນແນະ ນຳ ໃຫ້ໃຊ້ໃນການເກັບອາຈົມ.
ເອກະສານ ສຳ ລັບການວິເຄາະແມ່ນຖືກເອົາດ້ວຍ spatula ຕິດຢູ່ໃນຝາປິດຂອງຂວດຈາກສ່ວນກາງແລະຄັ້ງສຸດທ້າຍຂອງອາຈົມ (ອາຫານ 3-4 spatulas - 1.5-2 g). ອາຈົມຂອງແຫຼວບໍ່ໃຫ້ເກີນ 1/3 ຂອງຂວດ.
ຖ້າບໍ່ສາມາດຈັດສົ່ງເອກະສານດັ່ງກ່າວໄປຫ້ອງທົດລອງພາຍໃນ 2 ຊົ່ວໂມງ, ຕົວຢ່າງສາມາດເກັບຮັກສາໄວ້ໃນອຸນຫະພູມ + 8 ° C ບໍ່ເກີນ 5 ຊົ່ວໂມງ.
ກົດລະບຽບການເກັບນ້ ຳ ນົມແມ່
ໃນຕອນເຊົ້າຂອງການກວດກາ, ແມ່ຍິງພາກັນອາບນ້ ຳ ແລະໃສ່ຜ້າຝ້າຍທີ່ສະອາດ. ກ່ອນທີ່ຈະສະແດງນົມ, ໃຫ້ລ້າງມືຂອງທ່ານດ້ວຍສະບູແລະ ໜ້າ ກາກ. ຫຼັງຈາກນັ້ນໃຫ້ລ້າງເຕົ້ານົມເບື້ອງຊ້າຍແລະຂວາດ້ວຍນ້ ຳ ອຸ່ນແລະສະບູແລະເຊັດໃຫ້ແຫ້ງດ້ວຍຜ້າເຊັດໂຕທີ່ສະອາດ. ພື້ນຜິວຂອງຫົວນົມແລະພາກພື້ນ paralosal ຂອງຕ່ອມ mammary ຕ້ອງໄດ້ຮັບການປິ່ນປົວດ້ວຍແຜ່ນຝ້າຍແຍກຕ່າງຫາກທີ່ມີຄວາມຊຸ່ມດ້ວຍເອທານອນ 70 ° C. ສ່ວນ ທຳ ອິດຂອງນ້ ຳ ນົມແມ່ແມ່ນຖືກຖອກໃສ່, ຂະ ໜາດ 3-4 ມລຕໍ່ໄປແມ່ນຕົກລົງຈາກແຕ່ລະຕ່ອມເປັນອາຫານທີ່ບໍ່ເປັນຫມັນແຍກຕ່າງຫາກ (ພາຊະນະບັນຈຸ).ພາຍໃນ 2 ຊົ່ວໂມງ, ຄວນສົ່ງນໍ້ານົມແມ່ໄປຫ້ອງທົດລອງ.
ໃນກໍລະນີຂອງການກວດກາກ່ຽວກັບການລະບາຍຂອງບາດແຜ, ວັດສະດຸກໍ່ຈະຖືກເອົາມາຈາກບາດແຜກ່ອນແຕ່ງຕົວ.
ເມື່ອກວດກາອາການເຈັບຄໍ, ການເອົາເອກະສານເຮັດກ່ອນທີ່ຈະກິນອາຫານ, ຄົນເຈັບບໍ່ໄດ້ແນະ ນຳ ໃຫ້ຖູແຂ້ວ.
ແນວຄິດແມ່ນຫຍັງ?
ລະດັບ glucose ໃນຮ່າງກາຍຂອງມະນຸດແມ່ນມີການປ່ຽນແປງເລື້ອຍໆ.
ການປ່ຽນແປງຂອງຕົວຊີ້ວັດນີ້ໃນຄົນທີ່ມີສຸຂະພາບແຂງແຮງແຕກຕ່າງກັນພາຍໃນມາດຕະຖານການວິທະຍາສາດ.
ປັດໃຈຕ່າງໆມີຜົນຕໍ່ນ້ ຳ ຕານໃນເລືອດ.
ລະດັບນ້ ຳ ຕານໃນເລືອດໃນຄົນທີ່ມີສຸຂະພາບແຂງແຮງຂື້ນກັບອິດທິພົນຂອງຜົນກະທົບຕໍ່ໄປນີ້:
- ການໄດ້ຮັບທາດແປ້ງເຂົ້າໄປໃນຮ່າງກາຍພ້ອມກັບອາຫານ (ທີ່ ສຳ ຄັນໂດຍສະເພາະ ສຳ ລັບຜູ້ປ່ວຍເບົາຫວານແມ່ນມີ ຄຳ ຖາມກ່ຽວກັບດັດຊະນີ glycemic ຂອງອາຫານແມ່ນຫຍັງແລະວິທີການ ກຳ ນົດດັດຊະນີ glycemic ຂອງຜະລິດຕະພັນ) ꓼ
- ຄວາມອາດສາມາດຂອງ pancreatic
- ຜົນກະທົບຂອງການເຮັດວຽກຂອງຮໍໂມນທີ່ສະ ໜັບ ສະ ໜູນ ວຽກຂອງອິນຊູລິນ
- ໄລຍະເວລາແລະຄວາມຮຸນແຮງຂອງຄວາມກົດດັນທາງຮ່າງກາຍແລະຈິດໃຈ.
ຖ້າລະດັບນໍ້າຕານໃນເລືອດເພີ່ມຂື້ນຢ່າງຕໍ່ເນື່ອງແລະຈຸລັງຂອງຮ່າງກາຍບໍ່ສາມາດດູດຊຶມເອົາທາດອິນຊູລິນທີ່ອອກໃນປະລິມານປົກກະຕິ, ມັນ ຈຳ ເປັນຕ້ອງມີການສຶກສາພິເສດ. ນີ້ແມ່ນການທົດສອບ ສຳ ລັບໂປຼແກຼມ glycemic ແລະ glucosuric. ການປະເມີນຜົນດັ່ງກ່າວແມ່ນ ຈຳ ເປັນ ສຳ ລັບພະຍາດເບົາຫວານປະເພດ 2 ແລະຊ່ວຍໃຫ້ທ່ານສາມາດ ກຳ ນົດນະໂຍບາຍດ້ານລະດັບນ້ ຳ ຕານໃນແມ່ຍິງແລະຜູ້ຊາຍ.
ໂປຣໄຟລ໌ glycemic ແມ່ນການທົດສອບທີ່ຖືກປະຕິບັດຢູ່ເຮືອນ, ຂຶ້ນກັບກົດລະບຽບພິເສດ. ຄົນທີ່ ກຳ ນົດແມ່ນຄົນເຈັບເອງ. ຖ້າແພດທີ່ເຂົ້າຮ່ວມສັ່ງຊື້ໂປຼແກຼມ glycemic, ລາວແນະ ນຳ ວ່າເວລາໃດແລະເວລາໃດທີ່ ຈຳ ເປັນຕ້ອງ ດຳ ເນີນການກວດເລືອດ ສຳ ລັບນ້ ຳ ຕານ.
ໂດຍປົກກະຕິ, ໄລຍະເວລາ ສຳ ລັບການ ກຳ ນົດລະດັບ glucose ແມ່ນ:
- ອຸປະກອນການທົດສອບໄດ້ຖືກປະຕິບັດສາມຄັ້ງຕໍ່ມື້ - ໃນຕອນເຊົ້າໃນກະເພາະອາຫານຫວ່າງ, ຫຼັງຈາກສອງຊົ່ວໂມງຫຼັງອາຫານເຊົ້າແລະອາຫານທ່ຽງ.
- ການສຶກສາຄວນໄດ້ຮັບການປະຕິບັດຫົກຄັ້ງຕໍ່ມື້ - ໃນຕອນເຊົ້າຫຼັງຈາກຕື່ນນອນແລະທຸກໆສອງຊົ່ວໂມງຫຼັງອາຫານ.
- ບາງຄັ້ງມັນ ຈຳ ເປັນຕ້ອງກິນເລືອດແປດເທື່ອ ສຳ ລັບນ້ ຳ ຕານ, ລວມທັງເວລາກາງຄືນ.
ແພດທີ່ເຂົ້າຮ່ວມພິເສດສາມາດ ກຳ ນົດ ຈຳ ນວນຕົວຢ່າງຂອງເລືອດແລະ ກຳ ນົດໄລຍະເວລາທີ່ ຈຳ ເປັນລະຫວ່າງຂັ້ນຕອນຕ່າງໆ, ໂດຍອີງໃສ່ການພັດທະນາຂອງຂະບວນການທາງພະຍາດໃນຄົນເຈັບ.
ເພີ່ມເຕີມກ່ຽວກັບ hemoglobin glycemic
hemoglobin Glycemic, ຖ້າບໍ່ດັ່ງນັ້ນເອີ້ນວ່າ hemoglobin glycated, ໃນການຖອດລະຫັດຂອງການກວດເລືອດແມ່ນສະແດງໂດຍຕົວຫຍໍ້ຂອງຕົວອັກສອນ HBH1.
ຄຸນຄ່າທາງ ໜ້າ ຂອງຕົວຫຍໍ້ນີ້ໃນການຖອດລະຫັດການວິເຄາະຊ່ວຍໃຫ້ພວກເຮົາປະເມີນອັດຕາສ່ວນຂອງ hemoglobin ໃນເລືອດທີ່ກ່ຽວຂ້ອງກັບ glucose.
Glucose ແມ່ນສານເຄມີທີ່ມີຕົ້ນ ກຳ ເນີດຂອງອິນຊີເຊິ່ງມີຢູ່ໃນເລືອດຂອງຄົນໃນປະລິມານທີ່ແນ່ນອນ.
ມັນສາມາດເຂົ້າໄປໃນປະຕິກິລິຍາທາງເຄມີກັບ hemoglobin ທຳ ມະດາ, ເຊິ່ງແມ່ນຄວາມຜູກພັນຂອງທາດໂປຼຕີນແລະທາດປະສົມທາດເຫຼັກ.
ໂດຍສະເລ່ຍ, ອາຍຸການໃຊ້ຊີວິດຂອງເມັດເລືອດແດງ - ເມັດເລືອດທີ່ປະຕິບັດ hemoglobin - ຢູ່ລະຫວ່າງ ໜຶ່ງ ຮ້ອຍຫາ ໜຶ່ງ ຮ້ອຍຊາວວັນ.
ດັ່ງນັ້ນ, ການວິເຄາະຂອງວັດສະດຸຊີວະພາບ, ໄດ້ລິເລີ່ມເພື່ອໃຫ້ສາມາດ ກຳ ນົດລະດັບຂອງ glycemic hemoglobin, ຊ່ວຍໃຫ້ທ່ານສາມາດປະເມີນລະດັບນ້ ຳ ຕານໃນເລືອດຂອງຄົນເຈັບໃນສອງສາມເດືອນຜ່ານມາ.
ນໍ້າຕານໃນເລືອດສູງຂື້ນ, ຄວາມສ່ຽງທີ່ຈະເປັນໂລກເບົາຫວານສູງ - ເປັນພະຍາດທີ່ຮ້າຍແຮງທີ່ຕ້ອງການຄວາມເອົາໃຈໃສ່ຂອງທັງຄົນເຈັບແລະແພດ ໝໍ ທີ່ເຂົ້າຮ່ວມ.
ການກວດເລືອດ ສຳ ລັບ hemoglobin glycemic ທີ່ມີຄວາມຖືກຕ້ອງສູງຊ່ວຍໃຫ້ທ່ານສາມາດ ກຳ ນົດຄວາມສ່ຽງໃນການພັດທະນາພະຍາດນີ້.
ສະນັ້ນ, ການສຶກສາແມ່ນມີຄວາມກ່ຽວຂ້ອງທັງ ສຳ ລັບຄົນທີ່ເປັນໂຣກເບົາຫວານແລະຜູ້ທີ່ຕ້ອງການຮັກສາສຸຂະພາບຂອງພວກເຂົາຢູ່ໃນການຄວບຄຸມແລະປ້ອງກັນການພັດທະນາຂອງພະຍາດຕ່າງໆ.
ມີຄວາມສ່ຽງຕໍ່ການພັດທະນາໂລກເບົາຫວານແມ່ນຜູ້ທີ່ ນຳ ໃຊ້ວິຖີຊີວິດທີ່ບໍ່ດີ, ແລະຜູ້ທີ່ເປັນໂລກອ້ວນ, ຕິດກັບໂລກອ້ວນ, ຫລືຈາກຄວາມດັນເລືອດສູງ.
ການວິເຄາະ hemoglobin ໃນເລືອດຄວນຈະຖືກ ນຳ ໄປໃຊ້ເປັນປະ ຈຳ ສຳ ລັບທຸກໆຄົນທີ່:
- ມີພູມຕ້ານທານທາງພັນທຸ ກຳ ກັບພະຍາດເບົາຫວານ,
- ເຮັດໃຫ້ຊີວິດ sedentary ເປັນ,
- ທົນທຸກຈາກຄວາມທົນທານຂອງນ້ ຳ ຕານ.
ນອກຈາກນີ້, ແນະ ນຳ ໃຫ້ລິເລີ່ມການຜ່ານການວິເຄາະນີ້ໃຫ້ແມ່ຍິງຜູ້ທີ່ເປັນໂລກເບົາຫວານໃນເວລາຖືພາ, ຜູ້ທີ່ໃຫ້ ກຳ ເນີດເດັກທີ່ມີນ້ ຳ ໜັກ ໃນເວລາເກີດແມ່ນສູງກວ່າສີ່ກິໂລກຣາມ, ແລະຜູ້ທີ່ມີປະຫວັດໂຣກ polycystic ovary syndrome (PCOS).
ທ່ານສາມາດເຮັດການວິເຄາະ ສຳ ລັບ hemoglobin glycemic ໃນຄລີນິກເທດສະບານເມືອງຫຼືຕົວເມືອງໃຫຍ່.
ກ່ອນທີ່ທ່ານຈະເຂົ້າຫ້ອງທົດລອງ, ທ່ານຄວນກະກຽມແລະສັງເກດເບິ່ງກົດລະບຽບທີ່ ສຳ ຄັນຫຼາຍຢ່າງເຊິ່ງເນື້ອໃນຂໍ້ມູນຂອງຜົນໄດ້ຮັບຈະຂຶ້ນກັບ.
ໂຣກເບົາຫວານປະເພດ I ແລະໂຣກເບົາຫວານປະເພດ 2 ແມ່ນຫຍັງ?
ເນື້ອໃນມາດຕະຖານຂອງ glycemic hemoglobin ໃນເລືອດແມ່ນຄືກັນ ສຳ ລັບທັງຊາຍແລະຍິງ.
ມັນຕັ້ງແຕ່ສີ່ແລະເຄິ່ງ ໜຶ່ງ ເຖິງຫົກເປີເຊັນຂອງມວນສານຊີວະພາບທັງ ໝົດ ທີ່ຖືກ ນຳ ມາຄົ້ນຄວ້າ. ຖ້າລະດັບຂອງ glycemic hemoglobin ຖືກກວດພົບໃນໄລຍະການວິເຄາະເກີນມູນຄ່າການອ້າງອິງເຫຼົ່ານີ້, ຫຼັງຈາກນັ້ນຄົນເຈັບມີຄວາມສ່ຽງທີ່ຈະເປັນໂລກເບົາຫວານໃນການພັດທະນາໂລກເບົາຫວານ.
ເພື່ອຫຼຸດຜ່ອນຄວາມເປັນໄປໄດ້ຂອງການເປັນພະຍາດນີ້, ຄວນມີການສຶກສາເພີ່ມເຕີມເພື່ອຊ່ວຍໃນການ ກຳ ນົດສາເຫດທີ່ສົ່ງຜົນກະທົບທາງລົບຕໍ່ສະພາບຂອງຄົນເຈັບ.
ດັ່ງທີ່ທ່ານຮູ້, ໂຣກເບົາຫວານແມ່ນມີຢູ່ສອງປະເພດ. ພະຍາດເບົາຫວານຂອງຊະນິດ ທຳ ອິດເອີ້ນວ່າ "ພະຍາດຂອງຄົນ ໜຸ່ມ", ຍ້ອນວ່າມັນມັກຈະເປັນຕົວຂອງມັນເອງໃນຄົນທີ່ຍັງບໍ່ທັນຮອດລະດັບສາມສິບປີ.
ໂຣກເບົາຫວານປະເພດ 2 ສາມາດເກີດຂື້ນໃນທຸກຍຸກທຸກສະ ໄໝ, ແຕ່ສ່ວນຫຼາຍມັນມັກເກີດຂື້ນໃນຜູ້ທີ່ສາມາດສະແດງວ່າເປັນກຸ່ມອາຍຸ 40 ປີຂຶ້ນໄປ.
ໂຣກເບົາຫວານຊະນິດ II ແມ່ນມາກ່ອນໂດຍສະພາບທີ່ເອີ້ນວ່າ "ໂລກເບົາຫວານ" ແລະມີລັກສະນະສະແດງເຖິງຄວາມທົນທານຂອງນ້ ຳ ຕານ.
ອົງການຈັດຕັ້ງຂອງຄົນທີ່ທຸກທໍລະມານຈາກພະຍາດຕ່າງໆສືບຕໍ່ຜະລິດອິນຊູລິນຂອງຕົນເອງ, ເຊິ່ງໃນທາງທິດສະດີແມ່ນສາມາດລະລາຍນ້ ຳ ຕານທີ່ໄດ້ມາຈາກອາຫານ.
ແຕ່ໃນພາກປະຕິບັດຕົວຈິງ, ອິນຊູລິນນີ້ບໍ່ໄດ້ຖືກ ນຳ ໃຊ້ໃນສ່ວນໃດສ່ວນ ໜຶ່ງ ຂອງຮ່າງກາຍແລະສູນເສຍຈຸດປະສົງຫຼັກ - ການ ນຳ ໃຊ້ຈຸລັງນ້ ຳ ຕານ.
ທາດກາວ, ບໍ່ໄດ້ຖືກຍ້າຍອອກຈາກຮ່າງກາຍຂອງມະນຸດໂດຍໃຊ້ກົນໄກທີ່ຖືກອອກແບບມາ ສຳ ລັບສິ່ງນີ້, ຍັງຄົງຢູ່ໃນເລືອດ.
Glycemic hemoglobin ສາມາດເພີ່ມຂື້ນຫຼືຫຼຸດລົງ. ສະພາບທີ່ມີລັກສະນະໂດຍ hemoglobin ຊະນິດ glycemic ຫຼຸດລົງບໍ່ແມ່ນມາດຕະຖານ.
ປົກກະຕິແລ້ວມັນຈະພັດທະນາໃນເວລາທີ່ມີເລືອດໄຫຼທີ່ເຊື່ອງໄວ້ຫຼືຍ້ອນໂຣກເລືອດຈາງຮ້າຍແຮງ.
ນອກຈາກນີ້, ການຫຼຸດລົງຂອງລະດັບ glycemic hemoglobin ສາມາດເກີດຈາກການກິນຢາທີ່ມີນ້ ຳ ຕານຫຼາຍເກີນໄປ, ຍຶດຕິດດົນນານກັບຄາບອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ ແລະພະຍາດທາງພັນທຸ ກຳ ທີ່ຫາຍາກ, ລວມທັງການບໍ່ຮັບນ້ ຳ ຕານໃນເລືອດ.
ໂຣກເບົາຫວານເປັນໂຣກທີ່ຮ້າຍແຮງທີ່ ທຳ ລາຍສຸຂະພາບຂອງຄົນເຮົາ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ຢາທີ່ທັນສະ ໄໝ ມີຫຼາຍທາງເລືອກໃນການຮັກສາສະຫວັດດີພາບຂອງຄົນທີ່ເປັນໂຣກນີ້.
ການ ນຳ ໃຊ້ຢາທີ່ບັນຈຸອິນຊູລິນ (ໂດຍປົກກະຕິແມ່ນຮູບແບບຂອງການສັກຢາ) ແມ່ນຖືກບົ່ງບອກ ສຳ ລັບຜູ້ທີ່ເປັນໂລກເບົາຫວານປະເພດ 1.
ສຳ ລັບຜູ້ທີ່ເປັນໂລກເບົາຫວານຊະນິດທີ 2, ມັນຈະງ່າຍຕໍ່ການຮັກສາສະພາບຂອງເຂົາເຈົ້າ - ເພື່ອໃຫ້ຮູ້ສຶກເປັນປົກກະຕິແລະມີຊີວິດທີ່ເຕັມໄປ, ພວກເຂົາຕ້ອງໄດ້ກິນຢາເມັດພິເສດທີ່ຊ່ວຍຫຼຸດຜ່ອນຄວາມທົນທານຕໍ່ນ້ ຳ ຕານໃນຮ່າງກາຍ.
ເນື້ອໃນມາດຕະຖານຂອງ glycemic hemoglobin ໃນເລືອດ
ມີຂໍ້ມູນທີ່ໄດ້ຮັບການຢັ້ງຢືນທາງວິທະຍາສາດກ່ຽວກັບເນື້ອໃນທີ່ເປັນມາດຕະຖານຂອງຕົວຊີ້ວັດນີ້ໃນການກວດເລືອດ.
ບັນດາຄຸນຄ່າອ້າງອີງທີ່ ນຳ ສະ ເໜີ ໃນວັກນີ້ຂອງບົດຂຽນໄດ້ຖືກ ກຳ ນົດຢ່າງຈິງຈັງບົນພື້ນຖານການສຶກສາຍາວນານແລະກວ້າງຂວາງ.
ຕົວຢ່າງ, ອັດຕາສ່ວນຂອງ hemoglobin glycemic ໃນເລືອດຂອງຄົນທີ່ມີອາຍຸຕ່ ຳ ກ່ວາຫ້າປີຄວນຈະມີການເຫນັງຕີງພາຍໃນຫົກສ່ວນເຄິ່ງ.
ສຳ ລັບຄົນທີ່ມີອາຍຸຫລາຍກວ່າຊາວຫ້າປີແລະອາຍຸຕໍ່າກວ່າຫ້າສິບປີ, ຕົວຊີ້ວັດມາດຕະຖານນີ້ສາມາດບັນລຸເຖິງເຈັດເປີເຊັນ.
ໃນຜູ້ທີ່ມີສຸຂະພາບແຂງແຮງທີ່ມີອາຍຸຫຼາຍກວ່າຫ້າສິບປີ, ປະເພດ glycemic hemoglobin ບໍ່ຄວນເກີນຂອບເຂດຂອງເຈັດແລະເຄິ່ງ ໜຶ່ງ ເປີເຊັນຂອງມວນສານຊີວະພາບທັງ ໝົດ ທີ່ ນຳ ມາວິເຄາະ.
ການບ່ຽງເບນຈາກມາດຕະຖານທີ່ສອດຄ້ອງກັບອາຍຸຫຼາຍກວ່າເຄິ່ງ ໜຶ່ງ ເປີເຊັນສະແດງເຖິງການມີພະຍາດທີ່ມີຜົນກະທົບຕໍ່ຂະບວນການຂອງທາດນ້ ຳ ຕານໃນຮ່າງກາຍ.
ມີການວິເຄາະທາງເລືອກທີ່ເອີ້ນວ່າເສັ້ນໂຄ້ງ້ ຳ ຕານໂດຍທ່ານ ໝໍ ກວດພະຍາດ. ເພື່ອໃຫ້ໄດ້ຂໍ້ມູນທີ່ ໜ້າ ເຊື່ອຖື, ທ່ານຕ້ອງຜ່ານມັນສອງຄັ້ງໃນມື້ດຽວ.
ສ່ວນ“ ເລືອດ” ທຳ ອິດແມ່ນໃຫ້ໃນກະເພາະອາຫານທີ່ຫວ່າງ, ສ່ວນທີສອງ - ຫຼັງຈາກທີ່ໄດ້ກິນປະລິມານທີ່ແນ່ນອນຂອງຜົງໂກແລັດທີ່ເຈືອປົນກັບນ້ ຳ.
ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະເຂົ້າໃຈວ່າການຫຼຸດລົງຫຼືການເພີ່ມຂື້ນຂອງລະດັບຂອງຕົວຊີ້ວັດນີ້ໃນການຖອດລະຫັດການກວດເລືອດແມ່ນສັນຍານທີ່ບໍ່ດີເຊິ່ງຄວນໄດ້ຮັບຄວາມເອົາໃຈໃສ່ຫຼາຍ.
ສະພາບການທີ່ມີລັກສະນະເປັນປະລິມານທີ່ຕໍ່າຫຼືກົງກັນຂ້າມ, ນໍ້າຕານໃນເລືອດສູງສາມາດສົ່ງຜົນກະທົບຢ່າງຫຼວງຫຼາຍຕໍ່ສະຫວັດດີພາບລວມຂອງຄົນ.
ຍົກຕົວຢ່າງ, ອາການທີ່ເປັນລັກສະນະຂອງການເປັນໂລກເບົາຫວານ (ທາດ ນຳ ້ຕານໃນເລືອດຕໍ່າ) ແມ່ນອາການເຊັ່ນ: ຄວາມເມື່ອຍລ້າສູງເຖິງແມ່ນວ່າຈະມີກິດຈະ ກຳ ທາງຮ່າງກາຍຫລືຈິດໃຈເລັກ ໜ້ອຍ, ຄວາມຮູ້ສຶກທີ່ອ່ອນເພຍ, ອາການຄັນຄາຍແລະອື່ນໆ.
ສະລັບສັບຊ້ອນຂອງອາການດັ່ງຕໍ່ໄປນີ້ອາດຈະຊີ້ບອກເຖິງລັກສະນະຂອງ hyperglycemia:
- ຄວາມຮູ້ສຶກຄົງທີ່ຂອງຄວາມເຫງົານອນ,
- ຄວາມຕ້ອງການໃນການ ນຳ ໃຊ້ປະ ຈຳ ວັນຂອງປະລິມານນ້ ຳ ທີ່ເພີ່ມຂື້ນ (ເມື່ອທຽບໃສ່ປະລິມານທີ່ຄຸ້ນເຄີຍໃນເມື່ອກ່ອນ),
- ຄວາມອຶດຢາກຄົງທີ່
- ຜິວຫນັງຄັນ
- ຕ້ອງການຖ່າຍເບົາເລື້ອຍໆ
- ບັນຫາສາຍຕາແລະອື່ນໆ.
ເພື່ອກັບໄປສູ່ຈັງຫວະຊີວິດທີ່ສະດວກສະບາຍແລະລືມກ່ຽວກັບບັນຫາຕ່າງໆທີ່ກ່ຽວຂ້ອງກັບການປ່ຽນແປງຂອງລັດ, ທ່ານຄວນເລີ່ມກິນອາຫານທີ່ຖືກຕ້ອງ, ບໍ່ລວມເອົາຜະລິດຕະພັນທີ່ເປັນອັນຕະລາຍຈາກອາຫານ, ແລະຖ້າ ຈຳ ເປັນ, ຄວນກິນຢາທີ່ຊ່ຽວຊານຕາມແພດສັ່ງຂອງທ່ານ ໝໍ.
ຂໍ້ມູນເພີ່ມເຕີມ
ວິທີການທີ່ກ່ຽວຂ້ອງທີ່ສຸດໃນການແກ້ໄຂ hemoglobin ໃນເລືອດ, ມີລັກສະນະເປັນການຄ້າຫນ້ອຍ, ແຕ່ມີການປ່ຽນແປງທີ່ ໜ້າ ຕົກໃຈແລ້ວ, ແມ່ນອາຫານການແພດທີ່ຖືກເລືອກຢ່າງຖືກຕ້ອງ.
ນອກຈາກນັ້ນ, ການປ່ຽນແປງຂອງຊີວິດໂດຍລວມ, ສະແດງອອກໃນກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍທີ່ເພີ່ມຂື້ນແລະການໄດ້ຮັບນິໄສ“ ໃນທາງບວກ” (ດ້ວຍການປະຕິເສດຢ່າງເຕັມທີ່ຂອງ“ ລົບ”), ສະແດງໃຫ້ເຫັນເຖິງປະສິດທິພາບສູງໃນການຕໍ່ຕ້ານກັບ hemoglobin glycemic ສູງໃນເລືອດ.
ຖ້າຄົນເຈັບ, ອີງຕາມຫຼາຍໆອາການທີ່ຈະແຈ້ງ, ສາມາດມອບ ໝາຍ ໃຫ້ກຸ່ມສ່ຽງຕໍ່ການເປັນໂລກເບົາຫວານປະເພດ 2, ຫຼັງຈາກນັ້ນລາວຈະໄດ້ຮັບການ ກຳ ນົດການປິ່ນປົວດ້ວຍຢາພິເສດ.
ຢາທີ່ນິຍົມແລະມີປະສິດທິຜົນແທ້ໆຂອງຄົນລຸ້ນ ໃໝ່, ເຊິ່ງມີຜົນກະທົບທີ່ເປັນເອກະລັກສະເພາະ, ເຊິ່ງສະທ້ອນໃຫ້ເຫັນເຖິງການຫຼຸດລົງຂອງຄວາມທົນທານຂອງນ້ ຳ ຕານ, ແມ່ນ Glucofage ແລະ Siofor.
ສ່ວນປະກອບຂອງການກະກຽມມີສານທີ່ມີການເຄື່ອນໄຫວແບບດຽວກັນທີ່ເອີ້ນວ່າ metformin - ສ່ວນປະກອບຫຼຸດນ້ ຳ ຕານທີ່ຂຶ້ນກັບຫ້ອງຮຽນຂອງທາດໃຫຍ່.
ຢາທີ່ໃຊ້ໃນ Metformin ແມ່ນຄວາມລອດທີ່ແທ້ຈິງ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 2, ນັບຕັ້ງແຕ່ພວກມັນເພີ່ມການດູດຊຶມຂອງນ້ ຳ ຕານໂດຍເນື້ອເຍື່ອຂອງຮ່າງກາຍ, ຫຼຸດຜ່ອນການຕໍ່ຕ້ານກັບອິນຊູລິນ.
ການກວດເລືອດ ສຳ ລັບ hemoglobin glycemic ຕ້ອງໄດ້ຮັບການປະຕິບັດໂດຍບໍ່ຕ້ອງລົ້ມເຫຼວຢ່າງ ໜ້ອຍ ປີລະຄັ້ງ. ສຳ ລັບຄົນທີ່ມີແນວໂນ້ມທີ່ຈະມີນ້ ຳ ໜັກ ຫລາຍເກີນໄປ, ຫລືຜູ້ທີ່ ນຳ ໃຊ້ວິຖີຊີວິດແບບສະບາຍ, ມັນດີກວ່າທີ່ຈະເພີ່ມ ຈຳ ນວນການຍອມ ຈຳ ນົນຂອງວັດສະດຸທາງຊີວະພາບສູງເຖິງສອງຫາສາມເທື່ອຕໍ່ປີ.
ອຸປະກອນການທາງຊີວະພາບ - ເລືອດທີ່ ເໝາະ ສົມໃນການກວດ - ແມ່ນເອົາມາຈາກເສັ້ນເລືອດຂອງຄົນເຈັບ, ບໍ່ແມ່ນມາຈາກນິ້ວມື (ເຊັ່ນດຽວກັນກັບການເກັບເອກະສານເພື່ອການສຶກສາໃນຂອບຂອງເສັ້ນໂຄ້ງ້ ຳ ຕານ).
ການກະກຽມ ສຳ ລັບການຜ່ານການວິເຄາະນີ້ແມ່ນຂະບວນການທີ່ລຽບງ່າຍແຕ່ຂາດບໍ່ໄດ້. ມັນເປັນສິ່ງ ຈຳ ເປັນທີ່ຈະປະຕິເສດອາຫານໃນເວລາແປດຫາສິບຊົ່ວໂມງກ່ອນທີ່ຈະໄປຢ້ຽມຢາມຫ້ອງທົດລອງແລະຖ້າເປັນໄປໄດ້ບໍ່ຄວນໃຊ້ຢາໃດໆ (ຍົກເວັ້ນຢາທີ່ ຈຳ ເປັນ) ເປັນເວລາສາມມື້ກ່ອນເວລາປະມານຂອງການບໍລິຈາກເລືອດ.
ໂດຍສະເລ່ຍ, ຜົນຂອງການທົດສອບນີ້ແມ່ນໄດ້ຖືກກະກຽມພາຍໃນສອງຫາສາມມື້. ໂດຍປົກກະຕິ, ເວລາທີ່ມັນໃຊ້ເວລາໃນການຖອດລະຫັດຂໍ້ມູນແມ່ນຂື້ນກັບເວລາເຮັດວຽກຂອງຫ້ອງທົດລອງ.
ມັນເປັນມູນຄ່າທີ່ຈະຈື່ຈໍາວ່າຂໍ້ມູນທີ່ລະບຸໄວ້ໃນການຖອດລະຫັດຈະສະທ້ອນໃຫ້ເຫັນເຖິງເນື້ອໃນຂອງ hemoglobin glycemic ທັງຫມົດປະມານສາມເດືອນກ່ອນວັນທີຂອງການບໍລິຈາກເລືອດ.
ອັດຕາຂອງ hemoglobin glycated (ຕາຕະລາງ)
ສຳ ລັບຄົນທີ່ບໍ່ເປັນໂລກເບົາຫວານ, ອັດຕາການຮໍໂມໂມໂກລລິນ HbA1c glycated ຢູ່ໃນລະດັບ 4% ຫາ 5,9%.
ຄຸນຄ່າ HbA1c ໃນລະຫວ່າງ 5.7% ແລະ 6.4% ສະແດງໃຫ້ເຫັນຄວາມສ່ຽງເພີ່ມຂຶ້ນຂອງການພັດທະນາໂຣກເບົາຫວານ, ແລະລະດັບ 6,5% ຫຼືສູງກວ່ານັ້ນສະແດງເຖິງການປະກົດຕົວຂອງໂຣກເບົາຫວານ (ການກວດຫາຄວາມຕ້ອງການການບົ່ງມະຕິ).
ສາດສະດາຈານ Hirohito Sone, ຜູ້ຊ່ຽວຊານດ້ານ endocrinologist ຂອງສະຖາບັນການແພດໃນ Tsukuba, ປະເທດຍີ່ປຸ່ນໄດ້ ດຳ ເນີນການສຶກສາທີ່ 1722 ຄົນທີ່ມີອາຍຸ 26 ຫາ 80 ປີທີ່ບໍ່ມີໂຣກເບົາຫວານວັດແທກລະດັບນ້ ຳ ຕານໃນເລືອດແລະ HbA1c, ແຕ່ລະປີ, ໃນ ເປັນເວລາ 9,5 ປີ. ການບົ່ງມະຕິພະຍາດເບົາຫວານແມ່ນເຮັດໂດຍ 193 ຫົວຂໍ້ທີ່ມີລະດັບ HbA1c ໂດຍສະເລ່ຍເກີນ 5,6% ໃນແຕ່ລະປີ.
ເນື່ອງຈາກວ່າການສຶກສາຫຼາຍໆຄັ້ງໄດ້ສະແດງໃຫ້ເຫັນອີກເທື່ອ ໜຶ່ງ ວ່າການຄວບຄຸມພະຍາດເບົາຫວານບໍ່ພຽງພໍແມ່ນກ່ຽວຂ້ອງໂດຍກົງກັບການສ້າງພະຍາດແຊກຊ້ອນນີ້, ເປົ້າ ໝາຍ ຂອງຜູ້ປ່ວຍໂລກເບົາຫວານແມ່ນເພື່ອຮັກສາລະດັບ hemoglobin HbA1c glycated ປົກກະຕິຕໍ່າກວ່າ 7%. ອັດຕາທີ່ສູງກວ່າຂອງການວິເຄາະນີ້ເພີ່ມຄວາມສ່ຽງຕໍ່ການພັດທະນາພາວະແຊກຊ້ອນທີ່ກ່ຽວຂ້ອງກັບໂລກເບົາຫວານ.
ສະມາຄົມໂລກເບົາຫວານສາກົນແນະ ນຳ ໃຫ້ຮັກສາ HbA1c ເຖິງ 8%, ເຊິ່ງຊີ້ໃຫ້ເຫັນວ່າໂຣກເບົາຫວານຂອງຄົນເຈັບບໍ່ໄດ້ຮັບການຊົດເຊີຍຢ່າງພໍໃຈແລະການປິ່ນປົວຂອງລາວຕ້ອງໄດ້ຮັບການປັບຕົວຢ່າງຮີບດ່ວນ.
ສາຍພົວພັນຂອງ hemoglobin glycated ແລະນໍ້າຕານໃນເລືອດສະເລ່ຍ:
ລະດັບນໍ້າຕານໃນເລືອດສະເລ່ຍ (mmol / L)
ມັນ ຈຳ ເປັນເທົ່າໃດທີ່ຈະວັດ HbA1c ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ?
ຜູ້ປ່ວຍໂລກເບົາຫວານຄວນໄດ້ຮັບການທົດສອບໃນທຸກໆ 3 ເດືອນເພື່ອ ກຳ ນົດວ່າລະດັບນ້ ຳ ຕານໃນເລືອດຂອງພວກເຂົາຈະໄດ້ຮັບການຊົດເຊີຍຢ່າງພຽງພໍຫລືບໍ່ ຜູ້ປ່ວຍທີ່ເປັນໂຣກເບົາຫວານຢູ່ພາຍໃຕ້ການຄວບຄຸມທີ່ດີໄດ້ຖືກແນະ ນຳ ໃຫ້ໃຫ້ທົດສອບ 2 ຄັ້ງຕໍ່ປີ.
ຄົນທີ່ເປັນພະຍາດທີ່ມີຜົນກະທົບໂດຍກົງຕໍ່ລະດັບ hemoglobin ເຊັ່ນ: ພະຍາດເລືອດຈາງອາດຈະໄດ້ຮັບຜົນທີ່ບໍ່ຖືກຕ້ອງຈາກການກວດນີ້. ພ້ອມກັນນັ້ນ, ການໄດ້ຮັບວິຕາມິນ C ແລະ E ແລະຄໍເລດເຕີລໍສູງໃນຮ່າງກາຍສາມາດສົ່ງຜົນກະທົບຕໍ່ຜົນຂອງ glycated hemoglobin. ພະຍາດຫມາກໄຂ່ຫຼັງແລະໂຣກຕັບກໍ່ສາມາດບິດເບືອນຜົນຂອງການທົດສອບ A1c.
ເປັນຫຍັງຂ້ອຍຕ້ອງການໂປຼໄຟລ໌ປະ ຈຳ ວັນ
ໂປຼແກຼມ glycemic ແມ່ນເສັ້ນສະແດງທີ່ໃຫ້ຄວາມຄິດກ່ຽວກັບການປ່ຽນແປງຂອງລະດັບ glucose ໃນເລືອດຕໍ່ມື້. ເພື່ອລວບລວມມັນ, ຄົນເຈັບ ດຳ ເນີນການວິເຄາະທີ່ ເໝາະ ສົມ, ເອົາຕົວຢ່າງເລືອດໂດຍໃຊ້ອຸປະກອນ glucometer ຫຼາຍໆຄັ້ງ. ໂດຍປົກກະຕິແລ້ວ, ການສອບເສັງ 6-8 ແມ່ນ ດຳ ເນີນພາຍໃນ 24 ຊົ່ວໂມງ. ຜົນໄດ້ຮັບທີ່ໄດ້ຮັບການບັນທຶກ, ແລະຫຼັງຈາກນັ້ນສົ່ງຕໍ່ໃຫ້ຜູ້ຊ່ຽວຊານສໍາລັບການຖອດລະຫັດ. ມີກົດລະບຽບແນ່ນອນກ່ຽວກັບວິທີການທົດສອບນ້ ຳ ຕານໃນເລືອດ ສຳ ລັບນ້ ຳ ຕານ. ຕົວຢ່າງດ້ານຊີວະວິທະຍາແມ່ນຖືກປະຕິບັດຢູ່ໃນກະເພາະອາຫານຫວ່າງເປົ່າ, ຫຼັງຈາກນັ້ນມັນໄດ້ຖືກຊ້ໍາຫຼັງຈາກ 1,5 ຊົ່ວໂມງຫຼັງຈາກອາຫານຫຼັກ 3 ຄາບ. ການຕິດຕາມກວດກາດັ່ງກ່າວຊ່ວຍໃຫ້ທ່ານສາມາດຊີ້ແຈງກ່ຽວກັບປະສິດທິຜົນຂອງຜົນກະທົບຂອງຢາທີ່ຄົນເຈັບ ກຳ ລັງປະຕິບັດພ້ອມທັງປັບອາຫານແລະການຮັກສາ.
ສຳ ລັບຄົນເຈັບທີ່ອາໄສອິນຊູລິນ, ການຕິດຕາມກວດການ້ ຳ ຕານແມ່ນຖືກ ກຳ ນົດໃນໄລຍະທີ່ ເໝາະ ສົມ. ທ່ານຫມໍ endocrinologist ເລືອກພວກເຂົາໂດຍອີງຕາມຄວາມສັບສົນຂອງຫຼັກສູດຂອງພະຍາດ. ສຳ ລັບຄົນທີ່ເປັນພະຍາດປະເພດ 2, ການວິເຄາະທີ່ຄ້າຍຄືກັນຍັງຖືກ ກຳ ນົດໄວ້ຖ້າ ຈຳ ເປັນຕ້ອງຕິດຕາມຜົນຂອງຢາທີ່ ກຳ ນົດໄວ້. ໂປຣໄຟລ໌ glycemic ໃນກໍລະນີນີ້ຖືກລວບລວມຫນຶ່ງຄັ້ງຕໍ່ອາທິດ.
ການຕິດຕາມກວດກາຍັງຖືກປະຕິບັດເພື່ອແກ້ໄຂສານອາຫານໃນອາຫານ. ໃນກໍລະນີນີ້, ອັນທີ່ເອີ້ນວ່າ "ແບບເຄິ່ງຮູບ" ແມ່ນຖືກລວບລວມ.
ໃນລາຍລະອຽດເພີ່ມເຕີມກ່ຽວກັບວ່າມັນແມ່ນຫຍັງ, ພວກເຮົາຈະລົມກັນໃນພາຍຫຼັງ. ຕາມກົດລະບຽບ, ແນະ ນຳ ໃຫ້ເຮັດແບບນີ້ທຸກໆ 30 ວັນ. ຜູ້ເປັນໂລກເບົາຫວານກໍ່ສາມາດເຮັດການວິເຄາະທີ່ຄ້າຍຄືກັນຖ້າລາວເຊື່ອວ່າສະພາບຂອງລາວຊຸດໂຊມລົງ. ແມ່ຍິງຖືພາຄວນຕິດຕາມລະດັບນ້ ຳ ຕານຢູ່ສະ ເໝີ, ໂດຍສະເພາະຖ້າແມ່ທີ່ຄາດຫວັງມີການບົ່ງມະຕິທີ່ ເໝາະ ສົມ. ການຕິດຕາມກວດກາຄ້າຍຄືກັນແມ່ນມີຄວາມ ຈຳ ເປັນໃນຂັ້ນສຸດທ້າຍ, ຄືກັນກັບການປ້ອງກັນໂຣກເບົາຫວານໃນທ່າທາງ.
ໂປຼແກຼມ glycemic ເຕັມທີ່ຢູ່ໃນໂລກເບົາຫວານປະເພດ 2 ແມ່ນເດືອນລະຄັ້ງ. ການສຶກສາໄດ້ຖືກປະຕິບັດ, ຕາມກົດລະບຽບ, ໃນກໍລະນີທີ່ອິນຊູລິນໃຊ້ໃນການປິ່ນປົວຄົນເຈັບ. ມັນຍັງແນະນໍາໃຫ້ແຕ້ມໂປແກຼມ glycemic ທີ່ສັ້ນລົງປະຈໍາອາທິດ. ມັນແຕກຕ່າງຈາກອັນເຕັມທີ່ໃນນັ້ນຮູບພາບຊີວະພາບໄດ້ຖືກເອົາໄປ ທຳ ອິດໃສ່ກະເພາະອາຫານຫວ່າງເປົ່າ, ແລະຫຼັງຈາກນັ້ນກິນ 3 ຄັ້ງຫລັງຈາກກິນເຕັມ. ການສຶກສາດັ່ງກ່າວແມ່ນຖືກ ກຳ ນົດໂດຍແພດ ໝໍ endocrinologist, ລາວຍັງຕັດສິນໃຈ ຄຳ ນຶງເຖິງຄວາມຜິດພາດຂອງຜົນໄດ້ຮັບທັງ ໝົດ. ຄົນເຈັບດັ່ງກ່າວໄດ້ຖືກແນະ ນຳ ໃຫ້ຕິດຕາມ glycemia ສອງຄັ້ງຕໍ່ມື້, ພ້ອມທັງໃຊ້ມາດຕະການໃນກໍລະນີທີ່ມີການລະເມີດອາຫານຫຼືເມື່ອມີການເພີ່ມຜະລິດຕະພັນ ໃໝ່ ເຂົ້າໃນເມນູ.
ກົດລະບຽບທົ່ວໄປ
ໃນການສຶກສາທີ່ ດຳ ເນີນໃນສະຖານທີ່ທາງຄິນິກ, ເສັ້ນເລືອດແມ່ນຖືກກວດໃນ plasma. ດັ່ງນັ້ນ, ເພື່ອຫລີກລ້ຽງຂໍ້ຜິດພາດໃຫຍ່ໆໃນຜົນໄດ້ຮັບ, ແນະ ນຳ ໃຫ້ໃຊ້ແກ້ວຕາ, ເຊິ່ງຍັງມີຄວາມສົມດຸນໃນ plasma ເລືອດ.
ຜູ້ຊ່ຽວຊານແນະ ນຳ ໃຫ້ໃຊ້ອຸປະກອນປະເພດດຽວກັນ, ສິ່ງນີ້ຊ່ວຍໃຫ້ທ່ານໄດ້ຮັບຜົນທີ່ຖືກຕ້ອງ.
ຖ້າວ່າດ້ວຍການສຶກສາເປັນປົກກະຕິ, ຄວາມແຕກຕ່າງຂອງຜົນໄດ້ຮັບແມ່ນມີຄວາມ ສຳ ຄັນ, ມັນ ຈຳ ເປັນຕ້ອງໄດ້ໃຊ້ການວິເຄາະຢູ່ໃນສະຖານທີ່ທາງການແພດເພື່ອ ກຳ ນົດສາເຫດຂອງຄວາມຜິດ. ບາງທີທ່ານພຽງແຕ່ຕ້ອງການປ່ຽນອຸປະກອນເພື່ອການຕິດຕາມຕົນເອງ, ເພາະມັນສະແດງໃຫ້ເຫັນຜົນທີ່ບໍ່ຖືກຕ້ອງ.
ເລືອດຈະຖືກເອົາໄປໃນຕອນກາງເວັນເພື່ອເຮັດໃຫ້ໂປຼຕີນ glycemic ສຳ ເລັດ. ການວິເຄາະຄັ້ງທໍາອິດແມ່ນຖືກປະຕິບັດຢ່າງເຄັ່ງຄັດໃນກະເພາະອາຫານຫວ່າງເປົ່າ, ຕົວຊີ້ວັດຕໍ່ໄປນີ້ແມ່ນຖືກປະຕິບັດກ່ອນອາຫານຫຼັກ. ຫຼັງຈາກນັ້ນ, ຮົ້ວໄດ້ຖືກເຮັດຫຼັງຈາກອາຫານ, ໂດຍມີໄລຍະຫ່າງຂອງ 90 ນາທີ. ຕົວຊີ້ວັດ penultimate ໄດ້ຖືກຍ້າຍອອກໃນເວລາທ່ຽງຄືນ, ແລະຕົວຊີ້ວັດສຸດທ້າຍຄວນຈະຫຼຸດລົງໃນເວລາຈາກ 3.00 ຫາ 4.00. ໂດຍສະເລ່ຍ, ມີເຖິງ 8 ຮົ້ວທາງຊີວະພາບຖືກປະຕິບັດຕໍ່ມື້. ອີງຕາມຕົວຊີ້ວັດຂອງເຂົ້າ ໜຽວ, ລະດັບຂອງທາດນ້ ຳ ຕານແມ່ນຕິດຕາມກ່ອນທີ່ຄົນຈະກິນແລະຫລັງຈາກນັ້ນ. ການສຶກສາຍັງສະແດງໃຫ້ເຫັນການປ່ຽນແປງໃນຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານຕະຫຼອດໄລຍະເວລາ, ເຊິ່ງຊ່ວຍໃຫ້ພວກເຮົາສາມາດ ກຳ ນົດສະພາບທາງດ້ານພະຍາດເຊັ່ນ: ປະກົດການອາລຸນຕອນເຊົ້າ.
ຜູ້ທີ່ເປັນໂລກເບົາຫວານໂດຍບໍ່ມີການເອື່ອຍອີງໃສ່ອິນຊູລິນເຮັດໃຫ້ຮູບແບບສັ້ນລົງໂດຍມີການວັດແທກຫນ້ອຍ. ຄັ້ງທໍາອິດແມ່ນເຮັດໃນກະເພາະອາຫານຫວ່າງເປົ່າ, ຕໍ່ໄປທັນທີຫຼັງຈາກຄົນເຈັບໄດ້ກິນອາຫານເຊົ້າ, ແລະຫຼັງຈາກນັ້ນຫຼັງຈາກອາຫານທ່ຽງແລະຄ່ໍາ. “ ເຄິ່ງຮູບໂປ້” ແມ່ນແນະ ນຳ ໃຫ້ຜູ້ປ່ວຍທີ່ບໍ່ໄດ້ກິນຢາເພື່ອຫຼຸດນ້ ຳ ຕານແລະໃຊ້ອາຫານເພື່ອແກ້ສະພາບຂອງເຂົາເຈົ້າເທົ່ານັ້ນ. ມັນຕ້ອງໄດ້ຮັບການຈົດຈໍາວ່າຜະລິດຕະພັນທີ່ມີດັດຊະນີ glycemia ຫຼາຍກ່ວາ 50 ຫົວຫນ່ວຍສາມາດກະຕຸ້ນໃຫ້ມີການເພີ່ມຂື້ນຂອງ glucose.
ກົດລະບຽບກ່ຽວກັບການເກັບຕົວຢ່າງໃນເວລາທີ່ລວບລວມຂໍ້ມູນ:
- ກ່ອນທີ່ຈະ ນຳ ໃຊ້ອຸປະກອນ, ຈົ່ງລະມັດລະວັງໃນການເຮັດຄວາມສະອາດມືຂອງທ່ານ; ພວກເຂົາຕ້ອງລ້າງດ້ວຍສະບູທີ່ຂ້າເຊື້ອ.
- ວິທີແກ້ໄຂບັນຫາທີ່ມີທາດເຫຼົ້າບິດເບືອນການອ່ານ, ສະນັ້ນມັນຈຶ່ງດີກວ່າທີ່ຈະບໍ່ໃຊ້ມັນ.
- ໃນມືໃນເວລາທີ່ເກັບຕົວຢ່າງເລືອດບໍ່ຄວນເປັນຮ່ອງຮອຍຂອງເຄື່ອງ ສຳ ອາງເຊັ່ນ: ຄີມມື.
- ທ່ານບໍ່ ຈຳ ເປັນຕ້ອງກົດນິ້ວມືເພື່ອເລັ່ງການແຍກເລືອດ, ນວດມັນຄ່ອຍໆແລະປ່ອຍໃຫ້ນ້ ຳ ໄຫຼອອກຕາມ ທຳ ມະຊາດ.
- ເພື່ອສ້າງຄວາມເຂັ້ມແຂງແຍກຕ່າງຫາກຂອງຊີວະພາບຈະຊ່ວຍໃຫ້ນ້ ຳ ອຸ່ນ. ຈັບມືຂອງທ່ານຢູ່ໃຕ້ກະແສນ້ ຳ ປະມານສອງສາມນາທີກ່ອນທີ່ຈະເຈາະ.
ການອ່ານໄດ້ຖືກບັນທຶກລົງໃນປື້ມບັນທຶກຂອງຄົນເຈັບ, ແລະວິເຄາະຕໍ່ມາໂດຍແພດທີ່ເຂົ້າຮ່ວມ. ການ ກຳ ນົດການວິເຄາະ ສຳ ລັບໂປຼແກຼມ glycemic ຈະຊ່ວຍໃຫ້ທ່ານ ໝໍ ສະຫລຸບໄດ້ວ່າມັນ ຈຳ ເປັນທີ່ຈະທົດແທນຢາທີ່ໃຊ້ໃນການປິ່ນປົວຫລືເພີ່ມຂື້ນ (ຫຼຸດລົງ) ປະລິມານຢາອິນຊູລິນ, ຫລືວ່າການປິ່ນປົວແມ່ນມີປະສິດຕິຜົນດີ.
ອັດຕາການ glycemia ສໍາລັບພະຍາດເບົາຫວານແລະການຖືພາ
ຄຸນຄ່າຂອງນ້ ຳ ຕານ ທຳ ມະດາ ສຳ ລັບຄົນທີ່ມີສຸຂະພາບແຂງແຮງແມ່ນຢູ່ໃນລະດັບຈາກ 3.2 ຫາ 5.5 mmol / L. ສຳ ລັບພະຍາດເບົາຫວານປະເພດ 1 ທີ່ໄດ້ຮັບຄ່າຕອບແທນດີ, ມັນເປັນທີ່ຍອມຮັບໄດ້ຖ້າວ່າລະດັບນ້ ຳ ຕານບໍ່ສູງກວ່າ 10 mmol / L. ພະຍາດຊະນິດນີ້ແມ່ນມີລັກສະນະສະເພາະຂອງນໍ້າຕານໃນນໍ້າຍ່ຽວ. ເມື່ອກວດພົບວ່າເປັນພະຍາດເບົາຫວານປະເພດ 2, ມາດຕະຖານທີ່ຖືກສ້າງຕັ້ງຂື້ນແມ່ນ 6 mmol / L ຕໍ່ກະເພາະອາຫານຫວ່າງ, ແຕ່ບໍ່ໃຫ້ເກີນ 8.3 ໜ່ວຍ ຕໍ່ມື້. ນອກຈາກນັ້ນ, ການມີນ້ ຳ ຕານໃນປັດສະວະກັບພະຍາດເບົາຫວານຊະນິດນີ້ສະແດງເຖິງຂະບວນການທາງພະຍາດໃນຮ່າງກາຍ. ເມື່ອມັນຖືກກວດພົບ, ການກວດເພີ່ມເຕີມຈະຖືກປະຕິບັດ, ການກວດປັດສະວະໄດ້ຖືກປະຕິບັດເພື່ອລະບຸສາເຫດ.
ມາດຕະຖານຂອງໂປຼແກຼມ glycemic ໃນລະຫວ່າງການຖືພາແຕກຕ່າງກັນຢ່າງຫລວງຫລາຍ. ການສຶກສາພົບວ່າ 1 ໃນ 8 ຂອງແມ່ຍິງທີ່ມີລູກແມ່ນປະເຊີນກັບບັນຫາເຊັ່ນ: ທາດ ນຳ ້ຕານໃນເລືອດສູງ. ລະດັບ glucose ທີ່ສາມາດ ນຳ ໃຊ້ໄດ້ຕໍ່າສຸດໃນແມ່ຍິງຖືພາແມ່ນ 3.3 mmol / L, ເມື່ອຖືກວັດແທກໃນກະເພາະອາຫານຫວ່າງເປົ່າ, ຕົວຊີ້ວັດນີ້ບໍ່ຄວນເກີນ 5.1 mmol / L. ຂອບເຂດຕ່ ຳ ສຸດແມ່ນ 3.3, ຢູ່ລຸ່ມຕົວຊີ້ວັດນີ້ ketonuria ເກີດຂື້ນ, ເນື່ອງຈາກການສະສົມຂອງອົງການ ketone ທີ່ເປັນພິດ. ຕົວຊີ້ວັດຂ້າງເທິງປົກກະຕິ, ແຕ່ບໍ່ເກີນ 7.0 mmol / L, ສະແດງໃຫ້ເຫັນເຖິງການພັດທະນາຂອງໂລກເບົາຫວານໃນທ່າທາງ. ເງື່ອນໄຂນີ້, ເຖິງແມ່ນວ່າມັນຮຽກຮ້ອງໃຫ້ມີການຕິດຕາມກວດກາຕໍ່ມາ, ແຕ່ຈະຜ່ານໄປໂດຍບໍ່ມີການປິ່ນປົວເພີ່ມເຕີມ. ນອກຈາກນັ້ນ, ຜູ້ຊ່ຽວຊານດ້ານ endocrinologist ສາມາດ ກຳ ນົດການສຶກສາເພີ່ມເຕີມໃຫ້ກັບແມ່ທີ່ຄາດຫວັງໄດ້ - ການທົດສອບ ສຳ ລັບ hemoglobin glycated. ເກີນ 7 ມລກ / ລິດສະແດງໃຫ້ເຫັນໂຣກເບົາຫວານ. ການບົ່ງມະຕິດັ່ງກ່າວ ໝາຍ ຄວາມວ່າການປິ່ນປົວພະຍາດຕ້ອງໄດ້ເລີ່ມຕົ້ນໃນທັນທີ.
ຂໍ້ມູນກ່ຽວກັບ glycemic ແມ່ນມີຂໍ້ມູນຫຼາຍກວ່າການວັດແທກດຽວ. ມັນຊ່ວຍໃຫ້ມີການຂະຫຍາຍຕົວຂອງການປ່ຽນແປງຂອງລະດັບນ້ ຳ ຕານໃນໄລຍະ 24 ຊົ່ວໂມງ, ໂດຍໃຊ້ມັນເພື່ອແກ້ໄຂການປິ່ນປົວດ້ວຍອິນຊູລິນ. ໃນກໍລະນີຂອງໂລກເບົາຫວານຊະນິດ II, ຂໍ້ມູນປະ ຈຳ ວັນຊ່ວຍໃຫ້ທ່ານສາມາດເຮັດອາຫານໃນຮູບແບບດັ່ງກ່າວເພື່ອປ້ອງກັນການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນລະຫວ່າງມື້.
ເພື່ອ ກຳ ນົດໂປຣແກຣມ glycemic, ຄົນເຈັບ ຈຳ ເປັນຕ້ອງໄດ້ວັດແທກລະດັບນ້ ຳ ຕານໃນເລືອດຫຼາຍໆຄັ້ງໃນເວລາກາງເວັນໂດຍ ນຳ ໃຊ້ອຸປະກອນພິເສດ - ເຄື່ອງ ສຳ ອາງ.
ເຫດການນີ້ແມ່ນມີຄວາມ ຈຳ ເປັນເພື່ອດັດປັບປະລິມານທີ່ ຈຳ ເປັນຂອງຮໍໂມນທີ່ບໍລິຫານ - ອິນຊູລິນໃນກໍລະນີຂອງໂລກເບົາຫວານຊະນິດ 2.
ນອກຈາກນີ້, ການຄວບຄຸມ ນຳ ້ຕານໃນເລືອດຊ່ວຍໃນການກວດກາເບິ່ງສະພາບການສຸຂະພາບທົ່ວໄປແລະສະພາບຂອງຄົນເຈັບ, ແລະຍັງຊ່ວຍປ້ອງກັນການເພີ່ມຂື້ນຫຼືຫຼຸດລົງຂອງນ້ ຳ ຕານໃນເລືອດ. ຜົນໄດ້ຮັບຂອງການວັດແທກທັງ ໝົດ ຖືກບັນທຶກໃນບັນທຶກພະຍາດເບົາຫວານພິເສດ.
ຄົນເຈັບທີ່ມີປະຫວັດເປັນໂລກເບົາຫວານ, ໃນຂະນະທີ່ບໍ່ມີຄວາມຕ້ອງການໃນການບໍລິຫານຮໍໂມນໃນແຕ່ລະມື້, ຈຳ ເປັນຕ້ອງເຮັດການວິເຄາະໂປຼຕີນ glycemic ທີ່ເອີ້ນວ່າປະ ຈຳ ວັນ, ຢ່າງ ໜ້ອຍ ໜຶ່ງ ຄັ້ງພາຍໃນ 30 ວັນ.
ຜົນໄດ້ຮັບ ສຳ ລັບຄົນເຈັບໃດ ໜຶ່ງ ຈະເປັນຕົວຊີ້ວັດສ່ວນບຸກຄົນ, ເພາະວ່າມາດຕະຖານແມ່ນຂື້ນກັບຫຼັກສູດແລະການພັດທະນາຂອງພະຍາດ.
ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຕ້ອງພິຈາລະນາວິທີການຜ່ານການວິເຄາະ, ແລະມາດຕະຖານຂອງຕົວຊີ້ວັດແມ່ນຫຍັງ? ແລະຍັງຊອກຫາສິ່ງທີ່ສົ່ງຜົນກະທົບຕໍ່ຜົນໄດ້ຮັບຂອງໂປຼແກຼມ glycemic?
ການ ກຳ ນົດລະດັບນ້ ຳ ຕານໃນເລືອດຜ່ານໂປຼແກຼມ glycemic ແມ່ນແນະ ນຳ ໃຫ້ຜູ້ປ່ວຍທີ່ກິນອິນຊູລິນເຊິ່ງຊ່ວຍຮັກສາລະດັບນ້ ຳ ຕານໃນເລືອດໃຫ້ເປັນປົກກະຕິໃນໂລກເບົາຫວານ. ເນື່ອງຈາກຂັ້ນຕອນນີ້, ທ່ານສາມາດ ກຳ ນົດປະສິດທິຜົນຂອງການປິ່ນປົວທີ່ໄດ້ ກຳ ນົດໄວ້, ແລະຄວາມເປັນໄປໄດ້ໃນການຊົດເຊີຍ ສຳ ລັບພະຍາດ.
ການຖອດລະຫັດການວິເຄາະໃຫ້ຕົວຊີ້ວັດປົກກະຕິ: ໂຣກເບົາຫວານປະເພດ 1 ຖືກຖືວ່າໄດ້ຮັບການຊົດເຊີຍເມື່ອຄວາມເຂັ້ມຂຸ້ນຂອງນ້ ຳ ຕານໃນກະເພາະອາຫານຫວ່າງ ໜຶ່ງ ມື້ບໍ່ໃຫ້ເກີນ 10 ໜ່ວຍ. ສໍາລັບພະຍາດນີ້, ມາດຕະຖານຂອງການສູນເສຍນໍ້າຕານໃນນໍ້າຍ່ຽວແມ່ນຖືກຍອມຮັບ, ແຕ່ບໍ່ເກີນ 30 ກຼາມ.
ພະຍາດຂອງຊະນິດທີສອງແມ່ນຖືວ່າໄດ້ຮັບການຊົດເຊີຍເມື່ອການວິເຄາະສະແດງໃຫ້ເຫັນນ້ ຳ ຕານໃນເລືອດໃນຕອນເຊົ້າບໍ່ເກີນ 6 ໜ່ວຍ, ແລະສູງເຖິງ 8,25 ໜ່ວຍ ຕໍ່ມື້. ນອກຈາກນັ້ນ, ໜິ້ວ ທາງເດີນປັດສະວະບໍ່ຄວນສະແດງໃຫ້ເຫັນເຖິງການມີນໍ້າຕານ, ແລະນີ້ແມ່ນບັນທັດຖານຂອງພະຍາດເບົາຫວານຊະນິດນີ້. ໃນສະຖານະການທີ່ກົງກັນຂ້າມ, ຄົນເຈັບ ຈຳ ເປັນຕ້ອງໄດ້ເຮັດການທົດສອບອີກຄັ້ງເພື່ອຊອກຫາສາເຫດຂອງນ້ ຳ ຕານໃນປັດສະວະ.
ການທົດສອບນ້ ຳ ຕານສາມາດ ດຳ ເນີນໂດຍຄົນເຈັບດ້ວຍຕົວເອງຢູ່ເຮືອນ. ເພື່ອເຮັດສິ່ງນີ້, ໃຫ້ໃຊ້ ໜຽວ. ເພື່ອໃຫ້ການວັດແທກດັ່ງກ່າວໃຫ້ຕົວຊີ້ວັດທີ່ຖືກຕ້ອງ, ທ່ານ ຈຳ ເປັນຕ້ອງຍຶດ ໝັ້ນ ກັບກົດລະບຽບບາງຢ່າງ:
- ກ່ອນທີ່ຈະບໍລິຈາກເລືອດ, ມັນ ຈຳ ເປັນຕ້ອງ ດຳ ເນີນຂັ້ນຕອນສຸຂະອະນາໄມຂອງມື: ລ້າງດ້ວຍສະບູ. ຫຼັງຈາກນັ້ນ, ໂດຍບໍ່ມີການລົ້ມເຫຼວ, ກວດສອບຄວາມສະອາດຂອງ "ສະຖານທີ່" ຈາກການເອົາເລືອດ.
- ເພື່ອບໍ່ໃຫ້ເກີດຄວາມຜິດພາດໃນໂລກເບົາຫວານ, ສະຖານທີ່ຂອງບາດແຜໃນອະນາຄົດບໍ່ໄດ້ຖືກ ກຳ ຈັດດ້ວຍຢາທີ່ມີທາດເຫຼົ້າ.
- ເລືອດຕ້ອງໄດ້ຮັບການປະຕິບັດຢ່າງລະມັດລະວັງ, ສະຖານທີ່ເຈາະແມ່ນຖືກນວດງ່າຍ. ທ່ານບໍ່ສາມາດກົດໃສ່ນິ້ວມືເພື່ອບີບເອົາທາດແຫຼວທາງຊີວະພາບ.
- ເພື່ອເພີ່ມການໄຫຼວຽນຂອງເລືອດ, ແນະ ນຳ ໃຫ້ຈັບມືຂອງທ່ານຢູ່ໃຕ້ນ້ ຳ ຮ້ອນ.
ກ່ອນທີ່ຈະໃຊ້ການວິເຄາະ ສຳ ລັບພະຍາດຊະນິດທີສອງ, ທ່ານບໍ່ສາມາດໃສ່ຖົງມືແລະຜະລິດຕະພັນເຄື່ອງ ສຳ ອາງອື່ນໆທີ່ອາດຈະສົ່ງຜົນກະທົບຕໍ່ການໄດ້ຮັບຕົວຊີ້ວັດທີ່ຖືກຕ້ອງ.
 ການວິເຄາະຊ່ວຍໃຫ້ທ່ານສາມາດຊອກຮູ້ພຶດຕິ ກຳ ຂອງ glycemia ຕະຫຼອດມື້. ເພື່ອໃຫ້ໄດ້ຮັບຜົນໂດຍບໍ່ມີຂໍ້ຜິດພາດ, ມີບາງ ຄຳ ແນະ ນຳ ສຳ ລັບການວັດແທກຕາມຊົ່ວໂມງ.
ການວິເຄາະຊ່ວຍໃຫ້ທ່ານສາມາດຊອກຮູ້ພຶດຕິ ກຳ ຂອງ glycemia ຕະຫຼອດມື້. ເພື່ອໃຫ້ໄດ້ຮັບຜົນໂດຍບໍ່ມີຂໍ້ຜິດພາດ, ມີບາງ ຄຳ ແນະ ນຳ ສຳ ລັບການວັດແທກຕາມຊົ່ວໂມງ.
ການວິເຄາະຄັ້ງ ທຳ ອິດແມ່ນຖືກປະຕິບັດໃນຕອນເຊົ້າກ່ອນອາຫານເຊົ້າ (ນັ້ນແມ່ນຢູ່ໃນກະເພາະອາຫານຫວ່າງເປົ່າ), ແລ້ວມັນຈະຖືກວັດແທກທັນທີກ່ອນກິນ, ຫຼັງຈາກນັ້ນທຸກໆ 2 ຊົ່ວໂມງຕໍ່ມາ (ຫຼັງຈາກກິນເຂົ້າ).
ເນື່ອງຈາກວ່າມັນ ຈຳ ເປັນຕ້ອງໄດ້ວັດແທກລະດັບນ້ ຳ ຕານໃນເລືອດຢ່າງ ໜ້ອຍ 6 ຄັ້ງຕໍ່ມື້, ແພດແນະ ນຳ ໃຫ້ມີການວິເຄາະທັນທີກ່ອນເຂົ້ານອນ, ຫຼັງຈາກນັ້ນໃນເວລາ 12 a.m. ແລະຫຼັງຈາກນັ້ນໃນເວລາ 3 ໂມງ 30 ນາທີຕອນກາງຄືນ.
ໃນຫຼາຍໆສະຖານະການທີ່ມີພະຍາດຊະນິດທີສອງ, ທ່ານ ໝໍ ສາມາດແນະ ນຳ ໃຫ້ມີການວິເຄາະສັ້ນໆຕໍ່ຄົນເຈັບ, ເຊິ່ງກ່ຽວຂ້ອງກັບການເກັບຕົວຢ່າງເລືອດເຖິງ 4 ຄັ້ງຕໍ່ມື້: ໜຶ່ງ ຄັ້ງໃນຕອນເຊົ້າໃນກະເພາະອາຫານຫວ່າງ, ແລະອີກ 3 ຄັ້ງຕໍ່ມາຫລັງຈາກກິນເຂົ້າ. ກົດລະບຽບພື້ນຖານໃນການ ດຳ ເນີນການ:
- ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຕ້ອງປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ທັງ ໝົດ ຂອງຂັ້ນຕອນທີ່ທ່ານ ໝໍ ອອກເພື່ອບໍ່ໃຫ້ມີຂໍ້ຜິດພາດໃນຕົວເລກທີ່ໄດ້ຮັບ.
- ໃຫ້ແນ່ໃຈວ່າເຄື່ອງວັດແທກນ້ ຳ ຕານຜະລິດຄ່າທີ່ບໍ່ລວມຄວາມເປັນໄປໄດ້ຂອງຄວາມຜິດພາດເປີເຊັນໃຫຍ່.
ຕົວຊີ້ບອກ ສຳ ລັບການວິເຄາະ
 ເຖິງວ່າຈະມີຄວາມຈິງທີ່ວ່າຕົວຊີ້ວັດສາມາດຖືກປະຕິບັດຢ່າງເປັນອິດສະຫຼະຢູ່ເຮືອນ, ຜູ້ຊ່ຽວຊານດ້ານການແພດບໍ່ແນະນໍາໃຫ້ເຮັດແບບນີ້.
ເຖິງວ່າຈະມີຄວາມຈິງທີ່ວ່າຕົວຊີ້ວັດສາມາດຖືກປະຕິບັດຢ່າງເປັນອິດສະຫຼະຢູ່ເຮືອນ, ຜູ້ຊ່ຽວຊານດ້ານການແພດບໍ່ແນະນໍາໃຫ້ເຮັດແບບນີ້.
ຕີຄວາມຖືກຕ້ອງຂອງຜົນໄດ້ຮັບທີ່ສາມາດເຮັດໄດ້ພຽງແຕ່ແພດທີ່ເຂົ້າຮ່ວມ, ຜູ້ທີ່ເປັນເຈົ້າຂອງຂໍ້ມູນທັງຫມົດກ່ຽວກັບຫຼັກສູດຂອງພະຍາດຂອງຄົນເຈັບ.
ພຽງແຕ່ທ່ານຫມໍຕັດສິນໃຈວ່າຂັ້ນຕອນດັ່ງກ່າວແມ່ນມີຄວາມ ຈຳ ເປັນ.
ຕົວຊີ້ບອກທົ່ວໄປທີ່ສຸດ ສຳ ລັບການວິເຄາະ glycemic ແມ່ນດັ່ງຕໍ່ໄປນີ້:
- ໃນໄລຍະການປິ່ນປົວດ້ວຍການທົດແທນ insulin,
- ຖ້າມີຄວາມສົງໃສວ່າເປັນໂຣກເບົາຫວານໃນເດັກໃນລະຫວ່າງຖືພາ,
- ຖ້າການກວດປັດສະວະສະແດງນໍ້າຕານໃນມັນ,
- ເພື່ອ ກຳ ນົດລະດັບການພັດທະນາຂອງໂລກເບົາຫວານຂອງຊະນິດ ທຳ ອິດແລະທີສອງ,
- ກວດພົບການປະກົດຕົວຂອງຂະບວນການທາງດ້ານເຊື້ອພະຍາດໃນໄລຍະ ທຳ ອິດຂອງການສະແດງອອກຂອງມັນ, ໃນເວລາທີ່ລະດັບຂອງທາດນ້ ຳ ຕານໃນເລືອດເພີ່ມຂື້ນພຽງແຕ່ຫລັງຈາກກິນເຂົ້າ, ໃນຂະນະທີ່ຂໍ້ມູນປົກກະຕິຈະສັງເກດເຫັນໃນຕອນເຊົ້າ,
- ການ ກຳ ນົດປະສິດທິຜົນຂອງການຮັກສາປິ່ນປົວ.
ການທົດສອບ glycemic ແມ່ນໃຫ້ຫຼາຍເທົ່າທີ່ ຈຳ ເປັນ ສຳ ລັບຄົນເຈັບແຕ່ລະຄົນແຕ່ລະຄົນ, ຂື້ນກັບລະດັບຂອງການພັດທະນາຂອງຂະບວນການທາງ pathological.
ເມື່ອ ດຳ ເນີນການວິນິດໄສ, ຄວນເອົາໃຈໃສ່ຕໍ່ອິດທິພົນຂອງປັດໃຈຕໍ່ໄປນີ້:
- ການວິເຄາະ Glycemic ສຳ ລັບຄົນທີ່ເປັນໂຣກເບົາຫວານທີ່ມີຮູບແບບອິນຊູລິນແມ່ນມີຄວາມ ຈຳ ເປັນຕາມ ລຳ ດັບຂອງແຕ່ລະບຸກຄົນ.
- ສຳ ລັບຄົນເຈັບປະເພດນັ້ນທີ່ໄດ້ ກຳ ນົດຂັ້ນຕອນຂອງການເປັນໂຣກ hyperglycemia ໃນເບື້ອງຕົ້ນ, ຄວາມເປັນໄປໄດ້ຂອງການທົດສອບຈະຫຼຸດລົງເປັນ ໜຶ່ງ ເດືອນ. ໃນກໍລະນີນີ້, ການປິ່ນປົວຕົ້ນຕໍຂອງຄົນເຈັບແມ່ນແນໃສ່ການປະຕິບັດຕາມການຮັກສາອາຫານ.
- ຜູ້ທີ່ກິນຢາລົດນ້ ຳ ຕານຄວນຕິດຕາມການເຄື່ອນໄຫວປະ ຈຳ ວັນຂອງການປ່ຽນແປງຂອງນ້ ຳ ຕານຢ່າງ ໜ້ອຍ ໜຶ່ງ ຄັ້ງຕໍ່ອາທິດ.
- ຜູ້ເປັນພະຍາດເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນສາມາດເຮັດການທົດສອບສອງປະເພດ - ໃນຮູບແບບສັ້ນ (ປະຕິບັດ 4 ຄັ້ງຕໍ່ເດືອນ) ຫຼືເຕັມ (ໜຶ່ງ ຄັ້ງຕໍ່ເດືອນ, ແຕ່ມີຫຼາຍໆຕົວວັດແທກ).
ການຕີລາຄາຂອງຜົນໄດ້ຮັບແມ່ນປະຕິບັດໂດຍແພດທີ່ໄດ້ຮັບການເຂົ້າຮ່ວມ, ເຊິ່ງໄດ້ ກຳ ນົດການກວດນີ້ໃຫ້ຄົນເຈັບ.
ຄຸນລັກສະນະຂອງການ ກຳ ນົດຂໍ້ມູນປະ ຈຳ ວັນ
ມັນ ຈຳ ເປັນຕ້ອງຜ່ານແລະມີກົດລະບຽບ, ມາດຕະຖານຫຍັງ ສຳ ລັບການສອບເສັງ?
ການ ກຳ ນົດແບບເຄື່ອນໄຫວຂອງການປ່ຽນແປງຂອງລະດັບນ້ ຳ ຕານໃນເລືອດໃນເວລາກາງເວັນແມ່ນການທົດສອບ glycemic ປະ ຈຳ ວັນ.
ຄວາມຖີ່ຂອງການວັດແທກແມ່ນ ດຳ ເນີນໄປຕາມມາດຕະຖານທີ່ພັດທະນາພິເສດ.
ຄວາມຖີ່ຂອງການວັດແທກຄວນປະຕິບັດຕາມມາດຕະຖານດັ່ງຕໍ່ໄປນີ້:
- ເກັບຕົວຢ່າງອຸປະກອນການທົດສອບໃນທັນທີຫຼັງຈາກຕື່ນນອນຢູ່ໃນກະເພາະອາຫານຫວ່າງເປົ່າ,
- ກ່ອນອາຫານຫຼັກ,
- ຫຼັງຈາກສອງຊົ່ວໂມງຫຼັງຈາກກິນເຂົ້າ,
- ໃນຕອນແລງ, ກ່ອນເຂົ້ານອນ,
- ເວລາທ່ຽງຄືນ
- ໃນເວລາທ່ຽງຄືນສາມໂມງກາງຄືນ.
ທ່ານ ໝໍ ຍັງອາດຈະ ກຳ ນົດການວິເຄາະທີ່ສັ້ນລົງ, ຈຳ ນວນການວັດແທກຂອງນ້ ຳ ຕານໃນເວລາ 4 ຄັ້ງຕໍ່ມື້ - ຕອນເຊົ້າໃນກະເພາະອາຫານຫວ່າງແລະຫຼັງກິນເຂົ້າ.
ການເກັບຕົວຢ່າງຂອງເລືອດ ທຳ ອິດ ສຳ ລັບການບົ່ງມະຕິຄວນຈະເກີດຂື້ນຢ່າງເຄັ່ງຄັດໃນທ້ອງເປົ່າ. ຄົນເຈັບໄດ້ຮັບອະນຸຍາດໃຫ້ດື່ມນ້ ຳ ທຳ ມະດາ, ແຕ່ມັນຖືກຫ້າມບໍ່ໃຫ້ຖູແຂ້ວຂອງລາວດ້ວຍນ້ ຳ ຕານທີ່ບັນຈຸ ນຳ ້ຕານແລະຄວັນ. ການໃຊ້ຢາໃດກໍ່ຕາມຄວນໄດ້ຮັບການຕົກລົງເຫັນດີກັບທ່ານຫມໍຂອງທ່ານ, ເພາະວ່າມັນສາມາດນໍາໄປສູ່ການບິດເບືອນຂອງຜົນການວິນິດໄສ. ມັນດີກວ່າທີ່ຈະປະຖິ້ມການໃຊ້ຢາໃນໄລຍະເວລາຂອງການວິເຄາະ glycemic (ຖ້າສິ່ງນີ້ບໍ່ກາຍເປັນໄພຂົ່ມຂູ່ຕໍ່ຊີວິດແລະສຸຂະພາບຂອງຄົນເຈັບ).
ກ່ອນທີ່ຈະທົດສອບ, ທ່ານບໍ່ຄວນເອົາໃຈໃສ່ກັບຮ່າງກາຍເກີນໄປດ້ວຍຄວາມເຄັ່ງຄຽດທາງຮ່າງກາຍຫລືຈິດໃຈ. ນອກຈາກນັ້ນ, ທ່ານຄວນຍຶດ ໝັ້ນ ກັບອາຫານ ທຳ ມະດາ, ຫລີກລ້ຽງອາຫານແລະຜະລິດຕະພັນ ໃໝ່. ຂຶ້ນກັບຄາບອາຫານທີ່ມີແຄລໍລີ່ຕ່ ຳ, ລະດັບນ້ ຳ ຕານໃນເລືອດສາມາດຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ, ນັ້ນແມ່ນເຫດຜົນທີ່ວິທີການນີ້ຈະບໍ່ຖືກຕ້ອງໃນການໄດ້ຮັບຂໍ້ມູນທີ່ຖືກຕ້ອງ. ມັນຖືກຫ້າມຢ່າງເຂັ້ມງວດໃນການດື່ມເຫຼົ້າຢ່າງ ໜ້ອຍ ມື້ ໜຶ່ງ ກ່ອນການບົ່ງມະຕິ.
ກ່ອນທີ່ຈະບໍລິຈາກເລືອດແລະເຮັດການສຶກສາ, ທ່ານຕ້ອງປະຕິບັດຕາມກົດລະບຽບຕໍ່ໄປນີ້:
- ຜິວຫນັງຂອງມືຄວນສະອາດຢ່າງສົມບູນໂດຍບໍ່ມີສີຄີມທີ່ເຫຼືອຫຼືຜະລິດຕະພັນອະນາໄມສ່ວນບຸກຄົນອື່ນໆ (ສະບູຫຼືເຈນ).
- ຢາຕ້ານເຊື້ອຄວນຈະຖືກ ນຳ ໃຊ້ໃນໄລຍະການເກັບຕົວຢ່າງຂອງເລືອດ. ມັນຈະດີກວ່າຖ້າມັນເປັນຢາຕ້ານເຊື້ອທີ່ມີທາດເຫຼົ້າ. ສະຖານທີ່ເຈາະແມ່ນຕ້ອງແຫ້ງເພື່ອບໍ່ໃຫ້ຄວາມຊຸ່ມຊື້ນເກີນໄປປະສົມກັບເລືອດແລະບໍ່ມີຜົນຕໍ່ຜົນສຸດທ້າຍ.
- ມັນຖືກຫ້າມບໍ່ໃຫ້ເຮັດຄວາມພະຍາຍາມຫລືບີບເລືອດອອກ, ເພື່ອໃຫ້ມີການໄຫຼອອກທີ່ດີກວ່າ, ທ່ານສາມາດນວດມືຂອງທ່ານເລັກ ໜ້ອຍ ກ່ອນທີ່ຈະເຈາະ.
ການວິນິດໄສຄວນຈະ ດຳ ເນີນດ້ວຍ glucometer ດຽວກັນ. ເນື່ອງຈາກຮູບແບບຕ່າງໆອາດສະແດງຂໍ້ມູນທີ່ແຕກຕ່າງກັນ (ມີຄວາມແຕກຕ່າງເລັກນ້ອຍ). ນອກຈາກນັ້ນ, ວັດແທກນ້ ຳ ຕານໃນເລືອດທີ່ທັນສະ ໄໝ ສາມາດສະ ໜັບ ສະ ໜູນ ປະເພດເມັດທົດລອງຕ່າງໆ.
ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະດໍາເນີນການວິເຄາະ glycemic ໂດຍໃຊ້ແຖບທົດສອບຂອງປະເພດດຽວກັນ.
ການວິເຄາະແລະຕີລາຄາຜົນໄດ້ຮັບ
ແພດທີ່ເຂົ້າຮ່ວມ, ບົນພື້ນຖານຂອງຜົນໄດ້ຮັບທີ່ສະ ໜອງ ໂດຍຄົນເຈັບກ່ຽວກັບການວິເຄາະ glycemic, ແຕ້ມບົດລາຍງານການແພດ.
ເມື່ອແຕ້ມບົດລາຍງານທາງການແພດ, ແພດທີ່ເຂົ້າຮ່ວມຕ້ອງພິຈາລະນາບໍ່ພຽງແຕ່ຕົວຊີ້ບອກທີ່ໄດ້ຮັບໂດຍການວັດແທກລະດັບນໍ້າຕານຂອງຄົນເຈັບ, ແຕ່ຍັງມີຂໍ້ມູນທີ່ໄດ້ຮັບຈາກການກວດຫ້ອງທົດລອງຂອງຮ່າງກາຍ.
ນອກຈາກນັ້ນ, ຂໍ້ມູນທີ່ໄດ້ຮັບໃນລະຫວ່າງການສຶກສາເຄື່ອງມືຄວນ ຄຳ ນຶງເຖິງ.
ຕົວຊີ້ວັດການວິນິດໄສທີ່ໄດ້ຮັບອາດຈະຊີ້ບອກເຖິງການມີການລະເມີດ:
- ໂປຼແກຼມ glycemic ແຕກຕ່າງຈາກ 3.5 ຫາ 5.5, ຄຸນຄ່າດັ່ງກ່າວແມ່ນເປັນບັນທັດຖານແລະຊີ້ບອກປະລິມານທາດແປ້ງໃນຮ່າງກາຍ,
- ຖ້າລະດັບຂອງ glycemia ໃນກະເພາະອາຫານຫວ່າງແມ່ນຈາກ 5,7 ເຖິງ 7.0, ຕົວເລກດັ່ງກ່າວສະແດງເຖິງການພັດທະນາຂອງຄວາມຜິດປົກກະຕິ,
- ການບົ່ງມະຕິພະຍາດເບົາຫວານສາມາດເຮັດໄດ້ດ້ວຍຕົວບົ່ງບອກ 7,1 ມລຕໍ່ລິດ.
ອີງຕາມປະເພດຂອງຂະບວນການທາງ pathological, ການປະເມີນການທົດສອບ glycemic ຈະຖືກປະຕິບັດແຕກຕ່າງກັນ. ສຳ ລັບຮູບແບບທີ່ຂື້ນກັບອິນຊູລິນຂອງພະຍາດ, ອັດຕາປະ ຈຳ ວັນຂອງດັດຊະນີ glycemic ດັ່ງກ່າວອາດຈະເປັນສິບໄມຕໍ່ລິດ. ໃນກໍລະນີນີ້, urinalysis ສະແດງໃຫ້ເຫັນວ່າລະດັບ glucose ໃນມັນເຖິງ 30 g / ມື້. ໃນກໍລະນີທີ່ເປັນໂລກເບົາຫວານຂອງຊະນິດທີສອງ, ບໍ່ຄວນກວດພົບນ້ ຳ ຕານໃນປັດສະວະຂອງຄົນເຈັບ, ແລະລະດັບນ້ ຳ ຕານໃນເລືອດຄວນຈະບໍ່ເກີນ 6 mol ຕໍ່ລິດ, ຫຼັງຈາກກິນ - ບໍ່ເກີນ 8,3 mol ຕໍ່ລິດ.
ໃນເດັກຍິງຖືພາ, ມັນເປັນໄພຂົ່ມຂູ່ຕໍ່ຊີວິດຂອງເດັກແລະສາມາດພາໃຫ້ຫຼຸລູກຫຼືເກີດກ່ອນ ກຳ ນົດ. ນັ້ນແມ່ນເຫດຜົນທີ່ວ່າ, ເລືອດຂອງແມ່ຍິງໃນລະຫວ່າງການຖືພາແມ່ນຖືກປະຕິບັດໂດຍບໍ່ເສຍຄ່າ. ປະເພດຂອງຄົນທີ່ມີປະຫວັດໂຣກເບົາຫວານຂອງໂຣກເບົາຫວານທຸກຊະນິດໂດຍສະເພາະແມ່ນມີຄວາມສ່ຽງສູງ. ຜົນຂອງການວິເຄາະຄວນກົງກັບຕົວຊີ້ວັດຕໍ່ໄປນີ້.
ໂປຣໄຟລ໌ Glycemic - ການວິເຄາະທີ່ຊ່ວຍໃຫ້ທ່ານສາມາດປະເມີນລະດັບການປ່ຽນແປງຂອງລະດັບນ້ ຳ ຕານໃນລະຫວ່າງມື້. ການສຶກສາແມ່ນອີງໃສ່ຜົນໄດ້ຮັບຂອງ glucometry. ການວິເຄາະໄດ້ຖືກປະຕິບັດເພື່ອປັບປະລິມານຢາອິນຊູລິນແລະຄວບຄຸມສະພາບທົ່ວໄປຂອງຜູ້ເປັນໂລກເບົາຫວານ.
ຕົວຊີ້ບອກການວິເຄາະ glycemic
ເພື່ອຄວບຄຸມການ ເໜັງ ຕີງຂອງນ້ ຳ ຕານໃນເລືອດເລື້ອຍໆ, ຕ້ອງມີການປະເມີນຜົນລະບົບກ່ຽວກັບໂປຼຕີນ glycemic. ການວິເຄາະຊ່ວຍໃຫ້ທ່ານສາມາດຕິດຕາມການເຄື່ອນໄຫວຂອງລະດັບ glucose ໂດຍການປຽບທຽບຂໍ້ມູນທີ່ໄດ້ຮັບ. ການທົດສອບແມ່ນ ດຳ ເນີນດ້ວຍເຂົ້າ ໜຽວ ຢູ່ເຮືອນໂດຍ ຄຳ ນຶງເຖິງ ຄຳ ແນະ ນຳ ພິເສດ.
ຕົວຊີ້ບອກການວິເຄາະ glycemic:
- ສົງໃສວ່າເປັນໂລກເບົາຫວານ
- ພະຍາດທີ່ບົ່ງມະຕິໃນປະເພດ 1 ຫຼື 2,
- ການປິ່ນປົວດ້ວຍ insulin
- ການດັດປັບປະລິມານຂອງຢາທີ່ເຮັດໃຫ້ນ້ ຳ ຕານ,
- ສົງໃສວ່າມີນໍ້າຕານເພີ່ມຂື້ນໃນຊ່ວງຖືພາ,
- ແກ້ໄຂອາຫານເບົາຫວານ,
- ການມີນໍ້າຕານໃນນໍ້າຍ່ຽວ.
ຄວາມຖີ່ຂອງການສຶກສາແມ່ນໄດ້ ກຳ ນົດໄວ້ເປັນສ່ວນບຸກຄົນແລະຂື້ນກັບລັກສະນະຂອງພະຍາດ. ໂດຍສະເລ່ຍແລ້ວ, ໂດຍເປັນໂຣກເບົາຫວານປະເພດ 2, ການທົດສອບນີ້ແມ່ນເຮັດ ໜຶ່ງ ຄັ້ງຕໍ່ເດືອນ. ໃນເວລາທີ່ກິນຢາຫຼຸດນໍ້າຕານ, ໂປຼຕີນ glycemic ຄວນໄດ້ຮັບການປະຕິບັດຢ່າງຫນ້ອຍ 1 ຄັ້ງຕໍ່ອາທິດ. ໃນກໍລະນີທີ່ເປັນໂລກເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນ, ການວິເຄາະສັ້ນໆແມ່ນຖືກ ກຳ ນົດທຸກໆ 7 ວັນແລະໃຫ້ກວດເຕັມລາຍລະອຽດ ໜຶ່ງ ຄັ້ງຕໍ່ເດືອນ.
ວິທີການກະກຽມ
ເພື່ອໃຫ້ໄດ້ຮັບຜົນໄດ້ຮັບທີ່ຖືກຕ້ອງ, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະກະກຽມ ສຳ ລັບການວິເຄາະ glycemic. ການກະກຽມປະກອບມີການປະຕິບັດຕາມລະບອບໃດ ໜຶ່ງ ເປັນເວລາຫລາຍວັນ. 2 ມື້ກ່ອນການບໍລິຈາກເລືອດ, ເລີກສູບຢາ, ກຳ ຈັດຄວາມເຄັ່ງຄຽດທາງຮ່າງກາຍ, ຈິດໃຈແລະອາລົມ. ງົດເວັ້ນຈາກການດື່ມເຫຼົ້າ, ເຄື່ອງດື່ມທີ່ມີທາດນ້ ຳ ຕານກາກບອນ, ແລະກາເຟທີ່ແຂງແຮງ. ຖ້າທ່ານປະຕິບັດຕາມອາຫານພິເສດ, ຢ່າປ່ຽນມັນກ່ອນການຄົ້ນຄວ້າ. ສຳ ລັບຜູ້ທີ່ບໍ່ຕິດກັບອາຫານການກິນ, ເປັນເວລາ 1-2 ມື້ທ່ານຕ້ອງໄດ້ຍົກເວັ້ນຜະລິດຕະພັນໄຂມັນ, ນ້ ຳ ຕານແລະແປ້ງຈາກເມນູ.
ມື້ຫນຶ່ງກ່ອນທີ່ຈະມີຂໍ້ມູນກ່ຽວກັບ glycemic, ຍົກເລີກ corticosteroids, ຢາຄຸມກໍາເນີດແລະຢາ diuretics. ຖ້າບໍ່ສາມາດຢຸດເຊົາການໃຊ້ຢາໄດ້, ຜົນຂອງມັນຄວນຈະຖືກ ຄຳ ນຶງເຖິງໃນເວລາທີ່ຖອດລະຫັດການວິເຄາະ.
ການກວດເລືອດຄັ້ງ ທຳ ອິດແມ່ນປະຕິບັດໃນກະເພາະອາຫານຫວ່າງເປົ່າ. ເປັນເວລາ 8-10 ຊົ່ວໂມງ, ປະຕິເສດທີ່ຈະກິນເຂົ້າ.ໃນຕອນເຊົ້າທ່ານສາມາດດື່ມນໍ້າໄດ້. ຢ່າຖູແຂ້ວຂອງທ່ານດ້ວຍແປ້ງທີ່ບັນຈຸນ້ ຳ ຕານ.
ທົດສອບ
ສຳ ລັບການວິເຄາະ glycemic, ທ່ານຈະຕ້ອງການວັດແທກນ້ ຳ ຕານໃນເລືອດທີ່ຖືກຕ້ອງ, ຖັງຂີ້ເຫຍື່ອທີ່ຖິ້ມໄດ້ແລະເສັ້ນເລືອດທົດສອບ. ທ່ານສາມາດຕິດຕາມຕົວຊີ້ວັດຕ່າງໆໃນປື້ມບັນທຶກພະຍາດເບົາຫວານພິເສດ. ການ ນຳ ໃຊ້ຂໍ້ມູນເຫຼົ່ານີ້, ທ່ານຈະປະເມີນອິດທິພົນຂອງລະດັບນ້ ຳ ຕານໃນເລືອດຢ່າງອິດສະຫຼະແລະຖ້າ ຈຳ ເປັນກໍ່ຈະຕ້ອງນັດພົບກັບແພດຊ່ຽວຊານດ້ານ endocrinologist ຫຼືນັກໂພຊະນາການ.
ເພື່ອລວບລວມຂໍ້ມູນກ່ຽວກັບ glycemic, ທ່ານຈໍາເປັນຕ້ອງເຮັດການທົດສອບໃນລໍາດັບຕໍ່ໄປນີ້:
- ໃນກະເພາະອາຫານຫວ່າງເປົ່າໃນຕອນເຊົ້າບໍ່ເກີນ 11:00 ໂມງ,
- ກ່ອນທີ່ຈະໃຊ້ຫຼັກສູດຫຼັກ,
- 2 ຊົ່ວໂມງຫຼັງແຕ່ລະຄາບ,
- ກ່ອນທີ່ຈະໄປນອນ
- ເວລາທ່ຽງຄືນ
- ໃນເວລາ 03:30 ໃນຕອນກາງຄືນ.
ຈຳ ນວນຕົວຢ່າງເລືອດແລະໄລຍະຫ່າງລະຫວ່າງພວກມັນແມ່ນຂື້ນກັບລັກສະນະຂອງພະຍາດແລະວິທີການຄົ້ນຄວ້າ. ດ້ວຍການທົດສອບທີ່ສັ້ນກວ່າ, glucometry ໄດ້ຖືກປະຕິບັດ 4 ຄັ້ງ, ດ້ວຍການທົດສອບເຕັມ, ຈາກ 6 ຫາ 8 ເທື່ອຕໍ່ມື້.
ລ້າງມືຂອງທ່ານດ້ວຍສະບູ, ສະບູເດັກນ້ອຍທີ່ດີກວ່າ, ພາຍໃຕ້ນ້ ຳ ທີ່ອົບອຸ່ນ. ກ່ອນຂັ້ນຕອນ, ຢ່າໃຊ້ຄີມຫລືເຄື່ອງ ສຳ ອາງອື່ນໆໃສ່ຜິວ. ເພື່ອເພີ່ມການໄຫຼວຽນຂອງເລືອດ, ໃຫ້ນວດບໍລິເວນທີ່ທ່ານເລືອກໄດ້ງ່າຍຫຼືຈັບມືຂອງທ່ານໃກ້ກັບແຫຼ່ງຄວາມຮ້ອນ. ສໍາລັບການວິເຄາະ, ທ່ານສາມາດເອົາເລືອດ capillary ຫຼື venous. ທ່ານບໍ່ສາມາດປ່ຽນສະຖານທີ່ຂອງການກວດເລືອດໃນໄລຍະການສຶກສາ.
ໃນເວລາທີ່ການວິເຄາະໂປແກຼມ glycemic, ທ່ານຄວນໃຊ້ glucometer ດຽວກັນ.
ຂ້າເຊື້ອໂລກດ້ວຍວິທີແກ້ໄຂເຫຼົ້າແລະລໍຖ້າຈົນກວ່າມັນຈະລະເຫີຍ. ເອົາເຂັມທີ່ເປັນຫມັນທີ່ຖິ້ມໄດ້ລົງໃນປາກເຈາະແລະເຮັດໃຫ້ເຈາະ. ຢ່າກົດໃສ່ນິ້ວມືເພື່ອໃຫ້ໄດ້ ຈຳ ນວນວັດສະດຸທີ່ຖືກຕ້ອງ. ໃຊ້ເລືອດໃສ່ເສັ້ນກວດແລະລໍຖ້າຜົນໄດ້ຮັບ. ໃສ່ຂໍ້ມູນໃສ່ໃນປື້ມບັນທຶກ, ບັນທຶກຂໍ້ມູນເຫລົ່ານັ້ນເປັນ ລຳ ດັບ.
ເພື່ອຫລີກລ້ຽງຜົນໄດ້ຮັບທີ່ບິດເບືອນ, ກ່ອນທີ່ຈະມີການວິເຄາະແຕ່ລະຄັ້ງຕໍ່ມາ, ໃຫ້ປ່ຽນແຖບທົດສອບແລະຝາລານ. ໃຊ້ແມັດດຽວກັນໃນໄລຍະການສຶກສາ. ເມື່ອປ່ຽນອຸປະກອນ, ຜົນໄດ້ຮັບອາດຈະບໍ່ຖືກຕ້ອງ. ແຕ່ລະອຸປະກອນມີຂໍ້ຜິດພາດ. ເຖິງແມ່ນວ່າ ໜ້ອຍ ທີ່ສຸດ, ການປະຕິບັດໂດຍລວມອາດຈະຖືກບິດເບືອນ.
ຂໍ້ມູນທົ່ວໄປ
ການທົດສອບນ້ ຳ ຕານໃນເລືອດ ສຳ ລັບ ນຳ ້ຕານເຮັດໃຫ້ສາມາດເຂົ້າໃຈໄດ້ວ່າລະດັບຂອງນ້ ຳ ຕານໃນເລືອດມີການປ່ຽນແປງແນວໃດໃນລະຫວ່າງວັນ. ຂໍຂອບໃຈກັບສິ່ງນີ້, ທ່ານສາມາດກໍານົດລະດັບ glycemia ໃນກະເພາະອາຫານຫວ່າງເປົ່າແລະຫຼັງຈາກກິນ.
ໃນເວລາທີ່ການມອບຫມາຍໂປໄຟດັ່ງກ່າວ, ຜູ້ຊ່ຽວຊານດ້ານ endocrinologist ເພື່ອໃຫ້ຄໍາປຶກສາ, ຕາມກົດລະບຽບ, ແນະນໍາໃນເວລາຊົ່ວໂມງທີ່ແນ່ນອນທີ່ຄົນເຈັບຕ້ອງການເຮັດການກວດເລືອດ. ສິ່ງ ສຳ ຄັນແມ່ນຕ້ອງປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ເຫຼົ່ານີ້, ພ້ອມທັງບໍ່ລະເມີດລະບຽບການຮັບປະທານອາຫານເພື່ອໃຫ້ໄດ້ຜົນທີ່ ໜ້າ ເຊື່ອຖື. ຂໍຂອບໃຈກັບຂໍ້ມູນຂອງການສຶກສານີ້, ທ່ານຫມໍສາມາດປະເມີນຜົນປະສິດທິຜົນຂອງການປິ່ນປົວທີ່ໄດ້ຮັບການຄັດເລືອກແລະຖ້າ ຈຳ ເປັນກໍ່ຕ້ອງແກ້ໄຂມັນ.
ການບໍລິຈາກເລືອດທີ່ພົບເລື້ອຍທີ່ສຸດໃນໄລຍະການວິເຄາະນີ້ແມ່ນ:
- ສາມເທື່ອ (ປະມານ 7:00 ໃນກະເພາະອາຫານຫວ່າງ, ເວລາ 11:00, ໄດ້ໃຫ້ອາຫານເຊົ້າປະມານ 9:00 ໂມງແລະ 15:00 ໂມງ, ນັ້ນແມ່ນ, 2 ຊົ່ວໂມງຫຼັງຈາກກິນເຂົ້າທ່ຽງໃນເວລາທ່ຽງ),
- ຫົກຄັ້ງ (ໃນກະເພາະອາຫານຫວ່າງເປົ່າແລະທຸກໆ 2 ຊົ່ວໂມງຫຼັງຈາກກິນໃນລະຫວ່າງມື້),
- eightfold (ການສຶກສາໄດ້ຖືກປະຕິບັດທຸກໆ 3 ຊົ່ວໂມງ, ລວມທັງໄລຍະເວລາກາງຄືນ).
ການວັດແທກລະດັບຂອງນ້ ຳ ຕານໃນເວລາກາງເວັນຫຼາຍກ່ວາ 8 ຄັ້ງແມ່ນບໍ່ມີປະໂຫຍດ, ແລະບາງຄັ້ງການອ່ານ ໜ້ອຍ ລົງແມ່ນພຽງພໍ. ມັນບໍ່ມີເຫດຜົນຫຍັງທີ່ຈະ ດຳ ເນີນການສຶກສາດັ່ງກ່າວຢູ່ເຮືອນໂດຍບໍ່ໄດ້ຮັບໃບສັ່ງແພດຈາກແພດ, ເພາະວ່າມີພຽງລາວເທົ່ານັ້ນທີ່ສາມາດແນະ ນຳ ໃຫ້ຄວາມຖີ່ທີ່ດີທີ່ສຸດຂອງການເກັບຕົວຢ່າງຂອງເລືອດແລະຕີຄວາມຜົນໄດ້ຮັບຢ່າງຖືກຕ້ອງ.
ເພື່ອໃຫ້ໄດ້ຜົນທີ່ຖືກຕ້ອງ, ມັນດີກວ່າການກວດສຸຂະພາບຂອງແມັດກ່ອນລ່ວງ ໜ້າ
ການກະກຽມການສຶກສາ
ສ່ວນເລືອດ ທຳ ອິດຄວນກິນຕອນເຊົ້າໃນກະເພາະອາຫານຫວ່າງເປົ່າ. ກ່ອນການສຶກສາຂັ້ນຕອນເລີ່ມຕົ້ນ, ຄົນເຈັບສາມາດດື່ມນ້ ຳ ທີ່ບໍ່ມີກາກບອນ, ແຕ່ທ່ານບໍ່ສາມາດຖູແຂ້ວຂອງທ່ານດ້ວຍຢາຖູແຂ້ວທີ່ມີນໍ້າຕານແລະຄວັນ. ຖ້າຄົນເຈັບກິນຢາທີ່ເປັນລະບົບໃນຊົ່ວໂມງທີ່ແນ່ນອນຂອງມື້, ນີ້ຄວນລາຍງານໃຫ້ແພດ ໝໍ ທີ່ເຂົ້າຮ່ວມ.ໂດຍຫລັກການແລ້ວ, ທ່ານບໍ່ສາມາດດື່ມຢາຕ່າງປະເທດໃດໆໃນມື້ທີ່ມີການວິເຄາະ, ແຕ່ບາງຄັ້ງການຂ້າມເມັດອາດຈະເປັນອັນຕະລາຍຕໍ່ສຸຂະພາບ, ສະນັ້ນທ່ານ ໝໍ ພຽງແຕ່ຄວນຕັດສິນບັນຫາດັ່ງກ່າວ.
ໃນສະມາດ Eve ຂອງໂປຼແກຼມ glycemic ຄວນແນະ ນຳ ໃຫ້ຍຶດ ໝັ້ນ ກັບລະບຽບປົກກະຕິແລະບໍ່ຄວນອອກ ກຳ ລັງກາຍທີ່ແຂງແຮງ.
ກົດລະບຽບການເກັບຕົວຢ່າງເລືອດ:
- ກ່ອນທີ່ຈະ ໝູນ ໃຊ້, ຜິວຂອງມືຄວນສະອາດແລະແຫ້ງ, ບໍ່ຄວນມີສານສະບູ, ຄຣີມແລະຜະລິດຕະພັນອະນາໄມອື່ນໆໃສ່ມັນ,
- ມັນເປັນສິ່ງທີ່ບໍ່ຕ້ອງການທີ່ຈະໃຊ້ວິທີແກ້ໄຂບັນຫາທີ່ມີທາດເຫຼົ້າເປັນຢາຕ້ານເຊື້ອ (ຖ້າຄົນເຈັບບໍ່ມີຜະລິດຕະພັນທີ່ຖືກຕ້ອງ, ທ່ານຕ້ອງລໍຖ້າຈົນກ່ວາການແກ້ໄຂຈະແຫ້ງຢູ່ເທິງຜິວ ໜັງ ແລະນອກຈາກນັ້ນກໍ່ໃຫ້ແຫ້ງບ່ອນສັກຢາດ້ວຍຜ້າພັນບາດ),
- ເລືອດບໍ່ສາມາດບີບອອກໄດ້, ແຕ່ຖ້າ ຈຳ ເປັນ, ເພື່ອເພີ່ມການໄຫຼວຽນຂອງເລືອດ, ທ່ານສາມາດນວດມືຂອງທ່ານເລັກນ້ອຍກ່ອນທີ່ຈະເຈາະແລະເອົາໄວ້ໃນນ້ ຳ ອຸ່ນປະມານສອງສາມນາທີ, ຫຼັງຈາກນັ້ນເຊັດໃຫ້ແຫ້ງ.
ເມື່ອປະຕິບັດການວິເຄາະ, ມັນ ຈຳ ເປັນຕ້ອງໃຊ້ອຸປະກອນດຽວກັນ, ເພາະວ່າການວັດແທກຂອງແກ້ວຕາຕ່າງກັນອາດແຕກຕ່າງກັນ. ກົດລະບຽບດຽວກັນນີ້ໃຊ້ກັບເສັ້ນທົດສອບ: ຖ້າວັດແທກສະ ໜັບ ສະ ໜູນ ການ ນຳ ໃຊ້ແນວພັນຂອງມັນຫຼາຍໆຊະນິດ, ເພື່ອການຄົ້ນຄວ້າທ່ານຍັງຕ້ອງການໃຊ້ພຽງຊະນິດດຽວ.
ມື້ກ່ອນການວິເຄາະ, ຄົນເຈັບບໍ່ຄວນດື່ມເຫຼົ້າຢ່າງແທ້ຈິງ, ເພາະວ່າພວກເຂົາສາມາດບິດເບືອນຜົນໄດ້ຮັບທີ່ແທ້ຈິງ
ບັນດາທ່ານ ໝໍ ສັ່ງການສຶກສາດັ່ງກ່າວໃຫ້ແກ່ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ທັງປະເພດ ທຳ ອິດແລະປະເພດທີສອງ. ບາງຄັ້ງຄຸນຄ່າຂອງໂປຼຕີນ glycemic ແມ່ນໃຊ້ໃນການວິນິດໄສໂຣກເບົາຫວານໃນແມ່ຍິງຖືພາ, ໂດຍສະເພາະຖ້າວ່າຄ່າຂອງທາດນ້ ຳ ຕານໃນເລືອດຂອງພວກມັນແຕກຕ່າງກັນໃນແຕ່ລະໄລຍະ. ຕົວຊີ້ບອກທົ່ວໄປ ສຳ ລັບການສຶກສານີ້:
- ການບົ່ງມະຕິຄວາມຮ້າຍແຮງຂອງພະຍາດດ້ວຍການບົ່ງມະຕິພະຍາດເບົາຫວານທີ່ຖືກສ້າງຕັ້ງຂື້ນ,
- ການລະບຸພະຍາດໃນໄລຍະເລີ່ມຕົ້ນ, ໃນນັ້ນນ້ ຳ ຕານຈະເພີ່ມຂື້ນພາຍຫຼັງກິນອາຫານເທົ່ານັ້ນ, ແລະໃນກະເພາະອາຫານຫວ່າງເປົ່າຂອງມັນກໍ່ຍັງຮັກສາໄວ້,
- ການປະເມີນຜົນຂອງປະສິດທິຜົນຂອງການປິ່ນປົວດ້ວຍຢາ.
ການຊົດເຊີຍແມ່ນສະພາບຂອງຄົນເຈັບເຊິ່ງການປ່ຽນແປງທີ່ມີຄວາມເຈັບປວດທີ່ມີຢູ່ແລ້ວແມ່ນມີຄວາມສົມດຸນແລະບໍ່ມີຜົນກະທົບຕໍ່ສະພາບທົ່ວໄປຂອງຮ່າງກາຍ. ໃນກໍລະນີທີ່ເປັນໂລກເບົາຫວານ, ສຳ ລັບສິ່ງນີ້ມັນ ຈຳ ເປັນທີ່ຈະຕ້ອງໄດ້ບັນລຸແລະຮັກສາລະດັບເປົ້າ ໝາຍ ຂອງນ້ ຳ ຕານໃນເລືອດແລະຫຼຸດຜ່ອນຫຼືຍົກເວັ້ນການອອກ ກຳ ລັງກາຍທີ່ສົມບູນຂອງມັນໃນຍ່ຽວ (ຂື້ນກັບຊະນິດຂອງພະຍາດ).
ຄະແນນ
ມາດຕະຖານໃນການວິເຄາະນີ້ຂື້ນກັບປະເພດຂອງໂລກເບົາຫວານ. ໃນຄົນເຈັບທີ່ເປັນພະຍາດປະເພດ 1, ຖືວ່າໄດ້ຮັບການຊົດເຊີຍຖ້າລະດັບນ້ ຳ ຕານໃນ ໜຶ່ງ ຂອງການວັດແທກທີ່ໄດ້ຮັບຕໍ່ມື້ບໍ່ໃຫ້ເກີນ 10 mmol / L. ຖ້າຄຸນຄ່ານີ້ແຕກຕ່າງກັນ, ມັນເປັນສິ່ງ ຈຳ ເປັນທີ່ສຸດທີ່ຈະຕ້ອງທົບທວນຄືນລະບອບການບໍລິຫານແລະການກິນຢາອິນຊູລິນ, ພ້ອມທັງຍຶດ ໝັ້ນ ກັບອາຫານທີ່ເຂັ້ມງວດກວ່າເກົ່າ.
ໃນຜູ້ປ່ວຍທີ່ເປັນໂຣກເບົາຫວານປະເພດ 2, ຕົວຊີ້ວັດ 2 ແມ່ນຖືກປະເມີນຜົນ:
- glucose ໄວ (ມັນບໍ່ຄວນເກີນ 6 mmol / l),
- ລະດັບນ້ ຳ ຕານໃນເລືອດໃນເວລາກາງເວັນ (ຄວນຈະບໍ່ເກີນ 8,25 mmol / l).
ເພື່ອປະເມີນລະດັບຂອງການຊົດເຊີຍພະຍາດເບົາຫວານ, ນອກເຫນືອໄປຈາກຂໍ້ມູນກ່ຽວກັບ glycemic, ຄົນເຈັບມັກຈະຖືກກໍານົດໃຫ້ກວດປັດສະວະປະຈໍາວັນເພື່ອກໍານົດນໍ້າຕານໃນນັ້ນ. ມີໂລກເບົາຫວານປະເພດ 1, ເຖິງ 30 ກຼາມຂອງນໍ້າຕານສາມາດຂັບຖ່າຍຜ່ານ ໝາກ ໄຂ່ຫຼັງຕໍ່ມື້, ເຊິ່ງປະເພດ 2 ມັນຄວນຈະເປັນ ໜິ້ວ ໃນນໍ້າຍ່ຽວ. ຂໍ້ມູນເຫຼົ່ານີ້, ພ້ອມທັງຜົນຂອງການກວດເລືອດ ສຳ ລັບ hemoglobin glycosylated ແລະຕົວ ກຳ ນົດທາດຊີວະເຄມີອື່ນໆເຮັດໃຫ້ສາມາດ ກຳ ນົດຄຸນລັກສະນະຂອງພະຍາດໄດ້ຢ່າງຖືກຕ້ອງ.
ໂດຍຮູ້ກ່ຽວກັບການປ່ຽນແປງຂອງລະດັບນ້ ຳ ຕານໃນເລືອດຕະຫຼອດມື້, ທ່ານສາມາດໃຊ້ມາດຕະການປິ່ນປົວທີ່ ຈຳ ເປັນໃນເວລາ. ຂໍຂອບໃຈກັບການວິນິດໄສລາຍລະອຽດໃນຫ້ອງທົດລອງ, ທ່ານ ໝໍ ສາມາດເລືອກເອົາຢາທີ່ດີທີ່ສຸດ ສຳ ລັບຄົນເຈັບແລະໃຫ້ ຄຳ ແນະ ນຳ ແກ່ລາວກ່ຽວກັບໂພຊະນາການ, ການ ດຳ ລົງຊີວິດແລະການອອກ ກຳ ລັງກາຍ. ໂດຍການຮັກສາລະດັບນ້ ຳ ຕານເປົ້າ ໝາຍ, ບຸກຄົນໃດ ໜຶ່ງ ຈະຊ່ວຍຫຼຸດຜ່ອນຄວາມສ່ຽງໃນການພັດທະນາອາການແຊກຊ້ອນທີ່ຮ້າຍແຮງແລະເຮັດໃຫ້ຄຸນນະພາບຊີວິດດີຂື້ນ.
ກວດເລືອດໃນເລືອດ
ໂຣກເບົາຫວານເປັນໂຣກທີ່ຮ້າຍແຮງແລະມັກພົບເລື້ອຍທີ່ຕ້ອງການຕິດຕາມກວດກາເລື້ອຍໆ. ວິທີການຄວບຄຸມທີ່ປະສົບຜົນ ສຳ ເລັດແມ່ນໂປຼແກຼມ glycemic. ການສັງເກດເບິ່ງກົດລະບຽບຂອງການຄົ້ນຄວ້າ glycemic, ມັນສາມາດຄວບຄຸມລະດັບນໍ້າຕານໃນເວລາກາງເວັນ. ອີງຕາມຜົນທີ່ໄດ້ຮັບ, ແພດທີ່ເຂົ້າຮ່ວມຈະສາມາດ ກຳ ນົດປະສິດທິຜົນຂອງການປິ່ນປົວທີ່ໄດ້ ກຳ ນົດໄວ້ແລະຖ້າ ຈຳ ເປັນກໍ່ຈະປັບການປິ່ນປົວ.
ຄໍານິຍາມວິທີການ
ໃນໂລກເບົາຫວານປະເພດ 2, ການຕິດຕາມລະດັບນໍ້າຕານໃນເລືອດເປັນປະ ຈຳ ແມ່ນ ຈຳ ເປັນເພື່ອປະເມີນສະພາບສຸຂະພາບ, ພ້ອມທັງການປັບຕົວຂອງປະລິມານການສັກຢາອິນຊູລິນ. ການຕິດຕາມຕົວຊີ້ວັດເກີດຂື້ນໂດຍໃຊ້ໂປແກຼມ glycemic, ຕົວຢ່າງການທົດສອບທີ່ ດຳ ເນີນຢູ່ເຮືອນ, ຂຶ້ນກັບກົດລະບຽບທີ່ມີຢູ່. ສໍາລັບຄວາມຖືກຕ້ອງຂອງການວັດແທກ, ຢູ່ເຮືອນ, ເຄື່ອງກາວແມ່ນໃຊ້, ເຊິ່ງທ່ານຕ້ອງສາມາດໃຊ້ໄດ້ຢ່າງຖືກຕ້ອງ.
ຕົວຊີ້ບອກ ສຳ ລັບການ ນຳ ໃຊ້ໂປຼແກຼມ glycemic
ຄົນທີ່ເປັນໂຣກເບົາຫວານຊະນິດທີ 2 ບໍ່ ຈຳ ເປັນຕ້ອງສັກຢາອິນຊູລິນຂື້ນເລື້ອຍໆ, ເຊິ່ງເປັນສາເຫດຂອງຄວາມ ຈຳ ເປັນໃນການຮັກສາໂຣກ glycemic ຢ່າງ ໜ້ອຍ ໜຶ່ງ ຄັ້ງຕໍ່ເດືອນ. ຕົວຊີ້ວັດແມ່ນເປັນສ່ວນບຸກຄົນ ສຳ ລັບແຕ່ລະຄົນ, ຂື້ນກັບການພັດທະນາພະຍາດວິທະຍາ, ສະນັ້ນຄວນແນະ ນຳ ໃຫ້ຮັກສາປື້ມບັນທຶກແລະຂຽນທຸກຕົວຊີ້ວັດຢູ່ທີ່ນັ້ນ. ນີ້ຈະຊ່ວຍໃຫ້ທ່ານຫມໍສາມາດປະເມີນຕົວຊີ້ວັດແລະປັບປະລິມານຂອງການສັກຢາທີ່ ຈຳ ເປັນ.
ກຸ່ມຄົນທີ່ຕ້ອງການໂປແກມ glycemic ຄົງທີ່ປະກອບມີ:
- ຄົນເຈັບທີ່ຕ້ອງການສັກຢາເລື້ອຍໆ. ການປະພຶດຂອງ GP ແມ່ນຖືກເຈລະຈາໂດຍກົງກັບແພດທີ່ເຂົ້າຮ່ວມ.
- ແມ່ຍິງຖືພາ, ໂດຍສະເພາະຜູ້ທີ່ເປັນໂລກເບົາຫວານ. ໃນໄລຍະສຸດທ້າຍຂອງການຖືພາ, GP ໄດ້ຖືກປະຕິບັດເພື່ອຍົກເວັ້ນການພັດທະນາຂອງໂລກເບົາຫວານໃນທ່າທາງ.
- ຄົນທີ່ເປັນໂລກເບົາຫວານຊະນິດທີສອງທີ່ຢູ່ໃນອາຫານການກິນ. GP ສາມາດປະຕິບັດໄດ້ຢ່າງ ໜ້ອຍ ໜຶ່ງ ຄັ້ງຕໍ່ເດືອນ.
- ຜູ້ເປັນໂລກເບົາຫວານປະເພດ 2 ທີ່ຕ້ອງການສັກຢາອິນຊູລິນ. ການປະຕິບັດ GP ເຕັມຮູບແບບແມ່ນເຮັດເດືອນລະຄັ້ງ, ການເຮັດບໍ່ຄົບຖ້ວນແມ່ນປະຕິບັດທຸກໆອາທິດ.
- ຄົນທີ່ຫັນເຫຈາກອາຫານທີ່ໄດ້ ກຳ ນົດໄວ້.
ກັບໄປທີ່ຕາຕະລາງເນື້ອໃນ
ອຸປະກອນການຖືກເອົາໄປແນວໃດ?
ການໄດ້ຮັບຜົນທີ່ຖືກຕ້ອງໂດຍກົງແມ່ນຂື້ນກັບຄຸນນະພາບຂອງຮົ້ວ. ຮົ້ວປົກກະຕິເກີດຂື້ນກັບກົດລະບຽບທີ່ ສຳ ຄັນຫຼາຍຢ່າງ:
- ລ້າງມືດ້ວຍສະບູ, ຫລີກລ້ຽງການຂ້າເຊື້ອດ້ວຍເຫຼົ້າຢູ່ສະຖານທີ່ເກັບເລືອດ,
- ເລືອດຄວນອອກຈາກນິ້ວມືໄດ້ງ່າຍ, ທ່ານບໍ່ສາມາດກົດດັນນິ້ວມື,
- ເພື່ອປັບປຸງການໄຫຼວຽນຂອງເລືອດ, ຄວນແນະ ນຳ ໃຫ້ນວດບໍລິເວນທີ່ ຈຳ ເປັນ.
ວິທີການກວດເລືອດ?
ກ່ອນການວິເຄາະ, ທ່ານຄວນປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ສອງສາມຂໍ້ເພື່ອຮັບປະກັນຜົນທີ່ຖືກຕ້ອງ, ຄື:
- ປະຕິເສດຜະລິດຕະພັນຢາສູບ, ຍົກເວັ້ນຄວາມກົດດັນທາງຈິດໃຈແລະທາງກາຍ,
- ລະເວັ້ນການດື່ມນ້ ຳ ປະກາຍໄຟ, ນ້ ຳ ທຳ ມະດາແມ່ນອະນຸຍາດ, ແຕ່ໃນປະລິມານນ້ອຍ,
- ເພື່ອຄວາມກະຈ່າງແຈ້ງຂອງຜົນໄດ້ຮັບ, ແນະ ນຳ ໃຫ້ຢຸດການໃຊ້ຢາທີ່ມີຜົນຕໍ່ນ້ ຳ ຕານໃນເລືອດຍົກເວັ້ນຢາອິນຊູລິນຕໍ່ມື້.
ການວິເຄາະຄວນໄດ້ຮັບການປະຕິບັດດ້ວຍການຊ່ວຍເຫຼືອຂອງ ໜຶ່ງ glucometer ເພື່ອຫລີກລ້ຽງຄວາມບໍ່ຖືກຕ້ອງໃນການອ່ານ.
ການວັດແທກຄັ້ງ ທຳ ອິດຄວນເຮັດໃສ່ກະເພາະອາຫານຫວ່າງໃນຕອນເຊົ້າ.
ການກວດເລືອດເພື່ອ ກຳ ນົດໂປຼແກຼມ glycemic ຕ້ອງຖືກປະຕິບັດຢ່າງຖືກຕ້ອງ, ປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ທີ່ຈະແຈ້ງ:
- ໃຊ້ເວລາທົດສອບຄັ້ງທໍາອິດຄວນຈະເປັນຕົ້ນໃນຕອນເຊົ້າໃນທ້ອງເປົ່າ,
- ຕະຫຼອດມື້, ເວລາ ສຳ ລັບການເກັບຕົວຢ່າງເລືອດແມ່ນກ່ອນທີ່ຈະກິນເຂົ້າແລະ 1.5 ຊົ່ວໂມງຫຼັງຈາກກິນເຂົ້າ,
- ຂັ້ນຕອນຕໍ່ໄປນີ້ແມ່ນປະຕິບັດກ່ອນນອນ,
- ຮົ້ວຕໍ່ມາເກີດຂື້ນເວລາ 00:00 ທ່ຽງຄືນ,
- ການວິເຄາະຄັ້ງສຸດທ້າຍເກີດຂື້ນໃນເວລາ 3:30 ໃນຕອນກາງຄືນ.
ກັບໄປທີ່ຕາຕະລາງເນື້ອໃນ
Norm ຂອງຕົວຊີ້ບອກ
ຫຼັງຈາກການເກັບຕົວຢ່າງ, ຂໍ້ມູນຈະຖືກບັນທຶກໄວ້ໃນປື້ມບັນທຶກແລະການວິເຄາະ. ການຖອດລະຫັດຂອງຜົນໄດ້ຮັບຄວນໄດ້ຮັບການປະຕິບັດທັນທີ, ການອ່ານແບບປົກກະຕິມີລະດັບນ້ອຍ. ການປະເມີນຄວນໄດ້ຮັບການປະຕິບັດໂດຍ ຄຳ ນຶງເຖິງຄວາມແຕກຕ່າງທີ່ເປັນໄປໄດ້ລະຫວ່າງບາງຄົນຂອງບາງຄົນ. ຕົວຊີ້ບອກແມ່ນຖືວ່າເປັນເລື່ອງປົກກະຕິ:
- ສຳ ລັບຜູ້ໃຫຍ່ແລະເດັກນ້ອຍຈາກປີ ໜຶ່ງ ໃນອັດຕາ 3.3-5,5 mmol / l,
- ສຳ ລັບຄົນທີ່ມີອາຍຸກ້າວ ໜ້າ - 4.5-6.4 mmol / l,
- ສຳ ລັບເດັກເກີດ ໃໝ່ ເທົ່ານັ້ນ - 2.2-3.3 mmol / l,
- ສຳ ລັບເດັກນ້ອຍອາຍຸເຖິງປີ - 3.0-5,5 mmol / l.
ນອກ ເໜືອ ຈາກຫຼັກຖານທີ່ ນຳ ສະ ເໜີ ຂ້າງເທິງ, ຂໍ້ເທັດຈິງທີ່ວ່າ:
ເພື່ອຕັດສິນຜົນໄດ້ຮັບ, ທ່ານຕ້ອງອີງໃສ່ຕົວຊີ້ວັດມາດຕະຖານຂອງນ້ ຳ ຕານໃນເລືອດ.
- ໃນ plasma ໃນເລືອດ, ມູນຄ່າຂອງນ້ ຳ ຕານບໍ່ຄວນເກີນມູນຄ່າ 6.1 mmol / L.
- ດັດຊະນີນ້ ຳ ຕານ 2 ຊົ່ວໂມງຫລັງຈາກກິນອາຫານທີ່ມີຄາໂບໄຮເດຣດຄວນບໍ່ເກີນ 7.8 mmol / L.
- ໃນກະເພາະອາຫານຫວ່າງເປົ່າ, ດັດຊະນີນ້ ຳ ຕານຄວນບໍ່ເກີນ 5.6-6,9 mmol / L.
- ນ້ ຳ ຕານແມ່ນບໍ່ສາມາດຍອມຮັບໄດ້ໃນຍ່ຽວ.
ກັບໄປທີ່ຕາຕະລາງເນື້ອໃນ
ຄວາມແຕກຕ່າງ
ຄວາມແຕກຕ່າງຈາກມາດຕະຖານໄດ້ຖືກບັນທຶກໄວ້ຖ້າວ່າທາດ metabolism ໃນກະແສໄຟຟ້າມີຄວາມບົກຜ່ອງ, ໃນກໍລະນີທີ່ການອ່ານຈະເພີ່ມຂື້ນເປັນ 6.9 mmol / L. ໃນກໍລະນີເກີນກວ່າການອ່ານ 7.0 mmol / l, ຄົນເຈັບຈະຖືກສົ່ງໄປກວດເພື່ອກວດຫາໂຣກເບົາຫວານ. ຂໍ້ມູນກ່ຽວກັບໂຣກ glycemic ໃນໂລກເບົາຫວານຈະໃຫ້ຜົນຂອງການວິເຄາະທີ່ປະຕິບັດຢູ່ໃນກະເພາະອາຫານຫວ່າງ, ສູງເຖິງ 7,8 mmol / L, ແລະຫລັງອາຫານ - 11,1 mmol / L.
ສິ່ງທີ່ສາມາດສົ່ງຜົນກະທົບຕໍ່ຄວາມຖືກຕ້ອງ?
ຄວາມຖືກຕ້ອງຂອງການວິເຄາະແມ່ນຄວາມຖືກຕ້ອງຂອງຜົນໄດ້ຮັບ. ປັດໄຈຫຼາຍຢ່າງສາມາດສົ່ງຜົນກະທົບຕໍ່ຄວາມ ໜ້າ ເຊື່ອຖືຂອງຜົນໄດ້ຮັບ, ເຊິ່ງ ທຳ ອິດແມ່ນການລະເລີຍວິທີການວິເຄາະ. ການປະຕິບັດຂັ້ນຕອນການວັດແທກທີ່ບໍ່ຖືກຕ້ອງໃນເວລາກາງເວັນ, ບໍ່ສົນໃຈເວລາຫລືຂ້າມການກະ ທຳ ໃດໆຈະບິດເບືອນຄວາມຖືກຕ້ອງຂອງຜົນແລະເຕັກນິກການປິ່ນປົວຕໍ່ໄປ. ບໍ່ພຽງແຕ່ຄວາມຖືກຕ້ອງຂອງການວິເຄາະເອງເທົ່ານັ້ນ, ແຕ່ຍັງມີການສັງເກດເບິ່ງມາດຕະການກະກຽມສົ່ງຜົນກະທົບຕໍ່ຄວາມຖືກຕ້ອງ. ຖ້າເຫດຜົນໃດກໍ່ຕາມການກະກຽມ ສຳ ລັບການວິເຄາະແມ່ນຖືກລະເມີດ, ຄວາມໂຄ້ງຂອງປະຈັກພະຍານຈະກາຍເປັນເລື່ອງທີ່ຫລີກລ້ຽງບໍ່ໄດ້.
GP ປະ ຈຳ ວັນ
GP ປະ ຈຳ ວັນ - ກວດເລືອດ ສຳ ລັບລະດັບນ້ ຳ ຕານ, ປະຕິບັດຢູ່ເຮືອນ, ໃນໄລຍະ 24 ຊົ່ວໂມງ. ການປະພຶດຂອງ GP ເກີດຂື້ນຕາມກົດລະບຽບຊົ່ວຄາວທີ່ຈະແຈ້ງ ສຳ ລັບການ ດຳ ເນີນການວັດແທກ. ອົງປະກອບທີ່ ສຳ ຄັນແມ່ນພາກສ່ວນການກະກຽມ, ແລະຄວາມສາມາດໃນການ ນຳ ໃຊ້ອຸປະກອນວັດແທກ, i.e. glucometer. ປະຕິບັດ HP ທຸກວັນ, ຂື້ນກັບສະເພາະຂອງພະຍາດ, ບາງເດືອນ, ສອງສາມຄັ້ງຕໍ່ເດືອນຫຼືອາທິດ.
ຄົນທີ່ມີເລືອດ ນຳ ້ຕານຄວນຕິດຕາມກວດກາລະດັບນ້ ຳ ຕານໃນເລືອດຂອງເຂົາເຈົ້າຢູ່ສະ ເໝີ. GP ຖືກ ນຳ ໃຊ້ເປັນ ໜຶ່ງ ໃນວິທີການທີ່ມີປະສິດຕິຜົນໃນການຄວບຄຸມນ້ ຳ ຕານໃນເວລາກາງເວັນ, ໂດຍສະເພາະ ສຳ ລັບເຈົ້າຂອງໂລກພະຍາດປະເພດ 2. ນີ້ຊ່ວຍໃຫ້ທ່ານສາມາດຄວບຄຸມສະຖານະການແລະອີງຕາມຜົນໄດ້ຮັບ, ປັບການຮັກສາໃຫ້ຖືກຕ້ອງ.
ຂໍ້ມູນກ່ຽວກັບນ້ ຳ ຕານ
ລະດັບນ້ ຳ ຕານໃນເລືອດມີການປ່ຽນແປງແບບເຄື່ອນໄຫວຕະຫຼອດມື້. ການອີ່ມຕົວຂອງນ້ ຳ ຕານຂື້ນກັບການໄດ້ຮັບອາຫານ, ກິດຈະ ກຳ ທາງຈິດ, ຮ່າງກາຍແລະຈິດໃຈ, ຄຸນນະພາບຂອງຕ່ອມຍ່ອຍອາຫານແລະເນື້ອເຍື່ອ adipose. ໂດຍປົກກະຕິແລ້ວ, ປະຊາຊົນບໍ່ສົນໃຈກັບ trifles ດັ່ງກ່າວ, ເພາະວ່າການປ່ຽນແປງດັ່ງກ່າວບໍ່ມີຜົນກະທົບຕໍ່ຊີວິດຂອງພວກເຂົາໃນທາງໃດກໍ່ຕາມ (ເວັ້ນເສຍແຕ່ວ່າທ່ານມັກຈະຕ້ອງການ). ແຕ່ມີພະຍາດແລະເງື່ອນໄຂທີ່ຮຽກຮ້ອງໃຫ້ມີຄວາມສົນໃຈເພີ່ມຂື້ນໃນລະດັບ glucose. ເຫຼົ່ານີ້ລວມມີ:
ສົງໃສວ່າຄວາມອ່ອນແອຂອງອິນຊູລິນ
ຢັ້ງຢືນວ່າເປັນໂຣກເບົາຫວານ,
ມີການເພີ່ມຂື້ນຂອງນ້ ຳ ຍ່ຽວໃນລະບົບຂັບຖ່າຍ.
ໂປຼແກຼມ glycemic ຖືກລວບລວມໂດຍອີງໃສ່ການວັດແທກຂອງລະດັບຂອງທາດແປ້ງໃນເລືອດ 5-6 ຄັ້ງໃນເວລາກາງເວັນແລະບາງຄັ້ງຕອນກາງຄືນ. ຄວາມຮັບຜິດຊອບຕໍ່ຄວາມຖືກຕ້ອງແລະສັດທາທີ່ດີແມ່ນຂື້ນກັບຄົນເຈັບ.
ວິທີການໃນການ ກຳ ນົດນ້ ຳ ຕານ
ນັກຊ່ຽວຊານດ້ານ endocrinologist ໄດ້ອະທິບາຍເປັນສ່ວນຕົວໃຫ້ແກ່ຄົນເຈັບຂອງລາວວ່າເປັນຫຍັງຜົນທີ່ຄວນຈະໄດ້ຮັບການບັນທຶກແລະວິທີການຕັດຜົນ.
ລະດັບນໍ້າຕານໃນເລືອດຄວນຈະຖືກວັດແທກຫົກຫາແປດເທື່ອຕໍ່ມື້ໃນເວລາດຽວກັນ. ນີ້ຈະຊ່ວຍໃຫ້ທ່ານສາມາດພັດທະນາລະບອບແລະຕິດກັບມັນໃນອະນາຄົດຫຼັງຈາກການແຕ່ງຕັ້ງການປິ່ນປົວ.
ຜົນຂອງການວັດແທກຕ້ອງໄດ້ຖືກບັນທຶກລົງໃນປື້ມບັນທຶກທີ່ຊີ້ບອກວັນທີແລະເວລາ. ນີ້ຈະຊ່ວຍໃຫ້ລະບົບຂໍ້ມູນທີ່ໄດ້ຮັບແລະຮູບແບບທີ່ໄດ້ມາຈາກຮູບແບບ.ຖ້າຄົນເຈັບບໍ່ໄດ້ໃຊ້ອິນຊູລິນເພື່ອເຮັດໃຫ້ສະພາບການຂອງລາວເປັນປົກກະຕິ, ຫຼັງຈາກນັ້ນ, ໂປຼແກຼມ glycemic ກໍ່ປ່ຽນໄປ 1 ຄັ້ງຕໍ່ເດືອນ.
ອັດຕານ້ ຳ ຕານແມ່ນໄດ້ ກຳ ນົດໄວ້ ສຳ ລັບແຕ່ລະຄົນ. ແຕ່ເພື່ອໃຫ້ຜົນໄດ້ຮັບສາມາດປຽບທຽບລະຫວ່າງຕົວຂອງມັນເອງ, ທ່ານຫມໍແນະນໍາໃຫ້ໃຊ້ເຂົ້າ ໜຽວ ແລະເສັ້ນທົດສອບດຽວກັນ.
ຄຸນນະສົມບັດການທົດສອບ
ຈຳ ເປັນຕ້ອງປະຕິບັດຕາມກົດລະບຽບບາງຢ່າງເພື່ອເກັບເລືອດໄດ້ຢ່າງຖືກຕ້ອງ. ຖ້າຄົນເຈັບຕື່ມຂໍ້ມູນກ່ຽວກັບໂປຼແກຼມ glycemic ຂອງລາວທຸກໆມື້, ຫຼັງຈາກນັ້ນໃນໄລຍະເວລາທີ່ທັກສະຈະກາຍເປັນອັດຕະໂນມັດ, ແລະລາວບໍ່ ຈຳ ເປັນຕ້ອງເຕືອນກ່ຽວກັບກົດລະບຽບເຫຼົ່ານີ້ອີກຕໍ່ໄປ.
1. ກ່ອນຂັ້ນຕອນ, ທ່ານຕ້ອງລ້າງມືໃຫ້ສະອາດ, ໃນຂະນະທີ່ມັນບໍ່ໄດ້ແນະ ນຳ ໃຫ້ໃຊ້ສະບູທີ່ມີກິ່ນຫອມ.
2. ຢ່າໃຊ້ເຫຼົ້າເພື່ອ ທຳ ລາຍນິ້ວມືກ່ອນສັກຢາ. ນີ້ສາມາດເຮັດໄດ້ຫຼັງຈາກຂັ້ນຕອນ. Scarifiers ແມ່ນເປັນຫມັນແລະມີໃນແຕ່ລະຊຸດ.
4. ເພື່ອປັບປຸງການໄຫຼວຽນຂອງເລືອດ, ໃຫ້ປາມຂອງທ່ານອົບອຸ່ນໂດຍການ ນຳ ມັນໃສ່ນ້ ຳ ອຸ່ນຫຼືຢູ່ຂ້າງເທິງເຄື່ອງສີລັງສີຂອງແບດເຕີຣີກ່ອນທີ່ຈະສີດ.
5. ຢ່າໃຊ້ສານໃດໆເຂົ້າໄປໃນນິ້ວມືກ່ອນທີ່ຈະເອົາເລືອດ.
ວິທີການ ກຳ ນົດໂປຣແກຣມ glucose 24 ຊົ່ວໂມງ
ຂໍ້ມູນ glycemic ຖືກລວບລວມແນວໃດ? ອັດຕາການນ້ ຳ ຕານແມ່ນຖືກເລືອກເປັນສ່ວນບຸກຄົນສະ ເໝີ ໄປ. ສຳ ລັບຄົນທີ່ມີສຸຂະພາບແຂງແຮງ, ນີ້ແມ່ນ 3.3–5,5 mmol / L. ແຕ່ ສຳ ລັບຄົນເຈັບທີ່ຢູ່ໃນພະແນກ endocrinology, ນີ້ອາດຈະຕໍ່າເກີນໄປ, ເປັນໄພຂົ່ມຂູ່ຕໍ່ສະຕິ.
ຄົນເຈັບໃຫ້ສ່ວນ ໜຶ່ງ ຂອງເລືອດໃນຕອນເຊົ້າ, ຫລັງຈາກລຸກຂຶ້ນຈາກຕຽງ. ຈຳ ເປັນໃນທ້ອງເປົ່າ. ນີ້ຊ່ວຍໃຫ້ທ່ານສາມາດ ກຳ ນົດລະດັບນ້ ຳ ຕານພື້ນຖານຂອງທ່ານ. ຫຼັງຈາກນັ້ນ, ຜູ້ຊາຍມີອາຫານເຊົ້າແລະຫຼັງຈາກສອງຊົ່ວໂມງລາວໄດ້ວິເຄາະອີກເທື່ອ ໜຶ່ງ. ແລະອື່ນໆທຸກໆມື້. ເຖິງແມ່ນວ່າຄົນເຈັບຈະມີອາການກັດຫຼັງຈາກນັ້ນພາຍຫຼັງ ໜຶ່ງ ຮ້ອຍຊາວນາທີລາວຄວນກວດເບິ່ງລະດັບນ້ ຳ ຕານຢ່າງແນ່ນອນແລະຂຽນລົງ.
ກ່ອນທີ່ຈະເຂົ້ານອນ, ຄົນເຈັບອີກເທື່ອ ໜຶ່ງ ກວດເບິ່ງລະດັບນ້ ຳ ຕານ. ການວິເຄາະຄັ້ງຕໍ່ໄປແມ່ນ ດຳ ເນີນໃນເວລາທ່ຽງຄືນ, ສຸດທ້າຍໃນເວລາສາມເຊົ້າ. ນີ້ແມ່ນຍ້ອນວ່າພະຍາດມະເລັງເຮັດວຽກບໍ່ສະດວກໃນເວລາກາງເວັນແລະມີພຶດຕິ ກຳ ຫລາຍຂື້ນໃນຕອນກາງຄືນ, ສະນັ້ນ, ຄວາມສ່ຽງຂອງການເປັນໂຣກສະມອງໃນເລືອດສູງຂື້ນຢ່າງໄວວາໃນຕອນເຊົ້າ.
ນ້ ຳ ຕານໃນເລືອດໃນເວລາຖືພາ: ປົກກະຕິ, ສູງ, ຕໍ່າ
ໃນລະຫວ່າງການຖືພາ, ແມ່ຍິງມັກຈະມີບັນຫາສຸຂະພາບທີ່ພວກເຂົາບໍ່ເຄີຍໄດ້ຍິນມາກ່ອນ. ໂດຍສະເພາະ, ໂດຍມີຄວາມເປັນໄປໄດ້ສູງເຖິງ 10%, ການລະເມີດທາດແປ້ງທາດແປ້ງທາດແປ້ງພັດທະນາ. ເພື່ອ ກຳ ນົດການປ່ຽນແປງທາງດ້ານເຊື້ອພະຍາດເຫຼົ່ານີ້, ແມ່ຍິງທຸກຄົນທີ່ລໍຄອຍການເກີດຂອງເດັກ, ດຳ ເນີນການສຶກສາຫຼາຍລະດັບກ່ຽວກັບລະດັບຂອງ glycemia. ພວກເຮົາຈະເວົ້າກ່ຽວກັບການຄົ້ນຄ້ວາທີ່ແມ່ໃນອະນາຄົດຄວນຜ່ານແລະວິທີການຕັດສິນຜົນໄດ້ຮັບຂອງພວກເຂົາ.
ການທົດສອບນ້ ຳ ຕານໃນການຖືພາ
ຖ້າຄົນເຈັບບໍ່ມີປັດໃຈສ່ຽງທີ່ຈະເປັນໂລກເບົາຫວານ, ຫຼັງຈາກນັ້ນ, ການກວດທີ່ມີຜົນບັງຄັບໃຊ້ ໜ້ອຍ ສຸດກໍ່ສາມາດເຮັດໄດ້ໃນລາວ. ຖ້າວ່າແມ່ຍິງມີຄວາມສ່ຽງຕໍ່ພະຍາດທາງເດີນທາງທາງເດີນອາຫານທາດແປ້ງທາດແປ້ງ, ຫຼັງຈາກນັ້ນຕົວຢ່າງຫຼາຍຈະຖືກ ກຳ ນົດໄວ້.
ການສຶກສາ glycemic ບັງຄັບ:
- glycemia ອົດອາຫານ (hemoglobin glycosylated, ້ໍາຕານໃນມື້) ໃນເວລາທີ່ລົງທະບຽນ,
- ການທົດສອບຄວາມທົນທານຕໍ່ນ້ ຳ ຕານໃນປາກໃນຊ່ວງເວລາປະ ຈຳ ອາທິດ.
ການກວດເພີ່ມເຕີມແມ່ນມີຄວາມ ຈຳ ເປັນຖ້າມີປັດໃຈສ່ຽງ (ຄວາມຜິດປົກກະຕິ, ຄວາມອ້ວນ, ໂລກອ້ວນ, ອາຍຸ 25+ ປີ, glucosuria, ປະຫວັດຂອງໂຣກ glyperglycemia, ໂຣກເບົາຫວານໃນການຖືພາກ່ອນ ໜ້າ ນີ້, ການມີລູກໃນທ້ອງໃຫຍ່ຫຼືການເກີດລູກໃນປະຫວັດສາດ, fetopathy ແລະ polyhydramnios ໂດຍ ultrasound).
ຕົວຢ່າງເພີ່ມເຕີມປະກອບມີ:
- ການກໍານົດຂອງຂໍ້ມູນປະຈໍາວັນ glycemic,
- ການ ກຳ ນົດຄືນ ໃໝ່ ຂອງການຖືສິນອົດເຂົ້າ glycemia,
- ການທົດສອບຄວາມທົນທານຂອງນ້ ຳ ຕານໃນປາກເຖິງ 32 ອາທິດ.
ນ້ ຳ ຕານໃນເລືອດໃນແມ່ຍິງຖືພາ
ໃນເວລາທີ່ການປະເມີນລະດັບທາດແປ້ງທາດແປ້ງ, ການກວດເລືອດທັງ ໝົດ ສຳ ລັບນ້ ຳ ຕານແລະ hemoglobin glycosylated ແມ່ນຖືກ ຄຳ ນຶງເຖິງ.
ໂດຍປົກກະຕິແລ້ວ, ນ້ ຳ ຕານໃນເລືອດຂອງຜູ້ຍິງຖືພາໃນທ້ອງເປົ່າບໍ່ສູງກ່ວາ 5,1 mmol / L. ເຖິງແມ່ນວ່າການກວດພົບພຽງແຕ່ຄຸນຄ່າທີ່ສູງກວ່ານັ້ນກໍ່ຊ່ວຍໃຫ້ທ່ານສາມາດວິນິດໄສໂຣກເບົາຫວານໄດ້.
ລະດັບຂອງ hemoglobin glycosylated ໃນບຸກຄົນທີ່ມີສຸຂະພາບດີບໍ່ເກີນ 6%.ພະຍາດເບົາຫວານຖືກກວດພົບວ່າມີຕົວຊີ້ວັດ 6,5%.
Glycemia ບໍ່ຄວນເກີນ 7.8 mmol / L ໃນເວລາກາງເວັນ. ໂລກເບົາຫວານແມ່ນຖືກສ້າງຕັ້ງຂຶ້ນດ້ວຍທາດນ້ ຳ ຕານໃນເລືອດຫຼາຍກ່ວາ 11,1 mmol / L.
ວິທີທີ່ຖືກຕ້ອງທີ່ສຸດໃນການກວດຫາຄວາມຜິດປົກກະຕິກ່ຽວກັບທາດແປ້ງທາດແປ້ງແມ່ນຖືວ່າເປັນການທົດສອບຄວາມທົນທານຂອງນ້ ຳ ຕານ. ວິທີການແລະການຕີຄວາມຂອງຜົນໄດ້ຮັບຂອງລາວຖືກປຶກສາຫາລືໃນບົດຂຽນແຍກຕ່າງຫາກ - ທົດສອບຄວາມທົນທານຂອງນ້ ຳ ຕານໃນເວລາຖືພາ.
ອີງຕາມລະດັບຂອງ glycemia ແລະການວິເຄາະອື່ນໆ, ປະເພດຂອງພະຍາດໄດ້ຖືກລະບຸ.
ນໍ້າຕານໃນເລືອດສູງໃນໄລຍະຖືພາ
ໃນການຖືພາສາມາດພົບໄດ້:
ເຫດຜົນຂອງການເພີ່ມຂື້ນຂອງ glycemia ໃນກໍລະນີທໍາອິດແມ່ນການຂາດສານອາຫານທີ່ກ່ຽວຂ້ອງກັບ insulin ທຽບກັບພື້ນຫລັງຂອງຄວາມອ່ອນໄຫວຂອງເນື້ອເຍື່ອທີ່ບໍ່ດີຕໍ່ຮໍໂມນນີ້. ໃນຄວາມເປັນຈິງ, ພະຍາດເບົາຫວານໃນທ້ອງແມ່ນການສະແດງອອກຂອງໂຣກ E -book ແລະເປັນໂຣກຂອງໂຣກເບົາຫວານປະເພດ 2.
ພະຍາດເບົາຫວານທີ່ຖືກສະແດງອອກແມ່ນການລະເມີດຢ່າງຊັດເຈນຂອງທາດແປ້ງທາດແປ້ງທີ່ກ່ຽວຂ້ອງກັບການຂາດສານອິນຊູລິນທີ່ເຂັ້ມແຂງຫຼືທຽບເທົ່າກັບ. ສາເຫດອາດຈະເປັນການ ທຳ ລາຍຈຸລັງຂອງ pancreatic ໂດຍອັດຕະໂນມັດຫຼືການຕໍ່ຕ້ານອິນຊູລິນຂອງເນື້ອເຍື່ອສ່ວນປະກອບຕ່າງໆ.
ນ້ ຳ ຕານໃນເລືອດສູງເປັນອັນຕະລາຍ ສຳ ລັບແມ່ແລະລູກທີ່ຄາດຫວັງ. hyperglycemia ລົບກວນການສະຫນອງເລືອດປົກກະຕິຂອງສະລັບສັບຊ້ອນ fetoplacental. ດັ່ງນັ້ນ, ລູກໃນທ້ອງຂາດອົກຊີເຈນແລະສານອາຫານ. ນອກຈາກນັ້ນ, ທາດນ້ ຳ ຕານໃນປະລິມານສູງກໍ່ລົບກວນການວາງແລະພັດທະນາການຂອງອະໄວຍະວະແລະລະບົບຕ່າງໆຂອງເດັກ. hyperglycemia ແມ່ນອັນຕະລາຍໂດຍສະເພາະໃນການຖືພາໃນໄລຍະຕົ້ນໆ.
ຄວາມສ່ຽງຂອງເດັກໃນກໍລະນີທີ່ເປັນໂລກເບົາຫວານໃນແມ່:
- ຄວາມເປັນໄປໄດ້ເພີ່ມຂື້ນຂອງການຕາຍຂອງລູກ,
- ການຕິດເຊື້ອໃນເສັ້ນເລືອດ,
- ການເກີດກ່ອນໄວອັນຄວນ
- ເກີດມາພ້ອມກັບຄວາມຜິດປົກກະຕິດ້ານການພັດທະນາ,
- ການເກີດລູກໃນທ້ອງ (ຂະ ໜາດ ໃຫຍ່, ໃຄ່ບວມ, ບໍ່ເປັນປະໂຫຍດ).
ສຳ ລັບແມ່ຍິງ, hyperglycemia ໃນລະຫວ່າງການຖືພາກໍ່ຍັງບໍ່ເອື້ອ ອຳ ນວຍ. ຄວາມຜິດປົກກະຕິກ່ຽວກັບເຄື່ອງຍ່ອຍນີ້ສາມາດນໍາໄປສູ່:
- ອາການແຊກຊ້ອນໃນລະຫວ່າງການຖືພາແລະຫລັງເກີດ,
- polyhydramnios
- ການບາດເຈັບໃນເວລາເກີດລູກ, ແລະອື່ນໆ.
ເຖິງແມ່ນວ່າການເພີ່ມຂື້ນເລັກນ້ອຍຂອງ glycemia ກໍ່ສາມາດນໍາໄປສູ່ຜົນໄດ້ຮັບທີ່ບໍ່ດີ. ເພາະສະນັ້ນ, ກັບໂຣກບ້າ ໝອງ ໃດ ໜຶ່ງ ຂອງແມ່ຍິງຖືພາ, ມັນ ຈຳ ເປັນທີ່ຈະຕ້ອງໄດ້ປຶກສາແພດຊ່ຽວຊານດ້ານ endocrinologist ແລະເລີ່ມການປິ່ນປົວ. ໂດຍປົກກະຕິ, ການປິ່ນປົວລວມມີພຽງແຕ່ອາຫານພິເສດ. ແຕ່ນາງຕ້ອງໄດ້ຮັບການແຕ່ງຕັ້ງໂດຍຜູ້ຊ່ຽວຊານ. ໃນການຖືພາ, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ສຸດທີ່ຈະຕ້ອງຮັບຜິດຊອບຕໍ່ສຸຂະພາບແລະບໍ່ຄວນກິນຢາດ້ວຍຕົນເອງ.
ນ້ ຳ ຕານໃນເລືອດຕໍ່າໃນໄລຍະຖືພາ
ໃນການຖືພາ, ແມ່ຍິງຫຼາຍຄົນມີແນວໂນ້ມທີ່ຈະເປັນໂລກເບົາຫວານ. glycemia ຕ່ໍາສາມາດສະແດງໂດຍຄວາມອ່ອນເພຍ, ການສັ່ນສະເທືອນ, ເຫື່ອອອກ, ແລະກໍາມະຈອນເຕັ້ນໄວ. ໃນກໍລະນີທີ່ຫາຍາກ, ນ້ ຳ ຕານໃນເລືອດຕໍ່າ ນຳ ໄປສູ່ຜົນສະທ້ອນທີ່ຮ້າຍແຮງ. ຜົນໄດ້ຮັບທີ່ບໍ່ດີ:
ຜົນສະທ້ອນທີ່ຮ້າຍແຮງດັ່ງກ່າວສາມາດເກີດຂື້ນກັບການລະລາຍໃນເລືອດທີ່ເກີດຈາກຢາ (ອິນຊູລິນ) ຫຼືເນື້ອງອກ. ໂດຍປົກກະຕິແລ້ວ, ການຫຼຸດລົງດັ່ງກ່າວໃນ glycemia ດຳ ເນີນໄປຢ່າງອ່ອນໂຍນ.
ເພື່ອຈະໄດ້ຮັບການກວດກາແລະຮັບເອົາ ຄຳ ແນະ ນຳ, ທ່ານ ຈຳ ເປັນຕ້ອງປຶກສາແພດຊ່ຽວຊານດ້ານ endocrinologist. ການຮັກສາສ່ວນຫຼາຍແມ່ນປະກອບດ້ວຍສານອາຫານສ່ວນປະກອບແລະການ ຈຳ ກັດທາດແປ້ງທາດແປ້ງງ່າຍໆໃນເມນູ. ຖ້າວ່າສະພາບທີ່ມີທາດນ້ໍາຕານໃນເລືອດໄດ້ເກີດຂື້ນແລ້ວ, ຫຼັງຈາກນັ້ນ, ແມ່ຍິງແນະນໍາໃຫ້ກິນທາດແປ້ງທີ່ງ່າຍດາຍ (1-2 XE). ເຄື່ອງດື່ມທີ່ມີນໍ້າຫວານ (ນ້ ຳ ຈອກ ໜຶ່ງ ຈອກ, ຊາດ້ວຍນ້ ຳ ຕານຫຼືສອງບ່ວງນ້ ຳ ຕານ) ບັນເທົາອາການທີ່ດີທີ່ສຸດ.
ການທົດສອບນ້ ຳ ຕານໃນເລືອດປົກກະຕິ ສຳ ລັບນ້ ຳ ຕານ
ເພື່ອປະເມີນຄວາມຖືກຕ້ອງຂອງການເລືອກວິທີການປິ່ນປົວແລະສະພາບທົ່ວໄປຂອງໂຣກເບົາຫວານ, ການກວດເລືອດເປັນປະ ຈຳ ແມ່ນມີຄວາມ ຈຳ ເປັນ. ພວກເຂົາຊ່ວຍໃຫ້ທ່ານສາມາດຕິດຕາມຕົວຊີ້ວັດນ້ ຳ ຕານ, ເຊິ່ງສາມາດ ນຳ ໃຊ້ເພື່ອສະຫລຸບປະສິດທິຜົນຂອງການຮັກສາ, ພ້ອມທັງປັບປະລິມານຢາອິນຊູລິນໃຫ້ກັບຄົນເຈັບ. ມີວິທີການບາງຢ່າງທີ່ຊ່ວຍໃຫ້ທ່ານສາມາດປະຕິບັດການວັດແທກດັ່ງກ່າວຢູ່ເຮືອນ. ໃນບົດຂຽນນີ້, ພວກເຮົາຈະເຂົ້າໃຈວ່າໂປຼແກຼມ glycemic ຖືກລວບລວມ, ມັນແມ່ນຫຍັງໂດຍທົ່ວໄປ, ແລະວິທີການຕີຄວາມຜົນຂອງການວິເຄາະ.ພວກເຮົາຈະບອກທ່ານກ່ຽວກັບວິທີ ດຳ ເນີນການທົດສອບຢ່າງຖືກຕ້ອງເພື່ອໃຫ້ໄດ້ຜົນທີ່ ໜ້າ ເຊື່ອຖືທີ່ສຸດ.
ນ້ ຳ ຕານໃນເລືອດສູງໃນໄລຍະຖືພາ.
ຂ້ອຍບໍ່ໄດ້ຄິດວ່າຂ້ອຍຈະປະເຊີນກັບໄພພິບັດດັ່ງກ່າວ. ໃນເວລາທີ່ພວກເຂົາໃຫ້ທິດທາງເສັ້ນໂຄ້ງ້ ຳ ຕານ - ຂ້ອຍຍິ້ມ, ເວົ້າ - ດ້ວຍເຫດຜົນບາງຢ່າງ, ຕໍ່ຂ້ອຍ. ດ້ວຍເຫດນີ້, ນາງໄດ້ໄປກິນມື້ນີ້ - ພວກເຂົາເອົາເລືອດເປັນຄັ້ງ ທຳ ອິດ - 7.8 ... Afiget, ໃນອັດຕາສູງສຸດ - 5. ຕາມ ທຳ ມະຊາດ, ພວກເຂົາບໍ່ໃຫ້ glucose ດື່ມ - ພວກເຂົາໄດ້ສົ່ງລາວກັບບ້ານ, ພວກເຂົາບອກວ່າມາຮອດ 11-30. ມາ - ພວກເຂົາເອົາເລືອດອີກ, ພວກເຂົາເວົ້າວ່າມາຮອດເວລາ 14-30. ດັ່ງນັ້ນ, ໂປຼໄຟລ໌ glycemic ໄດ້ຜ່ານໄປ. ຜົນໄດ້ຮັບແມ່ນຫນ້າຕົກໃຈເພາະວ່າ ຂ້າພະເຈົ້າບໍ່ເຂົ້າໃຈວ່ານ້ ຳ ຕານສາມາດໂດດຈ້ອງໄດ້ແນວນັ້ນ.
ຂ້ອຍບໍ່ໄດ້ກິນຫຍັງໃນຕອນເຊົ້າ, ຂ້ອຍບໍ່ໄດ້ຖູແຂ້ວຄືກັບທີ່ G ແນະ ນຳ ... ຕອນແລງຂ້ອຍກິນຜັກສະຫຼັດແລະໄຂ່ຂາວໃນເວລາ 20 ໂມງແລງ.
ເດັກຍິງ, ຜູ້ທີ່ປະເຊີນ ໜ້າ ກັບບັນຫາດັ່ງກ່າວ, ໄພຂົ່ມຂູ່ອັນໃດ?
ຂ້າພະເຈົ້າຍັງພົບເຫັນນ້ ຳ ຕານໃນການແລກປ່ຽນໃນໄລຍະນ້ອຍໆ - 4.9. ສະນັ້ນນີ້ກໍ່ມີຫລາຍ. ເປັນຫຍັງຫຼັງຈາກນັ້ນພວກເຂົາບໍ່ໄດ້ຍິນສຽງເຕືອນ?
ແລະຂ້ອຍຈະກິນເຂົ້າເຊົ້າໃນຕອນເຊົ້າ - ແລະສະນັ້ນມັນຈະກາຍເປັນ x * p * e * n * o * v * o, ຄວາມອ່ອນເພຍດັ່ງກ່າວ ... ບາງທີອາດແມ່ນຍ້ອນນ້ ຳ ຕານ? ຫຼັງຈາກນັ້ນ, ຂ້າພະເຈົ້າ sway ໂດຍທ່ຽງ. ໂດຍທົ່ວໄປ, ໜຶ່ງ ຊົ່ວໂມງຕໍ່ຊົ່ວໂມງບໍ່ແມ່ນເລື່ອງງ່າຍກວ່າ. ມື້ອື່ນຂ້ອຍຈະໄປ G. ຂ້ອຍຮູ້ສຶກ, ຕອນນີ້ຂ້ອຍຈະຢູ່ພາຍໃຕ້ການຄວບຄຸມຢ່າງເຂັ້ມງວດ.
ການກວດແລະການກວດໃນລະຫວ່າງການຖືພາ
ການກວດເລືອດໃນຫ້ອງທົດລອງ
ການກວດເລືອດທົ່ວໄປປະກອບມີການ ກຳ ນົດ ຈຳ ນວນເມັດເລືອດແດງ: ເມັດເລືອດແດງ - ເມັດເລືອດແດງ, ເມັດເລືອດຂາວ - ເມັດເລືອດຂາວ, ເມັດເລືອດຂາວທຸກຊະນິດແລະເມັດເລືອດທີ່ຮັບຜິດຊອບໃນການເຕົ້າໂຮມເລືອດ. ປະລິມານຂອງ hemoglobin ຍັງຖືກ ກຳ ນົດ - ເມັດສີທີ່ບັນຈຸຢູ່ໃນເມັດເລືອດແດງແລະບັນຈຸອົກຊີເຈນ. ໃນການສຶກສາກ່ຽວກັບການກວດເລືອດທົ່ວໄປ, ອັດຕາການຕົກຕະກອນ erythrocyte (ESR) ກໍ່ໄດ້ຖືກ ກຳ ນົດໄວ້ເຊັ່ນກັນ. ເລືອດແມ່ນເນື້ອເຍື່ອແຫຼວທີ່ເຮັດ ໜ້າ ທີ່ຕ່າງໆ, ລວມທັງການໂອນອົກຊີເຈນແລະສານອາຫານໄປສູ່ອະໄວຍະວະແລະເນື້ອເຍື່ອຕ່າງໆແລະການ ກຳ ຈັດຜະລິດຕະພັນ slag ຈາກພວກມັນ. ການປ່ຽນແປງຂອງເລືອດຂ້າງໃນແມ່ນບໍ່ມີຄວາມ ໝາຍ, ແຕ່ໃນເວລາດຽວກັນສະທ້ອນໃຫ້ເຫັນການປ່ຽນແປງທີ່ເກີດຂື້ນໃນຮ່າງກາຍລວມທັງໃນເວລາຖືພາ. ແນະ ນຳ ໃຫ້ເອົາເລືອດໃນຕອນເຊົ້າ, ທ້ອງເປົ່າເພາະວ່າການກິນເຂົ້າສາມາດສົ່ງຜົນກະທົບຕໍ່ຜົນຂອງການວິເຄາະ“ ເລືອດແມ່ນເອົາມາຈາກນິ້ວມື, ແຕ່ຖ້າເອົາເລືອດອອກຈາກເສັ້ນເລືອດໃນມື້ນັ້ນ ສຳ ລັບການທົດສອບອື່ນໆ (ການກວດວິເຄາະທາງຊີວະພາບ, ແລະອື່ນໆ), ຈາກນັ້ນເລືອດ ການວິເຄາະທົ່ວໄປສາມາດເອົາມາຈາກເສັ້ນເລືອດ.
ການສຶກສາໄດ້ຖືກປະຕິບັດໃນຕອນເຊົ້າໃນທ້ອງເປົ່າ. ໂດຍ ຄຳ ນຶງເຖິງຈັງຫວະປະ ຈຳ ວັນຂອງການປ່ຽນແປງຂອງຕົວປ່ຽນເລືອດ, ຕົວຢ່າງ ສຳ ລັບການສຶກສາຊ້ ຳ ໆ ໄດ້ຖືກປະຕິບັດພ້ອມໆກັນ.
ການກວດເລືອດທາງຊີວະເຄມີ. ຂໍ້ ກຳ ນົດທີ່ ຈຳ ເປັນແມ່ນການປະຕິເສດຢ່າງເຕັມທີ່ຂອງອາຫານໃນຕອນເຊົ້າຂອງການວິເຄາະ (ໃນຕອນແລງຂອງມື້ກ່ອນ, ການຮັບປະທານອາຫານທີ່ບໍ່ມີອາຫານພໍສົມຄວນ). ການເຮັດວຽກທາງດ້ານຮ່າງກາຍທີ່ເຂັ້ມຂົ້ນແມ່ນຂັດຂວາງ, ສະຖານະການທີ່ມີຄວາມກົດດັນຄວນຫລີກລ້ຽງ. ອິດທິພົນຂອງຢາຫລາຍຊະນິດກ່ຽວກັບຕົວຊີ້ວັດດ້ານຊີວະວິທະຍາຂອງສະພາບຂອງຮ່າງກາຍມີຄວາມຫຼາກຫຼາຍດັ່ງນັ້ນຈຶ່ງແນະ ນຳ ໃຫ້ປະຕິເສດທີ່ຈະໃຊ້ຢາກ່ອນການບໍລິຈາກເລືອດເພື່ອການຄົ້ນຄວ້າ. ຖ້າການຖອນຢາບໍ່ສາມາດເຮັດໄດ້, ມັນ ຈຳ ເປັນຕ້ອງແຈ້ງແພດທີ່ເຂົ້າຮ່ວມກ່ຽວກັບສານຊະນິດໃດທີ່ຖືກໃຊ້ເພື່ອຈຸດປະສົງການຮັກສາ, ນີ້ຈະຊ່ວຍໃຫ້ພວກເຮົາແນະ ນຳ ການດັດແກ້ທີ່ມີເງື່ອນໄຂຕໍ່ຜົນຂອງການທົດລອງໃນຫ້ອງທົດລອງ. ໃນລະຫວ່າງການວິເຄາະຄັ້ງນີ້, ທ່ານສາມາດສຶກສາຫລາຍຕົວ ກຳ ນົດຂອງເລືອດໃນປະລິມານ - ຕົວຢ່າງເຊັ່ນ: ການ ກຳ ນົດລະດັບຂອງກົດ uric, ການສຶກສາການແລກປ່ຽນເມັດສີນໍ້າບີ, ການ ກຳ ນົດລະດັບຂອງ creatinine ແລະ staging Reberg ເປັນຕົ້ນ.
ການ ກຳ ນົດລະດັບອາຊິດ uric. ໃນມື້ກ່ອນການສຶກສາ, ມັນ ຈຳ ເປັນຕ້ອງເຮັດຕາມອາຫານ: ປະຕິເສດບໍ່ກິນອາຫານທີ່ມີທາດ purine - ຕັບ, ໝາກ ໄຂ່ຫຼັງ, ໃຫ້ຫຼາຍເທົ່າທີ່ຈະເປັນໄປໄດ້ທີ່ຈະ ຈຳ ກັດຊີ້ນ, ປາ, ກາເຟ, ຊາໃນອາຫານ. ກິດຈະກໍາທາງດ້ານຮ່າງກາຍແມ່ນ contraindicated.
ການສຶກສາກ່ຽວກັບການແລກປ່ຽນເມັດສີນໍ້າບີປະກອບມີການກໍານົດປະລິມານຂອງ bilirubin ໃນເລືອດ. ເພື່ອຈຸດປະສົງນີ້, ໃຫ້ໃຊ້ serum ເລືອດ.ກ່ອນການສຶກສາ, ມັນບໍ່ໄດ້ຖືກແນະ ນຳ ໃຫ້ໃຊ້ກົດ ascorbic, ມັນກໍ່ ຈຳ ເປັນທີ່ຈະຕ້ອງຍົກເວັ້ນຢາເສບຕິດຫລືຜະລິດຕະພັນທີ່ກໍ່ໃຫ້ເກີດການໃສ່ສີ serum ປອມ (ແຄລອດ, ສີສົ້ມ).
ການ ກຳ ນົດລະດັບ creatinine ແລະການສ້າງແບບທົດລອງ Reberg ແມ່ນ ດຳ ເນີນໄປພ້ອມໆກັນໃນເລືອດແລະປັດສະວະ. ປັດສະວະປະ ຈຳ ວັນແມ່ນໃຊ້ເພື່ອ ກຳ ນົດລະດັບ creatinine. ໃນລະຫວ່າງການທົດສອບ Reberg, ໃນລະຫວ່າງການສຶກສາກ່ຽວກັບສະພາບການຢູ່ໃນສະຖານີ, ແມ່ຍິງຖືພາຄວນນອນຢູ່ໃນຕຽງ, ບໍ່ກິນອາຫານກ່ອນການທົດສອບ. ບົນພື້ນຖານຄົນເຈັບເຂດນອກ, ໃນຕອນເຊົ້າ, ແມ່ຍິງດື່ມນ້ ຳ 400-600 ມລແລະປ່ອຍພົກຍ່ຽວ, ເວລາມີ ກຳ ນົດ. ຫຼັງຈາກເຄິ່ງຊົ່ວໂມງ, ເລືອດປະລິມານ 5-6 ມລໄດ້ຖືກເອົາມາຈາກເສັ້ນເລືອດເພື່ອ ກຳ ນົດ creatinine. ເຄິ່ງຊົ່ວໂມງຕໍ່ມາ (ໜຶ່ງ ຊົ່ວໂມງຫຼັງຈາກຍ່ຽວຄັ້ງ ທຳ ອິດ) ຍ່ຽວໄດ້ຖືກເກັບ ກຳ ແລະປະລິມານຂອງມັນແມ່ນ ກຳ ນົດ. ມີ diuresis ບໍ່ພຽງພໍ (ຍ່ຽວ ໜ້ອຍ ໜຶ່ງ), ປັດສະວະຈະຖືກເກັບພາຍໃນ 2 ຊົ່ວໂມງ, ແລະເລືອດຈະກິນ ໜຶ່ງ ຊົ່ວໂມງຫຼັງຈາກພົກຍ່ຽວເປົ່າ.
ການ ກຳ ນົດລະດັບຂອງຮໍໂມນໃນເລືອດ. ເມື່ອ ກຳ ນົດລະດັບຂອງ prolactin, cortisol, ຮໍໂມນ thyroid (T4, TK, TSH, TG, AT-TG), ອິນຊູລິນແລະ C-peptide ບໍ່ສາມາດກິນໄດ້ 5 ຊົ່ວໂມງກ່ອນທີ່ຈະກິນເລືອດຈາກເສັ້ນເລືອດເພື່ອວິເຄາະ. ຕາມກົດລະບຽບ, ເລືອດແມ່ນກິນໃນຕອນເຊົ້າ. ສຳ ລັບຕົວຊີ້ວັດອື່ນໆກ່ຽວກັບພື້ນຫລັງຂອງຮໍໂມນ, ການວິເຄາະກ່ຽວກັບກະເພາະອາຫານຫວ່າງເປົ່າແລະເວລາຂອງການເກີດຂອງມັນບໍ່ ສຳ ຄັນ.
Coagulogram. ການວິເຄາະນີ້ຕ້ອງໄດ້ເຮັດໃນເວລາຖືພາ. ມັນສະແດງໃຫ້ເຫັນເຖິງການເຮັດວຽກຂອງເລືອດກ້າມ, ຊ່ວຍປ້ອງກັນຄວາມສ່ຽງຂອງການເປັນເລືອດໃນເວລາເກີດລູກ. ການວິເຄາະໄດ້ຖືກປະຕິບັດໃນຕອນເຊົ້າ, ໃນກະເພາະອາຫານຫວ່າງເປົ່າ. ມື້ກ່ອນກິນເລືອດເພື່ອການຄົ້ນຄວ້າຈາກອາຫານ, ມັນ ຈຳ ເປັນຕ້ອງຍົກເວັ້ນອາຫານທີ່ມີໄຂມັນແລະຫວານ.
ຫ້ອງທົດລອງຍ່ຽວ
Urinalysis ແມ່ນການກວດວິນິດໄສເຊິ່ງຊ່ວຍໃຫ້ທ່ານສາມາດຕັດສິນວຽກງານຂອງລະບົບຖ່າຍເບົາໄດ້. ການວິເຄາະອະນຸຍາດໃຫ້ຍົກເວັ້ນພະຍາດຕິດຕໍ່ທາງເດີນປັດສະວະ, ບົ່ງມະຕິພະຍາດທີ່ເປັນພິດຮ້າຍແຮງໃນເຄິ່ງ ທຳ ອິດຂອງການຖືພາ, ອາການແຊກຊ້ອນໃນເຄິ່ງທີ່ສອງຂອງການຖືພາ, ໂຣກ gestosis, ແລະຍັງມີບາງເງື່ອນໄຂແລະພະຍາດອື່ນໆອີກ. urinalysis ທົ່ວໄປປະກອບມີການປະເມີນຄຸນລັກສະນະທາງກາຍະພາບຂອງປັດສະວະແລະກ້ອງຈຸລະທັດຂອງຕະກອນ. ໃນສະມາດ Eve, ມັນກໍ່ດີກວ່າທີ່ຈະບໍ່ກິນຜັກແລະ ໝາກ ໄມ້, ເຊິ່ງສາມາດປ່ຽນສີຂອງປັດສະວະ, ຢ່າກິນຢາຖ່າຍ. ກ່ອນທີ່ຈະເກັບນ້ ຳ ຍ່ຽວ, ທ່ານ ຈຳ ເປັນຕ້ອງເຮັດຫ້ອງນ້ ຳ ທີ່ອະນາໄມຂອງອະໄວຍະວະເພດ, ໃສ່ທໍ່ນ້ ຳ ເຂົ້າໄປໃນຊ່ອງຄອດເພື່ອໃຫ້ຊ່ອງຄອດຈາກມັນບໍ່ເຂົ້າໄປໃນຍ່ຽວ. ການວິເຄາະແມ່ນເກັບໃນພາຊະນະພິເສດທີ່ໄດ້ຮັບໃນຫ້ອງທົດລອງ, ຫຼືໃນຖ້ວຍທີ່ສະອາດ. ປັດສະວະຕອນເຊົ້າແມ່ນຖືກປະຕິບັດເພື່ອຄົ້ນຄ້ວາ. ຕົວຢ່າງຕ້ອງຖືກສົ່ງໄປຫ້ອງທົດລອງພາຍໃນ 1-2 ຊົ່ວໂມງຫຼັງຈາກເກັບ ກຳ ຂໍ້ມູນ.
ສຳ ລັບການວິເຄາະທົ່ວໄປ, ມັນເປັນການດີກວ່າທີ່ຈະໃຊ້ປັດສະວະໃນຕອນເຊົ້າ, ເຊິ່ງເກັບໃນພົກຍ່ຽວໃນເວລາກາງຄືນ, ນີ້ຈະຊ່ວຍຫຼຸດຜ່ອນການປ່ຽນແປງຂອງກະເພາະອາກາດໃນຕົວຊີ້ວັດທາງປັດສະວະແລະໂດຍວິທີນີ້ມັນກໍ່ມີລັກສະນະທີ່ມີຄວາມ ໝາຍ ຫຼາຍກວ່າເກົ່າ. ການສຶກສາ ສຳ ເລັດສົມບູນຕ້ອງການປັດສະວະຢ່າງ ໜ້ອຍ 70 ມລ. ຄວນເກັບເອົານໍ້າຍ່ຽວຫລັງຈາກຫ້ອງນ້ ຳ ທີ່ມີອະໄວຍະວະພາຍນອກຢ່າງລະອຽດ (ການບໍ່ປະຕິບັດຕາມກົດລະບຽບນີ້ອາດຈະເຮັດໃຫ້ມີການ ກຳ ນົດ ຈຳ ນວນເມັດເລືອດແດງແລະເມັດເລືອດຂາວທີ່ເພີ່ມຂື້ນ, ເຊິ່ງມັນຈະເຮັດໃຫ້ມີຄວາມຫຍຸ້ງຍາກໃນການກວດວິນິດໄສທີ່ຖືກຕ້ອງ). ທ່ານສາມາດໃຊ້ວິທີແກ້ໄຂສະບູ (ຕິດຕາມມາດ້ວຍການລ້າງດ້ວຍນ້ ຳ ຕົ້ມ), ວິທີແກ້ໄຂບັນຫາ potassium potassium permanganate 0.02 - 0.1%. ສຳ ລັບການວິເຄາະ, ປັດສະວະທັງ ໝົດ ສາມາດເກັບ ກຳ ໄດ້, ເຖິງຢ່າງໃດກໍ່ຕາມ, ສ່ວນປະກອບຂອງການອັກເສບຂອງຍ່ຽວ, ອະໄວຍະວະພາຍນອກແລະອື່ນໆ, ສາມາດເຂົ້າໄປໃນນັ້ນໄດ້, ດັ່ງນັ້ນ, ຕາມກົດລະບຽບ, ສ່ວນ ທຳ ອິດຂອງປັດສະວະບໍ່ໄດ້ຖືກ ນຳ ໃຊ້. ສ່ວນທີສອງ (ກາງ!) ສ່ວນ ໜຶ່ງ ແມ່ນຖືກເກັບເອົາໄວ້ໃນອາຫານທີ່ສະອາດ, ໂດຍບໍ່ຕ້ອງຈັບແປ້ງຂອງຮ່າງກາຍ. ຈານແວນ້ ຳ ປັດສະວະປິດແຫນ້ນດ້ວຍຝາປິດ. Urinalysis ຖືກປະຕິບັດບໍ່ເກີນ 2 ຊົ່ວໂມງຫຼັງຈາກໄດ້ຮັບເອກະສານ. ນໍ້າຍ່ຽວທີ່ເກັບຮັກສາໄວ້ດົນອາດຈະປົນເປື້ອນດ້ວຍພືດແບັກທີເລຍທີ່ມີສານເຄມີພິເສດ. ໃນກໍລະນີນີ້, pH (ນໍ້າສົ້ມ) ຂອງນໍ້າຍ່ຽວຈະປ່ຽນໄປສູ່ຄຸນຄ່າທີ່ສູງຂື້ນເນື່ອງຈາກອາໂມເນຍທີ່ປິດລັບໂດຍແບັກທີເຣຍໃນນໍ້າຍ່ຽວ.ຈຸລິນຊີທີ່ບໍລິໂພກ glucose, ສະນັ້ນດ້ວຍ glucosuria ທ່ານສາມາດໄດ້ຮັບຜົນໄດ້ຮັບໃນທາງລົບຫຼືຖືກຄາດຄະເນ. ເມັດສີນໍ້າບີຖືກ ທຳ ລາຍໃນເວລາກາງເວັນ. ການເກັບຮັກສາປັດສະວະເຮັດໃຫ້ການ ທຳ ລາຍເມັດເລືອດແດງແລະອົງປະກອບຕ່າງໆຂອງຈຸລັງໃນມັນ.
ການສຶກສາກ່ຽວກັບປະລິມານນໍ້າຕານໃນປັດສະວະປະ ຈຳ ວັນ. ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຕ້ອງເກັບນໍ້າປັດສະວະປະ ຈຳ ວັນ, ເຊັ່ນ: ປັດສະວະທັງ ໝົດ ໃນ ໜຶ່ງ ມື້. ໃນກໍລະນີນີ້, ຖັງບັນຈຸນໍ້າປັດສະວະຕ້ອງໄດ້ເກັບຮັກສາໄວ້ໃນບ່ອນທີ່ເຢັນ (ດີທີ່ສຸດ - ໃນຕູ້ເຢັນຢູ່ຊັ້ນລຸ່ມໃນອຸນຫະພູມຕໍ່າສຸດ 4-8 ° C), ປ້ອງກັນບໍ່ໃຫ້ນ້ ຳ ເຢັນຂອງມັນ. ໂດຍມີປັດສະວະເປັນ ຈຳ ນວນຫຼວງຫຼາຍໃນແຕ່ລະມື້, ມີພຽງສ່ວນ ໜຶ່ງ ຂອງມັນທີ່ສາມາດ ນຳ ໄປຫ້ອງທົດລອງເພື່ອວິເຄາະ. ກ່ອນ ໜ້າ ນີ້ຄົນເຈັບໄດ້ວັດປະລິມານປັດສະວະປະ ຈຳ ວັນຢ່າງຖືກຕ້ອງທີ່ສຸດ, ຂຽນໃສ່ທິດທາງຂອງທ່ານ ໝໍ, ແລະຈາກນັ້ນ, ໂດຍໄດ້ປະສົມມັນຢ່າງລະອຽດ, ຖອກ 50-100 ມລຂອງປະລິມານທັງ ໝົດ ລົງໃນຖັງທີ່ສະອາດ, ຫລັງຈາກນັ້ນລາວໄດ້ສົ່ງປັດສະວະໄປຫ້ອງທົດລອງພ້ອມກັບທິດທາງ. ໃນໂລກເບົາຫວານ, ມັນກໍ່ເປັນໄປໄດ້ທີ່ຈະ ກຳ ນົດນ້ ຳ ຕານໃນນ້ ຳ ຍ່ຽວທີ່ເກັບ ກຳ ຕາມເວລາທີ່ ກຳ ນົດ (ກຳ ນົດໂດຍແພດ) ໃນໄລຍະເວລາ.
ການສຶກສາກ່ຽວກັບໂປຼແກຼມ glucosuric (ການ ກຳ ນົດລະດັບນ້ ຳ ຕານໃນປັດສະວະ). ເພື່ອສຶກສາໂປຼແກຼມ glucosuric, ປັດສະວະຈະຖືກເກັບໃນຊ່ວງເວລາທີ່ແນ່ນອນ: ສ່ວນ ໜຶ່ງ ຂອງຂ້ອຍ - ຈາກ 9 ເຖິງ 14 ຊົ່ວໂມງ, II - ຈາກ 14 ຫາ 19 ຊົ່ວໂມງ, III - ຈາກ 19 ຫາ 23 ຊົ່ວໂມງ, IV - ຈາກ 23 ຫາ 6 ຊົ່ວໂມງໃນຕອນເຊົ້າ, V - ຈາກ 6 ເຖິງ 9 a.m. ກ່ອນການວິເຄາະ, ສ່ວນຂອງນໍ້າຍ່ຽວຄວນເກັບໄວ້ໃນຕູ້ເຢັນທີ່ອຸນຫະພູມ 4 ° C.
ການເກັບຍ່ຽວໃນການກວດຫາເຊື້ອແບັກທີເລຍ ("ວັດທະນະ ທຳ ການຂ້າເຊື້ອ"). ເມື່ອເກັບນ້ ຳ ຍ່ຽວໃນການກວດເຊື້ອແບັກທີເລຍ ("ວັດທະນະ ທຳ ທີ່ເປັນຫມັນ"), ອະໄວຍະວະພາຍນອກຄວນລ້າງດ້ວຍນ້ ຳ ຕົ້ມ, ເພາະວ່າສ່ວນປະກອບຂອງວິທີແກ້ໄຂຢາຂ້າເຊື້ອໂລກລົງໃນນ້ ຳ ຍ່ຽວສາມາດສົ່ງຜົນໃນທາງລົບທີ່ບໍ່ຖືກຕ້ອງ. ສຳ ລັບການກວດຫາເຊື້ອແບັກທີເລຍ, ຍ່ຽວຈາກສ່ວນກາງແມ່ນເກັບມາໃນຖ້ວຍທີ່ບໍ່ເປັນຫມັນ.
ອີງຕາມ Nechiporenko. ການທົດສອບໄດ້ຖືກປະຕິບັດເພື່ອຍົກເວັ້ນພະຍາດຕ່າງໆເຊັ່ນ: pyelonephritis ແລະ glomerulonephritis. ສ່ວນຍ່ຽວໃນຕອນເຊົ້າຢູ່ເຄິ່ງກາງຂອງການຍ່ຽວແມ່ນຖືກກວດ (ສ່ວນ“ ນໍ້າ ໜັກ ສະເລ່ຍ” ຂອງປັດສະວະ). ສຳ ລັບການວິເຄາະ, 15-25 ml ແມ່ນພຽງພໍ. ການເກັບຮັກສາແລະຈັດສົ່ງໃຫ້ຫ້ອງທົດລອງແມ່ນປະຕິບັດຄືກັນກັບການກວດຫ້ອງທົດລອງທົ່ວໄປຂອງປັດສະວະ.
Urinalysis ອີງຕາມ Zimnitsky (ການ ກຳ ນົດຄວາມສາມາດໃນການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງ). ໂດຍການ ດຳ ເນີນການທົດສອບນີ້, ທ່ານສາມາດ ກຳ ນົດລະດັບການກັ່ນຕອງແລະຄວາມສາມາດໃນການເຮັດວຽກຂອງ ໜິ້ວ ໄຂ່ຫຼັງ. ການທົດສອບຂອງ Zimnitsky ແມ່ນເຮັດໃນ 8 ສ່ວນຂອງຍ່ຽວທີ່ເກັບໃນມື້. ຄັ້ງທໍາອິດບັນຈຸນໍ້າຍ່ຽວໃນໄລຍະເວລາ 6 ຫາ 9 ຊົ່ວໂມງ, ໃນອະນາຄົດ, ການເກັບຍ່ຽວຈະສືບຕໍ່ໃນໄລຍະ 3 ຊົ່ວໂມງ (ຫຼັງຈາກ 9 ຊົ່ວໂມງເຖິງ 12 ຊົ່ວໂມງ - ໃນກະປsecondອງທີສອງ, ຈາກ 12 ເຖິງ 15 ຊົ່ວໂມງ - ໃນສາມ, ແລະອື່ນໆ, ສຸດທ້າຍ, ຄັ້ງທີ 8) , ກະເພາະປັດສະວະແມ່ນເກັບຈາກ 3 ຫາ 6 ໃນຕອນເຊົ້າ). ການເກັບຍ່ຽວແມ່ນ ສຳ ເລັດໃນເວລາ 6 ໂມງເຊົ້າຂອງມື້ຕໍ່ມາ. ປ້າຍຊື່ທີ່ມີ ຈຳ ນວນແລະໄລຍະເວລາໃນເວລາທີ່ສ່ວນນີ້ໄດ້ຮັບແມ່ນຖືກກາວໃສ່ຖັງບັນຈຸທັງ ໝົດ (ເພື່ອບໍ່ໃຫ້ຄວາມສັບສົນຂອງໄຫ, ມັນກໍ່ດີກວ່າທີ່ຈະເຮັດແບບນີ້ກ່ອນ, ກ່ອນທີ່ການເກັບຍ່ຽວຈະເລີ່ມຕົ້ນ). ຄວາມສາມາດໄດ້ຖືກເກັບຮັກສາໄວ້ໃນເຢັນຈົນກ່ວາການຄົ້ນຄວ້າ. ເຖິງແມ່ນວ່າທະນາຄານທີ່ວ່າງເປົ່າກໍ່ຄວນຈະຖືກ ນຳ ໄປຫ້ອງທົດລອງ.
ກຸ່ມເລືອດແລະປັດໃຈ Rh ແມ່ນລັກສະນະສືບທອດທາງພັນທຸ ກຳ ທີ່ບໍ່ປ່ຽນແປງຕະຫຼອດຊີວິດ. ກຸ່ມເລືອດແມ່ນການປະສົມປະສານສະເພາະຂອງຈຸລັງເລືອດແດງ (agglutinogens) ຂອງລະບົບ ABO. ປັດໄຈ Rhesus ແມ່ນຖືກ ກຳ ນົດໂດຍການມີ B-antigen (Rhesus positive blood) ຫຼືການຂາດຂອງມັນ (ເລືອດ Rhesus negative). ເລືອດ ສຳ ລັບການວິເຄາະແມ່ນເອົາມາຈາກເສັ້ນເລືອດ.
ການວິເຄາະເລືອດທາງຊີວະເຄມີປະກອບມີຕົວຊີ້ວັດດັ່ງຕໍ່ໄປນີ້: ສ່ວນປະກອບຂອງທາດໂປຼຕີນແລະໂປຕີນທັງ ໝົດ, ເອນໄຊ - AlAt - alanine aminotransferase. AcAt - aspartate aminotransferase, bilirubin ໂດຍກົງແລະທັງຫມົດ, creatinine, urea, glucose. ການວິເຄາະທາງຊີວະວິທະຍາແມ່ນຕົວບົ່ງຊີ້ຂອງຕັບ, ໝາກ ໄຂ່ຫຼັງ, ແລະກະເພາະ ລຳ ໄສ້. ທາດນ້ ຳ ຕານໃນເລືອດແມ່ນຕົວຊີ້ບອກຂອງກະຕຸກ - ສ່ວນ ໜຶ່ງ ຂອງມັນທີ່ຜະລິດຮໍໂມນອິນຊູລິນ, ເຊິ່ງ ຈຳ ເປັນ ສຳ ລັບການເຜົາຜານ glucose ໃນຮ່າງກາຍຕາມປົກກະຕິ. ເລືອດ ສຳ ລັບການວິເຄາະແມ່ນເອົາມາຈາກເສັ້ນເລືອດ.ທ່ານຄວນມາຫາຂັ້ນຕອນນີ້ໃນຕອນເຊົ້າແລະທ້ອງເປົ່າ.
ການກວດເລືອດ ສຳ ລັບໂລກເອດ, ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ» ເລືອດແມ່ນເອົາມາຈາກເສັ້ນເລືອດເພື່ອວິເຄາະ. ການສຶກສາແມ່ນ ດຳ ເນີນຢູ່ໃນກະເພາະອາຫານຫວ່າງເປົ່າ.
ການກວດເລືອດ ສຳ ລັບການມີການຕິດເຊື້ອຂອງ TORCH: toxoplasmosis, rubella, cytomegalovirus ແລະ herpes ການຕິດເຊື້ອ. ຊື່ແມ່ນສ້າງຕັ້ງຂື້ນໂດຍຕົວອັກສອນໃນເບື້ອງຕົ້ນໃນຊື່ພາສາລະຕິນ - Toxoplasma, Rubella, Cytomegalovirus, Herpes. ການທົດສອບທີ່ ກຳ ນົດໄວ້ນີ້ຊ່ວຍໃຫ້ທ່ານສາມາດ ກຳ ນົດການຕິດເຊື້ອທີ່ມີການຕິດເຊື້ອຫຼາຍຢ່າງເຊິ່ງເປັນອັນຕະລາຍຕໍ່ການພັດທະນາພາຍໃນຂອງເດັກ. ທັງການຕິດເຊື້ອຂັ້ນຕົ້ນໂດຍເຊື້ອພະຍາດຂອງພະຍາດເຫຼົ່ານີ້ໃນລະຫວ່າງການຖືພາແລະການຟື້ນຟູຫຼືການຟື້ນຟູຄືນ ໃໝ່ ສາມາດເຮັດໃຫ້ເກີດຄວາມຜິດປົກກະຕິຂອງການພັດທະນາຂອງລູກ.
ໃນຂະຫນານ, ພູມຕ້ານທານຂອງຫ້ອງຮຽນ IgG ຖືກກໍານົດ (ອົງການຈັດຕັ້ງເຫຼົ່ານີ້ຖືກກໍານົດໃນເລືອດຖ້າວ່າແມ່ຍິງໄດ້ຕິດເຊື້ອນີ້ແລ້ວ) ແລະ IgM (ກວດພົບໃນໄລຍະການຕິດເຊື້ອໃນເບື້ອງຕົ້ນຫຼືການຮ້າຍແຮງຂອງພະຍາດ) ກັບຕົວແທນທີ່ເປັນສາເຫດຂອງການຕິດເຊື້ອ. ການສຶກສາຊ່ວຍໃຫ້ພວກເຮົາສາມາດລະບຸຄວາມເປັນຈິງຂອງການຕິດເຊື້ອໃນອະດີດ, ຄວາມເປັນມາຂອງຂັ້ນຕອນຫຼືການມີຢູ່ຂອງຄວາມຮ້າຍແຮງຂອງການຕິດເຊື້ອຊ້ ຳ ເຮື້ອ, ພ້ອມທັງຄວາມແຂງແຮງຂອງການຕອບສະ ໜອງ ຂອງຮ່າງກາຍ. ສຳ ລັບການວິເຄາະ, ເລືອດແມ່ນເອົາມາຈາກເສັ້ນເລືອດ.
coagulogram ແມ່ນການສຶກສາກ່ຽວກັບລະບົບການກ້າມເລືອດ, ເຊິ່ງການປ່ຽນແປງທີ່ ສຳ ຄັນແມ່ນເກີດຂື້ນໃນເວລາຖືພາ. ຕົວຊີ້ວັດຕໍ່ໄປນີ້ແມ່ນໄດ້ຖືກກວດກາ: antithrombin III, APTT - ໃຊ້ເວລາ thromboplastin ບາງສ່ວນ, ກະຕຸ້ນ prothrombin. ການບ່ຽງເບນຈາກມາດຕະຖານຂອງຕົວຊີ້ວັດເຫຼົ່ານີ້ມີຄຸນຄ່າທາງວິທະຍາສາດໃນການບົ່ງມະຕິບາງຮູບແບບຂອງການຫຼຸລູກແລະບາງບັນຫາສັບສົນອື່ນໆ. ເລືອດແມ່ນເອົາມາຈາກເສັ້ນເລືອດຢູ່ ໜ້າ ທ້ອງເປົ່າ.
ການທາສີໃນພືດແມ່ນການທົດສອບທີ່ພົບເລື້ອຍທີ່ສຸດໃນການເປັນພະຍາດ gynecology. ມັນຖືກນໍາໃຊ້ໃນການວິນິດໄສພະຍາດອັກເສບຕ່າງໆ, ແນະ ນຳ ໃຫ້ມີພະຍາດຕິດຕໍ່ທາງເພດ ສຳ ພັນ. ການລວບລວມຕົວຢ່າງ ສຳ ລັບການວິເຄາະ smear ບໍ່ ຈຳ ເປັນຕ້ອງມີການກຽມຕົວຄົນເຈັບກ່ອນແລະສາມາດ ດຳ ເນີນການໄດ້ທຸກເວລາ. ການວິເຄາະໄດ້ຖືກປະຕິບັດໃນໄລຍະການກວດສຸຂະພາບ.
ການທາສີ ສຳ ລັບ cytology ແມ່ນການຂູດຈາກປາກມົດລູກເພື່ອສຶກສາຈຸລັງທີ່ປົກຄຸມປາກມົດລູກ. ລາວຂ້ອຍແມ່ນ ໜຶ່ງ ໃນບັນດາວິທີການຄົ້ນຄ້ວາຊັ້ນ ນຳ ໃນການບົ່ງມະຕິພື້ນຫລັງ, ພະຍາດສະ ໝອງ ອັກເສບແລະມະເຮັງປາກມົດລູກ. ນອກຈາກນັ້ນ, ການສຶກສາຊ່ວຍໃຫ້ທ່ານສາມາດຊອກຫາຫຼືແນະ ນຳ ໃຫ້ມີການຕິດເຊື້ອທາງເພດ ສຳ ພັນ. ຮອຍຍິ້ມ Cytology ຄວນໄດ້ຮັບການປະຕິບັດຕໍ່ແມ່ຍິງທຸກຄົນທີ່ມີອາຍຸຫຼາຍກວ່າ 18 ປີ, ໂດຍບໍ່ສົນເລື່ອງຂອງຂໍ້ມູນທາງຄລີນິກ, ປີລະຄັ້ງ. ການທາສີແມ່ນຖືກປະຕິບັດໃນລະຫວ່າງການກວດຮ່າງກາຍ.
ການກວດກາພະຍາດດ້ວຍແສງ (ultrasound) - ແມ່ນມີຄຸນຄ່າໃນການບົ່ງມະຕິທີ່ດີເພື່ອໃຫ້ຄວາມກະຈ່າງແຈ້ງກ່ຽວກັບລັກສະນະແນ່ນອນຂອງການຖືພາ, ເພື່ອແຈ້ງສະພາບຂອງລູກໃນທ້ອງ, ລັກສະນະຂອງການສ້າງແລະການພັດທະນາຂອງມັນ.
ການທົດສອບສອງຄັ້ງ - ການກວດວິເຄາະທາງຊີວະວິທະຍາ "ການທົດສອບສອງຄັ້ງ" ໃນໄຕມາດ ທຳ ອິດ - ການວິເຄາະທີ່ປະຕິບັດໂດຍແມ່ຍິງຖືພາທັງ ໝົດ ເພື່ອຍົກເວັ້ນພະຍາດໂຄໂມໂຊມ (ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ neural), ປະກອບດ້ວຍການສຶກສາຕໍ່ໄປນີ້:
1. ສານອະນຸມູນອິດສະຫຼະຂອງສານ chorionic gonadotropin ຂອງມະນຸດ (hCG>. chonionic gonadotropin ແມ່ນຜະລິດໂດຍສະຖານທີ່ທົດລອງແຮ່, chorion ລະດັບຂອງເລືອດ beta-hCG ທີ່ມີຢູ່ແລ້ວໃນວັນທີ 6-8 ຫຼັງຈາກການພິຈາລະນາອະນຸຍາດໃຫ້ທ່ານສາມາດວິນິດໄສການຖືພາ (ຄວາມເຂັ້ມຂົ້ນຂອງ beta-hCG ໃນປັດສະວະຮອດລະດັບການວິນິດໄສທີ່ 1-2 ມື້ຕໍ່ມາກ່ວາໃນ serum ເລືອດ).
2. PAPP-A ແມ່ນໂປຕີນ Plasma A ທີ່ກ່ຽວຂ້ອງກັບການຖືພາ.
ເລືອດຈາກເສັ້ນເລືອດແມ່ນໃຫ້ ສຳ ລັບການວິເຄາະ, ມັນກໍ່ດີກວ່າທີ່ຈະໃຊ້ການວິເຄາະກ່ຽວກັບກະເພາະອາຫານຫວ່າງເປົ່າ.
ການທົດສອບສາມຄັ້ງ, ຄືກັບການທົດສອບສອງຄັ້ງ, ແມ່ນການສຶກສາການຄັດເລືອກທີ່ໃຫ້ບໍລິການຈຸດປະສົງດຽວກັນກັບການທົດສອບສອງຄັ້ງ - ລົບລ້າງພະຍາດໂຄໂມໂຊມຂອງເດັກ. ການທົດສອບ triple ປະກອບມີຕົວຊີ້ວັດດັ່ງຕໍ່ໄປນີ້:
1. gonadotropin chorionic ຂອງມະນຸດ (hCG).
2. Alpha-fetoprotein (AFP) - ໜຶ່ງ ໃນເຄື່ອງ ໝາຍ ຫຼັກຂອງລູກໃນການຕິດຕາມການຖືພາ.AFP ຖືກຜະລິດເປັນອັນດັບ ທຳ ອິດໃນຖົງໄຂ່, ແລະຫຼັງຈາກນັ້ນ, ເລີ່ມແຕ່ອາທິດທີ 5 ຂອງການພັດທະນາຂອງລູກໃນທ້ອງ, ຢູ່ໃນຕັບແລະ ລຳ ໄສ້ໃນ ລຳ ໄສ້ຂອງລູກໃນທ້ອງ. ການແລກປ່ຽນ AFP ລະຫວ່າງນ້ ຳ ນົມແລະນ້ ຳ ເມືອກແລະການເຂົ້າໄປໃນເລືອດຂອງແມ່ແມ່ນຂື້ນກັບສະພາບຂອງ ໝາກ ໄຂ່ຫຼັງແລະລະບົບ ລຳ ໄສ້ຂອງລູກໃນທ້ອງແລະກ່ຽວກັບຄວາມເປັນໄປໄດ້ຂອງສິ່ງກີດຂວາງຂອງ placental.
3. ຟຣີ estriol (EZ) - ຮໍໂມນເພດຍິງ. ປະລິມານຕົ້ນຕໍຂອງ estriol ແມ່ນຖືກສ້າງຕັ້ງຂື້ນໃນແຮ່ຈາກຄາຣະວາທີ່ຜະລິດໂດຍຕັບໃນທ້ອງ. ໃນລະຫວ່າງການຖືພາ, ເລີ່ມແຕ່ໄລຍະເວລາຂອງການສ້າງແຮ່, ຄວາມເຂັ້ມຂຸ້ນຂອງຮໍໂມນເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍ.
ການເພີ່ມຂື້ນຫຼືຫຼຸດລົງໃນລະດັບຂອງຕົວຊີ້ວັດໃນການທົດສອບສອງຄັ້ງແລະສາມຄັ້ງຊີ້ໃຫ້ເຫັນວ່າມີການວິເຄາະທາງໂຄໂມໂຊມແລະເປັນສາເຫດຂອງການກວດສອບຕໍ່ໄປ.
Dopplerometry ແມ່ນການສຶກສາທີ່ປະຕິບັດໂດຍໃຊ້ການສະແກນ ultrasound. ໃນໄລຍະຂອງ dopplerometry, ລັກສະນະຂອງການໄຫຼຂອງເລືອດໃນເຮືອຂອງ fetus, placenta, ສາຍບືແມ່ນຖືກກະຈ່າງແຈ້ງ.
Cardiotocography (CTG) - ການລົງທະບຽນຂອງຫົວໃຈເຕັ້ນຂອງລູກ, ພ້ອມກັບການແກ້ໄຂການເຄື່ອນໄຫວຂອງມໍເຕີ (ການເຄື່ອນໄຫວ) ແລະກິດຈະ ກຳ ທີ່ມີສັນຍາລັກຂອງມົດລູກ. ການສຶກສານີ້ຊ່ວຍໃຫ້ພວກເຮົາສາມາດຕັດສິນສະພາບການຂອງລູກ, ກິດຈະ ກຳ ທີ່ມີສັນຍາລັກຂອງມົດລູກ. ໂດຍປົກກະຕິ, ອັດຕາການເຕັ້ນຂອງຫົວໃຈຂອງລູກໃນທ້ອງໄດ້ເພີ່ມຂື້ນໃນລະຫວ່າງການເຄື່ອນໄຫວ, ແລະບໍ່ມີກິດຈະ ກຳ ທີ່ເປັນສັນຍາລັກຂອງມົດລູກ (ການປັ້ນ).
ການກວດກາຈາກກຸ່ມນີ້ແມ່ນຖືກ ກຳ ນົດໄວ້ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂຣກ ຊຳ ເຮື້ອທີ່ມີອາການຮຸນແຮງໃນເວລາຖືພາ, ເຊັ່ນດຽວກັນກັບແມ່ທີ່ຄາດຫວັງວ່າຈະມີອາການແຊກຊ້ອນໃນເວລາຖືພາ.
ການກວດຍ່ຽວອີງຕາມ Nechiporenko, ອີງຕາມ Zimnitsky ແມ່ນໃຫ້ໃນກໍລະນີທີ່ມີຄວາມຜິດປົກກະຕິໃນການວິເຄາະທົ່ວໄປຂອງປັດສະວະ. ມັນເຮັດໃຫ້ສາມາດຕັດສິນການມີຂອງຂະບວນການຕິດເຊື້ອໃນລະດັບທີ່ແຕກຕ່າງກັນຂອງລະບົບທໍ່ຍ່ຽວ, ແລະ ໜ້າ ທີ່ຂອງການກັ່ນຕອງແລະການຂັບຖ່າຍຂອງ ໝາກ ໄຂ່ຫຼັງ.
ການກວດເລືອດ ສຳ ລັບຮໍໂມນ - ເລືອດຈາກເສັ້ນເລືອດຈະຖືກບໍລິຈາກຖ້າມີຄວາມສົງໃສກ່ຽວກັບພະຍາດ thyroid (ຮໍໂມນ TK, T4, TSH), ເຊິ່ງມີໄພຂົ່ມຂູ່ຕໍ່ການຢຸດການຖືພາ (testosterone, D1 S). ຖ້າ ຈຳ ເປັນ, ທ່ານ ໝໍ ອາດຈະ ກຳ ນົດການກວດອື່ນໆເພື່ອ ກຳ ນົດຕ່ອມ parathyroid ທີ່ມີການເຄື່ອນໄຫວ, ຮວຍໄຂ່, ແລະຕ່ອມໃຕ້ສະ ໝອງ.
ການກວດເລືອດ ສຳ ລັບການຕໍ່ຕ້ານ rhesus ແລະອົງການຕໍ່ຕ້ານກຸ່ມແມ່ນຖືກ ກຳ ນົດໃນກໍລະນີທີ່ເລືອດ 6 ປີທີ່ມີ Rhesus ລົບແລະກຸ່ມເລືອດ ທຳ ອິດ (ໃນກໍລະນີທີ່ຜົວມີອາການປວດຮາກຫລືກຸ່ມເລືອດນອກ ເໜືອ ຈາກກຸ່ມ ທຳ ອິດ). ໃນກໍລະນີທີ່ບໍ່ມີເອກະສານຢັ້ງຢືນກຸ່ມເລືອດ rhesus ຂອງພໍ່ໃນອະນາຄົດ, ລາວຍັງຈະສະ ເໜີ ໃຫ້ບໍລິຈາກເລືອດເພື່ອວິເຄາະ. ການວິເຄາະຜ່ານ 1 ຄັ້ງຕໍ່ເດືອນເຖິງ 32 ອາທິດຂອງການຖືພາແລະ 1 ຄັ້ງທຸກໆສອງອາທິດຫຼັງຈາກ 32 ອາທິດຂອງການຖືພາ, ຖ້າມີພູມຕ້ານທານປາກົດຂື້ນຫຼືໂຕເຕ້ຍຂອງມັນເຕີບໃຫຍ່ຂື້ນ, ການວິເຄາະຈະຖືກສົ່ງເລື້ອຍໆ, ອີງຕາມຕາຕະລາງຂອງແຕ່ລະຄົນ.
ໂປຣຕີນ Glycemic - ເລືອດຈາກນິ້ວມື ສຳ ລັບນ້ ຳ ຕານແມ່ນບໍລິຈາກຫຼາຍໆຄັ້ງໃນມື້ດຽວ. ການວິເຄາະດັ່ງກ່າວສ່ວນຫຼາຍແມ່ນຖືກ ກຳ ນົດຢູ່ໃນໂຮງ ໝໍ ເມື່ອກວດພົບການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດຫຼືເມື່ອກວດພົບນ້ ຳ ຕານໃນນ້ ຳ ຍ່ຽວ.
ການກວດຂີ້ເຫຍື່ອແລະການກວດເລືອດ ສຳ ລັບການຕິດເຊື້ອທາງເພດ ສຳ ພັນແມ່ນຖືກປະຕິບັດຖ້າສົງໄສວ່າມີການຕິດເຊື້ອທາງເພດ ສຳ ພັນ, ໂດຍອີງຕາມຜົນຂອງການກວດສອບແລະການທາສີໃສ່ຕົ້ນໄມ້, ຖ້າສົງໄສວ່າຕິດເຊື້ອໃນເດັກ.
ການກວດວິເຄາະທາງຊີວະພາບ Chorionic, placentocentesis, amniocentesis, cordocentesis ແມ່ນວິທີການບົ່ງມະຕິໃນການເກີດລູກທີ່ກ່ຽວຂ້ອງກັບການບຸກລຸກຂອງມົດລູກໂດຍໃຊ້ເຂັມພິເສດເພື່ອເອົາວັດສະດຸຂອງຮ່າງກາຍ (ຈຸລັງແຮ່, ນ້ ຳ ເມືອກອ່ອນ, ແລະອື່ນໆ) ເພື່ອກວດ. ການກວດເຫຼົ່ານີ້ແມ່ນ ດຳ ເນີນໄປ ສຳ ລັບແມ່ຍິງທີ່ມີຄວາມສ່ຽງຕໍ່ການເກີດຂື້ນຂອງເຊື້ອພະຍາດທາງພັນທຸ ກຳ ຂອງເດັກ, ຄື: ແມ່ຍິງຖືພາທີ່ມີອາຍຸຫຼາຍກວ່າ 35 ປີ, ໃນກໍລະນີທີ່ມີການຕິດເຊື້ອໃນຄອບຄົວຂອງພະຍາດໂຄໂມໂຊມ, ການເກີດຂອງເດັກກ່ອນ ໜ້າ ທີ່ມີຄວາມຜິດປົກກະຕິ, ການ ສຳ ຜັດກັບລັງສີຂອງ ໜຶ່ງ ໃນຜົວຫລືເມຍ, ກິນຢາ cytostatics ຫຼືຢາຕ້ານເຊື້ອ, ນິໄສບໍ່ໄດ້ຖືພາ, ທີ່ປະທັບຂອງເຄື່ອງ ໝາຍ ultrasound ສະເພາະ. ເລື້ອຍກວ່າ - ດ້ວຍຄວາມສົງໄສກ່ຽວກັບພະຍາດດັ່ງກ່າວ.
8-9 ອາທິດຂອງການຖືພາ
ກວດເລືອດທົ່ວໄປ.
ປັດສະວະ
ກວດເລືອດຕໍ່ກຸ່ມແລະ Rh.
ການກວດເລືອດທາງຊີວະເຄມີ.
ເລືອດ ສຳ ລັບໂລກເອດສ໌, ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເລືອດ.
ຍິ້ມກ່ຽວກັບ cytology.
Ultrasound ໃນເວລານີ້, ການສຶກສານີ້ແມ່ນມີຄວາມ ສຳ ຄັນທີ່ສຸດ, ໃນໄລຍະການ ກຳ ນົດຂອງມັນຕົວ ກຳ ນົດດັ່ງກ່າວຖືກ ກຳ ນົດວ່າຫຼັງຈາກນັ້ນຈະບໍ່ມີຄຸນຄ່າໃນການວິນິດໄສອີກຕໍ່ໄປ (ຄວາມ ໜາ ຂອງພັບຄໍ, ແລະອື່ນໆ). ອາຍຸການຖືພາທີ່ ກຳ ນົດໂດຍ ultrasound ໃນໄຕມາດ ທຳ ອິດກໍ່ແມ່ນຄວາມຖືກຕ້ອງທີ່ສຸດເມື່ອທຽບໃສ່ກັບອັດຕາການເກີດຂື້ນໃນຕໍ່ໆມາ.
ກວດເລືອດທົ່ວໄປ, ກວດປັດສະວະ.
ກວດເລືອດທົ່ວໄປ, ຍ່ຽວ
·ປັດສະວະ
ກວດເລືອດທົ່ວໄປ, ກວດປັດສະວະ.
·ປັດສະວະ
ການວິເຄາະທົ່ວໄປຂອງເລືອດ, ປັດສະວະ,
ການກວດເລືອດທາງຊີວະເຄມີ.
ເລືອດ ສຳ ລັບໂລກເອດສ໌, ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເລືອດ.
ເພື່ອ ກຳ ນົດໂປຣແກຣມ glycemic, ຄົນເຈັບ ຈຳ ເປັນຕ້ອງໄດ້ວັດແທກລະດັບນ້ ຳ ຕານໃນເລືອດຫຼາຍໆຄັ້ງໃນເວລາກາງເວັນໂດຍ ນຳ ໃຊ້ອຸປະກອນພິເສດ - ເຄື່ອງ ສຳ ອາງ.
ເຫດການນີ້ແມ່ນມີຄວາມ ຈຳ ເປັນເພື່ອດັດປັບປະລິມານທີ່ ຈຳ ເປັນຂອງຮໍໂມນທີ່ບໍລິຫານ - ອິນຊູລິນໃນກໍລະນີຂອງໂລກເບົາຫວານຊະນິດ 2.
ນອກຈາກນີ້, ການຄວບຄຸມ ນຳ ້ຕານໃນເລືອດຊ່ວຍໃນການກວດກາເບິ່ງສະພາບການສຸຂະພາບທົ່ວໄປແລະສະພາບຂອງຄົນເຈັບ, ແລະຍັງຊ່ວຍປ້ອງກັນການເພີ່ມຂື້ນຫຼືຫຼຸດລົງຂອງນ້ ຳ ຕານໃນເລືອດ. ຜົນໄດ້ຮັບຂອງການວັດແທກທັງ ໝົດ ຖືກບັນທຶກໃນບັນທຶກພະຍາດເບົາຫວານພິເສດ.
ຄົນເຈັບທີ່ມີປະຫວັດເປັນໂລກເບົາຫວານ, ໃນຂະນະທີ່ບໍ່ມີຄວາມຕ້ອງການໃນການບໍລິຫານຮໍໂມນໃນແຕ່ລະມື້, ຈຳ ເປັນຕ້ອງເຮັດການວິເຄາະໂປຼຕີນ glycemic ທີ່ເອີ້ນວ່າປະ ຈຳ ວັນ, ຢ່າງ ໜ້ອຍ ໜຶ່ງ ຄັ້ງພາຍໃນ 30 ວັນ.
ຜົນໄດ້ຮັບ ສຳ ລັບຄົນເຈັບໃດ ໜຶ່ງ ຈະເປັນຕົວຊີ້ວັດສ່ວນບຸກຄົນ, ເພາະວ່າມາດຕະຖານແມ່ນຂື້ນກັບຫຼັກສູດແລະການພັດທະນາຂອງພະຍາດ.
ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຕ້ອງພິຈາລະນາວິທີການຜ່ານການວິເຄາະ, ແລະມາດຕະຖານຂອງຕົວຊີ້ວັດແມ່ນຫຍັງ? ແລະຍັງຊອກຫາສິ່ງທີ່ສົ່ງຜົນກະທົບຕໍ່ຜົນໄດ້ຮັບຂອງໂປຼແກຼມ glycemic?
ສິ່ງທີ່ທ່ານຫມໍເວົ້າກ່ຽວກັບໂຣກເບົາຫວານ
ທ່ານ ໝໍ ອາຈານສອນວິທະຍາສາດການແພດສາດສະດາຈານ Aronova S. M.
ເປັນເວລາຫລາຍປີທີ່ຂ້ອຍໄດ້ສຶກສາບັນຫາຂອງ DIABETES. ເປັນຕາຢ້ານເມື່ອຄົນ ຈຳ ນວນຫລວງຫລາຍຕາຍໄປ, ແລະຍິ່ງເປັນໂຣກພິການຍ້ອນພະຍາດເບົາຫວານ.
ຂ້ອຍຮີບເລັ່ງບອກຂ່າວດີ - ສູນຄົ້ນຄ້ວາໂຣກ endocrinological ຂອງສະພາວິທະຍາສາດການແພດຣັດເຊຍໄດ້ຈັດການເພື່ອພັດທະນາຢາທີ່ປິ່ນປົວພະຍາດເບົາຫວານໃຫ້ຫາຍຂາດ. ໃນເວລານີ້, ປະສິດທິຜົນຂອງຢານີ້ ກຳ ລັງໃກ້ຈະຮອດ 100%.
ຂ່າວດີອີກຂ່າວ ໜຶ່ງ: ກະຊວງສາທາລະນະສຸກໄດ້ຮັບປະກັນການຮັບຮອງເອົາໂຄງການພິເສດທີ່ຊົດເຊີຍຄ່າໃຊ້ຈ່າຍທັງ ໝົດ ຂອງຢາ. ໃນປະເທດຣັດເຊຍແລະບັນດາປະເທດທີ່ເປັນໂລກເບົາຫວານຂອງ CIS ກ່ອນ ສາມາດໄດ້ຮັບການແກ້ໄຂ ຟຣີ .

 (ຜູ້ໃຫຍ່ແລະເດັກນ້ອຍອາຍຸ 12 ເດືອນ),
(ຜູ້ໃຫຍ່ແລະເດັກນ້ອຍອາຍຸ 12 ເດືອນ),