ການປິ່ນປົວດ້ວຍ Insulin: ປະເພດ, ຕົວຊີ້ວັດ, ໂດຍສະເພາະ
ໂດຍປົກກະຕິ, ຄວາມລັບຂອງ inulin ເກີດຂື້ນຢ່າງຕໍ່ເນື່ອງແລະມີປະມານ 1 ໜ່ວຍ ຂອງຮໍໂມນຕໍ່ຊົ່ວໂມງ. ຕົວຊີ້ວັດນີ້ແມ່ນຄວາມລັບພື້ນຖານຫລືຄວາມເປັນມາ. ການກິນອາຫານກະຕຸ້ນໃຫ້ໄວ, ນັ້ນແມ່ນການເພີ່ມຂື້ນຂອງຄວາມເຂັ້ມຂົ້ນຂອງຮໍໂມນໃນຫຼາຍຄັ້ງ. ການຮັກສາຄວາມລັບແມ່ນ 1-2 ໜ່ວຍ ສຳ ລັບທາດແປ້ງທາດແປ້ງ 10 g ທຸກໆຄັ້ງ. ໃນກໍລະນີນີ້, ຮ່າງກາຍຮັກສາຄວາມສົມດຸນລະຫວ່າງຄວາມເຂັ້ມຂົ້ນຂອງຮໍໂມນຮໍໂມນແລະຄວາມຕ້ອງການຂອງມັນ.
ຄົນເຈັບທີ່ເປັນພະຍາດຊະນິດ ທຳ ອິດຕ້ອງການການປິ່ນປົວທົດແທນ, ເຊິ່ງເຮັດໃຫ້ເກີດຄວາມລັບຂອງຮໍໂມນໃນສະພາບການທາງສະລິລະສາດ. ເພື່ອເຮັດສິ່ງນີ້, ໃຫ້ໃຊ້ຢາປະເພດຕ່າງໆໃນຊ່ວງເວລາທີ່ແຕກຕ່າງກັນ. ຈໍານວນຂອງການສັກຢາສາມາດບັນລຸ 4-6 ຕໍ່ມື້. ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານຊະນິດທີສອງ, ແຕ່ວ່າມີ ໜ້າ ທີ່ ບຳ ລຸງຮັກສາ beta-cell ຕ້ອງການ 2-3 ຄັ້ງການແນະ ນຳ ຢາເພື່ອຮັກສາຄ່າຊົດເຊີຍ.
ລະບຽບການຂອງການປິ່ນປົວດ້ວຍອິນຊູລິນແມ່ນແຕ່ລະຄົນ ສຳ ລັບຄົນເຈັບແຕ່ລະຄົນແລະຂື້ນກັບເປົ້າ ໝາຍ ຫຼັກຂອງການຄວບຄຸມ glycemic. ມາຮອດປະຈຸບັນ, ມີລະບຽບການຮັກສາດັ່ງກ່າວ:
- ການແນະ ນຳ ຢາ 1 ຄັ້ງຕໍ່ມື້ແມ່ນໃຊ້ໃນການປິ່ນປົວຄົນເຈັບທີ່ມີທັງປະເພດ ທຳ ອິດແລະພະຍາດທີສອງ.
- ການບໍລິຫານຢາ 2 ຄັ້ງຕໍ່ມື້ແມ່ນ ໜຶ່ງ ໃນບັນດາລະບອບການແພດທົ່ວໄປທີ່ສຸດ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານຊະນິດ ທຳ ອິດ. ຂະ ໜາດ ຂອງຢາແມ່ນແຈກຢາຍປະມານນີ້: 2/3 ຂອງປະລິມານກ່ອນອາຫານເຊົ້າແລະ 1/3 ກ່ອນອາຫານສຸດທ້າຍ.
- ການສັກຢາຫຼາຍໆຄັ້ງຕໍ່ມື້ - ຄົນເຈັບມີລະບອບເສລີໃນແຕ່ລະມື້, ເພາະວ່າເວລາກິນອາຫານແລະການສັກຢາບໍ່ໄດ້ຖືກ ກຳ ນົດຢ່າງເຂັ້ມງວດ. ຢາໄດ້ຖືກປະຕິບັດ 3 ຫຼືຫຼາຍເທື່ອຕໍ່ມື້.
ໃນຮູບແບບປົກກະຕິ, 40% ຂອງປະລິມານທັງ ໝົດ ແມ່ນໃຫ້ກິນກ່ອນນອນ. ໃນກໍລະນີນີ້, ຢາຂອງໄລຍະເວລາກາງແລະໄລຍະຍາວແມ່ນໃຊ້. ປະລິມານທີ່ເຫຼືອແມ່ນໃຊ້ 30 ນາທີກ່ອນອາຫານແຕ່ລະ 2-3 ຄັ້ງຕໍ່ມື້. ສ່ວນຫຼາຍພວກເຂົາໃຊ້ແບບປົກກະຕິແລະແບບສຸມ.
ລະບຽບການປິ່ນປົວດ້ວຍ Insulin
ຜູ້ຊ່ຽວຊານດ້ານ endocrinologist ມີສ່ວນຮ່ວມໃນການເລືອກລະບອບທີ່ດີທີ່ສຸດ ສຳ ລັບການບໍລິຫານຢາແລະການກະກຽມລະບຽບການ ບຳ ບັດດ້ວຍລະບົບອິນຊູລິນ. ໜ້າ ທີ່ຂອງທ່ານ ໝໍ ແມ່ນເພື່ອບັນລຸການຊົດເຊີຍສູງສຸດ ສຳ ລັບທາດແປ້ງທາດແປ້ງທີ່ມີລະດັບທາດນ້ ຳ ຕານໃນແຕ່ລະມື້ ໜ້ອຍ ທີ່ສຸດແລະມີຄວາມສ່ຽງຕໍ່າທີ່ສຸດໃນການພັດທະນາອາການແຊກຊ້ອນຂອງພະຍາດ.
ເມື່ອ ກຳ ນົດລະບຽບການຮັກສາ, ປັດໃຈດັ່ງກ່າວຈະຕ້ອງ ຄຳ ນຶງເຖິງ:
- ຮູບແບບຂອງໂລກເບົາຫວານ: ການຊົດເຊີຍ, ບໍ່ໄດ້ຈ່າຍ.
- ປະເພດຂອງຢາອິນຊູລິນທີ່ໃຊ້ແລະຂະ ໜາດ ຂອງຢາ. ປະລິມານທີ່ສູງກ່ວາ, ການດູດຊືມຊ້າລົງ, ແຕ່ວ່າຜົນກະທົບທີ່ຍາວກວ່າຂອງຢາ.
- ສະຖານທີ່ສັກຢາ - ເມື່ອຖືກສັກເຂົ້າຂາ, ອັດຕາການດູດຊືມສູງກວ່າເມື່ອຖືກສັກເຂົ້າບ່າ. ໃນກໍລະນີນີ້, ການສັກເຂົ້າໄປໃນທ້ອງແມ່ນມີປະສິດຕິຜົນຫຼາຍກ່ວາການສັກເຂົ້າໄປໃນບ່າ, ເຊິ່ງມີອັດຕາການດູດຊືມຕໍ່າສຸດ.
- ວິທີການໃນການບໍລິຫານຢາແລະໂດຍສະເພາະການໄຫຼວຽນຂອງເລືອດໃນທ້ອງຖິ່ນ. ການບໍລິຫານ Intramuscular ແມ່ນສະແດງໂດຍການດູດຊືມຢ່າງໄວວາ, ແຕ່ວ່າການປະຕິບັດສັ້ນ, ການສັກຢາ subcutaneous ໃນທາງກົງກັນຂ້າມ.
- ກິດຈະ ກຳ ກ້າມເນື້ອແລະອຸນຫະພູມໃນທ້ອງຖິ່ນ - ການນວດເບື້ອງຕົ້ນທີ່ສະຫວ່າງຂອງບ່ອນສັກຢາເພີ່ມອັດຕາການດູດຊືມຂອງຢາ. ຜົນກະທົບນີ້ຍັງໄດ້ຮັບການສັງເກດເຫັນຢູ່ໃນອຸນຫະພູມຮ່າງກາຍສູງຂື້ນ.
ສ່ວນຫຼາຍແລ້ວ, ຄົນເຈັບມັກໃຊ້ວິທີການປິ່ນປົວດ້ວຍລະບົບປະຕິກິລິຍາອິນຊູລິນ:
- ປະເພນີ - ການບໍລິຫານປະ ຈຳ ວັນຂອງຢາທີ່ມີ ຈຳ ນວນສັກ ໜ້ອຍ ສຸດ, ແຕ່ໃນປະລິມານເທົ່າກັນ. ການກະກຽມສັ້ນແລະຍາວແມ່ນໃຊ້ໃນອັດຕາສ່ວນ 30:70, ນັ້ນແມ່ນ, 2/3 ຂອງປະລິມານປະ ຈຳ ວັນກ່ອນອາຫານເຊົ້າແລະ 1/3 ກ່ອນຄ່ ຳ. ໂຄງການນີ້ແມ່ນ ເໝາະ ສົມ ສຳ ລັບກຸ່ມຄົນເຈັບທີ່ ຈຳ ກັດ, ເນື່ອງຈາກວ່າມັນບໍ່ໄດ້ໃຫ້ຄ່າຊົດເຊີຍຢ່າງເຕັມທີ່ ສຳ ລັບຮໍໂມນ, ເນື່ອງຈາກຄວາມຕ້ອງການຂອງມັນສາມາດປ່ຽນແປງຕະຫຼອດມື້.
- ສຸມ - ສອດຄ້ອງກັບຄວາມລັບທາງກາຍຍະພາບຂອງຮໍໂມນ. ມັນປະກອບດ້ວຍການສັກຢາທີ່ມີການສະແດງດົນນານໃນຕອນເຊົ້າແລະຕອນແລງ, ພ້ອມທັງການສັກຢາສັ້ນໆທີ່ໃຊ້ກ່ອນອາຫານແຕ່ລະຄາບ.
ເພື່ອແຕ້ມລະບຽບການຮັກສາ, ມັນ ຈຳ ເປັນຕ້ອງ ກຳ ນົດລະດັບ glycemia ແລະຕິດຕາມມັນເປັນປະ ຈຳ. ນີ້ຈະຊ່ວຍໃຫ້ທ່ານເລືອກປະລິມານຢາທີ່ມີປະສິດຕິຜົນສູງສຸດ. ພ້ອມກັນນັ້ນ, ຄົນເຈັບໄດ້ຖືກແນະ ນຳ ໃຫ້ຮັກສາປື້ມບັນທຶກພິເສດ, ບັນທຶກໃນ ໜ່ວຍ ບໍລິໂພກເຂົ້າຈີ່ຂອງທາດແປ້ງ, ປະລິມານຮໍໂມນທີ່ແນະ ນຳ, ການອອກ ກຳ ລັງກາຍແລະອາການແຊກຊ້ອນຕ່າງໆທີ່ເກີດຂື້ນ. ຂໍຂອບໃຈກັບສິ່ງນີ້, ມັນສາມາດວິເຄາະຄວາມຜິດພາດໃນການປິ່ນປົວແລະລະບົບຄວາມຮູ້ທີ່ໄດ້ມາຈາກລະບົບ.
ອ່ານກ່ຽວກັບການ ບຳ ບັດດ້ວຍ insulin ໃນບົດຂຽນນີ້.
ການປິ່ນປົວດ້ວຍ Insulin Virtuoso
ການປິ່ນປົວພະຍາດເບົາຫວານອີກປະການ ໜຶ່ງ ແມ່ນການປິ່ນປົວດ້ວຍການ ບຳ ບັດ insulin ທີ່ມີຄຸນນະ ທຳ. ວິທີການນີ້ໄດ້ຖືກພັດທະນາໂດຍທ່ານ ໝໍ Juv Canales ຂອງປະເທດເປຣູ, ຜູ້ທີ່ໄດ້ຮັບຄວາມເດືອດຮ້ອນຈາກພະຍາດທາງດ້ານເຊື້ອໂຣກນີ້ຕັ້ງແຕ່ເດັກນ້ອຍ. ເຕັກນິກຂອງລາວແມ່ນອີງໃສ່ການສຶກສາກ່ຽວກັບສານສະລັບສັບຊ້ອນທັງ ໝົດ ທີ່ປິດລັບໂດຍຈຸລັງທົດລອງຂອງກະຕ່າຍ. ແຄນແຄນໄດ້ພິສູດວ່າຜະລິດຕະພັນແຕ່ລະຜະລິດຕະພັນທີ່ຜະລິດໂດຍຮ່າງກາຍເຊັ່ນອິນຊູລິນມີກິດຈະ ກຳ ທາງຊີວະພາບແລະມີຄວາມ ສຳ ຄັນໃນການຜິດປົກກະຕິທາງເດີນອາຫານ.
ການປິ່ນປົວດ້ວຍ insulin Virtuoso ຊ່ວຍໃຫ້ທ່ານເລືອກປະລິມານທີ່ຖືກຕ້ອງທີ່ສຸດຂອງຮໍໂມນທີ່ບໍລິຫານ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ແລະປະເພດ 2. ເນື້ອແທ້ຂອງເຕັກນິກໃນການ ນຳ ໃຊ້ຕົວຄູນ:
- ອາຫານ - ນີ້ແມ່ນຕົວຄູນຕໍ່ຫົວ ໜ່ວຍ ເຂົ້າຈີ່, ນັ້ນແມ່ນ ຈຳ ນວນອິນຊູລິນທີ່ ຈຳ ເປັນ ສຳ ລັບການດູດຊຶມຂອງທາດແປ້ງ 1 ໜ່ວຍ.
- ການແກ້ໄຂແມ່ນຕົວບົ່ງຊີ້ glycemic, ນັ້ນແມ່ນ, ປະລິມານອິນຊູລິນຕໍ່ 1 ມລກລາມ / ລິດຂອງນ້ ຳ ຕານໃນເລືອດເກີນມາດຕະຖານ.
ຕົວຄູນໄດ້ຖືກຄິດໄລ່ດ້ວຍຄວາມຖືກຕ້ອງສູງສຸດ 4 ສະຖານທີ່ທົດສະນິຍົມ, ແຕ່ແຍກກັນເປັນໄລຍະເວລາກ່ອນອາຫານເຊົ້າ, ຕັ້ງແຕ່ອາຫານເຊົ້າຮອດອາຫານທ່ຽງແລະຫລັງຄາບສຸດທ້າຍ. ປະລິມານທີ່ຖືກຄາດຄະເນແມ່ນເປັນຮູບມົນເຖິງ 0.5 ຫົວ ໜ່ວຍ ຂອງຮໍໂມນທີ່ບໍລິຫານ. ຄຸນຄ່ານີ້ແມ່ນຂັ້ນຕອນໃນຂະ ໜາດ ໃນເວລາທີ່ໃຊ້ເຂັມຂັດອິນຊູລິນ.
ອີງຕາມການສຶກສາ, ການ ນຳ ໃຊ້ເຕັກນິກການ ບຳ ບັດດ້ວຍຄຸນນະ ທຳ, ຄົນເຈັບທີ່ມີນ້ ຳ ໜັກ ຂອງຮ່າງກາຍ 70 ກິໂລກຼາມແລະວັດແທກລະດັບນ້ ຳ ຕານໃນເລືອດ 4-5 ຄັ້ງຕໍ່ມື້ສາມາດຮັກສາໄດ້ໃນລະດັບ 4-7 mmol / l ຕະຫຼອດມື້.
ການປິ່ນປົວດ້ວຍ Insulin ທີ່ເຂັ້ມຂົ້ນ
ຄວາມຜິດປົກກະຕິຂອງລະບອບນີ້ແມ່ນວ່າປະລິມານປະ ຈຳ ວັນແມ່ນແຈກຢາຍລະຫວ່າງອິນຊູລິນສັ້ນ (ໃຊ້ພາຍຫຼັງກິນອາຫານ) ແລະການກະ ທຳ ທີ່ແກ່ຍາວ (ໃຊ້ໃນຕອນເຊົ້າແລະເວລານອນເພື່ອ ຈຳ ລອງຄວາມລັບຂອງ basal).
ຄຸນລັກສະນະຂອງວິທີການທີ່ເພີ່ມຂື້ນ:
- ການຮຽນແບບຄວາມລັບຂອງຮໍໂມນ: ພື້ນຖານແລະອາຫານ.
- ການປ້ອງກັນອາການແຊກຊ້ອນແລະການຄວບຄຸມຂະບວນການທາງເດີນອາຫານໃນຮ່າງກາຍ.
- ຄວາມຕ້ອງການໃນການຝຶກອົບຮົມໃນການຄິດໄລ່ທີ່ຖືກຕ້ອງຂອງຂະ ໜາດ ແລະການບໍລິຫານຂອງຢາ.
- ການຕິດຕາມຕົນເອງເປັນປົກກະຕິ.
- ທ່າອ່ຽງທີ່ຈະພາວະຕ່ອມນ້ ຳ ຕານໃນເລືອດ.
ໂຄງການຄຸ້ມຄອງຮໍໂມນແມ່ນຖືກຄິດໄລ່ໂດຍນັກຊ່ຽວຊານດ້ານ endocrinologist. ທ່ານ ໝໍ ຄຳ ນຶງເຖິງຄວາມຕ້ອງການປະ ຈຳ ວັນ ສຳ ລັບພະລັງງານ. ຄົນເຈັບໄດ້ຮັບການ ກຳ ນົດອາຫານທີ່ອີງຕາມທາດຄາໂບໄຮເດດທີ່ຄິດໄລ່ໃນຫົວ ໜ່ວຍ ຂະ ໜົມ ປັງ, ແລະໂປຣຕີນແລະໄຂມັນເປັນກຼາມ. ອີງຕາມຂໍ້ມູນທັງ ໝົດ ເຫຼົ່ານີ້, ປະລິມານຢາປະ ຈຳ ວັນແມ່ນຖືກ ກຳ ນົດ, ເຊິ່ງແຈກຢາຍຕະຫຼອດມື້.
ຕົວຢ່າງ: ຖ້າຜູ້ເປັນໂຣກເບົາຫວານເຮັດການສັກພຽງແຕ່ 3 ຄັ້ງຕໍ່ມື້, ຫຼັງຈາກນັ້ນ, ຮໍໂມນທີ່ສັ້ນແລະແກ່ຍາວຈະຖືກປະຕິບັດກ່ອນອາຫານເຊົ້າແລະຄ່ ຳ, ແລະ ໜຶ່ງ ສັ້ນກ່ອນອາຫານທ່ຽງ. ອີງຕາມໂຄງການອື່ນ, ຢາປະຕິບັດສັ້ນແລະກາງແມ່ນໃຊ້ກ່ອນອາຫານເຊົ້າ, ການກະ ທຳ ສັ້ນກ່ອນອາຫານທ່ຽງແລະການປະຕິບັດຂັ້ນກາງກ່ອນນອນ. ລະບົບການບໍລິຫານຢາທີ່ດີທີ່ສຸດບໍ່ມີ, ເພາະສະນັ້ນ, ຄົນເຈັບແຕ່ລະຄົນໄດ້ປັບແຕ່ງມັນເອງ.
ຫຼັກການຂອງລະບອບທີ່ເຂັ້ມຂົ້ນຂື້ນແມ່ນການສັກຢາເລື້ອຍໆ, ການດັດປັບປະລິມານໃຫ້ ເໝາະ ສົມກັບຄວາມຕ້ອງການຂອງຄົນເຈັບຕະຫຼອດມື້. ໃນກໍລະນີໃດກໍ່ຕາມ, ກ່ອນທີ່ຈະສັກແຕ່ລະຄັ້ງ, ມັນ ຈຳ ເປັນຕ້ອງ ກຳ ນົດລະດັບ glycemia ແລະວັດທີ່ຖືກຕ້ອງຂອງປະລິມານອິນຊູລິນ. ຜົນ ສຳ ເລັດຂອງການປິ່ນປົວແມ່ນອີງໃສ່ຄວາມຮັບຜິດຊອບຂອງຄົນເຈັບແລະຄວາມຮັບຮູ້ຂອງລາວກ່ຽວກັບການຢ່ອນອາລົມຂອງວິທີການ.
ການປິ່ນປົວດ້ວຍ insulin Bolus
ຢູ່ໃນສະພາບປົກກະຕິ, ລະດັບອິນຊູລິນໃນລະດັບທີ່ ໝັ້ນ ຄົງແມ່ນສັງເກດເຫັນໃນເລືອດຢູ່ໃນກະເພາະອາຫານຫວ່າງເປົ່າ, ນັ້ນແມ່ນມາດຕະຖານພື້ນຖານ. ກະຕຸກກະຕຸ້ນຮໍໂມນລະຫວ່າງອາຫານ. ສ່ວນ ໜຶ່ງ ຂອງອິນຊູລິນປົກກະຕິແລະຮັກສາລະດັບຂອງທາດນ້ ຳ ຕານໃນເລືອດ, ປ້ອງກັນການໂດດຂອງມັນ, ແລະສ່ວນທີສອງແມ່ນມີສ່ວນຮ່ວມໃນຂະບວນການຂອງການດູດຊືມອາຫານ.
ຕັ້ງແຕ່ເລີ່ມຕົ້ນຮັບປະທານອາຫານແລະເຖິງ 5-6 ຊົ່ວໂມງຫລັງຈາກຮັບປະທານອາຫານ, ສິ່ງທີ່ເອີ້ນວ່າທາດອິນຊູລິນແມ່ນຜະລິດຢູ່ໃນຮ່າງກາຍ. ມັນຖືກຖິ້ມລົງໃນເລືອດຈົນກ່ວາ້ໍາຕານທັງຫມົດຖືກດູດຊຶມໂດຍຈຸລັງແລະແພຈຸລັງຂອງຮ່າງກາຍ. ໃນຈຸດນີ້, ຮໍໂມນຂອງການກະ ທຳ ທີ່ກົງກັນຂ້າມ, ນັ້ນແມ່ນການຕໍ່ຕ້ານກົດລະບຽບ, ແມ່ນລວມຢູ່ໃນວຽກງານ. ພວກມັນປ້ອງກັນການປ່ຽນແປງຂອງລະດັບ glucose.
ການປິ່ນປົວດ້ວຍ insulin Bolus ແມ່ນອີງໃສ່ການສະສົມຂອງຮໍໂມນດ້ວຍການແນະ ນຳ ໃຫ້ໃຊ້ຢາສັ້ນຫລືຍາວໃນຕອນເຊົ້າ / ກ່ອນນອນ. ວິທີການນີ້ຊ່ວຍໃຫ້ທ່ານສາມາດ ຈຳ ລອງການເຮັດວຽກແບບ ທຳ ມະຊາດຂອງອະໄວຍະວະທີ່ຖືກກະທົບ.
, , , , , , , , , , , ,
ການປິ່ນປົວດ້ວຍ insulin ແບບດັ້ງເດີມ
ລະບຽບການອິນຊູລິນທົ່ວໄປທີ່ສຸດ ສຳ ລັບໂລກເບົາຫວານແມ່ນວິທີການແບບດັ້ງເດີມຫຼືແບບລວມກັນ. ມັນແມ່ນອີງໃສ່ການສົມທົບຢາທຸກຊະນິດເຂົ້າໃນການສັກຢາດຽວ.
- ຈຳ ນວນສັກບໍ່ເກີນ 1-3 ຕໍ່ມື້.
- ບໍ່ຈໍາເປັນຕ້ອງມີການຕິດຕາມກວດກາຕົວຊີ້ວັດ glycemic ຢ່າງຕໍ່ເນື່ອງ.
- ຄວາມງ່າຍຂອງການຖື.
- ເໝາະ ສຳ ລັບຜູ້ປ່ວຍຜູ້ສູງອາຍຸແລະມີຄວາມຜິດປົກກະຕິທາງຈິດ, ພ້ອມທັງ ສຳ ລັບຄົນເຈັບທີ່ບໍ່ໄດ້ຮັບການສຶກສາ.
ແຕ່ເຕັກນິກນີ້ຮຽກຮ້ອງໃຫ້ມີການຍຶດ ໝັ້ນ ໃນຄາບອາຫານທີ່ຂື້ນກັບປະລິມານຢາ. ມັນຍັງມີຄວາມ ຈຳ ເປັນທີ່ຈະຕ້ອງຍຶດ ໝັ້ນ ໃນກິດຈະວັດປະ ຈຳ ວັນແລະຮັກສາການອອກ ກຳ ລັງກາຍ. ຄວນມີອາຫານປະມານ 5-6 ຄາບຕໍ່ມື້ໃນເວລາທີ່ໄດ້ຮັບຢ່າງເຂັ້ມງວດ ສຳ ລັບສິ່ງນີ້.
ຂະ ໜາດ ຂອງປະລິມານອິນຊູລິນໃນແຕ່ລະວັນແມ່ນຖືກຄິດໄລ່ໂດຍແພດຊ່ຽວຊານດ້ານ endocrinologist, ຫຼັງຈາກນັ້ນແຈກຢາຍໃຫ້ຖືກຕາມລະບຽບການ:
- 2/3 - ກ່ອນອາຫານ ທຳ ອິດ.
- 1/3 - ກ່ອນອາຫານສຸດທ້າຍ.
ປະລິມານຂອງຮໍໂມນທີ່ໃຊ້ໄດ້ດົນຄວນຈະຢູ່ໃນລະດັບ 60-70%, ແລະສັ້ນ 30-40%. ໃນເວລາດຽວກັນ, ຄົນເຈັບທີ່ໃຊ້ວິທີການປິ່ນປົວແບບດັ້ງເດີມມີຄວາມສ່ຽງຕໍ່ການພັດທະນາໂຣກ atherosclerosis, ໂຣກ hypokalemia, ແລະໂລກຄວາມດັນໂລຫິດແດງ.
ການປິ່ນປົວດ້ວຍອິນຊູລິນເບົາຫວານປະເພດ 1
ໂຣກເບົາຫວານປະເພດ 1 ແມ່ນມີລັກສະນະການຂາດອິນຊູລິນຢ່າງແທ້ຈິງ. ໝາກ ຂີ້ຫູດບໍ່ຜະລິດຫລືຜະລິດຮໍໂມນໃນລະດັບທີ່ຕໍ່າທີ່ສຸດເຊິ່ງບໍ່ສາມາດປຸງແຕ່ງນ້ ຳ ຕານໄດ້. ອີງໃສ່ສິ່ງນີ້, ການປິ່ນປົວດ້ວຍ insulin ແມ່ນມາດຕະການ ສຳ ຄັນ.
ການຮັກສາແມ່ນອີງໃສ່ການບໍລິຫານຮໍໂມນທີ່ລ້າສະ ໄໝ, ໂດຍບໍ່ມີອາການ ketoacidotic ຫຼື hyperglycemic ເກີດຂື້ນ. ຢາເຮັດໃຫ້ glycemia ເປັນປົກກະຕິ, ຮັບປະກັນການເຕີບໃຫຍ່ແລະການເຮັດວຽກຂອງຮ່າງກາຍ. ທົດແທນວຽກງານດ້ານສະລິລະສາດຂອງກະຕ່າຍຢ່າງສົມບູນ.
ມີ insulin ຫຼາຍຊະນິດທີ່ໃຊ້ໃນການປິ່ນປົວໂຣກເບົາຫວານປະເພດ 1:
- ການສະແດງສັ້ນ - ສັກໃສ່ກະເພາະອາຫານຫວ່າງກ່ອນກິນເຂົ້າ. ມັນເລີ່ມຕົ້ນປະຕິບັດ 15 ນາທີຫຼັງຈາກການສີດ, ຈຸດສູງສຸດຂອງກິດຈະ ກຳ ຈະພັດທະນາພາຍຫຼັງ 90-180 ນາທີ. ໄລຍະເວລາຂອງການເຮັດວຽກຂອງມັນຂື້ນກັບຂະ ໜາດ ຂອງຢາ, ແຕ່ຕາມກົດລະບຽບ, ແມ່ນຢ່າງ ໜ້ອຍ 6-8 ຊົ່ວໂມງ.
- ສຳ ຜັດປານກາງ - ປະຕິບັດໃນຕອນເຊົ້າແລະຕອນແລງ. ຜົນກະທົບດັ່ງກ່າວພັດທະນາ 2 ຊົ່ວໂມງຫຼັງຈາກສັກຢາດ້ວຍຈຸດສູງສຸດຂອງກິດຈະ ກຳ ພາຍຫຼັງ 4-8 ຊົ່ວໂມງ. ມັນເຮັດວຽກ 10-18 ຊົ່ວໂມງ.
- ການ ສຳ ຜັດດົນນານ - ເລີ່ມເຮັດວຽກ 4-6 ຊົ່ວໂມງຫຼັງຈາກສັກ, ແລະກິດຈະ ກຳ ສູງສຸດພັດທະນາພາຍຫຼັງ 14 ຊົ່ວໂມງ. ຜົນກະທົບຂອງຢາຊະນິດນີ້ແມ່ນຫຼາຍກ່ວາ 24 ຊົ່ວໂມງ.
ລະບອບການຢາແລະປະລິມານຢາຂອງມັນຖືກຄິດໄລ່ໂດຍແພດ ໝໍ ທີ່ເຂົ້າຮ່ວມ, ພິຈາລະນາຫລາຍປັດໃຈ. ຄົນເຈັບໄດ້ສະແດງການແນະ ນຳ ກ່ຽວກັບຢາພື້ນຖານ 1-2 ຄັ້ງຕໍ່ມື້, ແລະກ່ອນອາຫານແຕ່ລະຄາບ - ກະໂບ. ການປະສົມປະສານຂອງຮູບແບບເຫຼົ່ານີ້ເອີ້ນວ່າວິທີການໃຊ້ພື້ນຖານ, ນັ້ນແມ່ນການບໍລິຫານຮໍໂມນຫຼາຍປະເພດ. ໜຶ່ງ ໃນປະເພດຂອງວິທີການນີ້ແມ່ນການ ບຳ ບັດດ້ວຍລະບົບອິນຊູລິນ.
ໂຄງການປະມານ ສຳ ລັບການບໍລິຫານຮໍໂມນ ສຳ ລັບໂຣກເບົາຫວານປະເພດ 1 ມີດັ່ງນີ້:
- ກ່ອນອາຫານເຊົ້າ, ອິນຊູລິນສັ້ນແລະຍາວ.
- ກ່ອນທີ່ຈະຄ່ໍາ - ປະຕິບັດສັ້ນ.
- ກ່ອນທີ່ຈະຄ່ໍາ - ເປັນການກະທໍາສັ້ນ.
- ກ່ອນທີ່ຈະເຂົ້ານອນ - ແກ່ຍາວ.
ອີງຕາມການສຶກສາ, ລະບຽບການປິ່ນປົວທີ່ໄດ້ລິເລີ່ມແລະວາງແຜນຢ່າງລະມັດລະວັງໃນ 75-90% ຂອງກໍລະນີຂອງພະຍາດອະນຸຍາດໃຫ້ໂອນມັນໄປສູ່ຂັ້ນຕອນຂອງການແກ້ໄຂຊົ່ວຄາວແລະສະຖຽນລະພາບໃນຫຼັກສູດຕໍ່ໄປ, ຫຼຸດຜ່ອນການພັດທະນາຂອງພາວະແຊກຊ້ອນ.
ການປິ່ນປົວດ້ວຍອິນຊູລິນເບົາຫວານປະເພດ 2
ໂຣກເບົາຫວານຊະນິດທີສອງແມ່ນອິນຊູລິນທີ່ບໍ່ເປັນເອກະລາດ, ນັ້ນແມ່ນຮ່າງກາຍບໍ່ ຈຳ ເປັນຕ້ອງມີການບໍລິຫານຮໍໂມນເພີ່ມເຕີມ. ແຕ່ໃນບາງກໍລະນີ, ລະບົບພູມຕ້ານທານ ທຳ ຮ້າຍຈຸລັງທົດລອງ pancreatic. ເນື່ອງຈາກວ່ານີ້, ສ່ວນທີ່ ສຳ ຄັນຂອງຈຸລັງທີ່ຮໍໂມນຜະລິດຈະຕາຍ. ສິ່ງນີ້ເກີດຂື້ນກັບອາຫານທີ່ບໍ່ສົມດຸນແລະບໍ່ມີສຸຂະພາບດີ, ວິຖີຊີວິດທີ່ບໍ່ສະບາຍແລະຄວາມເຄັ່ງຕຶງທາງດ້ານອາລົມເປັນປະ ຈຳ.
ຕົວຊີ້ບອກຫຼັກ ສຳ ລັບການປິ່ນປົວດ້ວຍ insulin ສຳ ລັບໂຣກເບົາຫວານປະເພດ 2 ແມ່ນ:
- ການລົບລ້າງພະຍາດ ຊຳ ເຮື້ອຫລືການຕິດເຊື້ອໃນຮ່າງກາຍ.
- ການຜ່າຕັດທີ່ຈະມາເຖິງ.
- ຮ່າງກາຍຂອງ Ketone ໃນຍ່ຽວ.
- ອາການຂອງການຂາດອິນຊູລິນ.
- ການລະເມີດຂອງ ໝາກ ໄຂ່ຫຼັງ, ຕັບ.
- ການຖືພາແລະ lactation.
- ການຂາດນໍ້າ
- Precoma, ເສຍສະຕິ.
ນອກເຫນືອໄປຈາກຕົວຊີ້ບອກຂ້າງເທິງ, ອິນຊູລິນແມ່ນຖືກ ກຳ ນົດໄວ້ໃນການບົ່ງມະຕິພະຍາດເບົາຫວານຄັ້ງ ທຳ ອິດແລະມີລະດັບນ້ ຳ ຕານສູງໃນກະເພາະອາຫານຫວ່າງເປົ່າ, ເຊິ່ງຢູ່ຕະຫຼອດມື້. ການບໍລິຫານຮໍໂມນເພີ່ມເຕີມແມ່ນມີຄວາມ ຈຳ ເປັນເມື່ອ glycated hemoglobin ສູງກວ່າ 7%, ການສະສົມຂອງ C-peptide ແມ່ນຕໍ່າກວ່າ 0.2 nmol / L, ຫຼັງຈາກການບໍລິຫານພາຍໃນຂອງ glucagon 1.0 mg.
ການຮັກສາແມ່ນເກີດຂື້ນຕາມໂຄງການທີ່ທ່ານ ໝໍ ພັດທະນາ. ໂດຍເນື້ອແທ້ແລ້ວຂອງການປິ່ນປົວແມ່ນການເພີ່ມຂື້ນເທື່ອລະ ໜ້ອຍ ໃນປະລິມານການໃຊ້ຢາ. ຮູບແບບຫຼັກຂອງການບໍລິຫານອິນຊູລິນຕໍ່ໄປນີ້ແມ່ນ ຈຳ ແນກ:
- ການສັກຢາ ໜຶ່ງ ຄັ້ງຂອງໄລຍະກາງຫລືການປະຕິບັດດົນນານກ່ອນອາຫານເຊົ້າຫລືຕອນນອນ.
- ສ່ວນປະສົມຂອງ insulins ຂະ ໜາດ ກາງແລະຍາວປະຕິບັດໃນອັດຕາສ່ວນ 30:70 ໃນລະບຽງສັກດຽວກ່ອນອາຫານເຊົ້າຫລືກ່ອນຄ່ ຳ.
- ປະສົມປະສານຂອງຢາເສບຕິດຂອງການປະຕິບັດໃນໄລຍະກາງຫລືສັ້ນ / ໄວກ່ອນອາຫານແຕ່ລະຄັ້ງ, i.e. 3-5 ເຂັມຕໍ່ມື້.
ເມື່ອ ນຳ ໃຊ້ຮໍໂມນຂອງການກະ ທຳ ທີ່ແກ່ຍາວ, ປະລິມານ 10 ໜ່ວຍ ຕໍ່ມື້ແມ່ນແນະ ນຳ, ໃຫ້ດີກວ່າໃນເວລາດຽວກັນ. ຖ້າສະພາບທາງດ້ານພະຍາດສືບຕໍ່ມີຄວາມຄືບ ໜ້າ, ຫຼັງຈາກນັ້ນຄົນເຈັບໄດ້ຖືກໂອນເຂົ້າສູ່ລະບອບການປິ່ນປົວອິນຊູລິນຢ່າງເຕັມທີ່. ການບໍລິຫານຮໍໂມນສັງເຄາະຢ່າງຕໍ່ເນື່ອງແມ່ນມີຄວາມ ຈຳ ເປັນ ສຳ ລັບຄົນເຈັບທີ່ບໍ່ກິນຢາເມັດເພື່ອຫຼຸດ ນຳ ້ຕານໃນເລືອດແລະບໍ່ປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ກ່ຽວກັບສານອາຫານຂັ້ນພື້ນຖານ.
ການປິ່ນປົວດ້ວຍ insulin ໃນໄລຍະຖືພາ
ໂຣກເບົາຫວານທີ່ເກີດຂື້ນໃນເວລາຖືພາບໍ່ແມ່ນພະຍາດທີ່ສົມບູນ. ພະຍາດວິທະຍາຊີ້ບອກເຖິງຄວາມເປັນໂຣກທີ່ບໍ່ຍອມ ຈຳ ນົນຕໍ່ນ້ ຳ ຕານງ່າຍໆແລະເປັນຄວາມສ່ຽງຕໍ່ການເປັນໂລກເບົາຫວານຊະນິດທີ 2. ຫລັງຈາກເກີດແລ້ວ, ໂຣກນີ້ອາດຈະຫາຍໄປຫລືກ້າວ ໜ້າ ຕໍ່ໄປ.
ໃນກໍລະນີຫຼາຍທີ່ສຸດ, ຄວາມຜິດປົກກະຕິຂອງກະດູກສັນຫຼັງແມ່ນກ່ຽວຂ້ອງກັບການປ່ຽນແປງຂອງລະດັບຮໍໂມນ. ມັນຍັງມີຫລາຍປັດໃຈທີ່ປະກອບສ່ວນເຂົ້າໃນການພັດທະນາພະຍາດດັ່ງນີ້:
- ນໍ້າ ໜັກ ເກີນ.
- ຄວາມຜິດປົກກະຕິຂອງເມຕິນ.
- ແມ່ຍິງໃນການອອກແຮງງານອາຍຸຫຼາຍກວ່າ 25 ປີ.
- ປະຫວັດຂອງໂຣກເບົາຫວານ.
- Polyhydramnios ແລະອື່ນໆ.
ຖ້າໂຣກເບົາຫວານໃນໄລຍະຍາວມີປະສິດຕິພາບແລະລະດັບນ້ ຳ ຕານບໍ່ຫລຸດລົງ, ທ່ານ ໝໍ ສັ່ງໃຫ້ການປິ່ນປົວດ້ວຍອິນຊູລິນ. ໃນລະຫວ່າງການຖືພາ, ຂ້ອຍສາມາດ ກຳ ນົດຢາອິນຊູລິນກັບລະດັບນ້ ຳ ຕານ ທຳ ມະດາ. ການສັກຢາແມ່ນບົ່ງບອກໃນກໍລະນີດັ່ງກ່າວ:
- ອາການໃຄ່ບວມຂອງເນື້ອເຍື່ອອ່ອນ.
- ການເຕີບໃຫຍ່ຂອງລູກໃນທ້ອງ.
- Polyhydramnios.
ເນື່ອງຈາກຂະບວນການທາງເດີນອາຫານຢູ່ໃນຮ່າງກາຍຂອງຜູ້ເປັນແມ່ບໍ່ມີຄວາມ ໝັ້ນ ຄົງ, ການດັດປັບປະລິມານທີ່ໃຫ້ເລື້ອຍໆແມ່ນຖືກປະຕິບັດ. ຕາມກົດລະບຽບ, ຢາໄດ້ຖືກປະຕິບັດກ່ອນອາຫານເຊົ້າ 2/3 ຂອງປະລິມານ, ນັ້ນແມ່ນ, ໃນກະເພາະອາຫານຫວ່າງເປົ່າແລະໃນເວລານອນ 1/3 ຂອງປະລິມານຢາ. ການປິ່ນປົວດ້ວຍ Insulin ສຳ ລັບໂຣກເບົາຫວານໃນທ້ອງແມ່ນປະກອບດ້ວຍຢາສັ້ນແລະຍາວທີ່ປະສົມປະສານກັບກັນແລະກັນ. ສຳ ລັບແມ່ຍິງທີ່ເປັນໂຣກເບົາຫວານຊະນິດ ທຳ ອິດ, ການສັກວັກຊີນແມ່ນ 2 ຄັ້ງຕໍ່ມື້. ການສັກຢາເປັນປະ ຈຳ ແມ່ນ ຈຳ ເປັນເພື່ອປ້ອງກັນ hyperglycemia ໃນຕອນເຊົ້າແລະຫຼັງເກີດ.
ເພື່ອໃຫ້ການເກີດຂອງເດັກໃນໂລກເບົາຫວານປະສົບຜົນ ສຳ ເລັດ, ມັນ ຈຳ ເປັນຕ້ອງໄດ້ຕິດຕາມຕົວຊີ້ວັດນ້ ຳ ຕານໃນຕະຫຼອດໄລຍະເວລາທັງ ໝົດ ຂອງການທົດແທນຢາ ສຳ ລັບທາດແປ້ງທາດແປ້ງ, ລວມທັງພາຍໃນ 2-3 ເດືອນຫລັງເກີດ. ນອກຈາກນັ້ນ, ຄົນເຮົາຄວນປະຕິບັດຕາມໃບສັ່ງແພດທາງການແພດຢ່າງເຂັ້ມງວດ, ເພາະວ່າມັນມີຄວາມສ່ຽງຕໍ່ການພັດທະນາມະຫາພາກ, ນັ້ນແມ່ນເງື່ອນໄຂທີ່ການເກີດລູກແບບ ທຳ ມະຊາດເປັນໄປບໍ່ໄດ້ແລະການຜ່າຕັດຜ່າຕັດ.
ເມື່ອໃດ ຈຳ ເປັນຕ້ອງສັກຢາອິນຊູລິນ?
ການປິ່ນປົວດ້ວຍ Insulin ແມ່ນຖືກ ກຳ ນົດໄວ້ ສຳ ລັບ:
- ໂລກເບົາຫວານປະເພດ 1
- ketoacidosis ພະຍາດເບົາຫວານ - ເປັນພາວະແຊກຊ້ອນອັນຕະລາຍຂອງໂລກເບົາຫວານທີ່ສາມາດ ນຳ ໄປສູ່ຄວາມຕາຍ,
- schizophrenia.
ມັນຍັງອາດຈະມີຄວາມ ຈຳ ເປັນໃນການບໍລິຫານຢາອິນຊູລິນໃນໄລຍະການຊ່ວຍເຫຼືອຄັ້ງ ທຳ ອິດ ສຳ ລັບອາການໂລກເບົາຫວານ.
ໃນປະເພດພະຍາດເບົາຫວານ mellitus ປະເພດ 2 ລະບຽບການປິ່ນປົວດ້ວຍ insulin ແມ່ນຖືກ ກຳ ນົດໄວ້ ສຳ ລັບ:
- ພະຍາດເບົາຫວານທີ່ບົ່ງມະຕິເປັນຄັ້ງ ທຳ ອິດ, ຖ້າວ່າມີຄວາມບໍ່ທົນທານຕໍ່ຢາທີ່ຫລຸດ ນຳ ້ຕານ,
- ກວດຫາໂຣກນີ້ເປັນຄັ້ງ ທຳ ອິດ, ພ້ອມດ້ວຍຄວາມເຂັ້ມຂຸ້ນສູງຂອງນ້ ຳ ຕານໃນຕະຫຼອດມື້,
- ຄວາມບໍ່ມີປະສິດຕິຜົນຂອງຢາລົດນ້ ຳ ຕານ,
- ຄວາມບົກຜ່ອງທີ່ຮ້າຍແຮງຂອງການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງແລະຕັບ,
- ອາການຂອງການຂາດອິນຊູລິນ
- exacerbation ຂອງພະຍາດຊໍາເຮື້ອ,
- ພະຍາດຕິດຕໍ່
- ຄວາມຕ້ອງການໃນການຜ່າຕັດ,
- ketoacidosis - ການກວດພົບຂອງຮ່າງກາຍ ketone ໃນຍ່ຽວ,
- ພະຍາດເລືອດ
- ການຖືພາແລະ lactation
- ການຂາດນໍ້າ
- precoma ແລະເສຍສະຕິ.
ການປິ່ນປົວດ້ວຍອິນຊູລິນ Basis-bolus
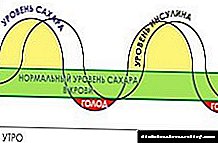
ໃນຄົນທີ່ມີສຸຂະພາບດີໃນກະເພາະອາຫານຫວ່າງເປົ່າ, ຄວາມເຂັ້ມຂົ້ນຂອງອິນຊູລິນຢູ່ໃນລະດັບທີ່ ໝັ້ນ ຄົງ. ຕົວຊີ້ວັດນີ້ເອີ້ນວ່າມາດຕະຖານ, ຫຼືພື້ນຖານ. ເມື່ອຮັບປະທານອາຫານ, ທາດນ້ ຳ ຕານສ່ວນເກີນພາຍໃຕ້ອິດທິພົນຂອງຮໍໂມນຈະຖືກປ່ຽນເປັນ glycogen ແລະເກັບໄວ້ໃນເນື້ອເຍື່ອໄຂມັນ. ຖ້າຮ່າງກາຍບໍ່ຜະລິດອິນຊູລິນພຽງພໍ, ຫຼັງຈາກນັ້ນນ້ ຳ ຕານໃນຄວາມເຂັ້ມຂຸ້ນສູງຈະສະສົມຢູ່ໃນເລືອດ.
insulin ພື້ນຖານແມ່ນຖືກສັງເຄາະລະຫວ່າງອາຫານ. ໃນລະຫວ່າງການເລີ່ມຕົ້ນຂອງການບໍລິໂພກແລະ 5 ຊົ່ວໂມງຕໍ່ໄປ, ຮໍໂມນທາດໂປຼຕີນແມ່ນຜະລິດທີ່ຊ່ວຍໃຫ້ຈຸລັງດູດຊຶມທາດນ້ ຳ ຕານ.
ດ້ວຍການ ບຳ ບັດດ້ວຍອິນຊູລິນໂດຍການປິ່ນປົວດ້ວຍ insulin ໂດຍໃຊ້ເວລາສັ້ນຫຼືຍາວນານແມ່ນໃຫ້ບໍລິຫານໃນຕອນເຊົ້າຫຼືຕອນແລງເຊິ່ງເຮັດໃຫ້ມັນສາມາດຮຽນແບບການ ທຳ ງານຂອງ ທຳ ມະຊາດຂອງກະຕ່າຍ.
ການປິ່ນປົວແບບດັ້ງເດີມ
ດ້ວຍການ ບຳ ບັດດ້ວຍລະບົບອິນຊູລິນທັງສອງຊະນິດ, ການກະກຽມອິນຊູລິນແມ່ນຖືກປະຕິບັດພ້ອມກັນ, ເຊິ່ງຊ່ວຍໃຫ້ຫຼຸດຜ່ອນ ຈຳ ນວນການສັກຢາໃຫ້ ໜ້ອຍ ທີ່ສຸດ (ຈາກ 1 ຫາ 3 ເທື່ອຕໍ່ມື້). ແຕ່ບໍ່ມີວິທີໃດທີ່ຈະ ຈຳ ລອງການເຮັດວຽກຂອງກະຕ່າຍເຊິ່ງເຮັດໃຫ້ມັນບໍ່ສາມາດທົດແທນຄ່າທາດແປ້ງທາດແປ້ງໃນພະຍາດເບົາຫວານປະເພດ 1 ໄດ້ຢ່າງເຕັມທີ່.
ໃນການປິ່ນປົວແບບປະສົມປະສານ, ຄົນເຈັບເຮັດການສັກຢາ 1-2 ຄັ້ງທຸກໆມື້, ປະກອບດ້ວຍສອງສ່ວນສາມຂອງລະດັບອິນຊູລິນສະເລ່ຍແລະ ໜຶ່ງ ສ່ວນສາມຂອງສັ້ນ.
ການປິ່ນປົວດ້ວຍປັ.ມ
ເຄື່ອງສູບອິນຊູລິນແມ່ນອຸປະກອນເອເລັກໂຕຣນິກພິເສດທີ່ສີດອິນຊູລິນສັ້ນຫຼືສັ້ນໃນປະລິມານ ໜ້ອຍ ທີ່ສຸດພາຍໃຕ້ຜິວ ໜັງ ປະມານໂມງ.
ການປິ່ນປົວດ້ວຍລະບົບອິນຊູລິນແມ່ນ ດຳ ເນີນໃນຫຼາຍຮູບແບບ:
- ການສະ ໜອງ insulin ຢ່າງຕໍ່ເນື່ອງໂດຍໃຊ້ ໜ້ອຍ ທີ່ສຸດ, ເຊິ່ງຄວາມໄວທາງສະລິລະສາດໄດ້ຖືກ ຈຳ ລອງ,
- bolus regimen - ຄົນເຈັບເປັນອິດສະຫຼະໃນໂຄງການຄວາມຖີ່ຂອງການສັກຢາແລະຂະ ໜາດ ຂອງຢາ.
ຮູບແບບການຕໍ່ເນື່ອງເຮັດໃຫ້ເກີດຄວາມລັບພື້ນຫລັງຂອງຮໍໂມນ, ເຊິ່ງເຮັດໃຫ້ມັນສາມາດທົດແທນອິນຊູລິນຍາວ. ລະບຽບການໃຊ້ bolus ແມ່ນແນະ ນຳ ໃຫ້ກິນກ່ອນອາຫານຫຼືດ້ວຍການເພີ່ມຂື້ນຂອງດັດຊະນີ glycemic. ມັນຊ່ວຍໃຫ້ທ່ານສາມາດທົດແທນອິນຊູລິນສັ້ນແລະແບບເລັ່ງລັດ.
ຖ້າທ່ານປະສົມປະສານລະບຽບການຕໍ່ເນື່ອງແລະຕໍ່ເນື່ອງ, ຫຼັງຈາກນັ້ນການເຮັດວຽກຂອງກະດູກສັນຫຼັງແມ່ນໄດ້ຮັບການເອົາໃຈໃສ່ເທົ່າທີ່ຈະຫຼາຍໄດ້. ໃນກໍລະນີນີ້, ທໍ່ຍ່ຽວຈະຕ້ອງປ່ຽນຫຼັງຈາກ 2-3 ມື້.
ການດູແລແບບສຸມ
ຖ້າຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານບໍ່ມີນ້ ຳ ໜັກ ເກີນໄປແລະບໍ່ມີອາລົມຮຸນແຮງ, ຫຼັງຈາກນັ້ນ, ການກຽມຕົວຂອງອິນຊູລິນຈະຖືກປະຕິບັດເປັນປະ ຈຳ ທຸກມື້ໃນເຄິ່ງ ໜ່ວຍ ໜຶ່ງ ຫຼື ໜຶ່ງ ລິດຕໍ່ນ້ ຳ ໜັກ ຂອງຮ່າງກາຍ. ພາຍໃຕ້ອິດທິພົນຂອງການປິ່ນປົວດ້ວຍອິນຊູລິນ, ການສັງເຄາະ ທຳ ມະຊາດຂອງຮໍໂມນແມ່ນຖືກກະຕຸ້ນ.

ກົດລະບຽບຂອງການປິ່ນປົວດ້ວຍ insulin
ດ້ວຍການແນະ ນຳ ຂອງອິນຊູລິນ, ມັນ ຈຳ ເປັນຕ້ອງປະຕິບັດບາງເງື່ອນໄຂ:
- ຄິດໄລ່ປະລິມານຢາຢ່າງຖືກຕ້ອງເພື່ອໃຫ້ມັນສາມາດ ນຳ ໃຊ້ນ້ ຳ ຕານ,
- ຮໍໂມນທຽມທີ່ມີການປະຕິບັດຄວນເຮັດຕາມຄວາມລັບຂອງຜະລິດຕະພັນທີ່ເຮັດໄດ້ໂດຍສະເພາະ (ຕົວຢ່າງການແນະ ນຳ ຄວນຈະມີການເຄື່ອນໄຫວຫຼາຍທີ່ສຸດຫຼັງຈາກກິນເຂົ້າ).
ຄວາມຕ້ອງການທີ່ຈະປະຕິບັດຕາມຂໍ້ ກຳ ນົດຂ້າງເທິງແມ່ນໄດ້ຖືກອະທິບາຍໂດຍລະບຽບການ ບຳ ບັດດ້ວຍລະບົບອິນຊູລິນ, ໃນນັ້ນປະລິມານຮໍໂມນໃນແຕ່ລະວັນແບ່ງອອກເປັນ insulin ສັ້ນແລະຍາວ.
ການສັກຢາອິນຊູລິນຍາວແມ່ນໃຫ້ໃນຕອນເຊົ້າຫຼືຕອນແລງ. ພວກມັນແມ່ນການຮຽນແບບທີ່ສົມບູນຂອງຮໍໂມນທີ່ປິດລັບໂດຍກະຕຸກ.
ຢາອິນຊູລິນສັ້ນແມ່ນໃຊ້ພາຍຫຼັງກິນອາຫານທີ່ມີຄາໂບໄຮເດຣດ. ໃນກໍລະນີນີ້, ປະລິມານຂອງຢາແມ່ນຖືກ ກຳ ນົດເປັນສ່ວນບຸກຄົນ, ຄຳ ນຶງເຖິງ ຈຳ ນວນຫົວ ໜ່ວຍ ເຂົ້າຈີ່ໃນອາຫານທີ່ກິນ.
ການປັບຂະ ໜາດ ຢາ
ອີງຕາມໄລຍະເວລາຂອງການປະຕິບັດງານ, 4 ປະເພດຂອງອິນຊູລິນມີຄວາມແຕກຕ່າງຄື: ອໍໂຕ້, ສັ້ນ, ກາງ, ຍາວ, ຫຼືຍາວນານ. ໄລຍະເວລາຂອງການປະຕິບັດງານໄດ້ຖືກລະບຸໄວ້ໃນ ຄຳ ແນະ ນຳ, ແຕ່ມັນອາດຈະແຕກຕ່າງກັນໄປຕາມຄຸນລັກສະນະຂອງແຕ່ລະບຸກຄົນ. ເພາະສະນັ້ນ, ຢາຕາມປົກກະຕິແມ່ນຖືກເລືອກໂດຍແພດທີ່ເຂົ້າຮ່ວມໃນໂຮງ ໝໍ ໂດຍອີງໃສ່ຜົນການທົດສອບ.
ຫຼັງຈາກນັ້ນ, ການດັດປັບປະລິມານແມ່ນເຮັດ. ສໍາລັບຈຸດປະສົງນີ້, ຄົນເຈັບຮັກສາປື້ມບັນທຶກໂພຊະນາການແລະ glycemia ຖືກຕິດຕາມ. ບັນທຶກປະຫວັດສາດບັນທຶກ ຈຳ ນວນອາຫານແລະການອອກ ກຳ ລັງກາຍ. ຈຳ ນວນອາຫານແມ່ນຄິດໄລ່ເປັນຫົວ ໜ່ວຍ ເຂົ້າຈີ່: 1 ໜ່ວຍ ເຂົ້າຈີ່ເທົ່າກັບເຂົ້າຈີ່ 25 ກຣາມຫຼືທາດແປ້ງ 12 ກຣາມ.
ໂດຍປົກກະຕິແລ້ວ, ທາດອິນຊູລິນ 1 ໜ່ວຍ ແມ່ນ ຈຳ ເປັນຕ້ອງຈັດວາງເຂົ້າຈີ່ ໜຶ່ງ ໜ່ວຍ, ແຕ່ໃນບາງກໍລະນີ ຈຳ ເປັນຕ້ອງມີອາຫານ 2,5 ໜ່ວຍ.
ລະບອບການປິ່ນປົວດ້ວຍ insulin ເບົາຫວານປະເພດ 1
ໃນການຮັກສາຄົນເຈັບທີ່ເປັນພະຍາດເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນ, ການສັກຢາອິນຊູລິນໃນ 1 ວັນແມ່ນ 1-2 ເທື່ອຕໍ່ມື້, ແລະຢາໂບໂບດຖືກສີດກ່ອນອາຫານເຊິ່ງມັນປ່ຽນແທນຄວາມສົມດູນທາງສະລິລະສາດຂອງຮໍໂມນທີ່ຜະລິດໂດຍກະຕ່າຍ. ວິທີການປິ່ນປົວໂຣກເບົາຫວານທີ່ຄ້າຍຄືກັນນີ້ເອີ້ນວ່າການປິ່ນປົວດ້ວຍການບໍລິຫານຫຼາຍ, ຫຼືການປິ່ນປົວແບບເບື່ອພື້ນຖານ. ການປ່ຽນແປງຂອງການປິ່ນປົວນີ້ແມ່ນການປິ່ນປົວດ້ວຍອິນຊູລິນ.
ລະບຽບການຮັກສາແລະປະລິມານທີ່ດີທີ່ສຸດ ສຳ ລັບຄົນເຈັບແມ່ນຖືກເລືອກໂດຍແພດທີ່ເຂົ້າຮ່ວມ, ໂດຍ ຄຳ ນຶງເຖິງຄຸນລັກສະນະຂອງຮ່າງກາຍແລະຄວາມສັບສົນທີ່ມີຢູ່. ໃນກໍລະນີຫຼາຍທີ່ສຸດ, ອິນຊູລິນແມ່ນ 30-50% ຂອງປະລິມານທີ່ໃຊ້ໃນແຕ່ລະມື້.
ລະບອບການປິ່ນປົວດ້ວຍ insulin ເບົາຫວານປະເພດ 2
ດ້ວຍໂຣກເບົາຫວານທີ່ບໍ່ແມ່ນສານອິນຊູລິນ, ຜູ້ປ່ວຍ ກຳ ລັງເພີ່ມຮໍໂມນເພດຊາຍໃນປະລິມານ ໜ້ອຍ ລົງໃນການກະກຽມທີ່ມີຈຸດປະສົງເພື່ອຫຼຸດຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດ. ໃນໄລຍະເລີ່ມຕົ້ນ, ຄວນໃຫ້ໃຊ້ອິນຊູລິນ 10 ຫົວ ໜ່ວຍ ຕໍ່ມື້, ດີກວ່າໃນເວລາດຽວກັນ.
ຖ້າໃນເວລາທີ່ສົມທົບການສັກຢາຂອງການກະກຽມພື້ນຖານກັບຢາຄຸມ ກຳ ເນີດທີ່ເຮັດໃຫ້ລະດັບນ້ ຳ ຕານຫຼຸດລົງ, ພະຍາດດັ່ງກ່າວຈະສືບຕໍ່ມີຄວາມຄືບ ໜ້າ, ຈາກນັ້ນທ່ານ ໝໍ ກໍ່ຈະໂອນຄົນເຈັບເຂົ້າໃນລະບຽບການສັກຢາ. ທ່ານຍັງສາມາດໃຊ້ສູດສູດຢາພື້ນເມືອງ, ຫຼັງຈາກປຶກສາກັບທ່ານ ໝໍ ຂອງທ່ານແລ້ວ. ໃນກໍລະນີນີ້, ບໍ່ວ່າຈະເປັນກໍລະນີໃດກໍ່ຕາມທ່ານສາມາດຍົກເລີກການປິ່ນປົວດ້ວຍອິນຊູລິນຢ່າງອິດສະຫຼະ, ເຊິ່ງເປັນໄພຂົ່ມຂູ່ຕໍ່ອາການແຊກຊ້ອນອັນຕະລາຍ
ຄຸນລັກສະນະຂອງການປິ່ນປົວດ້ວຍ insulin ໃນການປິ່ນປົວເດັກນ້ອຍ
ຮ່າງກາຍຂອງເດັກນ້ອຍມີຄວາມແຕກຕ່າງທີ່ ສຳ ຄັນຈາກຜູ້ໃຫຍ່. ເພາະສະນັ້ນ, ໃນເວລາທີ່ກໍານົດການປິ່ນປົວດ້ວຍການຮັກສາອິນຊູລິນ, ວິທີການຂອງແຕ່ລະບຸກຄົນແມ່ນມີຄວາມຈໍາເປັນທີ່ຊ່ວຍໃຫ້ທ່ານສາມາດນໍາໃຊ້ລະບອບການປິ່ນປົວທີ່ງ່າຍທີ່ສຸດແລະໄດ້ຮັບຜົນດີທີ່ສຸດ, ເຊິ່ງເປັນຕົວແທນໂດຍການຊົດເຊີຍທີ່ດີ. ໂດຍປົກກະຕິແລ້ວ, ເດັກນ້ອຍໄດ້ຖືກແນະ ນຳ ໃຫ້ໃຊ້ຢາ 2-3 ຄັ້ງຕໍ່ມື້. ເພື່ອຫຼຸດຜ່ອນ ຈຳ ນວນການສັກຢາໃຫ້ ໜ້ອຍ ລົງ, ອິນຊູລິນສັ້ນແລະກາງແມ່ນລວມກັນ.
ໃນຜູ້ປ່ວຍໄວ ໜຸ່ມ, ຮ່າງກາຍມີຄວາມອ່ອນໄຫວຕໍ່ການປິ່ນປົວອິນຊູລິນ. ດັ່ງນັ້ນ, ຂະ ໜາດ ຂອງຢາແມ່ນຖືກປັບໃນຫລາຍໆໄລຍະເພື່ອໃຫ້ລະດັບຂອງມັນແຕກຕ່າງກັນບໍ່ເກີນ 2 ໜ່ວຍ ຕໍ່ຄັ້ງ. ຖ້າ ຈຳ ເປັນ, ການປ່ຽນ 4 ໜ່ວຍ ແມ່ນເປັນໄປໄດ້, ແຕ່ມີພຽງຄັ້ງດຽວ. ມັນບໍ່ແມ່ນສິ່ງ ຈຳ ເປັນທີ່ຈະຕ້ອງໄດ້ປັບຂະ ໜາດ ປະລິມານໃນຕອນເຊົ້າແລະຕອນແລງ.
ການປ່ຽນແປງໃນປະລິມານຢາຈະປາກົດພາຍຫຼັງສອງສາມມື້ເທົ່ານັ້ນ.
ການຮັກສາ Insulin ໃນເວລາຖືພາ
ແມ່ຍິງຖືພາແມ່ນໄດ້ ກຳ ນົດການປິ່ນປົວດ້ວຍອິນຊູລິນເພື່ອຮັກສາລະດັບນ້ ຳ ຕານໃນລະດັບໃດ ໜຶ່ງ:
- ໃນຕອນເຊົ້າທ້ອງເປົ່າ - 3.3-5,6 ມິນລີລິດຕໍ່ລິດ,
- ຫຼັງຈາກກິນເຂົ້າ - 5,6-7,2 ມິນລີລິດຕໍ່ລິດ.
ເພື່ອປະເມີນປະສິດທິຜົນຂອງການຮັກສາ, ນ້ ຳ ຕານໃນເລືອດຈະຖືກຕິດຕາມເປັນເວລາ 1-2 ເດືອນ. ເນື່ອງຈາກຄວາມຈິງທີ່ວ່າໃນລະຫວ່າງການຖືພາການເຜົາຜະຫລານອາຫານມັກຈະມີການປ່ຽນແປງ, ມັນຈະມີຄວາມ ຈຳ ເປັນທີ່ຈະຕ້ອງປັບປ່ຽນລະບອບການບໍລິຫານອິນຊູລິນຢ່າງຕໍ່ເນື່ອງ.
ໃນກໍລະນີທີ່ເປັນໂລກເບົາຫວານທີ່ມີສານອິນຊູລິນ, ລະບຽບການທີ່ແນະ ນຳ ສຳ ລັບແມ່ຍິງຖືພາແມ່ນການບໍລິຫານຢາຢ່າງ ໜ້ອຍ ສອງຄັ້ງຕໍ່ມື້, ເຊິ່ງຊ່ວຍປ້ອງກັນພະຍາດເຍື່ອຫຸ້ມສະ ໝອງ ຫຼັງແລະໃນຕອນເຊົ້າ.
ການແນະ ນຳ insulins ສັ້ນແລະກາງແມ່ນແນະ ນຳ ກ່ອນອາຫານ ທຳ ອິດແລະຄັ້ງສຸດທ້າຍ. ໃນກໍລະນີນີ້, ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະເຮັດການແຈກຢາຍທີ່ຖືກຕ້ອງ: ສອງສ່ວນສາມຂອງປະລິມານທີ່ໃຊ້ໃນແຕ່ລະມື້ແມ່ນໃຊ້ ສຳ ລັບສັກຕອນເຊົ້າແລະ ໜຶ່ງ ສ່ວນສາມ ສຳ ລັບຕອນແລງ.
ແມ່ຍິງບາງຄົນໄດ້ຮັບ ຄຳ ແນະ ນຳ ໃຫ້ບໍລິຫານຢາບໍ່ແມ່ນກ່ອນອາຫານຄ່ ຳ, ແຕ່ກ່ອນນອນ, ເພື່ອປ້ອງກັນການເກີດຂື້ນຂອງຕຸ່ມໃນເວລາກາງຄືນແລະຕອນເຊົ້າ.
ການປິ່ນປົວດ້ວຍ Insulin ສຳ ລັບຄວາມຜິດປົກກະຕິທາງຈິດ
ໃນດ້ານຈິດຕະວິທະຍາ, ການຮັກສາອິນຊູລິນແມ່ນຖືກສັ່ງໃຫ້ເປັນໂຣກ schizophrenia. ການສັກຢາແມ່ນເຮັດໃນຕອນເຊົ້າໃນກະເພາະອາຫານຫວ່າງເປົ່າ. ພວກເຂົາເລີ່ມຕົ້ນໂດຍການຄຸ້ມຄອງ 4 ຫົວ ໜ່ວຍ ຂອງຢາ, ຄ່ອຍໆເພີ່ມປະລິມານໃຫ້ເປັນ 8. ຄວາມບອບບາງຂອງລະບຽບການຮັກສານີ້ແມ່ນວ່າການປິ່ນປົວດ້ວຍອິນຊູລິນບໍ່ໄດ້ເຮັດໃນວັນເສົາແລະວັນອາທິດ.
ການປິ່ນປົວດ້ວຍ Insulin ສຳ ລັບໂຣກ schizophrenia ແມ່ນ ດຳ ເນີນເປັນສາມໄລຍະ.
ໃນໄລຍະເບື້ອງຕົ້ນຂອງຄົນເຈັບ, ພວກມັນຈະຖືກຮັກສາໄວ້ໃນສະພາບທີ່ມີອາການຂາດນ້ ຳ ໃນເວລາປະມານສາມຊົ່ວໂມງ. ຈາກນັ້ນ, ເພື່ອເຮັດໃຫ້ຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານກັບຄືນສູ່ປົກກະຕິ, ຄົນເຈັບໄດ້ຖືກສະ ເໜີ ນໍ້າຊາຫວານຫຼາຍ (ມັນຕ້ອງອົບອຸ່ນ), ໃນນັ້ນມີຢ່າງ ໜ້ອຍ 150 ກຣາມຂອງນ້ ຳ ຕານ, ແລະອາຫານເຊົ້າທີ່ເຕັມໄປດ້ວຍທາດແປ້ງ. ດ້ວຍເຫດນັ້ນ, ປະລິມານນ້ ຳ ຕານໃນເລືອດເພີ່ມຂື້ນ, ເຊິ່ງເຮັດໃຫ້ໂຣກ schizophrenic ກັບຄືນສູ່ສະພາບປົກກະຕິ.
ຂັ້ນຕອນຕໍ່ໄປແມ່ນການເພີ່ມປະລິມານຢາຂອງອິນຊູລິນ, ເພາະວ່າສະຕິຂອງຄົນເຈັບໄດ້ຖືກປິດລົງ, ແລະລາວໄດ້ຕົກຢູ່ໃນສະຖານະທີ່ຖືກກົດຂີ່ທີ່ເອີ້ນວ່າໂງ່. ຫຼັງຈາກທີ່ໂງ່ໄດ້ເລີ່ມພັດທະນາ, ພວກເຂົາລໍຖ້າ 20 ນາທີ, ແລະຫຼັງຈາກນັ້ນກໍ່ສືບຕໍ່ຢຸດການໂຈມຕີຂອງໂລກລະລາຍໃນເລືອດ. ສຳ ລັບຈຸດປະສົງນີ້, 20 ມິນລີລິດຂອງວິທີແກ້ໄຂທາດນ້ ຳ ຕານ 40% ແມ່ນຖືກປະຕິບັດດ້ວຍການຮັກສາເສັ້ນເລືອດ. ເມື່ອຄົນເຈັບກັບຄືນສູ່ສະຕິ, ພວກເຂົາດື່ມມັນດ້ວຍຢານ້ ຳ ຕານ (ນ້ ຳ ຕານ 150-200 ກຼາມຖືກລະລາຍໃນນ້ ຳ ອຸ່ນ 200 ມິນລີລິດ), ຊາທີ່ມີລົດຊາດຫວານແລະອາຫານເຊົ້າທີ່ ໜ້າ ຮັກ.
ໃນຂັ້ນຕອນທີສາມ, ພວກເຂົາຈະສືບຕໍ່ເພີ່ມປະລິມານຢາໃນແຕ່ລະມື້. ດ້ວຍເຫດນັ້ນ, ຄົນເຈັບຕົກຢູ່ໃນສະພາບເສັ້ນຊາຍແດນລະຫວ່າງຄົນໂງ່ແລະສະຕິ. ໃນສະພາບການນີ້, ຄົນເຈັບສາມາດຕ້ານທານບໍ່ເກີນເຄິ່ງຊົ່ວໂມງ, ແລະຫຼັງຈາກນັ້ນຈະ ກຳ ຈັດການລະລາຍໃນເລືອດຕາມໂຄງການດຽວກັນທີ່ຖືກ ນຳ ໃຊ້ໃນຂັ້ນຕອນທີສອງຂອງການປິ່ນປົວ.
ໃນການຮັກສາໂຣກ schizophrenia, 20-30 ຮອບການປິ່ນປົວດ້ວຍ insulin ແມ່ນຖືກປະຕິບັດ, ໃນໄລຍະທີ່ຄົນເຈັບໄດ້ຖືກແນະ ນຳ ໃຫ້ຕົກຢູ່ໃນສະພາບທີ່ ສຳ ຄັນ. ຈາກນັ້ນປະລິມານຂອງຢາກໍ່ຄ່ອຍໆຫຼຸດລົງແລະຖືກຍົກເລີກ ໝົດ.

ການປິ່ນປົວດ້ວຍ insulin ໄດ້ຖືກປະຕິບັດແນວໃດ?
ໃນການຮັກສາອິນຊູລິນ, ໂຄງການຕໍ່ໄປນີ້ແມ່ນຖືກ ນຳ ໃຊ້:
- ບໍລິເວນຂອງຮ່າງກາຍໃນບ່ອນທີ່ວາງແຜນທີ່ຈະສັກຢາແມ່ນຖືກພອກ
- ຫຼັງຈາກສັກຢາແລ້ວ, ອາຫານຄວນກິນບໍ່ເກີນເຄິ່ງຊົ່ວໂມງຕໍ່ມາ,
- ການບໍລິຫານຫຼາຍກ່ວາ 30 ຫົວຫນ່ວຍຂອງ insulin ໃນມື້ແມ່ນ contraindicated.
ປະລິມານທີ່ແນ່ນອນຂອງ insulin ແລະເສັ້ນທາງທີ່ດີທີ່ສຸດຂອງການບໍລິຫານແມ່ນຖືກເລືອກໂດຍແພດທີ່ເຂົ້າຮ່ວມ, ໂດຍ ຄຳ ນຶງເຖິງຄຸນລັກສະນະຂອງຄົນເຈັບແຕ່ລະຄົນ. ສຳ ລັບການສີດ, ທ່ານສາມາດໃຊ້ເຂັມສັກຢາອິນຊູລິນທີ່ປະກອບດ້ວຍເຂັມບາງໆ, ຫຼືເຂັມສັກຢາ, ເຊິ່ງໄດ້ຮັບຄວາມນິຍົມເປັນພິເສດໃນບັນດາຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ.
ການໃຊ້ປາກກາ syringe ມີຂໍ້ດີຫຼາຍຢ່າງ:
- ເຂັມພິເສດຫຼຸດຜ່ອນຄວາມເຈັບປວດໃນເວລາສັກຢາ,
- ການໃຊ້ງານ
- ຄວາມສາມາດໃນການສັກຢາໃນເວລາໃດແລະຢູ່ບ່ອນຕ່າງໆ.
ຂວດທີ່ມີຢາຖືກຂາຍດ້ວຍປາກກາ syringe ບາງຊະນິດ, ເຊິ່ງຊ່ວຍໃຫ້ທ່ານສາມາດປະສົມປະສານອິນຊູລິນປະເພດຕ່າງໆແລະໃຊ້ລະບຽບການປິ່ນປົວຕ່າງໆ.
ໃນພະຍາດເບົາຫວານຂອງທັງສອງຊະນິດ, ການປິ່ນປົວດ້ວຍ insulin ແມ່ນ ດຳ ເນີນໄປຕາມໂຄງການດັ່ງຕໍ່ໄປນີ້:
- ກ່ອນອາຫານເຊົ້າຄົນເຈັບຈະສັກອິນຊູລິນສັ້ນຫຼືຍາວ,
- ກ່ອນອາຫານທ່ຽງ, ຮໍໂມນສັ້ນຈະຖືກສັກ,
- ກ່ອນອາຫານຄ່ ຳ, ມັນຍັງມີຄວາມ ຈຳ ເປັນໃນການບໍລິຫານອິນຊູລິນສັ້ນ,
- ກ່ອນເຂົ້ານອນ, ຄົນເຈັບຈະສັກຢາຍາວ.
ຫລາຍພາກສ່ວນຂອງຮ່າງກາຍແມ່ນເປັນທີ່ຮູ້ກັນວ່າຖືກໃຊ້ ສຳ ລັບສັກຢາອິນຊູລິນ. ນອກຈາກນັ້ນ, ໃນແຕ່ລະພື້ນທີ່, ຢາຈະຖືກດູດຊຶມດ້ວຍຄວາມໄວແຕກຕ່າງກັນ. ອັດຕາສູງສຸດຂອງການດູດຊືມແມ່ນສະແດງໂດຍກະເພາະອາຫານ. ຖ້າທ່ານເລືອກເຂດສີດທີ່ບໍ່ຖືກຕ້ອງ, ການປິ່ນປົວດ້ວຍທາດອິນຊູລິນອາດຈະບໍ່ມີຜົນທີ່ຕ້ອງການ.
ຜົນຂອງການຮັກສາ Insulin
ການປິ່ນປົວດ້ວຍ Insulin ແມ່ນຖືວ່າມີປະສິດຕິຜົນຖ້າມັນຊ່ວຍໃຫ້ທ່ານໄດ້ຮັບຕົວຊີ້ວັດດັ່ງຕໍ່ໄປນີ້:
- ນ້ ຳ ຕານໄວ - 4,4-7 ມິນລີລິດຕໍ່ລິດ,
- ຄວາມເຂັ້ມຂຸ້ນ glucose ຫຼັງອາຫານ - 6.7–11,1 ມິນລີລິດຕໍ່ລິດ,
- ເນື້ອໃນຂອງ hemoglobin glycated ບໍ່ຫນ້ອຍກວ່າ 8%,
- ການຫຼຸດລົງຢ່າງຫຼວງຫຼາຍຂອງທາດນ້ ຳ ຕານໃນເລືອດບໍ່ເກີນ ໜຶ່ງ ຄັ້ງຕໍ່ອາທິດ.
ອາການແຊກຊ້ອນຂອງການປິ່ນປົວດ້ວຍ Insulin
ການປິ່ນປົວດ້ວຍ Insulin, ເຖິງວ່າຈະມີຜົນປະໂຫຍດອັນໃຫຍ່ຫຼວງທີ່ມັນໃຫ້ກັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ສາມາດກໍ່ໃຫ້ເກີດອາການແຊກຊ້ອນຕ່າງໆທີ່ບໍ່ຕ້ອງການ: ໂລກພູມແພ້, ໂຣກຕ່ອມນ້ ຳ ຕານໃນເລືອດ, ຫລື lipodystrophy.
ອາການແຊກຊ້ອນທີ່ສຸດແມ່ນອາການແພ້ຢູ່ບ່ອນສັກຢາ. ໂດຍປົກກະຕິບັນຫາທີ່ຄ້າຍຄືກັນນີ້ກໍ່ເກີດຂື້ນເມື່ອເຕັກໂນໂລຢີຂອງການບໍລິຫານອິນຊູລິນຖືກລົບກວນ: ເຂັມສັກຢາບໍ່ສະອາດຫຼືເຂັມທີ່ ໜາ ເກີນໄປ, ການກະກຽມເຢັນແມ່ນໃຊ້ ສຳ ລັບການສັກຢາ, ສະຖານທີ່ສັກຢາຖືກຄັດເລືອກບໍ່ຖືກຕ້ອງ.
ການເປັນໂຣກເບົາຫວານມັກຈະພັດທະນາຍ້ອນການກິນຢາອິນຊູລິນຫຼາຍເກີນໄປຫຼືການອົດອາຫານດົນ. ພ້ອມກັນນັ້ນສາເຫດຂອງສະພາບການນີ້ສາມາດເປັນສະຖານະການທີ່ມີຄວາມກົດດັນ, ຄວາມເຄັ່ງຕຶງທາງດ້ານອາລົມ, ການເຮັດວຽກຫຼາຍເກີນໄປ. ໃນເວລາດຽວກັນ, ຄົນເຈັບພັດທະນາຄວາມຢາກອາຫານທີ່ເຂັ້ມແຂງ, ເຫື່ອເລີ່ມຕົ້ນທີ່ຈະປົດປ່ອຍຢ່າງຮຸນແຮງ, tachycardia ແລະການສັ່ນສະເທືອນຂອງສຸດທ້າຍໄດ້ຖືກສັງເກດເຫັນ.
Lipodystrophy - ການລະລາຍຂອງໄຂມັນ subcutaneous ຢູ່ບ່ອນສັກຢາ. ເພື່ອປ້ອງກັນບໍ່ໃຫ້ເກີດປະກົດການດັ່ງກ່າວ, ແນະ ນຳ ໃຫ້ສັກຢາໃນຂົງເຂດຕ່າງໆ, ແຕ່ເພື່ອບໍ່ໃຫ້ຫຼຸດປະສິດຕິຜົນຂອງການປິ່ນປົວ.