ຜູ້ໃດຖືກສະແດງອອກແລະການຜ່າຕັດປ່ຽນຕ່ອມໃຕ້ດິນແມ່ນປະຕິບັດແນວໃດ?
ພະຍາດເບົາຫວານທີ່ຂື້ນກັບ Insulin (ປະເພດ ທຳ ອິດ) ແມ່ນພະຍາດ ຊຳ ເຮື້ອທີ່ສະແດງຕົວເອງວ່າເປັນໂຣກຂາດອິນຊູລິນທີ່ບໍ່ສົມດຸນໃນຮ່າງກາຍ. ອີງຕາມອົງການອະນາໄມໂລກ, ໂລກພະຍາດຕ່າງໆແຜ່ຂະຫຍາຍຢ່າງກວ້າງຂວາງ.
ພະຍາດດັ່ງກ່າວບໍ່ໄດ້ຮັບການປິ່ນປົວ, ການແກ້ໄຂຢາແມ່ນແນໃສ່ປັບປຸງສະພາບຂອງຄົນເຈັບແລະບັນເທົາອາການກັງວົນໃຈ. ເຖິງວ່າຈະມີຜົນ ສຳ ເລັດທີ່ເຫັນໄດ້ໃນການປິ່ນປົວ, ພະຍາດເບົາຫວານກໍ່ຈະເຮັດໃຫ້ເກີດອາການແຊກຊ້ອນຕ່າງໆ, ເຊິ່ງຜົນໄດ້ຮັບຈາກການທີ່ຕ້ອງໄດ້ຮັບການຜ່າຕັດຕ່ອມລູກ ໝາກ.
ການຜ່າຕັດກະດູກສັນຫຼັງແມ່ນວິທີການທີ່ທັນສະ ໄໝ ໃນການປິ່ນປົວພະຍາດ“ ຫວານ”. ວິທີການນີ້ປະກອບສ່ວນເຂົ້າໃນການເຮັດໃຫ້ຂະບວນການຍ່ອຍອາຫານເປັນປົກກະຕິ, ປ້ອງກັນການພັດທະນາຂອງພາວະແຊກຊ້ອນຂັ້ນສອງ.
ໃນບາງຮູບແຕ້ມ, ມັນເປັນໄປໄດ້ແທ້ໆທີ່ຈະປະຕິເສດຄວາມສັບສົນຂອງພະຍາດທາງວິທະຍາສາດທີ່ໄດ້ເລີ່ມຕົ້ນຫລືໂຈະຄວາມຄືບ ໜ້າ ຂອງມັນ. ພິຈາລະນາວິທີການປະຕິບັດງານ, ແລະຄ່າໃຊ້ຈ່າຍໃນລັດເຊຍແລະປະເທດອື່ນໆແມ່ນຫຍັງ.
ການຜ່າຕັດກະດູກສັນຫຼັງ
ການຜ່າຕັດປ່ຽນຖ່າຍໄດ້ກ້າວໄປຂ້າງ ໜ້າ ແລ້ວ. ການຜ່າຕັດປ່ຽນອະໄວຍະວະພາຍໃນແມ່ນໃຊ້ ສຳ ລັບອາການແຊກຊ້ອນຂອງໂຣກເບົາຫວານທີ່ຂື້ນກັບຮູບແບບອິນຊູລິນ. ໂລກເບົາຫວານ hyperlabilative ແມ່ນຕົວຊີ້ບອກສໍາລັບການຫມູນໃຊ້. ນອກຈາກນີ້, ພະຍາດເບົາຫວານທີ່ມີການຂາດຫຼືບໍ່ເປັນລະບຽບຂອງການປິ່ນປົວດ້ວຍການທົດແທນຮໍໂມນຂອງລັດ hypoglycemic.
ປົກກະຕິແລ້ວໃນໄລຍະການປິ່ນປົວໂຣກເບົາຫວານໃນຄົນເຈັບ, ການຕໍ່ຕ້ານຂອງລະດັບຕ່າງໆຕໍ່ກັບການດູດຊຶມຂອງອິນຊູລິນ, ເຊິ່ງໄດ້ຖືກປະຕິບັດຢ່າງລະອຽດ. ລັກສະນະນີ້ຍັງສະແດງໃຫ້ເຫັນເຖິງການຜ່າຕັດ.
 ການປະຕິບັດງານແມ່ນສະແດງໂດຍຄວາມສ່ຽງສູງຂອງອາການແຊກຊ້ອນ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ມັນຊ່ວຍໃນການຮັກສາການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງປົກກະຕິຖ້າການປິ່ນປົວດ້ວຍ SuA ຖືກ ນຳ ໃຊ້ - ການໃຊ້ Cyclosporin A ໃນປະລິມານ ໜ້ອຍ ເຊິ່ງສາມາດເພີ່ມການຢູ່ລອດຂອງຄົນເຈັບຢ່າງຫຼວງຫຼາຍຫຼັງຈາກການ ໝູນ ໃຊ້.
ການປະຕິບັດງານແມ່ນສະແດງໂດຍຄວາມສ່ຽງສູງຂອງອາການແຊກຊ້ອນ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ມັນຊ່ວຍໃນການຮັກສາການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງປົກກະຕິຖ້າການປິ່ນປົວດ້ວຍ SuA ຖືກ ນຳ ໃຊ້ - ການໃຊ້ Cyclosporin A ໃນປະລິມານ ໜ້ອຍ ເຊິ່ງສາມາດເພີ່ມການຢູ່ລອດຂອງຄົນເຈັບຢ່າງຫຼວງຫຼາຍຫຼັງຈາກການ ໝູນ ໃຊ້.
ໃນການປະຕິບັດດ້ານການແພດ, ມີກໍລະນີການເຄື່ອນຍ້າຍຂອງອະໄວຍະວະຂອງລະບົບຍ່ອຍອາຫານຫຼັງຈາກການຜ່າຕັດຄືນ ໃໝ່ ທີ່ສົມບູນ, ເຊິ່ງໄດ້ຮັບການກະຕຸ້ນຈາກຮູບແບບໂຣກຊໍາເຮື້ອ. ເປັນຜົນມາຈາກການນີ້, ມັນເປັນໄປໄດ້ທີ່ຈະຟື້ນຟູການ ທຳ ງານຂອງ intracretory ແລະ exocrine.
Contraindications ສໍາລັບການຜ່າຕັດ:
- ພະຍາດ Oncological ທີ່ບໍ່ ເໝາະ ສົມກັບການແກ້ໄຂທາງການແພດ.
- ໂລກຈິດແລະໂຣກຈິດ.
ພະຍາດຕິດຕໍ່ທີ່ມີປະຫວັດສາດຄວນຖືກ ກຳ ຈັດອອກກ່ອນການຜ່າຕັດ. ໃນບັນດາພະຍາດ ຊຳ ເຮື້ອ, ມັນ ຈຳ ເປັນຕ້ອງໄດ້ບັນລຸການຊົດເຊີຍຢ່າງຕໍ່ເນື່ອງ. ນີ້ໃຊ້ໄດ້ບໍ່ພຽງແຕ່ກ່ຽວກັບພະຍາດເບົາຫວານ, ແຕ່ຍັງກ່ຽວກັບພະຍາດຕິດຕໍ່.
ຄວາມກ້າວ ໜ້າ ໃນການຖ່າຍເບົາ
 ຄົນເຈັບຫຼາຍຄົນ ກຳ ລັງຊອກຫາຂໍ້ມູນກ່ຽວກັບຫົວຂໍ້ "ລາຄາຢູ່ຣັດເຊຍກ່ຽວກັບການຖ່າຍເບົາໃນໂລກເບົາຫວານ." ໃຫ້ສັງເກດວ່າໃນສະຫະພັນລັດເຊຍເຕັກນິກນີ້ບໍ່ແຜ່ຂະຫຍາຍ, ເຊິ່ງກ່ຽວຂ້ອງກັບຄວາມຫຍຸ້ງຍາກຂອງການປະຕິບັດງານແລະຄວາມສ່ຽງສູງຂອງອາການແຊກຊ້ອນ.
ຄົນເຈັບຫຼາຍຄົນ ກຳ ລັງຊອກຫາຂໍ້ມູນກ່ຽວກັບຫົວຂໍ້ "ລາຄາຢູ່ຣັດເຊຍກ່ຽວກັບການຖ່າຍເບົາໃນໂລກເບົາຫວານ." ໃຫ້ສັງເກດວ່າໃນສະຫະພັນລັດເຊຍເຕັກນິກນີ້ບໍ່ແຜ່ຂະຫຍາຍ, ເຊິ່ງກ່ຽວຂ້ອງກັບຄວາມຫຍຸ້ງຍາກຂອງການປະຕິບັດງານແລະຄວາມສ່ຽງສູງຂອງອາການແຊກຊ້ອນ.
ແຕ່ມັນສາມາດອ້າງອີງລາຄາໃນຫົວ ໜ່ວຍ ທີ່ຕົນເອງມັກ. ຍົກຕົວຢ່າງ, ໃນປະເທດອິດສະລາແອນການປະຕິບັດການປິ່ນປົວໂຣກເບົາຫວານຈະມີລາຄາແຕ່ 90 ເຖິງ 100 ພັນໂດລາສະຫະລັດ. ແຕ່ນີ້ບໍ່ແມ່ນຄ່າໃຊ້ຈ່າຍທັງ ໝົດ ຂອງຄົນເຈັບ.
ໄລຍະການຟື້ນຟູຫລັງການ ໝູນ ໃຊ້ການຜ່າຕັດແມ່ນຖືກເພີ່ມເຂົ້າໃນເຊັກ. ລາຄາແຕກຕ່າງກັນຢ່າງກວ້າງຂວາງ. ສະນັ້ນ, ຄຳ ຖາມທີ່ວ່າການໂອນ ກຳ ມະຈອນເຕັ້ນຈະມີລາຄາເທົ່າໃດ, ຄຳ ຕອບກໍ່ຄືຢ່າງ ໜ້ອຍ 120 ພັນໂດລາສະຫະລັດ. ລາຄາຢູ່ປະເທດຣັດເຊຍແມ່ນ ໜ້ອຍ ໜຶ່ງ, ອີງຕາມລາຄາຫຼາຍ.
ການປະຕິບັດງານຄັ້ງ ທຳ ອິດຂອງແຜນດັ່ງກ່າວແມ່ນໄດ້ ດຳ ເນີນໃນປີ 1966. ຄົນເຈັບສາມາດເຮັດໃຫ້ glycemia ປົກກະຕິ, ບັນເທົາອາການເອື່ອຍອີງຂອງ insulin. ແຕ່ການແຊກແຊງດັ່ງກ່າວບໍ່ສາມາດເອີ້ນວ່າປະສົບຜົນ ສຳ ເລັດ, ເພາະວ່າແມ່ຍິງໄດ້ເສຍຊີວິດສອງເດືອນຕໍ່ມາ. ເຫດຜົນແມ່ນການປະຕິເສດກ່ຽວກັບການຕິດຕາແລະການຕິດເຊັດ.
ເຖິງຢ່າງໃດກໍ່ຕາມ,“ ການທົດລອງ” ຕື່ມອີກສະແດງໃຫ້ເຫັນຜົນໄດ້ຮັບທີ່ເອື້ອ ອຳ ນວຍຫຼາຍກວ່າເກົ່າ. ໃນໂລກທີ່ທັນສະ ໄໝ, ການຜ່າຕັດແບບນີ້ບໍ່ຕໍ່າກ່ວາໃນແງ່ຂອງປະສິດທິຜົນຂອງຕັບ, ໝາກ ໄຂ່ຫຼັງ. ໃນ 3 ປີທີ່ຜ່ານມາ, ມັນສາມາດກ້າວໄປ ໜ້າ ໄດ້. ແພດໃຊ້ Cyclosporin A ດ້ວຍຢາ steroids ໃນປະລິມານນ້ອຍ, ເປັນຜົນມາຈາກການຢູ່ລອດຂອງຄົນເຈັບໄດ້ເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍ.
ຜູ້ເປັນໂຣກເບົາຫວານແມ່ນມີຄວາມສ່ຽງຢ່າງຫລວງຫລາຍໃນລະຫວ່າງການ ດຳ ເນີນຂັ້ນຕອນ. ມີຄວາມສ່ຽງສູງຂອງພາວະແຊກຊ້ອນຂອງພູມຕ້ານທານແລະບໍ່ມີພູມຕ້ານທານ, ເຊິ່ງກໍ່ໃຫ້ເກີດຄວາມລົ້ມເຫຼວໃນການໂອນຖ່າຍຫຼືເສຍຊີວິດ.
ການຜ່າຕັດປ່ຽນຕ່ອມຂົມບໍ່ແມ່ນການແຊກແຊງຍ້ອນເຫດຜົນດ້ານສຸຂະພາບ. ດັ່ງນັ້ນ, ທ່ານ ຈຳ ເປັນຕ້ອງໄດ້ປະເມີນຕົວຊີ້ວັດດັ່ງຕໍ່ໄປນີ້:
- ການປຽບທຽບອາການແຊກຊ້ອນຂອງໂຣກເບົາຫວານແລະຄວາມສ່ຽງຂອງການແຊກແຊງ.
- ປະເມີນສະພາບພູມຕ້ານທານຂອງຄົນເຈັບ.
ມີພຽງແຕ່ການປະຕິບັດງານທີ່ປະສົບຜົນ ສຳ ເລັດເທົ່ານັ້ນທີ່ຊ່ວຍໃຫ້ພວກເຮົາເວົ້າກ່ຽວກັບການໂຈະຜົນສະທ້ອນຂັ້ນສອງຂອງໂລກເບົາຫວານ. ໃນກໍລະນີນີ້, ການໂອນຖ່າຍແມ່ນ ຈຳ ເປັນຕ້ອງ ດຳ ເນີນໄປພ້ອມໆກັນແລະ ລຳ ດັບ. ເວົ້າອີກຢ່າງ ໜຶ່ງ, ອະໄວຍະວະດັ່ງກ່າວຈະຖືກຍ້າຍອອກໄປຈາກຜູ້ໃຫ້ບໍລິຈາກ, ຫຼັງຈາກການຜ່າຕັດ ໝາກ ໄຂ່ຫຼັງ, ຫຼັງຈາກເປັນໂຣກ ໝາກ ພ້າວເອງ.
ໃນກໍລະນີຫຼາຍທີ່ສຸດ, ໂຣກ ໝາກ ຂີ້ຫູດແມ່ນຖືກຍ້າຍອອກຈາກຜູ້ໃຫ້ບໍລິຈາກ ໜຸ່ມ ໃນກໍລະນີທີ່ບໍ່ມີການເສຍຊີວິດໃນສະ ໝອງ. ອາຍຸຂອງລາວສາມາດມີອາຍຸແຕ່ 3 ເຖິງ 55 ປີ. ໃນຜູ້ໃຫ້ບໍລິຈາກຜູ້ໃຫຍ່, ການປ່ຽນແປງ atherosclerotic ໃນ ລຳ ຕົ້ນຂອງ celiac ແມ່ນ ຈຳ ເປັນທີ່ ຈຳ ເປັນ.
ວິທີການຂອງການເຮັດວຽກຂອງຕ່ອມ
ຕົວເລືອກຂອງການຜ່າຕັດປ່ຽນທາງດ້ານການຜ່າຕັດແມ່ນຖືກ ກຳ ນົດໂດຍມາດຖານຕ່າງໆ. ພວກມັນແມ່ນອີງໃສ່ຜົນການວິນິດໄສ. ຜູ້ຊ່ຽວຊານດ້ານການແພດສາມາດຖ່າຍອະໄວຍະວະພາຍໃນຢ່າງເຕັມສ່ວນ, ຫາງ, ຮ່າງກາຍ.
ທາງເລືອກໃນການຜ່າຕັດອື່ນໆປະກອບມີການຖ່າຍທອດແລະພື້ນທີ່ຂອງ duodenum. ຍັງສາມາດໄດ້ຮັບການຮັກສາດ້ວຍວັດທະນະ ທຳ ຂອງຈຸລັງທົດລອງທີ່ເປັນໂຣກ pancreatic.
 ບໍ່ຄືກັນກັບ ໝາກ ໄຂ່ຫຼັງ, ເມັດປາກົດວ່າເປັນອະໄວຍະວະທີ່ບໍ່ມີການປ່ຽນແປງ. ສະນັ້ນ, ຜົນ ສຳ ເລັດທີ່ ສຳ ຄັນຂອງການປະຕິບັດງານແມ່ນຍ້ອນການເລືອກຜູ້ໃຫ້ບໍລິຈາກແລະຂະບວນການທ້ອງຜູກຂອງອະໄວຍະວະພາຍໃນ. ຄວາມ ເໝາະ ສົມຂອງຜູ້ໃຫ້ທຶນໄດ້ຖືກກວດກາຢ່າງລະມັດລະວັງກ່ຽວກັບພະຍາດຕ່າງໆ, ຂະບວນການທາງໄວຣັດແລະການຕິດເຊື້ອ.
ບໍ່ຄືກັນກັບ ໝາກ ໄຂ່ຫຼັງ, ເມັດປາກົດວ່າເປັນອະໄວຍະວະທີ່ບໍ່ມີການປ່ຽນແປງ. ສະນັ້ນ, ຜົນ ສຳ ເລັດທີ່ ສຳ ຄັນຂອງການປະຕິບັດງານແມ່ນຍ້ອນການເລືອກຜູ້ໃຫ້ບໍລິຈາກແລະຂະບວນການທ້ອງຜູກຂອງອະໄວຍະວະພາຍໃນ. ຄວາມ ເໝາະ ສົມຂອງຜູ້ໃຫ້ທຶນໄດ້ຖືກກວດກາຢ່າງລະມັດລະວັງກ່ຽວກັບພະຍາດຕ່າງໆ, ຂະບວນການທາງໄວຣັດແລະການຕິດເຊື້ອ.
ເມື່ອອະໄວຍະວະທີ່ຖືວ່າ ເໝາະ ສົມ, ມັນກໍ່ຈະຖືກປະສົມເຂົ້າກັນກັບຕັບຫຼື duodenum, ຫຼືອະໄວຍະວະຕ່າງໆໄດ້ຖືກແຍກອອກຕ່າງຫາກ. ໃນກໍລະນີໃດກໍ່ຕາມ, ຂີ້ກະເທີ່ແມ່ນແຍກອອກຈາກສິ່ງເຫລົ່ານີ້, ຫຼັງຈາກນັ້ນມັນຖືກຮັກສາໄວ້ໃນທາງແກ້ທີ່ເປັນຢາພິເສດ. ຫຼັງຈາກນັ້ນ, ມັນຖືກເກັບໄວ້ໃນຖັງທີ່ມີອຸນຫະພູມຕໍ່າ. ຊີວິດທີ່ພັກອາໄສບໍ່ເກີນ 30 ຊົ່ວໂມງນັບແຕ່ມື້ ກຳ ຈັດ.
ໃນລະຫວ່າງການປະຕິບັດງານ, ເຕັກນິກຕ່າງໆໄດ້ຖືກ ນຳ ໃຊ້ເພື່ອລະບາຍນ້ ຳ ລາຍຂອງຕ່ອມໃນກະເພາະອາຫານ:
- ການປູກຖ່າຍແມ່ນປະຕິບັດໃນສ່ວນຕ່າງໆ. ໃນຂະບວນການ, ການກີດຂວາງຊ່ອງທາງຜົນຜະລິດໂດຍວິທີການສັງເຄາະຢາງ.
- ອະໄວຍະວະພາຍໃນອື່ນໆ, ເຊັ່ນ: ຕ່ອມຂົມ, ສາມາດລະບາຍນ້ ຳ ໝາກ ເຍົາ. ຂໍ້ເສຍປຽບຂອງສະມາຄົມນີ້ແມ່ນວ່າຄວາມເປັນໄປໄດ້ສູງຂອງການລົບກວນຂອງອະໄວຍະວະ, ເຊິ່ງສະແດງອອກໂດຍ hematuria, acidosis, ໄດ້ຖືກເປີດເຜີຍ. ບວກກັບນັ້ນແມ່ນສາມາດຮັບຮູ້ການປະຕິເສດຂອງອະໄວຍະວະຂອງຜູ້ໃຫ້ບໍລິການຢ່າງທັນເວລາໂດຍຜ່ານການກວດຫ້ອງທົດລອງປັດສະວະ.
ຖ້າຄົນເຈັບມີປະຫວັດກ່ຽວກັບໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເລັງ, ຫຼັງຈາກນັ້ນການປ່ຽນຖ່າຍຂອງຕັບແລະຫມາກໄຂ່ຫຼັງແມ່ນຖືກປະຕິບັດພ້ອມກັນ. ເສັ້ນທາງການປ່ຽນຖ່າຍແມ່ນມີດັ່ງຕໍ່ໄປນີ້: ມີພຽງແຕ່ເມັດຫມາກເລັ່ນ, ຫຼື ໝາກ ໄຂ່ຫຼັງ ທຳ ອິດຫຼັງຈາກທີ່ເປັນໂລກຕັບ, ຫຼືການໂອນຖ່າຍພ້ອມໆກັນຂອງສອງອະໄວຍະວະ.
ວິທະຍາສາດການແພດບໍ່ໄດ້ຢືນຢູ່, ກຳ ລັງວິວັດທະນາການຢູ່ສະ ເໝີ, ການຜ່າຕັດປ່ຽນພຍາດແມ່ນຖືກທົດແທນດ້ວຍເຕັກນິກ ໃໝ່ໆ ອື່ນໆ. ໃນນັ້ນມີການຖ່າຍທອດຈຸລັງ islet ຂອງ Langerhans. ໃນພາກປະຕິບັດຕົວຈິງ, ການ ໝູນ ໃຊ້ນີ້ແມ່ນຍາກຫຼາຍ.
ຂັ້ນຕອນການຜ່າຕັດມີດັ່ງນີ້:
- ໂຣກປອດແຫ້ງຂອງຜູ້ໃຫ້ບໍລິຈາກແມ່ນຖືກພັງທະລາຍ, ຈຸລັງທັງ ໝົດ ລ້ວນແຕ່ຕົກຢູ່ໃນສະພາບຂອງໂຣກ collagenosis.
- ຫຼັງຈາກນັ້ນໃນສູນກາງທີ່ມີຄວາມຊ່ຽວຊານ, ຈຸລັງຕ້ອງແບ່ງອອກເປັນສ່ວນປະກອບຂຶ້ນກັບຄວາມ ໜາ ແໜ້ນ.
- ວັດສະດຸທີ່ເປັນໄປໄດ້ແມ່ນຖືກສະກັດ, ສັກເຂົ້າໄປໃນອະໄວຍະວະພາຍໃນ - ກະດູກສັນຫຼັງ, ໝາກ ໄຂ່ຫຼັງ (ພາຍໃຕ້ແຄບຊູນ), ເສັ້ນກ່າງປະຕູ.
ເຕັກນິກນີ້ແມ່ນມີລັກສະນະໂດຍການຄາດຄະເນທີ່ເອື້ອ ອຳ ນວຍພຽງແຕ່ໃນທິດສະດີເທົ່ານັ້ນ, ມັນແມ່ນຈຸດເລີ່ມຕົ້ນຂອງເສັ້ນທາງຊີວິດຂອງມັນ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ຖ້າການແຊກແຊງທາງການຜ່າຕັດຂອງແຜນດັ່ງກ່າວຈະສິ້ນສຸດໃນທາງບວກ, ຫຼັງຈາກນັ້ນຮ່າງກາຍຂອງຜູ້ເປັນໂລກເບົາຫວານປະເພດ 1 ແລະປະເພດ 2 ຈະຜະລິດອິນຊູລິນຢ່າງອິດສະຫຼະ, ເຊິ່ງຊ່ວຍເພີ່ມຄຸນນະພາບຂອງຊີວິດແລະປ້ອງກັນບໍ່ໃຫ້ເກີດອາການແຊກຊ້ອນຕ່າງໆ.
ວິທີການທົດລອງອີກຢ່າງ ໜຶ່ງ ແມ່ນການຖ່າຍທອດອະໄວຍະວະພາຍໃນຈາກ embryo ເປັນເວລາ 16-20 ອາທິດ. ຕ່ອມຂອງມັນມີນ້ ຳ ໜັກ ປະມານ 10-20 ມກ, ແຕ່ສາມາດຜະລິດຮໍໂມນອິນຊູລິນກັບການຈະເລີນເຕີບໂຕຂອງມັນ. ຖ້າຫາກວ່າໂດຍທົ່ວໄປ, ຫຼັງຈາກນັ້ນປະມານ 200 ການຫມູນໃຊ້ດັ່ງກ່າວໄດ້ຖືກປະຕິບັດ, ການທົບທວນຄືນຂອງທ່ານຫມໍສັງເກດເຫັນຜົນສໍາເລັດຫນ້ອຍ.
ຖ້າຫາກວ່າການຜ່າຕັດກະດູກສັນຫຼັງໄດ້ສິ້ນສຸດລົງ, ຄົນເຈັບຍັງຕ້ອງການການປິ່ນປົວດ້ວຍພູມຕ້ານທານຕະຫຼອດຊີວິດ. ເປົ້າ ໝາຍ ແມ່ນເພື່ອສະກັດກັ້ນການຕ້ານພູມຕ້ານທານຂອງຈຸລັງຂອງຮ່າງກາຍຂອງທ່ານ.
ວິທີການ ດຳ ເນີນງານໃນການຮັກສາໂລກເບົາຫວານແມ່ນໄດ້ຖືກອະທິບາຍໄວ້ໃນວີດີໂອໃນບົດຄວາມນີ້.
ປະເພດຂອງການປ່ຽນຖ່າຍ
ອີງຕາມຜົນຂອງການວິເຄາະຂອງຄົນເຈັບ, ກ່ຽວກັບສະພາບທົ່ວໄປຂອງຮ່າງກາຍຂອງຄົນເຈັບແລະກ່ຽວກັບຄວາມເສີຍຫາຍຂອງເນື້ອງອກ, ທ່ານ ໝໍ ຜ່າຕັດເລືອກປະເພດການຜ່າຕັດ ສຳ ລັບການປ່ຽນອະໄວຍະວະ:
- ການເຄື່ອນຍ້າຍຂອງທັງຫມົດຂອງ pancreas,
- ການເຄື່ອນຍ້າຍຂອງພຽງແຕ່ຫາງຫຼືສ່ວນໃດສ່ວນ ໜຶ່ງ ຂອງກະຕ່າຍ,
- ການຍ້າຍຖ່າຍພ້ອມໆກັນຂອງກະດູກສັນຫຼັງແລະສ່ວນ ໜຶ່ງ ຂອງ duodenum (ສະລັບສັບຊ້ອນ pancreo-duodenal),
- ການແນະ ນຳ ວັດທະນະ ທຳ ຂອງຈຸລັງທົດລອງຂອງກະຕ່າຍໂດຍເສັ້ນທາງເສັ້ນເລືອດ.
ຕົວຊີ້ບອກແລະຂໍ້ຫ້າມ ສຳ ລັບການປະຕິບັດງານ
ເພື່ອ ກຳ ນົດຄວາມຕ້ອງການຢ່າງຖືກຕ້ອງຂອງການຜ່າຕັດການຜ່າຕັດກະດູກສັນຫຼັງ, ຄົນເຈັບໄດ້ຖືກສົ່ງໄປ ທຳ ອິດ ສຳ ລັບການກວດທີ່ ຈຳ ເປັນທັງ ໝົດ. ເຫຼົ່ານີ້ລວມມີ:
- ການວິເຄາະທົ່ວໄປຂອງເລືອດແລະປັດສະວະ,
- ກຸ່ມເລືອດແລະການວິເຄາະ rhesus;
- ultrasound ຂອງທ້ອງຢູ່ໃນທ້ອງແລະອະໄວຍະວະອື່ນໆ, ລວມທັງຫົວໃຈ,
- tomography ຄອມພິວເຕີ້,
- electrocardiogram
- x-ray ຫນ້າເອິກ,
- ການກວດເລືອດແລະຊີວະເຄມີຊີວະວິທະຍາ,
- ການວິເຄາະຂອງ antigens ຄວາມເຂົ້າກັນຂອງເນື້ອເຍື່ອ.
ນອກຈາກນັ້ນ, ມັນ ຈຳ ເປັນຕ້ອງໄດ້ປຶກສາກັບແພດເຊັ່ນ:
- ນັກ ບຳ ບັດ
- ອາການສລົບ
- endocrinologist
- ແພດຫົວໃຈ
- ທັນຕະແພດ
- ຜູ້ຊ່ຽວຊານດ້ານ gynecologist (ແມ່ຍິງ),
- urologist (ສໍາລັບຜູ້ຊາຍ),
- gastroenterologist.
ການຜ່າຕັດດ້ວຍໂຣກ Pancreatic ແມ່ນປະຕິບັດໂດຍສ່ວນໃຫຍ່ແມ່ນ ສຳ ລັບຄົນທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ແລະຊະນິດທີ 2 ດ້ວຍຄວາມລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ເລີ່ມຕົ້ນແລ້ວກ່ອນທີ່ຄົນເຈັບສາມາດເລີ່ມມີອາການແຊກຊ້ອນທີ່ບໍ່ສາມາດປ່ຽນແປງໄດ້ໃນຮູບແບບຂອງໂຣກ retinopathy ດ້ວຍການສູນເສຍສາຍຕາຄົບຖ້ວນ, ພະຍາດເສັ້ນເລືອດຂະ ໜາດ ໃຫຍ່ແລະນ້ອຍ, ໂຣກ neuropathy, ໂຣກ nephropathy, ຄວາມບໍ່ພຽງພໍຂອງໂຣກ endocrine.
ການຜ່າຕັດປ່ຽນໂຣກ Pancreatic ຍັງສາມາດຖືກ ກຳ ນົດໃຫ້ເປັນໂຣກເບົາຫວານມັດທະຍົມ, ເຊິ່ງໃນທາງກັບກັນ, ສາມາດເປັນສາເຫດມາຈາກໂຣກ pancreatic necrosis, ເຊິ່ງກາຍເປັນພາວະແຊກຊ້ອນຂອງໂຣກ pancreatic ສ້ວຍແຫຼມ, ເຊັ່ນດຽວກັນກັບເນື້ອງອກທີ່ເປັນໂຣກຂອງມະເລັງ, ແຕ່ຖ້າຫາກວ່າພະຍາດດັ່ງກ່າວຍັງສືບຕໍ່ຢູ່ໃນຂັ້ນຕົ້ນ.
ສ່ວນຫຼາຍສາເຫດຂອງການຖ່າຍເບົາແມ່ນໂຣກ hemochromatosis ແລະພູມຕ້ານທານຂອງ insulin ຂອງຄົນເຈັບ.
ໃນກໍລະນີທີ່ຫາຍາກທີ່ສຸດ, ການຜ່າຕັດແມ່ນຖືກ ກຳ ນົດໃຫ້ຄົນເຈັບທີ່ມີພະຍາດທາງເດີນທາງເຊັ່ນ: ໂຣກເນື້ອເຍື່ອຫຸ້ມສະ ໝອງ ຮ້າຍແຮງ, ການ ທຳ ລາຍອະໄວຍະວະທີ່ກວ້າງໂດຍເນື້ອງອກ (ໂຣກມະເລັງຫຼືເນື້ອງອກ), ຂະບວນການອັກເສບ purulent ຮຸນແຮງໃນກະເພາະອາຫານ, ນຳ ໄປສູ່ການເປັນໂຣກເນື້ອເຍື່ອຫຸ້ມສະ ໝອງ ຮ້າຍແຮງ, ບໍ່ສາມາດປິ່ນປົວໄດ້ຢ່າງສົມບູນ. ສ່ວນຫຼາຍມັກມີຄວາມລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງ, ຄົນເຈັບອາດຈະຕ້ອງການການຜ່າຕັດ ໝາກ ໄຂ່ຫຼັງພ້ອມກັບການທົດແທນຂອງຕ່ອມຂົມ, ເຊິ່ງປະຕິບັດພ້ອມໆກັນກັບການຖ່າຍເບົາຂອງຕ່ອມ.
ມັນອາດຈະມີບາງ contraindications ສໍາລັບການຖ່າຍເບົາ, ຄື: ໂລກເອດສ, ການດື່ມເຫຼົ້າ, ການໃຊ້ຢາ, ອາການແຊກຊ້ອນຂອງໂລກເບົາຫວານ, ຄວາມຜິດປົກກະຕິທາງຈິດ, ໂຣກ atherosclerosis, ໂຣກຫົວໃຈ.
ຄວາມຫຍຸ້ງຍາກທີ່ອາດຈະເກີດຂື້ນໃນລະຫວ່າງແລະກ່ອນການປະຕິບັດງານ
ກ່ອນການຜ່າຕັດ, ແພດ, ຕາມກົດລະບຽບ, ພົບກັບຄວາມຫຍຸ້ງຍາກຫຼາຍຢ່າງ. ຫນຶ່ງໃນຄວາມຫຍຸ້ງຍາກທີ່ພົບເລື້ອຍທີ່ສຸດໃນກໍລະນີນີ້ແມ່ນວ່າຄົນເຈັບອາດຈະຕ້ອງການການຜ່າຕັດຕ່ອມໃຕ້ສະຫມອງຢ່າງຮີບດ່ວນ.
ອະໄວຍະວະຂອງຜູ້ໃຫ້ບໍລິຈາກແມ່ນເອົາມາຈາກສະເພາະຄົນທີ່ເສຍຊີວິດເມື່ອບໍ່ດົນມານີ້, ເນື່ອງຈາກວ່າພະຍາດມະເລັງເປັນອະໄວຍະວະທີ່ບໍ່ມີປະໂຫຍດ, ແລະຄົນເຈັບບໍ່ສາມາດຢູ່ໄດ້ໂດຍບໍ່ມີມັນ. ມັນຄວນຈະໄດ້ຮັບຍົກໃຫ້ເຫັນວ່າການເສຍຊີວິດຂອງຄົນເຈັບ, ເຊິ່ງອາຍຸບໍ່ເກີນ 50-55 ປີ, ຄວນຈະເກີດຂື້ນພຽງແຕ່ເສັ້ນເລືອດຕັນໃນ. ໃນເວລາທີ່ເສຍຊີວິດ, ບຸກຄົນຄວນຈະມີສຸຂະພາບດີ. ມັນບໍ່ຄວນມີພະຍາດຕິດເຊື້ອແລະໄວຣັດຂອງ ລຳ ໄສ້, ພະຍາດເບົາຫວານ, ໂຣກບາດແຜຫຼືຂະບວນການອັກເສບໃດໆຢູ່ໃນກະເພາະ, ຕັບ, ເສັ້ນເລືອດຂອງ ລຳ ຕົ້ນຂອງກະເພາະ ລຳ ໃສ້.
ໃນລະຫວ່າງການເກັບກ່ຽວອະໄວຍະວະ, ຕັບແລະ 12 ບາດແຜ duodenal ກໍ່ຖືກເອົາອອກຈາກຊາກສົບ. ແລະພຽງແຕ່ຫຼັງຈາກການໂຍກຍ້າຍ, ຕັບໄດ້ຖືກແຍກອອກຈາກຕັບ, ແລະອະໄວຍະວະທີ່ຍັງເຫຼືອຮ່ວມກັນກັບ duodenum ແມ່ນຖືກຮັກສາໄວ້, ໂດຍປົກກະຕິແລ້ວວິທີແກ້ໄຂ Dupont ຫຼື Vispan ແມ່ນໃຊ້ ສຳ ລັບສິ່ງນີ້. ຫຼັງຈາກການຮັກສາອະໄວຍະວະ, ມັນໄດ້ຖືກຈັດໃສ່ໃນພາຊະນະພິເສດ ສຳ ລັບການຂົນສົ່ງໃນຂະນະທີ່ຮັກສາອຸນຫະພູມຕ່ ຳ, ໃນນັ້ນທາດເຫຼັກສາມາດເກັບໄວ້ໄດ້ຈົນກ່ວາການປະຕິບັດງານຕົວມັນເອງ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ຄວນເອົາໃຈໃສ່ວ່າອະໄວຍະວະນີ້ສາມາດເກັບຮັກສາໄດ້ພຽງແຕ່ 20-30 ຊົ່ວໂມງເທົ່ານັ້ນ.
ເພື່ອ ກຳ ນົດຄວາມເຂົ້າກັນໄດ້ຂອງອະໄວຍະວະທີ່ຖືກຖ່າຍຫຼືສ່ວນ ໜຶ່ງ ຂອງມັນກັບເນື້ອເຍື່ອຂອງຄົນເຈັບ, ຕ້ອງໃຊ້ເວລາເພີ່ມເຕີມເພື່ອຜ່ານການທົດສອບຄວາມເຂົ້າກັນຂອງເນື້ອເຍື່ອ. ນອກຈາກນັ້ນ, ມັນຄວນລະວັງໃນໃຈວ່າຮອດເວລາປະຕິບັດງານມັນອາດຈະບໍ່ແມ່ນອະໄວຍະວະທີ່ ຈຳ ເປັນ. ຈາກທັງ ໝົດ ຂ້າງເທິງມັນດັ່ງຕໍ່ໄປນີ້ວ່າການປະຕິບັດງານດັ່ງກ່າວຄວນໄດ້ຮັບການປະຕິບັດພຽງແຕ່ໃນແບບແຜນ, ແລະບໍ່ຮີບດ່ວນ.
ປົກກະຕິແລ້ວ, ການໂອນຖ່າຍດ້ວຍໂຣກ pancreatic ແມ່ນຖືກປະຕິບັດຢູ່ໃນຜົ້ງທ້ອງ, ແລະອະໄວຍະວະທີ່ເຊື່ອມຕໍ່ກັບເຮືອຕັບ, splenic ແລະ iliac.
ຂີ້ກະເທີໄດ້ຖືກໂອນເຂົ້າໄປໃນຖັງອີກອັນ ໜຶ່ງ ເນື່ອງຈາກວ່າໃນເວລາທີ່ມັນຖືກ ນຳ ໄປສູ່ບ່ອນຢູ່ຂອງຄົນເຈັບ, ອາການເລືອດໄຫຼຮຸນແຮງສາມາດເລີ່ມຕົ້ນໄດ້, ຕາມມາດ້ວຍສະພາບອາການຊshockອກ ນຳ ໄປສູ່ຄວາມຕາຍ.
ນອກຈາກນັ້ນ, ຄວນປະຕິບັດການປະຕິບັດງານດັ່ງກ່າວບໍ່ແມ່ນຢູ່ໃນໂຮງ ໝໍ ທຳ ມະດາ, ແຕ່ຢູ່ໃນສູນການຜ່າຕັດປ່ຽນໃຈເຫລື້ອມໃສທີ່ມີຈຸດປະສົງ ສຳ ລັບສິ່ງນີ້, ໃນນັ້ນແພດແລະຜູ້ປະສົບໄພທີ່ມີຄຸນນະພາບສູງເຮັດວຽກພ້ອມທີ່ຈະເຂົ້າມາຊ່ວຍເຫຼືອເມື່ອ ຈຳ ເປັນ.
ການຄາດຄະເນແມ່ນຫຍັງ
ໃນ 83-85% ຂອງກໍລະນີຫຼັງຈາກການຜ່າຕັດກະດູກສັນຫຼັງຈາກຜູ້ໃຫ້ບໍລິຈາກ, ສົບຜູ້ລອດຊີວິດສອງຫຼືສາມປີແມ່ນສັງເກດເຫັນໃນຄົນເຈັບ. ປັດໄຈຫຼາຍຢ່າງສາມາດສົ່ງຜົນກະທົບຕໍ່ວ່າອະໄວຍະວະຂອງຜູ້ໃຫ້ທຶນຈະຮາກຫຼືບໍ່. ໂດຍພື້ນຖານແລ້ວ, ນີ້ແມ່ນອາຍຸແລະສະພາບທົ່ວໄປຂອງຜູ້ໃຫ້ການບໍລິຈາກໃນເວລາທີ່ເສຍຊີວິດ, ສະພາບຂອງອະໄວຍະວະໃນເວລາທີ່ປ່ຽນຖ່າຍ, ຄວາມເຂົ້າກັນໄດ້ຂອງອະໄວຍະວະແລະຄົນເຈັບທີ່ອົງການນີ້ຄວນໄດ້ຮັບການຖ່າຍທອດ, ຄົນເຈັບຮູ້ສຶກໃນເວລາປະຕິບັດງານ.
ມາຮອດປະຈຸບັນ, ປະສົບການຂອງການຜ່າຕັດປ່ຽນຕຸກກະຕາຈາກຜູ້ໃຫ້ບໍລິຈາກທີ່ມີຊີວິດແມ່ນຂ້ອນຂ້າງ ໜ້ອຍ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ໂດຍເປີເຊັນ, ອັດຕາການລອດຊີວິດຂອງຄົນເຈັບໃນກໍລະນີນີ້ແມ່ນ 68% ຂອງຜູ້ທີ່ອາໄສຢູ່ 1-2 ປີຫຼັງຈາກການຜ່າຕັດ, ແລະ 38% ຂອງຜູ້ທີ່ມີຊີວິດຢູ່ເປັນເວລາ 10 ປີຂຶ້ນໄປຫຼັງຈາກການຜ່າຕັດປ່ຽນພຍາດ.
ການບໍລິຫານຈຸລັງທົດລອງທີ່ມີການແຊກແຊງໄດ້ພິສູດວ່າບໍ່ແມ່ນຝ່າຍທີ່ດີທີ່ສຸດແລະຕອນນີ້ ກຳ ລັງພັດທະນາ. ຄວາມສັບສົນທັງ ໝົດ ຂອງການແຊກແຊງໃນການຜ່າຕັດປະເພດນີ້ແມ່ນວ່າມີ ໜຶ່ງ ເມັດບໍ່ພຽງພໍທີ່ຈະໄດ້ຮັບ ຈຳ ນວນຈຸລັງທີ່ຖືກຕ້ອງຈາກມັນ.
ຄ່າໃຊ້ຈ່າຍໃນການ ດຳ ເນີນງານ
ຄ່າໃຊ້ຈ່າຍໃນການປະຕິບັດງານຕາມປົກກະຕິບໍ່ພຽງແຕ່ລວມທັງການແຊກແຊງຕົວຂອງມັນເອງເທົ່ານັ້ນ, ແຕ່ຍັງມີການກະກຽມເບື້ອງຕົ້ນຂອງຄົນເຈັບ ສຳ ລັບການປະຕິບັດງານ, ພ້ອມທັງໄລຍະເວລາຟື້ນຟູຫຼັງຈາກມັນແລະວຽກງານຂອງພະນັກງານ ບຳ ລຸງຮັກສາຜູ້ທີ່ມີສ່ວນຮ່ວມໂດຍກົງໃນການປະຕິບັດງານແລະໃນການຟື້ນຟູຫຼັງຈາກມັນ.
ຄ່າໃຊ້ຈ່າຍໃນການຜ່າຕັດປ່ຽນພຍາດສາມາດຕັ້ງແຕ່ສະເລ່ຍປະມານ 275,500 ໂດລາຫາ 289,500 ໂດລາ. ຖ້າຫາກວ່າ, ພ້ອມກັບການຜ່າຕັດ ໝາກ ພ້າວ, ການຜ່າຕັດ ໝາກ ໄຂ່ຫຼັງໄດ້ຖືກປະຕິບັດ, ຫຼັງຈາກນັ້ນ, ລາຄາເພີ່ມຂຶ້ນເກືອບ 2 ເທົ່າແລະມີ ຈຳ ນວນເງິນເຖິງ 439.000 ໂດລາ.
ການຜ່າຕັດປ່ຽນພຍາດແມ່ນຫຍັງ?
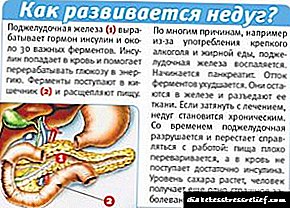
ໝາກ ຂີ້ຫູດແມ່ນແຫຼ່ງຂອງ insulin ໃນຮ່າງກາຍຂອງມະນຸດ. ໃນຜູ້ທີ່ເປັນໂລກເບົາຫວານປະເພດ 1, ໂຣກ ໝາກ ພ້າວບໍ່ສາມາດຜະລິດອິນຊູລິນ.
ການປະກົດຕົວຂອງການຜ່າຕັດປ່ຽນຖ່າຍໃນກະເພາະອາຫານເຮັດໃຫ້ຜູ້ທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ສາມາດຮັກສາລະດັບນ້ ຳ ຕານໃນເລືອດໄດ້, ໂດຍປົກກະຕິແລ້ວຈະບໍ່ມີອິນຊູລິນເພີ່ມເຕີມຫຼືຕິດຕາມກວດກາຢ່າງເຂັ້ມຂຸ້ນເຊິ່ງເປັນເລື່ອງປົກກະຕິ ສຳ ລັບການປິ່ນປົວເບົາຫວານ.
- ການເປັນໂຣກ Pancreatic ເທົ່ານັ້ນ: ແມ່ນແນໃສ່ຜູ້ທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ແຕ່ບໍ່ມີບັນຫາກ່ຽວກັບ ໝາກ ໄຂ່ຫຼັງ
- ການທົດແທນ ໝາກ ໄຂ່ຫຼັງແລະກະຕຸກໃນເວລາດຽວກັນ: ປະຕິບັດໃນຜູ້ທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ແລະພະຍາດ ໝາກ ໄຂ່ຫຼັງໃນຂັ້ນຕອນສຸດທ້າຍ.
- ການຜ່າຕັດປ່ຽນຕ່ອມຂົມແມ່ນປະຕິບັດຫຼັງຈາກການຜ່າຕັດ ໝາກ ໄຂ່ຫຼັງ: ກ່ອນອື່ນ ໝົດ, ການຜ່າຕັດ ໝາກ ໄຂ່ຫຼັງແມ່ນປະຕິບັດຈາກຜູ້ບໍລິຈາກທີ່ມີຊີວິດ. ການຜ່າຕັດດ້ວຍໂຣກ Pancreatic ຈາກຜູ້ໃຫ້ບໍລິຈາກທີ່ເສຍຊີວິດແມ່ນເກີດຂື້ນໃນເວລາຕໍ່ມາເມື່ອອະໄວຍະວະດັ່ງກ່າວສາມາດຫາໄດ້.
ການຜ່າຕັດກະດູກສັນຫຼັງສ່ວນໃຫຍ່ແມ່ນຖືກປະຕິບັດໄປພ້ອມໆກັນກັບຫຼືຫລັງການຜ່າຕັດ ໝາກ ໄຂ່ຫຼັງ, ເຖິງແມ່ນວ່າມີພຽງແຕ່ການຜ່າຕັດປ່ຽນຖ່າຍດ້ວຍ pancreatic ມັກຈະຖືກປະຕິບັດຢູ່ໃນສູນຜ່າຕັດທີ່ມີຄຸນວຸດທິ.
ປະຫວັດຄວາມເປັນມາຂອງການຜ່າຕັດປ່ຽນຖ່າຍ
ຄວາມເປັນເອກະລາດຂອງ Insulin ໃນໂລກເບົາຫວານປະເພດ 1 ໄດ້ປະສົບຜົນ ສຳ ເລັດເປັນຄັ້ງ ທຳ ອິດໃນວັນທີ 17 ທັນວາ 1966, ໃນເວລາທີ່ William Kelly ແລະ Richard Lilley ໄດ້ຜ່າຕັດເປັນໂຣກປອດແຫ້ງພ້ອມດ້ວຍ ໝາກ ໄຂ່ຫຼັງຈາກຜູ້ໃຫ້ບໍລິຈາກສົບໃຫ້ຜູ້ຍິງທີ່ອາຍຸ 28 ປີທີ່ມະຫາວິທະຍາໄລ Minnesota.
ໃນວັນທີ 24 ເດືອນພະຈິກປີ 1971, ການຜ່າຕັດປ່ຽນຕ່ອມໃຕ້ສະ ໝອງ ຄັ້ງ ທຳ ອິດແມ່ນໄດ້ຖືກ ນຳ ໃຊ້ໂດຍການລະບາຍນ້ ຳ ຍ່ຽວຜ່ານທໍ່ຍ່ຽວ, ການຜ່າຕັດແມ່ນ ດຳ ເນີນໂດຍ Marvin Glidman ຢູ່ໂຮງ ໝໍ Montefiore, ນະຄອນນິວຢອກ.
ໃນປີ 1983, Hans Sollinger ຂອງມະຫາວິທະຍາໄລ Wisconsin ໄດ້ປະກາດວິທີການລະບາຍນ້ ຳ ພົກຍ່ຽວທີ່ແຕກອອກເປັນສ່ວນ, ເຊິ່ງໃນທົດສະວັດຕໍ່ໄປນີ້ແມ່ນວິທີການທີ່ໃຊ້ຫຼາຍທີ່ສຸດ ສຳ ລັບການຄວບຄຸມຄວາມລັບຂອງຜີວ ໜັງ exocrine.
ໃນປີ 1984, Starles ໄດ້ຟື້ນຟູເຕັກນິກຂອງການຜ່າຕັດກະດູກສັນຫຼັງຂອງການຜ່າຕັດກະດູກສັນຫຼັງທັງ ໝົດ ຂອງຮ່າງກາຍ, ດັ່ງທີ່ອະທິບາຍໂດຍ Lilleheem.

ການກະກຽມ ສຳ ລັບການຜ່າຕັດປ່ຽນຕຸ່ມ
ຕັ້ງແຕ່ກາງຊຸມປີ 1980 ເຖິງກາງຊຸມປີ 1990, ການລະບາຍນ້ ຳ ພົກຍ່ຽວໄດ້ກາຍເປັນວິທີທົ່ວໄປທີ່ສຸດໃນທົ່ວໂລກ, ເພາະວ່າການຫຼຸດລົງຂອງການເຮັດວຽກຂອງສານລະລາຍນໍ້າປັດສະວະສາມາດໃຊ້ເປັນເຄື່ອງ ໝາຍ ປະຕິເສດຖ້າບໍ່ແມ່ນສະເພາະ.
ເຖິງຢ່າງໃດກໍ່ຕາມ, ໃນທ້າຍຊຸມປີ 1990, ການຫັນປ່ຽນຈາກພົກຍ່ຽວໄປສູ່ລະບົບຖ່າຍເທໃນ ລຳ ໄສ້ໄດ້ເກີດຂື້ນອີກໂດຍສະເພາະການປ່ຽນຖ່າຍພ້ອມໆກັນຂອງກະຕ່າຍແລະ ໝາກ ໄຂ່ຫຼັງ. ການລະບາຍນ້ ຳ ເຂົ້າສູ່ລະບົບເປັນວິທີທາງດ້ານສະລິລະສາດຫຼາຍກວ່າທີ່ຈະລະບາຍຄວາມລັບຂອງ ໜິ້ວ ຜີວ ໜັງ, ແລະການປັບປຸງການປິ່ນປົວດ້ວຍພູມຕ້ານທານແລະພູມຕ້ານທານຊ່ວຍຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງພາວະແຊກຊ້ອນພ້ອມທັງການປະຕິເສດ. ນອກຈາກນັ້ນ, ອາການແຊກຊ້ອນຊໍາເຮື້ອຂອງການລະບາຍຂອງພົກຍ່ຽວ (ການຕິດເຊື້ອທາງເດີນປັດສະວະ, ເສັ້ນເລືອດຕີບໃນກະເພາະປັດສະວະ, ໂຣກເຍື່ອຫຸ້ມສະຫມອງອັກເສບ, ການຂາດນ້ ຳ ໃນຮ່າງກາຍ) ໄດ້ ນຳ ໄປສູ່ຄວາມ ຈຳ ເປັນຂອງການປ່ຽນແປງຂອງກະເພາະໃນ 10% -15% ຂອງຜູ້ໄດ້ຮັບພົກຍ່ຽວ.
ໃນປີ 1992, Rosenlof ຈາກມະຫາວິທະຍາໄລ Virginia ແລະ Shoku-Amiri ຈາກມະຫາວິທະຍາໄລ Tennessee ໄດ້ອະທິບາຍເຖິງການໃຊ້ທໍ່ລະບາຍນໍ້າປະຕູຢູ່ຈຸດທີ່ເສັ້ນກ່າງໃບຂັ້ນສູງແລະເສັ້ນກ່າງ splenic.
ຜູ້ທີ່ຕ້ອງການການຜ່າຕັດຕ່ອມໃຕ້ດິນ?
ການຜ່າຕັດປ່ຽນໂຣກ Pancreatic ແມ່ນທາງເລືອກ ໜຶ່ງ ສຳ ລັບຜູ້ທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ທີ່ບໍ່ສາມາດຄວບຄຸມສະພາບຂອງເຂົາເຈົ້າດ້ວຍອິນຊູລິນຫຼືຢາປິ່ນປົວພະຍາດເບົາຫວານໃນປາກ. ການຜ່າຕັດແມ່ນ ເໝາະ ສົມ ສຳ ລັບຜູ້ທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ເທົ່ານັ້ນ.
ຜູ້ທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ຜູ້ທີ່ສາມາດໄດ້ຮັບຜົນປະໂຫຍດຈາກການຜ່າຕັດປ່ຽນພຍາດປະກອບມີຜູ້ທີ່:
- ຕ້ອງໄດ້ເຂົ້າຫ້ອງສຸກເສີນເປັນປະ ຈຳ ຍ້ອນນ້ ຳ ຕານໃນເລືອດສູງ
- ນໍ້າຕານໃນເລືອດໂດຍບໍ່ຄວບຄຸມໂດຍສະເລ່ຍ
- ມັນເປັນສິ່ງ ຈຳ ເປັນທີ່ຜູ້ປົກຄອງຈະຕ້ອງປະກົດຕົວຢ່າງຕໍ່ເນື່ອງໃນກໍລະນີສຸກເສີນ, ເຖິງວ່າຈະມີການ ນຳ ໃຊ້ວິທີການປິ່ນປົວທີ່ແນະ ນຳ
ໃນປີ 2016, ມີລາຍງານວ່າແມ່ຍິງຈາກປະເທດອັງກິດໄດ້ກາຍເປັນຄົນ ທຳ ອິດໃນໂລກທີ່ໄດ້ຮັບການຜ່າຕັດປ່ຽນພຍາດຍ້ອນໂຣກເຂັມທີ່ແຂງແຮງເຮັດໃຫ້ນາງບໍ່ສາມາດສັກອິນຊູລິນ.
ໂຣກຜີວ ໜັງ ຂອງຜູ້ຍິງມີອາການຮຸນແຮງຫລາຍຈົນລາວສັ່ນຕົວໂດຍບໍ່ຄວບຄຸມແລະຮາກເມື່ອພະຍາຍາມບໍລິຫານອິນຊູລິນເພື່ອຄວບຄຸມໂຣກເບົາຫວານປະເພດ 1.
ບັນດາທ່ານ ໝໍ ມີຄວາມກັງວົນໃຈກ່ຽວກັບການແນະ ນຳ ໃຫ້ມີການຜ່າຕັດປ່ຽນພຍາດຍ້ອນວ່າມັນບໍ່ໄດ້ມາດຕະຖານຕາມປົກກະຕິ. ໃນທີ່ສຸດ, ເຖິງຢ່າງໃດກໍ່ຕາມ, ມັນໄດ້ຖືກພິຈາລະນາວ່ານາງເປັນກໍລະນີພິເສດ, ແລະການຖ່າຍທອດກໍຖືກຕ້ອງ.
ການຜ່າຕັດປ່ຽນໂຣກຜີວ ໜັງ ແມ່ນເປັນໄປບໍ່ໄດ້ເນື່ອງຈາກຂະບວນການອັກເສບໃນຕ່ອມ! ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະປິ່ນປົວພະຍາດນີ້ຢ່າງສົມບູນແລະຫຼັງຈາກປຶກສາຫາລືກັບທ່ານ ໝໍ, ການຜ່າຕັດປ່ຽນຖ່າຍອາດຈະຖືກປະຕິບັດ.
ການຢູ່ລອດຂອງການເປັນໂຣກ Pancreatic
ຜົນໄດ້ຮັບທີ່ ສຳ ຄັນທີ່ສຸດຂອງຂັ້ນຕອນ ໃໝ່ ຫຼືສ້າງຕັ້ງຂຶ້ນແມ່ນຜົນກະທົບຂອງມັນຕໍ່ຄວາມຢູ່ລອດຂອງຄົນເຈັບ. ການຢູ່ລອດຂອງຄົນເຈັບຫຼັງຈາກການຜ່າຕັດປ່ຽນພຍາດໂດຍທົ່ວໄປແລ້ວແມ່ນເມື່ອທຽບໃສ່ກັບການຢູ່ລອດຂອງຜູ້ທີ່ໄດ້ຮັບ ໝາກ ໄຂ່ຫຼັງ.
- ປະຊາຊົນສ່ວນໃຫຍ່ ດຳ ລົງຊີວິດເປັນເວລາຫລາຍປີຫລືແມ້ກະທັ້ງຫລາຍທົດສະວັດຫລັງຈາກການເປັນໂຣກ ໝາກ ພ້າວ - 97% ຈະມີຊີວິດຢູ່ຢ່າງ ໜ້ອຍ ໃນປີຕໍ່ມາແລະເກືອບ 90% ຈະມີຊີວິດຢູ່ຢ່າງ ໜ້ອຍ ຫ້າປີ
- ສຳ ລັບຄົນທີ່ໄດ້ຮັບການຜ່າຕັດປ່ຽນຕຶກກະດູກສັນຫຼັງແລະ ໝາກ ໄຂ່ຫຼັງພ້ອມໆກັນ - ປະມານ 85% ຂອງຜູ້ໃຫ້ບໍລິຈາກເປັນໂຣກ ໝາກ ພ້າວຍັງເຮັດວຽກພາຍຫຼັງ ໜຶ່ງ ປີ, ແລະປະມານ 75% ຍັງເຮັດວຽກພາຍຫຼັງ 5 ປີ.
- ສຳ ລັບຄົນທີ່ຫາກໍ່ຖ່າຍເບົາ, ປະມານ 65% ຂອງຜູ້ໃຫ້ບໍລິຈາກເປັນໂຣກຕ່ອມໃຕ້ເຫລືອງຍັງເຮັດວຽກຫລັງຈາກປີ, ແລະປະມານ 45% ຍັງເຮັດວຽກຫລັງຈາກ 5 ປີ
ໝາກ ຂີ້ຫິດຂອງຜູ້ໃຫ້ບໍລິຈາກສາມາດຖືກໂຍກຍ້າຍອອກຖ້າມັນຢຸດເຮັດວຽກແລະທ່ານສາມາດກັບໄປຫາບັນຊີລໍຖ້າການທົດແທນອື່ນ.
ການຜ່າຕັດກະດູກສັນຫຼັງແລະການຜ່າຕັດ ໝາກ ໄຂ່ຫຼັງຢ່າງຕໍ່ເນື່ອງຊ່ວຍປັບປຸງການຢູ່ລອດຂອງຄົນເຈັບເປັນເວລາ 7-10 ປີ. ອາຍຸສູງສຸດສາມາດສົ່ງຜົນກະທົບຕໍ່ຜົນໄດ້ຮັບ, ຍ້ອນວ່າຜູ້ທີ່ມີອາຍຸຫຼາຍກວ່າ 40 ປີມີຊີວິດການເປັນຢູ່ຂອງຄົນເຈັບຕ່ ຳ ກວ່າຫຼັງຈາກເປັນໂຣກລະບົບຖ່າຍເທ. ຂໍ້ມູນຂອງ UNOS ບໍ່ໄດ້ສະແດງຈຸດພິເສດສະເພາະ ສຳ ລັບຜົນກະທົບທີ່ກ່ຽວຂ້ອງກັບອາຍຸຕໍ່ການຢູ່ລອດຂອງຄົນເຈັບຫຼັງຈາກການປ່ຽນຖ່າຍພ້ອມດ້ວຍກະດູກສັນຫຼັງແລະ ໝາກ ໄຂ່ຫຼັງ. ໃນຄວາມເປັນຈິງ, ຜູ້ຮັບທີ່ມີອາຍຸເກີນ 50 ປີບໍ່ສາມາດໄດ້ຮັບຜົນປະໂຫຍດຈາກການເປັນໂຣກຫມາກໄຂ່ຫຼັງແລະຫມາກໄຂ່ຫຼັງໃນເວລາດຽວກັນໃນເວລາທີ່ຄົນເຈັບມີຊີວິດລອດຍ້ອນການເປັນ ໜິ້ວ ໄຂ່ຫຼັງ.

ຄົນເຈັບຫຼັງຈາກການຜ່າຕັດກະດູກສັນຫຼັງ
ບໍ່ມີການລາຍງານຄວາມແຕກຕ່າງລະຫວ່າງເພດແລະຊົນເຜົ່າໃນການຕາຍຂອງຄົນເຈັບ, ແຕ່ວ່າໄລຍະເວລາຂອງພະຍາດເບົາຫວານກໍ່ເພີ່ມຄວາມສ່ຽງເຊັ່ນກັນ. ການປະກົດຕົວໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ neuropathy.
ເຖິງແມ່ນວ່າການມີຊີວິດຢູ່ສູງຂື້ນຂອງຜູ້ປ່ວຍແລະການຜ່າຕັດປ່ຽນໄຂ່ຫຼັງແມ່ນຍ້ອນການຄວບຄຸມນ້ ຳ ຕານທີ່ດີຂື້ນຫຼັງຈາກການປ່ຽນຖ່າຍກະດູກສັນຫຼັງແລະ ໝາກ ໄຂ່ຫຼັງໃນເວລາດຽວກັນທຽບກັບການທົດແທນການປ່ຽນຖ່າຍຂອງ ໝາກ ໄຂ່ຫຼັງ, ຄວາມແຕກຕ່າງລະຫວ່າງຜູ້ຮັບແລະຜູ້ໃຫ້ບໍລິຈາກອາດຈະປະກອບສ່ວນເຊັ່ນກັນ.
ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ຜູ້ທີ່ໄດ້ຮັບການຜ່າຕັດ ໝາກ ໄຂ່ຫຼັງ cadaveric ໂດຍປົກກະຕິແມ່ນມີອາຍຸຫຼາຍກວ່າ, ສ່ວນຫຼາຍຈະເປັນຄົນອາເມລິກາໃນອາຟຣິກາແລະມີໄລຍະເວລາທີ່ເປັນໂຣກເສັ້ນເລືອດແດງທີ່ຍາວກວ່າ. ການປ່ຽນຖ່າຍພ້ອມໆກັນຂອງກະຕຸກແລະ ໝາກ ໄຂ່ຫຼັງແມ່ນມີສ່ວນພົວພັນກັບອັດຕາການປະຕິເສດທີ່ສູງຂື້ນ (15% ທຽບກັບ 9%). ເຖິງວ່າຈະມີສິ່ງນີ້, ໃນຄົນເຈັບທີ່ເປັນໂຣກລະບົບປະສາດ, ຫມາກໄຂ່ຫຼັງແມ່ນມີຄວາມ ຈຳ ເປັນ ໜ້ອຍ ໃນອາທິດ ທຳ ອິດຫລັງຈາກການຜ່າຕັດ, ແລະການຢູ່ລອດຂອງຫມາກໄຂ່ຫຼັງໃນໄລຍະຍາວຈະສູງກວ່າເມື່ອທຽບໃສ່ກັບຜູ້ທີ່ໄດ້ຮັບການຜ່າຕັດ ໝາກ ໄຂ່ຫຼັງ.
ດັ່ງນັ້ນ, ອັດຕາການລອດຊີວິດຂອງຄົນເຈັບພາຍຫຼັງການຖ່າຍທອດກະດູກສັນຫຼັງແລະ ໝາກ ໄຂ່ຫຼັງພ້ອມໆກັນແມ່ນມີຄວາມ ໝັ້ນ ຄົງສູງກ່ວາຫຼັງຈາກການຜ່າຕັດ ໝາກ ໄຂ່ຫຼັງຈາກຜູ້ໃຫ້ບໍລິຈາກ cadaveric, ຍົກເວັ້ນຜູ້ທີ່ໄດ້ຮັບອາຍຸຕໍ່າກວ່າ 50 ປີ.
ຄວາມສ່ຽງຂອງການຜ່າຕັດ pancreatic
ການຕິດເຊື້ອແມ່ນມີຄວາມສ່ຽງຕໍ່ການເປັນໂຣກຊືມມົດລູກ, ຄືກັບການຜ່າຕັດໃຫຍ່ທຸກປະເພດ. ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະໂຣກ tuaj ສະພາບການນີ້ແມ່ນເປັນທີ່ຮູ້ກັນທົ່ວໄປວ່າເປັນໂຣກ pancreatitis.
ໂຣກ Pancreatitis ປົກກະຕິແລ້ວຈະຫາຍດີພາຍຫລັງສອງສາມມື້, ແຕ່ໃນບາງກໍລະນີມັນອາດຈະ ຈຳ ເປັນຕ້ອງໄດ້ຕິດຕັ້ງລະບາຍນ້ ຳ ເພື່ອລະບາຍນ້ ຳ ທີ່ໄຫຼອອກມາຈາກນ້ ຳ ຕາຂອງຜູ້ໃຫ້.
ໃນມື້ຫຼັງຈາກການຜ່າຕັດ, ຄົນເຮົາຍັງມີຄວາມສ່ຽງໃນການພັດທະນາກ້າມກ້າມ. ພວກເຂົາສາມາດຢຸດເຊົາການຂອງຜູ້ໃຫ້ບໍລິຈາກ.
ຄວາມສ່ຽງໃນການພັດທະນາເສັ້ນເລືອດຂອດສາມາດຫລຸດຜ່ອນໄດ້ໂດຍການກິນຢາທີ່ເຮັດໃຫ້ເສັ້ນເລືອດຫລຸດລົງ. ຖ້າຫາກວ່າກ້າມເປັນຮູບປະກອບໃນກະຕ່າ ໃໝ່, ການ ກຳ ຈັດກ້າມອອກດ້ວຍການຜ່າຕັດຕໍ່ໆມາອາດຈະ ຈຳ ເປັນ.
ມັນຍັງມີຄວາມສ່ຽງທີ່ຮ່າງກາຍອາດຈະປະຕິເສດການບໍລິຈາກຂອງຕ່ອມໃຕ້ສະຫມອງ. ລະບົບພູມຕ້ານທານສາມາດໂຈມຕີອະໄວຍະວະທີ່ຖືກຖ່າຍທອດຖ້າມັນລະບຸວ່າມັນເປັນຮ່າງກາຍຕ່າງປະເທດ. ຄວາມລົ້ມເຫຼວສາມາດເກີດຂື້ນໃນວັນ, ອາທິດ, ເດືອນ, ແລະບາງຄັ້ງປີຫຼັງຈາກການຖ່າຍທອດ.
ອາການຕ່າງໆທີ່ການປະຕິເສດຂອງໂຣກ pancreatic ສາມາດຖືກຮັບຮູ້ແມ່ນມີດັ່ງຕໍ່ໄປນີ້:
- ເຈັບທ້ອງແລະບວມ
- ໄຂ້
- ຮາກ
- ໜາວ ສັ່ນແລະເຈັບ
- ຄວາມອິດເມື່ອຍ
- ລົມຫາຍໃຈສັ້ນ
- ຂໍ້ຕີນບວມ
ຜູ້ທີ່ໄດ້ຮັບການຜ່າຕັດປ່ຽນຕ່ອມຈະຕ້ອງໃຊ້ຢາທີ່ເອີ້ນວ່າພູມຕ້ານທານພະຍາດຕະຫຼອດຊີວິດ. Immunosuppressants ຊ່ວຍປ້ອງກັນບໍ່ໃຫ້ຮ່າງກາຍປະຕິເສດໂຣກຕ່ອມໃຕ້ສະ ໝອງ ໃໝ່.
Immunosuppressants ສາມາດເຮັດໃຫ້ລະບົບພູມຕ້ານທານອ່ອນແອແລະເຮັດໃຫ້ເກີດຜົນຂ້າງຄຽງ. ຜົນຂ້າງຄຽງເຫລົ່ານີ້ລວມມີ:
- ຄວາມອ່ອນໄຫວຕໍ່ການຕິດເຊື້ອ
- ມືສັ່ນ
- ນອນຍາກ
- ຄວາມດັນເລືອດສູງ
- ການສູນເສຍຜົມ
- ອາລົມປ່ຽນແປງ
- ຮັບນໍ້າ ໜັກ
- ຍ່ອຍ
- ຜື່ນ
- ກະດູກອ່ອນແອ
ເຖິງຢ່າງໃດກໍ່ຕາມ, ຜູ້ຊ່ຽວຊານລາຍງານວ່າຜູ້ຄົນທີ່ໄດ້ຮັບການຜ່າຕັດປ່ຽນພຍາດທາງເດີນອາຫານໂດຍປົກກະຕິມັກໃຊ້ຢາເຫຼົ່ານີ້ຫຼາຍກວ່າອິນຊູລິນເພື່ອຄວບຄຸມລະດັບນ້ ຳ ຕານໃນເລືອດ.
ດ້ວຍເຫດນັ້ນ, ການຜ່າຕັດປ່ຽນ ໝາກ ພ້າວທີ່ປະສົບຜົນ ສຳ ເລັດສາມາດຍົກສູງຄຸນນະພາບຊີວິດຂອງຄົນທີ່ເປັນໂລກເບົາຫວານປະເພດ 1.
ຂໍ້ສະ ເໜີ ແນະ
- ການເປັນໂຣກ Pancreatic ຄວນໄດ້ຮັບການພິຈາລະນາເປັນວິທີການປິ່ນປົວທີ່ຍອມຮັບໄດ້ຕໍ່ການປິ່ນປົວດ້ວຍອິນຊູລິນຕໍ່ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານທີ່ມີຄວາມບົກຜ່ອງໃນການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ ກຳ ລັງຈະມາເຖິງ, ຜູ້ທີ່ມີຫຼືວາງແຜນທີ່ຈະຜ່າຕັດ ໝາກ ໄຂ່ຫຼັງ, ເພາະວ່າການເພີ່ມຂອງ ໝາກ ລຳ ໄຍທີ່ປະສົບຜົນ ສຳ ເລັດບໍ່ເປັນອັນຕະລາຍຕໍ່ການຢູ່ລອດຂອງຄົນເຈັບ, ສາມາດປັບປຸງການຢູ່ລອດຂອງ ໝາກ ໄຂ່ຫຼັງແລະຟື້ນຟູການຢູ່ລອດຂອງ ໝາກ ໄຂ່ຫຼັງ glycemia ປົກກະຕິ. ຄົນເຈັບດັ່ງກ່າວກໍ່ຄວນປະຕິບັດຕາມຕົວຊີ້ວັດທາງການແພດແລະມາດຖານດ້ານການຜ່າຕັດ ໝາກ ໄຂ່ຫຼັງແລະບໍ່ມີຄວາມສ່ຽງຕໍ່ການຜ່າຕັດຫຼາຍເກີນໄປ ສຳ ລັບຂັ້ນຕອນການໂອນສອງຄັ້ງ. ການຜ່າຕັດກະດູກສັນຫຼັງສາມາດປະຕິບັດພ້ອມໆກັນຫຼືຫຼັງຈາກການຜ່າຕັດ ໝາກ ໄຂ່ຫຼັງ. ການຢູ່ລອດຂອງການເປັນໂຣກ Pancreatic ແມ່ນສູງກວ່າເມື່ອປະຕິບັດພ້ອມໆກັນກັບການຜ່າຕັດ ໝາກ ໄຂ່ຫຼັງ.
- ໃນກໍລະນີທີ່ບໍ່ມີຕົວຊີ້ບອກກ່ຽວກັບການເປັນ ໜິ້ວ ໄຂ່ຫຼັງ, ການຜ່າຕັດທົດລອງແມ່ນຄວນຖືວ່າເປັນການປິ່ນປົວໃນຄົນເຈັບຜູ້ທີ່ສະແດງສາມມາດຖານດັ່ງນີ້:
- ປະຫວັດຂອງພາວະແຊກຊ້ອນທາງເດີນອາຫານທີ່ເກີດຂື້ນເລື້ອຍໆ, ສ້ວຍແຫຼມແລະຮ້າຍແຮງ (hypoglycemia, hyperglycemia, ketoacidosis) ທີ່ຕ້ອງການຄວາມເອົາໃຈໃສ່ທາງການແພດ,
- ບັນຫາທາງຄລີນິກແລະອາລົມດ້ວຍການ ບຳ ບັດດ້ວຍອິນຊູລິນ,
- ການຖອນ insulin ເປັນ ລຳ ດັບເພື່ອປ້ອງກັນອາການແຊກຊ້ອນສ້ວຍແຫຼມ.
- ການເຄື່ອນຍ້າຍຈຸລັງທົດລອງ Pancreatic ມີຂໍ້ໄດ້ປຽບທີ່ ສຳ ຄັນຫຼາຍຕໍ່ການເຮັດວຽກຂອງຕ່ອມທັງ ໝົດ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ໃນເວລານີ້, ການຖ່າຍທອດຈຸລັງ islet ແມ່ນຂັ້ນຕອນການທົດລອງທີ່ຍັງຮຽກຮ້ອງໃຫ້ມີພູມຕ້ານທານທີ່ເປັນລະບົບ, ແລະຄວນປະຕິບັດພຽງແຕ່ເປັນສ່ວນ ໜຶ່ງ ຂອງການທົດລອງຄວບຄຸມເທົ່ານັ້ນ.
ການຜ່າຕັດປ່ຽນພົກພາແມ່ນເຮັດຢູ່ປະເທດຣັດເຊຍບໍ?
ແມ່ນແລ້ວ, ແນ່ນອນ. ການຜ່າຕັດປ່ຽນໂຣກ Pancreatic ໃນປະເທດຣັດເຊຍບໍ່ໄດ້ເປັນສະພາບເປັນເວລາດົນນານມາແລ້ວ. ການຜ່າຕັດດ້ວຍໂຣກ Pancreatic ໄດ້ຖືກປະຕິບັດມາເປັນເວລາດົນນານບົນພື້ນຖານຂອງສະຖາບັນການແພດບາງແຫ່ງ.
| ສູນການແພດ | ເມືອງ | ການຖ່າຍເບົາຄັ້ງ ທຳ ອິດ |
| FBUZ POMC FMBA ຂອງຣັດເຊຍ | Nizhny Novgorod Embankment Volga ຕ່ໍາ. ງ .2 | ວັນທີ 26 ພະຈິກ 2016 |
| GBUZ "ໂຮງ ໝໍ ຄລີນິກເມືອງ№1" | Orenburg, ave. Gagarina, ງ. 23 | ວັນທີ 22 ກັນຍາ 2016 |
| RSCH ພວກເຂົາ. ໝາກ ສົ້ມ. B.V. Petrovsky RAMS | ມອດໂກ, GSP-1, ຖະ ໜົນ Abrikosovsky, ງ, 2 | ວັນທີ 22 ເດືອນຕຸລາປີ 2002 |
ການເປັນໂຣກ ໝາກ ພ້າວມີລາຄາເທົ່າໃດ?
ຄ່າໃຊ້ຈ່າຍໃນການຖ່າຍເບົາໂດຍກົງແມ່ນຂຶ້ນກັບປະເທດແລະສູນການແພດບ່ອນທີ່ການຖ່າຍໂອນຖ່າຍຈະໄດ້ຮັບຜົນ. ໃນເວລາທີ່ດໍາເນີນການປະຕິບັດງານໃນສະຫະລັດ, ທ່ານສາມາດສຸມໃສ່ລາຄາທີ່ລະບຸໄວ້ຂ້າງລຸ່ມນີ້:
- ການຜ່າຕັດປ່ຽນຖ່າຍໂດຍປົກກະຕິແມ່ນປົກຄຸມດ້ວຍການປະກັນສຸຂະພາບ, ເຖິງແມ່ນວ່າຜູ້ປະກັນຕົນອາດຈະຮຽກຮ້ອງໃຫ້ຄົນເຈັບໄດ້ຮັບການຖ່າຍທອດຢູ່ສູນການທົດແທນໂດຍສະເພາະ. ສຳ ລັບຄົນເຈັບທີ່ໄດ້ຮັບການປະກັນສຸຂະພາບ, ຄ່າໃຊ້ຈ່າຍໃນການທົດແທນການເປັນໂຣກ pancreatic ແມ່ນປະກອບດ້ວຍການໄປຢ້ຽມຢາມທ່ານ ໝໍ, ຫ້ອງທົດລອງແລະຢາຕາມໃບສັ່ງແພດ, ແລະການປະກັນ 10-50% ສຳ ລັບການ ດຳ ເນີນງານແລະຂັ້ນຕອນອື່ນໆ.
- ສຳ ລັບຜູ້ທີ່ບໍ່ໄດ້ຮັບການເບິ່ງແຍງດ້ານການປິ່ນປົວ, ຄ່າໃຊ້ຈ່າຍທັງ ໝົດ ຂອງການຜ່າຕັດປ່ຽນພຍາດສາມາດແຕກຕ່າງກັນໄປຕາມໂຮງ ໝໍ, ແຕ່ໂດຍທົ່ວໄປມັນຕັ້ງແຕ່ 125,000 ເຖິງເກືອບ 300,000 ໂດລາສະຫະລັດຫລືຫລາຍກວ່ານັ້ນ.
- ກອງທຶນ ໝາກ ໄຂ່ຫຼັງແຫ່ງຊາດຂອງສະຫະລັດອາເມລິກາຄາດຄະເນວ່າການຜ່າຕັດປ່ຽນຕຸ່ມຈະມີມູນຄ່າ 125,800 ໂດລາ, ລວມທັງຄ່າໃຊ້ຈ່າຍໃນການປະເມີນຜົນ, ຂັ້ນຕອນໃນການຮັບອະໄວຍະວະທີ່ໄດ້ຮັບການບໍລິຈາກ, ຄ່າໂຮງ ໝໍ, ຄ່າແພດ, ຄ່າດູແລຮັກສາຕິດຕາມແລະຜູ້ຊ່ວຍພູມຕ້ານທານ.
- ອົງການ United Network for Organ Sharing, ເຊິ່ງເປັນອົງການບໍ່ຫວັງຜົນ ກຳ ໄລທີ່ຮັກສາເຄືອຂ່າຍການຈັດຊື້ແລະຈັດລຽງ ລຳ ດັບອົງການຈັດຕັ້ງແຫ່ງຊາດ, ກຳ ນົດຄ່າໃຊ້ຈ່າຍທັງ ໝົດ ໂດຍສະເລ່ຍຂອງການຜ່າຕັດປ່ຽນပန်ໃນ 289,400 ໂດລາ, ລວມທັງການຊື້, ການເຂົ້າໂຮງ ໝໍ, ຄ່າປິ່ນປົວຂອງທ່ານ ໝໍ, ແລະພູມຕ້ານທານ.

ການແຜ່ກະຈາຍຂອງໂຣກ Pancreas ໃນປະເທດຈີນ
- ຄົນເຈັບຈະຕ້ອງໄດ້ຮັບການທົດສອບເປັນປົກກະຕິເພື່ອຕິດຕາມກວດກາຕ່ອມໃຕ້ສະ ໝອງ ທີ່ຖືກປູກຖ່າຍ.
- ເຄືອຂ່າຍແລກປ່ຽນອະໄວຍະວະທີ່ປະສົມປະສານແມ່ນລາຍຊື່ຄ່າໃຊ້ຈ່າຍທີ່ບໍ່ແມ່ນທາງການແພດທີ່ກ່ຽວຂ້ອງກັບການຖ່າຍທອດ, ເຊັ່ນວ່າການຂົນສົ່ງໄປຫາແລະຈາກສູນການທົດແທນ, ພ້ອມທັງອາຫານແລະທີ່ພັກ ສຳ ລັບສະມາຊິກໃນຄອບຄົວ.
ຄ່າໃຊ້ຈ່າຍໃນການໂອນ Pancreatic ໃນປະເທດອິນເດຍ
ການຜ່າຕັດປ່ຽນໂຣກ Pancreatic ໃນປະເທດອິນເດຍແມ່ນການປິ່ນປົວທີ່ມີຄ່າໃຊ້ຈ່າຍຫຼາຍຖ້າທຽບໃສ່ປະເທດອື່ນໆ.
ຄ່າໃຊ້ຈ່າຍໃນການຜ່າຕັດຕັບແມ່ນຢູ່ລະຫວ່າງ 18,000 ຫາ 3,000 ໂດລາ. ການເປັນ ໜິ້ວ ໝາກ ໄຂ່ຫຼັງແລະພຍາດໃນເວລາດຽວກັນ 30,000-70000 ໂດລາ. ຫຼັງຈາກການຖ່າຍທອດ, ການເຂົ້າໂຮງ ໝໍ ສຳ ລັບຄົນເຈັບແມ່ນປະມານ ໜຶ່ງ ອາທິດ.
ເຖິງຢ່າງໃດກໍ່ຕາມ, ຄ່າໃຊ້ຈ່າຍໃນການຖ່າຍເບົາໃນປະເທດອິນເດຍແມ່ນຂື້ນກັບປັດໃຈຕ່າງໆ, ເຊັ່ນຄວາມຕ້ອງການຂອງໂຮງ ໝໍ, ທາງເລືອກຂອງການຜ່າຕັດ, ແລະປະເພດການປິ່ນປົວທີ່ຄົນເຮົາປະຕິບັດ. ການຜ່າຕັດປ່ຽນໂຣກ Pancreatic ໃນປະເທດອິນເດຍແມ່ນມີຄວາມຄືບ ໜ້າ, ເປີດປະຕູສູ່ການປ່ຽນແປງ ໃໝ່ ດ້ານການແພດ.
ຄ່າໃຊ້ຈ່າຍໃນການເປັນໂຣກຕ່ອມຂົມໃນຣັດເຊຍ
ມັນບໍ່ສາມາດຊອກຫາຄ່າໃຊ້ຈ່າຍທີ່ແນ່ນອນຂອງການປະຕິບັດງານນີ້ໃນອິນເຕີເນັດ. ຄ່າໃຊ້ຈ່າຍແມ່ນຄິດໄລ່ເປັນສ່ວນບຸກຄົນ ສຳ ລັບຄົນເຈັບແຕ່ລະຄົນ, ໃນຂະນະທີ່ສະຖານທີ່ຂອງການປະຕິບັດງານມີບົດບາດ ໜ້ອຍ. ໃນປະເທດຣັດເຊຍ, ການປະຕິບັດງານໃນການຜ່າຕັດກະດູກສັນຫຼັງສ່ວນໃຫຍ່ແມ່ນປະຕິບັດຢູ່ມອດໂກແລະ Nizhny Novgorod, ຄ່າໃຊ້ຈ່າຍໃນແຕ່ລະເມືອງຈະແຕກຕ່າງກັນ.
ທ່ານສາມາດຊອກຮູ້ລາຄາຂອງການຜ່າຕັດປ່ຽນພຍາດໃນປະເທດຣັດເຊຍພຽງແຕ່ຫຼັງຈາກການຢ້ຽມຢາມເບື້ອງຕົ້ນກັບສູນການແພດແລະການສຶກສາເພີ່ມເຕີມເພື່ອ ກຳ ນົດສະພາບຂອງອະໄວຍະວະ. ການສຶກສາເອກະສານໃນຂົງເຂດສາທາລະນະ, ພວກເຮົາສາມາດສະຫລຸບໄດ້ວ່າຄ່າໃຊ້ຈ່າຍໃນການຜ່າຕັດຕັບໃນຣັດເຊຍແມ່ນຢ່າງ ໜ້ອຍ 100,000 ໂດລາ.