Insuman Rapid GT - ຄຳ ແນະ ນຳ ຢ່າງເປັນທາງການ ສຳ ລັບການ ນຳ ໃຊ້
Novorapid ແມ່ນຜະລິດຕະພັນທີ່ມີການປ່ຽນແປງທາງພັນທຸ ກຳ, ການຮັບສານນັ້ນບໍ່ ຈຳ ເປັນຕ້ອງໄດ້ຮັບອາຫານເພີ່ມເຕີມ, ແລະການສັກສາມາດເຮັດໄດ້ທັງຫລັງອາຫານແລະກ່ອນອາຫານ. ຜົນກະທົບດ້ານການປິ່ນປົວມີເວລາປະມານ 4 ຊົ່ວໂມງ. Insuman Rapid ແມ່ນການປຽບທຽບຂອງຮໍໂມນຂອງມະນຸດ, ການໄດ້ຮັບສານແມ່ນກ່ຽວຂ້ອງກັບການບໍລິໂພກອາຫານຫລືອາຫານຫວ່າງເປັນປະ ຈຳ, ພ້ອມທັງແນະ ນຳ ໃຫ້ມີການບັງຄັບສັກຢາ subcutaneous 40 ນາທີກ່ອນກິນເຂົ້າ. ໄລຍະເວລາຂອງຜົນກະທົບແມ່ນປະມານ 6 ຊົ່ວໂມງ. ວິທີແກ້ໄຂທັງສອງຢ່າງແມ່ນສັ້ນ, ແລະແພດ ໝໍ ມັກຈະໃຊ້ແທນອື່ນໂດຍບໍ່ເປັນອັນຕະລາຍຕໍ່ສຸຂະພາບຂອງຄົນເຈັບ.
ພາບລວມກ່ຽວກັບຢາເບົາຫວານ
Novorapid ເປັນຂອງການພັດທະນາການຢາຫຼ້າສຸດ. ຢານີ້ຊ່ວຍເຮັດໃຫ້ຂາດຮໍໂມນຂອງມະນຸດ, ມີຄຸນລັກສະນະແລະຂໍ້ໄດ້ປຽບຫຼາຍກວ່າຢາອື່ນໆຂອງກຸ່ມດຽວກັນ:
- ການຍ່ອຍອາຫານໄວ.
- ການຫຼຸດລົງຢ່າງໄວວາຂອງນ້ ຳ ຕານ.
- ຂາດການເພິ່ງພາອາຫານຫວ່າງທີ່ມີຢູ່ເລື້ອຍໆ.
- ຊູນ ultrasonic.
- ແບບຟອມການປ່ອຍແບບສະດວກ.
Novorapid ຕ້ານກັບໂລກພະຍາດ endocrine ແມ່ນມີຢູ່ໃນກະຕ່າຍແກ້ວທີ່ສາມາດປ່ຽນແທນໄດ້ (Penfill) ແລະໃນຮູບແບບຂອງພັບທີ່ກຽມພ້ອມ (FlexPen). ສ່ວນປະກອບທາງເຄມີໃນທັງສອງຮູບແບບຂອງການປ່ອຍແມ່ນຄືກັນ. ຢາດັ່ງກ່າວໄດ້ຖືກຫຸ້ມຫໍ່ຢ່າງປອດໄພ, ແລະຮໍໂມນຕົວມັນເອງແມ່ນສະດວກຕໍ່ການໃຊ້ໃນປະເພດຢາໃດໆ.
ອົງປະກອບແລະສ່ວນປະກອບ
ສ່ວນປະກອບຕົ້ນຕໍຂອງ Novorapid ແມ່ນຖືກຄິດໄລ່ໂດຍອີງໃສ່ເນື້ອໃນທັງ ໝົດ ຂອງສ່ວນປະກອບຕໍ່ 1 ມລຂອງຢາ. ສານທີ່ໃຊ້ໄດ້ແມ່ນ insulin aspar 100 ໜ່ວຍ (ປະມານ 3.5 ມລກ). ຂອງອົງປະກອບຊ່ວຍ, ມີ:
- Glycerol (ເຖິງ 16 ມລກ).
- Metacresol (ປະມານ 1,72 ມລກ).
- ທາດສັງກະສີ chloride (ສູງສຸດ 19.7 mcg).
- ທາດໂຊດຽມ chloride (ສູງເຖິງ 0.57 ມລກ).
- ທາດໂຊດຽມໄຮໂດຼລິກ (ສູງສຸດ 2,2 ມກ).
- ກົດໄຮໂດຣລິກຣິກ (ສູງເຖິງ 1.7 ມກ).
- Phenol (ເຖິງ 1.5 ມລກ).
- ນ້ ຳ ບໍລິສຸດ (1 ມລ).
ເຄື່ອງມືແມ່ນວິທີແກ້ໄຂທີ່ຊັດເຈນໂດຍບໍ່ມີສີທີ່ອອກສຽງ, ຕະກອນ.
ດ້ານການຢາ
Novorapid ມີຜົນກະທົບໃນລະດັບ hypoglycemic ອອກສຽງເນື່ອງຈາກສານ insulin ຕົ້ນຕໍ aspart. insulin ຊະນິດນີ້ແມ່ນການປຽບທຽບຂອງຮໍໂມນຂອງມະນຸດສັ້ນ. ສານດັ່ງກ່າວແມ່ນໄດ້ມາຈາກຂະບວນການເຕັກໂນໂລຢີຕ່າງໆໃນລະດັບຂອງ DNA ທີ່ສົມທົບ ໃໝ່. Insulin Novorapid ເຂົ້າໄປໃນສາຍພົວພັນທາງດ້ານຊີວະວິທະຍາກັບຕົວຮັບຂອງຈຸລັງ, ສ້າງສະລັບສັບຊ້ອນດຽວຂອງຈຸດຈົບຂອງເສັ້ນປະສາດ.

ຢານີ້ສາມາດໃຊ້ ສຳ ລັບໂຣກເບົາຫວານທຸກຊະນິດໃນຜູ້ໃຫຍ່ແລະເດັກນ້ອຍອາຍຸຕັ້ງແຕ່ 2 ປີ!
ຕໍ່ກັບຄວາມເປັນມາຂອງການຫຼຸດລົງຂອງດັດຊະນີ glycemic, ການເພີ່ມຂື້ນຢ່າງເປັນປົກກະຕິໃນການປະຕິບັດງານ intracellular, ການກະຕຸ້ນຂອງຂະບວນການຂອງ lipogenesis ແລະ glycogenogenesis, ເຊັ່ນດຽວກັນກັບການເພີ່ມຂື້ນຂອງການດູດຊືມຂອງແພຈຸລັງອ່ອນຕ່າງໆ, ເກີດຂື້ນ. ໃນເວລາດຽວກັນ, ການຜະລິດ glucose ໂດຍໂຄງສ້າງຂອງຕັບຈະຫຼຸດລົງ. Novorapid ຖືກດູດຊືມຈາກຮ່າງກາຍໄດ້ດີຂື້ນ, ມີຜົນໃນການຮັກສາໄວກ່ວາອິນຊູລິນ ທຳ ມະຊາດ. 3-4 ຊົ່ວໂມງ ທຳ ອິດຫລັງຈາກຮັບປະທານອາຫານ, insulin aspart ຊ່ວຍຫຼຸດລະດັບນ້ ຳ ຕານໃນ plasma ໄດ້ໄວກ່ວາລະດັບອິນຊູລິນຂອງມະນຸດດຽວກັນ, ແຕ່ຜົນກະທົບຂອງ Novorapid ແມ່ນສັ້ນກວ່າກັບການສັກຢາ subcutaneous ຫຼາຍກ່ວາຈາກ insulin ທຳ ມະຊາດທີ່ຜະລິດໂດຍຮ່າງກາຍຂອງມະນຸດ.
ຕົວຊີ້ບອກແລະ contraindications
ຢາມີຕົວຊີ້ບອກຫຼັກ - ພະຍາດເບົາຫວານຂອງຊະນິດໃດ ໜຶ່ງ ໃນເດັກນ້ອຍຕັ້ງແຕ່ອາຍຸ 2 ປີ, ໄວລຸ້ນແລະຜູ້ໃຫຍ່.
ການ ນຳ ໃຊ້ຕົວແທນທາດ ນຳ ້ຕານໃນເລືອດຕ້ອງໄດ້ຮັບການຮັກສາດ້ວຍຄວາມລະມັດລະວັງຍ້ອນຜົນຂ້າງຄຽງທີ່ອາດເກີດຂື້ນ. Novorapid ບໍ່ໄດ້ຖືກແນະ ນຳ ໃຫ້ໃຊ້ກັບຄວາມບໍ່ທົນທານຕໍ່ສ່ວນປະກອບ, ສ່ວນປະຕິກິລິຍາແພ້ຕໍ່ສ່ວນປະກອບໃດໆຂອງ Novorapid.ຜົນກະທົບດ້ານການປິ່ນປົວໃນເດັກອາຍຸຕ່ ຳ ກວ່າ 2 ປີແມ່ນບໍ່ຮູ້ຍ້ອນການສຶກສາທາງຄລີນິກໃນຄົນເຈັບຂອງກຸ່ມອາຍຸນີ້.
ຄຳ ແນະ ນຳ ພິເສດ
ໜຶ່ງ ໃນບັນດາອາການແຊກຊ້ອນທີ່ເກີດຂື້ນກັບການບໍລິຫານຢ່າງເປັນລະບົບແມ່ນການລະລາຍເລືອດໃນເລືອດ. ປົກກະຕິແລ້ວອາການແຊກຊ້ອນແມ່ນເກີດມາຈາກປະລິມານຢາທີ່ບໍ່ຖືກຕ້ອງ, ເປັນການລະເມີດລະບຽບການບໍລິຫານ. Novorapid ມີໄລຍະເວລາສັ້ນກວ່າຂອງການປະຕິບັດ, ແຕ່ມີການເລີ່ມຕົ້ນຢ່າງໄວວາ. ນີ້ຈະຊ່ວຍຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງການເປັນໂລກເບົາຫວານໃນກະເພາະ. ຂະ ໜາດ ຂອງຢາແມ່ນຖືກຄັດເລືອກຢ່າງເຂັ້ມງວດເປັນສ່ວນບຸກຄົນ, ເຊິ່ງແມ່ນຍ້ອນປະຫວັດສາດທາງດ້ານຄລີນິກຂອງຄົນເຈັບ, ປັດໃຈສ່ຽງທີ່ຈະເຮັດໃຫ້ພະຍາດເບົາຫວານຮ້າຍແຮງ, ອາຍຸແລະລັກສະນະຂອງໂລກເບົາຫວານ. ດ້ວຍປະຫວັດທາງດ້ານຄລີນິກທີ່ມີພາລະ ໜັກ, ແນະ ນຳ ໃຫ້ຕິດຕາມດັດຊະນີ glycemic ຢ່າງໃກ້ຊິດໃນທຸກປະເພດຂອງຄົນເຈັບ. Novorapid ອາດຈະເຮັດໃຫ້ເກີດອາການແພ້ໃນເດັກນ້ອຍ.
ການປຽບທຽບແລະການຜະລິດ
ຮໍໂມນ Novorapid ສາມາດຖືກທົດແທນດ້ວຍຢາອື່ນໆຂອງກຸ່ມດຽວກັນ. ອານາລັອກໄດ້ຖືກຄັດເລືອກພຽງແຕ່ຫຼັງຈາກການກວດສຸຂະພາບຢ່າງລະອຽດ. ການປຽບທຽບຕົ້ນຕໍລວມມີ Humalog, Actrapid, Protafan, Gensulin N, Apidra, Novomiks ແລະອື່ນໆ. ລາຄາຂອງຮໍໂມນ Novorapid ໃນຂົງເຂດຕ່າງໆແຕກຕ່າງກັນຈາກ 1800 - 2200 ຕໍ່ຊຸດ.
Novomix ຍັງສາມາດກາຍເປັນຕົວແທນຂອງ Novorapid.
ລາຍລະອຽດຂອງຮໍໂມນ
- ລະບົບຮໍໂມນອິນຊູລິນ 3,571 ມກ (ຮໍໂມນລະລາຍ 100% IU 100% ຂອງມະນຸດ).
- Metacresol (ເຖິງ 2,7 ມລກ).
- Glycerol (ປະມານ 84% = 18.824 mg).
- ນໍ້າ ສຳ ລັບສັກ.
- ໂຊດຽມ dihydrogen phosphate dihydrate (ປະມານ 2,1 ມກ).
ອິນບumanອກອິນບinsອກໄວ ສະແດງໂດຍແຫຼວທີ່ບໍ່ມີສີຂອງຄວາມໂປ່ງໃສຢ່າງແທ້ຈິງ. ມັນເປັນຂອງກຸ່ມຕົວແທນ hypoglycemic ສັ້ນ. Insuman ບໍ່ຜະລິດຕະກອນຕະກອນເຖິງແມ່ນວ່າໃນໄລຍະເກັບຮັກສາໄວ້ດົນ.
ຄຸນສົມບັດທາງການຢາ
Insuman Rapid GT ມີຮໍໂມນທີ່ຄ້າຍຄືກັນກັບໂຄງສ້າງຂອງຮໍໂມນມະນຸດ. ຢາແມ່ນໄດ້ມາຈາກວິສະວະ ກຳ ທາງພັນທຸ ກຳ. ກົນໄກຕົ້ນຕໍຂອງການປະຕິບັດງານຂອງ Insuman ລວມມີ:
- ການຫຼຸດລົງຂອງນ້ ຳ ຕານໃນເລືອດ.
- ການຫຼຸດຜ່ອນຂະບວນການ catabolic.
- ສ້າງຄວາມເຂັ້ມແຂງໃນການຍົກຍ້າຍຂອງນ້ ຳ ຕານເຂົ້າສູ່ຈຸລັງ.
- ການປັບປຸງ lipogenesis ໃນໂຄງສ້າງຕັບ.
- ສ້າງຄວາມເຂັ້ມແຂງໃຫ້ແກ່ການເຈາະຂອງໂພແທດຊຽມ.
- ການກະຕຸ້ນຂອງການສັງເຄາະທາດໂປຼຕີນແລະອາຊິດ amino.
Insuman Rapid GT ມັນມີການເລີ່ມຕົ້ນປະຕິບັດຢ່າງໄວວາ, ແຕ່ມີໄລຍະເວລາສັ້ນໆ. ຜົນກະທົບຂອງ hypoglycemic ແມ່ນບັນລຸໄດ້ແລ້ວເຄິ່ງຊົ່ວໂມງຫຼັງຈາກການບໍລິຫານ subcutaneous ຂອງຢາ. ຜົນກະທົບຈະແກ່ຍາວເຖິງ 9 ຊົ່ວໂມງ.
ເງື່ອນໄຂຕໍ່ໄປນີ້ຄວນໄດ້ຮັບການສະແດງຈາກຕົວຊີ້ວັດຕົ້ນຕໍ:
- ພະຍາດເບົາຫວານ (ປະເພດທີ່ຂື້ນກັບອິນຊູລິນ).
- Coma ກ່ຽວກັບຄວາມເປັນມາຂອງໂລກເບົາຫວານ.
- ketoacidosis ກ້າວຫນ້າ.
- ຄວາມຕ້ອງການຂອງການຊົດເຊີຍການເຜົາຜະຫລານ (ເຊັ່ນ, ກ່ອນການຜ່າຕັດ).
ການ contraindications ຕົ້ນຕໍປະກອບມີ hypoglycemia ຫຼືຄວາມສ່ຽງສູງຂອງການຫຼຸດລົງຫຼາຍເກີນໄປຂອງ້ໍາຕານໃນເລືອດ, ອາການແພ້ຕໍ່ອົງປະກອບໃດຫນຶ່ງໃນອົງປະກອບຂອງຢາ, ຄວາມອ່ອນໄຫວຫຼາຍເກີນໄປ.

ເມື່ອ ກຳ ນົດປະລິມານຢາ Insuman Rapid GT ທ່ານ ໝໍ ຕ້ອງ ຄຳ ນຶງເຖິງປັດໃຈ ຈຳ ນວນ ໜຶ່ງ: ອາຍຸ, ປະຫວັດທາງການແພດ, ຫຼັກສູດທົ່ວໄປຂອງໂລກເບົາຫວານ, ການມີພະຍາດ ຊຳ ເຮື້ອຂອງອະໄວຍະວະພາຍໃນແລະພະຍາດທີ່ກ່ຽວຂ້ອງ. ບາງຄັ້ງການກິນຢາປິ່ນປົວໂຣກເບົາຫວານຫລີກລ້ຽງການຂັບຂີ່ລົດຫລືເຮັດວຽກຢູ່ໃນອຸດສະຫະ ກຳ ທີ່ເປັນອັນຕະລາຍ.
ຄ່າໃຊ້ຈ່າຍສະເລ່ຍຂອງຢາໃນຂົງເຂດຕ່າງໆແຕກຕ່າງກັນຈາກ 700 ເຖິງ 1300 ຮູເບີນຕໍ່ຊຸດ.
ລາຄາ ຂື້ນກັບຫຼາຍປັດໃຈທີ່ແຕກຕ່າງກັນ.
ຢາທັງສອງແມ່ນຕົວແທນໃນການເຮັດວຽກໃນເລືອດໃນໄລຍະສັ້ນ. ການທົດແທນຢາໃດໆຕໍ່ຕ້ານໂຣກເບົາຫວານແມ່ນຖືກປະຕິບັດພາຍຫຼັງທີ່ປຶກສາຜູ້ຊ່ຽວຊານເທົ່ານັ້ນ. Insuman Rapid GT ຊ່ວຍໃຫ້ທ່ານສາມາດຮັກສາສະຖານະພາບຊີວິດປົກກະຕິຂອງຄົນເຈັບໃນເງື່ອນໄຂຕ່າງໆຂອງໂລກເບົາຫວານ. Novorapid ມີຄຸນສົມບັດດຽວກັນກັບ Insuman Rapid GT, ແຕ່ເກືອບຈະເຮັດຊ້ ຳ ອິນຊູລິນຂອງມະນຸດຄືນ ໃໝ່.
Insulin "Insuman Rapid GT" ຈະຊ່ວຍໃຫ້ມີຜົນໃນການຫຼຸດນ້ ຳ ຕານຢ່າງໄວວາໃນສະຖານະການທີ່ທຸກໆນາທີນັບ.ຫຼັງຈາກທີ່ທັງ ໝົດ, ພະຍາດເບົາຫວານແມ່ນພະຍາດຮ້າຍແຮງທີ່ມັກຈະເຮັດໃຫ້ເສຍຊີວິດຫຼືພິການ. ເພື່ອໃຫ້ໄດ້ຮັບການຕອບໂຕ້ຢ່າງທັນເວລາ, ຜູ້ຊ່ວຍທີ່ບໍ່ສາມາດປ່ຽນແທນໄດ້ແມ່ນການສັກຢາອິນຊູລິນ.
ສ່ວນປະກອບແລະຫຼັກການຂອງການ ສຳ ຜັດກັບຮ່າງກາຍ
ໃນ 1 ມລຂອງສານມີ:
- ທາດ Iulin ລະລາຍ 100 IU ທີ່ຄ້າຍຄືກັບມະນຸດ, ເຊິ່ງເທົ່າກັບ 3,571 ມລກຂອງຮໍໂມນມະນຸດ.
- ເພີ່ມເຕີມ:
- glycerol 85%,
- metacresol
- sodium hydroxide
- ກົດ hydrochloric
- sodium dihydrogen phosphate dihydrate,
- ນ້ ຳ ກັ່ນ
ຢາທີ່ມີທາດ ນຳ ້ຕານໃນເລືອດ "Insuman Rapid GT" ໝາຍ ເຖິງ insulins ທີ່ໃຊ້ໃນເວລາສັ້ນໆ. ຊື່ທີ່ບໍ່ແມ່ນ ກຳ ມະສິດສາກົນ (INN) -. ນັກວິສະວະກອນ Gene ໄດ້ຮັບການລະລາຍຢ່າງສົມບູນ, ຄ້າຍຄືກັບມະນຸດ, ອິນຊູລິນ. ມັນມີຜົນໃນການຮັກສາໄວ, ມີໄລຍະເວລາເຖິງ 9 ຊົ່ວໂມງ. ຜົນກະທົບທີ່ຫຼຸດລົງຂອງນ້ ຳ ຕານຈະສະແດງຕົວເອງພາຍຫຼັງ 30 ນາທີ, ເຖິງຈຸດສູງສຸດ, ໂດຍສະເລ່ຍ, ຫຼັງຈາກ 2-3 ຊົ່ວໂມງ, ຂື້ນກັບການເຜົາຜານອາຫານແລະກິດຈະ ກຳ ຂອງ ໝາກ ໄຂ່ຫຼັງ.
ຢາມີຜົນກະທົບຕໍ່ຮ່າງກາຍດັ່ງຕໍ່ໄປນີ້:
 ຢານີ້ປະກອບສ່ວນເຂົ້າໃນການຜະລິດ glycogen.
ຢານີ້ປະກອບສ່ວນເຂົ້າໃນການຜະລິດ glycogen.
- ຊ່ວຍຫຼຸດນໍ້າຕານໃນເລືອດ
- ກະຕຸ້ນການສັງເຄາະທາດໂປຼຕີນ,
- ຊ່ວຍໃຫ້ເມັດເລືອດອີ່ມຕົວດ້ວຍໂພແທດຊຽມ
- ຢັບຢັ້ງການລະລາຍຂອງໄຂມັນ,
- ເລັ່ງຂະບວນການຫັນປ່ຽນນ້ ຳ ຕານຈາກທາດແປ້ງເປັນອາຊິດໄຂມັນ,
- ຈຸລັງອີ່ມຕົວດ້ວຍກົດອະມິໂນ,
- ເພີ່ມການສ້າງ glycogen,
- ປັບປຸງການ ນຳ ໃຊ້ຜະລິດຕະພັນສຸດທ້າຍຂອງທາດ metabolism
- ຫຼຸດຜ່ອນຄວາມໄວຂອງຂະບວນການ catabolic.
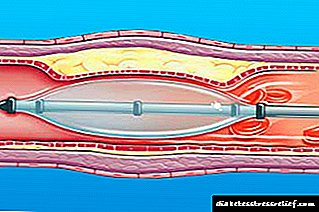
ເຂັມສັກຢາ“ Solostar” ສຳ ລັບການໃຊ້ດ່ຽວສາມາດເຮັດໃຫ້ຂະບວນການບໍລິຫານອິນຊູລິນງ່າຍຂື້ນ. ມັນບໍ່ໃຊ້ເວລາດົນແລະລະມັດລະວັງໃນການແຕ້ມຢາເຂົ້າໄປໃນເຂັມສັກຢາອິນຊູລິນ: ການສັກຢາແມ່ນກຽມພ້ອມແລ້ວ ສຳ ລັບການສັກ.
ຂໍ້ແນະ ນຳ ແລະ ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້
ຢາອິນຊູລິນຢ່າງໄວວາແມ່ນບົ່ງບອກ ສຳ ລັບການ ນຳ ໃຊ້:
- ຄົນເຈັບທີ່ອາໃສຢູ່ insulin ກັບພະຍາດເບົາຫວານ mellitus,
- ສຳ ລັບ ກຳ ຈັດອອກຈາກສະພາບ hyperglycemic ແລະການຮັກສາພະຍາດ ketoacidosis,
- ເປັນເຄື່ອງໃຊ້ໃນການແຊກແຊງໃນການຜ່າຕັດ ສຳ ລັບຜູ້ເປັນໂລກເບົາຫວານ.
 ເພື່ອປະລິມານຢາໃຫ້ຖືກຕ້ອງ, ຄວນອ່ານ ຄຳ ແນະ ນຳ ກ່ອນທີ່ຈະໃຊ້.
ເພື່ອປະລິມານຢາໃຫ້ຖືກຕ້ອງ, ຄວນອ່ານ ຄຳ ແນະ ນຳ ກ່ອນທີ່ຈະໃຊ້.ເພື່ອຫຼຸດຜ່ອນຄວາມສ່ຽງຈາກການໃຊ້ຢາທີ່ບໍ່ຖືກຕ້ອງກ່ອນການ ນຳ ໃຊ້, ມັນບໍ່ພຽງພໍທີ່ຈະອ່ານ ຄຳ ແນະ ນຳ ໃນການ ນຳ ໃຊ້. ມັນເປັນສິ່ງ ຈຳ ເປັນທີ່ຈະຕ້ອງປຶກສາກັບທ່ານ ໝໍ ແລະຄິດໄລ່ປະລິມານຢາໂດຍສ່ວນຕົວ, ເຊິ່ງຂື້ນກັບຫຼາຍປັດໃຈ. ສິ່ງທີ່ພົບເລື້ອຍທີ່ສຸດແມ່ນ:
- ລະດັບຂອງກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍຂອງຄົນເຈັບ,
- ຊີວິດ
- ຄາບອາຫານ
- ເພດ, ອາຍຸແລະນ້ ຳ ໜັກ
- ກິນຢາອື່ນໆ
- ມີຂອງພະຍາດຊໍາເຮື້ອ.
ຄວນ ຄຳ ນຶງວ່າຖ້າຢ່າງ ໜ້ອຍ ໜຶ່ງ ຕົວຊີ້ບອກທີ່ລະບຸໄວ້ແມ່ນຖືກປ່ຽນແປງ, ທ່ານ ຈຳ ເປັນຕ້ອງໄດ້ປຶກສາທ່ານ ໝໍ ອີກເທື່ອ ໜຶ່ງ ເພື່ອຄິດໄລ່ປະລິມານຢາຂອງຢາ. ເຖິງແມ່ນວ່າການປ່ຽນນ້ ຳ ໜັກ ຮ່າງກາຍເລັກ ໜ້ອຍ ກໍ່ສາມາດ ນຳ ໄປສູ່ຜົນສະທ້ອນທີ່ບໍ່ຕ້ອງການຖ້າທ່ານບໍ່ປັບຂະ ໜາດ ຂອງອິນຊູລິນໃນເວລາ.
ຄຳ ແນະ ນຳ ຍັງມີ ຄຳ ແນະ ນຳ ທົ່ວໄປ ສຳ ລັບຄົນເຈັບທຸກຄົນ:
- ຢາຖືກປະຕິບັດພາຍໃຕ້ຜິວຫນັງກ່ອນທີ່ຈະກິນອາຫານປະມານ 15-20 ນາທີ.
- ເພື່ອປ້ອງກັນການເກີດປະຕິກິລິຍາຜິວ ໜັງ, ມັນຄວນຄ່າການສັກຢາໃສ່ບ່ອນຕ່າງໆຕະຫຼອດເວລາ.
- ຄ່າໃຊ້ຈ່າຍໃນການເຜົາຜານ metabolism ແມ່ນປະມານ 50% ຂອງປະລິມານປະລິມານຂອງອິນຊູລິນ.
- ຕໍ່ມື້, ຄວາມຕ້ອງການຂອງຮ່າງກາຍ ສຳ ລັບອິນຊູລິນແມ່ນ 0.5-1.0 IU ຕໍ່ນ້ ຳ ໜັກ ຮ່າງກາຍ 1 ກິໂລ.
- ຢາດັ່ງກ່າວສາມາດໄດ້ຮັບການຄຸ້ມຄອງຢ່າງເຂັ້ມງວດພຽງແຕ່ພາຍໃຕ້ການຊີ້ ນຳ ຂອງແພດ ໝໍ ໃນສະຖານທີ່ຕັ້ງໂຮງ ໝໍ.
Contraindications ແລະຄວາມສ່ຽງທີ່ເປັນໄປໄດ້
ໄລຍະເວລາ lactation ແລະການເລີ່ມຕົ້ນຂອງການຖືພາບໍ່ແມ່ນການຕິດເຊື້ອໃນການໃຊ້, ສະນັ້ນທ່ານບໍ່ ຈຳ ເປັນຕ້ອງຂັດຂວາງການກິນອິນຊູລິນ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ຍ້ອນການປ່ຽນນ້ ຳ ໜັກ ຮ່າງກາຍ, ແພດທີ່ເຂົ້າຮ່ວມຕ້ອງໄດ້ປັບຂະ ໜາດ ຂອງຢາ. ຄວາມສ່ຽງຂອງການໃຊ້ອິນຊູລິນຢ່າງໄວວາແມ່ນກ່ຽວຂ້ອງກັບການຄິດໄລ່ປະລິມານທີ່ບໍ່ຖືກຕ້ອງ, ເຊິ່ງສາມາດເຮັດໃຫ້ເກີດການລະລາຍໃນເລືອດ. ອາການເຫຼົ່ານີ້ຂອງການລະລາຍໃນເລືອດເກີດຂື້ນ.
Insuman Rapid GT - ຄຳ ແນະ ນຳ ຢ່າງເປັນທາງການ ສຳ ລັບການ ນຳ ໃຊ້
Insuman Rapid GT 100 I.U./ml
ເລກທະບຽນ : P ໝາຍ ເລກ 011995/01 ຂອງວັນທີ 26 ກໍລະກົດປີ 2004.
1 ມລຂອງວິທີແກ້ໄຂທີ່ເປັນກາງ ສຳ ລັບການສີດປະກອບມີທາດອິນຊູລິນ 100 IU. ຂໍ້ສະຫຼຸບ: m-cresol, sodium dihydrogen phosphate dihydrate, glycerol, sodium hydroxide, ກົດ hydrochloric, ນໍ້າ ສຳ ລັບສັກ.
ຂໍ້ມູນດ້ານການຄວບຄຸມ Insuman Rapid GT
- ໂລກເອດສໃນເລືອດ,
- ຕິກິລິຍາ hypersensitivity ກັບ insulin ຫຼືສ່ວນປະກອບຊ່ວຍຂອງຢາ.
ດ້ວຍຄວາມລະມັດລະວັງ ຜູ້ທີ່ມີອາຍຸສູງ (ການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງຫຼຸດລົງເທື່ອລະ ໜ້ອຍ ສາມາດເຮັດໃຫ້ຄວາມຕ້ອງການຂອງອິນຊູລິນຫຼຸດລົງ), ໃນຄົນເຈັບທີ່ມີຄວາມລົ້ມເຫຼວຂອງຕັບ (ຄວາມຕ້ອງການຂອງອິນຊູລິນອາດຈະຫຼຸດລົງເນື່ອງຈາກ ສຳ ລັບການຫຼຸດລົງຂອງຄວາມສາມາດໃນການ gluconeogenesis ແລະການຫຼຸດລົງຂອງທາດ metabolism ໃນອິນຊູລິນ, ໃນຜູ້ປ່ວຍທີ່ເປັນໂຣກຫລອດເລືອດສະຫມອງອັກເສບຮ້າຍແຮງ ມີຄວາມ ສຳ ຄັນທາງດ້ານຄລີນິກໂດຍສະເພາະ, ເນື່ອງຈາກວ່າມີຄວາມສ່ຽງເພີ່ມຂື້ນຂອງໂຣກຫົວໃຈວາຍຫຼືໂຣກສະຫມອງເສື່ອມຂອງໂລກລະເລຫະໂຊວຕີ້), ໃນຄົນເຈັບທີ່ມີໂຣກ retinopathy ທີ່ມີຊີວິດຊີວາ (ໂດຍສະເພາະຜູ້ທີ່ບໍ່ໄດ້ຮັບການຮັກສາດ້ວຍການຖ່າຍຮູບ photocoagulation (ການຮັກສາດ້ວຍເລເຊີ), ເພາະວ່າພວກເຂົາມີຄວາມສ່ຽງຕໍ່ການເປັນໂຣກເຍື່ອຫຸ້ມສະ ໝອງ ອັກເສບ) ໂດຍມີໂຣກຕ່ອມນ້ ຳ ຕານໃນເລືອດ - ສົມບູນ. ), ໃນຄົນເຈັບທີ່ມີພະຍາດຕິດຕໍ່ກັນ (ຄວາມຕ້ອງການຂອງອິນຊູລິນມັກຈະເພີ່ມຂື້ນ).
ປະລິມານທີ່ຖືກຄັດເລືອກເປັນສ່ວນບຸກຄົນ, ພາຍໃຕ້ການຊີ້ ນຳ ຂອງທ່ານ ໝໍ. ໃສ່ໂດຍປົກກະຕິທຸກໆ 4-6 ຊົ່ວໂມງ
ຢາລະລາຍໃນເລືອດ, ອິນຊູລິນສັ້ນ. Insuman Rapid ມີສານອິນຊູລິນ, ທີ່ຄ້າຍຄືກັນກັບໂຄງສ້າງຂອງອິນຊູລິນແລະໄດ້ຮັບໂດຍວິສະວະ ກຳ ທາງພັນທຸ ກຳ ໂດຍໃຊ້ K12 ເມື່ອຍ E. coli.
Insulin ຫຼຸດຜ່ອນຄວາມເຂັ້ມຂຸ້ນຂອງ glucose ໃນເລືອດ, ສົ່ງເສີມຜົນກະທົບ anabolic ແລະຫຼຸດຜ່ອນຜົນກະທົບ catabolic. ມັນເພີ່ມການຂົນສົ່ງ glucose ເຂົ້າໄປໃນຈຸລັງແລະການສ້າງ glycogen ໃນກ້າມແລະຕັບ, ປັບປຸງການໃຊ້ pyruvate, ແລະຍັບຍັ້ງ glycogenolysis ແລະ glyconeogenesis. Insulin ເພີ່ມຂື້ນ lipogenesis ໃນຕັບແລະເນື້ອເຍື່ອ adipose ແລະ inhibits lipolysis. ກະຕຸ້ນການໄຫລວຽນຂອງກົດອະມິໂນເຂົ້າໄປໃນຈຸລັງແລະການສັງເຄາະທາດໂປຼຕີນ, ເພີ່ມການໄຫລວຽນຂອງໂປຊຊຽມເຂົ້າໄປໃນຫ້ອງ.
Insuman Rapid ແມ່ນອິນຊູລິນທີ່ມີການເລີ່ມຕົ້ນໄວແລະໄລຍະເວລາສັ້ນໆຂອງການປະຕິບັດ. ຫຼັງຈາກການບໍລິຫານ sc, ຜົນກະທົບຂອງ hypoglycemic ເກີດຂື້ນພາຍໃນ 30 ນາທີ, ເຖິງສູງສຸດໃນ 1-4 ຊົ່ວໂມງ, ຍັງຄົງຢູ່ 7-9 ຊົ່ວໂມງ.
ແບບຟອມການປ່ອຍ, ຄ່າໃຊ້ຈ່າຍໂດຍປະມານ
Insulin basal ສາມາດໃຊ້ໄດ້ເປັນ suspension subcutaneous ໃນປະລິມານຂອງ 100 IU / ml. ຮູບແບບ ທຳ ອິດຂອງການປ່ອຍແມ່ນແກ້ວແກ້ວໂປ່ງໃສຫລືບໍ່ມີສີ. ສ່ວນເທິງຂອງຂວດແມ່ນຖືກປິດດ້ວຍ ໝໍ້, ເຊິ່ງໃສ່ຝາອາລູມີນຽມ. ສຳ ລັບຄວາມ ແໜ້ນ ໜາ ຫຼາຍຂື້ນ, ຖົງຢາງຈະຖືກໃສ່ຢູ່ເທິງຫົວ. ຄວາມສາມາດຂອງຂວດແມ່ນ 5 ml. ຢູ່ເທິງຊັ້ນວາງຂອງຮ້ານຂາຍຢາ, insulin Bazal ສາມາດເຫັນໄດ້ໃນຊອງ 5 ampoules ພ້ອມດ້ວຍ ຄຳ ແນະ ນຳ ໃນການ ນຳ ໃຊ້.
ຮູບແບບການປ່ອຍຕໍ່ໄປແມ່ນໄສ້ຕອງທີ່ເຮັດຈາກແກ້ວທີ່ຊັດເຈນເຊິ່ງມີຄວາມຈຸ 3 ມລ. ດ້ານເທິງຂອງລົດເຂັນແມ່ນປົກຫຸ້ມດ້ວຍເຄື່ອງປ້ອງກັນ, ແລະ ໝວກ ອາລູມີນຽມຖືກໃສ່. ສ່ວນຕ່ ຳ ສຸດສິ້ນສຸດລົງດ້ວຍສາຍພານ. ນອກຈາກນັ້ນ, ຍັງມີບານໂລຫະ 3 ໜ່ວຍ ຢູ່ໃນກະຕ່າຍ. ແຕ່ລະຊຸດມີ 5 ກ່ອງ. ພວກເຂົາຍັງຕ້ອງການໃຊ້ເຂັມສັກຢາ.
ຮູບແບບທີສາມຂອງການປ່ອຍແມ່ນໄສ້ຕອງໃນກະດຸມ syoe SoloStar ທີ່ຖິ້ມໄດ້. ພວກມັນຖືກເຮັດດ້ວຍແກ້ວທີ່ຊັດເຈນເຊິ່ງມີຄວາມຈຸ 3 ມລ. ພາຍນອກ, ລົດເຂັນມີລັກສະນະຄືກັນກັບໃນກໍລະນີທີ່ຜ່ານມາ. ຢູ່ເທິງສຸດຂອງຄອກດ້ວຍຝາອະລູມິນຽມຢູ່ເທິງ. ສ່ວນຕ່ ຳ ສຸດຂອງລົດເຂັນຈະສິ້ນສຸດລົງດ້ວຍເຄື່ອງປັ້ນດິນເຜົາ. ລົດເຂັນແຕ່ລະຫົວມີບານໂລຫະ 3 ໜ່ວຍ. ໃນກໍລະນີນີ້, ແພັກເກັດມີກະດຸມ syringe 5 ໜ່ວຍ ແລະ ຄຳ ແນະ ນຳ ສຳ ລັບໃຊ້.
ຄ່າໃຊ້ຈ່າຍສະເລ່ຍຂອງຢາແຕກຕ່າງກັນປະມານ 1000 ຮູເບີນ. ຄ່າໃຊ້ຈ່າຍແມ່ນຂື້ນກັບຮູບແບບການປ່ອຍທີ່ຖືກຄັດເລືອກ.
ຄຸນສົມບັດປິ່ນປົວ
ຜົນກະທົບຂອງ hypoglycemic ຂອງ Insuman Bazal ແມ່ນບັນລຸໄດ້ເນື່ອງຈາກອົງປະກອບຂອງມັນ - insulin-isophan. ສານທີ່ຢູ່ໃນໂຄງສ້າງແລະຄຸນສົມບັດຂອງມັນຄ້າຍຄືກັນກັບຮໍໂມນທີ່ຜະລິດຢູ່ໃນຮ່າງກາຍຂອງມະນຸດ. ມັນໄດ້ຮັບໂດຍຜ່ານວິສະວະ ກຳ ທາງພັນທຸ ກຳ.
ຢາດັ່ງກ່າວເປັນຂອງກຸ່ມຢາເສບຕິດໃນໄລຍະກາງຂອງການປະຕິບັດ. ຫຼັງຈາກການບໍລິຫານ, subcutaneously ຜູກກັບ receptors ທີ່ແນ່ນອນຂອງເຍື່ອເຍື່ອຂອງຈຸລັງ, ປະກອບເປັນສະລັບສັບຊ້ອນສະເພາະໃດຫນຶ່ງທີ່ກະຕຸ້ນຂະບວນການ intracellular ຢ່າງຕໍ່ເນື່ອງ. ມັນຊ່ວຍຫຼຸດຜ່ອນລະດັບນ້ ຳ ຕານໂດຍເລັ່ງການຂົນສົ່ງຂອງມັນ, ເພີ່ມປະສິດທິພາບການດູດຊືມ, ຍັບຍັ້ງການສັງເຄາະຂອງຕັບ, ແລະກະຕຸ້ນຂະບວນການ E -book ໂດຍມີສ່ວນຮ່ວມ.
ໄລຍະເວລາຂອງຜົນກະທົບທີ່ເກີດຈາກຢາແມ່ນຂື້ນກັບຄວາມໄວທີ່ອິນຊູລິນດູດຊຶມເຂົ້າໃນຮ່າງກາຍ, ປະລິມານ, ພື້ນທີ່ສີດແລະເສັ້ນທາງການບໍລິຫານ. ເພາະສະນັ້ນ, insulin ປະຕິບັດໂດຍສະເພາະບໍ່ພຽງແຕ່ໃນພະຍາດເບົາຫວານທີ່ແຕກຕ່າງກັນ, ແຕ່ເຖິງແມ່ນວ່າຢູ່ໃນຄົນເຈັບຄົນດຽວ.
ຄຸນຄ່າຂອງສານ isofan ໂດຍສະເລ່ຍ: ການເລີ່ມຕົ້ນຂອງການກະ ທຳ - ໜຶ່ງ ຊົ່ວໂມງເຄິ່ງຫຼັງຈາກການສັກ, ຜົນທີ່ສູງທີ່ສຸດແມ່ນສະແດງອອກໃນໄລຍະຫ່າງ 4-12 ຊົ່ວໂມງ, ໄລຍະເວລາຂອງການປະຕິບັດ hypoglycemic - ສູງເຖິງ 1 ມື້.
ຢາດັ່ງກ່າວແມ່ນແຈກຢາຍໄປທົ່ວແພຈຸລັງໃນປະລິມານທີ່ແຕກຕ່າງກັນ, ບໍ່ສາມາດສົ່ງເຂົ້າໄປໃນນົມແລະຜ່ານແຮ່ໄດ້. ມັນຖືກ ນຳ ໃຊ້ໃນ ຈຳ ນວນທີ່ ສຳ ຄັນໃນຕັບແລະ ໝາກ ໄຂ່ຫຼັງ. ມັນຖືກຂັບອອກມາໃນຍ່ຽວ.
ວິທີການສະ ໝັກ
ຄຸນລັກສະນະທັງ ໝົດ ຂອງການ ນຳ ໃຊ້ Insuman Bazal GT (ປະລິມານ, ເວລາບໍລິຫານ, ຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານເປົ້າ ໝາຍ) ຄວນໄດ້ຮັບການ ກຳ ນົດແລະປັບສະເພາະແຕ່ລະສ່ວນ, ໂດຍ ຄຳ ນຶງເຖິງອາຫານແລະກິດຈະ ກຳ ທາງຮ່າງກາຍຂອງຄົນເຈັບ. ຢາອິນຊູລິນລະດັບ ໜຶ່ງ ທີ່ແນະ ນຳ, ແມ່ນສາກົນ ສຳ ລັບຄົນເຈັບທຸກຄົນ, ບໍ່ມີ. ໂດຍສະເລ່ຍ, ປະລິມານປະ ຈຳ ວັນຂອງ Insuman Bazal ແມ່ນ 1-2-1 IU ສຳ ລັບນ້ ຳ ໜັກ ທຸກ 1 ກິໂລ.
ຫຼັງຈາກການແຕ່ງຕັ້ງ, ຜູ້ຊ່ຽວຊານດ້ານ endocrinologist ຄວນເຂົ້າຮ່ວມໃນການແນະ ນຳ ກ່ຽວກັບວິທີການເຂົ້າ, ເວລາໃດແລະວິທີການຕອບສະ ໜອງ ຕໍ່ການເພີ່ມຂື້ນຂອງ glycemic.
ຖ້າຜູ້ເປັນໂລກເບົາຫວານກ່ອນ Insuman Bazal ໃຊ້ insulin ຊະນິດອື່ນ

ລາຄາສະເລ່ຍ: fl. (5 pcs.) - 1492 rub., Sp.-r. "SoloStar" ກັບລົດເຂັນ. (5 ເມັດ.) - 1294 ຖູ.
ການໂອນຍ້າຍຈາກຢາເສບຕິດ hypoglycemic ປະເພດອື່ນຄວນຈະເກີດຂື້ນພາຍໃຕ້ການຊີ້ ນຳ ຂອງແພດ. ຕ້ອງມີການປ່ຽນແປງປະລິມານຂອງການສັກຢາ. ຖ້າກ່ອນນັ້ນພະຍາດເບົາຫວານທີ່ສັກເຂົ້າອິນຊູລິນຈາກຕົ້ນ ກຳ ເນີດຂອງສັດ, ປະລິມານປະ ຈຳ ວັນຂອງ Insuman Bazal ສາມາດຫຼຸດລົງໄດ້, ໂດຍສະເພາະ ສຳ ລັບຜູ້ທີ່ໄດ້ຮັບການສັກຢາໃນລະດັບຕ່ ຳ, ເຊັ່ນດຽວກັນກັບໃນຄົນເຈັບທີ່ມີຄວາມສ່ຽງຕໍ່ການເປັນໂຣກຕ່ ຳ ໃນເລືອດ. ຄວາມຕ້ອງການທີ່ຈະປ່ຽນປະລິມານຢາສາມາດເກີດຂື້ນໄດ້ທັນທີເມື່ອມີການປ່ຽນແປງຫຼືປະກອບເປັນເວລາຫຼາຍອາທິດຂອງການ ນຳ ໃຊ້.
ຫຼັງຈາກເລີ່ມຕົ້ນຫຼັກສູດ ໃໝ່, ໂດຍສະເພາະທ່ານຄວນຕິດຕາມການ ເໜັງ ຕີງຂອງ glycemia ໂດຍສະເພາະ. ຜູ້ທີ່ເປັນພະຍາດເບົາຫວານເຊິ່ງກ່ອນ ໜ້າ ນີ້ໄດ້ໃຊ້ຢາອິນຊູລິນຫຼາຍໆຄັ້ງເນື່ອງຈາກມີພູມຕ້ານທານຄວນຈະຢູ່ພາຍໃຕ້ການຕິດຕາມກວດກາດ້ານການແພດເປັນບາງຄັ້ງໃນສະຖານທີ່ໂຮງ ໝໍ.
ປັດໃຈອື່ນໆ ສຳ ລັບການແກ້ໄຂປະລິມານຢາອິນຊູລິນ
ມີການຄວບຄຸມ glycemia ທີ່ດີກວ່າ, ຄວາມອ່ອນໄຫວທີ່ເພີ່ມຂື້ນກັບຢາອາດຈະເກີດຂື້ນ, ເຊິ່ງຈະເຮັດໃຫ້ຄວາມຕ້ອງການຂອງອິນຊູລິນໃນຮ່າງກາຍຫຼຸດລົງ. ນອກຈາກນັ້ນ, ການແກ້ໄຂຕ້ອງໄດ້ ດຳ ເນີນດ້ວຍ:
- ນ້ ຳ ໜັກ ປ່ຽນ
- ຊີວິດ ໃໝ່ (ລວມທັງອາຫານການກິນ, ການອອກ ກຳ ລັງກາຍ, ແລະອື່ນໆ)
- ສະພາບການອື່ນຫຼືປັດໃຈທີ່ແນວໂນ້ມທີ່ຈະເກີດຂື້ນຂອງ hypo- ຫຼື hyperglycemia ເພີ່ມຂື້ນ.
ຄຸນລັກສະນະຂອງການໃຊ້ຢາໃນບາງກຸ່ມຂອງໂລກເບົາຫວານ:
- ຜູ້ສູງອາຍຸ: ຄວາມຕ້ອງການຂອງຮໍໂມນໃນຮ່າງກາຍອາດຈະຫຼຸດລົງ, ສະນັ້ນການເລີ່ມຕົ້ນຂອງຫຼັກສູດ, ການປ່ຽນແປງຂອງປະລິມານປະ ຈຳ ວັນຂອງຢາຄວນໄດ້ຮັບການປະຕິບັດດ້ວຍຄວາມລະມັດລະວັງຢ່າງຍິ່ງເພື່ອບໍ່ໃຫ້ກະຕຸ້ນການຫຼຸດລົງຂອງນ້ ຳ ຕານແລະສະພາບການຕໍ່ໄປ.
- ຜູ້ທີ່ເປັນໂລກເບົາຫວານທີ່ມີ ໝາກ ໄຂ່ຫຼັງແລະ / ຫຼືຄວາມລົ້ມເຫຼວຂອງຕັບ: ມີຄວາມຕ້ອງການອິນຊູລິນຫຼຸດລົງ.
ໃນໄລຍະຖືພາແລະລ້ຽງລູກດ້ວຍນົມແມ່
ມັນແມ່ນເປັນທີ່ຮູ້ຈັກວ່າ insulin ບໍ່ສາມາດຜ່ານອຸປະສັກ placental. ການໃຊ້ Insuman Bazal GT ໃນກໍລະນີຖືພາສາມາດຕໍ່ໄດ້.
ຕະຫຼອດການເຄື່ອນໄຫວ, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ສຸດໃນການຄວບຄຸມ glycemic ທີ່ມີຄວາມສາມາດ. ຖ້າໂຣກເບົາຫວານຖືກບົ່ງມະຕິກ່ອນການຖືພາຫລືຈະພັດທະນາໃນໄລຍະເວລາທີ່ມີການເຄື່ອນໄຫວທາງເພດ, ຜູ້ຊ່ຽວຊານດ້ານ endocrinologist ອາດຈະ ກຳ ນົດຢາດັ່ງກ່າວຫລັງຈາກສຶກສາກ່ຽວກັບປັດໃຈທີ່ກ່ຽວຂ້ອງແລະຕົວຊີ້ວັດນ້ ຳ ຕານ.
ຄວາມຕ້ອງການຂອງຮ່າງກາຍຂອງອິນຊູລິນອາດຈະຫຼຸດລົງໃນຊ່ວງເລີ່ມຕົ້ນຂອງການຖືພາແລະຫຼັງຈາກນັ້ນກໍ່ຈະເພີ່ມຂື້ນໃນໄລຍະ 2 ແລະ 3. ໃນລະຫວ່າງແລະທັນທີຫລັງເກີດ, ຄວາມຕ້ອງການຂອງ insulin ຫຼຸດລົງ, ເຊິ່ງສາມາດເຮັດໃຫ້ເກີດການລະລາຍໃນເລືອດ. ເພາະສະນັ້ນ, ສຳ ລັບການຄວບຄຸມ glycemia ປົກກະຕິ, ຕ້ອງມີການຕິດຕາມກວດກາຕົວຊີ້ວັດຄວາມເຂັ້ມຂຸ້ນ glucose ຢ່າງຕໍ່ເນື່ອງ.
ຖ້າແມ່ຍິງ ກຳ ລັງກະກຽມຄວາມເປັນແມ່, ຫຼັງຈາກນັ້ນລາວຕ້ອງແຈ້ງໃຫ້ແພດປິ່ນປົວກ່ຽວກັບມັນ.
ໃນລະຫວ່າງການໃຫ້ນົມລູກ, ບໍ່ມີສິ່ງກີດຂວາງໃດໆໃນການ ກຳ ນົດການປິ່ນປົວດ້ວຍອິນຊູລິນ. ຕາມການຕັດສິນໃຈຂອງແພດ ໝໍ, ການແກ້ໄຂຢາອິນຊູລິນແລະອາຫານປະ ຈຳ ວັນອາດຈະຖືກສະ ເໜີ ໃຫ້ແມ່ຍິງທີ່ພະຍາບານກິນ.
Contraindications ແລະຂໍ້ຄວນລະວັງ
ບໍ່ຄວນໃຊ້ Insuman Bazal ຖ້າຄົນເຈັບມີ:
- ລະດັບຄວາມອ່ອນໄຫວທີ່ເພີ່ມຂຶ້ນຫຼືຄວາມບໍ່ທົນທານຕໍ່ກັບສ່ວນປະກອບຂອງຢາ
- ໂລກເອດສ໌ໃນເລືອດ.
ຢາດັ່ງກ່າວບໍ່ໄດ້ມີຈຸດປະສົງໃນການ ນຳ ໃຊ້ກັບອຸປະກອນ້ ຳ ຕົ້ມ, ເຄື່ອງສູບອິນຊູລິນ.
contraindications ທີ່ກ່ຽວຂ້ອງ, ໃນການແຕ່ງຕັ້ງຄວນໄດ້ຮັບການປະຕິບັດຢ່າງລະມັດລະວັງ, ແລະຫຼັກສູດການປິ່ນປົວແມ່ນຕິດຕາມຢ່າງຕໍ່ເນື່ອງໂດຍແພດຫມໍ, ແມ່ນ:
- ໝາກ ໄຂ່ຫຼັງແລະ / ຫຼືຕັບບໍ່ພຽງພໍເຮັດວຽກໃນຜູ້ເປັນໂລກເບົາຫວານ
- ຄວາມຜິດປົກກະຕິຂອງ CCC
- ການແຜ່ກະຈາຍ retinopathy.
Insulin Bazal: ຄຸນລັກສະນະຕົ້ນຕໍ
ນີ້ແມ່ນຢາເສບຕິດ hypoglycemic ໃຊ້ສໍາລັບຮູບແບບພະຍາດເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນ. ສ່ວນປະກອບຢ່າງຫ້າວຫັນຂອງຢາແມ່ນອິນຊູລິນ.
ຢາແມ່ນການໂຈະສີຂາວ ສຳ ລັບການບໍລິຫານຍ່ອຍ. ມັນເປັນຂອງກຸ່ມຂອງ insulins ແລະການປຽບທຽບຂອງມັນ, ເຊິ່ງມີຜົນກະທົບສະເລ່ຍ.
Insulin Insuman Bazal GT ປະຕິບັດຢ່າງຊ້າໆ, ແຕ່ຜົນກະທົບຫຼັງຈາກການບໍລິຫານຈະແກ່ຍາວດົນ. ຄວາມເຂັ້ມຂົ້ນສູງສຸດແມ່ນບັນລຸໄດ້ 3-4 ຊົ່ວໂມງຫຼັງຈາກສີດແລະມີເວລາເຖິງ 20 ຊົ່ວໂມງ.
ຫຼັກການຂອງຢາມີດັ່ງນີ້:
- ຊ້າລົງ glycogenolysis ແລະ glyconeogenesis,
- ຫຼຸດຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ, ເຮັດໃຫ້ຜົນກະທົບຊ້າລົງ, ເຮັດໃຫ້ເກີດປະຕິກິລິຍາ anabolic,
- ຍັບຍັ້ງການ lipolysis,
- ກະຕຸ້ນການສ້າງ glycogen ໃນກ້າມ, ຕັບແລະການໂອນ glucose ໄປສູ່ເຄິ່ງກາງຂອງຈຸລັງ,
- ສົ່ງເສີມການໄຫຼຂອງໂພແທດຊຽມເຂົ້າໄປໃນຈຸລັງ,
- ກະຕຸ້ນການສັງເຄາະທາດໂປຼຕີນແລະຂະບວນການສົ່ງອາຊິດ amino ກັບຈຸລັງ,
- ປັບປຸງ lipogenesis ໃນຕັບແລະເນື້ອເຍື່ອ adipose,
- ສົ່ງເສີມການ ນຳ ໃຊ້ pyruvate.
ໃນຄົນທີ່ມີສຸຂະພາບແຂງແຮງ, ຊີວິດເຄິ່ງ ໜຶ່ງ ຂອງຢາຈາກເລືອດໃຊ້ເວລາ 4 ຫາ 6 ນາທີ. ແຕ່ວ່າມີພະຍາດ ໝາກ ໄຂ່ຫຼັງ, ເວລາເພີ່ມຂື້ນ, ແຕ່ສິ່ງນີ້ບໍ່ມີຜົນກະທົບຕໍ່ຜົນກະທົບທາງເດີນອາຫານຂອງຢາ.
ຄຳ ແນະ ນຳ ສຳ ລັບການໃຊ້ຢາ
ພຽງແຕ່ແພດທີ່ເຂົ້າຮ່ວມຄວນເລືອກປະລິມານຂອງການກະກຽມອິນຊູລິນໂດຍອີງໃສ່ວິຖີຊີວິດ, ກິດຈະ ກຳ ແລະໂພຊະນາການຂອງຄົນເຈັບ. ນອກຈາກນີ້, ປະລິມານດັ່ງກ່າວຖືກຄິດໄລ່ບົນພື້ນຖານຂອງທາດແປ້ງ glycemia ແລະທາດແປ້ງ.
ຂະ ໜາດ ປະລິມານສະເລ່ຍໃນແຕ່ລະວັນຕັ້ງແຕ່ 0.5 ເຖິງ 1,0 IU / ຕໍ່ 1 ກິໂລຂອງນໍ້າ ໜັກ. ໃນກໍລະນີນີ້, 40-60% ຂອງປະລິມານແມ່ນໃຫ້ ສຳ ລັບອິນຊູລິນແກ່ຍາວ.
ມັນເປັນມູນຄ່າທີ່ສັງເກດວ່າເມື່ອປ່ຽນຈາກອິນຊູລິນຂອງສັດມາເປັນມະນຸດ, ການຫຼຸດຜ່ອນປະລິມານຢາແມ່ນ ຈຳ ເປັນ. ແລະຖ້າມີການໂອນຍ້າຍຈາກຢາປະເພດອື່ນ, ການກວດກາດ້ານການປິ່ນປົວແມ່ນ ຈຳ ເປັນ. ການດູແລໂດຍສະເພາະແມ່ນຕ້ອງໄດ້ຮັບການປະຕິບັດເພື່ອຕິດຕາມກວດກາການເຜົາຜານອາຫານທາດແປ້ງໃນ 14 ມື້ ທຳ ອິດຫຼັງຈາກການປ່ຽນແປງ.
Insulin Bazal ຖືກປະຕິບັດພາຍໃຕ້ຜິວຫນັງພາຍໃນ 45-60 ນາທີ. ກ່ອນທີ່ຈະກິນອາຫານ, ແຕ່ວ່າບາງຄັ້ງຄົນເຈັບໄດ້ຮັບການສັກຢາ intramuscular. ມັນເປັນມູນຄ່າທີ່ສັງເກດວ່າທຸກໆຄັ້ງທີ່ສະຖານທີ່ບ່ອນທີ່ການສັກຢາຈະຕ້ອງມີການປ່ຽນແປງ.
ຜູ້ເປັນໂລກເບົາຫວານທຸກຄົນຄວນຮູ້ວ່າອິນຊູລິນບໍ່ ຈຳ ເປັນໃຊ້ ສຳ ລັບຈັກສູບນ້ ຳ ອິນຊູລິນ, ໃນນັ້ນມີຕົວທີ່ຝັງໄວ້. ໃນກໍລະນີນີ້, ການບໍລິຫານ iv ຂອງຢາແມ່ນມີຄວາມຕ້ານທານ.
ນອກຈາກນັ້ນ, ຢາດັ່ງກ່າວຕ້ອງບໍ່ຖືກປະສົມກັບ insulins ມີຄວາມເຂັ້ມຂົ້ນແຕກຕ່າງກັນ (ຕົວຢ່າງ: 100 IU / ml ແລະ 40 IU / ml), ຢາຊະນິດອື່ນແລະ insulins ສັດ. ຄວາມເຂັ້ມຂົ້ນຂອງສານອິນຊູລິນໃນກະປຸກແມ່ນ 40 IU / ml, ສະນັ້ນທ່ານຄວນໃຊ້ພຽງແຕ່ເຂັມຂັດພາດສະຕິກທີ່ອອກແບບມາໂດຍສະເພາະ ສຳ ລັບຄວາມເຂັ້ມຂົ້ນຂອງຮໍໂມນນີ້. ຍິ່ງໄປກວ່ານັ້ນ, ເຂັມຂັດບໍ່ຄວນບັນຈຸຊາກຂອງອິນຊູລິນກ່ອນຫຼືຢາອື່ນໆ.
ກ່ອນທີ່ຈະໄດ້ຮັບວິທີແກ້ໄຂເທື່ອ ທຳ ອິດຈາກຂວດ, ເປີດເຄື່ອງຫຸ້ມຫໍ່ໂດຍເອົາຝາຢາງອອກຈາກມັນ. ແຕ່ ທຳ ອິດ, ການລະງັບຄວນຈະສັ່ນສະເທືອນເລັກ ໜ້ອຍ ເພື່ອວ່າມັນຈະກາຍເປັນສີຂາວທີ່ມີຄວາມຂາວແລະຄວາມສອດຄ່ອງເປັນເອກະພາບ.
ຖ້າຫາກວ່າຫລັງຈາກສັ່ນຢາຍັງມີຄວາມໂປ່ງໃສຫລືເປັນກ້ອນຫລືຂີ້ຕົມປາກົດໃນຂອງແຫຼວ, ຢານັ້ນກໍ່ບໍ່ໄດ້ແນະ ນຳ ໃຫ້ໃຊ້. ໃນກໍລະນີນີ້, ມັນກໍ່ເປັນສິ່ງຈໍາເປັນທີ່ຈະຕ້ອງເປີດຂວດອື່ນ, ເຊິ່ງຈະຕອບສະ ໜອງ ທຸກໆຂໍ້ກໍານົດຂ້າງເທິງ.
ກ່ອນທີ່ຈະລວບລວມ insulin ຈາກຊຸດ, ອາກາດເລັກນ້ອຍຖືກນໍາເຂົ້າເຂົ້າໄປໃນ syringe, ແລະຫຼັງຈາກນັ້ນມັນກໍ່ຖືກໃສ່ເຂົ້າໄປໃນແກ້ວ. ຖັດໄປ, ແພກເກດຈະຖືກຫັນລົງດ້ວຍ syringe ແລະປະລິມານການແກ້ໄຂທີ່ແນ່ນອນຈະຖືກເກັບລົງໃນນັ້ນ.
ກ່ອນທີ່ຈະເຮັດການສີດ, ຕ້ອງໄດ້ປ່ອຍອາກາດອອກຈາກເຂັມ. ການຮວບຮວມເອົາພັບຈາກຜິວ ໜັງ, ເຂັມເຂັມຈະຖືກໃສ່ລົງໃນນັ້ນ, ແລະຈາກນັ້ນວິທີແກ້ໄຂກໍ່ຈະຄ່ອຍໆເຂົ້າໄປ. ຫລັງຈາກນັ້ນເຂັມໄດ້ຖືກຖອດອອກຈາກຜິວ ໜັງ ຢ່າງລະມັດລະວັງແລະຝ້າຍຝ້າຍຖືກກົດໃສ່ບ່ອນສັກຢາເປັນເວລາຫລາຍວິນາທີ.
ການທົບທວນຄືນຂອງຜູ້ເປັນໂຣກເບົາຫວານຫລາຍໆທີ່ຄິດວ່າເຂັມຂັດອິນຊູລິນແມ່ນທາງເລືອກທີ່ລາຄາບໍ່ແພງ, ແຕ່ວ່າມັນເປັນສິ່ງທີ່ບໍ່ສະດວກຕໍ່ການໃຊ້ມັນ. ໃນມື້ນີ້, ເພື່ອ ອຳ ນວຍຄວາມສະດວກໃຫ້ແກ່ຂະບວນການນີ້, ໃຊ້ປາກກາ syringe ພິເສດ. ນີ້ແມ່ນອຸປະກອນສົ່ງອິນຊູລິນທີ່ສາມາດໃຊ້ໄດ້ເຖິງ 3 ປີ.
ປາກກາ syringe ທີ່ມີຄຸນລັກສະນະ GT ແມ່ນໃຊ້ດັ່ງຕໍ່ໄປນີ້:
- ທ່ານ ຈຳ ເປັນຕ້ອງເປີດອຸປະກອນ, ຈັບພາກສ່ວນກົນຈັກຂອງມັນແລະດຶງ ໝວກ ໄປທາງຂ້າງ.
- ຜູ້ຍຶດ cartridge ແມ່ນ unscrewed ຈາກຫນ່ວຍງານກົນຈັກ.
- ລົດເຂັນຈະຖືກໃສ່ລົງໃນກະຕ່າຊຶ່ງຖືກ screwed ກັບຄືນ (ທຸກທາງ) ໄປຫາສ່ວນກົນຈັກ.
- ກ່ອນທີ່ຈະແນະນໍາວິທີແກ້ໄຂພາຍໃຕ້ຜິວຫນັງ, ປາກກາ syringe ຄວນໄດ້ຮັບການອົບອຸ່ນເລັກນ້ອຍໃນຝາມື.
- ໝວກ ດ້ານນອກແລະດ້ານໃນຖືກຖອດອອກຈາກເຂັມຢ່າງລະມັດລະວັງ.
- ສຳ ລັບລົດເຂັນ ໃໝ່, ໜຶ່ງ ເຂັມສັກແມ່ນ 4 ໜ່ວຍ; ເພື່ອຕິດຕັ້ງມັນ, ທ່ານ ຈຳ ເປັນຕ້ອງດຶງປຸ່ມເລີ່ມຕົ້ນແລະ ໝຸນ ມັນ.
- ເຂັມສັກຢາ (4-8 ມລ) ຂອງປາກກາ syringe ຈະຖືກໃສ່ລົງໃນແນວ ໜ້າ ຂອງຜິວ ໜັງ, ຖ້າຄວາມຍາວຂອງມັນແມ່ນ 10-12 ມມ, ຫຼັງຈາກນັ້ນເຂັມຈະຖືກໃສ່ຢູ່ໃນມຸມ 45 ອົງສາ.
- ຖັດໄປ, ກົດປຸ່ມເລີ່ມຕົ້ນຂອງອຸປະກອນແລະກົດການລະງັບຈົນກ່ວາກົດທີ່ກົດ, ເຊິ່ງສະແດງວ່າຕົວຊີ້ວັດປະລິມານໄດ້ຫຼຸດລົງເຖິງສູນ.
- ຫຼັງຈາກນັ້ນ, ລໍຖ້າ 10 ວິນາທີແລະດຶງເຂັມອອກຈາກຜິວ ໜັງ.
ວັນທີຂອງການລະງັບຊຸດ ທຳ ອິດຕ້ອງຂຽນໃສ່ປ້າຍຊື່ຊຸດ. ມັນເປັນມູນຄ່າທີ່ສັງເກດວ່າຫຼັງຈາກເປີດການລະງັບສາມາດເກັບຮັກສາໄວ້ໃນອຸນຫະພູມຫຼາຍກ່ວາ 25 ອົງສາເປັນເວລາ 21 ວັນໃນບ່ອນທີ່ມືດແລະເຢັນ.
ຜົນຂ້າງຄຽງ, contraindications, ກິນເພາະຖ້າກິນ
Insuman Bazal GT ບໍ່ມີຫຼາຍ contraindications ແລະຕິກິລິຍາທາງລົບ. ປົກກະຕິແລ້ວມັນເກີດຂື້ນກັບຄວາມບໍ່ຍອມຮັບຂອງແຕ່ລະຄົນ. ໃນກໍລະນີນີ້, ອາການຄັນຂອງ Quincke, ລົມຫາຍໃຈສັ້ນໆອາດຈະພັດທະນາ, ແລະຜື່ນຈະປາກົດຢູ່ເທິງຜິວ ໜັງ ແລະບາງຄັ້ງກໍ່ມີອາການຄັນ.
ຜົນຂ້າງຄຽງອື່ນໆສ່ວນໃຫຍ່ແມ່ນເກີດຈາກການຮັກສາທີ່ບໍ່ຖືກຕ້ອງ, ການບໍ່ປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ຂອງແພດຫຼືການບໍລິຫານອິນຊູລິນ. ໃນສະຖານະການເຫຼົ່ານີ້, ຄົນເຈັບມັກຈະປະສົບກັບການເປັນໂລກເບົາຫວານ, ເຊິ່ງອາດຈະຖືກປະກອບດ້ວຍການຜິດປົກກະຕິຂອງ NS, ໂຣກ migraines, ແລະການປາກເວົ້າທີ່ບົກຜ່ອງດ້ານການເວົ້າ, ສາຍຕາ, ສະຕິແລະເຖິງແມ່ນວ່າສະຕິ.
ພ້ອມກັນນີ້, ການທົບທວນຄືນຂອງຜູ້ເປັນໂລກເບົາຫວານກ່າວວ່າດ້ວຍປະລິມານທີ່ຕໍ່າ, ການກິນອາຫານທີ່ບໍ່ດີແລະການສັກຢາ, hyperglycemia ແລະໂຣກເບົາຫວານສາມາດເກີດຂື້ນໄດ້. ສະພາບການເຫຼົ່ານີ້ແມ່ນປະກອບດ້ວຍຄວາມບໍ່ສະບາຍ, ເຫງົານອນ, ລົມຫາຍໃຈ, ຫິວໂຫຍແລະຄວາມຢາກອາຫານທີ່ບໍ່ດີ.
ນອກຈາກນັ້ນ, ຜິວ ໜັງ ທີ່ບ່ອນສັກຢາອາດຈະຄັນ, ແລະບາງຄັ້ງກໍ່ມີຮອຍແຕກຕາມມັນ. ນອກຈາກນັ້ນ, ການເພີ່ມຂື້ນຂອງ titer ຂອງພູມຕ້ານທານຕໍ່ຕ້ານອິນຊູລິນແມ່ນເປັນໄປໄດ້, ເພາະວ່າໃນນັ້ນ hyperglycemia ສາມາດພັດທະນາ.ຄົນເຈັບບາງຄົນມີປະຕິກິລິຍາຂ້າມພູມຕ້ານທານກັບຮໍໂມນສັງເຄາະໂດຍຮ່າງກາຍ.
ໃນກໍລະນີຂອງການກິນຢາອິນຊູລິນຫຼາຍເກີນໄປ, ການລະລາຍຂອງໂຣກລະລາຍຕໍ່າທີ່ແຕກຕ່າງກັນອາດຈະພັດທະນາໄດ້. ດ້ວຍຮູບແບບທີ່ອ່ອນໂຍນ, ເມື່ອຄົນເຈັບມີສະຕິ, ລາວ ຈຳ ເປັນຕ້ອງດື່ມເຄື່ອງດື່ມຫວານຫຼືກິນຜະລິດຕະພັນທີ່ບັນຈຸທາດແປ້ງ. ໃນກໍລະນີຂອງການສູນເສຍສະຕິ, glucagon 1 ມລກຖືກສັກເຂົ້າດ້ວຍ intramuscularly, ໂດຍບໍ່ມີປະສິດຕິພາບຂອງມັນແມ່ນວິທີແກ້ໄຂທາດນ້ ຳ ຕານ (30-50%) ຖືກ ນຳ ໃຊ້.
ມີການລະລາຍຂອງຕ່ອມນ້ ຳ ຕານດົນຫຼືຮ້າຍແຮງ, ຫຼັງຈາກການ ນຳ ໃຊ້ glucagon ຫຼື glucose, ການໃຫ້ນ້ ຳ ລາຍດ້ວຍວິທີແກ້ໄຂທາດນ້ ຳ ຕານທີ່ອ່ອນແອແມ່ນຖືກແນະ ນຳ, ເຊິ່ງຈະຊ່ວຍປ້ອງກັນບໍ່ໃຫ້ເກີດອາການເຈັບອີກ.
ຄົນເຈັບທີ່ຮ້າຍແຮງແມ່ນນອນໂຮງ ໝໍ ຢູ່ໃນ ໜ່ວຍ ບໍລິການເບິ່ງແຍງຢ່າງໃກ້ຊິດເພື່ອຕິດຕາມສະພາບຂອງເຂົາເຈົ້າຢ່າງໃກ້ຊິດ.
ກ່ຽວກັບຮູບແບບການປ່ອຍແລະການປະກອບ
ຢານີ້ແມ່ນຢາອິນຊູລິນຊະນິດ ໜຶ່ງ ຂອງມະນຸດໃນໄລຍະສະເລ່ຍຂອງການ ສຳ ຜັດ. ໃນສ່ວນປະກອບຂອງມັນ, ມັນແມ່ນການໂຈະທີ່ຖືກອອກແບບສະເພາະ ສຳ ລັບການບໍລິຫານຍ່ອຍ. ສີຂອງມັນຂາວຫລືເກືອບຂາວ, ໃນຂະນະທີ່ Bazal, ທີ່ຖືກ ນຳ ສະ ເໜີ ເປັນອິນຊູລິນ, ກະແຈກກະຈາຍໄດ້ງ່າຍແລະໄວ.
ຖ້າພວກເຮົາສົນທະນາກ່ຽວກັບສ່ວນປະກອບ, ສ່ວນປະກອບຫຼັກແມ່ນສິ່ງທີ່ເອີ້ນວ່າອິນຊູລິນ - isophan. ນີ້ແມ່ນຮໍໂມນປະເພດຂອງມະນຸດທີ່ໄດ້ຮັບໂດຍວິສະວະ ກຳ ທາງພັນທຸ ກຳ. ມັນຍັງມີສານຊ່ວຍ, ເຊິ່ງປະກອບມີເຊັ່ນ:
- ທາດໂປຼຕີນ sulfate,
- metacresol (ຫຼື m-cresol),
- phenol
- chloride ສັງກະສີແລະອື່ນໆ.

ກ່ຽວກັບຮູບແບບຂອງບັນຫາ "Basal"
ຢາອິນຊູລິນທີ່ຖືກອະທິບາຍແມ່ນມີຢູ່ໃນຮູບແບບຂອງກະຕັ້ນຫຼືເປັນໂຖ. ເນື່ອງຈາກສ່ວນປະກອບຂອງມັນ, ຄືສ່ວນປະກອບທີ່ຫ້າວຫັນ, Bazal ສາມາດຖືກພິຈາລະນາຢ່າງປອດໄພວ່າເປັນ ໜຶ່ງ ໃນປະເພດ insulin ທີ່ດີທີ່ສຸດຂອງໄລຍະເວລາສະເລ່ຍຂອງການ ສຳ ຜັດທີ່ມີຢູ່ໃນທຸກມື້ນີ້.
ກ່ຽວກັບຜົນກະທົບດ້ານການຢາ
ຮໍໂມນນີ້ມີຜົນກະທົບໂດຍກົງທີ່ສຸດຕໍ່ການຫຼຸດນ້ ຳ ຕານໃນເລືອດ, ແລະຍັງມີຜົນດີຕໍ່ຜົນກະທົບທາງ anabolic ແລະຫຼຸດຜ່ອນຜົນກະທົບຈາກ catabolic. ນອກຈາກນັ້ນ, ມັນແມ່ນ Bazal ທີ່ສາມາດເພີ່ມການສົ່ງຂອງນ້ ຳ ຕານຢູ່ໃນຈຸລັງໃດໆແລະການສັງເຄາະ glycogen ໃນກ້າມແລະຕັບ.
ຜົນກະທົບທາງດ້ານ pharmacological ອື່ນໆທີ່ປະກອບມີການປັບປຸງການນໍາໃຊ້ pyruvate, ການຍັບຍັ້ງການ glycogenolysis ແລະ gluconeogenesis.
ນອກຈາກນັ້ນ, ຮໍໂມນຈະລະດົມ lipogenesis ໃນຕັບແລະເນື້ອເຍື່ອ adipose, ແລະຍັງຊ່ວຍຍັບຍັ້ງ lipolysis. ມັນຊ່ວຍໃນການເລັ່ງການໄຫລວຽນຂອງກົດອະມິໂນຊະນິດຕ່າງໆໃນບໍລິເວນຫ້ອງ, ເຊັ່ນດຽວກັນກັບການຜະລິດໂປຕີນ, ເຊິ່ງໂດຍອັດຕະໂນມັດ, ປະກອບສ່ວນໃຫ້ການເພີ່ມຂື້ນຂອງການໄດ້ຮັບທາດໂປຕີນໃນແຕ່ລະຈຸລັງ.
ຕາມທີ່ທ່ານຮູ້, "Bazal" ແມ່ນອິນຊູລິນຂອງໄລຍະເວລາປານກາງຂອງການ ສຳ ຜັດກັບການກະຕຸ້ນວຽກຢ່າງເປັນລະບົບ. ຫຼັງຈາກການສັກຢາ subcutaneous, ຜົນກະທົບຂອງປະເພດ hypoglycemic ໄດ້ສະແດງຕົວຂອງມັນເອງພາຍໃນຫນຶ່ງຊົ່ວໂມງ, ສູງສຸດເຖິງສາມຫາສີ່ຊົ່ວໂມງ, ແລະມີເວລາຢ່າງຫນ້ອຍ 11 ແລະສູງສຸດ 20 ຊົ່ວໂມງ.
ກ່ຽວກັບປະລິມານຢາ

ວິທີການກໍານົດປະລິມານຂອງ "Basal"?
ໃນກໍລະນີຂອງ insulin Bazal, ປະລິມານທີ່ແນ່ນອນກໍ່ຕ້ອງໄດ້ຮັບການຕິດຕາມກວດກາໂດຍສະເພາະຢ່າງລະມັດລະວັງ. ສະນັ້ນ, ລະດັບຕົ້ນຕໍຂອງຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ, ລວມທັງກອງທຶນເຫຼົ່ານັ້ນທີ່ບັນຈຸອິນຊູລິນທີ່ຕ້ອງໄດ້ໃຊ້ແລະແນ່ນອນວ່າລະບົບການໃຊ້ຮໍໂມນໃນລະດັບຮໍໂມນໂດຍສະເພາະ:
- ຂະ ໜາດ
- ເວລາຈັດຕັ້ງປະຕິບັດຕ້ອງໄດ້ຮັບການ ກຳ ນົດແລະແກ້ໄຂສ່ວນບຸກຄົນ.
ວິທີນີ້ແມ່ນເຮັດໃນແບບທີ່ພວກເຂົາສອດຄ່ອງກັບຄາບອາຫານ, ອັດຕາສ່ວນແລະລະດັບຂອງການອອກ ກຳ ລັງກາຍແລະວິຖີຊີວິດຂອງຜູ້ເປັນໂລກເບົາຫວານ, ເຊິ່ງບໍ່ມີຄວາມ ສຳ ຄັນ ໜ້ອຍ.
ມັນຕ້ອງໄດ້ຮັບການຍອມຮັບໃນໃຈວ່າກົດລະບຽບຄົງທີ່ທີ່ແນ່ນອນ ສຳ ລັບຂະ ໜາດ ຂອງອິນຊູລິນແມ່ນບໍ່ມີເລີຍ. ໃນເວລາດຽວກັນ, ປະລິມານການໃຊ້ຮໍໂມນສະເລ່ຍຕໍ່ມື້ແມ່ນຈາກ 0.5 ຫາ 1 ມລຕໍ່ນ້ ຳ ໜັກ ຮ່າງກາຍ, ໃນຂະນະທີ່ອິນຊູລິນປະເພດມະນຸດທີ່ມີລະດັບການຊູນຍາວນານກວມ 40 ຫາ 60% ຂອງປະລິມານອິນຊູລິນຕໍ່ມື້.
ຜູ້ທີ່ເປັນໂລກເບົາຫວານໄດ້ຖືກແນະ ນຳ ໃຫ້ໃຫ້ ຄຳ ແນະ ນຳ ແລະຂໍ້ມູນທີ່ ຈຳ ເປັນທຸກຢ່າງກ່ຽວກັບລະດັບຄວາມຖີ່ຂອງການ ກຳ ນົດອັດຕາສ່ວນນ້ ຳ ຕານໃນເລືອດພ້ອມທັງ ຄຳ ແນະ ນຳ ອື່ນໆທີ່ກ່ຽວຂ້ອງໃນກໍລະນີທີ່ມີການປ່ຽນແປງຊະນິດໃດ ໜຶ່ງ ໃນແງ່ຂອງອາຫານຫລືໃນລະບຽບການຂອງການປິ່ນປົວດ້ວຍອິນຊູລິນ. ທັງ ໝົດ ນີ້ແມ່ນມີຄວາມ ສຳ ຄັນທີ່ສຸດ ສຳ ລັບການຮັກສາສະຖານະພາບສຸຂະພາບທີ່ດີທີ່ສຸດ ສຳ ລັບໂລກເບົາຫວານທຸກຊະນິດ.
ກ່ຽວກັບການປ່ຽນຈາກອິນຊູລິນຊະນິດອື່ນ
ໃນຂັ້ນຕອນການໂອນຍ້າຍໂຣກເບົາຫວານຈາກອິນຊູລິນຊະນິດ ໜຶ່ງ ໄປຫາອີກປະເພດ ໜຶ່ງ, ມັນອາດຈະ ຈຳ ເປັນຕ້ອງໄດ້ແກ້ໄຂສູດການຄິດໄລ່ ສຳ ລັບ ກຳ ນົດປະລິມານ ສຳ ລັບຮໍໂມນນີ້.
ຍົກຕົວຢ່າງ, ໃນການຫັນປ່ຽນຈາກອິນຊູລິນຂອງເຊື້ອມະນຸດມາສູ່ຮໍໂມນຂອງມະນຸດແລະໃນຫຼາຍໆສະຖານະການທີ່ຄ້າຍຄືກັນອື່ນໆ.
ຫຼັງຈາກການຫັນປ່ຽນຈາກຮໍໂມນທີ່ບໍ່ແມ່ນມະນຸດມາສູ່ອິນຊູລິນອີກຄັ້ງ ໜຶ່ງ, ມັນອາດຈະມີຄວາມ ຈຳ ເປັນທີ່ຈະຫຼຸດປະລິມານຢາ Bazal ຢ່າງຫຼວງຫຼາຍ. ໂດຍສະເພາະ, ສິ່ງນີ້ສົ່ງຜົນກະທົບຕໍ່ຄົນເຈັບເຫຼົ່ານັ້ນທີ່ຜ່ານມາໄດ້ຮັບການປິ່ນປົວໃນອັດຕາສ່ວນນ້ ຳ ຕານໃນເລືອດຕໍ່າ. ມັນຍັງຈະສົ່ງຜົນກະທົບຕໍ່ຜູ້ທີ່ເປັນໂລກເບົາຫວານທີ່ມັກຈະເກີດການລະລາຍຂອງໂລກເອດສໃນເລືອດແລະຜູ້ທີ່ກ່ອນ ໜ້າ ນີ້ຕ້ອງການຢາຮໍໂມນໃນປະລິມານທີ່ ສຳ ຄັນເນື່ອງຈາກການພົວພັນກັບການມີພູມຕ້ານທານກັບອິນຊູລິນ.

ເປັນຫຍັງຂ້ອຍ ຈຳ ເປັນຕ້ອງຫຼຸດປະລິມານຢາ?
ນອກຈາກນັ້ນ, ຄວາມ ຈຳ ເປັນໃນການປັບຕົວ, ຫຼືຫລາຍກວ່ານັ້ນ, ການຫຼຸດລົງໃນປະລິມານຢາ, ອາດຈະເກີດຂື້ນທັນທີຫຼັງຈາກການເລີ່ມຕົ້ນການ ນຳ ໃຊ້ອິນຊູລິນຊະນິດ ໃໝ່ ຫຼືອາດຈະສ້າງເປັນລະບົບໃນຫລາຍອາທິດ.
ກ່ຽວກັບການແນະ ນຳ
ປະເພນີອິນຊູລິນແມ່ນສັກເຂົ້າເລິກພາຍໃຕ້ຜິວ ໜັງ 45-60 ນາທີກ່ອນກິນເຂົ້າ. ຂອບເຂດຂອງການສີດຢາໃນຂອບເຂດແດນຂອງເຂດສັກຢາແຫ່ງ ໜຶ່ງ ຕ້ອງມີການປ່ຽນແປງໃນແຕ່ລະຄັ້ງ.
ການປ່ຽນແປງພື້ນທີ່ຂອງການແນະ ນຳ ຮໍໂມນ (ຕົວຢ່າງ, ຈາກພາກສ່ວນໃດ ໜຶ່ງ ຂອງບໍລິເວນ ໜ້າ ທ້ອງໄປຫາສະໂພກ) ຄວນໄດ້ຮັບການປະຕິບັດສະເພາະພາຍຫຼັງທີ່ປຶກສາຜູ້ຊ່ຽວຊານ. ນີ້ແມ່ນຍ້ອນວ່າການດູດຊຶມອິນຊູລິນແລະເປັນຜົນສະທ້ອນ, ຜົນຂອງການຫຼຸດຜ່ອນຄວາມເຂັ້ມຂົ້ນຂອງນໍ້າຕານໃນເລືອດສາມາດແຕກຕ່າງກັນຫຼາຍ. ມັນຍັງຂື້ນກັບສະຖານທີ່ຂອງການຈັດຕັ້ງປະຕິບັດ, ດັ່ງທີ່ກ່າວມາກ່ອນ ໜ້າ ນີ້.
ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະຈື່ຈໍາວ່າ Bazal ບໍ່ໄດ້ຖືກແນະນໍາໃຫ້ໃຊ້ໃນເຄື່ອງສູບອິນຊູລິນຫຼາຍໆຊະນິດ, ລວມທັງເຄື່ອງຝັງ. ສິ່ງທີ່ ສຳ ຄັນກວ່ານັ້ນ, ຢ່າລືມວ່າການບໍລິຫານຢາແບບ intravenous ແມ່ນຖືກຍົກເວັ້ນຢ່າງສົມບູນ. ສຳ ລັບການຈັດຕັ້ງປະຕິບັດຢ່າງຖືກຕ້ອງ, ເຂັມສັກຢາທີ່ບໍ່ໄດ້ໃຊ້ແລະອິນຊູລິນ, ຊື້ສະເພາະຈາກຮ້ານພິເສດຫລືຮ້ານຂາຍຢາ, ບໍ່ ຈຳ ເປັນຕ້ອງມີ ໜ້ອຍ.
ກ່ຽວກັບຜົນຂ້າງຄຽງ
Insulin Bazal ແມ່ນຖືກ ກຳ ນົດໂດຍຜົນຂ້າງຄຽງເລັກ ໜ້ອຍ, ເຖິງຢ່າງໃດກໍ່ຕາມ, ມັນກໍ່ຍັງມີຢູ່. ພວກເຮົາ ກຳ ລັງລົມກັນກ່ຽວກັບທາດ ນຳ ້ຕານໃນເລືອດເຊິ່ງເປັນຮູບແບບ, ເປັນຜົນສະທ້ອນຈາກ ທຳ ມະຊາດຢ່າງສົມບູນຂອງປະລິມານຢາທີ່ເກີນໄປ.
ເປັນຜົນມາຈາກການນີ້, ອາການທາງ neuropathic, ຍົກຕົວຢ່າງ, ອາການຊັກຫຼືສະຕິ, ອາດຈະເປັນແບບຢ່າງ.
ດ້ວຍຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດຫຼຸດລົງຢ່າງກະທັນຫັນ, ການສ້າງໂລກ hypokalemia ທີ່ເຮັດໃຫ້ເສື່ອມໂຊມເຊິ່ງເປັນພາວະແຊກຊ້ອນຂອງລະບົບຫົວໃຈແລະຫຼອດເລືອດພ້ອມທັງການເກີດຂື້ນຂອງໂຣກສະຫມອງແມ່ນມີຫຼາຍກ່ວາຄົນ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ສຸດທ້າຍເກີດຂື້ນຂ້ອນຂ້າງ ໜ້ອຍ.

ອາການຊັກເກີດຂື້ນໄດ້ບໍ?
ອາການແພ້ທີ່ເກີດຂື້ນຢ່າງໄວວາແມ່ນບໍ່ມີ ໜ້ອຍ. ສາມາດເວົ້າໄດ້ຄືກັນກ່ຽວກັບການເພີ່ມຂື້ນຂອງຄວາມດັນເລືອດຢ່າງກະທັນຫັນ. ມັນເປັນໄປໄດ້ທີ່ຈະຢຸດມັນໄດ້ໂດຍການກິນຢາມາດຕະຖານທີ່ສາມາດປະສົມກັບອິນຊູລິນໄດ້ຢ່າງປອດໄພ.
ຕິດຕໍ່ພົວພັນຢາເສບຕິດຂ້າມ
ໃນລະຫວ່າງການສັກຢາອິນຊູລິນ, Insuman Bazal GT ຄວນ ຄຳ ນຶງວ່າໃນເວລາທີ່ປະສົມກັບຢາບາງຊະນິດ, ການປ່ຽນແປງຂອງຜົນກະທົບຂອງທາດ ນຳ ້ຕານຫຼືການບິດເບືອນຂອງຜົນກະທົບດ້ານການປິ່ນປົວຂອງຢາອື່ນໆແມ່ນເປັນໄປໄດ້:
- ຜົນກະທົບຂອງ hypoglycemic ຂອງ Insuman ແມ່ນໄດ້ຮັບການປັບປຸງແລະຂະຫຍາຍອອກໄປເມື່ອປະສົມກັບຢາຫຼຸດລົງນ້ ຳ ຕານໃນປາກ, ຕົວຍັບຍັ້ງ ACE, iMAO, Disoprimide, salicylates, anabolics, ຢາທີ່ມີຮໍໂມນເພດຊາຍ, Fluoxetine, Fenfluramine, Ifosfamide, sulfonamides, Amphetamine ແລະ tetetamine.
- ການປະສົມປະສານກັບ GCS, ຢາ diuretic, corticotropin, Danazole, glucagon, ຮໍໂມນ (estrogens, gestagens), sympathomimetics, ສານ thyroid, ສານສະກັດຈາກ phenothiazine, barbiturates ແລະຢາບາງຊະນິດອື່ນໆຊ່ວຍຫຼຸດຜ່ອນຜົນກະທົບຂອງ hypoglycemic ຂອງ insulin.
- ເມື່ອປະສົມປະສານກັບ BAB, Clonidine, ເກືອເກືອ lithium, ການກະ ທຳ ຂອງ Insuman Bazal ແມ່ນບໍ່ສາມາດຄາດເດົາໄດ້: ຜົນກະທົບຂອງ hypo- ຫຼື hyperglycemic ອາດຈະພັດທະນາ.
- ເອທານອນປະຕິບັດຕໍ່ການກະກຽມອິນຊູລິນຍັງບໍ່ສາມາດຄາດເດົາໄດ້: ຜົນກະທົບຂອງ Insuman ອາດຈະເພີ່ມຂື້ນຫຼືຫຼຸດລົງ. ມັນຄວນຈະເອົາໃຈໃສ່ວ່າຖ້າລະດັບ glycemia ຂອງຄົນເຈັບຫຼຸດລົງ, ຫຼັງຈາກນັ້ນ, ພາຍໃຕ້ອິດທິພົນຂອງເຄື່ອງດື່ມທີ່ມີທາດເຫຼົ້າຫລືຢາ, ລະດັບຂອງມັນສາມາດຫຼຸດລົງໃນລະດັບທີ່ ສຳ ຄັນ, ເຊິ່ງສາມາດສ້າງໄພຂົ່ມຂູ່ຕໍ່ສຸຂະພາບແລະຊີວິດຂອງຜູ້ເປັນໂລກເບົາຫວານ.
ກ່ຽວກັບການເກັບຮັກສາແລະ contraindications
ເງື່ອນໄຂຕ່າງໆທີ່ກ່ຽວຂ້ອງກັບການເກັບມ້ຽນ insulin Bazal ມີດັ່ງນີ້:
- ສະຖານທີ່ທີ່ເດັກນ້ອຍສາມາດເຂົ້າເຖິງໄດ້
- ມີການປ້ອງກັນຢ່າງເຕັມທີ່ຈາກແສງສະຫວ່າງແລະແສງແດດ,
- ໃນກໍລະນີນີ້, ລະບອບອຸນຫະພູມຄວນຈະຈາກສອງຫາແປດອົງສາ.
ມັນຍັງມີຄວາມ ສຳ ຄັນໃນການປ້ອງກັນການແຊ່ແຂງ, ເພາະວ່າສິ່ງນີ້ຈະສົ່ງຜົນກະທົບຕໍ່ການເສື່ອມໂຊມຫຼືການປ່ຽນແປງຢ່າງແທ້ຈິງໃນຄຸນນະພາບຂອງຢາ. ຊີວິດ Shelf ແມ່ນສອງປີນັບແຕ່ວັນທີ່ຜະລິດຢາ. ຫຼັງຈາກເປີດ, ampoule ກັບ suspension ສາມາດເກັບຮັກສາໄວ້ບໍ່ເກີນສີ່ເດືອນໃນບ່ອນທີ່ເຢັນແລະມືດ.
ເວົ້າກ່ຽວກັບ contraindications, ມັນຄວນຈະໄດ້ຮັບການສັງເກດເຫັນກໍລະນີທີ່ປົກກະຕິເຊັ່ນ: ການລະລາຍໃນເລືອດແລະການເພີ່ມຂື້ນຂອງລະດັບຄວາມອ່ອນໄຫວຂອງຮໍໂມນຫຼືແຕ່ລະສານທີ່ຊ່ວຍເຫຼືອອື່ນໆທີ່ມີຢູ່ໃນບັນຊີຂອງອົງປະກອບ. ທ່ານຄວນຄິດກ່ຽວກັບການຫຼຸດຜ່ອນປະລິມານທີ່ ໜ້ອຍ ທີ່ສຸດແລະຜູ້ທີ່ເປັນໂຣກ ໝາກ ໄຂ່ຫຼັງແລະຕັບແລະຜູ້ທີ່ເປັນຜູ້ເຖົ້າແກ່.
ກໍລະນີເຫຼົ່ານີ້ບໍ່ຄວນຈະຖືກພິຈາລະນາ contraindications, ຢ່າງໃດກໍ່ຕາມ, ການນໍາໃຊ້ອິນຊູລິນ Bazal ຄວນໄດ້ຮັບການຄວບຄຸມຢ່າງເຂັ້ມງວດ. ຖ້າບໍ່ດັ່ງນັ້ນ, ການ ນຳ ໃຊ້ຂອງມັນສາມາດເປັນອັນຕະລາຍແທ້ໆ ສຳ ລັບຜູ້ປ່ວຍເບົາຫວານແຕ່ລະຄົນ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ອີງຕາມກົດລະບຽບທັງ ໝົດ, ປະເພດອິນຊູລິນທີ່ ນຳ ສະ ເໜີ ຈະແມ່ນ ໜຶ່ງ ໃນປະສິດຕິຜົນທີ່ສຸດໃນໂລກເບົາຫວານ.
Insuman Bazal GT ເປັນຂອງ insulins ທີ່ໄດ້ຮັບການອອກແບບທາງພັນທຸ ກຳ ຂອງໄລຍະກາງ. ມັນໄດ້ຮັບຈາກ E. coli strain K12 135 pINT90d. ສານທີ່ມີການເຄື່ອນໄຫວແມ່ນ insulin-isophan. ມີຢູ່ໃນຮູບແບບຂອງການຢຸດ ສຳ ລັບການສັກພາຍໃຕ້ຜິວ ໜັງ.
ກິນເພາະຖ້າກິນ
ການ ນຳ ສະ ເໜີ ອາຫານຫລືພະລັງງານທີ່ໃຊ້ຈ່າຍຫຼາຍເກີນໄປຢ່າງບໍ່ເປັນເອກະພາບ ນຳ ໄປສູ່ການພັດທະນາທາດ ນຳ ້ຕານໃນຮ່າງກາຍທີ່ແຕກຕ່າງກັນ.
ດ້ວຍພະຍາດທາງດ້ານພະຍາດເບົາຫວານທີ່ເປັນພະຍາດເບົາຫວານ, ພະຍາດເບົາຫວານສາມາດ ກຳ ຈັດທາດ ນຳ ້ຕານໃນເລືອດໄດ້ໂດຍການກິນອາຫານທີ່ມີຄາໂບໄຮເດຣດ.
ໃນຮູບແບບທີ່ຮຸນແຮງຂອງການກິນຫຼາຍເກີນໄປ, ໃນເວລາທີ່ hypoglycemia provoked ການສູນເສຍສະຕິ, ໃຫ້ກັບໃຜ, ອາການຊັກຫຼືຄວາມຜິດປະສາດທາງ neurological, ຄົນເຈັບຕ້ອງການຄວາມສົນໃຈດ້ານການປິ່ນປົວ. ໃນກໍລະນີເຫຼົ່ານີ້, ຄວນແນະ ນຳ ໃຫ້ເອົານ້ ຳ ຕົ້ມເຂົ້າທາງເສັ້ນເລືອດຂອງຢາ dextrose ເຂັ້ມຂຸ້ນ, ບໍ່ວ່າຈະຖືກສັກເຂົ້າທາງເສັ້ນເລືອດຫຼື sc glucagon. ຖ້າການລະລາຍໃນເລືອດໃນເດັກເກີດຂື້ນ, ປະລິມານຂອງວິທີແກ້ໄຂເຫຼົ່ານີ້ຈະຖືກຄິດໄລ່ຕາມນ້ ຳ ໜັກ ຂອງຮ່າງກາຍ.
ຫຼັງຈາກການເພີ່ມຂື້ນຂອງ glycemia, ການຫຼຸດລົງເລື້ອຍໆຂອງເນື້ອໃນ glucose ແມ່ນເປັນໄປໄດ້, ເພາະສະນັ້ນ, ຄົນເຈັບໄດ້ຮັບການບໍາລຸງຮັກສາຜະລິດຕະພັນທາດແປ້ງ.
ຖ້າຫາກວ່າອາການຮຸນແຮງຫຼັງຈາກການກິນເກີນຄວນດົນເກີນໄປຫຼືສະແດງອອກດ້ວຍຕົນເອງຫຼາຍເກີນໄປ, ຫຼັງຈາກນັ້ນ, ຄົນເຈັບອາດຈະໄດ້ຮັບການຮັກສາຢາ dextrose ໃນການບໍລິຫານຕ່ ຳ ໃນລະດັບຕໍ່າເພື່ອປ້ອງກັນການໂຈມຕີທີ່ອາດຈະເກີດຂື້ນ.ມັນເປັນສິ່ງ ຈຳ ເປັນໂດຍສະເພາະໃນການກວດສອບລະດັບນ້ ຳ ຕານໃນເດັກນ້ອຍ, ເພາະວ່າພວກມັນມີຄວາມອ່ອນໄຫວຫຼາຍທີ່ສຸດກັບໂຣກເບົາຫວານໃນຮູບແບບຮ້າຍແຮງ.
ໃນບາງກໍລະນີ, ຄົນເຈັບໄດ້ເຂົ້າໂຮງ ໝໍ ເພື່ອກວດກາແລະຄວບຄຸມຕໍ່ໄປ.
ຄຳ ຖາມກ່ຽວກັບການທົດແທນຢາກັບອິນຊູລິນອີກປະເພດ ໜຶ່ງ ສາມາດຕັດສິນໃຈໄດ້ໂດຍຜູ້ຮັກສາພະຍາດ endocrinologist.
 Marvel L.S. (ອິນເດຍ)
Marvel L.S. (ອິນເດຍ)
ລາຄາສະເລ່ຍ: 1 ໄຟ. 40 IU (10 ml) - 535 rub., 1 ຫຼອດ. 100 IU (10 ml) - 536 rub., Cartr. 100 IU (5 ຊິ້ນ.) - 1,080 ຮູເບີນ.
ຢາ ສຳ ລັບໂຣກເບົາຫວານປະເພດ 1 ແລະຊະນິດ 2. ມັນຖືກສ້າງຂື້ນບົນພື້ນຖານຂອງອິນຊູລິນອິນຊີໃນການປະຕິບັດງານຂອງຄົນກາງ. ມີຢູ່ໃນອິນຊູລິນ 40 ຫຼື 100 IU.
ຕາຕະລາງການບໍລິຫານແລະ ຈຳ ນວນການສັກຢາແມ່ນຖືກ ກຳ ນົດໂດຍຊະນິດແລະຄວາມຮຸນແຮງຂອງພະຍາດເບົາຫວານ, ພະຍາດທາງເພດແລະລັກສະນະອື່ນໆຂອງຄົນເຈັບ.
- ມັນຍາກທີ່ຈະຊອກຫາປະລິມານທີ່ຖືກຕ້ອງ.
- ບໍ່ແມ່ນສິ່ງທີ່ຊ່ວຍໃນການຫຼຸດນ້ ຳ ຕານ.
ຄວາມເຂັ້ມຂົ້ນເປົ້າ ໝາຍ ຂອງນ້ ຳ ຕານໃນເລືອດ, ການກຽມຕົວຂອງອິນຊູລິນທີ່ຈະໃຊ້, ການ ກຳ ນົດປະລິມານຢາອິນຊູລິນ (ປະລິມານແລະເວລາໃນການບໍລິຫານ) ຕ້ອງໄດ້ຮັບການ ກຳ ນົດແລະດັດປັບສ່ວນບຸກຄົນໃຫ້ ເໝາະ ສົມກັບອາຫານ, ລະດັບຂອງກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍແລະວິຖີຊີວິດຂອງຄົນເຈັບ.
ບໍ່ມີກົດລະບຽບທີ່ແນ່ນອນ ສຳ ລັບການສັກຢາອິນຊູລິນ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ປະລິມານອິນຊູລິນໃນປະລິມານສະເລ່ຍຕໍ່ມື້ແມ່ນ 0.5-1 IU / kg / ມື້, ແລະ insulin ທີ່ເຮັດວຽກມາດົນນານຂອງມະນຸດກວມເອົາ 40-60% ຂອງປະລິມານທີ່ໃຊ້ໃນປະລິມານປະ ຈຳ ວັນຂອງ insulin.
ທ່ານ ໝໍ ຕ້ອງໃຫ້ ຄຳ ແນະ ນຳ ທີ່ ຈຳ ເປັນກ່ຽວກັບວິທີການທີ່ຈະ ກຳ ນົດຄວາມເຂັ້ມຂຸ້ນຂອງນ້ ຳ ຕານໃນເລືອດພ້ອມທັງໃຫ້ ຄຳ ແນະ ນຳ ທີ່ ເໝາະ ສົມໃນກໍລະນີທີ່ມີການປ່ຽນແປງໃນອາຫານຫຼືໃນລະບຽບການ ບຳ ບັດດ້ວຍອິນຊູລິນ.
ປ່ຽນຈາກ Insulin ປະເພດອື່ນມາເປັນ Insuman ® Bazal GT
ໃນເວລາທີ່ໂອນຄົນເຈັບຈາກ insulin ຊະນິດ ໜຶ່ງ ໄປຫາອີກປະການ ໜຶ່ງ, ຕ້ອງມີການແກ້ໄຂລະບຽບການສັກຢາອິນຊູລິນ: ຕົວຢ່າງ: ເມື່ອປ່ຽນຈາກ insulin ທີ່ໄດ້ມາຈາກສັດໄປສູ່ອິນຊູລິນຂອງມະນຸດ, ຫຼືເມື່ອປ່ຽນຈາກການກະກຽມອິນຊູລິນຂອງມະນຸດໄປຫາອີກກຸ່ມ ໜຶ່ງ, ຫຼືເມື່ອປ່ຽນຈາກລະບຽບການຮັກສາລະລາຍອິນຊູລິນຂອງມະນຸດໃຫ້ເປັນລະບຽບ, ລວມທັງອິນຊູລິນທີ່ຍາວນານ.
ຫລັງຈາກປ່ຽນຈາກອິນຊູລິນມາຈາກສັດມາເປັນອິນຊູລິນຂອງມະນຸດ, ມັນອາດຈະ ຈຳ ເປັນຕ້ອງຫຼຸດປະລິມານອິນຊູລິນໂດຍສະເພາະໃນຜູ້ປ່ວຍທີ່ມີຄວາມເຂັ້ມຂຸ້ນໃນລະດັບ glucose ໃນເລືອດຕໍ່າກ່ອນ ໜ້າ ນີ້, ໃນຄົນເຈັບທີ່ມີແນວໂນ້ມທີ່ຈະພັດທະນາການລະລາຍໃນເລືອດ, ໃນຄົນເຈັບທີ່ກ່ອນ ໜ້າ ນີ້ຕ້ອງໄດ້ໃຊ້ລະດັບອິນຊູລິນສູງເນື່ອງຈາກ ມີຂອງພູມຕ້ານທານກັບ insulin ໄດ້. ຄວາມຕ້ອງການ ສຳ ລັບການປັບຂະ ໜາດ ປະລິມານ (ຫຼຸດຜ່ອນ) ອາດຈະເກີດຂື້ນທັນທີຫຼັງຈາກປ່ຽນເປັນອິນຊູລິນຊະນິດ ໃໝ່ ຫຼືພັດທະນາເທື່ອລະກ້າວໃນຫຼາຍໆອາທິດ.
ເມື່ອປ່ຽນຈາກອິນຊູລິນຊະນິດ ໜຶ່ງ ໄປຫາອີກປະການ ໜຶ່ງ ແລະຫຼັງຈາກນັ້ນໃນອາທິດ ທຳ ອິດຕໍ່ໄປ, ຕ້ອງມີການຕິດຕາມກວດກາຢ່າງລະມັດລະວັງກ່ຽວກັບຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ. ໃນຜູ້ປ່ວຍທີ່ຕ້ອງການໃຊ້ອິນຊູລິນສູງເນື່ອງຈາກມີພູມຕ້ານທານ, ມັນໄດ້ຖືກແນະ ນຳ ໃຫ້ປ່ຽນເປັນອິນຊູລິນອີກປະເພດ ໜຶ່ງ ພາຍໃຕ້ການຊີ້ ນຳ ດ້ານການແພດຢູ່ໃນໂຮງ ໝໍ.
ການປ່ຽນແປງເພີ່ມຂື້ນໃນປະລິມານອິນຊູລິນ
ການປັບປຸງການຄວບຄຸມການເຜົາຜານອາຫານສາມາດເຮັດໃຫ້ມີຄວາມອ່ອນໄຫວເພີ່ມຂື້ນຕໍ່ອິນຊູລິນເຊິ່ງອາດຈະເຮັດໃຫ້ຄວາມຕ້ອງການຂອງອິນຊູລິນຫຼຸດລົງ.
ການປ່ຽນປະລິມານຢາອາດຈະຕ້ອງການເມື່ອ:
ການປ່ຽນແປງນ້ ຳ ໜັກ ຮ່າງກາຍຂອງຄົນເຈັບ,
ການປ່ຽນແປງຊີວິດ (ລວມທັງອາຫານ, ລະດັບຂອງການອອກ ກຳ ລັງກາຍ, ແລະອື່ນໆ),
ສະຖານະການອື່ນໆທີ່ອາດຈະປະກອບສ່ວນເຂົ້າໃນການເພີ່ມຂື້ນຂອງໂຣກເບົາຫວານຫຼື hyperglycemia.
ປະລິມານຢາໃນກຸ່ມຄົນເຈັບພິເສດ
ຜູ້ເຖົ້າ. ໃນຜູ້ສູງອາຍຸ, ຄວາມຕ້ອງການອິນຊູລິນອາດຈະຫຼຸດລົງ. ມັນໄດ້ຖືກແນະນໍາວ່າການເລີ່ມຕົ້ນການປິ່ນປົວ, ການເພີ່ມປະລິມານແລະການຮັກສາການເລືອກປະລິມານໃນຜູ້ປ່ວຍຜູ້ສູງອາຍຸທີ່ມີໂລກເບົາຫວານແມ່ນຖືກປະຕິບັດຢ່າງລະມັດລະວັງເພື່ອຫລີກລ້ຽງການຕິກິລິຍາຂອງ hypoglycemic.
ຄົນເຈັບທີ່ເປັນໂຣກຕັບອັກເສບຫລື ໝາກ ໄຂ່ຫຼັງລົ້ມເຫຼວ. ໃນຄົນເຈັບທີ່ເປັນໂຣກຕັບອັກເສບຫລືໂຣກ ໝາກ ໄຂ່ຫລັງ, ຄວາມຕ້ອງການທາດອິນຊູລິນອາດຈະຫຼຸດລົງ.
ການແນະ ນຳ ຂອງຢາ Insuman ® Basal GT
Insuman ® Basal GT ໂດຍປົກກະຕິແມ່ນໃຊ້ລະບົບປະຕິບັດການເລິກ / ປະມານ 45-60 ນາທີກ່ອນອາຫານ. ສະຖານທີ່ສັກຢາພາຍໃນພື້ນທີ່ສີດດຽວກັນຕ້ອງໄດ້ປ່ຽນທຸກໆຄັ້ງ. ການປ່ຽນພື້ນທີ່ຂອງການບໍລິຫານອິນຊູລິນ (ຍົກຕົວຢ່າງ, ຈາກທ້ອງຫາຂາ) ຄວນຈະເຮັດໄດ້ພຽງແຕ່ຫລັງຈາກປຶກສາທ່ານ ໝໍ, ເພາະວ່າ ການດູດຊຶມຂອງອິນຊູລິນແລະ, ຕາມນັ້ນ, ຜົນກະທົບຂອງການຫຼຸດຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດອາດຈະແຕກຕ່າງກັນໄປຕາມພື້ນທີ່ການບໍລິຫານ (ຕົວຢ່າງ, ທ້ອງຫລືຂາ).
Insuman ® Basal GT ບໍ່ໄດ້ຖືກ ນຳ ໃຊ້ໃນຈັກສູບນ້ ຳ ອິນຊູລິນຫຼາຍໆຊະນິດ (ລວມທັງເຄື່ອງທີ່ຖືກຝັງໄວ້).
ໃນ / ໃນການແນະ ນຳ ຢາແມ່ນຖືກຍົກເວັ້ນແທ້ໆ!
ຢ່າປະສົມ Insuman ® Basal GT ກັບອິນຊູລິນຂອງຄວາມເຂັ້ມຂຸ້ນແຕກຕ່າງກັນ, ມີອິນຊູລິນຂອງຕົ້ນ ກຳ ເນີດຂອງສັດ, ການປຽບທຽບອິນຊູລິນຫຼືຢາອື່ນໆ.
Insuman ® Bazal GT ສາມາດປະສົມກັບການກະກຽມອິນຊູລິນຂອງມະນຸດກຸ່ມ sanofi-aventis ທັງ ໝົດ. Insuman ® Basal GT ບໍ່ຄວນປະສົມກັບອິນຊູລິນທີ່ມີຈຸດປະສົງສະເພາະໃນການໃຊ້ອິນເຕີລິນ.
ມັນຕ້ອງໄດ້ຮັບການຈົດຈໍາວ່າຄວາມເຂັ້ມຂອງ insulin ແມ່ນ 100 IU / ml (ສຳ ລັບຫຼອດ 5 ມລຫຼືໄສ້ຕອງ 3 ມລ), ສະນັ້ນມັນ ຈຳ ເປັນຕ້ອງໃຊ້ເຂັມຂັດພາດສະຕິກພຽງແຕ່ຖືກອອກແບບມາເພື່ອຄວາມເຂັ້ມຂົ້ນຂອງອິນຊູລິນໃນກໍລະນີທີ່ໃຊ້ vials, ຫຼື OptiPen Pro1 ຫຼື pens syringe pens. ກໍລະນີຂອງການໃຊ້ໄສ້ຕອງ. ເຂັມຂັດພາດສະຕິກບໍ່ຄວນມີຢາຊະນິດອື່ນຫຼືປະລິມານທີ່ເຫຼືອຂອງມັນ.
ກ່ອນທີ່ຈະໃສ່ອິນຊູລິນຊຸດ ທຳ ອິດຈາກຝາປິດ, ເອົາຝາພລາສຕິກອອກ (ການມີຂອງຫລວງແມ່ນຫຼັກຖານຂອງຫຼອດທີ່ບໍ່ໄດ້ເປີດ). ການຢຸດເຊົາຄວນໄດ້ຮັບການປະສົມຢ່າງດີໃນທັນທີກ່ອນການຈັດຕັ້ງ, ແລະບໍ່ຄວນມີໂຟມໃດໆ. ນີ້ແມ່ນເຮັດໄດ້ດີທີ່ສຸດໂດຍການຫັນຂວດ, ຈັບມັນຢູ່ໃນມຸມສ້ວຍແຫຼມລະຫວ່າງຝາມື. ຫຼັງຈາກປົນກັນແລ້ວ, ການລະງັບຄວນມີຄວາມສອດຄ່ອງເປັນເອກະພາບແລະມີສີຂາວທີ່ມີຂະ ໜາດ ໃຫຍ່. ການໂຈະບໍ່ສາມາດໃຊ້ໄດ້ຖ້າມັນມີຮູບແບບອື່ນ, i. ຖ້າວ່າມັນຍັງມີຄວາມໂປ່ງໃສຫຼື flakes ຫຼືກ້ອນທີ່ເກີດຂື້ນເປັນຂອງແຫຼວເອງ, ຢູ່ດ້ານລຸ່ມຫຼືຝາຂອງຫຼອດ. ໃນກໍລະນີດັ່ງກ່າວ, ທ່ານຄວນໃຊ້ຂວດອື່ນທີ່ຕອບສະ ໜອງ ເງື່ອນໄຂຂ້າງເທິງ, ແລະທ່ານກໍ່ຄວນແຈ້ງໃຫ້ທ່ານ ໝໍ ຊາບເຊັ່ນກັນ.
ກ່ອນທີ່ຈະລວບລວມ insulin ຈາກຂວດ, ປະລິມານອາກາດເທົ່າກັບປະລິມານທີ່ສັ່ງຂອງອິນຊູລິນຖືກດູດເຂົ້າໄປໃນ syringe ແລະສັກເຂົ້າໄປໃນຫຼອດ (ບໍ່ແມ່ນຂອງແຫຼວ). ຫຼັງຈາກນັ້ນ, ຕຸກທີ່ມີ syringe ກໍ່ຈະຫັນລົງດ້ວຍ syringe ແລະ ຈຳ ນວນເງິນທີ່ ຈຳ ເປັນຂອງ insulin ຈະຖືກເກັບ. ກ່ອນທີ່ຈະສີດ, ເອົາຟອງອາກາດອອກຈາກເຂັມ. ຜິວ ໜັງ ສ່ວນ ໜຶ່ງ ຖືກເອົາໄປທີ່ບ່ອນສັກຢາ, ເຂັມເຂັມຈະຖືກແຊກໃສ່ໃຕ້ຜິວ ໜັງ, ແລະອິນຊູລິນຈະຖືກສັກຊ້າ. ຫລັງຈາກສັກແລ້ວເຂັມຈະຖືກຍ້າຍອອກຊ້າໆແລະສະຖານທີ່ສັກຢາຖືກກົດດ້ວຍຜ້າຝ້າຍເປັນເວລາຫລາຍວິນາທີ. ວັນທີຂອງຖົງອິນຊູລິນຊຸດ ທຳ ອິດຈາກກະປshouldອງຄວນຂຽນໃສ່ປ້າຍຂອງຖັງ.
ຫຼັງຈາກເປີດ, ຂວດສາມາດເກັບຮັກສາໄວ້ໃນອຸນຫະພູມບໍ່ເກີນ 25 ° C ເປັນເວລາ 4 ອາທິດໃນສະຖານທີ່ປ້ອງກັນຈາກແສງແລະຄວາມຮ້ອນ.
ກ່ອນທີ່ຈະຕິດຕັ້ງໄສ້ຕອງ (100 IU / ml) ໃນປາກກາ syringe OptiPen Pro1 ແລະ ClickSTAR, ມັນ ຈຳ ເປັນຕ້ອງທົນຕໍ່ມັນເປັນເວລາ 1-2 ຊົ່ວໂມງໃນອຸນຫະພູມຫ້ອງ (ການສັກຢາອິນຊູລິນທີ່ມີອາການປວດຈະມີຄວາມເຈັບປວດ). ຫຼັງຈາກນັ້ນ, ຄ່ອຍໆປ່ຽນກ່ອງ (ສູງສຸດ 10 ຄັ້ງ) ເພື່ອໃຫ້ໄດ້ຮັບການໂຈະຄວາມເປັນເອກະພາບ. ລົດເຂັນແຕ່ລະ ໜ່ວຍ ນອກຈາກນັ້ນຍັງມີບານໂລຫະ 3 ໜ່ວຍ ສຳ ລັບການປົນເນື້ອໃນຂອງມັນໃຫ້ໄວຂື້ນ. ຫຼັງຈາກການຕິດຕັ້ງກ່ອງໃສ່ໃນເຂັມ syringe, ກ່ອນທີ່ຈະສັກຢາອິນຊູລິນທຸກໆຄັ້ງ, ເຂັມສັກຢາ syringe ຄວນປ່ຽນເປັນຫຼາຍຄັ້ງເພື່ອໃຫ້ໄດ້ຮັບການຢັບຢັ້ງຄວາມເປັນເອກະພາບ. ຫຼັງຈາກປົນກັນແລ້ວ, ການລະງັບຄວນມີຄວາມສອດຄ່ອງເປັນເອກະພາບແລະມີສີຂາວທີ່ມີຂະ ໜາດ ໃຫຍ່. ການໂຈະບໍ່ສາມາດໃຊ້ໄດ້ຖ້າມັນມີຮູບແບບອື່ນ, i. ຖ້າວ່າມັນຍັງມີຄວາມໂປ່ງໃສຫຼື flakes ຫຼືກ້ອນທີ່ເກີດຂື້ນຢູ່ໃນທາດແຫຼວເອງ, ຢູ່ດ້ານລຸ່ມຫຼືຝາຂອງກ່ອງ.ໃນກໍລະນີດັ່ງກ່າວ, ທ່ານຄວນໃຊ້ລົດເຂັນທີ່ແຕກຕ່າງກັນທີ່ ເໝາະ ສົມກັບເງື່ອນໄຂຂ້າງເທິງ, ແລະທ່ານກໍ່ຄວນແຈ້ງໃຫ້ທ່ານ ໝໍ ຊາບເຊັ່ນກັນ. ຖອດຟອງອາກາດໃດໆອອກຈາກກ່ອງໃສ່ກ່ອນທີ່ຈະສີດ (ເບິ່ງ ຄຳ ແນະ ນຳ ໃນການໃຊ້ກະບອກເຂັມ OptiPen Pro1 ຫຼື ClickSTAR).
ລົດເຂັນບໍ່ໄດ້ຖືກອອກແບບມາປະສົມ Insuman ® Bazal GT ກັບ insulins ອື່ນໆ. ໄສ້ຕອງຫວ່າງບໍ່ສາມາດເຕີມເງິນໄດ້. ໃນກໍລະນີທີ່ມີການແຍກປາກກາ syringe, ທ່ານສາມາດໃສ່ປະລິມານທີ່ຕ້ອງການຈາກໄສ້ຕອງໂດຍໃຊ້ syringe ທຳ ມະດາ. ມັນຕ້ອງໄດ້ຮັບການຈົດຈໍາວ່າຄວາມເຂັ້ມຂົ້ນຂອງ insulin ໃນ cartridge ແມ່ນ 100 IU / ml, ດັ່ງນັ້ນທ່ານພຽງແຕ່ຕ້ອງການໃຊ້ເຂັມຂັດພາດສະຕິກທີ່ຖືກອອກແບບມາ ສຳ ລັບຄວາມເຂັ້ມຂົ້ນຂອງອິນຊູລິນ. syringe ບໍ່ຄວນມີຢາຊະນິດອື່ນຫຼືປະລິມານທີ່ເຫຼືອຂອງມັນ.
ຫຼັງຈາກການຕິດຕັ້ງໄສ້ຕອງ, ມັນສາມາດໃຊ້ໄດ້ 4 ອາທິດ. ມັນໄດ້ຖືກແນະນໍາໃຫ້ເກັບຢູ່ໃນອຸນຫະພູມບໍ່ເກີນ 25 ° C ໃນສະຖານທີ່ປ້ອງກັນຈາກແສງແລະຄວາມຮ້ອນ. ໃນຂັ້ນຕອນການ ນຳ ໃຊ້ໄສ້ຕອງ, ເຂັມສັກຢາບໍ່ຄວນເກັບຮັກສາໄວ້ໃນຕູ້ເຢັນ (ເນື່ອງຈາກວ່າການສັກດ້ວຍ insulin ປຽກຈະມີຄວາມເຈັບປວດຫຼາຍ). ຫຼັງຈາກຕິດຕັ້ງໄສ້ຕອງ ໃໝ່, ມັນ ຈຳ ເປັນຕ້ອງກວດເບິ່ງການເຮັດວຽກທີ່ຖືກຕ້ອງຂອງປາກກາ syringe ກ່ອນທີ່ຈະສັກຄັ້ງ ທຳ ອິດ (ເບິ່ງ ຄຳ ແນະ ນຳ ສຳ ລັບການໃຊ້ OptiPenPro 1 ຫຼື ClickSTAR Syringe Pens).
ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້ແລະຈັດການກັບປາກກາ syringe ທີ່ກຽມໄວ້ກ່ອນ SoloStar ®
ກ່ອນການ ນຳ ໃຊ້ຄັ້ງ ທຳ ອິດ, ປາກກາ syringe ຕ້ອງເກັບຮັກສາໄວ້ໃນອຸນຫະພູມຫ້ອງປະມານ 1-2 ຊົ່ວໂມງ.
ກ່ອນການ ນຳ ໃຊ້, ທ່ານຄວນກວດກາໄສ້ຕອງພາຍໃນປາກກາ syringe ຫຼັງຈາກປະສົມການລະງັບໃນມັນຢ່າງລະອຽດໂດຍການ ໝູນ ເຂັມ syringe ຮອບແກນຂອງມັນ, ຖືມັນຢູ່ໃນມຸມສ້ວຍລະຫວ່າງຝາມື. ມັນຄວນຈະຖືກນໍາໃຊ້ພຽງແຕ່ຖ້າວ່າ, ຫຼັງຈາກຜະສົມ, ການລະງັບດັ່ງກ່າວມີຄວາມສອດຄ່ອງເປັນເອກະພາບແລະມີສີຂາວ milky. ປາກກາ syringe ບໍ່ສາມາດໃຊ້ໄດ້ຖ້າຫາກວ່າການລະງັບໃນນັ້ນຫລັງຈາກປະສົມມີຮູບແບບອື່ນ, i. ຖ້າວ່າມັນຍັງມີຄວາມໂປ່ງໃສຫຼື flakes ຫຼືກ້ອນທີ່ເກີດຂື້ນຢູ່ໃນທາດແຫຼວເອງ, ຢູ່ດ້ານລຸ່ມຫຼືຝາຂອງກ່ອງ. ໃນກໍລະນີດັ່ງກ່າວ, ໃຫ້ໃຊ້ປາກກາ syringe ທີ່ແຕກຕ່າງກັນແລະແຈ້ງໃຫ້ທ່ານ ໝໍ ຊາບ.
ບໍ່ຄວນ ນຳ ໃຊ້ສິ່ງເສດເຫຼືອ SoloStar ® Syringe Pens ໃໝ່ ແລະຕ້ອງຖືກຖິ້ມ.
ເພື່ອປ້ອງກັນການຕິດເຊື້ອ, ເຂັມສັກຢາວັກຊີນທີ່ກຽມໄວ້ລ່ວງ ໜ້າ ຄວນຖືກໃຊ້ໂດຍຄົນເຈັບຄົນດຽວແລະບໍ່ຄວນໂອນໃຫ້ຄົນອື່ນ.
ການຈັດການກັບ SoloStar ® Syringe Pen
ກ່ອນທີ່ຈະໃຊ້ປາກກາ syringe SoloStar,, ໃຫ້ອ່ານຂໍ້ມູນກ່ຽວກັບການ ນຳ ໃຊ້ຢ່າງລະມັດລະວັງ.
ຂໍ້ມູນ ສຳ ຄັນກ່ຽວກັບການໃຊ້ SoloStar ® Syringe Pen
ກ່ອນການ ນຳ ໃຊ້ແຕ່ລະຄັ້ງ, ຄວນເຊື່ອມເຂັມເຂັມ ໃໝ່ ຢ່າງລະມັດລະວັງໃສ່ປາກກາ syringe ແລະທົດສອບຄວາມປອດໄພ. ຄວນໃຊ້ເຂັມພຽງແຕ່ເຂັມທີ່ໃຊ້ກັບ SoloStar. ເທົ່ານັ້ນ.
ຕ້ອງມີການລະມັດລະວັງພິເສດເພື່ອຫລີກລ້ຽງອຸບັດຕິເຫດທີ່ກ່ຽວຂ້ອງກັບການໃຊ້ເຂັມແລະຄວາມເປັນໄປໄດ້ໃນການສົ່ງຕໍ່ການຕິດເຊື້ອ.
ຢ່າໃຊ້ pen SoloStar ring syringe ຖ້າມັນເສຍຫາຍຫຼືຖ້າຄົນເຈັບບໍ່ແນ່ໃຈວ່າມັນເຮັດວຽກໄດ້ຖືກຕ້ອງ.
ມັນເປັນສິ່ງ ຈຳ ເປັນຢູ່ສະ ເໝີ ທີ່ຈະຕ້ອງໃຊ້ SoloStar-syringe pen ໃນກໍລະນີທີ່ສູນເສຍຫຼືເສຍຫາຍຕໍ່ ສຳ ເນົາທີ່ເຮັດວຽກຂອງປາກກາ SoloStar ®.
ຄໍາແນະນໍາກ່ຽວກັບການເກັບຮັກສາ
ມັນ ຈຳ ເປັນທີ່ຈະຕ້ອງສຶກສາໃນພາກ“ ເງື່ອນໄຂການເກັບຮັກສາ” ກ່ຽວກັບກົດລະບຽບການເກັບຮັກສາຂອງນ້ ຳ ຢາ SoloStar-syringe.
ຖ້າເຂັມສັກຢາ SoloStar-syringe ຖືກເກັບໄວ້ໃນຕູ້ເຢັນ, ມັນຄວນຈະຖືກໂຍກຍ້າຍອອກຈາກບ່ອນນັ້ນ 1-2 ຊົ່ວໂມງກ່ອນການສີດຢາທີ່ມີຈຸດປະສົງເພື່ອໃຫ້ການຢຸດນັ້ນໃຊ້ເວລາອຸນຫະພູມໃນຫ້ອງ. ການບໍລິຫານຢາອິນຊູລິນແຊນຈະມີອາການເຈັບຫຼາຍ.
ປາກກາ syoe SoloStar ທີ່ໃຊ້ແລ້ວຕ້ອງຖືກ ທຳ ລາຍ.
ຖົງປ້ອງກັນ SoloStar must ຕ້ອງໄດ້ຮັບການປົກປ້ອງຈາກຝຸ່ນແລະຝຸ່ນ.
ດ້ານນອກຂອງ SoloStar-Syringe Pen ສາມາດເຮັດຄວາມສະອາດໄດ້ໂດຍການເຊັດມັນດ້ວຍຜ້າປຽກ.
ຢ່າແຊ່ໃນຂອງແຫຼວ, ຢ່າແຊ່ຫຼືລອກປາກກາ SoloStar-syringe, ເພາະວ່າສິ່ງນີ້ອາດຈະເປັນການ ທຳ ລາຍມັນ.
SoloStar ® Syringe Pen ແຈກຢາຍ insulin ຢ່າງຖືກຕ້ອງແລະປອດໄພໃນການ ນຳ ໃຊ້. ມັນຍັງຮຽກຮ້ອງໃຫ້ມີການຈັດການຢ່າງລະມັດລະວັງ. ຫລີກລ້ຽງສະຖານະການທີ່ຄວາມເສຍຫາຍຕໍ່ peno SoloStar-syringe ອາດຈະເກີດຂື້ນ. ຖ້າຄົນເຈັບສົງໃສວ່າ ສຳ ເນົາຂອງນ້ ຳ ຢາ SoloStar-syringe ອາດຈະເສຍຫາຍ, ໃຫ້ໃຊ້ປາກກາ syringe ໃໝ່.
ຂັ້ນຕອນ 1. ການຄວບຄຸມອິນຊູລິນ
ມັນເປັນສິ່ງ ຈຳ ເປັນທີ່ຈະຕ້ອງກວດເບິ່ງປ້າຍທີ່ໃສ່ໃນເຂັມສັກຢາ SoloStar pen ເພື່ອໃຫ້ແນ່ໃຈວ່າມັນມີທາດອິນຊູລິນທີ່ ເໝາະ ສົມ. ສຳ ລັບ Insuman ® Bazal GT, ປາກກາ syringe SoloStar ແມ່ນສີຂາວພ້ອມປຸ່ມສີຂຽວ ສຳ ລັບສັກ. ຫຼັງຈາກຖອດຝາປິດຂອງປາກກາ syringe ແລ້ວ, ລັກສະນະຂອງອິນຊູລິນທີ່ມີຢູ່ໃນມັນຖືກຄວບຄຸມ: ການລະງັບຂອງອິນຊູລິນຫຼັງຈາກປະສົມຄວນມີຄວາມສອດຄ່ອງເປັນເອກະພາບແລະສີຂາວທີ່ມີຂະ ໜາດ ໃຫຍ່.
ຂັ້ນຕອນທີ 2. ເຊື່ອມຕໍ່ເຂັມ
ຕ້ອງໃຊ້ເຂັມສັກຢາທີ່ມີເຂັມສັກຢາ SoloStar-syringe ເທົ່ານັ້ນ.
ສຳ ລັບການສັກແຕ່ລະຄັ້ງຕໍ່ມາ, ໃຫ້ໃຊ້ເຂັມອະເຊື້ອ ໃໝ່ ສະ ເໝີ. ຫຼັງຈາກຖອດຝາ, ເຂັມຕ້ອງຖືກຕິດຕັ້ງຢ່າງລະມັດລະວັງໃສ່ເຂັມ syringe.
ຂັ້ນຕອນ 3. ປະຕິບັດການທົດສອບຄວາມປອດໄພ (ປະຕິບັດສະເຫມີຫຼັງຈາກປະສົມການຢຸດ, ເບິ່ງຂ້າງເທິງ).
ກ່ອນການສັກແຕ່ລະຄັ້ງ, ມັນ ຈຳ ເປັນຕ້ອງ ດຳ ເນີນການທົດສອບຄວາມປອດໄພແລະຮັບປະກັນວ່າເຂັມແລະເຂັມສັກຢາເຮັດວຽກໄດ້ດີແລະຟອງອາກາດຖືກຖອດອອກ.
ວັດປະລິມານເທົ່າກັບ 2 PIECES.
ໝວກ ເຂັມພາຍນອກແລະພາຍໃນຕ້ອງຖືກຖອດອອກ.
ດ້ວຍປາກກາ syringe ດ້ວຍເຂັມຂຶ້ນ, ຄ່ອຍໆແຕະກ່ອງໃສ່ອິນຊູລິນໂດຍນິ້ວມືຂອງທ່ານເພື່ອວ່າຟອງອາກາດທັງ ໝົດ ຖືກມຸ້ງໄປຫາເຂັມ.
ກົດປຸ່ມສີດເຕັມ.
ຖ້າມີ insulin ປະກົດຢູ່ປາຍຂອງເຂັມ, ນີ້ ໝາຍ ຄວາມວ່າເຂັມແລະເຂັມທີ່ເຮັດວຽກຖືກຕ້ອງ.
ຖ້າອິນຊູລິນບໍ່ປາກົດຢູ່ປາຍຂອງເຂັມ, ຫຼັງຈາກນັ້ນ, ຂັ້ນຕອນທີ 3 ສາມາດເຮັດຊ້ ຳ ອີກຈົນກວ່າອິນຊູລິນຈະປາກົດຢູ່ປາຍຂອງເຂັມ.
ຂັ້ນຕອນທີ 4. ການເລືອກແບບສັກລາຍ (ປະຕິບັດສະ ເໝີ ຫຼັງຈາກປະສົມການໂຈະ, ເບິ່ງຂ້າງເທິງ)
ປະລິມານທີ່ສາມາດຖືກ ກຳ ນົດດ້ວຍຄວາມຖືກຕ້ອງຂອງ 1 UNIT: ຈາກປະລິມານຕ່ ຳ ສຸດ - 1 UNIT ຈົນຮອດປະລິມານສູງສຸດ - 80 UNITS. ຖ້າ ຈຳ ເປັນທີ່ຈະແນະ ນຳ ໃຫ້ເກີນຂະ ໜາດ 80 PIECES, ຄວນໃຫ້ສັກ 2 ຄັ້ງຫຼືຫຼາຍກວ່ານັ້ນ.
ປ່ອງຢ້ຽມທີ່ໃຊ້ຢາຄວນຊີ້ບອກວ່າ“ 0” ຫຼັງຈາກການທົດສອບຄວາມປອດໄພ ສຳ ເລັດແລ້ວ. ຫຼັງຈາກນັ້ນ, ປະລິມານທີ່ ຈຳ ເປັນກໍ່ສາມາດສ້າງຕັ້ງຂຶ້ນ.
ຂັ້ນຕອນ 5. ປະລິມານ
ຜູ້ປ່ວຍຄວນໄດ້ຮັບການແຈ້ງເຕືອນກ່ຽວກັບເຕັກນິກການສີດໂດຍຜູ້ຊ່ຽວຊານດ້ານການແພດ.
ເຂັມຕ້ອງຖືກໃສ່ພາຍໃຕ້ຜິວ ໜັງ. ປຸ່ມສີດຄວນຖືກກົດຢ່າງເຕັມສ່ວນ. ມັນໄດ້ຖືກຈັດຢູ່ໃນຕໍາແຫນ່ງນີ້ອີກ 10 s ຈົນກ່ວາເຂັມອອກ. ນີ້ຈະຮັບປະກັນການແນະ ນຳ ປະລິມານທີ່ເລືອກຂອງອິນຊູລິນໃຫ້ຄົບຖ້ວນ.
ຂັ້ນຕອນ 6. ການ ກຳ ຈັດແລະຖີ້ມເຂັມ
ໃນທຸກໆກໍລະນີ, ເຂັມຫຼັງຈາກການສີດແຕ່ລະຄັ້ງຄວນໄດ້ຮັບການ ກຳ ຈັດແລະຍົກເລີກ. ນີ້ຮັບປະກັນການປ້ອງກັນການປົນເປື້ອນແລະ / ຫຼືການຕິດເຊື້ອ, ອາກາດເຂົ້າໄປໃນພາຊະນະ ສຳ ລັບອິນຊູລິນແລະການຮົ່ວໄຫຼຂອງອິນຊູລິນ.
ເມື່ອເອົາເຂັມແລະ ກຳ ຈັດເຂັມອອກ, ຕ້ອງມີການລະມັດລະວັງພິເສດ. ຂໍ້ແນະ ນຳ ກ່ຽວກັບການປ້ອງກັນຄວາມປອດໄພໃນການ ກຳ ຈັດເຂັມແລະການຖອກເຂັມອອກ (ຕົວຢ່າງເຕັກນິກການໃສ່ ໝວກ ດ້ວຍມືເບື້ອງ ໜຶ່ງ) ຄວນປະຕິບັດເພື່ອຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງອຸບັດຕິເຫດທີ່ກ່ຽວຂ້ອງກັບການໃຊ້ເຂັມແລະຍັງປ້ອງກັນການຕິດເຊື້ອ.
ຫຼັງຈາກຖອດເຂັມອອກແລ້ວ, ໃຫ້ປິດປາກກາສັກຢາ SoloStar with ດ້ວຍ ໝວກ.
ລັກສະນະການຢາ
ຂະ ໜາດ ຂອງ Insuman Bazal GT ແມ່ນ 100 IU / ml. ຫຼັງຈາກການບໍລິຫານພາຍໃຕ້ຜິວຫນັງ, ມັນເລີ່ມຕົ້ນປະຕິບັດຄ່ອຍໆ, ບັນລຸຜົນກະທົບທີ່ມີທາດໃນເລືອດໃນຫນຶ່ງຊົ່ວໂມງ. ການຫຼຸດລົງສູງສຸດຂອງນໍ້າຕານພັດທະນາ 3-4 ຊົ່ວໂມງຫຼັງຈາກສັກ, ຜົນກະທົບນີ້ຈະແກ່ຍາວເຖິງ 11-20 ຊົ່ວໂມງ. ກົນໄກຂອງການກະ ທຳ ມີຄຸນລັກສະນະຂອງມັນ:
- ມັນມີຜົນກະທົບ anabolic, ຍັບຍັ້ງຂະບວນການ catabolic, ຫຼຸດຜ່ອນປະລິມານ glucose ໃນ plasma ເລືອດ.
- ມັນຊ່ວຍໃນການໂອນ glucose ເຂົ້າໄປໃນຫ້ອງແລະສັງເຄາະເມັດ glycogen ຈາກມັນໃນ hepatocytes ແລະກ້າມ, ຕັນປະຕິກິລິຍາຂອງ glycogenolysis ແລະ gluconeogenesis, ເພີ່ມປະສິດທິພາບການ ນຳ ໃຊ້ຜະລິດຕະພັນສຸດທ້າຍ - pyruvate.
- ຫຼຸດຜ່ອນປະຕິກິລິຍາທາງຊີວະເຄມີຂອງ lipolysis, ແຕ່ຊ່ວຍກະຕຸ້ນການສັງເຄາະຂອງໄຂມັນໃນຕັບ.
- ປັບປຸງການຂົນສົ່ງຂອງທາດປະສົມອາຊິດ amino ເຂົ້າໃນໂຄງສ້າງຂອງຈຸລັງແລະການສັງເຄາະທາດໂປຼຕີນ.
- ຊ່ວຍຍົກຍ້າຍໂພແທດຊຽມທົ່ວເຍື່ອໄປສູ່ຈຸລັງ.
ຜົນກະທົບທາງຊີວະພາບທັງ ໝົດ ຂອງ insulin insulin basal GT ຕ່ ຳ glycemia.
ກຸ່ມແພດການຢາ:
ຕົວຊີ້ບອກ ສຳ ລັບການ ນຳ ໃຊ້
ພະຍາດເບົາຫວານທີ່ຂື້ນກັບ Insulin. Insuman Rapid GT ແມ່ນໄດ້ບົ່ງບອກເຖິງການຮັກສາໂລກເບົາຫວານແລະໂຣກ ketoacidosis, ເຊັ່ນດຽວກັນກັບການບັນລຸການຊົດເຊີຍການເຜົາຜະຫລານໃນຜູ້ປ່ວຍທີ່ເປັນໂຣກເບົາຫວານໃນໄລຍະກ່ອນການເຈັບ, ໃນລະຫວ່າງແລະຫຼັງການຜ່າຕັດ.
- ໂລກເອດສໃນເລືອດ,
- ປະຕິກິລິຍາທາງພູມຕ້ານທານກັບອິນຊູລິນຫຼືສ່ວນປະກອບຊ່ວຍຂອງຢາ, ຍົກເວັ້ນກໍລະນີທີ່ການປິ່ນປົວດ້ວຍ insulin ແມ່ນ ຈຳ ເປັນ. ໃນກໍລະນີດັ່ງກ່າວ, ການ ນຳ ໃຊ້ Insuman Rapid GT ແມ່ນສາມາດເຮັດໄດ້ພຽງແຕ່ມີການຄວບຄຸມທາງການແພດຢ່າງລະມັດລະວັງແລະຖ້າ ຈຳ ເປັນກໍ່ຈະສົມທົບກັບການປິ່ນປົວຕ້ານອາການແພ້.
ຂໍ້ຄວນລະວັງແລະ ຄຳ ແນະ ນຳ ພິເສດ
ປະຕິກິລິຍາຂ້າມຕ້ານພູມຕ້ານທານຂອງອິນຊູລິນຂອງມະນຸດກັບອິນຊູລິນຂອງຕົ້ນ ກຳ ເນີດຂອງສັດ. ດ້ວຍຄວາມອ່ອນໄຫວທີ່ເພີ່ມຂື້ນຂອງຄົນເຈັບຕໍ່ກັບ insulin ຂອງຕົ້ນກໍາເນີດຂອງສັດ, ເຊັ່ນດຽວກັນກັບ m-cresol, ຄວາມທົນທານຂອງ Insuman Rapid GT ຄວນໄດ້ຮັບການປະເມີນຢູ່ໃນຄລີນິກໂດຍໃຊ້ການທົດສອບ intradermal. ຖ້າຫາກວ່າໃນໄລຍະການທົດສອບແບບບໍ່ສະ ໝໍ່າ ສະ ເໝີ ຕໍ່ການອິນຊູລິນຂອງມະນຸດຈະຖືກກວດພົບ (ມີປະຕິກິລິຍາທັນທີເຊັ່ນ: Arthus), ການປິ່ນປົວຕໍ່ໄປຄວນ ດຳ ເນີນພາຍໃຕ້ການຊີ້ ນຳ ຂອງຄລີນິກ. ໃນ ຈຳ ນວນຜູ້ປ່ວຍເປັນ ຈຳ ນວນຫຼວງຫຼາຍທີ່ມີຄວາມບົກຜ່ອງກັບອິນຊູລິນຈາກຕົ້ນ ກຳ ເນີດຂອງສັດ, ມັນເປັນການຍາກທີ່ຈະປ່ຽນໄປໃຊ້ອິນຊູລິນຂອງມະນຸດເນື່ອງຈາກປະຕິກິລິຍາຂ້າມພູມຕ້ານທານຂອງອິນຊູລິນແລະອິນຊູລິນຂອງຕົ້ນ ກຳ ເນີດຂອງສັດ.
ການມີລະດັບຕ່ອມນ້ ຳ ຕານໃນເລືອດສາມາດພັດທະນາໄດ້ຖ້າປະລິມານການສັກຢາອິນຊູລິນເກີນຄວາມຕ້ອງການຂອງມັນ.
ມີບາງອາການທາງຄລີນິກທີ່ແນ່ນອນແລະສັນຍານທີ່ຄວນສະແດງໃຫ້ຄົນເຈັບຫລືຄົນອື່ນໆຮູ້ກ່ຽວກັບການຫຼຸດລົງຂອງນ້ ຳ ຕານໃນເລືອດ. ສິ່ງເຫຼົ່ານີ້ລວມມີ: ການເຫື່ອອອກຢ່າງກະທັນຫັນ, ຄວາມວຸ້ນວາຍ, ຄວາມວຸ້ນວາຍ, ຄວາມອຶດຢາກ, ຄວາມງ້ວງເຫງົາ, ຄວາມວຸ້ນວາຍນອນ, ຄວາມຢ້ານກົວ, ຊຶມເສົ້າ, ອາການຄັນຄາຍ, ພຶດຕິ ກຳ ທີ່ຜິດປົກກະຕິ, ຄວາມກັງວົນໃຈ, ໂຣກໃນປາກແລະອ້ອມປາກ, pallor, ເຈັບຫົວ, ຂາດການປະສານງານຂອງການເຄື່ອນໄຫວ, ເຊັ່ນດຽວກັນ ຄວາມຜິດປົກກະຕິທາງດ້ານລະບົບປະສາດ (ການປາກເວົ້າແລະຄວາມບົກຜ່ອງດ້ານສາຍຕາ, ອາການທີ່ເປັນ ອຳ ມະພາດ) ແລະຄວາມຮູ້ສຶກຜິດປົກກະຕິ. ດ້ວຍການຫຼຸດລົງຂອງລະດັບນ້ ຳ ຕານ, ຄົນເຈັບອາດຈະສູນເສຍການຄວບຄຸມຕົນເອງແລະແມ່ນແຕ່ສະຕິ. ໃນກໍລະນີດັ່ງກ່າວ, ຄວາມເຢັນແລະຄວາມຊຸ່ມຂອງຜິວຫນັງອາດຈະຖືກສັງເກດເຫັນ, ແລະອາການຊັກຍັງອາດຈະປາກົດ.
ຜູ້ປ່ວຍຫຼາຍຄົນ, ເຊິ່ງເປັນຜົນມາຈາກກົນໄກການ ຕຳ ນິຕິຊົມ adrenergic, ອາດຈະພັດທະນາອາການດັ່ງຕໍ່ໄປນີ້, ເຊິ່ງສະແດງໃຫ້ເຫັນເຖິງການຫຼຸດລົງຂອງນ້ ຳ ຕານໃນເລືອດ: ການເຫື່ອອອກ, ຄວາມຊຸ່ມຊື່ນຂອງຜິວ ໜັງ, ຄວາມກັງວົນໃຈ, ໂຣກຕາບອດ (palpitations), ຄວາມດັນເລືອດສູງ, ສັ່ນສະເທືອນ, ເຈັບ ໜ້າ ເອິກ, ລົບກວນຈັງຫວະຂອງຫົວໃຈ.
ດັ່ງນັ້ນ, ຜູ້ປ່ວຍແຕ່ລະຄົນທີ່ເປັນໂລກເບົາຫວານແລະຮັບອິນຊູລິນຕ້ອງຮຽນຮູ້ທີ່ຈະຮູ້ອາການທີ່ຜິດປົກກະຕິເຊິ່ງເປັນສັນຍານຂອງການພັດທະນາການເປັນໂລກເບົາຫວານ. ຄົນເຈັບທີ່ຕິດຕາມກວດກາລະດັບນ້ ຳ ຕານໃນເລືອດແລະປັດສະວະສ່ວນ ໜ້ອຍ ຈະເປັນໂຣກຕັບອ່ອນໃນເລືອດ. ແນວໂນ້ມທີ່ຈະເປັນໂລກຕ່ ຳ ໃນເລືອດຕ່ ຳ ຮ້າຍແຮງສາມາດກະທົບຕໍ່ຄວາມສາມາດໃນການຂັບຂີ່ລົດແລະເຮັດວຽກອຸປະກອນຕ່າງໆ. ຄົນເຈັບສາມາດແກ້ໄຂການຫຼຸດລົງຂອງລະດັບນ້ ຳ ຕານທີ່ລາວສັງເກດເຫັນໂດຍການກິນນ້ ຳ ຕານຫຼືອາຫານທີ່ມີຄາໂບໄຮເດຣດສູງ. ເພື່ອຈຸດປະສົງນີ້, ຄົນເຈັບຄວນມີທາດນ້ ຳ ຕານ 20 ກຣາມກັບລາວຢູ່ສະ ເໝີ.ໃນສະພາບທີ່ຮ້າຍແຮງກວ່າເກົ່າຂອງການລະລາຍໃນເລືອດ, ການສັກຢາ glucagon subcutaneous ແມ່ນຖືກລະບຸໄວ້ (ເຊິ່ງສາມາດເຮັດໄດ້ໂດຍແພດຫຼືພະນັກງານພະຍາບານ). ຫຼັງຈາກການປັບປຸງຢ່າງພຽງພໍ, ຄົນເຈັບຄວນກິນ. ຖ້າການລະລາຍໃນເລືອດບໍ່ສາມາດ ກຳ ຈັດໄດ້ທັນທີ, ຫຼັງຈາກນັ້ນທ່ານ ໝໍ ຄວນຮີບດ່ວນ. ມັນເປັນສິ່ງ ຈຳ ເປັນທີ່ຈະຕ້ອງແຈ້ງໃຫ້ທ່ານ ໝໍ ຊາບໂດຍທັນທີກ່ຽວກັບການພັດທະນາຂອງໂລກເອດສໃນເລືອດເພື່ອໃຫ້ລາວຕັດສິນໃຈກ່ຽວກັບຄວາມ ຈຳ ເປັນໃນການປັບປະລິມານຢາອິນຊູລິນ.
ໃນບາງສະຖານະການ, ອາການຂອງການເປັນໂລກເບົາຫວານອາດຈະບໍ່ຮຸນແຮງຫຼືບໍ່ມີ. ສະຖານະການດັ່ງກ່າວເກີດຂື້ນໃນຜູ້ປ່ວຍຜູ້ສູງອາຍຸ, ໂດຍມີບັນດາບາດແຜຂອງລະບົບປະສາດ (ໂຣກ neuropathy), ກັບໂຣກຈິດ, ກັບການປິ່ນປົວແບບປະສົມປະສານກັບຢາອື່ນໆ (ເບິ່ງ“ ປະຕິກິລິຍາກັບຢາອື່ນໆ”), ມີລະດັບຮັກສາລະດັບນ້ ຳ ຕານໃນເລືອດ, ເມື່ອປ່ຽນອິນຊູລິນ.
ສາເຫດດັ່ງຕໍ່ໄປນີ້ແມ່ນສາມາດເຮັດໃຫ້ການຫຼຸດລົງຂອງນ້ ຳ ຕານໃນເລືອດ: ການກິນຢາອິນຊູລິນຫຼາຍເກີນໄປ, ການສັກຢາອິນຊູລິນບໍ່ຖືກຕ້ອງ (ໃນຜູ້ປ່ວຍຜູ້ສູງອາຍຸ), ປ່ຽນໄປໃຊ້ອິນຊູລິນອີກປະເພດ ໜຶ່ງ, ກິນອາຫານ, ກິນອາຫານ, ຮາກ, ຖອກທ້ອງ, ອອກ ກຳ ລັງກາຍ, ກຳ ຈັດສະຖານະການທີ່ມີຄວາມກົດດັນ, ດື່ມເຫຼົ້າແລະພະຍາດຕ່າງໆທີ່ຫຼຸດຜ່ອນຄວາມຕ້ອງການ ໃນອິນຊູລິນ (ພະຍາດຕັບຫຼື ໝາກ ໄຂ່ຫຼັງທີ່ຮ້າຍແຮງ, ການເຮັດວຽກຂອງ adrenal cortex ຫຼຸດລົງ, ຕ່ອມໃນສະ ໝອງ ຫຼືຕ່ອມ thyroid), ການປ່ຽນສະຖານທີ່ສັກຢາ (ຕົວຢ່າງ, ຜິວ ໜັງ ບໍລິເວນທ້ອງ, ບ່າໄຫລ່ຫຼືແຂນຂາ), ເຊັ່ນດຽວກັນກັບການຕິດຕໍ່ພົວພັນກັບຢາອື່ນໆ ໝາຍ ຄວາມ (ເບິ່ງ "ປະຕິກິລິຍາກັບຢາອື່ນໆ")
ຄວາມສ່ຽງໃນການພັດທະນາການເປັນໂລກເບົາຫວານແມ່ນສູງໃນຊ່ວງເລີ່ມຕົ້ນຂອງການປິ່ນປົວອິນຊູລິນ, ເມື່ອປ່ຽນໄປສູ່ການກຽມຕົວອິນຊູລິນອີກຄັ້ງ ໜຶ່ງ, ໃນຄົນເຈັບທີ່ມີລະດັບນ້ ຳ ຕານໃນເລືອດຮັກສາຕໍ່າ.
ກຸ່ມສ່ຽງພິເສດປະກອບດ້ວຍຄົນເຈັບທີ່ມີໂຣກຕ່ອມນ້ ຳ ຕານໃນເລືອດແລະເສັ້ນປະສາດເສັ້ນເລືອດສະ ໝອງ ແຄບຫລືເສັ້ນເລືອດສະ ໝອງ ເສື່ອມ (ການບົກຜ່ອງດ້ານກະເພາະຫຼືການໄຫຼວຽນຂອງສະ ໝອງ), ລວມທັງຄົນເຈັບທີ່ມີພະຍາດຫລອດເລືອດສະ ໝອງ ພິເສດ.
ການບໍ່ປະຕິບັດຕາມອາຫານ, ການສັກຢາອິນຊູລິນ, ຄວາມຕ້ອງການຂອງອິນຊູລິນເພີ່ມຂື້ນເນື່ອງຈາກການຕິດເຊື້ອຫຼືພະຍາດອື່ນໆ, ແລະການຫຼຸດລົງຂອງກິດຈະ ກຳ ທາງຮ່າງກາຍສາມາດເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດເພີ່ມຂື້ນ (hyperglycemia), ອາດຈະມີການເພີ່ມຂື້ນຂອງລະດັບຂອງອົງການ ketone ໃນເລືອດ (ketoacidosis). Ketoacidosis ສາມາດພັດທະນາພາຍໃນສອງສາມຊົ່ວໂມງຫຼືມື້. ໃນອາການ ທຳ ອິດຂອງການລະລາຍຂອງທາດອາຫານໃນກະເພາະອາຫານ (ກະຫາຍນ້ ຳ, ປັດສະວະເລື້ອຍໆ, ຂາດຄວາມຢາກອາຫານ, ເມື່ອຍລ້າ, ຜິວ ໜັງ ແຫ້ງ, ຫາຍໃຈເລິກແລະໄວ, ຄວາມເຂັ້ມຂົ້ນສູງຂອງອາຊິດອໍໂມນແລະນ້ ຳ ຕານໃນນ້ ຳ ຍ່ຽວ), ຕ້ອງມີການແຊກແຊງທາງການແພດຢ່າງຮີບດ່ວນ.
ເມື່ອປ່ຽນທ່ານ ໝໍ (ຕົວຢ່າງ, ໃນເວລາເຂົ້າໂຮງ ໝໍ ຍ້ອນອຸບັດຕິເຫດ, ເຈັບເປັນໃນເວລາພັກຜ່ອນ), ຄົນເຈັບຕ້ອງແຈ້ງໃຫ້ທ່ານ ໝໍ ຊາບວ່າລາວເປັນໂລກເບົາຫວານ.
ການຖືພາແລະ lactation
ການຮັກສາດ້ວຍ Insuman Rapid GT ຄວນໄດ້ຮັບການສືບຕໍ່ໃນລະຫວ່າງການຖືພາ. ໃນລະຫວ່າງການຖືພາ, ໂດຍສະເພາະຫຼັງຈາກໄຕມາດ ທຳ ອິດ, ຄວນມີຄວາມຕ້ອງການເພີ່ມຂື້ນຂອງອິນຊູລິນ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ທັນທີຫຼັງເກີດ, ຄວາມຕ້ອງການຂອງອິນຊູລິນປົກກະຕິຫຼຸດລົງ, ເຊິ່ງກໍ່ໃຫ້ເກີດຄວາມສ່ຽງຕໍ່ການເປັນໂລກເບົາຫວານຕໍ່າ. ຖ້າທ່ານ ກຳ ລັງຖືພາຫຼືວາງແຜນການຖືພາ, ໃຫ້ແນ່ໃຈວ່າຈະແຈ້ງໃຫ້ທ່ານ ໝໍ ຊາບ.
ໃນລະຫວ່າງການລ້ຽງລູກດ້ວຍນົມແມ່, ບໍ່ມີຂໍ້ ຈຳ ກັດໃນການປິ່ນປົວດ້ວຍອິນຊູລິນ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ການປັບປະລິມານແລະການປັບອາຫານອາດຈະ ຈຳ ເປັນ.
ປະລິມານຢາແລະການບໍລິຫານ .
ການເລືອກປະລິມານຢາອິນຊູລິນໃນຄົນເຈັບແມ່ນ ດຳ ເນີນໂດຍທ່ານ ໝໍ ແຕ່ລະຄົນ, ຂື້ນກັບອາຫານ, ລະດັບຂອງການອອກ ກຳ ລັງກາຍແລະວິຖີຊີວິດ. ປະລິມານຂອງອິນຊູລິນແມ່ນຖືກ ກຳ ນົດໂດຍອີງໃສ່ລະດັບຂອງນ້ ຳ ຕານໃນເລືອດ, ເຊັ່ນດຽວກັນກັບພື້ນຖານຂອງລະດັບທີ່ໄດ້ວາງແຜນໄວ້ໃນກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍແລະສະພາບການຂອງທາດແປ້ງທາດແປ້ງ. ການປິ່ນປົວດ້ວຍ Insulin ຮຽກຮ້ອງໃຫ້ມີການຝຶກອົບຮົມຕົວເອງໃຫ້ຄົນເຈັບທີ່ ເໝາະ ສົມ. ທ່ານ ໝໍ ຕ້ອງໃຫ້ ຄຳ ແນະ ນຳ ທີ່ ຈຳ ເປັນເລື້ອຍໆເທົ່າໃດໃນການ ກຳ ນົດລະດັບນ້ ຳ ຕານໃນເລືອດແລະອາດຈະເປັນໃນປັດສະວະແລະຍັງໃຫ້ ຄຳ ແນະ ນຳ ທີ່ ເໝາະ ສົມໃນກໍລະນີທີ່ມີການປ່ຽນແປງໃນອາຫານຫຼືໃນລະບຽບການ ບຳ ບັດດ້ວຍອິນຊູລິນ.
ຂະ ໜາດ ປະລິມານປະລິມານປະລິມານອິນຊູລິນໃນແຕ່ລະວັນແມ່ນຈາກ 0.5 ຫາ 1,0 ມມຕໍ່ນ້ ຳ ໜັກ ຮ່າງກາຍຂອງຄົນເຈັບ, ແລະ 40-60% ຂອງປະລິມານດັ່ງກ່າວແມ່ນຫຼຸດລົງຈາກອິນຊູລິນຂອງມະນຸດດ້ວຍການກະ ທຳ ທີ່ຍາວນານ.
ເມື່ອປ່ຽນຈາກອິນຊູລິນສັດໄປເປັນອິນຊູລິນຂອງມະນຸດ, ການຫຼຸດລະດັບປະລິມານອິນຊູລິນອາດຈະ ຈຳ ເປັນ.ການຫັນປ່ຽນຈາກປະເພດ insulin ຊະນິດອື່ນມາເປັນຢານີ້ສາມາດ ດຳ ເນີນການພາຍໃຕ້ການຊີ້ ນຳ ຂອງແພດເທົ່ານັ້ນ. ໂດຍສະເພາະການຕິດຕາມກວດກາເລື້ອຍໆກ່ຽວກັບສະພາບການຂອງທາດແປ້ງທາດແປ້ງແມ່ນມີຄວາມ ຈຳ ເປັນໃນອາທິດ ທຳ ອິດຫລັງຈາກມີການປ່ຽນແປງດັ່ງກ່າວ.
Insuman Rapid GT ໂດຍປົກກະຕິແມ່ນໃຊ້ລະບຽບຢ່າງເລິກເຊິ່ງພາຍໃນ 15 - 15 ນາທີກ່ອນອາຫານ. ການບໍລິຫານຢາ Intramuscular ແມ່ນຖືກອະນຸຍາດ. ສະຖານທີ່ສັກຢາຕ້ອງມີການປ່ຽນແປງທຸກໆຄັ້ງ. ການປ່ຽນພື້ນທີ່ສັກຢາ (ຕົວຢ່າງ, ຕັ້ງແຕ່ທ້ອງນ້ອຍໄປຫາຂາ) ຄວນຈະເຮັດໄດ້ພຽງແຕ່ປຶກສາກັບທ່ານ ໝໍ.
Insuman Rapid GT ສາມາດໄດ້ຮັບການຄຸ້ມຄອງຢ່າງຈິງຈັງໃນການຮັກສາໂຣກ hyperglycemic coma ແລະ ketoacidosis, ເຊັ່ນດຽວກັນກັບການບັນລຸການຊົດເຊີຍການເຜົາຜະຫລານໃນໄລຍະເວລາກ່ອນ, ໃນລະຫວ່າງແລະຫຼັງຂອງຜູ້ປ່ວຍທີ່ເປັນໂລກເບົາຫວານ.
Insuman Rapid GT ບໍ່ໄດ້ຖືກ ນຳ ໃຊ້ໃນຈັກສູບນ້ ຳ ອິນຊູລິນຫຼາຍໆຊະນິດ (ລວມທັງເຄື່ອງທີ່ຖືກຝັງໄວ້), ບ່ອນທີ່ໃຊ້ເຄືອບຊິລິໂຄນ.
ຢ່າປົນ Insuman Rapid GT ກັບອິນຊູລິນຂອງຄວາມເຂັ້ມຂຸ້ນທີ່ແຕກຕ່າງກັນ (ຕົວຢ່າງ: 40 IU / ml ແລະ 100 IU / ml), ມີອິນຊູລິນຂອງຕົ້ນ ກຳ ເນີດຂອງສັດຫຼືຢາອື່ນໆ. ໃຊ້ພຽງແຕ່ວິທີແກ້ໄຂທີ່ບໍ່ແຈ້ງຂາວ, ບໍ່ມີສີແລະບໍ່ມີຄວາມບົກຜ່ອງດ້ານກົນຈັກທີ່ປາກົດຂື້ນ.
ມັນຕ້ອງໄດ້ຮັບການຈົດຈໍາວ່າຄວາມເຂັ້ມຂົ້ນຂອງ insulin ໃນ vial ແມ່ນ 100 IU / ml, ດັ່ງນັ້ນທ່ານພຽງແຕ່ຕ້ອງການໃຊ້ເຂັມຂັດພາດສະຕິກທີ່ຖືກອອກແບບມາ ສຳ ລັບຄວາມເຂັ້ມຂົ້ນຂອງອິນຊູລິນ. syringe ບໍ່ຄວນມີຢາຊະນິດອື່ນຫຼືປະລິມານທີ່ເຫຼືອຂອງມັນ.
ກ່ອນທີ່ຈະໃສ່ອິນຊູລິນຊຸດ ທຳ ອິດຈາກກະປ,ອງ, ເອົາຝາພລາສຕິກອອກ (ການມີຂອງຫລວງແມ່ນຫຼັກຖານຂອງຫຼອດທີ່ບໍ່ໄດ້ເປີດ). ການແກ້ໄຂການສີດຄວນຈະມີຄວາມໂປ່ງໃສແລະບໍ່ມີສີ.
ກ່ອນທີ່ຈະລວບລວມ insulin ຈາກຂວດ, ປະລິມານອາກາດເທົ່າກັບປະລິມານທີ່ສັ່ງຂອງອິນຊູລິນຖືກດູດເຂົ້າໄປໃນ syringe ແລະສັກເຂົ້າໄປໃນຫຼອດ (ບໍ່ແມ່ນຂອງແຫຼວ). ຫຼັງຈາກນັ້ນ, ຕຸກທີ່ມີ syringe ກໍ່ຈະຫັນລົງດ້ວຍ syringe ແລະ ຈຳ ນວນເງິນທີ່ ຈຳ ເປັນຂອງ insulin ຈະຖືກເກັບ. ກ່ອນທີ່ຈະສີດ, ເອົາຟອງອາກາດອອກຈາກເຂັມ.
ຜິວ ໜັງ ສ່ວນ ໜຶ່ງ ຖືກເອົາໄປທີ່ບ່ອນສັກຢາ, ເຂັມເຂັມຈະຖືກແຊກໃສ່ໃຕ້ຜິວ ໜັງ, ແລະອິນຊູລິນຈະຖືກສັກຊ້າ. ຫລັງຈາກສັກແລ້ວເຂັມຈະຖືກຍ້າຍອອກຊ້າໆແລະສະຖານທີ່ສັກຢາຖືກກົດດ້ວຍຜ້າຝ້າຍເປັນເວລາຫລາຍວິນາທີ. ວັນທີຂອງຖົງອິນຊູລິນຊຸດ ທຳ ອິດຈາກກະປshouldອງຄວນຂຽນໃສ່ປ້າຍຂອງຖັງ.
ຫຼັງຈາກເປີດຂວດສາມາດເກັບຮັກສາໄວ້ໃນອຸນຫະພູມບໍ່ເກີນ + 25 ° C ເປັນເວລາ 4 ອາທິດໃນສະຖານທີ່ປ້ອງກັນຈາກແສງແລະຄວາມຮ້ອນ.
ຕິດຕໍ່ພົວພັນກັບຢາເສບຕິດອື່ນໆ
ການໃຊ້ຢາຫຼາຍຊະນິດພ້ອມໆກັນສາມາດເຮັດໃຫ້ອ່ອນເພຍຫຼືເພີ່ມປະສິດຕິຜົນຂອງການຫຼຸດນ້ ຳ ຕານຂອງ Insuman Rapida GT. ເພາະສະນັ້ນ, ເມື່ອໃຊ້ອິນຊູລິນ, ທ່ານບໍ່ສາມາດໃຊ້ຢາອື່ນໆໂດຍບໍ່ໄດ້ຮັບອະນຸຍາດພິເສດຈາກທ່ານ ໝໍ.
ການລະລາຍໃນເລືອດສາມາດເກີດຂື້ນໄດ້ຖ້າຄົນເຈັບພ້ອມໆກັນກັບ insulin ໄດ້ຮັບສານຍັບຍັ້ງ ACE, ກົດ acetylsalicylic ແລະ salicylates ອື່ນໆ, ແອມເຟຕາມີນ, ສານສະເຕີຣອຍ anabolic ແລະຮໍໂມນເພດຊາຍ, cybenzoline, ເສັ້ນໃຍ, disopyramide, cyclophosphamide, phenoxyfin amine, glucose, glucose, , pentoxifylline, phenoxybenzamine, phentolamine, propoxyphene, somatostatin ແລະຕົວອະນາໄມຂອງມັນ, sulfonamides, tetracyclines, tritocqualin ຫຼື trophosphamide.
ການອ່ອນລົງຂອງການກະ ທຳ ຂອງອິນຊູລິນສາມາດສັງເກດໄດ້ດ້ວຍການບໍລິຫານອິນຊູລິນແລະ corticotropin ພ້ອມກັນ, corticosteroids, diazoxide, heparin, isoniazid, barbiturates, ກົດ nicotinic, phenolphthalein, phenothiazine ອະນຸພັນ, phenytoin, diuretics, danazole, doxazosin, glucrogen ແລະ estrogen ຄົນບ້ານນອກ.
ໃນຜູ້ປ່ວຍພ້ອມໆກັນຮັບ insulin ແລະ clonidine, reserpine ຫຼືເກືອ lithium, ທັງອ່ອນແອແລະມີສັກກະຍະພາບຂອງການກະ ທຳ ຂອງອິນຊູລິນສາມາດສັງເກດໄດ້. Pentamidine ອາດຈະເຮັດໃຫ້ເກີດການລະລາຍໃນເລືອດທີ່ຕິດຕາມມາດ້ວຍ hyperglycemia.
ການດື່ມເຫຼົ້າສາມາດເຮັດໃຫ້ເກີດລະດັບນ້ ຳ ຕານໃນເລືອດຫຼືຫຼຸດ ນຳ ້ຕານໃນເລືອດຕໍ່າລົງໃນລະດັບອັນຕະລາຍ. ຄວາມທົນທານຂອງເຫຼົ້າໃນຄົນເຈັບທີ່ໄດ້ຮັບສານອິນຊູລິນແມ່ນຫຼຸດລົງ. ປະລິມານທີ່ອະນຸຍາດໃຫ້ດື່ມເຫຼົ້າແມ່ນຕ້ອງໄດ້ ກຳ ນົດໂດຍທ່ານ ໝໍ ຂອງທ່ານ. ໂລກກີນເຫລົ້າຫລາຍ, ເຊັ່ນດຽວກັນກັບການໃຊ້ຢາຫລອກເຫລົ້າຫລາຍເກີນໄປ, ສາມາດສົ່ງຜົນກະທົບຕໍ່ໂຣກ glycemia.
Beta-blockers ເພີ່ມຄວາມສ່ຽງຕໍ່ການເປັນໂລກເບົາຫວານແລະພ້ອມກັບຕົວແທນ sympatholytic ອື່ນໆ (clonidine, guanethidine, reserpine) ສາມາດເຮັດໃຫ້ອ່ອນເພຍຫຼືຍັງເຮັດ ໜ້າ ກາກການສະແດງອອກຂອງການເປັນໂຣກເບົາຫວານ.
ການລະລາຍໃນເລືອດເຊິ່ງເປັນຜົນຂ້າງຄຽງທີ່ພົບເລື້ອຍທີ່ສຸດ, ສາມາດພັດທະນາໄດ້ຖ້າປະລິມານຂອງອິນຊູລິນຄວບຄຸມເກີນຄວາມຕ້ອງການຂອງມັນ (ເບິ່ງ "ຂໍ້ຄວນລະວັງແລະ ຄຳ ແນະ ນຳ ພິເສດ").
ການ ເໜັງ ຕີງຂອງນ້ ຳ ຕານໃນເລືອດສາມາດເຮັດໃຫ້ມີການລົບກວນສາຍຕາໃນໄລຍະສັ້ນ. ພ້ອມກັນນີ້, ໂດຍສະເພາະກັບການ ບຳ ບັດດ້ວຍອິນຊູລິນ, ການເຮັດໃຫ້ໂຣກເບົາຫວານໃນໄລຍະສັ້ນຮ້າຍແຮງກວ່າເກົ່າແມ່ນເປັນໄປໄດ້. ໃນຄົນເຈັບທີ່ມີໂຣກ retinopathy ທີ່ມີຊີວິດຊີວາ, ໂດຍບໍ່ໃຊ້ວິທີການປິ່ນປົວດ້ວຍເລເຊີ, ສະພາບການທີ່ເປັນໂຣກຕ່ອມນ້ ຳ ຕານຮຸນແຮງສາມາດເຮັດໃຫ້ຕາບອດ.
ບາງຄັ້ງການຫົດຕົວຫຼື hypertrophy ຂອງເນື້ອເຍື່ອ adipose ສາມາດເກີດຂື້ນຢູ່ບ່ອນສັກຢາ, ເຊິ່ງສາມາດຫລີກລ້ຽງໄດ້ໂດຍການປ່ຽນສະຖານທີ່ສັກຢາຢູ່ຕະຫຼອດເວລາ. ໃນກໍລະນີທີ່ຫາຍາກ, ມີສີແດງເລັກນ້ອຍອາດຈະເກີດຂື້ນຢູ່ບ່ອນສັກຢາ, ຫາຍໄປດ້ວຍການຮັກສາຢ່າງຕໍ່ເນື່ອງ. ຖ້າມີສານອີຣີໂຕມີທີ່ ສຳ ຄັນຖືກສ້າງຕັ້ງຂື້ນ, ປະກອບດ້ວຍອາການຄັນແລະໄຄ່ບວມ, ແລະການແຜ່ລາມຢ່າງໄວວາຂອງມັນນອກ ເໜືອ ຈາກສະຖານທີ່ສັກຢາ, ພ້ອມທັງອາການອື່ນໆທີ່ຮ້າຍແຮງຕໍ່ອົງປະກອບຂອງຢາ (insulin, m-cresol), ມັນ ຈຳ ເປັນຕ້ອງແຈ້ງໃຫ້ທ່ານ ໝໍ ຮູ້ທັນທີ, ຄືກັບບາງກໍລະນີ ປະຕິກິລິຍາດັ່ງກ່າວສາມາດເປັນໄພຂົ່ມຂູ່ຕໍ່ຊີວິດຂອງຄົນເຈັບ. ອາການພູມຕ້ານທານທີ່ຮ້າຍແຮງແມ່ນຫາຍາກ. ພວກມັນຍັງສາມາດປະກອບໄປດ້ວຍການພັດທະນາໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເລືອດ. ປະຕິກິລິຍາຕ່ໍາຕ່ໍາຕ້ອງການການແກ້ໄຂທັນທີໃນການປິ່ນປົວຢ່າງຕໍ່ເນື່ອງດ້ວຍ insulin ແລະການໃຊ້ມາດຕະການສຸກເສີນທີ່ ເໝາະ ສົມ.
ບາງທີການສ້າງຕັ້ງພູມຕ້ານທານກັບອິນຊູລິນ, ເຊິ່ງອາດຈະຮຽກຮ້ອງໃຫ້ມີການດັດປັບປະລິມານຂອງອິນຊູລິນ. ມັນຍັງເປັນໄປໄດ້ໃນການຮັກສາໂຊດຽມຕາມມາດ້ວຍການໃຄ່ບວມຂອງເນື້ອເຍື່ອ, ໂດຍສະເພາະຫຼັງຈາກການປິ່ນປົວທີ່ເຂັ້ມຂຸ້ນດ້ວຍການໃຊ້ອິນຊູລິນ.
ມີລະດັບນໍ້າຕານໃນເລືອດຫຼຸດລົງຢ່າງຈະແຈ້ງ, ມັນກໍ່ເປັນໄປໄດ້ທີ່ຈະພັດທະນາໂລກ hypokalemia (ພະຍາດແຊກຊ້ອນຈາກລະບົບ cardiovascular) ຫຼືການພັດທະນາຂອງໂຣກສະຫມອງ.
ເນື່ອງຈາກຜົນຂ້າງຄຽງບາງຢ່າງສາມາດເປັນອັນຕະລາຍເຖິງຊີວິດໄດ້, ມັນ ຈຳ ເປັນຕ້ອງແຈ້ງແພດທີ່ເຂົ້າຮ່ວມໃນເວລາທີ່ມັນເກີດຂື້ນ.
ຖ້າທ່ານສັງເກດເຫັນຜົນຂ້າງຄຽງໃດໆ, ກະລຸນາປຶກສາທ່ານ ໝໍ!
ການກິນຢາອິນຊູລິນຫຼາຍເກີນໄປສາມາດ ນຳ ໄປສູ່ການເປັນໂລກລະລາຍນ້ ຳ ຕານໃນເລືອດທີ່ຮ້າຍແຮງແລະບາງຄັ້ງ. ຖ້າຄົນເຈັບມີສະຕິ, ຫຼັງຈາກນັ້ນລາວຄວນຮັບປະທານນ້ ຳ ຕານໃນທັນທີແລະຫຼັງຈາກນັ້ນກໍ່ຄວນເອົາຜະລິດຕະພັນທີ່ບັນຈຸທາດແປ້ງ (ເບິ່ງ "ຂໍ້ຄວນລະວັງແລະ ຄຳ ແນະ ນຳ ພິເສດ"). ຖ້າຄົນເຈັບຢູ່ໃນສະພາບບໍ່ມີສະຕິ, ຄວນໃຫ້ກິນ glucagon / 1 ມລກ. ເປັນວິທີການທາງເລືອກ ໜຶ່ງ ຫລືຖ້າການສີດ glucagon ບໍ່ມີປະສິດຕິຜົນ, 20-30 ມລຂອງການແກ້ໄຂ glucose 30% -50% ແມ່ນຖືກປະຕິບັດ. ຖ້າມີຄວາມ ຈຳ ເປັນ, ທ່ານສາມາດແນະ ນຳ ປະລິມານຂ້າງເທິງຂອງ glucose. ໃນເດັກນ້ອຍ, ປະລິມານການຄວບຄຸມນ້ ຳ ຕານແມ່ນຖືກ ກຳ ນົດຕາມສັດສ່ວນຂອງນ້ ຳ ໜັກ ຂອງຮ່າງກາຍຂອງເດັກ.
ໃນກໍລະນີທີ່ມີທາດນ້ ຳ ຕານໃນເລືອດທີ່ຮຸນແຮງຫຼືຍາວນານຕາມການສັກຢາ glucagon ຫຼືການບໍລິຫານນ້ ຳ ຕານ, ມັນຄວນແນະ ນຳ ໃຫ້ໃຊ້ວິທີແກ້ໄຂທາດນ້ ຳ ຕານເຂັ້ມຂຸ້ນເພື່ອປ້ອງກັນການພັດທະນາຂອງທາດ ນຳ ້ຕານໃນເລືອດ. ໃນເດັກນ້ອຍ, ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຕ້ອງຕິດຕາມຢ່າງລະມັດລະວັງກ່ຽວກັບລະດັບນໍ້າຕານໃນເລືອດ, ໃນການພົວພັນກັບການພັດທະນາທີ່ເປັນໄປໄດ້ຂອງ hyperglycemia ຮ້າຍແຮງ.
ພາຍໃຕ້ເງື່ອນໄຂສະເພາະໃດ ໜຶ່ງ, ແນະ ນຳ ໃຫ້ຄົນເຈັບເຂົ້າໂຮງ ໝໍ ຢູ່ໃນ ໜ່ວຍ ເບິ່ງແຍງຮັກສາຢ່າງລະມັດລະວັງ ສຳ ລັບການກວດກາແລະຕິດຕາມການປິ່ນປົວດ້ວຍຄວາມລະມັດລະວັງ.
ການແກ້ໄຂສີດ 100 IU / ml ໃນຂວດ 5 ມລ ..
ໃນຊຸດຂອງ 5 ຂວດພ້ອມກັບ ຄຳ ແນະ ນຳ ໃນການສະ ໝັກ.
ເກັບຮັກສາໄວ້ໃນອຸນຫະພູມ + 2 ° C ເຖິງ + 8 ° C (ສ່ວນຜັກຂອງຕູ້ເຢັນຂອງຄົວເຮືອນ). ຫລີກລ້ຽງການແຊ່ແຂງ, ຫລີກລ້ຽງການຕິດຕໍ່ຂອງຂວດໂດຍກົງກັບຝາຂອງຕູ້ແຊ່ແຂງຫຼືບ່ອນເກັບມ້ຽນເຢັນ.
ຮັກສາໃຫ້ໄກຈາກເດັກນ້ອຍ!
ຊີວິດ Shelf ແມ່ນ 2 ປີ.
ຢາດັ່ງກ່າວບໍ່ສາມາດໃຊ້ໄດ້ຫຼັງຈາກວັນ ໝົດ ອາຍຸທີ່ລະບຸໄວ້ໃນຊຸດ.
ວັນພັກຜ່ອນຈາກຮ້ານຂາຍຢາ : ຕາມໃບສັ່ງແພດ
ຜະລິດໂດຍ Aventis Pharma Deutschland GmbH, ເຢຍລະມັນ .
Bruningstrasse 50, D-65926, Frankfurt, ເຢຍລະມັນ.
ການຮຽກຮ້ອງຂອງຜູ້ບໍລິໂພກຄວນຖືກສົ່ງໄປຫາທີ່ຢູ່ຂອງຫ້ອງການຜູ້ຕາງ ໜ້າ ຂອງບໍລິສັດໃນປະເທດຣັດເຊຍ :
101000, Moscow, Ulansky Lane, 5
ອີງຕາມຮູບພາບທາງຄລີນິກ, ຜູ້ເປັນໂລກເບົາຫວານກິນຢາແຕກຕ່າງກັນ.
ໃນສະຖານະການທີ່ຕ້ອງການການປິ່ນປົວອິນຊູລິນ, ການສັກຢາ hypoglycemic ແມ່ນຖືກກໍານົດໄວ້. ຢາຊະນິດ ໜຶ່ງ ດັ່ງກ່າວແມ່ນ Insuman Rapid GT.
ຄຸນລັກສະນະທົ່ວໄປ
 Insuman Rapid ແມ່ນຢາທີ່ຖືກ ກຳ ນົດໄວ້ ສຳ ລັບພະຍາດເບົາຫວານ. ສາມາດໃຊ້ໄດ້ໃນຮູບແບບຂອງແຫຼວແລະໃຊ້ໃນຮູບແບບສີດ.
Insuman Rapid ແມ່ນຢາທີ່ຖືກ ກຳ ນົດໄວ້ ສຳ ລັບພະຍາດເບົາຫວານ. ສາມາດໃຊ້ໄດ້ໃນຮູບແບບຂອງແຫຼວແລະໃຊ້ໃນຮູບແບບສີດ.
ໃນການປະຕິບັດທາງການແພດ, ມັນສາມາດຖືກນໍາໃຊ້ກັບ insulin ຊະນິດອື່ນ. ມັນຖືກ ກຳ ນົດໄວ້ ສຳ ລັບພະຍາດເບົາຫວານຊະນິດ 1 ແລະພະຍາດເບົາຫວານຊະນິດທີ 2 ໂດຍບໍ່ມີປະສິດຕິຜົນຂອງຢາຫຼຸດນ້ ຳ ຕານ, ຄວາມບໍ່ຍອມຮັບຂອງມັນຫຼືສານຜິດກົດ ໝາຍ.
ຮໍໂມນມີຜົນກະທົບໃນການລະລາຍຂອງໂລກ. ສ່ວນປະກອບຂອງຢາແມ່ນອິນຊູລິນຂອງມະນຸດດ້ວຍການລະລາຍ 100% ດ້ວຍການກະ ທຳ ສັ້ນ. ສານດັ່ງກ່າວໄດ້ຮັບໃນຫ້ອງທົດລອງໂດຍວິສະວະ ກຳ ທາງພັນທຸ ກຳ.
ລະລາຍອິນຊູລິນ - ສານທີ່ຫ້າວຫັນຂອງຢາ. ສ່ວນປະກອບຕໍ່ໄປນີ້ໄດ້ຖືກ ນຳ ໃຊ້ເປັນສ່ວນປະກອບເພີ່ມເຕີມ: m-cresol, glycerol, ນ້ ຳ ບໍລິສຸດ, ກົດ hydrochloric, sodium hydroxide, sodium dihydrogen phosphate dihydrate.
ຄຸນສົມບັດທາງການຢາ
 Insuman ຫຼຸດລົງນ້ ຳ ຕານໃນເລືອດ. ມັນຫມາຍເຖິງຢາເສບຕິດທີ່ມີໄລຍະເວລາທີ່ໄວແລະສັ້ນຂອງກິດຈະກໍາ.
Insuman ຫຼຸດລົງນ້ ຳ ຕານໃນເລືອດ. ມັນຫມາຍເຖິງຢາເສບຕິດທີ່ມີໄລຍະເວລາທີ່ໄວແລະສັ້ນຂອງກິດຈະກໍາ.
ຜົນກະທົບຄາດວ່າຈະເປັນເວລາເຄິ່ງຊົ່ວໂມງຫຼັງຈາກການສີດແລະມີເວລາເຖິງ 7 ຊົ່ວໂມງ. ຄວາມເຂັ້ມຂົ້ນສູງສຸດແມ່ນສັງເກດໃນເວລາ 2 ຊົ່ວໂມງຫຼັງຈາກການບໍລິຫານ subcutaneous.
ສານທີ່ມີການເຄື່ອນໄຫວຜູກມັດກັບຈຸລັງທີ່ຮັບເອົາຈຸລັງເພື່ອຜະລິດສະລັບສັບຊ້ອນຮັບເອົາອິນຊູລິນ. ມັນ provokes ການສັງເຄາະຂອງ enzymes ທີ່ຈໍາເປັນແລະກະຕຸ້ນຂະບວນການ intracellular. ດ້ວຍເຫດນັ້ນ, ການດູດຊືມແລະດູດຊືມທາດ glucose ໂດຍຮ່າງກາຍໄດ້ຮັບການປັບປຸງ.
- ກະຕຸ້ນການສັງເຄາະທາດໂປຼຕີນ,
- ປ້ອງກັນການ ທຳ ລາຍຂອງສານ
- ຍັບຍັ້ງ glycolenolysis ແລະ glyconeogenesis,
- ເສີມຂະຫຍາຍການຂົນສົ່ງແລະການດູດຊຶມຂອງໂພແທດຊຽມ,
- ປັບປຸງການສັງເຄາະຂອງກົດໄຂມັນໃນຕັບແລະເນື້ອເຍື່ອ,
- ຊ້າລົງການລະລາຍຂອງໄຂມັນ,
- ປັບປຸງການຂົນສົ່ງແລະການດູດຊຶມຂອງອາຊິດ amino.
ການປັບຂະ ໜາດ ຢາ
ຂະ ໜາດ ຂອງຢາສາມາດປັບໄດ້ໃນກໍລະນີຕໍ່ໄປນີ້:
- ຖ້າຊີວິດປ່ຽນແປງ
- ຄວາມອ່ອນໄຫວເພີ່ມຂື້ນກັບສານທີ່ໃຊ້ໄດ້,
- ການປ່ຽນແປງໃນນ້ ຳ ໜັກ ຂອງຄົນເຈັບ
- ເມື່ອປ່ຽນຈາກຢາອື່ນ.
 ໃນຄັ້ງ ທຳ ອິດຫລັງຈາກປ່ຽນຈາກສານອື່ນ (ພາຍໃນ 2 ອາທິດ), ຄວນມີການຄວບຄຸມການຄວບຄຸມນ້ ຳ ຕານໃຫ້ດີຂື້ນ.
ໃນຄັ້ງ ທຳ ອິດຫລັງຈາກປ່ຽນຈາກສານອື່ນ (ພາຍໃນ 2 ອາທິດ), ຄວນມີການຄວບຄຸມການຄວບຄຸມນ້ ຳ ຕານໃຫ້ດີຂື້ນ.
ຈາກປະລິມານຢາອື່ນໆທີ່ສູງກວ່າ, ມັນ ຈຳ ເປັນຕ້ອງປ່ຽນມາໃຊ້ຢານີ້ພາຍໃຕ້ການຊີ້ ນຳ ຂອງແພດ ໝໍ ຢ່າງໃກ້ຊິດ.
ເມື່ອປ່ຽນຈາກສັດໄປເປັນອິນຊູລິນຂອງມະນຸດ, ການປັບຂະ ໜາດ ໃຫ້ຖືກປະຕິບັດ.
ການຫຼຸດຜ່ອນມັນແມ່ນ ຈຳ ເປັນ ສຳ ລັບບຸກຄົນຕໍ່ໄປນີ້:
- ນ້ ຳ ຕານຕ່ ຳ ໃນໄລຍະຜ່ານມາໃນໄລຍະການ ບຳ ບັດ,
- ການໃຊ້ຢາສູງສຸດກ່ອນ ໜ້າ ນີ້,
- predisposition ກັບການສ້າງຕັ້ງຂອງລັດ hypoglycemic ໄດ້.
ຜົນຂ້າງຄຽງແລະການກິນເກີນ
ຜົນກະທົບດ້ານລົບຕໍ່ໄປນີ້ຈະຖືກແຍກອອກຈາກການບໍລິຫານ:

ໃນກໍລະນີທີ່ກິນເກີນປະລິມານ, ຄົນເຈັບອາດຈະລຸດນ້ ຳ ຕານລົງສູ່ເຄື່ອງ ໝາຍ ຕໍ່າ. ດ້ວຍຮູບແບບທີ່ອ່ອນໆ, ຄວນເອົາ 15 ກຣາມໂກສ.
ຮູບແບບຮຸນແຮງທີ່ມີອາການຊັກ, ການສູນເສຍສະຕິຮຽກຮ້ອງໃຫ້ມີການແນະ ນຳ glucagon (intramuscularly). ບາງທີອາດມີການແນະ ນຳ ເພີ່ມເຕີມຂອງ dextrose (intravenously).
ຫຼັງຈາກທີ່ສະຖຽນລະພາບຂອງສະພາບຂອງຄົນເຈັບ, ມັນຈໍາເປັນຕ້ອງກິນປະລິມານການຮັກສາຂອງທາດແປ້ງ. ໃນຊ່ວງເວລາໃດ ໜຶ່ງ ຫຼັງຈາກການ ກຳ ຈັດອາການຂອງການເປັນໂລກເບົາຫວານ, ການຕິດຕາມສະພາບການຈະຕ້ອງມີ, ເພາະວ່າການສະແດງຄັ້ງທີສອງແມ່ນເປັນໄປໄດ້. ໃນກໍລະນີພິເສດ, ຄົນເຈັບໄດ້ເຂົ້າໂຮງ ໝໍ ເພື່ອກວດກາຕໍ່ໄປ.
ຕິດຕໍ່ພົວພັນກັບຢາອື່ນໆ
 ຖ້າບໍ່ມີ ຄຳ ແນະ ນຳ ຈາກທ່ານ ໝໍ, ການ ນຳ ໃຊ້ຢາອື່ນໆພ້ອມໆກັນກໍ່ບໍ່ໄດ້ແນະ ນຳ. ພວກມັນສາມາດເພີ່ມຫລືຫລຸດຜົນຂອງອິນຊູລິນຫລືກະຕຸ້ນເງື່ອນໄຂທີ່ ສຳ ຄັນ.
ຖ້າບໍ່ມີ ຄຳ ແນະ ນຳ ຈາກທ່ານ ໝໍ, ການ ນຳ ໃຊ້ຢາອື່ນໆພ້ອມໆກັນກໍ່ບໍ່ໄດ້ແນະ ນຳ. ພວກມັນສາມາດເພີ່ມຫລືຫລຸດຜົນຂອງອິນຊູລິນຫລືກະຕຸ້ນເງື່ອນໄຂທີ່ ສຳ ຄັນ.
ການຫຼຸດລົງຂອງຜົນກະທົບຂອງຮໍໂມນແມ່ນສັງເກດເຫັນດ້ວຍການໃຊ້ຢາຄຸມ ກຳ ເນີດ, ຮໍໂມນ glucocorticosteroids (progesterone, estrogen), ຢາ diuretics, ຢາຕ້ານໂຣກ ຈຳ ນວນ ໜຶ່ງ, adrenaline, ຮໍໂມນ thyroid, glucagon, barbiturates.
ການພັດທະນາຂອງໂລກເອດສໃນເລືອດສາມາດເກີດຂື້ນກັບການໃຊ້ຮ່ວມກັນຂອງຢາຕ້ານໂລກເບົາຫວານອື່ນໆ. ນີ້ໃຊ້ກັບຢາຕ້ານເຊື້ອຂອງຊຸດ sulfonamide, ຕົວຍັບຍັ້ງ MAO, ອາຊິດ acetylsalicylic, ເສັ້ນໃຍ, testosterone.
ເຫຼົ້າທີ່ມີຮໍໂມນເຮັດໃຫ້ນ້ ຳ ຕານຫຼຸດລົງໃນລະດັບທີ່ ສຳ ຄັນ, ເຊິ່ງກໍ່ໃຫ້ເກີດໂລກລະລາຍໃນເລືອດ. ປະລິມານທີ່ອະນຸຍາດໄດ້ຖືກກໍານົດໂດຍທ່ານຫມໍ. ທ່ານຄວນລະມັດລະວັງໃນການກິນຢາລະບາຍ, ການກິນຫຼາຍເກີນໄປຂອງມັນມີຜົນກະທົບຕໍ່ລະດັບນໍ້າຕານ.
Pentamidine ສາມາດເຮັດໃຫ້ເກີດສະພາບທີ່ແຕກຕ່າງກັນ - hyperglycemia ແລະ hypoglycemia. ຢາດັ່ງກ່າວສາມາດເຮັດໃຫ້ຫົວໃຈວາຍ. ໂດຍສະເພາະໃນຄົນທີ່ມີຄວາມສ່ຽງ.
ໝາຍ ເຫດ! ຊີວິດຊັ້ນວາງຂອງວິທີແກ້ໄຂໃນປາກກາ syringe ແມ່ນບໍ່ເກີນ ໜຶ່ງ ເດືອນ. ວັນທີຂອງການໄດ້ຮັບຢາຄັ້ງ ທຳ ອິດຄວນຈະຖືກຍົກໃຫ້ເຫັນ.
ຢາທີ່ມີຕົວຕົນ (ກົງກັບແບບຟອມການປ່ອຍແລະການມີສ່ວນປະກອບທີ່ຫ້າວຫັນ) ປະກອບມີ: Actrapid Hm, Vosulin-R, Insuvit N, Rinsulin-R, Humodar, Farmasulin N. ຢາທີ່ລະບຸໄວ້ປະກອບມີ insulin ຂອງມະນຸດ.
ຄວາມປາຖະ ໜາ ຂອງຄົນເຮົາໃນການ ດຳ ລົງຊີວິດທີ່ມີສຸຂະພາບແຂງແຮງ, ການ ຈຳ ກັດການ ນຳ ໃຊ້ຜະລິດຕະພັນທີ່ເປັນອັນຕະລາຍ, ການອອກ ກຳ ລັງກາຍແລະການບໍ່ມີນິໄສທີ່ບໍ່ດີແມ່ນມີຄວາມ ສຳ ຄັນຫຼາຍຕໍ່ການຮັກສາສຸຂະພາບຂອງມະນຸດໃນຫລາຍກໍລະນີ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ບາງຄັ້ງ, ກົງກັນຂ້າມກັບເຫດຜົນໃດກໍ່ຕາມ, ຄົນທີ່ປະຕິບັດຕໍ່ສຸຂະພາບຂອງລາວຢ່າງມີຄວາມຮັບຜິດຊອບແລະລະມັດລະວັງ, ແມ່ນປະເຊີນກັບຄວາມຜິດປົກກະຕິທາງເດີນອາຫານທີ່ຮ້າຍແຮງ. ວິທີການນີ້ຈະເກີດຂື້ນໄດ້ແນວໃດຖ້າຄົນເຮົາບໍ່ດື່ມ, ບໍ່ໄດ້ກິນອາຫານຫຼາຍເກີນໄປ, ຫຼີກລ່ຽງຄວາມເຄັ່ງຕຶງແລະອອກ ກຳ ລັງກາຍ? ເຫດຜົນ, ແຕ່ຫນ້າເສຍດາຍ, ນອນຢູ່ໃນ predisposition hereditary, ເຊິ່ງແມ່ນປັດໃຈທີ່ກໍານົດໃນກໍລະນີນີ້, ຫຼັກຖານສະແດງຂອງທີ່ສາມາດເປັນພະຍາດຂອງພະຍາດເບົາຫວານປະເພດ 1. ຄວາມຜິດພາດຂອງໂຣກນີ້ແມ່ນຫຍັງແລະກົນໄກການພັດທະນາຂອງມັນແມ່ນຫຍັງ?
ໂຣກເບົາຫວານແມ່ນຫຍັງ?
ໂລກເບົາຫວານປະເພດ 1 ແມ່ນໂລກພະຍາດທີ່ພັດທະນາຍ້ອນການຕາຍຂອງຈຸລັງບາງຊະນິດທີ່ຜະລິດຮໍໂມນອິນຊູລິນໃນກະເພາະ. ການ ກຳ ຈັດຈຸລັງເຫລົ່ານີ້ແລະການຂາດອິນຊູລິນຕໍ່ໆມາກໍ່ໃຫ້ເກີດການຜິດປົກກະຕິທີ່ຮ້າຍແຮງຂອງຂະບວນການເຜົາຜານ E -book ແລະ hyperglycemia.
ໃນກໍລະນີນີ້, ຄົນເຈັບອາດຈະຮູ້ສຶກເຖິງອາການດັ່ງຕໍ່ໄປນີ້:
ພະຍາດນີ້, ບໍ່ໄດ້ຮັບການວິນິດໄສໃຫ້ທັນເວລາ, ສາມາດເຮັດໃຫ້ຄົນເຮົາມີການປ່ຽນແປງທີ່ບໍ່ປ່ຽນແປງໄດ້ໃນ ໝາກ ໄຂ່ຫຼັງ, ຫົວໃຈວາຍ, ຕັດແຂນຂາແລະເຖິງແມ່ນວ່າຈະເສຍຊີວິດ. ນັ້ນແມ່ນເຫດຜົນທີ່ວ່າມັນເປັນສິ່ງ ສຳ ຄັນຫຼາຍທີ່ຈະຍຶດເອົາພະຍາດດັ່ງກ່າວເມື່ອມັນເກີດຂື້ນພຽງເພື່ອຈະເລີ່ມການປິ່ນປົວໃຫ້ທັນເວລາ.
ເປັນຫຍັງອິນຊູລິນຈຶ່ງມີຄວາມ ສຳ ຄັນຕໍ່ຮ່າງກາຍ?
ເນື່ອງຈາກໂລກພະຍາດຊະນິດນີ້ປະກົດຂື້ນກັບພູມຫຼັງຂອງການຂາດອິນຊູລິນ, ສະນັ້ນການຮັກສາກໍ່ຄວນຈະກ່ຽວຂ້ອງກັບການເຮັດໃຫ້ຂາດຮໍໂມນນີ້ ສຳ ລັບຮ່າງກາຍ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ສຳ ລັບຜູ້ເລີ່ມຕົ້ນມັນ ຈຳ ເປັນຕ້ອງເຂົ້າໃຈວ່າບົດບາດຂອງມັນແມ່ນຫຍັງໃນຂະບວນການທາງເດີນອາຫານ.
ວຽກທີ່ລາວແກ້ໄຂແມ່ນມີດັ່ງນີ້:
- ກົດລະບຽບກ່ຽວກັບການລະລາຍຂອງນ້ ຳ ຕານ, ເຊິ່ງເປັນແຫຼ່ງຕົ້ນຕໍຂອງສານອາຫານ ສຳ ລັບເສັ້ນໃຍກ້າມແລະເສັ້ນປະສາດສະ ໝອງ.
- ສົ່ງມາພ້ອມກັບການແຊກແຊງຂອງທາດນໍ້າຕານຜ່ານຝາຂອງຈຸລັງຂອງເສັ້ນໃຍກ້າມ.
- ປັບຄວາມເຂັ້ມຂອງການສ້າງໄຂມັນແລະໂປຣຕີນຂື້ນກັບຄວາມຕ້ອງການຂອງຮ່າງກາຍ.
ເນື່ອງຈາກວ່າອິນຊູລິນແມ່ນພຽງແຕ່ຮໍໂມນທີ່ມີປະໂຫຍດສູງແລະຫຼາກຫຼາຍຊະນິດດັ່ງກ່າວ, ມັນເປັນສິ່ງທີ່ຂາດບໍ່ໄດ້ ສຳ ລັບຮ່າງກາຍຂອງມະນຸດ. ນັ້ນແມ່ນເຫດຜົນທີ່ເປັນໂລກເບົາຫວານ, ຄົນເຈັບໄດ້ຖືກບັງຄັບໃຫ້ກິນສານທີ່ມີສ່ວນປະກອບຢູ່ໃກ້ກັບຮໍໂມນນີ້. ຢາເຫຼົ່ານີ້ຊ່ວຍປະຢັດຄົນເຈັບຈາກການພັດທະນາພະຍາດທີ່ບໍ່ປ່ຽນແປງຂອງອະໄວຍະວະພາຍໃນແລະເສັ້ນເລືອດ.
ປະເພດຂອງ insulin
ຄວາມແຕກຕ່າງຕົ້ນຕໍລະຫວ່າງການປຽບທຽບຂອງອິນຊູລິນຂອງມະນຸດໃນປັດຈຸບັນແມ່ນປັດໃຈດັ່ງກ່າວ:
- ຢາແມ່ນຜະລິດຈາກຫຍັງ.
- ໄລຍະເວລາຂອງຢາ.
- ລະດັບຂອງການກັ່ນຕອງຂອງຢາ.
ໂດຍສະເພາະຂອງການຜະລິດ, ການກະກຽມສາມາດແບ່ງອອກເປັນກອງທຶນທີ່ໄດ້ຮັບຈາກງົວ, ເຊິ່ງຂ້ອນຂ້າງມັກຈະກໍ່ໃຫ້ເກີດຜົນຂ້າງຄຽງແລະອາການແພ້, ຈາກ ໝູ ແລະໄດ້ຮັບຈາກວິສະວະ ກຳ ທາງພັນທຸ ກຳ. ຢາດັ່ງກ່າວປະກອບມີ, ຍົກຕົວຢ່າງ, Insulin Rapid GT ຂອງເຢຍລະມັນ.
ອີງຕາມໄລຍະເວລາຂອງການ ສຳ ຜັດ, ຢາແບ່ງອອກເປັນປະເພດດັ່ງນີ້:
- ອິນຊູລິນສັ້ນ, ເຊິ່ງໃຊ້ໃນໄຕມາດ ໜຶ່ງ ຂອງຊົ່ວໂມງກ່ອນອາຫານ, ເພື່ອໃຫ້ກົງກັບການຈະເລີນເຕີບໂຕຂອງຮໍໂມນໃນຄົນທີ່ມີສຸຂະພາບແຂງແຮງຫຼັງຈາກກິນເຂົ້າ. ທຶນດັ່ງກ່າວລວມມີ Insulin Insuman Rapid.
- ໃຊ້ເວລາດົນ, ເຊິ່ງ ຈຳ ເປັນຕ້ອງໄດ້ຮັບການປະຕິບັດ ໜຶ່ງ ຫຼືສອງຄັ້ງຕໍ່ມື້, ເພື່ອ ຈຳ ລອງການຜະລິດຮໍໂມນໂດຍອັດຕະໂນມັດ.
ໃນກໍລະນີຫຼາຍທີ່ສຸດ, ຮໍໂມນທັງສອງຊະນິດແມ່ນມອບໃຫ້ຄົນເຈັບເພື່ອຕອບສະ ໜອງ ຄວາມຕ້ອງການປະ ຈຳ ວັນຂອງຮ່າງກາຍ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ສຳ ລັບຄົນທີ່ບໍ່ສາມາດຄວບຄຸມສະພາບຂອງພວກເຂົາໄດ້ຍ້ອນອາຍຸຫລືຄວາມຜິດປົກກະຕິທາງຈິດ, ປະລິມານທີ່ຖືກຄິດໄລ່ຂອງຢາແມ່ນຖືກປະຕິບັດ. ມີຄວາມຮັບຜິດຊອບແລະເອົາໃຈໃສ່ຕໍ່ການປ່ຽນແປງໃນສະພາບການຂອງລາວ, ບຸກຄົນສາມາດຄິດໄລ່ປະລິມານຂອງ Insulin Rapid ສັ້ນ.
ຄຸນລັກສະນະຂອງການກິນຢາ
ການໃຊ້ຢາທີ່ເຮັດໃນເວລາສັ້ນໆເຮັດໃຫ້ຄົນເຈັບສາມາດວາງແຜນອາຫານຂອງລາວໄດ້ຢ່າງອິດສະຫຼະໂດຍບໍ່ຕ້ອງຂຶ້ນກັບອາຫານແລະການເຮັດວຽກປະ ຈຳ ວັນຢ່າງເຂັ້ມງວດ. ເພື່ອເຮັດສິ່ງນີ້, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຄິດໄລ່ການໄດ້ຮັບທາດແປ້ງແລະລະດັບ glucose ໃນເລືອດກ່ອນທີ່ຈະຮັບປະທານອາຫານ.
ການຮັບເອົາ Insulin Insuman Rapid GT ສາມາດປັບປຸງຄຸນນະພາບຊີວິດຂອງຄົນເຈັບຢ່າງຫຼວງຫຼາຍ, ເພາະວ່າມັນເຮັດໃຫ້ມັນສາມາດ ຄຳ ນຶງເຖິງຈັງຫວະສ່ວນຕົວຂອງຊີວິດຂອງຄົນ, ອາຫານຂອງລາວ.
ວິທີການໃຊ້ຢາແລະປະລິມານຢາພ້ອມທັງຄຸນລັກສະນະຕ່າງໆຂອງການຮັບເຂົ້າແລະ contraindications ຕ້ອງໄດ້ຮັບການສຶກສາຢ່າງລະມັດລະວັງຕາມ ຄຳ ແນະ ນຳ ສຳ ລັບ Insulin Rapid, ແລະຍັງໄດ້ປຶກສາກັບທ່ານ ໝໍ ຂອງທ່ານ ນຳ ອີກ. ນອກຈາກນີ້ຄວາມ ສຳ ຄັນຍິ່ງແມ່ນຄວາມສາມາດຂອງຄົນເຈັບໃນການຄິດໄລ່ປະລິມານຂອງຢາ.
ເສັ້ນທາງຂອງການບໍລິຫານແລະປະລິມານຢາ
ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້ Insuman Bazal GT ໃຫ້ການເລືອກປະລິມານຂອງແຕ່ລະຄົນ, ໂດຍອີງໃສ່ສະພາບຂອງຄົນເຈັບແລະຄວາມຕ້ອງການຂອງຮໍໂມນລາວ. ປະລິມານທີ່ຖືກຄິດໄລ່ໂດຍລະດັບຂອງນ້ ຳ ຕານໃນເລືອດ, ການອອກ ກຳ ລັງກາຍ, ສະຖານະຂອງການເຜົາຜະຫລານທາດແປ້ງ.
ໂດຍສະເລ່ຍແລ້ວ, 0.5-1.0 Insuman Bazal GT ແມ່ນຕ້ອງການຕໍ່ມື້ໂດຍສະເລ່ຍຕໍ່ 1 ກິໂລຂອງນ້ ຳ ໜັກ ຮ່າງກາຍຂອງຄົນເຈັບ. ມັນຖືກລວມເຂົ້າກັບອິນຊູລິນທີ່ຍາວນານ, ມັກຈາກຜູ້ຜະລິດດຽວ. ການດັດປັບປະລິມານຢາແມ່ນ ດຳ ເນີນໃນກໍລະນີຕໍ່ໄປນີ້:
- ການຫັນປ່ຽນຈາກອິນຊູລິນຂອງສັດ.
- ການປ່ຽນແປງການ ນຳ ໃຊ້ອິນຊູລິນທີ່ໄດ້ຮັບການອອກແບບໂດຍ ກຳ ມະພັນຂອງມະນຸດໄປສູ່ອີກ.
- ການທົດແທນອິນຊູລິນຂອງມະນຸດທີ່ລະລາຍໄດ້ດ້ວຍການປະຕິບັດຕໍ່ໄປອີກແລ້ວ.
- ເພີ່ມຫລືຫຼຸດລົງໃນນ້ ຳ ໜັກ ຄົນເຈັບແລະການອອກ ກຳ ລັງກາຍ.
- ສະພາບການທີ່ການພັດທະນາຂອງໂລກ hyper-hypoglycemia ແມ່ນເປັນໄປໄດ້.
ປະລິມານຢາໃນຜູ້ສູງອາຍຸແມ່ນຖືກປັບຕົວ. ໃນຜູ້ສູງອາຍຸ, ຄວາມຕ້ອງການຂອງອິນຊູລິນແມ່ນຕ່ ຳ, ສະນັ້ນ, ຂະ ໜາດ ຂອງຢາແມ່ນຖືກເລືອກແລະປັບຕົວຢ່າງລະມັດລະວັງເພື່ອບໍ່ໃຫ້ເກີດພາວະໂລກເອດສ. ໃນຜູ້ປ່ວຍທີ່ເປັນໂຣກຕັບແລະ ໝາກ ໄຂ່ຫຼັງທີ່ໄດ້ຜ່ານຂັ້ນຕອນຂອງການເຮັດວຽກບໍ່ພຽງພໍ, ຕ້ອງມີການຫຼຸດຜ່ອນປະລິມານຢາ.
Bazal GT ໃນຊຸດມີຢາຊະນິດ ໜຶ່ງ ໃນ 5 ມລ.ມັນຍັງມີຢູ່ໃນຕະຫລັບຫມຶກ 3 ມລ. ສຳ ລັບການສີດ, 45-60 ນາທີກ່ອນອາຫານ, ປະລິມານທີ່ຕ້ອງການຂອງການໂຈະແມ່ນເກັບຢູ່ໃນເຂັມຂັດອິນຊູລິນ. ໃສ່ subcutaneously ເຂົ້າໄປໃນພັບໃນທ້ອງ, hips. ສະຖານທີ່ສັກຢາແມ່ນມີການປ່ຽນແປງເປັນປະ ຈຳ ແລະປ່ຽນແທນຕາມການສະ ເໜີ ຂອງທ່ານ ໝໍ. ອັດຕາການດູດຊຶມເຂົ້າໄປໃນເລືອດແລະການພັດທະນາຂອງຜົນກະທົບແມ່ນຂື້ນກັບສິ່ງນີ້, ມັນຖືກຫ້າມບໍ່ໃຫ້ເຮັດດັ່ງຕໍ່ໄປນີ້:
- ແນະ ນຳ ກ່ຽວກັບຢາ.
- ໃຊ້ໃນເຄື່ອງສູບອິນຊູລິນ.
- ປະສົມເຂົ້າໃນການສັກຢາດຽວກັບການກະກຽມອິນຊູລິນຊະນິດອື່ນ, ລວມທັງຕົ້ນ ກຳ ເນີດຂອງສັດ, ແລະໃນຄວາມເຂັ້ມຂຸ້ນແຕກຕ່າງກັນ.
ກ່ອນທີ່ທ່ານຈະເອົາວິທີແກ້ໄຂເຂົ້າໄປໃນ syringe, ທ່ານຈໍາເປັນຕ້ອງປ່ຽນແກ້ວແລະສັ່ນມັນເພື່ອປະກອບເປັນການລະງັບ. ມັນບໍ່ຄວນໂຟມແລະມີສີທີ່ແຕກຕ່າງຈາກສີທີ່ລະບຸໄວ້ໃນ ຄຳ ແນະ ນຳ. ຖ້າຫລັງຈາກສັ່ນ flakes ແລະກ້ອນທີ່ສ້າງຂື້ນເທິງແກ້ວ, ຫຼັງຈາກນັ້ນຢາດັ່ງກ່າວບໍ່ສາມາດໃຊ້ໄດ້.
ຫຼັງຈາກການ ນຳ ໃຊ້ຄັ້ງ ທຳ ອິດ, ຂວດສາມາດເກັບຮັກສາໄວ້ເປັນເວລາ 4 ອາທິດໃນອຸນຫະພູມບໍ່ສູງກວ່າ 25 ອົງສາ, ປົກປ້ອງຈາກແສງ. ເພື່ອບໍ່ໃຫ້ລືມ, ວັນເວລາເປີດແມ່ນສະແດງຢູ່ໃນປ້າຍ. ມັນບໍ່ໄດ້ຖືກແນະ ນຳ ໃຫ້ເອົາຂວດເປີດໄວ້ໃນຕູ້ເຢັນ: ການສັກດ້ວຍອິນຊູລິນເຮັດໃຫ້ມີອາການເຈັບຮຸນແຮງ.
ການປຽບທຽບແລະຄ່າໃຊ້ຈ່າຍ
ລາຄາຂອງ Insuman Bazal, ຂື້ນກັບປະລິມານຂວດ, ເຊິ່ງຕັ້ງແຕ່ 268 ເຖິງ 1695 ຮູເບີນ. ຄ່າໃຊ້ຈ່າຍແມ່ນແຕກຕ່າງກັນໃນຂົງເຂດທີ່ແຕກຕ່າງກັນຂອງຣັດເຊຍແລະໃນຮ້ານຂາຍຢາ online.
Rinsulin NPH (ລາຄາຈາກ 420 ຮູເບີນ), Biosulin (ຈາກ 500 ຮູເບີນ), Protamine Insulin ChS (310 ຮູເບີນ), Rosinsulin (ຈາກ 1000 ຮູເບີນ) ສາມາດກາຍເປັນຕົວຄ້າຍຄືກັນຂອງ Insuman Bazal.
ການທົດແທນທີ່ພຽງພໍ ສຳ ລັບຢາແມ່ນສາມາດເລືອກທ່ານ ໝໍ ທີ່ ເໝາະ ສົມເທົ່ານັ້ນ. ເພາະສະນັ້ນ, ໃນກໍລະນີຂອງການປິ່ນປົວດ້ວຍ insulin ສຳ ລັບໂຣກເບົາຫວານ, ການໃຊ້ຢາດ້ວຍຕົນເອງແມ່ນອັນຕະລາຍ.
ແບບຟອມຢາ
ການຢຸດເຊົາການບໍລິຫານ subcutaneous ຂອງ 100 IU / ml
ການລະງັບ 1 ມລມີ
ສານທີ່ໃຊ້ໄດ້ແມ່ນ insulin ຂອງມະນຸດ (HR 1799) ເທົ່າກັບ 100 IU ຂອງ insulin 100 IU (3.571 mg),
excipients: glycerol 85%, ທາດໂປຼຕີນຈາກ sulfate, metacresol, phenol, zinc chloride, sodium dihydrogen phosphate dihydrate, sodium hydroxide, ກົດ hydrochloric ເຂັ້ມຂົ້ນ, ນໍ້າ ສຳ ລັບສັກ.
ກະແຈກກະຈາຍຢ່າງໄວວາການລະງັບສີຂາວຫລືສີຂາວເກືອບ. supernatant ແມ່ນການແກ້ໄຂທີ່ຈະແຈ້ງຫຼືເກືອບຈະແຈ້ງ.
ຜົນຂ້າງຄຽງ Insuman Rapid GT
ຈາກລະບົບຫຼອດເລືອດຫົວໃຈ: ຄວາມຖີ່ຂອງການບໍ່ຮູ້ - ຄວາມດັນເລືອດຫຼຸດລົງ.
ຈາກດ້ານຂ້າງຂອງທາດແປ້ງແລະສານອາຫານ: ເລື້ອຍໆ - ໂຣກຖ່າຍ, ຄວາມຖີ່ທີ່ບໍ່ຮູ້ຕົວ - ການຮັກສາ sodium. ຜົນກະທົບທີ່ຄ້າຍຄືກັນນີ້ແມ່ນມີຄວາມເປັນໄປໄດ້ທີ່ມີການປັບປຸງການຄວບຄຸມການເຜົາຜະຫລານອາຫານທີ່ບໍ່ພຽງພໍຍ້ອນການ ນຳ ໃຊ້ວິທີການ ບຳ ບັດອິນຊູລິນຫຼາຍຂື້ນ.
ຈາກຂ້າງຂອງອະໄວຍະວະຂອງວິໄສທັດ: ຄວາມຖີ່ຂອງການແມ່ນບໍ່ຮູ້ - ການລົບກວນສາຍຕາຊົ່ວຄາວ (ເນື່ອງຈາກການປ່ຽນແປງຊົ່ວຄາວໃນ turgor ຂອງເລນຂອງດວງຕາແລະດັດຊະນີສະທ້ອນຂອງພວກມັນ), ເປັນການເສື່ອມສະພາບຊົ່ວຄາວໃນໄລຍະການຮັກສາໂຣກເບົາຫວານ (ຍ້ອນການຮັກສາດ້ວຍ insulin ທີ່ເຂັ້ມຂຸ້ນຂື້ນດ້ວຍການປັບປຸງຢ່າງຊັດເຈນໃນການຄວບຄຸມ glycemic), ການປ່ຽນແປງຂອງໂຣກ amaurosis (ໃນຄົນເຈັບທີ່ມີໂຣກ retinopathy ເພີ່ມຂື້ນ, ໂດຍສະເພາະຖ້າບໍ່ມີ ໄດ້ຮັບການປິ່ນປົວດ້ວຍການຖ່າຍຮູບຖ່າຍ (ການ ບຳ ບັດດ້ວຍເລເຊີ).
ໃນສ່ວນຂອງຜິວ ໜັງ ແລະເນື້ອເຍື່ອຍ່ອຍ: ຄວາມຖີ່ຂອງການແມ່ນບໍ່ຮູ້ - ການພັດທະນາຂອງ lipodystrophy ຢູ່ບ່ອນສັກຢາແລະການຫຼຸດລົງຂອງການດູດຊຶມອິນຊູລິນໃນທ້ອງຖິ່ນ. ການປ່ຽນແປງເລື້ອຍໆຢູ່ສະຖານທີ່ສັກຢາໃນເຂດບໍລິຫານທີ່ແນະ ນຳ ສາມາດຊ່ວຍຫຼຸດຜ່ອນຫຼືຢຸດຕິການຕິກິລິຍາເຫຼົ່ານີ້.
ຄວາມຜິດປົກກະຕິແລະຄວາມຜິດປົກກະຕິທີ່ສະຖານທີ່ສັກຢາ: ຄວາມຖີ່ຂອງການແມ່ນບໍ່ຮູ້ - ແດງ, ເຈັບ, ອາການຄັນ, urticaria, ໃຄ່ບວມຫຼືຕິກິຣິຍາອັກເສບຢູ່ບ່ອນສັກຢາ. ປະຕິກິລິຍາທີ່ອອກສຽງຫຼາຍທີ່ສຸດຕໍ່ອິນຊູລິນຢູ່ບ່ອນສັກຢາມັກຈະຫາຍໄປຫຼັງຈາກສອງສາມມື້ຫຼືຫຼາຍອາທິດ.
ອາການຕ່າງໆ ການກິນຢາອິນຊູລິນຫຼາຍເກີນໄປ, ຕົວຢ່າງການແນະ ນຳ ຂອງອິນຊູລິນຫຼາຍເກີນເມື່ອທຽບໃສ່ກັບອາຫານທີ່ບໍລິໂພກຫຼືພະລັງງານ, ສາມາດ ນຳ ໄປສູ່ການເປັນໂລກລະລາຍນ້ ຳ ຕານໃນເລືອດທີ່ຮຸນແຮງແລະເປັນເວລາດົນ.
ການປິ່ນປົວ: ໂຣກເບົາຫວານໃນໂລກເບົາຫວານ (ຄົນເຈັບມີສະຕິ) ສາມາດຢຸດເຊົາໄດ້ໂດຍການກິນຄາໂບໄຮເດຣດພາຍໃນ. ຕ້ອງມີການດັດປັບປະລິມານຢາອິນຊູລິນ, ການໄດ້ຮັບອາຫານແລະການອອກ ກຳ ລັງກາຍ. ພະຍາດເບົາຫວານທີ່ຮ້າຍແຮງກວ່າເກົ່າທີ່ມີອາການເສີຍເມີຍ, ອາການຊັກຫຼືຄວາມບົກຜ່ອງທາງລະບົບປະສາດສາມາດຢຸດເຊົາໄດ້ດ້ວຍການບໍລິຫານ / m ຫຼື s / c ຂອງ glucagon ຫຼື i / v ດ້ວຍວິທີແກ້ໄຂບັນຫາ dextrose. ໃນເດັກນ້ອຍ, ປະລິມານການໃຊ້ຢາ dextrose ແມ່ນຖືກ ກຳ ນົດຕາມອັດຕາສ່ວນນ້ ຳ ໜັກ ຂອງຮ່າງກາຍຂອງເດັກ. ຫຼັງຈາກການເພີ່ມຄວາມເຂັ້ມຂົ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ, ການສະ ໜັບ ສະ ໜູນ ການບໍລິໂພກຄາໂບໄຮເດຣດແລະການສັງເກດການອາດຈະມີຄວາມ ຈຳ ເປັນເຊັ່ນດຽວກັນ ຫຼັງຈາກການ ກຳ ຈັດອາການທີ່ຈະແຈ້ງຂອງການຫຼຸດລົງໃນເລືອດ, ການພັດທະນາຂອງມັນແມ່ນເປັນໄປໄດ້. ໃນກໍລະນີທີ່ມີລະດັບທາດ ນຳ ້ຕານຕ່ ຳ ຮ້າຍແຮງຫຼືຍາວນານຕາມການສັກຢາ glucagon ຫຼື dextrose, ຄວນແນະ ນຳ ໃຫ້ແກ້ໄຂບັນຫາ dextrose ທີ່ເຂັ້ມຂຸ້ນ ໜ້ອຍ ລົງເພື່ອປ້ອງກັນການພັດທະນາຂອງທາດ ນຳ ້ຕານໃນເລືອດ. ໃນເດັກນ້ອຍ, ມັນຈໍາເປັນຕ້ອງຕິດຕາມກວດກາຢ່າງລະມັດລະວັງຄວາມເຂັ້ມຂົ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ, ໃນການພົວພັນກັບການພັດທະນາທີ່ເປັນໄປໄດ້ຂອງ hyperglycemia ຮ້າຍແຮງ. ພາຍໃຕ້ເງື່ອນໄຂສະເພາະໃດ ໜຶ່ງ, ແນະ ນຳ ໃຫ້ຄົນເຈັບເຂົ້າໂຮງ ໝໍ ຢູ່ໃນ ໜ່ວຍ ເບິ່ງແຍງຮັກສາຢ່າງລະມັດລະວັງ ສຳ ລັບການຕິດຕາມສະພາບຂອງພວກເຂົາຢ່າງລະມັດລະວັງແລະຕິດຕາມການປິ່ນປົວຢ່າງຕໍ່ເນື່ອງ.
ການ ນຳ ໃຊ້ແບບປະສົມປະສານກັບຢາໃນລະດັບທາດ ນຳ ້ຕານໃນເລືອດ, ACE inhibitors, disopyramide, fibrates, fluoxetine, MAO inhibitors, pentoxifylline, propoxyphene, salicylates, amphetamine, anabolic steroids ແລະຮໍໂມນເພດຊາຍ, cybenzoline, phenophosphamine, phenophosphamine ແລະ phenophosphamine ອະນາລັອກ, sulfonamides, tetracyclines, tritokvalin ຫຼື trophosphamide ສາມາດເສີມຂະຫຍາຍຜົນກະທົບຂອງ hypoglycemic ຂອງ insulin ແລະເພີ່ມຂື້ນ hypoglycemia draspolozhennost.
ການນໍາໃຊ້ພ້ອມກັນຂອງ corticotropin, corticosteroids, danazol, diazoxide, ໃຫ້ຢາໄລ່ຍ່ຽວ, glucagon, isoniazid, oestrogens ແລະ gestagens (ເຊັ່ນ: ໃນປະຈຸບັນໃນ PDA), ຊີນອະນຸພັນ, ຮໍໂມນການຂະຫຍາຍຕົວ, ຢາເສບຕິດ sympathomimetic (ເຊັ່ນ: epinephrine, salbutamol, terbutaline), ຮໍໂມນ thyroid, barbiturates, ອາຊິດ nicotinic, phenolphthalein, ອະນຸພັນ phenytoin, doxazosin ສາມາດເຮັດໃຫ້ຜົນກະທົບຂອງ hypoglycemic ຂອງ insulin ອ່ອນແອລົງ.
Beta-blockers, clonidine, ເກືອ lithium ສາມາດມີປະສິດຕິພາບຫລືອ່ອນແອລົງໃນຜົນກະທົບຂອງລະລາຍຂອງອິນຊູລິນ.
ເອທານອນສາມາດເຮັດໃຫ້ເກີດພະລັງງານໃນລະດັບອ່ອນຂອງອິນຊູລິນ. ການບໍລິໂພກເອທານອນສາມາດເຮັດໃຫ້ເກີດລະດັບນ້ ຳ ຕານໃນເລືອດຫຼືຫຼຸດຜ່ອນລະດັບນ້ ຳ ຕານໃນເລືອດຕໍ່າລົງໄປໃນລະດັບທີ່ເປັນອັນຕະລາຍ. ຄວາມທົນທານຂອງເອທານອນໃນຜູ້ປ່ວຍທີ່ໄດ້ຮັບສານອິນຊູລິນຫຼຸດລົງ. ທ່ານ ໝໍ ຄວນ ກຳ ນົດປະລິມານທີ່ຍອມຮັບຂອງເອທານອນທີ່ບໍລິໂພກ.
ດ້ວຍການ ນຳ ໃຊ້ພ້ອມໆກັນກັບ pentamidine, ການພັດທະນາຂອງທາດ ນຳ ້ຕານໃນເລືອດແມ່ນເປັນໄປໄດ້, ເຊິ່ງບາງຄັ້ງກໍ່ອາດຈະກາຍເປັນ hyperglycemia.
ດ້ວຍການ ນຳ ໃຊ້ພ້ອມໆກັນກັບຕົວແທນ sympatholytic, ເຊັ່ນ: beta-blockers, clonidine, guanethidine ແລະ reserpine, ຄວາມອ່ອນແອຫຼືສົມບູນຂອງອາການຂອງການປີ້ນ (ໃນການຕອບສະ ໜອງ ຕໍ່ການເປັນໂຣກເບົາຫວານ) ການກະຕຸ້ນຂອງລະບົບປະສາດທີ່ເຫັນອົກເຫັນໃຈແມ່ນເປັນໄປໄດ້.
ຢາດັ່ງກ່າວຄວນຈະຖືກເກັບໄວ້ໃນບ່ອນມືດ, ບ່ອນທີ່ເດັກນ້ອຍສາມາດໄປເຖິງໄດ້ໃນອຸນຫະພູມຈາກ 2 ° C ເຖິງ 8 ° C. ຊີວິດຂອງຊັ້ນວາງ: 2 ປີ.
ມີໃບສັ່ງແພດ
Insulin "Insuman Rapid GT" ຈະຊ່ວຍໃຫ້ມີຜົນໃນການຫຼຸດນ້ ຳ ຕານຢ່າງໄວວາໃນສະຖານະການທີ່ທຸກໆນາທີນັບ. ຫຼັງຈາກທີ່ທັງ ໝົດ, ພະຍາດເບົາຫວານແມ່ນພະຍາດຮ້າຍແຮງທີ່ມັກຈະເຮັດໃຫ້ເສຍຊີວິດຫຼືພິການ. ເພື່ອໃຫ້ໄດ້ຮັບການຕອບໂຕ້ຢ່າງທັນເວລາ, ຜູ້ຊ່ວຍທີ່ບໍ່ສາມາດປ່ຽນແທນໄດ້ແມ່ນການສັກຢາອິນຊູລິນ.
ຮູບແບບການປ່ອຍແລະສ່ວນປະກອບ
ການແກ້ໄຂແມ່ນມີຢູ່ໃນ vials ຫຼື cartridges. ການຫຸ້ມຫໍ່ດ້ວຍເຄື່ອງສີດທີ່ໃຊ້ໃນ Solostar ກຳ ລັງຈັດຕັ້ງປະຕິບັດ.
ສ່ວນປະກອບທີ່ເຄື່ອນໄຫວໃນທາດແຫຼວແມ່ນທາດອິນຊູລິນ. ຄວາມເຂັ້ມຂົ້ນຂອງວິທີແກ້ໄຂແມ່ນ 3.571 ມລກ, ຫຼື 100 IU / 1 ມລ.

ການປະຕິບັດດ້ານການຢາ
ຜົນກະທົບທາງດ້ານ pharmacological ແມ່ນສະແດງອອກໂດຍການຫຼຸດລົງຂອງລະດັບ glucose. ມີການຊ້າລົງຂອງຂະບວນການທີ່ທໍາລາຍ, ການເລັ່ງຂອງຜົນກະທົບ anabolic. ຢາດັ່ງກ່າວສົ່ງເສີມໃຫ້ການຂົນສົ່ງຂອງນ້ ຳ ຕານເຂົ້າສູ່ອະວະກາດພາຍໃນ, ການສະສົມທາດແປ້ງ glycogen ທີ່ສັບສົນໃນເນື້ອເຍື່ອກ້າມເນື້ອແລະຕັບ. ຜົນຜະລິດຂອງກົດ pyruvic ຈາກຮ່າງກາຍປັບປຸງ. ຕໍ່ກັບຄວາມເປັນມານີ້, ການສ້າງທາດນ້ ຳ ຕານຈາກ glycogen, ແລະຈາກໂມເລກຸນຂອງທາດປະສົມອົງຄະທາດອື່ນໆຊ້າລົງ.
ກົນໄກຂອງການປະຕິບັດແມ່ນມີລັກສະນະໂດຍການເພີ່ມຂື້ນຂອງການເຜົາຜະຫລານທາດນ້ ຳ ຕານກັບອາຊິດໄຂມັນແລະການຫຼຸດລົງຂອງອັດຕາການເປັນກົດ lipolysis.
ການແຈກຢາຍຂອງກົດອະມິໂນແລະໂພແທດຊຽມໃນຈຸລັງ, ການເຜົາຜະຫລານທາດໂປຼຕີນ.
ວິທີການເອົາ Insuman Rapid GT
ວິທີແກ້ໄຂແມ່ນມີຈຸດປະສົງໃຫ້ແກ່ການບໍລິຫານທາງເສັ້ນເລືອດແລະການຍ່ອຍ. ບໍ່ມີປະລິມານຢາທີ່ເປັນລະບຽບເປັນເອກະພາບ. ລະບຽບການປິ່ນປົວຕ້ອງການການປັບຕົວສ່ວນບຸກຄົນໂດຍແພດທີ່ເຂົ້າຮ່ວມ. ຄົນເຈັບທີ່ແຕກຕ່າງກັນມີລະດັບຄວາມເຂັ້ມຂຸ້ນຂອງລະດັບນ້ ຳ ຕານທີ່ແຕກຕ່າງກັນ ຈຳ ເປັນໃນການຮັກສາ, ສະນັ້ນ, ຈຳ ນວນຢາແລະລະບຽບການຮັກສາແມ່ນຖືກຄິດໄລ່ເປັນສ່ວນບຸກຄົນ. ແພດທີ່ເຂົ້າຮ່ວມພິຈາລະນາກ່ຽວກັບກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍຂອງຄົນເຈັບແລະຄຸນລັກສະນະທາງໂພຊະນາການ.
ຄວາມຕ້ອງການປ່ຽນປະລິມານຢາອາດຈະເກີດຂື້ນໃນກໍລະນີຕ່າງໆ:
- ໃນເວລາທີ່ທົດແທນຢາດັ່ງກ່າວກັບ insulin ຊະນິດອື່ນ.
- ມີຄວາມອ່ອນໄຫວເພີ່ມຂື້ນກັບສານດັ່ງກ່າວເນື່ອງຈາກການຄວບຄຸມການເຜົາຜານອາຫານທີ່ດີຂື້ນ
- ເມື່ອສູນເສຍຫຼືຮັບນ້ ຳ ໜັກ ໂດຍຄົນເຈັບ.
- ໃນເວລາທີ່ແກ້ໄຂສານອາຫານ, ປ່ຽນຄວາມເຂັ້ມຂອງການໂຫຼດ.
ການບໍລິຫານ Subcutaneous ແມ່ນເລິກເຊິ່ງ. ມັນໄດ້ຖືກແນະນໍາໃຫ້ປະຕິບັດຂັ້ນຕອນ 15 ຫຼື 20 ນາທີກ່ອນທີ່ຈະກິນອາຫານ. ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຕ້ອງປ່ຽນສະຖານທີ່ສັກຢາດ້ວຍການສີດແຕ່ລະຄັ້ງ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ອີງຕາມພື້ນທີ່ຂອງການບໍລິຫານຂອງວິທີແກ້ໄຂ, ຢາການຢາຂອງຢາອາດຈະມີການປ່ຽນແປງ, ສະນັ້ນ, ການປ່ຽນແປງບໍລິຫານບໍລິຫານຄວນໄດ້ຮັບການຕົກລົງກັບທ່ານ ໝໍ.
ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຕ້ອງເອົາໃຈໃສ່ກັບການມີຂອງຫລວງ. ນີ້ສະແດງເຖິງຄວາມສົມບູນຂອງ vial. ບໍ່ຄວນມີອະນຸພາກເຂົ້າໃນການແກ້ໄຂ, ທາດແຫຼວຄວນຈະມີຄວາມໂປ່ງໃສ.
ສິ່ງດັ່ງຕໍ່ໄປນີ້ຕ້ອງໄດ້ຮັບການພິຈາລະນາ:
- ເມື່ອໃຊ້ວິທີແກ້ໄຂໃນຂວດ, ໃຊ້ເຂັມຂັດພາດສະຕິກທີ່ ເໝາະ ສົມ.
- ຫນ້າທໍາອິດ, ອາກາດແມ່ນເກັບໃນ syringe, ປະລິມານທີ່ເທົ່າກັບປະລິມານຂອງວິທີແກ້ໄຂ. ໃສ່ມັນເຂົ້າໄປໃນບ່ອນຫວ່າງຢູ່ໃນຂວດ. ຄວາມສາມາດແມ່ນໄດ້ຫັນໄປທົ່ວ. ຊຸດຂອງການແກ້ໄຂແມ່ນປະຕິບັດ. ບໍ່ຄວນມີຟອງອາກາດຢູ່ໃນເຂັມ. ຄ່ອຍໆໃສ່ວິທີແກ້ໄຂເຂົ້າໄປໃນພັບຜິວທີ່ຖືກສ້າງຕັ້ງຂື້ນໂດຍນິ້ວມື.
- ຢູ່ໃນປ້າຍຊື່ທ່ານ ຈຳ ເປັນຕ້ອງລະບຸວັນເວລາທີ່ ກຳ ນົດການໃຊ້ຢາຄັ້ງ ທຳ ອິດ.
- ເມື່ອ ນຳ ໃຊ້ລົດເຂັນ, ການໃຊ້ເຂັມສັກຢາ (ເຂັມສັກຢາ) ແມ່ນມີຄວາມ ຈຳ ເປັນ.
- ໄສ້ຕອງໄດ້ຖືກແນະນໍາໃຫ້ຖືກປະໄວ້ຢູ່ໃນອຸນຫະພູມຫ້ອງໃນເວລາ 1 ຫຼື 2 ຊົ່ວໂມງ, ເຊັ່ນດຽວກັນ ການແນະ ນຳ ສານທີ່ແຊ່ແມ່ນເຈັບປວດ. ກ່ອນທີ່ຈະສີດ, ເອົາອາກາດທີ່ເຫຼືອອອກ.
- ໄສ້ຕອງບໍ່ສາມາດເຕີມຄືນໄດ້.
- ດ້ວຍປາກກາ syringe ທີ່ບໍ່ເຮັດວຽກ, ເຂັມສັກຢາທີ່ ເໝາະ ສົມແມ່ນຖືກອະນຸຍາດ.

ການມີສານຕົກຄ້າງຂອງຢາຊະນິດອື່ນໃນຢາຂ້າເຊື້ອໂຣກແມ່ນບໍ່ສາມາດຍອມຮັບໄດ້.
ໃນສ່ວນຂອງອະໄວຍະວະຂອງສາຍຕາ
ການເຫນັງຕີງທີ່ອອກສຽງໃນການຄວບຄຸມ glycemic ສາມາດນໍາໄປສູ່ຄວາມກົດດັນຊົ່ວຄາວຂອງເຍື່ອຫ້ອງຂອງເລນຂອງສາຍຕາ, ການປ່ຽນແປງຂອງດັດຊະນີສະທ້ອນ. ການປ່ຽນແປງທີ່ຊັດເຈນຂອງຕົວຊີ້ວັດເນື່ອງຈາກຄວາມເຂັ້ມຂົ້ນຂອງການປິ່ນປົວທີ່ເພີ່ມຂື້ນອາດຈະປະກອບດ້ວຍການເສື່ອມສະພາບຊົ່ວຄາວໃນສະພາບຂອງໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ.
ໃນພະຍາດຫຼອດເລືອດບວມທີ່ຮຸນແຮງທີ່ມີໂຣກ retinopathy ທີ່ແຜ່ຫຼາຍ, ຄວາມເສຍຫາຍຕໍ່ເສັ້ນປະສາດ retina ຫຼື optic ຂອງລັກສະນະຂ້າມແມ່ນເປັນໄປໄດ້.
ການປະສົມ Contraindicated
ການປະສົມປະສານຂອງຢາກັບອິນຊູລິນແລະການປຽບທຽບຂອງສັດແມ່ນຖືກຍົກເວັ້ນ.
ການບໍລິຫານຮ່ວມຂອງ Pentamidine ນໍາໄປສູ່ການພັດທະນາຂອງອາການແຊກຊ້ອນ.
ສານແລະການກະກຽມດັ່ງຕໍ່ໄປນີ້ເຮັດໃຫ້ຜົນກະທົບຂອງການຫຼຸດນ້ ຳ ຕານອ່ອນລົງ:
- corticosteroids
- ຮໍໂມນ adrenocorticotropic,
- ອະນຸພັນຂອງ phenothiazine ແລະ phenytoin,
- glucagon,
- ຮໍໂມນເພດຍິງ,
- ຮໍໂມນການຈະເລີນເຕີບໂຕ,
- ກົດ nicotinic
- phenolphthalein,
- diuretics
- ຢາທີ່ເຮັດໃຫ້ລະບົບປະສາດຊຸດໂຊມ,
- Danazole ສັງເຄາະ,
- ຢາຕ້ານໂຣກ TB Isoniazid,
- adrenoblocker Doxazosin.
Sympathomimetics ແລະອະນຸພັນ tyrosine ທາດໄອໂອດິນເຮັດໃຫ້ການກະ ທຳ ຂອງວິທີແກ້ໄຂຫຼຸດລົງ.

ການປະສົມປະສານທີ່ຮຽກຮ້ອງໃຫ້ມີຄວາມລະມັດລະວັງ
ຢາປິ່ນປົວຕໍ່ໄປນີ້ເພີ່ມຄວາມສ່ຽງຂອງອາການແຊກຊ້ອນ:
- endrogens ແລະ anabolics,
- ຈໍານວນຂອງຢາເສບຕິດສໍາລັບການປິ່ນປົວພະຍາດຫົວໃຈແລະເສັ້ນເລືອດ,
- ຕົວກະຕຸ້ນ CNS,
- ຢາຕ້ານໄວຣັດ cybenzoline,
- propoxyphene ຢາແກ້ປວດ,
- Pentoxifylline angioprotector, ສ.
- ຢາເສບຕິດ cytostatic trophosphamide,
- ຈໍານວນຂອງ antidepressants ເປັນ
- sulfonamides,
- ຢາ ຈຳ ນວນ ໜຶ່ງ ທີ່ມີຈຸດປະສົງໃນການຫຼຸດຜ່ອນໄຂມັນ,
- ຢາຕ້ານເຊື້ອເຕຕຣາຊີກລິນ,
- ການກະກຽມໂດຍອີງໃສ່ somatostatin ແລະການປຽບທຽບຂອງມັນ,
- ຕົວແທນ hypoglycemic
- ລະບຽບການກິນເຂົ້າບໍ່ແຊບ fenfluramine,
- ຢາຕ້ານໂຣກຜີວ ໜັງ ifosfamide.
ຂໍ້ຄວນລະວັງຮຽກຮ້ອງໃຫ້ໃຊ້ຢາປິ່ນປົວໂດຍອີງໃສ່ esters ຂອງກົດ salicylic, tritokvalin, cyclophosphamide, guanethidine ແລະ phentolamine.
ເກືອເກືອລິສາມາດເອົາໃຈໃສ່ຫຼືເສີມຂະຫຍາຍຜົນຂອງຢາ. Reserpine ແລະ clonidine ແຕກຕ່າງກັນໃນການປະຕິບັດດຽວກັນ.
ການໃຊ້ beta-blockers ເພີ່ມຄວາມສ່ຽງຂອງອາການແຊກຊ້ອນ.
ການຕິດຢາເສບຕິດ
ຢາ ຈຳ ນວນ ໜຶ່ງ ສາມາດສົ່ງຜົນກະທົບຕໍ່ການເຜົາຜານ metabolism ແລະ ຈຳ ເປັນຕ້ອງປັບຂະ ໜາດ ປະລິມານຂອງອິນຊູລິນ.
ການກະກຽມທີ່ສາມາດເສີມຂະຫຍາຍຜົນກະທົບຂອງລະລາຍຂອງອິນຊູລິນແລະເພີ່ມຄວາມອ່ອນໄຫວຕໍ່ກັບການພັດທະນາຂອງທາດ ນຳ ້ຕານໃນເລືອດລວມມີຕົວແທນຕ້ານໂລກເອດສໃນໂລກປາກ, ຢາຕ້ານໂຣກ angiotensin-converting enzyme (ACE), disopyramides, fibrates, fluoxetine, monoamine oxidase inhibitors (MAOs), pentoxifylyl amines, pentoxifylyl amines, pentoxifylyl amines.
ຢາທີ່ສາມາດເຮັດໃຫ້ຜົນກະທົບຂອງ hypoglycemic ອ່ອນແອລົງຂອງອິນຊູລິນປະກອບມີຮໍໂມນ corticosteroid, danazole, diazoxide, diuretics, glucagon, isoniazid, estrogens ແລະ progestogens (ຕົວຢ່າງ, ໃນຢາຄຸມ ກຳ ເນີດ ສຳ ລັບການໃຊ້ປາກ), phenothiazine ອະນຸພັນ, somatropin, sympathomimetics (ຕົວຢ່າງ, epinephrine, epaline) salbutamol, terbutaline, ຮໍໂມນ thyroid, ທາດຍັບຍັ້ງ protease ແລະຢາຕ້ານໂຣກ atypical (ເຊັ່ນ: olanzapine ແລະ clozapine).
ຕົວຍັບຍັ້ງ Beta, clonidine, ເກືອ lithium ແລະເຫຼົ້າສາມາດຊ່ວຍເພີ່ມແລະອ່ອນເພຍຜົນກະທົບຂອງລະລາຍຂອງອິນຊູລິນ.
Pentamidine ສາມາດເຮັດໃຫ້ເກີດການລະລາຍໃນເລືອດ, ເຊິ່ງບາງຄັ້ງກໍ່ຖືກທົດແທນໂດຍ hyperglycemia.
ນອກຈາກນັ້ນ, ພາຍໃຕ້ອິດທິພົນຂອງຢາເສບຕິດ sympatholytic ເຊັ່ນ: β-blockers, clonidine, guanethidine ແລະ reserpine, ອາການຂອງຢາຕ້ານໄວຣັດ adrenergic ອາດຈະບໍ່ຮຸນແຮງຫຼືຂາດ.
ແພດການຢາ
ໃນຄົນທີ່ມີສຸຂະພາບສົມບູນ, ອິນຊູລິນ Pl T plasma ແມ່ນປະມານ 4-6 ນາທີ. ໃນຄົນເຈັບທີ່ມີການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ບໍ່ພຽງພໍ, ມັນຈະຍາວນານຫຼາຍ.
ເຖິງແມ່ນວ່າມັນຄວນຈະໄດ້ຮັບຍົກໃຫ້ເຫັນວ່າຢາ pharmacokinetics ຂອງ insulin ບໍ່ໄດ້ຜະລິດຜົນກະທົບທາງເດີນອາຫານຂອງມັນ. Insulin ແມ່ນແນະ ນຳ ໃຫ້ໃຊ້ໃນການປິ່ນປົວອິນຊູລິນທີ່ຕ້ອງການໂຣກເບົາຫວານ.
Contraindications ກັບຢາ Bazal
- ປະຕິກິລິຍາທີ່ມີຄວາມອ່ອນແອຕໍ່ insulin ຫຼືອົງປະກອບຊ່ວຍອື່ນໆຂອງ Insuman Bazal GT. ຂໍ້ຍົກເວັ້ນແມ່ນກໍລະນີເຫຼົ່ານັ້ນໃນເວລາທີ່ມັນເປັນໄປບໍ່ໄດ້ທີ່ຈະເຮັດໂດຍບໍ່ມີການປິ່ນປົວດ້ວຍອິນຊູລິນ.
ດ້ວຍຄວາມລະມັດລະວັງທີ່ສຸດ, ທ່ານຄວນໃຊ້ຢາ:
- ຜູ້ປ່ວຍຜູ້ສູງອາຍຸ, ເນື່ອງຈາກການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງຫຼຸດລົງທີ່ກ່ຽວຂ້ອງກັບອາຍຸເຮັດໃຫ້ຄວາມຕ້ອງການອິນຊູລິນຫຼຸດລົງ, ແລະຄຸນລັກສະນະນີ້ມີຄວາມກ້າວ ໜ້າ,
- ຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງ (ຍ້ອນການຫຼຸດລົງຂອງ metabolism ໃນ insulin ໃນຄົນເຈັບ, ຄວາມຕ້ອງການຂອງ insulin ຫຼຸດລົງ),
- ຄວາມລົ້ມເຫຼວຂອງຕັບ (ເນື່ອງຈາກການຫຼຸດລົງຂອງ metabolism ໃນ insulin ແລະການຫຼຸດລົງຂອງຄວາມສາມາດຂອງຮ່າງກາຍໃນການ gluconeogenesis, ຄວາມຕ້ອງການຂອງ insulin ອາດຈະຫຼຸດລົງ),
- ໂຣກສະຫມອງອັກເສບຮ້າຍແຮງຂອງເສັ້ນເລືອດໃນສະຫມອງແລະເສັ້ນເລືອດໃນເສັ້ນເລືອດ (ໃນຄົນເຈັບທີ່ມີພະຍາດທາງເສັ້ນເລືອດ, ໂຣກຊືມເສົ້າໃນເລືອດໄດ້ຮັບຄວາມສໍາຄັນທາງດ້ານການຊ່ວຍພິເສດ, ນີ້ແມ່ນຍ້ອນວ່າມີຄວາມສ່ຽງເພີ່ມຂື້ນຂອງໂຣກສະຫມອງຫຼືໂຣກຫົວໃຈວາຍໃນເລືອດ)
- ຄົນເຈັບທີ່ມີໂຣກ retinopathy ທີ່ມີຊີວິດຊີວາ, ໂດຍສະເພາະຜູ້ທີ່ບໍ່ໄດ້ຮັບການປິ່ນປົວດ້ວຍການຮັກສາດ້ວຍເລເຊີ (photocoagulation). ຄົນເຈັບທີ່ເປັນໂຣກຕ່ອມນ້ ຳ ຕານໃນນີ້ມີຄວາມສ່ຽງຕໍ່ການເປັນໂຣກເຍື່ອຫຸ້ມສະ ໝອງ ຂ້າມ (ຕາບອດຄົບຖ້ວນ),
- ຄົນເຈັບທີ່ມີພະຍາດຕິດຕໍ່ທາງກະແສໄຟຟ້າ, ໃນກໍລະນີເຫຼົ່ານີ້, ຄົນເຈັບມັກຈະເພີ່ມຄວາມຕ້ອງການອິນຊູລິນ.
ສຳ ລັບພະຍາດໃດ ໜຶ່ງ ຂອງບັນດາລາຍຊື່ຂ້າງເທິງ, ກ່ອນທີ່ທ່ານຈະເລີ່ມຕົ້ນໃຊ້ຢາ, ທ່ານຄວນຊອກຫາ ຄຳ ແນະ ນຳ ຈາກທ່ານ ໝໍ.
ພື້ນຖານໃນລະຫວ່າງການຖືພາແລະການດູດນົມ
ເຖິງແມ່ນວ່າໃນກໍລະນີຂອງການຖືພາ, ການຮັກສາກັບ Insuman ® Bazal GT ບໍ່ຄວນຖືກລົບກວນ. ນີ້ແມ່ນປອດໄພຢ່າງແທ້ຈິງ, ເພາະວ່າອິນຊູລິນບໍ່ສາມາດທີ່ຈະເຈາະອຸປະສັກຂອງ placental.
ແລະ ສຳ ລັບແມ່ຍິງຜູ້ທີ່ເປັນໂລກເບົາຫວານກ່ອນຖືພາຫຼືຜູ້ທີ່ໄດ້ຮັບ, ການຄວບຄຸມທາດ metabolism ໃນຄຸນະພາບໃນໄລຍະເວລາຂອງການມີລູກແມ່ນເປັນສິ່ງທີ່ ສຳ ຄັນທີ່ສຸດ.
ໃນຊ່ວງໄຕມາດ ທຳ ອິດຂອງການຖືພາ, ຄວາມຕ້ອງການຂອງອິນຊູລິນອາດຈະຫຼຸດລົງ, ແລະໃນຊ່ວງໄຕມາດທີສອງແລະສາມຂອງການຖືພາ, ມັນມັກຈະສູງຂື້ນ. ຄວາມຕ້ອງການຂອງ insulin ຫຼຸດລົງແລະທັນທີຫຼັງການເກີດລູກ, ແມ່ຍິງມີຄວາມສ່ຽງເພີ່ມຂື້ນໃນການພັດທະນາການເປັນໂລກເບົາຫວານ.
ຕະຫຼອດການຖືພາແລະຫຼັງເກີດລູກ, ລະດັບນໍ້າຕານໃນເລືອດຕ້ອງໄດ້ຮັບການຕິດຕາມຢ່າງລະມັດລະວັງ. ໃນເວລາທີ່ວາງແຜນການຖືພາແລະການເລີ່ມຕົ້ນຂອງມັນ, ແມ່ຍິງຕ້ອງໄດ້ແຈ້ງໃຫ້ແພດເຂົ້າຮ່ວມກ່ຽວກັບເລື່ອງນີ້.
ໃນເວລາທີ່ໃຫ້ນົມລູກ, ມັນບໍ່ມີຂໍ້ ຈຳ ກັດໃນການປິ່ນປົວດ້ວຍອິນຊູລິນ, ເຖິງແມ່ນວ່າອາດຈະມີການດັດປັບປະລິມານ.
ຜົນຂ້າງຄຽງຂອງຢາ
 ຜົນຂ້າງຄຽງທີ່ພົບເລື້ອຍທີ່ສຸດຂອງການປິ່ນປົວດ້ວຍລະບົບອິນຊູລິນແມ່ນການຄວບຄຸມເລືອດຕໍ່າ. ມັນສາມາດພັດທະນາໄດ້ຖ້າປະລິມານຢາອິນຊູລິນສູງເກີນຄວາມຕ້ອງການຂອງມັນ. ການຊ້ ຳ ໃນເລືອດຊ້ ຳ ເຮື້ອຮ້າຍແຮງຊ້ ຳ ພັດ ນຳ ໄປສູ່ການພັດທະນາອາການຂອງລະບົບປະສາດ: ອາການຫງຸດຫງິດ, ອາການຊັກ.
ຜົນຂ້າງຄຽງທີ່ພົບເລື້ອຍທີ່ສຸດຂອງການປິ່ນປົວດ້ວຍລະບົບອິນຊູລິນແມ່ນການຄວບຄຸມເລືອດຕໍ່າ. ມັນສາມາດພັດທະນາໄດ້ຖ້າປະລິມານຢາອິນຊູລິນສູງເກີນຄວາມຕ້ອງການຂອງມັນ. ການຊ້ ຳ ໃນເລືອດຊ້ ຳ ເຮື້ອຮ້າຍແຮງຊ້ ຳ ພັດ ນຳ ໄປສູ່ການພັດທະນາອາການຂອງລະບົບປະສາດ: ອາການຫງຸດຫງິດ, ອາການຊັກ.
ພະຍາດເບົາຫວານທີ່ຮ້າຍແຮງແລະຍາວນານສາມາດເປັນໄພຂົ່ມຂູ່ທີ່ຮ້າຍແຮງຕໍ່ຊີວິດຂອງຄົນເຈັບ. ກ່ອນທີ່ຄົນເຈັບຈະພັດທະນາອາການຂອງໂຣກ neuroglycemia, ລາວມີການສະແດງຂອງການກະຕຸ້ນການສະທ້ອນຂອງລະບົບປະສາດທີ່ເຫັນອົກເຫັນໃຈ. ນີ້ແມ່ນການຕອບສະ ໜອງ ຕໍ່ການພັດທະນາການເປັນໂລກເບົາຫວານ.
ໂດຍປົກກະຕິແລ້ວ, ດ້ວຍການຫຼຸດລົງຂອງຄວາມເຂັ້ມຂົ້ນຂອງນໍ້າຕານໃນເລືອດຫຼາຍຂື້ນຢ່າງໄວວາ, ອາການຂອງການກະຕຸ້ນສະທ້ອນຂອງລະບົບປະສາດທີ່ເຫັນອົກເຫັນໃຈແລະປະກົດການຂອງມັນໄດ້ຖືກສະແດງອອກມາໃນຂອບເຂດຫຼາຍກວ່າເກົ່າ.
ດ້ວຍການຫຼຸດລົງຂອງນ້ ຳ ຕານໃນເລືອດ, ການລະລາຍຂອງຕ່ອມນ້ ຳ ຕານໃນເລືອດຫຼືໂຣກສະ ໝອງ ອາດຈະພັດທະນາ. ລາຍຊື່ຢູ່ນີ້ແມ່ນເຫດການທີ່ບໍ່ດີເຊິ່ງອາດຈະເກີດຂື້ນໃນຄົນເຈັບ. ພວກມັນຖືກຈັດແບ່ງຕາມຊັ້ນອະໄວຍະວະຂອງລະບົບ:
- ຄວາມຖີ່ຂອງການແມ່ນບໍ່ຮູ້ (ອີງຕາມຂໍ້ມູນທີ່ມີຢູ່, ມັນເປັນໄປບໍ່ໄດ້ທີ່ຈະ ກຳ ນົດຄວາມຖີ່ຂອງການປະກົດຕົວຂອງຜົນຂ້າງຄຽງ),
- ຫາຍາກທີ່ສຸດ (ຈາກລະບົບພູມຕ້ານທານ
- ການສະແດງອາການແພ້ຂອງປະເພດທັນທີໂດຍກົງກ່ຽວກັບອິນຊູລິນຫຼືຜູ້ທີ່ມີອາການແພ້ໃນຢາ - ຄວາມຖີ່ຂອງການຍັງບໍ່ທັນຮູ້ເທື່ອ.
- Bronchospasms - ຄວາມຖີ່ທີ່ບໍ່ຮູ້.
- ປະຕິກິລິຍາຜິວຫນັງທົ່ວໄປ - ຄວາມຖີ່ທີ່ບໍ່ຮູ້ຈັກ.
- ການຫຼຸດລົງຂອງຄວາມດັນເລືອດ - ຄວາມຖີ່ທີ່ບໍ່ຮູ້.
- ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະໂກໂກ.
- ອາການຊshockອກ anaphylactic ແມ່ນປະຕິກິລິຍາທີ່ຂາດແຄນ.
- ການສັກຢາອິນຊູລິນສາມາດເຮັດໃຫ້ເກີດພູມຕ້ານທານກັບອິນຊູລິນ - ຄວາມຖີ່ຂອງການບໍ່ຮູ້ເທື່ອ.
ປະກົດການທັງ ໝົດ ເຫຼົ່ານີ້ສາມາດເປັນໄພຂົ່ມຂູ່ອັນໃຫຍ່ຫຼວງຕໍ່ຊີວິດຂອງຄົນເຈັບ, ສະນັ້ນ, ພວກເຂົາຕ້ອງການຄວາມຊ່ວຍເຫຼືອໂດຍດ່ວນ. ການປະກົດຕົວຂອງພູມຕ້ານທານເຫລົ່ານີ້ໃນກໍລະນີທີ່ຫາຍາກ ສຳ ລັບການແກ້ໄຂອາດ ຈຳ ເປັນຕ້ອງປ່ຽນປະລິມານອິນຊູລິນ.
ໃນສ່ວນຂອງອະໄວຍະວະສາຍຕາ
- ຄວາມວຸ້ນວາຍທາງສາຍຕາອາດຈະເກີດຂື້ນຍ້ອນການປ່ຽນແປງຂອງການຄວບຄຸມ glycemic - ຄວາມຖີ່ຂອງການບໍ່ຮູ້ເທື່ອ. ບັນຫາດັ່ງກ່າວເກີດຂື້ນຍ້ອນການຜິດປົກກະຕິຊົ່ວຄາວຂອງເລນຕາແລະດັດຊະນີປ່ຽນ ໃໝ່.
- ການປິ່ນປົວດ້ວຍ insulin ຮຸນແຮງເກີນໄປດ້ວຍການຄວບຄຸມ glycemic ທີ່ຖືກປັບປຸງສາມາດຖືວ່າເປັນການເສື່ອມສະພາບຊົ່ວຄາວຂອງໂຣກເບົາຫວານໃນໂຣກເບົາຫວານ - ຄວາມຖີ່ຂອງການບໍ່ເປັນທີ່ຮູ້ຈັກ.
- ໃນຄົນເຈັບທີ່ມີໂຣກ retinopathy ທີ່ມີການຂະຫຍາຍຕົວ (ໂດຍສະເພາະ ສຳ ລັບຜູ້ທີ່ບໍ່ໄດ້ຮັບການປິ່ນປົວທີ່ຖືກຕ້ອງໂດຍການຮັກສາດ້ວຍເລເຊີ), ໂຣກຊືມເສົ້າໃນເລືອດຫຼາຍສາມາດເຮັດໃຫ້ເກີດການສູນເສຍວິໄສທັດທີ່ສົມບູນ (ການປ່ຽນແປງຂອງ amaurosis) - ຄວາມຖີ່ຂອງການຍັງບໍ່ທັນຮູ້ເທື່ອ.
ຄວາມຜິດປົກກະຕິຢູ່ບ່ອນສັກຢາແລະຄວາມຜິດປົກກະຕິທົ່ວໄປ
ປະຕິກິລິຍາອ່ອນໆມັກຈະເກີດຂື້ນຢູ່ບ່ອນສັກຢາ. ພວກເຂົາປະກອບມີ:
- ຄວາມເຈັບປວດໃນຂົງເຂດບໍລິຫານ - ຄວາມຖີ່ຂອງການແມ່ນບໍ່ຮູ້,
- redness ຢູ່ບ່ອນສັກຢາ - ຄວາມຖີ່ທີ່ບໍ່ຮູ້
- urticaria ໃນພື້ນທີ່ຂອງການບໍລິຫານ - ຄວາມຖີ່ຂອງການແມ່ນບໍ່ຮູ້,
- ອາການຄັນໃນພື້ນທີ່ຂອງການບໍລິຫານ - ຄວາມຖີ່ຂອງການແມ່ນບໍ່ຮູ້,
- ການອັກເສບຢູ່ບ່ອນສັກຢາ - ຄວາມຖີ່ຂອງການແມ່ນບໍ່ຮູ້,
- ອາການໃຄ່ບວມຢູ່ບ່ອນສັກຢາ - ຄວາມຖີ່ຂອງການຍັງບໍ່ທັນຮູ້ເທື່ອ.
ເຖິງແມ່ນວ່າປະຕິກິລິຍາແຂງແຮງຫຼາຍຕໍ່ອິນຊູລິນໃນສະຖານທີ່ສັກຢາສ່ວນຫຼາຍກໍ່ຈະຫາຍໄປຫຼັງຈາກສອງສາມມື້ຫຼືຫຼາຍອາທິດ.
ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້
ການກະກຽມອິນຊູລິນທີ່ຕ້ອງໄດ້ໃຊ້, ຄວາມເຂັ້ມຂົ້ນທັງ ໝົດ ຂອງນ້ ຳ ຕານໃນເລືອດ, ລະດັບການໃຊ້ຢາຂອງອິນຊູລິນ (ເວລາຂອງການສີດແລະປະລິມານ) ຕ້ອງໄດ້ຮັບການສ້າງຕັ້ງແລະດັດປັບເປັນສ່ວນບຸກຄົນ. ນີ້ແມ່ນ ຈຳ ເປັນທີ່ຈະຕ້ອງປະຕິບັດຕາມ:
- ຊີວິດຂອງຄົນເຈັບ
- ລະດັບຂອງການອອກ ກຳ ລັງກາຍ
- ຄາບອາຫານ.
ບໍ່ມີກົດລະບຽບທີ່ຖືກສ້າງຕັ້ງຂື້ນໃນການໃຊ້ຢາອິນຊູລິນ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ມີປະລິມານຢາອິນຊູລິນໂດຍສະເລ່ຍແມ່ນ 0.5–1 IU / kg / s. ລັກສະນະ, ປະລິມານຢາອິນຊູລິນທີ່ເຮັດມາດົນນານແມ່ນກວມເອົາຈາກ 40% ເຖິງ 60% ຂອງປະລິມານປະລິມານອິນຊູລິນຕໍ່ມື້ທີ່ຄົນເຮົາຕ້ອງການ.
- ກ່ຽວກັບການປ່ຽນແປງໃດໆໃນລະບຽບການຂອງການປິ່ນປົວດ້ວຍ insulin,
- ກ່ຽວກັບການປ່ຽນແປງດ້ານອາຫານ,
- ໂດຍຄວາມຖີ່ຂອງການ ກຳ ນົດຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດ.
ການຫັນປ່ຽນຈາກ Bazal
ໃນເວລາທີ່ໂອນຄົນເຈັບຈາກ insulin ໜຶ່ງ ໄປຫາອິນຊູລິນອີກຄັ້ງ ໜຶ່ງ, ການດັດແກ້ລະບຽບການໃຊ້ຂອງຮໍໂມນໃນລະດັບຮໍໂມນອາດຈະ ຈຳ ເປັນ. ມັນອາດຈະແມ່ນ:
- ປ່ຽນເປັນອິນຊູລິນຂອງມະນຸດຈາກອິນຊູລິນຂອງຕົ້ນ ກຳ ເນີດຂອງສັດ,
- ການປ່ຽນແປງການກະກຽມຫນຶ່ງຂອງ insulin ຂອງມະນຸດກັບຄົນອື່ນ,
- ຫຼືເມື່ອປ່ຽນຈາກການຮັກສາດ້ວຍທາດລະລາຍອິນຊູລິນຂອງມະນຸດໄປສູ່ລະບອບການແພດທີ່ກ່ຽວຂ້ອງກັບການ ນຳ ໃຊ້ອິນຊູລິນຕໍ່ໄປອີກແລ້ວ.
ເມື່ອປ່ຽນອິນຊູລິນຂອງຕົ້ນ ກຳ ເນີດສັດມາເປັນອິນຊູລິນຂອງມະນຸດ, ມັນອາດຈະ ຈຳ ເປັນຕ້ອງຫຼຸດປະລິມານຂອງມັນ.
ນີ້ແມ່ນຄວາມຈິງໂດຍສະເພາະ ສຳ ລັບຄົນເຈັບຜູ້ທີ່:
- ໃນເມື່ອກ່ອນແມ່ນຢູ່ໃນລະດັບຄວາມເຂັ້ມຂຸ້ນຕໍ່າຂອງນໍ້າຕານໃນເລືອດ,
- ໃນແງ່ຂອງການມີສ່ວນປະກອບຂອງພູມຕ້ານທານກັບອິນຊູລິນ, ປະລິມານສູງຂອງມັນໄດ້ຖືກ ນຳ ໃຊ້ໃນເມື່ອກ່ອນ,
- ມີຄວາມສ່ຽງຕໍ່ການພັດທະນາການເປັນໂລກເບົາຫວານ.
ຄວາມຕ້ອງການໃນການຫຼຸດຜ່ອນປະລິມານຢາອາດຈະປາກົດໃນທັນທີຫຼັງຈາກປ່ຽນເປັນອິນຊູລິນອີກປະເພດ ໜຶ່ງ, ແລະອາດຈະພັດທະນາເທື່ອລະກ້າວ (ຫຼາຍໆອາທິດ). ໃນຊ່ວງເວລາຂອງການປ່ຽນຈາກອິນຊູລິນໄປຫາອີກອັນ ໜຶ່ງ, ເຊັ່ນດຽວກັນກັບໃນອີກສອງສາມອາທິດຂ້າງ ໜ້າ, ຕ້ອງມີການຄວບຄຸມຢ່າງເຂັ້ມງວດຕໍ່ຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດ.
ຄົນເຈັບຜູ້ທີ່, ຍ້ອນປະກົດວ່າມີພູມຕ້ານທານ, ໄດ້ໃຊ້ຢາອິນຊູລິນສູງ, ຄວນປ່ຽນໄປໃຊ້ອິນຊູລິນອີກປະເພດ ໜຶ່ງ ຢູ່ໃນໂຮງ ໝໍ ພາຍໃຕ້ການຄວບຄຸມທາງການແພດຢ່າງເຂັ້ມງວດ.
ປະລິມານຢາປ່ຽນແປງ
ຄວາມອ່ອນໄຫວຂອງ insulin ເພີ່ມຂື້ນອາດຈະເປັນຜົນມາຈາກການຄວບຄຸມການເຜົາຜານອາຫານທີ່ດີຂື້ນ. ດ້ວຍເຫດນັ້ນ, ຄວາມຕ້ອງການຂອງຮ່າງກາຍໃນອິນຊູລິນອາດຈະຫຼຸດລົງ.
ການປ່ຽນປະລິມານຢາອາດຈະ ຈຳ ເປັນພາຍໃຕ້ເງື່ອນໄຂອື່ນໆ:
- ການປ່ຽນແປງນ້ ຳ ໜັກ ໃນຮ່າງກາຍຂອງຄົນເຈັບ,
- ການປ່ຽນແປງວິຖີຊີວິດ, ລວມທັງລະດັບຂອງການອອກ ກຳ ລັງກາຍແລະອາຫານ,
- ສະຖານະການທີ່ປະກອບສ່ວນເຂົ້າໃນການພັດທະນາ hyper- ແລະ hypoglycemia.
ວິທີໃຊ້ຢາ ສຳ ລັບກຸ່ມຄົນເຈັບພິເສດ
- ຜູ້ສູງອາຍຸ - ໃນກຸ່ມນີ້, ໃນໄລຍະເວລາ, ຄວາມຕ້ອງການຂອງອິນຊູລິນອາດຈະຫຼຸດລົງ. ສະນັ້ນ, ເລີ່ມຕົ້ນການປິ່ນປົວດ້ວຍອິນຊູລິນ, ເລືອກຢາຮັກສາຫຼືເພີ່ມປະລິມານຂອງຜູ້ປ່ວຍຜູ້ເຖົ້າທີ່ເປັນໂລກເບົາຫວານຄວນມີສະຕິລະວັງຕົວສູງ. ຖ້າບໍ່ດັ່ງນັ້ນ, ປະຕິກິລິຍາທີ່ມີທາດນ້ ຳ ຕານໃນເລືອດສາມາດກະຕຸ້ນໄດ້.
- ຄົນເຈັບທີ່ມີຄວາມບົກຜ່ອງທາງດ້ານເນື້ອງອກຫຼືຕັບ.ຄົນເຫຼົ່ານີ້ກໍ່ ຈຳ ເປັນຕ້ອງມີອິນຊູລິນ ໜ້ອຍ ລົງ.
ການສີດຢາ
Basal ແມ່ນປົກກະຕິແລ້ວຖືກປະຕິບັດຢ່າງເລິກເຊິ່ງ, 45-60 ນາທີກ່ອນອາຫານ. ໃນແຕ່ລະຄັ້ງແນະ ນຳ ໃຫ້ປ່ຽນສະຖານທີ່ສັກຢາພາຍໃນບໍລິເວນດຽວກັນ. ຍົກຕົວຢ່າງ, ໜ້າ ທ້ອງປ່ຽນໄປເຂດສະໂພກ. ແຕ່ການປ່ຽນແປງນີ້ແມ່ນເປັນໄປໄດ້ພຽງແຕ່ຫຼັງຈາກປຶກສາຫາລືກັບທ່ານ ໝໍ ກ່ອນ.
ນີ້ແມ່ນມີຄວາມ ຈຳ ເປັນເພາະວ່າການໂຄສະນາການຍັບຍັ້ງອິນຊູລິນ, ແລະຜົນຈາກການຫຼຸດລະດັບນ້ ຳ ຕານໃນເລືອດ, ອາດຈະມີການ ເໜັງ ຕີງຂຶ້ນຢູ່ກັບ (ຕົວຢ່າງ: ຂາຫຼືທ້ອງ).
Bazal ບໍ່ໄດ້ຖືກ ນຳ ໃຊ້ໃນຈັກສູບນ້ ຳ ອິນຊູລິນຫຼາຍໆຊະນິດ (ລວມທັງຈັກສູບ). ການບໍລິຫານຢາແບບ intravenous ແມ່ນບໍ່ສາມາດຍອມຮັບໄດ້ແທ້ໆ! ມັນເປັນໄປບໍ່ໄດ້ທີ່ຈະອະນຸຍາດໃຫ້ຜະສົມຜະສານ Bazal ກັບຢາອິນຊູລິນ, ອິນຊູລິນຂອງຕົ້ນ ກຳ ເນີດຂອງສັດ, ອິນຊູລິນຂອງຄວາມເຂັ້ມຂຸ້ນແຕກຕ່າງກັນແລະຢາອື່ນໆ.
Basal ສາມາດປະສົມກັບອິນຊູລິນທຸກຮູບແບບຂອງມະນຸດທີ່ຜະລິດໂດຍກຸ່ມ Sanofi-aventis. ແຕ່ດ້ວຍອິນຊູລິນ, ຖືກອອກແບບມາເປັນພິເສດ ສຳ ລັບຈັກສູບນ້ ຳ ອິນຊູລິນ, Bazal ບໍ່ຄວນປະສົມ.
ທ່ານຄວນຈື່ ຈຳ ໄວ້ສະ ເໝີ ວ່າຄວາມເຂັ້ມຂຸ້ນຂອງອິນຊູລິນຢູ່ໃນອັດຕາສ່ວນ 100 IU / ml (ສຳ ລັບໄສ້ຕອງ 3 ມລຫລືຫຼອດຂະ ໜາດ 5 ມລ. ຄວາມເຂັ້ມຂົ້ນນີ້.
ໃນຖົງຢາພລາສຕິກບໍ່ສາມາດເປັນຢາຊະນິດອື່ນຫລືສິ່ງເສດເຫຼືອຂອງມັນ. ໃນເວລາທີ່ການລວບລວມ insulin ຈາກແກ້ວເປັນຄັ້ງທໍາອິດ, ຝາພາດສະຕິກຄວນຖືກຖອດອອກຈາກສຸດທ້າຍ. ການປະກົດຕົວຂອງມັນຊີ້ໃຫ້ເຫັນວ່າຂວດບໍ່ໄດ້ເປີດກ່ອນ.
ອາການຂອງການກິນຢາເກີນປະລິມານ
ການແນະ ນຳ ທາດປະລິມານອິນຊູລິນຫຼາຍເກີນໄປ, ນັ້ນແມ່ນການກິນເກີນປະລິມານປຽບທຽບກັບຕົ້ນທຶນພະລັງງານຫລືການບໍລິໂພກອາຫານ, ສາມາດເຮັດໃຫ້ເກີດໂລກລະລາຍນ້ ຳ ຕານໃນເລືອດເປັນເວລາດົນ, ຮ້າຍແຮງແລະເປັນອັນຕະລາຍຕໍ່ຊີວິດ.
ຄຳ ນາມ: insuman basal gt
ລະຫັດ ATX: A10A C01
ສານທີ່ໃຊ້ໄດ້: Isofan
ຜູ້ຜະລິດ: Sanofi-Aventis (ເຢຍລະມັນ)
ວັນພັກຈາກຮ້ານຂາຍຢາ: ຕາມໃບສັ່ງແພດ
ເງື່ອນໄຂການເກັບຮັກສາ: ທີ່ t ° 2-8 ° C
ວັນ ໝົດ ອາຍຸ: 24 ເດືອນ
Insuman Bazal-GT ແມ່ນຢາອິນຊູລິນໃນໄລຍະກາງ. ມັນຖືກກໍານົດໃຫ້ຄວບຄຸມ glycemia ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ.
ສ່ວນປະກອບແລະປະລິມານຢາຂອງຢາ
ໃນປະລິມານ 1 ມລ - 100 ມລຂອງອິນຊູລິນອິນຊີອິນລິນ.
ສ່ວນປະກອບເພີ່ມເຕີມ: ທາດໂປຼຕຽມຊັນເຟດ, m-cresol, phenol, ສັງກະສີ chloride, glycerol, ເນດ caustic, ກົດ hydrochloric, ນ້ ຳ ແລະອື່ນໆ.
ຢາໃນຮູບແບບຂອງສີຂາວຫຼືສີຂາວ, ກະແຈກກະຈາຍງ່າຍ, ການລະງັບທີ່ມີຈຸດປະສົງສໍາລັບການສັກຢາ sc. ມັນຖືກຫຸ້ມຫໍ່ໃສ່ກະຕ່າແກ້ວທີ່ວາງໄວ້ໃນກະດຸມຫຼືຂວດທີ່ຖິ້ມແລ້ວ, ໃສ່ໃນລອກ. ໃນຊຸດຂອງກະດານ cardboard ຫນາ: 5 pp. (3 ml ແຕ່ລະ) ຫຼື 5 ຫຼອດ (5 ມລຕໍ່ກັນ), ບໍ່ມີຕົວຕົນ.
ຕົວຊີ້ບອກ ສຳ ລັບການ ນຳ ໃຊ້

- ອາການທ້ອງອືດ
- acidosis
- ພະຍາດເບົາຫວານຍ້ອນປັດໃຈຕ່າງໆ: ການຜ່າຕັດ, ການຕິດເຊື້ອທີ່ປະກອບດ້ວຍໄຂ້, ມີຄວາມຜິດປົກກະຕິທາງເດີນອາຫານ, ຫລັງເກີດລູກ,
- ສະພາບ predkomatoznoe, ເຊິ່ງແມ່ນຍ້ອນການສູນເສຍສະຕິສ່ວນ ໜຶ່ງ, ໄລຍະເບື້ອງຕົ້ນຂອງການພັດທະນາສະຕິ.
- ໂຣກເບົາຫວານທີ່ຂື້ນກັບໂຣກເບົາຫວານອິນຊູລິນ,
- ໂລກເບົາຫວານທີ່ມີຄວາມຕ້ອງການອິນຊູລິນຕໍ່າ,
- ດໍາເນີນການປິ່ນປົວແບບສຸມແບບດັ້ງເດີມ.
ຄວາມເຂົ້າກັນໄດ້ກັບເຫຼົ້າ
ໃນໂລກກີນເຫລົ້າຫລາຍ, ລະດັບຂອງ glycemia ປ່ຽນແປງ. ດ້ວຍໂຣກເບົາຫວານ, ການດື່ມເຫຼົ້າຈະຫຼຸດລົງ, ແລະການປຶກສາຂອງທ່ານ ໝໍ ແມ່ນມີຄວາມ ຈຳ ເປັນກ່ຽວກັບການດື່ມເຫຼົ້າທີ່ປອດໄພ. ຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານສາມາດຫຼຸດລົງໃນລະດັບທີ່ ສຳ ຄັນ.
ຫຼັງຈາກການ ນຳ ໃຊ້ຄັ້ງ ທຳ ອິດ, ຂວດສາມາດເກັບຮັກສາໄວ້ເປັນເວລາ 4 ຊົ່ວໂມງ, ກະຕ່າງວດ - ເປັນເວລາ 28 ວັນຫຼັງຈາກຕິດຕັ້ງ. ໃນລະຫວ່າງການເກັບຮັກສາ, ການ ສຳ ຜັດກັບແສງສະຫວ່າງຄວນຫລີກລ້ຽງແລະອຸນຫະພູມບໍ່ຄວນຈະສູງຂື້ນສູງກວ່າ + 25 ° C.
ວິດີໂອທີ່ກ່ຽວຂ້ອງ
ກ່ຽວກັບ ຄຳ ເວົ້າທີ່ບໍ່ມີປະໂຫຍດຕໍ່ການໃຊ້ຢາອິນຊູລິນ Insuman Rapit ແລະ Basal ໃນວີດີໂອ:
Insuman ຖືກນໍາໃຊ້ເພື່ອປິ່ນປົວຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານ.ມັນຄືກັນກັບທາດອິນຊູລິນ. Lowers glucose ແລະເຮັດໃຫ້ເຖິງສໍາລັບການຂາດຂອງ insulin endogenous ໄດ້. ມີເປັນວິທີແກ້ໄຂທີ່ຈະແຈ້ງ ສຳ ລັບການສີດ. ຂະ ໜາດ ຂອງຢາ, ຕາມກົດລະບຽບແມ່ນຖືກ ກຳ ນົດໃຫ້ແກ່ຄົນເຈັບແຕ່ລະຄົນເປັນສ່ວນບຸກຄົນ, ຄິດໄລ່ບົນພື້ນຖານຄຸນລັກສະນະຂອງວິຊາຂອງພະຍາດ.
ສານທີ່ໃຊ້ໄດ້: ສານລະລາຍ 1 ມລມີສານອິນຊູລິນ 100 ມລ (3.571 ກຣາມ). ຜູ້ທີ່ມີຄວາມຕື່ນເຕັ້ນ: ທາດໂປຼຕີນ sulfate, m-cresol, phenol, zinc chloride, sodium dihydrogen phosphate dihydrate (E339), glycerol 85% (E422), sodium hydroxide (E524), ທາດແຫຼວ hydrochloric acid (E507), ນໍ້າ ສຳ ລັບສັກ.
ການຖືພາແລະ lactation
ບໍ່ມີການສຶກສາທາງຄລີນິກກ່ຽວກັບການ ນຳ ໃຊ້ອິນຊູລິນຂອງມະນຸດໃນເວລາຖືພາ. Insulin ບໍ່ຂ້າມອຸປະສັກ placental. ເມື່ອສັ່ງຢາໃຫ້ຜູ້ຍິງຖືພາຄວນລະມັດລະວັງ.
ໃນກໍລະນີຂອງຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານໃນຮ່າງກາຍ, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຮັກສາອັດຕາການເຜົາຜານອາຫານທີ່ ເໝາະ ສົມຕະຫຼອດການຖືພາ. ຄວາມຕ້ອງການຂອງອິນຊູລິນໃນໄຕມາດ ທຳ ອິດຂອງການຖືພາອາດຈະຫຼຸດລົງ, ແຕ່ໃນໄຕມາດທີສອງແລະທີສາມປົກກະຕິແລ້ວມັນຈະເພີ່ມຂື້ນ. ທັນທີຫຼັງເກີດ, ຄວາມຕ້ອງການຂອງ insulin ຫຼຸດລົງຢ່າງໄວວາ (ຄວາມສ່ຽງເພີ່ມຂື້ນຂອງການເປັນໂຣກຕ່ ຳ ໃນເລືອດ). ຕ້ອງມີການຕິດຕາມກວດກາຢ່າງລະມັດລະວັງກ່ຽວກັບລະດັບນ້ ຳ ຕານໃນເລືອດ.
ໃນລະຫວ່າງການລ້ຽງລູກດ້ວຍນົມແມ່, ບໍ່ມີຂໍ້ ຈຳ ກັດໃນການປິ່ນປົວດ້ວຍອິນຊູລິນ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ປະລິມານຢາອິນຊູລິນແລະການປັບຕົວດ້ານອາຫານອາດ ຈຳ ເປັນ.
ຜົນຂ້າງຄຽງ
ໂລກເອດສ໌ໃນເລືອດເຊິ່ງເປັນຜົນຂ້າງຄຽງທີ່ພົບເລື້ອຍທີ່ສຸດສາມາດພັດທະນາໄດ້ຖ້າປະລິມານຢາອິນຊູລິນໃຊ້ເກີນຄວາມຕ້ອງການຂອງມັນ. ມັນບໍ່ເປັນໄປໄດ້ທີ່ຈະຊີ້ບອກເຖິງການເກີດໂຣກເສື່ອມເສີຍສະເພາະ, ເນື່ອງຈາກວ່າຄຸນຄ່ານີ້ໃນການທົດລອງທາງຄລີນິກແລະກັບການໃຊ້ຢາທາງການຄ້າອາດຈະແຕກຕ່າງກັນໄປຕາມປະລິມານປະຊາກອນແລະປະລິມານຢາ. ໂຣກຊືມເສົ້າໃນລະດັບຮ້າຍແຮງ, ໂດຍສະເພາະຖ້າມັນຊ້ ຳ ຊ້ ຳ, ສາມາດ ນຳ ໄປສູ່ການພັດທະນາອາການທາງ neurological, ລວມທັງອາການຫງຸດຫງິດ, cramps. ໃນບາງກໍລະນີ, ຕອນດັ່ງກ່າວສາມາດເຮັດໃຫ້ເສຍຊີວິດໄດ້.
ໃນຜູ້ປ່ວຍ ຈຳ ນວນຫຼາຍ, ອາການຂອງຄວາມເສື່ອມໂຊມໃນລະບົບປະສາດສ່ວນກາງແມ່ນມາກ່ອນໂດຍສັນຍານຂອງການປ້ອງກັນ adrenergic. ຕາມກົດລະບຽບ, ລະດັບ glucose ໃນເລືອດຫຼຸດລົງແລະໄວຂື້ນ, ການອອກສຽງກໍ່ຍິ່ງເປັນປະກົດການຂອງກົດເກນຕ້ານແລະອາການຂອງມັນ.
ປະຕິກິລິຍາທີ່ບໍ່ດີຕໍ່ໄປນີ້ທີ່ກ່ຽວຂ້ອງກັບການໃຊ້ຢາແລະສັງເກດໃນການທົດລອງທາງຄລີນິກແມ່ນໄດ້ລະບຸໂດຍຊັ້ນຮຽນຂອງລະບົບອະໄວຍະວະຕ່າງໆແລະໃນການຫຼຸດລົງຂອງການເກີດຂື້ນ: ມີຫຼາຍ (> 1/10), ທຳ ມະດາ (> 1/100, 1 / 1.000, 1/10000 ,
ຜູ້ຜະລິດ
ຢາດັ່ງກ່າວແມ່ນຜະລິດໂດຍບໍລິສັດ Sanofi-Aventis. ປະເທດການຜະລິດອາດຈະແມ່ນເຢຍລະມັນຫຼືຣັດເຊຍ.
ການກະກຽມ Insulin ແມ່ນ Insuman Rapid ແລະ Insuman Bazal
ແບບຟອມຢາ: ວິທີແກ້ໄຂການສັກຢາ
1 ມລຂອງການແກ້ໄຂບັນຈຸ:
ສານທີ່ຫ້າວຫັນ : ອິນຊູລິນຂອງມະນຸດ (ອິນຊູລິນຂອງມະນຸດລະລາຍ 100%) 3.571 ມລກ (100 ມມ),
ຜູ້ຊ່ຽວຊານ: metacresol (m-cresol) 2,700 mg, sodium dihydrogen phosphate dihydrate 2,100 mg, glycerol (85%) 18.824 mg, sodium hydroxide (ໃຊ້ເພື່ອປັບ pH) 0.576 ມລ, ກົດ hydrochloric (ໃຊ້ເພື່ອປັບລະດັບ HH) 0.232 ມລ, ນ້ ຳ ສຳ ລັບສັກ 1 , 0 ມລ.
ຄຳ ອະທິບາຍ: ແຫຼວທີ່ຈະແຈ້ງແລະບໍ່ມີສີ. ກຸ່ມ Pharmacotherapeutic: ຕົວແທນ hypoglycemic - insulin ສັ້ນ ATX: & nbsp
A.10.A.B.01 ອິນຊູລິນ (ມະນຸດ)
Insuman® Rapid GT ມີສານອິນຊູລິນຄ້າຍຄືກັນກັບໂຄງສ້າງຂອງອິນຊູລິນແລະໄດ້ຮັບໂດຍວິສະວະ ກຳ ທາງພັນທຸ ກຳ ໂດຍໃຊ້ສາຍ K12 E. Coli .
ກົນໄກການປະຕິບັດຂອງ insulin:
ຫຼຸດຜ່ອນຄວາມເຂັ້ມຂົ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ, ສົ່ງເສີມຜົນກະທົບ anabolic ແລະຫຼຸດຜ່ອນຜົນກະທົບ catabolic,
ມັນຊ່ວຍເພີ່ມການຂົນສົ່ງ glucose ພາຍໃນຈຸລັງແລະການສ້າງ glycogen ໃນກ້າມແລະຕັບແລະປັບປຸງການໃຊ້ pyruvate, ຍັບຍັ້ງ glycogenolysis ແລະ glyconeogenesis,
ການເພີ່ມຂື້ນຂອງ lipogenesis ໃນຕັບແລະເນື້ອເຍື່ອ adipose ແລະ inhibits lipolysis,
ສົ່ງເສີມການໄຫລວຽນຂອງກົດອະມິໂນເຂົ້າໄປໃນຈຸລັງແລະການສັງເຄາະທາດໂປຼຕີນ,
ເພີ່ມການດູດເອົາໂພແທດຊຽມເຂົ້າໄປໃນຈຸລັງ.
Insuman® Rapid GT ແມ່ນອິນຊູລິນທີ່ມີການເລີ່ມຕົ້ນໄວແລະມີໄລຍະເວລາສັ້ນໆຂອງການປະຕິບັດ. ຫຼັງຈາກການບໍລິຫານ subcutaneous, ຜົນກະທົບຂອງ hypoglycemic ເກີດຂື້ນພາຍໃນ 30 ນາທີແລະເຖິງສູງສຸດພາຍໃນ 1-4 ຊົ່ວໂມງ. ຜົນກະທົບຈະແກ່ຍາວເຖິງ 7-9 ຊົ່ວໂມງ.
ໂລກເບົາຫວານທີ່ຕ້ອງການການປິ່ນປົວອິນຊູລິນ
ການຮັກສາໂຣກເບົາຫວານແລະໂຣກ ketoacidosis,
ບັນລຸການຊົດເຊີຍການເຜົາຜະຫລານໃນຜູ້ປ່ວຍໂຣກເບົາຫວານໃນໄລຍະການຜ່າຕັດ (ກ່ອນການຜ່າຕັດ, ໃນໄລຍະຜ່າຕັດແລະໃນໄລຍະຫຼັງການຜ່າຕັດ).
ປະຕິກິລິຍາຕ່ໍາກັບ insulin ຫຼືສ່ວນປະກອບຊ່ວຍຂອງຢາ.
ໃນຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງ (ອາດຈະເປັນການຫຼຸດລົງຂອງຄວາມຕ້ອງການຂອງ insulin ເນື່ອງຈາກການຫຼຸດລົງຂອງ metabolism insulin),
ໃນຜູ້ປ່ວຍຜູ້ສູງອາຍຸ (ການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງຫຼຸດລົງເທື່ອລະ ໜ້ອຍ ສາມາດເຮັດໃຫ້ຄວາມຕ້ອງການອິນຊູລິນຫຼຸດລົງເລື້ອຍໆ),
ໃນຜູ້ປ່ວຍທີ່ມີຄວາມລົ້ມເຫຼວຂອງຕັບ (ຄວາມຕ້ອງການຂອງອິນຊູລິນອາດຈະຫຼຸດລົງເນື່ອງຈາກຄວາມສາມາດໃນການ gluconeogenesis ແລະການຫຼຸດລົງຂອງອິນຊູລິນອິນຊູລິນ),
ໃນຄົນເຈັບທີ່ເປັນໂຣກສະ ໝອງ ແຂງໂຕຢ່າງຮ້າຍແຮງຂອງເສັ້ນເລືອດໃນເສັ້ນເລືອດແລະເສັ້ນເລືອດສະຫມອງ (ໂຣກລະລາຍໃນເລືອດສາມາດມີຄວາມ ສຳ ຄັນທາງດ້ານຄລີນິກພິເສດ, ເນື່ອງຈາກວ່າມີຄວາມສ່ຽງເພີ່ມຂື້ນຂອງໂຣກຫົວໃຈຫລືໂຣກສະ ໝອງ ເສື່ອມຂອງການເປັນໂລກເບົາຫວານ),
ຄົນເຈັບທີ່ມີໂຣກ retinopathy ທີ່ມີຊີວິດຊີວາ, ໂດຍສະເພາະຜູ້ທີ່ບໍ່ໄດ້ຮັບການປິ່ນປົວດ້ວຍການຖ່າຍຮູບຖ່າຍ (ການ ບຳ ບັດດ້ວຍເລເຊີ), ເນື່ອງຈາກວ່າພວກເຂົາມີຄວາມສ່ຽງຕໍ່ການເປັນໂຣກ amaurosis ຂ້າມທີ່ມີໂຣກຕ່ອມນ້ ຳ ຕານຄົບຖ້ວນ - ຕາບອດສົມບູນ,
ໃນຄົນເຈັບທີ່ມີພະຍາດຕິດຕໍ່ກັນ (ເນື່ອງຈາກວ່າພະຍາດຕິດຕໍ່ກັນຫຼາຍມັກຈະເພີ່ມຄວາມຕ້ອງການຂອງອິນຊູລິນ).
ການຖືພາແລະ lactation:
ການຮັກສາດ້ວຍInsuman® Rapid GT ໃນລະຫວ່າງການຖືພາຄວນໄດ້ຮັບການສືບຕໍ່. Insulin ບໍ່ຂ້າມອຸປະສັກ placental.
ການຮັກສາທີ່ມີປະສິດຕິພາບໃນການຄວບຄຸມການເຜົາຜານອາຫານຕະຫຼອດການຖືພາແມ່ນມີຄວາມ ຈຳ ເປັນ ສຳ ລັບແມ່ຍິງທີ່ເປັນໂລກເບົາຫວານກ່ອນຖືພາ, ຫຼື ສຳ ລັບແມ່ຍິງທີ່ເປັນໂລກເບົາຫວານໃນຮ່າງກາຍ.
ຄວາມຕ້ອງການຂອງອິນຊູລິນໃນໄລຍະຖືພາສາມາດຫຼຸດລົງໃນໄຕມາດ ທຳ ອິດຂອງການຖືພາແລະໂດຍປົກກະຕິຈະເພີ່ມຂື້ນໃນຊ່ວງໄຕມາດທີສອງແລະສາມຂອງການຖືພາ. ທັນທີຫຼັງເກີດ, ຄວາມຕ້ອງການຂອງ insulin ຫຼຸດລົງຢ່າງໄວວາ (ຄວາມສ່ຽງຕໍ່ການເປັນໂຣກຕ່ ຳ ໃນເລືອດເພີ່ມຂື້ນ). ໃນລະຫວ່າງການຖືພາແລະໂດຍສະເພາະຫຼັງຈາກເກີດລູກ, ຕ້ອງມີການຕິດຕາມກວດກາຢ່າງລະມັດລະວັງກ່ຽວກັບຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດ.
ຖ້າທ່ານ ກຳ ລັງຖືພາຫຼືວາງແຜນການຖືພາ, ໃຫ້ແນ່ໃຈວ່າຈະແຈ້ງໃຫ້ທ່ານ ໝໍ ຊາບ.
ໃນລະຫວ່າງການລ້ຽງລູກດ້ວຍນົມແມ່, ມັນບໍ່ມີຂໍ້ ຈຳ ກັດໃນການປິ່ນປົວດ້ວຍອິນຊູລິນ, ແຕ່ວ່າການປັບປະລິມານຢາ, ອິນຊູລິນແລະອາຫານການກິນອາດຈະ ຈຳ ເປັນ.
ວິທີໃຊ້ແລະການບໍລິຫານ:
ຄວາມເຂັ້ມຂົ້ນເປົ້າ ໝາຍ ຂອງນ້ ຳ ຕານໃນເລືອດ, ການກຽມຕົວຂອງອິນຊູລິນທີ່ຈະໃຊ້, ການ ກຳ ນົດປະລິມານຢາອິນຊູລິນ (ປະລິມານແລະເວລາໃນການບໍລິຫານ) ຕ້ອງໄດ້ຮັບການ ກຳ ນົດແລະດັດປັບສ່ວນບຸກຄົນໃຫ້ ເໝາະ ສົມກັບອາຫານ, ລະດັບຂອງກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍແລະວິຖີຊີວິດຂອງຄົນເຈັບ.
ບໍ່ມີກົດລະບຽບທີ່ແນ່ນອນ ສຳ ລັບການສັກຢາອິນຊູລິນ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ປະລິມານອິນຊູລິນໃນປະລິມານສະເລ່ຍຕໍ່ມື້ແມ່ນ 0.5-1.0 ME ຕໍ່ນ້ ຳ ໜັກ ຮ່າງກາຍ ໜຶ່ງ ກິໂລຕໍ່ມື້, ແລະ insulin ຂອງຄົນໃນການປະຕິບັດທີ່ຍາວນານກວມເອົາ 40-60% ຂອງປະລິມານທີ່ໃຊ້ໃນປະລິມານປະ ຈຳ ວັນຂອງ insulin.
ທ່ານ ໝໍ ຕ້ອງໃຫ້ ຄຳ ແນະ ນຳ ທີ່ ຈຳ ເປັນກ່ຽວກັບວິທີການທີ່ຈະ ກຳ ນົດຄວາມເຂັ້ມຂຸ້ນຂອງນ້ ຳ ຕານໃນເລືອດພ້ອມທັງໃຫ້ ຄຳ ແນະ ນຳ ທີ່ ເໝາະ ສົມໃນກໍລະນີທີ່ມີການປ່ຽນແປງໃນອາຫານຫຼືໃນລະບຽບການ ບຳ ບັດດ້ວຍອິນຊູລິນ.
ໃນການຮັກສາໂຣກ hyperglycemia ທີ່ຮ້າຍແຮງຫຼືໂດຍສະເພາະ, ketoacidosis, ການບໍລິຫານອິນຊູລິນແມ່ນສ່ວນ ໜຶ່ງ ຂອງລະບອບການປິ່ນປົວທີ່ສົມບູນເຊິ່ງປະກອບມີມາດຕະການຕ່າງໆເພື່ອປົກປ້ອງຄົນເຈັບຈາກອາການແຊກຊ້ອນຮ້າຍແຮງທີ່ອາດເກີດຂື້ນເນື່ອງຈາກຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດຫຼຸດລົງຢ່າງໄວວາ. ລະບຽບການຮັກສານີ້ຮຽກຮ້ອງໃຫ້ມີການຕິດຕາມກວດກາຢ່າງລະມັດລະວັງໃນ ໜ່ວຍ ບໍລິການເບິ່ງແຍງທີ່ເຂັ້ມຂົ້ນ (ການ ກຳ ນົດສະຖານະທາງເດີນອາຫານ, ຄວາມສົມດຸນຂອງສະພາບອາຊິດແລະການດຸ່ນດ່ຽງໄຟຟ້າ, ການຕິດຕາມຕົວຊີ້ວັດທີ່ ສຳ ຄັນຂອງຮ່າງກາຍ).
ປ່ຽນຈາກ Insulin ປະເພດອື່ນມາເປັນInsuman® Rapid GT
ໃນເວລາທີ່ໂອນຄົນເຈັບຈາກ insulin ຊະນິດ ໜຶ່ງ ໄປຫາອີກປະການ ໜຶ່ງ, ຕ້ອງມີການແກ້ໄຂກ່ຽວກັບລະດັບການໃຊ້ອິນຊູລິນໃນລະດັບເຊັ່ນ: ເມື່ອປ່ຽນຈາກອິນຊູລິນທີ່ມາຈາກສັດໄປສູ່ອິນຊູລິນຂອງມະນຸດ, ຫຼືເມື່ອປ່ຽນຈາກການກະກຽມອິນຊູລິນຂອງມະນຸດໄປຫາອີກກຸ່ມ ໜຶ່ງ, ຫຼືເມື່ອປ່ຽນຈາກລະບຽບການຮັກສາລະລາຍອິນຊູລິນຂອງມະນຸດໃຫ້ເປັນລະບຽບ , ລວມທັງ insulin ທີ່ເຮັດວຽກດົນກວ່າເກົ່າ.
ຫລັງຈາກປ່ຽນຈາກອິນຊູລິນມາຈາກສັດມາເປັນອິນຊູລິນຂອງມະນຸດ, ມັນອາດຈະ ຈຳ ເປັນຕ້ອງຫຼຸດປະລິມານອິນຊູລິນໂດຍສະເພາະໃນຜູ້ປ່ວຍທີ່ມີຄວາມເຂັ້ມຂຸ້ນໃນລະດັບ glucose ໃນເລືອດຕໍ່າກ່ອນ ໜ້າ ນີ້, ໃນຄົນເຈັບທີ່ມີແນວໂນ້ມທີ່ຈະພັດທະນາການລະລາຍໃນເລືອດ, ໃນຄົນເຈັບທີ່ກ່ອນ ໜ້າ ນີ້ຕ້ອງໄດ້ໃຊ້ລະດັບອິນຊູລິນສູງເນື່ອງຈາກ ມີຂອງພູມຕ້ານທານກັບ insulin ໄດ້.
ຄວາມຕ້ອງການ ສຳ ລັບການປັບຂະ ໜາດ ປະລິມານ (ຫຼຸດຜ່ອນ) ອາດຈະເກີດຂື້ນທັນທີຫຼັງຈາກປ່ຽນເປັນອິນຊູລິນຊະນິດ ໃໝ່ ຫຼືພັດທະນາເທື່ອລະກ້າວໃນຫຼາຍໆອາທິດ.
ເມື່ອປ່ຽນຈາກອິນຊູລິນຊະນິດ ໜຶ່ງ ໄປຫາອີກປະການ ໜຶ່ງ ແລະຫຼັງຈາກນັ້ນໃນອາທິດ ທຳ ອິດຕໍ່ໄປ, ຕ້ອງມີການຕິດຕາມກວດກາຢ່າງລະມັດລະວັງກ່ຽວກັບຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ. ໃນຜູ້ປ່ວຍທີ່ຕ້ອງການໃຊ້ອິນຊູລິນສູງເນື່ອງຈາກມີພູມຕ້ານທານ, ມັນໄດ້ຖືກແນະ ນຳ ໃຫ້ປ່ຽນເປັນອິນຊູລິນອີກປະເພດ ໜຶ່ງ ພາຍໃຕ້ການຊີ້ ນຳ ດ້ານການແພດຢູ່ໃນໂຮງ ໝໍ.
ການປ່ຽນແປງເພີ່ມຂື້ນໃນປະລິມານອິນຊູລິນ
ການປັບປຸງການຄວບຄຸມການເຜົາຜານອາຫານສາມາດເຮັດໃຫ້ມີຄວາມອ່ອນໄຫວເພີ່ມຂື້ນຕໍ່ອິນຊູລິນເຊິ່ງອາດຈະເຮັດໃຫ້ຄວາມຕ້ອງການຂອງອິນຊູລິນຫຼຸດລົງ.
ການປ່ຽນປະລິມານຢາອາດຈະຕ້ອງການເມື່ອ:
ການປ່ຽນແປງນ້ ຳ ໜັກ ຮ່າງກາຍຂອງຄົນເຈັບ,
ການປ່ຽນແປງຊີວິດ (ລວມທັງອາຫານ, ລະດັບຂອງການອອກ ກຳ ລັງກາຍ, ແລະອື່ນໆ),
ສະຖານະການອື່ນໆທີ່ອາດຈະເຮັດໃຫ້ເກີດຄວາມອ່ອນໄຫວຕໍ່ກັບໂຣກ hypo- ຫຼື hyperglycemia (ເບິ່ງ“ ຄຳ ແນະ ນຳ ພິເສດ”).
ປະລິມານຢາໃນກຸ່ມຄົນເຈັບພິເສດ
ຜູ້ສູງອາຍຸ
ໃນຜູ້ສູງອາຍຸ, ຄວາມຕ້ອງການຂອງອິນຊູລິນອາດຈະຫຼຸດລົງ (ເບິ່ງພາກສ່ວນ "ດ້ວຍຄວາມລະມັດລະວັງ", "ຄຳ ແນະ ນຳ ພິເສດ"). ມັນໄດ້ຖືກແນະນໍາໃຫ້ເລີ່ມຕົ້ນການປິ່ນປົວ, ການເພີ່ມປະລິມານແລະການຮັກສາການເລືອກປະລິມານໃນຜູ້ປ່ວຍຜູ້ສູງອາຍຸທີ່ມີໂລກເບົາຫວານແມ່ນໄດ້ຮັບການປະຕິບັດຢ່າງລະມັດລະວັງເພື່ອຫລີກລ້ຽງການຕິກິລິຍາໃນເລືອດ.
ຄົນເຈັບທີ່ເປັນໂຣກຕັບອັກເສບຫລື ໝາກ ໄຂ່ຫຼັງລົ້ມເຫຼວ
ໃນຄົນເຈັບທີ່ເປັນໂຣກຕັບອັກເສບຫລືໂຣກ ໝາກ ໄຂ່ຫລັງ, ຄວາມຕ້ອງການທາດອິນຊູລິນອາດຈະຫຼຸດລົງ.
ການບໍລິຫານຂອງInsuman® Rapid GT
ໂດຍປົກກະຕິແລ້ວInsuman® Rapid GT ແມ່ນບໍລິຫານຢ່າງເລິກເຊິ່ງພາຍໃນ 15 ນາທີກ່ອນອາຫານ. ສະຖານທີ່ສັກຢາພາຍໃນພື້ນທີ່ສີດດຽວກັນຕ້ອງປ່ຽນທຸກໆຄັ້ງ. ການປ່ຽນພື້ນທີ່ຂອງການບໍລິຫານອິນຊູລິນ (ຕົວຢ່າງ: ຕັ້ງແຕ່ທ້ອງນ້ອຍໄປຫາບໍລິເວນຕົ້ນຂາ) ຄວນເຮັດໄດ້ພຽງແຕ່ຫລັງຈາກປຶກສາທ່ານ ໝໍ, ເພາະວ່າການດູດຊຶມຂອງອິນຊູລິນແລະຕາມນັ້ນ, ຜົນຂອງການຫຼຸດຜ່ອນຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດສາມາດແຕກຕ່າງກັນໄປຕາມບໍລິຫານ.
Insuman® Rapid GT ສາມາດບໍລິຫານດ້ວຍເສັ້ນເລືອດ. ການປິ່ນປົວດ້ວຍ insulin ແບບ intravenous ຄວນໄດ້ຮັບການປະຕິບັດໃນສະຖານທີ່ໂຮງ ໝໍ ຫຼືໃນສະພາບການທີ່ມີເງື່ອນໄຂໃນການຕິດຕາມແລະປິ່ນປົວທີ່ຄ້າຍຄືກັນ.
Insuman® Rapid G "T ບໍ່ໄດ້ຖືກ ນຳ ໃຊ້ໃນຈັກສູບນ້ ຳ ອິນຊູລິນຫຼາຍໆຊະນິດ (ລວມທັງເຄື່ອງທີ່ຖືກຝັງໄວ້) ບ່ອນທີ່ໃຊ້ທໍ່ຊິລິໂຄນ.
ຢ່າປະສົມInsuman® Rapid GT ກັບອິນຊູລິນຂອງຄວາມເຂັ້ມຂຸ້ນແຕກຕ່າງກັນ, ມີອິນຊູລິນຂອງຕົ້ນ ກຳ ເນີດຂອງສັດ, ການປຽບທຽບອິນຊູລິນຫຼືຢາອື່ນໆ.
Insuman® Rapid GT ສາມາດປະສົມກັບການກະກຽມອິນຊູລິນຂອງມະນຸດກຸ່ມ sanofi-aventis ທັງ ໝົດ. Insuman® Rapid GT ບໍ່ຄວນປະສົມກັບອິນຊູລິນທີ່ມີຈຸດປະສົງສະເພາະໃນການໃຊ້ອິນເຕີລິນ.
ມັນຕ້ອງໄດ້ຮັບການຈົດຈໍາວ່າຄວາມເຂັ້ມຂອງ insulin ໃນການກະກຽມInsuman® Rapid GT ແມ່ນ 100 MG / ml (ສຳ ລັບ vials 5 ml ຫຼື cartridges 3 ml), ສະນັ້ນມັນ ຈຳ ເປັນຕ້ອງໃຊ້ syringes ພາດສະຕິກທີ່ອອກແບບມາ ສຳ ລັບຄວາມເຂັ້ມຂົ້ນຂອງອິນຊູລິນໃນກໍລະນີທີ່ໃຊ້ vials, ຫຼື pins syringe pens. Pro1 ຫຼື ClickSTAR ໃນກໍລະນີການ ນຳ ໃຊ້ລົດເຂັນ. ເຂັມຂັດພາດສະຕິກບໍ່ຄວນມີຢາຊະນິດອື່ນຫຼືປະລິມານທີ່ເຫຼືອຂອງມັນ.
ກ່ອນທີ່ຈະໃສ່ອິນຊູລິນຊຸດ ທຳ ອິດຈາກກະປ,ອງ, ເອົາຝາພລາສຕິກອອກ (ການມີຂອງຫລວງແມ່ນຫຼັກຖານຂອງຫຼອດທີ່ບໍ່ໄດ້ເປີດ).
ການແກ້ໄຂສີດຕ້ອງມີຄວາມໂປ່ງໃສແລະບໍ່ມີສີໂດຍບໍ່ມີອະນຸພາກຕ່າງປະເທດທີ່ເບິ່ງເຫັນ.
ກ່ອນທີ່ຈະລວບລວມ insulin ຈາກຂວດ, ປະລິມານອາກາດເທົ່າກັບປະລິມານທີ່ສັ່ງຂອງອິນຊູລິນຖືກດູດເຂົ້າໄປໃນ syringe ແລະສັກເຂົ້າໄປໃນຫຼອດ (ບໍ່ແມ່ນຂອງແຫຼວ). ຫຼັງຈາກນັ້ນ, ຕຸກທີ່ມີ syringe ກໍ່ຈະຫັນລົງດ້ວຍ syringe ແລະ ຈຳ ນວນເງິນທີ່ ຈຳ ເປັນຂອງ insulin ຈະຖືກເກັບ. ກ່ອນທີ່ຈະສີດ, ເອົາຟອງອາກາດອອກຈາກເຂັມ.
ຜິວ ໜັງ ສ່ວນ ໜຶ່ງ ຖືກເອົາໄປທີ່ບ່ອນສັກຢາ, ເຂັມເຂັມຈະຖືກແຊກໃສ່ໃຕ້ຜິວ ໜັງ, ແລະອິນຊູລິນຈະຖືກສັກຊ້າ. ຫລັງຈາກສັກແລ້ວເຂັມຈະຖືກຍ້າຍອອກຊ້າໆແລະສະຖານທີ່ສັກຢາຖືກກົດດ້ວຍຜ້າຝ້າຍເປັນເວລາຫລາຍວິນາທີ. ວັນທີຂອງຖົງອິນຊູລິນຊຸດ ທຳ ອິດຈາກກະປshouldອງຄວນຂຽນໃສ່ປ້າຍຂອງຖັງ.
ຫຼັງຈາກເປີດຂວດສາມາດເກັບຮັກສາໄວ້ໃນອຸນຫະພູມບໍ່ເກີນ + 25 ° C ເປັນເວລາ 4 ອາທິດໃນສະຖານທີ່ປ້ອງກັນຈາກແສງແລະຄວາມຮ້ອນ.
ກ່ອນທີ່ຈະຕິດຕັ້ງໄສ້ຕອງ (100 MN / ml) ໃນປາກກາ syringe OptiPen Pro1 ແລະ KlikSTAR, ຖືມັນໄວ້ເປັນເວລາ 1-2 ຊົ່ວໂມງໃນອຸນຫະພູມຫ້ອງ (ການສັກຢາອິນຊູລິນທີ່ປັ່ນປ່ວນມີຄວາມເຈັບປວດ). ຖອດຟອງອາກາດໃດໆອອກຈາກກ່ອງໃສ່ກ່ອນທີ່ຈະສີດ (ເບິ່ງ ຄຳ ແນະ ນຳ ໃນການໃຊ້ກະບອກເຂັມ OptiPen Pro1 ຫຼື ClickSTAR).
ລົດເຂັນບໍ່ໄດ້ຖືກອອກແບບມາເພື່ອປະສົມInsuman® Rapid GT ກັບ Insulins ອື່ນໆ. ໄສ້ຕອງຫວ່າງບໍ່ສາມາດເຕີມເງິນໄດ້.
ໃນກໍລະນີທີ່ມີການແຍກປາກກາ syringe, ທ່ານສາມາດໃສ່ປະລິມານທີ່ຕ້ອງການຈາກໄສ້ຕອງໂດຍໃຊ້ syringe ທຳ ມະດາ. ມັນຕ້ອງໄດ້ຮັບການຈົດຈໍາວ່າຄວາມເຂັ້ມຂົ້ນຂອງ insulin ໃນ cartridge ແມ່ນ 100 IU / ml, ດັ່ງນັ້ນທ່ານພຽງແຕ່ຕ້ອງການໃຊ້ເຂັມຂັດພາດສະຕິກທີ່ຖືກອອກແບບມາ ສຳ ລັບຄວາມເຂັ້ມຂົ້ນຂອງອິນຊູລິນ. syringe ບໍ່ຄວນມີຢາຊະນິດອື່ນຫຼືປະລິມານທີ່ເຫຼືອຂອງມັນ.
ຫຼັງຈາກການຕິດຕັ້ງໄສ້ຕອງ, ມັນສາມາດໃຊ້ໄດ້ 4 ອາທິດ.
ມັນຖືກແນະ ນຳ ໃຫ້ເກັບມ້ຽນເຂັມຂັດກັບໄສ້ຕອງທີ່ຕິດຕັ້ງຢູ່ໃນອຸນຫະພູມບໍ່ສູງກ່ວາ + 25 ° C ໃນບ່ອນທີ່ປົກປ້ອງຈາກແສງແລະຄວາມຮ້ອນ, ແຕ່ບໍ່ຄວນເກັບໄວ້ໃນຕູ້ເຢັນ (ເນື່ອງຈາກວ່າການສັກຢາດ້ວຍອິນຊູລິນແຊ່ຈະມີຄວາມເຈັບປວດ).
ຫຼັງຈາກຕິດຕັ້ງກ່ອງ ໃໝ່, ໃຫ້ກວດເບິ່ງການເຮັດວຽກທີ່ຖືກຕ້ອງຂອງປາກກາ syringe ກ່ອນທີ່ຈະສັກເທື່ອ ທຳ ອິດ (ເບິ່ງ ຄຳ ແນະ ນຳ ສຳ ລັບການໃຊ້ OptiPen Pro1 Syringe Pens ຫຼື ClickSTAR). Insuman® Rapid GT, ວິທີແກ້ໄຂ ສຳ ລັບການສັກຢາໃນເຂັມສັກຢາSoloStar®ແມ່ນມີຈຸດປະສົງ ສຳ ລັບການບໍລິຫານ subcutaneous ເທົ່ານັ້ນ.
ການລະລາຍໃນເລືອດເຊິ່ງເປັນຜົນຂ້າງຄຽງທີ່ພົບເລື້ອຍທີ່ສຸດຂອງການປິ່ນປົວດ້ວຍອິນຊູລິນສາມາດພັດທະນາໄດ້ຖ້າປະລິມານຂອງອິນຊູລິນຄວບຄຸມເກີນຄວາມຕ້ອງການຂອງມັນ (ເບິ່ງ "ຄຳ ແນະ ນຳ ພິເສດ"). ໂຣກຊ້ ຳ ເຮື້ອໃນຊ້ ຳ ໆ ທີ່ຮ້າຍແຮງສາມາດ ນຳ ໄປສູ່ການພັດທະນາອາການທາງ neurological, ລວມທັງອາການສະຕິ, ປວດທ້ອງ (ເບິ່ງໃນສ່ວນ“ ກິນເກີນ ກຳ ນົດ”). ໂລກເອດສໃນໄລຍະຍາວຫລືຮຸນແຮງອາດຈະເປັນໄພຂົ່ມຂູ່ຕໍ່ຊີວິດ.
ໃນຜູ້ປ່ວຍຫຼາຍໆຄົນ, ອາການແລະການສະແດງອອກຂອງໂຣກ neuroglycopenia ອາດຈະເກີດຂື້ນກ່ອນໂດຍອາການຂອງປີ້ນ (ໃນການຕອບສະ ໜອງ ຕໍ່ການພັດທະນາການລະລາຍຂອງຕ່ອມນ້ ຳ ຕານ) ການກະຕຸ້ນຂອງລະບົບປະສາດທີ່ເຫັນອົກເຫັນໃຈ.ໂດຍປົກກະຕິແລ້ວ, ໂດຍມີການລະດັບຂອງ glucose ໃນເລືອດຫຼາຍຂື້ນຫຼືໄວຂື້ນ, ປະກົດການກະຕຸ້ນການເຮັດວຽກຂອງລະບົບປະສາດທີ່ເຫັນອົກເຫັນໃຈແລະອາການຂອງມັນມີລັກສະນະເດັ່ນຂື້ນ.
ມີການຫຼຸດລົງຢ່າງຫຼວງຫຼາຍໃນຄວາມເຂັ້ມຂົ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ, ການພັດທະນາຂອງໂລກ hypokalemia (ອາການແຊກຊ້ອນຈາກລະບົບ cardiovascular) ຫຼືການພັດທະນາຂອງໂຣກສະຫມອງແມ່ນເປັນໄປໄດ້.
ຕໍ່ໄປນີ້ແມ່ນເຫດການທີ່ບໍ່ດີທີ່ສັງເກດເຫັນໃນການທົດລອງທາງຄລີນິກເຊິ່ງຖືກຈັດແບ່ງຕາມຊັ້ນອະໄວຍະວະທີ່ເປັນລະບົບແລະໃນການຫຼຸດລົງຂອງການເກີດຂື້ນ: ເລື້ອຍໆຫຼາຍ (/1 / 10), ເລື້ອຍໆ (≥1 / 100, ແລະປະຕິກິລິຍາທີ່ອອກສຽງ ໜ້ອຍ ທີ່ສຸດຕໍ່ອິນຊູລິນຢູ່ບ່ອນສັກຢາມັກຈະຫາຍໄປ ໃນສອງສາມມື້ຫຼືສອງສາມອາທິດ.
ການກິນຢາອິນຊູລິນຫຼາຍເກີນໄປເຊັ່ນການບໍລິຫານອິນຊູລິນຫຼາຍເກີນເມື່ອທຽບກັບອາຫານຫຼືພະລັງງານທີ່ບໍລິໂພກສາມາດ ນຳ ໄປສູ່ການເປັນໂລກລະລາຍນ້ ຳ ຕານໃນເລືອດທີ່ຮ້າຍແຮງແລະບາງຄັ້ງຄາວແລະເປັນອັນຕະລາຍຕໍ່ຊີວິດ.
ໂຣກເບົາຫວານໃນລະດັບອ່ອນໆ (ຄົນເຈັບມີສະຕິ) ສາມາດຢຸດເຊົາໄດ້ໂດຍການກິນທາດແປ້ງ. ຕ້ອງມີການດັດປັບປະລິມານຢາອິນຊູລິນ, ການໄດ້ຮັບອາຫານແລະການອອກ ກຳ ລັງກາຍ.
ພະຍາດເບົາຫວານທີ່ຮ້າຍແຮງກວ່າເກົ່າທີ່ມີອາການເສີຍເມີຍ, ອາການຊັກຫຼືໂຣກລະບົບປະສາດສາມາດຢຸດເຊົາໄດ້ໂດຍການບໍລິຫານລະບົບຕ່ອມນ້ ຳ ຕານໃນເລືອດຫຼືການບໍລິຫານທາງເສັ້ນເລືອດຂອງວິທີແກ້ໄຂບັນຫາທີ່ມີຄວາມເຂັ້ມຂຸ້ນ. ໃນເດັກນ້ອຍ, ປະລິມານການໃຊ້ຢາ dextrose ແມ່ນຖືກ ກຳ ນົດຕາມອັດຕາສ່ວນນ້ ຳ ໜັກ ຂອງຮ່າງກາຍຂອງເດັກ. ຫຼັງຈາກເພີ່ມຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດ, ການສະ ໜັບ ສະ ໜູນ ທາດແປ້ງແລະການສັງເກດການອາດຈະຕ້ອງການ, ເພາະວ່າຫຼັງຈາກການ ກຳ ຈັດທາງດ້ານຄລີນິກທີ່ປາກົດຂື້ນໃນການລະລາຍຂອງທາດ ນຳ ້ຕານໃນເລືອດ, ມັນອາດຈະພັດທະນາ ໃໝ່. ໃນກໍລະນີທີ່ມີທາດ ນຳ ້ຕານໃນເລືອດຕໍ່າຫຼືເປັນເວລາດົນພາຍຫຼັງການສີດນ້ ຳ ຕານໃນເລືອດຫຼື dextrose, ຄວນແນະ ນຳ ໃຫ້້ ຳ ຕົ້ມເຮັດດ້ວຍວິທີແກ້ໄຂບັນຫາລະລາຍຕໍ່າເພື່ອປ້ອງກັນການພັດທະນາຂອງທາດ ນຳ ້ຕານໃນເລືອດ. ໃນເດັກນ້ອຍ, ມັນຈໍາເປັນຕ້ອງຕິດຕາມກວດກາຢ່າງລະມັດລະວັງຄວາມເຂັ້ມຂົ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ, ໃນການພົວພັນກັບການພັດທະນາທີ່ເປັນໄປໄດ້ຂອງ hyperglycemia ຮ້າຍແຮງ.
ການ ນຳ ໃຊ້ແບບປະສົມປະສານກັບຕົວແທນ hypoglycemic ທາງປາກ, angiotensin ປ່ຽນທາດ enzyme inhibitors, disopyramide, fibrates, fluoxetine, monoamine oxidase inhibitors, pentoxifylline, propoxyphene, salicylates, amphetamine, anabolic steroids ແລະຜູ້ຊາຍ phenylphosphamines, Cycoposphamines, hydrochchines , somatostatin ແລະທາດປະສົມຂອງມັນ, sulfonamides, tetracyclines, tritocqualin ຫຼື trophosphamide ອາດຈະເສີມຂະຫຍາຍຜົນກະທົບຂອງ hypoglycemic ຂອງ insulin ແລະເພີ່ມທະວີການ predisposition ກັບການພັດທະນາຂອງ hypoglycemia ໄດ້.
ການນໍາໃຊ້ແບບປະສົມປະຂອງ corticotropin, corticosteroids, danazol, diazoxide, ໃຫ້ຢາໄລ່ຍ່ຽວ, glucagon, isoniazid, estrogens ແລະໂປຣເຈສໂຕ (ເຊັ່ນ: ໃນປະຈຸບັນໃນການຄຸມກໍາເນີດແບບປະສົມປະ) ອະນຸພັນຊີນ, ຮໍໂມນການຂະຫຍາຍຕົວ, ຢາເສບຕິດ sympathomimetic (ເຊັ່ນ: epinephrine, salbutamol, terbutaline), ຮໍໂມນ thyroid, barbiturates, ກົດ nicotinic, phenolphthalein, ອະນຸພັນ phenytoin, doxazosin ອາດຈະເຮັດໃຫ້ຜົນກະທົບຂອງ hypoglycemic ຂອງ insulin ອ່ອນແອລົງ.
Beta-blockers, ເກືອ lithium ທັງສາມາດເຮັດໃຫ້ພະລັງງານຫຼືອ່ອນແອລົງຜົນກະທົບທີ່ເປັນລະລາຍຂອງອິນຊູລິນ.
ເອທານອນສາມາດເຮັດໃຫ້ເກີດພະລັງງານຫຼືເຮັດໃຫ້ລະລາຍໃນເລືອດຂອງອິນຊູລິນຫຼຸດລົງໄດ້. ການບໍລິໂພກເອທານອນສາມາດເຮັດໃຫ້ເກີດລະດັບນ້ ຳ ຕານໃນເລືອດຫຼືຫຼຸດຜ່ອນລະດັບນ້ ຳ ຕານໃນເລືອດຕໍ່າລົງໄປໃນລະດັບທີ່ເປັນອັນຕະລາຍ. ຄວາມທົນທານຂອງເອທານອນໃນຜູ້ປ່ວຍທີ່ໄດ້ຮັບສານອິນຊູລິນຫຼຸດລົງ. ປະລິມານທີ່ອະນຸຍາດໃຫ້ດື່ມເຫຼົ້າແມ່ນຕ້ອງໄດ້ ກຳ ນົດໂດຍທ່ານ ໝໍ ຂອງທ່ານ.
ດ້ວຍການບໍລິຫານພ້ອມໆກັນ, ການພັດທະນາການເປັນໂລກເບົາຫວານແມ່ນເປັນໄປໄດ້, ເຊິ່ງບາງຄັ້ງສາມາດປ່ຽນເປັນ hyperglycemia.
ເມື່ອໃຊ້ຮ່ວມກັບຕົວແທນ sympatholytic, ເຊັ່ນ: beta-blockers, guanethidine ແລະ, ບາງທີອາດມີການອ່ອນເພຍຫຼືສົມບູນຂອງອາການຂອງການສະທ້ອນ (ໃນການຕອບສະ ໜອງ ຕໍ່ກັບການຫຼຸດນ້ ຳ ຕານໃນເລືອດ) ການກະຕຸ້ນຂອງລະບົບປະສາດທີ່ເຫັນອົກເຫັນໃຈ.
ໃນກໍລະນີທີ່ມີການຄວບຄຸມ glycemic ບໍ່ພຽງພໍຫຼືມີແນວໂນ້ມທີ່ຈະເຮັດໃຫ້ເກີດໂລກ hyper- ຫຼືໂລກລະລາຍໃນເລືອດ, ກ່ອນທີ່ຈະຕັດສິນໃຈປັບປະລິມານຂອງອິນຊູລິນ, ໃຫ້ແນ່ໃຈວ່າກວດເບິ່ງລະບຽບການບໍລິຫານຂອງອິນຊູລິນ, ໃຫ້ແນ່ໃຈວ່າ insulin ຖືກສັກເຂົ້າໄປໃນພື້ນທີ່ແນະ ນຳ, ກວດສອບຄວາມຖືກຕ້ອງຂອງເຕັກນິກການສີດແລະທຸກໆປັດໃຈອື່ນໆ ທີ່ອາດຈະມີຜົນກະທົບຜົນກະທົບຂອງ insulin ໄດ້.
ນັບຕັ້ງແຕ່ການບໍລິຫານພ້ອມໆກັນຂອງຢາ ຈຳ ນວນ ໜຶ່ງ (ເບິ່ງໃນພາກ "ປະຕິ ສຳ ພັນກັບຢາອື່ນໆ") ສາມາດເຮັດໃຫ້ອ່ອນເພຍຫຼືເສີມຂະຫຍາຍຜົນກະທົບຂອງທາດໃນເລືອດຂອງຢາInsuman® Rapid GT, ບໍ່ຄວນໃຊ້ຢາອື່ນໃດກັບມັນໂດຍບໍ່ໄດ້ຮັບອະນຸຍາດພິເສດຈາກແພດ.
ການລະລາຍໃນເລືອດກໍ່ເກີດຂື້ນຖ້າປະລິມານອິນຊູລິນເກີນຄວາມຕ້ອງການຂອງມັນ.
ຄວາມສ່ຽງໃນການພັດທະນາການເປັນໂລກເບົາຫວານແມ່ນສູງໃນໄລຍະເລີ່ມຕົ້ນຂອງການຮັກສາອິນຊູລິນ, ເມື່ອປ່ຽນໄປສູ່ການກະກຽມອິນຊູລິນອີກຄັ້ງ ໜຶ່ງ, ໃນຄົນເຈັບທີ່ມີລະດັບການຮັກສາລະດັບນ້ ຳ ຕານໃນເລືອດຕໍ່າ.
ເຊັ່ນດຽວກັນກັບ insulins ທັງ ໝົດ, ຄວນເອົາໃຈໃສ່ເປັນພິເສດແລະມີການຕິດຕາມກວດກາຢ່າງເຂັ້ມຂົ້ນກ່ຽວກັບຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດໃນຜູ້ປ່ວຍ ສຳ ລັບຜູ້ທີ່ມີລະດັບທາດ ນຳ ້ຕານໃນເລືອດອາດຈະມີຄວາມ ສຳ ຄັນພິເສດທາງດ້ານຄລີນິກ, ເຊັ່ນວ່າຜູ້ປ່ວຍທີ່ເປັນໂຣກສະ ໝອງ ອັກເສບຮ້າຍແຮງຂອງເສັ້ນເລືອດຕັນໃນເສັ້ນເລືອດແດງຫຼືເສັ້ນເລືອດສະຫມອງ. , ເຊັ່ນດຽວກັນກັບຄົນເຈັບທີ່ມີໂຣກ retinopathy ທີ່ມີຊີວິດຊີວາ, ໂດຍສະເພາະຖ້າພວກເຂົາບໍ່ໄດ້ຮັບການຖ່າຍຮູບ photocoagulation (ການປິ່ນປົວດ້ວຍເລເຊີ), ຍ້ອນວ່າພວກເຂົາມີຄວາມສ່ຽງຕໍ່ການເປັນໂຣກ amaurosis (ຢ່າງເຕັມສ່ວນ) ຕາບອດ) ກັບການພັດທະນາຂອງໂລກເອດສ໌.
ມີບາງອາການທາງຄລີນິກທີ່ແນ່ນອນແລະສັນຍານທີ່ຄວນສະແດງໃຫ້ຄົນເຈັບຫລືຄົນອື່ນໆກ່ຽວກັບການພັດທະນາການເປັນໂລກເບົາຫວານ. ສິ່ງເຫລົ່ານີ້ລວມມີການເຫື່ອອອກ, ຄວາມຊຸ່ມຊື່ນໃນຜິວ ໜັງ, ໂຣກຜິວ ໜັງ, ໂຣກລົບກວນ, ເຕັ້ນຂອງຫົວໃຈ, ເພີ່ມຄວາມດັນເລືອດ, ເຈັບ ໜ້າ ເອິກ, ສັ່ນສະເທືອນ, ຄວາມອຶດຢາກ, ຄວາມອຶດຢາກ, ນອນບໍ່ຫຼັບ, ຄວາມວຸ້ນວາຍນອນ, ຄວາມຢ້ານກົວ, ຊຶມເສົ້າ, ອາການຄັນຄາຍ, ພຶດຕິ ກຳ ທີ່ຜິດປົກກະຕິ, ກັງວົນ, ຕຸ້ຍ ຢູ່ໃນປາກແລະອ້ອມປາກ, pallor ຂອງຜິວຫນັງ, ອາການເຈັບຫົວ, ການປະສານງານທີ່ບໍ່ສົມຄວນຂອງການເຄື່ອນໄຫວ, ເຊັ່ນດຽວກັນກັບຄວາມຜິດປົກກະຕິທາງ neurological ຜ່ານ (ການປາກເວົ້າທີ່ບົກຜ່ອງດ້ານວິໄສທັດແລະວິໄສທັດ, ອາການອໍາມະພາດ) ແລະຄວາມຮູ້ສຶກຜິດປົກກະຕິ. ມີການຫຼຸດລົງທີ່ເພີ່ມຂື້ນ: ຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານ, ຄົນເຈັບອາດຈະສູນເສຍການຄວບຄຸມຕົວເອງແລະແມ່ນແຕ່ສະຕິ. ໃນກໍລະນີດັ່ງກ່າວ, ຄວາມເຢັນແລະຄວາມຊຸ່ມຂອງຜິວຫນັງອາດຈະຖືກສັງເກດເຫັນ, ແລະອາການຊັກຍັງອາດຈະປາກົດ.
ດັ່ງນັ້ນ, ຜູ້ປ່ວຍທຸກຄົນທີ່ເປັນໂລກເບົາຫວານທີ່ໄດ້ຮັບສານອິນຊູລິນຕ້ອງຮຽນຮູ້ທີ່ຈະຮັບຮູ້ອາການທີ່ເປັນສັນຍານຂອງການພັດທະນາການເປັນໂລກເບົາຫວານ. ຄົນເຈັບທີ່ຕິດຕາມປົກກະຕິຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດມີແນວໂນ້ມທີ່ຈະພັດທະນາການເປັນໂລກເບົາຫວານ. ຄົນເຈັບເອງສາມາດແກ້ໄຂການຫຼຸດລົງຂອງຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດທີ່ລາວສັງເກດເຫັນໂດຍການກິນນ້ ຳ ຕານຫຼືອາຫານທີ່ມີຄາໂບໄຮເດຣດສູງ. ເພື່ອຈຸດປະສົງນີ້, ຄົນເຈັບຄວນມີທາດນ້ ຳ ຕານ 20 ກຣາມກັບລາວຢູ່ສະ ເໝີ. ໃນສະພາບທີ່ຮ້າຍແຮງກວ່າເກົ່າຂອງການລະລາຍໃນເລືອດ, ການສັກຢາ glucagon subcutaneous ແມ່ນຖືກລະບຸໄວ້ (ເຊິ່ງສາມາດເຮັດໄດ້ໂດຍແພດຫຼືພະນັກງານພະຍາບານ). ຫຼັງຈາກການປັບປຸງຢ່າງພຽງພໍ, ຄົນເຈັບຄວນກິນ. ຖ້າການລະລາຍໃນເລືອດບໍ່ສາມາດ ກຳ ຈັດໄດ້ທັນທີ, ຫຼັງຈາກນັ້ນທ່ານ ໝໍ ຄວນຮີບດ່ວນ. ມັນເປັນສິ່ງ ຈຳ ເປັນທີ່ຈະຕ້ອງແຈ້ງໃຫ້ທ່ານ ໝໍ ຊາບໂດຍທັນທີກ່ຽວກັບການພັດທະນາຂອງໂລກເອດສໃນເລືອດເພື່ອໃຫ້ລາວຕັດສິນໃຈກ່ຽວກັບຄວາມ ຈຳ ເປັນໃນການປັບປະລິມານຢາອິນຊູລິນ. ການບໍ່ປະຕິບັດຕາມຄາບອາຫານ, ການສັກຢາອິນຊູລິນ, ຄວາມຕ້ອງການຂອງອິນຊູລິນເພີ່ມຂື້ນເນື່ອງຈາກການຕິດເຊື້ອຫຼືພະຍາດອື່ນໆ, ແລະການຫຼຸດລົງຂອງກິດຈະ ກຳ ທາງຮ່າງກາຍສາມາດເຮັດໃຫ້ການເພີ່ມຂື້ນຂອງລະດັບນ້ ຳ ຕານໃນເລືອດ (hyperglycemia), ອາດຈະມີການເພີ່ມຂື້ນຂອງລະດັບຂອງອົງການ ketone ໃນເລືອດ (ketoacidosis). Ketoacidosis ສາມາດພັດທະນາພາຍໃນສອງສາມຊົ່ວໂມງຫຼືມື້. ໃນອາການ ທຳ ອິດຂອງການລະລາຍຂອງທາດອາຫານໃນກະເພາະອາຫານ (ກະຫາຍນ້ ຳ, ປັດສະວະເລື້ອຍໆ, ຂາດຄວາມຢາກອາຫານ, ເມື່ອຍລ້າ, ຜິວ ໜັງ ແຫ້ງ, ຫາຍໃຈເລິກແລະໄວ, ຄວາມເຂັ້ມຂົ້ນສູງຂອງອາຊິດອໍໂມນແລະນ້ ຳ ຕານໃນນ້ ຳ ຍ່ຽວ), ຕ້ອງມີການແຊກແຊງທາງການແພດຢ່າງຮີບດ່ວນ.
ເມື່ອປ່ຽນທ່ານ ໝໍ (ຕົວຢ່າງ, ໃນເວລາເຂົ້າໂຮງ ໝໍ ຍ້ອນອຸບັດຕິເຫດ, ເຈັບເປັນໃນເວລາພັກຜ່ອນ), ຄົນເຈັບຕ້ອງແຈ້ງໃຫ້ທ່ານ ໝໍ ຊາບວ່າລາວເປັນໂລກເບົາຫວານ.
ຜູ້ປ່ວຍຄວນໄດ້ຮັບການເຕືອນກ່ຽວກັບສະພາບການໃນເວລາທີ່ພວກເຂົາອາດຈະປ່ຽນແປງ, ບໍ່ຄ່ອຍຈະແຈ້ງຫຼືມີອາການບໍ່ສົມບູນເຊິ່ງໄດ້ເຕືອນກ່ຽວກັບການພັດທະນາຂອງໂລກເອດສໃນເລືອດ, ຕົວຢ່າງ:
ດ້ວຍການປັບປຸງທີ່ ສຳ ຄັນໃນການຄວບຄຸມ glycemic,
ດ້ວຍການພັດທະນາການເປັນໂລກເບົາຫວານຄ່ອຍໆ,
ໃນຜູ້ປ່ວຍຜູ້ສູງອາຍຸ,
ໃນຄົນເຈັບທີ່ເປັນໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະມັດ.
ໃນຄົນເຈັບທີ່ມີປະຫວັດເປັນໂຣກເບົາຫວານມາດົນແລ້ວ,
ໃນຄົນເຈັບພ້ອມໆກັນໄດ້ຮັບການປິ່ນປົວດ້ວຍຢາບາງຊະນິດ (ເບິ່ງໃນສ່ວນ“ ປະຕິ ສຳ ພັນກັບຢາອື່ນໆ).
ສະຖານະການດັ່ງກ່າວສາມາດນໍາໄປສູ່ການພັດທະນາຂອງໂລກລະລາຍນໍ້າຕານໃນເລືອດຢ່າງຮຸນແຮງ (ແລະອາດຈະມີການສູນເສຍສະຕິ) ກ່ອນທີ່ຄົນເຈັບຈະຮູ້ວ່າລາວ ກຳ ລັງພັດທະນາການເປັນໂລກຕ່ອມນ້ ຳ ຕານ.
ຖ້າພົບເຫັນຄຸນຄ່າ hemoglobin ທີ່ມີທາດ glycosylated ຫຼຸດລົງ, ຄວນພິຈາລະນາເຖິງຄວາມເປັນໄປໄດ້ໃນການພັດທະນາຊ້ ຳ ເຮື້ອໃນລະດັບທີ່ບໍ່ໄດ້ຮັບການຍອມຮັບ (ໂດຍສະເພາະໃນຕອນກາງຄືນ).
ເພື່ອຫຼຸດຜ່ອນຄວາມສ່ຽງໃນການເປັນໂລກເບົາຫວານ, ຄົນເຈັບຕ້ອງໄດ້ປະຕິບັດຕາມລະດັບຢາແລະທາດອາຫານທີ່ຖືກ ກຳ ນົດຢ່າງເຂັ້ມງວດ, ໃຫ້ການສັກຢາອິນຊູລິນຢ່າງຖືກຕ້ອງ, ແລະໄດ້ຮັບການເຕືອນກ່ຽວກັບອາການຂອງການພັດທະນາການເປັນໂລກເບົາຫວານ.
ບັນດາປັດໃຈທີ່ເພີ່ມທະວີການ ກຳ ນົດທິດໃຫ້ແກ່ການພັດທະນາການ ນຳ ້ຕານໂລຫະຕ້ອງມີການຕິດຕາມກວດກາຢ່າງລະມັດລະວັງແລະອາດຈະຕ້ອງໄດ້ປັບຂະ ໜາດ ຢາ.
ປັດໃຈເຫຼົ່ານີ້ລວມມີ:
ປ່ຽນພື້ນທີ່ບໍລິຫານອິນຊູລິນ,
ຄວາມອ່ອນໄຫວດ້ານອິນຊູລິນເພີ່ມຂື້ນ (ເຊັ່ນ: ກຳ ຈັດປັດໃຈຄວາມຄຽດ),
ບໍ່ມີຄວາມຄ່ອງແຄ້ວ (ມີກິດຈະ ກຳ ອອກ ກຳ ລັງກາຍເພີ່ມຂື້ນຫລືຍາວນານ),
ພະຍາດຕິດຕໍ່ພາຍໃນກະເພາະ (ອາການຮາກ, ຖອກທ້ອງ),
ການໄດ້ຮັບອາຫານບໍ່ພຽງພໍ
ຂ້າມອາຫານ
ບາງພະຍາດ endocrine ທີ່ບໍ່ໄດ້ຮັບການປິ່ນປົວ (ເຊັ່ນວ່າໂຣກ hypothyroidism ແລະຄວາມບໍ່ພຽງພໍໃນອະໄວຍະວະເພດຫລືຄວາມບໍ່ພຽງພໍຂອງ cortex adrenal),
ການໃຊ້ຢາບາງຊະນິດພ້ອມໆກັນ (ເບິ່ງພາກ "ການພົວພັນກັບຢາອື່ນໆ").
ໃນພະຍາດຕ່າງໆພາຍໃນປະເທດ, ຕ້ອງມີການຄວບຄຸມການເຜົາຜານອາຫານແບບເລັ່ງລັດ. ໃນຫລາຍໆກໍລະນີ, ການກວດປັດສະວະ ສຳ ລັບການມີຕົວຂອງ ketone ແມ່ນສະແດງອອກ, ແລະການປັບຂະ ໜາດ ປະລິມານຂອງອິນຊູລິນແມ່ນມີຄວາມ ຈຳ ເປັນ. ຄວາມຕ້ອງການຂອງ insulin ມັກຈະເພີ່ມຂື້ນ. ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ຄວນສືບຕໍ່ບໍລິໂພກທາດແປ້ງຢ່າງ ໜ້ອຍ ໃນປະລິມານ ໜ້ອຍ ເປັນປະ ຈຳ ເຖິງແມ່ນວ່າພວກເຂົາພຽງແຕ່ສາມາດກິນອາຫານ ໜ້ອຍ ໜຶ່ງ ຫຼືຖ້າມີອາການຮາກ, ພວກເຂົາບໍ່ຄວນຢຸດການບໍລິຫານອິນຊູລິນຢ່າງເດັດຂາດ.
ປະຕິກິລິຍາຂ້າມພູມຕ້ານທານ
ໃນ ຈຳ ນວນຜູ້ປ່ວຍ ຈຳ ນວນຫຼວງຫຼາຍພໍສົມຄວນທີ່ມີພູມຕ້ານທານອາການອິນຊູລິນຈາກຕົ້ນ ກຳ ເນີດຂອງສັດ, ມັນຍາກທີ່ຈະປ່ຽນເປັນອິນຊູລິນຂອງມະນຸດເນື່ອງຈາກປະຕິກິລິຍາຂ້າມພູມຕ້ານທານຂອງອິນຊູລິນແລະອິນຊູລິນຂອງຕົ້ນ ກຳ ເນີດຂອງສັດ. ດ້ວຍຄວາມອ່ອນໄຫວທີ່ເພີ່ມຂື້ນຂອງຄົນເຈັບຕໍ່ກັບ insulin ຂອງຕົ້ນກໍາເນີດຂອງສັດ, ເຊັ່ນດຽວກັນກັບ m-cresol, ຄວາມທົນທານຂອງຢາInsuman® Rapid GT ຄວນໄດ້ຮັບການປະເມີນຢູ່ໃນຄລີນິກໂດຍໃຊ້ການທົດສອບ intradermal. ຖ້າຫາກວ່າໃນໄລຍະການທົດສອບແບບບໍ່ສະ ໝໍ່າ ສະ ເໝີ ຕໍ່ການອິນຊູລິນຂອງມະນຸດຈະຖືກກວດພົບ (ມີປະຕິກິລິຍາທັນທີເຊັ່ນ: Arthus), ການປິ່ນປົວຕໍ່ໄປຄວນ ດຳ ເນີນພາຍໃຕ້ການຊີ້ ນຳ ຂອງຄລີນິກ.
ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້ແລະການຮັກສາປາກກາSoloStar® syringe ທີ່ກຽມໄວ້ລ່ວງ ໜ້າ
ກ່ອນການ ນຳ ໃຊ້ຄັ້ງ ທຳ ອິດ, ປາກກາ syringe ຕ້ອງເກັບຮັກສາໄວ້ໃນອຸນຫະພູມຫ້ອງປະມານ 1-2 ຊົ່ວໂມງ.
ກ່ອນທີ່ຈະນໍາໃຊ້, ໃຫ້ກວດເບິ່ງໄສ້ຕອງພາຍໃນປາກກາ syringe. ມັນຄວນຈະຖືກ ນຳ ໃຊ້ເທົ່ານັ້ນຖ້າວິທີແກ້ໄຂອິນຊູລິນມີຄວາມໂປ່ງໃສ, ບໍ່ມີສີ, ໂດຍບໍ່ມີອະນຸພາກຕ່າງປະເທດທີ່ເຫັນໄດ້.
ເຂັມສັກຢາເປົ່າSoloStar®ບໍ່ຕ້ອງຖືກ ນຳ ໃຊ້ຄືນ ໃໝ່ ແລະຕ້ອງຖືກຖິ້ມ.
ເພື່ອປ້ອງກັນການຕິດເຊື້ອ, ເຂັມສັກຢາວັກຊີນທີ່ກຽມໄວ້ລ່ວງ ໜ້າ ຄວນຖືກໃຊ້ໂດຍຄົນເຈັບຄົນດຽວແລະບໍ່ຄວນໂອນໃຫ້ຄົນອື່ນ.
ການຈັດການກັບSoloStar® Syringe Pen
ກ່ອນທີ່ຈະໃຊ້SoloStar® Syringe Pen, ໃຫ້ອ່ານຂໍ້ມູນການ ນຳ ໃຊ້ຢ່າງລະມັດລະວັງ.
ຂໍ້ມູນ ສຳ ຄັນກ່ຽວກັບການໃຊ້SoloStar® Syringe Pen
ກ່ອນການ ນຳ ໃຊ້ແຕ່ລະຄັ້ງ, ຄວນເຊື່ອມເຂັມເຂັມ ໃໝ່ ຢ່າງລະມັດລະວັງໃສ່ປາກກາ syringe ແລະທົດສອບຄວາມປອດໄພ.
ຄວນໃຊ້ເຂັມພຽງແຕ່ເຂັມທີ່ໃຊ້ກັບSoloStar®ເທົ່ານັ້ນ.
ຕ້ອງມີການລະມັດລະວັງພິເສດເພື່ອຫລີກລ້ຽງອຸບັດຕິເຫດທີ່ກ່ຽວຂ້ອງກັບການໃຊ້ເຂັມແລະຄວາມເປັນໄປໄດ້ໃນການສົ່ງຕໍ່ການຕິດເຊື້ອ.
ຢ່າໃຊ້ pen SoloStar® syringe ຖ້າມັນເສຍຫາຍຫຼືຖ້າທ່ານບໍ່ແນ່ໃຈວ່າມັນຈະເຮັດວຽກຢ່າງຖືກຕ້ອງ.
ສະເຫມີມີປາກກາ syringe SoloStar®ທີ່ບໍ່ມີປະໂຫຍດໃນກໍລະນີທີ່ທ່ານສູນເສຍຫຼື ທຳ ລາຍ ສຳ ເນົາປາກກາ SoloStar ®ຂອງທ່ານ.
ຄໍາແນະນໍາກ່ຽວກັບການເກັບຮັກສາ
ກະລຸນາອ່ານພາກສ່ວນເງື່ອນໄຂການເກັບຮັກສາ ສຳ ລັບກົດລະບຽບການເກັບຮັກສາ ສຳ ລັບSoloStar® Syringe Pen.
ຖ້າຫາກວໍເປື້ອນSoloStar®ຖືກເກັບໄວ້ໃນຕູ້ເຢັນ, ໃຫ້ເອົາມັນອອກຈາກບ່ອນນັ້ນ 1-2 ຊົ່ວໂມງກ່ອນການສີດທີ່ມີຈຸດປະສົງເພື່ອໃຫ້ວິທີແກ້ໄຂບັນຈຸອຸນຫະພູມໃນຫ້ອງ. ການບໍລິຫານຢາອິນຊູລິນແຊນຈະມີອາການເຈັບຫຼາຍ.
ເຄື່ອງໃຊ້ທີ່ໃຊ້SoloStar® Syringe Pen ຕ້ອງຖືກ ທຳ ລາຍ.
ເຂັມສັກຢາSoloStar®ຕ້ອງໄດ້ຮັບການປົກປ້ອງຈາກຝຸ່ນແລະຝຸ່ນ.
ດ້ານນອກຂອງSoloStar® Syringe Pen ສາມາດເຮັດຄວາມສະອາດໄດ້ໂດຍການເຊັດມັນດ້ວຍຜ້າປຽກ.
ຢ່າແຊ່ໃນຂອງແຫຼວ, ຢ່າແຊ່ຫຼືລອກປາກກາSoloStar® syringe, ເພາະມັນອາດຈະເປັນການ ທຳ ລາຍມັນ.
SoloStar® Syringe Pen ແຈກຢາຍ insulin ຢ່າງຖືກຕ້ອງແລະປອດໄພໃນການ ນຳ ໃຊ້. ມັນຍັງຮຽກຮ້ອງໃຫ້ມີການຈັດການຢ່າງລະມັດລະວັງ. ຫລີກລ້ຽງສະຖານະການທີ່ຄວາມເສຍຫາຍຕໍ່SoloStar® Syringe Pen ອາດຈະເກີດຂື້ນ. ຖ້າທ່ານສົງໃສວ່າSoloStar® Syringe Pen ຂອງທ່ານອາດຈະໄດ້ຮັບຄວາມເສຍຫາຍ, ໃຫ້ໃຊ້ປາກກາ syringe ໃໝ່.
ຂັ້ນຕອນ 1. ການຄວບຄຸມອິນຊູລິນ
ທ່ານຕ້ອງກວດເບິ່ງປ້າຍຊື່ໃນSoloStar® Syringe Pen ເພື່ອໃຫ້ແນ່ໃຈວ່າມັນມີທາດອິນຊູລິນທີ່ຖືກຕ້ອງ. ສຳ ລັບInsuman® Rapid GT, ປາກກາ syringe ສີຂາວSoloStar®ແມ່ນສີຂາວພ້ອມປຸ່ມສີເຫຼືອງ ສຳ ລັບສັກດ້ວຍແຫວນຊ່ວຍບັນເທົາຢູ່ເທິງມັນ. ຫຼັງຈາກຖອດຝາປິດຂອງປາກກາ syringe ແລ້ວ, ລັກສະນະຂອງອິນຊູລິນທີ່ມີຢູ່ໃນມັນຖືກຄວບຄຸມ: ວິທີແກ້ໄຂອິນຊູລິນຕ້ອງມີຄວາມໂປ່ງໃສ, ບໍ່ມີສີ, ໂດຍບໍ່ມີອະນຸພາກຕ່າງປະເທດທີ່ເບິ່ງເຫັນ.
ຂັ້ນຕອນທີ 2. ເຊື່ອມຕໍ່ເຂັມ
ຕ້ອງໃຊ້ເຂັມພຽງແຕ່ເຂັມທີ່ ເໝາະ ສົມກັບSoloStar® Syringe Pen ເທົ່ານັ້ນ.
ສຳ ລັບການສັກແຕ່ລະຄັ້ງຕໍ່ມາ, ໃຫ້ໃຊ້ເຂັມອະເຊື້ອ ໃໝ່ ສະ ເໝີ. ຫຼັງຈາກຖອດຝາ, ເຂັມຕ້ອງຖືກຕິດຕັ້ງຢ່າງລະມັດລະວັງໃສ່ເຂັມ syringe.
ຂັ້ນຕອນ 3. ດຳ ເນີນການທົດສອບຄວາມປອດໄພ
ກ່ອນການສັກແຕ່ລະຄັ້ງ, ມັນ ຈຳ ເປັນຕ້ອງ ດຳ ເນີນການທົດສອບຄວາມປອດໄພແລະຮັບປະກັນວ່າເຂັມແລະເຂັມສັກຢາເຮັດວຽກໄດ້ດີແລະຟອງອາກາດຖືກຖອດອອກ.
ວັດຂະ ໜາດ ເທົ່າກັບ 2 ໜ່ວຍ.
ໝວກ ເຂັມພາຍນອກແລະພາຍໃນຕ້ອງຖືກຖອດອອກ.
ດ້ວຍປາກກາ syringe ດ້ວຍເຂັມຂຶ້ນ, ຄ່ອຍໆແຕະກ່ອງໃສ່ອິນຊູລິນໂດຍນິ້ວມືຂອງທ່ານເພື່ອວ່າຟອງອາກາດທັງ ໝົດ ຖືກມຸ້ງໄປຫາເຂັມ.
ກົດປຸ່ມສີດເຕັມ.
ຖ້າມີ insulin ປະກົດຢູ່ປາຍຂອງເຂັມ, ນີ້ ໝາຍ ຄວາມວ່າເຂັມແລະເຂັມທີ່ເຮັດວຽກຖືກຕ້ອງ.
ຖ້າອິນຊູລິນບໍ່ປາກົດຢູ່ປາຍຂອງເຂັມ, ຫຼັງຈາກນັ້ນ, ຂັ້ນຕອນທີ 3 ສາມາດເຮັດຊ້ ຳ ອີກຈົນກວ່າອິນຊູລິນຈະປາກົດຢູ່ປາຍຂອງເຂັມ.
ຂັ້ນຕອນທີ 4. ການເລືອກຢາ
ປະລິມານດັ່ງກ່າວສາມາດຖືກ ກຳ ນົດດ້ວຍຄວາມຖືກຕ້ອງຂອງ 1 ໜ່ວຍ ຈາກຂະ ໜາດ ຄັ້ງຕ່ ຳ ສຸດ 1 ໜ່ວຍ ເຖິງປະລິມານສູງສຸດ 80 ໜ່ວຍ. ຖ້າ ຈຳ ເປັນທີ່ຈະແນະ ນຳ ໃຫ້ສັກເກີນ 80 ໜ່ວຍ, ຄວນສັກ 2 ຫຼືຫຼາຍກວ່ານັ້ນ.
ປ່ອງຢ້ຽມທີ່ໃຊ້ຢາຄວນຊີ້ບອກວ່າ "O" ຫຼັງຈາກເຮັດການທົດສອບຄວາມປອດໄພແລ້ວ. ຫຼັງຈາກນັ້ນ, ປະລິມານທີ່ ຈຳ ເປັນກໍ່ສາມາດສ້າງຕັ້ງຂຶ້ນ.
ຂັ້ນຕອນ 5. ປະລິມານ
ຜູ້ປ່ວຍຄວນໄດ້ຮັບການແຈ້ງເຕືອນກ່ຽວກັບເຕັກນິກການສີດໂດຍຜູ້ຊ່ຽວຊານດ້ານການແພດ.
ເຂັມຕ້ອງຖືກໃສ່ພາຍໃຕ້ຜິວ ໜັງ.
ປຸ່ມສີດຄວນຖືກກົດຢ່າງເຕັມສ່ວນ. ມັນຖືກຈັດຢູ່ໃນ ຕຳ ແໜ່ງ ນີ້ອີກ 10 ວິນາທີຈົນກວ່າເຂັມຈະຖືກ ກຳ ຈັດອອກ. ນີ້ຈະຮັບປະກັນການແນະ ນຳ ປະລິມານທີ່ເລືອກຂອງອິນຊູລິນໃຫ້ຄົບຖ້ວນ.
ຂັ້ນຕອນ 6. ການ ກຳ ຈັດແລະຖີ້ມເຂັມ
ໃນທຸກໆກໍລະນີ, ເຂັມຫຼັງຈາກການສີດແຕ່ລະຄັ້ງຄວນໄດ້ຮັບການ ກຳ ຈັດແລະຍົກເລີກ. ນີ້ຮັບປະກັນການປ້ອງກັນການປົນເປື້ອນແລະ / ຫຼືການຕິດເຊື້ອ, ອາກາດເຂົ້າໄປໃນພາຊະນະ ສຳ ລັບອິນຊູລິນແລະການຮົ່ວໄຫຼຂອງອິນຊູລິນ.
ເມື່ອເອົາເຂັມແລະ ກຳ ຈັດເຂັມອອກ, ຕ້ອງມີການລະມັດລະວັງພິເສດ. ປະຕິບັດຕາມຂໍ້ຄວນລະວັງດ້ານຄວາມປອດໄພທີ່ແນະ ນຳ ສຳ ລັບການ ກຳ ຈັດແລະການຖອກເຂັມອອກ (ຕົວຢ່າງເຕັກນິກການໃສ່ມືເບື້ອງ ໜຶ່ງ) ເພື່ອຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງອຸບັດຕິເຫດທີ່ກ່ຽວຂ້ອງກັບເຂັມແລະປ້ອງກັນການຕິດເຊື້ອ.
ຫຼັງຈາກຖອດເຂັມອອກແລ້ວ, ໃຫ້ປິດປາກກາ syoe SoloStar®ດ້ວຍ ໝວກ.
ອິດທິພົນຕໍ່ຄວາມສາມາດໃນການຂັບຖ່າຍ. ທ ແລະຂົນ.:
ຄວາມສາມາດໃນການສຸມໃສ່ຂອງຄົນເຈັບແລະຄວາມໄວຂອງປະຕິກິລິຍາທາງຈິດວິທະຍາອາດຈະມີຜົນກະທົບທີ່ເປັນຜົນມາຈາກການເປັນໂຣກຕັບອ່ອນຫຼື hyperglycemia, ເຊັ່ນດຽວກັນກັບຜົນຂອງການລົບກວນສາຍຕາ. ນີ້ສາມາດສ້າງຄວາມສ່ຽງທີ່ແນ່ນອນໃນສະຖານະການທີ່ຄວາມສາມາດເຫຼົ່ານີ້ມີຄວາມ ສຳ ຄັນ (ພາຫະນະຂັບຂີ່ຫລືກົນໄກອື່ນໆ).
ຄົນເຈັບຄວນໄດ້ຮັບການແນະ ນຳ ໃຫ້ລະມັດລະວັງແລະຫລີກລ້ຽງການຕິດເຊື້ອເລືອດໃນເວລາຂັບຂີ່. ນີ້ແມ່ນສິ່ງທີ່ ສຳ ຄັນໂດຍສະເພາະໃນຜູ້ປ່ວຍທີ່ມີການຫຼຸດຜ່ອນຫຼືຂາດການຮັບຮູ້ກ່ຽວກັບອາການຕ່າງໆທີ່ບົ່ງບອກເຖິງການພັດທະນາຂອງໂລກເອດສ້້າຕານ, ຫຼືມີໂຣກຊ້ ຳ ເຮື້ອໃນເລືອດເລື້ອຍໆ. ໃນຄົນເຈັບດັ່ງກ່າວ, ຄຳ ຖາມກ່ຽວກັບຄວາມເປັນໄປໄດ້ໃນການຂັບຂີ່ພວກເຂົາດ້ວຍພາຫະນະຫລືກົນໄກອື່ນໆຄວນຈະຖືກຕັດສິນໃຈເປັນສ່ວນບຸກຄົນ.
ແບບຟອມປ່ອຍ / ປະລິມານຢາ: ວິທີແກ້ໄຂ ສຳ ລັບສັກຢາ, 100 ME / ml. ການຫຸ້ມຫໍ່:
ຢາ 5 ມລໃນແກ້ວແກ້ວໂປ່ງໃສແລະບໍ່ມີສີ (ປະເພດ 1). ຂວດແມ່ນ corked, ບີບດ້ວຍຝາອະລູມິນຽມແລະປົກຫຸ້ມດ້ວຍຝາພາດສະຕິກປ້ອງກັນ. 5 ຫຼອດພ້ອມດ້ວຍ ຄຳ ແນະ ນຳ ສຳ ລັບໃຊ້ໃນກ່ອງໃສ່ກະດານ.
ຢາ 3 ມລໃນກ່ອງໃສ່ແກ້ວທີ່ບໍ່ແຈ້ງແລະບໍ່ມີສີ (ປະເພດ I). ລົດເຂັນແມ່ນຄອກຢູ່ຂ້າງ ໜຶ່ງ ພ້ອມດ້ວຍເຄັກແລະຖືກມັດດ້ວຍຝາອະລູມີນຽມ, ໃນອີກດ້ານ ໜຶ່ງ - ມີເຄື່ອງປັ້ນດິນເຜົາ. 5 ໄສ້ຕອງຕໍ່ຊອງແຜ່ນຂອງຟິມ PVC ແລະແຜ່ນອາລູມີນຽມ. 1 ການຫຸ້ມຫໍ່ແຜ່ນໃບໂພງພ້ອມດ້ວຍ ຄຳ ແນະ ນຳ ສຳ ລັບໃຊ້ໃນກ່ອງເຈ້ຍ.
ຢາ 3 ມລໃນກ່ອງໃສ່ແກ້ວທີ່ບໍ່ແຈ້ງແລະບໍ່ມີສີ (ປະເພດ I). ລົດເຂັນແມ່ນຄອກຢູ່ຂ້າງ ໜຶ່ງ ພ້ອມດ້ວຍເຄັກແລະຖືກມັດດ້ວຍຝາອະລູມີນຽມ, ໃນອີກດ້ານ ໜຶ່ງ - ມີເຄື່ອງປັ້ນດິນເຜົາ. ໄສ້ຕອງໄດ້ຖືກຕິດຢູ່ໃນປາກກາ syringe ທີ່ໃຊ້ໃນSoloStar®.
ເທິງ 5 ຊອງSoloStar® syringe pens ພ້ອມດ້ວຍ ຄຳ ແນະ ນຳ ໃນການ ນຳ ໃຊ້ໃນຊອງ cardboard.
ເກັບຮັກສາໃນບ່ອນມືດໃນອຸນຫະພູມແຕ່ 2 ເຖິງ 8 ° C. ຢ່າແຊ່ແຂງ.
ຮັກສາໃຫ້ໄກຈາກເດັກນ້ອຍ.
ຢ່າໃຊ້ຫຼັງຈາກວັນ ໝົດ ອາຍຸທີ່ລະບຸໄວ້ໃນຊຸດ.
ເງື່ອນໄຂໃນການແຈກຢາຍຈາກຮ້ານຂາຍຢາ: ໂດຍ ໝາຍ ເລກທະບຽນ: P N011995 / 01 ວັນລົງທະບຽນ: 03.03.2011 ເຈົ້າຂອງໃບຢັ້ງຢືນການລົງທະບຽນ: Sanofi-Aventis Deutschland GmbH ຜູ້ຜະລິດ: & nbsp ຕົວແທນ: & nbsp ຕົວແທນ: & nbsp Sanofi AventisGrupp AO ວັນທີປັບປຸງຂໍ້ມູນຂ່າວສານ: & nbsp 10.28.2015
Insuman Rapid GT ບັນຈຸອິນຊູລິນທີ່ຄ້າຍຄືກັນກັບໂຄງສ້າງຂອງອິນຊູລິນແລະໄດ້ຮັບໂດຍວິສະວະ ກຳ ທາງພັນທຸ ກຳ ໂດຍ ນຳ ໃຊ້ K12 ເມື່ອຍ E. Coli.
ລັກສະນະຂອງການສະ ໝັກ
ໃນກໍລະນີທີ່ມີການຄວບຄຸມ glycemic ບໍ່ພຽງພໍຫຼືມີແນວໂນ້ມທີ່ຈະເຮັດໃຫ້ເກີດໂລກ hyper- ຫຼືໂລກລະລາຍໃນເລືອດ, ກ່ອນທີ່ຈະຕັດສິນໃຈປັບປະລິມານຂອງອິນຊູລິນ, ໃຫ້ແນ່ໃຈວ່າກວດເບິ່ງລະບຽບການບໍລິຫານຂອງອິນຊູລິນ, ໃຫ້ແນ່ໃຈວ່າ insulin ຖືກສັກເຂົ້າໄປໃນພື້ນທີ່ແນະ ນຳ, ກວດສອບຄວາມຖືກຕ້ອງຂອງເຕັກນິກການສີດແລະທຸກໆປັດໃຈອື່ນໆ ທີ່ອາດຈະມີຜົນກະທົບຜົນກະທົບຂອງ insulin ໄດ້. ນັບຕັ້ງແຕ່ການບໍລິຫານພ້ອມໆກັນຂອງຢາ ຈຳ ນວນ ໜຶ່ງ (ເບິ່ງພາກສ່ວນ“ ປະຕິ ສຳ ພັນກັບຢາເສບຕິດອື່ນໆ”) ສາມາດເຮັດໃຫ້ອ່ອນເພຍຫລືເສີມຂະຫຍາຍຜົນກະທົບທີ່ເປັນທາດໃນເລືອດຂອງຢາInsuman® Rapid GT, ແລະໃນເວລາທີ່ໃຊ້ມັນ, ທ່ານບໍ່ຄວນໃຊ້ຢາອື່ນໆໂດຍບໍ່ໄດ້ຮັບອະນຸຍາດຈາກທ່ານ ໝໍ.
ໂລກເອດສ໌ໃນເລືອດ. ການລະລາຍໃນເລືອດກໍ່ເກີດຂື້ນຖ້າປະລິມານອິນຊູລິນເກີນຄວາມຕ້ອງການຂອງມັນ. ຄວາມສ່ຽງໃນການພັດທະນາການເປັນໂລກເບົາຫວານແມ່ນສູງໃນໄລຍະເລີ່ມຕົ້ນຂອງການຮັກສາອິນຊູລິນ, ເມື່ອປ່ຽນໄປສູ່ການກະກຽມອິນຊູລິນອີກຄັ້ງ ໜຶ່ງ, ໃນຄົນເຈັບທີ່ມີລະດັບການຮັກສາລະດັບນ້ ຳ ຕານໃນເລືອດຕໍ່າ. ເຊັ່ນດຽວກັນກັບ insulins ທັງ ໝົດ, ຄວນເອົາໃຈໃສ່ເປັນພິເສດແລະມີການຕິດຕາມກວດກາຢ່າງເຂັ້ມຂົ້ນກ່ຽວກັບຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດໃນຜູ້ປ່ວຍ ສຳ ລັບຜູ້ທີ່ມີລະດັບທາດ ນຳ ້ຕານໃນເລືອດອາດຈະມີຄວາມ ສຳ ຄັນພິເສດທາງດ້ານຄລີນິກ, ເຊັ່ນວ່າຜູ້ປ່ວຍທີ່ເປັນໂຣກສະ ໝອງ ອັກເສບຮ້າຍແຮງຂອງເສັ້ນເລືອດຕັນໃນເສັ້ນເລືອດແດງຫຼືເສັ້ນເລືອດສະຫມອງ. , ເຊັ່ນດຽວກັນກັບຄົນເຈັບທີ່ມີໂຣກ retinopathy ທີ່ມີຊີວິດຊີວາ, ໂດຍສະເພາະຖ້າພວກເຂົາບໍ່ໄດ້ຮັບການຖ່າຍຮູບ photocoagulation (ການປິ່ນປົວດ້ວຍເລເຊີ), ຍ້ອນວ່າພວກເຂົາມີຄວາມສ່ຽງຕໍ່ການເປັນໂຣກ amaurosis (ຢ່າງເຕັມສ່ວນ) ຕາບອດ) ກັບການພັດທະນາຂອງໂລກເອດສ໌.
ມີບາງອາການທາງຄລີນິກທີ່ແນ່ນອນແລະສັນຍານທີ່ຄວນສະແດງໃຫ້ຄົນເຈັບຫລືຄົນອື່ນໆກ່ຽວກັບການພັດທະນາການເປັນໂລກເບົາຫວານ. ສິ່ງເຫລົ່ານີ້ລວມມີການເຫື່ອອອກ, ຄວາມຊຸ່ມຊື່ນໃນຜິວ ໜັງ, ໂຣກຜິວ ໜັງ, ໂຣກລົບກວນ, ເຕັ້ນຂອງຫົວໃຈ, ເພີ່ມຄວາມດັນເລືອດ, ເຈັບ ໜ້າ ເອິກ, ສັ່ນສະເທືອນ, ຄວາມອຶດຢາກ, ຄວາມອຶດຢາກ, ນອນບໍ່ຫຼັບ, ຄວາມວຸ້ນວາຍນອນ, ຄວາມຢ້ານກົວ, ຊຶມເສົ້າ, ອາການຄັນຄາຍ, ພຶດຕິ ກຳ ທີ່ຜິດປົກກະຕິ, ກັງວົນ, ຕຸ້ຍ ຢູ່ໃນປາກແລະອ້ອມປາກ, pallor ຂອງຜິວຫນັງ, ອາການເຈັບຫົວ, ການປະສານງານທີ່ບໍ່ສົມຄວນຂອງການເຄື່ອນໄຫວ, ເຊັ່ນດຽວກັນກັບຄວາມຜິດປົກກະຕິທາງ neurological ຜ່ານ (ການປາກເວົ້າທີ່ບົກຜ່ອງດ້ານວິໄສທັດແລະວິໄສທັດ, ອາການອໍາມະພາດ) ແລະຄວາມຮູ້ສຶກຜິດປົກກະຕິ. ມີການເພີ່ມຂື້ນຂອງຄວາມເຂັ້ມຂົ້ນຂອງ glucose, ຄົນເຈັບອາດຈະສູນເສຍການຄວບຄຸມຕົນເອງແລະເຖິງແມ່ນວ່າສະຕິ. ໃນກໍລະນີດັ່ງກ່າວ, ຄວາມເຢັນແລະຄວາມຊຸ່ມຂອງຜິວຫນັງອາດຈະຖືກສັງເກດເຫັນ, ແລະອາການຊັກຍັງອາດຈະປາກົດ. ດັ່ງນັ້ນ, ຜູ້ປ່ວຍທຸກຄົນທີ່ເປັນໂລກເບົາຫວານທີ່ໄດ້ຮັບສານອິນຊູລິນຕ້ອງຮຽນຮູ້ທີ່ຈະຮັບຮູ້ອາການທີ່ເປັນສັນຍານຂອງການພັດທະນາການເປັນໂລກເບົາຫວານ. ຄົນເຈັບທີ່ຕິດຕາມປົກກະຕິຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດມີແນວໂນ້ມທີ່ຈະພັດທະນາການເປັນໂລກເບົາຫວານ. ຜູ້ປ່ວຍເອງສາມາດແກ້ໄຂການຫຼຸດລົງຂອງຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດທີ່ລາວສັງເກດເຫັນໂດຍການກິນນ້ ຳ ຕານຫຼືອາຫານທີ່ມີ ຄຳ ແນະ ນຳ ສູງ ສຳ ລັບການ ນຳ ໃຊ້: m ທາດແປ້ງ. ເພື່ອຈຸດປະສົງນີ້, ຄົນເຈັບຄວນມີທາດນ້ ຳ ຕານ 20 ກຣາມກັບລາວຢູ່ສະ ເໝີ. ໃນສະພາບທີ່ຮ້າຍແຮງກວ່າເກົ່າຂອງການລະລາຍໃນເລືອດ, ການສັກຢາ glucagon subcutaneous ແມ່ນຖືກລະບຸໄວ້ (ເຊິ່ງສາມາດເຮັດໄດ້ໂດຍແພດຫຼືພະນັກງານພະຍາບານ). ຫຼັງຈາກການປັບປຸງຢ່າງພຽງພໍ, ຄົນເຈັບຄວນກິນ. ຖ້າການລະລາຍໃນເລືອດບໍ່ສາມາດ ກຳ ຈັດໄດ້ທັນທີ, ຫຼັງຈາກນັ້ນທ່ານ ໝໍ ຄວນຮີບດ່ວນ. ມັນເປັນສິ່ງ ຈຳ ເປັນທີ່ຈະຕ້ອງແຈ້ງໃຫ້ທ່ານ ໝໍ ຊາບໂດຍທັນທີກ່ຽວກັບການພັດທະນາຂອງໂລກເອດສໃນເລືອດເພື່ອໃຫ້ລາວຕັດສິນໃຈກ່ຽວກັບຄວາມ ຈຳ ເປັນໃນການປັບປະລິມານຢາອິນຊູລິນ. ການບໍ່ປະຕິບັດຕາມຄາບອາຫານ, ການສັກຢາອິນຊູລິນ, ຄວາມຕ້ອງການຂອງອິນຊູລິນເພີ່ມຂື້ນເນື່ອງຈາກການຕິດເຊື້ອຫຼືພະຍາດອື່ນໆ, ແລະການຫຼຸດລົງຂອງກິດຈະ ກຳ ທາງຮ່າງກາຍສາມາດເຮັດໃຫ້ການເພີ່ມຂື້ນຂອງລະດັບນ້ ຳ ຕານໃນເລືອດ (hyperglycemia), ອາດຈະມີການເພີ່ມຂື້ນຂອງລະດັບຂອງອົງການ ketone ໃນເລືອດ (ketoacidosis). Ketoacidosis ສາມາດພັດທະນາພາຍໃນສອງສາມຊົ່ວໂມງຫຼືມື້. ໃນອາການ ທຳ ອິດຂອງການລະລາຍຂອງທາດອາຫານໃນກະເພາະອາຫານ (ກະຫາຍນ້ ຳ, ປັດສະວະເລື້ອຍໆ, ຂາດຄວາມຢາກອາຫານ, ເມື່ອຍລ້າ, ຜິວ ໜັງ ແຫ້ງ, ຫາຍໃຈເລິກແລະໄວ, ຄວາມເຂັ້ມຂົ້ນສູງຂອງອາຊິດອໍໂມນແລະນ້ ຳ ຕານໃນນ້ ຳ ຍ່ຽວ), ຕ້ອງມີການແຊກແຊງທາງການແພດຢ່າງຮີບດ່ວນ.
ເມື່ອປ່ຽນທ່ານ ໝໍ (ຕົວຢ່າງ, ໃນເວລາເຂົ້າໂຮງ ໝໍ ຍ້ອນອຸບັດຕິເຫດ, ເຈັບເປັນໃນເວລາພັກຜ່ອນ), ຄົນເຈັບຕ້ອງແຈ້ງໃຫ້ທ່ານ ໝໍ ຊາບວ່າລາວເປັນໂລກເບົາຫວານ.ຜູ້ປ່ວຍຄວນໄດ້ຮັບການຕັກເຕືອນກ່ຽວກັບສະພາບການທີ່ອາການທີ່ເຕືອນກ່ຽວກັບການພັດທະນາການເປັນໂລກເບົາຫວານອາດຈະມີການປ່ຽນແປງ, ບໍ່ຄ່ອຍຈະແຈ້ງຫຼືບໍ່ສົມບູນ, ຍົກຕົວຢ່າງ: ມີການປັບປຸງທີ່ ສຳ ຄັນໃນການຄວບຄຸມ glycemic, ດ້ວຍການພັດທະນາຄ່ອຍໆຂອງ hypoglycemia, ໃນຜູ້ປ່ວຍຜູ້ສູງອາຍຸ, ໃນຄົນເຈັບທີ່ເປັນໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເຍື່ອຫຸ້ມສະຫມອງ, ໃນຄົນເຈັບທີ່ມີ ເປັນປະຫວັດຍາວນານຂອງໂຣກເບົາຫວານ, ໃນຄົນເຈັບພ້ອມໆກັນໄດ້ຮັບການປິ່ນປົວດ້ວຍຢາບາງຊະນິດ (ເບິ່ງໃນສ່ວນ“ ປະຕິ ສຳ ພັນກັບຢາອື່ນໆ s). ສະຖານະການດັ່ງກ່າວສາມາດນໍາໄປສູ່ການພັດທະນາຂອງໂລກລະລາຍນໍ້າຕານໃນເລືອດຢ່າງຮຸນແຮງ (ແລະອາດຈະມີການສູນເສຍສະຕິ) ກ່ອນທີ່ຄົນເຈັບຈະຮູ້ວ່າລາວ ກຳ ລັງພັດທະນາການເປັນໂລກຕ່ອມນ້ ຳ ຕານ. ຖ້າພົບເຫັນຄຸນຄ່າ hemoglobin ທີ່ມີທາດ glycosylated ຫຼຸດລົງ, ຄວນພິຈາລະນາເຖິງຄວາມເປັນໄປໄດ້ໃນການພັດທະນາຊ້ ຳ ເຮື້ອໃນລະດັບທີ່ບໍ່ໄດ້ຮັບການຍອມຮັບ (ໂດຍສະເພາະໃນຕອນກາງຄືນ).
ເພື່ອຫຼຸດຜ່ອນຄວາມສ່ຽງໃນການເປັນໂລກເບົາຫວານ, ຄົນເຈັບຕ້ອງໄດ້ປະຕິບັດຕາມລະດັບຢາແລະທາດອາຫານທີ່ຖືກ ກຳ ນົດຢ່າງເຂັ້ມງວດ, ໃຫ້ການສັກຢາອິນຊູລິນຢ່າງຖືກຕ້ອງ, ແລະໄດ້ຮັບການເຕືອນກ່ຽວກັບອາການຂອງການພັດທະນາການເປັນໂລກເບົາຫວານ. ບັນດາປັດໃຈທີ່ເພີ່ມທະວີການ ກຳ ນົດທິດໃຫ້ແກ່ການພັດທະນາການ ນຳ ້ຕານໂລຫະຕ້ອງມີການຕິດຕາມກວດກາຢ່າງລະມັດລະວັງແລະອາດຈະຕ້ອງໄດ້ປັບຂະ ໜາດ ຢາ. ປັດໄຈເຫຼົ່ານີ້ປະກອບມີ: ການປ່ຽນແປງໃນຂົງເຂດການບໍລິຫານອິນຊູລິນ, ການເພີ່ມຂື້ນຂອງລະດັບຄວາມອ່ອນໄຫວຂອງ insulin (ຕົວຢ່າງ, ການລົບລ້າງປັດໃຈຄວາມກົດດັນ), ຜິດປົກກະຕິ (ເພີ່ມຂື້ນຫຼືຍາວນານໃນການອອກ ກຳ ລັງກາຍ), ພະຍາດຕິດຕໍ່ທາງເດີນກະເພາະ (ອາການຮາກ, ຖອກທ້ອງ), ການໄດ້ຮັບສານອາຫານທີ່ບໍ່ພຽງພໍ, ການກິນອາຫານ, ການດື່ມເຫຼົ້າ, ບາງພະຍາດ endocrine ທີ່ບໍ່ໄດ້ຮັບການຍອມຮັບ (ເຊັ່ນວ່າໂຣກ hypothyroidism ແລະຄວາມບໍ່ພຽງພໍຂອງຄວາມບໍ່ພຽງພໍຂອງພະຍາດໃນອະໄວຍະວະກ່ອນຫຼື adrenal ພຽງພໍ), ການໃຊ້ຢາບາງຊະນິດ (ເບິ່ງ ພາກ“ ການພົວພັນກັບຢາອື່ນໆ”). ພະຍາດຕ່າງໆພາຍໃນປະເທດດ້ວຍພະຍາດທີ່ກ່ຽວຂ້ອງກັນ, ຕ້ອງມີການຄວບຄຸມການເຜົາຜານອາຫານແບບເລັ່ງລັດ. ໃນຫລາຍໆກໍລະນີ, ການກວດປັດສະວະ ສຳ ລັບການມີຕົວຂອງ ketone ແມ່ນສະແດງອອກ, ແລະການປັບຂະ ໜາດ ປະລິມານຂອງອິນຊູລິນແມ່ນມີຄວາມ ຈຳ ເປັນ. ຄວາມຕ້ອງການຂອງ insulin ມັກຈະເພີ່ມຂື້ນ. ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ຄວນສືບຕໍ່ບໍລິໂພກທາດແປ້ງຢ່າງ ໜ້ອຍ ໃນປະລິມານ ໜ້ອຍ ເປັນປະ ຈຳ ເຖິງແມ່ນວ່າພວກເຂົາພຽງແຕ່ສາມາດກິນອາຫານ ໜ້ອຍ ໜຶ່ງ ຫຼືຖ້າມີອາການຮາກ, ພວກເຂົາບໍ່ຄວນຢຸດການບໍລິຫານອິນຊູລິນຢ່າງເດັດຂາດ.
ປະຕິກິລິຍາຂ້າມພູມຕ້ານທານ. ໃນ ຈຳ ນວນຜູ້ປ່ວຍ ຈຳ ນວນຫຼວງຫຼາຍພໍສົມຄວນທີ່ມີພູມຕ້ານທານອາການອິນຊູລິນຈາກຕົ້ນ ກຳ ເນີດຂອງສັດ, ມັນຍາກທີ່ຈະປ່ຽນເປັນອິນຊູລິນຂອງມະນຸດເນື່ອງຈາກປະຕິກິລິຍາຂ້າມພູມຕ້ານທານຂອງອິນຊູລິນແລະອິນຊູລິນຂອງຕົ້ນ ກຳ ເນີດຂອງສັດ. ດ້ວຍຄວາມອ່ອນໄຫວທີ່ເພີ່ມຂື້ນຂອງຄົນເຈັບຕໍ່ກັບ insulin ຂອງຕົ້ນກໍາເນີດຂອງສັດ, ເຊັ່ນດຽວກັນກັບ m-cresol, ຄວາມທົນທານຂອງຢາInsuman® Rapid GT ຄວນໄດ້ຮັບການປະເມີນຢູ່ໃນຄລີນິກໂດຍໃຊ້ການທົດສອບ intradermal. ຖ້າຫາກວ່າໃນໄລຍະການທົດສອບແບບບໍ່ສະ ໝໍ່າ ສະ ເໝີ ຕໍ່ການອິນຊູລິນຂອງມະນຸດຈະຖືກກວດພົບ (ມີປະຕິກິລິຍາທັນທີເຊັ່ນ: Arthus), ການປິ່ນປົວຕໍ່ໄປຄວນ ດຳ ເນີນພາຍໃຕ້ການຊີ້ ນຳ ຂອງຄລີນິກ.
ອິດທິພົນຕໍ່ຄວາມສາມາດໃນການຂັບຂີ່ພາຫະນະຫລືກົນໄກອື່ນໆ. ຄວາມສາມາດໃນການສຸມໃສ່ຂອງຄົນເຈັບແລະຄວາມໄວຂອງປະຕິກິລິຍາທາງຈິດວິທະຍາອາດຈະມີຜົນກະທົບທີ່ເປັນຜົນມາຈາກການເປັນໂຣກຕັບອ່ອນຫຼື hyperglycemia, ເຊັ່ນດຽວກັນກັບຜົນຂອງການລົບກວນສາຍຕາ. ນີ້ສາມາດສ້າງຄວາມສ່ຽງທີ່ແນ່ນອນໃນສະຖານະການທີ່ຄວາມສາມາດເຫຼົ່ານີ້ມີຄວາມ ສຳ ຄັນ (ພາຫະນະຂັບຂີ່ຫລືກົນໄກອື່ນໆ). ຄົນເຈັບຄວນໄດ້ຮັບການແນະ ນຳ ໃຫ້ລະມັດລະວັງແລະຫລີກລ້ຽງການຕິດເຊື້ອເລືອດໃນເວລາຂັບຂີ່.ນີ້ແມ່ນສິ່ງທີ່ ສຳ ຄັນໂດຍສະເພາະໃນຜູ້ປ່ວຍທີ່ມີການຫຼຸດຜ່ອນຫຼືຂາດການຮັບຮູ້ກ່ຽວກັບອາການຕ່າງໆທີ່ບົ່ງບອກເຖິງການພັດທະນາຂອງໂລກເອດສ້້າຕານ, ຫຼືມີໂຣກຊ້ ຳ ເຮື້ອໃນເລືອດເລື້ອຍໆ. ໃນຄົນເຈັບດັ່ງກ່າວ, ຄຳ ຖາມກ່ຽວກັບຄວາມເປັນໄປໄດ້ໃນການຂັບຂີ່ພວກເຂົາດ້ວຍພາຫະນະຫລືກົນໄກອື່ນໆຄວນຈະຖືກຕັດສິນໃຈເປັນສ່ວນບຸກຄົນ.
ຕິດຕໍ່ພົວພັນກັບຢາເສບຕິດອື່ນໆ
ການ ນຳ ໃຊ້ແບບປະສົມປະສານກັບຕົວແທນ hypoglycemic ທາງປາກ, angiotensin ປ່ຽນທາດ enzyme inhibitors, disopyramide, fibrates, fluoxetine, monoamine oxidase inhibitors, pentoxifylline, propoxyphene, salicylates, amphetamine, anabolic steroids ແລະຜູ້ຊາຍ phenylphosphamines, Cycoposphamines, hydrochchines , somatostatin ແລະຕົວອະນາໄມຂອງມັນ, sulfonamides, tetracyclines, tritocqualin ຫຼື trophosphamide ສາມາດເພີ່ມປະສິດຕິພາບ ຜົນກະທົບຂອງ hypoglycemic ຂອງ insulin ແລະເພີ່ມທະວີການ predisposition ກັບການພັດທະນາຂອງ hypoglycemia ໄດ້.
ການນໍາໃຊ້ແບບປະສົມປະຂອງ corticotropin, corticosteroids, danazol, diazoxide, ໃຫ້ຢາໄລ່ຍ່ຽວ, glucagon, isoniazid, estrogens ແລະໂປຣເຈສໂຕ (ເຊັ່ນ: ໃນປະຈຸບັນໃນການຄຸມກໍາເນີດແບບປະສົມປະ) ອະນຸພັນຊີນ, ຮໍໂມນການຂະຫຍາຍຕົວ, ຢາເສບຕິດ sympathomimetic (ເຊັ່ນ: epinephrine, salbutamol, terbutaline), ຮໍໂມນ thyroid, barbiturates, ກົດ nicotinic, phenolphthalein, ອະນຸພັນ phenytoin, doxazosin ສາມາດເຮັດໃຫ້ຜົນກະທົບຂອງ hypoglycemic ຂອງ insulin ອ່ອນແອລົງ. Beta-blockers, clonidine, ເກືອ lithium ສາມາດມີປະສິດຕິພາບຫລືອ່ອນແອລົງໃນຜົນກະທົບຂອງລະລາຍຂອງອິນຊູລິນ.
ເອທານອນສາມາດເຮັດໃຫ້ເກີດພະລັງງານຫຼືເຮັດໃຫ້ລະລາຍໃນເລືອດຂອງອິນຊູລິນຫຼຸດລົງໄດ້. ການບໍລິໂພກຂອງເອທານອນສາມາດເຮັດໃຫ້ເກີດການລະລາຍໃນເລືອດຕໍ່າຫຼືຫຼຸດລົງໄດ້ ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້: ທາດນ້ ຳ ຕານໃນເລືອດຢູ່ໃນລະດັບອັນຕະລາຍ. ຄວາມທົນທານຂອງເອທານອນໃນຜູ້ປ່ວຍທີ່ໄດ້ຮັບສານອິນຊູລິນຫຼຸດລົງ. ປະລິມານທີ່ອະນຸຍາດໃຫ້ດື່ມເຫຼົ້າແມ່ນຕ້ອງໄດ້ ກຳ ນົດໂດຍທ່ານ ໝໍ ຂອງທ່ານ. ດ້ວຍການບໍລິຫານພ້ອມໆກັນ, ການພັດທະນາການເປັນໂລກເບົາຫວານແມ່ນເປັນໄປໄດ້, ເຊິ່ງບາງຄັ້ງສາມາດປ່ຽນເປັນ hyperglycemia. ເມື່ອປະສົມປະສານກັບຕົວແທນ sympatholytic ເຊັ່ນ: beta-blockers, clonidine, guanethidine ແລະ reserpine, ຄວາມອ່ອນແອຫລືບໍ່ສົມບູນຂອງອາການຂອງການສະທ້ອນ (ໃນການຕອບສະ ໜອງ ຕໍ່ການຫຼຸດຜ່ອນຄວາມດັນເລືອດ) ການກະຕຸ້ນຂອງລະບົບປະສາດທີ່ເຫັນອົກເຫັນໃຈແມ່ນເປັນໄປໄດ້.