ໂລກເບົາຫວານ Steroid: ອາການແລະການປິ່ນປົວພະຍາດຈາກສະເຕີຣອຍ anabolic

ສ່ວນຫຼາຍມັກ, ນັກວິທະຍາສາດຍ້ອນເຫດຜົນຂອງການພັດທະນາຂອງພະຍາດນີ້ສັງເກດໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະນຸດ (Itsenko-Cushing) ຖ້າຫາກວ່າຕ່ອມນ້ ຳ ມູກທີ່ມີຕ່ອມໃຕ້ສະ ໝອງ ຖືກລົບກວນ, ຫຼັງຈາກນັ້ນຄວາມບໍ່ສົມດຸນຂອງຮໍໂມນເກີດຂື້ນໃນຮ່າງກາຍ. ນີ້, ແລະເຮັດໃຫ້ການຫຼຸດລົງຂອງຕົວຊີ້ວັດຂອງການຕໍ່ຕ້ານຂອງໂຄງສ້າງຂອງຈຸລັງກັບ insulin. ພະຍາດທີ່ພົບເລື້ອຍທີ່ສຸດໃນກໍລະນີນີ້ແມ່ນໂຣກຂອງ Itsenko-Cushing.
ມັນຖືກສະແດງໂດຍອັດຕາການສັງເຄາະ corticosteroids ສູງໂດຍ adort cortex. ມາຮອດປະຈຸບັນ, ກົນໄກທີ່ແນ່ນອນ ສຳ ລັບການພັດທະນາພະຍາດນີ້ຍັງບໍ່ທັນໄດ້ຖືກສ້າງຕັ້ງຂຶ້ນ. ນັກວິທະຍາສາດສັງເກດເຫັນການພົວພັນໃນແມ່ຍິງລະຫວ່າງການຖືພາແລະການພັດທະນາຂອງໂລກພະຍາດນີ້. ມັນບໍ່ມີຄວາມລັບວ່າໃນຊ່ວງໄລຍະເວລາຂອງການມີເພດ, ລະບົບຮໍໂມນເພດຍິງເຮັດວຽກແຕກຕ່າງກັນແລະຄວາມບໍ່ສົມດຸນຂອງຮໍໂມນແມ່ນຂ້ອນຂ້າງເປັນໄປໄດ້.
ມັນຄວນຈະໄດ້ຮັບການສັງເກດວ່າຄວາມຫນ້າຢ້ານຂອງໂຣກ Itsenko-Cushing ແມ່ນການບໍ່ມີການລົບກວນໃນໂຣກ pancreas, ເຊິ່ງສັງເຄາະ insulin. ນີ້ແມ່ນຄວາມແຕກຕ່າງຕົ້ນຕໍລະຫວ່າງພະຍາດເບົາຫວານ steroid ແລະໂລກພະຍາດແບບເກົ່າ. ພວກເຮົາໄດ້ເວົ້າແລ້ວວ່າສາເຫດຂອງປະກົດການນີ້ສາມາດເປັນຢາປິ່ນປົວແລະໂດຍສະເພາະຢາ corticosteroids. ພວກເຂົາເພີ່ມອັດຕາການສັງເຄາະ glucose ໂດຍຕັບ, ເຊິ່ງສາມາດນໍາໄປສູ່ການເປັນໂຣກ glycemia.
ພະຍາດເບົາຫວານ Steroid ແມ່ນພົບເລື້ອຍໃນຜູ້ທີ່ເປັນໂຣກເບື່ອ. ໃນກໍລະນີນີ້, ແພຈຸລັງບໍ່ດູດຊຶມ glucose ຢ່າງຈິງຈັງຕາມຄວາມຕ້ອງການ. ຖ້າຄວາມຜິດປົກກະຕິຂອງໂຣກ thyroid ປະສົມປະສານກັບການພັດທະນາຂອງໂລກເບົາຫວານ, ຫຼັງຈາກນັ້ນພະຍາດເບົາຫວານທີ່ມີສານສະເຕີຣອຍທີ່ມີສານອິນຊູລິນພັດທະນາ. Corticosteroids ມີຜົນກະທົບທາງລົບຕໍ່ການເຮັດວຽກຂອງກະຕຸກແລະສະກັດກັ້ນການເຮັດວຽກຂອງອິນຊູລິນ. ດ້ວຍເຫດນັ້ນ, ຮ່າງກາຍຖືກບັງຄັບໃຫ້ເຮັດວຽກຈົນເຖິງຂີດ ຈຳ ກັດຂອງຄວາມສາມາດຂອງມັນ. ການໃຊ້ corticosteroids ທີ່ໃຊ້ເວລາຫຼາຍເທົ່າໃດ, ຄວາມສ່ຽງຂອງການລົ້ມເຫຼວຂອງໂຣກ pancreatic ສູງຂື້ນ.
ຢາ steroids ມີອິດທິພົນຕໍ່ໂຣກເບົາຫວານໄດ້ແນວໃດ - ມີການເຊື່ອມຕໍ່ກັນບໍ່?

ໃນມື້ນີ້, ນັກກິລາມືອາຊີບເກືອບທຸກຄົນໃຊ້ steroid anabolic ຢ່າງຈິງຈັງ. ຖ້າບໍ່ມີຢາເຫລົ່ານີ້, ມັນຍາກທີ່ຈະນັບໄດ້ຜົນສູງ. ອີງຕາມນັກວິທະຍາສາດຫຼາຍຄົນ, ການໃຊ້ AAS ໂດຍອັດຕະໂນມັດເຮັດໃຫ້ຄົນເຮົາມີຄວາມສ່ຽງ. ລອງມາເບິ່ງວ່າມີການເຊື່ອມຕໍ່ລະຫວ່າງສະເຕີຣອຍແລະພະຍາດເບົາຫວານບໍ? ບັນດາທ່ານ ໝໍ ແນ່ໃຈວ່າມັນມີຢູ່ແລະຄວາມສ່ຽງຂອງການພັດທະນາໂຣກເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນແມ່ນຂ້ອນຂ້າງສູງ.
ເຖິງວ່າຈະມີຄວາມຈິງທີ່ວ່າຢາສະເຕີຣອຍ anabolic ໄດ້ຖືກນໍາໃຊ້ຫຼາຍທີ່ສຸດໃນການກິລາ, ແທນທີ່ຈະກ່ວາ corticosteroids, ຜົນກະທົບຕໍ່ adrenal cortex ບໍ່ສາມາດຫຼີກລ່ຽງໄດ້. ນີ້ເຮັດໃຫ້ການເພີ່ມຂື້ນຂອງການຕໍ່ຕ້ານ insulin ຂອງຈຸລັງ. ພວກເຮົາສາມາດເວົ້າໄດ້ວ່າຄວາມ ສຳ ພັນລະຫວ່າງ steroids ແລະພະຍາດເບົາຫວານສາມາດຕິດຕາມໄດ້ໃນສອງທິດທາງ:
- ເສັ້ນທາງ ທຳ ອິດຂອງການພັດທະນາຂອງພະຍາດ - ສານທີ່ມີຮໍໂມນສັງເຄາະເຮັດໃຫ້ກະດູກສັນຫຼັງ, ແລະປະລິມານອິນຊູລິນທີ່ສັງເຄາະໂດຍຮ່າງກາຍຫຼຸດລົງ. ດ້ວຍເຫດນີ້, ໂຣກເບົາຫວານຊະນິດ 1 ອາດຈະພັດທະນາ.
ຢາປິ່ນປົວຮໍໂມນມີຜົນກະທົບແນວໃດຕໍ່ພະຍາດເບົາຫວານ?

ບາງຮໍໂມນການຄຸມ ກຳ ເນີດທີ່ຜູ້ຍິງໃຊ້ໂດຍສາມາດເຮັດໃຫ້ເກີດໂຣກເບົາຫວານປະເພດ 2. ມັນເປັນທີ່ຈະແຈ້ງວ່າຮໍໂມນສັງເຄາະສາມາດລົບກວນລະບົບ endocrine. ບາງຄັ້ງສາເຫດຂອງການພັດທະນາຂອງພະຍາດກາຍເປັນ prednisone, anaprilin, ແລະອື່ນໆໃນຄວາມຍຸຕິ ທຳ, ພວກເຮົາສັງເກດວ່າຄວາມບົກຜ່ອງຂອງເນື້ອເຍື່ອທີ່ມີຜົນກະທົບຕໍ່ອິນຊູລິນໃນສະຖານະການດັ່ງກ່າວແມ່ນຫາຍາກ. ຄວາມຜິດປົກກະຕິທາງເມຕິນທີ່ເກີດຈາກຢາເຫຼົ່ານີ້ສ່ວນຫຼາຍແມ່ນບໍ່ມີສຽງ.
ແຕ່ຄວາມສ່ຽງຕໍ່ການພັດທະນາໂຣກເບົາຫວານໃນເວລາທີ່ໃຊ້ຢາ thiazide diuretics ແມ່ນສູງກວ່າເລັກນ້ອຍ. ຈື່ໄດ້ວ່າຢາທີ່ຢູ່ໃນກຸ່ມນີ້ປະກອບມີ hypothiazide, Navidrex, dichlothiazide ແລະອື່ນໆ. ເປັນການຮັກສາໂຣກ lupus erythematosus, pemphigus, eczema, ໂລກຂໍ້ອັກເສບແລະໂລກຫອບຫືດ, corticosteroids ມັກຖືກ ນຳ ໃຊ້. ພວກເຮົາໄດ້ເວົ້າມາແລ້ວວ່າຢາເຫຼົ່ານີ້ອາດຈະເຮັດໃຫ້ເກີດການຜິດປົກກະຕິທາງເດີນອາຫານທີ່ຮ້າຍແຮງແລະກໍ່ໃຫ້ເກີດການພັດທະນາຂອງໂລກເບົາຫວານ. ຖ້າໃນເວລາດຽວກັນ beta-cells ຂອງເມັດກະຕ່າຍຈະກາຍເປັນຄວາມເສຍຫາຍ, ຈາກນັ້ນພະຍາດຈະມີຮູບແບບທີ່ຂື້ນກັບອິນຊູລິນ.
ອາການຂອງພະຍາດເບົາຫວານ Steroid
ອາການຂອງພະຍາດນີ້ມີອາການຂອງໂລກເບົາຫວານ, ທັງປະເພດ ທຳ ອິດແລະທີສອງ. ພວກເຮົາໄດ້ເວົ້າມາແລ້ວວ່າຢາທີ່ໃຊ້ຮໍໂມນສາມາດສ້າງຄວາມເສຍຫາຍໃຫ້ຈຸລັງທົດລອງຂອງກະຕຸກແລະຮ່າງກາຍຈະບໍ່ສາມາດຮັບມືກັບວຽກທີ່ໄດ້ຮັບມອບ ໝາຍ. ໃນບາງຈຸດ, ການຜະລິດອິນຊູລິນຈະຫຼຸດລົງ.
ໃນເວລາດຽວກັນ, ຕົວຊີ້ວັດຂອງການຕໍ່ຕ້ານຈຸລັງກັບຮໍໂມນອາດຈະເພີ່ມຂື້ນໃນຮ່າງກາຍ. ທັນທີທີ່ໂຣກ ໝາກ ສຸກຈະຢຸດຢັ້ງຄວາມລັບຂອງອິນຊູລິນ, ພະຍາດເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນຈະເລີ່ມພັດທະນາ. ໃນບັນດາອາການຕົ້ນຕໍຂອງພະຍາດ, ສາມສາມາດ ຈຳ ແນກໄດ້:
- ຄວາມຮູ້ສຶກກະຫາຍນ້ ຳ ເປັນປະ ຈຳ.
- ການປະຕິບັດງານຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ.
- diuresis ເລື້ອຍໆແລະວິນິດໄສ.
ສິ່ງທີ່ ໜ້າ ວິຕົກກັງວົນຂອງໂຣກເບົາຫວານຊະນິດນີ້ແມ່ນວ່າອາການທີ່ກ່າວມາຂ້າງເທິງນັ້ນບໍ່ຄ່ອຍຈະແຈ້ງປານໃດ. ດ້ວຍເຫດນັ້ນ, ບຸກຄົນດັ່ງກ່າວບໍ່ໄດ້ແນະ ນຳ. ວ່າຮ່າງກາຍ ກຳ ລັງພັດທະນາພະຍາດແລ້ວແລະບໍ່ຮີບຮ້ອນໄປພົບແພດ. ໃນຄົນເຈັບດັ່ງກ່າວ, ການສູນເສຍນ້ ຳ ໜັກ ບໍ່ຄ່ອຍຈະຖືກສັງເກດເຫັນ. ເຖິງແມ່ນວ່າການກວດຫ້ອງທົດລອງກໍ່ບໍ່ໄດ້ໃຫ້ຜົນທີ່ຖືກຕ້ອງສະ ເໝີ ໄປ, ເພາະວ່າຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດອາດຈະຢູ່ໃນລະດັບປົກກະຕິ.
ສາເຫດຂອງໂຣກເບົາຫວານ Steroid
ຜູ້ສົ່ງສານເຄມີຮໍໂມນຖືກຜະລິດໂດຍ ທຳ ມະຊາດໃນຮ່າງກາຍໂດຍຕ່ອມ adrenal ແລະອະໄວຍະວະສືບພັນ. ພວກມັນ ກຳ ຈັດລະບົບພູມຕ້ານທານແລະຖືກ ນຳ ໃຊ້ເພື່ອປິ່ນປົວໂຣກຜີວພັນທີ່ເປັນປະ ຈຳ ຕໍ່ໄປນີ້,

ເພື່ອບັນລຸເປົ້າ ໝາຍ ຂອງພວກເຂົາ, corticosteroids ເຮັດໃຫ້ເກີດຜົນກະທົບຂອງ cortisol, ຮໍໂມນທີ່ຜະລິດໂດຍ ໝາກ ໄຂ່ຫຼັງ, ເຮັດໃຫ້ສະຖານະການທີ່ມີຄວາມກົດດັນຍ້ອນຄວາມດັນເລືອດສູງແລະທາດນ້ ຳ ຕານ.
ເຖິງຢ່າງໃດກໍ່ຕາມ, ຄຽງຄູ່ກັບຜົນປະໂຫຍດ, ສານທີ່ໃຊ້ສານສັງເຄາະມີຜົນຂ້າງຄຽງ, ຍົກຕົວຢ່າງ, ນ້ ຳ ໜັກ ແລະກະດູກບາງໆເມື່ອກິນເປັນເວລາດົນ. ຄົນເຈັບ Corticosteroid ມີຄວາມອ່ອນໄຫວຕໍ່ກັບການພັດທະນາຂອງລັດທີ່ກະຕຸ້ນ.
ໃນລະດັບຄວາມເຂັ້ມຂຸ້ນຂອງ glycemic ສູງ, ຈຸລັງທີ່ຜະລິດອິນຊູລິນປ່ອຍຮໍໂມນຮໍໂມນຫຼາຍຂື້ນເພື່ອດູດຊຶມເຂົ້າສູ່ລະດັບ glucose. ດັ່ງນັ້ນ, ມັນສ້າງຄວາມສົມດຸນໃນລະດັບນ້ ຳ ຕານໃນຂອບເຂດປົກກະຕິ ສຳ ລັບການເຮັດວຽກທີ່ ເໝາະ ສົມຂອງອົງການຈັດຕັ້ງທັງ ໝົດ.
ໃນສະພາບທາງ pathological ຂອງສອງປະເພດ, steroids ເຮັດໃຫ້ການຄວບຄຸມນ້ ຳ ຕານສັບສົນ. ພວກມັນເພີ່ມ glycemia ໃນສາມວິທີ:
- ຂັດຂວາງການກະ ທຳ ຂອງອິນຊູລິນ.
- ເພີ່ມປະລິມານນ້ ຳ ຕານ.
- ການຜະລິດ glucose ເພີ່ມເຕີມໂດຍຕັບ.
ສານສັງເຄາະທີ່ສູດດົມທີ່ໃຊ້ໃນການປິ່ນປົວໂຣກຫອບຫືດບໍ່ມີຜົນຕໍ່ລະດັບນໍ້າຕານ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ລະດັບຂອງມັນສູງຂື້ນພາຍໃນສອງສາມມື້ແລະຈະແຕກຕ່າງກັນໄປຕາມເວລາ, ປະລິມານແລະປະເພດຂອງຮໍໂມນ:
- ຜົນກະທົບຂອງຢາທາງປາກຈະຫາຍໄປພາຍໃນ 48 ຊົ່ວໂມງຫຼັງຈາກຢຸດເຊົາ,
- ຜົນກະທົບຂອງການສັກຢາໃນເວລາ 3 ຫາ 10 ວັນ.
 ຫລັງຈາກຢຸດການໃຊ້ຢາ steroids, glycemia ຄ່ອຍໆຫຼຸດລົງ, ເຖິງຢ່າງໃດກໍ່ຕາມ, ບາງຄົນສາມາດເປັນໂລກເບົາຫວານຊະນິດທີ 2, ເຊິ່ງຕ້ອງໄດ້ຮັບການຮັກສາຕະຫຼອດຊີວິດ. ພະຍາດທາງເດີນປະເພດນີ້ພັດທະນາດ້ວຍການໃຊ້ຢາ steroids ໃນໄລຍະຍາວ (ຫຼາຍກວ່າ 3 ເດືອນ).
ຫລັງຈາກຢຸດການໃຊ້ຢາ steroids, glycemia ຄ່ອຍໆຫຼຸດລົງ, ເຖິງຢ່າງໃດກໍ່ຕາມ, ບາງຄົນສາມາດເປັນໂລກເບົາຫວານຊະນິດທີ 2, ເຊິ່ງຕ້ອງໄດ້ຮັບການຮັກສາຕະຫຼອດຊີວິດ. ພະຍາດທາງເດີນປະເພດນີ້ພັດທະນາດ້ວຍການໃຊ້ຢາ steroids ໃນໄລຍະຍາວ (ຫຼາຍກວ່າ 3 ເດືອນ).
- ນີ້ແມ່ນພະຍາດ endocrine ທີ່ພັດທະນາເປັນຜົນມາຈາກປະລິມານໄຂມັນ plasma ສູງຂອງຮໍໂມນຂອງ adrenal cortex ແລະທາດແປ້ງທາດແປ້ງທາດແປ້ງທີ່ຜິດປົກກະຕິ. ມັນສະແດງອອກໂດຍອາການຂອງ hyperglycemia: ຄວາມເມື່ອຍລ້າຢ່າງໄວວາ, ຄວາມຫິວໂຫຍເພີ່ມຂຶ້ນ, ການຖ່າຍເບົາເລື້ອຍໆເລື້ອຍໆ, ການສູນເສຍນ້ ຳ, ຄວາມຢາກອາຫານທີ່ເພີ່ມຂຶ້ນ. ການບົ່ງມະຕິສະເພາະແມ່ນອີງໃສ່ການກວດພົບໃນຫ້ອງທົດລອງຂອງ hyperglycemia, ການປະເມີນລະດັບຂອງ steroids ແລະທາດແປ້ງຂອງມັນ (ຍ່ຽວ, ເລືອດ). ການຮັກສາພະຍາດເບົາຫວານສະເຕີຣອຍປະກອບມີການຍົກເລີກຫຼືຫຼຸດຜ່ອນປະລິມານຂອງ glucocorticoids, ການຜ່າຕັດເພື່ອຫຼຸດຜ່ອນການຜະລິດຮໍໂມນ corticosteroid, ແລະການປິ່ນປົວດ້ວຍພູມຕ້ານທານ.
ອາການຂອງພະຍາດເບົາຫວານ Steroid
ຮູບພາບທາງຄລີນິກແມ່ນສະແດງໂດຍພະຍາດເບົາຫວານ - ພະຍາດ polydipsia, polyuria ແລະຄວາມອິດເມື່ອຍ. ໂດຍທົ່ວໄປ, ອາການບໍ່ຄ່ອຍຈະແຈ້ງປານໃດກັບໂລກເບົາຫວານປະເພດ 1. ຄົນເຈັບສັງເກດເຫັນການເພີ່ມຂື້ນຂອງຄວາມຫິວໂຫຍ, ປາກແຫ້ງຄົງທີ່. ປະລິມານຂອງແຫຼວທີ່ບໍລິໂພກເພີ່ມຂື້ນຫຼາຍຄັ້ງ, ສູງເຖິງ 4-8 ລິດຕໍ່ມື້. ການຫິວນໍ້າບໍ່ເຊົາເຖິງແມ່ນວ່າໃນຕອນກາງຄືນ. ຄວາມຢາກອາຫານແມ່ນເພີ່ມຂື້ນ, ນ້ ຳ ໜັກ ຍັງຄືເກົ່າຫຼືເພີ່ມຂື້ນ. ກະຕຸ້ນໃຫ້ຍ່ຽວ. ປັດສະວະ 3-4 ລິດຈະຖືກຂັບຖ່າຍໃນແຕ່ລະມື້; ຄົນເຈັບຫຼາຍຄົນມີອາການນອນບໍ່ຫຼັບ, ຮູ້ສຶກເມື່ອຍໃນຕອນກາງເວັນ, ບໍ່ສາມາດຮັບມືກັບກິດຈະ ກຳ ປົກກະຕິຂອງພວກເຂົາ, ແລະປະສົບກັບຄວາມເຫງົານອນ.
ໃນການເລີ່ມຕົ້ນຂອງພະຍາດ, ອາການຕ່າງໆເພີ່ມຂື້ນຢ່າງໄວວາ, ເຊັ່ນດຽວກັບພະຍາດເບົາຫວານປະເພດ 1: ສະພາບການສຸຂະພາບທົ່ວໄປນັບມື້ນັບຮ້າຍແຮງຂຶ້ນ, ອາການເຈັບຫົວ, ອາການຄັນຄາຍ, ກະແສຮ້ອນຈະປາກົດ. ໄລຍະຍາວຂອງພະຍາດແມ່ນປະກອບດ້ວຍລັກສະນະຂອງອາການຄັນຂອງຜິວ ໜັງ ແລະເຍື່ອເມືອກ. ສ່ວນຫຼາຍມັກຈະມີແຜໃນຕຸ່ມ, ເປັນຕຸ່ມຜື່ນ, ບາດແຜບໍ່ເຊົາເປັນເວລາດົນ. ຜົມກາຍເປັນແຫ້ງ, ເລັບ exfoliate ແລະແຕກແຍກ. ການເສື່ອມສະພາບຂອງການໄຫຼວຽນຂອງເລືອດແລະການສົ່ງຕໍ່ລະບົບປະສາດແມ່ນສະແດງອອກໂດຍການລະເມີດຂອງ thermoregulation ຢູ່ໃນຂາ, ຄວາມຮູ້ສຶກທີ່ເຄັ່ງຕຶງ, ຄວາມບວມແລະການຈ່ອຍໃນຕີນ, ມັກຈະເປັນນິ້ວມື.
ພາວະແຊກຊ້ອນ
hyperglycemia ດົນນານເຮັດໃຫ້ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະຍັກ - ຄວາມເສຍຫາຍຕໍ່ເຮືອຂະຫນາດໃຫຍ່ແລະຂະຫນາດນ້ອຍ. ການລົບກວນໃນການໄຫຼວຽນຂອງເສັ້ນເລືອດໃນເສັ້ນປະສາດຂອງ retina ແມ່ນສະແດງໂດຍການຫຼຸດລົງຂອງວິໄສທັດ - ໂຣກເບົາຫວານ. ຖ້າເຄືອຂ່າຍຂອງຫລອດເລືອດຂອງຫມາກໄຂ່ຫຼັງປະສົບ, ຫຼັງຈາກນັ້ນການເຮັດວຽກຂອງການກັ່ນຕອງຂອງມັນກໍ່ຮ້າຍແຮງຂຶ້ນ, ອາການໃຄ່ບວມເກີດຂື້ນ, ຄວາມດັນເລືອດສູງຂື້ນແລະໂຣກໂຣກເບົາຫວານພັດທະນາ. ການປ່ຽນແປງຂອງເຮືອຂະຫນາດໃຫຍ່ແມ່ນເປັນຕົວແທນໂດຍ atherosclerosis. ໂລກ atherosclerotic ທີ່ເປັນອັນຕະລາຍທີ່ສຸດຂອງເສັ້ນເລືອດແດງຂອງຫົວໃຈແລະຫົວເຂົ່າຕ່ ຳ. ຄວາມບໍ່ສົມດຸນຂອງ electrolytes ແລະການສະຫນອງເລືອດທີ່ບໍ່ພຽງພໍຕໍ່ເນື້ອເຍື່ອປະສາດເຮັດໃຫ້ການພັດທະນາຂອງໂຣກ neuropathy ພະຍາດເບົາຫວານ. ມັນສາມາດສະແດງອອກໂດຍອາການຊັກ, ຂໍ້ບວມຂອງຕີນແລະນິ້ວມືໃນມື, ການຜິດປົກກະຕິຂອງອະໄວຍະວະພາຍໃນ, ຄວາມເຈັບປວດຂອງການທ້ອງຖິ່ນຕ່າງໆ.
ການວິນິດໄສ
ມີຄວາມສ່ຽງຕໍ່ການພັດທະນາຮູບແບບໂຣກເບົາຫວານຂອງໂຣກເບົາຫວານແມ່ນບຸກຄົນທີ່ມີໂຣກ hypercorticism ທີ່ເປັນມະເລັງແລະແຜ່ລາມ. ການສຶກສາແຕ່ລະໄລຍະຂອງລະດັບນ້ ຳ ຕານໃນການກວດຫາໂຣກ hyperglycemia ແມ່ນໄດ້ຖືກບົ່ງບອກ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂຣກ Cushing, ໂຣກເນື້ອງອກ, ຜູ້ທີ່ກິນຢາ glucocorticoid, thiazide diuretics, ຢາຄຸມ ກຳ ເນີດຂອງຮໍໂມນ. ການກວດສອບຢ່າງເຕັມທີ່ແມ່ນດໍາເນີນໂດຍນັກຊ່ຽວຊານດ້ານ endocrinologist. ວິທີການຄົ້ນຄວ້າສະເພາະປະກອບມີ:
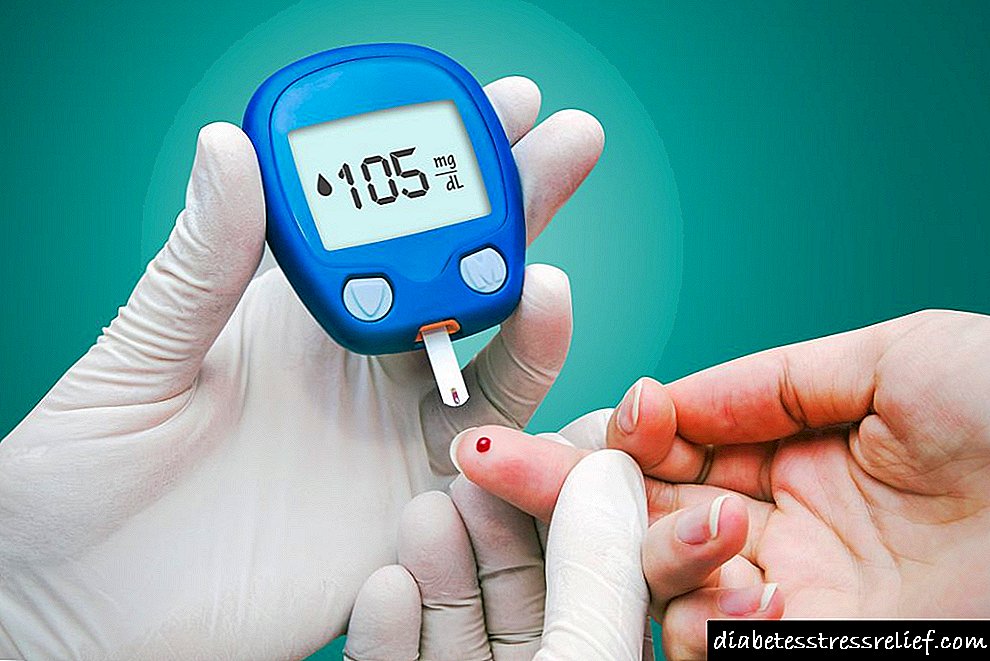
- ການທົດສອບໄວນ້ ຳ ຕານ . ຄົນເຈັບສ່ວນໃຫຍ່ມີລະດັບນ້ ຳ ຕານໃນເລືອດປົກກະຕິຫລືສູງຂື້ນເລັກ ໜ້ອຍ. ຄ່າສຸດທ້າຍມັກຈະຢູ່ໃນລະດັບຕັ້ງແຕ່ 5-5,5 ເຖິງ 6 mmol / L, ບາງຄັ້ງ 6.1-6,5 mmol / L ແລະສູງກວ່າ.
- ການທົດສອບຄວາມທົນທານຂອງນ້ ຳ ຕານ. ການວັດແທກລະດັບນ້ ຳ ຕານໃນສອງຊົ່ວໂມງຫຼັງຈາກການໂຫຼດຄາໂບໄຮເດຣດໃຫ້ຂໍ້ມູນທີ່ຖືກຕ້ອງກວ່າກ່ຽວກັບໂລກເບົາຫວານແລະການຂາດສານອາຫານ. ຕົວຊີ້ວັດຈາກ 7,8 ເຖິງ 11.0 mmol / L ສະແດງການລະເມີດຂອງຄວາມທົນທານຂອງນ້ ຳ ຕານ, ແລະພະຍາດເບົາຫວານ - ຫຼາຍກ່ວາ 11,1 mmol / L.
- ທົດສອບ ສຳ ລັບ 17-KS, 17-OKS . ຜົນໄດ້ຮັບອະນຸຍາດໃຫ້ພວກເຮົາປະເມີນກິດຈະກໍາທີ່ເຮັດຮໍໂມນທີ່ປິດລັບຂອງ adrenal cortex. ຊີວະພາບ ສຳ ລັບການສຶກສາແມ່ນປັດສະວະ. ການເພີ່ມຂື້ນຂອງລັກສະນະໃນການຄິດໄລ່ຂອງ 17-ketosteroids ແລະ 17-hydroxycorticosteroids.
- ການຄົ້ນຄວ້າຮໍໂມນ . ສຳ ລັບຂໍ້ມູນເພີ່ມເຕີມກ່ຽວກັບ ໜ້າ ທີ່ຂອງຕ່ອມນ້ ຳ ມູກແລະໂຣກ adrenal, ການກວດຮໍໂມນສາມາດເຮັດໄດ້. ອີງຕາມພະຍາດທີ່ຕິດພັນ, ລະດັບຂອງ cortisol, aldosterone, ACTH ແມ່ນຖືກ ກຳ ນົດ.
ການປິ່ນປົວໂຣກເບົາຫວານ Steroid
ການປິ່ນປົວດ້ວຍ Etiotropic ແມ່ນການລົບລ້າງສາເຫດຂອງ hypercorticism. ໃນເວລາດຽວກັນ, ມາດຕະການຕ່າງໆທີ່ແນໃສ່ການຟື້ນຟູແລະຮັກສາໂລກເລືອດແດງ, ເພີ່ມຄວາມລະອຽດອ່ອນຂອງເນື້ອເຍື່ອໃຫ້ກັບການກະ ທຳ ຂອງອິນຊູລິນ, ແລະກະຕຸ້ນກິດຈະ ກຳ ຂອງຈຸລັງທີ່ຮັກສາໄວ້ are ກຳ ລັງ ດຳ ເນີນຢູ່. ດ້ວຍວິທີການປະສົມປະສານ, ການດູແລທາງການແພດ ສຳ ລັບຄົນເຈັບແມ່ນ ດຳ ເນີນຢູ່ໃນຂົງເຂດຕໍ່ໄປນີ້:
- ລະດັບ corticosteroid ຕ່ ຳ . ດ້ວຍ hypercorticism endogenous, ການປິ່ນປົວພະຍາດທີ່ຕິດພັນແມ່ນໄດ້ຖືກດັດແກ້ຕົ້ນຕໍ. ຖ້າການປັບຂະ ໜາດ ຂອງຢາບໍ່ມີປະສິດຕິພາບ, ຄຳ ຖາມຂອງການແຊກແຊງໃນການຜ່າຕັດໄດ້ຖືກແກ້ໄຂ - ການ ກຳ ຈັດຕ່ອມ adrenal, ສ່ວນ cortical ຂອງຕ່ອມ adrenal, ເນື້ອງອກ. ຄວາມເຂັ້ມຂຸ້ນຂອງຮໍໂມນສະເຕີຣອຍຫຼຸດລົງ, ລະດັບນ້ ຳ ຕານໃນເລືອດກໍ່ຄືປົກກະຕິ. ມີ hypercorticism exogenous, ຢາທີ່ກະຕຸ້ນໃຫ້ພະຍາດເບົາຫວານ steroid ຖືກຍົກເລີກຫຼືທົດແທນ. ຖ້າມັນເປັນໄປບໍ່ໄດ້ທີ່ຈະຍົກເລີກ glucocorticoids, ຍົກຕົວຢ່າງ, ໃນໂຣກຫອບຫືດທີ່ຮຸນແຮງ, ຮໍໂມນ anabolic ແມ່ນຖືກ ກຳ ນົດເພື່ອເຮັດໃຫ້ເກີດຜົນກະທົບຂອງມັນ.
- ການແກ້ໄຂທາງການແພດຂອງ hyperglycemia . ຢາໄດ້ຖືກຄັດເລືອກເປັນສ່ວນບຸກຄົນ, ຄຳ ນຶງເຖິງຄວາມຈິງຂອງພະຍາດເບົາຫວານ, ຂັ້ນຕອນຂອງມັນ, ຄວາມຮຸນແຮງ. ຖ້າຫາກວ່າໂຣກຜີວ ໜັງ ໄດ້ຮັບຜົນກະທົບ, ຈຸລັງ beta ແມ່ນບາງສ່ວນຫລືບາງສ່ວນທີ່ເສີຍຫາຍ, ຫຼັງຈາກນັ້ນການປິ່ນປົວດ້ວຍ insulin ແມ່ນຖືກ ກຳ ນົດໄວ້. ໃນຮູບແບບທີ່ອ່ອນໆຂອງພະຍາດ, ການຮັກສາເນື້ອເຍື່ອຕ່ອມແລະການຕໍ່ຕ້ານຂອງຈຸລັງກັບ insulin, ຕົວແທນ hypoglycemic ໃນປາກແມ່ນຖືກກໍານົດ, ຍົກຕົວຢ່າງ, ການກະກຽມ sulfonylurea. ບາງຄັ້ງຄົນເຈັບໄດ້ຖືກສະແດງໃຫ້ເຫັນການໃຊ້ຢາອິນຊູລິນແລະຢາ hypoglycemic ຮ່ວມກັນ.
- ອາຫານຕ້ານເບົາຫວານ . ຄົນເຈັບສ່ວນຫຼາຍແມ່ນສະແດງອາຫານ ບຳ ບັດສະບັບເລກທີ 9. ຄາບອາຫານທີ່ຖືກສ້າງຂື້ນໃນລັກສະນະທີ່ອົງປະກອບທາງເຄມີຂອງຖ້ວຍແມ່ນມີຄວາມສົມດຸນ, ບໍ່ເຮັດໃຫ້ເກີດອາການບ້າ ໝູ ແລະມີສານອາຫານທີ່ ຈຳ ເປັນທັງ ໝົດ. ຫຼັກການຂອງສານອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ ແມ່ນຖືກ ນຳ ໃຊ້: ແຫຼ່ງຂອງຄາໂບໄຮເດຣດເບົາ ໆ ບໍ່ໄດ້ຖືກຍົກເວັ້ນ - ຂອງຫວານ, ເຄື່ອງປຸງ, ເຄື່ອງດື່ມຫວານ. ທາດໂປຼຕີນແລະອາຫານທີ່ມີເສັ້ນໃຍອາຫານສູງຈະມີຢູ່ໃນອາຫານ. ດັດຊະນີ glycemic ແມ່ນຖືກພິຈາລະນາ. ການກິນແມ່ນປະຕິບັດໃນສ່ວນນ້ອຍ, 5-6 ຄັ້ງຕໍ່ມື້.
ການພະຍາກອນແລະການປ້ອງກັນ
ພະຍາດເບົາຫວານ Steroid, ຕາມກົດລະບຽບ, ດຳ ເນີນໄປໃນຮູບແບບທີ່ເບົາບາງແລະປິ່ນປົວງ່າຍກວ່າພະຍາດເບົາຫວານຂອງຊະນິດ ທຳ ອິດແລະທີສອງ. ການວິນິດໄສແມ່ນຂື້ນກັບສາເຫດຂອງການພັດທະນາ hypercorticism, ໃນກໍລະນີສ່ວນໃຫຍ່ມັນເປັນສິ່ງທີ່ເອື້ອ ອຳ ນວຍ. ການປ້ອງກັນລວມມີການຮັກສາໃຫ້ທັນເວລາແລະພຽງພໍຂອງພະຍາດ Cushing ແລະໂຣກໂຣກ adrenal, ການ ນຳ ໃຊ້ glucocorticoids ທີ່ຖືກຕ້ອງ, ຢາ diiaiside thiazide ແລະຢາຄຸມ ກຳ ເນີດໃນປາກ. ບຸກຄົນທີ່ມີຄວາມສ່ຽງຄວນໄດ້ຮັບການກວດກາເປັນປົກກະຕິກ່ຽວກັບນ້ ຳ ຕານໃນເລືອດ. ນີ້ຊ່ວຍໃຫ້ທ່ານສາມາດ ກຳ ນົດຄວາມຜິດປົກກະຕິຂອງທາດແປ້ງທາດແປ້ງໃນຂັ້ນຕອນຂອງການເປັນໂລກເບົາຫວານ, ປັບການປິ່ນປົວຕົ້ນຕໍ, ເລີ່ມປະຕິບັດຕາມຫຼັກການຂອງໂພຊະນາການອາຫານ.
ໂລກເບົາຫວານມັດທະຍົມ mellitus - ເປັນພະຍາດທີ່ ກຳ ລັງພັດທະນາຍ້ອນພະຍາດຫຼືຢາບາງຊະນິດ. ພະຍາດເບົາຫວານ Steroid ພັດທະນາໃນຄົນທີ່ມີລະດັບຮໍໂມນ steroid ໃນເລືອດເພີ່ມຂື້ນ.
ພະຍາດເບົາຫວານ Steroid ຍັງເປັນຕົວເພິ່ງພາອິນຊູລິນອີກ. ມັນພັດທະນາໃນມະນຸດເປັນຜົນມາຈາກຄວາມເຂັ້ມຂົ້ນຂອງ corticoids ໃນເລືອດ - ຮໍໂມນ adrenal. ພະຍາດເບົາຫວານ Steroid ຈະເລີນເຕີບໂຕພາຍໃຕ້ການຄາດເດົາຂອງອາການແຊກຊ້ອນຕ່າງໆຂອງພະຍາດ adrenal gland. ເຖິງຢ່າງໃດກໍ່ຕາມ, ເລື້ອຍໆໂຣກນີ້ຍັງພັດທະນາເປັນອາການແຊກຊ້ອນຫຼັງຈາກກິນຢາຄຸມຮໍໂມນ. peculiarity ຂອງ pathology ນີ້ແມ່ນວ່າມັນ proceeds ປານກາງ. ອາການທົ່ວໄປຂອງພະຍາດບໍ່ໄດ້ຖືກອອກສຽງ.
ສາເຫດຂອງໂຣກເບົາຫວານ Steroid
ເຫດຜົນທີ່ ສຳ ຄັນທີ່ສຸດທີ່ເຮັດໃຫ້ພະຍາດເບົາຫວານສະເຕີຣອຍພັດທະນາແມ່ນໂຣກ syotrom hypothalamic-pituitary, ເຊັ່ນດຽວກັນກັບພະຍາດຂອງ Itsenko-Cushing.ການລະເມີດຂອງ hypothalamus ແລະຕ່ອມ pituitary ເຮັດໃຫ້ເກີດຄວາມບໍ່ສົມດຸນຂອງຮໍໂມນອື່ນໆໃນຮ່າງກາຍແລະ, ດັ່ງນັ້ນ, ການປ່ຽນແປງຂອງຄວາມຕ້ານທານຂອງຈຸລັງແລະແພຈຸລັງກັບອິນຊູລິນ. ໃນບັນດາພະຍາດດັ່ງກ່າວ, ໂຣກຂອງ Itsenko-Cushing ແມ່ນພົບເລື້ອຍທີ່ສຸດ.
ພະຍາດນີ້ແມ່ນສະແດງໂດຍການຜະລິດ hydrocortisone ຫຼາຍເກີນໄປເຊິ່ງເປັນຮໍໂມນ adrenal. ສາເຫດຂອງການລະເມີດດັ່ງກ່າວຍັງບໍ່ທັນໄດ້ ກຳ ນົດຢ່າງແນ່ນອນເທື່ອ. ມີການສັງເກດວ່າໃນແມ່ຍິງມີຄວາມ ສຳ ພັນລະຫວ່າງການເກີດຂື້ນຂອງພະຍາດນີ້ແລະການຖືພາ. ຄວາມບໍ່ສົມດຸນລະຫວ່າງຮໍໂມນໃນຮ່າງກາຍ ນຳ ໄປສູ່ຄວາມຈິງທີ່ວ່າຈຸລັງຂອງຮ່າງກາຍບໍ່ຕອບສະ ໜອງ ກັບອິນຊູລິນ.
ດ້ວຍໂຣກໂຣກ Itsenko-Cushing ບໍ່ມີຄວາມຜິດປົກກະຕິໃດໆໃນການເຮັດວຽກຂອງກະເພາະ. ນີ້ ຈຳ ແນກພະຍາດເບົາຫວານຢ່າງຫຼວງຫຼາຍຈາກຕົ້ນ ກຳ ເນີດຂອງຢາສະເຕີຣອຍຈາກປະເພດອື່ນໆ.
ຫນຶ່ງໃນເຫດຜົນສໍາລັບການພັດທະນາໂຣກເບົາຫວານຂອງຢາແມ່ນການໃຊ້ glucocorticosteroids. ພວກເຂົາປະກອບສ່ວນເຂົ້າການເພີ່ມຂື້ນຂອງການສ້າງ glycogen ໃນຕັບ. ດັ່ງນັ້ນຄົນເຈັບມີໂຣກ glycemia.
ພະຍາດເບົາຫວານ Steroid ຍັງພັດທະນາໃນຄົນເຈັບທີ່ເປັນໂຣກເບື່ອທີ່ເປັນພິດ (ພະຍາດຂອງ Bazedova, ພະຍາດ Graves). ໃນເວລາດຽວກັນ, ການປຸງແຕ່ງ glucose ໂດຍແພຈຸລັງຮ້າຍແຮງຂຶ້ນ. ໃນກໍລະນີຂອງການປະສົມປະສານຂອງການລະເມີດກິດຈະ ກຳ ຂອງຕ່ອມ thyroid ກັບພະຍາດເບົາຫວານ, ຄວາມຕ້ອງການຂອງຄົນອິນຊູລິນເພີ່ມຂື້ນຢ່າງໄວວາແລະການຕໍ່ຕ້ານອິນຊູລິນພັດທະນາ.
ຮໍໂມນ corticosteroid ປະຕິບັດໃນສອງທາງໃນຮ່າງກາຍ. ພວກມັນມີຜົນກະທົບທາງລົບຕໍ່ການເກີດຂອງຕ່ອມໃຕ້ສະຫມອງແລະເຮັດໃຫ້ການກະ ທຳ ຂອງອິນຊູລິນຫລຸດ ໜ້ອຍ ລົງ. ນັ້ນແມ່ນເຫດຜົນທີ່ວ່າອະໄວຍະວະທີ່ ສຳ ຄັນດັ່ງກ່າວເຮັດ ໜ້າ ທີ່ໃນຄວາມເປັນໄປໄດ້. ຫຼັງຈາກການປິ່ນປົວດ້ວຍຮໍໂມນຢ່າງເຂັ້ມຂຸ້ນແລ້ວ, ບັນຫາກ່ຽວກັບການຍ່ອຍອາຫານມັກຈະຫາຍໄປ.
ຜົນກະທົບຂອງຢາ steroids ຕໍ່ໂຣກເບົາຫວານ

ນັກກິລາຫຼາຍຄົນໃຊ້ຢາ steroid anabolic ເພື່ອການເຕີບໂຕຂອງກ້າມເນື້ອໄວຂຶ້ນ. ພວກເຂົາມີຄວາມສ່ຽງ, ຍ້ອນວ່າຂໍ້ມູນການຄົ້ນຄວ້າຈໍານວນຫລາຍຊີ້ໃຫ້ເຫັນວ່ານັກກິລາດັ່ງກ່າວອາດຈະພັດທະນາໂຣກເບົາຫວານທີ່ບໍ່ແມ່ນອິນຊູລິນ. ຄວາມ ສຳ ພັນດັ່ງກ່າວມີຢູ່ເພາະວ່າຮໍໂມນເຮັດໃຫ້ລະດັບຂອງຮໍໂມນ glucocorticoid ຢ່າງຫຼວງຫຼາຍ. ທາດ ricochet ເຫຼົ່ານັ້ນກໍ່ໃຫ້ເກີດຄວາມຕ້ານທານຕໍ່ອິນຊູລິນ.
ເມື່ອກິນຮໍໂມນສະເຕີຣອຍ, ໂຣກເບົາຫວານໃນນັກກິລາສາມາດພັດທະນາໄດ້ສອງທາງ. ໃນກໍລະນີ ທຳ ອິດ, ຄວາມຜິດປົກກະຕິໃນກະຕຸກແມ່ນເກີດຂື້ນ, ແລະມັນຜະລິດອິນຊູລິນ ໜ້ອຍ ລົງ. ໂຣກເບົາຫວານປະເພດ 1 ພັດທະນາ.
ໃນກໍລະນີ ໜຶ່ງ ອີກ, ໂຣກ ໝາກ ພັບຈະເຮັດໃຫ້ປະລິມານອິນຊູລິນໃນປະລິມານທີ່ ຈຳ ເປັນ, ແຕ່ຈຸລັງແລະແພຈຸລັງຂອງຮ່າງກາຍມີຄວາມອ່ອນໄຫວຕໍ່ມັນ. ນີ້ແມ່ນພະຍາດເບົາຫວານຊະນິດ ໜຶ່ງ ຂອງອິນຊູລິນ.
ຢາປິ່ນປົວຮໍໂມນແລະພະຍາດເບົາຫວານ
ຢາບາງຊະນິດຮໍໂມນທີ່ແມ່ຍິງຖືພາເປັນຢາຄຸມ ກຳ ເນີດເຮັດໃຫ້ມີຄວາມສ່ຽງໃນການເກີດໂລກເບົາຫວານປະເພດ 2 ຢ່າງຫຼວງຫຼາຍ. ນີ້ແມ່ນເນື່ອງມາຈາກ, ໂດຍສະເພາະ, ຄວາມຈິງທີ່ວ່າຮໍໂມນທີ່ໃຊ້ໃນຢາປ່ຽນແປງຄວາມສົມດຸນຂອງຮໍໂມນ.
ໃນບາງກໍລະນີ, ມັນປະກອບສ່ວນເຂົ້າໃນການພັດທະນາຂອງໂລກເບົາຫວານແລະ prednisolone, anaprilin ແລະຢາອື່ນໆ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ການລະເມີດຂອງຄວາມອ່ອນໄຫວຂອງຮ່າງກາຍຕໍ່ອິນຊູລິນໃນກໍລະນີດັ່ງກ່າວແມ່ນຫາຍາກຫຼາຍ: ຄວາມຜິດປົກກະຕິທາງເດີນອາຫານບໍ່ມີຄວາມ ໝາຍ ທີ່ຈະປະກອບສ່ວນເຂົ້າໃນການພັດທະນາໂລກເບົາຫວານ.
ພະຍາດເບົາຫວານ Steroid ຍັງເກີດມາຈາກ thiazide diuretics - Dichlothiazide, Hypothiazide, Nephrix, Navidrex ແລະອື່ນໆ.
Glucocorticoids ທີ່ໃຊ້ໃນການປິ່ນປົວໂຣກຫອບຫືດ, ໂລກຂໍ້ອັກເສບຂອງຕົ້ນ ກຳ ເນີດຂອງໂລກປະດົງຂໍ່, ລະບົບ lupus erythematosus, pemphigus ແລະ eczema ຍັງສາມາດເຮັດໃຫ້ເກີດການຜິດປົກກະຕິທາງເດີນອາຫານແລະເຮັດໃຫ້ເປັນໂລກເບົາຫວານ. ບາງຄັ້ງຢາດັ່ງກ່າວແມ່ນສາມາດຕິດເຊື້ອຈຸລັງທົດລອງ pancreatic. ໃນກໍລະນີນີ້, ພວກເຂົາເວົ້າກ່ຽວກັບການພັດທະນາ.
ຫຼັກການທົ່ວໄປຂອງການປິ່ນປົວ
ການຮັກສາໂຣກເບົາຫວານແບບຟອມນີ້ແມ່ນຄືກັນກັບໂຣກເບົາຫວານ. ມັນຍັງຂື້ນກັບສິ່ງທີ່ພະຍາດເກີດຂື້ນທີ່ຄົນເຈັບມີ. ການປິ່ນປົວທີ່ ຈຳ ເປັນ ສຳ ລັບຄົນເຈັບແຕ່ລະຄົນສາມາດເລືອກໄດ້ໂດຍທ່ານ ໝໍ ທີ່ມີປະສົບການເທົ່ານັ້ນ.
ການປິ່ນປົວທີ່ມີປະສິດຕິຜົນ ສຳ ລັບພະຍາດດັ່ງກ່າວມີດັ່ງນີ້.
- ການແນະ ນຳ ຂອງອິນຊູລິນເພື່ອເຮັດໃຫ້ການເຮັດວຽກຂອງກະດູກສັນຫຼັງປົກກະຕິ. ການສັກຢາແມ່ນມີຄວາມ ຈຳ ເປັນຕົ້ນຕໍ ສຳ ລັບການແກ້ໄຂກິດຈະ ກຳ ຂອງພະຍາດ pancreatic.
- ຄົນເຈັບໄດ້ຮັບການມອບ ໝາຍ.
- ການຮັບແຂກຖືກແຕ່ງຕັ້ງ.
- ໃນບາງກໍລະນີ, ການປິ່ນປົວດ້ວຍການຜ່າຕັດແມ່ນຖືກບົ່ງບອກເພື່ອແນໃສ່ ກຳ ຈັດເນື້ອເຍື່ອສ່ວນເກີນໃນຕ່ອມ adrenal ແລະເຮັດໃຫ້ການຜະລິດຮໍໂມນຫຼຸດລົງ.
- ການຍົກເລີກຢາເຫຼົ່ານັ້ນໃຫ້ທັນເວລາເຊິ່ງກໍ່ໃຫ້ເກີດການຜິດປົກກະຕິທາງເດີນອາຫານໃນຮ່າງກາຍ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ມັນມັກຈະເກີດຂື້ນວ່າມັນເປັນໄປບໍ່ໄດ້ທີ່ຈະຍົກເລີກຢາບາງຊະນິດ - ໂດຍສະເພາະພາຍຫຼັງການຜ່າຕັດ ໝາກ ໄຂ່ຫຼັງຫຼືໃນການຮັກສາໂລກຫອບຫືດ. ໃນກໍລະນີດັ່ງກ່າວ, ການກວດສອບທາງການແພດກ່ຽວກັບສະພາບຂອງໂຣກ pancreatic ແມ່ນຖືກປະຕິບັດ.
ການສັກຢາອິນຊູລິນແມ່ນຖືກ ກຳ ນົດໃນເວລາທີ່ກິນຢາຫລອກເລືອດບໍ່ໃຫ້ຜົນໃນລະດັບທີ່ສົມເຫດສົມຜົນຂອງ hypoglycemic. ຄົນເຈັບຄວນຈື່ໄວ້ວ່າການຮັກສາອິນຊູລິນແມ່ນພຽງແຕ່ ໜຶ່ງ ໃນທາງເລືອກໃນການເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດປົກກະຕິ. ເປົ້າ ໝາຍ ສຳ ຄັນທີ່ສຸດທີ່ໄດ້ຮັບໃນການຮັກສາໂລກເບົາຫວານແມ່ນເພື່ອບັນລຸການຊົດເຊີຍແລະຊັກຊ້າການສັບສົນຂອງພະຍາດໃຫ້ເປັນນິດ.
ການ ກຳ ຈັດບາງສ່ວນຂອງຕ່ອມ adrenal ແມ່ນ ດຳ ເນີນເປັນມາດຕະການທີ່ຮ້າຍແຮງທີ່ສຸດ, ເພາະວ່າການປິ່ນປົວແບບນີ້ຈະເປັນໄພຂົ່ມຂູ່ຕໍ່ຄົນເຈັບທີ່ມີອາການແຊກຊ້ອນຫຼາຍຢ່າງ.
ບົດບາດຂອງຄາບອາຫານທີ່ມີຄາໂບໄຮເດດຕ່ ຳ ໃນການຮັກສາ
ວິທີທີ່ດີທີ່ສຸດໃນການຄວບຄຸມລະດັບນ້ ຳ ຕານໃນເລືອດຂອງທ່ານໃນໂລກເບົາຫວານປະເພດ 1 ຫລືປະເພດ 2 ແມ່ນໂດຍການປ່ຽນເປັນ. ໃນເວລາດຽວກັນ, ອາຫານການຫຼຸດຜ່ອນເນື້ອໃນຂອງທາດແປ້ງ - ສູງເຖິງ 20-30 ກຼາມຕໍ່ມື້. ນີ້ເຮັດໃຫ້ປະລິມານໂປຕີນເພີ່ມຂຶ້ນ, ພ້ອມທັງໄຂມັນຜັກ.
ຄຸນປະໂຫຍດຂອງຄາບອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ:
- ຫຼຸດຜ່ອນຄວາມຕ້ອງການຂອງຮ່າງກາຍ ສຳ ລັບຢາອິນຊູລິນແລະຢາຫຼຸດນ້ ຳ ຕານ,
- ຊ່ວຍໃຫ້ທ່ານສາມາດຮັກສານ້ ຳ ຕານໄດ້ເປັນປົກກະຕິ, ເຖິງແມ່ນວ່າຫລັງຈາກກິນເຂົ້າ,
- ສຸຂະພາບຂອງຄົນເຮົາດີຂື້ນຢ່າງຫຼວງຫຼາຍແລະທຸກອາການຂອງໂລກເບົາຫວານຫາຍໄປ,
- ຄວາມເປັນໄປໄດ້ຂອງການພັດທະນາພາວະແຊກຊ້ອນແມ່ນຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ,
- cholesterol ຫຼຸດລົງ.
ໂຣກເບົາຫວານສະເຕີຣອຍ (ການເພິ່ງພາອາໄສອິນຊູລິນຂັ້ນສອງ) ປະກົດວ່າເປັນຜົນມາຈາກການກວດພົບວ່າມີສານ corticosteroids ໃນເລືອດສູງໃນເລືອດ, ເຊິ່ງມັນຍັງຄົງຢູ່ເປັນເວລາດົນນານ.
ຫຼາຍມັກ, ມັນພັດທະນາເປັນຜົນມາຈາກການປາກົດຕົວຂອງອາການແຊກຊ້ອນທີ່ຮ້າຍແຮງຂອງພະຍາດຕ່າງໆເຊິ່ງການຜະລິດຮໍໂມນເລັ່ງລັດແມ່ນມີຂື້ນ.
ຢ່າງໃດກໍ່ຕາມ, ເຖິງຢ່າງໃດກໍ່ຕາມ, ສ່ວນຫຼາຍມັນມັກຈະປາກົດພາຍຫຼັງການປິ່ນປົວດົນດ້ວຍຢາຮໍໂມນ. ນັ້ນແມ່ນເຫດຜົນທີ່ໂລກພະຍາດນີ້ຍັງຖືກເອີ້ນວ່າຮູບແບບຂະ ໜາດ ຂອງພະຍາດເບົາຫວານ.
ພະຍາດເບົາຫວານ Steroid ໂດຍຕົ້ນ ກຳ ເນີດຂອງມັນບໍ່ຂຶ້ນກັບກຸ່ມພະຍາດຕ່າງໆຂອງພະຍາດ pancreatic. ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະສັງເກດວ່າໃນເບື້ອງຕົ້ນມັນບໍ່ກ່ຽວຂ້ອງກັບໂຣກຕ່າງໆຂອງໂຣກ pancreatic.
ຜູ້ທີ່ບໍ່ໄດ້ຮັບຄວາມເດືອດຮ້ອນຈາກທາດແປ້ງທາດແປ້ງທາດແປ້ງທີ່ຜິດປົກກະຕິ, ໃນກໍລະນີທີ່ກິນຢາຮໍໂມນສະເຕີຣອຍຫຼາຍເກີນໄປ, ສາມາດເປັນໂຣກເບົາບາງຊະນິດ, ເຊິ່ງຈະຫາຍໄປທັນທີຫຼັງຈາກການຍົກເລີກ. ຈຸດ ສຳ ຄັນແມ່ນປະມານເຄິ່ງ ໜຶ່ງ ຂອງຄົນເຈັບທຸກຄົນທີ່ເປັນໂຣກນີ້ໄດ້ຮັບການປ່ຽນຈາກຮູບແບບເອກະລາດອິນຊູລິນໄປເປັນຮູບແບບທີ່ຂື້ນກັບອິນຊູລິນ.
Glucocorticosteroids (Dexamethasone, Prednisolone, Hydrocortisone) ຖືກ ນຳ ໃຊ້ເປັນຢາຕ້ານການອັກເສບທີ່ມີປະສິດຕິພາບແລະມີປະສິດທິພາບສູງ ສຳ ລັບໂລກພະຍາດດັ່ງກ່າວ:

- ພະຍາດຫອບຫືດ,
- ໂລກຂໍ້ອັກເສບ
- ການລະເມີດການເຮັດວຽກປົກກະຕິຂອງ ໜ້າ ທີ່ປ້ອງກັນຂອງຮ່າງກາຍ,
- ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກນີ້.
ໂຣກເບົາຫວານໂຣກເບົາຫວານສາມາດເກີດຂື້ນໄດ້ຍ້ອນການໃຊ້ຢາເປັນເວລາດົນເຊັ່ນ: ຢາຄຸມ ກຳ ເນີດທາງປາກແລະຢາ thiazide diuretics.
ຢາ corticosteroids ທີ່ແຂງແຮງຫຼາຍສາມາດໃຊ້ໄດ້ໃນໄລຍະການຮັກສາ, ເຊິ່ງມີຈຸດປະສົງເພື່ອບັນເທົາອາການອັກເສບພາຍຫຼັງການຜ່າຕັດ, ໃນໄລຍະນັ້ນ, ການຜ່າຕັດປ່ຽນ ໝາກ ໄຂ່ຫຼັງ.
ຫຼັງຈາກການປະຕິບັດງານທີ່ຮ້າຍແຮງດັ່ງກ່າວ, ຄົນເຈັບຄວນໃຊ້ຢາທີ່ ເໝາະ ສົມຕະຫຼອດຊີວິດເພື່ອສະກັດກັ້ນ ໜ້າ ທີ່ປ້ອງກັນຂອງຮ່າງກາຍ. ພວກເຂົາມີແນວໂນ້ມທີ່ຈະຂະບວນການອັກເສບທີ່ສາມາດສົ່ງຜົນກະທົບຕໍ່ອະໄວຍະວະທີ່ຖືກຍ້າຍຢ່າງຖືກຕ້ອງ.
 ອາການຂອງພະຍາດທີ່ເກີດຂື້ນເນື່ອງຈາກການຮັກສາສະເຕີຣອຍເປັນເວລາດົນຮຽກຮ້ອງໃຫ້ຄົນເຈັບຖືກຈັດເປັນຄົນທີ່ມີຄວາມສ່ຽງຫຼາຍ.
ອາການຂອງພະຍາດທີ່ເກີດຂື້ນເນື່ອງຈາກການຮັກສາສະເຕີຣອຍເປັນເວລາດົນຮຽກຮ້ອງໃຫ້ຄົນເຈັບຖືກຈັດເປັນຄົນທີ່ມີຄວາມສ່ຽງຫຼາຍ.
ເພື່ອ ກຳ ຈັດໂລກເບົາຫວານຢ່າງສົມບູນ, ຄົນທີ່ມີນ້ ຳ ໜັກ ເກີນຄວນດູແລຕົນເອງແລະເລີ່ມສູນເສຍປອນພິເສດ.
ແຕ່ຜູ້ທີ່ມີນ້ ຳ ໜັກ ທຳ ມະດາ, ທ່ານ ຈຳ ເປັນຕ້ອງເລີ່ມຕົ້ນມັກຫຼີ້ນກິລາແລະປັບປຸງອາຫານປະ ຈຳ ວັນຂອງພວກເຂົາ ໜ້ອຍ ໜຶ່ງ, ເພີ່ມສະ ໝຸນ ໄພ, ຜັກແລະ ໝາກ ໄມ້ໃຫ້ຫຼາຍ.
ຖ້າບຸກຄົນໃດ ໜຶ່ງ ຮູ້ສະພາບຂອງພະຍາດຂອງລາວ, ຫຼັງຈາກນັ້ນລາວກໍ່ບໍ່ຄວນເລີ່ມກິນຢາຮໍໂມນ.
 ພະຍາດແມ່ນແຕກຕ່າງກັນໃນນັ້ນມັນມີອາການຂອງໂລກເບົາຫວານຂອງຊະນິດ ທຳ ອິດແລະທີສອງ.
ພະຍາດແມ່ນແຕກຕ່າງກັນໃນນັ້ນມັນມີອາການຂອງໂລກເບົາຫວານຂອງຊະນິດ ທຳ ອິດແລະທີສອງ.
ພະຍາດດັ່ງກ່າວແມ່ນມາຈາກຄວາມຈິງທີ່ວ່າປະລິມານ corticosteroids ທີ່ ໜ້າ ປະທັບໃຈເລີ່ມ ທຳ ລາຍຈຸລັງ beta ຂອງ pancreas ຢ່າງຈິງຈັງ.
ພວກເຂົາສືບຕໍ່ຜະລິດຮໍໂມນເພນທີ່ເຮັດໃຫ້ລະດັບທາດແປ້ງທາດແປ້ງໃນບາງເວລາ.
ຫຼັງຈາກທີ່ໃຊ້ເວລາບາງ, ປະລິມານຂອງຮໍໂມນທີ່ຜະລິດຫຼຸດລົງຢ່າງຫຼວງຫຼາຍແລະຄວາມອ່ອນໄຫວຂອງເນື້ອເຍື່ອຕໍ່ມັນແມ່ນມີຄວາມບົກຜ່ອງ. ນີ້ແມ່ນລັກສະນະຂອງພະຍາດເບົາຫວານປະເພດ 2. ຕໍ່ມາ, ຈຳ ນວນຈຸລັງເບຕ້າ ຈຳ ນວນ ໜຶ່ງ ຖືກ ທຳ ລາຍ ໝົດ, ເຊິ່ງເຮັດໃຫ້ມີການຢຸດເຊົາການຜະລິດອິນຊູລິນ. ໃນກໍລະນີດັ່ງກ່າວ, ໂລກພະຍາດເລີ່ມຕົ້ນທີ່ຈະ ດຳ ເນີນໃນລັກສະນະຂອງພະຍາດເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນຂອງປະເພດ ທຳ ອິດ.
ອາການຂອງໂຣກເບົາຫວານທີ່ມີໂຣກເບົາຫວານມີດັ່ງຕໍ່ໄປນີ້:
- ເພີ່ມທະວີການຖ່າຍເບົາ
- ຄວາມຫິວໂຫຍຢ່າງຮຸນແຮງ
- ຄວາມອິດເມື່ອຍ.
 ຕາມກົດລະບຽບ, ອາການຂອງພະຍາດເບົາຫວານ steroid ແມ່ນບໍ່ຮຸນແຮງ, ດັ່ງນັ້ນຄົນເຈັບບໍ່ໄດ້ເອົາໃຈໃສ່ຢ່າງພຽງພໍກັບພວກເຂົາ.
ຕາມກົດລະບຽບ, ອາການຂອງພະຍາດເບົາຫວານ steroid ແມ່ນບໍ່ຮຸນແຮງ, ດັ່ງນັ້ນຄົນເຈັບບໍ່ໄດ້ເອົາໃຈໃສ່ຢ່າງພຽງພໍກັບພວກເຂົາ.
ພວກເຂົາເລີ່ມສູນເສຍນ້ ຳ ໜັກ ຢ່າງໄວວາ, ຄືກັນກັບໂລກເບົາຫວານປະເພດ 1. ການກວດເລືອດບໍ່ໄດ້ຊ່ວຍໃນການ ກຳ ນົດພະຍາດໃຫ້ທັນເວລາ.
ຂ້ອນຂ້າງບໍ່ຄ່ອຍ, ຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານສາມາດສູງທີ່ສຸດ. ນອກຈາກນັ້ນ, ປະລິມານຂອງຢາ propanone ໃນນໍ້າຍ່ຽວກໍ່ຍັງຢູ່ໃນຂອບເຂດທີ່ຍອມຮັບໄດ້.
ຮູບແບບຂະ ໜາດ ຂອງພະຍາດເບົາຫວານອາດຈະບໍ່ປາກົດຢູ່ໃນຄົນເຈັບທຸກຄົນ. ແຕ່ຖ້າຄົນຜູ້ ໜຶ່ງ ກິນຢາຄຸມຮໍໂມນຢູ່ເລື້ອຍໆ, ຄວາມສ່ຽງທີ່ຈະເປັນພະຍາດກັບລາວກໍ່ເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍ.
ເຊື້ອພະຍາດຂອງພະຍາດເບົາຫວານ steroid
ຂະບວນການຂອງການກະຕຸ້ນ glucose-6-phosphatase ໃນຕັບໂດຍຮໍໂມນເຫຼົ່ານີ້ຊ່ວຍໃນການປ່ອຍ glucose ອອກຈາກອະໄວຍະວະນີ້. ໃນບັນດາສິ່ງອື່ນໆ, glucocorticoids ຫຼຸດລົງຢ່າງຫຼວງຫຼາຍກິດຈະກໍາຂອງ hexokinase, ເຊິ່ງເຮັດໃຫ້ການດູດຊືມ glucose ຊ້າລົງ.
ເວົ້າກ່ຽວກັບພະຍາດເບົາຫວານສະເຕີຣອຍ, ຊີວະເຄມີຊີວະວິທະຍາຂອງພະຍາດແມ່ນວ່າການກະຕຸ້ນການ ທຳ ລາຍທາດໂປຼຕີນສາມາດ ນຳ ໄປສູ່ການພັດທະນາຂອງມັນ, ເປັນຜົນມາຈາກການມີໄຂມັນຟຣີໃນເລືອດ ຈຳ ນວນຫຼາຍເກີນໄປ. ຍ້ອນເຫດນີ້, ປະລິມານນ້ ຳ ຕານໃນເລືອດຈຶ່ງເພີ່ມຂື້ນ.
ເວົ້າອີກຢ່າງ ໜຶ່ງ, ໂຣກເບົາຫວານສະເຕີຣອຍແມ່ນຮູບແບບທາງຄລີນິກຂອງພະຍາດນີ້, ເຊິ່ງພັດທະນາເປັນຜົນມາຈາກເນື້ອໃນທີ່ສູງຂອງຮໍໂມນ adrenal ໃນເລືອດ. ນີ້ຍັງໃຊ້ກັບການປິ່ນປົວດ້ວຍຢາທີ່ມີສານເຫຼົ່ານີ້ໃນສ່ວນປະກອບ.
ຖ້າມັນເກີດຂື້ນວ່າອິນຊູລິນຢຸດເຊົາຜະລິດຢູ່ໃນຮ່າງກາຍ, ພະຍາດຊະນິດນີ້ກໍ່ຍັງ ດຳ ເນີນໄປແບບດຽວກັບພະຍາດເບົາຫວານຂອງຊະນິດ ທຳ ອິດ. ແຕ່ດ້ວຍທັງ ໝົດ ນີ້, ມັນມີອາການຂອງໂລກເບົາຫວານປະເພດ 2.

ການປິ່ນປົວໂດຍກົງແມ່ນຂື້ນກັບວ່າການລະເມີດແບບໃດທີ່ມີຢູ່ໃນຄົນເຈັບນີ້. ສຳ ລັບຄົນທີ່ເປັນໂລກອ້ວນ, ແຕ່ພວກເຂົາຍັງຜະລິດອິນຊູລິນ, ອາຫານພິເສດແລະຢາທີ່ເຮັດໃຫ້ລະດັບນ້ ຳ ຕານຕໍ່າແມ່ນ ເໝາະ ສົມ. ເຫຼົ່ານີ້ລວມມີ Glucofage ແລະ Thiazolidinedione. ບາງຄັ້ງການຮັກສາຂະ ໜາດ ນ້ອຍຂອງອິນຊູລິນແມ່ນຖືກ ກຳ ນົດ.
ໃນກໍລະນີຂອງຄວາມຜິດປົກກະຕິຂອງໂຣກ pancreatic, ການແນະ ນຳ ປະລິມານຂອງອິນຊູລິນຊ່ວຍໃຫ້ມັນສາມາດເຮັດວຽກໄດ້ດ້ວຍການໂຫຼດຕ່ ຳ. ນີ້ເປັນໄປໄດ້ຖ້າຫາກວ່າຫ້ອງທົດລອງຍັງສືບຕໍ່ກິດຈະ ກຳ ຂອງພວກເຂົາຢູ່. ອາຫານພິເສດສາມາດຊ່ວຍໃນການປິ່ນປົວຢ່າງສົມບູນ, ກຳ ຈັດການ ນຳ ໃຊ້ຜະລິດຕະພັນທີ່ບັນຈຸທາດແປ້ງ.
 ສຳ ລັບຜູ້ທີ່ມີຕົວຄູນໃນຮ່າງກາຍປານກາງ, ອາຫານເລກ 9 ສາມາດ ນຳ ໃຊ້ໄດ້, ແລະ ສຳ ລັບຄົນເຈັບທີ່ໃຫຍ່ກວ່າ, ອາຫານເລກ 8 ສາມາດ ນຳ ໃຊ້ໄດ້.
ສຳ ລັບຜູ້ທີ່ມີຕົວຄູນໃນຮ່າງກາຍປານກາງ, ອາຫານເລກ 9 ສາມາດ ນຳ ໃຊ້ໄດ້, ແລະ ສຳ ລັບຄົນເຈັບທີ່ໃຫຍ່ກວ່າ, ອາຫານເລກ 8 ສາມາດ ນຳ ໃຊ້ໄດ້.
ຖ້າຄົນທີ່ເປັນໂຣກເບົາຫວານສະເຕີຣອຍບໍ່ສາມາດຜະລິດອິນຊູລິນເປັນອິດສະຫຼະແລ້ວ, ມັນຈະຖືກ ກຳ ນົດໄວ້ໃນຮູບແບບການສັກຢາແບບບັງຄັບ.
ໃນກໍລະນີນີ້, ຄົນເຮົາບໍ່ຄວນລືມກ່ຽວກັບການຕິດຕາມຢ່າງຕໍ່ເນື່ອງຂອງລະດັບນ້ ຳ ຕານໃນເລືອດ. ຂະບວນການຮັກສາຄວນ ດຳ ເນີນໄປຄືກັບໂລກເບົາຫວານປະເພດ 1. ຍິ່ງໄປກວ່ານັ້ນ, ມັນແມ່ນກັບຮູບແບບຂອງພະຍາດນີ້ວ່າມັນເປັນໄປບໍ່ໄດ້ທີ່ຈະຟື້ນຟູຈຸລັງເບຕ້າທີ່ເສຍຊີວິດໃນເມື່ອກ່ອນ.
ພະຍາດຂອງຮູບແບບນີ້ໄດ້ຖືກກວດຫາໂຣກນີ້ເມື່ອຄວາມເຂັ້ມຂຸ້ນຂອງນ້ ຳ ຕານໃນເລືອດເລີ່ມສູງເກີນເຄື່ອງ ໝາຍ 11,5 mmol ຫຼັງຈາກກິນເຂົ້າ, ແລະຢູ່ທາງ ໜ້າ ມັນສູງກວ່າ 6 mmol. ຫລັງຈາກກວດພົບອາການທີ່ເປັນຕາຕົກໃຈ, ມັນຮີບດ່ວນທີ່ຈະຕິດຕໍ່ທ່ານ ໝໍ ເພື່ອຂໍຄວາມຊ່ວຍເຫລືອ.
ເພື່ອເລີ່ມຕົ້ນ, ຜູ້ຊ່ຽວຊານຄວນຍົກເວັ້ນພະຍາດທີ່ຄ້າຍຄືກັນທັງ ໝົດ ທີ່ລວມຢູ່ໃນກຸ່ມນີ້ຢ່າງສົມບູນ. ຂັ້ນຕອນການ ກຳ ຈັດພະຍາດດັ່ງກ່າວສາມາດມີທັງແບບດັ້ງເດີມແລະມີທິດທາງທີ່ເຂັ້ມຂົ້ນ. ສຸດທ້າຍແມ່ນມີປະສິດຕິຜົນສູງສຸດ, ແຕ່ມັນຍັງຕ້ອງການທັກສະການຄວບຄຸມຕົນເອງບາງຢ່າງຈາກຄົນເຈັບ.
 ວິທີການປິ່ນປົວແບບດັ້ງເດີມແມ່ນອີງໃສ່ຫຼັກການ ໜຶ່ງ ທີ່ຄ້າຍຄືກັບມາດຕະການຄ້າຍຄືກັນຂອງຊະນິດທີສອງ.
ວິທີການປິ່ນປົວແບບດັ້ງເດີມແມ່ນອີງໃສ່ຫຼັກການ ໜຶ່ງ ທີ່ຄ້າຍຄືກັບມາດຕະການຄ້າຍຄືກັນຂອງຊະນິດທີສອງ.
ຖ້າຫາກວ່າໂຣກຕັບອ່ອນເພຍ, ປະລິມານອິນຊູລິນຕໍ່າສຸດແມ່ນຖືກ ກຳ ນົດໄວ້. ສໍາລັບການປິ່ນປົວ, ຕົວແທນ hypoglycemic ແລະຮໍໂມນແມ່ນຖືກນໍາໃຊ້, ເຊັ່ນວ່າ, ຍົກຕົວຢ່າງ, Glucofage.
ຖ້າຄົນເຈັບມີພຽງແຕ່ພະຍາດທີ່ບໍ່ຮຸນແຮງ, ຈາກນັ້ນສາມາດໃຊ້ sulfonylureas, ເຊິ່ງສາມາດຊ່ວຍ ກຳ ຈັດມັນໄດ້. ແຕ່ວິທີການນີ້ມີຜົນຂ້າງຄຽງ, ອັນຕະລາຍທີ່ສຸດແລະບໍ່ຄາດຄິດເຊິ່ງກໍ່ຄືການເກີດຂື້ນຂອງໂຣກ myocardial infarction.
ນີ້ແມ່ນເນື່ອງມາຈາກຄວາມຈິງທີ່ວ່າທາດແປ້ງທາດແປ້ງທາດແປ້ງແມ່ນຊຸດໂຊມລົງຢ່າງຫຼວງຫຼາຍ, ເປັນຜົນມາຈາກການລະເມີດອັນຕະລາຍທີ່ເກີດຂື້ນໃນການເຮັດວຽກຂອງອະໄວຍະວະແລະລະບົບຕ່າງໆ. ມັນແມ່ນຍ້ອນເຫດຜົນນີ້ວ່າພະຍາດສາມາດຄ່ອຍໆປ່ຽນເປັນຮູບແບບທີ່ເອີ້ນວ່າອິນຊູລິນ.
 ໃນບາງກໍລະນີພິເສດ, ວິທີແກ້ໄຂທີ່ຖືກຕ້ອງທີ່ສຸດແມ່ນການຜ່າຕັດ. ເນື້ອເຍື່ອທີ່ບໍ່ ຈຳ ເປັນຈະຖືກ ກຳ ຈັດອອກຈາກຕ່ອມ adrenal ຖ້າກວດພົບ hyperplasia.
ໃນບາງກໍລະນີພິເສດ, ວິທີແກ້ໄຂທີ່ຖືກຕ້ອງທີ່ສຸດແມ່ນການຜ່າຕັດ. ເນື້ອເຍື່ອທີ່ບໍ່ ຈຳ ເປັນຈະຖືກ ກຳ ຈັດອອກຈາກຕ່ອມ adrenal ຖ້າກວດພົບ hyperplasia.
ຫຼັງຈາກການຜ່າຕັດ, ສະພາບຂອງຄົນເຈັບດີຂື້ນຢ່າງຈະແຈ້ງ, ແລະລາວ ກຳ ລັງດີຂື້ນ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ມັນ ຈຳ ເປັນຕ້ອງປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ຂອງແພດທີ່ເຂົ້າຮ່ວມເພື່ອໃຫ້ສະພາບການຍັງຄົງຕົວ.
ຄວາມສ່ຽງແມ່ນຄົນທີ່ມີໄຂມັນ subcutaneous ຫຼາຍ. ເພື່ອຍົກເວັ້ນຄວາມເປັນໄປໄດ້ຂອງການພັດທະນາໂລກພະຍາດນີ້, ທ່ານ ຈຳ ເປັນຕ້ອງເລີ່ມຕົ້ນຕິດຕາມກວດກາອາຫານຂອງທ່ານຢ່າງລະມັດລະວັງ.
ໂຣກເບົາຫວານສະເຕີຣອຍຮັກສາໄດ້ແນວໃດ?

ພະຍາດເບົາຫວານ Steroid ສາມາດປິ່ນປົວໄດ້ຄືກັນກັບພະຍາດທີ່ຂື້ນກັບອິນຊູລິນ. ເມື່ອ ກຳ ນົດການປິ່ນປົວ, ມັນ ຈຳ ເປັນຕ້ອງ ຄຳ ນຶງເຖິງພະຍາດທັງ ໝົດ ທີ່ຄົນເຈັບມີ. ນີ້ຊີ້ໃຫ້ເຫັນວ່າການປິ່ນປົວສາມາດຖືກກໍານົດໂດຍທ່ານຫມໍເທົ່ານັ້ນ. ໃນບັນດາມາດຕະການໃນການປິ່ນປົວໂຣກເບົາຫວານ, ພວກເຮົາສັງເກດເຫັນ:
- ການສັກຢາອິນຊູລິນເພື່ອເຮັດໃຫ້ກະຕຸກປົກກະຕິ.
ຕ້ອງແນ່ໃຈວ່າຈະໃຊ້ໂປຼແກຼມໂພຊະນາການທີ່ມີຄາໂບໄຮເດດຕ່ ຳ.
ຢາປິ່ນປົວນ້ ຳ ຕານແມ່ນໃຊ້.
ໃນກໍລະນີທີ່ຫາຍາກ, ການແຊກແຊງໃນການຜ່າຕັດແມ່ນມີຄວາມ ຈຳ ເປັນທີ່ຈະເອົາເນື້ອເຍື່ອສ່ວນເກີນອອກຈາກ adrenal cortex, ເຊິ່ງຊ່ວຍໃຫ້ທ່ານສາມາດເຮັດໃຫ້ການສັງເຄາະຮໍໂມນຂອງກຸ່ມ corticosteroid ຊ້າລົງ.
ມັນຄວນຈະໄດ້ຮັບການສັງເກດວ່າການສັກຢາອິນຊູລິນແມ່ນຖືກກໍານົດພຽງແຕ່ຫຼັງຈາກການຫຼຸດລົງຂອງນໍ້າຕານບໍ່ສາມາດນໍາຜົນທີ່ຄາດຫວັງໄວ້. ຄົນເຈັບຄວນຈື່ໄວ້ວ່າການບໍລິຫານອິນຊູລິນແມ່ນພຽງແຕ່ວິທີ ໜຶ່ງ ທີ່ຈະເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດປົກກະຕິ.ເປົ້າ ໝາຍ ຕົ້ນຕໍຂອງການປິ່ນປົວໂຣກເບົາຫວານສະເຕີຣອຍແມ່ນການຊົດເຊີຍແລະຊັກຊ້າຄວາມສັບສົນທີ່ອາດເກີດຂື້ນ. ໂລກເບົາຫວານໃນເລື່ອງນີ້ແມ່ນໂລກພະຍາດທີ່ຮ້າຍແຮງແລະສາມາດລົບກວນການເຮັດວຽກຂອງເກືອບທຸກລະບົບຂອງຮ່າງກາຍຂອງມະນຸດ. ການ ກຳ ຈັດຈຸລັງ adrenal cortex ໃນການຜ່າຕັດແມ່ນມາດຕະການທີ່ຮຸນແຮງທີ່ສຸດ, ເພາະມັນສາມາດກໍ່ໃຫ້ເກີດອັນຕະລາຍຮ້າຍແຮງຕໍ່ສຸຂະພາບຂອງຄົນເຮົາ.
ເປັນຫຍັງຄາບອາຫານທີ່ມີຄາໂບໄຮເດຣຕ່ ຳ ຈຶ່ງມີຄວາມ ສຳ ຄັນຕໍ່ໂຣກເບົາຫວານ?

ເພື່ອຄວບຄຸມຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດ, ສຳ ລັບພະຍາດເບົາຫວານຊະນິດໃດກໍ່ຄວນຫັນມາໃຊ້ໂປຣແກຣມ ບຳ ລຸງທາດອາຫານທີ່ມີຄາໂບໄຮເດດຕ່ ຳ. ຂະ ໜາດ ຂອງສານອາຫານປະ ຈຳ ວັນນີ້ບໍ່ຄວນເກີນ 30 ກຣາມ. ມັນຍັງມີຄວາມ ສຳ ຄັນທີ່ຈະຕ້ອງພິຈາລະນາປະລິມານທາດທາດໂປຼຕີນແລະໄຂມັນຜັກໃນອາຫານ. ຂໍໃຫ້ສັງເກດຂໍ້ໄດ້ປຽບຕົ້ນຕໍຂອງອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ ສຳ ລັບພະຍາດເບົາຫວານ:
- ຄວາມຕ້ອງການຂອງຮ່າງກາຍ ສຳ ລັບອິນຊູລິນແລະຢາທີ່ຊ່ວຍຫຼຸດຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດຈະຫຼຸດລົງ.
ເຖິງແມ່ນວ່າຫລັງຈາກຮັບປະທານອາຫານແລ້ວ, ລະດັບນ້ ຳ ຕານແມ່ນງ່າຍຕໍ່ການຮັກສາໃນຂອບເຂດປົກກະຕິ.
ລາວຮູ້ສຶກດີຂື້ນ, ແລະອາການຂອງພະຍາດກໍ່ຖືກສະກັດກັ້ນ.
ຄວາມສ່ຽງຂອງພາວະແຊກຊ້ອນຈະຫຼຸດລົງ.
ໂຣກເບົາຫວານສາມາດປ້ອງກັນໄດ້ແນວໃດ?

ໜຶ່ງ ໃນວິທີການເພື່ອປ້ອງກັນການພັດທະນາຂອງໂລກພະຍາດນີ້ແມ່ນການ ນຳ ໃຊ້ໂປຣແກຣມໂພຊະນາການທີ່ມີຄາໂບໄຮເດດຕ່ ຳ. ນີ້ໃຊ້ໄດ້ທັງຜູ້ທີ່ເປັນໂລກເບົາຫວານແລະຜູ້ທີ່ມີຄວາມສ່ຽງ. ຖ້າທ່ານໄດ້ໃຊ້ຢາຄຸມ ກຳ ເນີດຮໍໂມນ, ແລ້ວທ່ານຄວນຄິດກ່ຽວກັບຫ້ອງອອກ ກຳ ລັງກາຍ. ຖ້າບໍ່ດັ່ງນັ້ນ, ການເພີ່ມນ້ ຳ ໜັກ ໃນຮ່າງກາຍແມ່ນເປັນໄປໄດ້, ເຊິ່ງມັກຈະກາຍເປັນການພັດທະນາຂອງສາເຫດ.
ຖ້າທ່ານຮູ້ສຶກອ່ອນແອຢູ່ສະ ເໝີ ແລະຜົນງານຂອງທ່ານໄດ້ຫຼຸດລົງຢ່າງໄວວາ, ທ່ານຄວນປຶກສາທ່ານ ໝໍ. ພະຍາດເບົາຫວານ Insulin ແມ່ນປິ່ນປົວບໍ່ຄ່ອຍສົມບູນ. ໃນດ້ານອື່ນໆ, ນີ້ຍັງໃຊ້ກັບໂຣກເບົາຫວານແບບຄລາສສິກ. ທ່ານຕ້ອງຈື່. ສິ່ງທີ່ ສຳ ຄັນບໍ່ແມ່ນການເລີ່ມຕົ້ນພະຍາດ, ເພາະວ່າໃນກໍລະນີນີ້ມັນຈະເປັນການຍາກທີ່ສຸດທີ່ຈະຕໍ່ສູ້ກັບມັນໄດ້. ໃຫ້ສັງເກດວ່າການສຶກສາຫຼາຍໆຄັ້ງໄດ້ສະແດງໃຫ້ເຫັນຜົນປະໂຫຍດຂອງການອອກ ກຳ ລັງກາຍແບບ ທຳ ມະຊາດ. ຍິ່ງໄປກວ່ານັ້ນ, ນັກກິລາມີສ່ວນຮ່ວມຢ່າງຫ້າວຫັນ, ຄວາມສ່ຽງທີ່ຕໍ່າກວ່າແມ່ນຄວາມສ່ຽງໃນການພັດທະນາພະຍາດ.
ມີເຊື້ອພັນທຸ ກຳ ກັບໂຣກເບົາຫວານບໍ?

ໃນມື້ນີ້, ພວກເຂົາມັກເວົ້າກ່ຽວກັບພັນທຸ ກຳ ແລະການມີສ່ວນກ່ຽວຂ້ອງກັບບາງສິ່ງບາງຢ່າງ. ແນ່ນອນວ່າທ່ານໄດ້ພົບກັບຂໍ້ຄວາມກ່ຽວກັບຊັບພະຍາກອນເວບໄຊທ໌ກ່ຽວກັບພັນທຸ ກຳ ຂອງນັກກິລາ. ແນ່ນອນ, ຂໍ້ມູນກ່ຽວກັບເຊື້ອສາຍສາມາດເປັນສິ່ງ ສຳ ຄັນ ສຳ ລັບພະຍາດຕ່າງໆເຊັ່ນກັນ. ຖ້າພວກເຮົາສົນທະນາກ່ຽວກັບຄວາມ ສຳ ພັນລະຫວ່າງ ກຳ ມະພັນແລະພະຍາດເບົາຫວານ, ມັນຈະມີຢູ່ແນ່ນອນ.
ຖ້າພວກເຮົາເວົ້າເຖິງໂຣກປະເພດ 1, ຫຼັງຈາກນັ້ນທ່ານຄວນປຶກສາທ່ານ ໝໍ ຖ້າທ່ານມີຍາດພີ່ນ້ອງທີ່ເປັນໂຣກນີ້. ນັກວິທະຍາສາດແນ່ໃຈວ່າການ ກຳ ເນີດຂອງເຊື້ອພັນທຸ ກຳ ຕໍ່ພະຍາດນີ້ແມ່ນມີຄວາມ ສຳ ຄັນຕົ້ນຕໍ ສຳ ລັບຄົນທີ່ເປັນພັນທຸ ກຳ ຂອງເອີຣົບ. ການສຶກສາໄດ້ສະແດງໃຫ້ເຫັນວ່າທາດ melanin ມີຢູ່ໃນຜິວ ໜັງ ຫຼາຍ, ຄວາມສ່ຽງຂອງການເປັນໂລກເບົາຫວານກໍ່ຈະ ໜ້ອຍ ລົງ.
ໃນເວລາທີ່ມັນກ່ຽວກັບໂຣກເບົາຫວານປະເພດ 2, ບຸກຄົນຄວນໄດ້ຮັບການກວດໃນສະຖານະການດັ່ງຕໍ່ໄປນີ້:
- ການມີນໍ້າ ໜັກ ເກີນແລະໂດຍສະເພາະໂລກອ້ວນ.
- ໂຣກ Atherosclerosis ຕໍ່ກັບຄວາມເປັນມາຂອງໂລກ hypertension ຮ້າຍແຮງ.
- ການມີຢູ່ຂອງພະຍາດ gynecological ໃນແມ່ຍິງ, ຕົວຢ່າງ, ຮວຍໄຂ່ polycystic.
- ການປະກົດຕົວຂອງສະຖານະການທີ່ມີຄວາມກົດດັນຢ່າງຖາວອນ.
- ກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍຕໍ່າ.
- ອາຍຸເກີນ 40 ປີຕໍ່ກັບປັດໃຈຂ້າງເທິງ.
ຊອກຮູ້ເພີ່ມເຕີມກ່ຽວກັບພະຍາດເບົາຫວານ steroid ໃນວີດີໂອຂ້າງລຸ່ມນີ້:
ຢາ steroids ມີຜົນກະທົບຕໍ່ລະດັບນ້ ຳ ຕານໃນເລືອດໄດ້ແນວໃດ?
ສານສະເຕີຣອຍສາມາດເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດສູງຂື້ນ, ເຮັດໃຫ້ຕັບທົນທານຕໍ່ກັບອິນຊູລິນທີ່ພົບຢູ່ໃນກະເພາະ.
ເມື່ອທາດ ນຳ ້ຕານໃນເລືອດສູງ, ອິນຊູລິນຈະປິດລັບຈາກກະຕຸກແລະສົ່ງໄປທີ່ຕັບ.
ໃນເວລາທີ່ອິນຊູລິນຖືກສົ່ງໄປຫາຕັບ, ມັນເປັນສັນຍານການຫຼຸດລົງຂອງປະລິມານນ້ ຳ ຕານທີ່ຖືກປ່ອຍອອກມາເປັນຈຸລັງນໍ້າມັນເຊື້ອໄຟ. ແທນທີ່ຈະ, ນໍ້າຕານຈະຖືກຂົນສົ່ງໂດຍກົງຈາກກະແສເລືອດໄປສູ່ຈຸລັງ. ຂະບວນການນີ້ຊ່ວຍລົດລະດັບນໍ້າຕານໃນເລືອດໂດຍລວມ.
ສານສະເຕີຣອຍສາມາດເຮັດໃຫ້ຕັບບໍ່ມີຄວາມອ່ອນໄຫວຕໍ່ກັບອິນຊູລິນ. ມັນສາມາດເຮັດໃຫ້ຕັບສືບຕໍ່ປ່ອຍທາດນ້ ຳ ຕານ, ເຖິງແມ່ນວ່າກະຕ່າຈະປ່ອຍອິນຊູລິນ, ເປັນສັນຍານທີ່ຈະຢຸດ.
ຖ້າສິ່ງນີ້ຍັງສືບຕໍ່, ມັນກໍ່ໃຫ້ເກີດການຕໍ່ຕ້ານອິນຊູລິນໃນເວລາທີ່ຈຸລັງຢຸດການຕອບສະ ໜອງ ຕໍ່ອິນຊູລິນທີ່ຜະລິດໂດຍຮ່າງກາຍ. ສະພາບການນີ້ເອີ້ນວ່າໂຣກເບົາຫວານທີ່ມີສານສະເຕີຣອຍ.
ໂຣກເບົາຫວານ Induced Diabetes
ໂລກເບົາຫວານແມ່ນສະພາບທີ່ເຮັດໃຫ້ນ້ ຳ ຕານໃນຄົນເຮົາສູງເກີນໄປ. ພະຍາດເບົາຫວານມີສອງຊະນິດຕົ້ນຕໍ:
- ພະຍາດເບົາຫວານປະເພດ 1: ໃນນັ້ນກະຕຸກບໍ່ຜະລິດອິນຊູລິນ.
- ພະຍາດເບົາຫວານຊະນິດທີ 2: ໃນນັ້ນ, ກະຕຸກບໍ່ຜະລິດອິນຊູລິນ, ຫຼືຈຸລັງຂອງຮ່າງກາຍບໍ່ຕອບສະ ໜອງ ກັບອິນຊູລິນທີ່ຜະລິດ.
ພະຍາດເບົາຫວານທີ່ມີສານສະເຕີຣອຍແມ່ນຄ້າຍຄືກັບພະຍາດເບົາຫວານຊະນິດ 2, ໃນນັ້ນຈຸລັງຂອງຮ່າງກາຍບໍ່ຕອບສະ ໜອງ ກັບ insulin. ເຖິງຢ່າງໃດກໍ່ຕາມ, ໂຣກເບົາຫວານສະເຕີຣອຍຈະຫາຍໄປທັນທີຫຼັງຈາກການປິ່ນປົວຢາສະເຕີຣອຍ ສຳ ເລັດ. ແລະພະຍາດເບົາຫວານປະເພດ 2 ແລະພະຍາດເບົາຫວານປະເພດ 1 ແມ່ນພະຍາດທີ່ຕ້ອງໄດ້ຮັບການຄຸ້ມຄອງຕະຫຼອດຊີວິດ.
ອາການຂອງພະຍາດເບົາຫວານ Steroid-Induced
ອາການຂອງໂຣກເບົາຫວານທີ່ເກີດຈາກການເປັນໂຣກສະເຕີຣອຍແມ່ນຄືກັນກັບໂຣກເບົາຫວານຊະນິດ 2 ແລະຊະນິດ 1. ພວກເຂົາປະກອບມີ:
- ປາກແຫ້ງ
- ກະຫາຍນ້ ຳ
- ຮູ້ສຶກເມື່ອຍ
- ການສູນເສຍນ້ໍາຫນັກ
- ຖ່າຍເບົາເລື້ອຍໆ
- ວິໄສທັດທີ່ມົວ
- ປວດຮາກແລະຮາກ
- ຜິວ ໜັງ ແຫ້ງແລະຄັນ
- tingling ຫຼືການສູນເສຍຄວາມຮູ້ສຶກໃນແຂນຫຼືຂາ
ບາງຄົນອາດມີນ້ ຳ ຕານໃນເລືອດສູງໂດຍບໍ່ມີອາການຫຍັງ. ນີ້ແມ່ນເຫດຜົນທີ່ວ່າມັນເປັນສິ່ງ ສຳ ຄັນ ສຳ ລັບຄົນທີ່ຕ້ອງຕິດຕາມລະດັບນ້ ຳ ຕານໃນເລືອດຂອງເຂົາເຈົ້າເປັນປົກກະຕິຫຼັງຈາກກິນຢາ steroid.
ໂຣກເບົາຫວານທີ່ມີສານສະເຕີຣອຍຮັກສາໄດ້ແນວໃດ?
ເຊັ່ນດຽວກັບໂລກເບົາຫວານທຸກຊະນິດ, ການປ່ຽນແປງວິຖີຊີວິດແມ່ນມີຄວາມ ຈຳ ເປັນກັບພະຍາດເບົາຫວານຍ້ອນສານສະເຕີຣອຍເພື່ອປັບປຸງການຄວບຄຸມ ນຳ ້ຕານໃນເລືອດ. ການປ່ຽນແປງເຫຼົ່ານີ້ອາດຈະປະກອບມີອາຫານທີ່ແຂງແຮງແລະອອກ ກຳ ລັງກາຍເປັນປະ ຈຳ.
ການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດມັກຈະເກີດຂື້ນພາຍໃນ 1-2 ມື້ຫຼັງຈາກການເລີ່ມຕົ້ນຂອງຢາ steroids. ຖ້າໃຊ້ຢາ steroids ໃນຕອນເຊົ້າ, ລະດັບນ້ ຳ ຕານໃນເລືອດມັກຈະຫຼຸດລົງໃນຕອນກາງເວັນຫຼືຕອນແລງ.
ຜູ້ທີ່ກິນຢາ steroids ຄວນຕິດຕາມກວດກາລະດັບນ້ ຳ ຕານໃນເລືອດຂອງພວກເຂົາເປັນປະ ຈຳ. ພວກເຂົາອາດ ຈຳ ເປັນຕ້ອງກິນຢາທາງປາກຫຼືສັກຢາອິນຊູລິນຖ້າວ່ານ້ ຳ ຕານໃນເລືອດຂອງພວກເຂົາສູງ.
ຕາມກົດລະບຽບ, ລະດັບນໍ້າຕານໃນເລືອດຄວນຈະກັບຄືນສູ່ລະດັບທີ່ຜ່ານມາຂອງພວກເຂົາພາຍໃນ 1-2 ມື້ຫຼັງຈາກຢຸດເຊົາການໃຊ້ຢາ steroids. ເຖິງຢ່າງໃດກໍ່ຕາມ, ບາງຄົນອາດຈະເປັນໂລກເບົາຫວານຊະນິດທີ 2, ແລະຄົນເຈັບ ຈຳ ເປັນຕ້ອງໄດ້ຮັບການປິ່ນປົວດ້ວຍຢານີ້ໂດຍໃຊ້ຢາທາງປາກຫຼືການປິ່ນປົວດ້ວຍອິນຊູລິນ.
ກຸ່ມສ່ຽງ
ຄວາມສ່ຽງໃນການພັດທະນາໂຣກເບົາຫວານປະເພດ 2 ຈາກພະຍາດເບົາຫວານສະເຕີຣອຍເພີ່ມຂື້ນດ້ວຍການໃຊ້ຢາສະເຕີຣອຍເພີ່ມຂື້ນເນື່ອງຈາກໄລຍະເວລາ. ປັດໃຈສ່ຽງອື່ນໆ ສຳ ລັບໂຣກເບົາຫວານປະເພດ 2 ປະກອບມີ:
- ອາຍຸ 45 ປີຂຶ້ນໄປ
- ນໍ້າ ໜັກ ເກີນ
- ປະຫວັດຄອບຄົວຂອງໂຣກເບົາຫວານປະເພດ 2
- ໂລກເບົາຫວານໃນທ່າທາງ
- ຄວາມອ່ອນແອຂອງຄວາມທົນທານ glucose
ພະຍາດເບົາຫວານ Steroid ແມ່ນຮູບແບບ ສຳ ຮອງຂອງໂຣກເບົາຫວານຊະນິດ ໜຶ່ງ ທີ່ຂື້ນກັບອິນຊູລິນ. ການພັດທະນາຂອງມັນແມ່ນຍ້ອນການກິນ corticosteroids ຫຼາຍເກີນໄປໃນເລືອດຂອງຄົນເຈັບທີ່ຜະລິດໂດຍ adrenal cortex, ຫຼືຫຼັງຈາກກິນຢາໂດຍອີງໃສ່ພວກມັນ. ພວກມັນຖືກ ກຳ ນົດໃຫ້ຮັກສາພະຍາດ ຈຳ ນວນ ໜຶ່ງ ແລະເປີດໂອກາດໃນການຫຼຸດຜ່ອນຄວາມຮຸນແຮງຂອງອາການເຈັບ. ພະຍາດວິທະຍາບໍ່ກ່ຽວຂ້ອງກັບການຜິດປົກກະຕິຂອງຈຸລັງβ - ຈຸລັງຂອງບັນດາເກາະນ້ອຍຂອງ Langerhans ຂອງຕັບ.
ພື້ນຖານຂອງການພັດທະນາຂອງພະຍາດ
ໂຣກເບົາຫວານໃນຢາມີການພັດທະນາພາຍໃຕ້ອິດທິພົນຂອງຫລາຍໆປັດໃຈ. ເຫຼົ່ານີ້ລວມມີ:
- ການກິນຫຼາຍເກີນໄປຂອງຢາທີ່ອີງໃສ່ glucocorticoid, ເຊິ່ງເຮັດໃຫ້ການກວດຫາໂຣກເບົາຫວານເບົາຫວານໃນຄົນເຈັບທີ່ບໍ່ໄດ້ເປີດເຜີຍການລະເມີດຂອງທາດແປ້ງທາດແປ້ງ.
- ການຫັນປ່ຽນໂຣກເບົາຫວານທີ່ບໍ່ແມ່ນທາດອິນຊູລິນຕໍ່ຮູບແບບທີ່ເພິ່ງພາອາໄສຂອງອິນຊູລິນ.
- ຄວາມບໍ່ສົມດຸນໃນພື້ນຫລັງຂອງຮໍໂມນເນື່ອງມາຈາກກິດຈະກໍາທີ່ກະທົບກະເທືອນຂອງຕ່ອມ hypothalamus ແລະຕ່ອມໃຕ້ສະຫມອງແລະການຫຼຸດຜ່ອນຄວາມຕ້ານທານຂອງຈຸລັງແລະແພຈຸລັງກັບອິນຊູລິນ.
- ການບົ່ງມະຕິພະຍາດກະເພາະທີ່ເປັນພິດ, ສະແດງໃຫ້ເຫັນໂຣກ hypertrophy thyroid ແລະກະທົບຕໍ່ການປຸງແຕ່ງຂອງ monosaccharide ໂດຍເນື້ອເຍື່ອໃນຮ່າງກາຍຂອງຄົນເຈັບ.
- ການ ກຳ ນົດຄວາມບໍ່ສົມດຸນລະຫວ່າງຮໍໂມນ, ເຊິ່ງກາຍເປັນເຫດຜົນຂອງການຂາດປະຕິກິລິຍາຂອງເນື້ອເຍື່ອຂອງຮ່າງກາຍຕໍ່ອິນຊູລິນ.
- ໂລກອ້ວນຂອງຄົນເຈັບ, ເຊັ່ນດຽວກັນກັບການຜະລິດ hydrocortisone ຫຼາຍເກີນໄປໂດຍຮ່າງກາຍ - ຮໍໂມນທີ່ຜະລິດໂດຍ adrenal cortex.
ຮູບແບບຂອງພະຍາດທາງດ້ານເຊື້ອພະຍາດເບົາຫວານ, ການພັດທະນາເຊິ່ງກ່ຽວຂ້ອງກັບການກິນຢາ glucocorticoids ຫຼາຍເກີນໄປ, ອາດຈະຫາຍໄປເອງຫຼັງຈາກຍົກເລີກການກິນເຂົ້າຂອງພວກມັນ. ປັດໃຈດັ່ງກ່າວສ້າງພື້ນຖານທີ່ເອື້ອ ອຳ ນວຍໃຫ້ແກ່ການພັດທະນາຂອງໂລກເບົາຫວານສະເຕີຣອຍ, ຖືກວິນິດໄສເນື່ອງຈາກຄວາມແຕກຕ່າງໃນລະດັບຂອງ monosaccharide ໃນເລືອດ.
ການຮັກສາພະຍາດໃຫ້ທັນເວລາຈະລົບລ້າງຄວາມສ່ຽງຂອງພາວະແຊກຊ້ອນທີ່ກໍ່ໃຫ້ເກີດໄພຂົ່ມຂູ່ຢ່າງຮ້າຍແຮງຕໍ່ສຸຂະພາບແລະຊີວິດຂອງຄົນເຈັບ.
ຢາ glucocorticoid ທີ່ຖືກນໍາໃຊ້ຢ່າງກວ້າງຂວາງ, ການກິນຫຼາຍເກີນໄປເຊິ່ງນໍາໄປສູ່ການພັດທະນາໂຣກເບົາຫວານ, ມີຜົນຕໍ່ຕ້ານອັກເສບ. ພວກມັນຖືກ ກຳ ນົດໃຫ້ແກ້ໄຂບັນຫາຂອງໂລກຂໍ້ອັກເສບຂໍ່, ໂລກຫອບຫືດ, ໂລກຊືມເຊື້ອ ຈຳ ນວນຫລາຍ. ນອກເຫນືອໄປຈາກ glucocorticoids, ພະຍາດເບົາຫວານ steroid ສາມາດເກີດຈາກການໃຊ້ຢາ diuretics ໃນຮູບແບບຂອງ Nefriks, Navidrex, Hypothiazide, Dichlothiazide ແລະບາງຊະນິດຂອງຢາຄຸມ ກຳ ເນີດຂອງຮໍໂມນ.
ການສະແດງອອກຂອງພະຍາດ
ໂຣກເບົາຫວານ Steroid ລວມອາການຂອງໂຣກເບົາຫວານປະເພດ 1 ແລະປະເພດ 2. ເຫຼົ່ານີ້ລວມມີ:
- ຮູບລັກສະນະຂອງຄວາມຫິວແລະຄວາມຮູ້ສຶກທີ່ມີອາການຄັນຢູ່ຊັ້ນຊັ້ນຂອງໂລກລະບາດ.
- ຄວາມຖີ່ຂອງການຍ່ຽວສູງ.
- ການລະເມີດພື້ນຖານທາງດ້ານອາລົມ, ການຫຼຸດລົງຂອງລະດັບຂອງການອອກກໍາລັງກາຍ, ເຊິ່ງກໍ່ໃຫ້ເກີດຄວາມເມື່ອຍລ້າ, ຄວາມອ່ອນເພຍຂອງຄົນເຈັບ.
- ບັນດາກໍລະນີທີ່ຫາຍາກຂອງການກວດພົບທາດ ນຳ ້ຕານສູງ, ອາເຊໂຕນໃນເລືອດແລະປັດສະວະ.
- ການສູນເສຍນ້ໍາຫນັກຊ້າ.
ອາການ ສຳ ຄັນຂອງພະຍາດວິທະຍາບໍ່ແຕກຕ່າງກັນໃນພາບທີ່ຖືກສະແດງອອກ. ມັນເກີດຂື້ນຍ້ອນຄວາມເສຍຫາຍຂອງຈຸລັງβຂອງບັນດາ islets ຂອງ Langerhans ຂອງກະດູກສັນຫຼັງທີ່ມີຈໍານວນຫລາຍຂອງ corticosteroids. ບໍລິມາດຂອງອິນຊູລິນໃນຮ່າງກາຍຂອງຄົນເຈັບແມ່ນຫຼຸດລົງ, ແລະຄວາມອ່ອນໄຫວຂອງເນື້ອເຍື່ອກໍ່ຫຼຸດລົງ. ຍ້ອນເຫດນັ້ນ, ຍ້ອນການ ທຳ ລາຍຈຸລັງβ, ການຜະລິດຮໍໂມນຂອງຕົ້ນ ກຳ ເນີດທາດໂປຼຕີນທີ່ຜະລິດໂດຍກະຕ່າຍແມ່ນຢຸດ. ການພັດທະນາຂອງພະຍາດແມ່ນບໍ່ແຕກຕ່າງຈາກການເປັນໂຣກເບົາຫວານປະເພດ 1 ແລະ ກຳ ນົດອາການທົ່ວໄປ.
ຍຸດທະວິທີ ສຳ ລັບ ກຳ ຈັດເຊື້ອພະຍາດ
ການປິ່ນປົວແບບສະລັບສັບຊ້ອນຂອງໂຣກເບົາຫວານແມ່ນຄ້າຍຄືກັນກັບການແກ້ໄຂບັນຫາຂອງໂຣກເບົາຫວານທີ່ບໍ່ຂຶ້ນກັບປະເພດອິນຊູລິນ. ມັນຖືກລະບຸໄວ້ເປັນສ່ວນບຸກຄົນ, ສອດຄ່ອງກັບຄຸນລັກສະນະຂອງຮ່າງກາຍຂອງຄົນເຈັບ, ຕົວຊີ້ວັດຂອງລະດັບຂອງ monosaccharide ໃນເລືອດຂອງລາວ. ພະຍາດເບົາຫວານ Steroid ໄດ້ຮັບການປິ່ນປົວໂດຍບໍ່ມີຄວາມຫຍຸ້ງຍາກຫຼາຍ. ການຍຶດ ໝັ້ນ ຢ່າງເຂັ້ມງວດຕໍ່ ຄຳ ແນະ ນຳ, ຄຳ ແນະ ນຳ ຂອງແພດຊ່ຽວຊານ endocrinologist ແມ່ນກຸນແຈ ສຳ ຄັນໃນການໄດ້ຮັບຜົນໃນທາງບວກ. ການປິ່ນປົວລວມມີມາດຕະການປິ່ນປົວບາງຢ່າງ. ເຫຼົ່ານີ້ລວມມີ:

ເພື່ອຫລີກລ້ຽງອາການແຊກຊ້ອນຕ່າງໆທີ່ອາດເປັນອັນຕະລາຍຕໍ່ຊີວິດແລະສຸຂະພາບຂອງຄົນເຈັບ, ມັນ ຈຳ ເປັນຕ້ອງກວດພົບພະຍາດດັ່ງກ່າວໃຫ້ທັນເວລາແລະເລີ່ມການປິ່ນປົວພາຍໃຕ້ການຊີ້ ນຳ ຂອງທ່ານ ໝໍ!
- ການຈັດຕັ້ງອາຫານທີ່ຖືກຕ້ອງໂດຍອີງໃສ່ອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ.
- ກິນຢາລົດນ້ ຳ ຕານ.
- ການແນະ ນຳ ການປິ່ນປົວດ້ວຍອິນຊູລິນໃນກໍລະນີທີ່ບໍ່ມີຜົນສະທ້ອນໃນເລືອດໃນການກິນຢາຄຸມ ກຳ ເນີດທີ່ເຮັດໃຫ້ທາດ ນຳ ້ຕານໃນເລືອດປົກກະຕິ.
- ແກ້ໄຂ ໜັກ ເກີນ.
- ການຍົກເລີກການໃຊ້ຢາ corticosteroid ທີ່ເຮັດໃຫ້ເກີດການພັດທະນາຂອງພະຍາດທາງເດີນທາງ.
ບາງຄັ້ງການຜ່າຕັດອາດຈະຖືກ ກຳ ນົດໃຫ້ເອົາເນື້ອເຍື່ອສ່ວນເກີນໃນຕ່ອມ adrenal ແລະຫຼຸດຜ່ອນການຜະລິດ corticosteroids.
ການຮັກສາພະຍາດມີຫຼາຍເປົ້າ ໝາຍ. ຫຼັງຈາກການປະຕິບັດຂອງມັນ, ມັນກໍ່ເປັນໄປໄດ້ທີ່ຈະເຮັດໃຫ້ລະດັບຂອງ monosaccharide ປົກກະຕິ, ເຊັ່ນດຽວກັນກັບການລົບລ້າງສາເຫດທີ່ກໍານົດການເພີ່ມຂື້ນຂອງຄວາມເຂັ້ມຂົ້ນຂອງຮໍໂມນທີ່ຜະລິດໂດຍ adrenal cortex. ນີ້ຊ່ວຍເພີ່ມໂອກາດໃນການຟື້ນຟູ ໜ້າ ທີ່ຂອງຈຸລັງβ - ຈຸລັງຂອງບັນດາ islet ຂອງ Langerhans ຂອງກະຕ່າຍ, ຮັບຜິດຊອບໃນການຜະລິດອິນຊູລິນ ທຳ ມະຊາດ. ການປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ຂອງທ່ານ ໝໍ ກ່ຽວກັບຄວາມເປັນມາຂອງຄາບອາຫານທີ່ມີຄາໂບໄຮເດດຕ່ ຳ, ການ ດຳ ລົງຊີວິດທີ່ຫ້າວຫັນ, ປະຖິ້ມນິໄສທີ່ບໍ່ດີກໍ່ໃຫ້ໂອກາດທີ່ຈະໄດ້ຮັບຜົນໃນທາງບວກທີ່ຮັບປະກັນແລະຍົກເວັ້ນການພັດທະນາຂອງພາວະແຊກຊ້ອນຂອງໂລກເບົາຫວານ.
ໄວ້ວາງໃຈແພດທີ່ເຂົ້າຮ່ວມແລະມີສຸຂະພາບແຂງແຮງ!
ຜູ້ເປັນພະຍາດເບົາຫວານໃນໄລຍະເລີ່ມຕົ້ນມີທຸກໆໂອກາດທີ່ຈະສັບສົນໃນການກວດແລະການສຶກສາທີ່ແພດ ໝໍ ທີ່ເຂົ້າຮ່ວມໄດ້ ກຳ ນົດໃນເວລາທີ່ ກຳ ນົດການບົ່ງມະຕິພະຍາດເບົາຫວານໃນເບື້ອງຕົ້ນ.
ໃນການທົບທວນມື້ນີ້, ພວກເຮົາຈະເວົ້າກ່ຽວກັບຕ່ອມ thyroid ແລະມັນມີຄວາມ ສຳ ຄັນແນວໃດໃນການສ້າງການບົ່ງມະຕິທີ່ຖືກຕ້ອງແລະຖືກຕ້ອງທີ່ກ່ຽວຂ້ອງກັບຕ່ອມ thyroid. ໜຶ່ງ ໃນແງ່ມຸມທີ່ ສຳ ຄັນທີ່ສຸດທີ່ພວກເຮົາຈະກ່າວເຖິງ ການວິເຄາະຮໍໂມນ .
ສາເຫດຂອງຄວາມລົ້ມເຫຼວຂອງ thyroid ມັກຈະຄ້າຍຄືກັນກັບສາເຫດທີ່ເຮັດໃຫ້ເກີດການສະແດງອອກຂອງໂຣກເບົາຫວານປະເພດ 1. ສິ່ງນີ້ຈະກະຈ່າງແຈ້ງໂດຍຜ່ານການສອບເສັງທົ່ວໄປແລະກວດຊີວະເຄມີເລືອດແລະສະແດງອອກໃນ ຈຳ ນວນເມັດເລືອດຂາວທີ່ບໍ່ພຽງພໍໃນສ່ວນປະກອບຂອງມັນ.
ຖ້າວ່າ, ຫຼັງຈາກຜ່ານການກວດເລືອດທົ່ວໄປ, ຜົນໄດ້ຮັບຂ້າງເທິງແມ່ນພົບ, ແລ້ວ ທົດສອບຮໍໂມນ . ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະສັງເກດວ່າການສ້າງການວິນິດໄສທີ່ຖືກຕ້ອງແມ່ນບໍ່ພຽງພໍ ການຮໍໂມນ thyrotropic - ຊື່ອື່ນແມ່ນ thyrotropin, TSH .
ການຄົ້ນຄ້ວາຕ້ອງເຮັດໃຫ້ ສຳ ເລັດໂດຍ ການວິເຄາະຮໍໂມນ T3 ຟຣີແລະ T4 ຟຣີ .
ມັນຍັງເປັນມູນຄ່າທີ່ສັງເກດວ່າການຂາດຮໍໂມນ thyroid ສາມາດເຮັດໃຫ້ລະດັບຂອງ cholesterol "ບໍ່ດີ", homocysteine ແລະ lipoprotein ເພີ່ມຂື້ນ. ຂໍ້ມູນນີ້ມີຄວາມ ສຳ ຄັນເປັນພິເສດ ສຳ ລັບຜູ້ເປັນໂລກເບົາຫວານ.
ໃນກໍລະນີທີ່ທ່ານມາການຕັດສິນໃຈ ກວດຮໍໂມນ ຕົວທ່ານເອງແລະຜົນໄດ້ຮັບແມ່ນບໍ່ສະບາຍ, ທ່ານຄວນຕິດຕໍ່ແພດຊ່ຽວຊານດ້ານ endocrinologist ທັນທີ. ສ່ວນຫຼາຍອາດຈະ, ພາຍຫຼັງການປິ່ນປົວທີ່ທ່ານ ໝໍ ສັ່ງ, ຄວາມສົມດຸນຂອງຮໍໂມນຈະກັບມາເປັນປົກກະຕິ. ແຕ່ນີ້ບໍ່ໄດ້ ໝາຍ ຄວາມວ່າຕອນນີ້ທ່ານສາມາດຜ່ອນຄາຍແລະລືມທຸກຢ່າງໄດ້. ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຕ້ອງທົດສອບຮໍໂມນຢ່າງ ໜ້ອຍ ໜຶ່ງ ຄັ້ງໃນທຸກໆ 4 ເດືອນ, ເພື່ອວ່າທ່ານຈະໄດ້ຮູ້ເຖິງປະສິດທິຜົນຂອງການຮັກສາແລະຄວາມ ໝັ້ນ ຄົງຂອງຜົນໄດ້ຮັບ.
ໃນອະນາຄົດ ການກວດຮໍໂມນ ເຈົ້າສາມາດກິນໄດ້ທຸກໆຫົກເດືອນ.
ໂຣກເບົາຫວານ mteritus ແມ່ນພະຍາດທີ່ພັດທະນາຍ້ອນຜົນກະທົບທີ່ຜິດປົກກະຕິຂອງໂຣກ adrenal cortex ຫຼືການໃຊ້ຢາຄຸມຮໍໂມນດົນນານ.
ອັນຕະລາຍທີ່ສຸດ ສຳ ລັບພະຍາດເບົາຫວານສະເຕີຣອຍແມ່ນ ສຳ ລັບຄົນທີ່ເປັນໂລກເບົາຫວານ, ພວກເຮົາຈະ ກຳ ນົດວ່າມັນແມ່ນຫຍັງ, ບໍ່ວ່າຈະເປັນ hypercorticism ແມ່ນມີສ່ວນກ່ຽວຂ້ອງກັບສະພາບການນີ້, ແລະສິ່ງທີ່ຄວນເຮັດ.
ພະຍາດນີ້ມີຜົນກະທົບທີ່ເຮັດໃຫ້ຕ່ອມຂົມ, ທຳ ລາຍຈຸລັງຂອງຮ່າງກາຍແລະແຊກແຊງການຜະລິດຮໍໂມນອິນຊູລິນ ທຳ ມະດາ. ດ້ວຍເຫດຜົນນີ້, ພະຍາດເບົາຫວານ steroid mellitus ມັກຖືກເອີ້ນວ່າໂຣກເບົາຫວານຊະນິດທີ 1 ທີ່ຂື້ນກັບອິນຊູລິນ.
ມີສອງເຫດຜົນຫຼັກ ສຳ ລັບການພັດທະນາໂຣກເບົາຫວານ:
ເປັນອາການແຊກຊ້ອນຂອງພະຍາດທີ່ກະຕຸ້ນການຜະລິດຮໍໂມນຂອງ adrenal ເພີ່ມຂື້ນເຊັ່ນ: ພະຍາດ Itsenko-Cushing,
ເປັນຜົນສະທ້ອນຂອງການຮັກສາທີ່ຍາວນານກັບຢາທີ່ໃຊ້ຮໍໂມນ.
ສ່ວນຫຼາຍມັກ, ເຫດຜົນຂອງການປາກົດຕົວຂອງໂລກເບົາຫວານສະເຕີຣອຍແມ່ນການໄດ້ຮັບສານຮໍໂມນເຊິ່ງເປັນເຫດຜົນທີ່ບາງຄັ້ງມັນຖືກເອີ້ນວ່າໂຣກເບົາຫວານຂອງຢາ. ພະຍາດທີ່ອັນຕະລາຍນີ້ມັກຈະພັດທະນາເປັນຜົນຂ້າງຄຽງທີ່ຮ້າຍແຮງດ້ວຍການຮັກສາເປັນເວລາດົນກັບຢາ glucocorticoid ເຊັ່ນ:
ຢາເຫຼົ່ານີ້ແມ່ນຖືກສັ່ງໂດຍປົກກະຕິເພື່ອຕ້ານກັບຂະບວນການອັກເສບໃນພະຍາດ ຊຳ ເຮື້ອຮ້າຍແຮງແລະເພື່ອປິ່ນປົວພະຍາດທາງປະສາດ. ເພາະສະນັ້ນ, ພະຍາດເບົາຫວານ steroid ມັກຈະມີຜົນຕໍ່ຄົນເຈັບທີ່ມີພະຍາດດັ່ງຕໍ່ໄປນີ້:
- ໂລກຫອບຫືດ,
- ໂລກຂໍ້ອັກເສບຂໍ່,
- ພະຍາດໂຣກຊືມເສົ້າຕ່າງໆ (pemphigus, eczema, lupus erythematosus),
- ໂຣກ sclerosis ຫຼາຍ.
ນອກຈາກນັ້ນ, ການໃຊ້ຢາ diuretics ທີ່ແນ່ນອນອາດຈະສົ່ງຜົນກະທົບຕໍ່ການພັດທະນາຂອງໂລກເບົາຫວານ steroid. ທີ່ນິຍົມທີ່ສຸດໃນບັນດາພວກມັນແມ່ນເຄື່ອງມືຕໍ່ໄປນີ້:
ພ້ອມກັນນີ້, ໂຣກເບົາຫວານຊະນິດນີ້ມັກຈະຖືກກວດຫາໃນແມ່ຍິງຜູ້ທີ່ໃຊ້ການຄຸມ ກຳ ເນີດຂອງຮໍໂມນເປັນເວລາດົນນານເພື່ອປ້ອງກັນການຖືພາໂດຍບໍ່ຕ້ອງການ.
ນອກຈາກນັ້ນ, ຜູ້ທີ່ໄດ້ຮັບການຜ່າຕັດປ່ຽນ ໝາກ ໄຂ່ຫຼັງກໍ່ມີຄວາມສ່ຽງເຊັ່ນກັນ.
ເພື່ອຢາກຮູ້ວ່າຢາ steroids ແລະພະຍາດເບົາຫວານກ່ຽວຂ້ອງກັນແນວໃດ, ທ່ານ ຈຳ ເປັນຕ້ອງເຂົ້າໃຈວ່າຢາຮໍໂມນມີຜົນກະທົບແນວໃດຕໍ່ຮ່າງກາຍຂອງມະນຸດ. ດ້ວຍການໄດ້ຮັບເງິນຊ່ວຍເຫຼືອເປັນເວລາດົນ, ລະບົບຊີວະເຄມີເລືອດຂອງຄົນເຈັບມີການປ່ຽນແປງ. ໃນກໍລະນີນີ້, ລະດັບຂອງ corticosteroids ໃນມັນເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍ.
ສານສະເຕີຣອຍມີຜົນກະທົບຕໍ່ເຊນ pancreatic, ເຊິ່ງ ນຳ ໄປສູ່ໂຣກ necrosis ຄ່ອຍໆຂອງພວກມັນ. ນີ້ມີຜົນກະທົບຕໍ່ລະດັບຂອງອິນຊູລິນໃນຮໍໂມນເພດຊາຍໃນຮ່າງກາຍຂອງຄົນເຈັບ, ຫຼຸດຜ່ອນມັນໃຫ້ຢູ່ໃນລະດັບຕ່ ຳ ສຸດແລະກໍ່ໃຫ້ເກີດການພັດທະນາຂອງໂລກເບົາຫວານ. ນອກຈາກນັ້ນ, ຮໍໂມນສະເຕີຣອຍເຮັດໃຫ້ຈຸລັງຂອງຮ່າງກາຍບໍ່ມີຄວາມສ່ຽງຕໍ່ອິນຊູລິນ, ເຊິ່ງກໍ່ໃຫ້ເກີດການລົບກວນການເຜົາຜະຫລານທາດແປ້ງທາດແປ້ງຂອງຄົນເຈັບ.
ດັ່ງນັ້ນ, ອາການຂອງພະຍາດເບົາຫວານທັງສອງຊະນິດ 1 ແລະປະເພດ 2 ແມ່ນລັກສະນະຂອງພະຍາດເບົາຫວານ steroid. ດ້ວຍເຫດນັ້ນ, ຫຼັກສູດຂອງພະຍາດນີ້ສາມາດຂ້ອນຂ້າງຮຸນແຮງແລະ ນຳ ໄປສູ່ບັນຫາສັບສົນທີ່ຮ້າຍແຮງ.
ມັນຄວນຈະໄດ້ຮັບຍົກໃຫ້ເຫັນວ່າພະຍາດເບົາຫວານ, ເກີດມາຈາກ steroids, ພັດທະນາຊ້າຫຼາຍແລະໃນໄລຍະເລີ່ມຕົ້ນຂອງພະຍາດສາມາດປະຕິບັດຕົວເອງບໍ່ໄດ້ສະແດງອອກ. ອາການຕໍ່ໄປນີ້ສະແດງເຖິງການປະກົດຕົວຂອງໂຣກເບົາຫວານໃນຕົວຄົນ:
- ກະຫາຍນ້ ຳ ຫລາຍ. ເພື່ອເຮັດໃຫ້ຄົນເຈັບຂອງນາງສາມາດບໍລິໂພກທາດແຫຼວໃນປະລິມານຫຼາຍ,
- ຄວາມອິດເມື່ອຍແລະການປະຕິບັດທີ່ຫຼຸດລົງ. ມັນກາຍເປັນເລື່ອງຍາກ ສຳ ລັບບຸກຄົນທີ່ຈະປະຕິບັດກິດຈະ ກຳ ປະ ຈຳ ວັນ,
- ຖ່າຍເບົາເລື້ອຍໆ. ເມື່ອໄປຢ້ຽມຢາມຫ້ອງນ້ ຳ ທຸກໆຄັ້ງຄົນເຈັບໄດ້ຖືກຈັດສັນປັດສະວະເປັນ ຈຳ ນວນຫລວງຫລາຍ,
ຍິ່ງໄປກວ່ານັ້ນ, ບໍ່ຄືກັບໂຣກເບົາຫວານປະເພດ 1 ແລະຊະນິດທີ 2, ໃນຄົນເຈັບທີ່ມີຮູບແບບສະເຕີຣອຍຂອງພະຍາດ, ລະດັບນໍ້າຕານໃນເລືອດແລະປັດສະວະບໍ່ຄ່ອຍຈະເກີນມາດຕະຖານ. ດຽວກັນໃຊ້ກັບລະດັບຂອງ acetone, ເຊິ່ງປົກກະຕິແລ້ວບໍ່ເກີນມາດຕະຖານທີ່ອະນຸຍາດ. ນີ້ເຮັດໃຫ້ການວິນິດໄສພະຍາດດັ່ງກ່າວສັບສົນຂຶ້ນຢ່າງຫຼວງຫຼາຍ.
ປັດໃຈທີ່ປະກອບສ່ວນເຂົ້າໃນການພັດທະນາໂຣກເບົາຫວານ:
- ການຮັກສາຍາວນານກັບ corticosteroids,
- ການໄດ້ຮັບສານຮໍໂມນໃນປະລິມານສູງ,
- ການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດເລື້ອຍໆຍ້ອນເຫດຜົນທີ່ບໍ່ຮູ້,
ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະເນັ້ນຫນັກວ່າຜູ້ປ່ວຍຈໍານວນຫຼາຍທີ່ໃຊ້ຢາຮໍໂມນສາມາດເປັນໂຣກເບົາຫວານ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ສ່ວນຫຼາຍມັນ ດຳ ເນີນໄປໃນຮູບແບບທີ່ເບົາບາງແລະຫາຍໄປ ໝົດ ຫຼັງຈາກ ສຳ ເລັດການປິ່ນປົວແລ້ວ.
ຮູບແບບທີ່ຮ້າຍແຮງຂອງພະຍາດ, ຕາມກົດລະບຽບ, ແມ່ນສັງເກດເຫັນພຽງແຕ່ໃນຄົນທີ່ມັກເປັນໂລກເບົາຫວານຫຼືມີອາການນີ້ແລ້ວ. ຫຼາຍຄົນທີ່ເປັນໂລກເບົາຫວານບໍ່ຮູ້ກ່ຽວກັບການບົ່ງມະຕິຂອງພວກເຂົາ, ຍ້ອນວ່າພະຍາດດັ່ງກ່າວ ດຳ ເນີນໄປໃນຮູບແບບທີ່ຍັງຄ້າງຄາ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ການກິນ corticosteroids ຊ່ວຍເສີມຂະຫຍາຍເສັ້ນທາງຂອງພະຍາດແລະເລັ່ງການພັດທະນາຂອງມັນ.
ປັດໄຈ ໜຶ່ງ ອີກທີ່ປະກອບສ່ວນໃນການເລີ່ມຕົ້ນຂອງໂລກເບົາຫວານ steroid ແມ່ນການ ນຳ ້ ໜັກ ເກີນ, ເຊິ່ງພິສູດໃຫ້ມີການພົວພັນກັນ.
ຄົນທີ່ເປັນໂລກອ້ວນຄວນຈະໃຊ້ຢາຮໍໂມນດ້ວຍຄວາມລະມັດລະວັງແລະຖ້າມີ ຄຳ ແນະ ນຳ ຈາກທ່ານ ໝໍ ສຳ ລັບສິ່ງນີ້.
ການປິ່ນປົວໂຣກເບົາຫວານສະເຕີຣອຍຄວນໄດ້ຮັບການປະຕິບັດໂດຍອີງຕາມຂັ້ນຕອນຂອງພະຍາດ. ຖ້າຄວາມລັບຂອງອິນຊູລິນໃນຮ່າງກາຍຖືກຢຸດຢ່າງສິ້ນເຊີງ, ການຕໍ່ສູ້ຕ້ານກັບພະຍາດນີ້ຄວນປະຕິບັດຄືກັນກັບພະຍາດເບົາຫວານຊະນິດ 1.
ການປິ່ນປົວໂຣກເບົາຫວານ steroid ທີ່ເພິ່ງພາອາໃສອິນຊູລິນປະກອບມີຂັ້ນຕອນດັ່ງຕໍ່ໄປນີ້:
- ການສັກຢາອິນຊູລິນທຸກວັນ
- ຍຶດ ໝັ້ນ ກັບອາຫານ ບຳ ບັດ (ນີ້ອາດຈະເປັນຄາບຄາບຄາໂບໄຮເດຣຕ່ ຳ, ແຕ່ວ່າມັນຕິດເຊື້ອໃນຄົນທີ່ເປັນພະຍາດ ໝາກ ໄຂ່ຫຼັງ),
- ການອອກ ກຳ ລັງກາຍສູງ (ຍ່າງ, ແລ່ນ, ກາຍຍະ ກຳ),
ຍິ່ງໄປກວ່ານັ້ນ, ອາຫານແລະການອອກ ກຳ ລັງກາຍແມ່ນມີຄວາມ ສຳ ຄັນທີ່ສຸດ ສຳ ລັບການປັບປຸງສະພາບຂອງຄົນເຈັບ. ການຮັກສານີ້ຊ່ວຍຮັກສາລະດັບນ້ ຳ ຕານໃນເລືອດປົກກະຕິ.
ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຕ້ອງເນັ້ນ ໜັກ ວ່າພະຍາດເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນແມ່ນພະຍາດທີ່ບໍ່ສາມາດປິ່ນປົວໄດ້, ເນື່ອງຈາກວ່າຈຸລັງຂອງ pancreatic ທີ່ຖືກ ທຳ ລາຍໂດຍ corticosteroids ແມ່ນບໍ່ໄດ້ຮັບການຟື້ນຟູອີກຕໍ່ໄປ.
ຖ້າການຜະລິດອິນຊູລິນບໍ່ໄດ້ຖືກລົບກວນຢ່າງສິ້ນເຊີງແລະຈຸລັງຕ່ອມສືບຕໍ່ຜະລິດຮໍໂມນ, ຫຼັງຈາກນັ້ນຄົນເຈັບຈະພັດທະນາໂລກເບົາຫວານທີ່ບໍ່ແມ່ນອິນຊູລິນ, ເຊິ່ງກົງກັບພະຍາດເບົາຫວານຊະນິດ 2.
ສຳ ລັບການຮັກສາມັນຕ້ອງການ:
- ຄາບອາຫານທີ່ມີຄາໂບໄຮເດຣດຕໍ່າ
- ອອກ ກຳ ລັງກາຍແບບບັງຄັບ,
- ການກິນຢາທີ່ເພີ່ມຄວາມລະອຽດອ່ອນຂອງເນື້ອເຍື່ອໃຫ້ກັບອິນຊູລິນ: Glucophage, Thiazolidinedione ແລະ Siofor,
- ນໍ້າ ໜັກ ເກີນ (ຖ້າມີ)
- ອະນຸຍາດສັກຢາອິນຊູລິນເພື່ອຮັກສາຕ່ອມທີ່ຖືກກະທົບ.
ດ້ວຍໂຣກເບົາຫວານຊະນິດນີ້, ການເຮັດວຽກຂອງພະຍາດລິດສະດວງສາມາດຟື້ນຕົວຢ່າງເຕັມທີ່, ນັ້ນ ໝາຍ ຄວາມວ່າພະຍາດເບົາຫວານທີ່ບໍ່ແມ່ນອິນຊູລິນແມ່ນສາມາດປິ່ນປົວໄດ້.
ພະຍາດເບົາຫວານ Steroid ແມ່ນຮູບແບບທີ່ແຂງແຮງຂອງ insulin ທີ່ຂຶ້ນກັບພະຍາດເບົາຫວານ, ເຊິ່ງສາມາດເກີດຂື້ນໄດ້ໂດຍບໍ່ສົນເລື່ອງອາຍຸ (ມັນສາມາດພັດທະນາໄດ້ເຖິງແມ່ນວ່າໃນເດັກນ້ອຍ). ບັນຫາຕົ້ນຕໍຂອງການບົ່ງມະຕິຂອງມັນແມ່ນການຂາດອາການສ້ວຍແຫຼມ. ສາເຫດຂອງພະຍາດນີ້ມັກຈະເປັນໂລກປະສາດປະສາດ. ບາງຄັ້ງເນື້ອໃນຫຼາຍເກີນໄປຂອງຮໍໂມນ adrenal ໃນເລືອດກາຍເປັນສາເຫດທີ່ແທ້ຈິງຂອງພະຍາດ. ນີ້ສາມາດເກີດຂື້ນໄດ້ທັງໂລກພະຍາດອະໄວຍະວະແລະການຮັກສາຍາວນານດ້ວຍຢາ glucocorticoid.
ຢາຄຸມ ກຳ ເນີດທາງປາກ, ຢາ diuretics, ຢາບາງຊະນິດ ສຳ ລັບໂລກຫອບຫືດ, ໂລກຂໍ້ອັກເສບ Arthrosis, ພະຍາດ Itsenko-Cushing, ແລະໂຣກ collagenosis ສ່ວນໃຫຍ່ແມ່ນເປັນຍ້ອນພະຍາດເບົາຫວານ steroid. ເມື່ອເວລາຜ່ານໄປ, ການໃຊ້ຢາດັ່ງກ່າວເປັນປະ ຈຳ ສາມາດເຮັດໃຫ້ທາດໂປຣຕີນແລະທາດແປ້ງຜິດປົກກະຕິທີ່ ສຳ ຄັນເຮັດໃຫ້ທາດ ນຳ ້ຕານໃນເລືອດເພີ່ມຂື້ນ. ປະກົດການນີ້ແມ່ນອັນຕະລາຍທີ່ສຸດກັບການຍັບຍັ້ງການເຮັດວຽກຂອງຕັບໃນແງ່ຂອງການສະສົມ glycogen.
ການປິ່ນປົວໂຣກເບົາຫວານ Steroid

ການປິ່ນປົວທີ່ສັບສົນຂອງໂຣກເບົາຫວານ steroid ແມ່ນແນໃສ່:
- ປົກກະຕິຂອງນ້ ຳ ຕານໃນເລືອດ
- ການລົບລ້າງສາເຫດທີ່ເຮັດໃຫ້ລະດັບຮໍໂມນເພີ່ມຂື້ນໃນ adrenal cortex.
ມັກຈະມີກໍລະນີເມື່ອຄົນເຈັບບໍ່ສາມາດເຮັດໄດ້ໂດຍບໍ່ຕ້ອງຜ່າຕັດ: ການຜ່າຕັດເອົາເນື້ອເຍື່ອສ່ວນເກີນອອກໃນຕ່ອມ adrenal. ການປະຕິບັດງານດັ່ງກ່າວສາມາດປັບປຸງຫຼັກສູດຂອງພະຍາດໄດ້ຢ່າງຫຼວງຫຼາຍແລະໃນບາງກໍລະນີເຮັດໃຫ້ລະດັບນ້ ຳ ຕານກັບຄືນສູ່ສະພາບປົກກະຕິ. ໂດຍສະເພາະຖ້າຄົນເຈັບຈະປະຕິບັດຢ່າງເຂັ້ມງວດກັບອາຫານ ບຳ ບັດແລະຄາບອາຫານ, ເຊິ່ງຖືກ ກຳ ນົດໃຫ້ເປັນໄຂມັນສູງແລະມີນ້ ຳ ໜັກ ຫຼາຍເກີນໄປ.
ການໃຊ້ຢາແມ່ນກ່ຽວຂ້ອງກັບການກິນຢາທີ່ຊ່ວຍຫຼຸດລະດັບນໍ້າຕານໃນເລືອດ.
ໃນຂັ້ນຕອນ ທຳ ອິດຂອງການຮັກສາ, sulfonylureas ແມ່ນຖືກ ກຳ ນົດ, ແຕ່ມັນສາມາດເຮັດໃຫ້ການເຜົາຜານອາຫານຂອງທາດແປ້ງທາດແປ້ງທີ່ຮ້າຍແຮງ, ເຊິ່ງ ນຳ ໄປສູ່ການເປັນໂຣກເບົາຫວານທີ່ເປັນໂຣກເບົາຫວານໃນຮູບແບບທີ່ຂື້ນກັບອິນຊູລິນ. ການຕິດຕາມກວດການ້ ຳ ໜັກ ຂອງທ່ານແມ່ນພາກສ່ວນ ໜຶ່ງ ທີ່ ຈຳ ເປັນຂອງການຮັກສາເພາະວ່າການທີ່ມີນ້ ຳ ໜັກ ໜັກ ເກີນໄປຈະເຮັດໃຫ້ເກີດພະຍາດຮ້າຍແຮງແລະເຮັດໃຫ້ການຮັກສາສັບສົນ.
ຫນ້າທໍາອິດຂອງການທັງຫມົດ, ຢາທີ່ເນື່ອງມາຈາກທີ່ພະຍາດປາກົດວ່າຄວນຈະຖືກຍົກເລີກ. ປົກກະຕິແລ້ວ, ທ່ານຫມໍເລືອກເອົາຕົວອະນາລັອກທີ່ບໍ່ມີອັນຕະລາຍ. ຕາມ ຄຳ ແນະ ນຳ ຂອງແພດ, ມັນດີທີ່ສຸດທີ່ຈະປະສົມຢາຄຸມ ກຳ ເນີດດ້ວຍການສັກຢາອິນຊູລິນ. ການປິ່ນປົວແບບນີ້ຊ່ວຍເພີ່ມໂອກາດໃນການຟື້ນຟູຈຸລັງ pancreatic ທີ່ຮັບຜິດຊອບຕໍ່ການປ່ອຍອິນຊູລິນ ທຳ ມະຊາດ. ຫຼັງຈາກນີ້, ຫຼັກສູດຂອງພະຍາດສາມາດຄວບຄຸມໄດ້ງ່າຍໂດຍການຊ່ວຍເຫຼືອຂອງຄາບອາຫານ.
ວິດີໂອທີ່ກ່ຽວຂ້ອງ
ໂຣກເບົາຫວານ steroid ແມ່ນຫຍັງແລະມັນຈະຖືກຮັກສາໄດ້ແນວໃດ? ຄຳ ຕອບໃນວິດີໂອ:
ການປິ່ນປົວໂຣກເບົາຫວານສະເຕີຣອຍຈະປະສົບຜົນ ສຳ ເລັດພຽງແຕ່ຖ້າຄົນເຈັບບໍ່ສົນໃຈ ຄຳ ແນະ ນຳ ອັນຮີບດ່ວນຂອງຜູ້ຊ່ຽວຊານທີ່ລາວຖືກສັງເກດເຫັນ. ມັນເປັນສິ່ງ ສຳ ຄັນເມື່ອອາການ ທຳ ອິດປາກົດຂື້ນໃນເວລາທີ່ຕ້ອງການຕິດຕໍ່ສະຖາບັນການແພດເພື່ອກວດກາແລະກວດຫາການບົ່ງມະຕິຂອງທ່ານ. ຫຼັງຈາກນັ້ນ, ທ່ານ ໝໍ ຈະ ກຳ ນົດການຮັກສາທີ່ ເໝາະ ສົມ, ເຊິ່ງຈະຊ່ວຍໄດ້ພຽງແຕ່ຖ້າວ່າຂໍ້ ກຳ ນົດທັງ ໝົດ ຖືກປະຕິບັດຢ່າງເຂັ້ມງວດ.
ຢ່າລືມວ່າໂຣກເບົາຫວານສະເຕີຣອຍເກີດຂື້ນເນື່ອງຈາກການໃຊ້ຢາຄຸມ ກຳ ເນີດຂອງຮໍໂມນດົນນານແລະຢາອື່ນໆທີ່ຄ້າຍຄືກັນ. ຍັງມີຄວາມສ່ຽງແມ່ນບຸກຄົນທີ່ມີນ້ໍາຫນັກເກີນ. ດັ່ງນັ້ນ, ເພື່ອປ້ອງກັນພະຍາດນີ້, ທ່ານຄວນປະຖິ້ມການກິນຢາຮໍໂມນໂດຍບັງເອີນ (ຖ້າພວກມັນບໍ່ໄດ້ຮັບການສັ່ງຈາກທ່ານ ໝໍ) ແລະເລີ່ມຕິດຕາມອາຫານຂອງທ່ານເອງ. ມັນເປັນສິ່ງ ຈຳ ເປັນທີ່ຈະເສີມອາຫານຂອງທ່ານເອງດ້ວຍຜະລິດຕະພັນທີ່ມີປະໂຫຍດ, ໂດຍສະເພາະຜັກ, ໝາກ ໄມ້, ພືດສະຫມຸນໄພ, legumes, ແລະຍັງຈະ ກຳ ຈັດນ້ ຳ ຕານທີ່ເປັນອັນຕະລາຍຢ່າງສົມບູນ, ເຊິ່ງບໍ່ໄດ້ ນຳ ຜົນປະໂຫຍດຫຍັງມາໃຫ້ຢ່າງແທ້ຈິງ.