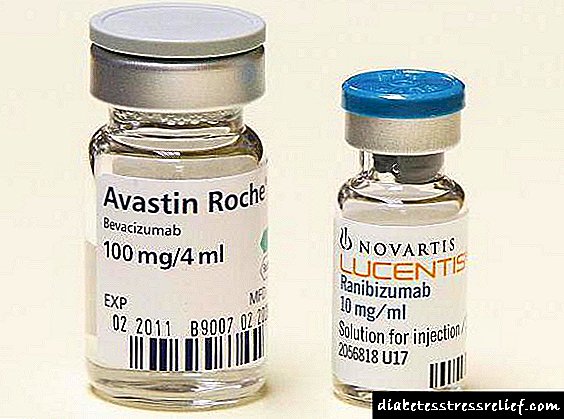
ການກວດກາຢາອິນຊູລິນທີ່ເຮັດວຽກໄວ
insulin ໄວຂອງມະນຸດເລີ່ມຕົ້ນປະຕິບັດພາຍໃນ 30-45 ນາທີຫຼັງຈາກສັກ, ອິນຊູລິນຊະນິດສັ້ນໆທີ່ທັນສະ ໄໝ (Apidra, NovoRapid, Humalog) - ຍິ່ງໄວຂຶ້ນ, ພວກເຂົາຕ້ອງການພຽງແຕ່ 10-15 ນາທີ. Apidra, NovoRapid, Humalog - ນີ້ບໍ່ແມ່ນອິນຊູລິນຂອງມະນຸດແທ້ໆ, ແຕ່ວ່າມັນມີພຽງແຕ່ຕົວຄ້າຍຄືກັນຂອງມັນເທົ່ານັ້ນ.
ຍິ່ງໄປກວ່ານັ້ນ, ເມື່ອປຽບທຽບກັບອິນຊູລິນ ທຳ ມະຊາດ, ຢາເຫຼົ່ານີ້ຈະດີກວ່າເພາະຖືກແກ້ໄຂ. ຂໍຂອບໃຈກັບສູດທີ່ໄດ້ຮັບການປັບປຸງຂອງມັນ, ຢາເຫຼົ່ານີ້, ຫຼັງຈາກທີ່ພວກມັນເຂົ້າສູ່ຮ່າງກາຍ, ຫຼຸດຜ່ອນຄວາມເຂັ້ມຂົ້ນຂອງນໍ້າຕານໃນເລືອດ.
ການປຽບທຽບອິນຊູລິນທີ່ສັ້ນທີ່ສຸດໄດ້ຖືກພັດທະນາໂດຍສະເພາະເພື່ອສະກັດກັ້ນການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນກະແສເລືອດ. ອາການນີ້ມັກຈະເກີດຂື້ນເມື່ອຄົນເປັນໂລກເບົາຫວານຕ້ອງການກິນທາດແປ້ງທີ່ໄວ.
ໃນການປະຕິບັດຕົວຈິງ, ແຕ່ ໜ້າ ເສຍດາຍ, ຄວາມຄິດນີ້ບໍ່ໄດ້ໃຫ້ເຫດຜົນຕົວເອງ, ເພາະວ່າການ ນຳ ໃຊ້ຜະລິດຕະພັນທີ່ຖືກຫ້າມ ສຳ ລັບພະຍາດເບົາຫວານ, ໃນກໍລະນີໃດກໍ່ຕາມ, ເຮັດໃຫ້ນ້ ຳ ຕານໃນເລືອດສູງຂື້ນ.
ເຖິງແມ່ນວ່າໃນເວລາທີ່ຢາເຊັ່ນ Apidra, NovoRapid, Humalog ມີຢູ່ໃນສານຫນູຂອງຄົນເຈັບ, ຜູ້ເປັນໂຣກເບົາຫວານຍັງຄວນຍຶດ ໝັ້ນ ໃນອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ. ການປຽບທຽບທີ່ສຸດຂອງອິນຊູລິນແມ່ນໃຊ້ໃນສະຖານະການທີ່ ຈຳ ເປັນໃນການຫຼຸດຜ່ອນລະດັບນ້ ຳ ຕານໄວເທົ່າທີ່ຈະໄວໄດ້.
ເຫດຜົນອີກຢ່າງ ໜຶ່ງ ທີ່ວ່າເປັນຫຍັງບາງຄັ້ງທ່ານຄວນໄປໃຊ້ອິນຊູລິນອິນຊູລິນແມ່ນເວລາທີ່ທ່ານບໍ່ສາມາດລໍຖ້າເວລາ 40-45 ນາທີທີ່ໄດ້ ກຳ ນົດກ່ອນກິນເຊິ່ງມັນ ຈຳ ເປັນທີ່ຈະຕ້ອງເລີ່ມຕົ້ນປະຕິບັດງານຂອງອິນຊູລິນປົກກະຕິ.
 ການສັກຢາອິນຊູລິນໄວຫຼືໄວເກີນໄປກ່ອນອາຫານແມ່ນມີຄວາມ ຈຳ ເປັນ ສຳ ລັບຜູ້ທີ່ເປັນໂລກເບົາຫວານທີ່ເປັນໂລກເບົາຫວານຫຼັງຈາກກິນເຂົ້າ.
ການສັກຢາອິນຊູລິນໄວຫຼືໄວເກີນໄປກ່ອນອາຫານແມ່ນມີຄວາມ ຈຳ ເປັນ ສຳ ລັບຜູ້ທີ່ເປັນໂລກເບົາຫວານທີ່ເປັນໂລກເບົາຫວານຫຼັງຈາກກິນເຂົ້າ.
ບໍ່ແມ່ນພະຍາດເບົາຫວານສະ ເໝີ ໄປ, ອາຫານທີ່ມີຄາໂບໄຮເດຣດຕໍ່າແລະຢາທີ່ມີເມັດກໍ່ມີຜົນດີ. ໃນບາງກໍລະນີ, ມາດຕະການເຫຼົ່ານີ້ເຮັດໃຫ້ຄົນເຈັບມີການບັນເທົາທຸກສ່ວນເທົ່ານັ້ນ.
ຜູ້ເປັນໂລກເບົາຫວານຊະນິດທີ 2 ມີຄວາມ ໝາຍ ທີ່ຈະພະຍາຍາມຮັກສາອິນຊູລິນໃນໄລຍະປິ່ນປົວ. ມັນອາດຈະແມ່ນວ່າມີເວລາທີ່ຈະພັກຜ່ອນຈາກການກະກຽມອິນຊູລິນ, ຂີ້ກະເທີ່ແມ່ນລະລາຍແລະຈະເລີ່ມຜະລິດອິນຊູລິນໂດຍບໍ່ເປັນເອກະພາບແລະຊ່ວຍຂັບໄລ່ໃນກະແສເລືອດໂດຍບໍ່ມີການສັກກ່ອນ.
ໃນກໍລະນີທາງຄລີນິກໃດກໍ່ຕາມ, ການຕັດສິນໃຈກ່ຽວກັບປະເພດຂອງ insulin, ປະລິມານຢາແລະຊົ່ວໂມງຂອງການເຂົ້າໂຮງຮຽນແມ່ນເຮັດໄດ້ພຽງແຕ່ຫຼັງຈາກຄົນເຈັບໄດ້ປະຕິບັດການກວດສອບຕົວເອງຂອງທາດນ້ ຳ ຕານໃນເລືອດຢ່າງ ໜ້ອຍ ເຈັດວັນ.
ເພື່ອລວບລວມໂຄງການ, ທັງທ່ານ ໝໍ ແລະຄົນເຈັບຈະຕ້ອງໄດ້ເຮັດວຽກ ໜັກ.
ຫຼັງຈາກທີ່ທັງຫມົດ, ການປິ່ນປົວດ້ວຍ insulin ທີ່ດີທີ່ສຸດບໍ່ຄວນຈະເປັນຄືກັນກັບການປິ່ນປົວແບບມາດຕະຖານ (1-2 ຄັ້ງຕໍ່ມື້).
ການປິ່ນປົວອິນຊູລິນໄວແລະໄວເກີນໄປ
ອິນຊູລິນ ultrasonic insulin ເລີ່ມຕົ້ນການກະ ທຳ ຂອງມັນກ່ອນ ໜ້າ ນີ້ກ່ວາຮ່າງກາຍຂອງມະນຸດຄວບຄຸມການ ທຳ ລາຍແລະດູດຊຶມໂປຣຕີນ, ບາງສ່ວນກໍ່ຖືກປ່ຽນເປັນ glucose. ສະນັ້ນ, ຖ້າຄົນເຈັບປະຕິບັດຕາມຄາບອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ, ອິນຊູລິນສັ້ນທີ່ປະຕິບັດກ່ອນອາຫານຈະດີກວ່າ:
ການໃສ່ອິນຊູລິນໄວຕ້ອງໄດ້ຮັບການປະຕິບັດ 40-45 ນາທີກ່ອນອາຫານ. ເວລານີ້ແມ່ນຕົວຊີ້ບອກ, ແລະ ສຳ ລັບຄົນເຈັບແຕ່ລະຄົນມັນໄດ້ຖືກ ກຳ ນົດໄວ້ເປັນສ່ວນບຸກຄົນຫຼາຍຂື້ນ. ໄລຍະເວລາຂອງການປະຕິບັດຂອງ insulins ສັ້ນແມ່ນປະມານຫ້າຊົ່ວໂມງ. ມັນແມ່ນເວລານີ້ທີ່ຮ່າງກາຍຂອງມະນຸດຮຽກຮ້ອງໃຫ້ຍ່ອຍອາຫານທີ່ກິນໄດ້ ໝົດ.
ອິນຊູລິນອິນຊູລິນຖືກໃຊ້ໃນສະຖານະການທີ່ບໍ່ຄາດຄິດເມື່ອລະດັບນໍ້າຕານຕ້ອງຖືກຫຼຸດລົງຢ່າງໄວວາ. ອາການແຊກຊ້ອນຂອງໂຣກເບົາຫວານຈະເກີດຂື້ນຢ່າງແນ່ນອນໃນຊ່ວງເວລາທີ່ຄວາມເຂັ້ມຂົ້ນຂອງທາດນ້ ຳ ຕານໃນກະແສເລືອດເພີ່ມຂື້ນ, ສະນັ້ນມັນ ຈຳ ເປັນຕ້ອງຫຼຸດລົງໃນລະດັບປົກກະຕິໄວເທົ່າທີ່ຈະໄວໄດ້. ແລະໃນເລື່ອງນີ້, ຮໍໂມນຂອງການປະຕິບັດ ultrashort ເຫມາະສົມຢ່າງສົມບູນ.
ຖ້າຄົນເຈັບປະສົບກັບໂລກເບົາຫວານ "ເບົາ" (ນ້ ຳ ຕານເຮັດໃຫ້ຕົວເອງເປັນປົກກະຕິແລະມັນກໍ່ເກີດຂື້ນຢ່າງໄວວາ), ການສັກຢາອິນຊູລິນຕື່ມໃນສະຖານະການນີ້ແມ່ນບໍ່ ຈຳ ເປັນ. ນີ້ເປັນໄປໄດ້ທີ່ຈະເປັນໂລກເບົາຫວານປະເພດ 2 ເທົ່ານັ້ນ.
ອິນຊູລິນ
insulins ທີ່ໄວທີ່ສຸດລວມມີ Apidra (Glulisin), NovoRapid (Aspart), Humalog (Lizpro). ຢາເຫລົ່ານີ້ແມ່ນຜະລິດໂດຍ 3 ບໍລິສັດການຢາທີ່ແຂ່ງຂັນກັນ. ອິນຊູລິນຂອງມະນຸດ ທຳ ມະດາແມ່ນສັ້ນ, ແລະທາດອີຕາລີແມ່ນຕົວຄ້າຍຄືກັນ, ນັ້ນແມ່ນການປັບປຸງເມື່ອທຽບກັບອິນຊູລິນຂອງມະນຸດແທ້.
ໂດຍເນື້ອແທ້ແລ້ວຂອງການປັບປຸງແມ່ນວ່າຢາ ultrafast ເຮັດໃຫ້ລະດັບນ້ ຳ ຕານຫຼຸດລົງໄວກ່ວາຄົນສັ້ນ ທຳ ມະດາ. ຜົນກະທົບດັ່ງກ່າວເກີດຂື້ນ 5-15 ນາທີຫຼັງຈາກການສີດ. insulins Ultrashort ຖືກສ້າງຂື້ນໂດຍສະເພາະເພື່ອຊ່ວຍໃຫ້ຜູ້ເປັນໂລກເບົາຫວານໃນແຕ່ລະໄລຍະກິນເຂົ້າທີ່ມີທາດແປ້ງທາດແປ້ງ.
 ແຕ່ແຜນການນີ້ບໍ່ໄດ້ຜົນໃນການປະຕິບັດຕົວຈິງ. ໃນກໍລະນີໃດກໍ່ຕາມ, ຄາໂບໄຮເດຣດເຮັດໃຫ້ນ້ ຳ ຕານເພີ່ມຂື້ນໄວກ່ວາທາດອິນຊູລິນທີ່ສັ້ນທີ່ສຸດໃນປະຈຸບັນກໍ່ສາມາດຫຼຸດລົງໄດ້. ເຖິງວ່າຈະມີການລະລາຍຂອງ insulin ຊະນິດ ໃໝ່ ໃນຕະຫຼາດການຢາ, ແຕ່ຄວາມຕ້ອງການອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ ສຳ ລັບພະຍາດເບົາຫວານຍັງມີຄວາມກ່ຽວຂ້ອງຢູ່. ນີ້ແມ່ນວິທີດຽວທີ່ຈະຫລີກລ້ຽງອາການແຊກຊ້ອນຮ້າຍແຮງທີ່ພະຍາດຕິດຕໍ່.
ແຕ່ແຜນການນີ້ບໍ່ໄດ້ຜົນໃນການປະຕິບັດຕົວຈິງ. ໃນກໍລະນີໃດກໍ່ຕາມ, ຄາໂບໄຮເດຣດເຮັດໃຫ້ນ້ ຳ ຕານເພີ່ມຂື້ນໄວກ່ວາທາດອິນຊູລິນທີ່ສັ້ນທີ່ສຸດໃນປະຈຸບັນກໍ່ສາມາດຫຼຸດລົງໄດ້. ເຖິງວ່າຈະມີການລະລາຍຂອງ insulin ຊະນິດ ໃໝ່ ໃນຕະຫຼາດການຢາ, ແຕ່ຄວາມຕ້ອງການອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ ສຳ ລັບພະຍາດເບົາຫວານຍັງມີຄວາມກ່ຽວຂ້ອງຢູ່. ນີ້ແມ່ນວິທີດຽວທີ່ຈະຫລີກລ້ຽງອາການແຊກຊ້ອນຮ້າຍແຮງທີ່ພະຍາດຕິດຕໍ່.
ສຳ ລັບຜູ້ທີ່ເປັນໂລກເບົາຫວານໃນປະເພດ 1 ແລະ 2, ປະຕິບັດຕາມຄາບອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ, ອິນຊູລິນຈະຖືກຖືວ່າເປັນສິ່ງທີ່ ເໝາະ ສົມທີ່ສຸດ ສຳ ລັບການສີດກ່ອນອາຫານ, ແທນທີ່ຈະກ່ວາທາດອະນາໄມທີ່ບໍ່ຄືກັນ. ນີ້ແມ່ນເນື່ອງມາຈາກຄວາມຈິງທີ່ວ່າຮ່າງກາຍຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ບໍລິໂພກທາດແປ້ງບໍ່ຫຼາຍປານໃດ, ໂປຣຕີນຍ່ອຍ ທຳ ອິດແລະຫຼັງຈາກນັ້ນສ່ວນ ໜຶ່ງ ກໍ່ຈະຖືກປ່ຽນເປັນ glucose.
ຂະບວນການນີ້ເກີດຂື້ນຊ້າເກີນໄປ, ແລະການກະ ທຳ ຂອງອິນຊູລິນອິນຊູລິນ, ກົງກັນຂ້າມ, ເກີດຂື້ນໄວເກີນໄປ. ໃນກໍລະນີນີ້, ພຽງແຕ່ໃຊ້ອິນຊູລິນສັ້ນ. ການສັກຢາອິນຊູລິນຄວນຈະແມ່ນ 40-45 ນາທີກ່ອນກິນເຂົ້າ.
ເຖິງວ່າຈະມີສິ່ງນີ້ກໍ່ຕາມ, insulins ທີ່ເຮັດໄວເກີນໄປກໍ່ສາມາດເປັນປະໂຫຍດ ສຳ ລັບຜູ້ທີ່ເປັນໂລກເບົາຫວານທີ່ ຈຳ ກັດການກິນທາດແປ້ງ. ຖ້າຄົນເຈັບສັງເກດເຫັນລະດັບນ້ ຳ ຕານສູງຫຼາຍເມື່ອກິນເຂົ້າ ໜຽວ, ໃນສະຖານະການນີ້ insulins ໄວເກີນໄປຈະເປັນປະໂຫຍດຫຼາຍ.
ອິນຊູລິນອິນຊູລິນສາມາດເຂົ້າຫາໄດ້ງ່າຍກ່ອນທີ່ຈະຮັບປະທານອາຫານໃນຮ້ານອາຫານຫລືໃນລະຫວ່າງການເດີນທາງເມື່ອບໍ່ມີທາງທີ່ຈະລໍຖ້າເວລາ 40-45 ນາທີທີ່ໄດ້ຮັບ.
ທີ່ ສຳ ຄັນ! insulins ທີ່ສັ້ນເກີນໄປປະຕິບັດໄດ້ໄວກ່ວາສັ້ນສັ້ນປົກກະຕິ. ໃນເລື່ອງນີ້, ປະລິມານການປຽບທຽບຂອງທາດຮໍໂມນຂອງຮໍໂມນຄວນຈະຕໍ່າກ່ວາທີ່ທຽບເທົ່າກັບປະລິມານທຽບເທົ່າຂອງອິນຊູລິນຂອງມະນຸດສັ້ນ.
ຍິ່ງໄປກວ່ານັ້ນ, ການທົດລອງທາງດ້ານຄລີນິກຂອງຢາໄດ້ສະແດງໃຫ້ເຫັນວ່າຜົນກະທົບຂອງ Humalog ເລີ່ມຕົ້ນ 5 ນາທີກ່ອນ ໜ້າ ນີ້ກ່ວາເມື່ອໃຊ້ Apidra ຫຼື Novo Rapid.
ຂໍ້ດີແລະຂໍ້ເສຍຂອງອິນຊູລິນ
ການປຽບທຽບ ໃໝ່ ຫຼ້າສຸດຂອງອິນຊູລິນ (ຖ້າປຽບທຽບກັບຮໍໂມນຂອງມະນຸດສັ້ນ) ມີຂໍ້ດີແລະຂໍ້ເສຍປຽບບາງຢ່າງ.
- ຈຸດສູງສຸດກ່ອນ ໜ້າ ນີ້ຂອງການກະ ທຳ. ປະເພດ ໃໝ່ ຂອງອິນຊູລິນອິນຊູລິນເລີ່ມເຮັດວຽກໄດ້ໄວກ່ວາເກົ່າ - ຫຼັງຈາກສັກຫຼັງຈາກ 10-15 ນາທີ.
- ການປະຕິບັດທີ່ລຽບງ່າຍຂອງການກະກຽມສັ້ນໆເຮັດໃຫ້ມີການດູດຊືມອາຫານທີ່ດີຂື້ນໂດຍຮ່າງກາຍ, ເຊິ່ງເຮັດໃຫ້ຄົນເຈັບຍຶດ ໝັ້ນ ກັບອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ.
- ການໃຊ້ອິນຊູລິນ ultrafast ແມ່ນສະດວກຫຼາຍເມື່ອຄົນເຈັບບໍ່ສາມາດຮູ້ເວລາທີ່ແນ່ນອນຂອງຄາບອາຫານຕໍ່ໄປ, ຕົວຢ່າງ, ຖ້າລາວ ກຳ ລັງເດີນທາງ.
ຂຶ້ນກັບຄາບອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ, ແພດແນະ ນຳ ໃຫ້ຜູ້ປ່ວຍຂອງພວກເຂົາ, ຕາມປົກກະຕິ, ໃຫ້ໃຊ້ອິນຊູລິນສັ້ນໆກ່ອນອາຫານແຕ່ຄວນຮັກສາຢາໃຫ້ສັ້ນເກີນໄປໃນເວລາກຽມພ້ອມ ສຳ ລັບໂອກາດພິເສດ.
- ລະດັບລະດັບນ້ ຳ ຕານໃນເລືອດຫຼຸດລົງຕໍ່າກ່ວາຫຼັງຈາກການສັກຢາອິນຊູລິນສັ້ນ ທຳ ມະດາ.
- insulins ສັ້ນຕ້ອງໄດ້ຮັບການປະຕິບັດ 40-45 ນາທີກ່ອນທີ່ທ່ານຈະເລີ່ມຕົ້ນກິນເຂົ້າ.ຖ້າທ່ານບໍ່ສັງເກດໄລຍະເວລານີ້ແລະເລີ່ມຕົ້ນກິນອາຫານກ່ອນ ໜ້າ ນີ້, ການກຽມຕົວສັ້ນໆຈະບໍ່ມີເວລາເລີ່ມຕົ້ນການກະ ທຳ, ແລະທາດ ນຳ ້ຕານໃນເລືອດກໍ່ຈະໂດດລົງ.
- ຍ້ອນຄວາມຈິງທີ່ວ່າການກະກຽມອິນຊູລິນສູງເກີນໄປຈະມີຍອດສູງຂື້ນ, ມັນຍາກຫຼາຍທີ່ຈະຄິດໄລ່ປະລິມານຄາໂບໄຮເດຣດທີ່ຕ້ອງໄດ້ບໍລິໂພກໃນລະຫວ່າງອາຫານ, ສະນັ້ນ, ຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດຈຶ່ງເປັນເລື່ອງປົກກະຕິ.
- ການປະຕິບັດໄດ້ຢັ້ງຢືນວ່າ insulin ຊະນິດອ່ອນໆປະຕິບັດບໍ່ ໝັ້ນ ຄົງຕໍ່ນ້ ຳ ຕານໃນກະແສເລືອດຫຼາຍກ່ວາຕົວສັ້ນ. ຜົນກະທົບຂອງພວກມັນແມ່ນບໍ່ສາມາດຄາດເດົາໄດ້ ໜ້ອຍ ກວ່າເຖິງແມ່ນວ່າຈະຖືກສັກໃນປະລິມານນ້ອຍ. ບໍ່ ຈຳ ເປັນຕ້ອງເວົ້າເຖິງປະລິມານຢາທີ່ໃຫຍ່ໃນເລື່ອງນີ້.
ຄົນເຈັບຄວນຈື່ໄວ້ວ່າ insulin ຊະນິດອ່ອນໆຫຼາຍກ່ວາໄວ. Humaloga 1 ໜ່ວຍ ຈະຊ່ວຍຫຼຸດນໍ້າຕານໃນເລືອດໄດ້ 2,5 ເທົ່າຂອງອິນຊູລິນສັ້ນ 1 ໜ່ວຍ. Apidra ແລະ NovoRapid ແມ່ນມີປະສິດທິພາບປະມານ 1.5 ເທົ່າຂອງອິນຊູລິນສັ້ນ.
 ໂດຍສອດຄ່ອງກັບສິ່ງນີ້, ປະລິມານຢາ Humalog ຄວນຈະເທົ່າກັບ 0.4 ປະລິມານອິນຊູລິນ, ແລະປະລິມານຂອງ Apidra ຫຼື NovoRapida - ປະມານ⅔ປະລິມານ. ຂະ ໜາດ ຂອງຢານີ້ແມ່ນຖືວ່າເປັນຕົວຊີ້ບອກ, ແຕ່ປະລິມານທີ່ແນ່ນອນແມ່ນ ກຳ ນົດໃນແຕ່ລະກໍລະນີທົດລອງ.
ໂດຍສອດຄ່ອງກັບສິ່ງນີ້, ປະລິມານຢາ Humalog ຄວນຈະເທົ່າກັບ 0.4 ປະລິມານອິນຊູລິນ, ແລະປະລິມານຂອງ Apidra ຫຼື NovoRapida - ປະມານ⅔ປະລິມານ. ຂະ ໜາດ ຂອງຢານີ້ແມ່ນຖືວ່າເປັນຕົວຊີ້ບອກ, ແຕ່ປະລິມານທີ່ແນ່ນອນແມ່ນ ກຳ ນົດໃນແຕ່ລະກໍລະນີທົດລອງ.
ເປົ້າ ໝາຍ ຫຼັກທີ່ພະຍາດເບົາຫວານທຸກຄົນຄວນພະຍາຍາມເຮັດແມ່ນເພື່ອຫຼຸດຜ່ອນຫຼືປ້ອງກັນໂລກຫອນໄກ່ທີ່ເກີດຂື້ນໃນລະດັບຕໍ່າ. ເພື່ອບັນລຸເປົ້າ ໝາຍ, ການສັກຢາກ່ອນກິນຄວນກິນດ້ວຍເວລາທີ່ພຽງພໍ, ນັ້ນແມ່ນ, ລໍຖ້າການກະ ທຳ ຂອງອິນຊູລິນແລະພຽງແຕ່ເລີ່ມກິນອາຫານເທົ່ານັ້ນ.
ໃນດ້ານ ໜຶ່ງ, ຄົນເຈັບພະຍາຍາມຮັບປະກັນວ່າຢາເລີ່ມຫຼຸດລະດັບນ້ ຳ ຕານໃນເລືອດໃນເວລາທີ່ອາຫານເລີ່ມເພີ່ມຂື້ນ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ຖ້າການສີດຢາໄດ້ຮັບຜົນດີກ່ອນລ່ວງ ໜ້າ, ນ້ ຳ ຕານໃນເລືອດອາດຈະຫຼຸດລົງໄວກ່ວາອາຫານຈະເພີ່ມຂື້ນ.
ໃນການປະຕິບັດຕົວຈິງ, ມັນໄດ້ຖືກຢັ້ງຢືນວ່າການສັກຢາອິນຊູລິນສັ້ນຄວນເຮັດ 40-45 ນາທີກ່ອນອາຫານ. ກົດລະບຽບນີ້ບໍ່ໄດ້ ນຳ ໃຊ້ກັບຜູ້ທີ່ເປັນໂລກເບົາຫວານຜູ້ທີ່ມີປະຫວັດກ່ຽວກັບໂລກເບົາຫວານ (ກະເພາະອາຫານຊ້າລົງຫຼັງຈາກກິນເຂົ້າ).
ບາງຄັ້ງຄາວ, ແຕ່ເຖິງຢ່າງໃດກໍ່ຕາມ, ຄົນເຈັບໄດ້ພົບເຫັນຄົນທີ່ມີ insulins ສັ້ນຖືກດູດຊຶມເຂົ້າໄປໃນກະແສເລືອດໂດຍສະເພາະຢ່າງຊ້າໆຍ້ອນເຫດຜົນບາງຢ່າງ. ຄົນເຈັບເຫຼົ່ານີ້ຕ້ອງໄດ້ສັກຢາອິນຊູລິນປະມານ 1,5 ຊົ່ວໂມງກ່ອນອາຫານ. ຕາມທໍາມະຊາດ, ນີ້ແມ່ນບໍ່ສະດວກຫຼາຍ. ມັນແມ່ນ ສຳ ລັບຄົນດັ່ງກ່າວວ່າການ ນຳ ໃຊ້ເທັກໂນໂລຢີອິນເຕີເນັດອິນຊູລິນມີຄວາມກ່ຽວຂ້ອງຫຼາຍທີ່ສຸດ. ໄວທີ່ສຸດຂອງພວກມັນແມ່ນ Humalog.
ກົນໄກການປະຕິບັດ
ຄວາມຜິດປົກກະຕິຂອງເມຕິນເຮັດໃຫ້ເກີດຄວາມລົບກວນໃນຂະບວນການຂອງການດູດຊືມ glucose ແລະການຂັບຖ່າຍ. ໂດຍປົກກະຕິ, ມັນເຮັດ ໜ້າ ທີ່ເປັນແຫຼ່ງພະລັງງານໃຫ້ແກ່ຮ່າງກາຍ. Insulin ແມ່ນຮໍໂມນທີ່ຜະລິດໂດຍກະຕຸກກະຕາເຊິ່ງມີສ່ວນຮ່ວມໃນການແຈກຢາຍແລະການຂົນສົ່ງຂອງນ້ ຳ ຕານ. ໃນໂລກເບົາຫວານ, ລະບົບ endocrine ແມ່ນບໍ່ສາມາດປະກອບມັນໃນປະລິມານທີ່ພຽງພໍ.
ອິນຊູລິນສັງເຄາະສັ້ນໄດ້ຖືກພັດທະນາເມື່ອປະມານ 20 ປີກ່ອນ. ການປຽບທຽບຮໍໂມນຂອງມະນຸດແມ່ນໄດ້ຮັບໃນສອງທາງ. ທຳ ອິດແມ່ນຜ່ານວິສະວະ ກຳ ທາງພັນທຸ ກຳ: ການສັງເຄາະເຊື້ອແບັກທີເຣຍທີ່ປ່ຽນແປງທາງ ກຳ ມະພັນແລະການສ້າງຮໍໂມນຈາກ proinsulin ໄດ້ມາຈາກພວກມັນ. ອັນທີສອງແມ່ນການຜະລິດຮໍໂມນທີ່ອີງໃສ່ອິນຊູລິນແລະສັດ - ຊີ້ນ ໝູ ຫລື bovine.
ຫຼັງຈາກການບໍລິຫານ, ອິນຊູລິນສັ້ນຈະຜູກກັບຕົວຮັບທີ່ຢູ່ໃນເຍື່ອຂອງຈຸລັງ, ຫຼັງຈາກນັ້ນກໍ່ເຂົ້າໄປ. ຮໍໂມນກະຕຸ້ນຂະບວນການທາງຊີວະເຄມີ. ນີ້ແມ່ນເຫັນໄດ້ຊັດເຈນໂດຍສະເພາະໃນຈຸລັງທີ່ຂື້ນກັບອິນຊູລິນຂອງຕັບ, adipose ແລະເນື້ອເຍື່ອກ້າມເນື້ອ.
Insulin ຄວບຄຸມການເຜົາຜານ metabolism, ມີຜົນຕໍ່ນ້ ຳ ຕານໃນເລືອດ. ຮໍໂມນມີສ່ວນຮ່ວມໃນການເຄື່ອນໄຫວຂອງທາດນ້ ຳ ຕານຜ່ານເຍື່ອຫ້ອງ, ສົ່ງເສີມການປ່ຽນນ້ ຳ ຕານເປັນພະລັງງານ. Glycogen ແມ່ນສ້າງຕັ້ງຂື້ນຈາກ glucose ໃນຕັບ.
ໄລຍະເວລາຂອງການດູດຊຶມແລະການກະ ທຳ ຂອງອິນຊູລິນແມ່ນຂື້ນກັບສະຖານທີ່ສັກ, ປະລິມານແລະຄວາມເຂັ້ມຂອງວິທີແກ້ໄຂ. ນອກຈາກນີ້, ການໄຫຼວຽນຂອງເລືອດແລະກ້າມເນື້ອກໍ່ສົ່ງຜົນກະທົບຕໍ່ຂະບວນການ. ຜົນຂອງຢາແມ່ນຂື້ນກັບຄຸນລັກສະນະຂອງແຕ່ລະຄົນຂອງຄົນເຈັບແຕ່ລະຄົນ.
ການແນະ ນຳ ຂອງອິນຊູລິນຊ່ວຍໃຫ້ຜູ້ປ່ວຍເບົາຫວານສາມາດຄວບຄຸມນ້ ຳ ໜັກ ໃນຮ່າງກາຍ, ກະຕຸ້ນການເຜົາຜານໄຂມັນ, ແລະປ້ອງກັນການເກີດຂື້ນຂອງອາການແຊກຊ້ອນຕ່າງໆຈາກລະບົບ cardiovascular ແລະລະບົບປະສາດ.
ເປັນຫຍັງພວກເຮົາຕ້ອງການສັກຢາ?
ພະຍາດເບົາຫວານຊະນິດທີ 2 ແມ່ນມີລັກສະນະການເສື່ອມສະພາບຂອງໂລກມະເລັງແລະການຫຼຸດລົງຂອງກິດຈະ ກຳ ຂອງຈຸລັງທົດລອງເຊິ່ງມີຄວາມຮັບຜິດຊອບຕໍ່ການຜະລິດອິນຊູລິນ.
ຂະບວນການນີ້ບໍ່ສາມາດມີຜົນຕໍ່ລະດັບນ້ ຳ ຕານໃນເລືອດໄດ້. ນີ້ສາມາດເຂົ້າໃຈໄດ້ຍ້ອນ glycated hemoglobin, ເຊິ່ງສະທ້ອນເຖິງລະດັບນໍ້າຕານສະເລ່ຍໃນໄລຍະ 3 ເດືອນຜ່ານມາ.

ເກືອບວ່າຜູ້ເປັນໂລກເບົາຫວານທຸກຄົນຕ້ອງ ກຳ ນົດຕົວຊີ້ວັດຂອງມັນຢ່າງລະມັດລະວັງແລະເປັນປະ ຈຳ. ຖ້າມັນເກີນຂີດ ຈຳ ກັດຂອງມາດຕະຖານ (ຕໍ່ກັບຄວາມເປັນມາຂອງການຮັກສາທີ່ຍາວນານດ້ວຍປະລິມານຢາທີ່ເປັນໄປໄດ້ສູງສຸດ), ແລ້ວນີ້ແມ່ນຂໍ້ ກຳ ນົດທີ່ຈະແຈ້ງ ສຳ ລັບການຫັນປ່ຽນໄປສູ່ການບໍລິຫານສານອິນຊູລິນ subcutaneous.
ພີ່ນ້ອງຮ່ວມຊາດຂອງພວກເຮົາປະສົບກັບພະຍາດນ້ ຳ ຕານ, ສືບຕໍ່ສັກຢາ 12-15 ປີຫຼັງຈາກການເລີ່ມຕົ້ນຂອງພະຍາດ. ນີ້ເກີດຂື້ນກັບການເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍໃນລະດັບນໍ້າຕານແລະການຫຼຸດລົງຂອງ hemoglobin glycated. ຍິ່ງໄປກວ່ານັ້ນ, ສ່ວນໃຫຍ່ຂອງຄົນເຈັບເຫຼົ່ານີ້ມີອາການແຊກຊ້ອນທີ່ ສຳ ຄັນໃນໄລຍະການເປັນໂຣກນີ້.
ບັນດາທ່ານ ໝໍ ອະທິບາຍເຖິງຂັ້ນຕອນນີ້ໂດຍຄວາມບໍ່ສາມາດຕອບສະ ໜອງ ໄດ້ມາດຕະຖານສາກົນທີ່ໄດ້ຮັບການຍອມຮັບ, ເຖິງແມ່ນວ່າຈະມີເຕັກໂນໂລຢີການແພດທີ່ທັນສະ ໄໝ ທັງ ໝົດ. ຫນຶ່ງໃນເຫດຜົນຕົ້ນຕໍຂອງການນີ້ແມ່ນຄວາມຢ້ານກົວຂອງພະຍາດເບົາຫວານໃນການສັກຢາຕະຫຼອດຊີວິດ.
ຖ້າຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານບໍ່ຮູ້ວ່າທາດອິນຊູລິນໃດດີກວ່າ, ໃຫ້ປະຕິເສດທີ່ຈະປ່ຽນເປັນການສັກຢາຫຼືຢຸດເຮັດໃຫ້ພວກມັນ, ຫຼັງຈາກນັ້ນມັນກໍ່ອ່ອນແອກັບລະດັບນໍ້າຕານໃນເລືອດສູງຫຼາຍ. ສະພາບການດັ່ງກ່າວສາມາດເຮັດໃຫ້ເກີດການພັດທະນາຂອງພາວະແຊກຊ້ອນທີ່ເປັນອັນຕະລາຍຕໍ່ສຸຂະພາບແລະຊີວິດຂອງຜູ້ເປັນໂລກເບົາຫວານ.
ຮໍໂມນທີ່ຖືກຄັດເລືອກຢ່າງຖືກຕ້ອງຊ່ວຍໃຫ້ຄົນເຈັບມີຊີວິດທີ່ສົມບູນ. ຂໍຂອບໃຈກັບອຸປະກອນທີ່ໃຊ້ ໃໝ່ ທີ່ມີຄຸນນະພາບສູງ, ມັນສາມາດຫຼຸດຜ່ອນຄວາມບໍ່ສະບາຍແລະຄວາມເຈັບປວດຈາກການສັກຢາ.
ປະເພດຂອງການກະກຽມອິນຊູລິນ
insulin ຂອງມະນຸດ ໝາຍ ເຖິງຮໍໂມນທີ່ປະກອບຢູ່ໃນກະເພາະ. ມັນຖືກນໍາໃຊ້ເພື່ອປິ່ນປົວໂຣກເບົາຫວານ. ເພື່ອ ຈຳ ລອງກິດຈະ ກຳ ປົກກະຕິຂອງກະຕຸກ, ຄົນເຈັບຈະຖືກສີດອິນຊູລິນ:
- ຜົນກະທົບສັ້ນ
- ອິດທິພົນຕໍ່ເນື່ອງ
- ໄລຍະເວລາສະເລ່ຍຂອງການປະຕິບັດ.
ປະເພດຢາຖືກ ກຳ ນົດໂດຍອີງໃສ່ສະຫວັດດີການຂອງຄົນເຈັບແລະຊະນິດຂອງພະຍາດ.
ປະເພດຂອງ insulin
Insulin ຖືກສ້າງຂື້ນມາຈາກ ໝູ ນ້ອຍຂອງ ໝາ. ໃນປີຕໍ່ມາ, ຮໍໂມນໄດ້ຖືກ ນຳ ໃຊ້ເຂົ້າໃນການປະຕິບັດຕົວຈິງແລ້ວ. ອີກ 40 ປີຜ່ານໄປ, ແລະມັນກໍ່ເປັນໄປໄດ້ທີ່ຈະສັງເຄາະອິນຊູລິນທາງເຄມີ.
ຫຼັງຈາກທີ່ໃຊ້ເວລາບາງ, ຜະລິດຕະພັນເຮັດຄວາມສະອາດສູງ. ຫຼັງຈາກສອງສາມປີຂ້າງຫນ້າ, ຜູ້ຊ່ຽວຊານໄດ້ເລີ່ມຕົ້ນການພັດທະນາການສັງເຄາະຂອງອິນຊູລິນ. ຕັ້ງແຕ່ປີ 1983, ອິນຊູລິນໄດ້ເລີ່ມຜະລິດໃນລະດັບອຸດສາຫະ ກຳ.
15 ປີກ່ອນ, ໂຣກເບົາຫວານໄດ້ຮັບການຮັກສາດ້ວຍຜະລິດຕະພັນທີ່ຜະລິດຈາກສັດ. ໃນປັດຈຸບັນ, ມັນຖືກຫ້າມ. ໃນຮ້ານຂາຍຢາ, ທ່ານພຽງແຕ່ສາມາດຊອກຫາການກະກຽມດ້ານວິສະວະ ກຳ ພັນທຸ ກຳ, ການຜະລິດກອງທຶນເຫຼົ່ານີ້ແມ່ນອີງໃສ່ການປ່ຽນຖ່າຍຜະລິດຕະພັນເຊື້ອສາຍເຂົ້າໄປໃນຈຸລັງຂອງຈຸລິນຊີ.
ຄວາມແຕກຕ່າງລະຫວ່າງອຸປະກອນການແພດທັງ ໝົດ ທີ່ມີໃນມື້ນີ້ແມ່ນ:
- ໃນໄລຍະເວລາຂອງການ ສຳ ຜັດ, insulins ການສະແດງສັ້ນ, ການສະແດງສັ້ນແລະການກະຕຸ້ນອິນຊູລິນ.
- ໃນລໍາດັບອາຊິດ amino.
ມັນຍັງມີຢາປະສົມທີ່ເອີ້ນວ່າ“ ປະສົມ”, ມັນມີທັງອິນຊູລິນທີ່ຍາວນານແລະສັ້ນ. ທັງ ໝົດ 5 ປະເພດຂອງອິນຊູລິນຖືກໃຊ້ເພື່ອຈຸດປະສົງຂອງພວກມັນ.
insulins ທີ່ເຮັດວຽກສັ້ນ, ບາງຄັ້ງກໍ່ແມ່ນວິທີການແກ້ໄຂ, ແມ່ນວິທີແກ້ໄຂຂອງສັງກະສີ - ອິນຊູລິນໃນສະລັບສັບຊ້ອນທີ່ມີປະເພດ pH ທີ່ເປັນກາງ. ເງິນທຶນເຫຼົ່ານີ້ມີຜົນກະທົບຢ່າງໄວວາ, ເຖິງຢ່າງໃດກໍ່ຕາມ, ຜົນກະທົບຂອງຢາເສບຕິດແມ່ນໄລຍະສັ້ນ.
ຕາມກົດລະບຽບ, ຢາດັ່ງກ່າວຖືກປະຕິບັດໂດຍ subcutaneously 30-45 ນາທີກ່ອນອາຫານ.ຢາທີ່ຄ້າຍຄືກັນສາມາດປະຕິບັດໄດ້ທັງ intramuscularly ແລະ intravenously, ເຊັ່ນດຽວກັນກັບ insulin ທີ່ມີປະສິດຕິພາບຍາວ.

ໃນເວລາທີ່ຕົວແທນ ultrasonic ເຂົ້າໄປໃນເສັ້ນເລືອດ, ລະດັບນໍ້າຕານໃນ plasma ຫຼຸດລົງຢ່າງໄວວາ, ຜົນກະທົບສາມາດສັງເກດໄດ້ຫຼັງຈາກ 20-30 ນາທີ.
ໃນກໍລະນີທີ່ມີການລະເມີດໃນການຜະລິດຮໍໂມນຕ້ານຮໍໂມນ, ລະດັບນ້ ຳ ຕານໃນເລືອດບໍ່ເພີ່ມຂື້ນເປັນເວລາຫຼາຍຊົ່ວໂມງຫຼັງຈາກສັກຢາຜະລິດຕະພັນທາງການແພດ, ເພາະວ່າມັນມີຜົນກະທົບຕໍ່ຮ່າງກາຍແລະຫຼັງຈາກຖືກ ກຳ ຈັດອອກຈາກເລືອດ.
ຮໍໂມນການສະແດງສັ້ນຕ້ອງຖືກສັກເຂົ້າເສັ້ນເລືອດ:
- ໃນໄລຍະການດູແລແບບສຸມແລະການດູແລແບບສຸມ,
- ຄົນເຈັບທີ່ມີພະຍາດເບົາຫວານ ketoacidosis,
- ຖ້າຮ່າງກາຍປ່ຽນຄວາມຕ້ອງການອິນຊູລິນ.
ໃນຄົນເຈັບທີ່ມີໂຣກປອດໄພໃນໂຣກເບົາຫວານ, ຢາຊະນິດນີ້ມັກຈະປະສົມກັບຜົນກະທົບໄລຍະຍາວແລະໄລຍະກາງຂອງການປະຕິບັດ.
ເພື່ອໄລ່ເອົາເຄື່ອງແຈກຈ່າຍ, ຜະລິດຕະພັນປ້ອງກັນໄດ້ຖືກໃຊ້. ນີ້ບໍ່ໄດ້ອະນຸຍາດໃຫ້ອິນຊູລິນໄຫລໄປໃຕ້ຜິວ ໜັງ ໃນທໍ່ລະບາຍໃນເວລາທີ່ໃຊ້ບໍລິຫານຊ້າ.
ໃນມື້ນີ້, ຮໍໂມນຂອງອິດທິພົນສັ້ນແມ່ນຖືກນໍາສະເຫນີໃນຮູບແບບຂອງ hexamers. ໂມເລກຸນຂອງສານນີ້ແມ່ນໂປໂລຍ. Hexamers ໄດ້ຮັບການດູດຊືມຊ້າໆ, ເຊິ່ງບໍ່ໄດ້ຊ່ວຍໃຫ້ລະດັບຄວາມເຂັ້ມຂົ້ນຂອງອິນຊູລິນເຂົ້າໄປໃນລະດັບ plasma ຂອງຄົນທີ່ມີສຸຂະພາບແຂງແຮງຫຼັງຈາກກິນເຂົ້າ.
ການທົດລອງທາງດ້ານການຊ່ວຍຫຼາຍຢ່າງໄດ້ຖືກປະຕິບັດ, ເປັນຜົນມາຈາກເຄື່ອງມືທີ່ມີປະສິດຕິຜົນທີ່ສຸດ, ຊື່ຂອງຜູ້ທີ່ມີຊື່ສຽງທີ່ສຸດ
- ໃຊ້ອິນຊູລິນ
- Lizpro-insulin.
ປະເພດອິນຊູລິນເຫຼົ່ານີ້ຖືກດູດຊືມຈາກໃຕ້ຜິວ ໜັງ ໄວກວ່າ 3 ເທົ່າເມື່ອທຽບກັບອິນຊູລິນ. ນີ້ ນຳ ໄປສູ່ຄວາມຈິງທີ່ວ່າລະດັບອິນຊູລິນໃນລະດັບສູງສຸດໃນເລືອດບັນລຸໄດ້ໄວ, ແລະວິທີການປິ່ນປົວໃນການຫຼຸດນ້ ຳ ຕານໃນໄວຂື້ນ.
ດ້ວຍການແນະ ນຳ ການກະກຽມ semisynthetic 15 ນາທີກ່ອນອາຫານ, ຜົນກະທົບຈະຄືກັນກັບການສັກຢາອິນຊູລິນ ສຳ ລັບຄົນ 30 ນາທີກ່ອນອາຫານ.
ຮໍໂມນເຫຼົ່ານີ້ທີ່ມີອິດທິພົນໄວເກີນໄປປະກອບມີ lyspro-insulin. ມັນແມ່ນອະນຸພັນຂອງອິນຊູລິນຂອງມະນຸດທີ່ໄດ້ຮັບໂດຍການປ່ຽນສາຍ proline ແລະ lysine ໃນສາຍໂສ້ 28 ແລະ 29 B.
ດ້ວຍເຫດຜົນນີ້, ທາດໄຂມັນ lipro ມີຜົນກະທົບໄວ, ແຕ່ຜົນກະທົບດັ່ງກ່າວຈະແກ່ຍາວໃນເວລາສັ້ນໆ. Lipro-insulin ຊະນະໃນການປຽບທຽບກັບຢາອື່ນໆຂອງຊະນິດນີ້ ສຳ ລັບປັດໃຈຕໍ່ໄປນີ້:
- ເຮັດໃຫ້ມີຄວາມເປັນໄປໄດ້ທີ່ຈະຫຼຸດຜ່ອນໄພຂົ່ມຂູ່ຂອງການເປັນໂລກເບົາຫວານລົງ 20-30%,
- ສາມາດຫຼຸດຜ່ອນປະລິມານຂອງ hemoglobin A1c glycosylated, ເຊິ່ງສະແດງເຖິງການປິ່ນປົວພະຍາດເບົາຫວານທີ່ມີປະສິດຕິຜົນ.
ໃນການສ້າງທາດອິນຊູລິນ (aspart insulin), ສ່ວນ ໜຶ່ງ ທີ່ ສຳ ຄັນແມ່ນໃຫ້ໃນການທົດແທນເມື່ອອາຊິດ aspartic ຖືກທົດແທນໂດຍ Pro28 ໃນຕ່ອງໂສ້ B. ເຊັ່ນດຽວກັບໃນ lyspro-insulin, ຢານີ້, ເຂົ້າໄປໃນຮ່າງກາຍຂອງມະນຸດ, ຖືກແບ່ງອອກເປັນ monomers ໃນໄວໆນີ້.
ໃນໂລກເບົາຫວານ, ຄຸນລັກສະນະ pharmacokinetic ຂອງ insulin ສາມາດແຕກຕ່າງກັນ. ເວລາສູງສຸດຂອງລະດັບອິນຊູລິນແລະຜົນທີ່ຍິ່ງໃຫຍ່ທີ່ສຸດຂອງການຫຼຸດນ້ ຳ ຕານສາມາດແຕກຕ່າງກັນໄປ 50%. ຄວາມກວ້າງຂວາງບາງສ່ວນຂອງການ ເໜັງ ຕີງດັ່ງກ່າວແມ່ນຂື້ນກັບອັດຕາທີ່ແຕກຕ່າງກັນຂອງການຢຶດຢາຂອງຢາຈາກເນື້ອເຍື່ອຍ່ອຍ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ເວລາ ສຳ ລັບອິນຊູລິນຍາວແລະສັ້ນກໍ່ແຕກຕ່າງກັນ.
ອີງຕາມ insulin, ມັນຈໍາເປັນຕ້ອງໄດ້ສັກຢາຮໍໂມນເປັນປົກກະຕິເຂົ້າໄປໃນເນື້ອເຍື່ອ subcutaneous.
ນີ້ຍັງໃຊ້ກັບຄົນເຈັບຜູ້ທີ່ບໍ່ສາມາດຫຼຸດປະລິມານນ້ ຳ ຕານໃນ plasma ໄດ້ເນື່ອງຈາກອາຫານແລະຢາທີ່ເຮັດໃຫ້ນ້ ຳ ຕານຫຼຸດລົງ, ເຊັ່ນດຽວກັນກັບແມ່ຍິງທີ່ເປັນໂລກເບົາຫວານໃນເວລາຖືພາ, ຜູ້ປ່ວຍທີ່ມີອາການຄັນຂື້ນຢູ່ເທິງພື້ນຖານຂອງ pacreatectomy.
ການຮັກສາ Insulin ແມ່ນມີຄວາມ ຈຳ ເປັນ ສຳ ລັບພະຍາດຕ່າງໆເຊັ່ນ:
- hyperamolar ເສຍສະຕິ,
- ketoacidosis ໂລກເບົາຫວານ,
- ຫຼັງຈາກການຜ່າຕັດສໍາລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ,
- ໃນຂະນະທີ່ການຮັກສາອິນຊູລິນຊ່ວຍເຮັດໃຫ້ປະລິມານນ້ ຳ ຕານໃນເລືອດເປັນປົກກະຕິ,
- ການ ກຳ ຈັດເຊື້ອພະຍາດທາງເດີນອາຫານອື່ນໆ.
ຜົນໄດ້ຮັບທີ່ດີທີ່ສຸດສາມາດບັນລຸໄດ້ດ້ວຍວິທີການປິ່ນປົວທີ່ສັບສົນ:
ບຸກຄົນທີ່ມີສຸຂະພາບແຂງແຮງແລະມີຮ່າງກາຍ ທຳ ມະດາສາມາດຜະລິດໄດ້ 18 - 40 ໜ່ວຍ ຕໍ່ມື້, ຫຼື 0,2-0,5 ໜ່ວຍ / ກິໂລກຼາມຂອງອິນຊູລິນ.ປະມານເຄິ່ງ ໜຶ່ງ ຂອງປະລິມານນີ້ແມ່ນຄວາມລັບຂອງກະເພາະອາຫານ, ສ່ວນທີ່ເຫຼືອແມ່ນຖ່າຍທອດຫຼັງຈາກກິນເຂົ້າ.
ຮໍໂມນແມ່ນຜະລິດ 0.5-1 ໜ່ວຍ ຕໍ່ຊົ່ວໂມງ. ຫຼັງຈາກນ້ ຳ ຕານເຂົ້າສູ່ລະບົບ, ອັດຕາການລະບາຍຮໍໂມນເພີ່ມຂື້ນເປັນ 6 ຫົວ ໜ່ວຍ ຕໍ່ຊົ່ວໂມງ.
ຄົນທີ່ມີນ້ ຳ ໜັກ ເກີນແລະມີພູມຕ້ານທານອິນຊູລິນທີ່ບໍ່ທົນທຸກຈາກໂລກເບົາຫວານມີການຜະລິດອິນຊູລິນໄວຂື້ນ 4 ເທົ່າຫຼັງຈາກກິນເຂົ້າ. ມີການເຊື່ອມຕໍ່ຂອງຮໍໂມນທີ່ສ້າງຂື້ນໂດຍລະບົບປະຕູຂອງຕັບ, ບ່ອນທີ່ພາກສ່ວນ ໜຶ່ງ ຖືກ ທຳ ລາຍແລະບໍ່ໄປເຖິງກະແສເລືອດ.
- ໂດຍພື້ນຖານແລ້ວ, ຕົວຊີ້ວັດນີ້ແຕກຕ່າງຈາກ 0.6 ເຖິງ 0.7 ໜ່ວຍ / ກິໂລ.
- ດ້ວຍນໍ້າ ໜັກ ຫຼາຍ, ຄວາມຕ້ອງການຂອງອິນຊູລິນກໍ່ເພີ່ມຂື້ນ.
- ເມື່ອຄົນເຮົາຕ້ອງການພຽງແຕ່ 0,5 ໜ່ວຍ / ກິໂລກຼາມຕໍ່ມື້, ລາວມີການຜະລິດຮໍໂມນທີ່ພຽງພໍຫຼືມີສະພາບຮ່າງກາຍທີ່ດີເລີດ.
ຄວາມຕ້ອງການຂອງອິນຊູລິນແມ່ນ 2 ປະເພດຄື:
ປະມານເຄິ່ງ ໜຶ່ງ ຂອງຄວາມຕ້ອງການປະ ຈຳ ວັນແມ່ນຂອງແບບຟອມພື້ນຖານ. ຮໍໂມນນີ້ມີສ່ວນຮ່ວມໃນການປ້ອງກັນການລະລາຍຂອງນ້ ຳ ຕານໃນຕັບ.

ໃນຮູບແບບຫລັງການຍ້ອງຍໍ, ຄວາມຕ້ອງການປະ ຈຳ ວັນແມ່ນໄດ້ຖືກສະ ໜອງ ໂດຍການສັກຢາກ່ອນອາຫານ. ຮໍໂມນແມ່ນມີສ່ວນຮ່ວມໃນການດູດຊຶມສານອາຫານ.
ຫຼັງຈາກນັ້ນ, ລະບຽບການປິ່ນປົວແມ່ນມີຄວາມສັບສົນຫຼາຍ, ບ່ອນທີ່ມັນຖືກ ນຳ ໃຊ້ປະສົມກັບອິນຊູລິນຂອງໄລຍະກາງກັບອິນຊູລິນຂອງໄລຍະເວລາສັ້ນໆຫຼືອິນຊູລິນຂອງໄລຍະເວລາດົນນານກັບອິນຊູລິນຂອງໄລຍະເວລາສັ້ນ.
ໂດຍທົ່ວໄປຄົນເຈັບຈະໄດ້ຮັບການປິ່ນປົວຕາມລະບຽບການປິ່ນປົວແບບປະສົມ, ໃນເວລາທີ່ລາວບໍລິການສັກຢາ ໜຶ່ງ ຄັ້ງໃນເວລາກິນເຂົ້າເຊົ້າ, ແລະອີກຄັ້ງ ໜຶ່ງ ໃນເວລາກິນເຂົ້າແລງ. ຮໍໂມນໃນກໍລະນີນີ້ປະກອບດ້ວຍອິນຊູລິນຂອງໄລຍະເວລາສັ້ນແລະໄລຍະກາງ.
ຄຸນຄ່າຂອງອິນຊູລິນແມ່ນຖືກ ກຳ ນົດເປັນສ່ວນບຸກຄົນ, ໂດຍອີງຕາມລະດັບຂອງນ້ ຳ ຕານໃນເລືອດ. ດ້ວຍການມາຮອດຂອງຫລອດເລືອດໃນປະຈຸບັນ, ມັນສາມາດວັດແທກລະດັບຂອງຮິໂມໂກໂມໂລລິນໃນເລືອດ, ແລະມັນໄດ້ງ່າຍຂຶ້ນໃນການ ກຳ ນົດຂະ ໜາດ ຂອງຮໍໂມນ, ເຊິ່ງຂື້ນກັບປັດໃຈດັ່ງກ່າວ:
- ພະຍາດຕິດຕໍ່
- ພື້ນທີ່ແລະຄວາມເລິກຂອງການສີດ,
- ກິດຈະ ກຳ ຂອງເນື້ອເຍື່ອໃນເຂດສີດ,
- ການໄຫຼວຽນຂອງເລືອດ
- ໂພຊະນາການ
- ກິດຈະກໍາທາງດ້ານຮ່າງກາຍ
- ປະເພດຂອງຢາ
- ປະລິມານຂອງຢາ.
ການແນະ ນຳ ຂອງອິນຊູລິນເປັນການປິ່ນປົວທົດແທນໂຣກເບົາຫວານໃນມື້ນີ້ແມ່ນວິທີດຽວທີ່ຈະຄວບຄຸມ hyperglycemia ໃນພະຍາດປະເພດ 1, ເຊັ່ນດຽວກັນກັບພະຍາດເບົາຫວານຊະນິດ 2 ທີ່ຕ້ອງການອິນຊູລິນ.
ການປິ່ນປົວດ້ວຍ Insulin ແມ່ນ ດຳ ເນີນໄປດ້ວຍວິທີການທີ່ຈະ ນຳ ເອົາຈັງຫວະຮໍໂມນຮໍໂມນເຂົ້າມາໃນຮ່າງກາຍຂອງເລືອດ.
ເພາະສະນັ້ນ, ຢາເສບຕິດຂອງຄວາມຫຼາກຫຼາຍຂອງການດູດຊືມຈາກເນື້ອເຍື່ອຍ່ອຍໄດ້ຖືກ ນຳ ໃຊ້. insulins ຍາວເຮັດໃຫ້ເກີດການປ່ອຍຮໍໂມນຮໍໂມນ, ເຊິ່ງມັນບໍ່ກ່ຽວຂ້ອງກັບການກິນອາຫານເຂົ້າໄປໃນ ລຳ ໄສ້, ແລະ insulins ສັ້ນແລະ ultrashort ຊ່ວຍເຮັດໃຫ້ glycemia ຫຼຸດລົງຫຼັງຈາກກິນເຂົ້າ.
Insulin ໝາຍ ເຖິງຮໍໂມນທີ່ມີວົງຈອນການສຶກສາຫຼາຍຂັ້ນ. ໃນເບື້ອງຕົ້ນ, ຢູ່ບັນດາເກາະນ້ອຍທີ່ມີຊື່ວ່າ pancreatic is ຄືຢູ່ໃນຈຸລັງທົດລອງ, ມີລະບົບຕ່ອງໂສ້ຂອງກົດອະມິໂນ 110 ຊະນິດຖືກສ້າງຕັ້ງຂຶ້ນ, ເຊິ່ງເອີ້ນວ່າ preproinsulin. ທາດໂປຼຕີນຈາກສັນຍານຖືກແຍກອອກຈາກມັນ, ໂປຕີນ proinsulin ປາກົດ. ທາດໂປຼຕີນນີ້ຖືກຫຸ້ມເປັນເມັດ, ເຊິ່ງມັນແບ່ງອອກເປັນ C-peptide ແລະ insulin.
ລໍາດັບອາຊິດ amino ທີ່ໃກ້ທີ່ສຸດຂອງອິນຊູລິນ. ແທນທີ່ຈະມີ threonine ໃນມັນ, ຕ່ອງໂສ້ B ປະກອບດ້ວຍ alanine. ຄວາມແຕກຕ່າງພື້ນຖານລະຫວ່າງ insulin bovine ແລະ insulin ຂອງມະນຸດແມ່ນ 3 ອາຊິດ amino ທີ່ຍັງເຫຼືອ.
ການສັງເຄາະການກະກຽມອິນຊູລິນທີ່ທັນສະ ໄໝ ໃນເງື່ອນໄຂຫ້ອງທົດລອງແມ່ນປະຕິບັດໂດຍໃຊ້ວິສະວະ ກຳ ທາງພັນທຸ ກຳ. insulin biosynthetic ແມ່ນຄ້າຍຄືກັນໃນອົງປະກອບຂອງກົດ amino amino ຂອງມະນຸດ, ມັນຖືກຜະລິດໂດຍໃຊ້ເຕັກໂນໂລຢີ DNA ທີ່ສົມດຸນກັນ. ມັນມີ 2 ວິທີການຕົ້ນຕໍຄື:
- ການສັງເຄາະເຊື້ອແບັກທີເຣັຍທີ່ດັດແປງພັນທຸ ກຳ.
- ຈາກ proinsulin ສ້າງຕັ້ງຂຶ້ນໂດຍເຊື້ອແບັກທີເຣັຍດັດແກ້ພັນທຸກໍາ.
ຄວາມຜິດພາດທາງໂພສະນາການກ່ຽວກັບໂລກເບົາຫວານ
ບໍ່ແມ່ນການປິ່ນປົວດ້ວຍ insulin ສະ ເໝີ ໄປສາມາດແນະ ນຳ ໃຫ້ທ່ານຮູ້ວ່າທ່ານ ໝົດ ກຳ ລັງຂອງອິນຊູລິນຮໍໂມນຂອງທ່ານເອງ. ເຫດຜົນອີກປະການຫນຶ່ງອາດຈະເປັນສະຖານະການດັ່ງກ່າວ:
- ປອດອັກເສບ
- ໄຂ້ຫວັດໃຫຍ່ສັບສົນ
- ພະຍາດອື່ນໆທີ່ຮ້າຍແຮງອື່ນໆ,
- ຄວາມບໍ່ສາມາດໃຊ້ຢາໃນເມັດ (ມີອາການແພ້ອາຫານ, ມີບັນຫາກ່ຽວກັບຕັບແລະ ໝາກ ໄຂ່ຫຼັງ).
ການປ່ຽນເປັນການສັກຢາສາມາດປະຕິບັດໄດ້ຖ້າຜູ້ເປັນໂລກເບົາຫວານຕ້ອງການທີ່ຈະ ນຳ ໄປສູ່ຊີວິດທີ່ປອດໄພຫຼືໃນກໍລະນີທີ່ບໍ່ມີຄວາມສາມາດໃນການປະຕິບັດຕາມຄາບອາຫານທີ່ສົມເຫດສົມຜົນແລະຄົບຖ້ວນ.
ການສັກຢາບໍ່ສາມາດສົ່ງຜົນກະທົບຕໍ່ສະພາບສຸຂະພາບຢ່າງຮ້າຍແຮງ. ອາການແຊກຊ້ອນໃດໆທີ່ອາດຈະເກີດຂື້ນໃນໄລຍະປ່ຽນການສັກຢາສາມາດຖືວ່າເປັນພຽງການບັງເອີນແລະບັງເອີນ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ຢ່າລືມຢ່າພາດວ່າມີການກິນຢາອິນຊູລິນຫຼາຍເກີນໄປ.
ເຫດຜົນຂອງສະຖານະການນີ້ບໍ່ແມ່ນອິນຊູລິນ, ແຕ່ວ່າມັນມີຢູ່ດົນນານກັບລະດັບນ້ ຳ ຕານໃນເລືອດທີ່ຍອມຮັບບໍ່ໄດ້. ໃນທາງກົງກັນຂ້າມ, ອີງຕາມສະຖິຕິທາງການແພດສາກົນ, ເມື່ອປ່ຽນເປັນການສັກຢາ, ອາຍຸຍືນສະເລ່ຍແລະຄຸນນະພາບຂອງມັນເພີ່ມຂື້ນ.
ມີການຫຼຸດລົງໃນລະດັບຂອງ hemoglobin glycated 1 ສ່ວນຮ້ອຍ, ຄວາມເປັນໄປໄດ້ຂອງອາການແຊກຊ້ອນດັ່ງຕໍ່ໄປນີ້ຫຼຸດລົງ:
- infarction myocardial (14 ເປີເຊັນ),
- ຕັດແຂນຫຼືເສຍຊີວິດ (43 ເປີເຊັນ),
- ໂຣກ microvascular (37 ເປີເຊັນ).
ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້
ອິນຊູລິນໃນໄລຍະສັ້ນ ໝາຍ ເຖິງທາດປະສົມຂອງໂຊລູຊັ່ນສັງກະສີ - ອິນຊິນໃນໄປເຊຍ pH ທີ່ເປັນກາງ. ຢາເຫຼົ່ານີ້ໃຊ້ໄດ້ຜົນໄວ, ແຕ່ວ່າໄລຍະເວລາຂອງຜົນກະທົບຕໍ່ຮ່າງກາຍແມ່ນຂ້ອນຂ້າງສັ້ນ.
ພວກເຂົາເຈົ້າໄດ້ຖືກປະຕິບັດ subcutaneously ເຄິ່ງຊົ່ວໂມງກ່ອນອາຫານ, ອາດຈະເປັນ intramuscularly. ເມື່ອກິນເຂົ້າ, ພວກມັນຈະຫລຸດລະດັບ glucose ຢ່າງຫຼວງຫຼາຍ. ຜົນກະທົບສູງສຸດຂອງອິນຊູລິນສັ້ນແມ່ນບັນລຸໄດ້ພາຍໃນເຄິ່ງຊົ່ວໂມງຫຼັງຈາກກິນ.
ຢາດັ່ງກ່າວແມ່ນຖືກຂັບໄລ່ອອກມາຢ່າງໄວວາໂດຍຮໍໂມນຮໍໂມນເຊັ່ນ: glucagon, catecholamine, cortisol ແລະ STH. ດ້ວຍເຫດນັ້ນ, ລະດັບນ້ ຳ ຕານກໍ່ຈະສູງຂື້ນອີກສະພາບເດີມ. ຖ້າຮໍໂມນເພດຊາຍໃນຮ່າງກາຍບໍ່ຖືກຜະລິດຢ່າງຖືກຕ້ອງ, ປະລິມານນ້ ຳ ຕານຈະບໍ່ເພີ່ມຂື້ນເປັນເວລາດົນ. ຢາອິນຊູລິນທີ່ເຮັດວຽກໃນລະດັບຈຸລັງສັ້ນເຖິງແມ່ນວ່າຫຼັງຈາກເອົາອອກຈາກເລືອດ.
ນຳ ໃຊ້ອິນຊູລິນດັ່ງກ່າວໃນປັດໃຈດັ່ງຕໍ່ໄປນີ້:
- ketoacidosis ໂລກເບົາຫວານໃນຄົນເຈັບ,
- ຖ້າການຟື້ນຟູແລະການດູແລແບບສຸມແມ່ນມີຄວາມ ຈຳ ເປັນ,
- ຄວາມຕ້ອງການຂອງຮ່າງກາຍທີ່ບໍ່ຫມັ້ນຄົງ ສຳ ລັບອິນຊູລິນ.
ດ້ວຍນ້ ຳ ຕານສູງຂື້ນຢ່າງຕໍ່ເນື່ອງ, ຢາປະເພດນີ້ແມ່ນລວມກັບຢາທີ່ມີປະສິດຕິພາບຍາວນານແລະຢາທີ່ມີປະກົດການປານກາງ.
ແນະ ນຳ ໃຫ້ແນະ ນຳ ຢາເສບຕິດກ່ອນອາຫານ. ຫຼັງຈາກນັ້ນ, ອິນຊູລິນຈະຖືກດູດຊຶມໄວ, ມັນເລີ່ມຕົ້ນເຮັດວຽກເກືອບທັນທີ. ຢາບາງຊະນິດຂອງຊະນິດນີ້ຖືກ ນຳ ໄປແຊ່ນ້ ຳ ແລະກິນທາງປາກ. ການສັກຢາ subcutaneous ແມ່ນເຮັດເຄິ່ງຊົ່ວໂມງກ່ອນອາຫານ. ປະລິມານຂອງຢາແມ່ນຖືກເລືອກເປັນສ່ວນບຸກຄົນ.
ຮັກສາ insulins ສັ້ນໃນຕົວແຈກພິເສດ. ສຳ ລັບການຮັບຜິດຊອບຂອງພວກເຂົາ, ການກະກຽມແບບປ້ອງກັນໄດ້ຖືກ ນຳ ໃຊ້. ນີ້ຊ່ວຍຫຼຸດຜ່ອນຄວາມສ່ຽງຕໍ່ການເປັນຢາຂອງຜລຶກໃນເວລາທີ່ຈັດການກັບຄົນເຈັບຢ່າງຊ້າໆ. ປະຈຸບັນ Hexamers ແມ່ນພົບເລື້ອຍ.
ຄວາມຈິງນີ້ໄດ້ເຮັດໃຫ້ນັກວິທະຍາສາດພັດທະນາສານຄ້າຍຄືກັນແບບ semisynthetic ໃນຮູບແບບຂອງ monomers ແລະ dimers. ຂໍຂອບໃຈກັບການສຶກສາ, ທາດປະສົມ ຈຳ ນວນ ໜຶ່ງ ຖືກແຍກອອກເປັນຊື່ວ່າ lyspro-insulin ແລະ aspart-insulin.
ການກະກຽມອິນຊູລິນເຫຼົ່ານີ້ມີປະສິດຕິຜົນສູງກວ່າສາມເທົ່າຍ້ອນການດູດຊືມຫຼາຍຂື້ນກັບການບໍລິຫານ subcutaneous. ຮໍໂມນຮໍໂມນສູງເຖິງຄວາມເຂັ້ມຂຸ້ນສູງສຸດຂອງມັນໃນເລືອດ, ແລະນໍ້າຕານຫຼຸດລົງໄວ. ການກິນອາຫານການກະກຽມ semisynthetic 15 ນາທີກ່ອນອາຫານຈະປ່ຽນແທນການບໍລິຫານອິນຊູລິນໃນເຄິ່ງຊົ່ວໂມງກ່ອນກິນເຂົ້າ.
Lizpro-insulins ແມ່ນຮໍໂມນ ultrashort ທີ່ໄດ້ຮັບໂດຍການປ່ຽນອັດຕາສ່ວນຂອງ lysine ແລະ proline. Hexamers, ເຈາະເຂົ້າໄປໃນ plasma, ເນົ່າເປື່ອຍກາຍເປັນ monomers. ໃນເລື່ອງນີ້, ຜົນກະທົບຂອງຢາກໍ່ຍິ່ງໄວກ່ວາຢາອິນຊູລິນສັ້ນ. ແຕ່ຫນ້າເສຍດາຍ, ໄລຍະເວລາຂອງອິດທິພົນຕໍ່ຮ່າງກາຍແມ່ນສັ້ນກວ່າ.
ຂໍ້ດີຂອງຢາປະກອບມີການຫຼຸດລົງຂອງຄວາມສ່ຽງຕໍ່ການເປັນໂລກເບົາຫວານແລະຄວາມສາມາດໃນການຫຼຸດຜ່ອນ hemoglobin glycosylated ຢ່າງໄວວາ.ຂໍຂອບໃຈກັບສິ່ງນີ້, ພະຍາດເບົາຫວານແມ່ນໄດ້ຮັບການຊົດເຊີຍທີ່ດີກວ່າ.
ຢາທີ່ເປັນທີ່ນິຍົມທີ່ສຸດທີ່ປະຕິບັດພາຍໃນ 15 ນາທີຫຼັງຈາກກິນ. ເຫຼົ່ານີ້ແມ່ນ Apidra, Humalog ແລະ Novorapid. ການເລືອກຢາແມ່ນຂື້ນກັບສະພາບທົ່ວໄປຂອງຄົນເຈັບ, ສະຖານທີ່ສັກ, ປະລິມານຢາ.
ທ່ານ ໝໍ ກຳ ນົດຊະນິດແລະປະລິມານຂອງຢາໂດຍ ຄຳ ນຶງເຖິງຄຸນລັກສະນະຂອງຄົນເຈັບ, ອາຍຸ, ຕົວຊີ້ວັດແລະລັກສະນະຂອງພະຍາດ. ກ່ອນທີ່ຈະໃຊ້ອິນຊູລິນ, ໃຫ້ແນ່ໃຈວ່າໄດ້ອ່ານ ຄຳ ແນະ ນຳ. insulins ສັ້ນສາມາດຖືກກໍານົດວ່າເປັນການປິ່ນປົວດ້ວຍ monotherapy ຫຼືປະສົມປະສານກັບຢາທີ່ມີປະສິດຕິພາບຍາວ.
ຂະ ໜາດ ຢາອິນຊູລິນປະ ຈຳ ວັນ ສຳ ລັບຜູ້ໃຫຍ່ແມ່ນ 8-24 ໜ່ວຍ, ສຳ ລັບເດັກນ້ອຍ - ບໍ່ເກີນ 8 ໜ່ວຍ. ເນື່ອງຈາກການປ່ອຍຮໍໂມນການຈະເລີນເຕີບໂຕເຂົ້າໄປໃນເລືອດ, ປະລິມານ ສຳ ລັບໄວລຸ້ນແມ່ນເພີ່ມຂື້ນ. ຄົນເຈັບສາມາດຄິດໄລ່ປະລິມານຢາໄດ້ຢ່າງອິດສະຫຼະ.
1 ຢອດຂອງຮໍໂມນປະກອບດ້ວຍປະລິມານທີ່ ຈຳ ເປັນເພື່ອຮັບປະກັນ ໜ່ວຍ ເຂົ້າຈີ່, ແລະປະລິມານເພື່ອຫຼຸດຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ. ທັງສອງສ່ວນປະກອບເທົ່າກັບສູນ. ສຳ ລັບຜູ້ທີ່ເປັນໂລກເບົາຫວານທີ່ມີນ້ ຳ ໜັກ ເກີນ, ຕົວຄູນຈະຫຼຸດລົງ 0,1, ດ້ວຍນ້ ຳ ໜັກ ບໍ່ພຽງພໍມັນເພີ່ມຂື້ນ 0.1.
ປະລິມານສາມາດປັບໄດ້. ການເພີ່ມຂື້ນຂອງມັນແມ່ນ ຈຳ ເປັນກັບການຕໍ່ຕ້ານຮໍໂມນຂອງແຕ່ລະຄົນ, ປະສົມປະສານກັບ corticosteroids, ຢາຄຸມ ກຳ ເນີດ, ຢາຕ້ານອາການຊຶມເສົ້າແລະຢາ diuretics.
ຢາດັ່ງກ່າວຖືກຄຸ້ມຄອງໂດຍໃຊ້ເຂັມຂັດອິນຊູລິນຫຼືປັspecialມອິນຊູລິນໂດຍສະເພາະ. ອຸປະກອນດັ່ງກ່າວຊ່ວຍໃຫ້ຂັ້ນຕອນ ດຳ ເນີນໄປດ້ວຍຄວາມຖືກຕ້ອງສູງສຸດ, ເຊິ່ງບໍ່ສາມາດເຮັດໄດ້ດ້ວຍ syringe ທຳ ມະດາ. ທ່ານສາມາດເຂົ້າພຽງແຕ່ວິທີແກ້ໄຂທີ່ຈະແຈ້ງໂດຍບໍ່ມີການຕົກຕະກອນ.
ການໃສ່ອິນຊູລິນສັ້ນແມ່ນໃຊ້ 30-40 ນາທີກ່ອນອາຫານ. ຫຼັງຈາກສັກແລ້ວ, ຢ່າຂ້າມອາຫານ. ການຮັບໃຊ້ຫຼັງຈາກການສັກແຕ່ລະຄັ້ງຄວນຈະຄືກັນ. 2-3 ຊົ່ວໂມງຫລັງຈາກຮັບປະທານອາຫານຫລັກ, ທ່ານຕ້ອງມີເຂົ້າ ໜົມ. ນີ້ຈະຊ່ວຍຮັກສາລະດັບ glucose ໃນເລືອດ.
ເພື່ອເລັ່ງຂະບວນການຂອງການດູດຊຶມອິນຊູລິນ, ພື້ນທີ່ທີ່ທ່ານເລືອກຄວນໄດ້ຮັບການອົບອຸ່ນເລັກນ້ອຍກ່ອນທີ່ຈະສີດ. ສະຖານທີ່ສັກຢາບໍ່ສາມາດຖືກນວດໄດ້. ການສີດແມ່ນເຮັດໄດ້ຢ່າງສະ ໝໍ່າ ສະ ເໝີ ຢູ່ບໍລິເວນທ້ອງ.
ດ້ວຍການເພີ່ມຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດ, ຈຳ ເປັນຕ້ອງໄດ້ເພີ່ມປະລິມານອິນຊູລິນຕື່ມອີກໂດຍບໍ່ສົນເລື່ອງຫຼັກສູດທີ່ໄດ້ ກຳ ນົດໄວ້.
| ຄວາມເຂັ້ມຂຸ້ນຂອງນໍ້າຕານ (mmol / L) | 10 | 11 | 12 | 13 | 14 | 15 | 16 |
|---|---|---|---|---|---|---|---|
| Dose (U) | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
ຍາວຫຼືສັ້ນ?
ເພື່ອ ຈຳ ລອງຄວາມລັບພື້ນຖານ, ມັນເປັນປະເພນີທີ່ຈະໃຊ້ insulins ທີ່ມີການຂະຫຍາຍ. ມາຮອດປະຈຸບັນ, ຮ້ານຂາຍຢາສາມາດສະ ເໜີ ຢາສອງຊະນິດດັ່ງກ່າວ. ມັນສາມາດເປັນອິນຊູລິນຂອງໄລຍະເວລາກາງ (ເຊິ່ງໃຊ້ໄດ້ເຖິງ 16 ຊົ່ວໂມງລວມ) ແລະ ສຳ ຜັດດົນນານ (ໄລຍະເວລາຂອງມັນແມ່ນຫຼາຍກ່ວາ 16 ຊົ່ວໂມງ).
ຮໍໂມນຂອງກຸ່ມ ທຳ ອິດປະກອບມີ:
- Gensulin N,
- Humulin NPH, ທ.
- Insuman Bazal, ທ.
- Protafan HM, ສ.
- ຊີວະພາບ N.
Levemir ແລະ Lantus ແຕກຕ່າງກັນຢ່າງຫຼວງຫຼາຍຈາກຢາອື່ນໆທັງ ໝົດ ທີ່ພວກມັນມີໄລຍະເວລາທີ່ແຕກຕ່າງກັນຢ່າງສິ້ນເຊີງຕໍ່ຮ່າງກາຍຂອງຜູ້ເປັນໂລກເບົາຫວານແລະມີຄວາມໂປ່ງໃສ ໝົດ. ອິນຊູລິນຂອງກຸ່ມ ທຳ ອິດແມ່ນຂ້ອນຂ້າງຂີ້ຕົມ.

ກ່ອນການ ນຳ ໃຊ້, ampoule ກັບພວກມັນຄວນຈະຖືກມ້ວນລະຫວ່າງຝາມືຢ່າງລະມັດລະວັງເພື່ອໃຫ້ໄດ້ການແກ້ໄຂທີ່ມີເມກເປັນເອກະພາບ. ຄວາມແຕກຕ່າງນີ້ແມ່ນຜົນຂອງວິທີການທີ່ແຕກຕ່າງກັນໃນການຜະລິດຢາ.
Insulins ຈາກກຸ່ມ ທຳ ອິດ (ໄລຍະກາງ) ແມ່ນຈຸດສູງສຸດ. ໃນຄໍາສັບຕ່າງໆອື່ນໆ, ຈຸດສູງສຸດຂອງຄວາມເຂັ້ມຂົ້ນສາມາດຕິດຕາມໃນການກະທໍາຂອງພວກເຂົາ.
ຢາຈາກກຸ່ມທີສອງບໍ່ມີລັກສະນະນີ້. ມັນແມ່ນຄຸນລັກສະນະເຫຼົ່ານີ້ທີ່ຕ້ອງໄດ້ ຄຳ ນຶງເຖິງເມື່ອເລືອກປະລິມານທີ່ຖືກຕ້ອງຂອງອິນຊູລິນ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ກົດລະບຽບທົ່ວໄປ ສຳ ລັບຮໍໂມນທັງ ໝົດ ແມ່ນເທົ່າທຽມກັນ.
ປະລິມານຂອງການຊູນອິນຊູລິນຄວນໄດ້ຮັບການຄັດເລືອກເພື່ອໃຫ້ສາມາດຮັກສາລະດັບນ້ ຳ ຕານໃນເລືອດລະຫວ່າງອາຫານໃນຂອບເຂດທີ່ຍອມຮັບໄດ້. ຢາກ່ຽວຂ້ອງກັບການເຫນັງຕີງເລັກນ້ອຍໃນລະດັບຕັ້ງແຕ່ 1 ເຖິງ 1.5 mmol / L.
ອິນຊູລິນແກ່ຍາວຕ້ອງໄດ້ສັກເຂົ້າໄປໃນກົ້ນຫລືກົ້ນ.ເນື່ອງຈາກຄວາມ ຈຳ ເປັນໃນການດູດຊຶມກ້ຽງແລະຊ້າ, ການສັກເຂົ້າແຂນແລະກະເພາະອາຫານແມ່ນຖືກຫ້າມ!
ການສັກຢາໃນເຂດເຫຼົ່ານີ້ຈະໃຫ້ຜົນທີ່ກົງກັນຂ້າມ. ອິນຊູລິນປະຕິບັດສັ້ນ, ໃຊ້ກັບກະເພາະອາຫານຫຼືແຂນ, ເຮັດໃຫ້ມີຈຸດສູງສຸດທີ່ແນ່ນອນໃນເວລາທີ່ດູດຊຶມອາຫານ.
ກຸ່ມຄົນເຈັບພິເສດ
ຢາອິນຊູລິນສັ້ນແມ່ນຖືກໃຊ້ເລື້ອຍໆໂດຍນັກກິລາທີ່ມີສ່ວນຮ່ວມໃນການສ້າງຮ່າງກາຍ. ຜົນກະທົບຂອງຢາແມ່ນທຽບເທົ່າກັບຜົນກະທົບຂອງຕົວແທນ anabolic. insulin ສັ້ນກະຕຸ້ນການຂົນສົ່ງຂອງ glucose ໄປຫາທຸກໆຈຸລັງຂອງຮ່າງກາຍ, ໂດຍສະເພາະກັບເນື້ອເຍື່ອກ້າມເນື້ອ.
ນີ້ປະກອບສ່ວນເຂົ້າໃນການເພີ່ມຂື້ນແລະຮັກສາສຽງກ້າມ. ໃນກໍລະນີນີ້, ປະລິມານແມ່ນຖືກກໍານົດໂດຍທ່ານຫມໍແຕ່ລະຄົນ. ຫຼັກສູດການເຂົ້າຮຽນມີເວລາ 2 ເດືອນ. ຫຼັງຈາກພັກຜ່ອນ 4 ເດືອນ, ຢາດັ່ງກ່າວສາມາດເຮັດຊ້ ຳ ອີກ.
ດ້ວຍເນື້ອໃນນ້ ຳ ຕານ 16 mmol / L, ການອອກ ກຳ ລັງກາຍທີ່ ໜັກ ບໍ່ສາມາດເຮັດໄດ້. ຖ້າຕົວຊີ້ວັດບໍ່ເກີນ 10 mmol / l, ກົງກັນຂ້າມ, ການຫຼີ້ນກິລາຈະຊ່ວຍຫຼຸດຜ່ອນຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານ.
ບາງຄັ້ງ, ດ້ວຍການຂາດແຄນທາດແປ້ງໃນອາຫານທີ່ບໍລິໂພກ, ຮ່າງກາຍຈະເລີ່ມໃຊ້ສານສະກັດຈຸລັງ adipose ເປັນແຫຼ່ງພະລັງງານ. ເມື່ອມັນແບ່ງອອກ, ອົງການ ketone ທີ່ເອີ້ນວ່າ acetone ຈະຖືກປ່ອຍອອກມາ.
ໃນກໍລະນີທີ່ມີທາດນ້ ຳ ຕານໃນເລືອດສູງແລະມີ ketones ຢູ່ໃນນ້ ຳ ຍ່ຽວ, ຄົນເຈັບ ຈຳ ເປັນຕ້ອງໄດ້ໃຊ້ຢາອິນຊູລິນສັ້ນຕື່ມອີກ - 20% ຂອງປະລິມານປະ ຈຳ ວັນ. ຖ້າບໍ່ມີການປັບປຸງພາຍຫຼັງ 3 ຊົ່ວໂມງ, ໃຫ້ສັກອີກເທື່ອ ໜຶ່ງ.

ຜູ້ທີ່ເປັນໂລກເບົາຫວານທີ່ມີອຸນຫະພູມຮ່າງກາຍສູງຂື້ນ (ສູງເຖິງ 37 ° C) ຈຳ ເປັນຕ້ອງໄດ້ປະຕິບັດອາຫານ glucometry ແລະກິນຢາອິນຊູລິນ. ໂດຍສະເລ່ຍ, ປະລິມານປະ ຈຳ ວັນແມ່ນເພີ່ມຂຶ້ນ 10%. ໃນອຸນຫະພູມສູງເຖິງ 39 ° C, ປະລິມານປະ ຈຳ ວັນແມ່ນເພີ່ມຂຶ້ນ 20-25%.
ວິທີການທີ່ຈະ stab ໃນຕອນກາງຄືນ?
ບັນດາທ່ານ ໝໍ ແນະ ນຳ ໃຫ້ຜູ້ປ່ວຍເບົາຫວານເລີ່ມສັກຢາອິນຊູລິນເປັນເວລາດົນນານໃນເວລາກາງຄືນ. ຍິ່ງໄປກວ່ານັ້ນ, ໃຫ້ແນ່ໃຈວ່າທ່ານຮູ້ບ່ອນທີ່ຈະສັກຢາອິນຊູລິນ. ຖ້າຄົນເຈັບຍັງບໍ່ຮູ້ວິທີເຮັດນີ້, ລາວຄວນຈະໃຊ້ມາດຕະການພິເສດທຸກໆ 3 ຊົ່ວໂມງ:
ຖ້າເວລາໃດກໍ່ຕາມຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານມີຕົວຊີ້ວັດນ້ ຳ ຕານ (ກະໂດດຫລືເພີ່ມຂື້ນ), ໃນກໍລະນີນີ້, ຂະ ໜາດ ທີ່ໃຊ້ຄວນຈະຖືກປັບ.
ໃນສະຖານະການດັ່ງກ່າວ, ມັນຕ້ອງໄດ້ຮັບການພິຈາລະນາວ່າການເພີ່ມຂື້ນຂອງລະດັບ glucose ບໍ່ແມ່ນຜົນມາຈາກການຂາດອິນຊູລິນ. ບາງຄັ້ງສິ່ງນີ້ອາດຈະເປັນຫຼັກຖານຂອງການມີທາດນ້ ຳ ຕານໃນເລືອດທີ່ຍັງຮູ້ສຶກໂດຍການເພີ່ມຂື້ນຂອງລະດັບນ້ ຳ ຕານ.
ເພື່ອຈະເຂົ້າໃຈເຫດຜົນທີ່ເຮັດໃຫ້ນ້ ຳ ຕານເພີ່ມຂື້ນໃນຕອນກາງຄືນ, ທ່ານຄວນພິຈາລະນາໄລຍະຫ່າງຢ່າງລະມັດລະວັງທຸກໆຊົ່ວໂມງ. ໃນກໍລະນີນີ້, ມັນມີຄວາມຕ້ອງການທີ່ຈະຕິດຕາມຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານຈາກ 00.00 - 03.00.
ຖ້າມັນຈະມີການຫຼຸດລົງຂອງມັນໃນໄລຍະເວລານີ້, ຫຼັງຈາກນັ້ນມັນມີແນວໂນ້ມທີ່ຈະມີອັນທີ່ເອີ້ນວ່າ "ຕົວແທນ" ທີ່ຍັງຄ້າງຄາກັບການຖອຍຫລັງ. ຖ້າເປັນດັ່ງນັ້ນ, ຂະ ໜາດ ຂອງອິນຊູລິນໃນເວລານີ້ຄວນຫຼຸດລົງ.
ນັກຊ່ຽວຊານດ້ານ endocrinologist ແຕ່ລະຄົນຈະເວົ້າວ່າອາຫານມີຜົນກະທົບຢ່າງຫຼວງຫຼາຍຕໍ່ການປະເມີນລະດັບອິນຊູລິນໃນຮ່າງກາຍຂອງຜູ້ເປັນໂລກເບົາຫວານ. ການຄາດຄະເນທີ່ຖືກຕ້ອງທີ່ສຸດຂອງປະລິມານອິນຊູລິນແມ່ນສາມາດເຮັດໄດ້ພຽງແຕ່ໃນເວລາທີ່ບໍ່ມີທາດນ້ ຳ ຕານໃນເລືອດທີ່ມາພ້ອມກັບອາຫານ, ພ້ອມທັງອິນຊູລິນທີ່ມີໄລຍະເວລາສັ້ນໆຂອງການ ສຳ ຜັດ.

ດ້ວຍເຫດຜົນງ່າຍໆນີ້, ກ່ອນທີ່ຈະປະເມີນອິນຊູລິນໃນຕອນກາງຄືນ, ມັນຄວນຈະໃຫ້ທ່ານກິນອາຫານຕອນແລງຂອງທ່ານຫຼືກິນເຂົ້າແລງກ່ອນໄວກ່ວາປົກກະຕິ.
ສຳ ລັບການຕິດຕາມຕົນເອງ, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະປະຖິ້ມການບໍລິໂພກທາດໂປຼຕີນແລະໄຂມັນໃນເວລາຄ່ ຳ ແລະກ່ອນທີ່ຈະຕິດຕາມ ນຳ ້ຕານໃນເລືອດ. ມັນດີກວ່າທີ່ຈະໃຫ້ຄວາມມັກໃນຜະລິດຕະພັນທາດແປ້ງ.
ນີ້ແມ່ນຍ້ອນວ່າທາດໂປຼຕີນແລະໄຂມັນຖືກດູດຊືມຈາກຮ່າງກາຍຊ້າຫຼາຍແລະສາມາດເພີ່ມລະດັບນໍ້າຕານໃນຕອນກາງຄືນຢ່າງຫຼວງຫຼາຍ. ໃນທາງກັບກັນ, ສະພາບການ, ຈະກາຍເປັນອຸປະສັກໃນການໄດ້ຮັບຜົນທີ່ພຽງພໍຂອງອິນຊູລິນໃນຕອນກາງຄືນ.
ຜົນຂ້າງຄຽງ
ການສ້າງພູມຕ້ານທານກັບອິນຊູລິນສາມາດເຮັດໃຫ້ມີປະຕິກິລິຍາທີ່ດີຂື້ນໃນການພົວພັນກັບໂປຣຕີນ. ນີ້ເຮັດໃຫ້ເກີດຄວາມຕ້ານທານກັບອິນຊູລິນ. ປົກກະຕິແລ້ວ, ການຕໍ່ຕ້ານຮໍໂມນແມ່ນຖືກສັງເກດເຫັນດ້ວຍການແນະ ນຳ ຂອງອິນຊູລິນຫຼື ໝູ.
ຢາທີ່ໃຊ້ໃນເວລາສັ້ນໆບໍ່ຄ່ອຍຈະເຮັດໃຫ້ເກີດຜົນຂ້າງຄຽງ. ອາການແພ້ທີ່ມັກເກີດຂື້ນໃນຮູບແບບຂອງອາການຄັນຕາມຜິວ ໜັງ, ແດງ. ບາງຄັ້ງກໍ່ມີການລະຄາຍເຄືອງຢູ່ບ່ອນສັກຢາ.
ດ້ວຍການໃຊ້ຢາອິນຊູລິນໃນປະລິມານຫລາຍເກີນໄປຫລືບໍ່ຖືກຕ້ອງ, ໂຣກ hypoglycemic ແມ່ນເປັນໄປໄດ້, ມີລັກສະນະໂດຍການຫຼຸດລົງຢ່າງຫຼວງຫຼາຍຂອງທາດນ້ ຳ ຕານໃນເລືອດ. ອາການຂອງໂລກລະລາຍໃນເລືອດ: ມີອາການວິນຫົວ, ວິນຫົວ, ຫິວໂຫຍຢ່າງຮຸນແຮງ, ອັດຕາການເຕັ້ນຂອງຫົວໃຈຢ່າງໄວວາ, ມີເຫື່ອອອກເພີ່ມຂື້ນ, ກັງວົນໃຈແລະອາການຄັນຄາຍ.
ເພື່ອລົບລ້າງອາການ, ທ່ານ ຈຳ ເປັນຕ້ອງດື່ມວິທີແກ້ໄຂທາດນ້ ຳ ຕານ, ຫຼັງຈາກ 15-20 ນາທີ - ກິນສ່ວນ ໜຶ່ງ ທີ່ບັນຈຸທາດໂປຼຕີນແລະທາດແປ້ງທີ່ພຽງພໍ. ຢ່າເຂົ້ານອນ: ສິ່ງນີ້ສາມາດເປັນຜົນກະທົບຕໍ່ການເລີ່ມຕົ້ນຂອງອາການມຶນຊາໃນໂລກ.
ອິນຊູລິນທີ່ເຮັດວຽກສັ້ນໆຢ່າງໄວວາແລະມີປະສິດຕິພາບໃນລະດັບ glucose ໃນເລືອດ. ການປິ່ນປົວແບບທົດແທນດັ່ງກ່າວຊ່ວຍໃຫ້ຜູ້ເປັນໂຣກເບົາຫວານມີຊີວິດຊີວາຢ່າງເຕັມທີ່ແລະປ້ອງກັນບໍ່ໃຫ້ເກີດອາການແຊກຊ້ອນຕ່າງໆ.
ຢາອິນຊູລິນໃນຕອນກາງເວັນ
ເພື່ອທົດສອບອິນຊູລິນໃນຕອນກາງເວັນ, ໜຶ່ງ ໃນອາຫານຄວນຖືກຍົກເວັ້ນ. ໂດຍຫລັກການແລ້ວ, ທ່ານຍັງສາມາດຫິວຕະຫຼອດມື້, ໃນຂະນະທີ່ວັດແທກຄວາມເຂັ້ມຂຸ້ນຂອງນ້ ຳ ຕານໃນຊົ່ວໂມງ. ນີ້ຈະໃຫ້ໂອກາດທີ່ຈະເຫັນໄດ້ຢ່າງຈະແຈ້ງເຖິງເວລາຂອງການຫຼຸດລົງຫຼືການເພີ່ມນ້ ຳ ຕານໃນເລືອດ.
ສຳ ລັບເດັກນ້ອຍ, ວິທີການບົ່ງມະຕິນີ້ແມ່ນບໍ່ ເໝາະ ສົມ.
ໃນກໍລະນີເດັກນ້ອຍ, ອິນຊູລິນຄວນກວດກາຄືນໃນເວລາສະເພາະ. ຍົກຕົວຢ່າງ, ທ່ານສາມາດຂ້າມອາຫານເຊົ້າແລະວັດແທກການນັບເລືອດທຸກໆຊົ່ວໂມງ:
- ຕັ້ງແຕ່ເວລາເດັກຕື່ນນອນ,
- ນັບຕັ້ງແຕ່ການສັກຢາອິນຊູລິນຂັ້ນພື້ນຖານ.
ພວກເຂົາສືບຕໍ່ວັດແທກກ່ອນອາຫານທ່ຽງ, ແລະຫລັງຈາກສອງສາມມື້ທ່ານຄວນຂ້າມອາຫານທ່ຽງ, ແລະຫຼັງຈາກນັ້ນກໍ່ແມ່ນອາຫານແລງ.
ເກືອບທັງ ໝົດ ຢາອິນຊູລິນທີ່ຍືດຍາວຕ້ອງໄດ້ສັກສອງເທື່ອຕໍ່ມື້. ຂໍ້ຍົກເວັ້ນແມ່ນຢາ Lantus, ເຊິ່ງຖືກສັກພຽງຄັ້ງດຽວຕໍ່ມື້.
ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະຈື່ຈໍາວ່າທັງຫມົດຂອງ insulins ຂ້າງເທິງ, ຍົກເວັ້ນ Lantus ແລະ Levemir, ມີປະເພດຂອງຄວາມລັບສູງສຸດ. ຕາມກົດລະບຽບ, ຈຸດສູງສຸດຂອງຢາເຫຼົ່ານີ້ເກີດຂື້ນພາຍໃນ 6-8 ຊົ່ວໂມງນັບແຕ່ເວລາເລີ່ມຕົ້ນຂອງການ ສຳ ຜັດ.

ທ່ານ ໝໍ ແນະ ນຳ ໃຫ້ເຮັດການກວດ ໃໝ່ ຂອງອິນຊູລິນໃນແຕ່ລະຄັ້ງໃນການປ່ຽນປະລິມານຢາ. ມັນພຽງພໍ 3 ວັນທີ່ຈະເຂົ້າໃຈແບບເຄື່ອນໄຫວໃນທິດທາງດຽວ. ອີງຕາມຜົນໄດ້ຮັບ, ທ່ານຫມໍຈະກໍານົດມາດຕະການທີ່ເຫມາະສົມ.
ເພື່ອປະເມີນ insulin ພື້ນຖານປະ ຈຳ ວັນແລະເຂົ້າໃຈວ່າທາດ insulin ໃດດີກ່ວາ, ລໍຖ້າຢ່າງ ໜ້ອຍ 4 ຊົ່ວໂມງຈາກອາຫານກ່ອນ ໜ້າ ຂອງທ່ານ. ໄລຍະຫ່າງທີ່ດີທີ່ສຸດສາມາດເອີ້ນວ່າ 5 ຊົ່ວໂມງ.
ນີ້ແມ່ນມີຄວາມ ຈຳ ເປັນເນື່ອງຈາກຄຸນລັກສະນະບາງຢ່າງຂອງອິດທິພົນຂອງອິນຊູລິນໃນຮ່າງກາຍຂອງຄົນປ່ວຍ. Insulins Ultrashort (Novorapid, Apidra ແລະ Humalog) ບໍ່ປະຕິບັດຕາມກົດລະບຽບນີ້.
ຂ້ອຍສາມາດເຮັດໄດ້ໂດຍບໍ່ຕ້ອງສັກຢາອິນຊູລິນເພື່ອປິ່ນປົວໂຣກເບົາຫວານບໍ?
ຜູ້ທີ່ເປັນໂລກເບົາຫວານ, ຜູ້ທີ່ມີລະດັບທາດ ນຳ ້ຕານໃນລະດັບ glucose ທີ່ບໍ່ຄ່ອຍດີ, ສາມາດຮັກສານ້ ຳ ຕານປົກກະຕິໂດຍບໍ່ຕ້ອງໃຊ້ອິນຊູລິນ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ພວກເຂົາຄວນເປັນຜູ້ຊ່ຽວຊານດ້ານການປິ່ນປົວດ້ວຍລະບົບອິນຊູລິນ, ເພາະວ່າໃນກໍລະນີໃດກໍ່ຕາມພວກເຂົາຈະຕ້ອງສັກຢາໃນເວລາທີ່ເປັນຫວັດແລະໂລກຕິດເຊື້ອອື່ນໆ. ໃນລະຫວ່າງໄລຍະເວລາຂອງຄວາມກົດດັນເພີ່ມຂື້ນ, ຕ້ອງມີການຮັກສາໂລກຕັບເມັດໂດຍການບໍລິຫານຂອງອິນຊູລິນ. ຖ້າບໍ່ດັ່ງນັ້ນ, ຫລັງຈາກເປັນໂຣກສັ້ນໆ, ວິທີການເປັນໂຣກເບົາຫວານສາມາດຊຸດໂຊມລົງຕະຫລອດຊີວິດຂອງທ່ານ.
ທິດສະດີ: ຈຳ ເປັນຕ່ ຳ ສຸດ
ຕາມທີ່ທ່ານຮູ້, ອິນຊູລິນແມ່ນຮໍໂມນທີ່ຜະລິດໂດຍຈຸລັງທົດລອງເພນ. ມັນເຮັດໃຫ້ນ້ ຳ ຕານຫຼຸດລົງ, ເຮັດໃຫ້ເນື້ອເຍື່ອດູດຊຶມ glucose ເຊິ່ງເຮັດໃຫ້ຄວາມເຂັ້ມຂົ້ນຂອງມັນໃນເລືອດຫຼຸດລົງ. ທ່ານຍັງຕ້ອງຮູ້ວ່າຮໍໂມນນີ້ຊ່ວຍກະຕຸ້ນການລຸດໄຂມັນ, ກີດຂວາງການແຕກແຍກຂອງເນື້ອເຍື່ອ adipose. ເວົ້າອີກຢ່າງ ໜຶ່ງ, ທາດ insulin ໃນລະດັບສູງເຮັດໃຫ້ການສູນເສຍນ້ ຳ ໜັກ ເປັນໄປບໍ່ໄດ້.
ລະດັບ
ລະດັບຜູ້ຊາຍນໍ້າຕານລະບຸນໍ້າຕານຂອງທ່ານຫຼືເລືອກເພດ ສຳ ລັບ ຄຳ ແນະ ນຳ ໃນລະດັບ 5.8 ສະແດງອາຍຸຂອງຜູ້ຊາຍອາຍຸ 45 ປີສະແດງອາຍຸຂອງຜູ້ຍິງອາຍຸ 45 ປີ
ອິນຊູລິນເຮັດວຽກໃນຮ່າງກາຍແນວໃດ?
ເມື່ອຄົນເຮົາເລີ່ມກິນອາຫານ, ຂີ້ກະເດືອນຈະຊ່ວຍຮໍໂມນຮໍໂມນນີ້ໃນເວລາ 2-5 ນາທີ. ພວກມັນຊ່ວຍໃນການເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດເປັນປົກກະຕິຢ່າງໄວວາຫຼັງຈາກກິນເພື່ອບໍ່ໃຫ້ມັນສູງຂື້ນດົນແລະໂຣກເບົາຫວານບໍ່ມີເວລາໃນການພັດທະນາ.
ທີ່ ສຳ ຄັນ! ການກະກຽມອິນຊູລິນທັງ ໝົດ ແມ່ນມີຄວາມອ່ອນເພຍ, ງ່າຍຂື້ນ. ຮຽນຮູ້ກົດລະບຽບການເກັບຮັກສາແລະປະຕິບັດຕາມພວກມັນຢ່າງລະມັດລະວັງ.
ໃນຮ່າງກາຍໃນເວລາໃດກໍ່ຕາມ, insulin ພຽງເລັກນ້ອຍຈະແຜ່ລາມຢູ່ໃນກະເພາະອາຫານຫວ່າງແລະເຖິງແມ່ນວ່າໃນເວລາທີ່ຄົນຜູ້ ໜຶ່ງ ອຶດຫິວເປັນເວລາຫຼາຍມື້ຕິດຕໍ່ກັນ. ລະດັບຂອງຮໍໂມນໃນເລືອດນີ້ເອີ້ນວ່າພື້ນຫລັງ. ຖ້າມັນເປັນສູນ, ການປ່ຽນກ້າມຊີ້ນແລະອະໄວຍະວະພາຍໃນສູ່ glucose ກໍ່ຈະເລີ່ມຕົ້ນ. ກ່ອນການປະດິດຢາສັກອິນຊູລິນ, ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ໄດ້ເສຍຊີວິດຍ້ອນສິ່ງນີ້. ທ່ານ ໝໍ ໃນສະ ໄໝ ບູຮານໄດ້ອະທິບາຍເຖິງຫຼັກສູດແລະການສິ້ນສຸດຂອງພະຍາດຂອງພວກເຂົາວ່າ "ຄົນເຈັບໄດ້ລະລາຍເປັນນ້ ຳ ຕານແລະນ້ ຳ." ດຽວນີ້ສິ່ງນີ້ບໍ່ໄດ້ເກີດຂື້ນກັບຄົນເປັນໂລກເບົາຫວານ. ໄພຂົ່ມຂູ່ຕົ້ນຕໍແມ່ນອາການແຊກຊ້ອນຊໍາເຮື້ອ.
- ພວກເຂົາເລີ່ມກວດເບິ່ງຕົວຊີ້ວັດໃດແດ່ຂອງນໍ້າຕານໃນເລືອດ
- ປະລິມານອິນຊູລິນສູງສຸດຕໍ່ມື້ແມ່ນຫຍັງ
- ຈຳ ເປັນຕ້ອງມີອິນຊູລິນຫຼາຍປານໃດຕໍ່ 1 ໜ່ວຍ ເຂົ້າຈີ່ (XE) ຂອງທາດແປ້ງ
- ປະລິມານອິນຊູລິນ 1 ຫົວ ໜ່ວຍ ຫຼຸດຜ່ອນນໍ້າຕານຫຼາຍປານໃດ
- ຈຳ ເປັນຕ້ອງມີອິນຊູລິນຫຼາຍເທົ່າໃດເພື່ອຫຼຸດນ້ ຳ ຕານ 1 mmol / l
- ເມື່ອຜົນຂອງການສີດພອງຂື້ນແລະນໍ້າຕານເລີ່ມຕົກລົງ
- ຄວນສັກຫຼາຍເທົ່າໃດຖ້າວ່າຜູ້ເປັນເບົາຫວານມີນໍ້າຕານສູງຫຼາຍ
- ທ່ານ ຈຳ ເປັນຕ້ອງສັກອິນຊູລິນຈັກເທື່ອ, ມື້ໃດຂອງມື້
- ຈຳ ນວນຊົ່ວໂມງຫຼັງຈາກການສີດນໍ້າຕານຄວນຈະຖືກວັດແທກ
- ຄຸນລັກສະນະຂອງການຄິດໄລ່ປະລິມານອິນຊູລິນ ສຳ ລັບເດັກນ້ອຍແມ່ນຫຍັງ
- ຈະເກີດຫຍັງຂື້ນຖ້າທ່ານສັກຢາຫລາຍເກີນໄປ
- ມັນເປັນສິ່ງ ຈຳ ເປັນທີ່ຈະສັກບໍຖ້າວ່ານ້ ຳ ຕານປົກກະຕິຫຼືຕໍ່າ
- ເປັນຫຍັງນ້ ຳ ຕານຈຶ່ງບໍ່ຕົກຫຼັງຈາກສັກຢາອິນຊູລິນ
ຜູ້ເປັນໂລກເບົາຫວານຫຼາຍຄົນທີ່ໄດ້ຮັບການປິ່ນປົວດ້ວຍອິນຊູລິນເຫັນວ່າມັນເປັນໄປບໍ່ໄດ້ທີ່ຈະຫລີກລ້ຽງນ້ ຳ ຕານໃນເລືອດຕໍ່າແລະອາການທີ່ຮ້າຍແຮງຂອງມັນ. ໃນຄວາມເປັນຈິງ, ທ່ານສາມາດຮັກສານ້ ຳ ຕານ ທຳ ມະດາຢ່າງບໍ່ຢຸດຢັ້ງເຖິງແມ່ນວ່າໃນກໍລະນີທີ່ເປັນໂຣກຊືມເສົ້າຮ້າຍແຮງ. ແລະຍິ່ງໄປກວ່ານັ້ນ, ມີໂຣກເບົາຫວານປະເພດອ່ອນໆ 2 ຂ້ອນຂ້າງ. ບໍ່ ຈຳ ເປັນຕ້ອງເພີ່ມລະດັບລະດັບນ້ ຳ ຕານໃນເລືອດຂອງທ່ານເພື່ອຮັບປະກັນຕ້ານການລະລາຍຂອງທາດ ນຳ ້ຕານໃນເລືອດ.
ເບິ່ງວີດີໂອທີ່ທ່ານດຣ Bernstein ສົນທະນາກ່ຽວກັບບັນຫານີ້ກັບພໍ່ຂອງເດັກນ້ອຍທີ່ເປັນໂຣກເບົາຫວານປະເພດ 1. ຮຽນຮູ້ວິທີການດຸ່ນດ່ຽງສານອາຫານແລະຢາອິນຊູລິນ.
ມັກວິດີໂອບໍ?
ທ່ານສາມາດພົບເຫັນສິ່ງທີ່ ໜ້າ ສົນໃຈຫຼາຍກວ່າເກົ່າໃນຊ່ອງ Youtube ຂອງພວກເຮົາ. ມັນຍັງເປັນປະໂຫຍດທີ່ຈະຈອງຂ່າວ Vkontakte ແລະເຟສບຸກ.
ເພື່ອໃຫ້ປະລິມານອິນຊູລິນໃນປະລິມານຫຼາຍ ສຳ ລັບການດູດຊືມອາຫານ, ຈຸລັງທົດລອງຜະລິດແລະສະສົມຮໍໂມນນີ້ຢູ່ໃນລະຫວ່າງອາຫານ. ແຕ່ຫນ້າເສຍດາຍ, ກັບພະຍາດເບົາຫວານໃດໆ, ຂະບວນການນີ້ຈະຖືກລົບກວນໃນເບື້ອງຕົ້ນ. ຜູ້ທີ່ເປັນໂລກເບົາຫວານມີຮ້ານອິນຊູລິນ ໜ້ອຍ ຫຼືບໍ່ມີຢູ່ໃນກະຕ່າຍ. ດ້ວຍເຫດນັ້ນ, ນ້ ຳ ຕານໃນເລືອດຫຼັງຈາກຮັບປະທານອາຫານຍັງຄົງເພີ່ມຂື້ນເປັນເວລາຫຼາຍຊົ່ວໂມງ. ນີ້ຄ່ອຍໆເຮັດໃຫ້ເກີດອາການແຊກຊ້ອນ.
ລະດັບອິນຊູລິນໄວທີ່ຖືກເອີ້ນວ່າຂັ້ນພື້ນຖານ. ເພື່ອຮັກສາໃຫ້ ເໝາະ ສົມ, ສັກຢາທີ່ມີປະສິດຕິພາບຍາວນານໃນຕອນກາງຄືນແລະ / ຫຼືຕອນເຊົ້າ. ເຫຼົ່ານີ້ແມ່ນກອງທຶນທີ່ເອີ້ນວ່າ Lantus, Tujeo, Levemir, Tresiba ແລະ Protafan.
ອ່ານກ່ຽວກັບການກະກຽມອິນຊູລິນທີ່ຂະຫຍາຍ: Levemir Lantus Tujeo Tresiba
Tresiba ແມ່ນຢາທີ່ຍັງຄ້າງຄາທີ່ຜູ້ບໍລິຫານເວບໄຊທ໌ໄດ້ກະກຽມຄລິບວີດີໂອກ່ຽວກັບມັນ.
ປະລິມານທີ່ໃຫຍ່ຂອງຮໍໂມນທີ່ ຈຳ ເປັນຕ້ອງໄດ້ຮັບການຕອບສະ ໜອງ ຢ່າງໄວວາ ສຳ ລັບການດູດຊືມອາຫານຖືກເອີ້ນວ່າໂບ. ເພື່ອໃຫ້ມັນກັບຮ່າງກາຍ, ສັກຢາອິນຊູລິນສັ້ນຫຼືທາດແຫຼວອິນຊູລິນກ່ອນອາຫານ. ການໃຊ້ insulin ທີ່ຍາວນານແລະໄວພ້ອມກັນນີ້ແມ່ນເອີ້ນວ່າລະບຽບການຮັກສາອິນຊູລິນ. ມັນຖືກຖືວ່າເປັນບັນຫາ, ແຕ່ໃຫ້ຜົນໄດ້ຮັບທີ່ດີທີ່ສຸດ.
ອ່ານກ່ຽວກັບການກະກຽມອິນຊູລິນສັ້ນແລະ ultrashort: Actrapid Humalog Apidra NovoRapid
ໂຄງການທີ່ລຽບງ່າຍບໍ່ອະນຸຍາດໃຫ້ຄວບຄຸມພະຍາດເບົາຫວານໄດ້ດີ. ເພາະສະນັ້ນ, ທ່ານດຣ Bernstein ແລະ endocrin-patient.com ບໍ່ແນະ ນຳ ພວກເຂົາ.
ວິທີການເລືອກທີ່ຖືກຕ້ອງ, ດີທີ່ສຸດຂອງອິນຊູລິນ?
ມັນບໍ່ເປັນໄປໄດ້ທີ່ຈະເລັ່ງເບົາຫວານກັບອິນຊູລິນ.ທ່ານຈໍາເປັນຕ້ອງໃຊ້ເວລາຫຼາຍມື້ເພື່ອເຂົ້າໃຈທຸກຢ່າງຢ່າງລະມັດລະວັງ, ແລະຈາກນັ້ນກໍ່ສືບຕໍ່ສັກຢາ. ວຽກງານຕົ້ນຕໍທີ່ທ່ານຈະຕ້ອງແກ້ໄຂຄື:
- ກວດເບິ່ງແຜນການປິ່ນປົວໂຣກເບົາຫວານປະເພດ 2 ເປັນບາດກ້າວຫລືໂຄງການຄວບຄຸມໂຣກເບົາຫວານປະເພດ 1.
- ປ່ຽນໄປກິນອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ. ຜູ້ທີ່ເປັນໂລກເບົາຫວານຫຼາຍເກີນໄປກໍ່ ຈຳ ເປັນຕ້ອງໄດ້ກິນຢາ metformin ຕາມຕາຕະລາງເວລາທີ່ມີປະລິມານຢາທີ່ເພີ່ມຂື້ນເທື່ອລະກ້າວ.
- ປະຕິບັດຕາມນະໂຍບາຍດ້ານຂອງນ້ ຳ ຕານໃນເວລາ 3-7 ວັນ, ວັດແທກດ້ວຍນ້ ຳ ຕານຢ່າງ ໜ້ອຍ ມື້ລະ 4 ຄັ້ງ - ຕອນເຊົ້າໃສ່ກະເພາະອາຫານຫວ່າງກ່ອນອາຫານເຊົ້າ, ກ່ອນອາຫານທ່ຽງ, ກ່ອນອາຫານຄ່ ຳ, ແລະແມ່ນແຕ່ຕອນກາງຄືນກ່ອນເຂົ້ານອນ.
- ໃນເວລານີ້, ຮຽນຮູ້ທີ່ຈະສັກຢາອິນຊູລິນໂດຍບໍ່ເຈັບປວດແລະຮຽນຮູ້ກົດລະບຽບໃນການເກັບຮັກສາອິນຊູລິນ.
- ພໍ່ແມ່ຂອງເດັກນ້ອຍທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ຈຳ ເປັນຕ້ອງອ່ານວິທີທີ່ຈະລະລາຍອິນຊູລິນ. ຜູ້ເປັນໂລກເບົາຫວານຫຼາຍຄົນກໍ່ອາດຈະຕ້ອງການສິ່ງນີ້ເຊັ່ນກັນ.
- ເຂົ້າໃຈວິທີການຄິດໄລ່ປະລິມານຂອງອິນຊູລິນຍາວ, ພ້ອມທັງເລືອກປະລິມານຂອງອິນຊູລິນກ່ອນອາຫານ.
- ສຶກສາບົດຄວາມທີ່ວ່າ“ ມີທາດນ້ ຳ ຕານໃນເລືອດ (ນ້ ຳ ຕານໃນເລືອດຕໍ່າ)”, ເກັບໄວ້ໃນເມັດທີ່ມີນ້ ຳ ຕານໃນຮ້ານຂາຍຢາແລະຮັກສາມັນໄວ້ໃຫ້ດີ.
- ໃຫ້ຕົວທ່ານເອງດ້ວຍ insulin, syringes ຫຼື pen syringe ປະເພດ 1-3 ຊະນິດ, ກາວ ນຳ ເຂົ້າທີ່ຖືກຕ້ອງແລະເສັ້ນທົດສອບ ສຳ ລັບມັນ.
- ອີງຕາມຂໍ້ມູນທີ່ສະສົມ, ເລືອກລະບອບການ ບຳ ບັດອິນຊູລິນ - ກຳ ນົດວ່າຢາໃດທີ່ທ່ານຕ້ອງການ, ໃນເວລາຈັກຊົ່ວໂມງແລະໃນປະລິມານເທົ່າໃດ.
- ຮັກສາຄວາມສາມາດຄວບຄຸມຕົວເອງໄດ້. ເມື່ອເວລາຜ່ານໄປ, ເມື່ອຂໍ້ມູນສະສົມ, ຕື່ມໃສ່ຕາຕະລາງຂ້າງລຸ່ມນີ້. ຄິດໄລ່ຊົດເຊີຍຕໍ່ແຕ່ລະໄລຍະ.
ກ່ຽວກັບປັດໃຈຕ່າງໆທີ່ມີອິດທິພົນຕໍ່ຄວາມອ່ອນໄຫວຂອງຮ່າງກາຍຕໍ່ອິນຊູລິນ, ອ່ານທີ່ນີ້. ຊອກຫາ:
- ຢູ່ທີ່ຕົວຊີ້ວັດຂອງນ້ ຳ ຕານໃນເລືອດໄດ້ຖືກ ກຳ ນົດໃຫ້ສັກອິນຊູລິນ
- ປະລິມານທີ່ສູງສຸດຂອງຮໍໂມນນີ້ ສຳ ລັບຜູ້ເປັນໂລກເບົາຫວານຕໍ່ມື້ແມ່ນຫຍັງ
- ຈຳ ເປັນຕ້ອງມີອິນຊູລິນຫຼາຍປານໃດຕໍ່ 1 ໜ່ວຍ ເຂົ້າຈີ່ (XE) ຂອງທາດແປ້ງ
- ປະລິມານອິນຊູລິນ 1 ຫົວ ໜ່ວຍ ຫຼຸດຜ່ອນນໍ້າຕານຫຼາຍປານໃດ
- ຈຳ ເປັນຕ້ອງມີຮໍໂມນຫຼາຍປານໃດເພື່ອຫຼຸດນ້ ຳ ຕານ 1 mmol / l
- ເວລາຂອງມື້ໃດດີກວ່າທີ່ຈະສັກຢາອິນຊູລິນ
- ນ້ ຳ ຕານບໍ່ຕົກຫຼັງຈາກສັກຢາ: ສາເຫດທີ່ເປັນໄປໄດ້
ການບໍລິຫານຂອງອິນຊູລິນຍາວສາມາດແຈກຈ່າຍໄດ້ໂດຍບໍ່ຕ້ອງໃຊ້ຢາສັ້ນແລະແບບກະຕຸ້ນ?
ຢ່າສັກຢາອິນຊູລິນເປັນເວລາດົນ, ຫວັງວ່າຈະຫລີກລ້ຽງການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານຫຼັງຈາກກິນເຂົ້າ. ຍິ່ງໄປກວ່ານັ້ນ, ຢາເຫຼົ່ານີ້ບໍ່ໄດ້ຊ່ວຍໃນເວລາທີ່ທ່ານ ຈຳ ເປັນຕ້ອງໄດ້ຍົກລະດັບນ້ ຳ ຕານສູງຂື້ນຢ່າງໄວວາ. ໃນທາງກົງກັນຂ້າມ, ຢາສັ້ນແລະສັ້ນທີ່ເຮັດໃນເວລາກິນກ່ອນບໍ່ສາມາດສະ ໜອງ ລະດັບຄວາມເປັນມາທີ່ ໝັ້ນ ຄົງໃນການຄວບຄຸມການເຜົາຜະຫລານອາຫານໃນກະເພາະອາຫານໂດຍສະເພາະໃນຕອນກາງຄືນ. ທ່ານສາມາດຮັບໄດ້ໂດຍໃຊ້ຢາດຽວໃນກໍລະນີເບົາຫວານທີ່ສຸດ.
ສັກຢາອິນຊູລິນຊະນິດໃດທີ່ເຮັດມື້ລະເທື່ອ?
ຢາທີ່ໃຊ້ໄດ້ດົນນານ Lantus, Levemir ແລະ Tresiba ໄດ້ຖືກອະນຸຍາດໃຫ້ໃຊ້ຢ່າງເປັນທາງການ ໜຶ່ງ ຄັ້ງຕໍ່ມື້. ເຖິງຢ່າງໃດກໍ່ຕາມ, ທ່ານດຣ Bernstein ແນະນໍາຢ່າງແຂງແຮງໃຫ້ Lantus ແລະ Levemir ສັກສອງເທື່ອຕໍ່ມື້. ໃນຜູ້ທີ່ເປັນໂລກເບົາຫວານທີ່ພະຍາຍາມສັກຢາອິນຊູລິນຊະນິດ ໜຶ່ງ, ການຄວບຄຸມນ້ ຳ ຕານໂດຍປົກກະຕິແມ່ນບໍ່ດີ.
Tresiba ແມ່ນຢາອິນຊູລິນຂະຫຍາຍ ໃໝ່ ທີ່ສຸດ, ແຕ່ລະຄັ້ງທີ່ສັກດົນເຖິງ 42 ຊົ່ວໂມງ. ມັນສາມາດຖືກ pricked ຫນຶ່ງຄັ້ງຕໍ່ມື້, ແລະນີ້ມັກຈະໃຫ້ຜົນໄດ້ຮັບທີ່ດີ. ທ່ານດຣ Bernstein ໄດ້ປ່ຽນໄປໃຊ້ insulin Levemir, ເຊິ່ງລາວໄດ້ໃຊ້ມາເປັນເວລາຫລາຍປີແລ້ວ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ລາວສັກຢາ Treshiba Insulin ສອງຄັ້ງຕໍ່ມື້, ຍ້ອນວ່າ Levemir ເຄີຍສັກ. ແລະຜູ້ເປັນໂລກເບົາຫວານທຸກຄົນແມ່ນແນະ ນຳ ໃຫ້ເຮັດເຊັ່ນດຽວກັນ.
ອ່ານກ່ຽວກັບການກະກຽມອິນຊູລິນທີ່ຂະຫຍາຍ: Levemir Lantus Tujeo Tresiba
ຜູ້ເປັນພະຍາດເບົາຫວານບາງຄົນພະຍາຍາມທົດແທນການແນະ ນຳ ຂອງອິນຊູລິນກ່ອນອາຫານຫຼາຍໆຄັ້ງຕໍ່ມື້ດ້ວຍການສັກເທື່ອລະ ໜຶ່ງ ເທື່ອໃນປະລິມານ ໜຶ່ງ ຂອງຢາຍາວ. ສິ່ງນີ້ຢ່າງຫລີກລ້ຽງບໍ່ໄດ້ເຮັດໃຫ້ເກີດຜົນຮ້າຍ. ຢ່າໄປທາງນີ້.
ອ່ານວິທີການສັກຢາອິນຊູລິນໂດຍບໍ່ເຈັບປວດ. ຫຼັງຈາກທີ່ທ່ານຮຽນວິຊາການສັກຢາທີ່ຖືກຕ້ອງແລ້ວ, ມັນຈະບໍ່ມີຄວາມ ໝາຍ ຫຍັງຕໍ່ທ່ານໃນການສັກຢາຕໍ່ມື້. ຄວາມເຈັບປວດຈາກການສັກຢາອິນຊູລິນບໍ່ແມ່ນບັນຫາ, ມັນຖືກປະຕິບັດບໍ່ໄດ້.ນີ້ເພື່ອຮຽນຮູ້ທີ່ຈະຄິດໄລ່ປະລິມານທີ່ຖືກຕ້ອງ - ແມ່ນແລ້ວ. ແລະຍິ່ງໄປກວ່ານັ້ນ, ເພື່ອສະ ໜອງ ຕົວເອງກັບຢາທີ່ ນຳ ເຂົ້າທີ່ດີ.
ຕາຕະລາງການສັກຢາແລະການສັກຢາອິນຊູລິນຕ້ອງໄດ້ຮັບການຄັດເລືອກເປັນສ່ວນບຸກຄົນ. ເພື່ອເຮັດສິ່ງນີ້, ໃຫ້ສັງເກດເບິ່ງພຶດຕິ ກຳ ຂອງນ້ ຳ ຕານໃນເລືອດເປັນເວລາຫຼາຍວັນແລະສ້າງກົດ ໝາຍ. ໂຣກຜີວ ໜັງ ໄດ້ຮັບການສະ ໜັບ ສະ ໜູນ ຈາກການບໍລິຫານອິນຊູລິນໃນຊ່ວງຊົ່ວໂມງນັ້ນເມື່ອມັນບໍ່ສາມາດຄວບຄຸມຕົນເອງໄດ້.
ປະສົມອິນຊູລິນປະເພດໃດແດ່?
ທ່ານດຣ Bernstein ບໍ່ໄດ້ແນະ ນຳ ໃຫ້ໃຊ້ສ່ວນປະສົມທີ່ຜະລິດແລ້ວ - Humalog Mix 25 ແລະ 50, NovoMix 30, Insuman Comb ແລະອື່ນໆ. ເນື່ອງຈາກວ່າອັດຕາສ່ວນຂອງ insulin ຍາວແລະໄວໃນພວກມັນຈະບໍ່ກົງກັບສິ່ງທີ່ທ່ານຕ້ອງການ. ຜູ້ທີ່ເປັນໂລກເບົາຫວານທີ່ສັກຢາປະສົມທີ່ຜະລິດພ້ອມແລ້ວບໍ່ສາມາດຫລີກລ້ຽງບໍ່ໃຫ້ມີທາດນ້ ຳ ຕານໃນເລືອດໄດ້. ໃຊ້ສອງຊະນິດທີ່ແຕກຕ່າງກັນໃນເວລາດຽວກັນ - ຂະຫຍາຍແລະຍັງສັ້ນຫລືທາດ ບຳ ລຸງ. ຢ່າຂີ້ຄ້ານແລະຢ່າປະຫຍັດມັນ.
ທີ່ ສຳ ຄັນ! ການສັກຢາອິນຊູລິນໃນປະລິມານດຽວກັນ, ກິນໃນມື້ທີ່ແຕກຕ່າງກັນ, ສາມາດເຮັດໄດ້ແຕກຕ່າງກັນຫຼາຍ. ຄວາມເຂັ້ມແຂງຂອງການກະ ທຳ ຂອງພວກເຂົາອາດຈະແຕກຕ່າງກັນໄປ by 53%. ມັນຂື້ນກັບສະຖານທີ່ແລະຄວາມເລິກຂອງການສີດ, ກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍຂອງຜູ້ເປັນໂລກເບົາຫວານ, ຄວາມສົມດຸນຂອງນ້ ຳ ໃນຮ່າງກາຍ, ອຸນຫະພູມແລະປັດໃຈອື່ນໆ. ເວົ້າອີກຢ່າງ ໜຶ່ງ, ການສີດດຽວກັນນີ້ສາມາດມີຜົນ ໜ້ອຍ ໃນມື້ນີ້, ແລະມື້ອື່ນມັນສາມາດເຮັດໃຫ້ນ້ ຳ ຕານໃນເລືອດຕໍ່າ.
ນີ້ແມ່ນບັນຫາໃຫຍ່. ວິທີດຽວທີ່ຈະຫລີກລ້ຽງມັນແມ່ນການປ່ຽນໄປຫາຄາບອາຫານທີ່ມີຄາໂບໄຮເດດຕ່ ຳ, ເນື່ອງຈາກປະລິມານທີ່ ຈຳ ເປັນຂອງອິນຊູລິນຫຼຸດລົງ 2-8 ເທື່ອ. ແລະປະລິມານທີ່ຕໍ່າກວ່າ, ການກະຈາຍຂອງການກະ ທຳ ຂອງມັນ ໜ້ອຍ ລົງ. ມັນບໍ່ສົມຄວນທີ່ຈະສັກຫຼາຍກ່ວາ 8 ໜ່ວຍ ໃນຄັ້ງດຽວ. ຖ້າທ່ານຕ້ອງການປະລິມານທີ່ສູງກວ່າ, ແບ່ງເປັນ 2-3 ປະມານເທົ່າກັບການສັກ. ເຮັດໃຫ້ພວກເຂົາເປັນຫນຶ່ງຫຼັງຈາກທີ່ຢູ່ໃນສະຖານທີ່ແຕກຕ່າງກັນ, ຫ່າງຈາກກັນແລະກັນ, ດ້ວຍ syringe ດຽວກັນ.
ເຮັດແນວໃດເພື່ອໃຫ້ໄດ້ຮັບ insulin ໃນລະດັບອຸດສາຫະ ກຳ?
ນັກວິທະຍາສາດໄດ້ຮຽນຮູ້ທີ່ຈະເຮັດໃຫ້ Escherichia coli ດັດແກ້ພັນທຸ ກຳ E. coli ຜະລິດອິນຊູລິນທີ່ ເໝາະ ສົມກັບມະນຸດ. ດ້ວຍວິທີນີ້, ຮໍໂມນໄດ້ຖືກຜະລິດເພື່ອຫຼຸດນ້ ຳ ຕານໃນເລືອດຕັ້ງແຕ່ຊຸມປີ 1970. ກ່ອນທີ່ພວກເຂົາຈະໃຊ້ເທັກໂນໂລຢີກັບ Escherichia coli, ຜູ້ເປັນໂລກເບົາຫວານໄດ້ສັກຢາອິນຊູລິນຈາກ ໝູ ແລະງົວ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ມັນມີຄວາມແຕກຕ່າງເລັກນ້ອຍຈາກມະນຸດ, ແລະຍັງມີຄວາມບໍ່ສະອາດທີ່ບໍ່ຕ້ອງການ, ຍ້ອນວ່າມີອາການແພ້ເລື້ອຍໆແລະຮຸນແຮງ. ຮໍໂມນທີ່ໄດ້ມາຈາກສັດແມ່ນບໍ່ຖືກ ນຳ ໃຊ້ຢູ່ພາກຕາເວັນຕົກ, ໃນສະຫະພັນຣັດເຊຍແລະບັນດາປະເທດ CIS. Insulin ທີ່ທັນສະ ໄໝ ທັງ ໝົດ ແມ່ນຜະລິດຕະພັນ GMO.
ອັນໃດແມ່ນອິນຊູລິນທີ່ດີທີ່ສຸດ?
ບໍ່ມີ ຄຳ ຕອບທົ່ວໄປ ສຳ ລັບ ຄຳ ຖາມນີ້ ສຳ ລັບຜູ້ທີ່ເປັນໂລກເບົາຫວານ. ມັນຂື້ນກັບຄຸນລັກສະນະຂອງແຕ່ລະບຸກຄົນຂອງພະຍາດຂອງທ່ານ. ຍິ່ງໄປກວ່ານັ້ນ, ຫຼັງຈາກປ່ຽນເປັນອາຫານຄາໂບໄຮເດດຕ່ ຳ, ຄວາມຕ້ອງການອິນຊູລິນປ່ຽນແປງຢ່າງຫຼວງຫຼາຍ. ປະລິມານຢາແນ່ນອນຈະຫຼຸດລົງແລະທ່ານອາດຈະຕ້ອງປ່ຽນຈາກຢາ ໜຶ່ງ ຊະນິດໄປໃຊ້ອີກຊະນິດ ໜຶ່ງ. ມັນບໍ່ໄດ້ຖືກແນະນໍາໃຫ້ໃຊ້ Protafan (NPH) ຂະຫນາດກາງ, ເຖິງແມ່ນວ່າມັນຈະຖືກໃຫ້ໂດຍບໍ່ເສຍຄ່າ, ແຕ່ຢາອື່ນໆຂອງການກະທໍາທີ່ຍາວນານ - ບໍ່. ເຫດຜົນແມ່ນໄດ້ອະທິບາຍຂ້າງລຸ່ມນີ້. ມັນຍັງມີຕາຕະລາງປະເພດທີ່ແນະ ນຳ ໃຫ້ໃຊ້ອິນຊູລິນໃນໄລຍະຍາວ.
ສຳ ລັບຄົນເຈັບທີ່ຕິດຕາມອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ, ຢາຊະນິດສັ້ນ (Actrapid) ແມ່ນ ເໝາະ ສົມກັບທາດອິນຊູລິນ (bolus insulin) ຫຼາຍກ່ວາອາຫານຫຼາຍກ່ວາອາຫານຊະນິດສັ້ນ. ອາຫານທີ່ມີຄາໂບໄຮເດດຕ່ ຳ ຈະຖືກດູດຊຶມຊ້າ, ແລະຢາທີ່ໃຊ້ພະລັງງານເຮັດວຽກໄດ້ໄວ. ອັນນີ້ເອີ້ນວ່າການກະ ທຳ ທີ່ບໍ່ສອດຄ່ອງກັນ. ມັນບໍ່ສົມຄວນທີ່ຈະຕັດ Humalog ກ່ອນອາຫານ, ເພາະວ່າມັນປະຕິບັດການຄາດເດົາ ໜ້ອຍ ລົງ, ສ່ວນຫຼາຍແລ້ວມັນຈະເຮັດໃຫ້ນໍ້າຕານເພີ່ມຂື້ນ. ໃນທາງກົງກັນຂ້າມ, Humalog ດີກ່ວາຄົນອື່ນຊ່ວຍເຮັດໃຫ້ນ້ ຳ ຕານເພີ່ມຂື້ນ, ເພາະວ່າມັນເລີ່ມປະຕິບັດໄວກ່ວາທາດປະເພດອື່ນແລະໂດຍສະເພາະແມ່ນອິນຊູລິນສັ້ນ.
ທ່ານດຣ Bernstein ມີໂຣກເບົາຫວານປະເພດ 1 ຮ້າຍແຮງແລະໄດ້ຄວບຄຸມມັນຢ່າງ ສຳ ເລັດຜົນເປັນເວລາ 70 ປີແລ້ວ. ລາວໃຊ້ອິນຊູລິນ 3 ຊະນິດ:
- ຂະຫຍາຍ - ຈົນເຖິງປະຈຸບັນ, Tresiba ແມ່ນດີທີ່ສຸດ
- ສັ້ນ - ສຳ ລັບສັກຢາກ່ອນອາຫານ
- Ultrashort - ຈຸລະພາກທີ່ເຈືອຈາງ - ສຳ ລັບສະຖານະການສຸກເສີນເມື່ອທ່ານ ຈຳ ເປັນຕ້ອງໄດ້ລະງັບທາດນ້ ຳ ຕານໃນເລືອດສູງໄວ
ຜູ້ທີ່ເປັນໂລກເບົາຫວານ ໜ້ອຍ ທີ່ສຸດຈະຕ້ອງການຢາສາມຊະນິດ. ບາງທີການປະນີປະນອມທີ່ດີຈະຖືກ ຈຳ ກັດພຽງແຕ່ສອງ - ຂະຫຍາຍແລະສັ້ນ. ແທນທີ່ຈະສັ້ນ, ທ່ານສາມາດພະຍາຍາມຖີ້ມ NovoRapid ຫຼື Apidra ກ່ອນກິນເຂົ້າ. Tresiba ແມ່ນທາງເລືອກທີ່ດີທີ່ສຸດ ສຳ ລັບອິນຊູລິນຍາວ, ເຖິງວ່າຈະມີລາຄາສູງກໍ່ຕາມ. ເປັນຫຍັງ - ອ່ານຂ້າງລຸ່ມ. ຖ້າການເງິນອະນຸຍາດ, ໃຫ້ໃຊ້ມັນ. ຢາທີ່ ນຳ ເຂົ້າແມ່ນອາດຈະດີກ່ວາຢາພາຍໃນປະເທດ. ບາງສ່ວນຂອງພວກມັນຖືກສັງເຄາະຢູ່ຕ່າງປະເທດ, ແລະຫຼັງຈາກນັ້ນກໍ່ຖືກ ນຳ ໄປສະຫະພັນຣັດເຊຍຫຼືປະເທດ CIS ແລະຫຸ້ມຫໍ່ຢູ່ບ່ອນ. ໃນເວລານີ້, ຍັງບໍ່ທັນມີຂໍ້ມູນວ່າໂຄງການດັ່ງກ່າວມີຜົນກະທົບຕໍ່ຄຸນນະພາບຂອງຜະລິດຕະພັນ ສຳ ເລັດຮູບແນວໃດ.
ການກຽມຕົວຂອງອິນຊູລິນແມ່ນຫຍັງ ໜ້ອຍ ທີ່ຈະເຮັດໃຫ້ເກີດອາການແພ້?
ຮໍໂມນທີ່ໄດ້ມາຈາກກະຕ່າຍຂອງຫມູແລະງົວມັກຈະເຮັດໃຫ້ເກີດອາການແພ້. ເພາະສະນັ້ນ, ພວກມັນບໍ່ຖືກ ນຳ ໃຊ້ອີກຕໍ່ໄປ. ໃນເວທີສົນທະນາ, ຜູ້ປ່ວຍເບົາຫວານບາງຄັ້ງຈົ່ມວ່າພວກເຂົາຕ້ອງປ່ຽນແປງການກຽມຕົວຂອງອິນຊູລິນເນື່ອງຈາກອາການແພ້ແລະຄວາມບໍ່ເປັນລະບຽບ. ຄົນ ທຳ ອິດຄວນກິນອາຫານທີ່ມີຄາໂບໄຮເດຣຕ່ ຳ. ຄົນເຈັບທີ່ ຈຳ ກັດທາດແປ້ງໃນຄາບອາຫານຂອງເຂົາເຈົ້າຕ້ອງການຢາທີ່ຕໍ່າຫຼາຍ. ອາການແພ້, ການລະລາຍໃນເລືອດແລະບັນຫາອື່ນໆເກີດຂື້ນເລື້ອຍໆໃນພວກມັນກ່ວາຜູ້ທີ່ສັກຢາຕາມມາດຕະຖານ.
ຢາອິນຊູລິນຂອງມະນຸດແທ້ໆແມ່ນພຽງແຕ່ໃຊ້ຢາສັ້ນໆ Actrapid NM, Humulin ເປັນປະ ຈຳ, Insuman Rapid GT, Biosulin R ແລະອື່ນໆ. ທຸກປະເພດຂອງການປະຕິບັດການຂະຫຍາຍແລະ ultrasonic ແມ່ນຮ່ວມ. ນັກວິທະຍາສາດປ່ຽນແປງໂຄງສ້າງຂອງພວກເຂົາເລັກ ໜ້ອຍ ເພື່ອປັບປຸງຄຸນສົມບັດ. ຂໍ້ປຽບທຽບເຮັດໃຫ້ເກີດອາການແພ້ບໍ່ມັກກ່ວາອິນຊູລິນສັ້ນໆຂອງມະນຸດ. ຢ່າຢ້ານທີ່ຈະໃຊ້ພວກມັນ. ຂໍ້ຍົກເວັ້ນພຽງແຕ່ແມ່ນຮໍໂມນທີ່ເຮັດວຽກກາງທີ່ເອີ້ນວ່າ protafan (NPH). ມັນໄດ້ຖືກອະທິບາຍໄວ້ໃນລາຍລະອຽດຂ້າງລຸ່ມນີ້.
ອ່ານກ່ຽວກັບການປ້ອງກັນແລະຮັກສາອາການແຊກຊ້ອນຕ່າງໆ: ຕາ (ປີ່ນປົວກະດູກສັນຫຼັງ) ໝາກ ໄຂ່ຫຼັງ (ໂຣກ nephropathy) ພະຍາດເບົາຫວານຕີນເຈັບ: ຂາ, ຂໍ່ກະດູກ, ຫົວ
Insulin ໃດທີ່ດີກວ່າ: Lantus ຫຼື Tujeo?
Tujeo ແມ່ນ Lantus ດຽວກັນ (glargin), ພຽງແຕ່ໃນຄວາມເຂັ້ມຂົ້ນເພີ່ມຂື້ນ 3 ເທົ່າ. ເປັນສ່ວນ ໜຶ່ງ ຂອງຢານີ້ 1 ກຼາມຂອງ insulin glargine ທີ່ຍາວນານແມ່ນລາຄາຖືກກ່ວາຖ້າທ່ານສັກ Lantus. ໃນຫລັກການ, ທ່ານສາມາດປະຫຍັດເງິນໄດ້ຖ້າທ່ານປ່ຽນຈາກ Lantus ໄປ Tujeo ໃນປະລິມານດຽວກັນ. ເຄື່ອງມືນີ້ຖືກຂາຍຄົບຖ້ວນພ້ອມກັບ pens syringe ທີ່ສະດວກສະບາຍພິເສດທີ່ບໍ່ ຈຳ ເປັນຕ້ອງມີການປ່ຽນປະລິມານຢາ. ໂຣກເບົາຫວານພຽງແຕ່ ກຳ ນົດປະລິມານທີ່ ຈຳ ເປັນໃນ UNITS, ບໍ່ແມ່ນມິນລີລິດ. ຖ້າເປັນໄປໄດ້, ມັນກໍ່ດີກວ່າທີ່ຈະບໍ່ປ່ຽນຈາກ Lantus ໄປ Tujeo. ການທົບທວນຄືນຂອງຜູ້ເປັນໂຣກເບົາຫວານກ່ຽວກັບການຫັນປ່ຽນດັ່ງກ່າວສ່ວນໃຫຍ່ແມ່ນເປັນຜົນກະທົບທາງລົບ.
ມາຮອດປະຈຸ, ຢາອິນຊູລິນຍາວທີ່ດີທີ່ສຸດແມ່ນບໍ່ແມ່ນ Lantus, Tujeo ຫຼື Levemir, ແຕ່ແມ່ນຢາ Tresib ຊະນິດ ໃໝ່. ລາວປະຕິບັດຫຼາຍກວ່າຄູ່ແຂ່ງຂອງລາວ. ການນໍາໃຊ້ມັນ, ທ່ານຈໍາເປັນຕ້ອງໃຊ້ຄວາມພະຍາຍາມຫນ້ອຍໃນການຮັກສານໍ້າຕານປົກກະຕິໃນຕອນເຊົ້າໃສ່ກະເພາະອາຫານຫວ່າງເປົ່າ.
Tresiba ແມ່ນຢາທີ່ມີສິດທິບັດ ໃໝ່ ທີ່ມີລາຄາແພງກວ່າ Lantus ແລະ Levemir ປະມານ 3 ເທົ່າ. ຢ່າງໃດກໍ່ຕາມ, ທ່ານສາມາດພະຍາຍາມປ່ຽນໄປຫາມັນ, ຖ້າການເງິນອະນຸຍາດ. ທ່ານດຣ Bernstein ປ່ຽນໄປ Tresib ແລະພໍໃຈກັບຜົນໄດ້ຮັບ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ລາວຍັງຄົງທຸບຕີລາວ 2 ຄັ້ງຕໍ່ມື້, ຄືກັບວ່າ Levemir ເຄີຍໃຊ້ມາກ່ອນ. ແຕ່ໂຊກບໍ່ດີ, ລາວບໍ່ໄດ້ບົ່ງບອກເຖິງອັດຕາສ່ວນໃດທີ່ປະລິມານປະ ຈຳ ວັນຄວນແບ່ງອອກເປັນ 2 ເທື່ອ. ອາດຈະເປັນ, ສ່ວນໃຫຍ່ຄວນຈະຖືກປະຕິບັດໃນຕອນແລງ, ແລະສ່ວນນ້ອຍໆຄວນປະໄວ້ໃນຕອນເຊົ້າ.
ຊະນິດຂອງອິນຊູລິນໄວ
ການສະແດງອິນຊູລິນໄວແມ່ນຢາສັ້ນແລະຊະນິດ ໜຶ່ງ. ພວກມັນຖືກມຶນເມົາກ່ອນອາຫານ, ແລະຖ້າ ຈຳ ເປັນກໍ່ຕ້ອງໄດ້ຈ່າຍເງິນດ່ວນໃນລະດັບເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດ. ພວກເຂົາປະຕິບັດຢ່າງໄວວາເພື່ອຫລີກລ້ຽງການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານພາຍຫຼັງກິນອາຫານ.
ແຕ່ໂຊກບໍ່ດີ, ຖ້າອາຫານທີ່ເປັນໂລກເບົາຫວານຖືກບັນຈຸອາຫານທີ່ຖືກຫ້າມຫຼາຍເກີນໄປ, ສະນັ້ນປະເພດອິນຊູລິນໄວໆກໍ່ບໍ່ໄດ້ຜົນ.ເຖິງແມ່ນວ່າຢາ Humalog ຊະນິດສັ້ນທີ່ສຸດບໍ່ສາມາດຮັບມືກັບທາດແປ້ງທີ່ພົບໃນເຂົ້າ ໜົມ, ທັນຍາພືດ, ຜະລິດຕະພັນແປ້ງ, ມັນຕົ້ນ, ໝາກ ໄມ້ແລະ ໝາກ ໄມ້. ການເພີ່ມນ້ ຳ ຕານພາຍໃນ 2-3 ຊົ່ວໂມງຫລັງຈາກກິນອາຫານຈະຊ່ວຍກະຕຸ້ນການພັດທະນາຂອງໂລກເບົາຫວານ. ບັນຫານີ້ສາມາດແກ້ໄຂໄດ້ໂດຍປະຖິ້ມຜະລິດຕະພັນທີ່ຕ້ອງຫ້າມຢ່າງສິ້ນເຊີງ. ຖ້າບໍ່ດັ່ງນັ້ນ, ການສັກຢາຈະບໍ່ມີປະໂຫຍດຫຍັງເລີຍ.
ອ່ານກ່ຽວກັບການກະກຽມອິນຊູລິນສັ້ນແລະ ultrashort: Actrapid Humalog Apidra NovoRapid
ຈົນຮອດປີ 1996, ການກະກຽມອິນຊູລິນຂອງມະນຸດສັ້ນໄດ້ຖືກຖືວ່າເປັນໄວທີ່ສຸດ. ຫຼັງຈາກນັ້ນ Humalog ultrashort ມາ. ໂຄງສ້າງຂອງມັນໄດ້ມີການປ່ຽນແປງເລັກນ້ອຍເມື່ອທຽບກັບອິນຊູລິນເພື່ອຊ່ວຍເລັ່ງແລະເສີມຂະຫຍາຍການກະ ທຳ. ບໍ່ດົນ, ຢາທີ່ຄ້າຍຄືກັນ Apidra ແລະ NovoRapid ໄດ້ຖືກປ່ອຍອອກມາຫຼັງຈາກລາວ.
ຢາທີ່ເປັນທາງການກ່າວວ່າຜູ້ທີ່ເປັນໂຣກເບົາຫວານສາມາດບໍລິໂພກອາຫານໃດໆໃນລະດັບປານກາງ. ຢາເສບຕິດ ultrashort ໄວແມ່ນຄິດວ່າຈະດູແລທາດແປ້ງທີ່ກິນ.
ແຕ່ຫນ້າເສຍດາຍ, ໃນການປະຕິບັດວິທີການນີ້ບໍ່ໄດ້ຜົນ. ຫຼັງຈາກກິນອາຫານທີ່ຕ້ອງຫ້າມ, ລະດັບທາດນ້ ຳ ຕານໃນເລືອດຍັງຄົງສູງຢູ່ເປັນເວລາດົນນານ. ຍ້ອນສິ່ງນີ້, ພາວະແຊກຊ້ອນຂອງໂລກເບົາຫວານກໍ່ຈະພັດທະນາ. ປັນຫາອີກຢ່າງ ໜຶ່ງ: ການສັກຢາອິນຊູລິນໃນປະລິມານສູງແມ່ນບໍ່ສາມາດຄາດເດົາໄດ້, ເຊິ່ງກໍ່ໃຫ້ເກີດການຮວງໃນນ້ ຳ ຕານແລະໂລກລະລາຍໃນເລືອດ.
ຜູ້ທີ່ເປັນໂລກເບົາຫວານທີ່ໃສ່ອິນຊູລິນກ່ອນອາຫານຕ້ອງກິນ 3 ເທື່ອຕໍ່ມື້, ໂດຍມີໄລຍະຫ່າງ 4-5 ຊົ່ວໂມງ. ອາຫານຄ່ ຳ ຄວນມີເຖິງ 18-19 ຊົ່ວໂມງ. ອາຫານຫວ່າງແມ່ນບໍ່ຕ້ອງການ. ໂພຊະນາການສ່ວນປະກອບຈະບໍ່ເປັນປະໂຫຍດແກ່ທ່ານ, ແຕ່ມັນຈະເຈັບປວດ.
ເພື່ອປົກປ້ອງຄວາມປອດໄພຂອງໂຣກເບົາຫວານ, ທ່ານຕ້ອງຮັກສານໍ້າຕານໃນລະດັບ 4.0-5,5 mmol / l ຕະຫຼອດ 24 ຊົ່ວໂມງຕໍ່ມື້. ສິ່ງນີ້ສາມາດບັນລຸໄດ້ພຽງແຕ່ໂດຍການຫັນໄປສູ່ອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ. ໂພຊະນາການທາງຄລີນິກໄດ້ຮັບການເສີມດ້ວຍການສັກຢາອິນຊູລິນຢ່າງລະມັດລະວັງໃນປະລິມານທີ່ຖືກຄິດໄລ່ຢ່າງຖືກຕ້ອງ.
ສຳ ລັບຜູ້ທີ່ເປັນໂລກເບົາຫວານທີ່ຕິດຕາມອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ, ຢາທີ່ເຮັດໃນເວລາສັ້ນໆແມ່ນດີກວ່າ ສຳ ລັບການບໍລິຫານກ່ອນອາຫານຫຼາຍກວ່າ Humalog, Apidra, ຫຼື NovoRapid. ອາຫານທີ່ອະນຸຍາດແມ່ນຖືກດູດຊຶມຊ້າ. ພວກມັນເພີ່ມນ້ ຳ ຕານໃນເລືອດບໍ່ຕໍ່າກວ່າ 1,5-3 ຊົ່ວໂມງຫຼັງຈາກກິນເຂົ້າ. ສິ່ງນີ້ກົງກັບການກະ ທຳ ຂອງອິນຊູລິນສັ້ນ, ຍົກຕົວຢ່າງ, Actrapid NM, Humulin ປົກກະຕິ, Insuman Rapid GT ຫຼື Biosulin R. ແລະຢາສັ້ນໆເລີ່ມປະຕິບັດໄວກວ່າທີ່ພວກເຮົາຕ້ອງການ.
ປະເພດຂອງອິນຊູລິນທີ່ສັ້ນທີ່ສຸດ
| ມະນຸດສາດ | Lizpro |
| NovoRapid | Aspart |
| Apidra | Glulisin |
ຍັງໄດ້ອ່ານ ຄຳ ຕອບ ສຳ ລັບ ຄຳ ຖາມທີ່ຖາມເລື້ອຍໆໂດຍຜູ້ເປັນໂລກເບົາຫວານ.
ຄວາມແຕກຕ່າງກັນລະຫວ່າງອິນຊູລິນສັ້ນແລະທາດ ບຳ ລຸງແມ່ນຫຍັງ?
ປະລິມານຂອງອິນຊູລິນສັ້ນເລີ່ມປະຕິບັດພາຍຫຼັງ 30-60 ນາທີ. ການກະ ທຳ ຂອງມັນຖືກຍຸບເລີກ ໝົດ ພາຍໃນ 5 ຊົ່ວໂມງ. ອິນຊູລິນ ultrasonic insulin ເລີ່ມຕົ້ນແລະສິ້ນສຸດໄວກ່ວາສັ້ນ. ລາວເລີ່ມຫຼຸດນ້ ຳ ຕານໃນເລືອດໃນເວລາ 10-20 ນາທີ.
Actrapid ແລະຢາອື່ນໆຂອງ insulin ສັ້ນແມ່ນ ສຳ ເນົາທີ່ແນ່ນອນຂອງຮໍໂມນຂອງມະນຸດ. ໂມເລກຸນຂອງການກະກຽມ ultrashort Humalog, Apidra ແລະ Novorapid ມີການປ່ຽນແປງເລັກນ້ອຍເມື່ອທຽບໃສ່ກັບອິນຊູລິນໃນມະນຸດເພື່ອເລັ່ງການກະ ທຳ ຂອງພວກມັນ. ພວກເຮົາເນັ້ນຫນັກວ່າຢາເສບຕິດ ultrashort ເຮັດໃຫ້ເກີດອາການແພ້ທີ່ບໍ່ມີຫຼາຍກ່ວາ insulin ສັ້ນ.
ມັນ ຈຳ ເປັນທີ່ຈະກິນບໍຫລັງຈາກສັກຢາອິນຊູລິນສັ້ນຫຼືທາດໂປຼຕີນອິນຊູລິນ?
ຄຳ ຖາມສະແດງໃຫ້ເຫັນວ່າທ່ານບໍ່ຮູ້ເຖິງການໃຊ້ອິນຊູລິນໄວ ສຳ ລັບພະຍາດເບົາຫວານ. ລະມັດລະວັງອ່ານບົດຄວາມ“ ການຄິດໄລ່ປະລິມານຂອງຢາອິນຊູລິນສັ້ນແລະອິນໂດເນັດ”. ຢາທີ່ມີປະສິດຕິພາບ ສຳ ລັບຢາອິນຊູລິນໄວ - ນີ້ບໍ່ແມ່ນຂອງຫຼິ້ນ! ໃນມືທີ່ບໍ່ມີປະໂຫຍດ, ພວກມັນກໍ່ເປັນໄພອັນຕະລາຍ.
ຕາມກົດລະບຽບ, ການສັກຢາອິນຊູລິນສັ້ນແລະທາດໂປຣຕິນແມ່ນໃຫ້ກ່ອນກິນອາຫານເພື່ອບໍ່ໃຫ້ອາຫານທີ່ກິນບໍ່ເພີ່ມ ນຳ ້ຕານໃນເລືອດ. ຖ້າທ່ານສັກອິນຊູລິນໄວແລະຫຼັງຈາກຂ້າມອາຫານ, ນ້ ຳ ຕານອາດຈະຫຼຸດລົງແລະອາການຂອງການລະລາຍເລືອດໃນເລືອດອາດຈະປາກົດ.
ບາງຄັ້ງພະຍາດເບົາຫວານກໍ່ສັກຕົວເອງດ້ວຍການສັກອິນຊູລິນໄວເກີນໄປ, ເມື່ອລະດັບນ້ ຳ ຕານຂອງພວກມັນກໍ່ຈະຂື້ນແລະພວກມັນ ຈຳ ເປັນຕ້ອງໄດ້ຫຼຸດລົງຢ່າງໄວວາເປັນປົກກະຕິ. ໃນກໍລະນີດັ່ງກ່າວ, ມັນບໍ່ ຈຳ ເປັນຕ້ອງກິນອາຫານຫຼັງຈາກສັກແລ້ວ.
ຢ່າສັກຕົວເອງ, ແລະແມ້ແຕ່ ໜ້ອຍ ກວ່ານັ້ນ, ສຳ ລັບເດັກທີ່ເປັນໂລກເບົາຫວານ, ອິນຊູລິນສັ້ນຫຼືອິນຊູລິນ, ຈົນກວ່າທ່ານຈະຄິດໄລ່ວິທີຄິດໄລ່ປະລິມານຂອງມັນ. ຖ້າບໍ່ດັ່ງນັ້ນ, ການລະລາຍໃນເລືອດຕໍ່າ, ການສູນເສຍສະຕິ, ແລະແມ່ນແຕ່ຄວາມຕາຍກໍ່ຍັງສາມາດເກີດຂື້ນໄດ້. ອ່ານທີ່ນີ້ໂດຍລະອຽດກ່ຽວກັບການປ້ອງກັນແລະຮັກສານ້ ຳ ຕານໃນເລືອດຕໍ່າ.
Insulin ໃດທີ່ດີກວ່າ: ສັ້ນຫລືສັ້ນເກີນໄປ?
insulin ultrasonic ເລີ່ມປະຕິບັດໄວກ່ວາສັ້ນ. ນີ້ເຮັດໃຫ້ຜູ້ປ່ວຍເບົາຫວານເລີ່ມກິນອາຫານເກືອບທັນທີຫຼັງຈາກສັກ, ໂດຍບໍ່ຕ້ອງຢ້ານວ່ານໍ້າຕານໃນເລືອດຈະກະໂດດໄປ.
ເຖິງຢ່າງໃດກໍ່ຕາມ, ອິນຊູລິນສັ້ນເກີນໄປຈະບໍ່ ເໝາະ ສົມກັບອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ. ຄາບອາຫານເບົາຫວານນີ້ແມ່ນ, ໂດຍບໍ່ມີການເວົ້າເກີນ, ມະຫັດສະຈັນ. ຜູ້ທີ່ເປັນໂລກເບົາຫວານທີ່ຫັນໄປຫາມັນ, ມັນກໍ່ດີກວ່າທີ່ຈະໃສ່ Actrapid ສັ້ນກ່ອນອາຫານ.
ມັນເປັນສິ່ງທີ່ ເໝາະ ສົມທີ່ຈະສັກອິນຊູລິນສັ້ນກ່ອນອາຫານ, ແລະຍັງໃຊ້ນໍ້າອັດລົມເມື່ອທ່ານ ຈຳ ເປັນຕ້ອງເອົານ້ ຳ ຕານສູງລົງຢ່າງໄວວາ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ໃນຊີວິດຈິງ, ບໍ່ມີຜູ້ເປັນພະຍາດເບົາຫວານໃດທີ່ຖືອິນຊູລິນ 3 ຊະນິດຢູ່ໃນຕູ້ຢາຂອງພວກເຂົາໃນເວລາດຽວກັນ. ຫຼັງຈາກທີ່ທັງຫມົດ, ທ່ານຍັງຕ້ອງການຢາຍາວ. ການເລືອກລະຫວ່າງ insulin ສັ້ນແລະ ultrashort, ທ່ານຕ້ອງປະນີປະນອມ.
ອ່ານກ່ຽວກັບການກະກຽມອິນຊູລິນສັ້ນແລະ ultrashort: Actrapid Humalog Apidra NovoRapid
ສັກຢາອິນຊູລິນໄວປານໃດ?
ຕາມກົດລະບຽບ, ປະລິມານທີ່ໃຫ້ບໍລິຫານຂອງອິນຊູລິນສັ້ນຫຼືທາດແຫຼວອິນຊີບໍ່ໃຫ້ມີປະສິດຕິຜົນຫຼັງຈາກ 4-5 ຊົ່ວໂມງ. ຜູ້ເປັນໂລກເບົາຫວານຫລາຍໆສັກຕົວເອງດ້ວຍທາດອິນຊູລິນໄວ, ລໍຖ້າ 2 ຊົ່ວໂມງ, ວັດແທກນ້ ຳ ຕານ, ແລະຈາກນັ້ນກໍ່ເຮັດຝາອັດປາກອື່ນ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ທ່ານດຣ Bernstein ບໍ່ໄດ້ແນະ ນຳ ເລື່ອງນີ້.
ຢ່າອະນຸຍາດໃຫ້ສັກອິນຊູລິນສອງຊະນິດໃນເວລາດຽວກັນໃນຮ່າງກາຍ. ສັງເກດໄລຍະຫ່າງ 4-5 ຊົ່ວໂມງລະຫວ່າງການສັກຢາ. ນີ້ຈະຊ່ວຍຫຼຸດຜ່ອນຄວາມຖີ່ແລະຄວາມຮຸນແຮງຂອງການໂຈມຕີໃນເລືອດຕໍ່າ. ອ່ານເພີ່ມເຕີມກ່ຽວກັບການປ້ອງກັນແລະປິ່ນປົວນ້ ຳ ຕານໃນເລືອດຕໍ່າທີ່ນີ້.
ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານຮຸນແຮງທີ່ຖືກບັງຄັບໃຫ້ສັກອິນຊູລິນສັ້ນຫຼືອິນຊູລິນກ່ອນທີ່ຈະຮັບປະທານ, ໃຫ້ກິນອາຫານທີ່ດີທີ່ສຸດ 3 ຄັ້ງຕໍ່ມື້ແລະບໍລິຫານຮໍໂມນກ່ອນອາຫານແຕ່ລະຄາບ. ກ່ອນທີ່ຈະສັກຢາ, ທ່ານ ຈຳ ເປັນຕ້ອງວັດແທກລະດັບນ້ ຳ ຕານຂອງທ່ານເພື່ອປັບປະລິມານຂອງອິນຊູລິນ.
ປະຕິບັດຕາມລະບອບດັ່ງກ່າວນີ້, ທ່ານແຕ່ລະຄັ້ງຈະເຂົ້າປະລິມານອິນຊູລິນທີ່ ຈຳ ເປັນ ສຳ ລັບການດູດຊືມອາຫານ, ແລະບາງຄັ້ງກໍ່ເພີ່ມຂື້ນເພື່ອເຮັດໃຫ້ນ້ ຳ ຕານສູງ. ຂະ ໜາດ ຂອງອິນຊູລິນໄວທີ່ຈະຊ່ວຍໃຫ້ທ່ານດູດຊຶມອາຫານໄດ້ຖືກເອີ້ນວ່າກະເພາະອາຫານ. ປະລິມານທີ່ ຈຳ ເປັນເພື່ອເຮັດໃຫ້ລະດັບນ້ ຳ ຕານສູງຂື້ນເປັນປົກກະຕິຖືກເອີ້ນວ່າທາດແກ້.
ບໍ່ຄືກັບແຜ່ນຮອງຮັບອາຫານ, ໂບນັດແກ້ບໍ່ໄດ້ຖືກປະຕິບັດທຸກໆຄັ້ງ, ແຕ່ຖ້າ ຈຳ ເປັນ. ທ່ານ ຈຳ ເປັນຕ້ອງສາມາດຄິດໄລ່ທາດເບື່ອອາຫານແລະການແກ້ໄຂໄດ້ຢ່າງຖືກຕ້ອງ, ແລະບໍ່ຄວນສັກໃນປະລິມານທີ່ແນ່ນອນໃນແຕ່ລະຄັ້ງ. ອ່ານເພິ່ມເຕິມໃນບົດຂຽນ“ ການຄິດໄລ່ປະລິມານຂອງອິນຊູລິນແລະອິນຊູລິນ”.
ເພື່ອຮັກສາໄລຍະຫ່າງທີ່ແນະ ນຳ 4-5 ຊົ່ວໂມງລະຫວ່າງການສັກຢາ, ທ່ານ ຈຳ ເປັນຕ້ອງພະຍາຍາມກິນອາຫານເຊົ້າກ່ອນໄວ. ເພື່ອຕື່ນນອນກັບນ້ ຳ ຕານ ທຳ ມະດາໃນຕອນເຊົ້າໃນກະເພາະອາຫານຫວ່າງ, ທ່ານຄວນກິນເຂົ້າແລງບໍ່ເກີນ 19:00. ຖ້າທ່ານປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ສຳ ລັບອາຫານຄ່ ຳ ແຕ່ເຊົ້າ, ທ່ານຈະມີຄວາມຢາກອາຫານດີໆໃນຕອນເຊົ້າ.
ຜູ້ທີ່ເປັນໂລກເບົາຫວານທີ່ປະຕິບັດຕາມຄາບອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ ກໍ່ຕ້ອງໃຊ້ອິນຊູລິນໄວຫຼາຍ, ຖ້າທຽບໃສ່ຄົນເຈັບທີ່ໄດ້ຮັບການປິ່ນປົວຕາມລະບຽບການຂອງມາດຕະຖານ. ແລະປະລິມານຢາອິນຊູລິນຕ່ ຳ ກໍ່ຍິ່ງມີຄວາມ ໝັ້ນ ຄົງແລະມີບັນຫາ ໜ້ອຍ ລົງ.
Humalog ແລະ Apidra - ການປະຕິບັດຂອງອິນຊູລິນແມ່ນຫຍັງ?
Humalog ແລະ Apidra, ເຊັ່ນດຽວກັນກັບ NovoRapid, ແມ່ນປະເພດຂອງ insulin ultrashort. ພວກເຂົາເລີ່ມຕົ້ນເຮັດວຽກໄດ້ໄວແລະປະຕິບັດເຂັ້ມແຂງກ່ວາຢາສັ້ນ, ແລະ Humalog ແມ່ນໄວແລະແຂງແຮງກ່ວາຄົນອື່ນ. ການກະກຽມສັ້ນໆແມ່ນທາດອິນຊູລິນຂອງມະນຸດແທ້ໆ, ແລະທາດອີເທັກແມ່ນມີຕົວປ່ຽນແປງເລັກນ້ອຍ.ແຕ່ສິ່ງນີ້ບໍ່ ຈຳ ເປັນຕ້ອງເອົາໃຈໃສ່. ທຸກໆຢາສັ້ນແລະທາດປະສາດມີຄວາມສ່ຽງຕໍ່ອາການແພ້ທີ່ຕໍ່າເຊັ່ນດຽວກັນ, ໂດຍສະເພາະຖ້າທ່ານປະຕິບັດຕາມຄາບອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ ແລະກວດພວກມັນໃນປະລິມານທີ່ຕໍ່າ.
ຮູບແບບການປ່ອຍ, ສ່ວນປະກອບແລະການຫຸ້ມຫໍ່
ມັນມີທັງໃນຮູບແບບຂອງການໂຈະ ສຳ ລັບການບໍລິຫານ subcutaneous ໃນ vials ("Humulin" NPH ແລະ MZ), ແລະໃນຮູບແບບຂອງໄສ້ຕອງທີ່ມີປາກກາ syringe ("Humulin ປົກກະຕິ"). ການຢຸດສໍາລັບການບໍລິຫານ sc ແມ່ນຖືກປ່ອຍອອກມາໃນປະລິມານ 10 ml. ສີຂອງການລະງັບດັ່ງກ່າວແມ່ນມີເມຄຫລື milky, ປະລິມານ 100 IU / ml ໃນປາກກາ syringe 1.5 ຫຼື 3 ml. ໃນກະດາດແຂວນ 5 ຫຼອດທີ່ຕັ້ງຢູ່ເທິງແຜ່ນພາດສະຕິກ.
ສ່ວນປະກອບດັ່ງກ່າວປະກອບມີທາດອິນຊູລິນ (ມະນຸດຫຼືບີບີຊີ, 100 IU / ml), ທາດຍົກ: metacresol, glycerol, sulfate protamine, phenol, ສັງກະສີ oxide, sodium phosphate sodium, ນ້ ຳ ສຳ ລັບສັກ.
ຜູ້ຜະລິດ INN
ຊື່ສາກົນແມ່ນ insulin-isophan (ວິສະວະ ກຳ ພັນທຸ ກຳ ຂອງມະນຸດ).
ມັນຕົ້ນຕໍແມ່ນຜະລິດໂດຍ Lilly France SAAS, ປະເທດຝຣັ່ງ.
ຕົວແທນໃນປະເທດຣັດເຊຍ:“ Eli Lilly Vostok S.A. ”
"Humulin" ແຕກຕ່າງກັນໃນລາຄາຂຶ້ນກັບຮູບແບບຂອງການປ່ອຍ: ແກ້ວຈາກ 300-500 ຮູເບີນ, ໄສ້ຕອງຈາກ 800-1000 ຮູເບີນ. ຄ່າໃຊ້ຈ່າຍອາດຈະແຕກຕ່າງກັນໃນຕົວເມືອງແລະຮ້ານຂາຍຢາຕ່າງໆ.
ການປະຕິບັດດ້ານການຢາ
"Humulin NPH" ແມ່ນສານອິນຊູລິນ DNA ຂອງມະນຸດ. ມັນຄວບຄຸມການເຜົາຜານ metabolism ໃນລະດັບ glucose, ຫຼຸດຜ່ອນລະດັບຂອງມັນໂດຍການເພີ່ມຂື້ນຂອງຈຸລັງແລະເນື້ອເຍື່ອ, ແລະເລັ່ງການສະສົມທາດໂປຼຕີນຈາກທາດໂປຼຕີນ. ການຂົນສົ່ງຂອງນ້ ຳ ຕານເຂົ້າໄປໃນເນື້ອເຍື່ອຈາກເລືອດເພີ່ມຂື້ນ, ບ່ອນທີ່ຄວາມເຂັ້ມຂົ້ນຂອງມັນຫຼຸດລົງ. ມັນຍັງມີຜົນກະທົບ anabolic ແລະຕ້ານ catabolic ໃນແພຈຸລັງຂອງຮ່າງກາຍ. ມັນແມ່ນການກະກຽມອິນຊູລິນໃນລະດັບປານກາງ. ຜົນກະທົບດ້ານການປິ່ນປົວແມ່ນສະແດງອອກ 1 ຊົ່ວໂມງຫຼັງຈາກການບໍລິຫານ, hypoglycemic - ມີເວລາ 18 ຊົ່ວໂມງ, ປະສິດທິພາບສູງສຸດ - ຫຼັງຈາກ 2 ຊົ່ວໂມງແລະເຖິງ 8 ຊົ່ວໂມງນັບຈາກເວລາທີ່ຖອນ.
Humulin ປົກກະຕິແມ່ນການກະກຽມອິນຊູລິນສັ້ນ.
Humulin MZ ແມ່ນສ່ວນປະສົມຂອງອິນຊູລິນສັ້ນແລະກາງ. ມັນກະຕຸ້ນການຫຼຸດນ້ ຳ ຕານໃນຮ່າງກາຍ. ມັນສະແດງຕົນເອງເຄິ່ງຊົ່ວໂມງຫຼັງຈາກການສີດ, ໄລຍະເວລາແມ່ນ 18-24 ຊົ່ວໂມງ, ຂື້ນກັບຄຸນລັກສະນະຂອງຮ່າງກາຍແລະປັດໃຈພາຍນອກເພີ່ມເຕີມ (ໂພຊະນາການ, ກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍ) ມັນຍັງມີຜົນກະທົບ anabolic.
ແພດການຢາ
ອັດຕາການສະແດງຜົນກະທົບແມ່ນຂື້ນກັບໂດຍກົງກັບສະຖານທີ່ສັກ, ປະລິມານທີ່ໃຊ້ແລະຢາທີ່ຖືກເລືອກ. ມັນຖືກແຈກຢາຍຢ່າງບໍ່ເປັນລະບຽບທົ່ວແພຈຸລັງ, ບໍ່ເຈາະເຂົ້າໃນນົມແມ່ແລະແຮ່. ມັນຖືກ ທຳ ລາຍສ່ວນໃຫຍ່ແມ່ນຢູ່ໃນ ໝາກ ໄຂ່ຫຼັງແລະຕັບໂດຍທາດ Insulinase, ເຊິ່ງອອກຈາກ ໝາກ ໄຂ່ຫຼັງ.
- ປະເພດໂຣກເບົາຫວານທີ່ຂື້ນກັບ Insulin.
- ການຖືພາໃນຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານຂັ້ນສູງ (ມີປະສິດທິພາບດ້ານອາຫານ).
ກິນເພາະຖ້າກິນ
ປະຕິກິລິຍາທົ່ວໄປທີ່ສຸດຕໍ່ການກິນຫຼາຍເກີນໄປແມ່ນການລະລາຍເລືອດໃນເລືອດ. ອາການຂອງມັນແມ່ນ:
- ອ່ອນເພຍ, ອ່ອນເພຍ,
- ເຫື່ອເຢັນ
- pallor ຂອງຜິວຫນັງ,
- ຫົວໃຈເຕັ້ນ,
- ສັ່ນ
- paresthesia ໃນມື, ຕີນ, ສົບ, ລີ້ນ,
- ເຈັບຫົວ.
ໃນທີ່ປະທັບຂອງອາການເຫຼົ່ານີ້ຢູ່ໃນສະພາບທີ່ເປັນໂລກຕ່ອມນ້ ຳ ຕານ ໜ້ອຍ, ຄວນກິນນ້ ຳ ຕານຫຼືນ້ ຳ ຕານໃນປາກ. ຫຼັງຈາກນັ້ນຕິດຕໍ່ຜູ້ຊ່ຽວຊານດ້ານການປັບຂະ ໜາດ ປະລິມານຫຼືການປ່ຽນແປງດ້ານຄາບອາຫານ.
ເມື່ອມີສະພາບຮ້າຍແຮງເກີດຂື້ນ, ວິທີແກ້ໄຂ glucagon ໄດ້ຖືກປະຕິບັດ - intramuscularly / subcutaneously, ຫຼືວິທີແກ້ໄຂບັນຫາ glucose ເຂັ້ມຂົ້ນ - ເຂົ້າເສັ້ນ. ຫຼັງຈາກສະຕິໄດ້ຮັບການຟື້ນຟູ, ພວກເຂົາໄດ້ຮັບອາຫານທີ່ອຸດົມໄປດ້ວຍທາດແປ້ງທີ່ຍ່ອຍໄດ້ງ່າຍ. ຕາມ ທຳ ມະຊາດ, ທ່ານ ໝໍ ຕ້ອງການການປິ່ນປົວຕໍ່ໄປ.
ການພົວພັນຢາ
ການກະ ທຳ ຂອງ Humulin ເພີ່ມເຕີມ:
- ເມັດຫຼຸດນ້ ຳ ຕານ,
- ຕົວຍັບຍັ້ງຂອງ MAO, ACE, carbonic anhydrase,
- imidazoles
- anabolic steroids
- ຢາຕ້ານອາການຊຶມເສົ້າ - ທາດຍັບຍັ້ງການ monoamine oxidase,
- ຢາຕ້ານເຊື້ອເຕຕຣາຊີກລິນ,
- ວິຕາມິນ B,
- ການກະກຽມ lithium
- ຢາເສບຕິດ hypotonic ຈາກກຸ່ມຂອງ ACE inhibitors ແລະ beta blockers,
- theophylline.
ຢາເສບຕິດທີ່ການບໍລິຫານຮ່ວມກັນແມ່ນບໍ່ຕ້ອງການ:
- ຢາຄຸມ ກຳ ເນີດ
- ຢາແກ້ປວດ,
- ຕົວສະກັດຊ່ອງແຄວຊຽມ,
- ຮໍໂມນ thyroid,
- glucocorticosteroids,
- diuretics
- tricyclic ຢາແກ້ປວດ,
- ການກະຕຸ້ນສານທີ່ເຮັດໃຫ້ລະບົບປະສາດເຫັນອົກເຫັນໃຈ.
ພວກມັນທັງ ໝົດ ຍັບຍັ້ງຜົນກະທົບຂອງ "Humulin", ເຮັດໃຫ້ຜົນກະທົບຂອງມັນອ່ອນລົງ. ມັນຍັງຖືກຫ້າມບໍ່ໃຫ້ໃຊ້ກັບວິທີແກ້ໄຂອື່ນໆຂອງຢາ.
ຄຳ ແນະ ນຳ ພິເສດ
ພຽງແຕ່ຜູ້ຊ່ຽວຊານເທົ່ານັ້ນທີ່ສາມາດໂອນຄົນເຈັບໄປຫາຢາທີ່ບັນຈຸອິນຊູລິນອີກ. ການດັດປັບປະລິມານແມ່ນ ຈຳ ເປັນໃນແຕ່ລະໄລຍະ, ສະນັ້ນທ່ານຄວນເຮັດການກວດແລະປຶກສາທ່ານ ໝໍ ເປັນປະ ຈຳ. ຄວາມຕ້ອງການຂອງອິນຊູລິນສາມາດຫຼຸດລົງຫລືເພີ່ມຂື້ນໄດ້ຂື້ນກັບຫຼາຍປັດໃຈທີ່ມີສ່ວນປະກອບທັງໃນຮ່າງກາຍແລະນອກມັນ.
ໂດຍປົກກະຕິແລ້ວອາການແພ້ບໍ່ໄດ້ເກີດຈາກ Humulin ເອງ, ແຕ່ຍ້ອນການສີດທີ່ບໍ່ຖືກຕ້ອງຫຼືການໃຊ້ຕົວແທນ ທຳ ຄວາມສະອາດທີ່ບໍ່ ເໝາະ ສົມ.
ໃນຄົນເຈັບໃນລະຫວ່າງການເປັນໂລກເບົາຫວານ, ຄວາມເຂັ້ມຂົ້ນແລະອັດຕາການຕິກິຣິຍາອາດຈະຫລຸດລົງ, ສະນັ້ນ, ພາຫະນະຂັບຂີ່ແມ່ນບໍ່ຕ້ອງການ.
ການຖືພາແລະ lactation
ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຕ້ອງແຈ້ງໃຫ້ແພດທີ່ເຂົ້າຮ່ວມກ່ຽວກັບການວາງແຜນການຖືພາຫຼືການເລີ່ມຕົ້ນຂອງມັນ. ນີ້ແມ່ນ ຈຳ ເປັນເພື່ອແກ້ໄຂການປິ່ນປົວ. ຄວາມຕ້ອງການຂອງອິນຊູລິນໃນຜູ້ປ່ວຍຖືພາທີ່ເປັນໂລກເບົາຫວານມັກຈະຫຼຸດລົງໃນໄຕມາດ ທຳ ອິດ, ແຕ່ກໍ່ເພີ່ມຂື້ນໃນໄຕມາດທີສອງແລະທີສາມ. ໃນລະຫວ່າງການລ້ຽງລູກດ້ວຍນົມແມ່, ການຮັກສາແລະການປັບອາຫານແມ່ນມີຄວາມ ຈຳ ເປັນເຊັ່ນກັນ. ໂດຍທົ່ວໄປ, Humulin ບໍ່ໄດ້ສະແດງຜົນກະທົບຂອງ mutagenic ໃນການທົດລອງທັງ ໝົດ, ສະນັ້ນການປິ່ນປົວແມ່ແມ່ນປອດໄພ ສຳ ລັບເດັກ.
Biosulin ຫຼືໄວ: ເຊິ່ງດີກວ່າບໍ?
ເຫຼົ່ານີ້ແມ່ນສານທີ່ໄດ້ຮັບຈາກເສັ້ນທາງຊີວະວິທະຍາ (DNA ສົມມຸດຕິຖານ) ເຊິ່ງເປັນຜົນມາຈາກການປ່ຽນ enzymatic ຂອງອິນຊູລິນ. ພວກມັນມີຄວາມໃກ້ຊິດທີ່ສຸດເທົ່າທີ່ຈະເຮັດໄດ້ກັບອິນຊູລິນ. ທັງສອງມີຜົນກະທົບໄລຍະສັ້ນ, ສະນັ້ນມັນຍາກທີ່ຈະເວົ້າວ່າອັນໃດດີກວ່າ. ການຕັດສິນໃຈກ່ຽວກັບການແຕ່ງຕັ້ງແມ່ນເຮັດໂດຍຜູ້ຊ່ຽວຊານ.
ປຽບທຽບກັບການປຽບທຽບ
ເພື່ອເຂົ້າໃຈວ່າຢາຊະນິດໃດທີ່ ເໝາະ ສົມກວ່າ ສຳ ລັບການ ນຳ ໃຊ້, ໃຫ້ພິຈາລະນາເບິ່ງຂໍ້ຄ້າຍຄືກັນ.
- Protafan. ສານທີ່ໃຊ້ໄດ້: ອິນຊູລິນ.
ການຜະລິດ: Novo Nordisk A / S Novo-Alle, DK-2880 Baggswerd, ເດນມາກ.
ຄ່າໃຊ້ຈ່າຍ: ການແກ້ໄຂຈາກ 370 ຮູເບີນ, ໄສ້ຕອງຈາກ 800 ຮູເບີນ.
ການປະຕິບັດງານ: ຕົວແທນ hypoglycemic ຂອງໄລຍະເວລາກາງ.
Pros: contraindications ບໍ່ຫຼາຍປານໃດແລະຜົນຂ້າງຄຽງ, ທີ່ເຫມາະສົມສໍາລັບແມ່ຍິງຖືພາແລະ lactating.
Cons: ບໍ່ສາມາດຖືກນໍາໃຊ້ໂດຍສົມທົບກັບ thiazolidinediones, ຍ້ອນວ່າມັນມີຄວາມສ່ຽງຕໍ່ການເປັນໂຣກຫົວໃຈລົ້ມເຫລວ, ແລະຍັງໄດ້ບໍລິຫານ intramuscularly, ພຽງແຕ່ subcutaneously.
Actrapid. ສານທີ່ໃຊ້ໄດ້: ອິນຊູລິນ.
ຜູ້ຜະລິດ:“ Novo Nordisk A / S Novo-Alle, DK-2880” Baggswerd, ເດນມາກ.
ຄ່າໃຊ້ຈ່າຍ: ການແກ້ໄຂຈາກ 390 ຮູເບີນ, ໄສ້ຕອງ - ຈາກ 800 ຮູເບີນ.
ການປະຕິບັດ: ສານທີ່ເປັນທາດນ້ ຳ ຕານໃນໄລຍະສັ້ນ.
Pros: ເໝາະ ສຳ ລັບເດັກນ້ອຍແລະໄວລຸ້ນ, ແມ່ຍິງຖືພາແລະລ້ຽງລູກດ້ວຍນົມ, ສາມາດບໍລິຫານໄດ້ທັງແບບຍ່ອຍແລະເສັ້ນເລືອດ, ງ່າຍທີ່ຈະໃຊ້ຢູ່ນອກເຮືອນ.
Cons: ສາມາດໃຊ້ກັບສານປະສົມທີ່ເຂົ້າກັນໄດ້ເທົ່ານັ້ນ, ບໍ່ສາມາດໃຊ້ຮ່ວມກັບ thiazolidinediones.
ຈຸດປະສົງໃດໆຂອງການປຽບທຽບຕ້ອງໄດ້ຮັບການຕົກລົງກັບຜູ້ຊ່ຽວຊານ. ມີພຽງແຕ່ແພດທີ່ເຂົ້າຮ່ວມ, ໂດຍອີງໃສ່ຜົນຂອງການກວດ, ຕັດສິນໃຈວ່າຈະປ່ຽນຢາໃຫ້ຄົນເຈັບ. ການ ນຳ ໃຊ້ເອກະລາດຂອງຜະລິດຕະພັນອິນຊູລິນອື່ນໆແມ່ນຖືກຫ້າມ!
Olga:“ ມັນສະດວກຫຼາຍທີ່ມັນມາໃນຮູບແບບຂອງລົດເຂັນ. ແມ່ເຖົ້າມີໂຣກເບົາຫວານມາດົນແລ້ວ, ທ່ານຕ້ອງການຕິດຕາມສະພາບແລະຄວາມສາມາດໃນການສັກຢາບໍ່ພຽງແຕ່ຢູ່ເຮືອນເທົ່ານັ້ນ. ພໍໃຈກັບຜົນໄດ້ຮັບ, ນາງຮູ້ສຶກດີຂຶ້ນຫຼາຍ. "
Svetlana:“ ພວກເຂົາໄດ້ສັ່ງຢາ Humulin ໃນລະຫວ່າງການຖືພາ. ມັນເປັນເລື່ອງຮ້າຍແຮງທີ່ຈະຍອມຮັບ, ທັນທີທັນໃດມັນຈະສົ່ງຜົນກະທົບຕໍ່ເດັກ. ແຕ່ທ່ານ ໝໍ ໄດ້ຢັ້ງຢືນວ່ານີ້ແມ່ນຢາທີ່ປອດໄພ, ແມ່ນແຕ່ເດັກນ້ອຍກໍ່ໄດ້ຮັບການ ກຳ ນົດ. ແລະຄວາມຈິງຊ່ວຍ, ນ້ ຳ ຕານກັບຄືນສູ່ສະພາບປົກກະຕິ, ບໍ່ມີຜົນຂ້າງຄຽງໃດໆເລີຍ!”
Igor:“ ຂ້ອຍມີໂຣກເບົາຫວານປະເພດ 1. ມັນມີລາຄາແພງທີ່ຈະປິ່ນປົວໃນກໍລະນີໃດກໍ່ຕາມ, ສະນັ້ນຂ້ອຍຕ້ອງການຢາທີ່ຈະຊ່ວຍໄດ້ແນ່ນອນ. ທ່ານ ໝໍ ໄດ້ສັ່ງຢາ“ Humulin”, ຂ້ອຍໄດ້ໃຊ້ມັນເປັນເວລາຫົກເດືອນແລ້ວ.ການພັກເຊົາແມ່ນລາຄາຖືກກວ່າ, ແຕ່ມັນສະດວກກວ່າ ສຳ ລັບຂ້ອຍທີ່ຈະໃຊ້ລົດເຂັນ. ໂດຍທົ່ວໄປ, ຂ້ອຍພໍໃຈ: ຂ້ອຍໄດ້ຫຼຸດນ້ ຳ ຕານແລະລາຄາກໍ່ຖືກ.”
ສະຫຼຸບ
"Humulin" ແມ່ນມີປະສິດຕິຜົນສູງສຸດແລະປອດໄພທີ່ສຸດ ສຳ ລັບການຮັກສາຮ່າງກາຍຂອງໂລກເບົາຫວານ. ການໃຊ້ຢານີ້ຊ່ວຍຮັກສາລະດັບນໍ້າຕານໃນເລືອດປົກກະຕິແລະໃຊ້ເວລາ ໜ້ອຍ ລົງໃນການສັກຢາ. ຄົນສ່ວນໃຫຍ່ທີ່ໃຊ້ຢານີ້ອອກຈາກການທົບທວນໃນທາງບວກເທົ່ານັ້ນ, ເຊິ່ງມັນຍັງສະແດງເຖິງຄວາມ ໜ້າ ເຊື່ອຖືແລະຄຸນນະພາບຂອງມັນ.
ອິນຊູລິນ ທຳ ມະຊາດແລະສັງເຄາະ
Insulin ໝາຍ ເຖິງຮໍໂມນທີ່ມີວົງຈອນການສຶກສາຫຼາຍຂັ້ນ. ໃນເບື້ອງຕົ້ນ, ຢູ່ບັນດາເກາະນ້ອຍທີ່ມີຊື່ວ່າ pancreatic is ຄືຢູ່ໃນຈຸລັງທົດລອງ, ມີລະບົບຕ່ອງໂສ້ຂອງກົດອະມິໂນ 110 ຊະນິດຖືກສ້າງຕັ້ງຂຶ້ນ, ເຊິ່ງເອີ້ນວ່າ preproinsulin. ທາດໂປຼຕີນຈາກສັນຍານຖືກແຍກອອກຈາກມັນ, ໂປຕີນ proinsulin ປາກົດ. ທາດໂປຼຕີນນີ້ຖືກຫຸ້ມເປັນເມັດ, ເຊິ່ງມັນແບ່ງອອກເປັນ C-peptide ແລະ insulin.
ລໍາດັບອາຊິດ amino ທີ່ໃກ້ທີ່ສຸດຂອງອິນຊູລິນ. ແທນທີ່ຈະມີ threonine ໃນມັນ, ຕ່ອງໂສ້ B ປະກອບດ້ວຍ alanine. ຄວາມແຕກຕ່າງພື້ນຖານລະຫວ່າງ insulin bovine ແລະ insulin ຂອງມະນຸດແມ່ນ 3 ອາຊິດ amino ທີ່ຍັງເຫຼືອ. ຢາຕ້ານເຊື້ອແມ່ນຜະລິດໃສ່ insulins ສັດໃນຮ່າງກາຍ, ເຊິ່ງສາມາດເຮັດໃຫ້ເກີດການຕໍ່ຕ້ານກັບຢາທີ່ຖືກຄວບຄຸມ.
ການສັງເຄາະການກະກຽມອິນຊູລິນທີ່ທັນສະ ໄໝ ໃນເງື່ອນໄຂຫ້ອງທົດລອງແມ່ນປະຕິບັດໂດຍໃຊ້ວິສະວະ ກຳ ທາງພັນທຸ ກຳ. insulin biosynthetic ແມ່ນຄ້າຍຄືກັນໃນອົງປະກອບຂອງກົດ amino amino ຂອງມະນຸດ, ມັນຖືກຜະລິດໂດຍໃຊ້ເຕັກໂນໂລຢີ DNA ທີ່ສົມດຸນກັນ. ມັນມີ 2 ວິທີການຕົ້ນຕໍຄື:
- ການສັງເຄາະເຊື້ອແບັກທີເຣັຍທີ່ດັດແປງພັນທຸ ກຳ.
- ຈາກ proinsulin ສ້າງຕັ້ງຂຶ້ນໂດຍເຊື້ອແບັກທີເຣັຍດັດແກ້ພັນທຸກໍາ.
Phenol ແມ່ນສານກັນບູດເພື່ອປ້ອງກັນການປົນເປື້ອນຂອງຈຸລິນຊີ ສຳ ລັບອິນຊູລິນສັ້ນ; insulin ຍາວມີສານ paraben.
ຈຸດປະສົງຂອງ insulin
ການຜະລິດຮໍໂມນໃນຮ່າງກາຍ ກຳ ລັງ ດຳ ເນີນຢູ່ຕໍ່ມາແລະເອີ້ນວ່າຄວາມລັບຂອງພື້ນຖານຫລືພື້ນຖານ. ພາລະບົດບາດຂອງມັນແມ່ນເພື່ອຮັກສາລະດັບ glucose ປົກກະຕິຢູ່ນອກອາຫານ, ພ້ອມທັງການດູດຊຶມຂອງ glucose ທີ່ເຂົ້າມາຈາກຕັບ.
ຫລັງຈາກຮັບປະທານອາຫານແລ້ວ, ຄາໂບໄຮເດຣດເຂົ້າໄປໃນກະແສເລືອດຈາກ ລຳ ໄສ້ເປັນນໍ້າຕານ. ເພື່ອເປັນການກະຕຸ້ນມັນ ຈຳ ເປັນຕ້ອງມີປະລິມານອິນຊູລິນຕື່ມອີກ. ການປ່ອຍ insulin ນີ້ເຂົ້າໄປໃນເລືອດເອີ້ນວ່າການຮັກສາຄວາມລັບ (ອາຫານຫລັງ), ເນື່ອງຈາກວ່າ, ຫຼັງຈາກ 1.5-2 ຊົ່ວໂມງ, glycemia ກັບຄືນສູ່ລະດັບເດີມ, ແລະໄດ້ຮັບ glucose ເຂົ້າສູ່ຈຸລັງ.
ໃນໂລກເບົາຫວານປະເພດ 1, ອິນຊູລິນບໍ່ສາມາດຖືກສັງເຄາະຍ້ອນຄວາມເສຍຫາຍຂອງພູມຕ້ານທານຕໍ່ຈຸລັງທົດລອງ. ການສະແດງອອກຂອງໂຣກເບົາຫວານແມ່ນເກີດຂື້ນໃນໄລຍະທີ່ ທຳ ລາຍເກືອບທັງ ໝົດ ຂອງຈຸລັງ islet. ໃນພະຍາດເບົາຫວານຊະນິດ ທຳ ອິດ, ອິນຊູລິນແມ່ນສັກຈາກມື້ ທຳ ອິດຂອງພະຍາດແລະຕະຫຼອດຊີວິດ.
ພະຍາດເບົາຫວານຊະນິດທີສອງໃນເບື້ອງຕົ້ນສາມາດໄດ້ຮັບການຊົດເຊີຍຈາກຢາຄຸມ ກຳ ເນີດ, ດ້ວຍໂຣກທີ່ມີອາການເປັນເວລາດົນ, ໝາກ ຂີ້ຫູດຈະສູນເສຍຄວາມສາມາດໃນການສ້າງຮໍໂມນຂອງຕົນເອງ. ໃນກໍລະນີດັ່ງກ່າວ, ຄົນເຈັບໄດ້ຖືກສັກຢາອິນຊູລິນພ້ອມກັບຢາເມັດຫຼືເປັນຢາຫຼັກ.
Insulin ຍັງຖືກ ກຳ ນົດໄວ້ ສຳ ລັບການບາດເຈັບ, ການຜ່າຕັດ, ການຖືພາ, ການຕິດເຊື້ອ, ແລະສະຖານະການອື່ນໆທີ່ລະດັບນ້ ຳ ຕານບໍ່ສາມາດຫຼຸດລົງໄດ້ໂດຍໃຊ້ເມັດ. ເປົ້າ ໝາຍ ທີ່ບັນລຸໄດ້ດ້ວຍການແນະ ນຳ ອິນຊູລິນ:
- ເຮັດໃຫ້ນ້ ຳ ຕານໃນເລືອດໄວຂື້ນປົກກະຕິ, ແລະຍັງປ້ອງກັນການເພີ່ມຂື້ນຂອງມັນພາຍຫຼັງທີ່ກິນຄາໂບໄຮເດຣດ.
- ຫຼຸດນ້ ຳ ຕານໃນປັດສະວະໃຫ້ ໜ້ອຍ ທີ່ສຸດ.
- ຍົກເວັ້ນການຜິດປົກກະຕິຂອງການເປັນໂຣກຕ່ໍາໃນເລືອດແລະການເປັນໂຣກເບົາຫວານ.
- ຮັກສານໍ້າ ໜັກ ຂອງຮ່າງກາຍໃຫ້ດີທີ່ສຸດ.
- ເຮັດໃຫ້ໄຂມັນໃນລະດັບໄຂມັນປົກກະຕິ.
- ຍົກສູງຄຸນນະພາບຊີວິດໃຫ້ແກ່ຜູ້ທີ່ເປັນໂລກເບົາຫວານ.
- ເພື່ອປ້ອງກັນພະຍາດເບົາຫວານໃນເສັ້ນເລືອດແລະເສັ້ນປະສາດຂອງພະຍາດເບົາຫວານ.
ຕົວຊີ້ວັດດັ່ງກ່າວແມ່ນລັກສະນະສະເພາະຂອງພະຍາດເບົາຫວານທີ່ໄດ້ຮັບຄ່າຕອບແທນດີ. ດ້ວຍການຊົດເຊີຍທີ່ ໜ້າ ພໍໃຈ, ການ ກຳ ຈັດອາການຕົ້ນຕໍຂອງພະຍາດ, ໂຣກ hypo- ແລະ hyperacea hyper, ແລະໂຣກ ketoacidosis ແມ່ນຖືກສັງເກດເຫັນ.
ໂດຍປົກກະຕິ, insulin ຈາກກະຕ່າຍຈະຜ່ານລະບົບເສັ້ນເລືອດປະຕູເຂົ້າໄປໃນຕັບ, ບ່ອນທີ່ມັນຖືກ ທຳ ລາຍເຄິ່ງ ໜຶ່ງ, ແລະ ຈຳ ນວນທີ່ເຫຼືອແມ່ນແຈກຢາຍທົ່ວຮ່າງກາຍ. ຄຸນລັກສະນະຂອງການແນະ ນຳ ຂອງອິນຊູລິນພາຍໃຕ້ຜິວ ໜັງ ແມ່ນສະແດງອອກໃນຄວາມຈິງທີ່ວ່າມັນເຂົ້າສູ່ກະແສເລືອດຊ້າແລະເຂົ້າສູ່ຕັບແມ່ນແຕ່ໃນເວລາຕໍ່ມາ. ເພາະສະນັ້ນ, ນ້ ຳ ຕານໃນເລືອດຈຶ່ງໄດ້ຮັບການເພີ່ມຂື້ນໃນຊ່ວງເວລາໃດ ໜຶ່ງ.
ໃນເລື່ອງນີ້, ອິນຊູລິນປະເພດຕ່າງໆແມ່ນໃຊ້: insulin ໄວ, ຫຼື insulin ສັ້ນເຊິ່ງທ່ານ ຈຳ ເປັນຕ້ອງສັກກ່ອນອາຫານພ້ອມທັງການກະກຽມອິນຊູລິນທີ່ຍາວນານ (insulin ຍາວ), ໃຊ້ 1 ຫຼືສອງເທື່ອ ສຳ ລັບ glycemia ທີ່ ໝັ້ນ ຄົງລະຫວ່າງອາຫານ.
ຢາອິນຊູລິນເຮັດວຽກແນວໃດ?
ລະດັບນໍ້າຕານManWomanSpecify້ໍາຕານຂອງທ່ານຫຼືເລືອກເພດ ສຳ ລັບ ຄຳ ແນະ ນຳLevel0.58 ການຄົ້ນຫາບໍ່ພົບເຫັນອາຍຸຂອງຜູ້ຊາຍ
ການກະກຽມອິນຊູລິນ, ເຊັ່ນຮໍໂມນ ທຳ ມະຊາດ, ຜູກກັບຕົວຮັບທີ່ຢູ່ໃນເຍື່ອຂອງຈຸລັງແລະເຈາະເຂົ້າກັບພວກມັນ. ໃນຫ້ອງ, ພາຍໃຕ້ອິດທິພົນຂອງຮໍໂມນ, ປະຕິກິລິຍາທາງເຄມີຊີວະວິທະຍາໄດ້ຖືກເປີດຕົວ. ເຄື່ອງຮັບດັ່ງກ່າວແມ່ນພົບເຫັນຢູ່ໃນເນື້ອເຍື່ອທັງ ໝົດ, ແລະມີຈຸລັງເປົ້າ ໝາຍ ຫຼາຍສິບເທື່ອ. ເພື່ອເປັນອິນຊູລິນປະກອບມີຈຸລັງຕັບ, adipose ແລະເນື້ອເຍື່ອກ້າມເນື້ອ.
Insulin ແລະຢາຂອງມັນຄວບຄຸມການເຊື່ອມຕໍ່ທາດແປ້ງເກືອບທັງ ໝົດ, ແຕ່ຜົນກະທົບຕໍ່ນ້ ຳ ຕານໃນເລືອດແມ່ນເປັນບຸລິມະສິດ. ຮໍໂມນດັ່ງກ່າວໃຫ້ການເຄື່ອນໄຫວຂອງທາດນ້ ຳ ຕານຜ່ານເຍື່ອຫ້ອງແລະສົ່ງເສີມການ ນຳ ໃຊ້ຂອງມັນ ສຳ ລັບວິທີທີ່ ສຳ ຄັນທີ່ສຸດເພື່ອໃຫ້ໄດ້ຮັບພະລັງງານ - glycolysis. Glycogen ຖືກສ້າງຕັ້ງຂື້ນຈາກ glucose ໃນຕັບ, ແລະການສັງເຄາະຂອງໂມເລກຸນໃຫມ່ກໍ່ຊ້າລົງເຊັ່ນກັນ.
ຜົນກະທົບເຫຼົ່ານີ້ຂອງອິນຊູລິນແມ່ນສະແດງອອກໃນຄວາມຈິງທີ່ວ່າລະດັບ glycemia ກາຍເປັນຕ່ ຳ. ກົດລະບຽບຂອງການສັງເຄາະອິນຊູລິນແລະການຮັກສາຄວາມລັບແມ່ນໄດ້ຮັບການສະ ໜັບ ສະ ໜູນ ຈາກຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານ - ລະດັບ glucose ເພີ່ມຂື້ນຢ່າງກະຕຸ້ນ, ແລະລະດັບຕ່ ຳ ໜຶ່ງ ກໍ່ຍັບຍັ້ງຄວາມລັບ. ນອກເຫນືອໄປຈາກ glucose, ການສັງເຄາະແມ່ນໄດ້ຮັບຜົນກະທົບຈາກເນື້ອໃນຂອງຮໍໂມນໃນເລືອດ (glucagon ແລະ somatostatin), ທາດການຊຽມແລະອາຊິດ amino.
ຜົນກະທົບຕໍ່ການເຜົາຜະຫລານຂອງອິນຊູລິນ, ພ້ອມທັງຢາທີ່ມີເນື້ອໃນຂອງມັນແມ່ນສະແດງອອກໃນທາງນີ້:
- ຫ້າມການລະລາຍຂອງໄຂມັນ.
- ມັນຍັບຍັ້ງການສ້າງຕັ້ງອົງການຈັດຕັ້ງ ketone.
- ກົດໄຂມັນຫນ້ອຍລົງໃນກະແສເລືອດ (ພວກມັນເພີ່ມຄວາມສ່ຽງຕໍ່ການເປັນໂຣກ atherosclerosis).
- ໃນຮ່າງກາຍ, ການແຕກແຍກຂອງທາດໂປຼຕີນແມ່ນຖືກຍັບຍັ້ງແລະການສັງເຄາະຂອງມັນແມ່ນເລັ່ງ.
ການດູດຊືມແລະແຈກຢາຍອິນຊູລິນໃນຮ່າງກາຍ
ການກະກຽມ Insulin ແມ່ນຖືກສັກເຂົ້າໃນຮ່າງກາຍ. ເພື່ອເຮັດສິ່ງນີ້, ໃຫ້ໃຊ້ເຂັມທີ່ມີຊື່ວ່າ insulins, pens syringe, ສູບອິນຊູລິນ. ທ່ານສາມາດສີດຢາພາຍໃຕ້ຜິວ ໜັງ, ເຂົ້າກ້າມແລະເສັ້ນເລືອດ. ສຳ ລັບການບໍລິຫານແບບ intravenous (ໃນກໍລະນີທີ່ມີອາການມຶນເມົາ), ມີພຽງແຕ່ insulins ທີ່ສະແດງສັ້ນໆ (ICDs) ເທົ່ານັ້ນ, ແລະວິທີ subcutaneous ມັກຖືກ ນຳ ໃຊ້.
ຢາ pharmacokinetics ຂອງ insulin ແມ່ນຂື້ນກັບສະຖານທີ່ສັກຢາ, ຂະ ໜາດ, ຄວາມເຂັ້ມຂົ້ນຂອງສານທີ່ມີການເຄື່ອນໄຫວໃນຢາ. ພ້ອມກັນນັ້ນ, ການໄຫຼວຽນຂອງເລືອດຢູ່ສະຖານທີ່ສັກ, ກິດຈະ ກຳ ກ້າມເນື້ອສາມາດສົ່ງຜົນກະທົບຕໍ່ອັດຕາການເຂົ້າໄປໃນເລືອດ. ການດູດຊືມໄວແມ່ນການສະ ໜອງ ໂດຍການສີດເຂົ້າໄປໃນບໍລິເວນ ໜ້າ ທ້ອງຂອງທ້ອງ, ຢາທີ່ຖືກໃສ່ລົງໃສ່ກົ້ນຫລືໃຕ້ແຜ່ນໃບບ່າແມ່ນຖືກດູດຊືມທີ່ຮ້າຍແຮງທີ່ສຸດ.
ໃນເລືອດ, ອິນຊູລິນ ຈຳ ນວນ 04 - 20% ແມ່ນຖືກຜູກໂດຍ globulins, ລັກສະນະຂອງພູມຕ້ານທານກັບຢາສາມາດເຮັດໃຫ້ເກີດປະຕິກິລິຍາທີ່ດີຂື້ນໃນການພົວພັນກັບໂປຣຕີນ, ແລະດ້ວຍເຫດນີ້, ການຕໍ່ຕ້ານອິນຊູລິນ. ຄວາມຕ້ານທານກັບຮໍໂມນແມ່ນມີຫຼາຍຖ້າຫາກວ່າການໃສ່ ໝູ ຫລືອິນໂບລິນແມ່ນຖືກ ກຳ ນົດ.
ປະຫວັດຂອງຢາບໍ່ສາມາດແຕກຕ່າງກັນໃນຄົນເຈັບທີ່ແຕກຕ່າງກັນ, ເຖິງແມ່ນວ່າໃນຄົນຜູ້ ໜຶ່ງ, ມັນຈະຂຶ້ນກັບການເຫນັງຕີງ.
ດັ່ງນັ້ນ, ເມື່ອມີຂໍ້ມູນກ່ຽວກັບໄລຍະເວລາຂອງການປະຕິບັດງານແລະການລົບລ້າງເຄິ່ງ ໜຶ່ງ ຂອງຊີວິດ, ຢາ pharmacokinetics ຈະຖືກຄິດໄລ່ຕາມຕົວຊີ້ວັດສະເລ່ຍ.