ຂ້ອຍເປັນໂຣກເບົາຫວານ
ເດັກນ້ອຍເກືອບທຸກຄົນທີ່ເປັນພະຍາດທີ່ຖືກກວດຫາໂຣກ ໃໝ່ ມີອາການທາງການແພດບາງຢ່າງ. hyperglycemia ແລະ glucosuria ຢືນຢັນການກວດຫາໂຣກເບົາຫວານ. ລະດັບການວິນິດໄສໃນລະດັບທີ່ ສຳ ຄັນຂອງນ້ ຳ ຕານໃນ plasma ຂອງເລືອດ venous ສູງກວ່າ 11.1 mmol / L. ນອກຈາກນັ້ນ, ໃນເດັກນ້ອຍສ່ວນໃຫຍ່, ketonuria ແມ່ນຖືກສັງເກດເມື່ອສ້າງຕັ້ງການບົ່ງມະຕິ. ບາງຄັ້ງການເພີ່ມຂື້ນຂອງລະດັບ glucose ຫຼາຍກວ່າ 8 mmol / l ໃນກໍລະນີທີ່ບໍ່ມີອາການຂອງໂລກເບົາຫວານແມ່ນຖືກກວດພົບໃນເດັກ. ຖ້າລະດັບນ້ ຳ ຕານຫລັງປະ ຈຳ (ສອງຊົ່ວໂມງຫລັງຈາກກິນເຂົ້າ) ແມ່ນສູງກວ່າ 11.0 mmol / l ຊ້ ຳ ໆ , ການບົ່ງມະຕິຂອງພະຍາດເບົາຫວານບໍ່ມີຄວາມສົງໃສແລະບໍ່ຕ້ອງການການສຶກສາເພີ່ມເຕີມ. ມາດຖານທີ່ ໜ້າ ເຊື່ອຖື ສຳ ລັບການຢັ້ງຢືນການບົ່ງມະຕິພະຍາດເບົາຫວານປະເພດ 1 ແມ່ນ autoantibody ສຳ ລັບຈຸລັງ islet (1CA) ແລະ ສຳ ລັບທາດໂປຼຕີນຈາກຈຸລັງ islet - glutamate decarboxylase ໃນ serum ເລືອດ.
ການທົດສອບຄວາມທົນທານຕໍ່ນ້ ຳ ຕານມາດຕະຖານແມ່ນໃຊ້ໃນການກວດຫາໄລຍະເບື້ອງຕົ້ນຂອງພະຍາດເບົາຫວານ. ຄວາມທົນທານຂອງນ້ ຳ ຕານແມ່ນຂາດຕົກບົກຜ່ອງຖ້າວ່າລະດັບຂອງມັນໃນເລືອດ capillary ທັງ ໝົດ 2 ຊົ່ວໂມງຫຼັງຈາກການໂຫຼດຂອງນ້ ຳ ຕານໃນປາກ (ນໍ້າ ໜັກ ຮ່າງກາຍ 1,75 g / kg) ແມ່ນຢູ່ໃນລະດັບ 7,8–11,1 mmol / L. ໃນກໍລະນີນີ້, ການບົ່ງມະຕິພະຍາດເບົາຫວານປະເພດ 1 ສາມາດຢັ້ງຢືນໄດ້ໂດຍການກວດພົບສານອັດສະລິຍະໃນເລືອດ.
ເຖິງວ່າຈະມີຄວາມຈິງທີ່ວ່າອາການຂອງພະຍາດແມ່ນເປັນທີ່ຮູ້ຈັກກັນດີ, ແຕ່ວ່າໂຣກເບົາຫວານ mellitus 1 ແມ່ນຖືກບົ່ງມະຕິຊ້າ. ສະພາບຂອງເດັກນ້ອຍມີຄວາມຫຍຸ້ງຍາກໃນການປະເມີນຜົນ ສຳ ລັບທັງພໍ່ແມ່ແລະທ່ານ ໝໍ, ແລະໂຣກ ketoacidosis ໃນເດັກນ້ອຍສາມາດພັດທະນາໄວກ່ວາເດັກນ້ອຍທີ່ໃຫຍ່ກວ່າ. ອາການເຈັບທ້ອງໃນເດັກນ້ອຍທີ່ມີອາຍຸຫຼາຍກວ່າອາດຈະຖືກຖືວ່າເປັນການສະແດງອອກຂອງການອັກເສບຕັບອັກເສບ. ການຫາຍໃຈເລື້ອຍໆແລະເລິກເຊິ່ງທີ່ສັງເກດເຫັນດ້ວຍພະຍາດ ketoacidosis ສາມາດຖືກຖືວ່າຜິດເປັນໂຣກປອດບວມ, ແລະ polyuria ເປັນການສະແດງອອກຂອງການຕິດເຊື້ອທາງເດີນປັດສະວະ. ປັດໄຈທີ່ ກຳ ນົດໃນກໍລະນີນີ້ແມ່ນ hyperglycemia ແລະ glucosuria.
, , , , , , , , ,
ການພັດທະນາຂອງໂລກເບົາຫວານໃນເດັກນ້ອຍ
ພວກເຮົາສາມາດສົມມຸດການພັດທະນາຂອງໂລກເບົາຫວານໃນເດັກທີ່ມີລັກສະນະຂອງອາການດັ່ງກ່າວ:
- ຄວາມຮູ້ສຶກຫິວຕະຫຼອດເວລາແລະຄວາມປາຖະ ໜາ ທີ່ຈະໃຊ້ຫ້ອງນ້ ຳ ເລື້ອຍໆ,
- ເດັກນ້ອຍກິນຫຼາຍກ່ວາຫມູ່ຂອງລາວ, ແຕ່ເຖິງວ່າຈະມີສິ່ງນີ້, ລາວສາມາດສູນເສຍນ້ໍາຫນັກ,
- ຫລັງຈາກກິນເຂົ້າແລ້ວ, ລາວຮູ້ສຶກບໍ່ສະບາຍ,
- ເດັກນ້ອຍບໍ່ໄດ້ສະແດງກິດຈະ ກຳ, ເຫງົານອນແລະເຄື່ອນໄຫວຢ່າງບໍ່ຢຸດຢັ້ງ,
- ໃນເວລາທີ່ຫາຍໃຈ, ກິ່ນຂອງ acetone
- ເດັກໄດ້ຮັບການຕິດເຊື້ອຫຼາຍຢ່າງແລະຮ່າງກາຍບໍ່ສາມາດຮັບມືກັບພວກມັນໄດ້.
ການພັດທະນາຂອງໂລກເບົາຫວານໃນເດັກເກີດຂື້ນເປັນໄລຍະ, ບໍ່ວ່າຈະເປັນປະເພດຂອງພະຍາດ. ອາການລັກສະນະຈະປາກົດຂື້ນເທື່ອລະກ້າວ. ອາການແຊກຊ້ອນຕ່າງໆສະແດງເຖິງຄວາມຄືບ ໜ້າ ຂອງພະຍາດ. ຮ່າງກາຍອາດຈະມີປະສົບການຕິດເຫຼົ້າຈາກປະລິມານທີ່ໃຫຍ່ຂອງນ້ ຳ ຕານ. ໂຣກເບົາຫວານແມ່ນຖືກກວດພົບຢູ່ໃນເດັກນ້ອຍຕັ້ງແຕ່ອາຍຸ ໜຶ່ງ ປີ.
ດ້ວຍການຂາດອິນຊູລິນ, ການບົ່ງມະຕິພະຍາດເບົາຫວານປະເພດ 1 ໄດ້ຖືກສ້າງຕັ້ງຂຶ້ນ. ກະຕຸກຜະລິດຮໍໂມນນີ້ ໜ້ອຍ ຫຼາຍ. ມັນຖືກເອີ້ນວ່າຂື້ນກັບອິນຊູລິນ. ອາການດຽວກັນນີ້ແມ່ນສັງເກດເຫັນໃນບາງປະເພດຂອງໂຣກເບົາຫວານ MODY.
ໂຣກເບົາຫວານໃນເດັກໃນທ້ອງແມ່ນຖືກກວດພົບໃນເດັກໃນ 6 ເດືອນ ທຳ ອິດຂອງຊີວິດ. ຮູບແບບຂອງໂຣກນີ້ແມ່ນຊົ່ວຄາວແລະເກືອບຈະ ໝົດ ໄປໃນປີ.
ຖ້າກວດພົບໂຣກເບົາຫວານປະເພດ 2, ຮ່າງກາຍມີອິນຊູລິນພຽງພໍ. ຮໍໂມນ Pancreatic ບໍ່ສາມາດເຂົ້າຮ່ວມໃນການເຜົາຜານ metabolism ແລະບໍ່ສາມາດຮັບມືກັບການປຸງແຕ່ງຂອງນໍ້າຕານໄດ້. ປະເພດນີ້ເອີ້ນວ່າບໍ່ຂຶ້ນກັບອິນຊູລິນ.
ການພັດທະນາຂອງໂລກເບົາຫວານປະເພດ 1 ແລະປະເພດ 2 ໃນເດັກນ້ອຍ
ໃນກໍລະນີນີ້, ຮ່າງກາຍຮູ້ສຶກຂາດແຄນອິນຊູລິນ. ລາວຈະພາດໂອກາດທີ່ຄວາມອຶດຫິວໃນຫ້ອງຈະເລີ່ມຕົ້ນ. ຈຸລັງຈະເລີ່ມໃຊ້ສານສະຫງວນຂອງໄຂມັນທີ່ສະສົມໂດຍຮ່າງກາຍກ່ອນ ໜ້າ ນີ້.
ຈາກນີ້, ຮ່າງກາຍຂອງ ketone ປະກອບເປັນແລະກິ່ນຂອງ Acetone ຈະປາກົດຂຶ້ນ. ຖ້າມີກົດອະຊິໂນແລະກົດຫຼາຍ, ມັນຈະມີອັນຕະລາຍຈາກການເປັນພິດຂອງຮ່າງກາຍຂອງເດັກ. ນີ້ເປັນອັນຕະລາຍໂດຍສະເພາະແມ່ນສະ ໝອງ ຂອງລາວ. ໃນເລືອດ, ມີການເພີ່ມຂື້ນຂອງຮ່າງກາຍທີ່ເປັນອັນຕະລາຍເຫຼົ່ານີ້ແລະການຫຼຸດລົງຂອງ pH. ຕໍ່ກັບຄວາມເປັນມານີ້, ໂຣກເບົາຫວານ ketoacidosis ຈະພັດທະນາ, ແລະອາການເລີ່ມຕົ້ນຂອງພະຍາດເບົາຫວານກໍ່ຈະເກີດຂື້ນ. ເຖິງ ໜຶ່ງ ປີ, ການບົ່ງມະຕິດັ່ງກ່າວແມ່ນຫາຍາກ.
ການພັດທະນາຂອງ ketoacidosis ເກີດຂື້ນຢ່າງໄວວາໃນການບົ່ງມະຕິພະຍາດເບົາຫວານປະເພດ 1. ນີ້ແມ່ນຍ້ອນຄວາມຈິງທີ່ວ່າລະບົບ enzyme ທັງຫມົດບໍ່ສາມາດຮັບມືກັບສານພິດ. ພຽງແຕ່ສອງສາມອາທິດເທົ່ານັ້ນທີ່ສາມາດຜ່ານກ່ອນທີ່ຈະມີສະຕິ, ຫຼັງຈາກອາການທໍາອິດປາກົດ. ຮ່າງກາຍຂອງເດັກນ້ອຍບໍ່ສາມາດຮັບມືກັບບັນຫາໄດ້. ພະຍາດນີ້ເປັນອັນຕະລາຍໂດຍສະເພາະ ສຳ ລັບເດັກເກີດ ໃໝ່, ອາຍຸຕ່ ຳ ກວ່າ ໜຶ່ງ ປີ. ດ້ວຍການສະແດງອອກຂອງ MODY, ພະຍາດບໍ່ໄດ້ສ້າງຄວາມອັນຕະລາຍດັ່ງກ່າວ. ຫຼັກສູດຂອງມັນແມ່ນສະຫງົບງຽບ, ແລະການຂາດອິນຊູລິນບໍ່ມີອາການຮຸນແຮງປານໃດ. ແຕ່ອາການພາຍນອກຈະຄ້າຍຄືກັນ. ສະນັ້ນ, ການກວດພົບອາການເລີ່ມຕົ້ນຂອງການເປັນໂລກເບົາຫວານແມ່ນມີຄວາມ ສຳ ຄັນຫຼາຍ.
ເພື່ອຢຸດການພັດທະນາຂອງໂລກເບົາຫວານໃຫ້ໃຊ້ວິທີການປິ່ນປົວສະເພາະ, ແລະໃຊ້ອິນຊູລິນ. ມັນຈະເກີດຂື້ນໄວເທົ່າໃດ, ໂອກາດທີ່ຈະຮັກສາໂລກຕັບແລະຫຼຸດການປ່ອຍສານເຄມີອອກຈາກຈຸລັງ. ຖ້າຕ່ອມສາມາດຜະລິດອິນຊູລິນຢ່າງ ໜ້ອຍ ຈຳ ນວນ ໜຶ່ງ, ພະຍາດເບົາຫວານຈະໄຫຼງ່າຍຂື້ນ.
ດ້ວຍປະລິມານທີ່ເພີ່ມຂື້ນຂອງອິນຊູລິນຫຼືມາດຕະຖານຂອງມັນໃນເດັກ, ພະຍາດເບົາຫວານປະເພດ 2 ສາມາດກວດພົບໄດ້. ໃນກໍລະນີນີ້, ພະຍາດດັ່ງກ່າວປາກົດຢູ່ຕໍ່ ໜ້າ ນໍ້າ ໜັກ ເກີນ. ໃນຮ່າງກາຍ, ແພຈຸລັງຈະສູນເສຍຄວາມອ່ອນໄຫວຂອງອິນຊູລິນແລະຮໍໂມນຈະກາຍເປັນຫຼາຍ.
ຖ້າຫາກວ່າມີສັດຊະນິດງ່າຍໆທີ່ຖືກກວດພົບ, ພະຍາດ MODY ຈະພັດທະນາຄ່ອຍໆໃນໄລຍະຫຼາຍເດືອນ. ໃນເວລາດຽວກັນ, ມັນຈະບໍ່ສັງເກດເຫັນທັນທີວ່າເດັກເລີ່ມຮູ້ສຶກບໍ່ດີ. Ketoacidosis, ພາວະແຊກຊ້ອນຂອງໂລກເບົາຫວານທີ່ເກີດຂື້ນຖ້າວ່າພະຍາດທີ່ບໍ່ໄດ້ຮັບການຮັກສາ, ອາດຈະເກີດຂື້ນໃນເດັກນ້ອຍດັ່ງກ່າວ. ການຮັກສາປະເພດນີ້ຮຽກຮ້ອງໃຫ້ມີການສັງເກດເບິ່ງອາຫານພິເສດ.
ອາການຂອງພະຍາດເບົາຫວານໃນເດັກນ້ອຍ
ໂຣກເບົາຫວານໂຣກເບົາຫວານມັກຈະພັດທະນາຢ່າງໄວວາໃນເດັກນ້ອຍແລະໄວລຸ້ນ. ດັ່ງນັ້ນ, ຜູ້ໃຫຍ່ ຈຳ ເປັນຕ້ອງເອົາໃຈໃສ່ຕໍ່ພຶດຕິ ກຳ ຂອງເດັກເພື່ອຈະສັງເກດເຫັນການພັດທະນາຂອງພະຍາດທີ່ສັບສົນໃນເວລາ. ສັນຍານສໍາລັບການໄປຢ້ຽມຢາມທ່ານຫມໍຈະເປັນອາການທາງດ້ານການຊ່ວຍ:
- ຫິວໂຫຍ
- ການ ນຳ ໃຊ້ຫ້ອງນ້ ຳ ເລື້ອຍໆໃນຕອນກາງຄືນ,
- ເດັກນ້ອຍຈະໄດ້ກິນອາຫານຫຼາຍ,
- ຄວາມບໍ່ສະບາຍຫລັງຈາກກິນເຂົ້າ,
- ລົດນ້ ຳ ໜັກ
- ການເຫື່ອອອກຫຼາຍເກີນໄປ, ໂລກໄຂ້ທົ່ວໄປ,
- ກິ່ນຂອງ Acetone ເຊິ່ງຈະໄດ້ຍິນຈາກປາກ,
- ການມີການຕິດເຊື້ອຢູ່ໃນຮ່າງກາຍຢ່າງຕໍ່ເນື່ອງ.
ອາການຕ່າງໆອາດຈະເກີດຂື້ນໃນການປະສົມຫລືແຍກຕ່າງຫາກ. ຮ່າງກາຍຂອງເດັກຮູ້ສຶກຂາດອິນຊູລິນແລະກິ່ນຂອງອາເຊນໂຕນ, ແຕ່ວ່ານ້ ຳ ໜັກ ບໍ່ປ່ຽນແປງ. ສະນັ້ນ, ມີອາການໃດ ໜຶ່ງ ທີ່ກ່າວມານີ້, ທ່ານ ຈຳ ເປັນຕ້ອງ ດຳ ເນີນການ ສຳ ຫຼວດຫຼືຢ່າງ ໜ້ອຍ ຕ້ອງກວດເບິ່ງລະດັບນ້ ຳ ຕານໃນເລືອດ.
ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຕ້ອງເອົາໃຈໃສ່ກັບທຸກໆ ຄຳ ສັບຂອງການສະແດງອອກຂອງສັນຍານ. ການໄດ້ຮັບທາດແຫຼວສູງອາດຈະຊີ້ບອກເຖິງການເພີ່ມນ້ ຳ ຕານໃນເນື້ອໃນ. ຮ່າງກາຍ ກຳ ລັງພະຍາຍາມຕື່ມປະລິມານນ້ ຳ ທີ່ ຈຳ ເປັນເພື່ອບໍ່ໃຫ້ເກີດການຂາດນ້ ຳ. ນີ້ມັກຈະເກີດຂື້ນໃນຕອນແລງ. ຖ້າມີທາດນ້ ຳ ຕານຫຼາຍຈະຖືກບົກຜ່ອງໂດຍ ໝາກ ໄຂ່ຫຼັງແລະມີຄວາມປາດຖະ ໜາ ຢາກຍ່ຽວເລື້ອຍໆ, ສ່ວນຫຼາຍແມ່ນນອນໃນຕອນກາງຄືນ. ຮ່າງກາຍຂອງເດັກນ້ອຍຈະພະຍາຍາມ ທຳ ຄວາມສະອາດຕົວເອງຂອງສານພິດ.
ຄວາມຢາກອາຫານທີ່ແຂງແຮງເກີດຂື້ນຍ້ອນຄວາມອຶດຫິວຂອງເຊນ. ຮ່າງກາຍຕ້ອງການອາຫານຫຼາຍ, ແຕ່ບໍ່ອີ່ມຕົວ. ຖ້າເດັກນ້ອຍເລີ່ມມີນ້ ຳ ໜັກ ຂ້ອນຂ້າງໄວ - ມັນ ໝາຍ ຄວາມວ່າລາວຕ້ອງການພະລັງງານ. ໃນເວລາດຽວກັນ, glucose ບໍ່ໄດ້ຮັບການດູດຊືມແລະການບໍລິໂພກໄຂມັນເລີ່ມຕົ້ນ. ເພາະສະນັ້ນ, ນີ້ແມ່ນ ໜຶ່ງ ໃນອາການທີ່ມີລັກສະນະພິເສດທີ່ສຸດຂອງການພັດທະນາໂລກເບົາຫວານ.
ເຖິງແມ່ນວ່າການສູນເສຍນ້ ຳ ໜັກ ກໍ່ຈະເກີດຂື້ນຖ້າເດັກເລີ່ມຂາດອິນຊູລິນໃນຮ່າງກາຍ. ໄຂມັນ Subcutaneous ຖືກບໍລິໂພກເພື່ອຮັບປະກັນທຸກຂະບວນການທີ່ ສຳ ຄັນ. ອາການນີ້ຍັງບົ່ງບອກຕົວເອງໃນໂຣກເບົາຫວານຫລືໂຣກປະເພດ 2.
ຫລັງຈາກກິນເຂົ້າແລ້ວ, ເດັກເລີ່ມຮູ້ສຶກບໍ່ດີ. ລາວສະແດງອາການງ້ວງຊຶມ. ນີ້ແມ່ນເນື່ອງມາຈາກຄວາມຈິງທີ່ວ່າຫຼັງຈາກກິນລະດັບນ້ ຳ ຕານເພີ່ມຂື້ນ, ແຕ່ວ່າສະພາບການນີ້ກໍ່ຫາຍໄປ. ໂຣກ ໝາກ ພ່ອງສາມາດຮັບມືກັບສິ່ງນີ້ໄດ້, ແລະເດັກນ້ອຍກໍ່ເລີ່ມແຂງແຮງ.
ການເສື່ອມໂຊມຂອງສຸຂະພາບໂດຍທົ່ວໄປແມ່ນເກີດຂື້ນຍ້ອນການດູດຊືມ glucose ບໍ່ດີ. ຮ່າງກາຍຂອງ Ketone ສາມາດມີຜົນກະທົບທີ່ເປັນພິດ. ມີກິ່ນອາຊacetອດໃນເວລາຫາຍໃຈ. ຮ່າງກາຍຂອງເດັກນ້ອຍຈະພະຍາຍາມຮັບມືກັບສິ່ງເສບຕິດ. ເຫື່ອອອກ, ປະລິມານປັດສະວະອອກມາ.
ກິ່ນຂອງ acetone ໃນເວລາຫາຍໃຈເກີດຂື້ນຍ້ອນການເສື່ອມສະພາບຂອງຮ່າງກາຍຂອງ ketone ທີ່ບັນຈຸທາດ acetone. ຮ່າງກາຍ ກຳ ຈັດມັນຜ່ານປອດ. ອາການນີ້ຖືກສັງເກດເຫັນໃນໂຣກເບົາຫວານປະເພດ 2 ແລະບາງປະເພດຂອງ MODY.
ເດັກນ້ອຍທີ່ ກຳ ລັງເປັນໂຣກເບົາຫວານຈະປະສົບກັບການຕິດເຊື້ອເລື້ອຍໆ. ພະຍາດຕ່າງໆຈະແຜ່ລາມຈາກກັນແລະກັນ. ການຕິດເຊື້ອຜິວ ໜັງ ສາມາດພັດທະນາໄດ້ເຊິ່ງຈະກາຍເປັນໂຣກເຍື່ອຫຸ້ມສະ ໝອງ ອັກເສບ, ແລະຈາກນັ້ນພະຍາດທີ່ເກີດຈາກເຊື້ອເຫັດຈະປາກົດຂຶ້ນ.
ຖ້າພໍ່ແມ່ບໍ່ເອົາໃຈໃສ່ເຖິງລັກສະນະຂອງອາການດັ່ງກ່າວ, ພະຍາດກໍ່ຈະເລີ່ມກ້າວຂື້ນ. ສະພາບຂອງສຸຂະພາບຈະຊຸດໂຊມລົງແລະບາງທີອາດຈະເຖິງບັນພະບຸລຸດໄດ້. ຫຼັງຈາກນັ້ນ, ກໍ່ຕ້ອງໄດ້ໂທໄປຫາລົດສຸກເສີນຢ່າງຮີບດ່ວນແລະເອົາເດັກໄປໂຮງ ໝໍ. ຖ້າບໍ່ມີການຊ່ວຍເຫຼືອພິເສດ, ການພັດທະນາເຫດການເພີ່ມເຕີມສາມາດເຮັດໃຫ້ສູນເສຍສະຕິແລະການເລີ່ມຕົ້ນຂອງການເປັນໂລກເບົາຫວານ.
ຜູ້ໃຫຍ່ຄວນເຮັດແນວໃດເມື່ອສັນຍານເບົາຫວານປາກົດຢູ່ໃນເດັກ?
ຖ້າມີອາການຂອງໂລກເບົາຫວານໃນເດັກ, ຄວນກວດເບິ່ງ. ນີ້ແມ່ນຄວາມຈິງໂດຍສະເພາະ ສຳ ລັບຄອບຄົວທີ່ຍາດພີ່ນ້ອງໃກ້ຊິດປະສົບກັບໂລກເບົາຫວານ. ທ່ານສາມາດໃຊ້ແມັດຫລືທົດສອບໄດ້. ຫຼັງຈາກທີ່ທ່ານໄດ້ຮັບຜົນໄດ້ຮັບກັບພວກເຂົາ, ທ່ານຈໍາເປັນຕ້ອງໄປຫາທ່ານຫມໍ.
ຖ້າທ່ານບໍ່ມີໂອກາດດັ່ງກ່າວທີ່ຈະເຮັດການວິເຄາະຢູ່ເຮືອນ, ທ່ານ ຈຳ ເປັນຕ້ອງຕິດຕໍ່ກັບແພດເດັກນ້ອຍແລະໄປກວດຫ້ອງທົດລອງ. ຄວນແນະ ນຳ ໃຫ້ມີການວິເຄາະໃນເວລາປິ່ນປົວ. ໃນກໍລະນີນີ້, ພວກເຂົາໃຫ້ເລືອດແລະປັດສະວະ. ຖ້າພົບວ່າມີນ້ ຳ ຕານຫລາຍເກີນໄປໃນຮ່າງກາຍ, ຈຳ ເປັນຕ້ອງເຂົ້າໂຮງ ໝໍ. ໃນກໍລະນີໃດກໍ່ຕາມມັນບໍ່ຄວນຖືກປະຖິ້ມ. ເນື່ອງຈາກວ່າການສັກຢາອິນຊູລິນແລະການກວດກາເດັກຕື່ມອີກອາດຈະ ຈຳ ເປັນ. ທ່ານ ໝໍ ຂອງທ່ານອາດຈະ ກຳ ນົດອາຫານການກິນຫຼືຢາອື່ນໆ.
ການປິ່ນປົວໂຣກເບົາຫວານດ້ວຍຕົນເອງແມ່ນເປັນໄພຂົ່ມຂູ່ຕໍ່ຊີວິດຂອງເດັກນ້ອຍ. ການບົ່ງມະຕິຢ່າງທັນເວລາຂອງລາວຈະຢຸດການພັດທະນາຂອງພະຍາດໃນໄລຍະເລີ່ມຕົ້ນ. ບໍ່ ຈຳ ເປັນຕ້ອງຢ້ານວ່າເດັກຈະກາຍເປັນອິນຊູລິນ. ຖ້າບໍ່ມີຢານີ້, ລາວບໍ່ສາມາດ ດຳ ລົງຊີວິດຕໍ່ໄປໄດ້.
ອາການຂອງໂລກເບົາຫວານ
ບໍ່ດົນມານີ້, ການພັດທະນາຂອງໂລກເບົາຫວານແມ່ນພົບເລື້ອຍ. ຖ້າໃນປີ 1990 ພະຍາດດັ່ງກ່າວໄດ້ລົງທະບຽນໃນ 4% ຂອງເດັກນ້ອຍ, ຫຼັງຈາກນັ້ນຮອດປີ 2000 ຕົວເລກນີ້ແມ່ນ 45%. ນີ້ຊີ້ໃຫ້ເຫັນວ່າ ຈຳ ນວນກໍລະນີຂອງໂລກເບົາຫວານໄດ້ເລີ່ມເພີ່ມຂື້ນຢ່າງໄວວາ. ໃນປັດຈຸບັນແນວໂນ້ມນີ້ຍັງສືບຕໍ່. ໂຣກເບົາຫວານປະເພດ 1 ປາກົດຂື້ນຫລາຍທີ່ສຸດ.
ການຈັດຕັ້ງການບົ່ງມະຕິທີ່ຖືກຕ້ອງໃຫ້ທັນເວລາຊ່ວຍໃຫ້ມີມາດຕະການແລະປ້ອງກັນບໍ່ໃຫ້ເກີດອາການແຊກຊ້ອນ.
ໂດຍມີອາການເບື້ອງຕົ້ນຂອງເດັກທີ່ເປັນໂລກເບົາຫວານ, ມັນ ຈຳ ເປັນຕ້ອງໄດ້ກວດເລືອດເພື່ອຄວບຄຸມລະດັບນໍ້າຕານ. ສ່ວນຫຼາຍແລ້ວ, ເດັກຍິງຈະເປັນໂຣກນີ້ຈາກແມ່ຂອງພວກເຂົາ. ໃນເດັກຊາຍ, ນີ້ແມ່ນເລື່ອງ ທຳ ມະດາ. ເພື່ອກະຕຸ້ນການພັດທະນາຂອງໂລກເບົາຫວານ, ອາດຈະເປັນໂຣກ ໝາກ ພ້າວທີ່ບໍ່ຖືກຕ້ອງ. ເຫດການນີ້ເກີດຂື້ນໃນໄລຍະການພັດທະນາຂອງ embryo.
ໃນຂະບວນການຂອງຊີວິດ, ການຕິດເຊື້ອໃດໆກໍ່ກາຍເປັນແຮງກະຕຸ້ນໃນການພັດທະນາຂອງພະຍາດ. ສະນັ້ນ, ມັນ ຈຳ ເປັນຕ້ອງປິ່ນປົວໂຣກ ໝາກ ສຸກທົ່ວໄປ, ໂຣກຫັດຫຼືໂຣກຫັດ.
ຮ່າງກາຍຂອງເດັກນ້ອຍມີປະຕິກິລິຍາຢ່າງວ່ອງໄວຕໍ່ຄວາມອົດທົນ. ນີ້ໃຊ້ກັບຄອບຄົວທີ່ຜິດປົກກະຕິທີ່ພໍ່ແມ່ດື່ມແລະຕີລູກຂອງພວກເຂົາ. ຕໍ່ກັບຄວາມເປັນມາດັ່ງກ່າວ, ເດັກສະແດງຄວາມຫິວໂຫຍແລະຄວາມກະຕືລືລົ້ນທີ່ຈະໄປຢ້ຽມຢາມຫ້ອງນ້ ຳ. ໃນກໍລະນີນີ້, ມັນເປັນໄປບໍ່ໄດ້ທີ່ຈະບໍ່ສັງເກດເຫັນອາການທີ່ສະແດງອອກ.
ໂລກເບົາຫວານແມ່ນຖືກວິນິດໄສໂດຍເນື້ອຫາຂອງນ້ ຳ ຕານໃນເລືອດ. ຫຼັງຈາກນີ້, ການປິ່ນປົວເລີ່ມຕົ້ນ. ອີງຕາມປະເພດຂອງພະຍາດ, ການປິ່ນປົວແມ່ນຖືກເລືອກ. ແຕ່ນອກ ເໜືອ ຈາກຢາ, ພໍ່ແມ່ຕ້ອງຄວບຄຸມຫລືສອນລູກໃຫ້ປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ແລະຕິດຕາມອາຫານຂອງເຂົາເຈົ້າເອງ.
ໂຣກເບົາຫວານໂຣກເບົາຫວານໃນໄວລຸ້ນແລະເດັກອ່ອນ
ຄຸນລັກສະນະຂອງການພັດທະນາຂອງໂລກເບົາຫວານໃນເດັກແມ່ນອາຍຸຂອງເດັກ. ລາວບໍ່ສາມາດສະແດງ ຄຳ ຮ້ອງທຸກຂອງລາວ, ແລະພໍ່ແມ່ຂອງລາວອາດຈະບໍ່ຮູ້ເຖິງຄວາມເຈັບປ່ວຍຂອງລາວ. ແຕ່ມີບາງອາການ ທຳ ອິດທີ່ແນ່ນອນເຊິ່ງອາດຈະເຮັດໃຫ້ເກີດການຄາດເດົາ.
- ເດັກກິນໄດ້ດີ, ແຕ່ວ່ານ້ ຳ ໜັກ ຂອງລາວບໍ່ເພີ່ມຂື້ນ,
- ລາວບໍ່ເກງໃຈ, ແຕ່ສະຫງົບລົງຖ້າລາວເມົາເຫຼົ້າ,
- ຖ້າປັດສະວະຂອງລາວຕົກລົງພື້ນແລະຫ່ຽວແຫ້ງ, ຕຸ່ມຈະຕິດ. ນີ້ແມ່ນຍ້ອນວ່າມັນມີນ້ ຳ ຕານຫຼາຍ,
- ໃນບໍລິເວນອະໄວຍະວະເພດ, ຜື່ນແດງອາດຈະປາກົດ,
- ຖ້າຜ້າອ້ອມແຫ້ງບໍ່ໄດ້ຖືກລ້າງ, ດ້ວຍປັດສະວະທີ່ເຫຼືອ, ພວກມັນຈະແຂງຄືກັນກັບ starched.
ເດັກນ້ອຍຈະປະພຶດຕົວຢ່າງບໍ່ສະບາຍ, ລາວອາດຈະມີອາການຮາກ. ຕໍ່ກັບຄວາມເປັນມານີ້, ການດື່ມເຫຼົ້າແລະການຂາດນໍ້າຂອງເດັກນ້ອຍເກີດຂື້ນ. ເດັກນ້ອຍອາຍຸຕໍ່າກວ່າ 1 ປີບໍ່ມັກຈະເປັນໂລກເບົາຫວານ, ແຕ່ມີລັກສະນະຄ້າຍຄືກັນ, ມັນ ຈຳ ເປັນຕ້ອງບໍລິຈາກເລືອດເພື່ອວິເຄາະ.
ໃນອາຍຸ 1 ເຖິງ 7 ປີ, ທຸກໆອາການຂອງໂລກເບົາຫວານປາກົດຫຼາຍຂື້ນ. ແຕ່ມັນອາດຈະບໍ່ແມ່ນການພັດທະນາຂອງໂລກເບົາຫວານ. ສະນັ້ນ, ມັນ ຈຳ ເປັນຕ້ອງກວດກາເດັກ. ໃນອາຍຸນີ້, ເດັກອາດຈະກາຍເປັນຄົນບໍ່ດີ, ລາວຈະຢາກນອນຢູ່ສະ ເໝີ. ລາວຈະກາຍເປັນຄົນທີ່ບໍ່ສົນໃຈກັບສິ່ງທີ່ ກຳ ລັງເກີດຂື້ນຢູ່ອ້ອມແອ້ມແລະອາການງ້ວງເຫງົາ. ມັນອາດຈະເປັນສິ່ງທີ່ບໍ່ດີຕໍ່ການກິນ, ແລະຖ້າທ່ານກິນເຂົ້າ ໜົມ ຫວານ, ອາການຮາກກໍ່ຈະເລີ່ມຕົ້ນ.
ໃນໄວລຸ້ນ, ໂລກເບົາຫວານພັດທະນາເທື່ອລະກ້າວ, ບໍ່ຄືກັນກັບເດັກນ້ອຍ. ຫຼັກສູດຂອງມັນສາມາດແກ່ຍາວເຖິງຫົກເດືອນ, ໂດຍບໍ່ມີສັນຍານທີ່ຈະແຈ້ງ. ການບົ່ງມະຕິທີ່ຜິດພາດໃນຮູບແບບຂອງຂະບວນການອັກເສບຍ້ອນການຕິດເຊື້ອຫຼືການພັດທະນາຂອງໂຣກ neurosis ສາມາດເຮັດໄດ້.
ແຕ່ເດັກໄວລຸ້ນເລີ່ມປະສົບກັບການຫຼຸດລົງຂອງກິດຈະ ກຳ, ອາການເຈັບຫົວເລື້ອຍໆ, ອາການຄັນຄາຍ. ຍ້ອນເຫດຜົນດັ່ງກ່າວ, ເດັກນ້ອຍຈຶ່ງຮຽນບໍ່ດີ, ບໍ່ສະແດງກິດຈະ ກຳ ໃນການບັນເທີງ. ລາວອາດຈະມີອາການຊັກເຊິ່ງລາວຈະຮູ້ສຶກວ່າຕ້ອງການຂອງຫວານ. ຖ້າວ່າພະຍາດດັ່ງກ່າວຫາກໍ່ເລີ່ມມີອາການຊັກ, ແລະການສູນເສຍສະຕິບໍ່ໄດ້ເກີດຂື້ນ.
ເດັກນ້ອຍມັກຈະມີອາການເຈັບທ້ອງ. ມັນເປັນໄປໄດ້ວ່າສິ່ງນີ້ແມ່ນຜິດພາດສໍາລັບໂຣກຕັບອັກເສບແລະໂຣກກະເພາະລໍາໄສ້. ແຕ່ໃນເວລາເຕີບໃຫຍ່ແລະເປັນຜູ້ໃຫຍ່, ທຸກໆອາການຂອງພະຍາດເບົາຫວານແມ່ນເວົ້າໄດ້ຊັດເຈນ. ໃນຮ່າງກາຍ, ຄວາມອ່ອນໄຫວຂອງ insulin ແມ່ນມີຄວາມບົກຜ່ອງ. ຫຼາຍໃນຊ່ວງອາຍຸນີ້, ເດັກນ້ອຍບໍ່ໄດ້ກິນອາຫານຢ່າງຖືກຕ້ອງ, ບໍ່ໄດ້ປະສົບກັບການອອກ ກຳ ລັງກາຍແລະປະສົບກັບຄວາມກົດດັນ. ແລະນີ້ສາມາດເຮັດໃຫ້ເກີດການພັດທະນາຂອງໂລກເບົາຫວານ.

ໂຣກເບົາຫວານ MODY ໃນເດັກນ້ອຍ
ໂຣກເບົາຫວານ MODY ແມ່ນຮູບແບບທີ່ເປັນເຊື້ອພະຍາດຂອງເຊື້ອໂຣກໃນເດັກນ້ອຍ. ມີກໍລະນີເມື່ອ, ໂດຍອາການພາຍນອກ, ມັນບໍ່ສາມາດກວດພົບການພັດທະນາຂອງໂຣກເບົາຫວານຂອງໂຣກເບົາຫວານຊະນິດໃດ. ແລະຫຼັງຈາກກວດເລືອດ, ມັນໄດ້ຖືກສ້າງຕັ້ງຂື້ນວ່າ:
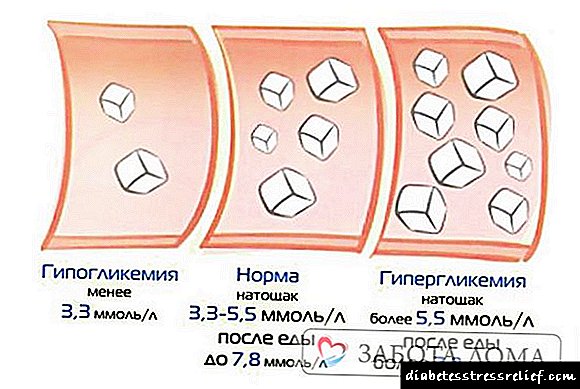
- ໃນນໍ້າ ໜັກ ປົກກະຕິ, ນໍ້າຕານໃນເລືອດແມ່ນ 6,2 mmol / L ແມ່ນແຕ່ໃນກະເພາະອາຫານຫວ່າງເປົ່າ. ມາດຕະຖານຄວນຈະຢູ່ລະຫວ່າງ 3.3 mmol / L ແລະບໍ່ເກີນ 5.5 mmol / L. ແລະສັນຍານລັກສະນະຂອງພະຍາດເບົາຫວານບໍ່ໄດ້ຖືກສັງເກດເຫັນ,
- ຖ້າກວດພົບໂຣກເບົາຫວານຊະນິດ 1, ປະລິມານອິນຊູລິນບໍ່ ຈຳ ເປັນຕ້ອງປັບ, ແລະຕົວຊີ້ວັດໄລຍະຍາວ ສຳ ລັບນ້ ຳ ຕານແມ່ນປົກກະຕິ,
- ລະດັບນ້ ຳ ຕານໃນເລືອດແມ່ນປົກກະຕິ, ແຕ່ພົບໃນປັດສະວະ. ນີ້ແມ່ນເຖິງວ່າຈະມີຄວາມຈິງທີ່ວ່ານ້ ຳ ຕານຈະປາກົດຢູ່ໃນນໍ້າຍ່ຽວພຽງແຕ່ເມື່ອເນື້ອໃນຂອງມັນໃນເລືອດເກີນ 10 mmol ຕໍ່ລິດ.
ໂຣກເບົາຫວານ MODY ແມ່ນພະຍາດທາງພັນທຸ ກຳ. ມັນແມ່ນເກີດມາຈາກການເຮັດວຽກຜິດປົກກະຕິຂອງຈຸລັງເບຕ້າໃນເມັດກະເພາະທີ່ເຮັດໃຫ້ລະບົບອິນຊູລິນ. ອາການເບື້ອງຕົ້ນອາດຈະປາກົດຢູ່ໃນເດັກນ້ອຍ, ລວມທັງໄວລຸ້ນແລະໄວ ໜຸ່ມ. ພະຍາດຊະນິດນີ້ແມ່ນກວດຫາໂຣກໄດ້ຖ້າຍາດພີ່ນ້ອງໃນເລືອດມີພະຍາດເບົາຫວານ.
ການກວດຫາໂຣກເບົາຫວານ MODY ແມ່ນເຮັດໄດ້ຖ້າເດັກໄດ້ສັງເກດເຫັນວ່າ:
ໃນການກວດເລືອດ, ລະດັບນ້ ຳ ຕານຢູ່ໃນລະດັບຈາກ 5,6 mmol / L ເຖິງ 8,5 mmol / L ໃນກະເພາະອາຫານຫວ່າງເປົ່າ, ແຕ່ຢູ່ໃນສັນຍານທີ່ມີລັກສະນະ,
ຖ້າຫລັງຈາກທົດສອບການເພິ່ງພາທາດນ້ ຳ ຕານຫລັງຈາກ 2 ຊົ່ວໂມງ, ລະດັບນ້ ຳ ຕານແມ່ນສູງກ່ວາ 7,8 mmol / L.
ເພື່ອຢືນຢັນການບົ່ງມະຕິ, ການສຶກສາກ່ຽວກັບພັນທຸ ກຳ ໂມເລກຸນແມ່ນຖືກປະຕິບັດ.
ການປ້ອງກັນແລະຮັກສາໂລກເບົາຫວານໃນເດັກນ້ອຍ
ການນັດພົບໃນໄລຍະການປິ່ນປົວແມ່ນເຮັດໂດຍທ່ານ ໝໍ ເທົ່ານັ້ນ. ເດັກນ້ອຍທີ່ມີການບົ່ງມະຕິໂຣກເບົາຫວານຄວນໄດ້ຮັບການຕິດຕາມກວດກາແລະລົງທະບຽນຢູ່ໃນບ່ອນແຈກຢາຍ. ດ້ວຍການກວດພົບໃຫ້ທັນເວລາ, ມີໂອກາດທີ່ແທ້ຈິງທີ່ຈະ ກຳ ຈັດພະຍາດນີ້. ສ່ວນໃຫຍ່ແມ່ນຂື້ນກັບວ່າພໍ່ແມ່ຈະເອົາ ຄຳ ແນະ ນຳ ຂອງທ່ານ ໝໍ ຢ່າງຈິງຈັງແນວໃດແລະສາມາດອະທິບາຍຄວາມ ສຳ ຄັນຂອງພວກເຂົາຕໍ່ເດັກ.
ມີຄວາມ ສຳ ຄັນຫຼາຍ ສຳ ລັບການປິ່ນປົວໂຣກເບົາຫວານ:
- ປະຕິບັດຕາມອາຫານທີ່ແນະ ນຳ
- ເບິ່ງແຍງສຸຂະອະນາໄມສ່ວນຕົວ
- ເພື່ອອອກ ກຳ ລັງກາຍທີ່ ເໝາະ ສົມກັບອາຍຸ,
- ຕາມ ຄຳ ແນະ ນຳ, ໃຫ້ກິນອິນຊູລິນຫຼື sulfonamides,
- ເພື່ອຟື້ນຟູການເຜົາຜະຫລານອາຫານ, ວິຕາມິນແລະເອນໄຊຕ່າງໆກໍ່ຖືກ ນຳ ໃຊ້.
ການປິ່ນປົວດ້ວຍ Insulin ແມ່ນ ດຳ ເນີນໄປຕາມໂຄງການທີ່ທ່ານ ໝໍ ສະ ເໜີ. ຫນ້າທໍາອິດ, ພວກເຂົາສາມາດເລືອກເອົາຢາທີ່ມີເວລາ 6 ຫາ 8 ຊົ່ວໂມງ. ສະນັ້ນ, ການສັກຢາຕ້ອງເຮັດຫຼາຍຄັ້ງຕໍ່ມື້.
ທ່ານສາມາດໃຊ້ຢາທີ່ໃຊ້ໄດ້ຕະຫຼອດ 24 ຊົ່ວໂມງ. ແຕ່ວ່າການປ່ຽນແປງໃດໆໃນການຮັກສາແລະການໃຊ້ຢາແມ່ນເກີດຂື້ນໂດຍການຕົກລົງກັບທ່ານ ໝໍ ເທົ່ານັ້ນ.
ການບົ່ງມະຕິໃຫ້ທັນເວລາແລະການປິ່ນປົວທີ່ ເໝາະ ສົມຈະຊ່ວຍໃຫ້ເດັກຮັບມືກັບໂລກເບົາຫວານ.
ສາເຫດຂອງພະຍາດເບົາຫວານໃນເດັກນ້ອຍ
 ໃນການປະກົດຕົວຂອງໂຣກເບົາຫວານໃນເດັກ, ສອງກຸ່ມຂອງປັດໃຈມີສ່ວນຮ່ວມ - ພາຍໃນແລະພາຍນອກ. ທຳ ອິດແມ່ນມໍລະດົກຂອງໂລກເບົາຫວານຈາກພໍ່ແມ່. ຄວາມສ່ຽງແມ່ນເພີ່ມຂື້ນຖ້າຫາກວ່າພໍ່ແມ່ທັງສອງເຈັບປ່ວຍຫຼືເປັນໂລກເບົາຫວານໃນຄອບຄົວ.
ໃນການປະກົດຕົວຂອງໂຣກເບົາຫວານໃນເດັກ, ສອງກຸ່ມຂອງປັດໃຈມີສ່ວນຮ່ວມ - ພາຍໃນແລະພາຍນອກ. ທຳ ອິດແມ່ນມໍລະດົກຂອງໂລກເບົາຫວານຈາກພໍ່ແມ່. ຄວາມສ່ຽງແມ່ນເພີ່ມຂື້ນຖ້າຫາກວ່າພໍ່ແມ່ທັງສອງເຈັບປ່ວຍຫຼືເປັນໂລກເບົາຫວານໃນຄອບຄົວ.
ໃນເດັກນ້ອຍ, ຕາມກົດລະບຽບ, ພະຍາດເບົາຫວານຊະນິດ ທຳ ອິດພັດທະນາ - ຂື້ນກັບອິນຊູລິນ. ມັນມີລັກສະນະໂດຍພັນທຸ ກຳ ພິເສດທີ່ມັກພົບເລື້ອຍໃນຜູ້ເປັນໂຣກເບົາຫວານກ່ວາຄົນອື່ນ. ເຫຼົ່ານີ້ປະກອບມີພັນທຸ ກຳ ທີ່ເຂົ້າກັນໄດ້ທາງດ້ານປະຫວັດສາດທີ່ມີຄວາມຮັບຜິດຊອບຕໍ່ພູມຕ້ານທານ.
ເນື່ອງຈາກການມີຢູ່ຂອງພັນທຸ ກຳ ເຫຼົ່ານີ້ບໍ່ກໍ່ໃຫ້ເກີດພະຍາດເບົາຫວານສະ ເໝີ ໄປ, ບາງປັດໃຈພາຍນອກທີ່ກະຕຸ້ນໃຫ້ມີການສະແດງອອກ. ພວກມັນສາມາດ ທຳ ລາຍຈຸລັງເບຕ້າໃນກະຕຸ່ນໄດ້ຢ່າງອິດສະຫຼະຫລືເຮັດໃຫ້ເກີດປະຕິກິລິຍາພູມຕ້ານທານຕໍ່ເນື້ອເຍື່ອຂອງເຊນ, ເຊນຫຼືສ່ວນປະກອບຂອງມັນ.
ປັດໃຈເຫຼົ່ານີ້ລວມມີ:
- ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກລາລາໃນທ້ອງ, ໂຣກຕັບອັກເສບແລະໂຣກ ໝາກ ເບີດແຜ່ລະບາດ, ໂຣກ Koksaki B4.
- ຄຽດ.
- ການໃຫ້ອາຫານທຽມ, ຍ້ອນວ່າທາດໂປຼຕີນຈາກນົມງົວແມ່ນຄ້າຍຄືກັບໂປຣຕີນຂອງເມັດແລະການຜະລິດພູມຕ້ານທານເລີ່ມຕົ້ນໃສ່ພວກມັນ.
- ພະຍາດທີ່ສັບສົນກັບພະຍາດທີ່ກ່ຽວຂ້ອງກັບລະບົບທາງເດີນອາຫານ (ຕ່ອມໄທລໍ, ຕ່ອມໃຕ້ສະ ໝອງ ຫຼືຕ່ອມ adrenal).
- ຫຼຸດຜ່ອນພູມຕ້ານທານ.
ໃນໄວເດັກ, ພະຍາດເບົາຫວານອາດຈະບໍ່ສະແດງຕົນເອງເປັນໄລຍະເວລາດົນນານ, ແລະມັນສາມາດຖືກ ກຳ ນົດໂດຍການກວດກາພູມຕ້ານທານກັບກະຕຸກແລະອິນຊູລິນ. ການກວດກາດັ່ງກ່າວແມ່ນ ດຳ ເນີນໃນສະພາບຂອງພໍ່ແມ່ທີ່ເປັນໂລກເບົາຫວານຫຼືຖ້າເດັກເກີດມາມີນ້ ຳ ໜັກ ຫຼາຍກວ່າ 4,5 ກິໂລກຼາມຫຼືມີອາການຜິດປົກກະຕິ.
ອາການຂອງພະຍາດເບົາຫວານໃນເດັກ
 ອາການ ທຳ ອິດຂອງການຂາດທາດແປ້ງຄາໂບໄຮເດຣດໃນເດັກນ້ອຍອາດຈະແມ່ນຄວາມຕ້ອງການຂອງຫວານທີ່ເພີ່ມຂື້ນ, ມັນຈະກາຍເປັນເລື່ອງຍາກທີ່ຈະອົດທົນຈົນກ່ວາອາຫານຕໍ່ໄປ, ອາການເຈັບຫົວທີ່ຫິວໂຫຍມັກຈະເກີດຂື້ນ.
ອາການ ທຳ ອິດຂອງການຂາດທາດແປ້ງຄາໂບໄຮເດຣດໃນເດັກນ້ອຍອາດຈະແມ່ນຄວາມຕ້ອງການຂອງຫວານທີ່ເພີ່ມຂື້ນ, ມັນຈະກາຍເປັນເລື່ອງຍາກທີ່ຈະອົດທົນຈົນກ່ວາອາຫານຕໍ່ໄປ, ອາການເຈັບຫົວທີ່ຫິວໂຫຍມັກຈະເກີດຂື້ນ.
ຫຼັງຈາກທີ່ກິນເຂົ້າແລ້ວ, ເດັກນ້ອຍດັ່ງກ່າວພັດທະນາການເຫງົານອນແລະອ່ອນເພຍຫຼັງຈາກ 1.5 ຫຼື 2 ຊົ່ວໂມງ. ຖ້າມີອາການດັ່ງກ່າວປະກົດຕົວ, ທ່ານ ຈຳ ເປັນຕ້ອງໄດ້ຮັບການກວດຈາກແພດຊ່ຽວຊານດ້ານ endocrinologist. ພໍ່ແມ່ຄວນຊອກຫາ ຄຳ ແນະ ນຳ ທີ່ມີສັນຍານກ່ຽວກັບພະຍາດຜິວ ໜັງ ທີ່ຍັງຄົງຄ້າງ - ພະຍາດເຍື່ອຫຸ້ມສະ ໝອງ ອັກເສບ, ໂຣກ neurodermatitis, ichthyosis ແລະ pyoderma. ໂລກເບົາຫວານສາມາດສະແດງອອກໂດຍການຫຼຸດລົງຂອງສາຍຕາຫຼືໂຣກຕາ.
ໃນຂັ້ນຕອນຕໍ່ໄປ, ໃນເວລາທີ່ໂຣກກະເພາະ ລຳ ໄສ້ສູນເສຍຄວາມສາມາດໃນການຜະລິດອິນຊູລິນ, ແລະສິ່ງນີ້ເກີດຂື້ນເມື່ອ 90% ຂອງຈຸລັງທົດລອງຕາຍ, ພະຍາດເບົາຫວານສະແດງອອກດ້ວຍຄວາມຢາກອາຫານເພີ່ມຂື້ນແລະການຖ່າຍເບົາເລື້ອຍໆ. ອາການທັງສອງຢ່າງນີ້, ພ້ອມກັນກັບການສູນເສຍນ້ ຳ ໜັກ, ມັກຈະເປັນໂຣກເບົາຫວານທີ່ສຸດ.
ຮູບລັກສະນະຂອງພວກມັນແມ່ນການສະທ້ອນເຖິງການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດເນື່ອງຈາກການຫຼຸດລົງຂອງອິນຊູລິນ. Glucose ດຶງນ້ ຳ ຈາກແພຈຸລັງໄປສູ່ຕົວມັນເອງ, ເຊິ່ງເປັນສາເຫດຂອງການຂາດນ້ ຳ ແລະຄວາມຫິວໂຫຍຢ່າງຮຸນແຮງ. ເດັກນ້ອຍແມ່ນຫິວນ້ ຳ ໂດຍສະເພາະໃນຕອນແລງແລະຕອນກາງຄືນ. ປັດສະວະເພີ່ມຂື້ນຍ້ອນປະລິມານການໄຫຼວຽນຂອງເລືອດ.
ເພີ່ມຄວາມຢາກອາຫານ. ເດັກກິນໄດ້ດີ, ແຕ່ວ່າເຖິງວ່ານີ້ຈະສູນເສຍນ້ ຳ ໜັກ. ຄວາມອິດເມື່ອຍແລະຄວາມເຫງົານອນແມ່ນກ່ຽວຂ້ອງກັບຄວາມອຶດຫິວຂອງຈຸລັງທີ່ບໍ່ໄດ້ຮັບສານອາຫານທີ່ພຽງພໍ.
ໃນເດັກອ່ອນ, ອາການທີ່ມັກພົບແມ່ນ:
- ເດັກນ້ອຍບໍ່ໄດ້ຮັບນ້ ຳ ໜັກ.
- ຫຼັງຈາກກິນເຂົ້າ, ເດັກຈະມີອາການ ໜັກ ຂື້ນ, ແລະຫຼັງຈາກດື່ມນໍ້າ - ງ່າຍກວ່າ.
- ກ່ຽວກັບອະໄວຍະວະເພດຜື່ນຜື່ນແດງຢູ່ຕະຫຼອດເວລາດ້ວຍການອະນາໄມທີ່ດີ.
- ຍ່ຽວໃສ່ຜ້າອ້ອມເມື່ອຕາກແດດໃຫ້ແຫ້ງ, ເປັນຄືກັບ starched, stain. ໃນເວລາທີ່ຍ່ຽວເຂົ້າສູ່ພື້ນເຮືອນຫຼື ໜ້າ ອື່ນໆ, ພວກມັນຈະ ໜຽວ.
ໃນເວລາອາຍຸ 3 ຫາ 5 ປີ, ອາການຂອງໂລກເບົາຫວານບໍ່ສາມາດຮັບຮູ້ໄດ້ທັນເວລາ, ແລະມັນສາມາດເກີດຂື້ນເປັນຄັ້ງ ທຳ ອິດທີ່ມີອາການຄັນຫຼືມີອາການສະຕິ.
ສ່ວນຫຼາຍແລ້ວເດັກນ້ອຍຈະສູນເສຍນ້ ຳ ໜັກ, ຈົນເຖິງຄວາມອິດເມື່ອຍ, ກະເພາະອາຫານຈະເພີ່ມຂື້ນ, ກະເພາະອາຫານ, dysbacteriosis, ອາຈົມທີ່ບໍ່ສະຖຽນລະພາບ.
ເດັກນ້ອຍປະຕິເສດທີ່ຈະກິນອາຫານເນື່ອງຈາກມີອາການປວດຮາກ, ຮາກ, ມີກິ່ນຂອງ acetone ຈາກປາກ.
ການສະແດງອອກຂອງໂຣກເບົາຫວານໃນໄວລຸ້ນ
 ສຳ ລັບເດັກນ້ອຍທີ່ມີອາຍຸ 10 ປີຂຶ້ນໄປ, ບໍ່ພຽງແຕ່ພະຍາດເບົາຫວານຊະນິດ ທຳ ອິດແມ່ນມີລັກສະນະ, ແຕ່ກໍ່ຍ້ອນວ່າມີອາຫານທີ່ບໍ່ມີປະໂຫຍດ - ຊິບ, ອາຫານໄວ, ໂຊດາຫວານແລະຄວາມບໍ່ມີປະສິດຕິພາບທາງຮ່າງກາຍທີ່ກ່ຽວຂ້ອງກັບຄວາມມັກຂອງເຄື່ອງມື, ຄວາມຜິດປົກກະຕິຂອງຮໍໂມນພັດທະນາໃນປະເພດພະຍາດເບົາຫວານຊະນິດທີສອງ, ກ້າວ ໜ້າ ຕໍ່ກັບຄວາມເປັນມາຂອງໂລກອ້ວນ.
ສຳ ລັບເດັກນ້ອຍທີ່ມີອາຍຸ 10 ປີຂຶ້ນໄປ, ບໍ່ພຽງແຕ່ພະຍາດເບົາຫວານຊະນິດ ທຳ ອິດແມ່ນມີລັກສະນະ, ແຕ່ກໍ່ຍ້ອນວ່າມີອາຫານທີ່ບໍ່ມີປະໂຫຍດ - ຊິບ, ອາຫານໄວ, ໂຊດາຫວານແລະຄວາມບໍ່ມີປະສິດຕິພາບທາງຮ່າງກາຍທີ່ກ່ຽວຂ້ອງກັບຄວາມມັກຂອງເຄື່ອງມື, ຄວາມຜິດປົກກະຕິຂອງຮໍໂມນພັດທະນາໃນປະເພດພະຍາດເບົາຫວານຊະນິດທີສອງ, ກ້າວ ໜ້າ ຕໍ່ກັບຄວາມເປັນມາຂອງໂລກອ້ວນ.
ໃນເວລາອາຍຸປະມານ 13 ປີ, ອາການຂອງໂລກເບົາຫວານມັກຈະເປັນການລະບຸໄດ້ງ່າຍ, ຍ້ອນວ່າພວກມັນຖືກອອກສຽງ. ຈາກການເລີ່ມຕົ້ນຂອງໂລກເບົາຫວານຈົນເຖິງການສະແດງອອກເປັນປົກກະຕິ, ມັນຈະແກ່ຍາວເຖິງຫົກເດືອນ. ພະຍາດດັ່ງກ່າວສາມາດພັດທະນາຢ່າງຈິງຈັງຕໍ່ກັບຄວາມເປັນມາຂອງຄວາມກົດດັນ, ການຕິດເຊື້ອຫຼືມີວິທີປິດບັງແລະເກີດຂື້ນໃນເວລາກວດສຸຂະພາບ.
ສຳ ລັບເດັກທີ່ຢູ່ໃນໂຮງຮຽນ, ອາການດັ່ງຕໍ່ໄປນີ້ແມ່ນປົກກະຕິ:
- Enuresis ແລະຄວາມຖີ່ຂອງການຖ່າຍເບົາເລື້ອຍໆ.
- ການຂາດນ້ ຳ ແບບຖາວອນ - ປາກແຫ້ງແລະກະຫາຍນ້ ຳ.
- ການສູນເສຍຫຼືການເພີ່ມນ້ ຳ ໜັກ ຢ່າງໄວວາ.
- ພະຍາດເບົາຫວານບວມໃສ່ແກ້ມ, ໜ້າ ຜາກແລະຄາງ.
- ຫຼຸດລົງຄວາມຍືດຫຍຸ່ນຂອງຜິວຫນັງ.
- ສິວ
- ເມື່ອຍລ້າ, ຄວາມບໍ່ມີໃຈ.
- ການຕິດເຊື້ອໄວຣັດແລະແບັກທີເລຍເລື້ອຍໆ.
ໃນເດັກຍິງ, ຮອບວຽນປະ ຈຳ ເດືອນສາມາດຖືກລະເມີດ, ມີອາການຄັນຢູ່ບໍລິເວນອະໄວຍະວະເພດ. ໃນໄວລຸ້ນ, ການສ້າງຄຸນລັກສະນະທາງເພດຂັ້ນສອງຊ້າລົງ. ມັນມີຄວາມ ສຳ ຄັນຫຼາຍ ສຳ ລັບເດັກນ້ອຍດັ່ງກ່າວທີ່ຈະເຮັດໃຫ້ຂາດສານອາຫານຂອງເຂົາເຈົ້າເປັນປົກກະຕິທັງຢູ່ເຮືອນແລະໃນໂຮງຮຽນ. ສິ່ງ ສຳ ຄັນແມ່ນການປະຕິເສດຢ່າງສົມບູນຂອງຜະລິດຕະພັນທີ່ບັນຈຸນ້ ຳ ຕານແລະແປ້ງແລະລະບອບການກິນອາຫານທີ່ແນ່ນອນ.
ເຂົ້າ ໜົມ ຫວານສາມາດ ນຳ ມາໃຊ້ແທນນ້ ຳ ຕານແລະໃນປະລິມານ ໜ້ອຍ, ທ່ານກໍ່ ຈຳ ເປັນຕ້ອງຍົກເວັ້ນອາຫານທີ່ມີໄຂມັນ, ໂດຍສະເພາະຊີ້ນ, ຄີມສົ້ມແລະໄຂມັນ. ໃຫ້ແນ່ໃຈວ່າໄດ້ໃຫ້ປະລິມານທີ່ພຽງພໍຂອງເສັ້ນໃຍອາຫານ, ໂປຣຕີນແລະວິຕາມິນຕ່າງໆ. ການຕ້ອນຮັບທີ່ເປັນປະໂຫຍດຂອງນ້ ຳ ໝາກ ໄມ້ຈາກ blueberries, lingonberries, ຄ່າ ທຳ ນຽມວິຕາມິນພ້ອມເພີ່ມສະໂພກແລະ aronia.
ມັນຕົ້ນຍັງຖືກແນະນໍາໃຫ້ຖືກຫຼຸດລົງໃນເມນູ, ແທນທີ່ມັນກັບ Jerusalem artichoke, ເພື່ອຈໍາກັດຫຼືລົບລ້າງຢ່າງສົມບູນ semolina ແລະເຂົ້າ, grapes, ວັນທີແລະ figs. ຜະລິດຕະພັນນົມສົ້ມ, ເນີຍແຂງໃນບ້ານ, ປາທີ່ມີໄຂມັນຕ່ ຳ ແລະສະຫຼັດຈາກຜັກກາດສົດແລະໃບຂຽວ, ໃບ ໝາກ ເລັ່ນແມ່ນແນະ ນຳ.
ນອກຈາກນັ້ນ, ເດັກນ້ອຍກໍ່ໄດ້ສະແດງອອກ ກຳ ລັງກາຍປິ່ນປົວ, ຍ່າງປ່າ, ລອຍນໍ້າ. microclimate ທາງຈິດໃຈທີ່ສະຫງົບສຸກໃນຄອບຄົວແລະໃນໂຮງຮຽນກໍ່ມີຄວາມ ສຳ ຄັນຫຼາຍ.
ການກວດຫາໂຣກເບົາຫວານໃນເດັກ.
 ເດັກນ້ອຍທຸກຄົນທີ່ສ່ຽງແມ່ນສະແດງໃຫ້ເຫັນການກວດສຸຂະພາບຢ່າງ ໜ້ອຍ ໜຶ່ງ ຄັ້ງໃນທຸກໆ 6 ເດືອນ. ໂດຍປົກກະຕິແລ້ວ, ການຖືກາວແມ່ນຖືກ ກຳ ນົດແລະການຕິດຕາມປະ ຈຳ ວັນແມ່ນ ດຳ ເນີນດ້ວຍໂປແກຼມ glycemic. ລະດັບນ້ ຳ ຕານໃນເລືອດຂື້ນກັບອາຍຸຂອງເດັກ.
ເດັກນ້ອຍທຸກຄົນທີ່ສ່ຽງແມ່ນສະແດງໃຫ້ເຫັນການກວດສຸຂະພາບຢ່າງ ໜ້ອຍ ໜຶ່ງ ຄັ້ງໃນທຸກໆ 6 ເດືອນ. ໂດຍປົກກະຕິແລ້ວ, ການຖືກາວແມ່ນຖືກ ກຳ ນົດແລະການຕິດຕາມປະ ຈຳ ວັນແມ່ນ ດຳ ເນີນດ້ວຍໂປແກຼມ glycemic. ລະດັບນ້ ຳ ຕານໃນເລືອດຂື້ນກັບອາຍຸຂອງເດັກ.
ສຳ ລັບເດັກນ້ອຍຕັ້ງແຕ່ສອງມື້ເຖິງ 3 ອາທິດ (ໃນ mmol / L) - 2.8-4,4, ຈາກ 4 ອາທິດເຖິງ 14 ປີຂອງອາຍຸ 3.3 - 5,6 mmol / L. ຫຼັງຈາກ 14 ປີ - ຈາກ 4,1 ເຖິງ 5,9.
ຢູ່ເຮືອນ, ທ່ານສາມາດກວດພົບການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດໂດຍໃຊ້ກະຈົກຫຼືໃຊ້ເສັ້ນທົດສອບສາຍຕາ. ນອກນັ້ນຍັງມີການກວດທາດນ້ ຳ ຕານໃນເລືອດຢູ່ເຮືອນໂດຍບໍ່ມີການສັ່ນສະເທືອນ.
ສັນຍານບົ່ງມະຕິສະບັບທີສອງແມ່ນການ ກຳ ນົດລະດັບຂອງຮີໂມໂກລລີນ glycated. ຈາກການສະທ້ອນເຖິງນະໂຍບາຍດ້ານຂອງການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນໄລຍະສາມເດືອນທີ່ຜ່ານມາ. ຕົວຊີ້ວັດນີ້ຍັງຖືກ ນຳ ໃຊ້ເພື່ອປະເມີນປະສິດທິຜົນຂອງການປິ່ນປົວທີ່ໄດ້ ກຳ ນົດໄວ້ແລະເພື່ອຄາດຄະເນຄວາມສ່ຽງຂອງພະຍາດເບົາຫວານ.
ມັນຖືກ ກຳ ນົດເປັນເປີເຊັນຂອງ hemoglobin ທັງ ໝົດ. ຕົວຊີ້ວັດດັ່ງກ່າວບໍ່ມີລະດັບອາຍຸແລະຕັ້ງແຕ່ 4,5 ເຖິງ 6,5 ເປີເຊັນ.
ເພື່ອ ກຳ ນົດປະລິມານນ້ ຳ ຕານໃນນ້ ຳ ຍ່ຽວ, ປະລິມານປະ ຈຳ ວັນຈະຖືກປະຕິບັດແລະທາດນ້ ຳ ຕານປົກກະຕິບໍ່ຄວນຈະສູງກວ່າ 2.8 ມມມຕໍ່ມື້.
ນອກຈາກນັ້ນ, ຖ້າມີຄວາມສົງໃສວ່າເປັນໂຣກເບົາຫວານ, ຄວນມີການທົດສອບຄວາມທົນທານຕໍ່ນ້ ຳ ຕານໃນເລືອດ. ມັນປະກອບດ້ວຍຄວາມຈິງທີ່ວ່າ ທຳ ອິດພວກເຂົາກວດກາທາດນ້ ຳ ຕານໃນເລືອດທີ່ໄວ, ແລະຫຼັງຈາກນັ້ນພວກເຂົາໃຫ້ເດັກດື່ມນ້ ຳ ຕານໃນອັດຕາ 1,75 g ຕໍ່ກິໂລກຣາມ, ແຕ່ບໍ່ເກີນ 75 ກຣາມຫລັງຈາກ 2 ຊົ່ວໂມງ, ການວິເຄາະແມ່ນຊ້ ຳ.
ປົກກະຕິ (ຂໍ້ມູນໃນ mmol / l) ສູງເຖິງ 7,8, ສູງສຸດ 11.1 - ຄວາມບົກຜ່ອງດ້ານຄວາມອົດທົນ - ພະຍາດເບົາຫວານ. ການບົ່ງມະຕິພະຍາດເບົາຫວານແມ່ນຖືກພິຈາລະນາຢືນຢັນຢູ່ໃນຄຸນຄ່າສູງກວ່າ 11.1.
ການວິເຄາະຂອງພູມຕ້ານທານຕໍ່ໂຣກ ໝາກ ພ້າວແມ່ນຕົວຊີ້ບອກທີ່ ສຳ ຄັນແລະເປັນຂໍ້ມູນທີ່ສຸດ ສຳ ລັບວິທີການ ກຳ ນົດໂລກເບົາຫວານໃນເດັກໂດຍບໍ່ມີອາການຂອງພະຍາດ. ນີ້ແມ່ນຍ້ອນປັດໃຈດັ່ງກ່າວ:
- ພະຍາດເບົາຫວານຊະນິດ 1 ແມ່ນກ່ຽວຂ້ອງກັບການສ້າງປະຕິກິລິຍາຂອງພູມຕ້ານທານຕໍ່ຕ້ານເນື້ອເຍື່ອຂອງເນື້ອງອກຂອງຄົນເຮົາ.
- ກິດຈະກໍາຂອງການທໍາລາຍຂອງຈຸລັງ islet ແມ່ນອັດຕາສ່ວນໂດຍກົງກັບ titer ຂອງພູມຕ້ານທານສະເພາະ.
- ຢາຕ້ານເຊື້ອປາກົດຂື້ນດົນນານກ່ອນຈະມີອາການ ທຳ ອິດ, ເມື່ອທ່ານຍັງສາມາດພະຍາຍາມປະຫຍັດຕັບ.
- ການ ກຳ ນົດຂອງພູມຕ້ານທານຊ່ວຍ ຈຳ ແນກລະຫວ່າງພະຍາດເບົາຫວານຊະນິດ 1 ແລະປະເພດ 2 ແລະ ກຳ ນົດການປິ່ນປົວດ້ວຍອິນຊູລິນໃຫ້ທັນເວລາ.
ມັນໄດ້ຖືກພິສູດແລ້ວວ່າໃນເດັກນ້ອຍອາຍຸຕ່ ຳ ກວ່າ 14 ປີມີພູມຕ້ານທານທີ່ບົ່ງບອກຫຼາຍທີ່ສຸດຄື: ສານ ICA (ເຖິງຈຸລັງທົດລອງຂອງກະຕຸກ) ແລະ IAA (ເຖິງອິນຊູລິນ).
ຂະບວນການຂອງການ ທຳ ລາຍຈຸລັງຢູ່ໃນ ໝູ່ ເກາະ Langerhans ກະຕຸ້ນການຜະລິດ autoantibodies ໃຫ້ກັບສ່ວນປະກອບຂອງມັນ. ມັນເປັນສິ່ງທີ່ຫນ້າສັງເກດວ່າພວກເຂົາປະກົດຕົວ 1-8 ປີກ່ອນອາການທໍາອິດຂອງພະຍາດເບົາຫວານ. ICA ພົບເຫັນຢູ່ໃນ 70-95% ຂອງກໍລະນີຂອງໂຣກເບົາຫວານທີ່ເປັນໂຣກເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນ (ສຳ ລັບການປຽບທຽບ, 0,1-0,5% ໃນຄົນທີ່ມີສຸຂະພາບແຂງແຮງ).
ເຖິງແມ່ນວ່າເດັກນ້ອຍຈະບໍ່ເປັນໂລກເບົາຫວານແຕ່ກວດພົບພູມຕ້ານທານດັ່ງກ່າວ, ໃນອະນາຄົດ, ໂຣກເບົາຫວານຊະນິດ 1 ຈະພັດທະນາດ້ວຍຄວາມ ໜ້າ ເຊື່ອຖືປະມານ 87 ເປີເຊັນ. ຢາຕ້ານເຊື້ອທີ່ຈະເປັນເຈົ້າຂອງຫຼືສັກຢາອິນຊູລິນຍັງປາກົດຢູ່ໃນປະເພດພະຍາດເບົາຫວານຊະນິດ ທຳ ອິດ, ຖ້າກວດພົບໂຣກເບົາຫວານໃນເດັກອາຍຸຕ່ ຳ ກວ່າ 5 ປີ, ຈາກນັ້ນ, ພູມຕ້ານທານຕໍ່ອິນຊູລິນຈະຖືກກວດພົບໃນ 100% ຂອງກໍລະນີ. ວິດີໂອໃນບົດຄວາມນີ້ພຽງແຕ່ຍົກບັນຫາກ່ຽວກັບໂຣກເບົາຫວານໃນໄວເດັກແລະການຮັກສາ.