Vosulin ໃນການແກ້ໄຂ
Vosulin ແມ່ນຕົວແທນ antidiabetic ຂອງຕົ້ນກໍາເນີດທາງວິສະວະກໍາພັນທຸກໍາ. ຫຼຸດລະດັບຂອງທາດນ້ ຳ ຕານໃນເລືອດແລະຊ່ວຍເພີ່ມການດູດຊືມຂອງມັນໂດຍແພຈຸລັງ.
Vosulin-R ເປັນຂອງ insulins ສັ້ນ, ແລະ Vosulin-N ຫມາຍເຖິງໄລຍະກາງຂອງການປະຕິບັດ. Vosulin-30/70 ແມ່ນການກຽມພ້ອມທີ່ປະກອບດ້ວຍ insulins ໄລຍະສັ້ນແລະກາງ.
Vosulin-R ແມ່ນສະແດງໂດຍການເລີ່ມຕົ້ນຢ່າງໄວວາແລະໄລຍະເວລາສັ້ນໆຂອງການປະຕິບັດ. ການເລີ່ມຕົ້ນຂອງການປະຕິບັດແມ່ນຖືກສັງເກດພາຍໃນ 30 ນາທີຫຼັງຈາກການບໍລິຫານ, ຜົນກະທົບສູງສຸດແມ່ນເກີດຂື້ນໃນ 1 ,4 ຊົ່ວໂມງ, ແລະໄລຍະເວລາຂອງການປະຕິບັດແມ່ນ 7-9 ຊົ່ວໂມງ, ເຄິ່ງຊີວິດຂອງມັນໃນເລືອດແມ່ນຫລາຍນາທີ. ໄລຍະເວລາຂອງການປະຕິບັດແມ່ນຂື້ນກັບປະລິມານຢາ, ສະຖານທີ່ຂອງການບໍລິຫານ, ອຸນຫະພູມຮ່າງກາຍ, ກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍຂອງຄົນເຈັບ.
ການເລີ່ມຕົ້ນຂອງການປະຕິບັດ Vosulin-N ໄດ້ຖືກສັງເກດເຫັນ 1-2 ຊົ່ວໂມງຫຼັງຈາກການບໍລິຫານ. ຜົນກະທົບສູງສຸດແມ່ນເກີດຂື້ນພາຍຫຼັງ 6-12 ຊົ່ວໂມງ, ແລະໄລຍະເວລາຂອງການປະຕິບັດແມ່ນ 18-24 ຊົ່ວໂມງ.
ການປະຕິບັດຂອງ Vosulin-30/70 ເລີ່ມ 30 ນາທີຫຼັງຈາກການບໍລິຫານ. ຜົນກະທົບສູງສຸດແມ່ນສັງເກດຫຼັງຈາກ 1-8 ຊົ່ວໂມງ, ແລະໄລຍະເວລາຂອງການປະຕິບັດແມ່ນ 14-15 ຊົ່ວໂມງ.
ຕົວຊີ້ບອກ ສຳ ລັບການໃຊ້ຢາ Vosulin
ມັນຖືກ ນຳ ໃຊ້ໃນການຮັກສາໂຣກເບົາຫວານປະເພດ I ຖ້າການຮັກສາອາຫານບໍ່ອະນຸຍາດໃຫ້ບັນລຸຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ, ຮູບແບບ labile ຂອງພະຍາດເບົາຫວານທີ່ກ່ຽວຂ້ອງກັບການມີສານຕ້ານອະນຸມູນອິດສະຫຼະສູງຕໍ່ອິນຊູລິນ, ພະຍາດເບົາຫວານຊະນິດ II ຖ້າຫາກວ່າຕົວແທນໃນລະດັບທາດ ນຳ ້ຕານໃນເລືອດ, ພະຍາດເບົາຫວານແມ່ນບໍ່ມີປະສິດຕິພາບໃນລະຫວ່າງການຜ່າຕັດ. , ພະຍາດຕິດຕໍ່ແລະສະພາບການຕ່າງໆທີ່ປະກອບດ້ວຍຄວາມຜິດປົກກະຕິຮ້າຍແຮງຂອງທາດແປ້ງທາດແປ້ງໃນເວລາຖືພາ, ການໃຫ້ອາຫານແມ່ນບໍ່ມີປະສິດຕິຜົນ .
ການໃຊ້ຢາ Vosulin
P / c. ປະລິມານດັ່ງກ່າວແມ່ນຖືກເລືອກເປັນສ່ວນບຸກຄົນໂດຍອີງຕາມອາຫານ, ການອອກ ກຳ ລັງກາຍ, ວິຖີການ ດຳ ລົງຊີວິດ, ລະດັບນ້ ຳ ຕານໃນເລືອດແລະສະພາບການລະລາຍທາດແປ້ງທາດແປ້ງຂອງຄົນເຈັບ. ຢາມີອິນຊູລິນ 40 IU / ml. ໃນຜູ້ໃຫຍ່, ສຳ ລັບຜູ້ທີ່ໃຊ້ຢາ Vosulin-30/70 ແມ່ນຄັ້ງ ທຳ ອິດ, ປະລິມານທີ່ໃຫ້ໂດຍສະເລ່ຍໃນເບື້ອງຕົ້ນແມ່ນ 8-24 IU. ໃນເດັກນ້ອຍແລະຄົນເຈັບທີ່ມີຄວາມອ່ອນໄຫວເພີ່ມຂື້ນກັບອິນຊູລິນ, ປະລິມານທີ່ພຽງພໍສາມາດຕໍ່າກວ່າ 8 IU, ດ້ວຍຄວາມອ່ອນໄຫວທີ່ຫຼຸດລົງມັນກໍ່ສາມາດເພີ່ມຂື້ນເປັນ 24 IU.
ຄົນເຈັບຄວນໄດ້ຮັບການແນະ ນຳ ກ່ຽວກັບຄວາມຖີ່ຂອງການສັກຢາ, ວິທີໃຊ້, ວິທີການໃນການ ກຳ ນົດລະດັບຂອງທາດນ້ ຳ ຕານໃນເລືອດແລະອາດຈະຢູ່ໃນປັດສະວະພ້ອມທັງກົນລະຍຸດການຮັກສາ ສຳ ລັບການປ່ຽນແປງໃດໆໃນອາຫານຫລືລະບຽບການຂອງການປິ່ນປົວດ້ວຍອິນຊູລິນ.
Vosulin-30/70 ແລະ Vosulin-R ແມ່ນໃຊ້ໃນເວລາ 15 - 20 ນາທີ, ແລະ Vosulin-N - 30–45 ນາທີກ່ອນອາຫານ. ສະຖານທີ່ສັກຢາແມ່ນມີການປ່ຽນແປງທຸກໆຄັ້ງ.
ໃນກໍລະນີພິເສດ, Vosulin-R ສາມາດເຂົ້າໄປໃນ / m ຫຼື /. ໃນ / ໃນການແນະ ນຳ ແມ່ນມີຄວາມເປັນໄປໄດ້ໃນການຮັກສາ hyperglycemic coma ແລະ ketoacidosis, ພ້ອມທັງບັນລຸການຊົດເຊີຍການເຜົາຜະຫລານໃນຊ່ວງກ່ອນ ໜ້າ, ໃນໄລຍະທາງຫລັງແລະໃນໄລຍະເຈັບໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານໃນ ໜ່ວຍ ບໍລິການດູແລແບບສຸມ, ບ່ອນທີ່ມີຄວາມເປັນໄປໄດ້ໃນການກວດກາຫ້ອງທົດລອງກ່ຽວກັບນ້ ຳ ຕານແລະອາຊິດຂອງທາດເລືອດ.
ເມື່ອປ່ຽນຈາກອິນຊູລິນສັດມາເປັນອິນຊູລິນຂອງມະນຸດ, ການຫຼຸດຜ່ອນປະລິມານຢາແມ່ນ ຈຳ ເປັນ. ການຫັນປ່ຽນຈາກປະເພດ insulin ຊະນິດອື່ນມາໃຊ້ກັບຢານີ້ຄວນຈະຖືກປະຕິບັດພາຍໃຕ້ການຄວບຄຸມຂອງທ່ານ ໝໍ, ໂດຍສະເພາະໃນອາທິດ ທຳ ອິດຂອງການປ່ຽນແປງດັ່ງກ່າວ.
ຢານີ້ບັນຈຸອິນຊູລິນ 40 IU ໃນ 1 ວິທີແກ້ໄຂ, ສະນັ້ນ, ມີພຽງແຕ່ syringes ຈົບໃນລະດັບ 40 IU / ml ເທົ່ານັ້ນທີ່ສາມາດໃຊ້ໃນການບໍລິຫານຂອງມັນ. ຢ່າປະສົມ Vosulin ກັບ Insulin ຂອງຄວາມເຂັ້ມຂຸ້ນອື່ນໆ!
ກ່ອນທີ່ຈະໃຊ້, ຄວນສັ່ນຂວດຂວດດ້ວຍຢາທີ່ລະມັດລະວັງ. ເນື້ອໃນຂອງຂວດທີ່ມີ Vosulin-30/70 ຫຼື Vosulin-N ຄວນມີເມກປົກຄຸມເປັນປົກກະຕິຫຼືມີນໍ້າກ້ອນ, ແລະດ້ວຍ Vosulin-R - ໂປ່ງໃສ, ບໍ່ມີສີແລະບໍ່ມີຄວາມບໍ່ສະອາດ. ການຢຸດເຊົາບໍ່ຄວນໃຊ້ຖ້າຫາກວ່າ, ຫລັງຈາກສັ່ນ, ການລວມເອົາຕ່າງປະເທດຖືກສັງເກດເຫັນຢູ່ໃນໂຖ. ກ່ອນທີ່ຈະຕັ້ງອິນຊູລິນຊຸດ ທຳ ອິດ, ຝາປິດພາດສະຕິກຖືກຖອດອອກຈາກຝາອັດ, ການມີຢູ່ຂອງມັນຊີ້ໃຫ້ເຫັນວ່າຢາດັ່ງກ່າວບໍ່ໄດ້ຖືກ ນຳ ໃຊ້, ແຕ່ຄອກບໍ່ໄດ້ຖືກເອົາອອກ. ສຸດທ້າຍແມ່ນຖືກເຊັດດ້ວຍວິທີແກ້ໄຂທີ່ຂ້າເຊື້ອກ່ອນການ ນຳ ໃຊ້. ເພາະສະນັ້ນ, ປະລິມານອາກາດທີ່ເລືອກໄດ້ຖືກເອົາເຂົ້າໄປໃນ syringe ແລະສັກເຂົ້າໄປໃນຫຼອດຂອງອິນຊູລິນ, ຫຼັງຈາກນັ້ນ, ຫຼອດອິນຊູລິນຈະຖືກປ່ຽນແທນພ້ອມກັບ syringe ແລະ ຈຳ ນວນເງິນທີ່ເຫມາະສົມຂອງ insulin ຈະຖືກເກັບ. ຟອງອາກາດຖືກເອົາອອກຈາກ syringe. ສະຖານທີ່ສັກແມ່ນຖືກຂ້າເຊື້ອ, ພັບຜິວ ໜັງ ໄດ້ຖືກສ້າງຕັ້ງຂຶ້ນ, ແລະອິນຊູລິນຖືກສັກຊ້າໆ. ຫຼັງຈາກການສີດ, ເຂັມຖືກຍ້າຍອອກຢ່າງລະມັດລະວັງ, ແລະສະຖານທີ່ສັກຢາຖືກກົດດ້ວຍຜ້າຝ້າຍເປັນເວລາຫລາຍວິນາທີ.
ຜົນຂ້າງຄຽງຂອງຢາ Vosulin
ການລະລາຍໃນເລືອດ (hypoglycemia) ແມ່ນອາການແຊກຊ້ອນທີ່ສຸດຂອງການປິ່ນປົວອິນຊູລິນ. ໃນກໍລະນີທີ່ຮຸນແຮງ, ມັນສາມາດນໍາໄປສູ່ການສູນເສຍສະຕິ, ແລະບາງຄັ້ງກໍ່ເປັນໄພຂົ່ມຂູ່ຕໍ່ຊີວິດ. ການລະລາຍໃນເລືອດ (hypoglycemia) ແມ່ນມີລັກສະນະໂດຍການຫຼຸດລົງຂອງນ້ ຳ ຕານໃນເລືອດລົງເຖິງ 50 ຫຼື 40 mg / dl. ຄົນເຈັບແຕ່ລະຄົນທີ່ເປັນໂລກເບົາຫວານແລະໄດ້ຮັບ insulin ຄວນຈະຮູ້ກ່ຽວກັບຄວາມຮູ້ສຶກຂອງເຂົາເຈົ້າ, ເຊິ່ງສະແດງໃຫ້ເຫັນການຫຼຸດລົງຂອງນ້ ຳ ຕານໃນເລືອດ. ອາການເຫລົ່ານີ້ປະກອບມີ: ເຈັບຫົວ, ຫິວໂຫຍຢ່າງຮຸນແຮງ, ປວດຮາກ, ປວດຮາກ, ເມື່ອຍລ້າ, ເຫງົານອນ, ກັງວົນ, ພຶດຕິ ກຳ ທີ່ວ່ອງໄວ, ຄວາມເຂັ້ມຂົ້ນຂອງຄວາມສົນໃຈແລະປະຕິກິລິຍາຫຼຸດລົງ, ອາການຊືມເສົ້າ, ມຶນຊາ, ຄວາມບົກຜ່ອງດ້ານການປາກເວົ້າ (ບາງຄັ້ງການສູນເສຍຢ່າງສົມບູນ), ຄວາມບົກຜ່ອງດ້ານສາຍຕາ, ວຸ້ນວາຍ, ເປັນ ອຳ ມະພາດ , ຄວາມຮູ້ສຶກກະຕືລືລົ້ນໃນທີ່ສຸດ (paresthesia), ຄວາມຮູ້ສຶກບວມແລະຮູ້ສຶກເບື່ອໃນປາກ, ວິນຫົວ, ການສູນເສຍການຄວບຄຸມຕົນເອງ, ຄວາມບໍ່ສາມາດເບິ່ງແຍງຕົນເອງ, ຄວາມວຸ່ນວາຍ, ອາການຊັກ, ການສູນເສຍສະຕິ, ລວມທັງສະຕິ, ຫາຍໃຈຕື້ນ, ເບື່ອ. ການ ນຳ ສະ ເໜີ ທາງຄລີນິກກ່ຽວກັບການໂຈມຕີການລະລາຍຂອງເລືອດຕ່ ຳ ອາດຈະຄ້າຍຄືກັບເສັ້ນເລືອດຕັນໃນ. ຄົນເຈັບບາງຄົນສາມາດຮູ້ໄດ້ເຖິງອາການ ທຳ ອິດຂອງການເປັນໂລກເບົາຫວານແລະສາມາດຄວບຄຸມສະພາບຂອງຕົວເອງໄດ້ທັນເວລາ.
ໃນໄລຍະເລີ່ມຕົ້ນຂອງການປິ່ນປົວອິນຊູລິນ, ຮູບລັກສະນະຂອງຜິວ ໜັງ ທີ່ບ່ອນສັກຢາອາດຈະມີການປ່ຽນແປງ, ການຖ່າຍຮູບໄລຍະສັ້ນແລະການປ່ຽນແປງຂອງການເບິ່ງເຫັນຕາແມ່ນເປັນໄປໄດ້. ອາການແຊກຊ້ອນເຫລົ່ານີ້ຈະຫາຍໄປເອງດ້ວຍການຮັກສາຢ່າງຕໍ່ເນື່ອງ.
ຢູ່ບ່ອນສັກຢາ, ໃນບາງກໍລະນີ, ການຫົດຫູ່ຫລື hypertrophy ຂອງເນື້ອເຍື່ອ adipose ອາດຈະເກີດຂື້ນ. ການປ່ຽນແປງທີ່ບໍ່ແນ່ນອນໃນສະຖານທີ່ສັກຢາສາມາດຫຼຸດຜ່ອນຄວາມຮຸນແຮງຂອງປະກົດການເຫຼົ່ານີ້ຫຼືຫລີກລ້ຽງພວກມັນໄດ້ຢ່າງສິ້ນເຊີງ. ອາການແພ້ຕໍ່ຢາ, ການເຮັດໃຫ້ຜິວສີແດງເລັກນ້ອຍຢູ່ບ່ອນສັກຢາ, ເຊິ່ງຫາຍໄປໃນລະຫວ່າງການຮັກສາຕໍ່ໄປ, ບາງຄັ້ງຄາວໄດ້ສັງເກດເຫັນ. ໃນກໍລະນີຂອງການເລືອກປະລິມານທີ່ບໍ່ພຽງພໍຫຼືການປ່ຽນແປງຢາ, ການ ນຳ ໃຊ້ອິນຊູລິນຫຼືການຮັບປະທານອາຫານທີ່ບໍ່ເປັນລະບຽບ, ການ ເໜັງ ຕີງຂອງລະດັບນ້ ຳ ຕານໃນເລືອດແມ່ນເປັນໄປໄດ້, ຕົ້ນຕໍແມ່ນຢູ່ໃນທິດທາງຫຼຸດລົງ, ເຊິ່ງເປັນຜົນກະທົບຕໍ່ຄວາມສາມາດຂອງຄົນເຈັບໃນການມີສ່ວນຮ່ວມໃນການຈະລາຈອນຫຼືເຮັດວຽກກັບກົນໄກອັນຕະລາຍ. ນີ້ແມ່ນຄວາມຈິງໂດຍສະເພາະໃນໄລຍະການປິ່ນປົວເບື້ອງຕົ້ນ.
ຄຳ ແນະ ນຳ ພິເສດ ສຳ ລັບການໃຊ້ຢາ Vosulin
ໃນຄົນເຈັບທີ່ມີພູມຕ້ານທານກັບ insulin ຂອງຕົ້ນກໍາເນີດຂອງສັດ, ໃນເວລາທີ່ປ່ຽນໄປ Vosulin, ຄວາມເປັນໄປໄດ້ຂອງປະຕິກິລິຍາທາງພູມຕ້ານທານລະຫວ່າງ insulin ຕົ້ນກໍາເນີດຂອງສັດແລະ insulin ຂອງມະນຸດຄວນໄດ້ຮັບການພິຈາລະນາ. ກ່ອນການປິ່ນປົວ, ຄົນເຈັບດັ່ງກ່າວຄວນໄດ້ຜ່ານການທົດສອບພາຍໃນເພື່ອກວດຫາປະຕິກິລິຍາທີ່ມີອາການແພ້ຕໍ່ຢາ.
ມີຫລາຍໆປັດໃຈທີ່ເພີ່ມຄວາມສ່ຽງໃນການພັດທະນາການເປັນໂລກເບົາຫວານ, ຄື:
- ລະບຽບການໃຫ້ຢາໃນລະດັບທີ່ບໍ່ ເໝາະ ສົມ (ກຳ ນົດປະລິມານທີ່ສູງເກີນໄປ, ຄວາມຜິດພາດໃນການ ກຳ ນົດ),
- ຄວາມບໍ່ສາມາດຂອງຄົນເຈັບໃນການໃຫ້ຢາຢ່າງຖືກຕ້ອງ (ໂດຍສະເພາະໃນໄວແກ່ເຖົ້າ),
- ຂ້າມອາຫານຫລືສ່ວນນ້ອຍກ່ວາປົກກະຕິ, ການປ່ຽນແປງຂອງອາຫານ,
- ຮາກ, ຖອກທ້ອງ,
- ການບໍລິໂພກເຫຼົ້າ (ຫຼຸດລົງ gluconeogenesis), ໂດຍສະເພາະກັບການຂາດສານອາຫານ,
- ການອອກ ກຳ ລັງກາຍທີ່ຜິດປົກກະຕິ, ເພີ່ມຂື້ນຫລືແກ່ຍາວ,
- ຄວາມຮູ້ສຶກທີ່ບໍ່ພຽງພໍຫຼືຫຼຸດລົງຂອງອາການ ທຳ ອິດຂອງການເປັນໂລກເບົາຫວານ,
- hypersensitivity ກັບ insulin,
- ການລະເມີດຂອງ ໜ້າ ທີ່ຂອງ ໝາກ ໄຂ່ຫຼັງ (ຄວາມຕ້ອງການຂອງອິນຊູລິນຫຼຸດລົງຍ້ອນການຫຼຸດລົງຂອງການຂັບຖ່າຍຂອງມັນ), ໃນຜູ້ປ່ວຍຜູ້ສູງອາຍຸ, ຄວາມເສື່ອມໂຊມທີ່ກ້າວ ໜ້າ ໃນການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງສາມາດເຮັດໃຫ້ຄວາມຕ້ອງການອິນຊູລິນຫຼຸດລົງ,
- ການລະເມີດຢ່າງຮຸນແຮງຂອງການເຮັດວຽກຂອງຕັບ (ຄວາມສາມາດຫຼຸດລົງໃນການ gluconeogenesis ແລະການລະລາຍຂອງອິນຊູລິນ, ເຊິ່ງເຮັດໃຫ້ການຫຼຸດລົງຂອງຄວາມຕ້ອງການຂອງຄົນສຸດທ້າຍ),
- ບາງຄວາມຜິດປົກກະຕິຂອງ endocrine ທີ່ເສື່ອມໂຊມທີ່ຮັບຜິດຊອບຕໍ່ການເຜົາຜະຫລານທາດແປ້ງ (ຕົວຢ່າງ, ການ ທຳ ງານຂອງ thyroid ຫຼຸດລົງ, ຕ່ອມໃນອະໄວຍະວະຫຼືຄວາມບໍ່ພຽງພໍຂອງ adrenocortical),
- ຕິດຕໍ່ພົວພັນກັບຢາອື່ນໆທີ່ເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດ (ເບິ່ງການໂຕ້ຕອບ),
- ການປ່ຽນແປງຂອງສະຖານທີ່ບໍລິຫານອິນຊູລິນ (ຄວາມແຕກຕ່າງໃນການດູດຊຶມອິນຊູລິນໂດຍເນື້ອເຍື່ອແຕກຕ່າງກັນ).
ອັນຕະລາຍໂດຍສະເພາະແມ່ນພະຍາດເລືອດຈາງໃນຜູ້ປ່ວຍ: ມີເສັ້ນເລືອດແດງນ້ອຍແລະເສັ້ນເລືອດແດງສະຫມອງແຄບ, ມີພະຍາດຕາບາງຊະນິດ (ພະຍາດຕາຕໍ້) ທີ່ບໍ່ມີຄວາມອ່ອນໄຫວຕໍ່ການແກ້ໄຂເລເຊີ (ຄວາມສ່ຽງຕໍ່ການເປັນໂຣກຕາບອດ posthypoglycemic). ຄົນເຈັບດັ່ງກ່າວ ຈຳ ເປັນຕ້ອງໄດ້ຕິດຕາມລະດັບນ້ ຳ ຕານໃນເລືອດຂອງພວກເຂົາຢ່າງລະມັດລະວັງ. ການມີລະດັບຕ່ ຳ ໃນເລືອດສາມາດເຮັດໃຫ້ປະຕິກິລິຍາແລະຄວາມສາມາດໃນການສຸມຄວາມສົນໃຈສູງຂື້ນ, ເຊິ່ງຕ້ອງໄດ້ ຄຳ ນຶງເຖິງໃນເວລາຂັບຂີ່ພາຫະນະຫລືເຮັດວຽກກັບກົນໄກອັນຕະລາຍ.
ຄາບອາຫານທີ່ບໍ່ຖືກຕ້ອງ, ການຂາດປະລິມານທີ່ບໍ່ພຽງພໍຂອງອິນຊູລິນ, ຄວາມຕ້ອງການຂອງອິນຊູລິນເພີ່ມຂື້ນໃນລະຫວ່າງການຕິດເຊື້ອແລະພະຍາດອື່ນໆຫຼືສະພາບການຕ່າງໆ (ຕົວຢ່າງ, ການເຄື່ອນໄຫວທາງຮ່າງກາຍຫຼຸດລົງ) ສາມາດເຮັດໃຫ້ລະດັບ glucose ເພີ່ມຂື້ນ (hyperglycemia) ແລະການເພີ່ມຂື້ນຂອງຮ່າງກາຍ ketone (ketoacidosis). ອີງຕາມປະລິມານອິນຊູລິນໃນເລືອດ, ketoacidosis ສາມາດພັດທະນາພາຍໃນສອງສາມຊົ່ວໂມງຫຼືມື້. ໃນອາການ ທຳ ອິດຂອງການເສື່ອມ (ກະຫາຍນ້ ຳ, ປັດສະວະເປັນ ຈຳ ນວນຫຼວງຫຼາຍ, ການສູນເສຍຄວາມຢາກອາຫານ, ຄວາມອິດເມື່ອຍ, ຜິວ ໜັງ ແຫ້ງ, ພະຍາດຕາຕໍ້, ລະດັບ glucose ແລະ acetone ໃນ ນຳ ້ສູງ) ຄວນມີມາດຕະການທີ່ ເໝາະ ສົມ.
ໃນລະຫວ່າງການຖືພາ, ທ່ານຄວນ ຄຳ ນຶງເຖິງການປ່ຽນແປງຂອງຄວາມຕ້ອງການອິນຊູລິນແລະປັບປະລິມານໃນແຕ່ລະກໍລະນີ. ໃນໄລຍະ 3 ເດືອນ ທຳ ອິດ, ຄວາມຕ້ອງການອິນຊູລິນຫຼຸດລົງ, ແຕ່ກໍ່ເພີ່ມຂື້ນ. ທັນທີຫຼັງຈາກເກີດ, ຄວາມຕ້ອງການຂອງ insulin ຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ, ເຊິ່ງເພີ່ມຄວາມສ່ຽງຕໍ່ການເປັນໂຣກເບົາຫວານ. ໃນລະຫວ່າງການລ້ຽງລູກດ້ວຍນົມແມ່, ມັນຍັງມີຄວາມ ຈຳ ເປັນ ສຳ ລັບການປັບຂະ ໜາດ ຢາອິນຊູລິນຫຼືອາຫານ.
ປະຕິກິລິຍາກ່ຽວກັບຢາ Vosulin
ການມີຢາເພີ່ມເຕີມຕາມໃບສັ່ງແພດອື່ນໆສາມາດເສີມຂະຫຍາຍຫຼືເຮັດໃຫ້ຜົນກະທົບຂອງອິນຊູລິນໃນກະແສນ້ ຳ ຕານໃນເລືອດ. ປະຕິກິລິຍາໃນທາດໂປຼຕີນໃນເລືອດສາມາດເກີດຂື້ນໂດຍການບໍລິຫານພ້ອມໆກັນຂອງ blockers α-adrenergic receptor blockers, amphetamine, anabolic steroids, β-adrenergic blockers, clofibrate, cyclophosphamide, phenfluramide, fluoxetine, quinetidine, ຖ້າ anfolic strogenids, ph-adrenergic blockers, clofibrate, cyclophosphamide, phenfluramide, fluoxetine, quinetidine, ຖ້າosfamide, Trophytocamidine, tphphytocamidine, Trophytocamidine, tphphytocamidine ການກະ ທຳ ຂອງອິນຊູລິນສາມາດອ່ອນແອລົງໄດ້ຖ້າມັນຖືກ ນຳ ໃຊ້ພ້ອມໆກັນກັບ chlorprotixen, diazoxide (saluretics), heparin, isoniazid, GCS, lithium carbonate, ກົດ nicotinic, phenolphthalein, ທາດ phenothiazine, phenytoin, ຮໍໂມນ thyroid, sympathomimetics ແລະສານຕ້ານອະຊິດ tricyclic.
ໃນຜູ້ປ່ວຍພ້ອມກັນຮັບ insulin ແລະ clonidine, reserpine ຫຼື salicylates, ທັງການອ່ອນເພຍແລະການເພີ່ມຂື້ນຂອງ insulin ສາມາດເກີດຂື້ນໄດ້.
ການດື່ມເຫຼົ້າສາມາດເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດຫຼຸດລົງໄດ້.
ການກິນເກີນຢາ Vosulin, ອາການແລະການຮັກສາ
ຖ້າຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານສັງເກດເຫັນອາການຂອງການເປັນໂລກເບົາຫວານ, ລາວສາມາດຢຸດສະພາບການນີ້ໂດຍອິດສະຫຼະໂດຍການກິນນ້ ຳ ຕານ, ນ້ ຳ ຕານ (ມັກໃນຮູບແບບການແກ້ໄຂບັນຫາ) ຫຼືອາຫານທີ່ບັນຈຸປະລິມານນ້ ຳ ຕານຫຼືທາດແປ້ງ. ເພື່ອເຮັດສິ່ງນີ້, ທ່ານຄວນຈະມີຢ່າງ ໜ້ອຍ 20 ກຣາມຂອງນ້ ຳ ຕານ (ນ້ ຳ ຕານໃນອະງຸ່ນ) ກັບທ່ານ. ໃນສະພາບທີ່ມີທາດນ້ ຳ ຕານໃນເລືອດທີ່ຮຸນແຮງກວ່າເກົ່າ, ການສັກວັກຊີນ glucose ຫຼືການສັກຢາ glucagon ເຂົ້າເສັ້ນເລືອດແມ່ນມີຄວາມ ຈຳ ເປັນ. ເມື່ອສະພາບການຂອງຄົນເຈັບດີຂື້ນ, ລາວຖືກໂອນເຂົ້າກິນ. ໃນກໍລະນີທີ່ບໍ່ມີເງື່ອນໄຂ ສຳ ລັບການເພີ່ມຂື້ນຂອງລະດັບນ້ ຳ ຕານໃນເລືອດ, ການຮັກສາອາການແມ່ນ ດຳ ເນີນເພື່ອແນໃສ່ຮັກສາ ໜ້າ ທີ່ອັນ ສຳ ຄັນຂອງຮ່າງກາຍ.
ຕົວຊີ້ບອກ ສຳ ລັບການ ນຳ ໃຊ້ວິທີແກ້ໄຂ vosulin
- mellitus ພະຍາດເບົາຫວານໃນທີ່ປະທັບຂອງຕົວຊີ້ບອກການປິ່ນປົວດ້ວຍ insulin
- ໂລກເບົາຫວານປະເພດ 2
- dant ເບົາຫວານປິ່ນປົວໂຣກຜີວ ໜັງ jasauғakөrsetilim bolkan jaғdaida
- zhktіlіkkesіndegі dant ໂລກເບົາຫວານ 2 tipіnde
Vosulin Contraindications ໃນການແກ້ໄຂ
- ໂລກເອດສໃນເລືອດ
- ຕັບອັກເສບສ້ວຍແຫຼມ
- ພະຍາດຕັບແຂງ
- ໂຣກເຍື່ອຫຸ້ມສະຫມອງອັກເສບ
- ໂຣກກະເພາະ
- jade
- amyloidosis renal
- urolithiasis
- ແຜ peptic ຂອງກະເພາະອາຫານແລະ duodenum
- ຄວາມຜິດປົກກະຕິຂອງຫົວໃຈທີ່ເສື່ອມໂຊມ
- hypersensitivity ກັບ insulin ຫຼືຫນຶ່ງໃນອົງປະກອບຂອງຢາ
- ໂລກເອດສໃນເລືອດ
- ໂຣກຕັບອັກເສບ zhedel
- ເຄື່ອງພັນທຸ ກຳ
- auruda hemolyticalsқ sary auruda
- ໂຣກກະເພາະ
- nephritterde
- amyloidosyndum
- nesep tas auruynda
- ຜູ້ຊາຍasқazanລາວekі eli іshekoyyқ zharasynda
- Kalpina kelmeytіn zhurek aқauynda
- ຢາອິນຊູລິນ insulin emramdas bөlіkterіnіңbіrіneZhoғarysezimtaldyқta
ຜົນຂ້າງຄຽງຂອງວິທີແກ້ໄຂ vosulin
- ໂລກເອດສໃນເລືອດ. ການລະລາຍໃນເລືອດຕ່ ຳ ຮ້າຍແຮງສາມາດເຮັດໃຫ້ສູນເສຍສະຕິ (ບໍ່ສະຕິ) ແລະໃນກໍລະນີພິເສດ, ເຖິງແກ່ຄວາມຕາຍ.
- hyperemia, ໃຄ່ບວມ, ຫຼືມີອາການຄັນຢູ່ບ່ອນສັກຢາ (ໂດຍປົກກະຕິແລ້ວມັນຈະຢຸດຢູ່ພາຍໃນໄລຍະເວລາຫຼາຍໆມື້ເຖິງຫລາຍອາທິດ)
- ອາການແພ້ທີ່ເປັນລະບົບ (ເກີດຂື້ນເລື້ອຍໆ, ແຕ່ມັກຈະຮ້າຍແຮງກວ່າເກົ່າ) - ມີອາການຄັນໂດຍທົ່ວໄປ, ຫາຍໃຈສັ້ນ, ຫາຍໃຈສັ້ນ, ຫລຸດຄວາມດັນເລືອດ, ອັດຕາການເຕັ້ນຂອງຫົວໃຈ, ເພີ່ມຂື້ນ
- ເຫື່ອອອກ. ກໍລະນີຮ້າຍແຮງຂອງອາການແພ້ທີ່ເປັນລະບົບສາມາດເປັນໄພຂົ່ມຂູ່ຕໍ່ຊີວິດ.
- lipodystrophy (ຄວາມເປັນໄປໄດ້ຂອງການພັດທະນາແມ່ນມີ ໜ້ອຍ ທີ່ສຸດ)
- ໂລກເອດສໃນເລືອດ. ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ.
- hyperemia, ການສັກດ້ວຍ ornina іsіnuі nemese қyshuy (бdettebіrneшеekүnnenbіrneнеe apt aralyғynadeyngіkeseңdetoқtaydy)
- жүйелікallergyalsқ reactionar (sirek tuyndaydy, bіraқ ayyrlau bolyp keledy_) - zhayylғanқyshyma, tynys aludyңқyindauy, demigu, ເສັ້ນເລືອດແດງөysymtөmendeuі, ກຳ ມະຈອນເຕັ້ນzhyіleyuі, қққ. ອາການແພ້Zhүyelіkқreactionlardңыыыжжжжғіііііііу
- lipodystrophy (шуршумүмкіндігізтеເປັນ)
ແບບຟອມຢາ
ການແກ້ໄຂ ສຳ ລັບການສີດ, 100 PIECES / ml
ໜຶ່ງ ມລບັນຈຸ
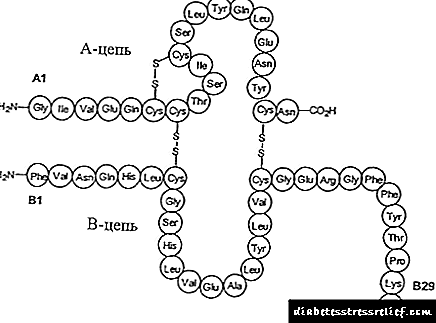
ສານທີ່ຫ້າວຫັນ - ອິນຊູລິນຂອງມະນຸດ (ຈາກ DNA ທີ່ສົມທົບ ໃໝ່) 100 ED1,
ຜູ້ຊ່ຽວຊານ: monohydrate ອາຊິດ citric, glycerin, ສັງກະສີ (ເປັນສັງກະສີ oxide), m-cresol, sodium hydroxide, trisodium citrate dihydrate, ກົດ hydrochloric, ນ້ ຳ ສຳ ລັບສັກ.
1 - ເພື່ອຮັບປະກັນຂະ ໜາດ, ປະລິມານເກີນ 2.5% ແມ່ນວາງໄວ້
ການແກ້ໄຂທີ່ບໍ່ມີສີໂປ່ງໃສ.
Vosulin - ຕົວຊີ້ບອກສໍາລັບການນໍາໃຊ້
ມັນຖືກ ນຳ ໃຊ້ເພື່ອປິ່ນປົວພະຍາດເບົາຫວານຊະນິດ I ຖ້າການຮັກສາດ້ວຍອາຫານບໍ່ເຮັດໃຫ້ຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດທີ່ ໜ້າ ພໍໃຈ, ຮູບແບບ labile ຂອງພະຍາດເບົາຫວານທີ່ກ່ຽວຂ້ອງກັບການມີສານຕ້ານອະນຸມູນອິດສະລະສູງຕໍ່ອິນຊູລິນ, ໂລກເບົາຫວານຊະນິດ II ຖ້າຕົວແທນໃນເລືອດໃນເລືອດປະສາດ, ພະຍາດເບົາຫວານແມ່ນບໍ່ມີປະສິດຕິພາບໃນລະຫວ່າງການຜ່າຕັດ , ພະຍາດຕິດຕໍ່ແລະສະພາບການຕ່າງໆທີ່ປະກອບດ້ວຍຄວາມຜິດປົກກະຕິຮ້າຍແຮງຂອງທາດແປ້ງທາດແປ້ງໃນເວລາຖືພາ, ການໃຫ້ອາຫານແມ່ນບໍ່ມີປະສິດຕິຜົນ ແລະ
ຂໍ້ຄວນລະວັງໃນການ ນຳ ໃຊ້
ໃນຄົນເຈັບທີ່ມີພູມຕ້ານທານກັບ insulin ຕົ້ນ ກຳ ເນີດຂອງສັດ, ເມື່ອປ່ຽນໄປ Vosulin, ຄວາມເປັນໄປໄດ້ຂອງປະຕິກິລິຍາທາງພູມຕ້ານທານລະຫວ່າງອິນຊູລິນຂອງຕົ້ນ ກຳ ເນີດຂອງສັດແລະອິນຊູລິນຂອງມະນຸດຄວນໄດ້ຮັບການພິຈາລະນາ. ກ່ອນການປິ່ນປົວ, ຄົນເຈັບດັ່ງກ່າວຄວນໄດ້ຜ່ານການທົດສອບພາຍໃນເພື່ອກວດຫາປະຕິກິລິຍາທີ່ມີອາການແພ້ຕໍ່ຢາ.
ມີຫລາຍໆປັດໃຈທີ່ເພີ່ມຄວາມສ່ຽງໃນການພັດທະນາການເປັນໂລກເບົາຫວານ, ຄື:
- ລະບຽບການກິນຢາອິນຊູລິນທີ່ບໍ່ ເໝາະ ສົມ (ກຳ ນົດປະລິມານທີ່ສູງເກີນໄປ, ຂໍ້ຜິດພາດໃນການ ກຳ ນົດ),
- ຄວາມບໍ່ສາມາດຂອງຄົນເຈັບໃນການໃຊ້ຢາໃຫ້ຖືກຕ້ອງ (ໂດຍສະເພາະໃນໄວອາຍຸ),
- ຂ້າມອາຫານຫລືສ່ວນນ້ອຍກ່ວາປົກກະຕິ, ການປ່ຽນແປງຂອງອາຫານ,
- ການບໍລິໂພກເຫຼົ້າ (ຫຼຸດລົງ gluconeogenesis), ໂດຍສະເພາະກັບການຂາດສານອາຫານ,
- ການອອກ ກຳ ລັງກາຍທີ່ຜິດປົກກະຕິ, ເພີ່ມຂື້ນຫລືແກ່ຍາວ,
- ຄວາມຮູ້ສຶກທີ່ບໍ່ພຽງພໍຫລືຫຼຸດລົງຂອງອາການ ທຳ ອິດຂອງການເປັນໂລກເບົາຫວານ,
- ມີຄວາມອ່ອນໄຫວເພີ່ມຂື້ນກັບ insulin,
- ການລະເມີດການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ມີຄວາມ ຈຳ ເປັນ (ຄວາມຕ້ອງການຂອງອິນຊູລິນຫຼຸດລົງເນື່ອງຈາກການຫຼຸດລົງຂອງການຂັບຖ່າຍຂອງມັນ), ໃນຜູ້ປ່ວຍຜູ້ສູງອາຍຸ, ຄວາມເສື່ອມໂຊມທີ່ກ້າວ ໜ້າ ໃນການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງສາມາດເຮັດໃຫ້ຄວາມຕ້ອງການອິນຊູລິນຫຼຸດລົງ,
- ຄວາມບົກຜ່ອງດ້ານການເຮັດວຽກຂອງຕັບຮ້າຍແຮງ (ການຫຼຸດຜ່ອນຄວາມສາມາດໃນການ gluconeogenesis ແລະການລະລາຍຂອງອິນຊູລິນ, ເຊິ່ງເຮັດໃຫ້ຄວາມຕ້ອງການຂອງຄົນເຮົາຫຼຸດລົງ)
- ຄວາມຜິດປົກກະຕິຂອງ endocrine ບາງຊະນິດທີ່ຮັບຜິດຊອບຕໍ່ການເຜົາຜະຫລານທາດແປ້ງ (ຕົວຢ່າງ, ການ ທຳ ງານຂອງ thyroid ຫຼຸດລົງ, ຕ່ອມໃນອະໄວຍະວະຫຼືຄວາມບໍ່ພຽງພໍຂອງ adrenocortical),
- ຕິດຕໍ່ພົວພັນກັບຢາອື່ນໆທີ່ຊ່ວຍຫຼຸດຜ່ອນລະດັບນ້ ຳ ຕານໃນເລືອດ (ເບິ່ງປະຕິ ສຳ ພັນ),
- ການປ່ຽນແປງສະຖານທີ່ໃນການບໍລິຫານອິນຊູລິນ (ຄວາມແຕກຕ່າງໃນການດູດຊຶມອິນຊູລິນໂດຍເນື້ອເຍື່ອແຕກຕ່າງກັນ).
ອັນຕະລາຍໂດຍສະເພາະແມ່ນພະຍາດເລືອດຈາງໃນຜູ້ປ່ວຍ: ມີເສັ້ນເລືອດແດງນ້ອຍແລະເສັ້ນເລືອດແດງສະຫມອງແຄບ, ມີພະຍາດຕາບາງຊະນິດ (ພະຍາດຕາຕໍ້) ທີ່ບໍ່ມີຄວາມອ່ອນໄຫວຕໍ່ການແກ້ໄຂເລເຊີ (ຄວາມສ່ຽງຕໍ່ການເປັນໂຣກຕາບອດ posthypoglycemic). ຄົນເຈັບດັ່ງກ່າວ ຈຳ ເປັນຕ້ອງໄດ້ຕິດຕາມລະດັບນ້ ຳ ຕານໃນເລືອດຂອງພວກເຂົາຢ່າງລະມັດລະວັງ. ການມີລະດັບຕ່ ຳ ໃນເລືອດສາມາດເຮັດໃຫ້ປະຕິກິລິຍາແລະຄວາມສາມາດໃນການສຸມຄວາມສົນໃຈສູງຂື້ນ, ເຊິ່ງຕ້ອງໄດ້ ຄຳ ນຶງເຖິງໃນເວລາຂັບຂີ່ພາຫະນະຫລືເຮັດວຽກກັບກົນໄກອັນຕະລາຍ.
ຄາບອາຫານທີ່ບໍ່ຖືກຕ້ອງ, ການຂາດປະລິມານທີ່ບໍ່ພຽງພໍຂອງອິນຊູລິນ, ຄວາມຕ້ອງການຂອງອິນຊູລິນເພີ່ມຂື້ນໃນລະຫວ່າງການຕິດເຊື້ອແລະພະຍາດອື່ນໆຫຼືສະພາບການຕ່າງໆ (ຕົວຢ່າງ, ການເຄື່ອນໄຫວທາງຮ່າງກາຍຫຼຸດລົງ) ສາມາດເຮັດໃຫ້ລະດັບ glucose ເພີ່ມຂື້ນ (hyperglycemia) ແລະການເພີ່ມຂື້ນຂອງຮ່າງກາຍ ketone (ketoacidosis). ອີງຕາມປະລິມານອິນຊູລິນໃນເລືອດ, ketoacidosis ສາມາດພັດທະນາພາຍໃນສອງສາມຊົ່ວໂມງຫຼືມື້. ໃນອາການ ທຳ ອິດຂອງການເສື່ອມ (ກະຫາຍນ້ ຳ, ປັດສະວະເປັນ ຈຳ ນວນຫຼວງຫຼາຍ, ການສູນເສຍຄວາມຢາກອາຫານ, ຄວາມອິດເມື່ອຍ, ຜິວ ໜັງ ແຫ້ງ, ພະຍາດຕາຕໍ້, ລະດັບ glucose ແລະ acetone ໃນ ນຳ ້ສູງ) ຄວນມີມາດຕະການທີ່ ເໝາະ ສົມ.
ໃນລະຫວ່າງການຖືພາ, ທ່ານຄວນ ຄຳ ນຶງເຖິງການປ່ຽນແປງຂອງຄວາມຕ້ອງການອິນຊູລິນແລະປັບປະລິມານໃນແຕ່ລະກໍລະນີ. ໃນໄລຍະ 3 ເດືອນ ທຳ ອິດ, ຄວາມຕ້ອງການອິນຊູລິນຫຼຸດລົງ, ແຕ່ກໍ່ເພີ່ມຂື້ນ. ທັນທີຫຼັງຈາກເກີດ, ຄວາມຕ້ອງການຂອງ insulin ຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ, ເຊິ່ງເພີ່ມຄວາມສ່ຽງຕໍ່ການເປັນໂຣກເບົາຫວານ. ໃນລະຫວ່າງການລ້ຽງລູກດ້ວຍນົມແມ່, ມັນຍັງມີຄວາມ ຈຳ ເປັນ ສຳ ລັບການປັບຂະ ໜາດ ຢາອິນຊູລິນຫຼືອາຫານ
ປະລິມານຢາແລະການບໍລິຫານ
ຢາດັ່ງກ່າວແມ່ນມີຈຸດປະສົງໃນການບໍລິຫານຍ່ອຍ.
ການບໍລິຫານແບບ intravenous ແລະ intramuscular ຂອງຢາ Vosulin-N ແມ່ນ contraindicated!
ຢາ Vosulin-N ສາມາດໃຊ້ໄດ້ທັງການ ບຳ ບັດດ້ວຍ monotherapy ແລະສົມທົບກັບອິນຊູລິນທີ່ວ່ອງໄວຫຼືສັ້ນ.
ປະລິມານຂອງຢາ Vosulin-N ແມ່ນຖືກ ກຳ ນົດໂດຍແພດແຕ່ລະຄົນ, ຂື້ນກັບລະດັບຂອງ glycemia. ໂດຍປົກກະຕິແລ້ວ, ຄວາມຕ້ອງການອິນຊູລິນຢູ່ໃນລະຫວ່າງ 0.3 ເຖິງ 1 IU / kg / ມື້. ມັນອາດຈະມີຄວາມ ຈຳ ເປັນທີ່ຈະຕ້ອງໄດ້ປັບຂະ ໜາດ ຂອງຢາກັບການເພີ່ມຂື້ນຂອງການອອກ ກຳ ລັງກາຍ, ການປ່ຽນແປງຂອງອາຫານ ທຳ ມະດາຫຼືໃນໄລຍະທີ່ຮ້າຍແຮງຂອງພະຍາດຕິດຕໍ່.
ອຸນຫະພູມຂອງຢາທີ່ໄດ້ຮັບການຄຸ້ມຄອງຄວນຈະຢູ່ໃນອຸນຫະພູມຫ້ອງ. ຢານີ້ຖືກ ນຳ ໃຊ້ໃນບ່າ, ຂາ, ກົ້ນຫຼືທ້ອງ. ສະຖານທີ່ສັກຢາຕ້ອງໄດ້ສະຫຼັບກັນເພື່ອໃຫ້ສະຖານທີ່ດຽວກັນຖືກໃຊ້ບໍ່ເກີນ 1 ຄັ້ງຕໍ່ເດືອນ. ໃນເວລາທີ່ປະຕິບັດ subcutaneously, ຕ້ອງໄດ້ຮັບການດູແລເພື່ອຫຼີກເວັ້ນການເຂົ້າໄປໃນເສັ້ນເລືອດ. ຫຼັງຈາກການສີດ, ສະຖານທີ່ສັກບໍ່ຄວນຖືກນວດ. ຄົນເຈັບຄວນໄດ້ຮັບການຝຶກອົບຮົມໃນການ ນຳ ໃຊ້ອຸປະກອນອິນຊູລິນຢ່າງຖືກຕ້ອງ.
ກົດລະບຽບ ສຳ ລັບການກະກຽມແລະການບໍລິຫານຢາ
Vials (cartridges ຫຼື pens syringe) Vosulin-N ກ່ອນການ ນຳ ໃຊ້ຄວນຖືກມ້ວນລະຫວ່າງຝາມື 10 ຄັ້ງແລະສັ່ນ, ປ່ຽນ 180 ອົງສາຍັງ 10 ເທື່ອເພື່ອ ນຳ ໃຊ້ອິນຊູລິນຄືນຈົນກວ່າມັນຈະກາຍເປັນທາດແຫຼວຫຼືນ້ ຳ ນົມທີ່ເປັນເອກະພາບ. ຢ່າສັ່ນຢ່າງແຮງເພາະສິ່ງນີ້ສາມາດ ນຳ ໄປສູ່ລັກສະນະຂອງໂຟມ, ເຊິ່ງສາມາດແຊກແຊງປະລິມານທີ່ຖືກຕ້ອງ.
ຕຸກກະຕາ (ພວງກະແຈຫລືກະດຸມ syringe) ຄວນກວດກາຢ່າງລະມັດລະວັງ. ຢ່າໃຊ້ຜະລິດຕະພັນຖ້າມັນມີສ່ວນປະກອບຂອງແປ້ງຫຼັງຈາກປະສົມ, ຖ້າວ່າອະນຸພາກສີຂາວແຂງໆຕິດຢູ່ດ້ານລຸ່ມຫຼືຝາຂອງຝາອັດ (ໄສ້ຕອງ), ສ້າງຜົນກະທົບຂອງຮູບແບບທີ່ ໜາວ.
ເນື້ອໃນຂອງຂວດຄວນເຕີມລົງໃນເຂັມອິນຊູລິນທີ່ສອດຄ້ອງກັບຄວາມເຂັ້ມຂົ້ນຂອງອິນຊູລິນແລະປະລິມານທີ່ຕ້ອງການຂອງອິນຊູລິນຄວນໄດ້ຮັບການປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ຂອງທ່ານ ໝໍ.
ຢາຄວນໄດ້ຮັບການປະຕິບັດ (ໃນລົດເຂັນ) ໂດຍສອດຄ່ອງກັບ ຄຳ ແນະ ນຳ ຂອງຜູ້ຜະລິດ ສຳ ລັບເຂັມສັກຢາ. ການໃຊ້ເຂັມພາຍນອກຂອງເຂັມ, ທັນທີຫຼັງຈາກການແຊກ, ເອົາເຂັມອອກແລະ ທຳ ລາຍມັນຢ່າງປອດໄພ. ການເອົາເຂັມອອກທັນທີຫຼັງຈາກການສັກຢາຈະຮັບປະກັນການເປັນຫມັນ, ປ້ອງກັນການຮົ່ວໄຫຼ, ເຄື່ອງປັ່ນອາກາດແລະການອຸດຕັນຂອງເຂັມທີ່ເປັນໄປໄດ້. ຫຼັງຈາກນັ້ນ, ໃສ່ ໝວກ ໃສ່ມືຈັບ. ເຂັມບໍ່ຄວນໃຊ້ ໃໝ່. ເຂັມແລະເຂັມສັກຢາບໍ່ຄວນໃຊ້ໂດຍຄົນອື່ນ.
Vials (cartridges ຫຼື pens syringe) ຖືກນໍາໃຊ້ຈົນກວ່າມັນຈະກາຍເປັນຫວ່າງ, ຫລັງຈາກນັ້ນພວກມັນຄວນຈະຖືກຖິ້ມ.
Vosulin-N ສາມາດປະຕິບັດໂດຍສົມທົບກັບ Vosulin-R (ປົກກະຕິ). ສຳ ລັບສິ່ງນີ້, ອິນຊູລິນສັ້ນຄວນໄດ້ຮັບການແຕ້ມເຂົ້າໄປໃນເຂັມສັກຢາກ່ອນເພື່ອປ້ອງກັນບໍ່ໃຫ້ອິນຊູລິນທີ່ໃຊ້ໄດ້ດົນເກີນໄປຈາກການເຂົ້າໄປໃນກະເພາະ. ຄວນແນະ ນຳ ການປະສົມທີ່ກຽມໄວ້ທັນທີຫຼັງຈາກປະສົມ. ເພື່ອບໍລິຫານປະລິມານທີ່ແນ່ນອນຂອງແຕ່ລະປະເພດຂອງອິນຊູລິນ, ທ່ານສາມາດໃຊ້ເຂັມທີ່ໃຊ້ແຍກຕ່າງຫາກ ສຳ ລັບຢາ Vosulin-R ແລະ Vosulin-N. ທ່ານຄວນໃຊ້ເຂັມອິນຊູລິນທີ່ກົງກັບຄວາມເຂັ້ມຂົ້ນຂອງການສັກຢາອິນຊູລິນ.
ຄໍາແນະນໍາສໍາລັບການໃຊ້ Vosulin-N ໃນ vials
ຖ້າຄົນເຈັບໃຊ້ພຽງແຕ່ປະເພດ ໜຶ່ງ ຂອງອິນຊູລິນ
ເຮັດຄວາມສະອາດເຍື່ອຢາງຂອງກະປialອງ
ແຕ້ມອາກາດເຂົ້າໄປໃນ syringe ໃນປະລິມານທີ່ສອດຄ້ອງກັບປະລິມານທີ່ຕ້ອງການຂອງ insulin. ແນະ ນຳ ອາກາດເຂົ້າໄປໃນບໍລິເວນອິນຊູລິນ.
ປ່ຽນໂຖທີ່ໃຊ້ເຂັມຂັດລົງແລະແຕ້ມປະລິມານທີ່ຕ້ອງການຂອງອິນຊູລິນເຂົ້າໄປໃນ syringe. ຖອດເຂັມອອກຈາກຂວດແລະເອົາອາກາດອອກຈາກເຂັມ. ກວດເບິ່ງວ່າປະລິມານອິນຊູລິນແມ່ນຖືກຫຼືບໍ່.
ສັກທັນທີ.
ຖ້າຄົນເຈັບຕ້ອງການປະສົມອິນຊູລິນສອງຊະນິດ
ເຮັດຄວາມສະອາດເຍື່ອຢາງຂອງແກ້ວ.
ທັນທີກ່ອນທີ່ຈະກົດ, ກົດກະຕຸ້ນອິນຊູລິນລະຫວ່າງຝາມືຂອງທ່ານຈົນກ່ວາອິນຊູລິນກາຍເປັນສີຂາວແລະມີເມກ.
ເກັບເອົາອາກາດເຂົ້າໄປໃນ syringe ໃນປະລິມານທີ່ສອດຄ້ອງກັບປະລິມານຂອງອິນຊູລິນ. ແນະ ນຳ ອາກາດເຂົ້າໄປໃນກະເພາະຂອງອິນຊູລິນທີ່ຄຸ້ນແລະເອົາເຂັມອອກຈາກຂວດ.
ແຕ້ມອາກາດເຂົ້າໄປໃນ syringe ໃນປະລິມານທີ່ສອດຄ້ອງກັບປະລິມານຂອງອິນຊູລິນສັ້ນ (“ ໂປ່ງໃສ”). ແນະ ນຳ ອາກາດເຂົ້າໄປໃນຕຸກອິນຊູລິນ. ຫັນຂວດທີ່ໃຊ້ syringe ຂື້ນລົງແລະກົດປະລິມານທີ່ຕ້ອງການຂອງ insulin. ເອົາເຂັມອອກແລະເອົາອາກາດອອກຈາກເຂັມ. ກວດເບິ່ງປະລິມານທີ່ຖືກຕ້ອງ.
ເອົາເຂັມເຂົ້າໄປໃນແກ້ວທີ່ມີອິນຊູລິນທີ່“ ຄຸ້ນ”, ເຮັດໃຫ້ຫຼອດພ້ອມກັບ syringe ຂື້ນລົງແລະກົດປະລິມານທີ່ຕ້ອງການຂອງ insulin. ເອົາອາກາດອອກຈາກ syringe ແລະກວດເບິ່ງວ່າປະລິມານທີ່ຖືກຕ້ອງຫຼືບໍ່. ສັກຢາປະສົມອິນຊູລິນທີ່ເກັບໄວ້ທັນທີ.
ກິນຢາອິນຊູລິນຢູ່ໃນ ລຳ ດັບດຽວກັນຕາມທີ່ໄດ້ອະທິບາຍຂ້າງເທິງ.
ຄຳ ແນະ ນຳ ສຳ ລັບໃຊ້ Vosulin-N ໃນລົດເຂັນ
ໄສ້ຕອງທີ່ມີການກະກຽມ Vosulin-N ແມ່ນມີຈຸດປະສົງພຽງແຕ່ໃຊ້ໃນເຂັມທີ່ໃຊ້ syringe pos Vosulin Pen Royal. ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຕ້ອງປະຕິບັດຕາມຄໍາແນະນໍາຢ່າງລະມັດລະວັງໃນການໃຊ້ປາກກາ syringe Vosulin Pen Royal ສໍາລັບການບໍລິຫານອິນຊູລິນ.
ກ່ອນທີ່ຈະນໍາໃຊ້, ໃຫ້ແນ່ໃຈວ່າລົດເຂັນທີ່ມີການກະກຽມ Vosulin-N ບໍ່ໄດ້ຮັບຄວາມເສຍຫາຍ (ຕົວຢ່າງ, ຮອຍແຕກ). ຢ່າໃຊ້ກະຕ່າຖ້າມີຄວາມເສຍຫາຍທີ່ເບິ່ງເຫັນ. ຫຼັງຈາກທີ່ເອົາໃສ້ຕອງເຂົ້າໄປໃນປາກກາ syringe Vosulin Pen Royal, ແຖບສີຄວນຈະສາມາດເບິ່ງເຫັນໄດ້ຜ່ານປ່ອງຢ້ຽມຂອງຜູ້ທີ່ໃສ່ໄສ້ຕອງ.
ກ່ອນທີ່ຈະເອົາໃສ້ຕອງໃສ່ໃນວັກຊີນ Vosulin Pen Royal, ປ່ຽນໄສ້ຕອງຂຶ້ນແລະລົງເພື່ອໃຫ້ບານແກ້ວຍ້າຍຈາກປາຍຫາທາງໃນຂອງຕະຫລັບ. ຂັ້ນຕອນນີ້ຄວນເຮັດຊ້ ຳ ອີກຢ່າງ ໜ້ອຍ 10 ຄັ້ງຈົນກ່ວາແຫຼວທັງ ໝົດ ກາຍເປັນສີຂາວແລະມີເມກເປັນປົກກະຕິ. ທັນທີຫຼັງຈາກນີ້, ການສັກຢາແມ່ນມີຄວາມ ຈຳ ເປັນ.
ຖ້າລູກເຂັມແມ່ນຢູ່ໃນປາກກາ syringe Penosulin Pen Royal ແລ້ວ, ທ່ານຄວນປ່ຽນມັນໃສ່ກັບກະຕ່າພາຍໃນຂຶ້ນແລະລົງຢ່າງ ໜ້ອຍ 10 ຄັ້ງ. ຂັ້ນຕອນນີ້ຕ້ອງໄດ້ເຮັດຊ້ ຳ ອີກກ່ອນການສັກແຕ່ລະຄັ້ງ.
ຫຼັງຈາກການສີດ, ເຂັມຄວນຈະຍັງຄົງຢູ່ພາຍໃຕ້ຜິວຫນັງຢ່າງຫນ້ອຍ 6 ວິນາທີ. ກົດປຸ່ມຈົນກ່ວາເຂັມຖືກຍ້າຍອອກຈາກໃຕ້ຜິວ ໜັງ, ດັ່ງນັ້ນການຮັບປະກັນການບໍລິຫານປະລິມານທີ່ຖືກຕ້ອງແລະຄວາມເປັນໄປໄດ້ຂອງເລືອດຫຼື lymph ເຂົ້າໄປໃນເຂັມຫຼືໄສ້ຕອງອິນຊູລິນແມ່ນມີ ຈຳ ກັດ.
ໄສ້ຕອງທີ່ມີຢາ Vosulin-N ແມ່ນມີຈຸດປະສົງໃນການ ນຳ ໃຊ້ແຕ່ລະຄົນແລະບໍ່ຄວນເຕີມເງິນ.
ຄຳ ແນະ ນຳ ສຳ ລັບການໃຊ້ Vosulin-N ໃນປາກກາ syringe (ໃຊ້ແລ້ວຖິ້ມ, ກຽມໃສ່ເຂັມສັກຢາ ສຳ ລັບສັກຫຼາຍໆຄັ້ງ)
1. ຖອດຝາປິດອອກຈາກ Vosulin-N DispoPen ແລະໃຫ້ແນ່ໃຈວ່າປາກກາ syringe ຂອງທ່ານບັນຈຸປະເພດ insulin ທີ່ ເໝາະ ສົມ, i.e. Vosulin-N.
ທ່ານສາມາດລະບຸຊື່ Vosulin-N DispoPen ຂອງທ່ານກ່ຽວກັບສີຂຽວຂອງ dialer ໄດ້.
2. ກ່ອນທີ່ຈະໃຊ້ Vosulin-N DispoPen, ສັ່ນອຸປະກອນເພື່ອວ່າບານແກ້ວທີ່ຢູ່ທາງໃນຂອງກ່ອງຈະຍ້າຍຈາກສົ້ນ ໜຶ່ງ ໄປຫາອີກເບື້ອງ ໜຶ່ງ. ຂັ້ນຕອນນີ້ຄວນເຮັດຈົນກວ່າແຫຼວຈະກາຍເປັນສີຂາວທີ່ເປັນເອກະພາບ.
ແນບເຂັມໃສ່ເຂັມສັກຢາ
3. ຖອດປ້າຍໄສ້ເຂັມພາຍນອກແລະມັດກະທູ້ໃຫ້ແຫນ້ນຢູ່ໃນຕອນທ້າຍຂອງອຸປະກອນກholderອບປີ້.
4. ຖອດຫົວປ້ອງກັນພາຍໃນອອກຈາກເຂັມ.
ການ ກຳ ນົດປະລິມານ / ກວດກາປາກກາ syringe ກ່ອນສັກ
5. ການໃຊ້ເຄື່ອງໂທລະສັບ, ຕັ້ງຄ່າຢາໃຫ້ເປັນ“ 2” ໜ່ວຍ. ປ່ອງຢ້ຽມຕົວຊີ້ວັດປະລິມານທີ່ສະແດງໃຫ້ເຫັນຫົວ ໜ່ວຍ ຂອງອິນຊູລິນທີ່ເກັບ.
6. ຕິດຕັ້ງແຜ່ນ DispoPen Syringe Pen ໃສ່ບ່ອນເຮັດວຽກທີ່ສິ້ນສຸດລົງແລະຄ່ອຍໆປາດກະຕ່າກ່ອງເພື່ອໃຫ້ອາກາດທັງ ໝົດ ທີ່ບັນຈຸຢູ່ໃນກະຕ່າສູງຂື້ນ.
7. ໃນຂະນະທີ່ຖືເຂັມ DispoPen ດ້ວຍເຂັມຂຶ້ນ, ກົດປຸ່ມໂທອອກຢ່າງເຕັມທີ່. ຕົວຊີ້ວັດປະລິມານຄວນຈະກັບຄືນສູ່ສູນ (ຕຳ ແໜ່ງ "0").
8. ສອງສາມຢອດຂອງຢາຄວນຈະປາກົດຢູ່ປາຍເຂັມ. ຖ້າສິ່ງນີ້ບໍ່ເກີດຂື້ນ, ໃຫ້ເຮັດອີກຂັ້ນຕອນ 5-7 ຈົນກວ່າຈະມີການລົງຂອງອິນຊູລິນຢູ່ປາຍເຂັມ, ສະແດງວ່າບໍ່ມີອາກາດ.
ການ ກຳ ນົດປະລິມານທີ່ ຈຳ ເປັນຂອງຢາແລະການສີດຢາ
9. ກວດສອບວ່າຕົວຊີ້ວັດປະລິມານຢູ່ໃນ 0 ຕຳ ແໜ່ງ. ກຳ ນົດ ຈຳ ນວນ ໜ່ວຍ ທີ່ ຈຳ ເປັນໃນການສັກຢາ.
ຖ້າທ່ານໄດ້ຮັບຄະແນນຫຼາຍກວ່າທີ່ໄດ້ແນະ ນຳ, ພຽງແຕ່ ໝັ່ນ ໂທເຂົ້າໄປໃນທິດທາງກົງກັນຂ້າມ. “ 0” ແມ່ນສະແດງຢູ່ໃນກະດານສະແດງປະລິມານຢາ. ດຽວນີ້ກົດ ຈຳ ນວນ ໜ່ວຍ ທີ່ຕ້ອງການຂອງອິນຊູລິນ.
10. ໃສ່ເຂັມ. ໃຊ້ເຕັກນິກການສີດທີ່ທ່ານ ໝໍ ແນະ ນຳ.
11. ກະລຸນາໃສ່ປະລິມານໂດຍການກົດປຸ່ມໂທເຂົ້າຢ່າງເຕັມສ່ວນ. ຖ້າ "0" ຖືກສະແດງຢູ່ໃນປ່ອງຢ້ຽມຂອງຕົວຊີ້ວັດປະລິມານ, ຫຼັງຈາກນັ້ນທ່ານໄດ້ໃສ່ ຈຳ ນວນເງິນທີ່ຖືກຕ້ອງຂອງ insulin.
ຖ້າຜູ້ໂທໄດ້ຢຸດໄປທີ່ເຄື່ອງ ໝາຍ“ 0”, ນີ້ ໝາຍ ຄວາມວ່າກ່ອງນ້ ຳ ມັນຫວ່າງແລ້ວແລະປະລິມານທີ່ ກຳ ນົດໄວ້ກໍ່ບໍ່ໄດ້ຖືກໃສ່.
ຈື່ ຈຳ ເລກທີ່ຢູ່ໃນປ່ອງຢ້ຽມຕົວຊີ້ວັດປະລິມານແລະ ກຳ ນົດປະລິມານໃນອຸປະກອນ Vosulin-N DispoPen ໃໝ່ (ເຮັດຕາມຂັ້ນຕອນ 8-10 ເພື່ອແນະ ນຳ ປະລິມານທີ່ຍັງເຫຼືອ).
12. ນັບເຖິງ 10 ແລະເອົາເຂັມອອກຈາກໃຕ້ຜິວ ໜັງ. ລະມັດລະວັງໃສ່ ໝວກ ປ້ອງກັນດ້ານນອກໃສ່ເຂັມແລະເອົາອອກ. ໃສ່ຝາປິດໃສ່ປາກກາ syringe Vosulin-N DispoPen. ຖີ້ມເຂັມອອກຕາມການແນະ ນຳ ຂອງທ່ານ ໝໍ ຂອງທ່ານ.
ຄໍາແນະນໍາກ່ຽວກັບການສີດ
- ດ້ວຍນິ້ວມືສອງນີ້ວ, ລວບລວມພັບຜິວ ໜັງ, ໃສ່ເຂັມເຂົ້າໄປໃນຖານພັບໃນມຸມປະມານ 45 °ແລະແນະ ນຳ ອິນຊູລິນພາຍໃຕ້ຜິວ ໜັງ,
- ຫຼັງຈາກສັກຢາແລ້ວເຂັມຄວນຈະຢູ່ໃຕ້ຜິວ ໜັງ ຢ່າງ ໜ້ອຍ 6 ວິນາທີ, ເພື່ອຮັບປະກັນວ່າອິນຊູລິນຖືກແຊກເຕັມ,
- ຖ້າເລືອດປະກົດຢູ່ບ່ອນສັກຢາຫລັງຈາກຖອດເຂັມອອກ, ໃຫ້ບີບບໍລິເວນບ່ອນສີດຄ່ອຍໆດ້ວຍບາດແຜທີ່ມີຄວາມຊຸ່ມຊື່ນດ້ວຍວິທີແກ້ໄຂທີ່ຂ້າເຊື້ອ (ຕົວຢ່າງ: ເຫຼົ້າ),
- ມັນ ຈຳ ເປັນຕ້ອງປ່ຽນສະຖານທີ່ສັກຢາ.
ປະຊາກອນພິເສດ
ຄົນເຈັບຜູ້ສູງອາຍຸ (ໃນໄລຍະອາຍຸ 65 ປີ)
ຢາ Vosulin-N ສາມາດຖືກ ກຳ ນົດໃຫ້ແກ່ຜູ້ປ່ວຍຜູ້ສູງອາຍຸ.
ໃນຜູ້ປ່ວຍຜູ້ສູງອາຍຸ, ລະດັບນ້ ຳ ຕານຄວນໄດ້ຮັບການຕິດຕາມຢ່າງໃກ້ຊິດແລະການປັບປະລິມານໃຫ້ສູງຂື້ນ.
ຄົນເຈັບທີ່ມີຄວາມບົກຜ່ອງດ້ານການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງແລະຕັບອັກເສບ
ດ້ວຍຄວາມບໍ່ພຽງພໍຂອງ ໝາກ ໄຂ່ຫຼັງຫຼືຕັບ, ຄວາມຕ້ອງການຂອງ insulin ຂອງຄົນເຈັບອາດຈະຫຼຸດລົງ.
ໃນຜູ້ປ່ວຍທີ່ມີຄວາມບົກຜ່ອງດ້ານການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງຫຼືຕັບອັກເສບ, ລະດັບນ້ ຳ ຕານຄວນໄດ້ຮັບການຕິດຕາມຢ່າງໃກ້ຊິດແລະການປັບຂະ ໜາດ ຢາໃຫ້ຖືກປະຕິບັດເປັນສ່ວນບຸກຄົນ.
ການໂອນຍ້າຍຄົນເຈັບທີ່ມີການປິ່ນປົວດ້ວຍການກະກຽມອິນຊູລິນອື່ນໆ
ໃນເວລາທີ່ໂອນຍ້າຍຄົນເຈັບຈາກການກະກຽມອິນຊູລິນອື່ນໆ, ມັນອາດຈະມີຄວາມ ຈຳ ເປັນທີ່ຈະຕ້ອງປັບຂະ ໜາດ ຢາ Vosulin-N ແລະເວລາໃນການບໍລິຫານ.
ການຕິດຕາມກວດກາຢ່າງລະມັດລະວັງກ່ຽວກັບຄວາມເຂັ້ມຂຸ້ນຂອງນ້ ຳ ຕານໃນໄລຍະການໂອນຍ້າຍດັ່ງກ່າວແລະໃນອາທິດ ທຳ ອິດຫຼັງຈາກແນະ ນຳ ໃຫ້ເບິ່ງ (ເບິ່ງ ຄຳ ແນະ ນຳ ພິເສດ).
ການພົວພັນຢາເສບຕິດ
ການສັ່ງເພີ່ມເຕີມຂອງຢາຊະນິດອື່ນສາມາດເສີມຂະຫຍາຍຫຼືເຮັດໃຫ້ຜົນກະທົບຂອງ insulin ຫຼຸດລົງໃນນ້ ຳ ຕານໃນເລືອດ. ປະຕິກິລິຍາໃນທາດໂປຼຕີນໃນເລືອດສາມາດເກີດຂື້ນໂດຍການບໍລິຫານພ້ອມໆກັນຂອງ blockers α-adrenergic receptor blockers, amphetamine, anabolic steroids, β-adrenergic blockers, clofibrate, cyclophosphamide, phenfluramide, fluoxetine, quinetidine, ຖ້າ anfolic strogenids, ph-adrenergic blockers, clofibrate, cyclophosphamide, phenfluramide, fluoxetine, quinetidine, ຖ້າosfamide, Trophytocamidine, tphphytocamidine, Trophytocamidine, tphphytocamidine ການກະ ທຳ ຂອງອິນຊູລິນສາມາດອ່ອນແອລົງໄດ້ຖ້າມັນຖືກ ນຳ ໃຊ້ພ້ອມໆກັນກັບ chlorprotixen, diazoxide (saluretics), heparin, isoniazid, GCS, lithium carbonate, ກົດ nicotinic, phenolphthalein, ທາດ phenothiazine, phenytoin, ຮໍໂມນ thyroid, sympathomimetics ແລະສານຕ້ານອະຊິດ tricyclic.
ໃນຜູ້ປ່ວຍພ້ອມກັນຮັບ insulin ແລະ clonidine, reserpine ຫຼື salicylates, ທັງການອ່ອນເພຍແລະການເພີ່ມຂື້ນຂອງ insulin ສາມາດເກີດຂື້ນໄດ້.
ການດື່ມເຫຼົ້າສາມາດເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດຫຼຸດລົງໄດ້
Vosulin - ເສັ້ນທາງຂອງການບໍລິຫານແລະປະລິມານຢາ
s / c. ປະລິມານດັ່ງກ່າວແມ່ນຖືກເລືອກເປັນສ່ວນບຸກຄົນໂດຍອີງຕາມອາຫານ, ການອອກ ກຳ ລັງກາຍ, ວິຖີການ ດຳ ລົງຊີວິດ, ລະດັບນ້ ຳ ຕານໃນເລືອດແລະສະພາບການລະລາຍທາດແປ້ງທາດແປ້ງຂອງຄົນເຈັບ. ຢາມີອິນຊູລິນ 40 IU / ml. ໃນຜູ້ໃຫຍ່, ສຳ ລັບຜູ້ທີ່ໃຊ້ຢາ Vosulin-30/70 ແມ່ນຄັ້ງ ທຳ ອິດ, ປະລິມານທີ່ໃຫ້ໂດຍສະເລ່ຍໃນເບື້ອງຕົ້ນແມ່ນ 8-24 IU. ໃນເດັກນ້ອຍແລະຄົນເຈັບທີ່ມີຄວາມອ່ອນໄຫວເພີ່ມຂື້ນກັບອິນຊູລິນ, ປະລິມານທີ່ພຽງພໍສາມາດຕໍ່າກວ່າ 8 IU, ດ້ວຍຄວາມອ່ອນໄຫວທີ່ຫຼຸດລົງມັນກໍ່ສາມາດເພີ່ມຂື້ນເປັນ 24 IU.
ຄົນເຈັບຄວນໄດ້ຮັບການແນະ ນຳ ກ່ຽວກັບຄວາມຖີ່ຂອງການສັກຢາ, ວິທີໃຊ້, ວິທີການໃນການ ກຳ ນົດລະດັບຂອງທາດນ້ ຳ ຕານໃນເລືອດແລະອາດຈະຢູ່ໃນປັດສະວະພ້ອມທັງກົນລະຍຸດການຮັກສາ ສຳ ລັບການປ່ຽນແປງໃດໆໃນອາຫານຫລືລະບຽບການຂອງການປິ່ນປົວດ້ວຍອິນຊູລິນ.
Vosulin-30/70 ແລະ Vosulin-R ແມ່ນໃຊ້ໃນເວລາ 15 - 20 ນາທີ, ແລະ Vosulin-N - 30–45 ນາທີກ່ອນອາຫານ. ສະຖານທີ່ສັກຢາແມ່ນມີການປ່ຽນແປງທຸກໆຄັ້ງ.
ໃນກໍລະນີພິເສດ, Vosulin-R ສາມາດເຂົ້າໄປໃນ / m ຫຼື /. ການບໍລິຫານແບບ intravenous ແມ່ນເປັນໄປໄດ້ໃນການຮັກສາ hyperglycemic coma ແລະ ketoacidosis, ພ້ອມທັງສາມາດບັນລຸການຊົດເຊີຍການເຜົາຜະຫລານໃນໄລຍະເວລາກ່ອນ, ໃນລະຫວ່າງແລະຫຼັງໃນຜູ້ປ່ວຍທີ່ເປັນໂລກເບົາຫວານໃນ ໜ່ວຍ ບໍລິການດູແລແບບສຸມ, ບ່ອນທີ່ມີຄວາມເປັນໄປໄດ້ໃນການກວດກາຫ້ອງທົດລອງກ່ຽວກັບນ້ ຳ ຕານແລະອາຊິດ - ຢູ່ໃນເລືອດ.
ເມື່ອປ່ຽນຈາກອິນຊູລິນສັດມາເປັນອິນຊູລິນຂອງມະນຸດ, ການຫຼຸດຜ່ອນປະລິມານຢາແມ່ນ ຈຳ ເປັນ. ການຫັນປ່ຽນຈາກປະເພດ insulin ຊະນິດອື່ນມາໃຊ້ກັບຢານີ້ຄວນຈະຖືກປະຕິບັດພາຍໃຕ້ການຄວບຄຸມຂອງທ່ານ ໝໍ, ໂດຍສະເພາະໃນອາທິດ ທຳ ອິດຂອງການປ່ຽນແປງດັ່ງກ່າວ.
ຢານີ້ບັນຈຸອິນຊູລິນ 40 IU ໃນປະລິມານ 1 ມລຂອງ r-ra, ສະນັ້ນພຽງແຕ່ syringes ຈົບຈາກ 40 IU / ml ສາມາດໃຊ້ໃນການບໍລິຫານຂອງມັນ. ຢ່າປະສົມ Vosulin ກັບ Insulin ຂອງຄວາມເຂັ້ມຂຸ້ນອື່ນໆ!
ກ່ອນທີ່ຈະໃຊ້, ຄວນສັ່ນຂວດຂວດດ້ວຍຢາທີ່ລະມັດລະວັງ. ເນື້ອໃນຂອງຂວດທີ່ມີ Vosulin-30/70 ຫຼື Vosulin-N ຄວນມີເມກປົກຄຸມເປັນປົກກະຕິຫຼືມີນໍ້າກ້ອນ, ແລະດ້ວຍ Vosulin-R - ໂປ່ງໃສ, ບໍ່ມີສີແລະບໍ່ມີຄວາມບໍ່ສະອາດ. ການຢຸດເຊົາບໍ່ຄວນໃຊ້ຖ້າຫາກວ່າ, ຫລັງຈາກສັ່ນ, ການລວມເອົາຕ່າງປະເທດຖືກສັງເກດເຫັນຢູ່ໃນໂຖ. ກ່ອນທີ່ຈະຕັ້ງອິນຊູລິນຊຸດ ທຳ ອິດ, ຝາປິດພາດສະຕິກຖືກຖອດອອກຈາກຝາອັດ, ການມີຢູ່ຂອງມັນຊີ້ໃຫ້ເຫັນວ່າຢາດັ່ງກ່າວບໍ່ໄດ້ຖືກ ນຳ ໃຊ້, ແຕ່ຄອກບໍ່ໄດ້ຖືກເອົາອອກ. ສຸດທ້າຍແມ່ນຖືກເຊັດດ້ວຍ r-rum ທີ່ຂ້າເຊື້ອກ່ອນການ ນຳ ໃຊ້. ເພາະສະນັ້ນ, ປະລິມານອາກາດທີ່ເລືອກໄດ້ຖືກເອົາເຂົ້າໄປໃນ syringe ແລະສັກເຂົ້າໄປໃນຫຼອດຂອງອິນຊູລິນ, ຫຼັງຈາກນັ້ນ, ຫຼອດອິນຊູລິນຈະຖືກປ່ຽນແທນພ້ອມກັບ syringe ແລະ ຈຳ ນວນເງິນທີ່ເຫມາະສົມຂອງ insulin ຈະຖືກເກັບ. ຟອງອາກາດຖືກເອົາອອກຈາກ syringe. ສະຖານທີ່ສັກແມ່ນຖືກຂ້າເຊື້ອ, ພັບຜິວ ໜັງ ໄດ້ຖືກສ້າງຕັ້ງຂຶ້ນ, ແລະອິນຊູລິນຖືກສັກຊ້າໆ. ຫຼັງຈາກການສີດ, ເຂັມຖືກຍ້າຍອອກຢ່າງລະມັດລະວັງ, ແລະສະຖານທີ່ສັກຢາຖືກກົດດ້ວຍຝ້າຍຝ້າຍປະມານສອງສາມວິນາທີ
ຄຳ ແນະ ນຳ ພິເສດ ສຳ ລັບການ ນຳ ໃຊ້
ການໂອນຄົນເຈັບໄປສູ່ປະເພດອິນຊູລິນອີກປະເພດ ໜຶ່ງ ຫລືການກະກຽມອິນຊູລິນທີ່ມີຊື່ການຄ້າທີ່ແຕກຕ່າງກັນຄວນຈະເກີດຂື້ນພາຍໃຕ້ການຊີ້ ນຳ ດ້ານການແພດຢ່າງເຄັ່ງຄັດ. ການປ່ຽນແປງຂອງກິດຈະ ກຳ ຂອງອິນຊູລິນ, ປະເພດຂອງມັນ (ຕົວຢ່າງ, ປົກກະຕິ, ລວມເຂົ້າກັນ), ຊະນິດພັນ (porcine, insulin ຂອງມະນຸດ, analogue insulin ຂອງມະນຸດ) ຫຼືວິທີການຜະລິດ (DNA recombinant insulin ຫຼື insulin ຂອງຕົ້ນ ກຳ ເນີດຂອງສັດ) ອາດ ຈຳ ເປັນຕ້ອງປັບປະລິມານ.
ຄວາມຕ້ອງການ ສຳ ລັບການປັບຂະ ໜາດ ປະລິມານອາດຈະມີຢູ່ໃນຂັ້ນຕອນບໍລິຫານ ທຳ ອິດຂອງການກະກຽມອິນຊູລິນຂອງມະນຸດຫຼັງຈາກການກະກຽມອິນຊູລິນຂອງຕົ້ນ ກຳ ເນີດຂອງສັດຫຼືຄ່ອຍໆໃນໄລຍະຫຼາຍໆອາທິດຫຼືຫຼາຍເດືອນຫຼັງຈາກການໂອນ. ຄວາມຕ້ອງການຂອງອິນຊູລິນອາດຈະຫຼຸດລົງດ້ວຍການເຮັດວຽກຂອງ adrenal ບໍ່ພຽງພໍ, ຕ່ອມນ້ ຳ ມູກຫຼືຕ່ອມ thyroid, ມີຄວາມບໍ່ພຽງພໍຂອງ ໝາກ ໄຂ່ຫຼັງຫຼືຕັບ. ດ້ວຍພະຍາດບາງຢ່າງຫລືຄວາມເຄັ່ງຄຽດທາງອາລົມ, ຄວາມຕ້ອງການຂອງອິນຊູລິນອາດຈະເພີ່ມຂື້ນ. ການປັບຕົວຄັ້ງດຽວກັນອາດຈະມີຄວາມ ຈຳ ເປັນເມື່ອເພີ່ມກິດຈະ ກຳ ອອກ ກຳ ລັງກາຍຫລືເມື່ອປ່ຽນອາຫານ ທຳ ມະດາ.
ອາການຂອງພະຍາດເບົາຫວານກ່ອນ ໜ້າ ໃນລະຫວ່າງການບໍລິຫານອິນຊູລິນໃນຄົນເຈັບບາງຄົນອາດຈະມີການອອກສຽງ ໜ້ອຍ ລົງຫຼືແຕກຕ່າງຈາກທີ່ໄດ້ສັງເກດເຫັນໃນໄລຍະທີ່ບໍລິຫານອິນຊູລິນຂອງຕົ້ນ ກຳ ເນີດຂອງສັດ. ດ້ວຍການເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດເປັນປົກກະຕິ, ຕົວຢ່າງ, ເປັນຜົນມາຈາກການປິ່ນປົວດ້ວຍລະບົບອິນຊູລິນ, ອາການທັງ ໝົດ ຫລືບາງຢ່າງຂອງອາການຂອງພະຍາດຕ່ອມນ້ ຳ ຕານໃນເລືອດອາດຈະຫາຍໄປ, ເຊິ່ງຄວນບອກໃຫ້ຄົນເຈັບຮູ້. ອາການຂອງພະຍາດເບົາຫວານກ່ອນ ໜ້າ ນີ້ອາດຈະມີການປ່ຽນແປງຫລືບໍ່ຄ່ອຍຈະແຈ້ງປານໃດກັບການເປັນໂຣກໂຣກເບົາຫວານ, ໂຣກ neuropathy ພະຍາດເບົາຫວານ, ຫຼືການໃຊ້ beta-blockers. ໃນບາງກໍລະນີ, ອາການແພ້ທ້ອງຖິ່ນສາມາດເກີດມາຈາກເຫດຜົນທີ່ບໍ່ກ່ຽວຂ້ອງກັບການກະ ທຳ ຂອງຢາ, ຕົວຢ່າງ, ການລະຄາຍເຄືອງຜິວ ໜັງ ກັບຕົວແທນ ທຳ ຄວາມສະອາດຫຼືການສີດທີ່ບໍ່ຖືກຕ້ອງ. ໃນກໍລະນີທີ່ຫາຍາກຂອງອາການແພ້ທີ່ເປັນລະບົບ, ຕ້ອງມີການປິ່ນປົວທັນທີ. ບາງຄັ້ງ, ຕ້ອງມີການປ່ຽນແປງອິນຊູລິນຫຼື desensitization.
ໃນລະຫວ່າງການຖືພາ, ມັນເປັນສິ່ງ ສຳ ຄັນໂດຍສະເພາະໃນການຮັກສາການຄວບຄຸມ glycemic ທີ່ດີໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ. ໃນລະຫວ່າງການຖືພາ, ຄວາມຕ້ອງການຂອງ insulin ມັກຈະຫຼຸດລົງໃນໄຕມາດ ທຳ ອິດແລະເພີ່ມຂື້ນໃນໄຕມາດທີສອງແລະທີສາມ. ມັນໄດ້ຖືກແນະນໍາໃຫ້ຜູ້ປ່ວຍໂຣກເບົາຫວານແຈ້ງໃຫ້ທ່ານຫມໍຮູ້ກ່ຽວກັບການເລີ່ມຕົ້ນຫຼືການວາງແຜນການຖືພາ. ໃນຜູ້ປ່ວຍທີ່ເປັນໂຣກເບົາຫວານໃນໄລຍະທີ່ລ້ຽງລູກດ້ວຍນົມ (ການລ້ຽງລູກດ້ວຍນົມແມ່), ການປັບຕົວຂອງຢາອິນຊູລິນ, ອາຫານຫຼືທັງສອງຢ່າງແມ່ນສາມາດຮຽກຮ້ອງໄດ້. ໃນການສຶກສາກ່ຽວກັບຄວາມເປັນພິດຂອງພັນທຸ ກຳ ໃນຊີວະວິທະຍາແລະໃນຊຸດ vivo, ອິນຊູລິນຂອງມະນຸດບໍ່ໄດ້ມີຜົນກະທົບທີ່ເປັນໂຣກ mutagenic.
ການກະກຽມອິນຊູລິນໃນອານານິຄົມinsulinnіңousinsulinnіңbasқatүrіne nemese saudalyқ belgisi basқa insulin ກຽມກ່ຽວກັບ ayystru dәrіgerdіңқataңbaқylauymen jasaluy tis. Insulin tүrіnің, onyңbelsendіlіgіnің (mysaly, ປົກກະຕິ, bіrіktіrіlgen) tүrіnің (doңyzinsulinі, Adam insulinі, Adam insulinіnіңຮ່ວມ) Nemesu өndіruәdіsіnің (DNA rekombinantty insulin Nemesu Januaria tektі insulin) өzgeruіປະລິມານ korrektsiyalau қazhettіgіne Alyp keluіmүmkіn.
ການກະກຽມ Insulin Zhanuar tektіkanіn adam insulin ການກະກຽມbіrіnshіnngіzude nemese аuystyrғannankeyіnbіrneshe apta naylar boi bіrtіndep dosed correction қazhettіgі talap etіlіmіnulі. Insulin ສາເຫດ etush etlіkbүyrekүstі bezi қızmetіzhetkіlіksіzdіgіnde, ຕ່ອມ pituitary nemese withoutalқanshaໂດຍບໍ່ມີ, bүyrek nemese bauyr zhetkіlіksіzdіgіndetөmendeuіmүmkіn. Keibir aurularda nemese ອາລົມқiyn zhadaylarda insulinind қazhetsіnuzhouғarylauymүmkіn.
ປະລິມານ korrektsiyalau қazhettіgі Dene zhүktemesіnde neme әdettegі em-dәmөzgergende de talap etіluіmүmkіn. Keibir nauқastarda adam insulinіn engizu ayasinda hypoglycemiaңຂອງຂວັນຫູທີ່ເປັນສັນຍາລັກຂອງປະເທດເບລຢ້ຽນazyraқ bilinuy mүmkіn nemese olarda жан genuar tektі insulin ayasinda engizudegyde bayalғanynımınıılıı Mysaly, insulinmen қarқyndy emdeu nәtizhesіndegіқandaғy glucose deңgeyіқalypty Bolu zhaғdayyndagipoglikemiyanyң Belgie berushіsimptomdarynyңkeybіrі neme bәrіzhoғalypketuіmүmkіn, bұl turaly nauқastarғa habarlanuy tiіs.
ພະຍາດເບົາຫວານұzaқauyrғanda, ໂຣກ neuropathy ພະຍາດເບົາຫວານ, nemesa bir mezgilda beta-adrenobhegіshterқoldanғandahypoglycemiaңໂຣກປອດບວມໃນປະເທດເບລຢ້ຽນ, гzgeruі nemese azyraқbіlіnіmіm. Bіrқatarzhғdaylardazhergіlіktіການແພ້ຢາқຕິກິລິຍາdrugserіmen bailanysy zheқ sebeperden, ຄວາມຄິດ, ຕົວແທນຕົວແທນtazalaғyshterіtіrіrkenuіnen nemese ສັກңແຫ້ງасasalmauynan tuyndauy mыmkіn. ອາການແພ້Zhүyelіқ reactar damuynyң sirek zhadaylarynda dereu jasaluy talap etіledі. Keide insulin ayustyryluy, bolmas desensitization jasau talap etіluіmүmkіn.
iabetant diabeti bar emdelushіlergeүktіlіkkazіndeglycemiaғazhқsybaқylauda demep otiru erekshe maңyzdy. Zhүktіlіkkesіndeәdette insulin қazhettіlіkຂ້າພະເຈົ້າ trimester өtдеmendep, ພັນລະຍາ II III trimester лерzheғarylydy. ພະຍາດເບົາຫວານnauқastanushylarғa zhktililik zhosparlanuy nemese bastalғany turaly dәrіgerge khabarlap otyru ұsynilady. iabetant diabetimen auyratin nauқastarda lactation kezңinde (emshekpen emіzu) ການແກ້ໄຂ insulin dozasyn, ຂ້າພະເຈົ້າໄດ້ມອບໃຫ້ເພື່ອລະນຶກເຖິງສິ່ງທີ່ບໍ່ດີຕໍ່ສຸຂະພາບ. ແມ່ຍິງໃນ vitro ໃນພັນທຸ ກຳ vivo serialarynda қыттытызертттеззеререререререререререріі
ປະລິມານຢາແລະເສັ້ນທາງບໍລິຫານ
ກົດລະບຽບ ສຳ ລັບການກະກຽມແລະການບໍລິຫານຢາ
ຂວດ Vosulin-R (ລົດເຂັນ) ບໍ່ ຈຳ ເປັນຕ້ອງມີການຊົດເຊີຍຄືນແລະສາມາດ ນຳ ໃຊ້ໄດ້ຖ້າເນື້ອໃນຂອງມັນມີທາດແຫຼວທີ່ລະອຽດ, ບໍ່ມີສີຫລືເກືອບບໍ່ມີສີ, ໂດຍບໍ່ມີອະນຸພາກທີ່ເບິ່ງເຫັນ.
ຫຼອດ (ໄສ້ຕອງ) ຄວນໄດ້ຮັບການກວດກາຢ່າງລະມັດລະວັງ. ທ່ານບໍ່ຄວນໃຊ້ຢາດັ່ງກ່າວຖ້າມັນມີທາດ flakes, ຖ້າວ່າເມັດສີຂາວແຂງໆຕິດຢູ່ດ້ານລຸ່ມຫລືຝາຂອງຂວດ, ສ້າງຜົນກະທົບຂອງຮູບແບບທີ່ ໜາວ.
ເນື້ອໃນຂອງຂວດຄວນເຕີມລົງໃນເຂັມອິນຊູລິນທີ່ສອດຄ້ອງກັບຄວາມເຂັ້ມຂົ້ນຂອງອິນຊູລິນແລະປະລິມານທີ່ຕ້ອງການຂອງອິນຊູລິນຄວນໄດ້ຮັບການປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ຂອງທ່ານ ໝໍ.
ຢາຄວນໄດ້ຮັບການປະຕິບັດ (ໃນລົດເຂັນ) ໂດຍສອດຄ່ອງກັບ ຄຳ ແນະ ນຳ ຂອງຜູ້ຜະລິດ ສຳ ລັບເຂັມສັກຢາ. ການໃຊ້ເຂັມພາຍນອກຂອງເຂັມ, ທັນທີຫຼັງຈາກການແຊກ, ເອົາເຂັມອອກແລະ ທຳ ລາຍມັນຢ່າງປອດໄພ. ການເອົາເຂັມອອກທັນທີຫຼັງຈາກການສັກຢາຈະຮັບປະກັນການເປັນຫມັນ, ປ້ອງກັນການຮົ່ວໄຫຼ, ເຄື່ອງປັ່ນອາກາດແລະການອຸດຕັນຂອງເຂັມທີ່ເປັນໄປໄດ້. ຫຼັງຈາກນັ້ນ, ໃສ່ ໝວກ ໃສ່ມືຈັບ. ເຂັມບໍ່ຄວນໃຊ້ ໃໝ່. ເຂັມແລະເຂັມສັກຢາບໍ່ຄວນໃຊ້ໂດຍຄົນອື່ນ.
Vials (cartridges) ຖືກນໍາໃຊ້ຈົນກວ່າມັນຈະກາຍເປັນຫວ່າງ, ຫລັງຈາກນັ້ນພວກມັນຄວນຈະຖືກຖິ້ມ.
ການກະກຽມ dayindau zhne engizu rezhelerі
Vosulin-R Utysy (ເຄື່ອງອ່ານບັດ) Kite suspension of louda talap etpeydi zhne tek onyң Uramynda zат zattar mөldirtүssіz nemese tүssіzderlіksұyyқtyқ, kөzgekөrіnetіnbөlnslensela. Құtylardy (kartridzherdі) miyat tekseru Kerek. Jägerຂອງຢາұlpa bolsa, Nemesa үtytүbіne nemese қabyrрыalarynaayazdaғyнrnekter shinetera қattabөlshekter zhabysyp қalsaການກະກຽມpaydalanudyң kereby zhoқ.
тыішіндегісінэгілетін insulin concentrationsyna tyіsіnshe insulin ekіshіne toltyryp alu kerek, ເມຍinsulinnің kazhetti dozasyn dәrіgerkөrsetіneເວົ້າengziedі.
ການກະກຽມ (cardriderzhde) ekkish-қalamdyөndіrushіnіңnұsқaulyғyna saengisu kerek. Inenіңsyrtқyқalpakshasyn paydalana otyryp, engzgennen keyіn dereu inenіbұryp zhne уauipsyztүrde zhoyady. ການສີດແມ່ນ keyin inerei dereu shesu sterildіlіktіқamtamasyzetedі, aғudyң, auғa taraldudy әәnemүmkіn bolatyn inenің shashylyp, lastanudyң aldyn alady. ໂຊດາsoңқalpaқshanyқalamқakigіzedі. Ineni Kayta Paidalanuha Bolmaydy. Ineni zhne ekkish-қalamdybasқaadamdardyң payalanuyna bolmaida.
Құtylar (cardrider) bosap қalғansha payalanalady, ຖົ່ວເຫຼືອງ, ຖົ່ວ olan laқtyryp tastalada.
ການພົວພັນຢາເສບຕິດ
ຜົນກະທົບຂອງ hypoglycemic ຂອງ Vosulin-R ຫຼຸດຜ່ອນຜົນກະທົບຂອງການຄຸມກໍາເນີດຂອງປາກ, corticosteroids, ການກະກຽມຮໍໂມນ thyroid, thiazide diuretics, diazoxide, ຢາຕ້ານເຊື້ອ tricyclic.
ຜົນກະທົບຂອງ hypoglycemic ຂອງ Vosulin-R ຊ່ວຍເພີ່ມຜົນກະທົບຂອງຢາ hypoglycemic ໃນປາກ, salicylates (ເຊັ່ນ: ກົດ acetylsalicylic), sulfonamides, monoamine oxidase inhibitors (MAOs), beta-blockers, ທາດເອທາໂນນແລະເອທານອນ.
ຢາຄຸມ ກຳ ເນີດໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ Vosulin-R hypoglycemia ә sery contraceptive contraceptive, corticosteroid tardis ңalқanshaໂດຍບໍ່ມີຢາເສບຕິດຮໍໂມນ, ຢາ thiazidti diureticterdia, diazoxide, tricyclide antidepressant tardis әserіntөmendet.
hyposlycemia os serial peroral ແລະ hypoglycemia қການກະກຽມ tarda, tanta salicylate (ຄວາມຄິດ, acetylsalicyl қyshylylynң), sulfanilamide terde, monoamine oxidase, beta-ethylenediamine
ການກິນເກີນຂອງ vosulin ໃນການແກ້ໄຂ
ອາການຕ່າງໆ: ໂລກລະລາຍໃນເລືອດ, ພ້ອມດ້ວຍອາການງ້ວງຊຶມ, ມີເຫື່ອອອກຫລາຍຂຶ້ນ, ໂຣກຜີວ ໜັງ ອັກເສບ, pallor ຂອງຜິວ ໜັງ, ປວດຫົວ, ສັ່ນ, ປວດຮາກ, ສັບສົນ.
ໃນບາງເງື່ອນໄຂ, ຕົວຢ່າງ, ໂດຍມີໄລຍະເວລາດົນນານຫຼືມີການຕິດຕາມກວດກາຢ່າງລະອຽດກ່ຽວກັບໂລກເບົາຫວານ, ອາການຂອງພະຍາດເບົາຫວານຂອງໂຣກເບົາຫວານສາມາດປ່ຽນແປງໄດ້.
ການຮັກສາ: ໂດຍປົກກະຕິແລ້ວການລະລາຍທາດ ນຳ ້ຕານໃນເລືອດສາມາດຢຸດໄດ້ໂດຍການກິນທາດນ້ ຳ ຕານຫຼືນ້ ຳ ຕານ. ຕ້ອງມີການດັດປັບປະລິມານຢາອິນຊູລິນ, ອາຫານ, ຫຼືກິດຈະ ກຳ ອອກ ກຳ ລັງກາຍ.
ການແກ້ໄຂບັນຫາທາດນ້ ຳ ຕານໃນລະດັບປານກາງສາມາດ ດຳ ເນີນການໄດ້ໂດຍ ນຳ ໃຊ້ການບໍລິຫານຂອງຕ່ອມນ້ ຳ ຕານໃນເລືອດ.
ອາການ: sylbyrlyқpen, қattatersheңdіkpen, tachycardiamen, teri zhabyndysynyң bozaruymen, ເບດ ayruymen, dirіlmen, құsu, sananyң shatasuymen birge zhretіn hypoglycemia. Belgіlbіrzhдаdaylarda, ຄວາມຄິດ, ұзақуасозытғаconvokedғanda nemese dant diabetin қarқyndybaқylaud, hypoglycemiaңໂຣກຫູຫູຊາວເບລຢ້ຽນарыzgeruіmүmkіn.