ໂລກເບົາຫວານສາມາດເປັນສາເຫດຂອງຫຍັງ?
ດັ່ງທີ່ໄດ້ກ່າວມາແລ້ວຂ້າງເທິງນີ້, ພະຍາດເບົາຫວານແມ່ນເປັນອັນຕະລາຍໂດຍສະເພາະ ສຳ ລັບອາການແຊກຊ້ອນຂອງມັນ. ຖ້າລະດັບນໍ້າຕານໃນເລືອດໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານສູງຂື້ນເລື້ອຍໆ, ເວລາຜ່ານໄປ, ຄວາມເສຍຫາຍຕໍ່ອະໄວຍະວະເຊັ່ນ: ຕາ, ໝາກ ໄຂ່ຫຼັງແລະຂາຈະພັດທະນາ. ເຮືອຂະ ໜາດ ນ້ອຍປະສົບກັບຕາແລະ ໝາກ ໄຂ່ຫຼັງ.
ຝາຂອງເຮືອນ້ອຍ, ຢູ່ໃນການຕິດຕໍ່ກັນຢ່າງຕໍ່ເນື່ອງກັບເລືອດທີ່ໄຫຼພາຍໃນເຮືອ, ມີຄວາມອ່ອນໄຫວຫຼາຍຕໍ່ລະດັບນໍ້າຕານທີ່ສູງຂື້ນ. ພາຍໃຕ້ອິດທິພົນຂອງມັນ, ການປ່ຽນແປງທີ່ບໍ່ປ່ຽນແປງໄດ້ຄ່ອຍໆເກີດຂື້ນໃນ ກຳ ແພງຂອງຫລອດເລືອດ, ເປັນຜົນມາຈາກການສະ ໜອງ ເລືອດທີ່ເສື່ອມສະພາບ, ຊຶ່ງ ໝາຍ ຄວາມວ່າໂພຊະນາການຂອງອະໄວຍະວະທັງ ໝົດ. ນີ້, ແລະເຮັດໃຫ້ການລົບກວນການເຮັດວຽກຂອງມັນ.
ໂຣກໂຣກເບົາຫວານໃນໂຣກເບົາຫວານ
ໃນສາຍຕາ, ຕໍ່ກັບຄວາມເປັນມາຂອງລະດັບນ້ ຳ ຕານໃນເລືອດທີ່ເພີ່ມຂື້ນຢ່າງຕໍ່ເນື່ອງ, ໂຣກ retina ມີບັນຫາ. ແຜ່ນໃບຄ້າຍຄືກັບຢູ່ທາງຫຼັງ (ເບິ່ງຮູບ 20). ພື້ນຖານຂອງ retina ແມ່ນ plexus ຂອງເຮືອຂະຫນາດນ້ອຍ, ມັນຍັງມີຈຸດຈົບຂອງເສັ້ນປະສາດທີ່ໃຫ້ຫນ້າທີ່ຂອງວິໄສທັດ. ພາວະແຊກຊ້ອນຂອງພະຍາດເບົາຫວານຍ້ອນການປ່ຽນແປງຂອງເຮືອຂອງ retina ຖືກເອີ້ນວ່າໂຣກເບົາຫວານ (retinopathy) ໂດຍພະຍາດເບົາຫວານ (ຄຳ ທີ່ມາຈາກຊື່ພາສາລາແຕັງ ສຳ ລັບ retina - retinaຊຶ່ງຫມາຍຄວາມວ່າ "ເຄືອຂ່າຍ").

ຮູບທີ 20
ຄວາມ ໝາຍ ຂອງ ຄຳ ສັບທີ່ໃຊ້ກັນເລື້ອຍໆວ່າ "fundus" ກໍ່ຄວນຈະຖືກອະທິບາຍ. ນີ້ແມ່ນສ່ວນ ໜຶ່ງ ຂອງເສັ້ນໃນພາຍໃນຂອງຕາເຊິ່ງສາມາດເບິ່ງເຫັນໄດ້ໃນລະຫວ່າງການກວດພິເສດທີ່ປະຕິບັດໂດຍແພດຕາ. retina ໄດ້. ສະນັ້ນ, ສາເຫດຂອງການເປັນໂຣກເບົາຫວານຍ້ອນໂຣກເບົາຫວານແມ່ນການເສື່ອມໂຊມຂອງພະຍາດເບົາຫວານເປັນເວລາດົນ. ບັນດາເຮືອຂອງ retina ໃນໂຣກເບົາຫວານທີ່ເປັນໂຣກເບົາຫວານກາຍເປັນກະດູກຫັກ, ມີຄວາມບົກຜ່ອງ, ສູນເສຍຄວາມຍືດຍຸ່ນ, ເຊິ່ງ ນຳ ໄປສູ່ການປ່ຽນແປງຂອງເນື້ອເຍື່ອທັງ ໝົດ ຂອງ retina, ໂດຍສະເພາະ, ເປັນໂຣກເສັ້ນເລືອດ.
ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກຂາດໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ ນັ້ນແມ່ນ, ຖ້າຄົນເຈັບບໍ່ຈົ່ມກ່ຽວກັບວິໄສທັດທີ່ຫຼຸດລົງ, ນີ້ບໍ່ໄດ້ຫມາຍຄວາມວ່າລາວບໍ່ມີໂຣກ retinopathy! ໃນເວລາທີ່ວິໄສທັດເສື່ອມໂຊມຫຼາຍຈົນຄົນເຈັບເລີ່ມສັງເກດເຫັນມັນ, ນີ້ມັກຈະບົ່ງບອກເຖິງໄລຍະໄກຂອງໂຣກປີ່ນປົວ, ເຊິ່ງເກືອບຈະເປັນໄປບໍ່ໄດ້ທີ່ຈະປິ່ນປົວຢ່າງມີປະສິດຕິຜົນ.
ການປະກົດຕົວແລະຄວາມຮຸນແຮງຂອງພະຍາດເບົາຫວານນີ້ສາມາດຖືກ ກຳ ນົດໂດຍແພດຕາ (ຊ່ຽວຊານຕາ) ໃນເວລາກວດເບິ່ງກອງທຶນດັ່ງກ່າວກັບນັກຮຽນທີ່ເສື່ອມໂຊມ. ເພື່ອເຮັດໃຫ້ຜີວ ໜັງ ປຽກ, ຢອດນ້ ຳ ພິເສດຈະຖືກໃສ່ເຂົ້າຕາ, ຫລັງຈາກນັ້ນວິໄສທັດຊົ່ວຄາວ, ມົວ ໝອງ. ຂັ້ນຕອນນີ້ແມ່ນມີຄວາມ ຈຳ ເປັນ, ເພາະວ່າບາງຄັ້ງທີ່ມີໂຣກໂຣກເບົາຫວານໃນໂຣກໂຣກເບົາຫວານການປ່ຽນແປງຕົ້ນຕໍແມ່ນຕັ້ງຢູ່ບໍລິເວນອ້ອມແອ້ມຂອງ retina, ໃນຂະນະທີ່ຢູ່ເຂດພາກກາງ, ເຊິ່ງສາມາດເບິ່ງເຫັນໄດ້ໂດຍບໍ່ມີການຂະຫຍາຍຕົວຂອງຈິດ ສຳ ນຶກ, ພວກມັນຍັງບໍ່ມີ. ຜູ້ຊ່ຽວຊານດ້ານການ ສຳ ຫຼວດກວດກາເບິ່ງກອງທຶນໂດຍໃຊ້ອຸປະກອນພິເສດ.
ປົກກະຕິແລ້ວ, ແວ່ນຕາຖືກເລືອກໃນເວລາທີ່ໄປຢ້ຽມຢາມແພດຕາ. ຂ້ອຍຕ້ອງເວົ້າວ່າມັນເປັນໄປບໍ່ໄດ້ທີ່ຈະປັບປຸງວິໄສທັດທີ່ໄດ້ຮັບຜົນກະທົບຈາກໂຣກ retinopathy ດ້ວຍແວ່ນຕາ. ການປ່ຽນແປງແບບດຽວກັນທີ່ສາມາດແກ້ໄຂໄດ້ໂດຍການເລືອກແວ່ນຕາບໍ່ໄດ້ກ່ຽວຂ້ອງກັບໂຣກ retinopathy. ພວກມັນແມ່ນຜົນຂອງການເປັນໂຣກ myopia ຫຼືການເບິ່ງເຫັນໄກແລະບາງຄັ້ງກໍ່ເຮັດໃຫ້ເກີດຄວາມວິຕົກກັງວົນຢ່າງແຮງທີ່ບໍ່ສົມເຫດສົມຜົນຂອງຄົນເຈັບ, ເພາະວ່າລາວຖືວ່າພວກມັນມີອາການແຊກຊ້ອນຂອງໂລກເບົາຫວານ.
ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານຄວນສະແດງໃຫ້ແພດຕາເບິ່ງເຫັນຢ່າງ ໜ້ອຍ ປີລະຄັ້ງ!
ໃນໂລກເບົາຫວານຊະນິດທີ 2, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ສຸດທີ່ຈະ ດຳ ເນີນການກວດກາທັນທີຫຼັງຈາກກວດພົບ. ຄວາມຈິງກໍ່ຄືວ່າກັບໂຣກເບົາຫວານຊະນິດນີ້, ເວລາທີ່ແນ່ນອນຂອງການເລີ່ມຕົ້ນຂອງພະຍາດແມ່ນເກືອບຈະບໍ່ເປັນໄປໄດ້ໃນການສ້າງຕັ້ງ, ແລະຄົນເຈັບສາມາດມີນ້ ຳ ຕານໃນເລືອດສູງເປັນເວລາດົນນານໂດຍບໍ່ຮູ້ຕົວ. ຄວາມເສຍຫາຍຂອງກະດູກສັນຫຼັງອາດຈະພັດທະນາແລ້ວໃນໄລຍະເວລາທີ່ຊ້າລົງນີ້.
ໃນເວລາທີ່ມີໂຣກ retinopathy, ຄວາມຖີ່ຂອງການກວດຄວນເພີ່ມຂື້ນ, ເພາະວ່າການຮັກສາອາດຈະມີຄວາມ ຈຳ ເປັນໃນບາງເວລາ. ການກວດກາທັນທີຄວນໄດ້ຮັບການປະຕິບັດດ້ວຍວິໄສທັດເສື່ອມໂຊມຢ່າງກະທັນຫັນ.
ວິທີການໃນການປ້ອງກັນແລະຮັກສາໂຣກເບົາຫວານ
ທ່ານບໍ່ຄວນອີງໃສ່ວິທີການຮັກສາທີ່ບໍ່ໄດ້ມາດຕະຖານ - ແຕ່ລະໄລຍະມີການໂຄສະນາກ່ຽວກັບບາງພືດ "ເວດມົນ", ອື່ນໆ. ອັນທີ່ເອີ້ນວ່າ angioprotectors (trental, doxium, ແລະອື່ນໆ) ຍັງໄດ້ຫັນອອກມາບໍ່ມີປະສິດຕິຜົນໃນການຮັກສາແລະປ້ອງກັນພະຍາດເບົາຫວານຂອງຕາ.
ວິທີການທີ່ເຊື່ອຖືໄດ້ໃນການຮັກສາໂຣກເບົາຫວານທີ່ເປັນໂຣກເບົາຫວານ, ຖືກຮັບຮູ້ແລະ ນຳ ໃຊ້ຢ່າງ ສຳ ເລັດຜົນໃນທົ່ວໂລກ, ແມ່ນການຖ່າຍດ້ວຍເລເຊີຂອງເລນາ. ການຍັບຍັ້ງເລເຊີທີ່ປະຕິບັດໄດ້ທັນເວລາແລະຖືກຕ້ອງເຮັດໃຫ້ທ່ານປະຫຍັດວິໄສທັດເຖິງແມ່ນວ່າໃນໄລຍະທ້າຍຂອງການເປັນໂຣກເບົາຫວານໃນ 60% ຂອງຄົນເຈັບເປັນເວລາ 10-12 ປີ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ການປິ່ນປົວໃນໄລຍະເລີ່ມຕົ້ນຂອງໂຣກ retinopathy ແມ່ນມີປະສິດຕິຜົນສູງສຸດ.
ຄົນເຈັບມັກຈະບໍ່ມີຄວາມຄິດທີ່ຖືກຕ້ອງກ່ຽວກັບການຖ່າຍພາບເລເຊີ. ບາງຄັ້ງວິທີການນີ້ໄດ້ຖືກຮັບຮູ້ວ່າເປັນການຜ່າຕັດທີ່ສັບສົນໃນສາຍຕາ, ຈາກການທີ່ບາງຄົນ“ ຄົນຮູ້ຈັກຄຸ້ນເຄີຍ” ໄດ້ກາຍເປັນເລື່ອງຮ້າຍແຮງກວ່າເກົ່າ. ຂໍ້ມູນຈາກແຫຼ່ງຂໍ້ມູນທີ່ບໍ່ ໜ້າ ເຊື່ອຖືສາມາດເຮັດໃຫ້ຄົນເຈັບຢ້ານກົວ, ແລະລາວປະຕິເສດວິທີການທີ່ ໜ້າ ເຊື່ອຖືແລະມີປະສິດທິພາບໃນການຮັກສາວິທີການປິ່ນປົວແບບ“ ມະຫັດສະຈັນ” ອື່ນ.
Laser photocoagulation ແມ່ນຂັ້ນຕອນການອອກນອກຂອງຄົນເຈັບເຊິ່ງຖືກປະຕິບັດໃນ ໜຶ່ງ ຄັ້ງຫຼືຫຼາຍຄັ້ງ, ແລະປອດໄພສົມບູນ. ຄວາມ ໝາຍ ຂອງມັນແມ່ນການໃຊ້ເລເຊີທີ່ມີເລນທີ່ມີການປ່ຽນແປງເຊິ່ງຊ່ວຍປ້ອງກັນຄວາມຄືບ ໜ້າ ຂອງຂະບວນການຕໍ່ໄປ.
ມັນຄວນຈະເຂົ້າໃຈວ່າການປິ່ນປົວແບບນີ້ຢຸດການເສື່ອມໂຊມຂອງສາຍຕາ, ແຕ່ດ້ວຍການຫຼຸດຜ່ອນທີ່ ສຳ ຄັນມັນບໍ່ມີການກັບຄືນສູ່ວິໄສທັດທີ່ດີ. ເງື່ອນໄຂເບື້ອງຕົ້ນ ສຳ ລັບຜົນກະທົບໃນທາງບວກທີ່ ໝັ້ນ ຄົງຂອງເລເຊີ photocoagulation ແມ່ນການຊົດເຊີຍທີ່ດີ ສຳ ລັບໂລກເບົາຫວານ, ໃນກໍລະນີທີ່ບໍ່ມີຄວາມຄືບ ໜ້າ ຂອງໂຣກ retinopathy ຈະສືບຕໍ່ໄປ.
ໂຣກຊືມເສົ້າທີ່ຮ້າຍແຮງ (ເອີ້ນວ່າການສົ່ງເສີມ) ເປັນໄພຂົ່ມຂູ່ຕໍ່ຄົນເຈັບດ້ວຍການສູນເສຍສາຍຕາ. ໃນກໍລະນີເຫຼົ່ານີ້, ຕ້ອງມີການຕິດຕາມກວດກາຢ່າງສະ ໝໍ່າ ສະ ເໝີ ໂດຍແພດຊ່ຽວຊານຕາ, ແລະວິທີການປິ່ນປົວທາງການແພດບາງຄັ້ງກໍ່ເປັນໄປໄດ້. ເພື່ອຫລີກລ້ຽງສະຖານະການທີ່ເປັນໂຣກສ້ວຍແຫຼມ (ໂຣກເສັ້ນເລືອດໃຫຍ່, ການກວດຂອງຮ່າງກາຍ), ເຊິ່ງສາມາດນໍາໄປສູ່ຜົນສະທ້ອນທີ່ບໍ່ສາມາດແຍກອອກໄດ້, ໃນຂັ້ນຕອນນີ້ທ່ານຈໍາເປັນຕ້ອງຫຼີກລ້ຽງການອອກກໍາລັງກາຍຢ່າງຮຸນແຮງ. ນ້ ຳ ໜັກ, ຄວາມຕຶງຄຽດທີ່ແຂງແຮງ, ເຊິ່ງສາມາດເກີດຂື້ນກັບອາການທ້ອງຜູກຫຼືໄອເປັນປະ ຈຳ, ແມ່ນສານທີ່ຕິດເຊື້ອ.
ໃນພະຍາດເບົາຫວານ mellitus, ຄຽງຄູ່ກັບຄວາມເສຍຫາຍດ້ານຫຼັງ, ມັກຈະມີຄວາມຄຶດຂອງເລນ, ເຊິ່ງເອີ້ນວ່າ cataract. ພະຍາດນີ້ຍັງພົບເລື້ອຍໃນຄົນທີ່ບໍ່ເປັນໂລກເບົາຫວານ, ໂດຍສະເພາະໃນກຸ່ມຜູ້ສູງອາຍຸ. ຖ້າຄວາມຄຶດຂອງເລນມີຄວາມເດັ່ນຊັດ, ການເຈາະຂອງຄີຫຼັງຂອງແສງສະຫວ່າງໄປຫາ Retina ແມ່ນຍາກແລະວິໄສທັດແມ່ນມີຄວາມບົກຜ່ອງຫຼາຍ, ຈົນເຖິງການສູນເສຍທີ່ສົມບູນຂອງມັນ. ການປິ່ນປົວໂຣກຜີວ ໜັງ ໃນປະຈຸບັນໄດ້ຖືກຈັດຕັ້ງຂື້ນເປັນຢ່າງດີ; ວິທີການຮາກແມ່ນການຜ່າຕັດເພື່ອເອົາເລນທີ່ມີເມກ. ວິໄສທັດຫຼັງຈາກການປະຕິບັດງານດັ່ງກ່າວໄດ້ຖືກຟື້ນຟູ, ເຖິງແມ່ນວ່າມັນຮຽກຮ້ອງໃຫ້ມີການແກ້ໄຂດ້ວຍການຊ່ວຍເຫຼືອຂອງແວ່ນຕາຫລືໂດຍການປ່ຽນເລນຫ່າງໄກສອກຫຼີກດ້ວຍເຄື່ອງປອມ.
ມັນເປັນສິ່ງ ສຳ ຄັນ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານໃຫ້ຮູ້ວ່າການປະຕິບັດງານໃດໆ, ລວມທັງການ ກຳ ຈັດເລນ, ດຳ ເນີນໄປຢ່າງປອດໄພພຽງແຕ່ມີການຊົດເຊີຍທີ່ດີ ສຳ ລັບພະຍາດເບົາຫວານ. ສະພາບການນີ້ແມ່ນໄດ້ຖືກສົ່ງຕໍ່ໂດຍບັນດານັກຊ່ຽວຊານດ້ານວິຕາມິນ.
ພະຍາດເບົາຫວານໂຣກເບົາຫວານ
ຕໍ່ກັບຄວາມເປັນມາຂອງການເສື່ອມໂຊມຂອງພະຍາດເບົາຫວານໃນ ໝາກ ໄຂ່ຫຼັງ, ບັນດາເຮືອນ້ອຍປະສົບກັບຄວາມຫຍຸ້ງຍາກເຊິ່ງເປັນພາກສ່ວນຕົ້ນຕໍຂອງກະດູກສັນຫຼັງ (ເນື້ອເຍື່ອໃນ ໝາກ ໄຂ່ຫຼັງປະກອບດ້ວຍ glomeruli ຫຼາຍ). ບັນດາເຮືອຂອງຕ່ອມລູກ ໝາກ ໄຂ່ຫຼັງເຮັດໃຫ້ ໜ້າ ທີ່ຂອງ ໝາກ ໄຂ່ຫຼັງເຮັດ ໜ້າ ທີ່ຂອງຕົວກອງໃນຮ່າງກາຍຂອງມະນຸດ. ສານທີ່ບໍ່ ຈຳ ເປັນໃນ ໜິ້ວ ໄຂ່ຫຼັງຈະຖືກຂັບອອກມາໃນ ໜິ້ວ ປັດສະວະ, ກັ່ນຕອງເລືອດອອກຈາກເລືອດ, ສ່ວນຂອງທີ່ ຈຳ ເປັນແມ່ນຊັກຊ້າ, ເຮັດໃຫ້ເລືອດກັບມາ.
ໃນເວລາທີ່ເຮືອຂອງ glomeruli renal ມີການປ່ຽນແປງຍ້ອນລະດັບນໍ້າຕານໃນເລືອດສູງຂື້ນ, ການເຮັດວຽກປົກກະຕິຂອງຕົວກອງທີ່ເຮັດວຽກນັ້ນຈະກະທົບກະເທືອນ. ຫຼັງຈາກນັ້ນ, ທາດໂປຼຕີນ, ເຊິ່ງແມ່ນສານທີ່ ຈຳ ເປັນ, ແລະໂດຍປົກກະຕິບໍ່ເຂົ້າໄປໃນນໍ້າຍ່ຽວ, ກໍ່ຈະເລີ່ມເຈາະເຂົ້າໄປໃນນັ້ນ (ເບິ່ງຮູບ 21).
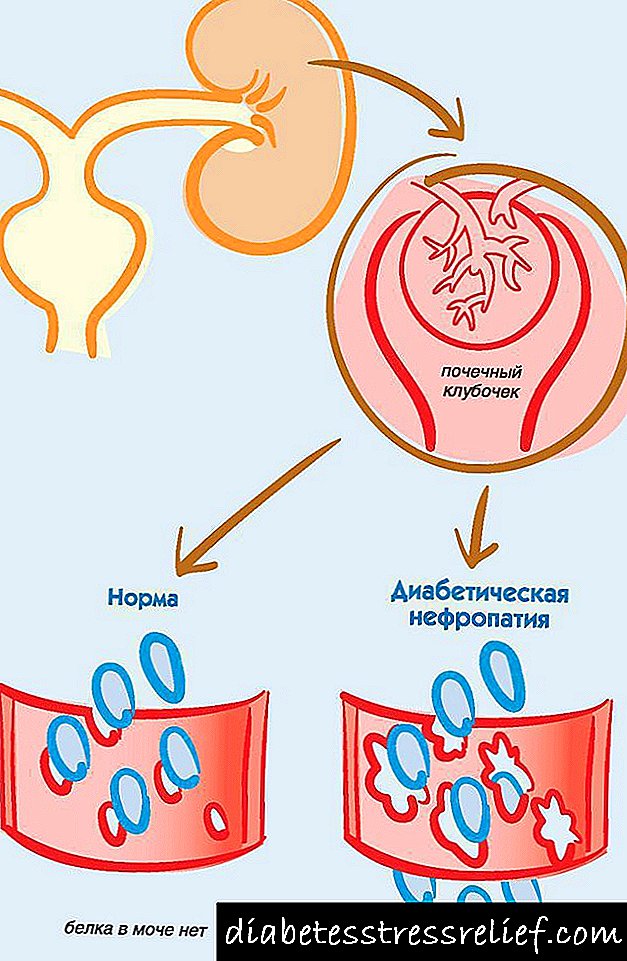
ຮູບ 21. ໂຣກປອດໂປ່ງໃນໂລກເບົາຫວານ
ອາການແຊກຊ້ອນຂອງພະຍາດເບົາຫວານໃນ ໝາກ ໄຂ່ຫຼັງແມ່ນພະຍາດ nephropathy ຂອງພະຍາດເບົາຫວານ, ທຳ ອິດທ່ານບໍ່ສາມາດຮູ້ສຶກໄດ້ເລີຍ. ສະນັ້ນ, ຄົນເຈັບແຕ່ລະຄົນທີ່ເປັນໂລກເບົາຫວານຢ່າງ ໜ້ອຍ 1 ຄັ້ງຕໍ່ປີຕ້ອງໄດ້ຜ່ານການກວດປັດສະວະເພື່ອ ກຳ ນົດທາດໂປຼຕີນໃນນັ້ນ. ນີ້ສາມາດເປັນແບບປົກກະຕິ, ອັນທີ່ເອີ້ນວ່າການກວດປັດສະວະທົ່ວໄປ, ເຊິ່ງເຮັດໃນຄລີນິກໃດ ໜຶ່ງ. ເຖິງຢ່າງໃດກໍ່ຕາມໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະໂຣກສາມາດກວດພົບໄດ້ໃນໄລຍະກ່ອນ ໜ້າ ນີ້, ເຊິ່ງມີຄວາມ ສຳ ຄັນຫຼາຍ ສຳ ລັບມາດຕະການຮັກສາແລະປ້ອງກັນ. ນີ້ແມ່ນ urinalysis ສຳ ລັບ microalbuminuria (ເຊັ່ນ: ທາດໂປຼຕີນຈາກຈຸລິນຊີປະລິມານ ໜ້ອຍ).
ການສະແດງອອກອີກປະການ ໜຶ່ງ ຂອງໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ neo ໄດ້ ຄວາມດັນເລືອດ (BP), i.e. hypertension ເສັ້ນເລືອດແດງ. ທ່ານຄວນລະວັງວ່າການເພີ່ມຂື້ນຂອງຄວາມດັນເລືອດແມ່ນຢູ່ໄກຈາກຜົນສະທ້ອນຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ເປັນຜົນເສຍຫາຍສະ ເໝີ ໄປ, ແຕ່ໃນຕົວຂອງມັນເອງມັນກໍ່ໃຫ້ເກີດຄວາມເສຍຫາຍຢ່າງ ໜັກ ຕໍ່ ໝາກ ໄຂ່ຫຼັງ.
ຄວາມດັນເລືອດສູງຂື້ນ, ບໍ່ວ່າຈະເປັນສາເຫດໃດກໍ່ຕາມ, ຕ້ອງຫຼຸດລົງ. ປັດຈຸບັນສິ່ງຕໍ່ໄປນີ້ຖືວ່າເປັນສິ່ງທີ່ອະນຸຍາດສູງສຸດ: 140 ມມ Hg. ສິນລະປະ. ສຳ ລັບຕົວຊີ້ວັດສ່ວນເທິງ (ຄວາມດັນເລືອດ systolic) ແລະ 85 ມມ RT. ສິນລະປະ. ສຳ ລັບຕ່ ຳ (diastolic). ຖ້າຢ່າງ ໜ້ອຍ ໜຶ່ງ ໃນສອງຕົວຊີ້ວັດນີ້ມັກຈະເກີນຂອບເຂດທີ່ໄດ້ ກຳ ນົດໄວ້, ການຮັກສາແມ່ນ ຈຳ ເປັນ.
ມີຢາຫຼາຍຊະນິດໃນການຮັກສາໂລກຄວາມດັນເລືອດສູງ, ແລະຄົນເຈັບແຕ່ລະຄົນສາມາດເລືອກວິທີການປິ່ນປົວທີ່ມີປະສິດຕິຜົນ. ມັນເປັນສິ່ງ ສຳ ຄັນ ສຳ ລັບຄົນເຈັບເອງທີ່ຕ້ອງເຂົ້າໃຈວ່າມັນ ຈຳ ເປັນຕ້ອງກິນຢາເຫຼົ່ານີ້ຢູ່ຕະຫຼອດເວລາ, i.e. ບໍ່ພຽງແຕ່ຢູ່ໃນລະດັບສູງ, ແຕ່ຍັງຢູ່ໃນການຫຼຸດລົງຂອງຄວາມດັນເລືອດໃຫ້ເປັນປົກກະຕິເພື່ອໃຫ້ມັນບໍ່ເພີ່ມຂື້ນ!
ການຕິດຕາມກວດກາຄວາມດັນເລືອດຢູ່ເຮືອນເອງກໍ່ມີປະໂຫຍດຫຼາຍ, ໂດຍສະເພາະໃນການປະເມີນປະສິດທິຜົນຂອງຢາທີ່ ນຳ ໃຊ້, ສະນັ້ນ, ຄວນແນະ ນຳ ໃຫ້ຜູ້ປ່ວຍທຸກຄົນທີ່ເປັນໂລກຄວາມດັນໂລຫິດແດງໃຫ້ມີເຄື່ອງຊ່ວຍໃນການວັດແທກຄວາມດັນເລືອດຢູ່ເຮືອນແລະສາມາດໃຊ້ໄດ້.
ຖ້າໂຣກ nephropathy ພະຍາດເບົາຫວານໄປຮອດຂັ້ນຕອນທີ່ສະແດງອອກ, ທ່ານຫມໍອາດແນະນໍາໃຫ້ກິນອາຫານພິເສດດ້ວຍການ ຈຳ ກັດທາດໂປຼຕີນ (ສ່ວນໃຫຍ່ແມ່ນຜະລິດຕະພັນສັດ - ຊີ້ນ, ປາ, ໄຂ່, ຊີດ, ເນີຍແຂງ, ແລະອື່ນໆ).
ພະຍາດຂອງຂາທີ່ເປັນໂຣກເບົາຫວານ
ໃນບັນດາພາວະແຊກຊ້ອນຂອງໂລກເບົາຫວານ, ຄວາມເສຍຫາຍຂອງຕີນແມ່ນຢູ່ໃນບ່ອນພິເສດ. ຫນ້າທໍາອິດ, ບໍ່ເຫມືອນກັບຕາແລະຫມາກໄຂ່ຫຼັງ, ບໍ່ແມ່ນຂະຫນາດນ້ອຍ, ແຕ່ເຮືອຂະຫນາດໃຫຍ່ (ເສັ້ນເລືອດແດງ) ທົນທຸກຢູ່ໃນຂາ, ແລະນອກຈາກນັ້ນ, ຄວາມເສຍຫາຍຂອງເສັ້ນປະສາດ (ໂຣກ neuropathy ພະຍາດເບົາຫວານ) ແມ່ນລັກສະນະ. ຖ້າສາເຫດຕົ້ນຕໍຂອງການພັດທະນາໂຣກ neuropathy ພະຍາດເບົາຫວານແມ່ນການເປັນໂຣກເບົາຫວານໃນເວລາດົນນານ, ຫຼັງຈາກນັ້ນຄວາມເສຍຫາຍຂອງເສັ້ນເລືອດແດງແມ່ນການສະແດງອອກຂອງໂລກ atherosclerosis ແລະມັກຈະກ່ຽວຂ້ອງກັບການເພີ່ມຂື້ນຂອງຕົວຊີ້ວັດເຊັ່ນ: ຄໍເລດເຕີລໍ (ເຊັ່ນດຽວກັນກັບການປ່ຽນແປງບາງຢ່າງ, ຕົວຊີ້ວັດທີ່ບໍ່ມີການ ກຳ ນົດຂອງການເຜົາຜານໄຂມັນໃນເລືອດ). ເຖິງຢ່າງໃດກໍ່ຕາມ, ນໍ້າຕານໃນເລືອດສູງຂື້ນເຮັດໃຫ້ຮ້າຍແຮງຂອງຂະບວນການ atherosclerotic.
ການສະແດງອອກຂອງໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ. ອາການເຫຼົ່ານີ້ສາມາດເຮັດໃຫ້ເຈັບຫຼາຍ, ແຕ່ອັນຕະລາຍອື່ນໆແມ່ນເກືອບຈະເບິ່ງບໍ່ເຫັນກັບຄົນເຈັບ.
Neuropathy ແມ່ນສະແດງໂດຍການຫຼຸດລົງຂອງຄວາມອ່ອນໄຫວຂອງຂາ: ຄວາມສາມາດໃນການຮັບຮູ້ຜົນກະທົບຂອງອຸນຫະພູມສູງແລະຕ່ ຳ, ຄວາມເຈັບປວດ (ຕົວຢ່າງການສັກດ້ວຍວັດຖຸທີ່ຄົມຊັດ), ການສັ່ນສະເທືອນ, ແລະອື່ນໆ. ນີ້ເປັນອັນຕະລາຍທີ່ຍິ່ງໃຫຍ່, ເພາະວ່າມັນເພີ່ມຄວາມສ່ຽງແລະເຮັດໃຫ້ການບາດເຈັບນ້ອຍໆເບິ່ງບໍ່ເຫັນ, ຍົກຕົວຢ່າງ, ຖ້າສິ່ງຂອງຕ່າງປະເທດເຂົ້າໄປໃນເກີບ, ໃສ່ເກີບທີ່ຖືກຄັດເລືອກທີ່ບໍ່ຖືກຕ້ອງ, ແລະຮັກສາເລັບຫລືຂາງ.
ການຫຼຸດລົງຂອງຄວາມອ່ອນໄຫວ, ບວກກັບພະຍາດເບົາຫວານທີ່ແຜ່ຂະຫຍາຍຢ່າງກວ້າງຂວາງແລະການຜິດປົກກະຕິຂອງຕີນທີ່ມີນ້ໍາຫນັກເກີນເຮັດໃຫ້ມີການກະຈາຍຄວາມກົດດັນທີ່ບໍ່ຖືກຕ້ອງໃນເວລາຍ່າງ. ນີ້ເຮັດໃຫ້ເກີດຄວາມເຈັບປວດກັບເນື້ອເຍື່ອຂອງຕີນເຖິງການສ້າງບາດແຜໃນສະຖານທີ່ທີ່ມີຄວາມກົດດັນຫຼາຍທີ່ສຸດ. ສະຖານທີ່ເຈັບສາມາດເປັນອັກເສບ, ການຕິດເຊື້ອຈະພັດທະນາ. ຂະບວນການອັກເສບໃນເງື່ອນໄຂຂອງຄວາມອ່ອນໄຫວຫຼຸດລົງໄດ້ຮັບໂດຍບໍ່ມີຄວາມເຈັບປວດ, ເຊິ່ງສາມາດນໍາໄປສູ່ການປະເມີນຄວາມສ່ຽງອັນຕະລາຍຕໍ່ຄົນເຈັບ. ການຮັກສາຕົນເອງບໍ່ໄດ້ເກີດຂື້ນຖ້າການຊົດເຊີຍໂຣກເບົາຫວານບໍ່ພໍໃຈ, ແລະໃນກໍລະນີທີ່ກ້າວ ໜ້າ ຢ່າງຮຸນແຮງ, ຂະບວນການດັ່ງກ່າວສາມາດມີຄວາມຄືບ ໜ້າ, ນຳ ໄປສູ່ການພັດທະນາການອັກເສບທີ່ເປັນສີຂາວ - phlegmon.
ໃນກໍລະນີທີ່ຮ້າຍແຮງທີ່ສຸດແລະໃນເວລາທີ່ບໍ່ມີການປິ່ນປົວ, ໂຣກ necrosis ຂອງເນື້ອເຍື່ອສາມາດເກີດຂື້ນ - ໂລກຫອນໄກ່. ຄວາມໂດດເດັ່ນຂອງຄວາມເສຍຫາຍຕໍ່ເສັ້ນເລືອດແດງເຮັດໃຫ້ເກີດການລະເມີດການສະ ໜອງ ເລືອດໃຫ້ຂາ. ນີ້ແມ່ນພົບເລື້ອຍໃນຜູ້ປ່ວຍຜູ້ສູງອາຍຸ. ອາການຂອງການເປັນໂຣກດັ່ງກ່າວໃນຂັ້ນຮ້າຍແຮງແມ່ນເຈັບຂາເມື່ອຍ່າງ. ພວກມັນເກີດຂື້ນຢູ່ໃນຂາເຖິງແມ່ນວ່າຫລັງຈາກຍ່າງສັ້ນໆແລະຄົນເຈັບກໍ່ຕ້ອງຢຸດແລະລໍຖ້າອາການເຈັບປວດຜ່ານໄປກ່ອນທີ່ຈະສືບຕໍ່.
ຮູບນີ້ຖືກເອີ້ນວ່າ "ການໂຕ້ຖຽງກັນແບບໂຕ້ຕອບ." ຄວາມ ໜາວ ຂອງຕີນຍັງອາດຈະລົບກວນ. ໃນກໍລະນີທີ່ກ້າວຫນ້າ, ໂຣກ necrosis ຂອງແພຈຸລັງຂອງນິ້ວມືຫຼືພາກພື້ນ calcaneal ພັດທະນາ. ມັນ predisposes ກັບການພັດທະນາຂອງອາການແຊກຊ້ອນຂອງທໍາມະຊາດນີ້, ນອກເຫນືອໄປຈາກໄຂມັນໃນເລືອດສູງ, ຄວາມດັນເລືອດສູງແລະການສູບຢາ. Atherosclerosis ຍັງສາມາດສົ່ງຜົນກະທົບຕໍ່ເສັ້ນເລືອດແດງຂອງຫົວໃຈແລະສະຫມອງ.
ບາງທີອາດມີການປະສົມປະສານຂອງຄວາມຜິດປົກກະຕິຂອງເສັ້ນເລືອດກັບໂຣກ neuropathy. ໃນກໍລະນີເຫຼົ່ານີ້, ຄວາມເປັນໄປໄດ້ຂອງການພັດທະນາໂຣກບ້າເຊິ່ງ ໝາຍ ຄວາມວ່າການຕັດແຂນຂາແມ່ນສູງໂດຍສະເພາະ.
ການບາດເຈັບຂອງຕີນ
ເນື່ອງຈາກວ່າຂາທີ່ເປັນໂລກເບົາຫວານມີຄວາມສ່ຽງຫຼາຍ, ຄົນເຈັບແຕ່ລະຄົນຄວນຄຸ້ນເຄີຍກັບມາດຕະການປ້ອງກັນ ສຳ ລັບອາການແຊກຊ້ອນຕ່າງໆທີ່ໄດ້ກ່າວມາຂ້າງເທິງ. ປະສິດທິຜົນຂອງພວກມັນແມ່ນຂ້ອນຂ້າງສູງ, ພວກເຂົາສາມາດຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງຄວາມເສຍຫາຍຂາໃນພະຍາດເບົາຫວານ. ມາດຕະການປ້ອງກັນສາມາດເປັນຕົວແທນຂອງກົດລະບຽບ“ ຫ້າມ” ແລະ“ ອະນຸຍາດ”, ເຊິ່ງພວກເຮົາໃຫ້ຢູ່ລຸ່ມນີ້. ແຕ່ກ່ອນນັ້ນ, ມັນຄຸ້ມຄ່າອີກເທື່ອ ໜຶ່ງ ທີ່ຈະບອກບັນດາມາດຕະການປ້ອງກັນທີ່ມີລັກສະນະທົ່ວໄປ.
ກ່ອນອື່ນ ໝົດ, ນີ້ແມ່ນການຊົດເຊີຍທີ່ດີ ສຳ ລັບໂຣກເບົາຫວານ, ມັນບໍ່ສາມາດຖືກທົດແທນດ້ວຍຈຸດປະສົງປ້ອງກັນແລະປິ່ນປົວອື່ນໆ, ລວມທັງຢາ! ນອກຈາກນີ້, ຍັງ ຈຳ ເປັນຕ້ອງເຊົາສູບຢາ, ຕໍ່ສູ້ຢ່າງຈິງຈັງຕໍ່ກັບນ້ ຳ ໜັກ ເກີນ, ຕິດຕາມລະດັບຄວາມດັນແລະໄຂມັນໃນເສັ້ນເລືອດ, ເຄື່ອນ ເໜັງ ໄດ້ຫຼາຍ.
ມັນຄວນຈະຜ່ານການກວດກາທາງການແພດກ່ຽວກັບຂາຢ່າງ ໜ້ອຍ ໜຶ່ງ ຄັ້ງຕໍ່ປີ (ດ້ວຍການ ກຳ ນົດຄວາມອ່ອນໄຫວແລະການຢັ່ງຢາຍຢູ່ໃນເສັ້ນເລືອດແດງຂອງຕີນ). ສິ່ງນີ້ແມ່ນເຮັດໄດ້ດີທີ່ສຸດໃນຫ້ອງໂດຍສະເພາະ“ ຕີນພະຍາດເບົາຫວານ”, ໃນປະເທດຂອງພວກເຮົາມີຫ້ອງການດັ່ງກ່າວນັບມື້ນັບຫຼາຍ.
ກົດລະບຽບກ່ຽວກັບການດູແລຕີນ. ສິ່ງທີ່ບໍ່ສາມາດເຮັດໄດ້ກັບໂຣກເບົາຫວານ!
1. ກ່ອນອື່ນ ໝົດ, ທ່ານບໍ່ຄວນໃຊ້ວັດຖຸທີ່ຄົມໆເມື່ອເບິ່ງແຍງຕີນຂອງທ່ານ: ມີດຕັດ, ມີດສາລີ, ມີດແຖ. ການ ນຳ ໃຊ້ວັດຖຸດັ່ງກ່າວແມ່ນ ໜຶ່ງ ໃນບັນດາສາເຫດທົ່ວໄປທີ່ສຸດຂອງການບາດເຈັບ, ໂດຍສະເພາະໃນເງື່ອນໄຂຂອງຄວາມອ່ອນໄຫວທີ່ຫຼຸດລົງແລະວິໄສທັດທີ່ບໍ່ດີ! ທ່ານຄວນລະວັງວ່າຖ້າທ່ານຕັດແຈຂອງເລັບໂດຍສະເພາະເລິກ, ສິ່ງນີ້ສາມາດ ນຳ ໄປສູ່ການສ້າງເລັບທີ່ເອີ້ນວ່າ ingrown ເລັບ - ສາເຫດຂອງຄວາມເຈັບປວດ, ການອັກເສບແລະການຮັກສາທີ່ຍາວນານ, ເຖິງຂັ້ນຜ່າຕັດ. ການຝັງເຂັມຂອງເລັບໄດ້ປະກອບສ່ວນເຂົ້າໃນການໃສ່ເກີບທີ່ມີຮັດແຄບ.
2. ຖ້າຕີນຂອງທ່ານ ໜາວ, ທ່ານບໍ່ສາມາດອົບອຸ່ນໃຫ້ພວກເຂົາດ້ວຍແຜ່ນຮອງຄວາມຮ້ອນ (ລວມທັງເຕົາໄຟຟ້າ), ໝໍ້ ໄຟທີ່ມີຄວາມຮ້ອນ, ເຄື່ອງເຮັດຄວາມຮ້ອນໄຟຟ້າ. ຄວາມອ່ອນໄຫວດ້ານອຸນຫະພູມຂອງຄົນເຈັບມັກຈະຫຼຸດລົງ, ສະນັ້ນປະຕິກິລິຍາປ້ອງກັນອ່ອນແອລົງແລະທ່ານສາມາດເປັນບາດແຜໄດ້ງ່າຍ.
3. ດ້ວຍເຫດຜົນດຽວກັນ, ບໍ່ຄວນອາບນ້ ຳ ຕີນຕີນຮ້ອນ. ອຸນຫະພູມຂອງນ້ ຳ ບໍ່ຄວນສູງກວ່າ 40 ° C (ມັນດີກວ່າທີ່ຈະວັດມັນດ້ວຍບາຫຼອດນ້ ຳ, ຄືກັບເດັກນ້ອຍອາບນ້ ຳ). ນອກຈາກນັ້ນ, ການອາບນ້ ຳ ຕີນບໍ່ຄວນຍາວ - ມັນແຫ້ງຜິວແລະເຮັດໃຫ້ມີຄວາມສ່ຽງຫຼາຍ.
4. ມັນບໍ່ໄດ້ຖືກແນະ ນຳ ໃຫ້ຍ່າງດ້ວຍຕີນເປົ່າ, ເພາະວ່າມັນມີຄວາມສ່ຽງສູງຕໍ່ການບາດເຈັບພ້ອມດ້ວຍການຊຶມເຂົ້າພ້ອມໆກັນຂອງການຕິດເຊື້ອເຂົ້າໄປໃນບໍລິເວນຂອງຄວາມເສຍຫາຍ. ຢູ່ຫາດຊາຍແລະໃນເວລາລອຍນ້ ຳ, ທ່ານ ຈຳ ເປັນຕ້ອງໃສ່ເກີບແຕະອາບນ້ ຳ. ທ່ານກໍ່ຄວນປ້ອງກັນຕີນຂອງທ່ານຈາກການຖືກແດດ.
..ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະປະຖິ້ມເກີບທີ່ບໍ່ສະດວກ (ແຄບ, ຖູ, ຫຍາບ) ແລະບໍ່ໃສ່ເກີບສົ້ນສູງ. ສົ້ນສູງປະກອບສ່ວນເຮັດໃຫ້ເກີດຄວາມຜິດປົກກະຕິຂອງການ ໝູນ ວຽນຢູ່ໃນຕີນແລະການສ້າງຕັ້ງເຂດຂອງຄວາມກົດດັນເພີ່ມຂື້ນເທິງພື້ນຜິວຂອງມັນ. ຂໍ້ຄວນລະວັງແມ່ນກ່ຽວຂ້ອງກັບເກີບ ໃໝ່: ຄວນໃສ່ມັນບໍ່ເກີນ 1 ຊົ່ວໂມງເປັນຄັ້ງ ທຳ ອິດ, ແລະໃນກໍລະນີໃດກໍ່ຕາມທີ່ບໍ່ຄວນໃຊ້ວິທີການນຸ່ງຖືໃດໆ, ເຊັ່ນວ່າໃສ່ເກີບສົ້ນ. ຄວາມສ່ຽງເພີ່ມເຕີມຂອງການບາດເຈັບແມ່ນຖືກສ້າງຂື້ນໂດຍເກີບທີ່ເປີດ, ແລະດັ່ງນັ້ນຈິ່ງບໍ່ປ້ອງກັນຕີນແລະສົ້ນ.
6. ຖ້າທ່ານມີກົກຂາ, ທ່ານບໍ່ຄວນພະຍາຍາມ ກຳ ຈັດດ້ວຍນ້ ຳ ສາລີ, ຢາຂີ້ເຜິ້ງ, ຫລື plasters, ເພາະວ່າມັນທັງ ໝົດ ມີສານທີ່ເຮັດໃຫ້ຜິວ ໜັງ ເສື່ອມເສຍ. ຄໍ, ຕາມກົດລະບຽບ, ຖືກສ້າງຕັ້ງຂຶ້ນເປັນຜົນມາຈາກການໃສ່ເກີບທີ່ເລືອກບໍ່ດີທີ່ກົດໃສ່ຕີນຢູ່ໃນສະຖານທີ່ສະເພາະໃດຫນຶ່ງ.
7. ເອົາໃຈໃສ່ໃສ່ຖົງຕີນເຫືອກ. ຖ້າພວກມັນເຄັ່ງຄັດເກີນໄປແລະປ່ອຍໃຫ້ຄວາມປະທັບໃຈຂອງຜິວ ໜັງ ຂາຕໍ່າລົງ, ສິ່ງນີ້ຈະເຮັດໃຫ້ການ ໝຸນ ວຽນຍາກ.
ກົດລະບຽບກ່ຽວກັບການດູແລຕີນ. ສະນັ້ນທ່ານ ຈຳ ເປັນຕ້ອງໄດ້ດູແລຂາຂອງທ່ານເປັນໂລກເບົາຫວານ!
1. ປະຕິບັດເລັບຂອງທ່ານດ້ວຍເອກະສານ. ສິ່ງນີ້ຈະຊ່ວຍໃຫ້ບໍ່ພຽງແຕ່ຫລີກລ້ຽງຄວາມເຈັບປວດ, ແຕ່ຍັງຈະເຮັດໃຫ້ເປັນປົກກະຕິ, ຕັ້ງຢູ່ຕາມລວງນອນຂອງເລັບ, ເຮັດໃຫ້ມູມຂອງມັນຢູ່ໃນສະພາບເດີມ.
2. ວິທີທີ່ ເໝາະ ສົມທີ່ສຸດ ສຳ ລັບການ ກຳ ຈັດ calluses ແລະພື້ນທີ່ຂອງ keratinization ຫຼາຍເກີນໄປ (ໜາ ແລະແຫ້ງ) ຂອງຜິວ ໜັງ ແມ່ນ pumice. ມັນດີກວ່າທີ່ຈະຊື້ປອກເປືອກພິເສດສໍາລັບການດູແລຕີນໃນຮ້ານຂາຍຢາ. ທ່ານ ຈຳ ເປັນຕ້ອງໃຊ້ໃນຂະນະທີ່ລ້າງຕີນແລະບໍ່ພະຍາຍາມເອົາບັນຫາທັງ ໝົດ ໃຫ້ເປັນລະບຽບຮຽບຮ້ອຍໃນເວລາດຽວກັນ. ທ່ານພຽງແຕ່ຕ້ອງການເຮັດສິ່ງນີ້ເລື້ອຍໆເທົ່ານັ້ນ!
3. ຫຼັງຈາກລ້າງ, ຄວນລ້າງຕີນໃຫ້ແຫ້ງ, ເຊັດຜິວໃຫ້ຄ່ອຍໆ, ໂດຍສະເພາະໃນບ່ອນທີ່ມີການຕິດຕໍ່ກັນ. ຄວາມຊຸ່ມຊື່ນສູງໃນພື້ນທີ່ເຫຼົ່ານີ້ປະກອບສ່ວນເຂົ້າໃນການພັດທະນາຂອງຜື່ນຜ້າອ້ອມແລະພະຍາດເຫັດ. ດ້ວຍເຫດຜົນດຽວກັນນີ້, ຄວນໃຊ້ຄີມ ບຳ ລຸງຕີນທີ່ມີຄວາມຊຸ່ມຊື່ນ (ມັນ ຈຳ ເປັນ ສຳ ລັບເກືອບທຸກຄົນເພື່ອວ່າຜິວບໍ່ແຫ້ງເກີນໄປ), ຢ່າໃຊ້ມັນໃສ່ຜິວລະຫວ່າງນິ້ວມື.
4. ຖ້າຕີນຂອງທ່ານ ໜາວ, ໃຫ້ພວກເຂົາເອົາຖົງຕີນອຸ່ນໆທີ່ມີຂະ ໜາດ ທີ່ ເໝາະ ສົມແລະບໍ່ຄວນໃສ່ສາຍຍືດທີ່ ແໜ້ນ ໜາ. ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຮັບປະກັນວ່າຖົງຕີນໃນເກີບບໍ່ຫຼອກລວງ.
5. ຈຳ ເປັນຕ້ອງເຮັດໃຫ້ເປັນລະບຽບໃນການກວດສອບດ້ານໃນຂອງເກີບກ່ອນທີ່ຈະໃສ່: ບໍ່ວ່າວັດຖຸຕ່າງປະເທດໃດກໍ່ໄດ້ຕົກລົງມາພາຍໃນ, ຖ້າເຄື່ອງບັນຈຸໃສ່, ຫຼືຖ້າຫົວຜັກທຽມແຫຼມ. ພວກເຮົາຈື່ອີກເທື່ອ ໜຶ່ງ ວ່າສິ່ງນີ້ແມ່ນ ຈຳ ເປັນຍ້ອນວ່າຄວາມອ່ອນໄຫວຂອງຕີນສາມາດຫຼຸດລົງເຊິ່ງຄົນເຈັບເອງກໍ່ບໍ່ສົງໃສ.
6. ໃນແຕ່ລະມື້ຜູ້ປ່ວຍເປັນໂລກເບົາຫວານຄວນກວດເບິ່ງຕີນຂອງລາວຢ່າງລະມັດລະວັງ, ໂດຍສະເພາະພື້ນຜິວຂອງຕົ້ນໄມ້. ຜູ້ສູງອາຍຸແລະຄົນເຈັບທີ່ມີນ້ ຳ ໜັກ ເກີນສາມາດປະສົບກັບຄວາມຫຍຸ້ງຍາກຫຼາຍ. ພວກເຂົາອາດຈະຖືກແນະ ນຳ ໃຫ້ໃຊ້ກະຈົກທີ່ຕິດຢູ່ເທິງພື້ນໃນເວລາກວດກາ. ການກວດກາປະ ຈຳ ວັນຊ່ວຍໃຫ້ທ່ານສາມາດກວດພົບບາດແຜ, ຮອຍແຕກ, ຮອຍຂີດຂ່ວນ.
ເຖິງແມ່ນວ່າການບາດເຈັບເລັກນ້ອຍຢູ່ຕີນຄວນສະແດງໃຫ້ແພດ, ເຖິງຢ່າງໃດກໍ່ຕາມ, ຄົນເຈັບຄວນຈະສາມາດໃຫ້ການຊ່ວຍເຫຼືອເບື້ອງຕົ້ນດ້ວຍຕົນເອງ.
ການປະຖົມພະຍາບານ ສຳ ລັບການບາດເຈັບຕີນ
ຖ້າຫາກວ່າໃນເວລາທີ່ກວດເບິ່ງຕີນມີບາດແຜ, ຮອຍຂີດຂ່ວນຫລືຮອຍແຕກພົບວ່າມັນ ຈຳ ເປັນຕ້ອງລ້າງອອກດ້ວຍວິທີແກ້ໄຂດ້ວຍຢາຂ້າເຊື້ອໂລກ. ທ່ານສາມາດນໍາໃຊ້ວິທີແກ້ໄຂ 1% ຂອງ dioxidine, ການແກ້ໄຂ 0.01% ຂອງ miramistin ຫຼື 0.02% ຂອງ furatsilina. ບາດແຜທີ່ຖືກລ້າງຕ້ອງຖືກປົກຄຸມດ້ວຍການນຸ່ງທີ່ບໍ່ເປັນຫມັນຫຼືມີເຊື້ອແບັກທີເລຍ. ເຄື່ອງຊ່ວຍເຫຼືອປະຊຸມສະໄຫມບໍ່ສາມາດໃຊ້ໄດ້!
ທ່ານບໍ່ສາມາດໃຊ້ວິທີແກ້ໄຂບັນຫາແອນກໍຮໍ (ວິທີແກ້ໄຂບັນຫາແອນກໍຮໍຂອງທາດໄອໂອດິນ, ສີຂຽວທີ່ສະຫງ່າງາມ - "ສີຂຽວ"), ພ້ອມທັງວິທີແກ້ໄຂທີ່ເຂັ້ມຂົ້ນ, ຂອງໂປຕີນຊາງກາຊາງ ("potassium permanganate"). ພວກມັນສາມາດເຮັດໃຫ້ເກີດການ ໄໝ້ ໄດ້. ມັນຍັງເປັນສິ່ງທີ່ບໍ່ຕ້ອງການທີ່ຈະ ນຳ ໃຊ້ການແຕ່ງຕົວນ້ ຳ ມັນ, ເຊິ່ງສ້າງສະພາບແວດລ້ອມໃຫ້ແກ່ການພັດທະນາຂອງການຕິດເຊື້ອແລະກີດຂວາງການໄຫຼວຽນຂອງຄວາມລັບຈາກບາດແຜ.
ຖ້າມີອາການອັກເສບ (ແດງ, ໄຄ່, ລົງຂາວ) ໃນບໍລິເວນຂອງຄວາມເສຍຫາຍ, ຕ້ອງໄດ້ຮັບການປິ່ນປົວຈາກແພດ ໝໍ ໂດຍດ່ວນ. ການປິ່ນປົວບາດແຜໂດຍການຜ່າຕັດ, ການນັດພົບກັບຢາຕ້ານເຊື້ອອາດຈະ ຈຳ ເປັນ. ໃນສະຖານະການດັ່ງກ່າວ, ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະໃຫ້ຕີນມີຄວາມສະຫງົບສຸກຢ່າງສົມບູນ. ທ່ານ ໝໍ ອາດຈະ ກຳ ນົດການພັກຜ່ອນຂອງຕຽງ, ຖ້າ ຈຳ ເປັນ, ໃຫ້ໃຊ້ໄມ້ຄໍ້າເພື່ອຫຼີກລ່ຽງຄວາມເຄັ່ງຕຶງຢູ່ຂາ.
ໃນຕູ້ຢາຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານຄວນມີເງິນທີ່ຕ້ອງການເພື່ອປິ່ນປົວບາດແຜທີ່ເກີດຈາກການເກີດອຸບັດຕິເຫດ, ການຂາດສານອາຫານ, ແລະອື່ນໆ. ສິ່ງເຫລົ່ານີ້ປະກອບມີຜ້າເຊັດໂຕທີ່ບໍ່ເປັນຫມັນ, plaster ຫນຽວ bactericidal, ວິທີແກ້ໄຂຢາຂ້າເຊື້ອໂລກໄດ້ລະບຸໄວ້ຂ້າງເທິງ. ເງິນທຶນທັງ ໝົດ ເຫຼົ່ານີ້ຍັງຕ້ອງໄດ້ ນຳ ໄປໃຊ້ກັບທ່ານໃນການເດີນທາງ.
ໂລກເບົາຫວານແລະໂລກຫຼອດເລືອດຫົວໃຈ
ສະຖິຕິສະແດງໃຫ້ເຫັນວ່າພະຍາດເບົາຫວານມັກຈະມາພ້ອມກັບພະຍາດຕ່າງໆຂອງລະບົບຫຼອດເລືອດຫົວໃຈເຊັ່ນ: ໂລກ atherosclerosis, ພະຍາດຫົວໃຈຫຼອດເລືອດຫົວໃຈ (CHD), hypertension, ແລະອື່ນໆ. ນີ້ແມ່ນຄວາມຈິງໂດຍສະເພາະແມ່ນພະຍາດເບົາຫວານປະເພດ 2, ບວກກັບນ້ ຳ ໜັກ ເກີນ.
ຄວາມສ່ຽງຂອງການພັດທະນາຕົ້ນຂອງໂຣກຫົວໃຈໃນໂຣກເບົາຫວານແມ່ນສູງຫຼາຍ: ມັນແມ່ນສອງຫາສາມເທົ່າກ່ວາໃນ ຈຳ ນວນພົນລະເມືອງທົ່ວໄປ. ແຕ່ໂຊກບໍ່ດີ, ແມ່ຍິງ, ເຊິ່ງປົກກະຕິແລ້ວຫຼາຍກ່ວາຜູ້ຊາຍ, ມີຄວາມຕ້ານທານກັບການພັດທະນາຂອງໂຣກຫົວໃຈຄໍ; ຮູບແບບທີ່ພົບເລື້ອຍທີ່ສຸດຂອງໂຣກຫົວໃຈວາຍແມ່ນໂຣກເສັ້ນເລືອດໃນສະ ໝອງ ອັກເສບ (angina pectoris) ແລະໂຣກ myocardial infarction. ພື້ນຖານຂອງ IHD ແມ່ນໂຣກ atherosclerotic ຂອງເສັ້ນເລືອດຫົວໃຈ, ເຊິ່ງເປັນປັດໃຈທີ່ເປັນຮູບແບບ ສຳ ຄັນເຊິ່ງເປັນການລະເມີດຂອງໄຂມັນ (ໄຂມັນ) ໃນ metabolism - dyslipidemia. ການສະແດງອອກທີ່ມີຊື່ສຽງແລະສາມາດເຂົ້າເຖິງໄດ້ຫຼາຍທີ່ສຸດແມ່ນການເພີ່ມຂື້ນຂອງຄໍເລສເຕີໂຣນໃນເລືອດ;
ການສະແດງອື່ນໆຂອງໂຣກ atherosclerosis - ຄວາມເສຍຫາຍຕໍ່ເຮືອຂອງສະ ໝອງ, ເຮັດໃຫ້ຄວາມ ຈຳ ເສື່ອມ, ກິດຈະ ກຳ ທາງຈິດ, ພ້ອມທັງການລະເມີດການສະ ໜອງ ເລືອດໃຫ້ຂາທີ່ກ່າວມາຂ້າງເທິງ.
hypertension hyperterension (ຄວາມດັນເລືອດສູງ) - ຍັງເປັນເພື່ອນຮ່ວມພະຍາດເບົາຫວານເລື້ອຍໆ. ມັນຕໍ່ຕ້ານກັບຄວາມເປັນມາຂອງຄວາມກົດດັນທີ່ເພີ່ມຂື້ນເຊິ່ງບໍ່ໄດ້ຫຼຸດລົງວ່າອາການແຊກຊ້ອນທີ່ຮ້າຍແຮງເຊັ່ນວ່າເສັ້ນເລືອດຕັນໃນສາມາດພັດທະນາໄດ້ - ເປັນການລະເມີດຢ່າງຮຸນແຮງຂອງການໄຫຼວຽນຂອງສະ ໝອງ ເຊິ່ງສ່ວນຫຼາຍມັກຈະເປັນອັນຕະລາຍຫຼືເຮັດໃຫ້ເປັນ ອຳ ມະພາດໄດ້. ໂລກຄວາມດັນເລືອດສູງສົ່ງຜົນກະທົບທີ່ບໍ່ດີຕໍ່ສະພາບຂອງເຮືອຂອງ ໝາກ ໄຂ່ຫຼັງແລະກອງທຶນ, ແລະພວກເຮົາຮູ້ແລ້ວວ່າມັນມີຄວາມ ສຳ ຄັນແນວໃດທີ່ຈະປົກປ້ອງພວກມັນດ້ວຍສຸດ ກຳ ລັງຂອງພວກເຮົາ.
ການປ້ອງກັນແລະປິ່ນປົວພະຍາດ cardiovascular
hypertension hyperterension ແລະ dyslipidemia ແມ່ນຂຶ້ນກັບການຄວບຄຸມແລະປິ່ນປົວແບບບັງຄັບ. ຜູ້ປ່ວຍພະຍາດເບົາຫວານທຸກຄົນຕ້ອງກວດເບິ່ງທາດໄຂມັນໃນໄຂມັນແລະຄວາມດັນເລືອດຢ່າງ ໜ້ອຍ ປີລະຄັ້ງ.
ຄວາມຖີ່ຂອງການຕິດຕາມດັ່ງກ່າວແມ່ນພຽງພໍໃນລະດັບປົກກະຕິຂອງຕົວຊີ້ວັດເຫລົ່ານີ້, i.e. ຖ້າ:
- ລະດັບຂອງ cholesterol ທັງ ໝົດ ແມ່ນຕໍ່າກວ່າ 5.2 mmol / l (ແລະອີງຕາມຂໍ້ມູນລ້າສຸດຢູ່ລຸ່ມ 4,8 mmol / l!),
- ລະດັບຂອງຄວາມດັນເລືອດສູງສຸດ (systolic) ຕໍ່າກວ່າ 140 ມມ Hg. ສິນລະປະ.,
- ລະດັບຂອງຄວາມດັນເລືອດຕໍ່າ (diastolic) ຕໍ່າກວ່າ 85 mm Hg. ສິນລະປະ.
ຖ້າຫາກວ່າລະດັບຂອງພາລາມິເຕີເຫຼົ່ານີ້ເກີນກວ່າມາດຕະຖານ, ການກວດສອບເລື້ອຍໆແລະແນ່ນອນການປິ່ນປົວແມ່ນ ຈຳ ເປັນ. ຕາມກົດລະບຽບ, ຢາແມ່ນຖືກ ກຳ ນົດໃຫ້ປິ່ນປົວທັງໂລກ hypertension ແລະ dyslipidemia. ເຖິງຢ່າງໃດກໍ່ຕາມ, ອາຫານການກິນຍັງເປັນເຄື່ອງມືທີ່ມີປະສິດທິພາບໃນການມີອິດທິພົນຕໍ່ຄວາມຜິດປົກກະຕິເຫລົ່ານີ້. ມັນສາມາດຖືກ ນຳ ໃຊ້ເປັນວິທີການຮັກສາດຽວຖ້າວ່າຄວາມແຕກຕ່າງຈາກມາດຕະຖານບໍ່ໄດ້ຖືກອອກສຽງຫຼາຍ, ແລະເປັນພື້ນຖານທີ່ຂາດບໍ່ໄດ້ ສຳ ລັບການໃຊ້ຢາ.
ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຕ້ອງຈື່ອີກເທື່ອ ໜຶ່ງ ວ່າການສູນເສຍນ້ ຳ ໜັກ ມີຜົນດີຕໍ່ຄວາມດັນເລືອດແລະລະດັບໄຂມັນ. ຖ້າທ່ານບໍ່ສາມາດຮັບມືກັບຄວາມດັນເລືອດໄດ້ໂດຍບໍ່ຕ້ອງໃຊ້ຢາແລະທ່ານ ໝໍ ສັ່ງໃຫ້ໃຊ້ຢາ, ຢ່າຢ້ານ. ມີຢາຫຼາຍຊະນິດທີ່ທັນສະ ໄໝ ໃນການຮັກສາໂລກ hypertension, ພວກມັນມີຜົນກະທົບທາງລົບ ໜ້ອຍ ທີ່ສຸດແລະຕາມກົດລະບຽບສາມາດກິນໄດ້ດົນ (ເປັນເວລາຫລາຍປີ).
ຄົນເຈັບແຕ່ລະຄົນສາມາດເລືອກວິທີການປິ່ນປົວທີ່ມີປະສິດຕິຜົນ, ນັ້ນແມ່ນເພື່ອບັນລຸຄວາມດັນເລືອດເປັນປົກກະຕິ. ຂະບວນການຂອງການຄັດເລືອກຢາແຕ່ລະອັນ, ຫຼືເຊິ່ງມັກຈະມີເຫດຜົນແລະຂ້ອນຂ້າງສົມເຫດສົມຜົນ, ການປະສົມປະສານຂອງຢາຫຼາຍຊະນິດ, ອາດຈະໃຊ້ເວລາ. ຂະບວນການນີ້ ຈຳ ເປັນຕ້ອງມີການຕິດຕາມກວດກາ: ການວັດແທກຄວາມດັນເລືອດຊ້ ຳ ໆ ໂດຍທັງທ່ານ ໝໍ ແລະຄົນເຈັບ (ການຕິດຕາມກວດກາຕົວເອງ), ບາງຄັ້ງການທົດລອງໃນຫ້ອງທົດລອງ, electrocardiogram (ECG) ແລະອື່ນໆ
ໃນການຮັກສາໂລກ hypertension, ການມີສ່ວນຮ່ວມແລະຄວາມເຂົ້າໃຈຂອງຄົນເຈັບແມ່ນມີຄວາມ ສຳ ຄັນ. ບາງຄັ້ງຄົນເຈັບໄດ້ເຮັດຜິດພາດໃຫຍ່ໂດຍການລົບກວນການໃຊ້ຢາເມື່ອຄວາມກົດດັນໄດ້ກັບຄືນສູ່ສະພາບປົກກະຕິ, ໂດຍເຊື່ອວ່າ "ວິທີການປິ່ນປົວ" ໄດ້ສິ້ນສຸດລົງແລ້ວ, ຫຼືພວກເຂົາ ກຳ ລັງກິນຢາຢູ່ເລື້ອຍໆຖ້າຮູ້ສຶກບໍ່ສະບາຍ.
ໂດຍວິທີທາງການ, ຄວາມຄິດທີ່ວ່າມີຄວາມດັນເລືອດສູງກໍ່ຈໍາເປັນຕ້ອງເຮັດໃຫ້ເຈັບຫົວ, ຫຼືບາງສິ່ງບາງຢ່າງອື່ນຄວນລົບກວນຄົນເຈັບ. ການສັງເກດທາງຄລີນິກສະແດງໃຫ້ເຫັນວ່າຄົນເຈັບສ່ວນໃຫຍ່ບໍ່ໄດ້ປະສົບກັບຄວາມບໍ່ສະບາຍໃດໆກັບຄວາມດັນເລືອດສູງ. ນັ້ນແມ່ນ, ຮ່າງກາຍຍັງສາມາດໃຊ້ມັນໄດ້ເຊັ່ນດຽວກັນກັບນ້ ຳ ຕານໃນເລືອດສູງ, ແລະຍັງມີຄວາມຮູ້ສຶກທີ່ຫຼອກລວງກ່ຽວກັບສະຫວັດດີພາບ.
ມັນຕ້ອງເຂົ້າໃຈວ່າການໃຊ້ຢາເພື່ອຮັກສາໂລກ hypertension ແມ່ນມີຄວາມ ຈຳ ເປັນຢູ່ສະ ເໝີ, i.e. ບໍ່ພຽງແຕ່ຢູ່ໃນລະດັບສູງເທົ່ານັ້ນ, ແຕ່ມັນຍັງເປັນການຫຼຸດຜ່ອນຄວາມດັນເລືອດປົກກະຕິເພື່ອບໍ່ໃຫ້ມັນສູງຂື້ນ!
ເນື່ອງຈາກການຕິດຕາມກວດກາຄວາມດັນເລືອດຢູ່ເຮືອນແມ່ນມີປະໂຫຍດຫຼາຍ, ຈຶ່ງແນະ ນຳ ໃຫ້ຜູ້ປ່ວຍທຸກຄົນທີ່ເປັນໂລກຄວາມດັນເລືອດສູງຄວນມີເຄື່ອງມືວັດແທກຄວາມດັນເລືອດຢູ່ເຮືອນແລະສາມາດໃຊ້ໄດ້.
ສາມາດປ້ອງກັນອາການແຊກຊ້ອນໄດ້!
ອາການແຊກຊ້ອນຂອງໂຣກເບົາຫວານແມ່ນສາມາດປ້ອງກັນໄດ້. ໃນກໍລະນີເຫຼົ່ານັ້ນເມື່ອຄົນເຈັບມີອາການສະແດງອອກຂອງອາການແຊກຊ້ອນບາງຢ່າງ, ທ່ານສາມາດຢຸດເຊົາການກ້າວ ໜ້າ ຂອງພວກເຂົາຕໍ່ໄປ. ສຳ ລັບສິ່ງນີ້, ກ່ອນອື່ນ ໝົດ, ການຕິດຕາມສະພາບຂອງລາວໂດຍຄົນເຈັບເປັນປະ ຈຳ ແມ່ນມີຄວາມ ຈຳ ເປັນ.
ພວກເຮົາເຮັດຊ້ ຳ ອີກເທື່ອ ໜຶ່ງ ວ່າຕົວຊີ້ວັດໃດ, ນອກ ເໜືອ ຈາກນ້ ຳ ຕານໃນເລືອດຫຼືປັດສະວະແລະນ້ ຳ ໜັກ ໃນຮ່າງກາຍ, ຄວນໄດ້ຮັບການຕິດຕາມເປັນປະ ຈຳ, ພ້ອມທັງຜູ້ຊ່ຽວຊານຄວນໄປຢ້ຽມຢາມ:
1. Gogcated Hemoglobin (HbA1c).
2. ລະດັບໄຂມັນໃນເລືອດ (ຕົວຊີ້ວັດອື່ນໆຂອງການເຜົາຜານໄຂມັນ lipid ກໍ່ເປັນສິ່ງທີ່ຕ້ອງການ).
3. ຄວາມດັນເລືອດ.
4. ທາດໂປຼຕີນໃນຍ່ຽວ (microalbuminuria).
5. ການກວດສາຍຕາ.
6. ການກວດສຸຂະພາບຂອງຂາ.
ຕົວຊີ້ວັດສ່ວນໃຫຍ່ຄວນໄດ້ຮັບການຕິດຕາມກວດກາຢ່າງ ໜ້ອຍ ປີລະຄັ້ງ (glycated hemoglobin, ຖ້າເປັນໄປໄດ້, ທຸກໆ 4-6 ເດືອນ). ຖ້າພົບບັນຫາ, ການຕິດຕາມກວດກາເລື້ອຍໆແມ່ນມີຄວາມ ຈຳ ເປັນເຊັ່ນດຽວກັນກັບການຮັກສາທີ່ທ່ານ ໝໍ ສັ່ງແລະ ດຳ ເນີນດ້ວຍການມີສ່ວນຮ່ວມຂອງຄົນເຈັບຢ່າງຈິງຈັງ.
I.I. Dedov, E.V. Surkova, A.Yu. ບັນດາທ່ານນາຍົກລັດຖະມົນຕີ
ເປັນຫຍັງອາການແຊກຊ້ອນຈຶ່ງເກີດຂື້ນ?
ໃນບັນດາພະຍາດທາງເດີນທາງທັງ ໝົດ ທີ່ມີພາວະແຊກຊ້ອນ, ພະຍາດນ້ ຳ ຕານແມ່ນອັນຕະລາຍທີ່ສຸດ. ຜົນສະທ້ອນຂອງມັນ, ເຊັ່ນວ່າພະຍາດຕົວເອງມັກຈະພັດທະນາໂດຍບໍ່ມີການສະແດງອາການທີ່ຮ້າຍແຮງ, ເຊິ່ງເຮັດໃຫ້ເກີດການສັບສົນໃນການບົ່ງມະຕິເບື້ອງຕົ້ນແລະການເລີ່ມຕົ້ນການປິ່ນປົວໃຫ້ທັນເວລາ. ໃນຂະນະດຽວກັນ, ເວລາທີ່ສູນເສຍໄປແລະການລະເມີດຂອງຄົນເຈັບຕໍ່ ຄຳ ແນະ ນຳ ຂອງທ່ານ ໝໍ ແມ່ນປັດໃຈຕົ້ນຕໍເຊິ່ງອີງຕາມສະຖິຕິ, ພະຍາດເບົາຫວານຖືເປັນອັນດັບ 3 ຂອງ ຈຳ ນວນຄົນທີ່ເສຍຊີວິດ.
ບັນຫາທັງ ໝົດ ແມ່ນມາຈາກລະດັບນ້ ຳ ຕານໃນເລືອດທີ່ບໍ່ ໝັ້ນ ຄົງ. ເນື້ອໃນນ້ ຳ ຕານທີ່ເພີ່ມຂື້ນເຮັດໃຫ້ຄຸນລັກສະນະຂອງເລືອດປ່ຽນແປງ, ລົບກວນການເຮັດວຽກຂອງສະ ໝອງ, ລະບົບຫົວໃຈແລະມີຜົນຕໍ່ ໝາກ ໄຂ່ຫຼັງແລະຈຸລັງເສັ້ນປະສາດ.

ຄວາມເຂັ້ມຂົ້ນຂອງທາດນ້ ຳ ຕານສາມາດຄວບຄຸມໄດ້ຢ່າງ ສຳ ເລັດຜົນກັບຢາທີ່ມີທາດ ນຳ ້ຕານ, ການສັກຢາອິນຊູລິນ, ການປ່ຽນອາຫານແລະການປ່ຽນແປງວິຖີຊີວິດ. ໃນກໍລະນີທີ່ມີການຮັກສາໃຫ້ທັນເວລາ, ສາມາດຫຼຸດຜ່ອນຄວາມເປັນໄປໄດ້ຂອງການພັດທະນາຜົນສະທ້ອນ, ແລະເພີ່ມໂອກາດໃຫ້ຜູ້ເປັນໂລກເບົາຫວານມີອາຍຸຍືນ.
ແຕ່ມັນກໍ່ເກີດຂື້ນວ່າຄົນເຈັບມີຄວາມຜິດພາດໃນຂັ້ນຕອນການປິ່ນປົວຫລືບໍ່ສົນໃຈກັບໃບສັ່ງແພດຂອງແພດ, ລະເມີດອາຫານ, ຂ້າມການສັກຢາອິນຊູລິນຫຼືປ່ຽນປະລິມານຢາຕາມກົດ ໝາຍ. ເຫດຜົນເຫຼົ່ານີ້ແມ່ນແຮງກະຕຸ້ນຫຼັກ ສຳ ລັບຮູບລັກສະນະຂອງພະຍາດວິທະຍານິພົນ.
ອາການແຊກຊ້ອນຂອງໂຣກເບົາຫວານເກີດຂື້ນຍ້ອນການປ່ຽນແປງຂອງອົງປະກອບແລະຄຸນສົມບັດຂອງເລືອດ, ແລະການຈະເລີນເຕີບໂຕຢ່າງໄວວາຫຼືຫຼຸດລົງຂອງນ້ ຳ ຕານໃນເລືອດ. ສະພາບທາງດ້ານພະຍາດນີ້ພັດທະນາໃນເວລາບໍ່ເທົ່າໃດມື້ແລະຫຼາຍຊົ່ວໂມງແລະກໍ່ໃຫ້ເກີດອັນຕະລາຍຮ້າຍແຮງຕໍ່ຊີວິດຂອງຄົນເຈັບ, ສະນັ້ນ, ມັນ ຈຳ ເປັນຕ້ອງໄດ້ຮັບການຮັກສາທາງການແພດສຸກເສີນ.
Ketoacidosis ແລະ comet ketoacidotic
ສາເຫດຂອງ ketoacidosis ອາດຈະແມ່ນ:
- ຂ້າມການສັກຢາອິນຊູລິນຫຼືການປ່ຽນຢາ,
- ການລະເມີດຂອງຄາບອາຫານ
- ການຖືພາ
- ພະຍາດອັກເສບຫຼືຕິດເຊື້ອ.
 ອາການແຊກຊ້ອນຊະນິດນີ້ເກີດຂື້ນຍ້ອນການລົບກວນການເຮັດວຽກຂອງລະບົບທາງເດີນອາຫານ, ເມື່ອການແຕກແຍກຂອງຈຸລັງໄຂມັນເຮັດໃຫ້ເກີດການຈັດຕັ້ງຂອງຮ່າງກາຍ ketone ໃນເລືອດເຊິ່ງປະສົມກັບລະດັບນ້ ຳ ຕານທີ່ເພີ່ມຂື້ນ ນຳ ໄປສູ່ການເປັນພິດຂອງຮ່າງກາຍແລະການພັດທະນາຂອງ ketoaciodic ເສຍສະຕິ. Ketoacidosis ແມ່ນຜົນທີ່ພົບເລື້ອຍທີ່ສຸດຂອງໂຣກເບົາຫວານປະເພດ 1.
ອາການແຊກຊ້ອນຊະນິດນີ້ເກີດຂື້ນຍ້ອນການລົບກວນການເຮັດວຽກຂອງລະບົບທາງເດີນອາຫານ, ເມື່ອການແຕກແຍກຂອງຈຸລັງໄຂມັນເຮັດໃຫ້ເກີດການຈັດຕັ້ງຂອງຮ່າງກາຍ ketone ໃນເລືອດເຊິ່ງປະສົມກັບລະດັບນ້ ຳ ຕານທີ່ເພີ່ມຂື້ນ ນຳ ໄປສູ່ການເປັນພິດຂອງຮ່າງກາຍແລະການພັດທະນາຂອງ ketoaciodic ເສຍສະຕິ. Ketoacidosis ແມ່ນຜົນທີ່ພົບເລື້ອຍທີ່ສຸດຂອງໂຣກເບົາຫວານປະເພດ 1.
ໃນໄລຍະເລີ່ມຕົ້ນຂອງ ketoacidosis, ມີອາການດັ່ງຕໍ່ໄປນີ້:
- ລະດັບນ້ ຳ ຍ່ຽວແລະເລືອດເພີ່ມຂື້ນ
- ອັດຕາການຫິວແລະປັດສະວະເພີ່ມຂຶ້ນ,
- ທ່ານມີກິ່ນຫອມ acetone ຈາກປາກຂອງທ່ານ,
- ຄວາມຢາກອາຫານທີ່ເພີ່ມຂື້ນແລະອາການຂອງການຂາດນໍ້າຈະປາກົດ.
ໃນອະນາຄົດ, ອາການໄດ້ຮັບການປັບປຸງ:
- ເວົ້າຍາກ
- ໂຕນຂອງຜິວຫນັງແລະກ້າມເນື້ອລົດລົງ
- ຄວາມກົດດັນຫຼຸດລົງແລະຄົນເຈັບສູນເສຍສະຕິ.
ການຊ່ວຍເຫຼືອຄົນເຈັບຄວນເລີ່ມຕົ້ນໃຫ້ການຊ່ວຍເຫຼືອເມື່ອມີອາການເລີ່ມຕົ້ນຂອງ ketoacidosis, ໃນອະນາຄົດສະພາບການຕ້ອງໄດ້ຮັບການປິ່ນປົວຢູ່ໃນ ໜ່ວຍ ບໍລິການເບິ່ງແຍງແບບສຸມ.
ສະຕິ hyperosmolar
ສະພາບ hyperosmolar ຈະເລີນເຕີບໂຕໃນສອງສາມອາທິດແລະມີລັກສະນະການຂາດນ້ ຳ, ຂາດອິນຊູລິນແລະດ້ວຍເຫດນັ້ນ, ລະດັບ glucose ສູງ. ຄຸນລັກສະນະທີ່ແຕກຕ່າງຂອງສະພາບທາງ pathological ແມ່ນການເພີ່ມຂື້ນຂອງ sodium ໃນອົງປະກອບຂອງເລືອດ.
ການສະແດງອອກຕໍ່ໄປນີ້ອາດຈະຖືກສັງເກດເຫັນ:
- ອາຫານບໍ່ດີ
- ອາການປວດຮາກ
- ຄວາມຫິວໂຫຍເພີ່ມຂຶ້ນແລະການຖ່າຍເບົາເລື້ອຍໆ,
- ການສູນເສຍນ້ໍາຫນັກ
- ຮູບລັກສະນະຂອງການໂຈມຕີແບບຊັກຊວນແລະການວຸ້ນວາຍ,
- ມີຄວາມຫຍຸ້ງຍາກໃນການເວົ້າແລະລົມຫາຍໃຈ.
ການເບິ່ງແຍງທາງການແພດໃນສະພາບການນີ້ແມ່ນອີງໃສ່ການ ກຳ ຈັດການຂາດນ້ ຳ, ການຟື້ນຟູຂອງລະດັບນ້ ຳ ຕານທີ່ຍອມຮັບໄດ້ແລະສະຖຽນລະພາບທາງເດີນອາຫານ.

ອາຊິດ lactic
ອາການແຊກຊ້ອນອີກອັນ ໜຶ່ງ ທີ່ຮຽກຮ້ອງໃຫ້ມີການຟື້ນຟູຢ່າງຮີບດ່ວນແມ່ນໂຣກ lactic acidosis. ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກນີ້ມັກມັກເກີດຂື້ນໃນຜູ້ປ່ວຍຜູ້ສູງອາຍຸ.
ສາເຫດຂອງອາຊິດ lactic ແມ່ນການລະເມີດການສະ ໜອງ ເລືອດໃຫ້ກັບເນື້ອເຍື່ອ, ເຊິ່ງຜົນໄດ້ຮັບຈາກການທີ່ການສະ ໜອງ ອົກຊີເຈນໃຫ້ຈຸລັງແມ່ນມີຄວາມຫຍຸ້ງຍາກ, ແລະອາຊິດ lactic ກໍ່ສະສົມຢູ່ໃນ plasma. ພະຍາດຕິດຕໍ່ຂອງຫົວໃຈແລະເສັ້ນເລືອດ, ຄວາມລົ້ມເຫຼວຂອງຕັບແລະຫມາກໄຂ່ຫຼັງສາມາດເຮັດໃຫ້ເກີດຄວາມຜິດປົກກະຕິດັ່ງກ່າວ.
ສຳ ລັບພະຍາດທາງດ້ານເຊື້ອພະຍາດ, ອາການດັ່ງກ່າວແມ່ນລັກສະນະ:
- ເຈັບກ້າມ
- ປວດຮາກແລະອ່ອນເພຍທີ່ເພີ່ມຂື້ນ,
- ຄວາມກົດດັນຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ,
- ຍ່ຽວຍາກ
- ການປ່ຽນແປງຈັງຫວະຫົວໃຈ,
- ການສູນເສຍສະຕິ.
ສະຕິໃນການເປັນໂຣກ lactic acidosis ເກີດຂື້ນພາຍໃນສອງສາມຊົ່ວໂມງແລະໃນເວລາທີ່ຂາດການດູແລທາງການແພດຢ່າງທັນເວລາສາມາດເຮັດໃຫ້ຄົນເຈັບເສຍຊີວິດໄດ້ເນື່ອງຈາກການຈັບກຸມຫົວໃຈ.
ໂລກເອດສ໌ໃນເລືອດ
ເນື່ອງຈາກຄວາມອຶດຢາກດົນນານ, ການອອກ ກຳ ລັງກາຍຫຼາຍເກີນໄປ, ຫລືການກິນຢາອິນຊູລິນຫຼາຍເກີນໄປ, ລະດັບນ້ ຳ ຕານໃນເລືອດຫຼຸດລົງຢ່າງຫຼວງຫຼາຍແລະມີອາການຂອງໂລກລະລາຍໃນເລືອດ. ພະຍາດວິທະຍາສາມາດໄດ້ຮັບການຊົດເຊີຍໃນໄລຍະເລີ່ມຕົ້ນໂດຍການກິນ ໝາກ ໄມ້ຫວານຫຼືນ້ ຳ ດື່ມ. ໃນກໍລະນີທີ່ບໍ່ມີມາດຕະການທີ່ ຈຳ ເປັນ, ອາການຈະສືບຕໍ່ຂະຫຍາຍຕົວແລະອາການສະມອງເສີຍໆຈະພັດທະນາ. ໃນກໍລະນີນີ້, ມາດຕະການຟື້ນຟູສຸຂະພາບໃນໂຮງ ໝໍ ແມ່ນມີຄວາມ ຈຳ ເປັນແລ້ວ.
ທ່ານສາມາດ ກຳ ນົດການຫຼຸດລົງຂອງນ້ ຳ ຕານໃນອາການດັ່ງຕໍ່ໄປນີ້:
- ປັບປຸງເຫື່ອອອກ
 ,
, - ຮູບລັກສະນະຂອງຄວາມຮູ້ສຶກຂອງຄວາມອ່ອນແອ, ການຮຸກຮານ, ອາການຄັນຄາຍ,
- palpitations ແລະ chill ແມ່ນຮູ້ສຶກວ່າ,
- ການເຮັດວຽກຂອງສາຍຕາຮ້າຍແຮງຂຶ້ນ,
- ມີການສັງເກດເຫັນຜິວ ໜັງ ຂາວແລະການໂຈມຕີຂອງໂຣກຫົວ
- ມືແລະຕີນຈະເຢັນລົງ, ຄວາມສັ່ນສະເທືອນໄດ້ຖືກບັນທຶກໄວ້,
- ການສູນເສຍສະຕິ.
ອາການສະຫລົບ hypoglycemic provokes ອົກຊີເຈນທີ່ອຶດຫິວຂອງຈຸລັງສະຫມອງແລະດ້ວຍການຮັກສາທີ່ຊັກຊ້າ, ໂຣກຜິວ ໜັງ ແລະການຕາຍຂອງມັນກໍ່ເກີດຂື້ນ.
ຊໍາເຮື້ອ
ຕໍ່ກັບຄວາມເປັນມາຂອງພະຍາດນ້ ຳ ຕານທີ່ມີມາດົນ, ອາການແຊກຊ້ອນຊ້າຈະພັດທະນາ.ລະດັບນໍ້າຕານໃນລະດັບສູງຢ່າງຕໍ່ເນື່ອງເຮັດໃຫ້ເກີດຄວາມເສຍຫາຍຕໍ່ລະບົບປະສາດແລະປັດສະວະ, ເຮັດໃຫ້ເກີດຄວາມພິການທາງສາຍຕາແລະຄວາມເສຍຫາຍຕໍ່ຜິວ ໜັງ. ຜົນສະທ້ອນທີ່ເປັນໄປໄດ້ທີ່ ຈຳ ເປັນຕ້ອງໄດ້ຮັບການດູແລຜ່າຕັດ.
Retinopathy
Retinopathy ແມ່ນສາເຫດທົ່ວໄປຂອງຄວາມພິການແລະການສູນເສຍສາຍຕາໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ. ເປັນຜົນມາຈາກອິດທິພົນຂອງລະດັບນ້ ຳ ຕານສູງ, ເຮືອແຄບເຮັດໃຫ້ໂພຊະນາການ ບຳ ບັດ.
ເນື່ອງຈາກຄວາມອຶດຫີວອົກຊີເຈນ, ໂລກຂໍ້ອັກເສບເກີດຂື້ນຢູ່ເສັ້ນປະສາດຕາ, ແລະຈຸລັງໄຂມັນແລະເກືອແຄວຊ້ຽມສະສົມຢູ່ໃນ retina, ເຊິ່ງ ນຳ ໄປສູ່ການມີຮອຍແປ້ວແລະ ແໜ້ນ.
 ໃນຂະບວນການພັດທະນາອາການແຊກຊ້ອນ, ວິໄສທັດຂອງຄົນເຈັບຊຸດໂຊມ, ສາຍຕາຂ້າງຄຽງມີຄວາມບົກຜ່ອງ, ຈຸດສີ ດຳ ຈະເກີດຂື້ນຕໍ່ ໜ້າ ຕາ.
ໃນຂະບວນການພັດທະນາອາການແຊກຊ້ອນ, ວິໄສທັດຂອງຄົນເຈັບຊຸດໂຊມ, ສາຍຕາຂ້າງຄຽງມີຄວາມບົກຜ່ອງ, ຈຸດສີ ດຳ ຈະເກີດຂື້ນຕໍ່ ໜ້າ ຕາ.
ໃນອະນາຄົດ, ການອັກເສບຂອງໂລກຂໍ້ອັກເສບແລະເສັ້ນເລືອດຝອຍອາດຈະເກີດຂື້ນ. ໃນກໍລະນີທີ່ຮ້າຍແຮງ, ໂຣກ retina ຈະເຮັດໃຫ້ຄົນເຈັບຕາບອດ.
ການບົ່ງມະຕິກ່ຽວກັບໂຣກ retinopathy ໃນໄລຍະເລີ່ມຕົ້ນສາມາດປ້ອງກັນບໍ່ໃຫ້ເກີດໂຣກ retinal ໂດຍໃຊ້ photocoagulation ເລເຊີຫຼື, ຖ້າ ຈຳ ເປັນກໍ່ຈະເອົາຮ່າງກາຍທີ່ມີຊີວິດຊີວາທີ່ເສີຍຫາຍໄປ.
ຮູບພາບດັ່ງກ່າວສະແດງໃຫ້ເຫັນໂລກເລືອດຂອງເສັ້ນເລືອດແດງທີ່ມີບັນຫາກ່ຽວກັບຕາ.
ໂຣກ neuropathy
ສາເຫດທີ່ແນ່ນອນຂອງໂຣກ neuropathy ແມ່ນຍັງບໍ່ທັນຮູ້ເທື່ອ. ມີບາງຄົນເຊື່ອວ່າຈຸລັງເສັ້ນປະສາດຈະເສຍຊີວິດຍ້ອນຂາດສານອາຫານ, ແລະບາງຄົນກໍ່ແນ່ໃຈວ່າການບວມຂອງຈຸດຈົບຂອງເສັ້ນປະສາດແມ່ນ ຕຳ ນິ. ໃນກໍລະນີໃດກໍ່ຕາມ, ຄວາມເສຍຫາຍຕໍ່ຈຸດຈົບຂອງເສັ້ນປະສາດ provokes ້ໍາຕານໃນເລືອດສູງ.
ພະຍາດວິທະຍາດັ່ງກ່າວມີແນວພັນຂອງມັນ:
- ຄວາມຮູ້ສຶກ - ມີລັກສະນະໂດຍການຫຼຸດລົງຂອງຄວາມອ່ອນໄຫວຂອງແຂນຈົນເຖິງການສູນເສຍທີ່ສົມບູນຂອງມັນ. ຄົນເຈັບມີຄວາມຮູ້ສຶກເຈັບປວດ, ເຖິງແມ່ນວ່າຈະມີຄວາມເສຍຫາຍຮ້າຍແຮງຕໍ່ຜິວ ໜັງ ຂອງຂາ.
- ລຳ ໄສ້ໃຫຍ່ - ໜ້າ ທີ່ຂອງ ລຳ ໄສ້, ລຳ ໄສ້ແລະກະເພາະອາຫານຖືກລົບກວນ. ຄວາມຫຍຸ້ງຍາກໃນການກືນກິນ, ການຍ່ອຍອາຫານແລະການຖ່າຍ ໜັກ.
- ຜິວຫນັງ - ດ້ວຍຮູບແບບນີ້ຜິວ ໜັງ ແຫ້ງອອກຍ້ອນຄວາມເສຍຫາຍຕໍ່ຕ່ອມເຫື່ອ.
- ເສັ້ນເລືອດຫົວໃຈ - ອາການຕົ້ນຕໍແມ່ນ tachycardia, ເຊິ່ງປະກົດຕົວໃນເວລາພັກຜ່ອນ.
- Urogenital - ນຳ ໄປສູ່ການເຮັດວຽກຂອງພົກຍ່ຽວຜິດປົກກະຕິແລະມີ ລຳ ຕັ້ງຊື່ໃນຜູ້ຊາຍ.

ໂຣກຕີນໂລກເບົາຫວານ
ອາການແຊກຊ້ອນອີກອັນ ໜຶ່ງ ທີ່ອາດຈະຕ້ອງການການຜ່າຕັດແມ່ນໂຣກຕີນທີ່ເປັນໂຣກເບົາຫວານ. ພະຍາດວິທະຍາແມ່ນປະກອບດ້ວຍການສູນເສຍຄວາມອ່ອນໄຫວໂດຍແຂນຂາເນື່ອງຈາກຄວາມເສຍຫາຍຂອງຈຸລັງເສັ້ນປະສາດ, ເຊັ່ນດຽວກັນກັບຄວາມເສຍຫາຍຕໍ່ເນື້ອເຍື່ອກະດູກແລະຂໍ້ຕໍ່.
ພະຍາດມີສອງຮູບແບບ:
- ອິສລາມ - ມີລັກສະນະເປັນແຜໃນເສັ້ນເລືອດ atherosclerotic, ເປັນຜົນມາຈາກການທີ່ໂພຊະນາການຂອງແຂນຂາຖືກລົບກວນ. ການໄຫຼວຽນຂອງເລືອດຢູ່ໃນຕີນຮ້າຍແຮງຂຶ້ນ, ມັນຈະເຢັນລົງແລະກາຍເປັນໂລກປອດ. ການຮັກສາບາດແຜທີ່ບໍ່ດີແມ່ນເປັນໄປໄດ້.
- Neuropathic - ດ້ວຍຮູບແບບນີ້, ເສັ້ນປະສາດທີ່ຮັບຜິດຊອບຕໍ່ຄວາມອ່ອນໄຫວຂອງແຂນຂາແມ່ນໄດ້ຮັບຄວາມເສຍຫາຍ. ຫນ້າທໍາອິດ, ຄວາມຫນາຂອງ sole ແລະການຜິດປົກກະຕິຂອງຕີນເກີດຂື້ນ. ຂາບວມ, ມີບາດແຜເກີດຂື້ນເທິງມັນ, ແຕ່ບໍ່ມີອາການເຈັບ.
ໃນອະນາຄົດ, ຕີນເລີ່ມເນົ່າເປື່ອຍຫລືແຫ້ງແລະອາການແຊກຊ້ອນມັກຈະສິ້ນສຸດລົງດ້ວຍການຕັດແຂນຂາ (ເບິ່ງຮູບ).

ຂື້ນກັບປະເພດຂອງໂລກເບົາຫວານ
ຄວາມເປັນໄປໄດ້ຂອງໂຣກເຫຼົ່ານີ້ຫຼືອາການແຊກຊ້ອນອື່ນໆແມ່ນຂື້ນກັບຊະນິດຂອງໂຣກເບົາຫວານ.
ດັ່ງນັ້ນ, ຜົນສະທ້ອນທີ່ພົບເລື້ອຍທີ່ສຸດໃນໄລຍະຍາວຂອງໂຣກເບົາຫວານປະເພດ 2 ແມ່ນພະຍາດທາງດ້ານວິທະຍາສາດເຊັ່ນ:
- ໂຣກ nephropathy
- ໂລກຫອນໄກ່
- ຕີນໂລກເບົາຫວານ
- ພະຍາດປີ່ນປົວ.
ນີ້ແມ່ນອັນທີ່ເອີ້ນວ່າຜົນສະທ້ອນສະເພາະຂອງພະຍາດເບົາຫວານທີ່ບໍ່ແມ່ນອິນຊູລິນ. ການພັດທະນາຂອງພະຍາດຫົວໃຈແລະຫຼອດເລືອດ ສຳ ລັບພະຍາດຊະນິດນີ້ແມ່ນມີລັກສະນະນ້ອຍລົງ.
ມີພະຍາດເບົາຫວານປະເພດ 1, ໃນທາງກົງກັນຂ້າມ, ລະບົບຫຼອດເລືອດຫົວໃຈ (ເສັ້ນປະສາດ angina pectoris, arrhythmia, ຫົວໃຈວາຍ, ຫົວໃຈວາຍ) ມັກຈະໄດ້ຮັບຜົນກະທົບເລື້ອຍໆ.
ນອກຈາກນັ້ນ, ການພັດທະນາຜົນສະທ້ອນດັ່ງກ່າວແມ່ນເປັນໄປໄດ້:
- ໂຣກ nephropathy
- ມີບາດແຜຕາມຜິວ ໜັງ
- ພະຍາດຫລອດເລືອດແລະກະເພາະ ລຳ ໃສ້,
- ໂຣກບ້າ
- ຄວາມຜິດປົກກະຕິຂອງ CNS.
ອາການແຊກຊ້ອນຢ່າງຮຸນແຮງຈະເກີດຂື້ນກັບໂຣກເບົາຫວານຊະນິດໃດ ໜຶ່ງ ທີ່ມີຄວາມເປັນໄປໄດ້ເກືອບເທົ່າກັນ. ຂໍ້ຍົກເວັ້ນອັນ ໜຶ່ງ ແມ່ນອາການຊັກຊ້າ ketoacidotic. Ketoacidosis ບໍ່ຄ່ອຍຈະຖືກກວດຫາໂຣກເບົາຫວານໃນຜູ້ທີ່ເປັນໂລກເບົາຫວານປະເພດ 2 ແລະເປັນລັກສະນະພິເສດຂອງພະຍາດເບົາຫວານຊະນິດ ໜຶ່ງ ທີ່ຂື້ນກັບອິນຊູລິນ.
ໂຣກເບົາຫວານໃນເດັກມີອາການສັບສົນແນວໃດ? ນີ້ແມ່ນ, ກ່ອນອື່ນ ໝົດ, ອາການຊັກຊ້າ hyperglycemic, ketoacidotic ແລະ hypoglycemic. ຜົນສະທ້ອນຂອງສະພາບທາງດ້ານພະຍາດນີ້ແມ່ນອັນຕະລາຍ ສຳ ລັບເດັກນ້ອຍຄືກັບຜູ້ໃຫຍ່ແລະສາມາດ ນຳ ໄປສູ່ຄວາມເສຍຫາຍຕໍ່ລະບົບຫຼອດເລືອດຫົວໃຈ, ສະ ໝອງ ແລະເຮັດໃຫ້ເສຍຊີວິດໄດ້. ສະນັ້ນ, ມັນມີຄວາມ ສຳ ຄັນຫຼາຍທີ່ຈະສັງເກດອາການ ທຳ ອິດໃນເວລາແລະໃຊ້ມາດຕະການແກ້ໄຂທີ່ ເໝາະ ສົມ.
ສັນຍານຕໍ່ໄປນີ້ຄວນແຈ້ງເຕືອນ:
- ແຄບຫລືເຈືອປົນຂອງນັກຮຽນ,
- ຄວາມຊຸ່ມຊື່ນເພີ່ມຂຶ້ນຫຼືຄວາມແຫ້ງຂອງຜິວຫນັງ,
- ຄວາມຫິວໂຫຍເພີ່ມຂຶ້ນ, ຄວາມຢາກອາຫານ,
- ຄວາມອ່ອນແອທີ່ເພີ່ມຂື້ນແລະຄວາມບໍ່ມີໃຈ,
- ລົມຫາຍໃຈ acetone
- ການປ່ຽນແປງໃນການຫາຍໃຈແລະອັດຕາການເຕັ້ນຂອງຫົວໃຈ,
- ຄວາມສັບສົນແລະການສູນເສຍທິດທາງ.
ໂອກາດຂອງການຄາດເດົາທີ່ເອື້ອ ອຳ ນວຍແມ່ນຂື້ນກັບວ່າການໃຫ້ການຊ່ວຍເຫຼືອທີ່ມີຄຸນວຸດທິຈະຖືກຈັດຫາໃຫ້ເດັກໄດ້ແນວໃດ.
ດ້ວຍຫຼັກສູດຂອງພະຍາດທີ່ຍາວນານ, ອາການແຊກຊ້ອນຊ້າບໍ່ໄດ້ຖືກຍົກເວັ້ນ:
- ຄວາມລົ້ມເຫຼວຂອງ renal ເຊິ່ງກໍ່ໃຫ້ເກີດຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງ (nephropathy),
- ຄວາມບໍ່ສະຖຽນລະພາບທາງຈິດ, ການຮຸກຮານ, ການລະຄາຍເຄືອງ, ການນ້ ຳ ຕາ (ການເປັນໂຣກເຍື່ອຫຸ້ມສະ ໝອງ),
- ຮູບລັກສະນະຂອງອາການເຈັບແລະມຶນໃນຂາ, ເປັນບາດແຜຕາມຜິວ ໜັງ ຂອງແຂນຂາທີ່ເກີດຈາກຄວາມເສຍຫາຍຂອງລະບົບປະສາດ (ໂຣກ neuropathy),
- ສາຍຕາຫຼຸດລົງ, strabismus, ຄວາມເສຍຫາຍຕໍ່ກັບ retina (ophthalmopathy),
- ພະຍາດຮ່ວມກັນ (ໂລກຂໍ້ອັກເສບ).
ວິດີໂອຈາກ ໝໍ ເດັກຊ່ຽວຊານດ້ານ Komarovsky ທີ່ມີຊື່ສຽງກ່ຽວກັບໂຣກເບົາຫວານໃນເດັກນ້ອຍ:
ການປ້ອງກັນຜົນກະທົບ
ອາການແຊກຊ້ອນຂອງໂຣກເບົາຫວານມັກຈະເຮັດໃຫ້ເກີດຄວາມພິການ, ຄວາມເສຍຫາຍຕໍ່ອະໄວຍະວະທີ່ ສຳ ຄັນແລະຄວາມຕາຍ, ສະນັ້ນມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະປ້ອງກັນການພັດທະນາຂອງເຂົາເຈົ້າ, ສັງເກດເບິ່ງມາດຕະການປ້ອງກັນ:
- ຕິດຕາມກວດກາລະດັບນ້ ຳ ຕານໃນເລືອດຂອງທ່ານເປັນປະ ຈຳ. ການປ່ຽນແປງຂອງຕົວຊີ້ວັດຮຽກຮ້ອງໃຫ້ມີການຊົດເຊີຍຢ່າງຮີບດ່ວນ.
- ປະຕິບັດຕາມຕາຕະລາງການສັກຢາອິນຊູລິນຫຼືຢາຫຼຸດນ້ ຳ ຕານ.
- ຢ່າກິນຢາດ້ວຍຕົນເອງແລະສັງເກດເບິ່ງປະລິມານທີ່ແນະ ນຳ ໂດຍແພດຂອງທ່ານ.
- ກວດກາເປັນປະ ຈຳ ເພື່ອກວດກາເບິ່ງຮ່າງກາຍ ketone ໃນເລືອດແລະທາດໂປຼຕີນໃນຍ່ຽວ.
- ຢ້ຽມຢາມແພດຊ່ຽວຊານຕາທຸກໆ 6 ເດືອນ. ນີ້ຈະຊ່ວຍໃຫ້ທັນເວລາໃນການກວດພົບຄວາມເສຍຫາຍຕໍ່ກັບ retina.
- ປະຕິເສດການຕິດເຫຼົ້າແລະສານນິໂຄຕິນ. ຢາສູບແລະວິນຍານເພີ່ມຂື້ນນ້ ຳ ຕານ, ຈຳ ກັດເສັ້ນເລືອດແລະເຮັດວຽກໃນຫົວໃຈທີ່ພິການ.
- ປະຕິບັດຕາມຄາບອາຫານ. ຍົກເວັ້ນການ ນຳ ໃຊ້ອາຫານທີ່ມີລະດັບ glycemic ສູງແລະໃຫ້ຄວາມມັກແກ່ຜັກ, ຜະລິດຕະພັນນົມທີ່ມີໄຂມັນຕ່ ຳ, ຊີ້ນບໍ່ແລະປາ.
- ກິນຢ່າງ ໜ້ອຍ 5 ຄັ້ງຕໍ່ມື້, ຫລີກລ້ຽງການພັກຜ່ອນຍາວລະຫວ່າງອາຫານ. ນີ້ຈະຮັກສາຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດ, ເຊິ່ງສາມາດປ້ອງກັນການລະລາຍໃນເລືອດ.
- ຕິດຕາມຄວາມດັນເລືອດແລະສະຫວັດດີພາບຂອງຕົວເອງ. ໃນອາການທີ່ເປັນຕາຕົກໃຈຄັ້ງ ທຳ ອິດ, ຢ່າເລື່ອນການຊອກຫາການຊ່ວຍເຫຼືອດ້ານການປິ່ນປົວ.
- ຫລີກລ້ຽງການເຮັດວຽກຫລາຍເກີນໄປ, ແຕ່ຍັງບໍ່ ນຳ ໄປສູ່ການ ດຳ ລົງຊີວິດແບບບໍ່ມີຕົວຕົນ. ພາລະ ໜັກ ຄວນສົມເຫດສົມຜົນແລະ ເໝາະ ສົມກັບອາຍຸແລະສຸຂະພາບ.
- ທຸກໆມື້, ດື່ມນ້ ຳ 6-8 ແກ້ວເພື່ອຮັກສາຄວາມສົມດຸນຂອງນ້ ຳ ແລະປັບປຸງການເຜົາຜານອາຫານ.
- ເລືອກເກີບທີ່ສະດວກສະບາຍ, ສັງເກດເບິ່ງຄວາມສະອາດຕີນດີ. ເພື່ອເບິ່ງແຍງຜິວ ໜັງ ຂອງຕີນ, ໃຊ້ຄຣີມທີ່ມີຄວາມຊຸ່ມຊື່ນແລະນຸ່ມ.
- ຫລີກລ້ຽງຄວາມເສຍຫາຍຕໍ່ຜິວ ໜັງ ຂອງຂາ, ຮັກສາການຕິດເຊື້ອຂອງເຊື້ອລາຢ່າງທັນເວລາ.
ໂຣກເບົາຫວານເປັນໂຣກທີ່ປ່ຽນແປງວິຖີຊີວິດ. ຍ້ອນຄວາມອັນຕະລາຍແລະຄວາມບໍ່ເປັນລະບຽບຂອງພະຍາດ, ມັນຄວນຈະມີວິທີການທີ່ມີຄວາມຮັບຜິດຊອບຫຼາຍກວ່າເກົ່າໃນການຈັດຕັ້ງປະຕິບັດ ຄຳ ແນະ ນຳ ທາງການແພດທັງ ໝົດ, ເພາະວ່າການພັດທະນາອາການແຊກຊ້ອນແມ່ນງ່າຍທີ່ຈະປ້ອງກັນໄດ້ກ່ວາການຮັກສາ.
ອາການແຊກຊ້ອນຂອງໂຣກເບົາຫວານ
 ອາຊິດ lactic ເກີດຂື້ນເປັນອາການແຊກຊ້ອນຂອງໂລກເບົາຫວານໃນຄົນເຈັບທີ່ມີພະຍາດຕິດຕໍ່ຂອງຕັບ, ໝາກ ໄຂ່ຫຼັງແລະຫົວໃຈ. ສ່ວນໃຫຍ່ມັນຈະສົ່ງຜົນກະທົບຕໍ່ຄົນຫລັງຈາກ 50 ປີ. ອາການຕ່າງໆເພີ່ມຂື້ນຢ່າງໄວວາ. ຄວາມກົດດັນຫຼຸດລົງ, ເຈັບກ້າມແລະເຈັບຫລັງ sternum ເກີດຂື້ນ, ແລະປະລິມານຂອງປັດສະວະຫຼຸດລົງ. ອາການປວດຮາກ, ຮາກແລະເຈັບທ້ອງຈະປາກົດ. ຄົນເຈັບສູນເສຍສະຕິ. ມັນອາດຈະເປັນການຈັບກຸມຫົວໃຈຫລືຫາຍໃຈ. ໃນກໍລະນີນີ້, ພຽງແຕ່ການສັກຢາອິນຊູລິນແລະການເຂົ້າໂຮງ ໝໍ ທັນທີສາມາດຊ່ວຍໄດ້.
ອາຊິດ lactic ເກີດຂື້ນເປັນອາການແຊກຊ້ອນຂອງໂລກເບົາຫວານໃນຄົນເຈັບທີ່ມີພະຍາດຕິດຕໍ່ຂອງຕັບ, ໝາກ ໄຂ່ຫຼັງແລະຫົວໃຈ. ສ່ວນໃຫຍ່ມັນຈະສົ່ງຜົນກະທົບຕໍ່ຄົນຫລັງຈາກ 50 ປີ. ອາການຕ່າງໆເພີ່ມຂື້ນຢ່າງໄວວາ. ຄວາມກົດດັນຫຼຸດລົງ, ເຈັບກ້າມແລະເຈັບຫລັງ sternum ເກີດຂື້ນ, ແລະປະລິມານຂອງປັດສະວະຫຼຸດລົງ. ອາການປວດຮາກ, ຮາກແລະເຈັບທ້ອງຈະປາກົດ. ຄົນເຈັບສູນເສຍສະຕິ. ມັນອາດຈະເປັນການຈັບກຸມຫົວໃຈຫລືຫາຍໃຈ. ໃນກໍລະນີນີ້, ພຽງແຕ່ການສັກຢາອິນຊູລິນແລະການເຂົ້າໂຮງ ໝໍ ທັນທີສາມາດຊ່ວຍໄດ້.
ອາການແຊກຊ້ອນສ້ວຍແຫຼມຂອງໂຣກເບົາຫວານປະເພດ 2 ປະກອບມີ:
- Ketoacidosis.
- ໂລກເອດສ໌ໃນເລືອດ.
- hyperglycemia.
- ອາຊິດ lactic
Ketoacidosis ເກີດຂື້ນຍ້ອນຄວາມຜິດປົກກະຕິກ່ຽວກັບອາຫານຫຼືການເລືອກການປິ່ນປົວທີ່ບໍ່ຖືກຕ້ອງ, ຫຼັງຈາກການບາດເຈັບ, ການປະຕິບັດງານ. Ketones, ຜະລິດຕະພັນທີ່ແຕກແຍກຂອງໄຂມັນ, ເລີ່ມສະສົມຢູ່ໃນເລືອດ. ພວກມັນມີຜົນກະທົບທີ່ເປັນອັນຕະລາຍຕໍ່ລະບົບປະສາດ, ສະຕິເສື່ອມສະມັດຖະພາບແລະຄົນເຈັບຕົກຕໍ່າ. ໃນກໍລະນີນີ້, ກິ່ນຫວານຈາກປາກຂອງຄົນເຈັບແມ່ນລັກສະນະ.
ການລະລາຍທາດ ນຳ ້ຕານໃນເລືອດ (glucose ຕ່ ຳ) ຈະເກີດຂື້ນຖ້າປະລິມານຢາເກີນຈະເຮັດໃຫ້ທາດ ນຳ ້ຕານຕໍ່າ, ທາດແປ້ງບໍ່ພຽງພໍແມ່ນມາຈາກອາຫານ, ດ້ວຍການອອກ ກຳ ລັງກາຍທີ່ດີ, ຄວາມກົດດັນຮຸນແຮງແລະການດື່ມເຫຼົ້າ.
ໃນຄັ້ງ ທຳ ອິດ, ບຸກຄົນໃດ ໜຶ່ງ ສູນເສຍການປະຖົມນິເທດຢູ່ໃນອະວະກາດ, ກາຍເປັນສິ່ງກີດຂວາງ. ຫຼັງຈາກນັ້ນ, ໂກນດອກສັ່ນເຂົ້າ, ເຫື່ອເຢັນ. ສິ່ງນີ້ຖືກທົດແທນດ້ວຍມໍເຕີທີ່ຄົມຊັດແລະຄວາມຕື່ນເຕັ້ນທາງປະສາດແລະຄົນເຈັບຕົກຢູ່ໃນສະຕິ.
ໃນອາການ ທຳ ອິດຂອງການເລີ່ມຕົ້ນລະລາຍໃນເລືອດ, ຄົນເຈັບຕ້ອງໄດ້ຮັບທາດແຫຼວຫວານ, ນ້ ຳ ເຜິ້ງແລະເຂົ້າ ໜົມ ຫວານ. ອາຫານໃດທີ່ມີຄາໂບໄຮເດຣດຈະເຮັດໄດ້.
hyperglycemia ແມ່ນກ່ຽວຂ້ອງກັບການເພີ່ມຂື້ນຂອງນໍ້າຕານໃນເລືອດ. ສິ່ງນີ້ສາມາດເກີດຂື້ນໄດ້ຖ້າມີການລະເມີດຂອງຄາບອາຫານ, ຂ້າມຢາ, ໄຂ້ພ້ອມກັບພະຍາດອັກເສບ, ຂາດກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍທີ່ມີນິໄສ, ເຮັດໃຫ້ການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ກະທົບກະເທືອນ.
ສະແດງອອກໂດຍຄວາມບໍ່ພຽງພໍ, ຄວາມສັບສົນ, ມີກິ່ນອາຊacetອກຈາກປາກ. ໃນກໍລະນີດັ່ງກ່າວ, ຄົນເຈັບ ຈຳ ເປັນຕ້ອງໃຫ້ນ້ ຳ ຫຼາຍເທົ່າທີ່ຈະຫຼາຍໄດ້ກ່ອນທີ່ທ່ານ ໝໍ ຈະມາເຖິງ.
ການປ້ອງກັນໂຣກເບົາຫວານ
ປັດໃຈ ສຳ ຄັນທີ່ສຸດໃນການປ້ອງກັນພະຍາດເບົາຫວານແມ່ນການຮັກສາລະດັບນ້ ຳ ຕານເປົ້າ ໝາຍ ຂອງທ່ານ (ສ່ວນບຸກຄົນ). ຕິດຕາມກວດກາ hemoglobin glycated ທຸກໆສາມເດືອນ. ຕົວຊີ້ວັດນີ້ສະທ້ອນໃຫ້ເຫັນມູນຄ່າສະເລ່ຍຂອງນ້ ຳ ຕານໃນເລືອດເປັນເວລາ 3 ເດືອນ.
ມັນເປັນສິ່ງ ຈຳ ເປັນທີ່ຈະຕ້ອງໄດ້ຜ່ານການກວດສຸຂະພາບໂດຍແພດຕາຊ່ຽວຊານດ້ານ ໜຶ່ງ ປີລະຄັ້ງ.
ການວິເຄາະປັດສະວະປະ ຈຳ ວັນ ສຳ ລັບທາດໂປຼຕີນແລະ ໝາກ ໄຂ່ຫຼັງທີ່ສະລັບສັບຊ້ອນຄວນກິນທຸກໆ 6 ເດືອນ.
ເພື່ອປ້ອງກັນການພັດທະນາຂອງຄວາມຜິດປົກກະຕິຂອງເສັ້ນເລືອດ, ມີວິທີການກະກຽມອາຊິດທີ່ບໍ່ມີເພດ; - lipoic, ສານຕ້ານອະນຸມູນອິດສະຫຼະແລະຢາຕ້ານເຊື້ອໃນໂຮງ ໝໍ ຫຼືໂຮງ ໝໍ ມື້ ໜຶ່ງ ແມ່ນມີຄວາມ ຈຳ ເປັນ.
ເພື່ອຍົກເວັ້ນພະຍາດທາງເດີນປັດສະວະ, ການປຶກສາກັບແພດຊ່ຽວຊານດ້ານ endocrinologist ແລະການສຶກສາກ່ຽວກັບລະດັບຂອງຮໍໂມນ thyroid ແມ່ນມີຄວາມ ຈຳ ເປັນ. ໃນໂຣກເບົາຫວານຂອງໂຣກເບົາຫວານຊະນິດ ທຳ ອິດ, ໂຣກຕ່ອມໄທລອຍມັກຈະພັດທະນາ, ແລະໃນພະຍາດເບົາຫວານທີ່ບໍ່ແມ່ນພະຍາດອິນຊູລິນ, ໂຣກ hypothyroidism ມັກຖືກກວດພົບ. ການເຮັດວຽກຂອງ thyroid ຫຼຸດລົງສາມາດເຮັດໃຫ້ເກີດການໂຈມຕີໃນເລືອດໃນເລືອດ.
ວິດີໂອໃນບົດຄວາມນີ້ສືບຕໍ່ຫົວຂໍ້ຂອງພະຍາດເບົາຫວານ.

 ,
,