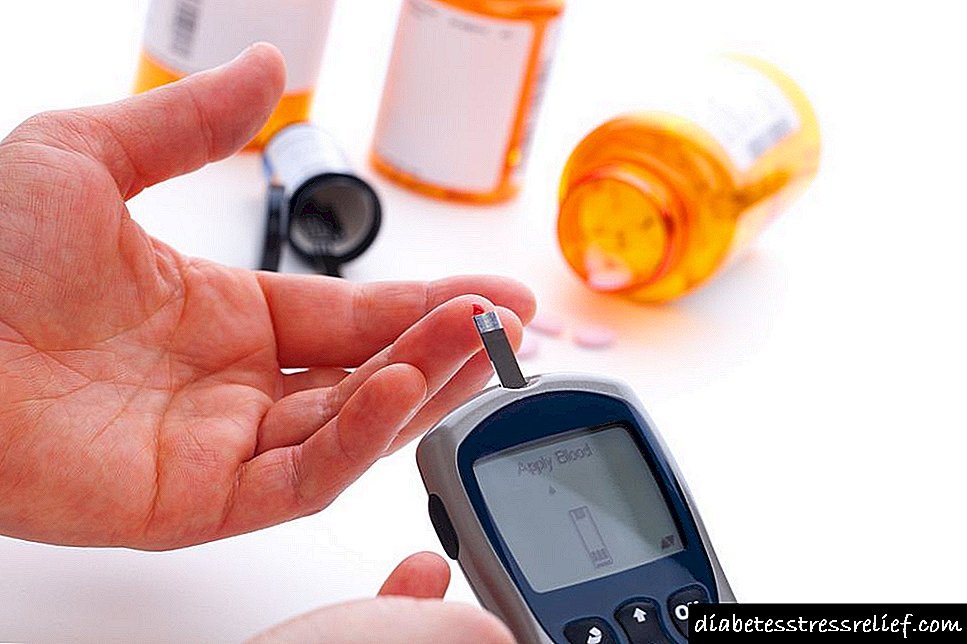
ຄົນເຈັບຫຼາຍຄົນຈົ່ມວ່າເປັນ ກຳ ມະຈອນທີ່ສູງເກີນໄປ ສຳ ລັບພະຍາດເບົາຫວານ. ໃນບາງບ່ອນ, ພະຍາດທາງດ້ານໂຣກເກີດຂື້ນຕໍ່ກັບພື້ນຫລັງຂອງຄວາມເສຍຫາຍຕໍ່ລະບົບ cardiovascular, ໃນຄົນອື່ນມັນເປັນຜົນມາຈາກໂຣກ neuropathy ພະຍາດເບົາຫວານ, ແລະໃນຄົນອື່ນ, tachycardia ແມ່ນຖືກກະຕຸ້ນຈາກນ້ ຳ ໜັກ ເກີນແລະມີການອອກ ກຳ ລັງກາຍຢ່າງຮຸນແຮງ.
ບໍ່ວ່າດ້ວຍເຫດຜົນໃດກໍ່ຕາມ, ການລະເມີດດັ່ງກ່າວຖືວ່າເປັນອັນຕະລາຍທີ່ສຸດ, ຍ້ອນວ່າມັນ ນຳ ໄປສູ່ການລະເມີດເສັ້ນເລືອດຫົວໃຈ, ເຊິ່ງເຮັດໃຫ້ມີຄວາມສ່ຽງທີ່ຈະເປັນພາວະແຊກຊ້ອນທີ່ຮ້າຍແຮງ: ບໍ່ພຽງພໍ, ພະຍາດຫຼອດເລືອດໃນເສັ້ນເລືອດ, ວິກິດການ hypertensive, ໂຣກ myocardial infarction, ພະຍາດເສັ້ນເລືອດໃນເສັ້ນເລືອດແລະອື່ນໆ.
ເຖິງຢ່າງໃດກໍ່ຕາມ, ກຳ ມະຈອນເຕັ້ນໄວໃນໂຣກເບົາຫວານແມ່ນປະກອບດ້ວຍອາການທົ່ວໄປດັ່ງຕໍ່ໄປນີ້:
ໃນໂລກເບົາຫວານ, ອາການທາງຄລີນິກເຫຼົ່ານີ້ສະແດງເຖິງການພັດທະນາຂອງ ໜຶ່ງ ໃນອາການແຊກຊ້ອນຄື: ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ, ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເລືອດ.
ສ່ວນຫຼາຍແລ້ວໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ neuropathy. ດ້ວຍການຊົດເຊີຍທີ່ບໍ່ພຽງພໍແລະສະພາບຂອງ hyperglycemia ທີ່ຍາວນານ, ເຮືອແລະເສັ້ນປະສາດຂອງກ້າມຊີ້ນຫົວໃຈໄດ້ຮັບຜົນກະທົບ, ເຊິ່ງກໍ່ໃຫ້ເກີດການປ່ຽນແປງທີ່ຮ້າຍແຮງຂອງເນື້ອເຍື່ອແລະເປັນຜົນມາຈາກການລົບກວນການຕີຂອງອະໄວຍະວະ. ຕາມກົດລະບຽບ, ມີອັດຕາການເຕັ້ນຂອງ ກຳ ມະຈອນເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍໃນໂລກເບົາຫວານ.
ດ້ວຍໂຣກ neuropathy ອັດຕະໂນມັດ, ຄວາມອ່ອນໄຫວຂອງເສັ້ນປະສາດຕໍ່ຄວາມກະຕຸ້ນແລະສັນຍານຫຼຸດລົງ, ເຊິ່ງເຮັດໃຫ້ບໍ່ພຽງແຕ່ເກີດຄວາມຜິດປົກກະຕິເທົ່ານັ້ນ, ແຕ່ຍັງເປັນໂຣກ atypical ຂອງພະຍາດ ischemic. ໃນກໍລະນີນີ້, ຜູ້ເປັນໂລກເບົາຫວານຮູ້ສຶກວ່າຫົວໃຈເຈັບ ໜ້ອຍ ລົງ, ນັ້ນແມ່ນໂຣກທີ່ເປັນອັນຕະລາຍເຖິງຊີວິດໃນຮູບແບບທີ່ເຊື່ອງໄວ້ຫຼາຍຫຼື ໜ້ອຍ. ຜົນສະທ້ອນທີ່ເປັນອັນຕະລາຍຂອງການບໍ່ຮັກສາໂຣກ ischemia ແມ່ນການລະເມີດຂອງ myocardial, ເຊິ່ງມັກຈະເຮັດໃຫ້ເກີດຄວາມຕາຍ.
ໂຣກ Microangiopathy ແລະໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເລືອດ. ການຂາດຮໍໂມນເຮັດໃຫ້ພະລັງງານກ້າມເນື້ອຫົວໃຈບໍ່ພຽງພໍ. ຮ່າງກາຍຂອງຄົນເຈັບເລີ່ມຕົ້ນຊົດເຊີຍການຂາດແຄນໂດຍການເຜົາຜານອາຊິດໄຂມັນ, ເຊິ່ງຮ່ວມກັບຜະລິດຕະພັນເນົ່າເປື່ອຍ, ຕົກລົງໃນເນື້ອເຍື່ອຫົວໃຈແລະ ນຳ ໄປສູ່ຄວາມຜິດປົກກະຕິຂອງອະໄວຍະວະ. ຖ້າຄົນເຈັບມີໂຣກເສັ້ນເລືອດໃນເສັ້ນເລືອດ, ຫຼັງຈາກນັ້ນ, ຜົນສະທ້ອນທີ່ເປັນອັນຕະລາຍແມ່ນເປັນໄປໄດ້ເຊັ່ນ: ໂຣກ extrasystole, atrial fibrillation, parasystole.
ຖ້າທ່ານສົງໃສວ່າ ກຳ ມະຈອນເຕັ້ນສູງຫລືຕ່ ຳ ໃນພະຍາດເບົາຫວານ, ທ່ານ ໝໍ ຈະວັດແທກການເຮັດວຽກຂອງກ້າມເນື້ອກັບການໂຫຼດທີ່ແຕກຕ່າງກັນ.
Electrocardiography ຈະຊ່ວຍໃຫ້ທ່ານສາມາດເບິ່ງເຫັນຄວາມຜິດປົກກະຕິທັງ ໝົດ ໃນຈັງຫວະຫົວໃຈ, ເພາະວ່າມັນສະແດງໃຫ້ເຫັນຂະ ໜາດ ຂອງຫ້ອງກ້າມ, ຄວາມ ໜາ ແໜ້ນ ແລະໂຄງສ້າງຂອງ myocardium, ໂຄງສ້າງຂອງພະແນກຕົ້ນຕໍ.
ດ້ວຍການຊ່ວຍເຫຼືອຂອງ MRI, ທ່ານສາມາດກວດກາໂດຍລະອຽດກ່ຽວກັບໂຄງສ້າງຂອງກ້າມຈົນເຖິງລະດັບຂອງການຕື່ມດ້ວຍເລືອດຂອງເສັ້ນເລືອດແດງໃຫຍ່ຂອງມັນ.
ການປິ່ນປົວໂຣກເບົາຫວານທີ່ມີໂຣກເສັ້ນປະສາດຄວນເລີ່ມຕົ້ນດ້ວຍການຄວບຄຸມລະດັບນ້ ຳ ຕານໃນເລືອດ. ພຽງແຕ່ມີການຊົດເຊີຍທີ່ພຽງພໍຂອງພະຍາດເທົ່ານັ້ນທີ່ພວກເຮົາສາມາດເລີ່ມຕົ້ນການປິ່ນປົວອາການຂອງພະຍາດເສັ້ນເລືອດໃນເສັ້ນເລືອດ.
ທ່ານ ໝໍ ສັ່ງໃຫ້ໃຊ້ຢາທີ່ບັນຈຸອິນຊູລິນໃນສະລັບສັບຊ້ອນ, ພ້ອມທັງຢາທີ່ເປັນຢາລະງັບແລະຕ້ານອະນຸມູນອິດສະລະ. ຢາສະຫມຸນໄພສາມາດເປັນທໍາມະຊາດ, ຕົ້ນກໍາເນີດຂອງພືດ (tincture ຂອງ peony, hawthorn, valerian) ຫຼືສັງເຄາະ (Diazepam, Valocordin ແລະອື່ນໆ). ຢາຕ້ານໂລກເອດສ໌ແມ່ນແຕກຕ່າງກັນ ສຳ ລັບຄົນເຈັບ hypertensive (Diroton, Lisinopril) ແລະຄົນເຈັບ hypotensive (Ephedrine hydrochloride, Ipratropium bromide ແລະອື່ນໆ).
ປັດໄຈພາຍນອກທີ່ກະຕຸ້ນການປ່ຽນແປງຂອງຈັງຫວະຫົວໃຈແມ່ນກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍແລະສະຖານະການທີ່ຄຽດ. ໜຶ່ງ ໃນປັດໃຈພາຍໃນທີ່ເພີ່ມ ກຳ ມະຈອນແມ່ນພະຍາດເບົາຫວານ. ໃນໂລກເບົາຫວານ, tachycardia ຖືກເອີ້ນວ່າທາງ pathological ແລະຮຽກຮ້ອງໃຫ້ມີການຕິດຕາມແລະປິ່ນປົວຢ່າງຕໍ່ເນື່ອງ. ໃນສະຖານະການດັ່ງກ່າວ, ອັດຕາການເຕັ້ນຂອງຫົວໃຈ, ເຕັ້ນໄປຫາຫຼັງຈາກການອອກ ກຳ ລັງກາຍ, ບໍ່ໄດ້ຫຼຸດລົງຢ່າງອິດສະຫຼະ, ຄືກັບຄົນທີ່ມີສຸຂະພາບແຂງແຮງ, ແຕ່ຍັງຮັກສາຢູ່ໃນລະດັບສູງຫລືແມ້ກະທັ້ງຂື້ນ. ມັນຍັງຖືກກະຕຸ້ນໂດຍການລ່ວງລະເມີດຂອງກາເຟແລະຊາ.
ການປະກົດຕົວຂອງໂຣກເບົາຫວານເຮັດໃຫ້ເກີດຄວາມຜິດປົກກະຕິໃນການເຮັດວຽກຂອງ parasympathetic NS ແລະຫົວໃຈເຕັ້ນ. ຖ້າຫາກວ່າພະຍາດດັ່ງກ່າວມີຄວາມຄືບ ໜ້າ, ພະຍາດເສັ້ນປະສາດຂອງພະຍາດເສັ້ນປະສາດໄດ້ຮັບຜົນກະທົບ. ຄວາມອ່ອນແອຂອງເສັ້ນປະສາດຈະປາກົດແລະມີຄວາມຄືບຫນ້າ, ເຊິ່ງໃນທາງກັບກັນ, ແມ່ນປະກອບດ້ວຍການພັດທະນາຂອງໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກຕາ (ເສັ້ນເລືອດ) ແລະໂຣກຫົວໃຈ. ດ້ວຍເຫດຜົນນີ້, ຜູ້ທີ່ເປັນໂລກເບົາຫວານບໍ່ຮູ້ສຶກເຈັບຫົວໃຈຈົນກວ່າພວກເຂົາຈະເປັນໂຣກຫົວໃຈວາຍ. ເພາະສະນັ້ນ, ໃນໂຣກເບົາຫວານ, ຄວາມຜິດປົກກະຕິໃດໆໃນການເຮັດວຽກຂອງກ້າມຊີ້ນຫົວໃຈຄວນເປັນສາເຫດທີ່ຕ້ອງໄປຫາແພດ ໝໍ ໂດຍດ່ວນ.
ຖ້າບຸກຄົນໃດ ໜຶ່ງ ບໍ່ໄດ້ຕິດຕາມ tachycardia ຕາມເວລາ, ໂຄງສ້າງຂອງລະບົບປະສາດທີ່ມີຄວາມເຫັນອົກເຫັນໃຈເລີ່ມປ່ຽນແປງແລະອາການ hypotensive ຈະປາກົດ. ເຫດຜົນຕໍ່ໄປສໍາລັບການພັດທະນາຂອງ tachycardia ໃນໂລກເບົາຫວານແມ່ນໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ myocardial. ມັນ provokes ຄວາມລົ້ມເຫຼວຂອງ E -book ໃນເວລາທີ່ມີ insulin ພຽງເລັກນ້ອຍໃນເລືອດແລະເພາະສະນັ້ນ, glucose ບໍ່ຮົ່ວໄຫຼຜ່ານຈຸລັງໄປສູ່ຫົວໃຈ.
ເພື່ອຮູ້ວ່າຄວາມຜິດປະກະຕິໃດທີ່ເປັນອັນຕະລາຍຕໍ່ສຸຂະພາບແລະທ່ານສາມາດມີຊີວິດຕະຫຼອດຊີວິດ, ທ່ານ ຈຳ ເປັນຕ້ອງໄດ້ໄປພົບແພດແລະໄດ້ຮັບການກວດ. ຕໍ່ກັບຄວາມເປັນມາຂອງໂລກເບົາຫວານມີຫລາຍໆປະເພດຂອງຄວາມຜິດປົກກະຕິຈາກມາດຕະຖານຂອງການເຮັດວຽກຂອງຫົວໃຈ. ແລະບໍ່ແມ່ນທັງ ໝົດ ຂອງພວກມັນທີ່ຕ້ອງການການປິ່ນປົວດ້ວຍຢາ, ມັນກໍ່ມີສິ່ງທີ່ບໍ່ປາກົດ. ມີຄວາມຜິດປົກກະຕິຫລາຍຢ່າງທີ່ກ້າວ ໜ້າ ແລະເຮັດໃຫ້ເກີດຄວາມຜິດປົກກະຕິຂອງຫົວໃຈ. ນອກນັ້ນຍັງມີວິທີການດັ່ງກ່າວກ່ຽວກັບຈັງຫວະຂອງການເຕັ້ນຂອງຫົວໃຈ, ໂດຍໄດ້ຄົ້ນພົບວ່າມັນຮີບດ່ວນທີ່ຈະເລີ່ມຕົ້ນການປິ່ນປົວ. ຖ້າໂຣກເບົາຫວານໄດ້ເກີດຂື້ນ, ການຜິດປົກກະຕິໃນການປັ້ນຫົວໃຈແມ່ນສະແດງອອກໂດຍອາການຄືກັນກັບຄົນອື່ນ:
ດ້ວຍນ້ ຳ ຕານສູງໃນເລືອດດົນນານ, ກ້າມເນື້ອຫົວໃຈໄດ້ຮັບຄວາມເສຍຫາຍແລະຈັງຫວະຫົວໃຈວາຍ.
ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເລັງ. ເມື່ອນໍ້າຕານໃນເລືອດສູງຂື້ນຕາມການເວລາ, ຄວາມເສຍຫາຍຕໍ່ເສັ້ນປະສາດຫົວໃຈຈະເກີດຂື້ນ, ເຊິ່ງກໍ່ໃຫ້ເກີດການລົບກວນຈັງຫວະຂອງຫົວໃຈ. ດ້ວຍຄວາມບ່ຽງເບນນີ້, sinus tachycardia ຖືກສັງເກດເຫັນໃນສະພາບທີ່ງຽບສະຫງົບ, ໃນເວລາທີ່ ກຳ ມະຈອນເຕັ້ນຢູ່ປະມານ 100 ເທື່ອຫລືສູງກວ່າ 130 ເທື່ອໃນ 1 ນາທີ. ອາການລັກສະນະຂອງ DAN ແມ່ນວ່າລົມຫາຍໃຈເລິກຂອງຄົນເຈັບບໍ່ມີຜົນກະທົບຕໍ່ອັດຕາການເຕັ້ນຂອງຫົວໃຈໃນທາງໃດກໍ່ຕາມ, ເຖິງວ່າໃນຄົນທີ່ມີສຸຂະພາບແຂງແຮງ, ກຳ ມະຈອນຊ້າລົງດ້ວຍລົມຫາຍໃຈເລິກ.
ສຳ ລັບການບົ່ງມະຕິທີ່ມີຄຸນນະພາບສູງແລະ ໜ້າ ເຊື່ອຖື, ຂໍ້ມູນທັງ ໝົດ ກ່ຽວກັບພະຍາດເບົາຫວານແລະພະຍາດທີ່ກ່ຽວຂ້ອງແມ່ນຖືກເກັບ ກຳ. ຜົນຂອງການວິເຄາະກ່ອນ ໜ້າ ນີ້ແມ່ນໄດ້ ຄຳ ນຶງເຖິງ. ຖ້າສົງໃສວ່າ tachycardia, ບວກກັບໂຣກເບົາຫວານ, ຖືກກວດພົບ, ການປະຕິບັດກ້າມເນື້ອຫົວໃຈແມ່ນຖືກວັດແທກໃນເວລາໂຫຼດທີ່ແຕກຕ່າງກັນ. ຫຼັງຈາກພວກມັນ, ມັນຈະແຈ້ງຂື້ນວ່າຫົວໃຈປະພຶດແນວໃດໃນເວລາທີ່ອອກ ກຳ ລັງກາຍຢ່າງກະທັນຫັນຫຼືໃນເວລາພັກຜ່ອນ.
ຫຼັງຈາກຜ່ານ ECG, ທ່ານສາມາດເບິ່ງວ່າຫົວໃຈເຮັດວຽກໄດ້ແນວໃດ, ແລະເມື່ອຄວາມລົ້ມເຫຼວເກີດຂື້ນ. Echocardiography ແມ່ນໃຊ້ເພື່ອໃຫ້ມີຮູບພາບຂອງຫົວໃຈທີ່ຖືກຕ້ອງ. ມັນສະແດງໃຫ້ເຫັນວ່າຫ້ອງຂອງກ້າມຫົວໃຈມີຂະ ໜາດ ເທົ່າໃດ, ຄວາມ ໜາ ຂອງ myocardium. ໜ້າ ຈໍສະແດງໃຫ້ເຫັນເຖິງຄວາມບ່ຽງເບນທັງ ໝົດ ໃນການຫົດຕົວແລະໂຄງສ້າງຂອງພະແນກຕ່າງໆຂອງຫົວໃຈ. ບາງຄັ້ງຄົນເຈັບໄດ້ຖືກຮ້ອງຂໍໃຫ້ເຂົ້າ MRI, ເຊິ່ງຊ່ວຍໃຫ້ທ່ານສາມາດກວດເບິ່ງໂຄງສ້າງຂອງກ້າມໄດ້ຢ່າງເຕັມສ່ວນແລະຂັ້ນຕອນ. ເພື່ອກວດຫາພະຍາດຕິດຕໍ່ຫຼືປ້ອງກັນສະພາບທີ່ຮ້າຍແຮງກວ່າເກົ່າ, ການກວດຫາເລືອດ, ຍ່ຽວແລະຮໍໂມນ thyroid ແມ່ນຖືກ ກຳ ນົດໄວ້.
ການຮັກສາຄວາມຜິດປົກກະຕິໃນການເຮັດວຽກຂອງຫົວໃຈ ໝາຍ ເຖິງການ ກຳ ຈັດສາເຫດທີ່ເຮັດໃຫ້ເກີດຄວາມຜິດປົກກະຕິເຫລົ່ານີ້ແລະສະຖຽນລະພາບຂອງຄົນເຈັບ. ຕໍ່ກັບຄວາມເປັນມາຂອງໂລກເບົາຫວານ, ການປິ່ນປົວແມ່ນຢູ່ພາຍໃຕ້ການຊີ້ ນຳ ທີ່ເພີ່ມຂື້ນຂອງທ່ານ ໝໍ, ເພາະວ່າລາວມັກຈະກະຕຸ້ນໃຫ້ເກີດການເລີ່ມຕົ້ນຂອງ tachycardia. ການເລືອກຢາແມ່ນ ດຳ ເນີນການ ຄຳ ນຶງເຖິງພະຍາດເບົາຫວານ, ພະຍາດອື່ນໆແລະຫຼັງຈາກປຶກສາຫາລືກັບແພດ ໝໍ endocrinologist, neurologist ແລະຫົວໃຈຫົວໃຈ.
ຜົນກະທົບດ້ານການປິ່ນປົວແມ່ນບັນລຸໄດ້ໂດຍການໃຊ້ຢາແບບເປັນລະບົບ. ພວກມັນຊ່ວຍໃຫ້ທ່ານສາມາດຄວບຄຸມລະດັບ glucose ແລະເຮັດໃຫ້ຫົວໃຈຂອງທ່ານລຸດລົງ. ເພື່ອໃຫ້ໄດ້ຮັບການກໍາຈັດຂອງ tachycardia, ຢາເສບຕິດຂອງ sedative ແລະ antiarrhythmic ການຊ່ວຍເຫຼືອການປະຕິບັດ. Sedatives ແບ່ງອອກເປັນ ທຳ ມະຊາດແລະສັງເຄາະ. ການເລືອກຢາທີ່ ເໝາະ ສົມແມ່ນ ດຳ ເນີນໂດຍທ່ານ ໝໍ ທີ່ຄຸ້ນເຄີຍກັບປະຫວັດການແພດຢ່າງເຕັມທີ່. ຢາທີ່ ນຳ ໃຊ້ແມ່ນ ນຳ ສະ ເໜີ ຢູ່ໃນຕາຕະລາງ.
- ນຳ ໃຊ້ hawthorn ແລະດອກກຸຫລາບ ທຳ ມະຊາດປະສົມກັບ motherwort. ພວກມັນຖືກເອົາໄປໃສ່ບ່ວງແລະເຮັດຄ້າຍຄືຊາ. ດື່ມມື້ລະ 3 ຈອກ.
- ຕົ້ມໃສ່ຄວາມຮ້ອນຕໍ່າ, ປະມານ 10 ນາທີ, ຊໍ່ດອກສາລີຖືກບໍລິໂພກເຄິ່ງຈອກສາມເທື່ອຕໍ່ມື້. ຫຼັກສູດການປິ່ນປົວແມ່ນ 2 ເດືອນ.
- ໝາກ ຂາມແລະນໍ້າ ໝາກ ນາວຈະຖືກເພີ່ມເຂົ້າໃນຊາເພື່ອໃຫ້ມີຜົນກະທົບທີ່ເຮັດໃຫ້ນອນຫຼັບດີແລະຊ່ວຍໃຫ້ນອນຫຼັບດີ.
- ມີສູດທີ່ມີຜັກທຽມແລະຫມາກນາວ, ເຊິ່ງຖືກປະຕິບັດໃນສ່ວນທີ່ເທົ່າທຽມກັນແລະເພີ່ມ 1 tbsp. ບ່ວງ້ໍາເຜີ້ງ. ການປະສົມດັ່ງກ່າວແມ່ນຖືກຮຽກຮ້ອງໃນບ່ອນມືດເປັນເວລາ ໜຶ່ງ ອາທິດ. ໃຊ້ 1 tbsp. ບ່ວງທຸກໆເຊົ້າ.
- Adonis ຟັກລະອຽດແມ່ນຖອກໃສ່ນ້ ຳ ຕົ້ມແລະຕົ້ມ 15 ນາທີ. ຫຼັງຈາກນັ້ນ, ພວກມັນກໍ່ເຢັນແລະກັ່ນຕອງ, ບີບເຄ້ກເຂົ້າ ໜົມ. ສັກໃນ 1 tbsp. ບ່ວງ 3 ເທື່ອຕໍ່ມື້, ພຽງພໍທີ່ຈະບັນລຸຜົນກະທົບດ້ານການປິ່ນປົວແບບຍືນຍົງ.
ກັບໄປທີ່ຕາຕະລາງເນື້ອໃນວິທີການປ້ອງກັນ
ສຳ ລັບການປ້ອງກັນອາການແຊກຊ້ອນ, ແນະ ນຳ ໃຫ້ເຮັດຕາມອາຫານທີ່ມີການປະຕິເສດຢ່າງເຕັມທີ່ຂອງຄາໂບໄຮເດຣດ, ອາຫານປະເພດຂົ້ວແລະໄຂມັນ. ກຳ ຈັດຢາສູບແລະເຫຼົ້າ. ນຳ ພາການ ດຳ ລົງຊີວິດແບບມີລະດັບປານກາງ. ຫລີກລ້ຽງການອອກ ກຳ ລັງກາຍແລະຄວາມຕຶງຄຽດ. ລົບລ້າງເຄື່ອງດື່ມພະລັງງານແລະຄາເຟອີນ. ຮັກສາລະດັບນໍ້າຕານໃນເລືອດໃຫ້ຢູ່ໃນລະດັບປົກກະຕິໂດຍຜ່ານການກວດປະ ຈຳ ວັນແລະປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ຂອງທ່ານ ໝໍ. ຄວບຄຸມນ້ ຳ ໜັກ ຂອງຮ່າງກາຍຢ່າງໃກ້ຊິດ; ທ່ານບໍ່ຄວນອະນຸຍາດໃຫ້ມັນເພີ່ມຂື້ນຢ່າງແຮງຫຼືໄວ. ຕ້ອງໄດ້ຜ່ານການກວດກາຕາມ ກຳ ນົດເວລາໂດຍແພດຊ່ຽວຊານຫົວໃຈ, ແພດ endocrinologist, ໝໍ ປົວແຂ້ວແລະທ່ານ ໝໍ ອື່ນໆ.
Tachycardia - ວິທີການ Tachycardia ແລະພະຍາດເບົາຫວານແມ່ນເຂົ້າກັນໄດ້
ວິທີການ tachycardia ແລະພະຍາດເບົາຫວານສາມາດເຂົ້າກັນໄດ້ - Tachycardia
ມີປັດໃຈພາຍນອກແລະພາຍໃນທີ່ກະຕຸ້ນ tachycardia. ທຳ ອິດແມ່ນຄວາມກົດດັນທີ່ເຮົາຄຸ້ນເຄີຍ, ແລະອັນທີສອງ, ທຳ ອິດແມ່ນພະຍາດເບົາຫວານປະເພດ 2. ຖ້າມັນເປັນພະຍາດນີ້ທີ່ເຮັດໃຫ້ ກຳ ມະຈອນເພີ່ມຂື້ນ, ຫຼັງຈາກນັ້ນຄົນເຈັບ ຈຳ ເປັນຕ້ອງໄດ້ຮັບການກວດແລະປິ່ນປົວເປັນປະ ຈຳ.
ຄວາມແປກຂອງຮູບແບບ tachycardia ນີ້ແມ່ນວ່າຫຼັງຈາກການອອກ ກຳ ລັງກາຍ, ກຳ ມະຈອນບໍ່ຫລຸດລົງຢ່າງເປັນອິດສະຫຼະ, ແຕ່ສ່ວນຫຼາຍແລ້ວ, ໃນທາງກົງກັນຂ້າມ, ເພີ່ມຂື້ນ. ແຕ່ມັນກໍ່ເກີດຂື້ນຈາກການບໍລິໂພກຊາແລະກາເຟຢ່າງຫຼວງຫຼາຍ.
ຖ້າ tachycardia ບໍ່ໄດ້ຖືກກວດຫາໂຣກຕາມເວລາ, ຫຼັງຈາກນັ້ນມັນກໍ່ສາມາດເຮັດໃຫ້ເກີດອາການຂອງ hypotension, ແລະຫຼັງຈາກນັ້ນໂຣກໂຣກໂຣກໂຣກໂຣກ myocardial dystrophy. ມັນທັງ ໝົດ ແມ່ນກ່ຽວກັບເນື້ອໃນຂອງສານອິນຊູລິນໃນເລືອດຕ່ ຳ, ເຊິ່ງເຮັດໃຫ້ການກິນຂອງນ້ ຳ ຕານເຂົ້າສູ່ຫົວໃຈ.
ບໍ່ແມ່ນພະຍາດຫົວໃຈທັງ ໝົດ ທີ່ປະກົດວ່າເປັນພາວະແຊກຊ້ອນຂອງໂຣກເບົາຫວານແມ່ນເປັນອັນຕະລາຍຄືກັນ. ມີບາງສິ່ງທີ່ບໍ່ແຊກແຊງຊີວິດປົກກະຕິຂອງຄົນເປັນເວລາຫຼາຍປີ. ແຕ່ບາງພະຍາດທາງວິທະຍາສາດເຮັດໃຫ້ອັດຕາການເຕັ້ນຂອງຫົວໃຈເພີ່ມຂື້ນ.
ອາການຂອງຈັງຫວະຫົວໃຈທີ່ວຸ້ນວາຍແມ່ນຄືກັນກັບທຸກໆຄົນ:
•ການຕີບໍ່ດີຂອງອະໄວຍະວະນີ້,
•ວິນຫົວ, ມີຄວາມເປັນໄປໄດ້ຂອງການສູນເສຍສະຕິ,
•ສັງເກດໄດ້ ສຳ ລັບການເລັ່ງຫົວໃຈຂອງຄົນ,
•ຫຼຸດຜ່ອນອັດຕາການເຕັ້ນຂອງຫົວໃຈ,
•ຫາຍໃຈສັ້ນໆຫຼືຮູ້ສຶກຄືກັບວ່າຫາຍໃຈບໍ່ໄດ້,
•ຄວາມຮຸນແຮງໃນບໍລິເວນຫົວໃຈ,
•ຮູ້ສຶກວ່າຫົວໃຈຂາດ,
•ປ່ຽນ ຈຳ ນວນການຫົດຕົວທີ່ຕໍ່າໃຫ້ຕ່ ຳ.
ມັນເກີດຂື້ນວ່າຄົນເຮົາບໍ່ມີຄວາມຮູ້ສຶກຜິດປົກກະຕິ, ແລະຄວາມລົ້ມເຫຼວຂອງຈັງຫວະແມ່ນຖືກ ກຳ ນົດໂດຍການນັບ ກຳ ມະຈອນ. ທ່ານບໍ່ຄວນລະວັງຖ້າທ່ານພົບວ່າທ່ານມີອາການແບບນີ້, ແຕ່ຄວນປຶກສາທ່ານ ໝໍ ຢູ່ຄລີນິກທັນທີ. ຢູ່ທີ່ນັ້ນ, ແນ່ນອນວ່າທ່ານຈະຕ້ອງໄດ້ຜ່ານການທົດສອບທີ່ ເໝາະ ສົມ, ຜ່ານການກວດກາ. ຜູ້ປ່ວຍ ໜຸ່ມ ທີ່ເປັນໂລກເບົາຫວານຈະໄດ້ຮັບຄວາມເສຍຫາຍຕໍ່ເສັ້ນປະສາດຂອງຫົວໃຈ. ນີ້ແມ່ນມາຈາກນ້ ຳ ຕານໃນເລືອດສູງຂື້ນເລື້ອຍໆ, ເຊິ່ງເອີ້ນວ່າໂຣກ neuropathy ພະຍາດເບົາຫວານຂອງພະຍາດເບົາຫວານ.
ອາການແລະການປິ່ນປົວໂຣກຜີວ ໜັງ ອັກເສບ
ອາການຂອງພະຍາດດັ່ງກ່າວມີດັ່ງນີ້:
•ການຂາດສາຍພົວພັນລະຫວ່າງການຫາຍໃຈແລະອັດຕາການເຕັ້ນຂອງຫົວໃຈເຊິ່ງກົງກັນຂ້າມກັບຄົນທີ່ມີສຸຂະພາບແຂງແຮງ, ເມື່ອລົມຫາຍໃຈເລິກຈະເຮັດໃຫ້ເກີດການຂັດຂວາງຫົວໃຈ ໜ້ອຍ ລົງ,
•ເຖິງແມ່ນວ່າບໍ່ມີກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍ, ມີຫົວໃຈເຕັ້ນໄວເຖິງ 100 ເທື່ອຕໍ່ນາທີ, ແລະບາງຄັ້ງເຖິງ 130.
ໃນສະຖານະການດັ່ງກ່າວ, ການເລື່ອນການໄປຢ້ຽມຢາມທ່ານ ໝໍ ແມ່ນເປັນອັນຕະລາຍແທ້ໆ.
ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະວິນິດໄສແລະປິ່ນປົວຢ່າງຖືກຕ້ອງ
ຫນ້າທໍາອິດ, ທ່ານຫມໍຮຽນຮູ້ທຸກລາຍລະອຽດກ່ຽວກັບໂລກເບົາຫວານໃນຄົນເຈັບສະເພາະ, ພະຍາດຕິດຕໍ່ແລະຮູ້ຈັກກັບຜົນຂອງການກວດກ່ອນ. ໃນຄວາມສົງໃສຄັ້ງ ທຳ ອິດຂອງ tachycardia, ກຳ ມະຈອນໄດ້ຖືກພິຈາລະນາໃນເວລາພັກຜ່ອນແລະຫລັງອອກ ກຳ ລັງກາຍ. Tachycardia ໃນໂລກເບົາຫວານແມ່ນຖືກກວດພົບໂດຍວິທີນີ້. ຈາກການກວດວິນິດໄສໂດຍໃຊ້ electrocardiography. ນີ້ສະທ້ອນໃຫ້ເຫັນເຖິງຄວາມຜິດປົກກະຕິຂອງຫົວໃຈ, ຄວາມ ໜາ ຂອງຝາຂອງ myocardium ແລະຂະ ໜາດ ຂອງຫ້ອງຂອງຫົວໃຈ.
ມີບາງຄັ້ງທີ່ມີຄວາມ ຈຳ ເປັນຕ້ອງໃຊ້ scan MRI. ວິທີການວິນິດໄສນີ້ໃຫ້ຄວາມຄິດກ່ຽວກັບໂຄງສ້າງຂອງກ້າມເນື້ອຫົວໃຈ. ຈາກການກວດຫ້ອງທົດລອງ, ເພື່ອປ້ອງກັນການເສື່ອມສະພາບໃນສຸຂະພາບ, ທ່ານ ຈຳ ເປັນຕ້ອງບໍລິຈາກເລືອດໃຫ້ຮໍໂມນ thyroid ແລະປັດສະວະ.
ການປິ່ນປົວດ້ວຍການຮັກສາແມ່ນແນໃສ່ລົບລ້າງສາເຫດຂອງພະຍາດຕາຕໍ້ແລະສະຖຽນລະພາບຂອງຄົນເຈັບ. ໂລກເບົາຫວານຕ້ອງການການຄວບຄຸມສູງສຸດຈາກແພດເພາະວ່າໃນກໍລະນີຫຼາຍທີ່ສຸດມັນກະຕຸ້ນໃຫ້ເກີດການຜິດປົກກະຕິໃນຫົວໃຈ. ທ່ານ ໝໍ ທີ່ມີຄຸນນະພາບເລືອກເອົາຢາທີ່ ຄຳ ນຶງເຖິງຄຸນລັກສະນະຂອງຮ່າງກາຍແລະການເປັນໂຣກເບົາຫວານ. ນີ້ຈະຮຽກຮ້ອງໃຫ້ມີການປຶກສາຫາລືກັບນັກຊ່ຽວຊານດ້ານ endocrinologist, ຫົວໃຈແລະ neurologist.
ຄຸນລັກສະນະຂອງການຮັກສາໂຣກ tachycardia ໃນການໄດ້ຮັບສານທີ່ເປັນລະບົບທີ່ສາມາດເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດປົກກະຕິແລະຄວບຄຸມອັດຕາການເຕັ້ນຂອງຫົວໃຈ. ພິສູດໄດ້ດີໃນການຮັກສາພະຍາດນີ້, ຢາ sedatives ແລະຢາທີ່ມີຜົນກະທົບທາງລົບຕໍ່ໂລກ. ຢາສະຫມຸນໄພແມ່ນຖືກກໍານົດບໍ່ພຽງແຕ່ສັງເຄາະເທົ່ານັ້ນ, ແຕ່ຍັງກ່ຽວກັບສະ ໝຸນ ໄພ. ການປິ່ນປົວໃດໆຄວນຖືກເລືອກໂດຍທ່ານຫມໍທີ່ມີປະສົບການ. ນີ້ແມ່ນຮ້າຍແຮງຫຼາຍ, ການໃຊ້ຢາດ້ວຍຕົນເອງໃດໆກໍ່ສາມາດນໍາໄປສູ່ຜົນສະທ້ອນທີ່ບໍ່ສາມາດປ່ຽນແປງໄດ້.
ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຄິດກ່ຽວກັບການປ້ອງກັນອາການແຊກຊ້ອນຈາກໂລກເບົາຫວານ. ວິທີການຕົ້ນຕໍແມ່ນ:
•ໂພຊະນາການທີ່ ເໝາະ ສົມແລະປະຕິເສດຢ່າງເຕັມສ່ວນຂອງຄາໂບໄຮເດຣດ, ໄຂມັນ, ຂົ້ວແລະສູບຢາ,
• ກຳ ຈັດນິໄສທີ່ບໍ່ດີ - ສູບຢາແລະດື່ມເຫຼົ້າ,
•ກິດຈະ ກຳ ທີ່ ກຳ ລັງກາຍໃນລະດັບຂອງຊີວິດທີ່ຫ້າວຫັນ,
•ຫ້າມບໍ່ໃຫ້ໃຊ້ເຄື່ອງດື່ມທີ່ມີຄາເຟອີນ,
•ອອກ ກຳ ລັງກາຍຄວບຄຸມ ນຳ ້ຕານໃນເລືອດທຸກໆມື້,
•ປະຕິບັດຕາມທຸກ ຄຳ ແນະ ນຳ ຂອງທ່ານ ໝໍ
•ຮັກສານ້ ຳ ໜັກ ຂອງທ່ານໃຫ້ຢູ່ພາຍໃຕ້ການຄວບຄຸມ, ປ້ອງກັນການເພີ່ມຂື້ນຂອງນ້ ຳ ໜັກ ໃນຮ່າງກາຍ,
•ໄປກວດກາຕາມ ກຳ ນົດເວລາໃຫ້ຊ່ຽວຊານຊ່ຽວຊານ.
ໃນກໍລະນີໃດກໍ່ຕາມ, tachycardia ບໍ່ແມ່ນປະໂຫຍກ, ແຕ່ເປັນອາການແຊກຊ້ອນຂອງໂລກເບົາຫວານທີ່ຕ້ອງການການປິ່ນປົວທີ່ຖືກຕ້ອງ.
ສາເຫດຂອງ tachycardia
Tachycardia ແມ່ນປະເພດຂອງການລົບກວນຈັງຫວະຂອງຫົວໃຈເຊິ່ງອັດຕາການເຕັ້ນຂອງຫົວໃຈເກີນ 90 ຈັງຫວະຕໍ່ນາທີ. tachycardia ຂອງກາຍະວິທະຍາແລະທາງດ້ານພະຍາດແມ່ນມີຄວາມໂດດເດັ່ນ. ທຳ ອິດອາດຈະຖືກເອີ້ນວ່າ:
- ການເພີ່ມຂຶ້ນຂອງອຸນຫະພູມຮ່າງກາຍແລະສະພາບແວດລ້ອມ,
- ຄວາມກົດດັນ
- ເພີ່ມຂຶ້ນຂອງກິດຈະກໍາທາງດ້ານຮ່າງກາຍ,
- ປີນເຖິງລະດັບຄວາມສູງທີ່ສົມຄວນ
- ການດື່ມຊາ, ກາເຟ, ເຄື່ອງດື່ມທີ່ມີພະລັງງານຫຼາຍເກີນໄປ, ເຄື່ອງດື່ມທີ່ມີທາດເຫຼົ້າ,
- ກິນຢາບາງກຸ່ມ.
tachycardia ພະຍາດເກີດຂື້ນໃນເວລາທີ່ບຸກຄົນໃດຫນຶ່ງມີພະຍາດແລະເປັນຫນຶ່ງໃນອາການ. ການເພີ່ມຂື້ນຂອງອັດຕາການເຕັ້ນຂອງຫົວໃຈສາມາດເກີດຈາກ:
- myocarditis
- ຄວາມຜິດປົກກະຕິຂອງຫົວໃຈ
- infarction myocardial
- ເສັ້ນເລືອດຕັນໃນ
- cardiosclerosis
- pathology ຂອງປອດ, ເຮືອປອດແລະຫນ້າເອິກ, ເຊິ່ງນໍາໄປສູ່ການເກີດຂື້ນຂອງ "ຫົວໃຈປອດ",
- ໂລກ thyrotoxicosis,
- pheochromocytoma
- ໂລກເລືອດຈາງ
- ໂຣກ neurosis
- ພະຍາດຕິດຕໍ່
- ເງື່ອນໄຂສ້ວຍແຫຼມເຊັ່ນ: ການສູນເສຍເລືອດແລະ colic renal.

Tachycardia ສາມາດເປັນຜົນມາຈາກໂຣກເບົາຫວານບໍ?
ຫຼາຍຄົນຮູ້ວ່າເມື່ອໂຣກເບົາຫວານມີຄວາມຄືບ ໜ້າ, ຄົນເຈັບຈະພັດທະນາເສັ້ນທາງຂອງລະບົບຫຼອດເລືອດຫົວໃຈ, ເຊິ່ງສ່ວນຫຼາຍມັກຈະເຮັດໃຫ້ຄົນເຮົາເສຍຊີວິດ, ແຕ່ວ່າໂຣກ tachycardia ເກີດຂື້ນໃນຄົນເຈັບທີ່ເປັນໂຣກນີ້ແນວໃດ?
ໂດຍພື້ນຖານແລ້ວ, ຜົນກະທົບຕໍ່ອັດຕາການເຕັ້ນຂອງຫົວໃຈແມ່ນຍ້ອນວ່າ:
- ເພີ່ມຄວາມ ໜາ ແໜ້ນ ຂອງເລືອດ. ມັນເກີດຂື້ນຍ້ອນການລະເມີດທາດແປ້ງກ່ຽວກັບທາດແປ້ງ, ໃນນັ້ນທາດນ້ ຳ ຕານບໍ່ສາມາດເຈາະລົງໃນຈຸລັງແລະຍັງຄົງຢູ່ໃນເຮືອຂອງກະແສເລືອດ.
- ເສັ້ນເລືອດປະສາດ Myocardial. ປະລິມານອິນຊູລິນບໍ່ພຽງພໍ (ສຳ ລັບພະຍາດເບົາຫວານປະເພດ 1) ຫຼືຄວາມບໍ່ພໍຂອງຜູ້ຮັບຈຸລັງກັບຮໍໂມນ peptide (ສຳ ລັບພະຍາດເບົາຫວານປະເພດ 2) ນຳ ໄປສູ່ຄວາມຈິງທີ່ວ່າທາດນ້ ຳ ຕານບໍ່ເຂົ້າສູ່ cardiomyocytes, ເຊິ່ງ ນຳ ໄປສູ່ການເປັນໂຣກສະ ໝອງ.
ຮ່າງກາຍຕອບສະ ໜອງ ຕໍ່ປະກົດການດັ່ງກ່າວ, ເຊິ່ງຜົນຈາກການໄຫລວຽນຂອງນໍ້າເຂົ້າໄປໃນເຮືອເພື່ອເຮັດໃຫ້ເລືອດເຈືອຈາງເພີ່ມຂື້ນ, ເຖິງຢ່າງໃດກໍ່ຕາມ, ຕໍ່ກັບຄວາມເປັນມາຂອງສິ່ງນີ້, ການລະບາຍຂອງສ່ວນຂອງແຫຼວໂດຍ ໝາກ ໄຂ່ຫຼັງກໍ່ໄດ້ຮັບການປັບປຸງ. ເປັນຜົນມາຈາກ - ການສູນເສຍນ້ ຳ ໃນຮ່າງກາຍ, "ເລືອດ ໜາ".
ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເຍື່ອຫຸ້ມສະຫມອງແມ່ນເກີດຂື້ນ.
ອາການບໍ່ສະດວກ
ໂດຍທົ່ວໄປຄົນຜູ້ ໜຶ່ງ ຈະຮູ້ສຶກເປັນອາການ ທຳ ອິດຂອງພະຍາດເບົາຫວານຫລັງຈາກສອງສາມປີ, ເມື່ອມີອາການແຊກຊ້ອນເລີ່ມຕົ້ນໃນລາວ. ນອກເຫນືອໄປຈາກ tachycardia, ຜູ້ປ່ວຍມັກຈະຈົ່ມວ່າ:
- ປວດຮາກແລະຮາກ
- ເຫື່ອເຢັນ
- ວິນຫົວ
- ລົມຫາຍໃຈສັ້ນ
- ເຈັບ ໜ້າ ເອິກ
- ຈຸດອ່ອນ
- ເຈັບຫົວ
- ການສູນເສຍສະຕິ
- ຄວາມວິຕົກກັງວົນທີ່ບໍ່ຫວັ່ນໄຫວ
- floseering goosebumps ກ່ອນຕາຂອງທ່ານ,
- ການປ່ຽນແປງຂອງຈັງຫວະຊ້າໆແລະເລື້ອຍໆຂອງຫົວໃຈເຕັ້ນ,
- ຄວາມຮູ້ສຶກຂອງຫົວໃຈຫລົ້ມຈົມ.
ໃນຄົນເຈັບທີ່ເປັນໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເຣັງ.
ໃນເວລາດຽວກັນ, ຜູ້ປ່ວຍບາງຄົນທີ່ເປັນໂລກເບົາຫວານ, ເຖິງແມ່ນວ່າຢູ່ໃນ tachycardia, ບໍ່ຮູ້ສຶກວ່າມີການປ່ຽນແປງພິເສດໃດໆໃນສະພາບທົ່ວໄປຂອງພວກເຂົາ, ແລະມີພຽງແຕ່ການວັດແທກ ກຳ ມະຈອນເທົ່ານັ້ນທີ່ຈະຊ່ວຍໃຫ້ສົງໃສວ່າມີບາງສິ່ງບາງຢ່າງຜິດພາດຢູ່ເຮືອນ.
ອາການແຊກຊ້ອນແລະຜົນສະທ້ອນທີ່ເປັນໄປໄດ້ຂອງ tachycardia ໃນໂລກເບົາຫວານ
ຖ້າບຸກຄົນໃດ ໜຶ່ງ ບໍ່ຕິດຕາມ tachycardia ຕາມເວລາ, ຫຼືຖ້າການປິ່ນປົວບໍ່ໄດ້ຜົນ, ຜົນຂ້າງຄຽງຕໍ່ໄປນີ້ອາດຈະເກີດຂື້ນ:
- ການປ່ຽນແປງຂອງໂຄງສ້າງຂອງລະບົບປະສາດທີ່ມີຄວາມເຫັນອົກເຫັນໃຈ, ສະແດງອາການທີ່ສົມເຫດສົມຜົນ.
- infarction myocardial ບໍ່ເຈັບປວດ. ເຖິງວ່າຈະມີຄວາມຈິງທີ່ວ່າໂດຍປົກກະຕິແລ້ວກັບການພັດທະນາຂອງພະຍາດທາງເດີນທາງນີ້, ຄົນເຮົາຮູ້ສຶກເຈັບປວດຢ່າງຮຸນແຮງ, ເຊິ່ງເພີ່ມຂື້ນໃນໄລຍະເວລາ, ຍ້ອນໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເບົາຫວານ, ຄົນເຮົາອາດຈະບໍ່ຮູ້ສຶກເປັນໄພຂົ່ມຂູ່ອັນຮ້າຍແຮງຕໍ່ຫົວໃຈແລະໄປເຮັດກິດຈະ ກຳ ປະ ຈຳ ວັນຂອງພວກເຂົາ. ໃນກໍລະນີທີ່ຮ້າຍແຮງທີ່ສຸດ, ກິດຈະກໍາດັ່ງກ່າວແມ່ນຄວາມຕາຍ.
- hypotension ເສັ້ນເລືອດແດງໃນກະດູກສັນຫຼັງ. ເພື່ອຫລີກລ້ຽງການຜິດປົກກະຕິຂອງການໄຫຼວຽນຂອງໂຣກໃນໄລຍະ tachycardia, ຮ່າງກາຍຈະຕອບສະຫນອງກັບຄວາມດັນເລືອດຫຼຸດລົງຍ້ອນການສະທ້ອນ. ພາຍໃຕ້ສະພາບປົກກະຕິ (ຂອງອົງການທີ່ມີສຸຂະພາບແຂງແຮງ), ບຸກຄົນ ໜຶ່ງ ຍັງປ່ຽນສຽງຂອງລະບົບປະສາດອັດຕະໂນມັດ, ເຊິ່ງມີຄວາມທຸກທໍລະມານຢ່າງຫຼວງຫຼາຍໃນໂຣກເບົາຫວານທີ່ບໍ່ໄດ້ຮັບການປິ່ນປົວ. ດ້ວຍເຫດນີ້, ຄວາມດັນເລືອດຂອງຄົນເຈັບຫຼຸດລົງອາດຈະມີຄວາມ ສຳ ຄັນຫຼາຍ, ເຊິ່ງຈະສົ່ງຜົນກະທົບຕໍ່ການສະ ໜອງ ເລືອດໃຫ້ກັບອະໄວຍະວະທີ່ ສຳ ຄັນ.
ຄົນເຈັບທີ່ມີໂຣກຕ່ອມນ້ ຳ ຕານໃນກະດູກສັນຫຼັງມັກຈະຈົ່ມວ່າມີອາການເມື່ອຍລ້າຕະຫຼອດເວລາ, ວິນຫົວ, ພ້ອມທັງຄວາມສາມາດໃນການເຮັດວຽກໃນຕອນເຊົ້າຫຼຸດລົງ. ປະຊາຊົນຍັງມີອາການເຈັບຫົວ, ຄວາມຮຸນແຮງຂອງມັນຈະຫຼຸດລົງຢ່າງຫຼວງຫຼາຍໃນເວລານອນຫລືຢູ່ໃນ ຕຳ ແໜ່ງ ທີ່ຖືກບັງຄັບ, ໃນເວລາທີ່ຫົວຕັ້ງຢູ່ ເໜືອ ຮ່າງກາຍ (ຄົນສ່ວນໃຫຍ່ນອນໂດຍບໍ່ມີ ໝອນ ສຳ ລັບເຫດຜົນນີ້).

ທ່ານ ໝໍ ໃດ ກຳ ລັງຮັກສາຢູ່?
ການຮັກສາພະຍາດເສັ້ນປະສາດໃນພະຍາດເບົາຫວານແມ່ນກ່ຽວຂ້ອງກັບການ ກຳ ຈັດສາເຫດຕົ້ນຕໍຂອງການເປັນໂລກຫົວໃຈເຕັ້ນ, ເຊິ່ງອາດຈະເປັນຄວາມຜິດປົກກະຕິຂອງລະບົບປະສາດອັດຕະໂນມັດ, ພະຍາດເສັ້ນເລືອດຫົວໃຈ, ເສັ້ນເລືອດ.
ກ່ອນອື່ນ ໝົດ, ຜູ້ປ່ວຍແນະ ນຳ ໃຫ້ໄປຢ້ຽມຢາມແພດ ໝໍ ທົ່ວໄປ, ເຊິ່ງມີພັນທະໃນການກວດຄົນເຈັບ, ສົ່ງໃຫ້ລາວໄປກວດ, ແລະຂື້ນກັບການມີພະຍາດເພີ່ມເຕີມ (ຍົກເວັ້ນພະຍາດເບົາຫວານ), ສົ່ງທ່ານໄປຫາແພດຊ່ຽວຊານທີ່ມີຄວາມຊ່ຽວຊານດ້ານແຄບ. ທ່ານຫມໍດັ່ງກ່າວສາມາດເປັນຜູ້ຊ່ຽວຊານດ້ານ endocrinologist, neurologist ແລະຫົວໃຈຫົວໃຈ. ພວກເຂົາສາມາດ ກຳ ນົດຄົນທີ່ມີການຮັກສາດ້ວຍເຫດຜົນທີ່ສຸດ.
ການວິນິດໄສ
ນອກເຫນືອຈາກການວັດແທກລະດັບນ້ ຳ ຕານໃນເລືອດໃນຊ່ວງເວລາທີ່ແຕກຕ່າງກັນຂອງມື້ເພື່ອຢັ້ງຢືນການບົ່ງມະຕິໂຣກເບົາຫວານ, ດ້ວຍໂຣກຕາຕໍ້, ການກວດກາຕໍ່ໄປນີ້ແມ່ນໄດ້ ດຳ ເນີນ:
- Electrocardiography - ວິທີການຕົ້ນຕໍຂອງ arrhythmias, ເຊິ່ງຊ່ວຍໃຫ້ທ່ານສາມາດກວດພົບຄວາມລົບກວນຂອງຈັງຫວະເຕັ້ນຂອງຫົວໃຈ, ອັດຕາການເຕັ້ນຂອງຫົວໃຈ, ໃນບາງກໍລະນີ, ເພື່ອ ກຳ ນົດປະເພດຂອງ tachycardia, ຫຼືເຮັດໃຫ້ສາມາດສົງໃສວ່າເປັນໂຣກ myocardial ທີ່ບໍ່ເຈັບປວດ.
- ການກວດສອບ Holter ECG ປະ ຈຳ ວັນ - ໃຊ້ໃນການ ກຳ ນົດຄວາມ ສຳ ພັນລະຫວ່າງເວລາຂອງມື້ແລະອັດຕາການເຕັ້ນຂອງຫົວໃຈຂອງຄົນເຈັບ.
- Echocardiography - ຊ່ວຍໃຫ້ທ່ານສາມາດປະເມີນຜົນການເຮັດວຽກຂອງກ້າມເນື້ອຫົວໃຈ, ສະພາບຂອງຫ້ອງ, ວາວ, ຄວາມ ໜາ ຂອງຝາຂອງ myocardium, ຄວາມກົດດັນໃນຝາອັດປາກມົດລູກແລະຄວາມໄວຂອງການໄຫຼວຽນຂອງເລືອດ, ວິນິດໄສໂຣກຫົວໃຈ, ຄວາມບໍ່ພຽງພໍຫລືກວດພົບການປ່ຽນແປງຂອງກ້າມເນື້ອຫົວໃຈ, ກະທົບການໄຫຼວຽນຂອງເລືອດໄປສູ່ອະໄວຍະວະ.
- ການທົດສອບສະເພາະ - ໃນການສຶກສານີ້, ຕົວຢ່າງທີ່ມີຕົວຍັບຍັ້ງ adrenergic, insulin, ກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍສາມາດ ນຳ ໃຊ້ໄດ້. ຂໍ້ມູນທີ່ໄດ້ຮັບໃນລະຫວ່າງການກວດຈະຊ່ວຍໃນການປະເມີນສະຖານະພາບຂອງລະບົບປະສາດອັດຕະໂນມັດ.
- ການສຶກສາກ່ຽວກັບ electroneuromyographic - ຊຸດຂອງເຕັກນິກທີ່ສາມາດເປີດເຜີຍໃຫ້ຮູ້ເຖິງຮູບແບບ preclinical ຂອງໂຣກ neuropathy ພະຍາດເບົາຫວານຂອງພະຍາດເບົາຫວານ.
- ການກວດເສັ້ນເລືອດ - ນີ້ປະກອບມີການທົດສອບດ້ວຍການຫາຍໃຈເລິກ, ການທົດສອບ orthostatic, ການທົດສອບ Valsalva.
ການທົດສອບຂອງ Valsalva ແມ່ນມີຢູ່ໃນຄວາມຈິງທີ່ວ່າຄົນເຈັບຕ້ອງຫາຍໃຈ ໝົດ, ເອົາລົມຫາຍໃຈອອກ, ແລະຫຼັງຈາກນັ້ນໃຫ້ລົມຫາຍໃຈຂອງລາວແລະພະຍາຍາມຫາຍໃຈດ້ວຍປາກແລະດັງຂອງລາວ. ດັ່ງນັ້ນ, ເນື່ອງຈາກການຊໍ້າຊ້ອນຂອງ glottis, ການຫົດຕົວຂອງຝາອັດປາກມົດລູກ, ການຫາຍໃຈແລະກ້າມເນື້ອໃນທ້ອງ, ການເພີ່ມຂື້ນຂອງຄວາມກົດດັນໃນກະເພາະອາຫານໃນທ້ອງແລະ intrathoracic ໄດ້ຖືກສັງເກດເຫັນ, ເຊິ່ງຈໍາກັດການກັບຄືນຂອງເສັ້ນເລືອດ, ເຮັດໃຫ້ເສັ້ນເລືອດຂະຫຍາຍໃຫຍ່ຂື້ນ. ການທົດສອບນີ້ແມ່ນການສະທ້ອນໃຫ້ເຫັນເຖິງຄວາມປອດໄພຂອງການເຊື່ອມຕໍ່ທີ່ກ່ຽວຂ້ອງ, ສ່ວນກາງແລະທາງດ້ານລຸ່ມຂອງເສັ້ນທາງ baroreflex (ຊ່ວຍໃນການປະເມີນສະພາບຂອງລະບົບປະສາດຂອງລະບົບປະສາດໂດຍອັດຕະໂນມັດ).
ການຮັກສາໂຣກ tachycardia ໃນໂລກເບົາຫວານ
ເພື່ອໃຫ້ໄດ້ຮັບການກໍາຈັດຂອງ tachycardia, ກ່ອນອື່ນຫມົດ, ມັນຈໍາເປັນຕ້ອງໄດ້ບັນລຸການຊົດເຊີຍທີ່ທົນທານຕໍ່ໂຣກເບົາຫວານແລະຮຽນຮູ້ວິທີການຕິດຕາມກວດກາລະດັບນໍ້າຕານໃນເລືອດຢ່າງເປັນປົກກະຕິ. ແລະຍັງຕິດຕໍ່ພົວພັນກັບທ່ານ ໝໍ ຜູ້ທີ່ຄວບຄຸມການປິ່ນປົວ.
ຖ້າຄົນຜູ້ ໜຶ່ງ ຮູ້ວ່າລາວເປັນໂລກເບົາຫວານ, ສ່ວນຫຼາຍອາການແຊກຊ້ອນອາດຈະມາລົບກວນລາວ, ແລະຖ້າຄົນເຈັບມີຄວາມຕ້ອງການຮັກສາສຸຂະພາບແລະຊີວິດທີ່ຍັງເຫຼືອຂອງລາວ, ຄວນລະມັດລະວັງເພື່ອປ້ອງກັນພະຍາດບໍ່ໃຫ້ກ້າວ ໜ້າ. ເພື່ອເຮັດສິ່ງນີ້, ທ່ານຕ້ອງໄປຫາແພດຕະຫຼອດເວລາ, ລວມທັງແພດ ໝໍ endocrinologist, ແພດຫົວໃຈ, neuropathologist, ຢ່າລະເລີຍ ຄຳ ແນະ ນຳ ຂອງພວກເຂົາ, ຍຶດ ໝັ້ນ ຫຼັກສູດການຮັກສາແລະປະຕິບັດຕາມກົດລະບຽບທັງ ໝົດ ຂອງໂພຊະນາການແລະວິຖີຊີວິດ ສຳ ລັບຜູ້ເປັນໂລກເບົາຫວານ.
ຢາທີ່ແນະ ນຳ
ເພື່ອກໍາຈັດ tachycardia ໃນໂຣກເບົາຫວານ, ຢາບາງກຸ່ມຖືກໃຊ້.

ເຫຼົ່ານີ້ລວມມີ:
- Anxiolytics. ຢາທີ່ພົບເລື້ອຍທີ່ສຸດ: Diazepam, Sibazon, Diazepex. ຢາສາມາດພົບໄດ້ໃນຮູບແບບປະລິມານຢາທີ່ສະດວກ, ແມ່ນຂ້ອນຂ້າງປອດໄພ. ມັນບໍ່ໄດ້ຖືກແນະ ນຳ ໃຫ້ໃຊ້ ສຳ ລັບຄົນທີ່ມີຄວາມເຄັ່ງຕຶງຕໍ່ໂຣກ benzodiazepines, ການຫາຍໃຈຮ້າຍແຮງ, ຄວາມລົ້ມເຫຼວຂອງຕັບ, ໂຣກຊືມເສົ້າໃນຕອນກາງຄືນ, ຫຼືຖ້າຄົນເຈັບມີຄວາມກັງວົນກ່ຽວກັບໂຣກ phobias, ລັດທີ່ບໍ່ມີຄວາມຄິດ, ແລະໂຣກຈິດ.
- ຕົວຍັບຍັ້ງ enzyme - ປ່ຽນເປັນ Angiotensin. ຕົວແທນປົກກະຕິຂອງກຸ່ມ: Lisinopril (Diroton), Captopril, Vitopril. ຢາເຫຼົ່ານີ້ມີປະສິດຕິຜົນໂດຍສະເພາະໃນການຮັກສາໂຣກ tachycardia ໃນຜູ້ປ່ວຍທີ່ມີລະບົບປະສາດທີ່ຍັງບໍ່ທັນໄດ້ຮັບຄວາມເດືອດຮ້ອນຈາກພະຍາດເບົາຫວານ, ແລະຍັງບໍ່ມີອາການສະແດງຂອງພະຍາດ hypotension. ມັນຍັງຖືກນໍາໃຊ້ເລື້ອຍໆຖ້າຄົນເຈັບມີໂຣກເສັ້ນເລືອດໃນກະເພາະຫຼືໂຣກຫົວໃຈວາຍທີ່ເກີດຈາກໂຣກເບົາຫວານໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເຍື່ອຫຸ້ມສະຫມອງອັກເສບ. ຢາຊະນິດ ໃໝ່ ແມ່ນເປັນສານພິດ ໜ້ອຍ, ແຕ່ຖືກຫ້າມໃຊ້ໃນກໍລະນີທີ່ມີອາການຂາດສານເຄມີແລະເຊື້ອສາຍພັນ / ໂຣກໂຣກໂຣກໂຣກໂຣກມາຈາກ.
- ຢາທີ່ມີຜົນກະທົບ sedative, hypnotic. ໃນການຮັກສາໂຣກ tachycardia ໃນພະຍາດເບົາຫວານ mellitus, Valocordin, ເຊິ່ງມີລັກສະນະສະແດງອອກຢ່າງຈິງຈັງໃນການມີສານຜິດປົກກະຕິທາງອາຫານ, ແລະ Phenobarbital, ມັກຖືກ ນຳ ໃຊ້ຫຼາຍທີ່ສຸດ. ວິທີແກ້ໄຂສຸດທ້າຍມີຜົນກະທົບ sedative ພຽງແຕ່ໃນປະລິມານຂະຫນາດນ້ອຍ, ເນື່ອງຈາກວ່າມັນຕ້ອງໄດ້ຮັບການປະຕິບັດພາຍໃຕ້ການຄວບຄຸມຢ່າງເຂັ້ມງວດແລະຢາຕ້ອງໄດ້ຮັບການສັງເກດເຫັນ.
Phenobarbital ຄວນໄດ້ຮັບການຢຸດເຊົາເທື່ອລະກ້າວ, ເນື່ອງຈາກວ່າໃນກໍລະນີທີ່ມີການຖອນຢາຢ່າງຮຸນແຮງ, ໂຣກທີ່ຖອນອອກມາຈະເກີດຂື້ນ. ການລະມັດລະວັງໂດຍສະເພາະໃນເວລາທີ່ການໃຊ້ຢາຄວນຈະຖືກສັງເກດເຫັນໃນຄົນເຈັບທີ່ມີອາການວຸ້ນວາຍ, ເພາະວ່າຢາເສບຕິດເຮັດໃຫ້ເກີດຄວາມວຸ້ນວາຍ, ກັງວົນໃຈ, ແລະສັບສົນ, ເຖິງແມ່ນວ່າໃນປະລິມານທີ່ຕໍ່າ.
ກຸ່ມແຍກຕ່າງຫາກປະກອບມີຢາທີ່ໃຊ້ ສຳ ລັບ hypotension, ເຊິ່ງພັດທະນາດ້ວຍຄວາມເສຍຫາຍຕໍ່ພາກສ່ວນທີ່ເຫັນອົກເຫັນໃຈຂອງລະບົບປະສາດອັດຕະໂນມັດໃນຮູບແບບເບົາຫວານທີ່ຮຸນແຮງກັບໂຣກຕາບອດ. ໃນນັ້ນມີ:
- ຕົວສະກັດ M-cholinergic (Atropine sulfate, Ipratropium bromide). ຢາປິ່ນປົວປັບປຸງການປະຕິບັດ atrioventricular, ເຊິ່ງຊ່ວຍອໍານວຍຄວາມສະດວກຫຼາຍຢ່າງໃຫ້ແກ່ສະພາບຂອງຄົນເຈັບທີ່ມີອາການຜິດປົກກະຕິ.
- ກະຕຸ້ນ Alpha ແລະ beta adrenoreceptor. ຢາທີ່ມີປະສິດຕິຜົນສູງສຸດແມ່ນ ephedrine hydrochloride. ມັນເປັນສາເຫດຂອງການເພີ່ມຂື້ນຂອງຄວາມດັນເລືອດເນື່ອງຈາກການກະຕຸ້ນຂອງ alpha1-adrenergic receptors ທີ່ຕັ້ງຢູ່ໃນກໍາແພງຂອງເຮືອແລະເຮັດໃຫ້ເສັ້ນເລືອດຂອດນ້ອຍລົງຕໍ່ມາ.
ການຮັກສາດ້ວຍ Ephedrine ໝາຍ ເຖິງການຄວບຄຸມທີ່ ຈຳ ເປັນໃນລະດັບ glucose ໃນເລືອດ, ເພາະວ່າຢານີ້ສາມາດເພີ່ມຄວາມເຂັ້ມຂົ້ນຂອງມັນ.
ມາດຕະການ ສຳ ລັບການປ້ອງກັນ tachycardia ໃນໂລກເບົາຫວານ
ເພື່ອຫຼີກເວັ້ນການເກີດຂື້ນຂອງ tachycardia ໃນໂຣກເບົາຫວານ, ທ່ານຄວນ:
- ຍຶດຫມັ້ນກັບຄາບອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ (ຄາໂບໄຮເດຣດງ່າຍໆ, ອາຫານທີ່ຂົ້ວແລະໄຂມັນແມ່ນຖືກຍົກເວັ້ນ ໝົດ).
- ຕິດຕາມຄວາມດັນເລືອດຂອງທ່ານ.
- ຍົກເວັ້ນເຄື່ອງດື່ມພະລັງງານແລະຄາເຟອີນ.
- ຄວບຄຸມນ້ ຳ ໜັກ ຂອງຮ່າງກາຍຢ່າງຈະແຈ້ງ (ເປັນແຫຼມຫຼືຄ່ອຍໆ, ແຕ່ວ່າການເພີ່ມຂື້ນຂອງນ້ ຳ ໜັກ ໃນຮ່າງກາຍສ່ວນຫຼາຍມັກຈະກະຕຸ້ນໃຫ້ມີອາການເບື້ອງຕົ້ນຂອງໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເບົາຫວານຫລືໂຣກເບົາຫວານ).
- ກຳ ຈັດນິໄສທີ່ບໍ່ດີ (ເຫຼົ້າ, ສູບຢາ).
- ຕິດຕາມກວດກາລະດັບນ້ ຳ ຕານໃນເລືອດຂອງທ່ານ.
- ຮັກສາວິຖີຊີວິດທີ່ຫ້າວຫັນ (ເຖິງຢ່າງໃດກໍ່ຕາມ, ທ່ານຄວນລະວັງການເຮັດວຽກເກີນ).
ເຖິງວ່າຈະມີຄວາມຈິງທີ່ວ່າໂຣກເບົາຫວານ, ພ້ອມທັງອາການແຊກຊ້ອນຂອງມັນ, ສະແດງໂດຍ tachycardia ແລະອາການອື່ນໆ, ມັນເປັນເລື່ອງຍາກທີ່ຈະປິ່ນປົວ, ອົດທົນແລະຕິດຕາມການປິ່ນປົວດ້ວຍການຮັກສາ. ແລະຖ້າທ່ານບໍ່ຕ້ອງການທີ່ຈະຮູ້ຈັກກັບໂຣກດັ່ງກ່າວ, ໃຫ້ພະຍາຍາມວັດແທກລະດັບ glucose ໃນເລືອດແລະກວດພົບແພດ ໝໍ ໃຫ້ທັນເວລາເພື່ອກວດກາເບິ່ງການປ້ອງກັນ.
Palpitations ແລະ tachycardia
ຫົວໃຈເຕັ້ນແລະ tachycardia, ໂດຍບໍ່ສົນເລື່ອງຂອງຄວາມຮຸນແຮງຫຼືຄວາມປອດໄພທີ່ກ່ຽວຂ້ອງຂອງສາເຫດທີ່ເຮັດໃຫ້ພວກເຂົາ, ໃຫ້ຜູ້ປ່ວຍຫຼາຍໆນາທີແລະຄວາມກັງວົນໃຈທີ່ບໍ່ຫນ້າພໍໃຈ. ຖ້າທ່ານປະສົບບັນຫາທີ່ຄ້າຍຄືກັນນີ້, ທ່ານ ຈຳ ເປັນຕ້ອງຕິດຕໍ່ແພດຊ່ຽວຊານຫົວໃຈເພື່ອ:
- ຊອກຫາສາເຫດຂອງຫົວໃຈເຕັ້ນແລະ tachycardia.
- ກຳ ຈັດອາການທີ່ເຈັບປວດແລະກັບມາມີຊີວິດການເປັນຢູ່ປົກກະຕິ.
ຫົວໃຈເຕັ້ນ - ຄວາມຮູ້ສຶກຂອງຫົວໃຈເຕັ້ນໄວຫຼືເພີ່ມຂື້ນ. ມັກຈະປະສົມປະສານກັບ tachycardia - ການເພີ່ມຂື້ນຂອງອັດຕາການເຕັ້ນຂອງຫົວໃຈຫຼາຍກວ່າ 90 ເທື່ອຕໍ່ນາທີ.
ຫົວໃຈເຕັ້ນແມ່ນອາການທີ່ມີຫົວຂໍ້. ບາງຄົນບາງຄັ້ງປະສົບກັບການກວດຫົວໃຈປົກກະຕິ, ໃນຂະນະທີ່ຄົນອື່ນອາດຈະບໍ່ຮູ້ສຶກລົບກວນຈັງຫວະທີ່ຮ້າຍແຮງ. ສະນັ້ນ, ຄວາມຮູ້ສຶກຂອງຫົວໃຈເຕັ້ນຫຼາຍບໍ່ແມ່ນສັນຍານຂອງໂຣກຫົວໃຈ.
ການແຂງແຮງແລະເພີ່ມອັດຕາການເຕັ້ນຂອງຫົວໃຈແມ່ນເປັນປະຕິກິລິຍາປົກກະຕິຂອງຮ່າງກາຍຕໍ່ການອອກ ກຳ ລັງກາຍ, ຄວາມເຄັ່ງຄຽດ, ເຊິ່ງມັນຮູ້ສຶກຄືກັບຫົວໃຈເຕັ້ນແລະ tachycardia. ພຽງແຕ່ປະສົມປະສານກັບອາການອື່ນໆເທົ່ານັ້ນທີ່ສາມາດເຮັດໃຫ້ຫົວໃຈເຕັ້ນສະແດງເຖິງຄວາມຜິດປົກກະຕິ. ອາການຕ່າງໆທີ່ມາພ້ອມກັບຫົວໃຈເຕັ້ນຂື້ນຢູ່ກັບພະຍາດທີ່ພວກມັນສະແດງອອກ.
ສາເຫດຂອງ palpitations ແລະ tachycardia
Palpitations ແລະ tachycardia ເກີດຂື້ນໃນພະຍາດດັ່ງຕໍ່ໄປນີ້:
- Arrhythmias (ເສັ້ນປະສາດຫົວໃຈເຕັ້ນ),
- ໂຣກ endocarditis myocarditis.
- ໂຣກໂຣກ Myocardial dystrophy, cardiosclerosis.
- ໂລກຄວາມດັນເລືອດສູງ.
- Magpies ຂອງຫົວໃຈ.
- ໂລກເລືອດຈາງ
- ໂຣກ neurosis.
- dystonia ບຳ ລຸງລ້ຽງເສັ້ນເລືອດ.
- ພະຍາດ Endocrine (thyrotoxicosis, pheochromocytoma, ພະຍາດ hypoglycemic ໃນໂລກເບົາຫວານ).
- ເງື່ອນໄຂຂອງເດືອນກຸມພາ.
- Climax
ບາງຄັ້ງ, ຫົວໃຈເຕັ້ນກະທັນຫັນຢ້ານຄົນ, ເຊິ່ງກໍ່ໃຫ້ເກີດຄວາມຕື່ນເຕັ້ນແລະ, ຕາມນັ້ນ, ການເພີ່ມຂື້ນຂອງຫົວໃຈແລະ tachycardia. ນີ້ສ້າງເປັນວົງກົມທີ່ໂຫດຮ້າຍເຊິ່ງສາມາດເຮັດໃຫ້ຄຸນນະພາບຂອງຊີວິດຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ.
ໃນບາງກໍລະນີ, ການປະສົມປະສານຂອງ palpitations ແລະ tachycardia ທີ່ມີຄວາມວິຕົກກັງວົນສູງ, ມີປະຕິກິລິຍາທາງອາຫານເພີ່ມເຕີມ (ເຫື່ອອອກ, ຄວາມຮູ້ສຶກຂາດອາກາດ, ແຂນຂາ, ແສງສະຫວ່າງ) ເຮັດໃຫ້ຄົນເຈັບຢ້ານຄວາມຕາຍແລະຄວາມເຊື່ອທີ່ບໍ່ຖືກຕ້ອງວ່າລາວເປັນພະຍາດທີ່ຮ້າຍແຮງແລະເປັນອັນຕະລາຍຕໍ່ຊີວິດ. ໃນກໍລະນີດັ່ງກ່າວ, ການມີສ່ວນຮ່ວມໃນການປິ່ນປົວຜູ້ປິ່ນປົວໂຣກຈິດແມ່ນມີປະສິດຕິຜົນ.ຮູບພາບທີ່ມີຈຸດປະສົງຂອງສະພາບຂອງລະບົບຫລອດເລືອດຫົວໃຈຈະຖືກມອບໃຫ້ໂດຍການສຶກສາເຊັ່ນ: ການກວດສອບ Holter ປະ ຈຳ ວັນຂອງ ECG ແລະການກວດຄວາມກົດດັນ (ລົດແລ່ນ, ລົດຖີບລົດຖີບ - ECG ກັບການໂຫຼດ).
ຫົວໃຈແລະເບົາຫວານ
ໂຣກຫົວໃຈວາຍໃນໂຣກເບົາຫວານ ສາມາດພັດທະນາເປັນຜົນມາຈາກໂລກເບົາຫວານເອງ, ແລະມີສ່ວນພົວພັນກັບພະຍາດຕິດຕໍ່ອື່ນໆ: ພະຍາດຫຼອດເລືອດໃນຫົວໃຈ, ຫຼອດເລືອດໃນເສັ້ນເລືອດແລະສາເຫດອື່ນໆ.
ລັກສະນະຂອງຈັງຫວະແລະການລົບກວນການປະພຶດໃນພະຍາດເບົາຫວານກໍ່ແຕກຕ່າງກັນຫຼາຍ.
ບໍ່ແມ່ນການລົບກວນຈັງຫວະຂອງຫົວໃຈທັງ ໝົດ ຕ້ອງການຄວາມເອົາໃຈໃສ່ດ້ານການປິ່ນປົວໂດຍດ່ວນ. ຫຼາຍໆຄວາມວຸ້ນວາຍຂອງຈັງຫວະຫລືການປະພຶດເຫຼົ່ານີ້ຍັງຄົງຢູ່ໃນຕົວຄົນຕະຫຼອດຊີວິດຕໍ່ມາ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ບາງຢ່າງຂອງພວກມັນສາມາດກ້າວ ໜ້າ ແລະ ນຳ ໄປສູ່ອາການແຊກຊ້ອນທີ່ຮ້າຍແຮງ, ໃນຂະນະທີ່ຄົນອື່ນຕ້ອງການການແຊກແຊງທາງການແພດສຸກເສີນ.
ບົດບາດ ສຳ ຄັນແມ່ນໄດ້ຮັບການປະຕິບັດໂດຍການຮັບຮູ້ຂອງຄົນເຈັບກ່ຽວກັບກົນລະຍຸດຂອງພຶດຕິ ກຳ ໃນການລົບກວນຈັງຫວະຕ່າງໆ.
ແທ້ຈິງແລ້ວ, ບໍ່ແມ່ນການລະເມີດທັງ ໝົດ ຂອງຈັງຫວະຫົວໃຈແລະການປະພຶດຕົວສາມາດສະແດງຕົວຕົນເອງທາງຄລີນິກ, ນັ້ນແມ່ນ, ເຮັດໃຫ້ເກີດຄວາມຮູ້ສຶກທີ່ສອດຄ້ອງກັນ. ຄວາມຜິດປົກກະຕິຫຼາຍຢ່າງນີ້ສາມາດກວດພົບໄດ້ໂດຍການກວດກາທາງດ້ານ electrocardiographic ເທົ່ານັ້ນ.
ໃນເວລາດຽວກັນ, ຄວາມຜິດປົກກະຕິຂອງຫົວໃຈສາມາດສະແດງຕົວເອງດ້ວຍອາການຕ່າງໆທີ່ຄົນເຮົາບໍ່ສົມທົບກັບສະ ໝອງ ຜິດປົກກະຕິ.
ນອກເຫນືອໄປຈາກຄວາມຮູ້ສຶກປົກກະຕິຂອງຫົວໃຈເຕັ້ນສະຫມໍ່າສະເຫມີ, ເຊິ່ງຖືກເອີ້ນວ່າ ການຂັດຂວາງ ການລົບກວນຈັງຫວະອື່ນໆ ການປະກົດຕົວທາງຄລີນິກ:
- ຫົວໃຈເຕັ້ນ
- ວິນຫົວ
- ສະພາບການຈ່ອຍຜອມ
- ເປັນຫົວໃຈເຕັ້ນທີ່ຫາຍາກ
- ທາງເລືອກຂອງຈັງຫວະຫົວໃຈທີ່ຫາຍາກແລະເລື້ອຍໆ,
- ຄວາມຮູ້ສຶກຂອງຫົວໃຈຫລົ້ມຈົມ
- ຄວາມຮູ້ສຶກບໍ່ສະບາຍຫລືຫັນຫລັງຢູ່ຫລັງ sternum,
- ລົມຫາຍໃຈສັ້ນເພີ່ມຂື້ນ.
ໃນບາງກໍລະນີ, ການລົບກວນຈັງຫວະຖືກກວດພົບເມື່ອນັບ ກຳ ມະຈອນໃນຄວາມບໍ່ສົມບູນຂອງຄວາມຮູ້ສຶກທີ່ມີຫົວຂໍ້.
ໃນທຸກໆກໍລະນີເຫຼົ່ານີ້ ການປິ່ນປົວແບບບັງຄັບແກ່ທ່ານ ໝໍ ແມ່ນມີຄວາມ ຈຳ ເປັນ. ມີພຽງແຕ່ການກວດກາຢ່າງລະອຽດແລະການປະເມີນຜົນຂອງຜົນໄດ້ຮັບເທົ່ານັ້ນທີ່ຈະຊ່ວຍໃຫ້ທ່ານ ໝໍ ເລືອກວິທີການຮັກສາທີ່ສົມເຫດສົມຜົນ.
ອາການ ຈຳ ນວນ ໜຶ່ງ, ສ່ວນຫຼາຍແລ້ວແມ່ນຢູ່ໃນໄວ ໜຸ່ມ ທີ່ເປັນໂຣກເບົາຫວານເປັນເວລາດົນ, ອາດເປັນຍ້ອນ ໂຣກ neuropathy ພະຍາດເບົາຫວານຂອງພະຍາດເບົາຫວານ. ນີ້ແມ່ນພາວະແຊກຊ້ອນຂອງພະຍາດເບົາຫວານ, ໃນນັ້ນເສັ້ນປະສາດຂອງຫົວໃຈໄດ້ຮັບຄວາມເສຍຫາຍຍ້ອນນ້ ຳ ຕານໃນເລືອດສູງຂື້ນດົນ. ມັນແມ່ນກັບຄວາມພ່າຍແພ້ຂອງເສັ້ນປະສາດເຫລົ່ານີ້ວ່າການລົບກວນຈັງຫວະຂອງຫົວໃຈມີສ່ວນກ່ຽວຂ້ອງ. ອາການຂອງໂຣກຫົວໃຈໂຣກເບົາຫວານແມ່ນມີດັ່ງນີ້:
- sinus tachycardia ເຖິງແມ່ນວ່າຈະພັກຜ່ອນດ້ວຍອັດຕາການເຕັ້ນຂອງຫົວໃຈຄົງທີ່ເຖິງ 90-100, ແລະບາງຄັ້ງເຖິງ 130 ເທື່ອຕໍ່ນາທີ,
- ເມື່ອບໍ່ມີຜົນກະທົບຂອງການຫາຍໃຈຂອງອັດຕາການເຕັ້ນຂອງຫົວໃຈ (ປົກກະຕິກັບລົມຫາຍໃຈເລິກ, ອັດຕາການເຕັ້ນຂອງຫົວໃຈຂອງຄົນເຮົາຫຼຸດລົງ). ນີ້ສະແດງໃຫ້ເຫັນເຖິງຄວາມອ່ອນແອຂອງການເຮັດວຽກຂອງເສັ້ນປະສາດ parasympathetic, ເຊິ່ງຫຼຸດຜ່ອນອັດຕາການເຕັ້ນຂອງຫົວໃຈ.
ເງື່ອນໄຂນີ້ຕ້ອງການ ດຳ ເນີນການ ສຳ ຫຼວດພິເສດ ກັບການປະຕິບັດຂອງການທົດສອບທີ່ເປັນປະໂຫຍດເພື່ອປະເມີນສະພາບຂອງລະບຽບປະສາດຂອງຫົວໃຈແລະການໃຊ້ຢາ prophylactic ທີ່ຊ່ວຍປ້ອງກັນຄວາມຄືບ ໜ້າ ຂອງໂຣກ neuropathy ແລະຫຼຸດຜ່ອນຜົນກະທົບຂອງລະບົບປະສາດທີ່ມີຄວາມເຫັນອົກເຫັນໃຈໃນຫົວໃຈ.
ລະບົບປະສາດອັດຕະໂນມັດ, ປະກອບດ້ວຍເສັ້ນປະສາດທີ່ມີຄວາມເຫັນອົກເຫັນໃຈແລະ parasympathetic, ຄວບຄຸມການເຄື່ອນໄຫວຂອງຫົວໃຈ.
ເສັ້ນປະສາດ Parasympathetic - ຫຼຸດຜ່ອນອັດຕາການເຕັ້ນຂອງຫົວໃຈ.
ເສັ້ນປະສາດ Sympathetic - ເພີ່ມຂື້ນແລະເລັ່ງອັດຕາການເຕັ້ນຂອງຫົວໃຈ.
ໃນໂລກເບົາຫວານ mellitus, ເສັ້ນປະສາດ parasympathetic ແມ່ນຜົນກະທົບຕົ້ນຕໍ, ເພາະສະນັ້ນ, ຫົວໃຈເຕັ້ນຈະກາຍເປັນເລື້ອຍໆ. ການປ່ຽນແປງເພີ່ມເຕີມແມ່ນເກີດຂື້ນໃນສ່ວນທີ່ເຫັນອົກເຫັນໃຈຂອງລະບົບປະສາດອັດຕະໂນມັດ.
ຄວາມລົ້ມເຫຼວຂອງເສັ້ນປະສາດເສັ້ນໄຍທີ່ລະອຽດອ່ອນເຮັດໃຫ້ບໍ່ພຽງແຕ່ tachycardia, ແຕ່ຍັງ atypical ແນ່ນອນຂອງພະຍາດເສັ້ນເລືອດຫົວໃຈ ໃນຄົນເຈັບເຫຼົ່ານີ້. ມີການປ່ຽນແປງທີ່ແນ່ນອນຂອງພະຍາດ ischemic ທີ່ມີຄວາມອ່ອນເພຍທີ່ອ່ອນເພຍຢ່າງຮຸນແຮງ, ຈົນກ່ວາການຂາດອາການເຈັບປວດຢ່າງສົມບູນ (ໂຣກ ischemia ທີ່ບໍ່ມີຄວາມເຈັບປວດ), ແລະແມ້ກະທັ້ງໂຣກ myocardial infarction ກໍ່ບໍ່ມີຄວາມເຈັບປວດ. ອາການນີ້ຂອງໂຣກຫົວໃຈທີ່ເປັນໂຣກຫົວໃຈວາຍແມ່ນອັນຕະລາຍເພາະວ່າມັນເຮັດໃຫ້ຮູ້ສຶກສະຫວັດດີພາບ.
ເພາະສະນັ້ນ ດ້ວຍຮູບລັກສະນະຂອງ tachycardia ທີ່ມີຄວາມ ໝັ້ນ ຄົງໃນໂລກເບົາຫວານ, ທ່ານຄວນປຶກສາທ່ານ ໝໍ ສຳ ລັບການປ້ອງກັນໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ neuropathy.
ໃນໄລຍະເວລາຕໍ່ມາຂອງພະຍາດທີ່ເປັນໂລກເບົາຫວານທີ່ມີໂຣກ neuropathy ພະຍາດເບົາຫວານ, ການປ່ຽນແປງຂອງລະບົບປະສາດທີ່ເຫັນອົກເຫັນໃຈເກີດຂື້ນ. ການປ່ຽນແປງເຫຼົ່ານີ້ແມ່ນມີລັກສະນະເປັນອາການຂອງໂລກຕັບອັກເສບຕັບ - ວິນຫົວ, ມືດມົວໃນຕາ, flickering ຂອງ "ແມງວັນ". ຄວາມຮູ້ສຶກເຫຼົ່ານີ້ເກີດຂື້ນກັບການປ່ຽນແປງທີ່ຕັ້ງຂອງຮ່າງກາຍ, ຍົກຕົວຢ່າງ, ເມື່ອລຸກອອກຈາກຕຽງຢ່າງກະທັນຫັນ. ພວກເຂົາສາມາດເກີດຂື້ນດ້ວຍຕົນເອງຫຼື ນຳ ໄປສູ່ຄວາມ ຈຳ ເປັນທີ່ຈະ ດຳ ລົງ ຕຳ ແໜ່ງ ໃນເບື້ອງຕົ້ນຂອງຮ່າງກາຍ.
ໃນທາງກົງກັນຂ້າມ, ການສະແດງທາງຄລີນິກທີ່ຄ້າຍຄືກັນ, ເຖິງການສູນເສຍສະຕິ, ສາມາດເກີດຂື້ນກັບເສັ້ນປະສາດ sinus ທີ່ອ່ອນແອ, ຕັນ atrioventricular, ການລົບກວນຈັງຫວະ paroxysmal. ມີພຽງແຕ່ຜູ້ຊ່ຽວຊານທີ່ມີຄຸນວຸດທິເທົ່ານັ້ນທີ່ສາມາດ ກຳ ນົດສາເຫດຂອງເງື່ອນໄຂທາງຄລີນິກທີ່ໄດ້ອະທິບາຍ, ບາງຄັ້ງກໍ່ຕ້ອງມີມາດຕະການປ້ອງກັນແລະປິ່ນປົວຢ່າງໄວວາ.
ຮູບລັກສະນະຂອງການວິນຫົວ, ເຮັດໃຫ້ມືດມົວໃນຕາ, ສະພາບການຈ່ອຍຜອມຕ້ອງການຄວາມເອົາໃຈໃສ່ທາງການແພດທັນທີ.
ມັນຄວນຈະໄດ້ຮັບຍົກໃຫ້ເຫັນວ່າໂຣກ neuropathy cardiovascular ໃນໂລກເບົາຫວານແມ່ນອັນຕະລາຍສໍາລັບເຫດຜົນອື່ນ. ອາການແຊກຊ້ອນນີ້ຂອງພະຍາດເບົາຫວານເພີ່ມຄວາມສ່ຽງຕໍ່ການເສຍຊີວິດຢ່າງກະທັນຫັນແລະການຈັບກຸມ cardiopulmonary ໃນລະຫວ່າງການບໍລິຫານຢາໃນລະຫວ່າງການຜ່າຕັດ. ສະນັ້ນ, ການປ້ອງກັນໂຣກ neuropathy ກໍ່ແມ່ນການປ້ອງກັນຄວາມສ່ຽງນີ້.
ສາເຫດອີກຢ່າງ ໜຶ່ງ ຂອງການລົບກວນຈັງຫວະຂອງໂຣກຫົວໃຈໃນໂລກເບົາຫວານແມ່ນ ພະຍາດເບົາຫວານ myocardial ພະຍາດເບົາຫວານ. ມັນແມ່ນເກີດມາຈາກຄວາມຜິດປົກກະຕິທາງເດີນອາຫານທີ່ເກີດຈາກການຂາດອິນຊູລິນແລະການດູດຊືມທາດ glucose ຜ່ານເຍື່ອຫຸ້ມເຊນເຂົ້າໄປໃນຈຸລັງຂອງກ້າມຊີ້ນຫົວໃຈ. ດ້ວຍເຫດນັ້ນ, ການໃຊ້ຈ່າຍພະລັງງານສ່ວນໃຫຍ່ໃນກ້າມຊີ້ນຫົວໃຈແມ່ນຍ້ອນການໃຊ້ໄຂມັນທີ່ບໍ່ເສຍຄ່າ. ໃນກໍລະນີນີ້, ການສະສົມຂອງໄຂມັນທີ່ບໍ່ມີສານຕ້ານອະນຸມູນອິດສະຫລະໃນຈຸລັງເກີດຂື້ນ, ເຊິ່ງໂດຍສະເພາະແມ່ນກະທົບທາງລົບເມື່ອເປັນໂຣກຫົວໃຈຮ່ວມກັບໂລກເບົາຫວານ. ດ້ວຍເຫດນັ້ນ, ໂຣກຊືມເສົ້າ myocardial ສາມາດເຮັດໃຫ້ເກີດການລົບກວນຈັງຫວະປະສານງານຕ່າງໆ (extrasystole, parasystole), ຄວາມບົກຜ່ອງດ້ານລົບກວນ, ໂຣກ atrial fibrillation, ແລະອື່ນໆ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ທຳ ມະຊາດຂອງຄວາມວຸ້ນວາຍຂອງຈັງຫວະເຫຼົ່ານີ້ຈະຕ້ອງມີກົນລະຍຸດການປິ່ນປົວທີ່ແຕກຕ່າງກັນເລັກນ້ອຍກ່ວາກັບໂຣກ neuropathy ພະຍາດເບົາຫວານ.
ໂຣກເບົາຫວານໃນໂລກເບົາຫວານໃນໂຣກເບົາຫວານ ຍັງມີຜົນກະທົບຕໍ່ເຮືອນ້ອຍທີ່ສຸດທີ່ເຮັດໃຫ້ກ້າມເນື້ອຫົວໃຈ. ມັນຍັງສາມາດເປັນສາເຫດຂອງຄວາມຜິດປົກກະຕິຂອງຫົວໃຈຕ່າງໆ. ສຳ ລັບການປ້ອງກັນຂອງມັນ, ເຊັ່ນດຽວກັນກັບການປ້ອງກັນໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ (ໂຣກເບົາຫວານ).
ເຂັ້ມງວດ ການຊົດເຊີຍເບົາຫວານ ຊ່ວຍປ້ອງກັນພະຍາດແຊກຊ້ອນຕ່າງໆຂອງພະຍາດ, ລວມທັງໂຣກ neuropathy cardiac ພະຍາດເບົາຫວານ, ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກແລະໂຣກ microangiopathy.
ນ້ ຳ ຕານໃນເລືອດບໍ່ຄວນເກີນ:
- 5.5-6 mmol / L ໃນກະເພາະອາຫານຫວ່າງເປົ່າແລະ
- 7.5-8 mmol / l 2 ຊົ່ວໂມງຫຼັງອາຫານ.
ແນ່ນອນ, ສາເຫດທົ່ວໄປທີ່ສຸດທີ່ເຮັດໃຫ້ເກີດຄວາມວຸ້ນວາຍໃນຫົວໃຈວາຍໃນພະຍາດເບົາຫວານແມ່ນໂຣກຫົວໃຈວາຍເລື້ອຍໆ, ເຊິ່ງໃນນັ້ນມີການລົບກວນຈັງຫວະໃດ ໜຶ່ງ ຂອງຈັງຫວະດັ່ງກ່າວ.
ດັ່ງນັ້ນ, ພວກເຮົາສາມາດສະຫຼຸບໄດ້ວ່າ ການລົບກວນຈັງຫວະຂອງຫົວໃຈສາມາດມີການສະແດງອອກທາງຄລີນິກຢ່າງຫຼວງຫຼາຍ, ເຊິ່ງບໍ່ໄດ້ຖືກປະເມີນຢ່າງຖືກຕ້ອງແລະຖືກປະເມີນໂດຍຄົນເຈັບເອງ. ນອກຈາກນັ້ນ, ການລົບກວນຈັງຫວະສາມາດມີສາເຫດຕ່າງໆ. ສະນັ້ນ, ການຮັກສາເອກະລາດຂອງການຢຸດເຕັ້ນຂອງຫົວໃຈແມ່ນບໍ່ສາມາດຍອມຮັບໄດ້. ທ່ານບໍ່ຄວນຮັບຟັງ ຄຳ ແນະ ນຳ ຂອງ ໝູ່ ເພື່ອນຫຼືຄົນເຈັບອື່ນໆທີ່ເຄີຍໄດ້ຮັບການຮັກສາດ້ວຍຢາໃດໆ. ຢານີ້ບໍ່ພຽງແຕ່ສາມາດຊ່ວຍທ່ານໄດ້, ແຕ່ຍັງເຮັດໃຫ້ໄລຍະຂອງພະຍາດຊຸດໂຊມລົງຕື່ມອີກ. ເຖິງວ່າຈະມີສານຫນູໃຫຍ່ຂອງຢາຕ້ານໄວຣັດ, ພວກເຮົາຕັ້ງໃຈບໍ່ເວົ້າກ່ຽວກັບພວກມັນແລະບໍ່ໃຫ້ ຄຳ ແນະ ນຳ ໃດໆ ສຳ ລັບການປິ່ນປົວດ້ວຍຢາ. ມີພຽງແຕ່ທ່ານ ໝໍ ທີ່ມີຄຸນວຸດທິໃນແຕ່ລະກໍລະນີຫຼັງຈາກການກວດສອບທີ່ ເໝາະ ສົມສາມາດ ກຳ ນົດລັກສະນະແລະສາເຫດຂອງການລົບກວນຈັງຫວະຂອງຫົວໃຈ, ແລະມີພຽງແຕ່ທ່ານ ໝໍ ເທົ່ານັ້ນທີ່ສາມາດໃຫ້ ຄຳ ແນະ ນຳ ສຳ ລັບການປິ່ນປົວດ້ວຍຢາຕ້ານໄວຣັດ.
ມັນຄວນຈະຈື່ວ່າ ພະຍາດຫົວໃຈມັກຈະມາພ້ອມກັບພະຍາດເບົາຫວານ. ສະນັ້ນ, ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານແຕ່ລະຄົນ, ຖ້າລາວບໍ່ມີອາການຈາກລະບົບຫຼອດເລືອດຫົວໃຈ, ຄວນໄດ້ຮັບການກວດກາເປັນໄລຍະໂດຍແພດຫົວໃຈ. ຖ້າທ່ານປະສົບກັບອາການໃດໆທີ່ບົ່ງໄວ້ໃນບົດຄວາມນີ້, ທ່ານບໍ່ຄວນຕິດຕໍ່ບໍ່ພຽງແຕ່ ໝໍ ຊ່ຽວຊານດ້ານ endocrinologist, ແຕ່ວ່າທ່ານຍັງເປັນຜູ້ຊ່ຽວຊານດ້ານຫົວໃຈ ນຳ ອີກ.
Endocrinology: ພະຍາດ, ອາການ, ການບົ່ງມະຕິ, ການຮັກສາ, ອື່ນໆ
ຄວາມເສຍຫາຍຂອງຫົວໃຈໃນໂລກເບົາຫວານ: ສາເຫດແລະອາການ.
ໃນພະຍາດເບົາຫວານ mellitus, ຕໍ່ກັບຄວາມເປັນມາຂອງການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດ (hyperglycemia ຊໍາເຮື້ອ), ມີການປ່ຽນແປງທາງລົບຫຼາຍຢ່າງທີ່ເກີດຂື້ນໃນລະບົບປະສາດສ່ວນປະກອບ.
ໃນພະຍາດເບົາຫວານ mellitus, ຕໍ່ກັບຄວາມເປັນມາຂອງການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດ (hyperglycemia ຊໍາເຮື້ອ), ມີການປ່ຽນແປງທາງລົບຫຼາຍຢ່າງທີ່ເກີດຂື້ນໃນລະບົບປະສາດສ່ວນປະກອບ. ຫົວໃຈ "ເຊື່ອຟັງ" ຄຳ ສັ່ງທີ່ບໍ່ຖືກຕ້ອງແລະເລີ່ມຕົ້ນເຮັດວຽກຢ່າງບໍ່ຢຸດຢັ້ງ. ຄວາມເສຍຫາຍຂອງຫົວໃຈໃນໂລກເບົາຫວານແມ່ນຍ້ອນການລົບກວນຂອງລະບົບທາງເດີນອາຫານໃນກ້າມເນື້ອຫົວໃຈແລະລະບົບການປະພຶດຂອງມັນ.
 ຮູບແບບ cardiovascular ໂຣກ neuropathy ພະຍາດເບົາຫວານທີ່ເປັນໂຣກເບົາຫວານສະແດງອອກໂດຍຕົວເອງໃນຮູບແບບຂອງອາການດັ່ງຕໍ່ໄປນີ້: ມີອາການຫົວໃຈເຕັ້ນໄວ (ໂຣກເສັ້ນເລືອດໃນເວລາພັກຜ່ອນ), ການລົບກວນ (ຄວາມແຕກຕ່າງຂອງອັດຕາການເຕັ້ນຂອງຫົວໃຈ), ພະຍາດເສັ້ນເລືອດໃນ myocardial ອາດຈະເກີດຂື້ນໃນຮູບແບບທີ່ບໍ່ເຈັບປວດ, ດ້ວຍການເພີ່ມຂື້ນຢ່າງໄວວາຫຼຸດລົງຄວາມດັນເລືອດ (ເສັ້ນເລືອດຕັນໃນເສັ້ນເລືອດ). ເຂດຂອງຫົວໃຈ (cardialgia). ພວກເຮົາຈະວິເຄາະລາຍລະອຽດທາງຄລີນິກເຫຼົ່ານີ້ຂອງບັນຫາຫົວໃຈ.
ຮູບແບບ cardiovascular ໂຣກ neuropathy ພະຍາດເບົາຫວານທີ່ເປັນໂຣກເບົາຫວານສະແດງອອກໂດຍຕົວເອງໃນຮູບແບບຂອງອາການດັ່ງຕໍ່ໄປນີ້: ມີອາການຫົວໃຈເຕັ້ນໄວ (ໂຣກເສັ້ນເລືອດໃນເວລາພັກຜ່ອນ), ການລົບກວນ (ຄວາມແຕກຕ່າງຂອງອັດຕາການເຕັ້ນຂອງຫົວໃຈ), ພະຍາດເສັ້ນເລືອດໃນ myocardial ອາດຈະເກີດຂື້ນໃນຮູບແບບທີ່ບໍ່ເຈັບປວດ, ດ້ວຍການເພີ່ມຂື້ນຢ່າງໄວວາຫຼຸດລົງຄວາມດັນເລືອດ (ເສັ້ນເລືອດຕັນໃນເສັ້ນເລືອດ). ເຂດຂອງຫົວໃຈ (cardialgia). ພວກເຮົາຈະວິເຄາະລາຍລະອຽດທາງຄລີນິກເຫຼົ່ານີ້ຂອງບັນຫາຫົວໃຈ.
ເສັ້ນປະສາດຫົວໃຈ (sinus tachycardia) ເກີດຂື້ນຕາມປົກກະຕິເມື່ອຄົນເຮົາມີອາການປະສາດຫລືມີການອອກ ກຳ ລັງກາຍຢ່າງຮຸນແຮງ. ໃນກໍລະນີເຫຼົ່ານີ້, ຈັງຫວະເລັ່ງດ່ວນຂອງຫົວໃຈແມ່ນມີຄວາມ ຈຳ ເປັນເພື່ອໃຫ້ອະໄວຍະວະແລະເນື້ອເຍື່ອທີ່ມີອົກຊີເຈນແລະສານອາຫານ. ແຕ່ວ່າດ້ວຍໂຣກເບົາຫວານທີ່ໄດ້ຮັບການຊົດເຊີຍເປັນເວລາດົນແລະ / ຫລືໄດ້ຮັບຜົນຕອບແທນບໍ່ດີ, ຫົວໃຈຖືກບັງຄັບ, ຍ້ອນເຫດຜົນຕ່າງໆ, ເຮັດວຽກໃນຮູບແບບສຸກເສີນທັງກາງເວັນແລະກາງຄືນ. ໂດຍປົກກະຕິ, ອັດຕາການເຕັ້ນຂອງຫົວໃຈແມ່ນ 60 - 70 ເທື່ອຕໍ່ນາທີ, i.e. ທຸກໆວິນາທີ, ຫົວໃຈເຮັດວຽກ, ແລະດ້ວຍ sinus tachycardia ມັນເຮັດວຽກໄດ້ສອງຄັ້ງຫຼືຫຼາຍກວ່ານັ້ນຫຼາຍຂື້ນ - ອັດຕາການເຕັ້ນຂອງຫົວໃຈບາງຄັ້ງເຮັດໃຫ້ເຖິງ 120 ຫຼືຫຼາຍກວ່ານັ້ນຕໍ່ນາທີ. ເຖິງແມ່ນວ່າໃນຕອນກາງຄືນ, ໃນເວລາທີ່ອະໄວຍະວະແລະເນື້ອເຍື່ອທັງ ໝົດ ກຳ ລັງພັກຜ່ອນ, ວຽກງານຂອງຫົວໃຈຍັງສືບຕໍ່ຢູ່ໃນຈັງຫວະດຽວກັນ. ຖ້າມີຄວາມເສຍຫາຍຂອງພະຍາດເບົາຫວານ, ຫົວໃຈບໍ່ສາມາດເພີ່ມຄວາມຖີ່ຂອງການຫົດຕົວ, ສະນັ້ນອະໄວຍະວະແລະເນື້ອເຍື່ອທີ່ກ່ຽວຂ້ອງກັບວຽກງານທີ່ສຸມໄດ້ຮັບອົກຊີເຈນແລະສານອາຫານໃນປະລິມານທີ່ເພີ່ມຂື້ນ.
ຄວາມແຕກຕ່າງຂອງອັດຕາການເຕັ້ນຂອງຫົວໃຈ
ດ້ວຍຮູບແບບ cardiovascular ຂອງໂຣກ neuropathy ພະຍາດເບົາຫວານຂອງພະຍາດເບົາຫວານ, ຄວາມຜິດປົກກະຕິສາມາດສັງເກດໄດ້, ເຊິ່ງແມ່ນເກີດມາຈາກການເຫນັງຕີງຂອງຄວາມຕ້ານທານຂອງລະບົບເສັ້ນເລືອດໃນຂອບ - ເນື່ອງຈາກວ່າມັນຖືກຄວບຄຸມໂດຍລະບົບປະສາດສ່ວນໃຫຍ່.
infarction myocardial ບໍ່ເຈັບປວດ
ອະໄວຍະວະໃດກໍ່ຕາມ, ຖ້າມັນບໍ່ດີຕໍ່ລາວ, ໃຫ້ສັນຍານ "SOS" ໃຫ້ເຈົ້າຂອງຂອງຕົນເປັນຮູບແບບຂອງຄວາມເຈັບປວດ. ຄວາມເຈັບປວດສະແດງໃຫ້ເຫັນວ່າບາງສິ່ງບາງຢ່າງທີ່ເກີດຂື້ນກັບອະໄວຍະວະແລະການຊ່ວຍເຫຼືອດ່ວນແມ່ນມີຄວາມ ຈຳ ເປັນ. Myocardial infarction ແມ່ນບັນຫາທີ່ຮ້າຍແຮງ ສຳ ລັບຫົວໃຈ, ມັນບໍ່ແມ່ນໂດຍບັງເອີນທີ່ມັນຖືກເອີ້ນວ່າເປັນໂຣກຮ້າຍກາດ. ດ້ວຍການອັກເສບ myocardial infarction, ໜຶ່ງ ໃນການສະແດງທີ່ ສຳ ຄັນທີ່ສຸດທີ່ຊ່ວຍໃຫ້ແພດສາມາດກວດຫາພະຍາດໄດ້ຢ່າງຖືກຕ້ອງແລະທັນເວລາເລີ່ມຕົ້ນການປິ່ນປົວແມ່ນຄວາມເຈັບປວດ. ມັນເກີດຂື້ນທັງໃນເວລາພັກຜ່ອນ (ແມ່ນແຕ່ໃນເວລານອນ), ແລະໃນເວລາອອກ ກຳ ລັງກາຍ. ອາການເຈັບປວດຈະສ້າງຂື້ນຢ່າງໄວວາແລະມີເວລາ 30 ນາທີຫຼືຫຼາຍກວ່ານັ້ນ. ດ້ວຍໂຣກ neuropathy ພະຍາດເບົາຫວານທີ່ເປັນໂຣກເບົາຫວານ, ອາການເຈັບບໍ່ໄດ້ເກີດຂື້ນ, ສະນັ້ນ, ຄົນເຮົາມີຊີວິດຢູ່ຄືກັນ: ປະຕິບັດເປັນປົກກະຕິ, ແລະບາງຄັ້ງການເພີ່ມຂື້ນຂອງກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍ, ແມ່ນປະສາດ, ດີໃຈ. ໃນເວລາດຽວກັນ, ຫົວໃຈມີບັນຫາຮ້າຍແຮງຢູ່ແລ້ວເຊິ່ງເປັນອັນຕະລາຍຫຼາຍ, ເພາະວ່າ ອາດຈະສິ້ນສຸດໃນການເສຍຊີວິດຢ່າງກະທັນຫັນ.
hypotension ເສັ້ນເລືອດແດງໃນກະດູກສັນຫຼັງ - hypotension (ຫຼຸດລົງຄວາມດັນເລືອດ). ຮ່າງກາຍຂອງມະນຸດມີໂຄງສ້າງທີ່ສົມເຫດສົມຜົນຫຼາຍເມື່ອອະໄວຍະວະແລະລະບົບຕ່າງໆພະຍາຍາມຊົດເຊີຍຫລືຮັບຜິດຊອບຕໍ່ພາລະໃນກໍລະນີທີ່“ ຄົນພິການຊົ່ວຄາວ”. ນີ້ແມ່ນສະແດງໃຫ້ເຫັນຢ່າງຈະແຈ້ງກັບ orthostatic, i.e. ການປ່ຽນແປງທີ່ ຕຳ ແໜ່ງ ຂອງຮ່າງກາຍ (ການປ່ຽນແປງຈາກ "ຕົວະ" ຈົນເຖິງຕັ້ງ). ໃນເວລານີ້, ເສັ້ນເລືອດແຄບແຄບ, ເຊິ່ງຈະຊ່ວຍຫຼຸດຄວາມດັນເລືອດ. ແຕ່ໃນເວລາດຽວກັນ, ກິດຈະ ກຳ ຂອງພິເສດ - ເຫັນອົກເຫັນໃຈ - ສ່ວນ ໜຶ່ງ ຂອງລະບົບປະສາດເພີ່ມຂື້ນແລະຄວາມດັນເລືອດບໍ່ຫຼຸດລົງ. ແຕ່ໂຊກບໍ່ດີ, ໃນໄລຍະຍາວຂອງໂຣກເບົາຫວານທີ່ໄດ້ຮັບການຊົດເຊີຍບໍ່ດີ, ກິດຈະ ກຳ ຂອງພາກສ່ວນນີ້ຂອງລະບົບປະສາດແມ່ນຖືກສະກັດກັ້ນ.
Hypotension orthostatic ສະແດງອອກແນວໃດ?
 ອາການຂອງມັນແມ່ນຄວາມອ່ອນເພຍທົ່ວໄປ, ການມືນເມົາ, ວິນຫົວ. ນີ້ແມ່ນເວົ້າໂດຍສະເພາະແມ່ນການຫັນປ່ຽນຢ່າງໄວວາຈາກແນວນອນຫາແນວຕັ້ງ. ໃນບາງກໍລະນີ, hypotension orthostatic ແມ່ນປະກອບດ້ວຍອາການເຈັບຫົວທີ່ຍາວນານແລະການຫຼຸດລົງຢ່າງຫຼວງຫຼາຍຂອງຄວາມສາມາດໃນການເຮັດວຽກໃນຕອນເຊົ້າ. ຄວາມຮຸນແຮງຂອງການເຈັບຫົວຫຼຸດລົງຫຼັງຈາກຍ້າຍໄປ ຕຳ ແໜ່ງ ທາງນອນ, ສ່ວນຫຼາຍມັນຈະເຮັດໃຫ້ການບັນເທົາທຸກ ຕຳ ແໜ່ງ ທີ່ຖືກບັງຄັບເມື່ອຫົວຢູ່ລຸ່ມຮ່າງກາຍຫຼືຢູ່ໃນລະດັບຂອງມັນ (ຄົນເຈັບຫຼາຍຄົນບໍ່ໄດ້ໃຊ້ ໝອນ).
ອາການຂອງມັນແມ່ນຄວາມອ່ອນເພຍທົ່ວໄປ, ການມືນເມົາ, ວິນຫົວ. ນີ້ແມ່ນເວົ້າໂດຍສະເພາະແມ່ນການຫັນປ່ຽນຢ່າງໄວວາຈາກແນວນອນຫາແນວຕັ້ງ. ໃນບາງກໍລະນີ, hypotension orthostatic ແມ່ນປະກອບດ້ວຍອາການເຈັບຫົວທີ່ຍາວນານແລະການຫຼຸດລົງຢ່າງຫຼວງຫຼາຍຂອງຄວາມສາມາດໃນການເຮັດວຽກໃນຕອນເຊົ້າ. ຄວາມຮຸນແຮງຂອງການເຈັບຫົວຫຼຸດລົງຫຼັງຈາກຍ້າຍໄປ ຕຳ ແໜ່ງ ທາງນອນ, ສ່ວນຫຼາຍມັນຈະເຮັດໃຫ້ການບັນເທົາທຸກ ຕຳ ແໜ່ງ ທີ່ຖືກບັງຄັບເມື່ອຫົວຢູ່ລຸ່ມຮ່າງກາຍຫຼືຢູ່ໃນລະດັບຂອງມັນ (ຄົນເຈັບຫຼາຍຄົນບໍ່ໄດ້ໃຊ້ ໝອນ).
ການ ນຳ ໃຊ້ຢາທີ່ໄດ້ມາດຕະຖານ ສຳ ລັບການປິ່ນປົວອາການເຈັບຫົວ (ຢາແກ້ປວດ - analgin, spazgan, paracetamol, ແລະອື່ນໆ) ແມ່ນບໍ່ມີປະສິດຕິຜົນ.
ໃນເລື່ອງນີ້, ນອກ ເໜືອ ໄປຈາກຢາ, ຄວນມີການປະຕິບັດກົດລະບຽບບາງຂໍ້ຄວນລະວັງ:
- ຫລີກລ້ຽງການປ່ຽນແປງໃນ ຕຳ ແໜ່ງ ຂອງຮ່າງກາຍ,
- ຈະລຸກຈາກຕຽງ, ທ່ານ ຈຳ ເປັນຕ້ອງນັ່ງປະມານສອງສາມວິນາທີແລະຫາຍໃຈເລິກໆ,
- ເມື່ອລຸກຈາກຕຽງ, ຢືນຢູ່ຊື່ໆນາງສອງສາມວິນາທີ,
- ໃຊ້ຢາ diuretic ແລະ antihypertensive ຢ່າງລະມັດລະວັງ (ໂດຍສະເພາະແມ່ນ“ ສອງໃນ ໜຶ່ງ ດຽວ”,)
ເຊິ່ງມີທັງຜົນກະທົບຕໍ່ hypotensive ແລະ diuretic),
- ລຸກຂຶ້ນຈາກຕັ່ງ, ຕັ່ງຍັງບໍ່ ຈຳ ເປັນຕ້ອງຟ້າວ.
ມີການກວດກາເພີ່ມເຕີມຫຍັງແດ່?
1. ແນ່ນອນກ່ອນອື່ນ ໝົດ ແມ່ນການປຶກສາຫາລືຂອງນັກຊ່ຽວຊານກ່ຽວກັບລະບົບປະສາດແລະຫົວໃຈ.
2. ການຕັ້ງ ຄຳ ຖາມ - ການ ນຳ ໃຊ້ແບບສອບຖາມພິເສດຊ່ວຍໃຫ້ທ່ານເຂົ້າໃຈແລະ ກຳ ນົດຕົວເອງໄດ້ດີຂື້ນ
ອາການຕົ້ນຕໍຂອງໂຣກ neuropathy.
3. ມັນມີຄວາມ ສຳ ຄັນຫຼາຍທີ່ຈະເຮັດ ECG: ດ້ວຍການສຶກສາຄັ້ງນີ້, ທ່ານສາມາດ ກຳ ນົດຫຼືສົງໃສວ່າບໍ່ເຈັບປວດເລີຍ
infarction myocardial ຫຼື cardiac arrhythmias (sinus tachycardia ແລະ / ຫຼື arrhythmia).
4. cardiogram ຂອງແອັກໂກ້ຈະຊ່ວຍໃຫ້ທ່ານສາມາດປະເມີນ ຈຳ ນວນຕົວ ກຳ ນົດທີ່ ຈຳ ເປັນຂອງສະຖານະການເຮັດວຽກ
5. ດໍາເນີນການທົດສອບສະເພາະ - ການທົດສອບໂດຍໃຊ້ adrenoblockers, ການທົດສອບກັບ insulin, ການທົດສອບກັບການອອກ ກຳ ລັງກາຍ.
ການກວດເຫຼົ່ານີ້ຊ່ວຍໃຫ້ພວກເຮົາສາມາດປະເມີນບົດບາດຂອງລະບົບປະສາດອັດຕະໂນມັດໃນການຮັກສາ homeostasis.
6. ການສຶກສາກ່ຽວກັບ electroneuromyographic. ວິທີການນີ້ລວມມີວິທີການທີ່ເປັນເອກະລາດຂ້ອນຂ້າງເພື່ອແນໃສ່ການວິນິດໄສໂຣກ neuropathy ພະຍາດເບົາຫວານ.
7. ປະຕິບັດການທົດສອບເສັ້ນເລືອດໃນເສັ້ນເລືອດ - ດ້ວຍການຫາຍໃຈເລິກ, ການທົດສອບການອັກເສບກ່ຽວກັບກະດູກສັນຫຼັງ (ການທົດສອບ Shelong), ການທົດສອບ Valsalva, ແລະອື່ນໆ.
ສິ່ງທີ່ຄວນເຮັດເພື່ອໃຫ້ຮູບແບບ cardiovascular ຂອງໂຣກ neuropathy ພະຍາດເບົາຫວານເປັນໂຣກເບົາຫວານປະກົດວ່າເປັນໄປໄດ້ທີ່ສຸດແລະມີການປິ່ນປົວແບບໃດ?
1. ກ່ອນອື່ນ ໝົດ, ມັນ ຈຳ ເປັນຕ້ອງບັນລຸການທົດແທນທີ່ເປັນພະຍາດເບົາຫວານຢ່າງຍືນຍົງ.
2. ການຕິດຕາມຕົນເອງກ່ຽວກັບລະດັບ glucose ເປັນປະ ຈຳ ແມ່ນມີຄວາມ ສຳ ຄັນຫຼາຍ.
..ສາຍພົວພັນຄົງທີ່ກັບແພດທີ່ເຂົ້າຮ່ວມ, ພາຍໃຕ້ການຄວບຄຸມການຮັກສາໂລກເບົາຫວານແມ່ນຖືກປະຕິບັດ.
ໃນສານຫນູຂອງຢາປົວພະຍາດທີ່ທັນສະ ໄໝ, ມີຢາ ຈຳ ນວນ ໜຶ່ງ ທີ່ ນຳ ໃຊ້ເຂົ້າໃນການປິ່ນປົວໂຣກ neuropathy ພະຍາດເບົາຫວານ. ເຫຼົ່ານີ້ປະກອບມີສານຕ້ານອະນຸມູນອິດສະຫລະ, alpha reductase inhibitors, vasodilators, antiplatelet, anticoagulants, ການກຽມອາຊິດ lipoic, ແລະອື່ນໆ.
 ໃນຜູ້ປ່ວຍບາງຄົນ, ການລົບກວນຈັງຫວະຂອງຫົວໃຈບໍ່ໄດ້ຖືກປະກອບດ້ວຍອາການສະເພາະ, ແລະການບ່ຽງເບນແມ່ນຖືກວິນິດໄສໃນຂະບວນການຂອງ electrocardiogram. ແຕ່ບາງຄັ້ງຄົນເຈັບຮູ້ສຶກເປັນໂຣກຫົວໃຈທາງດ້ານ pathological, ແຕ່ບໍ່ສາມາດໃຫ້ການປະເມີນຜົນສະເພາະ. ເຫດຜົນກໍ່ຄືວ່າຜູ້ທີ່ເປັນໂລກເບົາຫວານອາດຈະມີອາການຂອງພະຍາດທີ່ຜິດປົກກະຕິເຊິ່ງສາມາດອະທິບາຍໄດ້ທັງຄວາມອ່ອນເພຍແລະຄວາມກົດດັນ, ແລະລະດັບນໍ້າຕານສູງຂື້ນ.
ໃນຜູ້ປ່ວຍບາງຄົນ, ການລົບກວນຈັງຫວະຂອງຫົວໃຈບໍ່ໄດ້ຖືກປະກອບດ້ວຍອາການສະເພາະ, ແລະການບ່ຽງເບນແມ່ນຖືກວິນິດໄສໃນຂະບວນການຂອງ electrocardiogram. ແຕ່ບາງຄັ້ງຄົນເຈັບຮູ້ສຶກເປັນໂຣກຫົວໃຈທາງດ້ານ pathological, ແຕ່ບໍ່ສາມາດໃຫ້ການປະເມີນຜົນສະເພາະ. ເຫດຜົນກໍ່ຄືວ່າຜູ້ທີ່ເປັນໂລກເບົາຫວານອາດຈະມີອາການຂອງພະຍາດທີ່ຜິດປົກກະຕິເຊິ່ງສາມາດອະທິບາຍໄດ້ທັງຄວາມອ່ອນເພຍແລະຄວາມກົດດັນ, ແລະລະດັບນໍ້າຕານສູງຂື້ນ. ເພື່ອເຮັດການບົ່ງມະຕິທີ່ ໜ້າ ເຊື່ອຖື, ແພດຫົວໃຈແລະ endocrinologist ສະສົມຂໍ້ມູນທັງ ໝົດ ກ່ຽວກັບຫຼັກສູດຂອງພະຍາດແລະການປະກົດຕົວຂອງອາການແຊກຊ້ອນ, ກຳ ນົດການກວດທົ່ວໄປ (ເລືອດ, ປັດສະວະ, ລະດັບນ້ ຳ ຕານ, ຮໍໂມນ thyroid ແລະຮໍໂມນ pancreas, ແລະອື່ນໆ).
ເພື່ອເຮັດການບົ່ງມະຕິທີ່ ໜ້າ ເຊື່ອຖື, ແພດຫົວໃຈແລະ endocrinologist ສະສົມຂໍ້ມູນທັງ ໝົດ ກ່ຽວກັບຫຼັກສູດຂອງພະຍາດແລະການປະກົດຕົວຂອງອາການແຊກຊ້ອນ, ກຳ ນົດການກວດທົ່ວໄປ (ເລືອດ, ປັດສະວະ, ລະດັບນ້ ຳ ຕານ, ຮໍໂມນ thyroid ແລະຮໍໂມນ pancreas, ແລະອື່ນໆ). ດ້ວຍນ້ ຳ ຕານສູງໃນເລືອດດົນນານ, ກ້າມເນື້ອຫົວໃຈໄດ້ຮັບຄວາມເສຍຫາຍແລະຈັງຫວະຫົວໃຈວາຍ.
ດ້ວຍນ້ ຳ ຕານສູງໃນເລືອດດົນນານ, ກ້າມເນື້ອຫົວໃຈໄດ້ຮັບຄວາມເສຍຫາຍແລະຈັງຫວະຫົວໃຈວາຍ.



 ຮູບແບບ cardiovascular ໂຣກ neuropathy ພະຍາດເບົາຫວານທີ່ເປັນໂຣກເບົາຫວານສະແດງອອກໂດຍຕົວເອງໃນຮູບແບບຂອງອາການດັ່ງຕໍ່ໄປນີ້: ມີອາການຫົວໃຈເຕັ້ນໄວ (ໂຣກເສັ້ນເລືອດໃນເວລາພັກຜ່ອນ), ການລົບກວນ (ຄວາມແຕກຕ່າງຂອງອັດຕາການເຕັ້ນຂອງຫົວໃຈ), ພະຍາດເສັ້ນເລືອດໃນ myocardial ອາດຈະເກີດຂື້ນໃນຮູບແບບທີ່ບໍ່ເຈັບປວດ, ດ້ວຍການເພີ່ມຂື້ນຢ່າງໄວວາຫຼຸດລົງຄວາມດັນເລືອດ (ເສັ້ນເລືອດຕັນໃນເສັ້ນເລືອດ). ເຂດຂອງຫົວໃຈ (cardialgia). ພວກເຮົາຈະວິເຄາະລາຍລະອຽດທາງຄລີນິກເຫຼົ່ານີ້ຂອງບັນຫາຫົວໃຈ.
ຮູບແບບ cardiovascular ໂຣກ neuropathy ພະຍາດເບົາຫວານທີ່ເປັນໂຣກເບົາຫວານສະແດງອອກໂດຍຕົວເອງໃນຮູບແບບຂອງອາການດັ່ງຕໍ່ໄປນີ້: ມີອາການຫົວໃຈເຕັ້ນໄວ (ໂຣກເສັ້ນເລືອດໃນເວລາພັກຜ່ອນ), ການລົບກວນ (ຄວາມແຕກຕ່າງຂອງອັດຕາການເຕັ້ນຂອງຫົວໃຈ), ພະຍາດເສັ້ນເລືອດໃນ myocardial ອາດຈະເກີດຂື້ນໃນຮູບແບບທີ່ບໍ່ເຈັບປວດ, ດ້ວຍການເພີ່ມຂື້ນຢ່າງໄວວາຫຼຸດລົງຄວາມດັນເລືອດ (ເສັ້ນເລືອດຕັນໃນເສັ້ນເລືອດ). ເຂດຂອງຫົວໃຈ (cardialgia). ພວກເຮົາຈະວິເຄາະລາຍລະອຽດທາງຄລີນິກເຫຼົ່ານີ້ຂອງບັນຫາຫົວໃຈ. ອາການຂອງມັນແມ່ນຄວາມອ່ອນເພຍທົ່ວໄປ, ການມືນເມົາ, ວິນຫົວ. ນີ້ແມ່ນເວົ້າໂດຍສະເພາະແມ່ນການຫັນປ່ຽນຢ່າງໄວວາຈາກແນວນອນຫາແນວຕັ້ງ. ໃນບາງກໍລະນີ, hypotension orthostatic ແມ່ນປະກອບດ້ວຍອາການເຈັບຫົວທີ່ຍາວນານແລະການຫຼຸດລົງຢ່າງຫຼວງຫຼາຍຂອງຄວາມສາມາດໃນການເຮັດວຽກໃນຕອນເຊົ້າ. ຄວາມຮຸນແຮງຂອງການເຈັບຫົວຫຼຸດລົງຫຼັງຈາກຍ້າຍໄປ ຕຳ ແໜ່ງ ທາງນອນ, ສ່ວນຫຼາຍມັນຈະເຮັດໃຫ້ການບັນເທົາທຸກ ຕຳ ແໜ່ງ ທີ່ຖືກບັງຄັບເມື່ອຫົວຢູ່ລຸ່ມຮ່າງກາຍຫຼືຢູ່ໃນລະດັບຂອງມັນ (ຄົນເຈັບຫຼາຍຄົນບໍ່ໄດ້ໃຊ້ ໝອນ).
ອາການຂອງມັນແມ່ນຄວາມອ່ອນເພຍທົ່ວໄປ, ການມືນເມົາ, ວິນຫົວ. ນີ້ແມ່ນເວົ້າໂດຍສະເພາະແມ່ນການຫັນປ່ຽນຢ່າງໄວວາຈາກແນວນອນຫາແນວຕັ້ງ. ໃນບາງກໍລະນີ, hypotension orthostatic ແມ່ນປະກອບດ້ວຍອາການເຈັບຫົວທີ່ຍາວນານແລະການຫຼຸດລົງຢ່າງຫຼວງຫຼາຍຂອງຄວາມສາມາດໃນການເຮັດວຽກໃນຕອນເຊົ້າ. ຄວາມຮຸນແຮງຂອງການເຈັບຫົວຫຼຸດລົງຫຼັງຈາກຍ້າຍໄປ ຕຳ ແໜ່ງ ທາງນອນ, ສ່ວນຫຼາຍມັນຈະເຮັດໃຫ້ການບັນເທົາທຸກ ຕຳ ແໜ່ງ ທີ່ຖືກບັງຄັບເມື່ອຫົວຢູ່ລຸ່ມຮ່າງກາຍຫຼືຢູ່ໃນລະດັບຂອງມັນ (ຄົນເຈັບຫຼາຍຄົນບໍ່ໄດ້ໃຊ້ ໝອນ).