ໂຣກເບົາຫວານ mellitus
ການຝຶກອົບຮົມເພີ່ມເຕີມ:
- 2014 - ການ ບຳ ບັດ "ການສຶກສາເຕັມເວລາຮຽນຕໍ່ເນື່ອງບົນພື້ນຖານມະຫາວິທະຍາໄລການແພດລັດຄູບາ.
- ປີ 2014 - ການສຶກສາ“ ການສຶກສາພະຍາດເນລະມິດ” ເຕັມເວລາການສຶກສາເຕັມເວລາບົນພື້ນຖານຂອງ GBOUVPO“ ມະຫາວິທະຍາໄລການແພດລັດ Stavropol”.
ອາການຂອງໂຣກເບົາຫວານແມ່ນຊຸດຂອງການສະແດງທາງຄລີນິກສະເພາະກັບພະຍາດທີ່ໄດ້ຮັບ, ເຊິ່ງສະແດງໃຫ້ແພດແລະຄົນເຈັບເລີ່ມຕົ້ນຫຼືມີຄວາມຄືບ ໜ້າ ຂອງຂະບວນການທາງ pathological.
ໂລກເບົາຫວານຖືກຮັບຮູ້ວ່າເປັນ ໜຶ່ງ ໃນບັນດາພະຍາດທີ່ແຜ່ຂະຫຍາຍທີ່ສຸດໃນໂລກ, ໃນປະຈຸບັນນີ້ມັນມີຜົນກະທົບຕໍ່ 347 ລ້ານຄົນທົ່ວໂລກ. ຕາມສະຖິຕິ, ໃນເວລາພຽງ 2 ທົດສະວັດ, ຈຳ ນວນຄະດີໄດ້ເພີ່ມຂຶ້ນຫຼາຍກ່ວາ 10 ເທົ່າ. ປະມານ 90% ຂອງຄົນເຫຼົ່ານີ້ມີໂຣກເບົາຫວານປະເພດ 2.
ຖ້າວ່າໂຣກໂຣກໂຣກຖືກກວດພົບໃນໄລຍະເລີ່ມຕົ້ນ, ຈຳ ນວນຢ່າງຫຼວງຫຼາຍຂອງພາວະແຊກຊ້ອນທີ່ຮ້າຍແຮງສາມາດຫລີກລ້ຽງໄດ້. ນັ້ນແມ່ນເຫດຜົນທີ່ວ່າມັນມີຄວາມ ສຳ ຄັນຫຼາຍທີ່ຈະຮູ້ສິ່ງທີ່ສະແດງເຖິງການເລີ່ມຕົ້ນຂອງພະຍາດ, ແລະວິທີການທີ່ຄົນ ຈຳ ເປັນຕ້ອງໄດ້ຮັບການກວດກາເພື່ອໃຫ້ສາມາດຄວບຄຸມພະຍາດ endocrinological ທີ່ຮ້າຍແຮງນີ້.
ການສະແດງອອກຂອງພະຍາດເບົາຫວານບໍ່ຂື້ນກັບຊະນິດຂອງມັນ. ຮ່າງກາຍຂອງມະນຸດສາມາດເຂົ້າໃຈໄດ້ໃນເວລາທີ່ລະດັບທີ່ພຽງພໍຂອງພະລັງງານຢຸດເຊົາຈາກລະດັບ glucose ທີ່ ຈຳ ເປັນໃນກໍລະນີນີ້, ຈົນເຖິງຜົນໄດ້ຮັບຈາກການລະເມີດຂອງທາດ metabolism ຂອງມັນ, ແລະມັນຍັງຢູ່ໃນກະແສເລືອດຫຼາຍເກີນໄປ, ເຊິ່ງກໍ່ໃຫ້ເກີດອັນຕະລາຍທີ່ບໍ່ສາມາດປ່ຽນແປງໄດ້ຢ່າງຮ້າຍແຮງຕໍ່ລະບົບແລະອະໄວຍະວະຕ່າງໆ. ຂະບວນການເຜົາຜານອາຫານທີ່ບໍ່ຖືກລົບກວນໃນຮ່າງກາຍແມ່ນສະ ໜອງ ໃຫ້ໂດຍການຂາດອິນຊູລິນເຊິ່ງເປັນຜູ້ຮັບຜິດຊອບຕໍ່ຂະບວນການຂອງລະບົບເຜົາຜານ glucose. ແຕ່ລັກສະນະຂອງເຊື້ອພະຍາດຂອງໂລກເບົາຫວານຂອງຊະນິດ ທຳ ອິດແລະທີສອງມີຄວາມແຕກຕ່າງທີ່ ສຳ ຄັນ, ສະນັ້ນ, ມັນ ຈຳ ເປັນຕ້ອງຮູ້ອາການຂອງແຕ່ລະຢ່າງ.
ອາການຕົ້ນຕໍ
ການຂາດສານອິນຊູລິນໃນເລືອດຫລືການຫຼຸດລົງຂອງຄວາມອ່ອນໄຫວຂອງຈຸລັງທີ່ຂື້ນກັບອິນຊູລິນຕໍ່ການກະ ທຳ ຂອງອິນຊູລິນໃນຮ່າງກາຍຈະເຮັດໃຫ້ລະດັບ glucose ໃນເລືອດສູງຂື້ນ. ນອກ ເໜືອ ຈາກອາການນີ້, ເຊິ່ງຖືວ່າເປັນ ໜຶ່ງ ໃນບັນດາພະຍາດເບົາຫວານ, ຍັງມີອາການອື່ນໆອີກທີ່ຖືກກວດພົບໃນໄລຍະການສັງເກດທາງການແພດຂອງຄົນເຈັບ. ຖ້າມີຄວາມສົງໃສ ໜ້ອຍ ໜຶ່ງ ກ່ຽວກັບການມີຢູ່ຂອງພະຍາດນີ້, ທ່ານຄວນຊອກຫາຄວາມຊ່ວຍເຫຼືອດ້ານການປິ່ນປົວ, ເພາະວ່າພະຍາດທີ່ຖືກກວດພົບແຕ່ຫົວທີຕ້ອງໄດ້ຮັບການຮັກສາ, ແລະໃນໂລກທີ່ທັນສະ ໄໝ ແມ່ນແຕ່ເດັກນ້ອຍໃນໄວຮຽນກໍ່ເລີ່ມເປັນໂລກເບົາຫວານ.
ການສະແດງຄັ້ງ ທຳ ອິດ
ບັນດາທ່ານ ໝໍ ຕັ້ງຊື່ອາການສະເພາະ ຈຳ ນວນ ໜຶ່ງ ເປັນການສະແດງອອກຂອງພະຍາດເບົາຫວານຄັ້ງ ທຳ ອິດ. ໃນໂລກເບົາຫວານ, ຄົນເຈັບມັກຈະປະສົບ polyuria - ການຖ່າຍເບົາຢ່າງໄວວາແລະເປັນຍ້ອນການເປັນ ໜິ້ວ ນໍ້າຕານໃນເລືອດສູງແລະນໍ້າຕານໃນນໍ້າຍ່ຽວ. ມັນແມ່ນ glucosuria ນັ້ນແມ່ນເຫດຜົນທີ່ຊ່ວຍປ້ອງກັນການດູດຊືມຂອງນ້ ຳ ໂດຍໂຄງສ້າງຂອງ renal. Polyuria ແມ່ນປະກອບດ້ວຍການຫິວນໍ້າຢູ່ສະ ເໝີ, ໃນນັ້ນຄົນເຮົາສາມາດດື່ມນໍ້າໄດ້ເຖິງ 10 ລິດຕໍ່ມື້.
ເຖິງວ່າຈະມີການດື່ມນ້ ຳ ຫຼາຍ, ແຕ່ກໍ່ຍັງມີຄວາມຮູ້ສຶກຂອງປາກແຫ້ງ. ດ້ວຍການເລີ່ມຕົ້ນຂອງໂລກເບົາຫວານຂອງຊະນິດທີສອງ, ພ້ອມກັບຄວາມຫິວໂຫຍ, ຄວາມຮູ້ສຶກຂອງຄວາມອຶດຫິວຄົງທີ່ກໍ່ປາກົດຂື້ນ. ນີ້ແມ່ນເນື່ອງມາຈາກຄວາມຈິງທີ່ວ່າອິນຊູລິນຜະລິດໂດຍກະຕ່າຍໃນປະລິມານຫຼາຍໄຫຼວຽນຢູ່ໃນເລືອດແລະຖ້າບໍ່ໃຊ້ເພື່ອຈຸດປະສົງຂອງມັນສົ່ງສັນຍານໃຫ້ສະ ໝອງ ກ່ຽວກັບຄວາມຮູ້ສຶກອຶດຫິວ.
glycemia ສູງເຮັດໃຫ້ເກີດອັນຕະລາຍຮ້າຍແຮງຕໍ່ຮ່າງກາຍ. ຄວາມເສຍຫາຍຕໍ່ເສັ້ນໃຍປະສາດເຮັດໃຫ້ເກີດໂຣກ polyneuropathy ພະຍາດເບົາຫວານ. ອາການ ທຳ ອິດຂອງອາການແຊກຊ້ອນດັ່ງກ່າວແມ່ນຄວາມບວມຂອງຕີນແລະມືແລະການປະກົດຕົວຂອງຄວາມເຈັບປວດຢ່າງຮຸນແຮງຢູ່ຂາ.ຖ້າທ່ານເລີ່ມປະຕິບັດລະດັບຂອງທາດນ້ ຳ ຕານໃນເລືອດຢ່າງທັນເວລາ, ການພັດທະນາຂອງຂະບວນການນີ້ສາມາດຢຸດໄດ້ແລະໂຣກອາການເຈັບ, ຖ້າທ່ານບໍ່ຢຸດຢູ່ທັງ ໝົດ, ມັນຈະບໍ່ມີຊື່ສຽງ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ຖ້າທ່ານພາດການເລີ່ມຕົ້ນຂອງຄວາມຄືບ ໜ້າ ຂອງພະຍາດທາງດ້ານເຊື້ອພະຍາດ, ທ່ານສາມາດລໍຖ້າຜົນສະທ້ອນທີ່ຮ້າຍແຮງ - ຄວາມເຈັບປວດຢ່າງຮຸນແຮງ, ຄວາມລົບກວນຂອງຄວາມເລິກໃນ, ການມີບາດແຜໃນ trophic ແລະສິ່ງອື່ນໆ.
ມີຄວາມເສຍຫາຍຕໍ່ glycemia ສູງຂອງເຮືອຂອງຕາ, ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ (ໂຣກມະເລັງ) ພັດທະນາ. ທາງດ້ານຄລີນິກ, ໃນຕອນເລີ່ມຕົ້ນຂອງພະຍາດ, ນີ້ແມ່ນສະແດງອອກໂດຍຄວາມຮູ້ສຶກຂອງ ໝອກ ທີ່ມີຄວາມເຂັ້ມຂຸ້ນສູງຂອງທາດນ້ ຳ ຕານໃນເລືອດ, ຈາກນັ້ນການຫຼຸດລົງຂອງສາຍຕາແລະແມ້ກະທັ້ງຕາບອດສົມບູນໃນເວລາທີ່ຂາດການປິ່ນປົວ. ການປະກົດຕົວຂອງອາການຂ້າງເທິງນີ້, ແລະໂດຍສະເພາະແມ່ນສະລັບສັບຊ້ອນຂອງມັນ, ຄວນບັງຄັບໃຫ້ຄົນເຈັບໄດ້ຮັບການກວດກາຢ່າງຮີບດ່ວນກ່ຽວກັບການຂາດອິນຊູລິນ.
ການສະແດງພາຍນອກ
ໃນບັນດາອາການພາຍນອກ, ມັນຍັງມີສິ່ງທີ່ສະແດງໃຫ້ເຫັນເຖິງການເກີດຂື້ນຂອງການຕໍ່ຕ້ານອິນຊູລິນແລະ glycemia ສູງ. ຍົກຕົວຢ່າງ, ການເກີດຂື້ນຢ່າງຮຸນແຮງຂອງຜິວແຫ້ງ, ອາການຄັນແລະປອກເປືອກສາມາດເປັນອາການດັ່ງກ່າວ. ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ສຸດທີ່ຈະຕ້ອງເອົາໃຈໃສ່ກັບການສະແດງຜິວ ໜັງ ດັ່ງກ່າວຕໍ່ກັບຄວາມເປັນມາຂອງຄວາມຢາກອາຫານ. ນອກຈາກນີ້, ກັບພະຍາດເບົາຫວານ, ອາການຄັນມັກເກີດຂື້ນໃນເຍື່ອເມືອກຂອງອະໄວຍະວະເພດ, ຍ້ອນຜົນກະທົບທີ່ລະຄາຍເຄືອງຂອງນ້ ຳ ຕານໃນນ້ ຳ ຍ່ຽວ. ບໍ່ມີການສັງເກດເຫັນການລົງຂາວ, ເຊິ່ງເປັນລັກສະນະເດັ່ນຂອງໂລກເບົາຫວານ.
ພ້ອມກັນນັ້ນ, ສັນຍານກ່ຽວກັບການເລີ່ມຕົ້ນຂອງໂລກເບົາຫວານປະເພດ 1 ແມ່ນການສູນເສຍນ້ ຳ ໜັກ ຢ່າງ ໜັກ. ໃນກໍລະນີນີ້, ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຕ້ອງສັງເກດເບິ່ງວ່າມີບາງອາການອື່ນໆຂອງພະຍາດທາງວິທະຍາສາດ, ເພື່ອບໍ່ໃຫ້ມີການສະຫລຸບຢ່າງໄວວາ. ໂລກອ້ວນແລະນໍ້າ ໜັກ ບໍ່ແມ່ນອາການຂອງໂລກເບົາຫວານປະເພດ 2, ແຕ່ມັນອາດຈະເປັນສາເຫດຂອງມັນ. ໃນກໍລະນີໃດກໍ່ຕາມ, ຖ້ານ້ ຳ ໜັກ ຂອງຄົນເຮົາມີການປ່ຽນແປງຢ່າງໄວວາໃນທິດທາງໃດກໍ່ຕາມໂດຍບໍ່ມີເຫດຜົນໃດໆ, ທ່ານຄວນເອົາໃຈໃສ່ແລະກວດສຸຂະພາບ.
ປະເພດ ທຳ ອິດ
ໂຣກເບົາຫວານປະເພດ 1 ແມ່ນໄວຫຼາຍໃນການພັດທະນາ. ລາວມີການສະແດງສະເພາະຂອງຕົນເອງ, ເຊິ່ງຄວນເອົາໃຈໃສ່.
ຄົນເຈັບມີປະຫວັດຂອງຄວາມຢາກອາຫານທີ່ເພີ່ມຂື້ນ, ແຕ່ໃນເວລາດຽວກັນລາວພຽງແຕ່ສູນເສຍນ້ ຳ ໜັກ, ໝົດ ແຮງ, ທົນທຸກຈາກຄວາມເຫງົານອນ. ຄວາມກະຕືລືລົ້ນເລື້ອຍໆໃນຫ້ອງນ້ ຳ ບໍ່ໄດ້ເຮັດໃຫ້ທ່ານນອນຫລັບສະບາຍໃນຕອນກາງຄືນ, ບັງຄັບໃຫ້ທ່ານລຸກຂຶ້ນຫຼາຍໆຄັ້ງ. ປະລິມານນ້ ຳ ຍ່ຽວເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍ, ຄືກັບຄວາມຮູ້ສຶກຫິວ.
ອາການດັ່ງກ່າວບໍ່ສາມາດເບິ່ງເຫັນໄດ້ໂດຍບໍ່ຮູ້ຕົວ, ເພາະວ່າມັນເກີດຂື້ນຢ່າງໄວວາແລະກະທັນຫັນ. ມັນຖືກປະກອບດ້ວຍອາການປວດຮາກ, ຮາກແລະອາການຄັນຄາຍຢ່າງຮຸນແຮງ. ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ສຸດທີ່ຈະຕ້ອງເອົາໃຈໃສ່ກັບຄວາມກະຕືລືລົ້ນທີ່ຈະໃຊ້ວິດຖ່າຍໃນເວລາກາງຄືນໃນເດັກນ້ອຍ, ຖ້າສິ່ງນີ້ບໍ່ໄດ້ຖືກສັງເກດກ່ອນ.
ບັນຫາຕົ້ນຕໍຂອງໂຣກເບົາຫວານປະເພດ 1 ແມ່ນຄວາມຈິງທີ່ວ່າລະດັບຂອງທາດນ້ ຳ ຕານໃນເລືອດສາມາດເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍແລະຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ. ທັງສອງເງື່ອນໄຂນີ້ແມ່ນອັນຕະລາຍຕໍ່ສຸຂະພາບແລະມີລັກສະນະແລະການສະແດງຂອງຕົນເອງ, ເຊິ່ງຕ້ອງໄດ້ມີການຕິດຕາມຢ່າງລະມັດລະວັງ.
ປະເພດທີສອງ
ທີ່ພົບເລື້ອຍທີ່ສຸດແມ່ນໂຣກເບົາຫວານປະເພດ 2. ການສະແດງຂອງມັນມີຫຼາຍຮູບຫຼາຍແບບ, ພວກມັນຈະປາກົດຂື້ນເທື່ອລະກ້າວ, ສະນັ້ນມັນຍາກທີ່ຈະເຂົ້າໃຈແລະຮັບຮູ້ພວກມັນທັນທີ. ອາການທີ່ບໍ່ຄ່ອຍສະແດງອອກໂດຍປົກກະຕິບໍ່ໄດ້ ນຳ ໄປສູ່ຄວາມຈິງທີ່ວ່າບຸກຄົນໃດ ໜຶ່ງ, ໂດຍທີ່ໄດ້ຄົ້ນພົບມັນຢູ່ໃນຕົວຂອງມັນເອງ, ກໍ່ເລີ່ມມີສຽງເຕືອນ.
ພະຍາດເບົາຫວານຊະນິດທີສອງແມ່ນມີລັກສະນະການເກີດຂື້ນຂອງປາກແຫ້ງ, ຫິວນ້ ຳ, ປັດສະວະຫຼາຍເກີນໄປ, ຫຼຸດນ້ ຳ ໜັກ, ເມື່ອຍລ້າ, ອ່ອນເພຍ, ອ່ອນເພຍ. ຄຸນລັກສະນະຂອງພະຍາດຊະນິດນີ້ໃນໄລຍະເລີ່ມຕົ້ນແມ່ນການມີອາການວຸ້ນວາຍຢູ່ໃນນິ້ວມືແລະອາການມຶນຊາທີ່ສຸດ, ການສະແດງ hypertonic, ການປະກົດຕົວຂອງຂະບວນການຕິດເຊື້ອໃນລະບົບຖ່າຍເທ. ເຊັ່ນດຽວກັນກັບໂຣກເບົາຫວານຊະນິດ ທຳ ອິດ, ຜູ້ປ່ວຍອາດຈະຖືກລົບກວນຈາກອາການປວດຮາກແລະຮາກ, ຄວາມແຫ້ງແລະອາການຄັນຕາມຜິວ ໜັງ, ການຕິດເຊື້ອຕາມຜິວ ໜັງ.
ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະຈື່ຈໍາວ່າການພັດທະນາຄ່ອຍໆຂອງອາການຕ່າງໆເຮັດໃຫ້ການພັດທະນາຂອງພະຍາດຕົວເອງ. ພະຍາດເບົາຫວານໃນໄລຍະທ້າຍແມ່ນອ່ອນເພຍກັບການປະກົດຕົວຂອງ hyperosmolar ເສຍສະຕິ, ກົດ lactic acidosis, ketoacidosis, hypoglycemia, ເຊິ່ງໄດ້ຮັບຄວາມແຮງໃນສອງສາມຊົ່ວໂມງແລະສາມາດເຮັດໃຫ້ຄົນເຈັບເສຍຊີວິດໄດ້. ພ້ອມກັນນີ້, ເປັນຜົນມາຈາກໂຣກເບົາຫວານທີ່ກ້າວ ໜ້າ, ຜູ້ປ່ວຍມັກຈະມີບັນຫາກ່ຽວກັບສາຍຕາທີ່ຮ້າຍແຮງ, ເຊິ່ງຕໍ່ມາຈະເຮັດໃຫ້ຕາບອດຄົບຖ້ວນ, ໂຣກ ໝາກ ໄຂ່ຫຼັງຫຼືຫົວໃຈລົ້ມເຫຼວ, ແລະພະຍາດທາງເສັ້ນເລືອດໃນລະບົບປະສາດແລະເສັ້ນປະສາດ.
ໃນລະຫວ່າງການຖືພາ
ພະຍາດເບົາຫວານໃນທ້ອງແມ່ນບໍ່ຄ່ອຍຈະສະແດງໂດຍບາງອາການພາຍນອກສະເພາະ. ສ່ວນຫຼາຍມັກ, ການປະກົດຕົວຂອງມັນຖືກເປີດເຜີຍໃນໄລຍະການກວດສຸຂະພາບ, ເຊິ່ງຖືກປະຕິບັດເປັນປະ ຈຳ ໂດຍແມ່ຍິງຖືພາ. ຕົວຊີ້ວັດຕົ້ນຕໍແມ່ນຂໍ້ມູນຈາກການກວດເລືອດແລະປັດສະວະ.
ໃນທີ່ປະກົດມີອາການພາຍນອກຂອງປະເພດໂຣກທີ່ມີທ່າທາງ, ພວກມັນທັງ ໝົດ ແມ່ນຄ້າຍຄືກັນກັບອາການຂອງໂລກເບົາຫວານຂອງສອງປະເພດ ທຳ ອິດ - ປວດຮາກ, ຮາກ, ອ່ອນເພຍ, ຫິວ, ການຕິດເຊື້ອໃນລະບົບ genitourinary ບໍ່ແມ່ນສັນຍານສະເພາະຂອງ toxicosis ແລະພະຍາດທາງເດີນທາງອື່ນໆ, ແຕ່ສະແດງໃຫ້ເຫັນເຖິງການປະກົດຕົວໃນໄຕມາດທີສອງແລະສາມຂອງການຖືພາ. ໂລກເບົາຫວານໃນທ່າທາງ.
ຮູບແບບທາງກາຍຍະພາບທາງດ້ານທ່າທາງບໍ່ໄດ້ເປັນໄພຂົ່ມຂູ່ໂດຍກົງຕໍ່ຊີວິດຂອງແມ່ຫລືລູກ, ແຕ່ມັນສາມາດສົ່ງຜົນກະທົບຕໍ່ການຖືພາທົ່ວໄປ, ສະຫວັດດີພາບຂອງທັງແມ່ແລະລູກໃນທ້ອງ. ລະດັບ glucose ໃນເລືອດສູງເຮັດໃຫ້ເກີດຂອງເດັກທີ່ມີນ້ ຳ ໜັກ ສູງ (ຫຼາຍກ່ວາ 4 ກິໂລກຣາມ) ເຊິ່ງໃນອະນາຄົດຈະເປັນເງື່ອນໄຂທີ່ ຈຳ ເປັນ ສຳ ລັບໂລກອ້ວນຫລືການເກີດຂອງພະຍາດເບົາຫວານໃນອາຍຸໃດກໍ່ຕາມ. ການຊັກຊ້າໃນການພັດທະນາຂອງເດັກ, ການລະລາຍໃນເລືອດ, ໂຣກຕັບໃນໄລຍະ ທຳ ອິດຂອງຊີວິດຂອງເດັກເກີດ ໃໝ່ ກໍ່ອາດຈະສະແດງອອກເລັກນ້ອຍ.
ຕີນເບົາຫວານ
ໃນທາງການແພດ, ໂລກຕີນທີ່ເປັນໂລກເບົາຫວານໄດ້ຖືກເຂົ້າໃຈວ່າເປັນການປ່ຽນແປງທາງກາຍຍະພາບແລະການເຮັດວຽກທີ່ສັບສົນໃນເນື້ອເຍື່ອຂອງຕ່ ຳ ທີ່ສຸດທີ່ບິດເບືອນໃນຜູ້ປ່ວຍທີ່ເປັນໂລກເບົາຫວານ. ນີ້ແມ່ນອາການແຊກຊ້ອນທີ່ຮ້າຍແຮງທີ່ສຸດຂອງພະຍາດທາງວິທະຍາທີ່ ກຳ ລັງພິຈາລະນາ, ເຊິ່ງມັກຈະເຮັດໃຫ້ເກີດການເປັນໂຣກບ້າ, ຕັດແຂນຂາສຸດທ້າຍແລະຄວາມພິການ.
ຖ້າທ່ານມີປະຫວັດຂອງໂຣກເບົາຫວານ, ທ່ານ ຈຳ ເປັນຕ້ອງຕິດຕາມສຸຂະພາບຂອງຕີນຂອງທ່ານຢ່າງລະມັດລະວັງ. ຕີນພະຍາດເບົາຫວານມີ 3 ຮູບແບບຕົ້ນຕໍຄື: ໂຣກ neuropathic (ຄວາມເສຍຫາຍຂັ້ນຕົ້ນຕໍ່ເສັ້ນປະສາດ), ischemic (ຄວາມເສຍຫາຍຂັ້ນຕົ້ນຕໍ່ເຮືອແລະການໄຫຼວຽນຂອງເສັ້ນເລືອດທີ່ພິການ), ປະສົມ.
ໃນບັນດາ ຄຳ ຮ້ອງທຸກຂອງຜູ້ປ່ວຍກ່ອນ ໜ້າ ຕີນທີ່ເປັນໂລກເບົາຫວານ, ຜູ້ຊ່ຽວຊານໄດ້ຄົ້ນພົບຄວາມຮູ້ສຶກທີ່ບໍ່ດີ, ການເຜົາຜານແລະຕິດຢູ່ໃນຂາ, goosebumps, ເຊິ່ງເປັນຄວາມຮູ້ສຶກທີ່ໄຫຼອອກມາ. ຖ້າບັນຫາເຫຼົ່ານີ້ຫາຍໄປໃນເວລາຍ່າງ, ນີ້ສະແດງເຖິງການເລີ່ມຕົ້ນຂອງການພັດທະນາຂອງຮູບແບບ neuropathic ຂອງຕີນໂລກເບົາຫວານ. ມັນຍັງມີຄວາມສໍາຄັນທີ່ຈະຕ້ອງເອົາໃຈໃສ່ຖ້າຄວາມອ່ອນໄຫວຂອງຕີນຫາຍໄປເປັນໄລຍະ. ຖ້າຄວາມຮູ້ສຶກທີ່ເຈັບປວດເກີດຂື້ນໂດຍກົງໃນເວລາຍ່າງຫຼືໃນຕອນກາງຄືນ (ທ່ານສາມາດສະຫງົບລົງພຽງແຕ່ໂດຍການແຂວນແຂນຂາຈາກຂອບຂອງຕຽງ), ນີ້ ໝາຍ ຄວາມວ່າການເລີ່ມຕົ້ນຂອງການພັດທະນາຂອງຮູບແບບ ischemic ຂອງຕີນເບົາຫວານທີ່ເອີ້ນວ່າ "ຕີນ ischemic".
ໃນບັນດາສັນຍານທີ່ບົ່ງບອກເຖິງການເລີ່ມຕົ້ນຂອງການພັດທະນາຂອງໂລກເບົາຫວານຂອງຕີນ, ຜູ້ຊ່ຽວຊານຊີ້ໃຫ້ເຫັນຜິວຂາວໆຢູ່ຕາມຂາຫຼືຮູບລັກສະນະຂອງຈຸດທີ່ມີອາຍຸ, ການປອກເປືອກແລະຄວາມແຫ້ງຂອງຜິວ ໜັງ ໃນບໍລິເວນນີ້, ລັກສະນະຂອງຕຸ່ມຂະ ໜາດ ທີ່ແຕກຕ່າງກັນຕາມຜິວ ໜັງ ທີ່ມີທາດແຫຼວທີ່ຊັດເຈນ, ມັກຈະເປັນການກັດ, ຮອຍແຕກລະຫວ່າງນິ້ວມື, ຄວາມຜິດປົກກະຕິຂອງເລັບ ແຜ່ນຢູ່ເທິງຂາ, ໜາ ຂອງຜິວ ໜັງ ຂອງຕີນ, ກະດູກຫັກຂອງກະດູກຂະ ໜາດ ນ້ອຍຕາມຂາ. ຖ້າບຸກຄົນໃດ ໜຶ່ງ ສັງເກດເຫັນຢ່າງ ໜ້ອຍ ສອງສາມອາການດັ່ງກ່າວ, ລາວຄວນຮີບໄປຫາແພດໂດຍດ່ວນ.
ອາການຂອງ Retinopathy
ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເບົາຫວານ. ການລະເມີດດັ່ງກ່າວ ນຳ ໄປສູ່ການເກີດຂື້ນຂອງໂຣກເບົາຫວານ.ພາວະແຊກຊ້ອນດັ່ງກ່າວພັດທະນາເທື່ອລະກ້າວແລະແມ່ນແຕ່ໃນໄລຍະຕໍ່ມາມັນກໍ່ເກືອບຈະເບິ່ງບໍ່ເຫັນກັບມະນຸດ.
ອາການຕົ້ນຕໍຂອງການເປັນໂຣກເບົາຫວານຂອງໂຣກເບົາຫວານແມ່ນ:
- ຮູບລັກສະນະຂອງ "ແມງວັນ" ກ່ອນຕາ,
- ວິໄສທັດທີ່ມົວ
- ຫຼຸດລົງ acuity ສາຍຕາໃນໄລຍະຕໍ່ມາ,
- ເສັ້ນເລືອດຝອຍແລະໄຕ.
ໃນກໍລະນີນີ້, ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ retina. ດ້ວຍຄວາມເປັນມາຂອງໂຣກ retinopathy, ພະຍາດວິທະຍາກ່ຽວຂ້ອງ, ກ່ອນອື່ນ ໝົດ, ກັບໂຣກ retina ເອງ. ມີການລະເມີດໃນເສັ້ນເລືອດຂອງເສັ້ນເລືອດຂອດຂອງ retina, ເສັ້ນເລືອດອອກ, ເສັ້ນເລືອດແດງ, ການລຸດລົງຂອງຜະລິດຕະພັນ E -book ກໍ່ເກີດຂື້ນ. ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ၊ ມັນ provokes ການຫຼຸດລົງເທື່ອລະກ້າວໃນ acuity ສາຍຕາ.
ອີງໃສ່ພື້ນຖານ, ການຮັກສາໂຣກທີ່ມີຊີວິດຊີວາພັດທະນາຖ້າຂາດອົກຊີເຈນຂອງ retina ຈະສືບຕໍ່ຂະຫຍາຍຕົວ. ໃນກໍລະນີນີ້, ການສ້າງເສັ້ນທາງເສັ້ນເລືອດ ໃໝ່ ເກີດຂື້ນ, ງອກອອກຈາກរីទីណាໄປສູ່ຮ່າງກາຍທີ່ມີຊີວິດຊີວາ. ຂະບວນການນີ້ ນຳ ໄປສູ່ການເປັນພະຍາດເສັ້ນເລືອດໃນຮ່າງກາຍທີ່ມີຊີວິດຊີວາແລະການເພີ່ມຂື້ນຢ່າງໄວວາຂອງຄວາມຄືບ ໜ້າ ຂອງການຫຼຸດລົງຂອງສາຍຕາໃນມະນຸດແລະຕາບອດທີ່ບໍ່ປ່ຽນແປງໄດ້. ໃນໄວລຸ້ນ, ການຫັນປ່ຽນຂອງພາວະແຊກຊ້ອນຈາກຮູບແບບ ໜຶ່ງ ໄປຫາອີກຮູບແບບ ໜຶ່ງ ສາມາດເກີດຂື້ນໄດ້ພາຍໃນສອງສາມເດືອນ, ຕິດຕາມມາດ້ວຍຄວາມວຸ້ນວາຍທາງຫຼັງແລະການຂາດວິໄສທັດທີ່ສົມບູນ.
ອາການຂອງໂຣກ Encephalopathy
ໂຣກໂຣກໂຣກໂຣກໂຣກເບົາຫວານເກີດຂື້ນເປັນພາວະແຊກຊ້ອນຂອງໂຣກເບົາຫວານ, ຍ້ອນການແຜ່ກະຈາຍຂອງສະ ໝອງ ເສື່ອມເສີຍ. ອັດຕາສ່ວນຂອງໂຣກ encephalopathy ແມ່ນຂື້ນກັບປະເພດພະຍາດເບົາຫວານໂດຍກົງ, ແລະອາການຂອງມັນແມ່ນຂື້ນກັບໄລຍະເວລາຂອງພະຍາດແລະຄວາມຮ້າຍແຮງຂອງມັນ. ມັນຫມາຍເຖິງອາການແຊກຊ້ອນຊ້າແລະປະກົດວ່າ 10-15 ປີຫຼັງຈາກການເລີ່ມຕົ້ນຂອງໂລກເບົາຫວານ.
ສາເຫດທັນທີຂອງມັນແມ່ນຄວາມຜິດປົກກະຕິທາງເດີນອາຫານເປັນປົກກະຕິຂອງພະຍາດເບົາຫວານ, ເຮັດໃຫ້ເກີດຄວາມເສຍຫາຍຕໍ່ເນື້ອເຍື່ອຂອງສະຫມອງແລະເສັ້ນເລືອດ. ຂະບວນການຂ້າງເທິງນີ້ເຮັດໃຫ້ກິດຈະ ກຳ ສະ ໝອງ ເສື່ອມ, ການເຮັດວຽກຂອງມັນສະຫມອງຫຼຸດລົງ. ການພັດທະນາໂຣກເຍື່ອຫຸ້ມສະ ໝອງ ແມ່ນຊ້າຫຼາຍ, ຊຶ່ງ ນຳ ໄປສູ່ຄວາມຫຍຸ້ງຍາກໃນການ ກຳ ນົດອາການຂອງມັນໃນໄລຍະເລີ່ມຕົ້ນ.
ອາການຕົ້ນຕໍຂອງການເປັນໂຣກເບົາຫວານຂອງໂຣກເບົາຫວານແມ່ນ:
- ເຈັບຫົວແລະວິນຫົວ,
- ຄວາມບໍ່ສະຖຽນລະພາບທາງດ້ານອາລົມ, ຄວາມອິດເມື່ອຍສູງ, ຄວາມຜິດປົກກະຕິດ້ານການນອນແລະໂຣກ neurasthenic ອື່ນໆ,
- ຄວາມບໍ່ສະຖຽນລະພາບຂອງບຸກຄົນ,
- ຄວາມສັບສົນຂອງວັດຖຸໃນເວລາທີ່ຊອກຫາຢູ່ໃນພວກເຂົາ, ວິໄສທັດເຮັດໃຫ້ມົວ, flickering ຂອງ "ແມງວັນ" ກ່ອນທີ່ຈະຕາ,
- ຄວາມກັງວົນທາງຈິດ, ຊຶມເສົ້າ,
- ສະຕິສັບສົນ
- ການເສື່ອມເສີຍຂອງກິດຈະ ກຳ ທາງຈິດ, ຄວາມ ຈຳ, ຄວາມສາມາດໃນການສຸມໃສ່,
- ເສັ້ນເລືອດຕັນໃນ, ການໂຈມຕີແບບ ischemic ຊົ່ວຄາວ, ພະຍາດຕິດຕໍ່ອື່ນໆຂອງການໄຫຼວຽນຂອງສະຫມອງ,
- ການປະກົດຕົວຂອງການຊັກ.
ໃນໄລຍະເລີ່ມຕົ້ນ, ປະຕິບັດຕົວຈິງບໍ່ມີອາການແຊກຊ້ອນຂອງຄລີນິກ, ແລະດ້ວຍການພັດທະນາໂຣກເຍື່ອຫຸ້ມສະຫມອງ, ອາການເລີ່ມຕົ້ນສະແດງອອກຢ່າງຈະແຈ້ງ. ອາການຕ່າງໆແມ່ນຄ້າຍຄືກັນກັບທັງສອງຊະນິດຂອງໂຣກເບົາຫວານ.
ໂຣກ Atherosclerosis, hypertension, ແລະໂລກອ້ວນແມ່ນເພື່ອນຮ່ວມໂລກເບົາຫວານທົ່ວໄປ. ເນື່ອງຈາກການລະລາຍຂອງຫລອດເລືອດໃນກໍລະນີຂອງໂລກ atherosclerosis, ຄວາມສ່ຽງຂອງເສັ້ນເລືອດຕັນໃນ ischemic ແລະການໂຈມຕີຫົວໃຈເພີ່ມຂື້ນ. ໃນກໍລະນີທີ່ມີຄວາມບົກຜ່ອງດ້ານ microcirculation ໃນເຮືອ renal, ຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງທີ່ບໍ່ສາມາດປ່ຽນແປງໄດ້ເກີດຂື້ນ, ໃນທີ່ສຸດກໍ່ຈະເຮັດໃຫ້ການຢຸດເຊົາຂອງການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ສົມບູນ. ນີ້ເຮັດໃຫ້ຄວາມຕ້ອງການໃນການປິ່ນປົວທົດແທນ ສຳ ລັບຄວາມລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງໂດຍການຮັກສາເລືອດຕະຫຼອດຊີວິດ.
ອາການທ້ອງອືດ
ໂລກເບົາຫວານທີ່ບໍ່ເປັນລະບຽບ ໝາຍ ເຖິງການລົບກວນການເຜົາຜານອາຫານທີ່ຮ້າຍແຮງໃນຮ່າງກາຍຂອງຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານ. ສະຕິສາມາດເກີດຂື້ນໄດ້ທັງການເພີ່ມຂື້ນຢ່າງແຂງແຮງ, ແລະດ້ວຍການຫຼຸດລົງຂອງລະດັບນໍ້າຕານໃນເລືອດຂອງຄົນເຮົາ. ສະພາບການນີ້ຮຽກຮ້ອງໃຫ້ມີການເອົາໃຈໃສ່ປິ່ນປົວຢ່າງຮີບດ່ວນ, ເພາະວ່າໃນເວລາທີ່ມັນບໍ່ມີອາການແຊກຊ້ອນຮ້າຍແຮງແລະອາດເຖິງຂັ້ນເສຍຊີວິດກໍ່ເປັນໄປໄດ້.
ສະຕິບໍ່ໄດ້ພັດທະນາເປັນໄລຍະ, ແຕ່ໄວກວ່າ. ອາການ ທຳ ອິດຂອງການຕົກຢູ່ໃນສະຕິສາມາດເປັນສະພາບທີ່ມືດມົວ, ການເພີ່ມຂື້ນຢ່າງໄວວາຂອງນ້ ຳ ຕານໃນເລືອດ, ປວດຮາກແລະຮາກ, ເຫງົານອນ, ເຈັບທ້ອງຢູ່ເປັນເວລາ ໜຶ່ງ ມື້ຫຼືຫຼາຍກວ່ານັ້ນກ່ອນທີ່ຈະມີອາການສະຕິໂດຍກົງ. ອາການ ໜຶ່ງ ອີກຂອງອາການເບົາຫວານທີ່ເປັນໂລກເບົາຫວານອາດຈະເປັນກິ່ນຂອງອາເຊນໂຕນຈາກປາກຂອງຄົນເຈັບ. ອາການຊັກ, ຄວາມຫິວໂຫຍແລະຄວາມອ່ອນໄຫວອາດຈະເກີດຂື້ນເຊັ່ນກັນ.
ດ້ວຍອາການຕື້ນໃນເລືອດ, ຄວາມເຂັ້ມຂຸ້ນຂອງນໍ້າຕານໃນເລືອດຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ. ຕົວຊີ້ວັດດັ່ງກ່າວສາມາດບັນລຸລະດັບຂອງ 2.5 mmol ຕໍ່ລິດແລະລຸ່ມ. ໃນບັນດາອາການທີ່ເຫັນໄດ້ຊັດເຈນຂອງສະຕິດັ່ງກ່າວແມ່ນຄວາມວິຕົກກັງວົນທີ່ບໍ່ມີເຫດຜົນ, ຄວາມຢ້ານກົວຂອງຄົນເຈັບ, ຄວາມຮູ້ສຶກອ່ອນເພຍ, ປວດ, ການຫຼຸດລົງຂອງຄວາມດັນເລືອດແລະການສູນເສຍສະຕິ. ຜູ້ທີ່ພະຍາຍາມຕິດຕາມຂອງອາການມຶນງົງໃນສະ ໝອງ ອາດຈະແມ່ນ:
- malaise ທົ່ວໄປ
- ຂາດຄວາມຢາກອາຫານ
- ຖອກທ້ອງຫລືທ້ອງຜູກ,
- dizziness, ອາການເຈັບຫົວ, tachycardia.
ການຂາດການຊ່ວຍເຫຼືອໃນເງື່ອນໄຂນີ້ສາມາດນໍາໄປສູ່ຜົນສະທ້ອນທີ່ຮ້າຍແຮງທີ່ສຸດ. ເນື່ອງຈາກວ່າອາການເລືອດໄຫຼໃນສະ ໝອງ ມີການພັດທະນາຢ່າງໄວວາ, ການຊ່ວຍເຫຼືອທີ່ສະ ໜອງ ໃຫ້ໄວ.
ຄົນ ທຳ ມະດາສາມາດບົ່ງມະຕິພະຍາດເບົາຫວານໂດຍການຫຼຸດລົງຢ່າງຮຸນແຮງຂອງຄວາມດັນເລືອດຂອງຄົນເຈັບ, ກຳ ມະຈອນຂອງພະຍາດທີ່ອ່ອນເພຍ, ແລະຄວາມອ່ອນແອຂອງສາຍຕາ. ມີພຽງແຕ່ທ່ານ ໝໍ ທີ່ມີຄຸນວຸດທິເທົ່ານັ້ນທີ່ສາມາດ ນຳ ຄົນມາສູ່ຊີວິດໃນສະພາບການດັ່ງກ່າວ, ສະນັ້ນ, ການໂທຫາລົດສຸກເສີນຄວນໄດ້ຮັບການຕິດຕາມໄວເທົ່າທີ່ຈະໄວໄດ້.
ປ້າຍຫ້ອງທົດລອງ
ເຊື່ອວ່າການບົ່ງມະຕິຂອງຄົນເຈັບແມ່ນເປັນໄປໄດ້ພຽງແຕ່ຫຼັງຈາກການທົດລອງໃນຫ້ອງທົດລອງທີ່ ຈຳ ເປັນທັງ ໝົດ. ການກວດຫ້ອງທົດລອງໃດໆ ສຳ ລັບໂຣກເບົາຫວານແມ່ນແນໃສ່ການ ກຳ ນົດຕົວຊີ້ວັດນ້ ຳ ຕານໃນເລືອດ.
ມັນສາມາດກວດພົບນ້ ຳ ຕານໃນເລືອດໂດຍບັງເອີນໃນລະຫວ່າງການກວດສຸຂະພາບຂອງຄົນກ່ອນການເຂົ້າໂຮງ ໝໍ ຫຼືໃນການ ກຳ ນົດດ່ວນຂອງຕົວຊີ້ວັດອື່ນໆ.
ສິ່ງທີ່ພົບເລື້ອຍທີ່ສຸດແມ່ນການກວດທາດ ນຳ ້ຕານໃນເລືອດ. ກ່ອນທີ່ຈະຍອມ ຈຳ ນົນ, ທ່ານບໍ່ສາມາດກິນຫຍັງໄດ້ 8-12 ຊົ່ວໂມງ. ນອກຈາກນີ້, ທ່ານບໍ່ສາມາດດື່ມເຫຼົ້າແລະ ໜຶ່ງ ຊົ່ວໂມງກ່ອນການບໍລິຈາກເລືອດທ່ານບໍ່ສາມາດສູບຢາໄດ້. ໃນກໍລະນີນີ້, ລະດັບສູງເຖິງ 5.5 mmol ຕໍ່ລິດຈະຖືກຖືວ່າເປັນຕົວຊີ້ວັດ ທຳ ມະດາ. ຖ້າຕົວຊີ້ວັດດັ່ງກ່າວກາຍເປັນ 7 mmol ຕໍ່ລິດ, ຄົນເຈັບຈະຖືກສົ່ງໄປກວດສອບຕື່ມ. ຕໍ່ບັນຫານີ້, ການທົດສອບຄວາມທົນທານຕໍ່ນ້ ຳ ຕານແມ່ນຖືກປະຕິບັດ. ສຳ ລັບສິ່ງນີ້, ຄົນເຈັບບໍລິຈາກເລືອດໃນກະເພາະອາຫານຫວ່າງເປົ່າ, ຫຼັງຈາກນັ້ນລາວດື່ມນ້ ຳ ຈອກ ໜຶ່ງ ຈອກພ້ອມກັບນ້ ຳ ຕານ (75 ກຣາມ ສຳ ລັບຜູ້ໃຫຍ່ຕໍ່ນ້ ຳ 200 ມິນລີລິດ), ແລະຫຼັງຈາກ 2 ຊົ່ວໂມງຫລັງຈາກນັ້ນລາວໄດ້ກວດເລືອດຄືນ ໃໝ່.
ຖ້າຮ່າງກາຍຢູ່ໃນສະພາບປົກກະຕິ, ຫຼັງຈາກນັ້ນ, ການວິເຄາະຄັ້ງ ທຳ ອິດຈະສະແດງໃຫ້ເຫັນເຖິງຜົນໄດ້ຮັບສູງເຖິງ 5.5 mmol ຕໍ່ລິດ, ແລະຄັ້ງທີສອງ - ສູງເຖິງ 7,8 mmol ຕໍ່ລິດ. ຖ້າຕົວຊີ້ວັດຢູ່ໃນລະດັບ 5.5-6.7 ແລະ 7,8-11,1 mmol ຕໍ່ລິດ, ຕາມ ລຳ ດັບ, ສິ່ງນີ້ຈະບອກທ່ານ ໝໍ ກ່ຽວກັບການພັດທະນາຂອງໂລກເບົາຫວານໃນຄົນເຈັບ. ຕົວຊີ້ວັດທີ່ເກີນຕົວເລກນີ້ສະແດງໃຫ້ເຫັນພະຍາດເບົາຫວານ.
ມັນຍັງເປັນປະເພນີທີ່ຈະ ດຳ ເນີນການສຶກສາກ່ຽວກັບ hemoglobin glycated ເຊິ່ງສະແດງໃຫ້ເຫັນມູນຄ່າສະເລ່ຍຂອງ glucose ໃນເລືອດຂອງມະນຸດໃນໄລຍະ 3 ເດືອນທີ່ຜ່ານມາຂອງຊີວິດ. ມາດຕະຖານແມ່ນຕໍ່າກວ່າ 5,7%. ຖ້າມູນຄ່າຢູ່ໃນລະດັບຂອງ 5,7-6,4%, ຫຼັງຈາກນັ້ນສິ່ງນີ້ຊີ້ໃຫ້ເຫັນວ່າມີຄວາມສ່ຽງຕໍ່ການເປັນໂລກເບົາຫວານຊະນິດທີ 2. ໃນກໍລະນີນີ້, ທ່ານຄວນປຶກສາກັບທ່ານ ໝໍ ຂອງທ່ານເພື່ອຫຼຸດຜ່ອນຄວາມສ່ຽງນີ້. ຖ້າລະດັບຂອງ glycated hemoglobin ຫຼາຍກວ່າ 6,5%, ການກວດຫາໂຣກເບົາຫວານແມ່ນມີແນວໂນ້ມ, ແຕ່ມັນຕ້ອງການການຢືນຢັນ. ລະດັບທີ່ແນະ ນຳ ຂອງ hemoglobin glycated ໃນຄົນທີ່ເປັນໂລກເບົາຫວານແມ່ນຕໍ່າກວ່າ 7%, ຖ້າລະດັບນີ້ສູງຂື້ນ, ທ່ານ ຈຳ ເປັນຕ້ອງປຶກສາຫາລືກັບທ່ານ ໝໍ ຂອງທ່ານ. ມັນຄວນຈະເປັນຍ້ອນວ່າລະດັບຂອງ glycated hemoglobin ສູງກວ່າ 7% ສາມາດຖືກປະເມີນໂດຍທ່ານຫມໍວ່າເປັນທີ່ດີທີ່ສຸດ.
ອາການໃນເດັກ
ໂລກເບົາຫວານສາມາດສະແດງອອກໄດ້ໃນທຸກອາຍຸ, ລວມທັງໄວເດັກ. ເຖິງແມ່ນວ່າໂຣກເບົາຫວານໃນເດັກເກີດ ໃໝ່ ກໍ່ພົບເຫັນ. ນີ້ແມ່ນກໍລະນີທີ່ຫາຍາກຂອງ ທຳ ມະຊາດທີ່ເກີດຂື້ນຂອງພະຍາດ. ສ່ວນຫຼາຍມັກ, ການສະແດງອອກໃນເດັກນ້ອຍແມ່ນຕົກໃນ 6-12 ປີ.ຂະບວນການເຜົາຜານອາຫານໃນເດັກໃນໄລຍະນີ້ແມ່ນໄວຫຼາຍ, ແລະສະຖານະການຂອງລະບົບປະສາດທີ່ບໍ່ເປັນລະບຽບສາມາດສົ່ງຜົນກະທົບຕໍ່ລະດັບ glucose ໃນເລືອດ. ເດັກນ້ອຍອາຍຸນ້ອຍກວ່າ, ພະຍາດເບົາຫວານທີ່ຫຍຸ້ງຍາກແມ່ນ.
ໃນບັນດາອາການຕົ້ນຕໍທີ່ພໍ່ແມ່ຕ້ອງເອົາໃຈໃສ່ບໍ່ຄວນພາດການພັດທະນາຂອງໂລກເບົາຫວານ, ທ່ານ ໝໍ ຈຳ ແນກລະຫວ່າງເດັກ:
- ຫິວແລະປາກແຫ້ງ
- ປວດຮາກກັບຮາກ
- ຍ່ຽວເລື້ອຍໆກັບຍ່ຽວ ໜຽວ,
- ການສູນເສຍນ້ ຳ ໜັກ ແລະຄວາມຢາກອາຫານສູງໃນເວລາດຽວກັນ,
- ສຽງສາຍຕາ
- ຄວາມອ່ອນເພຍ, ອ່ອນເພຍແລະອາການຄັນຄາຍ.
ຖ້າເດັກນ້ອຍມີຢ່າງ ໜ້ອຍ ໜຶ່ງ ອາການຂ້າງເທິງ, ນີ້ແມ່ນໂອກາດທີ່ຈະປຶກສາທ່ານ ໝໍ. ຖ້າມີອາການຫລາຍຢ່າງໃນເວລາດຽວກັນ, ການຕິດຕໍ່ທ່ານ ໝໍ ຄວນຮີບດ່ວນ.
ນອກຈາກນີ້ໃນບັນດາອາການໃນເດັກນ້ອຍ, ອາການປົກກະຕິແລະ atypical ຂອງພະຍາດເບົາຫວານສາມາດເກີດຂື້ນ. ບັນດາທ່ານ ໝໍ ຖືວ່າ polyuria ແມ່ນອາການປົກກະຕິເຊິ່ງພໍ່ແມ່ຂອງເດັກນ້ອຍມັກຈະສັບສົນກັບອາການປັດສະວະທີ່ກ່ຽວຂ້ອງກັບອາຍຸ, polydipsia, polyphagia, ຄວາມແຫ້ງແລະອາການຄັນຂອງຜິວ ໜັງ, ອາການຄັນຂອງອະໄວຍະວະເພດຫລັງການຖ່າຍເບົາ, ປະລິມານນ້ ຳ ຕານໃນເລືອດຫຼາຍກ່ວາ 5.5 mmol ຕໍ່ລິດໃນລະຫວ່າງການກວດເລືອດ. ການບົ່ງມະຕິໃຫ້ທັນເວລາດ້ວຍຄວາມສົງໄສຈະຊ່ວຍໃຫ້ຮູ້ເຖິງພະຍາດໃນໄລຍະເລີ່ມຕົ້ນແລະເລີ່ມການປິ່ນປົວທີ່ ຈຳ ເປັນເຊິ່ງຈະບໍ່ປ່ອຍໃຫ້ອາການແຊກຊ້ອນເກີດຂື້ນ.
ຄໍານິຍາມຂອງໂຣກເບົາຫວານຢູ່ເຮືອນ
ຫຼັກສູດຂອງໂລກເບົາຫວານສາມາດເປັນໂຣກຂາດໄດ້ຢ່າງສົມບູນ. ທ່ານສາມາດລະບຸມັນໄດ້ຢ່າງສຸ່ມເມື່ອໄປຢ້ຽມຢາມ ໝໍ ຜີວ ໜັງ ຫລືທ່ານ ໝໍ ຄົນອື່ນໆ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ມັນມີສັນຍານຫຼາຍຢ່າງເຊິ່ງການປະກົດຕົວຂອງພະຍາດວິທະຍາສາມາດຖືກຄາດເດົາໄດ້ຢ່າງອິດສະຫຼະ. ໃນເວລາດຽວກັນ, ຢູ່ເຮືອນ, ທ່ານຍັງສາມາດ ກຳ ນົດຊະນິດຂອງພະຍາດໄດ້ຢ່າງຖືກຕ້ອງ.
ດ້ວຍຮ່າງກາຍທີ່ມີສຸຂະພາບແຂງແຮງ, ຫຼັງຈາກກິນເຂົ້າ, ນ້ ຳ ຕານໃນເລືອດຈະສູງຂື້ນ. 2-3 ຊົ່ວໂມງຫລັງຈາກນີ້, ຕົວຊີ້ວັດນີ້ຄວນຈະກັບຄືນສູ່ຊາຍແດນເດີມ. ຖ້າສິ່ງນີ້ບໍ່ເກີດຂື້ນ, ຄົນເຮົາມີອາການຫຼາຍຢ່າງທີ່ບໍ່ສາມາດເບິ່ງຂ້າມໄດ້. ສິ່ງນີ້ໄດ້ຖືກພິຈາລະນາແລ້ວວ່າປາກແຫ້ງ, ຫິວນ້ ຳ, ມີການຖອກທ້ອງເລື້ອຍໆແລະມີຄວາມຢາກອາຫານ, ເພີ່ມຄວາມຢາກອາຫານ, ຄວາມບໍ່ມີປັນຍາ, ປວດແລະຄວາມຮູ້ສຶກຂອງສະຕິ. ຄ່ອຍໆ, ບຸກຄົນເລີ່ມສັງເກດເຫັນຜິວແຫ້ງ, ເຊິ່ງກ່ອນຫນ້ານີ້ບໍ່ໄດ້ສະແດງຕົວເອງ.
ເຊັ່ນດຽວກັນຢູ່ເຮືອນ, ທ່ານສາມາດສົງໃສວ່າການເລີ່ມຕົ້ນຂອງໂລກເບົາຫວານຍ້ອນຄວາມຮູ້ສຶກແປກໆທີ່ຄົນເຮົາບໍ່ໄດ້ສັງເກດເຫັນມາກ່ອນ. ໃນໂລກເບົາຫວານຊະນິດທີສອງ, ນີ້ແມ່ນການຮັກສາບາດແຜແລະຮອຍຂີດຂ່ວນທີ່ບໍ່ດີ, ການພັດທະນາຂອງໂລກອ້ວນ. ດ້ວຍພະຍາດທາງດ້ານພະຍາດຊະນິດ ທຳ ອິດ, ບຸກຄົນ, ໃນທາງກົງກັນຂ້າມ, ສາມາດສູນເສຍນ້ ຳ ໜັກ ໄດ້ຢ່າງຫຼວງຫຼາຍ, ເຖິງວ່າຄວາມຢາກອາຫານຈະຂ້ອນຂ້າງສູງ. ພ້ອມກັນນີ້, ກັບພະຍາດທຸກປະເພດ, ອາການຄັນຂອງຜິວ ໜັງ, ການເຕີບໃຫຍ່ຂອງຜົມ ໜ້າ, ການເກີດຂອງ xanthomas (ການຈະເລີນເຕີບໂຕສີເຫຼືອງຂະ ໜາດ ນ້ອຍຕາມຜິວ ໜັງ), ການສູນເສຍຜົມຢູ່ເທິງສຸດແລະອື່ນໆສາມາດເກີດຂື້ນໄດ້.
ການ ກຳ ນົດອາການຂອງພະຍາດເບົາຫວານໃຫ້ທັນເວລາຄວນເປັນເຫດຜົນຂອງການໄປຫາ ໝໍ.
ພຽງແຕ່ຖ້າທ່ານເລີ່ມການປິ່ນປົວໂຣກເບົາຫວານໃນໄລຍະເລີ່ມຕົ້ນ, ທ່ານສາມາດມີຄວາມຫວັງໃນການຊົດເຊີຍພະຍາດແລະຄຸນນະພາບຊີວິດປົກກະຕິໃນອະນາຄົດ.
ຂໍ້ມູນກ່ຽວກັບສຸຂະພາບສົດແລະທີ່ກ່ຽວຂ້ອງກວ່າເກົ່າໃນຊ່ອງ Telegram ຂອງພວກເຮົາ. ຈອງ: https://t.me/foodandhealthru
ພິເສດ: therapist, nephrologist.
ຄວາມຍາວທັງ ໝົດ ຂອງການບໍລິການ: ອາຍຸ 18 ປີ.
ສະຖານທີ່ເຮັດວຽກ: Novorossiysk, ສູນການແພດ "Nefros".
ການສຶກສາ: ປີ 1994-2000 ໂຮງຮຽນການແພດລັດ Stavropol.
ການຝຶກອົບຮົມເພີ່ມເຕີມ:
- 2014 - ການ ບຳ ບັດ "ການສຶກສາເຕັມເວລາຮຽນຕໍ່ເນື່ອງບົນພື້ນຖານມະຫາວິທະຍາໄລການແພດລັດຄູບາ.
- ປີ 2014 - ການສຶກສາ“ ການສຶກສາພະຍາດເນລະມິດ” ເຕັມເວລາການສຶກສາເຕັມເວລາບົນພື້ນຖານຂອງ GBOUVPO“ ມະຫາວິທະຍາໄລການແພດລັດ Stavropol”.
ຂໍ້ມູນທົ່ວໄປ
ໃນບັນດາຄວາມຜິດປົກກະຕິກ່ຽວກັບທາດແປ້ງ, ພະຍາດເບົາຫວານແມ່ນຢູ່ໃນອັນດັບສອງຫຼັງຈາກໂລກອ້ວນ. ປະມານ 10% ຂອງພົນລະເມືອງໃນໂລກທຸກທໍລະມານຈາກໂລກເບົາຫວານ, ເຖິງຢ່າງໃດກໍ່ຕາມ, ຍ້ອນວ່າມີໂຣກຕ່າງໆທີ່ເປັນໂລກເບົາຫວານ, ຕົວເລກນີ້ອາດຈະສູງກວ່າ 3-4 ເທົ່າ.ໂຣກເບົາຫວານເປັນໂຣກເບົາຫວານພັດທະນາຍ້ອນການຂາດອິນຊູລິນເປັນໂຣກຊໍາເຮື້ອແລະປະກອບດ້ວຍຄວາມຜິດປົກກະຕິຂອງທາດແປ້ງ, ທາດໂປຼຕີນແລະ metabolism. ການຜະລິດອິນຊູລິນເກີດຂື້ນໃນກະເພາະໂດຍຈຸລັງຈຸລັງ of ຂອງບັນດາເກາະນ້ອຍຂອງ Langerhans.
ການມີສ່ວນຮ່ວມໃນທາດແປ້ງທາດແປ້ງທາດແປ້ງ, ອິນຊູລິນເພີ່ມທະວີການດູດຊຶມ glucose ເຂົ້າສູ່ຈຸລັງ, ສົ່ງເສີມການສັງເຄາະແລະການສະສົມຂອງ glycogen ໃນຕັບ, ແລະກີດຂວາງການແຕກແຍກຂອງທາດປະສົມທາດແປ້ງ. ໃນຂະບວນການຂອງການເຜົາຜະຫລານທາດໂປຼຕີນ, ອິນຊູລິນຊ່ວຍເພີ່ມການສັງລວມຂອງກົດນິວເຄຼຍ, ທາດໂປຼຕີນແລະສະກັດກັ້ນການແຕກແຍກຂອງມັນ. ຜົນກະທົບຂອງອິນຊູລິນຕໍ່ການເຜົາຜະຫລານໄຂມັນແມ່ນເພື່ອເພີ່ມການໄຫລຂອງນ້ ຳ ຕານເຂົ້າສູ່ຈຸລັງໄຂມັນ, ຂະບວນການພະລັງງານໃນຈຸລັງ, ການສັງເຄາະຂອງໄຂມັນແລະເຮັດໃຫ້ໄຂມັນຊ້າລົງ. ດ້ວຍການມີສ່ວນຮ່ວມຂອງອິນຊູລິນ, ຂະບວນການເຂົ້າຫ້ອງແຊນໂຊດຽມໄດ້ຮັບການປັບປຸງ. ການລະເມີດຂະບວນການທາງເດີນອາຫານທີ່ຄວບຄຸມໂດຍອິນຊູລິນສາມາດພັດທະນາດ້ວຍການສັງເຄາະບໍ່ພຽງພໍ (ໂຣກເບົາຫວານປະເພດ I) ຫຼືມີພູມຕ້ານທານຂອງເນື້ອເຍື່ອກັບ insulin (ໂຣກເບົາຫວານປະເພດ II).

ເຫດຜົນແລະກົນໄກການພັດທະນາ
ໂຣກເບົາຫວານຊະນິດ I ແມ່ນຖືກກວດພົບເລື້ອຍໆໃນຄົນເຈັບ ໜຸ່ມ ອາຍຸຕໍ່າກວ່າ 30 ປີ. ການລະເມີດການສັງເຄາະຂອງອິນຊູລິນພັດທະນາເນື່ອງມາຈາກຜົນເສຍຫາຍຂອງໂລກມະເລັງຂອງ ທຳ ມະຊາດອັດຕະໂນມັດແລະການ ທຳ ລາຍຈຸລັງທີ່ຜະລິດອິນຊູລິນ. ໃນຜູ້ປ່ວຍສ່ວນໃຫຍ່, ໂຣກເບົາຫວານຈະເກີດຂື້ນຫຼັງຈາກການຕິດເຊື້ອໄວຣັດ (ໂຣກ ໝາກ ເບີດ, ໂຣກຫັດ, ໂຣກຕັບອັກເສບໄວຣັດ) ຫຼືຜົນກະທົບທີ່ເປັນພິດ (nitrosamines, ຢາຂ້າແມງໄມ້, ຢາເສບຕິດແລະອື່ນໆ), ພູມຕ້ານທານທີ່ມີພູມຕ້ານທານເຊິ່ງເປັນສາເຫດເຮັດໃຫ້ຈຸລັງເສື່ອມໂຊມເສຍຊີວິດ. ໂລກເບົາຫວານຈະເກີດຂື້ນຖ້າຫາກວ່າມີຜົນກະທົບຫຼາຍກວ່າ 80% ຂອງຈຸລັງທີ່ຜະລິດອິນຊູລິນ. ເປັນພະຍາດ autoimmune, ພະຍາດເບົາຫວານປະເພດ I ແມ່ນມັກຈະລວມເຂົ້າກັບຂະບວນການອື່ນໆຂອງຕົ້ນ ກຳ ເນີດຂອງພະຍາດ autoimmune: thyrotoxicosis, ກະເພາະອາຫານທີ່ເປັນພິດ.
ໃນໂຣກໂຣກເບົາຫວານຊະນິດ II, ການຕໍ່ຕ້ານອິນຊູລິນຂອງແພຈຸລັງຈະພັດທະນາ, ເຊັ່ນ, ຄວາມອ່ອນແອຂອງພວກມັນຕໍ່ອິນຊູລິນ. ໃນກໍລະນີນີ້, ເນື້ອໃນຂອງອິນຊູລິນໃນເລືອດສາມາດເປັນປົກກະຕິຫຼືສູງຂື້ນ, ເຖິງຢ່າງໃດກໍ່ຕາມ, ຈຸລັງມີພູມຕ້ານທານກັບມັນ. ຜູ້ປ່ວຍສ່ວນໃຫຍ່ (85%) ມີໂຣກເບົາຫວານປະເພດ II. ຖ້າຄົນເຈັບເປັນໂລກອ້ວນ, ຄວາມອ່ອນແອຂອງເນື້ອເຍື່ອ insulin ແມ່ນຖືກກີດຂວາງໂດຍເນື້ອເຍື່ອ adipose. ໂຣກເບົາຫວານປະເພດ II ແມ່ນມີຄວາມສ່ຽງຫຼາຍຕໍ່ຜູ້ປ່ວຍຜູ້ສູງອາຍຸຜູ້ທີ່ມີການຫຼຸດລົງຂອງຄວາມທົນທານ glucose ກັບອາຍຸ.
ການປະກົດຕົວຂອງໂຣກເບົາຫວານປະເພດ II ອາດຈະປະກອບໄປດ້ວຍອິດທິພົນຂອງປັດໃຈຕໍ່ໄປນີ້:
- ພັນທຸ ກຳ - ຄວາມສ່ຽງໃນການພັດທະນາພະຍາດແມ່ນ 3-9% ຖ້າຍາດພີ່ນ້ອງຫຼືພໍ່ແມ່ເປັນໂຣກເບົາຫວານ,
- ໂລກອ້ວນ - ມີເນື້ອເຍື່ອ adipose ຫຼາຍເກີນໄປ (ໂດຍສະເພາະປະເພດຂອງໂລກອ້ວນ), ມີການຫຼຸດລົງທີ່ ໜ້າ ສັງເກດເຫັນຂອງຄວາມອ່ອນໄຫວຂອງເນື້ອເຍື່ອກັບ insulin, ປະກອບສ່ວນເຂົ້າໃນການພັດທະນາຂອງໂລກເບົາຫວານ,
- ຄວາມຜິດປົກກະຕິດ້ານການກິນ - ໂພຊະນາການທາດແປ້ງສ່ວນຫຼາຍແມ່ນຂາດສານໃຍອາຫານເພີ່ມຄວາມສ່ຽງເປັນໂລກເບົາຫວານ,
- ພະຍາດຫຼອດເລືອດຫົວໃຈ - atherosclerosis, hypertension arterial, ພະຍາດຫົວໃຈຫຼອດເລືອດ, ຫຼຸດຜ່ອນການຕໍ່ຕ້ານ insulin ຂອງຈຸລັງ,
- ຄວາມກົດດັນຊໍາເຮື້ອ - ພາຍໃຕ້ຄວາມກົດດັນໃນຮ່າງກາຍ, ຈຳ ນວນ catecholamines (norepinephrine, adrenaline), glucocorticoids ປະກອບສ່ວນເຂົ້າໃນການພັດທະນາຂອງໂລກເບົາຫວານເພີ່ມຂື້ນ,
- ຜົນກະທົບຕໍ່ພະຍາດເບົາຫວານຂອງຢາບາງຊະນິດ - ຮໍໂມນສັງເຄາະ glucocorticoid, diuretics, ຢາຕ້ານໂຣກບາງຊະນິດ, cytostatics, ແລະອື່ນໆ.
- ຄວາມບໍ່ພຽງພໍ cortex ຊໍາເຮື້ອ.
ໃນກໍລະນີທີ່ບໍ່ພຽງພໍຫຼືຕ້ານທານກັບອິນຊູລິນ, ການດູດຊືມເຂົ້າສູ່ຈຸລັງຫຼຸດລົງແລະເນື້ອໃນຂອງມັນໃນເລືອດກໍ່ເພີ່ມຂື້ນ. ຮ່າງກາຍກະຕຸ້ນວິທີທາງເລືອກອື່ນໃນການປຸງແຕ່ງແລະການສົມທຽບທາດນ້ ຳ ຕານ, ເຊິ່ງ ນຳ ໄປສູ່ການສະສົມຂອງເນື້ອເຍື່ອ glycosaminoglycans, sorbitol, glycated hemoglobin.ການສະສົມຂອງ sorbitol ເຮັດໃຫ້ການພັດທະນາຂອງພະຍາດຕາຕໍ້, microangiopathies (ຄວາມຜິດປົກກະຕິຂອງເສັ້ນປະສາດແລະເສັ້ນເລືອດແດງ), ໂຣກ neuropathy (ຄວາມຜິດປະກະຕິຂອງລະບົບປະສາດ), glycosaminoglycans ກໍ່ໃຫ້ເກີດຄວາມເສຍຫາຍຮ່ວມ. ເພື່ອໃຫ້ໄດ້ຮັບພະລັງງານທີ່ຂາດຫາຍໄປໃນຮ່າງກາຍ, ຂະບວນການຂອງການແຍກທາດໂປຼຕີນເລີ່ມຕົ້ນ, ເຮັດໃຫ້ກ້າມເນື້ອອ່ອນເພຍແລະເສື່ອມສະພາບຂອງກ້າມຊີ້ນຕາມກະດູກແລະຫົວໃຈ. ການ peroxidation ຂອງໄຂມັນໄດ້ຖືກກະຕຸ້ນ, ການສະສົມຂອງຜະລິດຕະພັນ E -book ທີ່ເປັນພິດ (ຮ່າງກາຍ ketone).
hyperglycemia ໃນເລືອດທີ່ເປັນໂລກເບົາຫວານເຮັດໃຫ້ເກີດການຖ່າຍເບົາເພີ່ມຂື້ນເພື່ອ ກຳ ຈັດ ນຳ ້ຕານທີ່ອອກຈາກຮ່າງກາຍ. ຮ່ວມກັນກັບທາດນ້ ຳ ຕານ, ທາດແຫຼວທີ່ ສຳ ຄັນຈະສູນເສຍໄປຜ່ານ ໝາກ ໄຂ່ຫຼັງ, ນຳ ໄປສູ່ການຂາດນ້ ຳ (ການຂາດນ້ ຳ). ຮ່ວມກັນກັບການສູນເສຍນ້ ຳ ຕານ, ການສະຫງວນພະລັງງານຂອງຮ່າງກາຍຫຼຸດລົງ, ສະນັ້ນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານມີປະສົບການສູນເສຍນ້ ຳ ໜັກ. ລະດັບນ້ ຳ ຕານສູງຂື້ນ, ການຂາດນ້ ຳ ແລະການສະສົມຂອງຮ່າງກາຍ ketone ເນື່ອງຈາກການລະລາຍຂອງຈຸລັງໄຂມັນເຮັດໃຫ້ເປັນໂຣກ ketoacidosis ທີ່ເປັນໂລກເບົາຫວານ. ເມື່ອເວລາຜ່ານໄປ, ຍ້ອນລະດັບນ້ ຳ ຕານສູງ, ຄວາມເສຍຫາຍຕໍ່ເສັ້ນປະສາດ, ເສັ້ນເລືອດນ້ອຍຂອງ ໝາກ ໄຂ່ຫຼັງ, ຕາ, ຫົວໃຈແລະສະ ໝອງ ພັດທະນາ.
ການຈັດປະເພດ
ໂດຍສົມທົບກັບພະຍາດອື່ນໆ, ໂຣກ endocrinology ຈຳ ແນກພະຍາດເບົາຫວານທີ່ເປັນອາການ (ມັດທະຍົມ) ແລະພະຍາດເບົາຫວານທີ່ແທ້ຈິງ.
ໂຣກເບົາຫວານຂອງໂຣກເບົາຫວານແມ່ນກ່ຽວຂ້ອງກັບພະຍາດຂອງຕ່ອມ endocrine: ໂຣກຕັບ, ຕ່ອມໄທລໍ, ຕ່ອມ adrenal, ຕ່ອມໃຕ້ສະຫມອງແລະເປັນ ໜຶ່ງ ໃນການສະແດງອອກຂອງພະຍາດທາງຕົ້ນຕໍ.
ພະຍາດເບົາຫວານທີ່ແທ້ຈິງສາມາດເປັນສອງຊະນິດ:
- ປະເພດ I insulin ຂຶ້ນກັບ (ປະເພດ ISDI I), ຖ້າອິນຊູລິນຂອງທ່ານເອງບໍ່ຜະລິດຢູ່ໃນຮ່າງກາຍຫຼືຖືກຜະລິດໃນປະລິມານທີ່ບໍ່ພຽງພໍ,
- ຊະນິດທີ II ທີ່ບໍ່ແມ່ນອິນຊູລິນ (ປະເພດ NIDDM ປະເພດ II), ຖ້າມີເນື້ອເຍື່ອອ່ອນໆຕໍ່ເນື້ອເຍື່ອອິນຊູລິນຈະຖືກສັງເກດດ້ວຍຄວາມອຸດົມສົມບູນແລະເກີນໃນເລືອດ.
ພະຍາດເບົາຫວານມີສາມອົງສາ: ເບົາບາງ (I), ປານກາງ (II) ແລະຮຸນແຮງ (III), ແລະສາມລັດຂອງການຊົດເຊີຍ ສຳ ລັບຄວາມຜິດປົກກະຕິຂອງທາດແປ້ງທາດແປ້ງ: ການຊົດເຊີຍ, ຍ່ອຍແລະຊຸດໂຊມ.
ໂຣກເບົາຫວານຊະນິດ I ກຳ ລັງພັດທະນາຢ່າງໄວວາ, ພະຍາດເບົາຫວານຊະນິດ II - ກົງກັນຂ້າມຄ່ອຍໆ. ສ່ວນຫຼາຍມັກຈະມີໂຣກປອດແຫ້ງ, ບໍ່ສາມາດກວດພົບໄດ້, ແລະການກວດພົບມັນເກີດຂື້ນໂດຍບັງເອີນໃນເວລາທີ່ກວດກາເບິ່ງກອງທຶນຫຼືການ ກຳ ນົດຫ້ອງທົດລອງຂອງນ້ ຳ ຕານໃນເລືອດແລະປັດສະວະ. ທາງດ້ານຄລີນິກ, ຊະນິດ I ແລະໂຣກເບົາຫວານຊະນິດ II ແມ່ນສະແດງອອກແຕກຕ່າງກັນ, ແຕ່ອາການຕໍ່ໄປນີ້ແມ່ນພົບກັບພວກມັນ:
- ຄວາມຫິວແລະປາກແຫ້ງ, ປະກອບດ້ວຍ polydipsia (ການເພີ່ມນ້ໍາໃນປະລິມານ) ສູງເຖິງ 8-10 ລິດຕໍ່ມື້,
- polyuria (ຍ່ຽວຫຼາຍເກີນໄປແລະເລື້ອຍໆ),
- polyphagy (ຄວາມຢາກອາຫານເພີ່ມຂື້ນ),
- ຜິວຫນັງແຫ້ງແລະເຍື່ອເມືອກ, ປະກອບດ້ວຍອາການຄັນ (ລວມທັງ perineum), ການຕິດເຊື້ອຕາມຜິວຫນັງ,
- ລົບກວນການນອນຫລັບ, ຄວາມອ່ອນເພຍ, ການປະຕິບັດທີ່ຫຼຸດລົງ,
- cramps ໃນກ້າມຊີ້ນ calf ໄດ້
- ຄວາມບົກຜ່ອງດ້ານສາຍຕາ.
ການສະແດງອອກຂອງໂຣກເບົາຫວານປະເພດ I ແມ່ນມີລັກສະນະໂດຍການຫິວນ້ ຳ ຮຸນແຮງ, ການຖ່າຍເບົາເລື້ອຍໆ, ປວດຮາກ, ອ່ອນເພຍ, ປວດຮາກ, ເມື່ອຍລ້າ, ຄວາມອຶດຢາກຄົງທີ່, ການສູນເສຍນ້ ຳ ໜັກ (ມີສານອາຫານປົກກະຕິຫລືເພີ່ມຂື້ນ), ແລະອາການຄັນຄາຍ. ອາການຂອງພະຍາດເບົາຫວານໃນເດັກນ້ອຍແມ່ນລັກສະນະຂອງການນອນ, ໂດຍສະເພາະຖ້າເດັກບໍ່ໄດ້ຍ່ຽວໃນຕຽງກ່ອນ ໜ້າ ນີ້. ໃນໂຣກເບົາຫວານປະເພດ I, hyperglycemic (ມີລະດັບນ້ ຳ ຕານໃນເລືອດສູງ) ແລະສະພາບການທີ່ມີທາດ ນຳ ້ຕານໃນເລືອດມັກຈະເກີດຂື້ນເລື້ອຍໆ, ເຊິ່ງຕ້ອງມີມາດຕະການສຸກເສີນ.
ໃນພະຍາດເບົາຫວານປະເພດ II, ມີອາການຄັນ, ຫິວນ້ ຳ, ພິການທາງສາຍຕາ, ມີອາການງ້ວງຊຶມແລະເມື່ອຍລ້າ, ເປັນໂຣກຜິວ ໜັງ, ມີການຮັກສາບາດແຜຊ້າ, ແອວແລະແຂນຂາ. ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ II ມັກຈະເປັນໂລກອ້ວນ.
ຫຼັກສູດຂອງໂລກເບົາຫວານມັກຈະປະກອບດ້ວຍການສູນເສຍຜົມຢູ່ເທິງສຸດຕ່ໍາແລະການເຕີບໃຫຍ່ຂອງໃບຫນ້າ, ຮູບລັກສະນະຂອງ xanthomas (ການເຕີບໂຕສີເຫຼືອງຂະຫນາດນ້ອຍໃນຮ່າງກາຍ), ໂຣກ balanoposthitis ໃນຜູ້ຊາຍແລະ vulvovaginitis ໃນແມ່ຍິງ. ໃນຂະນະທີ່ໂຣກເບົາຫວານມີຄວາມຄືບ ໜ້າ, ການຢຸດຊະງັກຂອງ metabolism ທຸກປະເພດເຮັດໃຫ້ມີພູມຕ້ານທານຫຼຸດລົງແລະຕ້ານທານກັບການຕິດເຊື້ອຕ່າງໆ. ໂຣກເບົາຫວານເປັນເວລາດົນເຮັດໃຫ້ເກີດຄວາມເສຍຫາຍຕໍ່ລະບົບກະດູກ, ສະແດງອອກໂດຍການເປັນໂຣກກະດູກພຸນ (ຫາຍາກຂອງເນື້ອເຍື່ອກະດູກ). ຄວາມເຈັບປວດໃນດ້ານຫລັງ, ກະດູກ, ຂໍ້ຕໍ່, ການເຄື່ອນຍ້າຍແລະການບວມຂອງກະດູກສັນຫຼັງແລະຂໍ້ຕໍ່, ການກະດູກຫັກແລະການເສື່ອມຂອງກະດູກທີ່ ນຳ ໄປສູ່ຄວາມພິການ.
ພາວະແຊກຊ້ອນ
ຫຼັກສູດຂອງໂລກເບົາຫວານສາມາດສັບສົນໄດ້ໂດຍການພັດທະນາຄວາມຜິດປົກກະຕິຂອງອະໄວຍະວະຕ່າງໆ:
- ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເຍື່ອຫຸ້ມສະຫມອງ (ໂຣກເບົາຫວານ).
- polyneuropathy ພະຍາດເບົາຫວານ - ຄວາມເສຍຫາຍຕໍ່ເສັ້ນປະສາດສ່ວນປະສາດໃນ 75% ຂອງຄົນເຈັບ, ເປັນຜົນມາຈາກການທີ່ມີການລະເມີດຂອງຄວາມອ່ອນໄຫວ, ອາການໃຄ່ບວມແລະ chilliness ຂອງທີ່ສຸດ, ຄວາມຮູ້ສຶກການເຜົາໄຫມ້ແລະ "ກວາດ" ຕໍາ goose. ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເຣັດ.
- ໂຣກໂຣກເບົາຫວານ - ການ ທຳ ລາຍຂອງໂຣກ retina, ເສັ້ນເລືອດແດງ, ເສັ້ນເລືອດແດງແລະເສັ້ນເລືອດແດງຂອງສາຍຕາ, ການເບິ່ງເຫັນທີ່ຫລຸດລົງ, ຄວາມອ່ອນເພຍກັບຄວາມເສື່ອມຂອງ retinal ແລະຕາບອດທີ່ສົມບູນ. ໃນໂລກເບົາຫວານຊະນິດ I, ມັນເປັນຕົວຕົນເອງໃນ 10-15 ປີ, ໃນປະເພດ II - ກ່ອນ ໜ້າ ນີ້, ມັນຖືກກວດພົບໃນ 80-95% ຂອງຄົນເຈັບ,
- ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເລັງ. ມັນໄດ້ຖືກສັງເກດເຫັນໃນ 40-45% ຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານພາຍຫຼັງ 15-20 ປີນັບຕັ້ງແຕ່ການເລີ່ມຕົ້ນຂອງພະຍາດ,
- ຕີນໂລກເບົາຫວານ - ການໄຫຼວຽນຂອງເລືອດທີ່ບົກຜ່ອງໃນສ່ວນສຸດຂອງຕ່ໍາ, ຄວາມເຈັບປວດຂອງກ້າມຊີ້ນລູກງົວ, ແຜ trophic, ການ ທຳ ລາຍກະດູກແລະຂໍ້ຕໍ່ຂອງຕີນ.
ສະພາບທີ່ ສຳ ຄັນ, ສ້ວຍແຫຼມໃນໂຣກເບົາຫວານແມ່ນເປັນໂຣກເບົາຫວານ (hyperglycemic) ແລະມີອາການທ້ອງບິດ.
ສະພາບຂອງໂຣກ hyperglycemic ແລະສະຕິປັນຍາພັດທະນາເນື່ອງຈາກການເພີ່ມຂື້ນຂອງລະດັບ glucose ໃນເລືອດ. harbingers ຂອງ hyperglycemia ແມ່ນການເພີ່ມຂື້ນຂອງໂລກໄຂ້ທົ່ວໄປ, ຄວາມອ່ອນເພຍ, ເຈັບຫົວ, ຊຶມເສົ້າ, ການສູນເສຍຄວາມຢາກອາຫານ. ຫຼັງຈາກນັ້ນກໍ່ມີອາການເຈັບທ້ອງ, ຫາຍໃຈບໍ່ມີສຽງດັງຂອງ Kussmaul, ມີອາການປວດຮາກກັບກິ່ນຂອງ Acetone ຈາກປາກ, ຄວາມອຶດອັດທີ່ກ້າວ ໜ້າ ແລະອາການງ້ວງຊຶມ, ແລະຄວາມດັນເລືອດຫຼຸດລົງ. ສະພາບການນີ້ແມ່ນເກີດມາຈາກ ketoacidosis (ການສະສົມຂອງອົງການ ketone) ໃນເລືອດແລະສາມາດເຮັດໃຫ້ເສຍສະຕິ - ເປັນໂຣກເບົາຫວານແລະເປັນພະຍາດເບົາຫວານແລະຄົນເຈັບເສຍຊີວິດ.
ສະພາບທີ່ ສຳ ຄັນທີ່ກົງກັນຂ້າມໃນພະຍາດເບົາຫວານ - ເປັນໂລກເບົາຫວານໃນໂລກເບົາຫວານພັດທະນາດ້ວຍລະດັບ glucose ໃນເລືອດຫຼຸດລົງ, ສ່ວນຫຼາຍແລ້ວແມ່ນພົວພັນກັບການກິນຢາອິນຊູລິນຫຼາຍເກີນໄປ. ການເພີ່ມຂື້ນຂອງການລະລາຍໃນເລືອດແມ່ນກະທັນຫັນ, ຢ່າງໄວວາ. ມີຄວາມຮູ້ສຶກອຶດຫິວ, ອ່ອນເພຍ, ສັ່ນຢູ່ໃນແຂນຂາ, ຫາຍໃຈຕື້ນ, hypertension, ຜິວ ໜັງ ຂອງຄົນເຈັບຈະເຢັນ, ຊຸ່ມ, ແລະບາງຄັ້ງອາການຊັກຈະພັດທະນາ.
ການປ້ອງກັນອາການແຊກຊ້ອນຂອງໂລກເບົາຫວານແມ່ນເປັນໄປໄດ້ໂດຍມີການຮັກສາຢ່າງຕໍ່ເນື່ອງແລະຕິດຕາມຢ່າງລະມັດລະວັງກ່ຽວກັບລະດັບນ້ ຳ ຕານໃນເລືອດ.
ການວິນິດໄສ
ການປະກົດຕົວຂອງໂຣກເບົາຫວານ mellitus ແມ່ນໄດ້ຖືກພິສູດໂດຍການຖືກລູວານໃນເລືອດທີ່ໄວເກີນ 6,5 mmol / L. ໂດຍປົກກະຕິແລ້ວ, ນ້ ຳ ຕານໃນນ້ ຳ ຍ່ຽວແມ່ນຂາດ, ເພາະວ່າມັນຈະຖືກເກັບຮັກສາໄວ້ໃນຮ່າງກາຍໂດຍການກັ່ນຕອງຂອງ ໝາກ ໄຂ່ຫຼັງ. ດ້ວຍການເພີ່ມຂື້ນຂອງລະດັບນ້ ຳ ຕານໃນເລືອດຫຼາຍກ່ວາ 8.8-9,9 mmol / L (160-180 ມລກ%), ສິ່ງກີດຂວາງຂອງ ໝາກ ໄຂ່ຫຼັງຈະລົ້ມເຫລວແລະສົ່ງນ້ ຳ ຕານເຂົ້າໄປໃນຍ່ຽວ. ການມີນໍ້າຕານໃນນໍ້າຍ່ຽວແມ່ນຖືກ ກຳ ນົດໂດຍເສັ້ນທົດສອບພິເສດ. ນ້ ຳ ຕານໃນເລືອດຕໍ່າສຸດທີ່ມັນເລີ່ມກວດພົບໃນຍ່ຽວເອີ້ນວ່າ "ຂອບເຂດຂອງ ໝາກ ໄຂ່ຫຼັງ".
ການກວດຫາໂຣກເບົາຫວານທີ່ສົງໃສລວມມີການ ກຳ ນົດລະດັບ:
- glucose ໄວໃນເລືອດ capillary (ຈາກນິ້ວມື),
- ອົງການຈັດຕັ້ງ glucose ແລະ ketone ໃນນໍ້າຍ່ຽວ - ການປະກົດຕົວຂອງມັນສະແດງວ່າເປັນໂຣກເບົາຫວານ,
- hemoglobin glycated - ເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍໃນໂຣກເບົາຫວານ,
- C-peptide ແລະ insulin ໃນເລືອດ - ກັບໂຣກເບົາຫວານປະເພດ I, ທັງສອງຕົວຊີ້ວັດແມ່ນຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ, ໂດຍເປັນໂຣກເບົາຫວານຊະນິດ II - ບໍ່ມີການປ່ຽນແປງ,
- ດໍາເນີນການທົດສອບການໂຫຼດ (ການທົດສອບຄວາມທົນທານຂອງລະດັບນ້ ຳ ຕານ): ການ ກຳ ນົດຄວາມໄວຂອງນ້ ຳ ຕານແລະ 1 ແລະ 2 ຊົ່ວໂມງຫຼັງຈາກກິນ 75 ກຼາມຂອງນ້ ຳ ຕານລະລາຍໃນນ້ ຳ ຕົ້ມ 1.5 ຈອກ. ຜົນການທົດສອບໃນທາງລົບ (ບໍ່ໄດ້ຢັ້ງຢືນໂຣກເບົາຫວານ) ແມ່ນຖືກພິຈາລະນາເປັນຕົວຢ່າງ: ຢູ່ໃນກະເພາະອາຫານຫວ່າງ 6.6 mmol / l ໃນເວລາທີ່ວັດແທກຄັ້ງ ທຳ ອິດແລະ> 11.1 mmol / l 2 ຊົ່ວໂມງຫຼັງຈາກການໂຫຼດຂອງນ້ ຳ ຕານ.
ເພື່ອບົ່ງມະຕິອາການແຊກຊ້ອນຂອງໂຣກເບົາຫວານ, ການກວດສອບເພີ່ມເຕີມແມ່ນປະຕິບັດ: ultrasound ຂອງຫມາກໄຂ່ຫຼັງ, ການອັກເສບຂອງແຂນຂາຕໍ່າ, ໂຣກຂໍ້ອັກເສບ rheoencephalography, ແລະ EEG ຂອງສະ ໝອງ.
ການປະຕິບັດຂໍ້ສະ ເໜີ ແນະຂອງນັກວິທະຍາສາດພະຍາດເບົາຫວານ, ການຕິດຕາມຕົວເອງແລະການຮັກສາພະຍາດເບົາຫວານແມ່ນຖືກປະຕິບັດ ສຳ ລັບຊີວິດແລະສາມາດເຮັດໃຫ້ຊ້າລົງຫຼືຫລີກລ້ຽງການປ່ຽນແປງທີ່ສັບສົນຂອງຫຼັກສູດຂອງພະຍາດ. ການປິ່ນປົວໂຣກເບົາຫວານທຸກຮູບແບບແມ່ນແນໃສ່ເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດຫຼຸດລົງ, ເປັນປົກກະຕິຂອງການເຜົາຜະຫລານໄຂມັນທຸກຊະນິດແລະປ້ອງກັນອາການແຊກຊ້ອນຕ່າງໆ.
ພື້ນຖານໃນການປິ່ນປົວພະຍາດເບົາຫວານທຸກຮູບແບບແມ່ນການຮັກສາອາຫານໂດຍ ຄຳ ນຶງເຖິງເພດ, ອາຍຸ, ນ້ ຳ ໜັກ ຮ່າງກາຍ, ການອອກ ກຳ ລັງກາຍຂອງຄົນເຈັບ. ການຝຶກອົບຮົມແມ່ນໄດ້ຖືກມອບໃຫ້ແກ່ຫຼັກການໃນການຄິດໄລ່ການໄດ້ຮັບແຄລໍລີ່, ໂດຍ ຄຳ ນຶງເຖິງເນື້ອໃນຂອງທາດແປ້ງ, ໄຂມັນ, ໂປຣຕີນ, ວິຕາມິນແລະອົງປະກອບຕາມຮອຍ. ໃນກໍລະນີທີ່ເປັນໂຣກເບົາຫວານທີ່ເພິ່ງພາອາໃສອິນຊູລິນ, ການບໍລິໂພກທາດແປ້ງໃນເວລາດຽວກັນແມ່ນແນະ ນຳ ໃຫ້ສ້າງຄວາມສະດວກໃນການຄວບຄຸມແລະແກ້ໄຂທາດນ້ ຳ ຕານໂດຍອິນຊູລິນ. ກັບພະຍາດເບົາຫວານຊະນິດ I, ການໄດ້ຮັບສານອາຫານທີ່ເປັນໄຂມັນທີ່ປະກອບສ່ວນເຂົ້າໃນ ketoacidosis ແມ່ນມີ ຈຳ ກັດ. ໂດຍມີພະຍາດເບົາຫວານທີ່ບໍ່ແມ່ນສານອິນຊູລິນ, ທາດແປ້ງທຸກຊະນິດຈະຖືກຍົກເວັ້ນແລະປະລິມານແຄລໍລີ່ຂອງອາຫານກໍ່ຫຼຸດລົງ.
ອາຫານຄວນຈະເປັນສ່ວນປະກອບ (ຢ່າງ ໜ້ອຍ 4-5 ຄັ້ງຕໍ່ມື້), ໂດຍມີການແຈກຈ່າຍຄາໂບໄຮເດຣດທີ່ເປັນເອກະພາບ, ປະກອບສ່ວນໃຫ້ລະດັບ glucose ໃນລະດັບທີ່ ໝັ້ນ ຄົງແລະຮັກສາລະບົບການເຜົາຜະຫລານອາຫານ. ຜະລິດຕະພັນພະຍາດເບົາຫວານໂດຍສະເພາະແມ່ນອີງໃສ່ສານຫວານ (aspartame, saccharin, xylitol, sorbitol, fructose, ແລະອື່ນໆ) ແມ່ນແນະ ນຳ ໃຫ້ໃຊ້. ການແກ້ໄຂໂຣກເບົາຫວານໂດຍການໃຊ້ອາຫານພຽງແຕ່ ໜຶ່ງ ຊະນິດແມ່ນຖືກ ນຳ ໃຊ້ໃນລະດັບທີ່ບໍ່ຮຸນແຮງຂອງພະຍາດ.
ທາງເລືອກຂອງການຮັກສາຢາປິ່ນປົວໂຣກເບົາຫວານແມ່ນຖືກ ກຳ ນົດໂດຍຊະນິດຂອງພະຍາດ. ຜູ້ປ່ວຍທີ່ເປັນໂຣກເບົາຫວານປະເພດ I ແມ່ນຖືກບົ່ງບອກເຖິງການປິ່ນປົວດ້ວຍອິນຊູລິນ, ສຳ ລັບປະເພດ II - ຕົວແທນອາຫານແລະລະດັບທາດ ນຳ ້ຕານໃນເລືອດ (insulin ແມ່ນຖືກ ກຳ ນົດໃຫ້ບໍ່ມີປະສິດຕິຜົນຂອງການກິນແບບຟອມເມັດ, ການພັດທະນາຂອງ ketoazidosis ແລະພະຍາດ precomatous, ວັນນະໂລກ, ໂຣກ pyelonephritis ຊໍາເຮື້ອ, ໂຣກຕັບແລະ ໝາກ ໄຂ່ຫຼັງ).
ການແນະ ນຳ ຂອງອິນຊູລິນແມ່ນ ດຳ ເນີນພາຍໃຕ້ການຄວບຄຸມຢ່າງເປັນລະບົບຂອງລະດັບ glucose ໃນເລືອດແລະຍ່ຽວ. ກົນໄກແລະໄລຍະເວລາຂອງອິນຊູລິນມີສາມປະເພດຕົ້ນຕໍ: ຍືດຍາວ (ຍືດຍາວ), ກາງແລະສັ້ນ. ຢາອິນຊູລິນທີ່ເຮັດມາດົນແມ່ນໃຊ້ 1 ຄັ້ງຕໍ່ມື້, ບໍ່ວ່າຈະເປັນອາຫານ. ຍິ່ງໄປກວ່ານັ້ນ, ການສັກຢາອິນຊູລິນທີ່ຍາວນານແມ່ນຖືກ ກຳ ນົດຮ່ວມກັນກັບຢາໄລຍະສັ້ນແລະໄລຍະສັ້ນ, ຊ່ວຍໃຫ້ບັນລຸການຊົດເຊີຍ ສຳ ລັບພະຍາດເບົາຫວານ.
ການໃຊ້ຢາອິນຊູລິນແມ່ນການກິນຫຼາຍເກີນໄປທີ່ເປັນອັນຕະລາຍ, ເຮັດໃຫ້ນ້ ຳ ຕານຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ, ການພັດທະນາຂອງໂລກລະລາຍນ້ ຳ ຕານແລະສະຫຼົບ. ການເລືອກຢາແລະປະລິມານຢາອິນຊູລິນແມ່ນຖືກປະຕິບັດໂດຍ ຄຳ ນຶງເຖິງການປ່ຽນແປງໃນກິດຈະ ກຳ ທາງຮ່າງກາຍຂອງຄົນເຈັບໃນຊ່ວງກາງເວັນ, ຄວາມ ໝັ້ນ ຄົງຂອງລະດັບນ້ ຳ ຕານໃນເລືອດ, ການກິນແຄລໍຣີ່, ການແບ່ງແຍກອາຫານ, ຄວາມທົນທານຂອງອິນຊູລິນ, ແລະອື່ນໆດ້ວຍການ ບຳ ບັດອິນຊູລິນ, ການພັດທະນາທ້ອງຖິ່ນ (ອາການເຈັບ, ແດງ, ໃຄ່ບວມຢູ່ບ່ອນສັກຢາ) ແມ່ນເປັນໄປໄດ້ ແລະອາການແພ້ທົ່ວໄປ (ເຖິງອາການຜິດປົກກະຕິ). ນອກຈາກນີ້, ການປິ່ນປົວດ້ວຍ insulin ສາມາດສັບສົນດ້ວຍ lipodystrophy -“ ຈຸ່ມ” ໃນເນື້ອເຍື່ອ adipose ຢູ່ບ່ອນສັກຢາຂອງ insulin.
ຢາຫຼຸດນ້ ຳ ຕານແມ່ນຖືກ ກຳ ນົດໃຫ້ໃຊ້ ສຳ ລັບພະຍາດເບົາຫວານທີ່ບໍ່ແມ່ນອິນຊູລິນນອກ ເໜືອ ຈາກອາຫານ.ກຸ່ມຂອງຢາທີ່ມີທາດ ນຳ ້ຕານໃນກຸ່ມຕໍ່ໄປນີ້ແມ່ນ ຈຳ ແນກໂດຍກົນໄກຂອງການຫຼຸດນ້ ຳ ຕານໃນເລືອດ:
- ການກະກຽມ sulfonylurea (glycidone, glibenclamide, chlorpropamide, carbutamide) - ກະຕຸ້ນການຜະລິດອິນຊູລິນໂດຍຈຸລັງ pancreatic and ແລະສົ່ງເສີມການເຈາະຂອງ glucose ເຂົ້າໄປໃນເນື້ອເຍື່ອ. ປະລິມານຢາທີ່ຖືກຄັດເລືອກທີ່ດີທີ່ສຸດຂອງກຸ່ມຢານີ້ຊ່ວຍໃຫ້ລະດັບນ້ ຳ ຕານບໍ່ແມ່ນ> 8 mmol / L. ດ້ວຍການກິນຢາຫຼາຍເກີນໄປ, ການພັດທະນາຂອງໂລກເອດສ້້າຕານແລະສະຕິປັນຍາແມ່ນເປັນໄປໄດ້.
- biguanides (metformin, buformin, ແລະອື່ນໆ) - ຫຼຸດຜ່ອນການດູດຊຶມຂອງທາດນ້ ຳ ຕານໃນ ລຳ ໄສ້ແລະປະກອບສ່ວນໃນການອີ່ມຕົວຂອງເນື້ອເຍື່ອສ່ວນປະກອບ. Biguanides ສາມາດເພີ່ມລະດັບຂອງກົດ uric ໃນເລືອດແລະເຮັດໃຫ້ເກີດການພັດທະນາສະພາບທີ່ຮ້າຍແຮງ - ເປັນກົດໃນ lactic acid ໃນຄົນເຈັບທີ່ມີອາຍຸຕໍ່າກວ່າ 60 ປີ, ເຊັ່ນດຽວກັນກັບຄົນທີ່ເປັນໂຣກຕັບແລະ ໝາກ ໄຂ່ຫຼັງ, ໂຣກຊ້ ຳ ເຮື້ອ. Biguanides ແມ່ນຖືກ ກຳ ນົດທົ່ວໄປ ສຳ ລັບພະຍາດເບົາຫວານທີ່ບໍ່ແມ່ນອິນຊູລິນໃນຜູ້ປ່ວຍໂລກອ້ວນ.
- meglitinides (nateglinide, repaglinide) - ເປັນສາເຫດເຮັດໃຫ້ລະດັບນ້ ຳ ຕານຫຼຸດລົງ, ກະຕຸ້ນໃຫ້ຕ່ອມໃຕ້ສະ ໝອງ ປ່ອຍຄວາມລັບຂອງອິນຊູລິນ. ຜົນກະທົບຂອງຢາເຫລົ່ານີ້ແມ່ນຂື້ນກັບລະດັບນ້ ຳ ຕານໃນເລືອດແລະບໍ່ກໍ່ໃຫ້ເກີດໂລກລະລາຍໃນເລືອດ.
- alpha glucosidase inhibitors (miglitol, acarbose) - ເຮັດໃຫ້ການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດຊ້າລົງ, ສະກັດກັ້ນເອນໄຊທີ່ກ່ຽວຂ້ອງກັບການດູດຊຶມທາດແປ້ງ. ຜົນຂ້າງຄຽງ - ກະເພາະອາຫານແລະຖອກທ້ອງ.
- thiazolidinediones - ຫຼຸດຜ່ອນປະລິມານນ້ ຳ ຕານທີ່ອອກຈາກຕັບ, ເພີ່ມຄວາມອ່ອນໄຫວຂອງຈຸລັງໄຂມັນຕໍ່ອິນຊູລິນ. Contraindicated ໃນຄວາມລົ້ມເຫຼວຂອງຫົວໃຈ.
ໃນພະຍາດເບົາຫວານ, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະສອນຄົນເຈັບແລະສະມາຊິກໃນຄອບຄົວຂອງລາວໃຫ້ມີທັກສະໃນການຄວບຄຸມສະຫວັດດີການແລະສະພາບຂອງຄົນເຈັບ, ມາດຕະການການຊ່ວຍເຫຼືອຄັ້ງ ທຳ ອິດ ສຳ ລັບການພັດທະນາຂອງລັດທີ່ມີລັກສະນະ precomatous ແລະ coma. ຜົນກະທົບດ້ານການປິ່ນປົວທີ່ເປັນປະໂຫຍດໃນໂລກເບົາຫວານມີການຫຼຸດນ້ ຳ ໜັກ ເກີນແລະການອອກ ກຳ ລັງກາຍປານກາງສ່ວນບຸກຄົນ. ເນື່ອງຈາກຄວາມພະຍາຍາມກ້າມ, ມີການເພີ່ມຂື້ນຂອງການຜຸພັງຂອງນ້ ຳ ຕານແລະການຫຼຸດລົງຂອງເນື້ອໃນຂອງມັນໃນເລືອດ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ການອອກ ກຳ ລັງກາຍບໍ່ສາມາດເລີ່ມຕົ້ນໄດ້ໃນລະດັບ glucose> 15 mmol / L, ທຳ ອິດທ່ານຕ້ອງລໍຖ້າໃຫ້ມັນຫຼຸດລົງພາຍໃຕ້ອິດທິພົນຂອງຢາ. ດ້ວຍໂລກເບົາຫວານ, ກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍຄວນໄດ້ຮັບການແຈກຢາຍຢ່າງທົ່ວເຖິງໃນທຸກກຸ່ມກ້າມ.
ການພະຍາກອນແລະການປ້ອງກັນ
ຜູ້ປ່ວຍທີ່ເປັນໂຣກເບົາຫວານທີ່ຖືກກວດຫາໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະໂຣກ ເມື່ອຈັດຕັ້ງການ ດຳ ລົງຊີວິດທີ່ຖືກຕ້ອງ, ໂພຊະນາການ, ການຮັກສາ, ຄົນເຈັບສາມາດຮູ້ສຶກພໍໃຈເປັນເວລາຫຼາຍປີ. ມັນສັບສົນການຄາດຄະເນຂອງພະຍາດເບົາຫວານແລະຫຼຸດຜ່ອນອາຍຸຍືນຂອງຄົນເຈັບທີ່ມີອາການແຊກຊ້ອນສ້ວຍແຫຼມແລະຊໍາເຮື້ອ.
ການປ້ອງກັນພະຍາດເບົາຫວານຊະນິດ I ຫຼຸດຜ່ອນການເພີ່ມຄວາມຕ້ານທານຂອງຮ່າງກາຍຕໍ່ກັບການຕິດເຊື້ອຕ່າງໆແລະ ກຳ ຈັດຜົນກະທົບທີ່ເປັນພິດຂອງຕົວແທນຕ່າງໆໃນກະເພາະ. ມາດຕະການປ້ອງກັນພະຍາດເບົາຫວານຊະນິດ II ປະກອບມີການປ້ອງກັນການພັດທະນາໂລກອ້ວນ, ການແກ້ໄຂສານອາຫານ, ໂດຍສະເພາະໃນຄົນທີ່ມີປະຫວັດສາດທີ່ມີເຊື້ອສາຍພັນທຸ ກຳ. ການປ້ອງກັນການເນົ່າເປື່ອຍແລະວິທີສັບສົນຂອງໂຣກເບົາຫວານປະກອບດ້ວຍການປິ່ນປົວທີ່ຖືກຕ້ອງແລະເປັນລະບົບ.
ໂຣກເບົາຫວານແມ່ນຫຍັງ?
ໂລກເບົາຫວານແມ່ນການລະເມີດຂອງການເຜົາຜະຫລານຂອງທາດແປ້ງແລະນໍ້າໃນຮ່າງກາຍ. ຜົນສະທ້ອນຂອງສິ່ງນີ້ແມ່ນການລະເມີດ ໜ້າ ທີ່ຂອງຕ່ອມຂົມ. ມັນແມ່ນ ໝາກ ພ້າວທີ່ຜະລິດຮໍໂມນທີ່ເອີ້ນວ່າອິນຊູລິນ. ອິນຊູລິນມີສ່ວນຮ່ວມໃນການປຸງແຕ່ງນ້ ຳ ຕານ. ແລະຖ້າບໍ່ມີມັນ, ຮ່າງກາຍບໍ່ສາມາດ ດຳ ເນີນການປ່ຽນນ້ ຳ ຕານເຂົ້າໃນນ້ ຳ ຕານ. ດ້ວຍເຫດນັ້ນ, ນ້ ຳ ຕານຈຶ່ງສະສົມຢູ່ໃນເລືອດຂອງພວກເຮົາແລະຖືກຂັບຖ່າຍເປັນ ຈຳ ນວນຫຼວງຫຼາຍຈາກຮ່າງກາຍຜ່ານທາງຍ່ຽວ.
ໃນຂະຫນານ, ການແລກປ່ຽນນ້ ຳ ກໍ່ຖືກລົບກວນ. ແພຈຸລັງບໍ່ສາມາດເກັບນ້ ຳ ໄວ້ໃນຕົວເອງ, ແລະດ້ວຍເຫດນັ້ນ, ນ້ ຳ ທີ່ຕ່ ຳ ກ່ວາຫຼາຍຈະຖືກຖ່າຍທອດຜ່ານ ໝາກ ໄຂ່ຫຼັງ.
ຖ້າຄົນຜູ້ ໜຶ່ງ ມີນ້ ຳ ຕານໃນເລືອດສູງກ່ວາປົກກະຕິ, ນີ້ແມ່ນອາການຕົ້ນຕໍຂອງພະຍາດ - ພະຍາດເບົາຫວານ. ໃນຮ່າງກາຍຂອງມະນຸດ, ຈຸລັງ pancreatic (ຈຸລັງທົດລອງ) ແມ່ນຮັບຜິດຊອບໃນການຜະລິດອິນຊູລິນ.ໃນທາງກັບກັນ, insulin ແມ່ນຮໍໂມນທີ່ຮັບຜິດຊອບໃນການຮັບປະກັນວ່າທາດນ້ ຳ ຕານແມ່ນສະ ໜອງ ໃຫ້ຈຸລັງໃນ ຈຳ ນວນທີ່ ເໝາະ ສົມ. ມີຫຍັງເກີດຂື້ນໃນຮ່າງກາຍທີ່ເປັນໂລກເບົາຫວານ? ຮ່າງກາຍຜະລິດອິນຊູລິນໃນປະລິມານທີ່ບໍ່ພຽງພໍ, ໃນຂະນະທີ່ລະດັບນ້ ຳ ຕານໃນເລືອດແລະທາດນ້ ຳ ຕານສູງຂື້ນ, ແຕ່ວ່າຈຸລັງເລີ່ມທົນທຸກຈາກການຂາດທາດນ້ ຳ ຕານ.
ພະຍາດທີ່ກ່ຽວຂ້ອງກັບລະບົບ E -book ນີ້ສາມາດເປັນເຊື້ອສາຍຫລືໄດ້ມາ. ພະຍາດຜິວ ໜັງ ທີ່ທຸກຍາກແລະໂຣກອື່ນໆພັດທະນາມາຈາກການຂາດອິນຊູລິນ, ແຂ້ວທຸກທໍລະມານ, ເປັນໂຣກ atherosclerosis, angina pectoris, ໂຣກ hypertension ພັດທະນາ, ໜິ້ວ ໄຂ່ຫຼັງ, ລະບົບປະສາດປະສົບກັບຄວາມທຸກຍາກ, ສາຍຕາບໍ່ດີຂື້ນ.
Etiology ແລະ pathogenesis
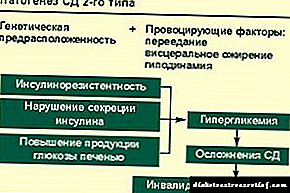
ພື້ນຖານຂອງເຊື້ອພະຍາດພະຍາດເບົາຫວານແມ່ນຂື້ນກັບຊະນິດຂອງພະຍາດ. ມັນມີສອງແນວພັນຂອງມັນ, ເຊິ່ງແຕກຕ່າງກັນໂດຍພື້ນຖານຈາກກັນແລະກັນ. ເຖິງແມ່ນວ່ານັກຊ່ຽວຊານດ້ານ endocrinologist ທີ່ທັນສະ ໄໝ ເອີ້ນວ່າການແຍກພະຍາດເບົາຫວານແມ່ນມີເງື່ອນໄຂຫຼາຍ, ແຕ່ວ່າປະເພດຂອງພະຍາດແມ່ນມີຄວາມ ສຳ ຄັນໃນການ ກຳ ນົດກົນລະຍຸດການຮັກສາ. ສະນັ້ນ, ຄວນສົມຄວນທີ່ຈະຢູ່ແຕ່ລະບ່ອນແຍກຕ່າງຫາກ.
ໂດຍທົ່ວໄປ, ພະຍາດເບົາຫວານແມ່ນ ໝາຍ ເຖິງພະຍາດເຫຼົ່ານັ້ນໃນເນື້ອແທ້ຂອງການລະເມີດຂະບວນການທາງເດີນອາຫານ. ໃນເວລາດຽວກັນ, ທາດແປ້ງທາດແປ້ງທາດແປ້ງແມ່ນປະສົບກັບຄວາມຮຸນແຮງທີ່ສຸດ, ເຊິ່ງສະແດງອອກໂດຍການເພີ່ມຂື້ນຢ່າງຕໍ່ເນື່ອງແລະມີປະລິມານ glucose ໃນເລືອດ. ຕົວຊີ້ວັດນີ້ເອີ້ນວ່າ hyperglycemia. ພື້ນຖານທີ່ສຸດຂອງບັນຫາແມ່ນການບິດເບືອນຂອງການໂຕ້ຕອບຂອງອິນຊູລິນກັບແພຈຸລັງ. ມັນແມ່ນຮໍໂມນນີ້ແມ່ນ ໜຶ່ງ ດຽວໃນຮ່າງກາຍທີ່ປະກອບສ່ວນເຮັດໃຫ້ເນື້ອໃນນ້ ຳ ຕານຫຼຸດລົງ, ໂດຍ ນຳ ມັນເຂົ້າໄປໃນຈຸລັງທັງ ໝົດ, ເປັນສານຍ່ອຍພະລັງງານຕົ້ນຕໍ ສຳ ລັບສະ ໜັບ ສະ ໜູນ ຂະບວນການຊີວິດ. ຖ້າຄວາມຜິດປົກກະຕິເກີດຂື້ນໃນລະບົບປະຕິກິລິຍາຂອງອິນຊູລິນກັບແພຈຸລັງ, ຫຼັງຈາກນັ້ນ glucose ບໍ່ສາມາດຖືກລວມເຂົ້າກັບການເຜົາຜານອາຫານປົກກະຕິ, ເຊິ່ງປະກອບສ່ວນໃຫ້ການສະສົມຢູ່ໃນເລືອດຢ່າງຕໍ່ເນື່ອງ. ສາຍ ສຳ ພັນເຫຼົ່ານີ້ເອີ້ນວ່າໂຣກເບົາຫວານ.
ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະເຂົ້າໃຈວ່າບໍ່ແມ່ນທຸກໆ hyperglycemia ແມ່ນພະຍາດເບົາຫວານທີ່ແທ້ຈິງ, ແຕ່ວ່າມັນເປັນພຽງແຕ່ສິ່ງທີ່ເກີດຈາກການລະເມີດຂັ້ນຕົ້ນຂອງການກະທໍາຂອງອິນຊູລິນ!
ເປັນຫຍັງມີສອງພະຍາດ?
ຄວາມຕ້ອງການນີ້ແມ່ນ ຈຳ ເປັນ, ເພາະວ່າມັນໄດ້ ກຳ ນົດການປິ່ນປົວຄົນເຈັບຢ່າງສົມບູນ, ເຊິ່ງໃນໄລຍະເລີ່ມຕົ້ນຂອງພະຍາດແມ່ນແຕກຕ່າງກັນຢ່າງຮຸນແຮງ. ໄລຍະຍາວຂອງໂຣກເບົາຫວານແລະຍາກກວ່າເກົ່າ, ການແບ່ງປະເພດຂອງມັນອອກເປັນປະເພດຢ່າງເປັນທາງການ. ແທ້ຈິງແລ້ວ, ໃນກໍລະນີດັ່ງກ່າວ, ການປິ່ນປົວດ້ວຍການປະຕິບັດກົງກັບຮູບແບບໃດແລະຕົ້ນ ກຳ ເນີດຂອງພະຍາດ.
ໂຣກເບົາຫວານປະເພດ 1
ປະເພດນີ້ຍັງຖືກເອີ້ນວ່າໂຣກເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນ. ສ່ວນຫຼາຍມັກເປັນໂຣກເບົາຫວານຊະນິດນີ້ສົ່ງຜົນຕໍ່ຄົນ ໜຸ່ມ ສາວ, ອາຍຸຕ່ ຳ ກວ່າ 40 ປີ, ບາງໆ. ພະຍາດດັ່ງກ່າວແມ່ນຂ້ອນຂ້າງຮຸນແຮງ, insulin ແມ່ນ ຈຳ ເປັນ ສຳ ລັບການປິ່ນປົວ. ເຫດຜົນ: ຮ່າງກາຍຜະລິດພູມຕ້ານທານທີ່ ທຳ ລາຍຈຸລັງຂອງ pancreatic ທີ່ຜະລິດອິນຊູລິນ.
ມັນເກືອບຈະເປັນໄປບໍ່ໄດ້ທີ່ຈະຟື້ນຕົວຢ່າງສົມບູນຈາກໂຣກເບົາຫວານປະເພດ 1, ເຖິງແມ່ນວ່າມີບາງກໍລະນີຂອງການຟື້ນຟູການເຮັດວຽກຂອງ pancreatic, ແຕ່ນີ້ແມ່ນເປັນໄປໄດ້ພຽງແຕ່ພາຍໃຕ້ເງື່ອນໄຂພິເສດແລະໂພຊະນາການດິບຈາກ ທຳ ມະຊາດ. ເພື່ອຮັກສາຮ່າງກາຍ, ມັນ ຈຳ ເປັນຕ້ອງສີດອິນຊູລິນເຂົ້າໃນຮ່າງກາຍດ້ວຍເຂັມ. ເນື່ອງຈາກວ່າອິນຊູລິນຖືກ ທຳ ລາຍໃນກະເພາະ ລຳ ໄສ້, ມັນກໍ່ເປັນໄປບໍ່ໄດ້ທີ່ຈະໃຊ້ອິນຊູລິນໃນຮູບແບບຂອງເມັດ. Insulin ແມ່ນໃຊ້ພ້ອມກັບອາຫານ. ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ສຸດທີ່ຈະຕ້ອງປະຕິບັດຕາມອາຫານທີ່ເຄັ່ງຄັດ; ທາດແປ້ງທີ່ສາມາດຍ່ອຍໄດ້ຢ່າງງ່າຍດາຍ (ນ້ ຳ ຕານ, ເຂົ້າ ໜົມ ຫວານ, ນ້ ຳ ໝາກ ໄມ້, ນ້ ຳ ຕານໃນນ້ ຳ ຕານ) ຈະຖືກຍົກເວັ້ນຈາກອາຫານ.
ໂຣກເບົາຫວານປະເພດ 2
ໂຣກເບົາຫວານຊະນິດນີ້ແມ່ນຂື້ນກັບທີ່ບໍ່ແມ່ນອິນຊູລິນ. ສ່ວນຫຼາຍມັກ, ໂລກເບົາຫວານປະເພດ 2 ມີຜົນກະທົບຕໍ່ຜູ້ສູງອາຍຸ, ໂລກອ້ວນພາຍຫຼັງ 40 ປີ. ເຫດຜົນ: ການສູນເສຍຄວາມອ່ອນໄຫວຂອງຈຸລັງຕໍ່ອິນຊູລິນເນື່ອງຈາກມີສານອາຫານຫຼາຍເກີນໄປໃນພວກມັນ. ການໃຊ້ຢາອິນຊູລິນໃນການປິ່ນປົວແມ່ນບໍ່ ຈຳ ເປັນ ສຳ ລັບຄົນເຈັບທຸກໆຄົນ. ມີພຽງແຕ່ຜູ້ຊ່ຽວຊານທີ່ມີຄຸນນະພາບເທົ່ານັ້ນທີ່ສາມາດ ກຳ ນົດການຮັກສາແລະການໃຫ້ຢາ.
ເພື່ອເລີ່ມຕົ້ນ, ຄົນເຈັບດັ່ງກ່າວແມ່ນຖືກ ກຳ ນົດໃຫ້ກິນເປັນອາຫານ.ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ສຸດທີ່ຈະປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ຂອງທ່ານ ໝໍ ຢ່າງເຕັມທີ່. ແນະ ນຳ ໃຫ້ຫຼຸດນ້ ຳ ໜັກ ຊ້າໆ (2-3 ກິໂລຕໍ່ເດືອນ), ເພື່ອໃຫ້ມີນ້ ຳ ໜັກ ປົກກະຕິເຊິ່ງຕ້ອງຮັກສາໄວ້ຕະຫຼອດຊີວິດ. ໃນກໍລະນີທີ່ອາຫານບໍ່ພຽງພໍ, ຢາເມັດທີ່ມີທາດ ນຳ ້ຕານແມ່ນຖືກ ນຳ ໃຊ້, ແລະໃນກໍລະນີທີ່ຮຸນແຮງທີ່ສຸດ, ອິນຊູລິນແມ່ນຖືກ ກຳ ນົດ.
ອາການແລະອາການຂອງໂລກເບົາຫວານ

ອາການທາງຄລີນິກຂອງພະຍາດໃນກໍລະນີຫຼາຍທີ່ສຸດແມ່ນມີລັກສະນະວິຊາຄ່ອຍໆ. ບໍ່ຄ່ອຍຈະ, ພະຍາດເບົາຫວານໄດ້ສະແດງຕົວຂອງມັນເອງໃນຮູບແບບທີ່ເຕັມໄປດ້ວຍການເພີ່ມຂື້ນຂອງດັດຊະນີ glycemic (ເນື້ອໃນ glucose) ເປັນຕົວເລກທີ່ ສຳ ຄັນກັບການພັດທະນາຂອງໂຣກເບົາຫວານຕ່າງໆ.
ດ້ວຍການເລີ່ມຕົ້ນຂອງພະຍາດໃນຄົນເຈັບປາກົດວ່າ:
ປາກແຫ້ງຖາວອນ
ຄວາມຮູ້ສຶກຂອງຄວາມຫິວໂຫຍທີ່ບໍ່ສາມາດເຮັດໃຫ້ນາງພໍໃຈ. ຄົນເຈັບດື່ມນໍ້າປະ ຈຳ ວັນເຖິງຫຼາຍລິດ,
ຜົນຜະລິດຍ່ຽວທີ່ເພີ່ມຂື້ນ - ເປັນການເພີ່ມຂື້ນຢ່າງ ໜ້າ ປະທັບໃຈໃນສ່ວນທີ່ເຮັດວຽກແລະປັດສະວະທັງ ໝົດ ທີ່ໄຫຼອອກມາຕໍ່ມື້,
ຫຼຸດລົງຫຼືເພີ່ມຂື້ນຢ່າງໄວວາຂອງນ້ ຳ ໜັກ ແລະໄຂມັນໃນຮ່າງກາຍ,
ແນວໂນ້ມທີ່ເພີ່ມຂື້ນຕໍ່ຂະບວນການ pustular ກ່ຽວກັບຜິວຫນັງແລະແພຈຸລັງຂອງປາ,
ຄວາມອ່ອນເພຍຂອງກ້າມເນື້ອແລະການເຫື່ອອອກຫຼາຍເກີນໄປ,
ການຮັກສາບາດແຜທີ່ບໍ່ດີ
ໂດຍປົກກະຕິ, ການຮ້ອງທຸກເຫຼົ່ານີ້ແມ່ນການເອີ້ນຫາພະຍາດຄັ້ງ ທຳ ອິດ. ຮູບລັກສະນະຂອງພວກມັນຄວນຈະເປັນເຫດຜົນທີ່ຂາດບໍ່ໄດ້ ສຳ ລັບການກວດເລືອດທັນທີ ສຳ ລັບ glycemia (ເນື້ອໃນນ້ ຳ ຕານ).
ໃນຂະນະທີ່ໂຣກດັ່ງກ່າວມີຄວາມຄືບ ໜ້າ, ອາການຂອງໂຣກເບົາຫວານອາດຈະປາກົດວ່າມີຜົນກະທົບຕໍ່ອະໄວຍະວະຕ່າງໆ. ໃນກໍລະນີທີ່ ສຳ ຄັນ, ສະພາບທີ່ເປັນອັນຕະລາຍເຖິງຊີວິດອາດຈະເກີດຂື້ນກັບສະຕິພິການທາງຮ່າງກາຍ, intoxication ຮ້າຍແຮງແລະຄວາມຜິດປົກກະຕິຂອງອະໄວຍະວະຕ່າງໆ.
ການສະແດງອອກຂອງພະຍາດເບົາຫວານທີ່ສັບສົນລວມມີ:
ອາການເຈັບຫົວແລະລະບົບປະສາດຜິດປົກກະຕິ,
ເຈັບຫົວໃຈ, ຕັບໃຫຍ່, ຖ້າບໍ່ສັງເກດກ່ອນພະຍາດເບົາຫວານ,
ຄວາມເຈັບປວດແລະຂໍ້ບົກຜ່ອງຂອງສ່ວນລຸ່ມທີ່ມີຄວາມບົກຜ່ອງດ້ານການຍ່າງ,
ການຫຼຸດລົງຂອງຄວາມອ່ອນໄຫວຂອງຜິວຫນັງ, ໂດຍສະເພາະແມ່ນຕີນ,
ຮູບລັກສະນະຂອງບາດແຜທີ່ບໍ່ຫາຍດີເປັນເວລາດົນນານ,
ກິ່ນຂອງ Acetone ຈາກຄົນເຈັບ,
ຮູບລັກສະນະຂອງສັນຍານລັກສະນະຂອງໂລກເບົາຫວານຫຼືການພັດທະນາຂອງພາວະແຊກຊ້ອນຂອງມັນແມ່ນສັນຍານເຕືອນທີ່ບົ່ງບອກເຖິງຄວາມຄືບ ໜ້າ ຂອງພະຍາດຫຼືການແກ້ໄຂທາງການແພດທີ່ບໍ່ພຽງພໍ.
ສາເຫດຂອງໂລກເບົາຫວານ

ສາເຫດທີ່ ສຳ ຄັນທີ່ສຸດຂອງໂລກເບົາຫວານແມ່ນ:
ມູນມໍລະດົກ. ພວກເຮົາຕ້ອງການປັດໃຈອື່ນໆທີ່ສົ່ງຜົນກະທົບຕໍ່ການພັດທະນາຂອງໂລກເບົາຫວານ.
ໂລກອ້ວນ ຈິງຈັງຕໍ່ສູ້ກັບນໍ້າ ໜັກ ເກີນ.
ພະຍາດ ຈຳ ນວນ ໜື່ງ ທີ່ປະກອບສ່ວນໃນການ ທຳ ລາຍຈຸລັງທົດລອງທີ່ຮັບຜິດຊອບໃນການຜະລິດອິນຊູລິນ. ພະຍາດດັ່ງກ່າວປະກອບມີພະຍາດ pancreatic - pancreatitis, ມະເລັງໂຣກ pancreatic, ພະຍາດຂອງຕ່ອມ endocrine ອື່ນໆ.
ການຕິດເຊື້ອໄວຣັດ (ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ (ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ (ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ (ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໄວຣັດ) ການຕິດເຊື້ອເຫຼົ່ານີ້ແມ່ນຈຸດເລີ່ມຕົ້ນຂອງການພັດທະນາໂຣກເບົາຫວານ. ໂດຍສະເພາະ ສຳ ລັບຄົນທີ່ມີຄວາມສ່ຽງ.
ຄວາມກົດດັນປະສາດ. ຄົນທີ່ມີຄວາມສ່ຽງຄວນຫລີກລ້ຽງຈາກຄວາມກົດດັນທາງປະສາດແລະອາລົມ.
ອາຍຸ. ດ້ວຍອາຍຸ, ໃນທຸກໆສິບປີ, ຄວາມສ່ຽງໃນການພັດທະນາໂຣກເບົາຫວານເພີ່ມຂື້ນສອງເທົ່າ.
ບັນຊີລາຍຊື່ດັ່ງກ່າວບໍ່ໄດ້ລວມເອົາບັນດາພະຍາດທີ່ພະຍາດເບົາຫວານຫຼື hyperglycemia ເປັນມັດທະຍົມ, ເປັນພຽງແຕ່ອາການຂອງພວກເຂົາເທົ່ານັ້ນ. ນອກຈາກນັ້ນ, hyperglycemia ດັ່ງກ່າວບໍ່ສາມາດຖືວ່າເປັນພະຍາດເບົາຫວານທີ່ແທ້ຈິງຈົນກ່ວາການພັດທະນາທາງດ້ານການຊ່ວຍຫຼືໂຣກເບົາຫວານເກີດຂື້ນ. ພະຍາດທີ່ກໍ່ໃຫ້ເກີດ hyperglycemia (ນ້ ຳ ຕານເພີ່ມຂຶ້ນ) ປະກອບມີເນື້ອງອກແລະໂຣກ adrenal, ໂລກເປັນໂຣກຕັບແຂງ, ແລະການເພີ່ມຂື້ນຂອງລະດັບຂອງຮໍໂມນຕ້ານຮໍໂມນ.
ນ້ ຳ ຕານໃນເລືອດໃນໂລກເບົາຫວານ
ວິທີການແລະການໃຫ້ຂໍ້ມູນເບື້ອງຕົ້ນທີ່ສຸດຂອງການບົ່ງມະຕິຂັ້ນຕົ້ນຂອງພະຍາດເບົາຫວານແລະການປະເມີນແບບເຄື່ອນໄຫວຂອງມັນໃນໄລຍະການປິ່ນປົວແມ່ນການສຶກສາລະດັບລະດັບນ້ ຳ ຕານໃນເລືອດ.ນີ້ແມ່ນຕົວຊີ້ບອກທີ່ຈະແຈ້ງຈາກທຸກໆມາດຕະການວິນິດໄສແລະການປິ່ນປົວຕໍ່ໄປຄວນອີງໃສ່.
ຜູ້ຊ່ຽວຊານໄດ້ທົບທວນຕົວເລກ glycemic ປົກກະຕິແລະທາງ pathological ຫຼາຍຄັ້ງ. ແຕ່ໃນມື້ນີ້, ຄຸນຄ່າທີ່ຈະແຈ້ງຂອງພວກມັນໄດ້ຖືກສ້າງຕັ້ງຂຶ້ນ, ເຊິ່ງເຮັດໃຫ້ມີແສງສະຫວ່າງທີ່ແທ້ຈິງກ່ຽວກັບສະພາບການຂອງທາດແປ້ງທາດແປ້ງໃນຮ່າງກາຍ. ພວກເຂົາຄວນຈະໄດ້ຮັບການຊີ້ ນຳ ບໍ່ພຽງແຕ່ໂດຍນັກຊ່ຽວຊານດ້ານ endocrinologist ເທົ່ານັ້ນ, ແຕ່ຍັງມີຜູ້ຊ່ຽວຊານດ້ານອື່ນໆແລະຄົນເຈັບດ້ວຍຕົນເອງ, ໂດຍສະເພາະຜູ້ທີ່ເປັນໂລກເບົາຫວານທີ່ມີປະຫວັດເປັນພະຍາດທີ່ຍາວນານ.
ທາດແປ້ງທາດແປ້ງ
ຕົວຊີ້ວັດນ້ ຳ ຕານ
ນ້ ຳ ຕານໃນເລືອດ
2 ຊົ່ວໂມງຫຼັງຈາກໂຫຼດຄາໂບໄຮເດຣດ
2 ຊົ່ວໂມງຫຼັງຈາກໂຫຼດຄາໂບໄຮເດຣດ
ດັ່ງທີ່ເຫັນໄດ້ຈາກຕາຕະລາງ, ການຢັ້ງຢືນການບົ່ງມະຕິພະຍາດເບົາຫວານແມ່ນງ່າຍດາຍທີ່ສຸດແລະສາມາດປະຕິບັດໄດ້ຕາມຝາຂອງຫ້ອງກວດພະຍາດຄົນເຈັບເຂດນອກຫຼືແມ້ແຕ່ຢູ່ເຮືອນໃນເວລາທີ່ມີ glucometer ເອເລັກໂຕຣນິກສ່ວນບຸກຄົນ (ອຸປະກອນ ສຳ ລັບການ ກຳ ນົດລະດັບ glucose ໃນເລືອດ). ເຊັ່ນດຽວກັນ, ມາດຖານໄດ້ຖືກພັດທະນາເພື່ອປະເມີນຄວາມພຽງພໍຂອງການປິ່ນປົວໂຣກເບົາຫວານໂດຍວິທີ ໜຶ່ງ ຫຼືວິທີອື່ນ. ຕົ້ນຕໍແມ່ນລະດັບນໍ້າຕານດຽວກັນ (glycemia).
ຕາມມາດຕະຖານສາກົນ, ຕົວຊີ້ວັດທີ່ດີຂອງການຮັກສາໂລກເບົາຫວານແມ່ນລະດັບນ້ ຳ ຕານໃນເລືອດຕໍ່າກວ່າ 7.0 mmol / L. ແຕ່ຫນ້າເສຍດາຍ, ໃນການປະຕິບັດນີ້ບໍ່ແມ່ນຄວາມເປັນໄປໄດ້ສະເຫມີ, ເຖິງວ່າຈະມີຄວາມພະຍາຍາມທີ່ແທ້ຈິງແລະຄວາມປາຖະຫນາຢ່າງແຮງຂອງແພດແລະຄົນເຈັບ.
ລະດັບຂອງໂລກເບົາຫວານ
ພາກສ່ວນ ໜຶ່ງ ທີ່ ສຳ ຄັນທີ່ສຸດໃນການຈັດປະເພດຂອງພະຍາດເບົາຫວານແມ່ນການແຍກຂອງມັນໂດຍລະດັບຂອງຄວາມຮຸນແຮງ. ພື້ນຖານຂອງຄວາມແຕກຕ່າງນີ້ແມ່ນລະດັບຂອງ glycemia. ອີກອົງປະກອບ ໜຶ່ງ ທີ່ມີການສ້າງວິທີການບົ່ງມະຕິພະຍາດເບົາຫວານຢ່າງຖືກຕ້ອງແມ່ນການສະແດງໃຫ້ເຫັນເຖິງຂັ້ນຕອນການຊົດເຊີຍ. ຕົວຊີ້ວັດນີ້ແມ່ນອີງໃສ່ການປະກົດຕົວຂອງພາວະແຊກຊ້ອນ.
ແຕ່ເພື່ອຄວາມເຂົ້າໃຈງ່າຍໆກ່ຽວກັບສິ່ງທີ່ເກີດຂື້ນກັບຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານ, ເບິ່ງການເຂົ້າໃນເອກະສານທາງການແພດ, ທ່ານສາມາດປະສົມປະສານຄວາມຮຸນແຮງກັບຂັ້ນຕອນຂອງຂະບວນການໃນພາກ ໜຶ່ງ. ຫຼັງຈາກທີ່ທັງ ໝົດ, ມັນເປັນເລື່ອງ ທຳ ມະຊາດທີ່ເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດສູງຂື້ນ, ການເປັນໂລກເບົາຫວານທີ່ຍາກແລະ ຈຳ ນວນອາການແຊກຊ້ອນທີ່ສູງຂື້ນ.
ພະຍາດເບົາຫວານ mellitus 1 ລະດັບ
ມັນສະແດງເຖິງຫຼັກສູດທີ່ເອື້ອອໍານວຍທີ່ສຸດຂອງພະຍາດທີ່ການປິ່ນປົວໃດໆຄວນພະຍາຍາມ. ໃນລະດັບຂອງຂະບວນການດັ່ງກ່າວ, ມັນໄດ້ຮັບການຊົດເຊີຍຢ່າງເຕັມທີ່, ລະດັບ glucose ບໍ່ເກີນ 6-7 mmol / l, ບໍ່ມີ glucosuria (ການລະເຫີຍຂອງ glucose ໃນຍ່ຽວ), ແລະ glycosylated hemoglobin ແລະ proteinuria ບໍ່ເກີນຂອບເຂດປົກກະຕິ.
ບໍ່ມີອາການຂອງໂຣກເບົາຫວານໃນຮູບພາບທາງຄລີນິກ: ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເຍື່ອຫຸ້ມສະຫມອງ. ໃນເວລາດຽວກັນ, ມັນກໍ່ເປັນໄປໄດ້ທີ່ຈະບັນລຸຜົນໄດ້ຮັບດັ່ງກ່າວໂດຍການຊ່ວຍເຫຼືອຂອງການປິ່ນປົວດ້ວຍອາຫານແລະການກິນຢາ.
ໂຣກເບົາຫວານ mellitus 2 ອົງສາ
ຂັ້ນຕອນຂອງຂັ້ນຕອນນີ້ສະແດງເຖິງການຊົດເຊີຍບາງສ່ວນ. ມີອາການຂອງພະຍາດເບົາຫວານແລະມີແຜໃນອະໄວຍະວະເປົ້າ ໝາຍ: ຕາ, ໝາກ ໄຂ່ຫຼັງ, ຫົວໃຈ, ເສັ້ນເລືອດ, ເສັ້ນປະສາດ, ສ່ວນລຸ່ມສຸດ.
ລະດັບນໍ້າຕານແມ່ນເພີ່ມຂື້ນເລັກນ້ອຍແລະມີປະລິມານ 7-10 mmol / L. Glucosuria ບໍ່ໄດ້ຖືກກໍານົດ. ຄຸນຄ່າຂອງ hemoglobin Glycosylated ແມ່ນຢູ່ໃນຂອບເຂດປົກກະຕິຫຼືເພີ່ມຂື້ນເລັກນ້ອຍ. ຄວາມຜິດປົກກະຕິຂອງອະໄວຍະວະທີ່ຮ້າຍແຮງແມ່ນບໍ່ມີ.
ໂຣກເບົາຫວານ mellitus 3 ອົງສາ
ຫຼັກສູດທີ່ຄ້າຍຄືກັນຂອງຂະບວນການນີ້ສະແດງເຖິງຄວາມຄືບ ໜ້າ ທີ່ຄົງທີ່ແລະຄວາມເປັນໄປບໍ່ໄດ້ຂອງການຄວບຄຸມຢາເສບຕິດ. ໃນເວລາດຽວກັນ, ລະດັບນ້ ຳ ຕານແຕກຕ່າງກັນຈາກ 13-14 mmol / l, glucosuria ທີ່ຍັງຄົງຄ້າງ (ການລະລາຍຂອງນ້ ຳ ຕານໃນນ້ ຳ ຍ່ຽວ), ທາດໂປຼຕີນສູງ (ການມີທາດໂປຼຕີນໃນປັດສະວະ) ຖືກສັງເກດເຫັນ, ແລະມີການສະແດງອອກຢ່າງຈະແຈ້ງແລະເປີດເຜີຍເຖິງຄວາມເສຍຫາຍຂອງອະໄວຍະວະເປົ້າ ໝາຍ ໃນໂລກເບົາຫວານ.
ການເບິ່ງເຫັນຂອງສາຍຕາຫຼຸດລົງຢ່າງຕໍ່ເນື່ອງ, ຄວາມດັນໂລຫິດແດງທີ່ຮ້າຍແຮງຍັງຄົງຢູ່ (ຄວາມດັນເລືອດເພີ່ມຂື້ນ), ຄວາມອ່ອນໄຫວຫຼຸດລົງພ້ອມກັບລັກສະນະຂອງອາການເຈັບປວດຮຸນແຮງແລະມຶນຊາຂອງຕ່ ຳ. ລະດັບຂອງ hemoglobin glycosylated ຖືກຮັກສາໄວ້ໃນລະດັບສູງ.
ໂຣກເບົາຫວານ mellitus 4 ອົງສາ
ລະດັບນີ້ມີລັກສະນະຂອງການເສື່ອມໂຊມຢ່າງແທ້ຈິງຂອງຂະບວນການແລະການພັດທະນາຂອງອາການແຊກຊ້ອນຮ້າຍແຮງ. ໃນກໍລະນີນີ້, ລະດັບຂອງ glycemia ສູງເຖິງຕົວເລກທີ່ສໍາຄັນ (15-25 ຫຼືຫຼາຍກວ່າ mmol / l), ບໍ່ສາມາດແກ້ໄຂໄດ້ດີໂດຍວິທີໃດກໍ່ຕາມ.
ທາດໂປຼຕີນຈາກຄວາມຄືບຫນ້າທີ່ມີການສູນເສຍທາດໂປຼຕີນ. ການພັດທະນາຂອງຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງ, ໂຣກໂຣກເບົາຫວານແລະໂຣກບ້າຂອງສຸດຍອດແມ່ນລັກສະນະ. ອີກ ໜຶ່ງ ມາດຖານຂອງການເປັນໂລກເບົາຫວານໃນລະດັບ 4 ແມ່ນທ່າອ່ຽງໃນການພັດທະນາອາການໂລກເບົາຫວານເລື້ອຍໆ: hyperglycemic, hyperosmolar, ketoacidotic.
ວິທີການປິ່ນປົວຕົ້ນຕໍ

ເພື່ອ ກຳ ຈັດໂຣກເບົາຫວານປະເພດ 2, ທ່ານຕ້ອງປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ເຫຼົ່ານີ້:
ໄປກິນອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ.
ປະຕິເສດທີ່ຈະກິນຢາທີ່ເປັນອັນຕະລາຍຕໍ່ພະຍາດເບົາຫວານ.
ເລີ່ມຕົ້ນທີ່ຈະໃຊ້ຢາທີ່ມີລາຄາບໍ່ແພງແລະເປັນອັນຕະລາຍຕໍ່ການປິ່ນປົວເບົາຫວານໂດຍອີງໃສ່ metformin.
ເລີ່ມຕົ້ນມັກຫຼີ້ນກິລາ, ເພີ່ມກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍ.
ບາງຄັ້ງສານ inulin ໃນປະລິມານ ໜ້ອຍ ອາດຈະ ຈຳ ເປັນຕ້ອງເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດປົກກະຕິ.
ຄຳ ແນະ ນຳ ງ່າຍໆເຫລົ່ານີ້ຈະຊ່ວຍໃຫ້ທ່ານຄວບຄຸມນ້ ຳ ຕານໃນເລືອດຂອງທ່ານແລະຢຸດການໃຊ້ຢາທີ່ເຮັດໃຫ້ເກີດອາການແຊກຊ້ອນຫຼາຍຢ່າງ. ທ່ານ ຈຳ ເປັນຕ້ອງກິນອາຫານທີ່ຖືກຕ້ອງ, ບໍ່ແມ່ນຈາກບາງຄັ້ງ, ແຕ່ທຸກໆມື້. ການຫັນໄປສູ່ວິຖີຊີວິດທີ່ມີສຸຂະພາບດີແມ່ນເງື່ອນໄຂທີ່ຂາດບໍ່ໄດ້ໃນການ ກຳ ຈັດໂລກເບົາຫວານ. ວິທີການທີ່ ໜ້າ ເຊື່ອຖືແລະງ່າຍດາຍກວ່າໃນການຮັກສາໂລກເບົາຫວານໃນເວລານັ້ນຍັງບໍ່ທັນໄດ້ຮັບການປະດິດສ້າງເທື່ອ.
ຢາປົວພະຍາດເບົາຫວານ

ມີພະຍາດເບົາຫວານຊະນິດທີ 2, ການ ນຳ ໃຊ້ຢາຫຼຸດນ້ ຳ ຕານແມ່ນ:
ຢາເພື່ອກະຕຸ້ນກະຕຸກຊຶ່ງເຮັດໃຫ້ມັນຜະລິດອິນຊູລິນຫລາຍຂື້ນ. ເຫຼົ່ານີ້ແມ່ນອະນຸພັນ sulfonylurea (Gliclazide, Glycidon, Glipizide), ເຊັ່ນດຽວກັນກັບ meglitinides (Repaglitinid, Nateglitinide).
ຢາທີ່ເພີ່ມຄວາມລະອຽດອ່ອນຂອງຈຸລັງໃຫ້ກັບອິນຊູລິນ. ເຫຼົ່ານີ້ແມ່ນ Biguanides (Siofor, Glucofage, Metformin). Biguanides ບໍ່ໄດ້ຖືກ ກຳ ນົດໃຫ້ຜູ້ທີ່ປະສົບກັບພະຍາດຫົວໃຈແລະ ໝາກ ໄຂ່ຫຼັງທີ່ມີຄວາມບໍ່ພຽງພໍໃນການເຮັດວຽກຂອງອະໄວຍະວະເຫຼົ່ານີ້. ນອກຈາກນີ້, ຢາທີ່ເພີ່ມຄວາມອ່ອນໄຫວຂອງຈຸລັງໃຫ້ກັບອິນຊູລິນແມ່ນ Pioglitazone ແລະ Avandia. ຢາເຫລົ່ານີ້ເປັນຂອງກຸ່ມ thiazolidinediones.
ຢາທີ່ມີກິດຈະ ກຳ ເພີ່ມຂື້ນ: DPP-4 ຕົວຍັບຍັ້ງ (Vildagliptin ແລະ Sitagliptin) ແລະ HGP-1 receptor agonists (Liraglutid ແລະ Exenatide).
ຢາທີ່ປ້ອງກັນບໍ່ໃຫ້ glucose ຖືກດູດຊຶມເຂົ້າໃນລະບົບຍ່ອຍອາຫານ. ນີ້ແມ່ນຢາທີ່ມີຊື່ວ່າ Acarbose ຈາກກຸ່ມຕົວຍັບຍັ້ງ alpha-glucosidase.
6 ຄວາມເຂົ້າໃຈຜິດກ່ຽວກັບພະຍາດເບົາຫວານ

ມີຄວາມເຊື່ອທົ່ວໄປກ່ຽວກັບໂຣກເບົາຫວານທີ່ ຈຳ ເປັນຕ້ອງຂັບໄລ່.
ໂລກເບົາຫວານເກີດຂື້ນໃນຄົນທີ່ກິນຂອງຫວານຫຼາຍ. ຄຳ ເວົ້ານີ້ບໍ່ແມ່ນຄວາມຈິງທັງ ໝົດ. ໃນຄວາມເປັນຈິງ, ການກິນຂອງຫວານສາມາດເຮັດໃຫ້ເກີດນ້ ຳ ໜັກ ເຊິ່ງເປັນປັດໃຈສ່ຽງຕໍ່ການພັດທະນາຂອງໂລກເບົາຫວານປະເພດ 2. ເຖິງຢ່າງໃດກໍ່ຕາມ, ຄົນເຮົາຕ້ອງມີອາການເບົາຫວານ. ນັ້ນແມ່ນ, ສອງຈຸດ ສຳ ຄັນແມ່ນ ຈຳ ເປັນ: ນ້ ຳ ໜັກ ໜັກ ເກີນແລະຄວາມ ໜັກ ໜ່ວງ ທີ່ ໜັກ ໜ່ວງ.
ໃນຕອນເລີ່ມຕົ້ນຂອງການພັດທະນາຂອງໂລກເບົາຫວານ, ອິນຊູລິນສືບຕໍ່ຜະລິດ, ແຕ່ເງິນຝາກໄຂມັນບໍ່ອະນຸຍາດໃຫ້ມັນຖືກດູດຊຶມຈາກຈຸລັງຂອງຮ່າງກາຍ. ຖ້າສະຖານະການນີ້ໄດ້ຖືກສັງເກດເຫັນເປັນເວລາຫລາຍປີ, ຫຼັງຈາກນັ້ນ, ກະຕຸກຈະສູນເສຍຄວາມສາມາດໃນການຜະລິດອິນຊູລິນ.
ການໃຊ້ຂອງຫວານບໍ່ມີຜົນຕໍ່ການພັດທະນາໂຣກເບົາຫວານປະເພດ 1. ໃນກໍລະນີນີ້, ຈຸລັງ pancreatic ພຽງແຕ່ເສຍຊີວິດຍ້ອນການໂຈມຕີຂອງພູມຕ້ານທານ. ຍິ່ງໄປກວ່ານັ້ນ, ຮ່າງກາຍຂອງພວກເຂົາຜະລິດພວກມັນ. ຂະບວນການນີ້ເອີ້ນວ່າປະຕິກິລິຍາຂອງລະບົບພູມຕ້ານທານ. ມາຮອດປະຈຸບັນ, ວິທະຍາສາດຍັງບໍ່ທັນພົບເຫັນເຫດຜົນຂອງຂະບວນການທາງ pathological ນີ້. ມັນເປັນທີ່ຮູ້ກັນວ່າໂຣກເບົາຫວານປະເພດ 1 ແມ່ນບໍ່ຄ່ອຍຈະສືບທອດມາ, ໃນປະມານ 3-7% ຂອງກໍລະນີ.
ເມື່ອຂ້ອຍເປັນໂລກເບົາຫວານຂ້ອຍກໍ່ຈະເຂົ້າໃຈໃນເລື່ອງນີ້ທັນທີ. ທ່ານສາມາດຄົ້ນພົບວ່າຄົນຜູ້ ໜຶ່ງ ພັດທະນາໂຣກເບົາຫວານໃນທັນທີ, ຖ້າວ່າລາວມີແຕ່ໂຣກປະເພດ 1. ພະຍາດວິທະຍານີ້ແມ່ນມີລັກສະນະໂດຍການເພີ່ມຂື້ນຢ່າງໄວວາຂອງອາການ, ເຊິ່ງເປັນສິ່ງທີ່ບໍ່ສາມາດສັງເກດໄດ້.
ຍິ່ງໄປກວ່ານັ້ນ, ໂຣກເບົາຫວານຊະນິດທີ 2 ພັດທະນາເປັນເວລາດົນແລະມັກຈະເປັນໂຣກຂາດບໍ່ໄດ້ເລີຍ. ນີ້ແມ່ນອັນຕະລາຍຕົ້ນຕໍຂອງພະຍາດ. ປະຊາຊົນຮຽນຮູ້ກ່ຽວກັບມັນຢູ່ໃນຂັ້ນຕອນທີ່ມີອາການແຊກຊ້ອນແລ້ວ, ເມື່ອ ໝາກ ໄຂ່ຫຼັງ, ຫົວໃຈແລະຈຸລັງປະສາດໄດ້ຮັບບາດເຈັບ.
ໃນຂະນະທີ່ການຮັກສາທີ່ ກຳ ນົດໃຫ້ທັນເວລາສາມາດຢຸດຢັ້ງຄວາມຄືບ ໜ້າ ຂອງພະຍາດ.
ໂຣກເບົາຫວານປະເພດ 1 ພັດທະນາຂື້ນເລື້ອຍໆໃນເດັກນ້ອຍ, ແລະໂຣກເບົາຫວານປະເພດ 2 ໃນຜູ້ໃຫຍ່. ບໍ່ວ່າຈະເປັນໂຣກເບົາຫວານຊະນິດໃດກໍ່ຕາມ, ມັນສາມາດພັດທະນາໄດ້ໃນອາຍຸໃດກໍ່ຕາມ. ເຖິງແມ່ນວ່າເດັກນ້ອຍແລະໄວລຸ້ນສ່ວນຫຼາຍມັກຈະເປັນໂລກເບົາຫວານປະເພດ 1. ເຖິງຢ່າງໃດກໍ່ຕາມ, ນີ້ບໍ່ມີເຫດຜົນທີ່ຈະເຊື່ອວ່າພະຍາດດັ່ງກ່າວບໍ່ສາມາດເລີ່ມຕົ້ນຕັ້ງແຕ່ອາຍຸແກ່ຂຶ້ນ.
ເຫດຜົນຕົ້ນຕໍທີ່ ນຳ ໄປສູ່ການພັດທະນາຂອງໂລກເບົາຫວານປະເພດ 2 ແມ່ນໂລກອ້ວນ, ແຕ່ມັນສາມາດພັດທະນາໄດ້ໃນອາຍຸໃດກໍ່ຕາມ. ໃນຊຸມປີມໍ່ໆມານີ້, ບັນຫາຂອງໂລກອ້ວນໃນໄວເດັກໃນໂລກແມ່ນຂ້ອນຂ້າງຮຸນແຮງ.
ເຖິງຢ່າງໃດກໍ່ຕາມ, ພະຍາດເບົາຫວານຊະນິດທີ 2 ສ່ວນຫຼາຍແມ່ນກວດພົບໃນຄົນທີ່ມີອາຍຸຫຼາຍກວ່າ 45 ປີ. ເຖິງແມ່ນວ່ານັກປະຕິບັດ ກຳ ລັງເລີ່ມສຽງດັງ, ເຊິ່ງສະແດງໃຫ້ເຫັນວ່າພະຍາດດັ່ງກ່າວມີອາຍຸຍັງນ້ອຍຫຼາຍ.
ມີພະຍາດເບົາຫວານ, ທ່ານບໍ່ສາມາດກິນເຂົ້າ ໜົມ ຫວານ, ທ່ານ ຈຳ ເປັນຕ້ອງກິນອາຫານພິເສດ ສຳ ລັບຜູ້ທີ່ເປັນໂລກເບົາຫວານ. ແນ່ນອນ, ທ່ານຈະຕ້ອງປ່ຽນເມນູຂອງທ່ານ, ແຕ່ທ່ານບໍ່ຄວນປະຖິ້ມອາຫານ ທຳ ມະດາຢ່າງສົມບູນ. ອາຫານທີ່ເປັນໂລກເບົາຫວານສາມາດທົດແທນເຂົ້າ ໜົມ ຫວານແລະຂອງຫວານທີ່ມັກ, ແຕ່ການກິນພວກມັນ, ທ່ານ ຈຳ ເປັນຕ້ອງຈື່ວ່າມັນເປັນແຫຼ່ງຂອງໄຂມັນ. ດັ່ງນັ້ນ, ຄວາມສ່ຽງທີ່ຈະຮັບນໍ້າ ໜັກ ເກີນຄວນຍັງມີຢູ່. ຍິ່ງໄປກວ່ານັ້ນ, ຜະລິດຕະພັນ ສຳ ລັບຜູ້ເປັນໂລກເບົາຫວານແມ່ນແພງຫຼາຍ. ເພາະສະນັ້ນ, ວິທີແກ້ໄຂທີ່ງ່າຍທີ່ສຸດຄືການຫັນໄປສູ່ອາຫານທີ່ດີຕໍ່ສຸຂະພາບ. ເມນູດັ່ງກ່າວຄວນຈະອຸດົມໄປດ້ວຍໂປຣຕີນ, ໝາກ ໄມ້, ທາດແປ້ງທາດແປ້ງ, ວິຕາມິນແລະພືດຜັກທີ່ສັບສົນ.
ການສຶກສາທີ່ຜ່ານມາສະແດງໃຫ້ເຫັນວ່າວິທີການປະສົມປະສານກັບການປິ່ນປົວໂຣກເບົາຫວານຊ່ວຍໃຫ້ມີຄວາມກ້າວ ໜ້າ ທີ່ ສຳ ຄັນ. ເພາະສະນັ້ນ, ທ່ານບໍ່ ຈຳ ເປັນຕ້ອງກິນຢາເທົ່ານັ້ນ, ແຕ່ຍັງຕ້ອງ ນຳ ໄປສູ່ການ ດຳ ລົງຊີວິດທີ່ມີສຸຂະພາບແຂງແຮງ, ພ້ອມທັງກິນອາຫານທີ່ຖືກຕ້ອງ. Insulin ຈຳ ເປັນຕ້ອງໄດ້ສັກພຽງແຕ່ໃນກໍລະນີຮ້າຍແຮງເທົ່ານັ້ນ, ມັນກໍ່ໃຫ້ເກີດການເອື່ອຍອີງ.
ຖ້າຄົນເປັນໂຣກເບົາຫວານຊະນິດ 1 ປະຕິເສດທີ່ຈະສັກຢາອິນຊູລິນ, ນີ້ຈະເຮັດໃຫ້ລາວເສຍຊີວິດ. ຖ້າຄົນເຈັບປະສົບກັບໂລກເບົາຫວານປະເພດ 2, ຫຼັງຈາກນັ້ນໃນໄລຍະເລີ່ມຕົ້ນຂອງພະຍາດ, ພະຍາດມະເລັງຍັງຈະຜະລິດອິນຊູລິນບາງ. ເພາະສະນັ້ນ, ຄົນເຈັບຈຶ່ງໄດ້ຮັບຢາຕາມຮູບແບບຂອງຢາເມັດ, ພ້ອມທັງສັກຢາເສບຕິດທີ່ໃຊ້ນ້ ຳ ຕານ. ນີ້ຈະຊ່ວຍໃຫ້ອິນຊູລິນຂອງທ່ານດູດຊຶມໄດ້ດີຂື້ນ.
ຍ້ອນວ່າພະຍາດດັ່ງກ່າວມີຄວາມຄືບ ໜ້າ, ການຜະລິດອິນຊູລິນ ໜ້ອຍ ລົງແລະ ໜ້ອຍ ລົງ. ດ້ວຍເຫດນີ້, ມັນຈະມີໃນຊ່ວງເວລາທີ່ການສັກຢາຂອງລາວຢ່າງງ່າຍດາຍຈະບໍ່ປະສົບຜົນ ສຳ ເລັດ.
ປະຊາຊົນຈໍານວນຫຼາຍມີຄວາມກັງວົນກ່ຽວກັບການສັກຢາອິນຊູລິນ, ແລະຄວາມຢ້ານກົວເຫຼົ່ານີ້ບໍ່ແມ່ນເຫດຜົນສະເຫມີໄປ. ມັນຄວນຈະເຂົ້າໃຈວ່າເມື່ອເມັດບໍ່ສາມາດຜະລິດຜົນທີ່ຕ້ອງການ, ຫຼັງຈາກນັ້ນຄວາມສ່ຽງຕໍ່ການພັດທະນາພາວະແຊກຊ້ອນຂອງພະຍາດກໍ່ຈະເພີ່ມຂື້ນ. ໃນກໍລະນີນີ້, ການສັກຢາອິນຊູລິນແມ່ນມາດຕະການທີ່ ຈຳ ເປັນ.
ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຄວບຄຸມລະດັບຄວາມດັນເລືອດແລະຄໍເລສເຕີໂຣນ, ພ້ອມທັງໃຊ້ຢາເພື່ອເຮັດໃຫ້ຕົວຊີ້ວັດເຫລົ່ານີ້ເປັນປົກກະຕິ.
Insulin ເຮັດໃຫ້ໂລກອ້ວນ. ເລື້ອຍໆທ່ານສາມາດສັງເກດເຫັນສະຖານະການໃນເວລາທີ່ຜູ້ທີ່ຢູ່ໃນການປິ່ນປົວດ້ວຍ insulin ເລີ່ມມີນ້ໍາຫນັກ. ເມື່ອລະດັບນ້ ຳ ຕານໃນເລືອດສູງ, ນ້ ຳ ໜັກ ເລີ່ມຫຼຸດລົງ, ເພາະວ່າປັດສະວະມີ ນຳ ້ຕານຫຼາຍເກີນໄປ, ເຊິ່ງ ໝາຍ ຄວາມວ່າມີແຄລໍຣີ່ເກີນ. ເມື່ອຄົນເຈັບເລີ່ມໄດ້ຮັບສານອິນຊູລິນ, ແຄລໍລີ່ເຫລົ່ານີ້ທີ່ມີປັດສະວະຈະຫາຍໄປ. ຖ້າການປ່ຽນແປງວິຖີຊີວິດແລະອາຫານການກິນບໍ່ເກີດຂື້ນ, ມັນເປັນພຽງເຫດຜົນທີ່ວ່ານ້ ຳ ໜັກ ເລີ່ມເຕີບໃຫຍ່. ເຖິງຢ່າງໃດກໍ່ຕາມ, ນີ້ບໍ່ແມ່ນຍ້ອນອິນຊູລິນ.
ຄວາມບໍ່ສະຖຽນຂອງ glucose
ຄຳ ອະທິບາຍ ທຳ ອິດຂອງສະພາບພະຍາດນີ້ຊີ້ໃຫ້ເຫັນຕົ້ນຕໍແມ່ນອາການທີ່ ໜ້າ ປະທັບໃຈທີ່ສຸດ - ການສູນເສຍທາດນ້ ຳ (polyuria) ແລະຄວາມຫິວໂຫຍທີ່ບໍ່ສາມາດຊອກຫາໄດ້ (polydipsia).ຄຳ ວ່າ "ພະຍາດເບົາຫວານ" (lat. Diabetes mellitus) ຖືກໃຊ້ເປັນຄັ້ງ ທຳ ອິດໂດຍແພດກະເຣັກ Demetrios ຂອງ Apamania (ສະຕະວັດທີ II BC. E. ), ມາຈາກພາສາກະເຣັກອື່ນໆ. διαβαίνω, ຊຶ່ງຫມາຍຄວາມວ່າ "ຜ່ານ."
ດັ່ງກ່າວໃນເວລານັ້ນແມ່ນຄວາມຄິດຂອງໂລກເບົາຫວານ - ສະພາບການທີ່ຄົນເຮົາສູນເສຍນ້ ຳ ຢ່າງຕໍ່ເນື່ອງແລະເປັນພະຍາດທີ່ຄ້າຍຄືກັບ“ siphon”, ເຊິ່ງ ໝາຍ ເຖິງ ໜຶ່ງ ໃນອາການຕົ້ນຕໍຂອງພະຍາດເບົາຫວານ - polyuria (ຜົນຜະລິດຍ່ຽວຫຼາຍເກີນໄປ). ໃນສະ ໄໝ ນັ້ນ, ພະຍາດເບົາຫວານໄດ້ຖືກພິຈາລະນາເປັນສະພາບທາງດ້ານເຊື້ອພະຍາດທີ່ຮ່າງກາຍສູນເສຍຄວາມສາມາດໃນການຮັກສານ້ ຳ.
ແກ້ໄຂຄວາມບໍ່ສະຖຽນລະພາບໃນນ້ ຳ ຕານ |
ເປັນຫຍັງໂຣກເບົາຫວານເກີດຂື້ນ, ແລະມັນແມ່ນຫຍັງ?
ພະຍາດເບົາຫວານແມ່ນພະຍາດທີ່ກ່ຽວຂ້ອງກັບລະບົບທາງເດີນອາຫານທີ່ເກີດຂື້ນຍ້ອນການສ້າງອິນຊູລິນບໍ່ພຽງພໍຂອງຄົນເຈັບ (ພະຍາດປະເພດ 1) ຫຼືຍ້ອນການລະເມີດຜົນກະທົບຂອງອິນຊູລິນໃນເນື້ອເຍື່ອ (ປະເພດ 2). Insulin ແມ່ນຜະລິດຢູ່ໃນກະຕຸກ, ແລະເພາະສະນັ້ນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານມັກຈະຢູ່ໃນບັນດາຜູ້ທີ່ມີຄວາມຜິດປົກກະຕິຕ່າງໆໃນການເຮັດວຽກຂອງຮ່າງກາຍນີ້.
ຜູ້ປ່ວຍທີ່ເປັນໂລກເບົາຫວານຊະນິດ ໜຶ່ງ ເອີ້ນວ່າ“ ອິນຊູລິນຂື້ນກັບ” - ພວກເຂົາຕ້ອງການສັກຢາອິນຊູລິນເປັນປະ ຈຳ, ແລະສ່ວນຫຼາຍແລ້ວພະຍາດນີ້ແມ່ນເກີດມາແຕ່ເກີດ. ໂດຍປົກກະຕິ, ພະຍາດຊະນິດ 1 ແມ່ນສະແດງອອກເຖິງຕົວຂອງມັນເອງໃນໄວເດັກແລະໄວລຸ້ນ, ແລະພະຍາດຊະນິດນີ້ເກີດຂື້ນໃນ 10-15% ຂອງກໍລະນີ.
ໂຣກເບົາຫວານປະເພດ 2 ພັດທະນາເທື່ອລະກ້າວແລະຖືວ່າເປັນ "ໂລກເບົາຫວານຜູ້ສູງອາຍຸ." ປະເພດນີ້ເກືອບຈະບໍ່ພົບໃນເດັກນ້ອຍ, ແລະໂດຍປົກກະຕິແມ່ນລັກສະນະຂອງຄົນທີ່ມີອາຍຸເກີນ 40 ປີ. ໂຣກເບົາຫວານຊະນິດນີ້ເກີດຂື້ນໃນ 80-90% ຂອງກໍລະນີ, ແລະໄດ້ຮັບການສືບທອດມາໃນເກືອບ 90-95% ຂອງກໍລະນີ.
ສາເຫດຂອງການປະກົດຕົວ
ໂລກເບົາຫວານແມ່ນ ໜຶ່ງ ໃນຄວາມຜິດປົກກະຕິຂອງໂຣກ endocrine ທີ່ມີການເພີ່ມຂື້ນຢ່າງຕໍ່ເນື່ອງ (ໂດຍສະເພາະໃນປະເທດທີ່ພັດທະນາແລ້ວ). ນີ້ແມ່ນຜົນມາຈາກວິຖີຊີວິດທີ່ທັນສະ ໄໝ ແລະການເພີ່ມຂື້ນຂອງ ຈຳ ນວນປັດໃຈທາງວິທະຍາພາຍນອກ, ໃນນັ້ນເປັນໂລກອ້ວນທີ່ໂດດເດັ່ນ.
ສາເຫດຕົ້ນຕໍຂອງໂລກເບົາຫວານປະກອບມີ:
- ການອົດອາຫານ (ຄວາມຢາກອາຫານທີ່ເພີ່ມຂື້ນ) ນຳ ໄປສູ່ໂລກອ້ວນແມ່ນ ໜຶ່ງ ໃນປັດໃຈຫຼັກໃນການພັດທະນາໂລກເບົາຫວານປະເພດ 2. ຖ້າໃນບັນດາຄົນທີ່ມີນ້ ຳ ໜັກ ໃນຮ່າງກາຍປົກກະຕິ, ການເກີດຂອງພະຍາດເບົາຫວານແມ່ນ 7,8%, ຫຼັງຈາກນັ້ນມີ ນຳ ້ ໜັກ ເກີນ 20%, ຄວາມຖີ່ຂອງພະຍາດເບົາຫວານແມ່ນ 25%, ແລະມີ ນຳ ້ ໜັກ ເກີນຮ່າງກາຍ 50%, ຄວາມຖີ່ແມ່ນ 60%.
- ພະຍາດລະບົບພູມຕ້ານທານ (ການໂຈມຕີຂອງລະບົບພູມຕ້ານທານຂອງຮ່າງກາຍກ່ຽວກັບເນື້ອເຍື່ອຂອງຮ່າງກາຍ) - ພະຍາດກ່ຽວກັບໂຣກຕ່ອມນ້ ຳ ເຫຼືອງ, ໂຣກຕ່ອມນ້ ຳ ເຫຼືອງອັກເສບຕັບອັກເສບ, ໂຣກຕັບອັກເສບ, ພະຍາດຕັບອັກເສບແລະອື່ນໆກໍ່ອາດຈະສັບສົນຍ້ອນໂຣກເບົາຫວານ.
- ປັດໄຈທາງພັນທຸ ກຳ. ຕາມກົດລະບຽບ, ພະຍາດເບົາຫວານແມ່ນພົບເລື້ອຍໃນບັນດາຍາດພີ່ນ້ອງຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ. ຖ້າພໍ່ແມ່ທັງສອງເປັນພະຍາດເບົາຫວານ, ຄວາມສ່ຽງໃນການພັດທະນາໂລກເບົາຫວານ ສຳ ລັບລູກຂອງພວກເຂົາຕະຫຼອດຊີວິດແມ່ນ 100%, ຖ້າພໍ່ແມ່ຄົນ ໜຶ່ງ ເຈັບປ່ວຍ - 50%, ໃນກໍລະນີທີ່ເປັນໂລກເບົາຫວານໃນອ້າຍເອື້ອຍນ້ອງ - 25%.
- ການຕິດເຊື້ອໄວຣັດທີ່ ທຳ ລາຍຈຸລັງ pancreatic ທີ່ຜະລິດອິນຊູລິນ. ໃນ ຈຳ ນວນຜູ້ຕິດເຊື້ອໄວຣັດທີ່ສາມາດເຮັດໃຫ້ເກີດການພັດທະນາຂອງໂລກເບົາຫວານໄດ້ແກ່: ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເບົາຫວານແມ່ນໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເບົາຫວານ.
ບຸກຄົນທີ່ມີພູມຕ້ານທານທີ່ເປັນໂຣກເບົາຫວານທີ່ເປັນໂຣກເບົາຫວານອາດຈະບໍ່ກາຍເປັນໂລກເບົາຫວານຕະຫຼອດຊີວິດຖ້າລາວຄວບຄຸມຕົວເອງແລະ ນຳ ໃຊ້ຊີວິດທີ່ມີສຸຂະພາບແຂງແຮງ: ໂພຊະນາການທີ່ ເໝາະ ສົມ, ການອອກ ກຳ ລັງກາຍ, ການເບິ່ງແຍງທາງການແພດເປັນຕົ້ນ. ໂດຍປົກກະຕິແລ້ວໂຣກເບົາຫວານຊະນິດ 1 ແມ່ນເກີດຂື້ນໃນເດັກນ້ອຍແລະໄວລຸ້ນ.
ຈາກຜົນການວິໄຈ, ທ່ານ ໝໍ ໄດ້ສະຫຼຸບວ່າສາເຫດຂອງການເປັນມະເລັງຂອງພະຍາດເບົາຫວານໃນ 5% ແມ່ນຂື້ນກັບແມ່, 10% ຂື້ນກັບພໍ່, ແລະຖ້າພໍ່ແມ່ທັງສອງເປັນໂລກເບົາຫວານ, ຄວາມເປັນໄປໄດ້ຂອງການສົ່ງຕໍ່ໂຣກເບົາຫວານເພີ່ມຂື້ນເກືອບ 70% .
ອາການຂອງພະຍາດເບົາຫວານໃນແມ່ຍິງແລະຜູ້ຊາຍ
ມັນມີບາງອາການຂອງພະຍາດເບົາຫວານຂອງພະຍາດເບົາຫວານທັງສອງປະເພດ 1 ແລະພະຍາດປະເພດ 2. ເຫຼົ່ານີ້ລວມມີ:
- ຄວາມຮູ້ສຶກຂອງຄວາມຢາກອາຫານທີ່ບໍ່ສາມາດຄວບຄຸມໄດ້ແລະການຖ່າຍເບົາຢ່າງໄວວາ, ເຊິ່ງເຮັດໃຫ້ເກີດການຂາດນໍ້າ,
- ອີກຢ່າງ ໜຶ່ງ ຂອງອາການຄືປາກແຫ້ງ,
- ເມື່ອຍລ້າ,
- ຍາງ, ເຫງົານອນ,
- ຄວາມອ່ອນແອ
- ບາດແຜແລະແຜຈະຫາຍດີຊ້າໆ,
- ປວດຮາກ, ອາດຈະເປັນອາການຮາກ,
- ການຫາຍໃຈເລື້ອຍໆ (ອາດຈະມີກິ່ນຂອງອາເຊໂຕນ)
- ຫົວໃຈເຕັ້ນ
- ອາການຄັນແລະມີອາການຄັນຕາມຜິວ ໜັງ,
- ລົດນ້ ຳ ໜັກ
- ການຍ່ຽວເພີ່ມຂື້ນ
- ຄວາມບົກຜ່ອງດ້ານສາຍຕາ.
ຖ້າທ່ານມີອາການຂ້າງເທິງຂອງໂຣກເບົາຫວານ, ທ່ານຄວນຈະວັດແທກນໍ້າຕານໃນເລືອດຂອງທ່ານຢ່າງແນ່ນອນ.
ຄວາມຮຸນແຮງ
ພາກສ່ວນ ໜຶ່ງ ທີ່ ສຳ ຄັນທີ່ສຸດໃນການຈັດປະເພດຂອງພະຍາດເບົາຫວານແມ່ນການແຍກຂອງມັນໂດຍລະດັບຂອງຄວາມຮຸນແຮງ.
- ມັນສະແດງເຖິງຫຼັກສູດທີ່ເອື້ອອໍານວຍທີ່ສຸດຂອງພະຍາດທີ່ການປິ່ນປົວໃດໆຄວນພະຍາຍາມ. ໃນລະດັບຂອງຂະບວນການດັ່ງກ່າວ, ມັນໄດ້ຮັບການຊົດເຊີຍຢ່າງເຕັມທີ່, ລະດັບ glucose ບໍ່ເກີນ 6-7 mmol / l, ບໍ່ມີ glucosuria (ການລະເຫີຍຂອງ glucose ໃນຍ່ຽວ), ແລະ glycosylated hemoglobin ແລະ proteinuria ບໍ່ເກີນຂອບເຂດປົກກະຕິ.
- ຂັ້ນຕອນຂອງຂັ້ນຕອນນີ້ສະແດງເຖິງການຊົດເຊີຍບາງສ່ວນ. ມີອາການຂອງພະຍາດເບົາຫວານແລະມີແຜໃນອະໄວຍະວະເປົ້າ ໝາຍ: ຕາ, ໝາກ ໄຂ່ຫຼັງ, ຫົວໃຈ, ເສັ້ນເລືອດ, ເສັ້ນປະສາດ, ສ່ວນລຸ່ມສຸດ. ລະດັບນໍ້າຕານແມ່ນເພີ່ມຂື້ນເລັກນ້ອຍແລະມີປະລິມານ 7-10 mmol / L.
- ຫຼັກສູດທີ່ຄ້າຍຄືກັນຂອງຂະບວນການນີ້ສະແດງເຖິງຄວາມຄືບ ໜ້າ ທີ່ຄົງທີ່ແລະຄວາມເປັນໄປບໍ່ໄດ້ຂອງການຄວບຄຸມຢາເສບຕິດ. ໃນເວລາດຽວກັນ, ລະດັບນ້ ຳ ຕານແຕກຕ່າງກັນຈາກ 13-14 mmol / l, glucosuria ທີ່ຍັງຄົງຄ້າງ (ການລະລາຍຂອງນ້ ຳ ຕານໃນນ້ ຳ ຍ່ຽວ), ທາດໂປຼຕີນສູງ (ການມີທາດໂປຼຕີນໃນປັດສະວະ) ຖືກສັງເກດເຫັນ, ແລະມີການສະແດງອອກຢ່າງຈະແຈ້ງແລະເປີດເຜີຍເຖິງຄວາມເສຍຫາຍຂອງອະໄວຍະວະເປົ້າ ໝາຍ ໃນໂລກເບົາຫວານ. ການເບິ່ງເຫັນຂອງສາຍຕາຫຼຸດລົງຢ່າງຕໍ່ເນື່ອງ, ຄວາມດັນໂລຫິດແດງຢ່າງຮຸນແຮງຍັງຄົງຢູ່, ຄວາມອ່ອນໄຫວຫຼຸດລົງພ້ອມກັບລັກສະນະຂອງອາການເຈັບປວດຮຸນແຮງແລະມຶນຊາຂອງສ່ວນລຸ່ມສຸດ.
- ລະດັບນີ້ມີລັກສະນະຂອງການເສື່ອມໂຊມຢ່າງແທ້ຈິງຂອງຂະບວນການແລະການພັດທະນາຂອງອາການແຊກຊ້ອນຮ້າຍແຮງ. ໃນກໍລະນີນີ້, ລະດັບຂອງ glycemia ສູງເຖິງຕົວເລກທີ່ສໍາຄັນ (15-25 ຫຼືຫຼາຍກວ່າ mmol / l), ບໍ່ສາມາດແກ້ໄຂໄດ້ດີໂດຍວິທີໃດກໍ່ຕາມ. ການພັດທະນາຂອງຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງ, ໂຣກໂຣກເບົາຫວານແລະໂຣກບ້າຂອງສຸດຍອດແມ່ນລັກສະນະ. ເງື່ອນໄຂ ໜຶ່ງ ອີກ ສຳ ລັບໂຣກເບົາຫວານໃນລະດັບ 4 ແມ່ນທ່າອ່ຽງໃນການພັດທະນາໂຣກເບົາຫວານເລື້ອຍໆ.
ສາມລັດຂອງການຊົດເຊີຍ ສຳ ລັບຄວາມຜິດປົກກະຕິຂອງທາດແປ້ງທາດແປ້ງທາດແປ້ງກໍ່ມີຄວາມແຕກຕ່າງກັນຄື: ການຊົດເຊີຍ, ຍ່ອຍແລະຊຸດໂຊມ.

ຜົນສະທ້ອນແລະພາວະແຊກຊ້ອນຂອງໂລກເບົາຫວານ
ອາການແຊກຊ້ອນຢ່າງຮຸນແຮງແມ່ນເງື່ອນໄຂທີ່ຈະພັດທະນາພາຍໃນມື້ຫຼືແມ້ກະທັ້ງຊົ່ວໂມງໃນເວລາທີ່ມີໂຣກເບົາຫວານ.
- ພະຍາດເບົາຫວານ ketoacidosis ແມ່ນສະພາບທີ່ຮ້າຍແຮງທີ່ພັດທະນາຍ້ອນການສະສົມຂອງເລືອດຂອງຜະລິດຕະພັນຂອງໄຂມັນໃນລະດັບປານກາງ (ຮ່າງກາຍ ketone).
- ລະດັບທາດ ນຳ ້ຕານໃນເລືອດ - ການຫຼຸດລົງຂອງນ້ ຳ ຕານໃນເລືອດຕໍ່າກວ່າມູນຄ່າປົກກະຕິ (ໂດຍປົກກະຕິຕໍ່າກວ່າ 3,3 mmol / L), ເກີດຂື້ນຍ້ອນການກິນຢາຫຼຸດ ນຳ ້ຕານ, ພະຍາດຕິດຕໍ່, ກິດຈະ ກຳ ທາງຮ່າງກາຍຜິດປົກກະຕິຫລືໂພຊະນາການທີ່ບໍ່ພຽງພໍ, ແລະການດື່ມເຫຼົ້າທີ່ແຂງແຮງ.
- ສະຕິ hyperosmolar. ສ່ວນຫຼາຍມັນມັກເກີດຂື້ນໃນຜູ້ປ່ວຍຜູ້ສູງອາຍຸທີ່ເປັນໂລກເບົາຫວານປະເພດ 2 ທີ່ມີຫຼືບໍ່ມີປະຫວັດຂອງມັນແລະມັກຈະກ່ຽວຂ້ອງກັບການຂາດນໍ້າໃນຮ່າງກາຍຢ່າງຮ້າຍແຮງ.
- ອາການເສື່ອມຂອງ lactacidic ໃນຜູ້ປ່ວຍໂຣກເບົາຫວານ mellitus ແມ່ນເກີດມາຈາກການສະສົມອາຊິດ lactic ໃນເລືອດແລະມັກຈະເກີດຂື້ນໃນຄົນເຈັບທີ່ມີອາຍຸຕ່ ຳ ກວ່າ 50 ປີທຽບໃສ່ພື້ນຫລັງຂອງໂລກຫຼອດເລືອດຫົວໃຈ, ຕັບແລະ ໝາກ ໄຂ່ຫຼັງ, ການສະ ໜອງ ອົກຊີເຈນໃຫ້ກັບແພຈຸລັງຕ່າງໆແລະເປັນຜົນມາຈາກການສະສົມອາຊິດ lactic ໃນແພຈຸລັງ.
ຜົນສະທ້ອນທີ່ຊັກຊ້າແມ່ນກຸ່ມຂອງພາວະແຊກຊ້ອນ, ການພັດທະນາຂອງມັນໃຊ້ເວລາຫຼາຍເດືອນ, ແລະໃນກໍລະນີຫຼາຍປີຂອງການເປັນໂຣກນີ້.
- retinopathy ພະຍາດເບົາຫວານ - ຄວາມເສຍຫາຍ retinal ໃນຮູບແບບຂອງ microaneurysms, ແລະປົນຢາດເລືອດ dot, ຢາງຂັບອອກຍາກ, edema, neovascularization. ມັນສິ້ນສຸດລົງດ້ວຍການລະບາດຂອງເສັ້ນເລືອດ, ສາມາດນໍາໄປສູ່ການເຮັດໃຫ້ເກີດໂຣກ retinal.
- ພະຍາດເບົາຫວານຈຸລິນຊີ - ແລະມະຫາສະມຸດສາດແມ່ນການລະເມີດຕໍ່ຄວາມເສີຍເມີຍຂອງເສັ້ນເລືອດ, ການເພີ່ມຂື້ນຂອງຄວາມອ່ອນເພຍຂອງພວກມັນ, ແນວໂນ້ມທີ່ຈະເປັນໂຣກ thrombosis ແລະການພັດທະນາຂອງ atherosclerosis (ເກີດຂື້ນໄວ, ສ່ວນໃຫຍ່ແມ່ນເຮືອນ້ອຍທີ່ຖືກກະທົບ).
- polyneuropathy ພະຍາດເບົາຫວານ - ສ່ວນຫຼາຍມັກເປັນຮູບແບບຂອງໂຣກ neuropathy ໃນສອງຂ້າງຂອງຊະນິດຂອງຖົງມືແລະຫຸ້ນ, ເຊິ່ງເລີ່ມຕົ້ນຈາກສ່ວນລຸ່ມຂອງແຂນຂາ.
- ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເລັງ. ມັນນໍາໄປສູ່ການພັດທະນາຂອງຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງຊໍາເຮື້ອ.
- ໂລກຂໍ້ອັກເສບກ່ຽວກັບໂລກເບົາຫວານ - ຄວາມເຈັບປວດຮ່ວມກັນ,“ ປວດຮາກ”, ການເຄື່ອນທີ່ທີ່ ຈຳ ກັດ, ການຫຼຸດລົງຂອງປະລິມານນ້ ຳ synovial ແລະການເພີ່ມຄວາມຫນືດ.
- ໂຣກຕາຕໍ້ກ່ຽວກັບໂຣກເບົາຫວານ, ນອກ ເໜືອ ໄປຈາກໂຣກ retinopathy, ຍັງປະກອບມີການພັດທະນາຂອງໂຣກຜີວ ໜັງ ໃນໄລຍະຕົ້ນໆ (ກະຈົກຂອງເລນ).
- ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເບົາຫວານ - ການປ່ຽນແປງຂອງໂຣກຈິດແລະອາລົມ, ການອອກ ກຳ ລັງກາຍທາງດ້ານຈິດໃຈຫລືໂຣກຊຶມເສົ້າ.
- ພະຍາດເບົາຫວານ - ຄວາມເສຍຫາຍຕໍ່ຕີນຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານໃນຮູບແບບຂອງຂະບວນການທີ່ບໍ່ມີປະສິດຕິພາບ, ມີບາດແຜແລະມີເນື້ອເຍື່ອທີ່ເກີດຂື້ນກັບພື້ນຫລັງຂອງການປ່ຽນແປງຂອງເສັ້ນປະສາດຂ້າງ, ເສັ້ນເລືອດ, ຜິວ ໜັງ ແລະເນື້ອເຍື່ອອ່ອນ, ກະດູກແລະຂໍ້ຕໍ່. ມັນແມ່ນສາເຫດຕົ້ນຕໍຂອງການຕັດແຂນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ.
ພ້ອມກັນນັ້ນ, ພະຍາດເບົາຫວານມີຄວາມສ່ຽງເພີ່ມຂື້ນໃນການພັດທະນາຄວາມຜິດປົກກະຕິທາງຈິດ - ການຊຶມເສົ້າ, ຄວາມກັງວົນກັງວົນໃຈແລະຄວາມຜິດປົກກະຕິດ້ານການກິນ.
ວິທີຮັກສາໂລກເບົາຫວານ
 ປັດຈຸບັນ, ການປິ່ນປົວໂຣກເບົາຫວານໃນຫລາຍກໍລະນີແມ່ນມີອາການແລະມີຈຸດປະສົງເພື່ອ ກຳ ຈັດອາການທີ່ມີຢູ່ໂດຍບໍ່ລົບລ້າງສາເຫດຂອງພະຍາດ, ເພາະວ່າການປິ່ນປົວພະຍາດເບົາຫວານທີ່ມີປະສິດຕິຜົນຍັງບໍ່ທັນໄດ້ຮັບການພັດທະນາເທື່ອ.
ປັດຈຸບັນ, ການປິ່ນປົວໂຣກເບົາຫວານໃນຫລາຍກໍລະນີແມ່ນມີອາການແລະມີຈຸດປະສົງເພື່ອ ກຳ ຈັດອາການທີ່ມີຢູ່ໂດຍບໍ່ລົບລ້າງສາເຫດຂອງພະຍາດ, ເພາະວ່າການປິ່ນປົວພະຍາດເບົາຫວານທີ່ມີປະສິດຕິຜົນຍັງບໍ່ທັນໄດ້ຮັບການພັດທະນາເທື່ອ.
ວຽກງານຕົ້ນຕໍຂອງທ່ານ ໝໍ ໃນການປິ່ນປົວໂຣກເບົາຫວານແມ່ນ:
- ຄ່າຊົດເຊີຍ ສຳ ລັບທາດແປ້ງທາດແປ້ງ.
- ການປ້ອງກັນແລະຮັກສາອາການແຊກຊ້ອນ.
- ນ້ ຳ ໜັກ ຮ່າງກາຍປົກກະຕິ.
- ການຝຶກອົບຮົມຄົນເຈັບ.
ອີງຕາມປະເພດຂອງໂຣກເບົາຫວານ, ຄົນເຈັບໄດ້ຖືກ ກຳ ນົດໃຫ້ໃຊ້ຢາອິນຊູລິນຫຼືການບໍລິຫານທາງປາກຂອງຢາທີ່ມີຜົນໃນການຫຼຸດນ້ ຳ ຕານ. ຄົນເຈັບຄວນປະຕິບັດຕາມອາຫານການກິນ, ສ່ວນປະກອບທາງດ້ານຄຸນນະພາບແລະປະລິມານທີ່ຍັງຂື້ນກັບຊະນິດຂອງໂລກເບົາຫວານ.
- ມີໂຣກເບົາຫວານປະເພດ 2, ອາຫານແລະຢາທີ່ເຮັດໃຫ້ລະດັບ glucose ໃນເລືອດຫຼຸດລົງໄດ້ຖືກ ກຳ ນົດ: glibenclamide, glurenorm, glyclazide, glibutide, metformin. ພວກມັນຖືກ ນຳ ໃຊ້ທາງປາກຫຼັງຈາກການເລືອກຢາໂດຍສະເພາະແລະການໃຊ້ຢາໂດຍແພດ.
- ມີໂລກເບົາຫວານປະເພດ 1, ການປິ່ນປົວດ້ວຍ insulin ແລະອາຫານແມ່ນຖືກ ກຳ ນົດໄວ້. ປະລິມານແລະປະເພດຂອງ insulin (ສັ້ນ, ປານກາງຫຼືການສະແດງດົນນານ) ແມ່ນຖືກເລືອກເປັນສ່ວນບຸກຄົນໃນໂຮງ ໝໍ, ພາຍໃຕ້ການຄວບຄຸມຂອງນ້ ຳ ຕານໃນເລືອດແລະປັດສະວະ.
ໂຣກເບົາຫວານຕ້ອງໄດ້ຮັບການຮັກສາໂດຍບໍ່ຕ້ອງລົ້ມເຫລວ, ຖ້າບໍ່ດັ່ງນັ້ນມັນກໍ່ອ່ອນແອດ້ວຍຜົນສະທ້ອນທີ່ຮ້າຍແຮງ, ເຊິ່ງໄດ້ລະບຸຢູ່ຂ້າງເທິງ. ພະຍາດເບົາຫວານຈະກວດພົບໄດ້ໄວເທົ່າໃດ, ມັນກໍ່ຈະເປັນຜົນສະທ້ອນທີ່ບໍ່ດີສາມາດຫລີກລ້ຽງໄດ້ຢ່າງສິ້ນເຊີງແລະຊີວິດປົກກະຕິແລະສົມບູນໄດ້ ດຳ ລົງຊີວິດ.
ອາຫານ ສຳ ລັບໂຣກເບົາຫວານແມ່ນສ່ວນ ໜຶ່ງ ທີ່ ຈຳ ເປັນຂອງການຮັກສາ, ພ້ອມທັງການໃຊ້ຢາຫຼຸດນ້ ຳ ຕານຫລືອິນຊູລິນ. ຖ້າບໍ່ມີຄາບອາຫານ, ການຊົດເຊີຍຄ່າທາດແປ້ງທາດແປ້ງແມ່ນບໍ່ເປັນໄປໄດ້. ມັນຄວນຈະໄດ້ຮັບຍົກໃຫ້ເຫັນວ່າໃນບາງກໍລະນີທີ່ເປັນໂລກເບົາຫວານປະເພດ 2, ມີພຽງແຕ່ຄາບອາຫານທີ່ພຽງພໍທີ່ຈະຊົດເຊີຍການເຜົາຜະຫລານທາດແປ້ງ, ໂດຍສະເພາະໃນໄລຍະເລີ່ມຕົ້ນຂອງພະຍາດ. ມີພະຍາດເບົາຫວານຊະນິດ 1, ອາຫານການກິນແມ່ນມີຄວາມ ຈຳ ເປັນ ສຳ ລັບຄົນເຈັບ, ການລະເມີດຂອງຄາບອາຫານສາມາດ ນຳ ໄປສູ່ຄວາມຜິດປົກກະຕິທາງດ້ານ hypo- ຫຼື hyperglycemic, ແລະໃນບາງກໍລະນີຈົນເຖິງຄວາມຕາຍຂອງຄົນເຈັບ.
ເປົ້າ ໝາຍ ຂອງການຮັກສາອາຫານເບົາຫວານແມ່ນເພື່ອຮັບປະກັນການອອກ ກຳ ລັງກາຍທີ່ເປັນເອກະພາບແລະພຽງພໍຂອງການໄດ້ຮັບທາດແປ້ງໃນຮ່າງກາຍຂອງຄົນເຈັບ.ຄາບອາຫານຄວນມີຄວາມສົມດຸນໃນທາດໂປຼຕີນ, ໄຂມັນແລະແຄລໍລີ່. ທາດແປ້ງທີ່ຍ່ອຍໄດ້ງ່າຍຄວນຈະຖືກຍົກເວັ້ນຢ່າງສົມບູນຈາກຄາບອາຫານ, ຍົກເວັ້ນກໍລະນີທີ່ເປັນໂລກເບົາຫວານ. ມີໂລກເບົາຫວານປະເພດ 2, ມັນມັກຈະເປັນການແກ້ໄຂນ້ ຳ ໜັກ ຂອງຮ່າງກາຍ.
ແນວຄິດຫຼັກໃນການປິ່ນປົວອາຫານເບົາຫວານແມ່ນຫົວ ໜ່ວຍ ເຂົ້າຈີ່. ຫົວ ໜ່ວຍ ເຂົ້າຈີ່ແມ່ນມາດຕະການທີ່ມີເງື່ອນໄຂເທົ່າກັບ 10-12 g ຂອງທາດແປ້ງຫຼື 20-25 g ຂອງເຂົ້າຈີ່. ມີຕາຕະລາງທີ່ບົ່ງບອກ ຈຳ ນວນຫົວ ໜ່ວຍ ເຂົ້າຈີ່ໃນອາຫານປະເພດຕ່າງໆ. ໃນຕອນກາງເວັນ, ຈຳ ນວນຫົວ ໜ່ວຍ ເຂົ້າຈີ່ທີ່ຄົນເຈັບບໍລິໂພກຄວນຈະຢູ່ຢ່າງຕໍ່ເນື່ອງ, ໂດຍສະເລ່ຍ ໜ່ວຍ ງານເຂົ້າຈີ່ແມ່ນ 12-25 ໜ່ວຍ ຕໍ່ມື້ບໍລິໂພກຕໍ່ມື້, ຂື້ນກັບນ້ ຳ ໜັກ ຂອງຮ່າງກາຍແລະການອອກ ກຳ ລັງກາຍ. ສຳ ລັບອາຫານ ໜຶ່ງ ຄາບມັນບໍ່ໄດ້ແນະ ນຳ ໃຫ້ບໍລິໂພກເຂົ້າຈີ່ຫລາຍກວ່າ 7 ໜ່ວຍ, ຄວນຈັດຕັ້ງອາຫານເພື່ອໃຫ້ ຈຳ ນວນຫົວ ໜ່ວຍ ເຂົ້າຈີ່ໃນອາຫານຕ່າງກັນມີປະມານເທົ່າກັນ. ມັນຍັງຄວນຈະໄດ້ຮັບຍົກໃຫ້ເຫັນວ່າການດື່ມເຫຼົ້າສາມາດນໍາໄປສູ່ການເປັນໂລກຕ່ອມນ້ ຳ ຕານທີ່ຫ່າງໄກ, ລວມທັງອາການຕື້ນໃນເລືອດ.
ເງື່ອນໄຂ ສຳ ຄັນ ສຳ ລັບຄວາມ ສຳ ເລັດຂອງການຮັກສາອາຫານແມ່ນການຮັກສາປື້ມບັນທຶກໂພຊະນາການໃຫ້ຄົນເຈັບ, ອາຫານທັງ ໝົດ ທີ່ກິນໃນເວລາກາງເວັນແມ່ນຖືກເພີ່ມໃສ່ມັນ, ແລະ ຈຳ ນວນຫົວ ໜ່ວຍ ເຂົ້າຈີ່ທີ່ກິນໃນແຕ່ລະຄາບແລະໂດຍທົ່ວໄປຕໍ່ມື້ແມ່ນຄິດໄລ່. ການຮັກສາປື້ມບັນທຶກອາຫານດັ່ງກ່າວເຮັດໃຫ້ໃນກໍລະນີຫຼາຍທີ່ສຸດສາມາດ ກຳ ນົດສາເຫດຂອງໂລກເອດສ໌ແລະ hyperglycemia, ຊ່ວຍໃນການສຶກສາຄົນເຈັບ, ຊ່ວຍໃຫ້ທ່ານ ໝໍ ເລືອກປະລິມານທີ່ ເໝາະ ສົມກັບຢາຫຼຸດນ້ ຳ ຕານຫຼືອິນຊູລິນ.
ຄວບຄຸມຕົນເອງ
ການຕິດຕາມດ້ວຍຕົນເອງກ່ຽວກັບ glycemia ແມ່ນ ໜຶ່ງ ໃນມາດຕະການຕົ້ນຕໍທີ່ສາມາດບັນລຸການຊົດເຊີຍໄລຍະຍາວທີ່ມີປະສິດຕິຜົນຂອງທາດແປ້ງທາດແປ້ງ. ເນື່ອງຈາກຄວາມຈິງທີ່ວ່າມັນເປັນໄປບໍ່ໄດ້ໃນລະດັບເຕັກໂນໂລຢີໃນປະຈຸບັນທີ່ຈະເຮັດກິດຈະ ກຳ ແບບລັບໆຂອງກະຕ່າຍຢ່າງເຕັມທີ່, ການ ເໜັງ ຕີງຂອງລະດັບນ້ ຳ ຕານໃນເລືອດເກີດຂື້ນໃນລະຫວ່າງວັນ. ສິ່ງນີ້ໄດ້ຮັບອິດທິພົນຈາກຫຼາຍປັດໃຈ, ປັດໄຈຕົ້ນຕໍລວມມີຄວາມກົດດັນທາງຮ່າງກາຍແລະອາລົມ, ລະດັບຂອງທາດແປ້ງທີ່ບໍລິໂພກ, ພະຍາດຕິດຕໍ່ແລະສະພາບການຕ່າງໆ.
ເນື່ອງຈາກວ່າມັນເປັນໄປບໍ່ໄດ້ທີ່ຈະເຮັດໃຫ້ຄົນເຈັບຢູ່ໃນໂຮງ ໝໍ ຕະຫຼອດເວລາ, ການຕິດຕາມສະພາບການແລະການປັບຕົວຂອງຢາອິນຊູລິນທີ່ບໍ່ຖືກຕ້ອງຕາມເວລາແມ່ນຖືກມອບ ໝາຍ ໃຫ້ຄົນເຈັບ. ການຄວບຄຸມຕົນເອງຂອງ glycemia ສາມາດປະຕິບັດໄດ້ສອງທາງ. ທຳ ອິດແມ່ນປະມານໂດຍການຊ່ວຍເຫຼືອຂອງເສັ້ນທົດສອບ, ເຊິ່ງ ກຳ ນົດລະດັບຂອງທາດນ້ ຳ ຕານໃນນ້ ຳ ຍ່ຽວໂດຍໃຊ້ປະຕິກິລິຍາທາງດ້ານຄຸນນະພາບ, ໃນການມີທາດນ້ ຳ ຕານໃນປັດສະວະ, ປັດສະວະຄວນໄດ້ຮັບການກວດເບິ່ງເນື້ອໃນຂອງສານອາເຊນໂຕໂນ. Acetonuria - ການສະແດງໃຫ້ເຫັນເຖິງການເຂົ້າໂຮງ ໝໍ ໃນໂຮງ ໝໍ ແລະຫຼັກຖານຂອງ ketoacidosis. ວິທີການປະເມີນ glycemia ນີ້ແມ່ນຂ້ອນຂ້າງປະມານແລະບໍ່ອະນຸຍາດໃຫ້ຕິດຕາມສະຖານະຂອງທາດແປ້ງທາດແປ້ງ.
ວິທີການທີ່ທັນສະ ໄໝ ແລະ ເໝາະ ສົມກວ່າ ສຳ ລັບການປະເມີນສະພາບການແມ່ນການໃຊ້ກາວ. ເຂົ້າ ໜຽວ ແມ່ນອຸປະກອນ ສຳ ລັບການວັດແທກລະດັບຂອງທາດນ້ ຳ ຕານໃນທາດແຫຼວອິນຊີ (ເລືອດ, ນ້ ຳ ສະ ໝອງ, ແລະອື່ນໆ). ມີເຕັກນິກການວັດແທກຫຼາຍຢ່າງ. ບໍ່ດົນມານີ້, ແມັດກ້ອນນໍ້າຕານໃນເລືອດແບບເຄື່ອນທີ່ ສຳ ລັບການວັດແທກໃນບ້ານໄດ້ແຜ່ຂະຫຍາຍຢ່າງກວ້າງຂວາງ. ມັນພຽງພໍທີ່ຈະເອົາເລືອດທີ່ຕົກລົງໃສ່ແຜ່ນຕົວຊີ້ວັດທີ່ຖິ້ມແລ້ວເຊື່ອມຕໍ່ກັບເຄື່ອງຊ່ວຍເຫຼືອ biosensor glucose oxidase, ແລະຫຼັງຈາກສອງສາມວິນາທີ, ລະດັບ glucose ໃນເລືອດ (glycemia) ແມ່ນເປັນທີ່ຮູ້ຈັກ.
ມັນຄວນຈະໄດ້ຮັບການສັງເກດວ່າການອ່ານຂອງສອງ glucometers ຂອງບໍລິສັດທີ່ແຕກຕ່າງກັນອາດຈະແຕກຕ່າງກັນ, ແລະລະດັບຂອງ glycemia ທີ່ສະແດງໂດຍ glucometer ແມ່ນປົກກະຕິແລ້ວແມ່ນ 1-2 ຫນ່ວຍທີ່ສູງກ່ວາຕົວຈິງ. ດັ່ງນັ້ນ, ຄວນສົມທຽບການອ່ານຂອງແມັດກັບຂໍ້ມູນທີ່ໄດ້ຮັບໃນລະຫວ່າງການກວດໃນຫ້ອງກວດພະຍາດຫຼືໂຮງ ໝໍ.
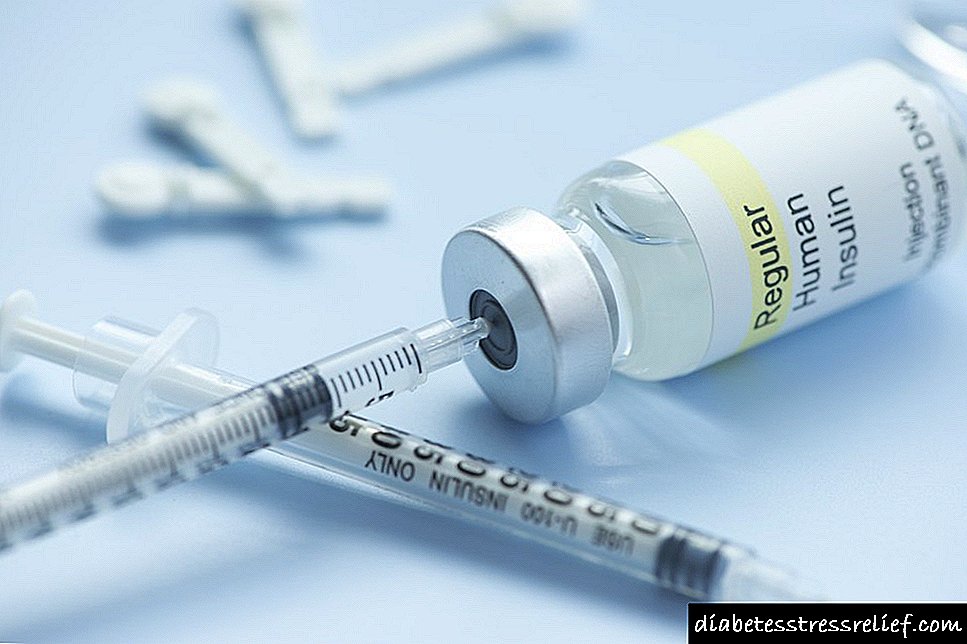
ການປິ່ນປົວດ້ວຍ Insulin
ການຮັກສາ Insulin ແມ່ນແນໃສ່ການຊົດເຊີຍສູງສຸດທີ່ເປັນໄປໄດ້ຂອງການເຜົາຜະຫລານທາດແປ້ງ, ການປ້ອງກັນໂຣກ hypo- ແລະ hyperglycemia, ແລະດັ່ງນັ້ນການປ້ອງກັນພະຍາດເບົາຫວານ.ການຮັກສາ Insulin ແມ່ນມີຄວາມ ຈຳ ເປັນ ສຳ ລັບຜູ້ທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ແລະສາມາດ ນຳ ໃຊ້ໃນຫຼາຍໆສະຖານະການ ສຳ ລັບຄົນທີ່ເປັນໂລກເບົາຫວານປະເພດ 2.
ຕົວຊີ້ບອກ ສຳ ລັບການແຕ່ງຕັ້ງການປິ່ນປົວດ້ວຍ insulin:
- ໂຣກເບົາຫວານປະເພດ 1
- Ketoacidosis, hyperosmolar ພະຍາດເບົາຫວານ, ອາການຊັກຊ້າໃນໂລກ.
- ການຖືພາແລະການເກີດລູກທີ່ເປັນໂລກເບົາຫວານ.
- ການເນົ່າເປື່ອຍຂອງພະຍາດເບົາຫວານປະເພດ 2.
- ການຂາດຜົນກະທົບຂອງການຮັກສາດ້ວຍວິທີການອື່ນໆຂອງໂຣກເບົາຫວານປະເພດ 2.
- ການສູນເສຍນ້ ຳ ໜັກ ທີ່ ສຳ ຄັນໃນໂລກເບົາຫວານ.
- ໂຣກ nephropathy ເບົາຫວານ.
ໃນປະຈຸບັນ, ມີການກະກຽມອິນຊູລິນ ຈຳ ນວນຫຼວງຫຼາຍເຊິ່ງແຕກຕ່າງກັນໃນໄລຍະເວລາຂອງການປະຕິບັດງານ (ທາດໂປຼຕີນ, ສັ້ນ, ກາງ, ຍາວນານ), ໃນແງ່ຂອງການເຮັດຄວາມສະອາດ (monopic, monocomponent), ສະເພາະຂອງຊະນິດພັນ (ມະນຸດ, ຊີ້ນ ໝູ, bovine, ວິສະວະ ກຳ ພັນທຸ ກຳ ແລະອື່ນໆ)
ໃນເວລາທີ່ບໍ່ມີໂລກອ້ວນແລະຄວາມກົດດັນທາງດ້ານຈິດໃຈທີ່ແຂງແຮງ, ອິນຊູລິນຖືກ ກຳ ນົດໃນຂະ ໜາດ 0.5-1 ໜ່ວຍ ຕໍ່ນ້ ຳ ໜັກ ຮ່າງກາຍ 1 ກິໂລກຣາມຕໍ່ມື້. ການແນະ ນຳ ຂອງອິນຊູລິນຖືກອອກແບບມາເພື່ອເຮັດໃຫ້ເກີດຄວາມລັບທາງສະ ໝອງ ວິທະຍາໃນການເຊື່ອມໂຍງກັບສິ່ງນີ້, ຂໍ້ ກຳ ນົດດັ່ງຕໍ່ໄປນີ້ແມ່ນໄດ້ວາງອອກ:
- ປະລິມານຂອງອິນຊູລິນຄວນພຽງພໍ ສຳ ລັບການ ນຳ ໃຊ້ນ້ ຳ ຕານເຂົ້າສູ່ຮ່າງກາຍ.
- ຢາອິນຊູລິນທີ່ຖືກສີດຄວນເຮັດໃຫ້ເກີດຄວາມລັບຂອງກະດູກສັນຫຼັງ.
- ຢາອິນຊູລິນທີ່ຖືກສັກຄວນເຮັດໃຫ້ເປັນຈຸດສູງສຸດຂອງການປິດລັບຂອງອິນຊູລິນ.
ໃນເລື່ອງນີ້, ມີສິ່ງທີ່ເອີ້ນວ່າການປິ່ນປົວດ້ວຍ insulin ທີ່ເພີ່ມຂື້ນ. ປະລິມານຂອງອິນຊູລິນໃນແຕ່ລະວັນແບ່ງອອກລະຫວ່າງ insulins ທີ່ເຮັດໄດ້ຍາວແລະສັ້ນ. insulins ຂະຫຍາຍປົກກະຕິແລ້ວແມ່ນປະຕິບັດໃນຕອນເຊົ້າແລະຕອນແລງແລະຮຽນແບບຄວາມລັບພື້ນຖານຂອງຂີ້ກະເທີ. insulins ທີ່ເຮັດສັ້ນໆແມ່ນປະຕິບັດພາຍຫຼັງແຕ່ລະຄາບທີ່ມີຄາໂບໄຮເດຣດ, ປະລິມານອາດຈະແຕກຕ່າງກັນໄປຕາມຫົວ ໜ່ວຍ ເຂົ້າຈີ່ທີ່ກິນໃນອາຫານທີ່ໃຫ້.
Insulin ແມ່ນຖືກຄຸ້ມຄອງໂດຍການໃຊ້ເຂັມຂັດອິນຊູລິນ, ເຂັມສັກຢາຫຼືເຄື່ອງສູບນ້ ຳ ມັນພິເສດ. ໃນປະຈຸບັນ, ໃນປະເທດຣັດເຊຍ, ວິທີການໃຊ້ຫຼາຍທີ່ສຸດໃນການບໍລິຫານອິນຊູລິນໂດຍການໃຊ້ pens syringe. ນີ້ແມ່ນຍ້ອນຄວາມສະດວກສະບາຍຫຼາຍຂື້ນ, ການອອກສຽງບໍ່ສະບາຍແລະຄວາມງ່າຍໃນການບໍລິຫານເມື່ອທຽບໃສ່ກັບເຂັມຂັດອິນຊູລິນ. ປາກກາ syringe ຊ່ວຍໃຫ້ທ່ານສາມາດເຂົ້າໄປໃນປະລິມານທີ່ ຈຳ ເປັນຂອງອິນຊູລິນ.
ຢາຫລຸດ ນຳ ້ຕານ
ຢາຫຼຸດນ້ ຳ ຕານແມ່ນຖືກ ກຳ ນົດໃຫ້ໃຊ້ ສຳ ລັບພະຍາດເບົາຫວານທີ່ບໍ່ແມ່ນອິນຊູລິນນອກ ເໜືອ ຈາກອາຫານ. ກຸ່ມຂອງຢາທີ່ມີທາດ ນຳ ້ຕານໃນກຸ່ມຕໍ່ໄປນີ້ແມ່ນ ຈຳ ແນກໂດຍກົນໄກຂອງການຫຼຸດນ້ ຳ ຕານໃນເລືອດ:
- Biguanides (metformin, buformin, ແລະອື່ນໆ) - ຫຼຸດຜ່ອນການດູດຊຶມຂອງທາດນ້ ຳ ຕານໃນ ລຳ ໄສ້ແລະປະກອບສ່ວນໃນການອີ່ມຕົວຂອງເນື້ອເຍື່ອສ່ວນປະກອບ. Biguanides ສາມາດເພີ່ມລະດັບຂອງກົດ uric ໃນເລືອດແລະເຮັດໃຫ້ເກີດການພັດທະນາສະພາບທີ່ຮ້າຍແຮງ - ເປັນກົດໃນ lactic acid ໃນຄົນເຈັບທີ່ມີອາຍຸຕໍ່າກວ່າ 60 ປີ, ເຊັ່ນດຽວກັນກັບຄົນທີ່ເປັນໂຣກຕັບແລະ ໝາກ ໄຂ່ຫຼັງ, ໂຣກຊ້ ຳ ເຮື້ອ. Biguanides ແມ່ນຖືກ ກຳ ນົດທົ່ວໄປ ສຳ ລັບພະຍາດເບົາຫວານທີ່ບໍ່ແມ່ນອິນຊູລິນໃນຜູ້ປ່ວຍໂລກອ້ວນ.
- ການກະກຽມ Sulfonylurea (glycidone, glibenclamide, chlorpropamide, carbutamide) - ກະຕຸ້ນການຜະລິດອິນຊູລິນໂດຍຈຸລັງ pancreatic and ແລະສົ່ງເສີມການເຈາະຂອງ glucose ເຂົ້າໄປໃນເນື້ອເຍື່ອ. ປະລິມານຢາທີ່ຖືກຄັດເລືອກທີ່ດີທີ່ສຸດຂອງກຸ່ມຢານີ້ຊ່ວຍໃຫ້ລະດັບນ້ ຳ ຕານບໍ່ແມ່ນ> 8 mmol / L. ດ້ວຍການກິນຢາຫຼາຍເກີນໄປ, ການພັດທະນາຂອງໂລກເອດສ້້າຕານແລະສະຕິປັນຍາແມ່ນເປັນໄປໄດ້.
- ທາດຍັບຍັ້ງ Alpha-glucosidase (miglitol, acarbose) - ເຮັດໃຫ້ການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດຊ້າລົງ, ສະກັດກັ້ນເອນໄຊທີ່ກ່ຽວຂ້ອງກັບການດູດຊຶມທາດແປ້ງ. ຜົນຂ້າງຄຽງ - ກະເພາະອາຫານແລະຖອກທ້ອງ.
- Meglitinides (nateglinide, repaglinide) - ເປັນສາເຫດເຮັດໃຫ້ລະດັບນ້ ຳ ຕານຫຼຸດລົງ, ກະຕຸ້ນໃຫ້ກະຕຸກເຮັດໃຫ້ແຊນອິນຊູລິນ. ຜົນກະທົບຂອງຢາເຫລົ່ານີ້ແມ່ນຂື້ນກັບລະດັບນ້ ຳ ຕານໃນເລືອດແລະບໍ່ກໍ່ໃຫ້ເກີດໂລກລະລາຍໃນເລືອດ.
- Thiazolidinediones - ຫຼຸດຜ່ອນປະລິມານນ້ ຳ ຕານທີ່ອອກຈາກຕັບ, ເພີ່ມຄວາມອ່ອນໄຫວຂອງຈຸລັງໄຂມັນຕໍ່ອິນຊູລິນ.Contraindicated ໃນຄວາມລົ້ມເຫຼວຂອງຫົວໃຈ.
ນອກຈາກນີ້, ຜົນກະທົບທີ່ເປັນປະໂຫຍດຕໍ່ການຮັກສາໂລກເບົາຫວານມີການຫຼຸດລົງຂອງນ້ ຳ ໜັກ ເກີນແລະການອອກ ກຳ ລັງກາຍປານກາງຂອງແຕ່ລະຄົນ. ເນື່ອງຈາກຄວາມພະຍາຍາມກ້າມ, ມີການເພີ່ມຂື້ນຂອງການຜຸພັງຂອງນ້ ຳ ຕານແລະການຫຼຸດລົງຂອງເນື້ອໃນຂອງມັນໃນເລືອດ.
ປະຈຸບັນ, ການຄາດຄະເນຂອງພະຍາດເບົາຫວານທຸກຊະນິດແມ່ນມີເງື່ອນໄຂສະດວກ, ມີການຮັກສາຢ່າງພຽງພໍແລະຍຶດ ໝັ້ນ ໃນເລື່ອງອາຫານ, ຄວາມພິການຍັງຄົງຢູ່. ຄວາມຄືບ ໜ້າ ຂອງອາການແຊກຊ້ອນແມ່ນຊ້າລົງຢ່າງຫຼວງຫຼາຍຫລືຢຸດເຊົາຢ່າງສິ້ນເຊີງ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ມັນຄວນຈະສັງເກດວ່າໃນກໍລະນີຫຼາຍທີ່ສຸດ, ເປັນຜົນມາຈາກການປິ່ນປົວ, ສາເຫດຂອງພະຍາດບໍ່ໄດ້ຖືກລົບລ້າງ, ແລະການປິ່ນປົວແມ່ນມີພຽງອາການເທົ່ານັ້ນ.
ພະຍາດແຜ່ລະບາດ
ມີຄວາມຄິດເຫັນວ່າພະຍາດເບົາຫວານແມ່ນພະຍາດທີ່ທັນສະ ໄໝ ສະເພາະ, ການຂູດຮີດຂອງພົນລະເມືອງຂອງພວກເຮົາແລະການຄິດເຖິງການມີຊີວິດທີ່ມີມາດຕະຖານສູງ, ເຮັດໃຫ້ມີອາຫານທີ່ມີຄາໂບໄຮເດຣດຢ່າງແຜ່ຫຼາຍ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ນີ້ບໍ່ແມ່ນແນວນັ້ນ, ເພາະວ່າພະຍາດເບົາຫວານແມ່ນຫຍັງ, ມັນໄດ້ເປັນທີ່ຮູ້ຈັກກັນດີໃນໂລກບູຮານ, ໃນປະເທດເກຣັກບູຮານແລະໂລມ. ຄຳ ວ່າ "ພະຍາດເບົາຫວານ" ແມ່ນຕົ້ນ ກຳ ເນີດຂອງກເຣັກ. ແປຈາກພາສາກະເຣັກ, ມັນຫມາຍຄວາມວ່າ "ຜ່ານ". ການຕີລາຄານີ້ສະທ້ອນເຖິງອາການຕົ້ນຕໍຂອງພະຍາດເບົາຫວານ - ຄວາມຫິວກະຫາຍທີ່ບໍ່ສາມາດຄວບຄຸມໄດ້ແລະການຍ່ຽວຍາກ. ເພາະສະນັ້ນ, ມັນເບິ່ງຄືວ່າທາດແຫຼວທີ່ບໍລິໂພກໂດຍຄົນຜູ້ ໜຶ່ງ ຈະຜ່ານຮ່າງກາຍຂອງລາວ.
ທ່ານ ໝໍ ໃນສະ ໄໝ ບູຮານສາມາດ ກຳ ນົດຄົນເຈັບເປັນໂຣກເບົາຫວານຊະນິດໃດ, ແລະພະຍາດຊະນິດ ທຳ ອິດແມ່ນຖືວ່າບໍ່ສາມາດປິ່ນປົວໄດ້ແລະ ນຳ ໄປສູ່ການເສຍຊີວິດກ່ອນໄວອັນຄວນ, ແລະຜູ້ທີ 2 ໄດ້ຮັບການຮັກສາດ້ວຍອາຫານແລະການອອກ ກຳ ລັງກາຍ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ຄວາມ ສຳ ພັນຂອງໂຣກເບົາຫວານໃນຄົນທີ່ມີໂຣກກະຕ່າຍແລະຮໍໂມນອິນຊູລິນກໍ່ຕັ້ງຂື້ນໃນສະຕະວັດທີ 20 ເທົ່ານັ້ນ. ຈາກນັ້ນຈັດການເພື່ອໃຫ້ໄດ້ຮັບສານອິນຊູລິນຈາກກະເພາະສັດລ້ຽງຂອງສັດລ້ຽງ. ການຄົ້ນພົບເຫຼົ່ານີ້ໄດ້ເຮັດໃຫ້ການ ນຳ ໃຊ້ອິນຊູລິນໃນວົງກວ້າງຂອງໂລກເບົາຫວານ.
ໂລກເບົາຫວານໃນມື້ນີ້ແມ່ນ ໜຶ່ງ ໃນບັນດາພະຍາດທີ່ມັກເກີດຂື້ນ. ໃນທົ່ວໂລກ, ມີປະມານ 250 ລ້ານຄົນທີ່ເປັນໂຣກເບົາຫວານ (ສ່ວນໃຫຍ່ແມ່ນປະເພດທີສອງ), ແລະ ຈຳ ນວນຄົນທີ່ເປັນໂຣກນີ້ມີ ຈຳ ນວນເພີ່ມຂື້ນເລື້ອຍໆ. ນີ້ເຮັດໃຫ້ພະຍາດເບົາຫວານບໍ່ພຽງແຕ່ເປັນບັນຫາທາງການແພດເທົ່ານັ້ນ, ແຕ່ຍັງເປັນບັນຫາທາງສັງຄົມອີກດ້ວຍ. ໃນປະເທດຣັດເຊຍ, ພະຍາດດັ່ງກ່າວໄດ້ຖືກສັງເກດເຫັນໃນ 6% ຂອງປະຊາກອນ, ແລະໃນບາງປະເທດມັນໄດ້ຖືກບັນທຶກໄວ້ໃນທຸກໆສ່ວນສິບ. ເຖິງແມ່ນວ່າທ່ານຫມໍເຊື່ອວ່າຕົວເລກເຫລົ່ານີ້ສາມາດຄາດເດົາໄດ້ຢ່າງຫຼວງຫຼາຍ. ແທ້ຈິງແລ້ວ, ໃນຜູ້ທີ່ປ່ວຍເປັນພະຍາດຊະນິດທີສອງ, ອາການຂອງພະຍາດທາງວິທະຍາແມ່ນສະແດງອອກຢ່າງອ່ອນແອໃນໄລຍະເລີ່ມຕົ້ນ. ຈຳ ນວນຜູ້ປ່ວຍໂລກເບົາຫວານທັງ ໝົດ, ໂດຍ ຄຳ ນຶງເຖິງປັດໄຈນີ້, ຄາດວ່າມີປະມານ 400 ລ້ານຄົນ, ສ່ວນຫຼາຍມັກເປັນໂຣກເບົາຫວານທີ່ຖືກບົ່ງມະຕິໃນຜູ້ໃຫຍ່, ແຕ່ປະມານ 0,2% ຂອງເດັກນ້ອຍກໍ່ປະສົບກັບພະຍາດນີ້. ການຄາດຄະເນກ່ຽວກັບການແຜ່ລະບາດຂອງໂລກເບົາຫວານໃນອະນາຄົດແມ່ນ ໜ້າ ຜິດຫວັງ - ຄາດວ່າໃນປີ 2030 ຈຳ ນວນຄົນເຈັບຈະເພີ່ມຂື້ນທົບສອງເທົ່າ.
ມີຄວາມແຕກຕ່າງດ້ານເຊື້ອຊາດໃນການເກີດຂອງໂຣກເບົາຫວານປະເພດ 2. ພະຍາດເບົາຫວານແມ່ນມີຜົນກະທົບຫຼາຍຕໍ່ຜູ້ຕາງ ໜ້າ ຂອງເຊື້ອຊາດມົງໂກນແລະ Negroid ຫຼາຍກ່ວາ Caucasians.
ອັດຕາສ່ວນຂອງພະຍາດກ່ຽວກັບທາດແປ້ງທາດແປ້ງໃນໂລກ
| ເປີເຊັນຂອງຄົນເຈັບຈາກປະຊາກອນໂລກ | ຈຳ ນວນທັງ ໝົດ, ລ້ານ | |
| ຄວາມອ່ອນເພຍຂອງຄວາມທົນທານຂອງ glucose | 7,5 | 308 |
| ໂຣກເບົາຫວານ mellitus | 6 | 246 |
ພະຍາດດັ່ງກ່າວແມ່ນຂຶ້ນກັບ ໝວດ endocrine. ແລະນີ້ ໝາຍ ຄວາມວ່າໂຣກເບົາຫວານແມ່ນອີງໃສ່ pathogenesis ຂອງຄວາມຜິດປົກກະຕິທີ່ກ່ຽວຂ້ອງກັບການເຮັດວຽກຂອງຕ່ອມ endocrine. ໃນກໍລະນີຂອງໂລກເບົາຫວານ, ພວກເຮົາ ກຳ ລັງເວົ້າກ່ຽວກັບການອ່ອນເພຍຂອງຜົນກະທົບຕໍ່ຮ່າງກາຍຂອງມະນຸດຂອງສານພິເສດ - ອິນຊູລິນ. ໃນໂລກເບົາຫວານ, ແພຈຸລັງຮູ້ສຶກວ່າມັນຂາດ - ບໍ່ວ່າຈະເປັນຫຼືຢ່າງແທ້ຈິງ.
ການເຮັດວຽກຂອງອິນຊູລິນ
ສະນັ້ນ, ການເລີ່ມຕົ້ນຂອງໂລກເບົາຫວານແມ່ນກ່ຽວຂ້ອງຢ່າງໃກ້ຊິດກັບອິນຊູລິນ. ແຕ່ບໍ່ແມ່ນທຸກຄົນຮູ້ວ່າມັນແມ່ນສານປະເພດໃດ, ມັນມາຈາກໃສແລະມັນເຮັດ ໜ້າ ທີ່ຫຍັງ. Insulin ແມ່ນທາດໂປຼຕີນພິເສດ. ການສັງເຄາະຂອງມັນແມ່ນ ດຳ ເນີນຢູ່ໃນຕ່ອມພິເສດຂອງການຮັກສາຄວາມລັບພາຍໃນເຊິ່ງຕັ້ງຢູ່ພາຍໃຕ້ກະເພາະອາຫານຂອງມະນຸດ - ໝາກ ຂີ້ຫິດ.ເວົ້າຢ່າງເຂັ້ມງວດ, ບໍ່ແມ່ນເນື້ອເຍື່ອທັງ ໝົດ ທີ່ກ່ຽວຂ້ອງກັບການຜະລິດອິນຊູລິນ, ແຕ່ມີພຽງສ່ວນ ໜຶ່ງ ຂອງມັນ. ຈຸລັງຂອງຕ່ອມທີ່ຜະລິດອິນຊູລິນເອີ້ນວ່າຈຸລັງທົດລອງແລະຕັ້ງຢູ່ໃນ islet ພິເສດຂອງ Langerhans ຕັ້ງຢູ່ໃນບັນດາເນື້ອເຍື່ອຂອງຕ່ອມ. ຄຳ ວ່າ "ອິນຊູລິນ" ເອງກໍ່ມາຈາກ ຄຳ ວ່າ insula, ເຊິ່ງໃນພາສາລາແຕັງ ໝາຍ ຄວາມວ່າ "islet."
ໜ້າ ທີ່ຂອງອິນຊູລິນມີສ່ວນພົວພັນຢ່າງໃກ້ຊິດກັບການເຜົາຜະຫລານຂອງສານທີ່ ສຳ ຄັນເຊັ່ນທາດແປ້ງ. ບຸກຄົນສາມາດໄດ້ຮັບທາດແປ້ງທີ່ພຽງແຕ່ມີອາຫານເທົ່ານັ້ນ. ເນື່ອງຈາກຄາໂບໄຮເດຣດແມ່ນແຫຼ່ງພະລັງງານ, ຂະບວນການວິທະຍາສາດຕ່າງໆທີ່ເກີດຂື້ນໃນຈຸລັງແມ່ນເປັນໄປບໍ່ໄດ້ຖ້າບໍ່ມີຄາໂບໄຮເດຣດ. ຖືກຕ້ອງ, ບໍ່ແມ່ນທາດແປ້ງທັງ ໝົດ ທີ່ຮ່າງກາຍດູດຊຶມ. ໃນຄວາມເປັນຈິງ, ທາດນ້ ຳ ຕານແມ່ນທາດແປ້ງຕົ້ນຕໍໃນຮ່າງກາຍ. ຖ້າບໍ່ມີນ້ ຳ ຕານ, ຈຸລັງຂອງຮ່າງກາຍຈະບໍ່ສາມາດໄດ້ຮັບພະລັງງານທີ່ ຈຳ ເປັນ. Insulin ບໍ່ພຽງແຕ່ກ່ຽວຂ້ອງກັບການດູດຊຶມ glucose ເທົ່ານັ້ນ. ໂດຍສະເພາະ, ໜ້າ ທີ່ຂອງມັນແມ່ນການສັງເຄາະໄຂມັນ.
Glucose ເປັນຂອງ ໝວດ ທາດແປ້ງງ່າຍໆ. Fructose (ນ້ ຳ ຕານ ໝາກ ໄມ້), ເຊິ່ງພົບໃນປະລິມານຫຼາຍໃນ ໝາກ ໄມ້ແລະ ໝາກ ໄມ້, ຍັງເປັນຂອງຊະນິດນີ້. ເຂົ້າໄປໃນຮ່າງກາຍ, fructose ແມ່ນ metabolized ໃນຕັບກັບ glucose. ນອກຈາກນັ້ນ, ນ້ ຳ ຕານງ່າຍໆ (ສານຜິດປົກກະຕິ) ແມ່ນ sucrose, ເຊິ່ງແມ່ນສ່ວນ ໜຶ່ງ ຂອງຜະລິດຕະພັນເຊັ່ນນ້ ຳ ຕານປົກກະຕິ, ແລະທາດ lactose ເຊິ່ງເປັນສ່ວນ ໜຶ່ງ ຂອງຜະລິດຕະພັນນົມ. ຄາໂບໄຮເດຣດຊະນິດເຫຼົ່ານີ້ກໍ່ຖືກແຍກເປັນທາດນ້ ຳ ຕານ. ຂະບວນການນີ້ເກີດຂື້ນໃນ ລຳ ໄສ້.
ນອກຈາກນັ້ນ, ຍັງມີໂພລີຊີນທາດ (ທາດແປ້ງ) ຈຳ ນວນ ໜຶ່ງ ທີ່ມີລະບົບຕ່ອງໂສ້ໂມເລກຸນຍາວ. ບາງຊະນິດເຊັ່ນ: ທາດແປ້ງແມ່ນຖືກດູດຊຶມຈາກຮ່າງກາຍບໍ່ດີ, ໃນຂະນະທີ່ທາດແປ້ງອື່ນໆເຊັ່ນ: pectin, hemicellulose ແລະ cellulose ບໍ່ໄດ້ ທຳ ລາຍຢູ່ໃນ ລຳ ໄສ້ທັງ ໝົດ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ທາດແປ້ງເຫລົ່ານີ້ມີບົດບາດ ສຳ ຄັນໃນຂະບວນການຍ່ອຍອາຫານ, ສົ່ງເສີມການດູດຊຶມຂອງທາດແປ້ງອື່ນໆແລະຮັກສາລະດັບທີ່ ຈຳ ເປັນຂອງ microflora ໃນ ລຳ ໄສ້.
ເຖິງວ່າຈະມີຄວາມຈິງທີ່ວ່າທາດນ້ ຳ ຕານແມ່ນແຫຼ່ງພະລັງງານຫຼັກ ສຳ ລັບຈຸລັງ, ເນື້ອເຍື່ອສ່ວນໃຫຍ່ແມ່ນບໍ່ສາມາດຮັບມັນໂດຍກົງ. ສໍາລັບຈຸດປະສົງນີ້, ຈຸລັງຕ້ອງການ insulin. ອະໄວຍະວະທີ່ບໍ່ສາມາດມີໄດ້ໂດຍບໍ່ມີອິນຊູລິນແມ່ນອິນຊູລິນ. ມີພຽງຈຸລັງ ຈຳ ນວນ ໜ້ອຍ ເທົ່ານັ້ນທີ່ສາມາດຮັບນ້ ຳ ຕານໂດຍບໍ່ມີອິນຊູລິນ (ເຊິ່ງລວມມີຈຸລັງສະ ໝອງ). ແພຈຸລັງດັ່ງກ່າວເອີ້ນວ່າອິນຊູລິນ. ສຳ ລັບອະໄວຍະວະ ຈຳ ນວນ ໜຶ່ງ, ທາດນ້ ຳ ຕານແມ່ນແຫຼ່ງພະລັງງານດຽວ (ຕົວຢ່າງ, ສຳ ລັບສະ ໝອງ ດຽວກັນ).
ຈະເປັນແນວໃດຜົນສະທ້ອນຂອງສະຖານະການໃນເວລາທີ່, ສໍາລັບເຫດຜົນບາງຢ່າງ, ຈຸລັງຂາດ insulin? ສະຖານະການນີ້ສະແດງອອກດ້ວຍຕົວເອງໃນຮູບແບບຂອງສອງຜົນກະທົບທາງລົບທີ່ ສຳ ຄັນ. ທຳ ອິດຈຸລັງຈະບໍ່ສາມາດຮັບທາດນ້ ຳ ຕານແລະຈະປະສົບກັບຄວາມອຶດຫິວ. ເພາະສະນັ້ນ, ອະໄວຍະວະແລະເນື້ອເຍື່ອຫຼາຍຈະບໍ່ສາມາດເຮັດວຽກຢ່າງຖືກຕ້ອງ. ໃນທາງກົງກັນຂ້າມ, ທາດນ້ ຳ ຕານທີ່ບໍ່ໄດ້ໃຊ້ຈະສະສົມຢູ່ໃນຮ່າງກາຍ, ຕົ້ນຕໍແມ່ນຢູ່ໃນເລືອດ. ສະພາບການນີ້ເອີ້ນວ່າ hyperglycemia. ແມ່ນແລ້ວ, ທາດນ້ ຳ ຕານສ່ວນຫຼາຍມັກຈະຖືກເກັບຮັກສາໄວ້ໃນຕັບເປັນ glycogen (ຈາກບ່ອນທີ່ສາມາດເຮັດໄດ້, ຖ້າ ຈຳ ເປັນ, ກໍ່ຈະກັບຄືນສູ່ເລືອດ), ແຕ່ອິນຊູລິນຍັງ ຈຳ ເປັນ ສຳ ລັບຂະບວນການປ່ຽນ glucose ເປັນ glycogen.
ລະດັບລະດັບນ້ ຳ ຕານໃນເລືອດປົກກະຕິມີປະມານ 3,3 - 5.5 mmol / L. ການ ກຳ ນົດຄຸນຄ່ານີ້ແມ່ນປະຕິບັດໃນໄລຍະການກວດເລືອດໄວ, ເພາະວ່າການກິນອາຫານຈະເຮັດໃຫ້ລະດັບນ້ ຳ ຕານເພີ່ມຂື້ນໃນເວລາສັ້ນໆ. ນ້ ຳ ຕານຫຼາຍເກີນໄປສະສົມຢູ່ໃນເລືອດເຊິ່ງ ນຳ ໄປສູ່ການປ່ຽນແປງທີ່ຮ້າຍແຮງໃນຄຸນສົມບັດຂອງມັນ, ການ ນຳ ້ຕານທີ່ວາງລົງໃສ່ຝາຂອງເສັ້ນເລືອດ. ນີ້ເຮັດໃຫ້ການພັດທະນາຂອງ pathologies ຕ່າງໆຂອງລະບົບການໄຫຼວຽນຂອງແລະໃນທີ່ສຸດ, ກັບ dysfunctions ຂອງລະບົບຮ່າງກາຍຫຼາຍ. ຂະບວນການນີ້ແມ່ນການສະສົມຂອງ glucose ຫຼາຍເກີນໄປໃນເລືອດແລະຖືກເອີ້ນວ່າ mellitus ພະຍາດເບົາຫວານ.
ສາເຫດຂອງໂລກເບົາຫວານແລະແນວພັນຂອງມັນ
ກົນໄກຂອງເຊື້ອພະຍາດຂອງພະຍາດດັ່ງກ່າວຫຼຸດລົງເປັນສອງປະເພດຫຼັກ.ໃນກໍລະນີ ທຳ ອິດ, ນ້ ຳ ຕານຫຼາຍເກີນໄປຈະເຮັດໃຫ້ການຜະລິດອິນຊູລິນຫຼຸດລົງ. ປະກົດການນີ້ສາມາດປາກົດຂື້ນເນື່ອງຈາກມີຂະບວນການທາງດ້ານ pathological ຕ່າງໆ, ຕົວຢ່າງ, ຍ້ອນການອັກເສບຂອງຕັບ - ໂລກກະເພາະ.
ພະຍາດເບົາຫວານຊະນິດອື່ນແມ່ນສັງເກດເຫັນຖ້າການຜະລິດອິນຊູລິນບໍ່ໄດ້ຫຼຸດລົງ, ແຕ່ຢູ່ໃນລະດັບປົກກະຕິ (ຫຼືແມ່ນແຕ່ຢູ່ຂ້າງເທິງເລັກ ໜ້ອຍ). ກົນໄກທາງເດີນທາງໄປສູ່ການພັດທະນາໂຣກເບົາຫວານໃນກໍລະນີນີ້ແມ່ນແຕກຕ່າງກັນ - ການສູນເສຍຄວາມອ່ອນໄຫວຂອງເນື້ອເຍື່ອກັບອິນຊູລິນ.
ພະຍາດເບົາຫວານຊະນິດ ທຳ ອິດເອີ້ນວ່າ - ພະຍາດເບົາຫວານຂອງຊະນິດ ທຳ ອິດ, ແລະພະຍາດຊະນິດທີສອງ - ພະຍາດເບົາຫວານຂອງຊະນິດທີສອງ. ບາງຄັ້ງໂຣກເບົາຫວານປະເພດ 1 ກໍ່ຖືກເອີ້ນວ່າເພິ່ງພາອິນຊູລິນ, ແລະພະຍາດເບົາຫວານຊະນິດທີ 2 ແມ່ນເອີ້ນວ່າບໍ່ແມ່ນເພິ່ງພາອິນຊູລິນ.
ນອກນັ້ນຍັງມີພະຍາດເບົາຫວານຊະນິດອື່ນໆເຊັ່ນ: ພະຍາດເບົາຫວານໃນຮ່າງກາຍ, ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເບົາຫວານ, ໂຣກເບົາຫວານໂຣກໂຣກເບົາຫວານແລະໂຣກອື່ນໆ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ພວກມັນມີ ໜ້ອຍ ຫຼາຍກ່ວາສອງປະເພດຫຼັກ.
ນອກຈາກນັ້ນ, insipidus ພະຍາດເບົາຫວານຄວນໄດ້ຮັບການພິຈາລະນາແຍກຕ່າງຫາກຈາກໂລກເບົາຫວານ. ນີ້ແມ່ນຊື່ຂອງຊະນິດຂອງພະຍາດທີ່ມີອາການຍ່ຽວເພີ່ມຂື້ນ (polyuria), ແຕ່ມັນບໍ່ໄດ້ເກີດມາຈາກ hyperglycemia, ແຕ່ຍ້ອນປະເພດອື່ນໆຂອງສາເຫດ, ເຊັ່ນ: ພະຍາດ ໝາກ ໄຂ່ຫລັງຫຼືໂຣກໄຕ.
ເຖິງວ່າຈະມີຄວາມຈິງທີ່ວ່າໂຣກເບົາຫວານ mellitus ມີຄຸນລັກສະນະທີ່ເຮັດໃຫ້ພວກມັນມີຄວາມສາມັກຄີກັນ, ອາການແລະການຮັກສາພະຍາດເບົາຫວານຂອງທັງສອງແນວພັນຕົ້ນຕໍໂດຍທົ່ວໄປແມ່ນແຕກຕ່າງກັນຫຼາຍ.
ພະຍາດເບົາຫວານສອງຊະນິດ - ລັກສະນະເດັ່ນ
| ລົງລາຍເຊັນ | ໂລກເບົາຫວານປະເພດ 1 | ໂລກເບົາຫວານປະເພດ 2 |
| ອາຍຸຂອງຄົນເຈັບ | ໂດຍປົກກະຕິອາຍຸຕໍ່າກວ່າ 30 ປີ | ປົກກະຕິແລ້ວໃນໄລຍະ 40 |
| ບົດບາດຍິງຊາຍຂອງຄົນເຈັບ | ສ່ວນໃຫຍ່ແມ່ນຜູ້ຊາຍ | ສ່ວນໃຫຍ່ແມ່ນຜູ້ຍິງ |
| ການເລີ່ມຕົ້ນຂອງໂລກເບົາຫວານ | ເຜັດ | ຄ່ອຍໆ |
| ຄວາມອ່ອນໄຫວຂອງແພຈຸລັງກັບອິນຊູລິນ | ທຳ ມະດາ | ຕ່ ຳ |
| ຄວາມລັບຂອງ Insulin | ໃນໄລຍະເບື້ອງຕົ້ນ - ຫຼຸດລົງ, ມີໂຣກເບົາຫວານຮ້າຍແຮງ - ບໍ່ | ໃນໄລຍະເບື້ອງຕົ້ນ - ເພີ່ມຂື້ນຫຼືປົກກະຕິ, ເຊິ່ງເປັນໂລກເບົາຫວານຮ້າຍແຮງ - ຫຼຸດລົງ |
| ການປິ່ນປົວດ້ວຍ Insulin ສຳ ລັບໂຣກເບົາຫວານ | ແມ່ນມີຄວາມຈໍາເປັນ | ໃນໄລຍະເບື້ອງຕົ້ນແມ່ນບໍ່ ຈຳ ເປັນ, ໃນກໍລະນີຮ້າຍແຮງ - ຈຳ ເປັນ |
| ນ້ ຳ ໜັກ ຮ່າງກາຍຂອງຄົນເຈັບ | ໃນໄລຍະເບື້ອງຕົ້ນ - ປົກກະຕິ, ຈາກນັ້ນຫຼຸດລົງ | ເຂດພູສູງ |
ພະຍາດເບົາຫວານທີ່ຂື້ນກັບ Insulin
ພະຍາດເບົາຫວານນີ້ເກີດຂື້ນໃນຄົນເຈັບທຸກສ່ວນສິບໃນ ຈຳ ນວນຄົນເຈັບທີ່ເປັນພະຍາດນີ້. ເຖິງຢ່າງໃດກໍ່ຕາມ, ໃນສອງຊະນິດຂອງພະຍາດເບົາຫວານ, ພະຍາດເບົາຫວານຊະນິດ 1 ແມ່ນຖືວ່າຮ້າຍແຮງທີ່ສຸດແລະມັກຈະເຮັດໃຫ້ເກີດອາການແຊກຊ້ອນເຖິງຊີວິດ.
ໂຣກເບົາຫວານຊະນິດ ທຳ ອິດ, ຕາມກົດລະບຽບ, ແມ່ນພະຍາດທີ່ໄດ້ມາ. ມັນເກີດຈາກການເຮັດວຽກຜິດປົກກະຕິຂອງກະຕຸກ. ການຜິດປົກກະຕິຂອງຕ່ອມແມ່ນຕິດຕາມມາຈາກການຫຼຸດລົງຂອງປະລິມານອິນຊູລິນທີ່ຜະລິດເຊິ່ງ ນຳ ໄປສູ່ພະຍາດເບົາຫວານ. ເປັນຫຍັງທາດເຫຼັກຈຶ່ງຢຸດເຮັດວຽກ? ປະກົດການນີ້ສາມາດປາກົດຂື້ນມາຈາກຫລາຍໆເຫດຜົນ, ແຕ່ສ່ວນຫຼາຍມັນມັກເກີດຂື້ນຍ້ອນການອັກເສບຂອງຕ່ອມ. ສ່ວນຫຼາຍມັກ, ມັນສາມາດເກີດມາຈາກການຕິດເຊື້ອໄວຣັດທີ່ເປັນລະບົບໄວຣັດແລະຂະບວນການຕໍ່ຕ້ານເຊື້ອໄວຣັດ, ໃນເວລາທີ່ລະບົບພູມຕ້ານທານເລີ່ມໂຈມຕີຈຸລັງຂອງ pancreatic. ອີກຢ່າງ ໜຶ່ງ, ໂລກເບົາຫວານຊະນິດ ທຳ ອິດມັກເກີດຂື້ນຍ້ອນເປັນມະເລັງ. ປັດໄຈທີ່ຮ້າຍແຮງທີ່ເອື້ອອໍານວຍໃຫ້ແກ່ການພັດທະນາຂອງພະຍາດແມ່ນການເປັນໂຣກທີ່ມີເຊື້ອໄວຣັດ. ນອກຈາກນັ້ນ, ສະຖານະການອື່ນໆມີບົດບາດໃນການປະກົດຕົວຂອງພະຍາດເບົາຫວານໃນຮູບແບບ ທຳ ອິດ:
- ຄວາມກົດດັນທີ່ບຸກຄົນໃດ ໜຶ່ງ ໄດ້ຖືກປະເຊີນຢູ່
- hypoxia ຫ້ອງ pancreatic,
- ອາຫານທີ່ບໍ່ຖືກຕ້ອງ (ອຸດົມໄປດ້ວຍໄຂມັນແລະອາຫານໂປຕີນຕໍ່າ).
ສ່ວນຫຼາຍມັກ, ການພັດທະນາຂອງຜູ້ທີ່ເພິ່ງພາອາໃສອິນຊູລິນເກີດຂື້ນໃນໄວ ໜຸ່ມ (ເຖິງ 30 ປີ). ເຖິງຢ່າງໃດກໍ່ຕາມ, ເຖິງແມ່ນວ່າຜູ້ສູງອາຍຸກໍ່ບໍ່ປອດໄພຈາກພະຍາດນີ້.
ໂຣກເບົາຫວານປະເພດ 1 ສະແດງອອກແນວໃດ?
ພະຍາດດັ່ງກ່າວແມ່ນມີລັກສະນະເປັນໄລຍະເບື້ອງຕົ້ນສ້ວຍແຫຼມ, ສະນັ້ນອາການ ທຳ ອິດຂອງພະຍາດເບົາຫວານແມ່ນບໍ່ຄ່ອຍຈະແຈ້ງ.ອາການຕົ້ນຕໍຂອງພະຍາດເບົາຫວານແມ່ນການຫິວນໍ້າຢ່າງຮຸນແຮງ, ການບໍລິໂພກນ້ ຳ ໃນປະລິມານຫລາຍ. ເພາະສະນັ້ນ, ປະລິມານຂອງປັດສະວະຂັບຖ່າຍ (polyuria) ກໍ່ເພີ່ມຂຶ້ນເຊັ່ນກັນ. ປັດສະວະຂອງຄົນເຈັບມັກຈະມີລົດຫວານ, ເຊິ່ງໄດ້ຖືກອະທິບາຍຈາກເນື້ອໃນຂອງນ້ ຳ ຕານເພີ່ມຂື້ນໃນນັ້ນ. ອາການນີ້ແມ່ນການເພີ່ມຂື້ນຂອງຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນນ້ ຳ ຍ່ຽວ, ເຊິ່ງເອີ້ນວ່າ glucosuria. ການພັດທະນາຂອງ glucosuria ແມ່ນສັງເກດເຫັນເມື່ອຄວາມເຂັ້ມຂົ້ນຂອງນໍ້າຕານໃນເລືອດເກີນ 10 mmol / L. ໃນກໍລະນີນີ້, ການກັ່ນຕອງຂອງ ໝາກ ໄຂ່ຫຼັງເລີ່ມຕົ້ນທີ່ຈະຮັບມືກັບການ ກຳ ຈັດຂອງນ້ ຳ ຕານແລະມັນກໍ່ເລີ່ມໄຫຼເຂົ້າສູ່ປັດສະວະ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ດ້ວຍພະຍາດທາງເສັ້ນປະສາດບາງຢ່າງ, ນໍ້າຕານໃນນໍ້າຍ່ຽວມັກຈະຖືກສັງເກດເຫັນໃນລະດັບນໍ້າຕານໃນເລືອດປົກກະຕິ, ສະນັ້ນພາລາມິເຕີນີ້ - ການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນປັດສະວະບໍ່ແມ່ນສັນຍານທີ່ ກຳ ນົດຂອງໂລກເບົາຫວານ.
ນອກຈາກນີ້, ໂຣກເບົາຫວານ mellitus ແມ່ນສະແດງໂດຍການເພີ່ມຂື້ນຂອງພະຍາດໃນຄວາມຢາກອາຫານ (polyphagy). ປະກົດການນີ້ແມ່ນໄດ້ຖືກອະທິບາຍງ່າຍໆ, ເພາະວ່າຍ້ອນຄວາມຈິງທີ່ວ່າທາດນ້ ຳ ຕານບໍ່ເຂົ້າສູ່ຈຸລັງ, ຮ່າງກາຍປະສົບກັບການຂາດແຄນພະລັງງານຢ່າງບໍ່ຢຸດຢັ້ງແລະເນື້ອເຍື່ອທີ່ຫິວໂຫຍສົ່ງຜົນໃຫ້ສະ ໝອງ. ດ້ວຍການ ນຳ ໃຊ້ອາຫານຢ່າງຕໍ່ເນື່ອງ, ຄົນເຈັບບໍ່ໄດ້ຮັບນ້ ຳ ໜັກ, ແຕ່ກໍ່ຈະສູນເສຍໄປ. ອາການອື່ນໆຂອງພະຍາດແມ່ນຄວາມອ່ອນເພຍແລະອ່ອນເພຍ, ຜິວ ໜັງ ຄັນ, ເຈັບຫົວຢ່າງຕໍ່ເນື່ອງ, ຄວາມດັນເລືອດເພີ່ມຂື້ນແລະຄວາມພິການທາງສາຍຕາ. ເມື່ອມີການວິເຄາະທາງເດີນປັດສະວະ, ອາເຊຕາໂມນຈະຖືກກວດພົບໃນນັ້ນ, ເຊິ່ງເປັນຜົນມາຈາກການ ນຳ ໃຊ້ຮ້ານຂາຍໄຂມັນໂດຍຈຸລັງ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ອາຊິດໂຕນມັກຈະຖືກຂັບຖ່າຍພ້ອມກັບນ້ ຳ ປັດສະວະໃນພະຍາດອື່ນໆອີກຫຼາຍຢ່າງເຊັ່ນ: ອັກເສບ. ໂດຍສະເພາະແມ່ນ, ອາຊິດໂຕນໃນນໍ້າຍ່ຽວຈະປາກົດຢູ່ໃນເດັກນ້ອຍ. ສະນັ້ນ, ສະພາບການນີ້ບໍ່ຄວນຖືວ່າເປັນສັນຍານທີ່ ກຳ ນົດຂອງໂລກເບົາຫວານ.
ຄວາມຜັນຜວນໃນລະດັບຂອງທາດນ້ ຳ ຕານໃນເລືອດມັກຈະເຮັດໃຫ້ຄຸນຄ່າທີ່ຜິດປົກກະຕິສູງຫຼືຕ່ ຳ, ແລະເປັນຜົນ - ຈົນເຖິງຂັ້ນເປັນໂລກຕ່ອມນ້ ຳ ຕານໃນເລືອດ. ເງື່ອນໄຂເຫຼົ່ານີ້ມັກຈະສິ້ນສຸດລົງໃນການຕາຍຂອງຄົນເຈັບ.
ໂຣກເບົາຫວານທົ່ວໄປແມ່ນໂຣກ Raynaud, ລວມທັງ:
- scleroderma
- ໂລກເອດສ໌
- ໂລກຂໍ້ອັກເສບ
- thromboangiitis obliterans, ເປັນໂຣກປອດແຫ້ງ.
- ຄວາມເຢັນແລະມຶນຂອງແຂນຂາ,
- ຄວາມເຈັບປວດໃນມື.
ພະຍາດເບົາຫວານໃນຮູບແບບ ທຳ ອິດແມ່ນບໍ່ພຽງແຕ່ປິ່ນປົວໄດ້, ແຕ່ຍັງເປັນໂຣກທີ່ມີຄວາມສ່ຽງທີ່ເປັນອັນຕະລາຍ. ຖ້າຄົນເຈັບບໍ່ໄດ້ຮັບການປິ່ນປົວ, ພະຍາດເບົາຫວານທີ່ເພິ່ງອິນຊູລິນຂອງລາວຈະກາຍເປັນພາວະແຊກຊ້ອນຕ່າງໆເຊັ່ນ: ketoacidosis ຫຼືໂລກເບົາຫວານທີ່ເປັນໂລກເບົາຫວານເຊິ່ງຈະເຮັດໃຫ້ເສຍຊີວິດໄດ້ຢ່າງແນ່ນອນ. ອີງຕາມຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດ, ຂັ້ນຕອນຂອງພະຍາດເບົາຫວານຈະຖືວ່າບໍ່ຮຸນແຮງ, ຮຸນແຮງຫຼືປານກາງ.
ຂັ້ນຕອນຂອງພະຍາດເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນ
| ຂັ້ນຕອນຂອງໂລກເບົາຫວານ | ຄຸນຄ່າຂອງຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດຂອງຄົນເຈັບ, mmol / l | ຄຸນຄ່າໃນລະດັບ glucosuria, g / l |
| ງ່າຍດາຍ | 14 | >40 |
ການສຶກສາຂອງຄົນເຈັບເປັນສ່ວນ ໜຶ່ງ ຂອງການ ບຳ ບັດ
ອົງປະກອບທີ່ ສຳ ຄັນຂອງການຮັກສາໂລກເບົາຫວານແມ່ນການສຶກສາຂອງຄົນເຈັບ. ຄົນເຈັບຄວນຮູ້ວ່າລາວ ຈຳ ເປັນຕ້ອງເຮັດແນວໃດຖ້າມີສະພາບການເປັນໂລກເບົາຫວານຫຼື hyperglycemia, ວິທີການຕິດຕາມກວດກາລະດັບ glucose ໃນເລືອດຢ່າງສະ ໝໍ່າ ສະ ເໝີ, ວິທີການປ່ຽນອາຫານ. ຂໍ້ມູນທີ່ຄ້າຍຄືກັນຄວນຈະມີໃຫ້ແກ່ຍາດພີ່ນ້ອງຂອງຄົນເຈັບ.
ພະຍາດເບົາຫວານແມ່ນພະຍາດທີ່ກ່ຽວກັບເຄື່ອງຍ່ອຍ. ສະນັ້ນ, ອາຫານທີ່ອີງໃສ່ຫຼັກການໃນການ ຈຳ ກັດປະລິມານຄາໂບໄຮເດຣດໃນອາຫານແມ່ນວິທີການຮັກສາທີ່ ສຳ ຄັນ. ຖ້າບໍ່ມີອາຫານການກິນ, ຄົນເຈັບມີຄວາມສ່ຽງທີ່ຈະເສຍຊີວິດຍ້ອນຜົນຂອງການພັດທະນາສະພາບຂອງໂລກ hyper-hypoglycemia ທີ່ຮ້າຍແຮງ.
ຄາບອາຫານ ສຳ ລັບພະຍາດທີ່ມີພະຍາດເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນຄວນອີງໃສ່ການສັງເກດຢ່າງເຂັ້ມງວດກ່ຽວກັບມາດຕະຖານຂອງຄາໂບໄຮເດຣດທີ່ເຂົ້າໄປໃນຮ່າງກາຍຂອງຄົນເຈັບ. ເພື່ອຄວາມສະດວກໃນການຄິດໄລ່ຄາໂບໄຮເດຣດ, ໜ່ວຍ ວັດແທກພິເສດ, ໜ່ວຍ ວັດເຂົ້າຈີ່ (XE), ໄດ້ຖືກ ນຳ ສະ ເໜີ ໃນການປະຕິບັດການປິ່ນປົວໂຣກເບົາຫວານ. ໜຶ່ງ XE ມີທາດແປ້ງງ່າຍໆ 10 ກຣາມ, ຫຼືເຂົ້າຈີ່ 20 g. ປະລິມານ XE ທີ່ບໍລິໂພກຕໍ່ມື້ແມ່ນເລືອກໂດຍທ່ານ ໝໍ ເປັນສ່ວນບຸກຄົນ, ຄຳ ນຶງເຖິງການອອກ ກຳ ລັງກາຍ, ນ້ ຳ ໜັກ ຂອງຄົນເຈັບແລະຄວາມຮຸນແຮງຂອງພະຍາດ.ໃນກໍລະນີທີ່ເປັນໂລກເບົາຫວານທີ່ມີສານອິນຊູລິນ, ການດື່ມເຫຼົ້າແມ່ນຖືກຫ້າມຢ່າງເຂັ້ມງວດ.
ໂລກເບົາຫວານທີ່ບໍ່ແມ່ນທາດອິນຊູລິນ
ໂຣກເບົາຫວານຊະນິດນີ້ແມ່ນພົບຫຼາຍທີ່ສຸດ. ອີງຕາມສະຖິຕິ, ມັນພົບເຫັນຢູ່ໃນປະມານ 85% ຂອງພະຍາດເບົາຫວານ. ໂຣກເບົາຫວານປະເພດ 2 ບໍ່ຄ່ອຍເກີດຂື້ນໃນໄວ ໜຸ່ມ. ມັນເປັນລັກສະນະພິເສດຂອງຜູ້ໃຫຍ່ໄວກາງຄົນແລະຜູ້ເຖົ້າ.
ພະຍາດຊະນິດທີ 2 ແມ່ນເກີດມາຈາກການຂາດການຜະລິດອິນຊູລິນ, ແຕ່ຍ້ອນການລະເມີດຂອງການພົວພັນລະຫວ່າງອິນຊູລິນແລະເນື້ອເຍື່ອ. ຈຸລັງຢຸດເຊົາການດູດຊືມອິນຊູລິນແລະ glucose ເລີ່ມສະສົມໃນເລືອດ. ສາເຫດຂອງປະກົດການດັ່ງກ່າວຍັງບໍ່ທັນໄດ້ຮັບການຊີ້ແຈງຢ່າງເຕັມສ່ວນ, ແຕ່ຕາມທີ່ນັກວິທະຍາສາດເຊື່ອ, ບົດບາດ ສຳ ຄັນໃນການເປັນພະຍາດພະຍາດເບົາຫວານແມ່ນມີໂດຍ:
- ການປ່ຽນແປງຂອງອັດຕາການດູດຊຶມຂອງທາດນ້ ຳ ຕານໃນ ລຳ ໄສ້,
- ການເລັ່ງຂະບວນການຂອງການ ທຳ ລາຍອິນຊູລິນ
- ຫຼຸດລົງໃນຈໍານວນຂອງ receptors insulin ໃນຈຸລັງ.
ໂດຍສະເພາະ, ໃນບາງພະຍາດທາງວິທະຍາ, ຈຸລັງພູມຕ້ານທານຂອງຮ່າງກາຍສາມາດຮັບຮູ້ວ່າຕົວຮັບ insulin ເປັນ antigens ແລະ ທຳ ລາຍພວກມັນ.
ສະພາບຕົ້ນຕໍທີ່ສົ່ງຜົນກະທົບຕໍ່ຄວາມເປັນໄປໄດ້ຂອງການພັດທະນາໂລກເບົາຫວານແມ່ນໂລກອ້ວນ. ນີ້ແມ່ນສະແດງໃຫ້ເຫັນໂດຍສະຖິຕິ, ເພາະວ່າ 80% ຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານທີ່ບໍ່ແມ່ນອິນຊູລິນແມ່ນມີນ້ ຳ ໜັກ ເກີນ.
ໃນບັນດາປັດໃຈທີ່ປະກອບສ່ວນເຂົ້າໃນການພັດທະນາພະຍາດ, ຍັງສາມາດ ຈຳ ແນກໄດ້:
- ຊີວິດ sedentary
- ສູບຢາ
- ໂລກກີນເຫລົ້າຫລາຍ
- hypertension
- ຂາດການອອກ ກຳ ລັງກາຍ,
- ອາຫານທີ່ຜິດ
- ຄວາມກົດດັນ
- ກິນຢາບາງຊະນິດ, ເຊັ່ນ glucocorticosteroids.
ບົດບາດທີ່ ສຳ ຄັນຍັງມີບົດບາດທາງພັນທຸ ກຳ ແລະການສືບພັນທາງພັນທຸ ກຳ. ຖ້າຢ່າງ ໜ້ອຍ ພໍ່ແມ່ ໜຶ່ງ ຄົນເຈັບປ່ວຍທີ່ເປັນພະຍາດເບົາຫວານທີ່ບໍ່ແມ່ນອິນຊູລິນ, ຫຼັງຈາກນັ້ນຄວາມເປັນໄປໄດ້ທີ່ເດັກໃນໄວ ໜຸ່ມ ຈະມີໂຣກນີ້ແມ່ນ 80%.
ມີຄວາມເຂົ້າໃຈຜິດວ່າພະຍາດເບົາຫວານສາມາດນໍາໄປສູ່ການບໍລິໂພກຂອງຫວານຫຼາຍເກີນໄປ, ແມ່ນແຕ່ຄັ້ງດຽວ. ໃນຄວາມເປັນຈິງແລ້ວ, ນີ້ບໍ່ແມ່ນດັ່ງນັ້ນ, ຄົນທີ່ມີສຸຂະພາບແຂງແຮງສາມາດກິນເຂົ້າ ໜົມ ຫວານໄດ້ໃນເວລາດຽວກັນ, ແລະສິ່ງນີ້ຈະບໍ່ສົ່ງຜົນກະທົບຕໍ່ສຸຂະພາບຂອງລາວ. ສິ່ງ ໜຶ່ງ ອີກແມ່ນວ່າການກິນຂອງຫວານເປັນປະ ຈຳ ມັກຈະເຮັດໃຫ້ໂລກອ້ວນ, ແຕ່ການທີ່ມີນ້ ຳ ໜັກ ຫຼາຍເກີນໄປແມ່ນສາມາດເຮັດໃຫ້ຂະບວນການຕ່າງໆ ນຳ ໄປສູ່ໂລກເບົາຫວານ.
ອາການຂອງໂລກເບົາຫວານ
ໂລກເບົາຫວານທີ່ບໍ່ແມ່ນທາດອິນຊູລິນພັດທະນາຊ້າໃນໄລຍະເວລາຫຼາຍປີ. ເພາະສະນັ້ນ, ຄົນເຈັບມັກຈະບໍ່ເອົາໃຈໃສ່ກັບອາການ ທຳ ອິດຂອງພະຍາດເບົາຫວານ, ຍ້ອນວ່າພວກມັນມີການປ່ຽນແປງທີ່ກ່ຽວຂ້ອງກັບອາຍຸ, ການເຮັດວຽກເກີນເວລາ. ໃນໄລຍະຕົ້ນໆ, ອາການຂອງພະຍາດເບົາຫວານມັກຈະບໍ່ພົບເລີຍ. ດັ່ງນັ້ນ, ອາການ ທຳ ອິດຂອງພະຍາດເບົາຫວານປະກົດວ່າມີພຽງການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດ.
ມີຊຸດຂອງອາການປົກກະຕິຂອງພະຍາດເບົາຫວານທີ່ບໍ່ແມ່ນອິນຊູລິນ. ຄົນເຈັບເລີ່ມກັງວົນກ່ຽວກັບຄວາມຫິວນ້ ຳ ຫຼາຍ, ການຖ່າຍເບົາເລື້ອຍໆ, ນອນຫຼັບບໍ່ຫຼັບໃນຕອນກາງຄືນ, ເມື່ອຍລ້າ, ອ່ອນເພຍແລະນອນບໍ່ຫຼັບໃນຕອນກາງເວັນ.
ພ້ອມກັນນີ້, ອາການ ທຳ ອິດຂອງພະຍາດເບົາຫວານປະກອບມີດັ່ງນີ້:
- ການຮັກສາບາດແຜຊ້າ
- ຄວາມບົກຜ່ອງດ້ານສາຍຕາ
- ວິນຫົວຫລືວິນວຽນທີ່ທົນທານ,
- ແຂນຂາຫລືແຂນຂາ,
- ໂລກຜິວ ໜັງ.
ໃນທາງກົງກັນຂ້າມ, ປະກົດການທີ່ຄ້າຍຄືກັນມັກຈະພັດທະນາກັບບັນດາພະຍາດທາງດ້ານວິທະຍາສາດອື່ນໆ, ສະນັ້ນ, ການບົ່ງມະຕິ, ແລະການ ກຳ ນົດປະເພດຂອງໂລກເບົາຫວານຄວນໄດ້ຮັບການປະຕິບັດໂດຍທ່ານ ໝໍ, ແລະບໍ່ແມ່ນຄົນເຈັບເອງ.
ຖ້າບໍ່ໄດ້ຮັບການປິ່ນປົວ, ອາການແຊກຊ້ອນຮ້າຍແຮງເລີ່ມຕົ້ນ - ໂຣກ neuropathy, ໂຣກ nephropathy, retinopathy, angiopathy.
ອາການທີ່ປິດບັງຂອງການປ່ຽນແປງຂອງທາດແປ້ງທາດແປ້ງແມ່ນການຊ້າລົງຂອງການສັງເຄາະທາດໂປຣຕີນແລະກົດໄຂມັນ. ດ້ວຍຄວາມຄືບ ໜ້າ ຂອງພະຍາດ, ອາການຂອງພະຍາດວິທະຍາພັດທະນາແລະກາຍເປັນທີ່ ໜ້າ ສັງເກດ. ໃນທີ່ສຸດ, ລະດັບເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດເລີ່ມຕົ້ນສົ່ງຜົນກະທົບຕໍ່ການເຮັດວຽກຂອງກະດູກສັນຫຼັງ, ຂະບວນການສັງເຄາະອິນຊູລິນຈະຖືກລົບກວນ. Ketoacidosis ພັດທະນາ, ແລະການສູນເສຍນ້ ຳ ແລະ electrolytes ໃນຍ່ຽວຈະເພີ່ມຂື້ນ.
ອະນຸພັນຂອງ sulfonylureas
ປະເພດຢາທົ່ວໄປອີກອັນ ໜຶ່ງ ແມ່ນຢາທີ່ກ່ຽວຂ້ອງກັບທາງເຄມີທີ່ມີສານເຄມີ sulfanilurea (tolbutamide, glibenclamide, glimepiride). ພວກມັນຖືກ ນຳ ໃຊ້ ສຳ ລັບໂຣກເບົາຫວານປານກາງ, ເມື່ອ metformin ບໍ່ຊ່ວຍຄົນເຈັບຫລືການໃຊ້ຂອງມັນກໍ່ເປັນໄປບໍ່ໄດ້ຍ້ອນເຫດຜົນບາງຢ່າງ. ຫຼັກການຂອງການກະ ທຳ ຂອງ sulfanilurea ອະນຸພັນແມ່ນອີງໃສ່ການກະຕຸ້ນຂອງຈຸລັງ pancreatic, ຍ້ອນວ່າມັນເລີ່ມຜະລິດອິນຊູລິນຫຼາຍຂື້ນ. ກົນໄກອັນດັບສອງແມ່ນກ່ຽວຂ້ອງກັບການສະກັດກັ້ນຂະບວນການສັງເຄາະ glucagon ແລະການປ່ອຍ glucose ອອກຈາກຕັບ. ຂໍ້ເສຍປຽບຂອງກອງທຶນເຫຼົ່ານີ້ແມ່ນຄວາມເປັນໄປໄດ້ສູງຂອງການເປັນໂຣກເບົາຫວານດ້ວຍປະລິມານທີ່ບໍ່ຖືກຕ້ອງ.
ອາຫານແມ່ນ ໜຶ່ງ ໃນອົງປະກອບທີ່ ສຳ ຄັນທີ່ສຸດໃນການຮັກສາໂລກເບົາຫວານທີ່ບໍ່ແມ່ນອິນຊູລິນໃນໄລຍະເວລາໃດ ໜຶ່ງ ຂອງພະຍາດ. ຫຼັກການຕົ້ນຕໍຂອງຄາບອາຫານແມ່ນການຫຼຸດຜ່ອນປະລິມານຄາໂບໄຮເດດທີ່ບໍລິໂພກ. ຫນ້າທໍາອິດ, ນີ້ໃຊ້ກັບນ້ໍາຕານທີ່ຫລອມໂລຫະ, ເຊິ່ງຮ່າງກາຍແມ່ນຍ່ອຍງ່າຍທີ່ສຸດ. ມັນໄດ້ຖືກແນະນໍາໃຫ້ເພີ່ມການນໍາໃຊ້ເສັ້ນໃຍທີ່ບໍ່ສາມາດຍ່ອຍໄດ້, ເນື່ອງຈາກວ່າມັນປ້ອງກັນການດູດຊຶມຂອງທາດແປ້ງທາດແປ້ງທີ່ງ່າຍດາຍ, ເຮັດໃຫ້ສະຖຽນລະພາບໃນຂະບວນການຍ່ອຍອາຫານ, ປັບປຸງອົງປະກອບຂອງ microflora ໃນລໍາໄສ້.
ໃນການຮັກສາໂລກເບົາຫວານທີ່ບໍ່ແມ່ນທາດອິນຊູລິນ, ຄວນດື່ມເຫຼົ້າໃນລະດັບ ໜຶ່ງ. ນີ້ແມ່ນເນື່ອງມາຈາກຄວາມຈິງທີ່ວ່າເຫຼົ້າຈະລົບກວນຂະບວນການ ທຳ ມະຊາດຂອງການເຜົາຜານອາຫານ, ລວມທັງຂະບວນການຜະລິດອິນຊູລິນແລະການດູດຊຶມທາດນ້ ຳ ຕານໂດຍເນື້ອເຍື່ອ.
ໂລກເບົາຫວານໃນທ້ອງ
ພະຍາດເບົາຫວານໃນໄລຍະຖືພາແມ່ນພະຍາດທີ່ເກີດຂື້ນໃນແມ່ຍິງເທົ່ານັ້ນໃນຂະບວນການທີ່ຈະເອົາລູກອອກ. ຫຼັກສູດແລະອາການຂອງໂຣກເບົາຫວານໃນທ້ອງແມ່ນຄ້າຍຄືກັບໂຣກເບົາຫວານທີ່ບໍ່ແມ່ນພະຍາດອິນຊູລິນ. ພະຍາດນີ້ເກີດຂື້ນໃນ 2-5% ຂອງແມ່ຍິງຖືພາ. ການຄາດຄະເນແບບປົກກະຕິຂອງພະຍາດວິທະຍາແມ່ນການຫາຍຕົວຂອງມັນດ້ວຍຕົນເອງຫຼັງຈາກສິ້ນສຸດການຖືພາ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ມັນບໍ່ໄດ້ເກີດຂື້ນເລື້ອຍໆ. ນອກຈາກນີ້, ມັນຍັງພົບວ່າໂຣກເບົາຫວານໃນທາງທ້ອງເພີ່ມຄວາມສ່ຽງຕໍ່ການເປັນໂລກເບົາຫວານທີ່ບໍ່ແມ່ນອິນຊູລິນໃນຜູ້ຍິງ. ນອກຈາກນັ້ນ, ໂລກເບົາຫວານໃນທ້ອງສາມາດສົ່ງຜົນກະທົບໃນທາງລົບຂອງການຖືພາ, ເຮັດໃຫ້ເກີດຄວາມຜິດປົກກະຕິຕ່າງໆໃນການພັດທະນາຂອງລູກ, ແລະ ນຳ ໄປສູ່ການເພີ່ມຂື້ນຂອງມວນມະນຸດທີ່ເກີດ ໃໝ່. ພະຍາດເບົາຫວານໃນທ້ອງຄວນຈະແຍກອອກຈາກໂລກເບົາຫວານ ທຳ ມະດາຂອງຕົວ ທຳ ອິດແລະທີສອງທີ່ປະກົດຕົວກ່ອນການຖືພາ.
ແນວພັນ SD MODY
ມັນມີລັກສະນະໃກ້ຊິດກັບພະຍາດເບົາຫວານທີ່ມີອິນຊູລິນ, ແຕ່ມັນຍັງມີບາງສ່ວນຂອງພະຍາດເບົາຫວານທີ່ບໍ່ແມ່ນອິນຊູລິນ. ນີ້ແມ່ນພະຍາດທາງລະບົບພູມຕ້ານທານທີ່ປະກອບດ້ວຍການຫຼຸດລົງຂອງການຜະລິດອິນຊູລິນ. ມັນເຊື່ອວ່າໃນບັນດາຄົນເຈັບທຸກຄົນທີ່ເປັນໂລກເບົາຫວານ, ປະມານ 5% ມີໂຣກນີ້. ພະຍາດວິທະຍາມັກຈະສະແດງອອກເຖິງໄວ ໜຸ່ມ. ເມື່ອປຽບທຽບກັບພະຍາດເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນໂດຍປົກກະຕິ, ກັບໂຣກເບົາຫວານແບບ MODY, ຄວາມຕ້ອງການຂອງຄົນເຈັບຕໍ່ອິນຊູລິນບໍ່ສູງປານໃດ.
ໂຣກເບົາຫວານເປັນໂຣກເສັ້ນເລືອດທີ່ມັກຈະພັດທະນາຂື້ນເທື່ອລະກ້າວ. ພະຍາດເບົາຫວານມີສາມຂັ້ນຕອນ. ພາລາມິເຕີຕົ້ນຕໍເນື່ອງຈາກໄລຍະເຫຼົ່ານີ້ສາມາດ ຈຳ ແນກໄດ້ແມ່ນຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນ plasma ເລືອດ.
ຂັ້ນຕອນຂອງໂລກເບົາຫວານແລະທາດນ້ ຳ ຕານໃນເລືອດ
| ຂັ້ນຕອນຂອງໂລກເບົາຫວານ | ້ໍາຕານໄວຈາກນິ້ວມື, mmol / l |
| Norm | 3,5-5,5 |
| ພະຍາດເບົາຫວານ (ຄວາມບໍ່ທົນທານ glucose ທີ່ພິການ) | 5,5-6,5 |
| ງ່າຍດາຍ | 6,5-8 |
| ສະເລ່ຍ | 8-12 |
| ຫນັກ | >12 |
ເງື່ອນໄຂການຈັດປະເພດອື່ນແມ່ນຄວາມຕ້ານທານຂອງຮ່າງກາຍຕໍ່ກັບພະຍາດທາງເດີນທາງ. ໃນຕົວກໍານົດການນີ້, ຫນຶ່ງສາມາດແຍກແຍະຂັ້ນຕອນທີ່ໄດ້ຮັບການຊົດເຊີຍ, ຍ່ອຍແລະບໍ່ຊໍານິຊໍານານ. ຄຸນລັກສະນະຂອງຂັ້ນຕອນທີ່ເສື່ອມໂຊມແມ່ນການມີ acetone ໃນນໍ້າຍ່ຽວແລະລະດັບ glucose ໃນເລືອດສູງເຊິ່ງຕອບສະ ໜອງ ບໍ່ດີຕໍ່ການປິ່ນປົວດ້ວຍຢາ.
ພະຍາດເບົາຫວານ
ສະພາບທີ່ຄ້າຍຄືກັນນີ້, ມັກຈະຖືກກ່າວເຖິງວ່າມີຄວາມທົນທານຕໍ່ລະດັບນ້ ຳ ຕານໃນຮ່າງກາຍ, ມີລັກສະນະສະເພາະຂອງຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນຊາຍແດນ. ມັນຍັງບໍ່ທັນເປັນພະຍາດທາງດ້ານການພັດທະນາຢ່າງເຕັມສ່ວນຫຼືໄລຍະ ໜຶ່ງ ຂອງມັນ, ແຕ່ມັນສາມາດ ນຳ ໄປສູ່ໂລກເບົາຫວານໃນໄລຍະເວລາ.ນັ້ນແມ່ນ, ການ ທຳ ມະດາຂອງການພັດທະນາໂລກເບົາຫວານແມ່ນພະຍາດເບົາຫວານທີ່ສົມບູນ.
ການຄາດຄະເນຂອງໂຣກເບົາຫວານ
ການວິນິດໄສສ່ວນໃຫຍ່ແມ່ນຂື້ນກັບຂັ້ນຕອນຂອງພະຍາດທາງເດີນທາງແລະຮູບແບບຂອງໂລກເບົາຫວານ. ການຄາດຄະເນດັ່ງກ່າວຍັງໄດ້ ຄຳ ນຶງເຖິງພະຍາດເບົາຫວານທີ່ເປັນປະໂຫຍດ. ວິທີການປິ່ນປົວແບບທັນສະ ໄໝ ສາມາດເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດປົກກະຕິໄດ້ຢ່າງສົມບູນ, ຫຼືຖ້າເປັນໄປບໍ່ໄດ້ກໍ່ໃຫ້ເກີດຊີວິດຄົນເຈັບໃຫ້ສູງສຸດ. ປັດໄຈ ໜຶ່ງ ອີກທີ່ສົ່ງຜົນກະທົບຕໍ່ການຄາດຄະເນແມ່ນການປະກົດມີບັນຫາສັບສົນບາງຢ່າງ.
Ketoacidosis
Ketoacidosis ແມ່ນອາການແຊກຊ້ອນທີ່ຜະລິດຕະພັນ E -book ໄຂມັນ - ຮ່າງກາຍ ketone - ສະສົມຢູ່ໃນຮ່າງກາຍ. Ketoacidosis ສ່ວນຫຼາຍມັກຈະເກີດຂື້ນໃນຜູ້ເປັນໂລກເບົາຫວານທີ່ມີພະຍາດທາງເດີນທາງ, ການບາດເຈັບ, ການຂາດສານອາຫານ. Ketoacidosis ແມ່ນມີການລະເມີດຕໍ່ ໜ້າ ທີ່ອັນ ສຳ ຄັນຂອງຮ່າງກາຍແລະເປັນຕົວບົ່ງບອກເຖິງການເຂົ້າໂຮງ ໝໍ.
ໂລກເອດສ໌ໃນເລືອດ
ການລະລາຍໃນເລືອດຕໍ່າແມ່ນພາວະແຊກຊ້ອນທີ່ປະລິມານ glucose ໃນປະລິມານທີ່ຜິດປົກກະຕິມີຢູ່ໃນເລືອດ. ເນື່ອງຈາກທາດນ້ ຳ ຕານແມ່ນແຫຼ່ງພະລັງງານທີ່ ສຳ ຄັນທີ່ສຸດ ສຳ ລັບຈຸລັງ, ສະພາບການນີ້ເປັນໄພຂົ່ມຂູ່ຕໍ່ການຢຸດຕິການເຮັດວຽກຂອງອະໄວຍະວະຕ່າງໆ, ແລະໂດຍສະເພາະສະ ໝອງ. ໂດຍປົກກະຕິ, ຂອບເຂດທີ່ຢູ່ຂ້າງລຸ່ມນີ້ເຊິ່ງການຄວບຄຸມການລະລາຍຂອງໂລກເອດສ໌ແມ່ນ 3.3 mmol / L.
ບັນຫາທີ່ມີທາດ Hypoglycemic ມັກຈະມາພ້ອມກັບກໍລະນີຂອງພະຍາດເບົາຫວານທີ່ມີອິນຊູລິນ. ມັນສາມາດເກີດຈາກຄວາມເຄັ່ງຕຶງ, ເຫຼົ້າຫຼືຢາຫຼຸດ ນຳ ້ຕານ. ວິທີການຕົ້ນຕໍຂອງການຕໍ່ສູ້ກັບການຫຼຸດນ້ ຳ ຕານໃນເລືອດແມ່ນການໄດ້ຮັບຜະລິດຕະພັນທີ່ບັນຈຸນ້ ຳ ຕານຢ່າງໄວວາ (ນ້ ຳ ຕານ, ນ້ ຳ ເຜິ້ງ). ຖ້າຄົນເຈັບສູນເສຍສະຕິ, ຫຼັງຈາກນັ້ນມັນກໍ່ ຈຳ ເປັນທີ່ຈະແນະ ນຳ ວິຕາມິນ B1 ໃຫ້ລາວ subcutaneously ແລະຫຼັງຈາກນັ້ນກໍ່ໃຫ້ການແກ້ໄຂນ້ ຳ ຕານໃນເລືອດ 40%. ຫຼືການກະກຽມ glucagon ແມ່ນຖືກປະຕິບັດໂດຍ intramuscularly.
ສະຕິ hyperosmolar
ອາການນີ້ມັກຈະເກີດຂື້ນກັບຜູ້ສູງອາຍຸທີ່ປະສົບກັບໂລກເບົາຫວານທີ່ບໍ່ແມ່ນອິນຊູລິນ, ແລະມີສ່ວນພົວພັນກັບການຂາດນໍ້າໃນຮ່າງກາຍ. Coma ປົກກະຕິແມ່ນມາກ່ອນໂດຍ polyuria ຍາວນານ. ສະພາບມັກຈະເກີດຂື້ນໃນຄົນສູງອາຍຸເນື່ອງຈາກຄວາມຈິງທີ່ວ່າດ້ວຍອາຍຸຄວາມຮູ້ສຶກຂອງການຫິວນໍ້າມັກຈະສູນເສຍໄປ, ແລະຄົນເຈັບບໍ່ໄດ້ສູນເສຍນ້ ຳ ໃນການສູນເສຍນ້ ຳ ຍ້ອນການດື່ມ. ໂຣກ hyperosmolar ເສຍສະຕິແມ່ນຕົວຊີ້ບອກທີ່ ສຳ ຄັນ ສຳ ລັບການປິ່ນປົວຢູ່ໂຮງ ໝໍ.
Retinopathies
Retinopathies ແມ່ນອາການແຊກຊ້ອນທີ່ພົບເລື້ອຍທີ່ສຸດຂອງໂລກເບົາຫວານ. ສາເຫດຂອງພະຍາດທາງເດີນທາງແມ່ນການເສື່ອມສະພາບໃນການສະ ໜອງ ເລືອດໃຫ້ກັບ retina. ຂະບວນການນີ້ມັກຈະມີຜົນກະທົບຕໍ່ເຂດອື່ນໆຂອງຕາ. ມັກຈະສັງເກດເຫັນການພັດທະນາຂອງໂຣກຕາຕໍ້. ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ໃນແຕ່ລະປີພະຍາດດັ່ງກ່າວເພີ່ມຄວາມເປັນໄປໄດ້ຂອງໂຣກ retinopathy 8%. ພາຍຫຼັງ 20 ປີທີ່ເຈັບເປັນ, ເກືອບທຸກຄົນເປັນໂລກເບົາຫວານປະສົບກັບໂຣກທີ່ຄ້າຍຄືກັນນີ້. ອັນຕະລາຍຂອງໂຣກຕາບອດແມ່ນການພັດທະນາຂອງຕາບອດ, ໂຣກຕາຕໍ້ທີ່ເປັນໄປໄດ້, ແລະໂຣກຕາບອດ.
Polyneuropathy
Polyneuropathy ມັກຈະເຮັດໃຫ້ເກີດການສູນເສຍຄວາມຮູ້ສຶກຂອງຜິວຫນັງ (ຄວາມເຈັບປວດແລະອຸນຫະພູມ), ໂດຍສະເພາະຢູ່ໃນແຂນຂາ. ຈາກນັ້ນ, ສິ່ງນີ້ ນຳ ໄປສູ່ການສ້າງບາດແຜໃນການຮັກສາທີ່ຍາກ. ອາການຂອງໂຣກ polyneuropathy ແມ່ນຄວາມບົກຜ່ອງຂອງແຂນຂາ, ຫຼືຄວາມຮູ້ສຶກທີ່ເຜົາໄຫມ້ໃນພວກມັນ. ປະກົດການເຫຼົ່ານີ້ມັກຈະມີການຂະຫຍາຍອອກໄປໃນຕອນກາງຄືນ.
ການປ້ອງກັນ
ວິຖີຊີວິດທີ່ບໍ່ສົມເຫດສົມຜົນ, ອາຫານທີ່ບໍ່ຖືກຕ້ອງແລະການອອກ ກຳ ລັງກາຍທີ່ບໍ່ພຽງພໍມັກຈະພາໃຫ້ເປັນໂລກເບົາຫວານ. ສະນັ້ນ, ຄົນທີ່ເຖົ້າແກ່, ໂດຍສະເພາະຜູ້ທີ່ອາດສົງໃສວ່າມີແນວໂນ້ມທີ່ຈະເປັນພະຍາດເບົາຫວານ, ຄວນຕິດຕາມເບິ່ງການ ດຳ ລົງຊີວິດແລະສຸຂະພາບຂອງພວກເຂົາຢ່າງສະ ໝໍ່າ ສະ ເໝີ, ໃຫ້ກວດກາເປັນປົກກະຕິແລະໄປພົບແພດປິ່ນປົວ.