Dilaprel 10 mg - ຄໍາແນະນໍາຢ່າງເປັນທາງການສໍາລັບການນໍາໃຊ້
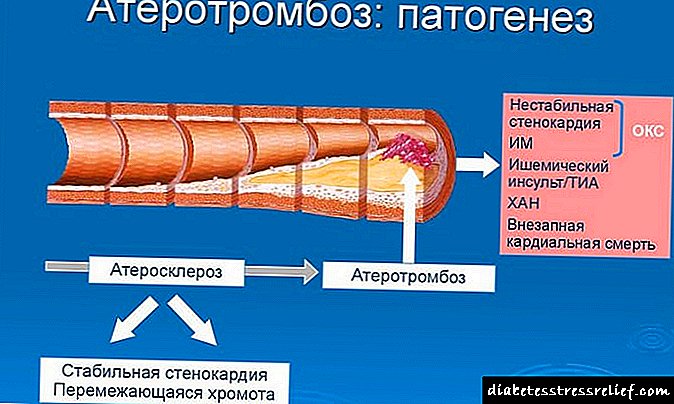
ຢາຕ້ານໂຣກຮໍໂມນ, ຢາຍັບຍັ້ງ ເອອີ. ກົນໄກຂອງການກະ ທຳ ແມ່ນຍ້ອນການສະກັດກັ້ນ ເອອີ ແລະສະກັດກັ້ນຂະບວນການຫັນເປັນ angiotensin ຂ້ອຍ ໃນ angiotensin II, ເຊິ່ງນໍາໄປສູ່ການພັດທະນາຂອງຜົນກະທົບທີ່ສົມມຸດຕິຖານ, ເຊິ່ງສະແດງໃຫ້ເຫັນຕົວເອງໂດຍບໍ່ຄໍານຶງເຖິງຕໍາແຫນ່ງຂອງຄົນເຈັບ (ນອນ / ຢືນ), ໃນຂະນະທີ່ການເພີ່ມຂື້ນຂອງການຊົດເຊີຍ ອັດຕາການເຕັ້ນຂອງຫົວໃຈ ບໍ່ໄດ້ເກີດຂຶ້ນ. ຢາຫຼຸດຜ່ອນການຖືສິນອົດເຂົ້າແລະການໂຫຼດລ່ວງ ໜ້າ, ຫຼຸດຜ່ອນການຜະລິດ aldosterone, ຄວາມຕ້ານທານໃນເຮືອປອດ, ເພີ່ມຄວາມທົນທານຂອງຮ່າງກາຍໃນການໂຫຼດແລະປະລິມານເລືອດໃນນາທີ, ປັບປຸງການສະ ໜອງ ເລືອດໃຫ້ myocardium. ເມື່ອໃຊ້ເປັນເວລາດົນໃນຄົນເຈັບ hypertension ເສັ້ນເລືອດແດງ ໄດ້ຢ່າງສິ້ນເຊີງເກີດຂື້ນກັບການພັດທະນາຂອງ hypertrophy myocardial, ຄວາມຖີ່ຂອງການຫຼຸດລົງ arrhythmiasການປ່ຽນແປງຂອງ endothelium vascular ທີ່ເກີດຂື້ນພາຍໃຕ້ການປະຕິບັດຂອງສູງ ອາຫານ cholesterol, ເພີ່ມທະວີການໄຫຼວຽນຂອງເລືອດ renal ແລະ coronary.
ຜົນກະທົບຕໍ່ຕ້ານໂຣກຮໍໂມນຫຼັງຈາກກິນຢາພາຍໃນຈະປາກົດພາຍຫຼັງ 1.5-2 ຊົ່ວໂມງ, ຜົນກະທົບສູງສຸດແມ່ນສັງເກດຫຼັງຈາກ 6-9 ຊົ່ວໂມງ, ໄລຍະເວລາຂອງການປະຕິບັດແມ່ນປະມານ 1 ມື້, ບໍ່ມີໂຣກຖອນ. ໃນຄົນເຈັບທີ່ເປັນໂຣກສ້ວຍແຫຼມ infarction myocardial ດ້ວຍໂຣກຫົວໃຈລົ້ມເຫຼວທີ່ເກີດຂື້ນໃນມື້ ທຳ ອິດ, ການກິນຢາຊ່ວຍຫຼຸດອັດຕາການຕາຍແລະຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງຄວາມຄືບ ໜ້າ ກຊສ. ການຕ້ອນຮັບ ramipril ໂຣກ nephropathy ທີ່ບໍ່ແມ່ນໂຣກເບົາຫວານ / ໂຣກເບົາຫວານຊ້າລົງ ຄວາມລົ້ມເຫຼວຂອງ renal.
ແພດການຢາ
ຢາດັ່ງກ່າວແມ່ນຖືກດູດຊືມຢ່າງໄວວາຈາກ ລຳ ໄສ້ໃຫຍ່ເຖິງຢ່າງໃດກໍ່ຕາມ, ການໄດ້ຮັບອາຫານບໍ່ມີຜົນກະທົບຕໍ່ຄວາມສົມບູນຂອງການດູດຊຶມ, ແຕ່ວ່າຂະບວນການດູດຊຶມຈະຊ້າລົງ. ການສື່ສານກັບໂປຣຕີນໃນເລືອດໃນລະດັບ 75%. Cmax ບັນລຸໄດ້ສະເລ່ຍພາຍຫຼັງ 1.5 ຊົ່ວໂມງ. Metabolized ໃນຕັບ, ຜົນອອກມາໃນການສ້າງຕັ້ງຂອງ metabolite ການເຄື່ອນໄຫວທາງການຢາ ramiprilat ແລະ inactive - ramipril glucuronides, ether ແລະ ອາຊິດ diketopiperazinic. ມັນໄດ້ຖືກຂັບຖ່າຍອອກມາໃນຮູບແບບຂອງທາດແປ້ງຜ່ານທາງປັດສະວະແລະອາຈົມ. T1 / 2 - 5-6 ຊົ່ວໂມງ.
ຄຸນສົມບັດທາງການຢາ
ແພດການຢາ
ທາດ metabolite ທີ່ມີການເຄື່ອນໄຫວຂອງ ramipril ສ້າງຕັ້ງຂື້ນພາຍໃຕ້ອິດທິພົນຂອງຕັບ enzymes - ramiprilat - ແມ່ນຕົວຍັບຍັ້ງ ACE ທີ່ມີປະສິດຕິພາບຍາວນານ, ເຊິ່ງເປັນ peptidyldipeptidase. ACE ໃນ plasma ແລະເນື້ອເຍື່ອເຮັດໃຫ້ເກີດການປ່ຽນຂອງ angiotensin I ກັບ angiotensin II ແລະການແຕກແຍກຂອງ bradykinin. ເພາະສະນັ້ນ, ເມື່ອກິນ ramipril ພາຍໃນ, ການສ້າງຕັ້ງຂອງ angiotensin II ຫຼຸດລົງແລະ bradykinin ສະສົມ, ເຊິ່ງເຮັດໃຫ້ເສັ້ນເລືອດໃນຫລອດເລືອດແລະການຫຼຸດລົງຂອງຄວາມດັນເລືອດ (BP). ການເພີ່ມຂື້ນຂອງກິດຈະ ກຳ ຂອງລະບົບ kallikrein-kinin ໃນເລືອດແລະແພຈຸລັງ ກຳ ນົດຜົນກະທົບຂອງ cardioprotective ແລະ endothelioprotective ຂອງ ramipril ເນື່ອງຈາກການກະຕຸ້ນຂອງລະບົບ prostaglandin ແລະ, ຕາມນັ້ນ, ການເພີ່ມຂື້ນຂອງການສັງເຄາະຂອງ prostaglandins, ເຊິ່ງກະຕຸ້ນການສ້າງທາດໄນໂຕຣເຈນອອກໄຊ (NO) ໃນ endotheliocytes. Angiotensin II ຊ່ວຍກະຕຸ້ນການຜະລິດ aldosterone, ສະນັ້ນການກິນ ramipril ເຮັດໃຫ້ການລະງັບຄວາມລັບຂອງ aldosterone ຫຼຸດລົງແລະການເພີ່ມຂື້ນຂອງຜົນສະທ້ອນຂອງ serum ກ່ຽວກັບຄວາມລັບຂອງ renin ໂດຍປະເພດຂອງ ຄຳ ຕິຊົມທີ່ບໍ່ດີ, ເຊິ່ງເຮັດໃຫ້ກິດຈະ ກຳ ເພີ່ມຂື້ນຂອງ plasma renin.
ມັນໄດ້ຖືກຄາດວ່າການພັດທະນາຂອງຕິກິລິຍາທີ່ບໍ່ຕ້ອງການບາງຢ່າງ (ໂດຍສະເພາະ, ໄອແຫ້ງ) ຍັງມີຄວາມກ່ຽວຂ້ອງກັບການເພີ່ມຂື້ນຂອງກິດຈະກໍາຂອງ bradykinin. ໃນຄົນເຈັບທີ່ເປັນໂລກຄວາມດັນໂລຫິດແດງ, ການກິນ ramipril ເຮັດໃຫ້ຄວາມດັນເລືອດຫຼຸດລົງເມື່ອນອນແລະຢືນໂດຍບໍ່ມີການເພີ່ມຂື້ນຂອງອັດຕາການເຕັ້ນຂອງຫົວໃຈ (HR). Ramipril ຫຼຸດລົງຢ່າງຫຼວງຫຼາຍຕໍ່ຄວາມຕ້ານທານຕໍ່ເສັ້ນເລືອດໂດຍສະເພາະ (OPSS), ໂດຍປະຕິບັດໂດຍບໍ່ໄດ້ເຮັດໃຫ້ມີການປ່ຽນແປງຂອງການໄຫຼວຽນຂອງເລືອດຂອງ renal ແລະອັດຕາການກັ່ນຕອງຂອງ glomerular. ຜົນກະທົບຕໍ່ຕ້ານພະຍາດເລີ່ມຕົ້ນທີ່ຈະປະກົດຂື້ນ 1-2 ຊົ່ວໂມງຫຼັງຈາກກິນຢາ ໜຶ່ງ ຄັ້ງ, ບັນລຸຄຸນຄ່າສູງທີ່ສຸດພາຍຫຼັງ 3-9 ຊົ່ວໂມງ, ແລະແກ່ຍາວເປັນເວລາ 24 ຊົ່ວໂມງ.
ດ້ວຍປະລິມານທີ່ແນ່ນອນ, ຜົນກະທົບຕໍ່ຕ້ານໂຣກຕັບອັກເສບສາມາດເພີ່ມຂື້ນເທື່ອລະກ້າວ, ໂດຍປົກກະຕິສະຖຽນລະພາບໂດຍໃຊ້ 3-4 ອາທິດຂອງການໃຊ້ຢາເປັນປະ ຈຳ ແລະຈາກນັ້ນອົດທົນດົນນານ. ການຢຸດຢາຢ່າງກະທັນຫັນບໍ່ໄດ້ເຮັດໃຫ້ຄວາມດັນເລືອດເພີ່ມຂື້ນຢ່າງໄວວາແລະ ສຳ ຄັນ (ບໍ່ມີໂຣກຖອນ).
ໃນຜູ້ປ່ວຍທີ່ເປັນໂລກຄວາມດັນໂລຫິດແດງ, ramipril ຊ້າລົງການພັດທະນາແລະຄວາມກ້າວຫນ້າຂອງໂຣກ hypertrophy myocardial ແລະກໍາແພງຫລອດເລືອດ.
ໃນຄົນເຈັບທີ່ເປັນໂຣກຫົວໃຈຊຸດໂຊມຊໍາເຮື້ອ, ramipril ຊ່ວຍຫຼຸດຜ່ອນ OPSS (ການຫຼຸດລົງໃນຫົວໃຈພາຍຫຼັງ), ເພີ່ມຄວາມສາມາດຂອງຊ່ອງທາງເສັ້ນເລືອດແລະຫຼຸດຜ່ອນຄວາມກົດດັນຂອງການເຮັດວຽກຂອງ ventricle ຊ້າຍ, ເຊິ່ງ, ຕາມນັ້ນ, ເຮັດໃຫ້ການຫຼຸດລົງຂອງການໂຫຼດໃນຫົວໃຈ. ໃນຄົນເຈັບເຫຼົ່ານີ້, ເມື່ອກິນ ramipril, ມີການເພີ່ມຂື້ນຂອງຜົນຜະລິດຂອງຫົວໃຈ, ສ່ວນທີ່ອອກຈາກຫົວແລະການເພີ່ມຄວາມທົນທານຂອງການອອກ ກຳ ລັງກາຍ.
ໃນໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເລັງ. ໃນໄລຍະເລີ່ມຕົ້ນຂອງໂຣກ nephropathy ພະຍາດເບົາຫວານແລະໂຣກປອດບວມ, ramipril ຫຼຸດຜ່ອນຄວາມຮຸນແຮງຂອງ albuminuria.
ໃນຜູ້ປ່ວຍທີ່ມີຄວາມສ່ຽງສູງໃນການພັດທະນາພະຍາດ cardiovascular ເນື່ອງຈາກເປັນໂຣກເສັ້ນເລືອດໃນເສັ້ນເລືອດ (ການບົ່ງມະຕິພະຍາດຫົວໃຈຫຼອດເລືອດ, ປະຫວັດຂອງເສັ້ນເລືອດແດງສ່ວນປະກອບ, ປະຫວັດຂອງເສັ້ນເລືອດຕັນໃນ), ຫຼືໂລກເບົາຫວານ mellitus ທີ່ມີຢ່າງ ໜ້ອຍ ໜຶ່ງ ປັດໃຈສ່ຽງ (microalbuminuria, hypertension ເສັ້ນເລືອດແດງ, ເພີ່ມຂື້ນ) ຄວາມເຂັ້ມຂົ້ນຂອງ cholesterol ທັງ ໝົດ (OX), ການຫຼຸດລົງຂອງຄວາມເຂັ້ມຂົ້ນຂອງໄຂມັນ lipoprotein ທີ່ມີຄວາມຫນາແຫນ້ນສູງ (OX-HDL), ການສູບຢາ) ການເພີ່ມສານສະກັດຈາກການ ບຳ ບັດມາດຕະຖານ ຢ່າງຫຼວງຫຼາຍຫຼຸດຜ່ອນການເກີດຂອງ infarction myocardial, ເສັ້ນເລືອດຕັນໃນແລະການເສຍຊີວິດຈາກສາເຫດ cardiovascular ໄດ້. ນອກຈາກນັ້ນ, ramipril ຊ່ວຍຫຼຸດຜ່ອນອັດຕາການຕາຍໂດຍລວມ, ພ້ອມທັງຄວາມ ຈຳ ເປັນຂອງຂັ້ນຕອນການຟື້ນຟູເສັ້ນເລືອດ, ແລະເຮັດໃຫ້ການເລີ່ມຕົ້ນຫຼືຄວາມຄືບ ໜ້າ ຂອງໂຣກຫົວໃຈຊຸດໂຊມຊ້າລົງ.
ໃນຜູ້ປ່ວຍທີ່ເປັນໂຣກຫົວໃຈວາຍທີ່ເກີດຂື້ນໃນມື້ ທຳ ອິດຂອງການອັກເສບ myocardial infarction (2-9 ມື້), ການກິນ ramipril ເລີ່ມຕົ້ນຈາກ 3 ຫາ 10 ມື້ຂອງການອັກເສບ myocardial infarction ຈະຊ່ວຍຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງການຕາຍ (ໂດຍ 27%), ຄວາມສ່ຽງຂອງການເສຍຊີວິດຢ່າງກະທັນຫັນ (ໂດຍ 30%) , ຄວາມສ່ຽງຕໍ່ຄວາມຄືບ ໜ້າ ຂອງໂຣກຫົວໃຈຊຸດໂຊມຈົນເຖິງຂັ້ນຮ້າຍແຮງ (III-IV ຫ້ອງຮຽນທີ່ມີປະໂຫຍດອີງຕາມການຈັດປະເພດ NYHA) / ທົນທານຕໍ່ການຮັກສາ (ໂດຍ 27%), ຄວາມເປັນໄປໄດ້ຂອງການເຂົ້າໂຮງ ໝໍ ຕໍ່ມາເນື່ອງຈາກການພັດທະນາຂອງຄວາມລົ້ມເຫຼວຂອງຫົວໃຈ (ໂດຍ 26%).
ໃນປະຊາກອນຄົນເຈັບທົ່ວໄປ, ເຊັ່ນດຽວກັນກັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ (ທັງເປັນໂຣກ hypertension ເສັ້ນເລືອດແດງແລະມີຄວາມດັນເລືອດປົກກະຕິ), ramipril ຫຼຸດລົງຢ່າງຫຼວງຫຼາຍຕໍ່ຄວາມສ່ຽງຂອງໂຣກ nephropathy ແລະການເກີດຂື້ນຂອງ microalbuminuria.
ແພດການຢາ
ຫຼັງຈາກການບໍລິຫານທາງປາກ, ramipril ໄດ້ຖືກດູດຊືມຢ່າງໄວວາຈາກກະເພາະລໍາໄສ້ (50-60%). ການກິນອາຫານເຮັດໃຫ້ການດູດຊືມຊ້າລົງ, ແຕ່ບໍ່ມີຜົນຕໍ່ຄວາມສົມບູນຂອງການດູດຊຶມ.
ມັນໄດ້ຖືກ metabolized ໃນຕັບກັບການສ້າງຕັ້ງຂອງ metabolite ທີ່ມີການເຄື່ອນໄຫວຂອງ ramiprilat (ມັນມີການເຄື່ອນໄຫວຫຼາຍກ່ວາ 6 ເທົ່າໃນການຍັບຍັ້ງ ACE ກ່ວາ ramipril) ແລະ metabolites ທີ່ບໍ່ມີປະໂຫຍດ - diketopiperazinovoy ether, ກົດ diketopiperazinovoy, ເຊັ່ນດຽວກັນກັບ ramiprilat glucuronides ແລະ ramiprilat. ທັງຫມົດ metabolites ສ້າງຕັ້ງຂື້ນ, ຍົກເວັ້ນ ramiprilat, ບໍ່ມີກິດຈະກໍາ pharmacological. ການສື່ສານກັບໂປຕີນ plasma ສຳ ລັບ ramipril - 73%, ramiprilata - 56%.
ຫຼັງຈາກກິນ ramipril ພາຍໃນ, ຄວາມເຂັ້ມຂຸ້ນຂອງ plasma ສູງສຸດຂອງ ramipril ແລະ ramiprilat ແມ່ນບັນລຸໄດ້ຫຼັງຈາກ 1 ແລະ 2-4 ຊົ່ວໂມງຕາມລໍາດັບ. ຊີວະພາບ ສຳ ລັບ ramipril ຫຼັງຈາກການບໍລິຫານທາງປາກຂອງ 2.5-5 ມກແມ່ນ 15-28%, ສຳ ລັບ ramiprilat - 45%. ຫຼັງຈາກການກິນປະລິມານ 5 ມລກ / ມື້, ລະດັບຄວາມເຂັ້ມຂຸ້ນຂອງ ramiprilat ໃນ plasma ໃນເລືອດແມ່ນຮອດວັນທີ 4. ເຄິ່ງຊີວິດ (T1/2) ສໍາລັບ ramipril - 5.1 ຊົ່ວໂມງ, ໃນໄລຍະການແຈກຢາຍແລະລົບລ້າງ, ການຫຼຸດລົງຂອງຄວາມເຂັ້ມຂົ້ນຂອງ ramiprilat ໃນ serum ເລືອດເກີດຂື້ນກັບ T1/2 ເທົ່າກັບ 3 ຊົ່ວໂມງ, ຕິດຕາມດ້ວຍໄລຍະການປ່ຽນແປງກັບ T1/2 ເທົ່າກັບ 15 ຊົ່ວໂມງແລະໄລຍະສຸດທ້າຍຍາວທີ່ມີຄວາມເຂັ້ມຂຸ້ນຕ່ ຳ ຫຼາຍຂອງ ramiprilat ໃນ plasma ແລະ T1/2 ເທົ່າກັບ 4-5 ວັນ T1/2 ເພີ່ມຂື້ນໃນຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງຊໍາເຮື້ອ (CRF). ປະລິມານການແຈກຢາຍຂອງ ramipril ແມ່ນ 90 ລິດ, ramiprilat ແມ່ນ 500 ລິດ.
ການສຶກສາກ່ຽວກັບສັດໄດ້ສະແດງໃຫ້ເຫັນວ່າ ramipril ແມ່ນອອກຈາກນົມແມ່.
ມັນໄດ້ຖືກ excreted ໂດຍຫມາກໄຂ່ຫຼັງ - 60%, ໂດຍຜ່ານລໍາໄສ້ - 40% (ສ່ວນໃຫຍ່ແມ່ນຢູ່ໃນຮູບແບບຂອງທາດແປ້ງ). ດ້ວຍການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ເສີຍຫາຍ, ການຂັບໄລ່ຂອງ ramipril ແລະທາດ metabolites ຂອງມັນຊ້າລົງໃນອັດຕາສ່ວນກັບການຫຼຸດລົງຂອງການກວດລ້າງ creatinine (CC), ມີການເຮັດວຽກຂອງຕັບອ່ອນແອ, ການປ່ຽນເປັນ ramiprilat ຊ້າລົງ, ແລະໃນຄວາມລົ້ມເຫຼວຂອງຫົວໃຈ, ຄວາມເຂັ້ມຂຸ້ນຂອງ ramiprilat ເພີ່ມຂື້ນ 1.5-1.8 ເທື່ອ.
ໃນຜູ້ອາສາສະ ໝັກ ຜູ້ສູງອາຍຸທີ່ມີສຸຂະພາບແຂງແຮງ (65-76 ປີ), ຢາ pharmacokinetics ຂອງ ramipril ແລະ ramiprilat ແມ່ນບໍ່ແຕກຕ່າງຈາກອາສາສະ ໝັກ ທີ່ມີສຸຂະພາບ ໜຸ່ມ.
Contraindications
hypotension ເສັ້ນເລືອດແດງ, ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ etiologies ຕ່າງໆ, stenosis ເສັ້ນເລືອດແດງ; cardiomyopathy ອຸດຕັນ ມີການປ່ຽນແປງ hypertrophic, ສະແດງອອກ ຄວາມລົ້ມເຫຼວຂອງ renallactation ພະຍາດຕັບແຂງ, ການຖືພາປະຖົມ hyperaldosteronismເຖິງ 18 ປີ ກຊສ ໃນຂັ້ນຕອນຂອງການ decompensation, intolerance lactose, ຄວາມອ່ອນໄຫວສູງກັບຢາເສບຕິດ, arrhythmias ຫົວໃຈ, ບໍ່ຫມັ້ນຄົງ angina pectorisການຂາດ lactase.
ໃຊ້ດ້ວຍຄວາມລະມັດລະວັງເມື່ອ atherosclerotic lesions ເຮືອສະຫມອງແລະເສັ້ນເລືອດ.
ຕົວຊີ້ບອກ ສຳ ລັບການ ນຳ ໃຊ້
- ຄວາມດັນເລືອດສູງທີ່ ສຳ ຄັນ,
- ໂຣກຫົວໃຈຊຸດໂຊມ (ເປັນສ່ວນ ໜຶ່ງ ຂອງການປິ່ນປົວແບບປະສົມປະສານ, ໂດຍສະເພາະໃນການປະສົມປະສານກັບຢາ diuretics),
- ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະມັດ.
- ຫຼຸດຜ່ອນຄວາມສ່ຽງໃນການພັດທະນາການອັກເສບ myocardial infarction, stroke, ຫຼືອັດຕາການຕາຍຂອງຫົວໃຈໃນຄົນເຈັບທີ່ມີຄວາມສ່ຽງຕໍ່ການເປັນໂຣກຫົວໃຈສູງ:
- ໃນຄົນເຈັບທີ່ເປັນໂຣກຫົວໃຈວາຍ, ເປັນປະຫວັດຂອງການຕິດເຊື້ອໂຣກ myocardial infarction ຫຼືບໍ່ມີມັນ, ລວມທັງຄົນເຈັບທີ່ໄດ້ຮັບການຜ່າຕັດເສັ້ນເລືອດໃນເສັ້ນປະສາດເສັ້ນເລືອດ, ເສັ້ນເລືອດແດງເສັ້ນປະສາດເສັ້ນເລືອດຂາດການຕິດຕາ,
- ໃນຄົນເຈັບທີ່ມີປະຫວັດຂອງເສັ້ນເລືອດຕັນໃນ,
- ໃນຄົນເຈັບທີ່ມີ lesions occlusive ຂອງເສັ້ນເລືອດຂ້າງນອກ,
- ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານທີ່ມີປັດໃຈສ່ຽງອີກຢ່າງ ໜ້ອຍ ໜຶ່ງ ຢ່າງ (microalbuminuria, ໂລກຄວາມດັນໂລຫິດແດງ, ເພີ່ມຄວາມເຂັ້ມຂຸ້ນຂອງ plasma ຂອງ OX, ຫຼຸດລົງຄວາມເຂັ້ມຂຸ້ນຂອງ plasma ຂອງ HDL-C, ການສູບຢາ),
- ຄວາມລົ້ມເຫຼວຂອງຫົວໃຈທີ່ພັດທະນາໃນສອງສາມມື້ ທຳ ອິດ (ນັບແຕ່ມື້ທີສອງເຖິງວັນທີເກົ້າ) ຫຼັງຈາກການລະບາດຂອງໂຣກ myocardial ທີ່ຮຸນແຮງ (ເບິ່ງພາກສ່ວນ "Pharmacodynamics").
ຜົນຂ້າງຄຽງ
ການປະກາດຫຼຸດລົງ ສະບາຍດີເຈັບເອິກ hypotension orthostatic, ischemia myocardial, arrhythmias, ຫົວໃຈເຕັ້ນ, ກະແສໄຟຟ້າ, ຜີວ ໜັງ ບໍລິເວນຜີວ ໜັງ, ຜິດປົກກະຕິການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງ, ຄວາມເຂັ້ມຂົ້ນເພີ່ມຂື້ນ creatinine ແລະ urea ໃນເລືອດ, libido ຫຼຸດລົງ, erectile dysfunction, gynecomastia, ເຈັບຫົວຮູ້ສຶກອິດເມື່ອຍ, ກັງວົນ, ກັງວົນກ່ຽວກັບລົດຈັກ, ອາລົມເສົ້າໃຈ, ລົບກວນການນອນຫລັບ, ວິໄສທັດທີ່ມົວແລະຄວາມຮັບຮູ້ຂອງກິ່ນ, myalgiaປວດກ້າມເນື້ອ, ຍ່ອຍອາຫານ, ຮາກ, ຖອກທ້ອງເຈັບທ້ອງ dyspepsiaໄອແຫ້ງ ລົມຫາຍໃຈສັ້ນ, sinusitis, ຫຼອດປອດອັກເສບຜື່ນຜິວຫນັງ hyperhidrosisຜິວຫນັງຄັນ, ອາການແພ້, eosinophiliaເພີ່ມຄວາມເຂັ້ມຂົ້ນຂອງໂພແທດຊຽມໃນເລືອດ.
ປະລິມານຢາແລະການບໍລິຫານ
ໂລກຄວາມດັນເລືອດສູງ
ພາຍໃນ, ປະລິມານເບື້ອງຕົ້ນແມ່ນ 2.5 ມກ, ຄັ້ງ ໜຶ່ງ, ໃນຕອນເຊົ້າ. ຖ້າເມື່ອກິນຢາໃນປະລິມານນີ້ເປັນເວລາ 3 ອາທິດຫຼືຫຼາຍກວ່ານັ້ນ, ບໍ່ສາມາດເຮັດໃຫ້ຄວາມດັນເລືອດເປັນປົກກະຕິໄດ້, ຫຼັງຈາກນັ້ນປະລິມານດັ່ງກ່າວສາມາດເພີ່ມຂື້ນເປັນ 5 ມລກຂອງຢາ Dilaprel ®ຕໍ່ມື້. ຖ້າປະລິມານ 5 ມລກບໍ່ມີປະສິດຕິຜົນພຽງພໍ, ຫຼັງຈາກ 2-3 ອາທິດມັນກໍ່ສາມາດເພີ່ມຂື້ນສອງເທົ່າກັບປະລິມານທີ່ໄດ້ແນະ ນຳ ສູງສຸດໃນປະລິມານ 10 ມກຕໍ່ມື້. ເປັນທາງເລືອກໃນການເພີ່ມປະລິມານໃຫ້ 10 ມລກຕໍ່ມື້ທີ່ມີຜົນຕໍ່ຕ້ານ hypertensive ບໍ່ພຽງພໍຂອງປະລິມານປະລິມານ 5 ມລກ, ຕົວແທນຕ້ານໂລກຮໍໂມນອື່ນໆ, ໂດຍສະເພາະຢາ diuretics ຫຼືຊ່ອງທາງແຄວຊ້ຽມທີ່ຊ້າລົງ, ອາດຈະຖືກເພີ່ມເຂົ້າໃນການຮັກສາ.
ໂຣກຫົວໃຈຊຸດໂຊມ
ປະລິມານໃນເບື້ອງຕົ້ນແມ່ນ 1,25 ມລກ / ມື້ *. ອີງຕາມການຕອບສະ ໜອງ ຂອງຄົນເຈັບຕໍ່ການ ບຳ ບັດ, ປະລິມານຢາສາມາດເພີ່ມຂື້ນ. ມັນໄດ້ຖືກແນະນໍາໃຫ້ເພີ່ມສອງຄັ້ງໃນໄລຍະ 1-2 ອາທິດ. ປະລິມານຈາກ 2.5 ມກຫຼືຫຼາຍກ່ວານັ້ນຄວນກິນຄັ້ງດຽວຫລືແບ່ງເປັນ 2 ຄັ້ງ. ປະລິມານສູງສຸດຕໍ່ມື້ແມ່ນ 10 ມກ.
ດ້ວຍຄວາມລົ້ມເຫຼວຂອງຫົວໃຈທີ່ພັດທະນາໃນສອງສາມມື້ ທຳ ອິດ (ຈາກມື້ທີສອງເຖິງວັນທີເກົ້າ) ຫຼັງຈາກການລະບາດຂອງໂຣກ myocardial ຢ່າງຮຸນແຮງ.
ປະລິມານເບື້ອງຕົ້ນແມ່ນ 5 ມກ, ແບ່ງເປັນ 2 ຄັ້ງ, 2,5 ມກໃນຕອນເຊົ້າແລະຕອນແລງ. ຖ້າຄົນເຈັບບໍ່ຍອມຮັບປະລິມານເບື້ອງຕົ້ນນີ້ (ຄວາມດັນເລືອດຫຼຸດລົງຫຼາຍເກີນໄປ), ຫຼັງຈາກນັ້ນລາວແນະ ນຳ ໃຫ້ 1,25 ມລກ 2 ເທື່ອ / ມື້ * ເປັນເວລາສອງມື້.
ຈາກນັ້ນ, ຂື້ນກັບປະຕິກິລິຍາຂອງຄົນເຈັບ, ປະລິມານຢາອາດຈະເພີ່ມຂື້ນ.
ມັນໄດ້ຖືກແນະນໍາໃຫ້ຢາທີ່ມີການເພີ່ມຂື້ນຂອງມັນເພີ່ມຂື້ນສອງເທົ່າດ້ວຍໄລຍະຫ່າງຂອງ 1-3 ມື້. ຕໍ່ມາ, ປະລິມານປະ ຈຳ ວັນທັງ ໝົດ, ເຊິ່ງໃນເບື້ອງຕົ້ນແບ່ງອອກເປັນສອງຄັ້ງ, ສາມາດໃຫ້ໄດ້ ໜຶ່ງ ຄັ້ງ.
ປະລິມານປະ ຈຳ ວັນທີ່ແນະ ນຳ ໃຫ້ສູງສຸດແມ່ນ 10 ມລກ.
ໃນປະຈຸບັນ, ປະສົບການໃນການປິ່ນປົວຄົນເຈັບທີ່ເປັນໂຣກຫົວໃຈຊຸດໂຊມຮ້າຍແຮງ (ຊັ້ນ III-IV ທີ່ອີງຕາມການຈັດປະເພດ NYHA), ເຊິ່ງເກີດຂື້ນທັນທີຫຼັງຈາກການອັກເສບ myocardial infarction ແມ່ນບໍ່ພຽງພໍ.
ຖ້າຄົນເຈັບດັ່ງກ່າວຕັດສິນໃຈປິ່ນປົວດ້ວຍ Dilaprel ®, ແນະ ນຳ ວ່າການປິ່ນປົວເລີ່ມຕົ້ນດ້ວຍປະລິມານທີ່ຕ່ ຳ ທີ່ສຸດ - 1,25 ມລກ 1 ເທື່ອຕໍ່ມື້ *. ຄວນລະມັດລະວັງເປັນພິເສດໂດຍການເພີ່ມປະລິມານແຕ່ລະຄັ້ງ.
ມີໂຣກ nephropathy ທີ່ເປັນໂລກເບົາຫວານຫຼືບໍ່ເປັນເບົາຫວານ
ປະລິມານເບື້ອງຕົ້ນແມ່ນ 1,25 ມລກມື້ລະເທື່ອ *. ປະລິມານດັ່ງກ່າວອາດຈະເພີ່ມຂື້ນເປັນ 5 ມລກມື້ລະເທື່ອ.
ປະລິມານສູງສຸດຕໍ່ມື້ແມ່ນ 5 ມກ.
ການໃຊ້ Dilaprel ®ໃນກຸ່ມຄົນເຈັບບາງກຸ່ມ
ຄົນເຈັບທີ່ມີການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ພິການ
ດ້ວຍ CC ຈາກ 50 ຫາ 20 ມລ / ນາທີຕໍ່ ໜ້າ ດິນ 1,73 m², ປະລິມານປະ ຈຳ ວັນໃນເບື້ອງຕົ້ນແມ່ນປົກກະຕິ 1.25 ມລກ *.
ປະລິມານສູງສຸດຕໍ່ມື້ແມ່ນ 5 ມກ.
ຄົນເຈັບທີ່ໄດ້ຮັບການແກ້ໄຂການສູນເສຍທາດແຫຼວແລະ electrolytes ທີ່ບໍ່ສົມບູນແບບ, ຄົນເຈັບທີ່ເປັນໂລກຄວາມດັນໂລຫິດແດງຢ່າງຮຸນແຮງ, ເຊັ່ນດຽວກັນກັບຄົນເຈັບທີ່ຜູ້ທີ່ມີຄວາມດັນເລືອດຫຼຸດລົງຫຼາຍເກີນໄປຈະເປັນຄວາມສ່ຽງທີ່ແນ່ນອນ (ຕົວຢ່າງເຊັ່ນມີອາການເລືອດໄຫຼທີ່ຮ້າຍແຮງຂອງເສັ້ນເລືອດແລະເສັ້ນເລືອດສະຫມອງ).
ປະລິມານໃນເບື້ອງຕົ້ນແມ່ນຫຼຸດລົງເປັນ 1,25 ມລກ / ມື້ *.
ຄົນເຈັບທີ່ມີການປິ່ນປົວດ້ວຍ diuretic ກ່ອນ
ຖ້າເປັນໄປໄດ້, ມັນ ຈຳ ເປັນຕ້ອງຍົກເລີກຢາ diuretics ພາຍໃນ 2-3 ວັນ (ອີງຕາມໄລຍະເວລາຂອງການປະຕິບັດຂອງຢາ diuretics) ກ່ອນທີ່ຈະເລີ່ມປິ່ນປົວດ້ວຍ Dilaprel ®ຫຼືຢ່າງ ໜ້ອຍ ກໍ່ໃຫ້ຫຼຸດປະລິມານຢາ diuretics ກິນ. ການຮັກສາຄົນເຈັບດັ່ງກ່າວຄວນເລີ່ມຕົ້ນດ້ວຍປະລິມານຕ່ ຳ ທີ່ສຸດ 1.25 ມລກຂອງ ramipril * ກິນມື້ລະເທື່ອໃນຕອນເຊົ້າ. ຫຼັງຈາກກິນຢາຄັ້ງ ທຳ ອິດແລະແຕ່ລະຄັ້ງຫຼັງຈາກເພີ່ມປະລິມານຢາ ramipril ແລະ (ຫຼື) loop diuretics, ຄົນເຈັບຄວນຢູ່ພາຍໃຕ້ການຕິດຕາມກວດກາດ້ານການປິ່ນປົວຢ່າງ ໜ້ອຍ 8 ຊົ່ວໂມງເພື່ອຫລີກລ້ຽງປະຕິກິລິຍາ hypotensive ທີ່ບໍ່ສາມາດຄວບຄຸມໄດ້.
ຄົນເຈັບຜູ້ສູງອາຍຸ (ອາຍຸຫຼາຍກວ່າ 65 ປີ)
ປະລິມານໃນເບື້ອງຕົ້ນແມ່ນຫຼຸດລົງເປັນ 1,25 ມລກ / ມື້ *.
ຄົນເຈັບທີ່ເຮັດວຽກກ່ຽວກັບຕັບພິການ
ປະຕິກິລິຍາຂອງຄວາມດັນເລືອດໃນການກິນ Dilaprel either ອາດຈະເພີ່ມຂື້ນ (ຍ້ອນການຊ້າລົງຂອງການຂັບໄລ່ ramiprilat) ຫຼືຫຼຸດລົງ (ຍ້ອນການຊ້າລົງຂອງການປ່ຽນຂອງ ramipril ທີ່ບໍ່ມີປະສິດຕິພາບກັບ ramiprilat ທີ່ໃຊ້ວຽກ). ດັ່ງນັ້ນ, ໃນໄລຍະຕົ້ນຂອງການປິ່ນປົວຕ້ອງການການຄວບຄຸມດ້ານການແພດຢ່າງລະມັດລະວັງ.
ປະລິມານທີ່ອະນຸຍາດສູງສຸດໃນແຕ່ລະວັນແມ່ນ 2.5 ມກ.
* ໃນກໍລະນີນີ້, ທ່ານສາມາດໃຊ້ຢາ ramipril ໃນຮູບແບບຂະ ໜາດ ອື່ນ: ຢາເມັດ 2.5 ມລກທີ່ມີຄວາມສ່ຽງ.
ຜົນຂ້າງຄຽງ
ຈາກລະບົບຫຼອດເລືອດຫົວໃຈ:
ເລື້ອຍໆ - ຄວາມກົດດັນຂອງເລືອດຫຼຸດລົງຫຼາຍເກີນໄປ, hypertension hypotension, syncope, ເຈັບ ໜ້າ ເອິກ,
infoconcia - ischemia myocardial, ລວມທັງການພັດທະນາຂອງການໂຈມຕີຂອງ angina pectoris ຫຼື myocardial infarction, tachycardia, arrhythmias (ຮູບລັກສະນະຫຼືຄວາມຮຸນແຮງ), palpitations, peripheral edema, flushing ຂອງໃບຫນ້າ.
ຈາກລະບົບ genitourinary:
ຄວາມຜິດປົກກະຕິຂອງການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງລວມທັງການພັດທະນາຂອງຄວາມຜິດປົກກະຕິຂອງ ໝາກ ໄຂ່ຫຼັງ, ການເພີ່ມຂື້ນຂອງປະລິມານຂອງປັດສະວະ, ການເພີ່ມຂື້ນຂອງທາດໂປຼຕີນທີ່ມີຢູ່, ການເພີ່ມຂື້ນຂອງຄວາມເຂັ້ມຂົ້ນຂອງທາດຢູເຣນຽມແລະ creatinine ໃນເລືອດ, ການເປັນພະຍາດລະບົບຖ່າຍເທເນື່ອງຈາກການເປັນ ໜິ້ວ ຂອງ ລຳ ຕົວ, ການຫຼຸດລົງຂອງ libido
ຄວາມຖີ່ຂອງການບໍ່ຮູ້ - gynecomastia.
ຈາກລະບົບປະສາດສ່ວນກາງ:
ອາການເຈັບຫົວ, ຄວາມຮູ້ສຶກຂອງ "ອ່ອນໆ" ໃນຫົວ, ຄວາມຮູ້ສຶກຂອງຄວາມອິດເມື່ອຍ,
ແບບບໍ່ຄ່ອຍຮູ້ຕົວ - ວິນຫົວ, ວຸ່ນວາຍ (ການສູນເສຍຄວາມຮູ້ສຶກລົດຊາດ), ຄວາມຜິດປົກກະຕິ (ການລະເມີດຄວາມອ່ອນໄຫວຂອງລົດຊາດ), ອາລົມເສົ້າໃຈ, ກັງວົນ, ເພີ່ມຄວາມວຸ້ນວາຍ, ຄວາມກັງວົນກ່ຽວກັບມໍເຕີ, ການລົບກວນການນອນ, ລວມທັງຄວາມເຫງົານອນ,
ບໍ່ຄ່ອຍ - ການສັ່ນສະເທືອນ, ການພັດທະນາຫຼືການເພີ່ມຂື້ນຂອງຄວາມຜິດປົກກະຕິຂອງການໄຫຼວຽນຂອງພື້ນຫລັງຂອງໂຣກ stenotic vascular lesions vascular, vasculitis, asthenia, imbalance, ຄວາມສັບສົນ,
ຄວາມຖີ່ຂອງການທີ່ບໍ່ຮູ້ - ໂຣກ Raynaud, ໂຣກ isrebia, ລວມທັງເສັ້ນເລືອດຕັນໃນ ischemic ແລະອຸປະຕິເຫດ cerebrovascular ຊົ່ວຄາວ, ປະຕິກິລິຍາທາງດ້ານ psychomotor ພິການ, paresthesia (ຄວາມຮູ້ສຶກທີ່ເຜົາໄຫມ້), parosmia (ຄວາມຮັບຮູ້ທີ່ບໍ່ດີຂອງກິ່ນ), ຄວາມສົນໃຈທີ່ພິການ, ການຊຶມເສົ້າ.
ຈາກຄວາມຮູ້ສຶກ:
ທີ່ບໍ່ເປັນລະບຽບ - ຄວາມວຸ້ນວາຍທາງສາຍຕາ, ລວມທັງສາຍຕາທີ່ມົວ, ບໍ່ຄ່ອຍ - ເປັນໂຣກອັກເສບ, ພິການທາງຫູ, ຕາບອດ,
ຈາກລະບົບກ້າມຊີ້ນ:
ເຈັບກ້າມເລື້ອຍໆ, myalgia,
infrequently - ໂລກຂໍ້ອັກເສບ.
ຈາກລະບົບຍ່ອຍອາຫານ:
ມັກ - ປະຕິກິລິຍາອັກເສບໃນກະເພາະອາຫານແລະ ລຳ ໄສ້, ຍ່ອຍອາຫານ, ບໍ່ສະບາຍໃນທ້ອງ, ທ້ອງບິດ, ຖອກທ້ອງ, ປວດຮາກ, ຮາກ.
ພະຍາດປາກເປື່ອຍແບບບໍ່ສົມເຫດສົມຜົນ, ລວມທັງຜົນໄດ້ຮັບທີ່ເປັນອັນຕະລາຍ, ກິດຈະກໍາທີ່ເພີ່ມຂື້ນຂອງ enzymes pancreatic ໃນ plasma ເລືອດ, ໂຣກໂຣກກະເພາະລໍາໄສ້, ອາການເຈັບທ້ອງ, ກະເພາະອາຫານ, ທ້ອງຜູກ, ເຍື່ອເມືອກແຫ້ງ, ກິດຈະກໍາທີ່ເພີ່ມຂື້ນຂອງ enzymes ຕັບ (ALT, AST aminotransferases) ແລະ ຄວາມເຂັ້ມຂຸ້ນຂອງທາດ bilirubin ໃນເລືອດ, ການຊືມເສົ້າ, ການກິນເຂົ້າບໍ່ແຊບ,
ບໍ່ຄ່ອຍ - ເປັນໂຣກເຍື້ອຫຸ້ມເປັນ, ເປັນຕຸ່ມຜື່ນເປັນຕາ, ໂລກຕັບອັກເສບ, ຄວາມຖີ່ຂອງການບໍ່ເປັນທີ່ຮູ້ຈັກ - ເປັນໂຣກກະເພາະອາຫານ, ຄວາມລົ້ມເຫຼວຂອງຕັບສ້ວຍແຫຼມ, ໂຣກຕັບອັກເສບ cholestatic ຫຼື cytolytic (ການເສຍຊີວິດແມ່ນຫາຍາກທີ່ສຸດ).
ຈາກລະບົບຫາຍໃຈ:
ເລື້ອຍໆ - ອາການໄອແຫ້ງ (ຮ້າຍແຮງກວ່າເກົ່າໃນຕອນກາງຄືນນອນ), ໂຣກ sinusitis, ຫຼອດປອດອັກເສບ, ຫາຍໃຈສັ້ນ,
infrequently - bronchospasm, ລວມທັງການເຮັດໃຫ້ຊົ່ວລົງຂອງຫຼັກສູດຂອງພະຍາດຫືດ bronchial, ການອຸດຕັນຂອງເສັ້ນປະສາດ.
ໃນສ່ວນຂອງຜິວ ໜັງ:
ມັກ - ເປັນຕຸ່ມຜື່ນຕາມຜິວ ໜັງ, ໂດຍສະເພາະ maculopapular, ບໍ່ຄ່ອຍ - ໂຣກຊືມເສົ້າ, ລວມທັງຄວາມຕາຍ (ໂຣກຜີວ ໜັງ ສາມາດເຮັດໃຫ້ເກີດການອຸດຕັນທາງເດີນອາກາດ ນຳ ໄປສູ່ຄວາມຕາຍ), ອາການຄັນຕາມຜິວ ໜັງ, hyperhidrosis (ການເຫື່ອອອກຫຼາຍເກີນໄປ), ບໍ່ຄ່ອຍຈະເປັນ - exfoliative ໂຣກຜິວຫນັງ, ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ,
ຫາຍາກທີ່ສຸດ - ປະຕິກິລິຍາການຖ່າຍພາບ,
ຄວາມຖີ່ທີ່ບໍ່ຮູ້ - ຄວາມເປັນພິດຂອງໂຣກລະລາຍ, ໂຣກ Stevens-Johnson, ໂຣກ erythema multiforme, pemphigus, ໂຣກ psoriasis ຮ້າຍແຮງຂຶ້ນ, ໂຣກຜິວ ໜັງ ຄ້າຍຄືໂລກຜິວ ໜັງ, ໂຣກຜິວ ໜັງ pemphigoid ຫຼື lichenoid (lichenoid) exanthema ຫຼື enanthema, alopecia, ອາການແພ້ຫຼືອາການແພ້ທີ່ເພີ່ມຂື້ນ ກັບສານພິດຂອງແມງໄມ້), ຄວາມເຂັ້ມຂົ້ນຂອງພູມຕ້ານທານຕ້ານຢາຕ້ານເຊື້ອເພີ່ມຂື້ນ.
ຈາກອະໄວຍະວະ hemopoietic:
infrequently - eosinophilia, ບໍ່ຄ່ອຍ - leukopenia, ລວມທັງໂຣກ neutropenia ແລະ agranulocytosis, ການຫຼຸດລົງຂອງຈໍານວນເມັດເລືອດແດງໃນເລືອດທີ່ມີເສັ້ນເລືອດ, ການຫຼຸດລົງຂອງຄວາມເຂັ້ມຂົ້ນຂອງ hemoglobin, thrombocytopenia, ຄວາມຖີ່ຂອງການບໍ່ເປັນທີ່ຮູ້ຈັກ - ການກີດຂວາງຂອງໂຣກເລືອດແດງໃນເລືອດທີ່ມີເສັ້ນເລືອດ, ການຫຼຸດລົງໃນຄວາມເຂັ້ມຂົ້ນຂອງ hemoglobin, thrombocytopenia, ຄວາມຖີ່ຂອງການບໍ່ເປັນທີ່ຮູ້ຈັກ -
ອື່ນໆ:
infrequently - hyperthermia.
ຕົວຊີ້ວັດຫ້ອງທົດລອງ:
ເລື້ອຍໆ - ການເພີ່ມຂື້ນຂອງໂພແທດຊຽມໃນເລືອດ, ຄວາມຖີ່ທີ່ບໍ່ຮູ້ຕົວ - ການຫຼຸດລົງຂອງໂຊດຽມໃນເລືອດ. ບັນດາກໍລະນີທີ່ມີທາດນ້ ຳ ຕານໃນເລືອດໄດ້ຖືກລາຍງານໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານທີ່ໄດ້ກິນຢາອິນຊູລິນແລະຢາເສບຕິດໃນເລືອດ.
ກິນເພາະຖ້າກິນ
ຕິດຕໍ່ພົວພັນກັບຢາເສບຕິດອື່ນໆ
ການ ນຳ ໃຊ້ບາງເຍື່ອທີ່ມີກະແສສູງທີ່ມີພື້ນຜິວທີ່ມີຄວາມຄິດໃນແງ່ລົບ (ຕົວຢ່າງເຊັ່ນ: polyacrylonitrile membranes) ໃນໄລຍະ hemodialysis ຫຼື hemofiltration ແລະການໃຊ້ dextran sulfate ໃນຊ່ວງເວລາທີ່ມີສານ lipoproteins ທີ່ມີຄວາມຫນາແຫນ້ນຕ່ ຳ ຈະເຮັດໃຫ້ເກີດຄວາມສ່ຽງຕໍ່ປະຕິກິລິຍາຜິດປົກກະຕິ.
ບໍ່ແນະ ນຳ ໃຫ້ໃຊ້ການປະສົມ
ດ້ວຍເກືອທີ່ມີໂພແທດຊຽມ, diuretics ທີ່ເຮັດຈາກໂພແທດຊຽມ (ຕົວຢ່າງ: amiloride, triamteren, spironolactone), ການເພີ່ມຂື້ນຂອງໂປຕີນໃນໂປຕີນແມ່ນມີຄວາມເປັນໄປໄດ້ (ພ້ອມດ້ວຍການ ນຳ ໃຊ້ພ້ອມໆກັນ, ຕ້ອງມີການຕິດຕາມກວດກາປົກກະຕິຂອງທາດໂປແທດຊຽມ.
ການປະສົມທີ່ຈະໃຊ້ຢ່າງລະມັດລະວັງ
ດ້ວຍຕົວແທນຕ້ານໂຣກຕັບອັກເສບ (ໂດຍສະເພາະແມ່ນຢາ diuretics) ແລະຢາອື່ນໆທີ່ຊ່ວຍຫຼຸດຄວາມດັນເລືອດ (nitrates, ຢາຕ້ານເຊື້ອໃນກະເພາະອາຫານ), ພະລັງງານຂອງຜົນກະທົບຕໍ່ຕ້ານໂຣກດັ່ງກ່າວຈະຖືກສັງເກດເຫັນ, ປະສົມປະສານກັບຢາ diuretics, ເນື້ອໃນຂອງ sodium serum ຄວນໄດ້ຮັບການຕິດຕາມ.
hyperemia Facial, ອາການປວດຮາກ, ຮາກ, hypotension ແມ່ນບໍ່ຄ່ອຍຈະເປັນໄປໄດ້ທີ່ມີການກະກຽມຄໍາທີ່ມີການສັກ.
ດ້ວຍຢານອນຫລັບ, ຢາແກ້ອາການປວດຮາກ, ຕົວແທນ ສຳ ລັບອາການສລົບທົ່ວໄປແລະຢາແກ້ປວດ, ການເພີ່ມຂື້ນຂອງຜົນກະທົບຕໍ່ຕ້ານການຍັບຍັ້ງໂຣກແມ່ນເປັນໄປໄດ້. ດ້ວຍ vasopressor sympathomimetics (epinephrine), ການຫຼຸດລົງຂອງຜົນກະທົບຕໍ່ຕ້ານໂຣກຂອງໂຣກ ramipril ແມ່ນຖືກສັງເກດ, ການຕິດຕາມປົກກະຕິຂອງຄວາມດັນເລືອດແມ່ນມີຄວາມຈໍາເປັນ.
ດ້ວຍ allopurinol, procainamide, cytostatics, immunosuppressants, glucocorticosteroids ລະບົບແລະຢາອື່ນໆທີ່ສາມາດສົ່ງຜົນກະທົບຕໍ່ພາລາມິເຕີ hematological, ຄວາມສ່ຽງຕໍ່ການພັດທະນາ leukopenia ເພີ່ມຂື້ນ.
ດ້ວຍເກືອເກືອລິລິກ, ການເພີ່ມຂື້ນຂອງລະດັບຄວາມເຂັ້ມຂົ້ນຂອງ serum ຂອງ lithium ແລະການເພີ່ມຂື້ນຂອງຜົນກະທົບຂອງຫົວໃຈແລະ neurotoxic ຂອງ lithium ໄດ້ຖືກບັນທຶກໄວ້.
ມີຕົວແທນ hypoglycemic ສໍາລັບການບໍລິຫານທາງປາກ (sulfonylurea derivatives, biguanides), insulin, ໃນການພົວພັນກັບການຫຼຸດລົງຂອງການຕໍ່ຕ້ານອິນຊູລິນພາຍໃຕ້ອິດທິພົນຂອງ ramipril, ຜົນກະທົບຂອງ hypoglycemic ຂອງຢາເຫຼົ່ານີ້ອາດຈະຖືກປັບປຸງເຖິງການພັດທະນາຂອງ hypoglycemia.
ການປະສົມປະສານເພື່ອພິຈາລະນາ
ດ້ວຍຢາຕ້ານການອັກເສບທີ່ບໍ່ແມ່ນຢາສະເຕີຣອຍ (indomethacin, Acetylsalicylic), ເຮັດໃຫ້ຜົນກະທົບຂອງ ramipril ອ່ອນເພຍ, ເພີ່ມຄວາມສ່ຽງຕໍ່ການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ພິການແລະເຮັດໃຫ້ລະດັບໂພແທດຊຽມເພີ່ມຂື້ນ.
ດ້ວຍສານເຮັບລິນ, ການເພີ່ມຂື້ນຂອງລະດັບໂພແທດຊຽມຂອງທາດໂປຼຕີນແມ່ນເປັນໄປໄດ້.
ດ້ວຍ sodium chloride, ມັນກໍ່ເປັນໄປໄດ້ທີ່ຈະເຮັດໃຫ້ຜົນກະທົບຂອງ antihypertensive ອ່ອນແອລົງຂອງ ramipril ແລະການປິ່ນປົວທີ່ມີປະສິດຕິຜົນຫນ້ອຍລົງສໍາລັບອາການຂອງໂຣກຫົວໃຈຊຸດໂຊມ.
ມີເອທານອນ, ການເພີ່ມຂື້ນຂອງອາການຂອງ vasodilation ແມ່ນຖືກສັງເກດເຫັນ. Ramipril ອາດຈະເພີ່ມຜົນກະທົບທາງລົບຂອງເອທານອນໃນຮ່າງກາຍ.
ດ້ວຍ estrogens, ຜົນກະທົບຕໍ່ຕ້ານຫລອດເລືອດຂອງ ramipril ແມ່ນອ່ອນແອລົງ (ການຮັກສານ້ໍາ).
ການ ບຳ ບັດທີ່ບໍ່ສົມດຸນ ສຳ ລັບການ ບຳ ບັດທາດເບື່ອອາຫານ: ການຍັບຍັ້ງ ACE, ລວມທັງ ramipril, ເພີ່ມທະວີຄວາມເປັນໄປໄດ້ຂອງປະຕິກິລິຍາຜິດປົກກະຕິຫຼື anaphylactoid ທີ່ຮ້າຍແຮງຕໍ່ສານພິດຂອງແມງໄມ້.
ຕໍ່ກັບຄວາມເປັນມາຂອງການປິ່ນປົວດ້ວຍຕົວຍັບຍັ້ງ ACE, ປະຕິກິລິຍາທີ່ມີອາການແພ້ຕໍ່ພິດຂອງແມງໄມ້ (ຕົວຢ່າງ, ເຜິ້ງ, ຂີ້ແຮ້) ພັດທະນາໄວຂື້ນແລະມີຄວາມຫຍຸ້ງຍາກຫຼາຍ. ຖ້າມີຄວາມ ຈຳ ເປັນຕໍ່ຄວາມເປັນພິດຂອງແມງໄມ້, ຕົວຍັບຍັ້ງ ACE ຄວນໄດ້ຮັບການທົດແທນດ້ວຍຢາຊົ່ວຄາວຂອງຫ້ອງຮຽນທີ່ແຕກຕ່າງກັນ.
ຄຳ ແນະ ນຳ ພິເສດ
ກ່ອນທີ່ຈະເລີ່ມຕົ້ນການປິ່ນປົວດ້ວຍ Dilaprel ®, ມັນກໍ່ເປັນສິ່ງຈໍາເປັນທີ່ຈະຕ້ອງກໍາຈັດການຂາດນ້ໍາໃນເລືອດແລະໂຣກ hypovolemia. ໃນຄົນເຈັບຜູ້ທີ່ໄດ້ກິນຢາ diuretics ກ່ອນ ໜ້າ ນີ້, ມັນ ຈຳ ເປັນຕ້ອງໄດ້ຍົກເລີກພວກເຂົາຫລືຢ່າງ ໜ້ອຍ ກໍ່ຕ້ອງຫຼຸດປະລິມານ 2-3 ມື້ກ່ອນກິນ Dilaprel ® (ໃນກໍລະນີນີ້, ສະພາບຂອງຄົນເຈັບທີ່ເປັນໂຣກຫົວໃຈຊ້ ຳ ເຮື້ອຄວນໄດ້ຮັບການຕິດຕາມຢ່າງລະມັດລະວັງເນື່ອງຈາກຄວາມເປັນໄປໄດ້ຂອງການພັດທະນາການເສື່ອມສະພາບເນື່ອງຈາກ ເພີ່ມປະລິມານການໄຫຼວຽນຂອງເລືອດ).
ຫລັງຈາກກິນຢາຄັ້ງ ທຳ ອິດ, ພ້ອມທັງເພີ່ມປະລິມານແລະ / ຫລືປະລິມານຢາ diuretics (ໂດຍສະເພາະແມ່ນ loop), ມັນ ຈຳ ເປັນຕ້ອງຮັບປະກັນການຕິດຕາມກວດກາທາງການແພດຂອງຄົນເຈັບຢ່າງ ໜ້ອຍ 8 ຊົ່ວໂມງເພື່ອປະຕິບັດມາດຕະການທີ່ ເໝາະ ສົມໃນກໍລະນີທີ່ຄວາມດັນເລືອດຫຼຸດລົງຫຼາຍເກີນໄປ.
ຖ້າ Dilaprel used ຖືກໃຊ້ໃນຄັ້ງ ທຳ ອິດຫຼືໃນປະລິມານທີ່ສູງໃນຄົນເຈັບທີ່ມີກິດຈະ ກຳ RAAS ເພີ່ມຂື້ນ, ຫຼັງຈາກນັ້ນພວກເຂົາຄວນຕິດຕາມກວດກາຄວາມດັນເລືອດຢ່າງລະມັດລະວັງ, ໂດຍສະເພາະໃນໄລຍະເລີ່ມຕົ້ນຂອງການຮັກສາ, ເພາະວ່າຄົນເຈັບເຫຼົ່ານີ້ມີຄວາມສ່ຽງເພີ່ມຂື້ນຂອງຄວາມດັນເລືອດຫຼຸດລົງຫຼາຍເກີນໄປ (ເບິ່ງພາກ“ ຂໍ້ຄວນລະວັງ”) .
ໃນກໍລະນີທີ່ເປັນໂລກຄວາມດັນໂລຫິດແດງແລະໂຣກຫົວໃຈວາຍ, ໂດຍສະເພາະໃນຂັ້ນຕອນຂອງການເປັນໂຣກ myocardial infarction, ການຮັກສາດ້ວຍ Dilaprel ®ຄວນເລີ່ມຕົ້ນພຽງແຕ່ຢູ່ໂຮງ ໝໍ.
ໃນຜູ້ປ່ວຍທີ່ເປັນໂຣກຫົວໃຈວາຍເຮື້ອຮັງ, ການໃຊ້ຢານີ້ສາມາດເຮັດໃຫ້ເກີດການພັດທະນາຂອງຄວາມດັນເລືອດທີ່ຫຼຸດລົງ, ເຊິ່ງໃນບາງກໍລະນີແມ່ນປະກອບດ້ວຍ oliguria ຫຼື azotemia ແລະບໍ່ຄ່ອຍຈະມາຈາກການພັດທະນາຂອງຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງທີ່ສ້ວຍແຫຼມ. ໃນໄລຍະເບື້ອງຕົ້ນຂອງການປິ່ນປົວຄວນແນະ ນຳ ໃຫ້ຕິດຕາມຕົວຊີ້ວັດການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງ (ເບິ່ງໃນສ່ວນ“ ຢາແລະການບໍລິຫານ).
ໃນຄົນເຈັບ ສຳ ລັບຜູ້ທີ່ຄວາມດັນເລືອດຫຼຸດລົງອາດຈະເຮັດໃຫ້ມີຄວາມສ່ຽງແນ່ນອນ (ຕົວຢ່າງເຊັ່ນໃນຄົນເຈັບທີ່ເປັນໂຣກເສັ້ນເລືອດຫົວໃຈຫລືເສັ້ນເລືອດແດງນ້ອຍລົງ), ການປິ່ນປົວຄວນເລີ່ມຕົ້ນພາຍໃຕ້ການຊີ້ ນຳ ຂອງແພດ. ຂໍ້ຄວນລະວັງຄວນໄດ້ຮັບການອອກ ກຳ ລັງກາຍໃນເວລາອອກ ກຳ ລັງກາຍແລະ / ຫຼືອາກາດຮ້ອນຍ້ອນຄວາມສ່ຽງຂອງການເຫື່ອອອກແລະການຂາດນ້ ຳ ໃນຮ່າງກາຍຂື້ນກັບການພັດທະນາຂອງການເຮັດວຽກຂອງເສັ້ນເລືອດແດງຍ້ອນການຫຼຸດລົງຂອງປະລິມານການໄຫຼວຽນຂອງເລືອດແລະການຫຼຸດລົງຂອງຄວາມເຂັ້ມຂົ້ນຂອງໂຊດຽມໃນເລືອດ.
ໃນລະຫວ່າງການຮັກສາກັບ Dilaprel ®, ເຫຼົ້າບໍ່ໄດ້ຖືກແນະ ນຳ ໃຫ້ໃຊ້.
ການຍັບຍັ້ງເສັ້ນເລືອດໃນເສັ້ນເລືອດແດງບໍ່ແມ່ນການບົ່ງມະຕິໃນການຮັກສາຢ່າງຕໍ່ເນື່ອງຫຼັງຈາກຄວາມ ໝັ້ນ ຄົງຂອງຄວາມດັນເລືອດ.
ໃນກໍລະນີທີ່ມີການພັດທະນາຊ້ ຳ ພັດໃນເສັ້ນເລືອດແດງຢ່າງຮ້າຍແຮງ, ປະລິມານທີ່ຄວນຈະຫຼຸດລົງຫລືຢາຄວນຢຸດ.
ໃນຜູ້ປ່ວຍທີ່ໄດ້ຮັບການປິ່ນປົວດ້ວຍຕົວຍັບຍັ້ງ ACE, ກໍລະນີຂອງໂຣກຕາຕໍ້ຂອງໃບ ໜ້າ, ແຂນຂາ, ສົບ, ລີ້ນ, pharynx ຫຼື larynx ໄດ້ຖືກສັງເກດເຫັນ. ຖ້າມີອາການໃຄ່ບວມຢູ່ບໍລິເວນໃບ ໜ້າ (ສົບ, ໜັງ ຕາ) ຫລືລີ້ນ, ພິການທາງກືນຫຼືຫາຍໃຈບໍ່ສະດວກ, ຄົນເຈັບຄວນຢຸດກິນຢາດັ່ງກ່າວໂດຍທັນທີ.
ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກດີ. mg ຂອງ adrenaline (ພາຍໃຕ້ການຄວບຄຸມຂອງຄວາມດັນເລືອດ, ອັດຕາການເຕັ້ນຂອງຫົວໃຈແລະ ECG), ຕາມດ້ວຍການໃຊ້ glucocorticosteroids (iv, i / m ຫຼືພາຍໃນ), ການບໍລິຫານຢາຕ້ານໂລກເອດສໄມໃນເສັ້ນເລືອດ (ຕົວສະກັດກັ້ນຂອງ H1 ແລະ H2 histamine receptors) ແມ່ນໄດ້ຖືກແນະ ນຳ, ແລະໃນກໍລະນີທີ່ຂາດການເຄື່ອນໄຫວ, ກະສິ ກຳ ຄຸນນະສົມບັດ C1-esterase ສາມາດພິຈາລະນາຄວາມຕ້ອງການ ສຳ ລັບການແນະ ນຳ ນອກ ເໜືອ ໄປຈາກການຍັບຍັ້ງ adrenaline ຂອງ enzyme C1-esterase. ຄົນເຈັບຄວນເຂົ້ານອນໂຮງ ໝໍ, ແລະຄວນຕິດຕາມກວດກາຈົນກວ່າອາການຈະຫາຍດີ ໝົດ, ແຕ່ບໍ່ຮອດ 24 ຊົ່ວໂມງ.
ໃນຜູ້ປ່ວຍທີ່ໄດ້ຮັບການຍັບຍັ້ງການ ACE, ກໍລະນີຂອງໂຣກໂຣກໂຣກໂຣກກະເພາະລໍາໄສ້ໄດ້ຖືກສັງເກດເຫັນ, ເຊິ່ງສະແດງໂດຍອາການເຈັບທ້ອງໂດຍມີຫລືບໍ່ມີອາການປວດຮາກແລະຮາກ, ແລະໃນບາງກໍລະນີໂຣກໂຣກໂຣກໂຣກໂຣກໃບປະສາດໄດ້ຖືກສັງເກດພ້ອມໆກັນ. ຖ້າຄົນເຈັບພັດທະນາອາການຂ້າງເທິງນີ້ດ້ວຍການຮັກສາດ້ວຍຕົວຍັບຍັ້ງ ACE, ການບົ່ງມະຕິຄວາມແຕກຕ່າງກໍ່ຄວນພິຈາລະນາຄວາມເປັນໄປໄດ້ໃນການພັດທະນາໂຣກໂຣກກະເພາະລໍາໄສ້.
ການຮັກສາເພື່ອແນໃສ່ເຮັດໃຫ້ພິດພິດຂອງແມງໄມ້ (ເຜິ້ງ, ຂີ້ແຮ້) ແລະການກິນຢາ ACE ໃນເວລາດຽວກັນສາມາດເລີ່ມຕົ້ນປະຕິກິລິຍາຜິດປົກກະຕິແລະ anaphylactoid (ຕົວຢ່າງເຊັ່ນຄວາມດັນເລືອດຫຼຸດລົງ, ຫາຍໃຈສັ້ນ, ຫາຍໃຈສັ້ນ, ມີອາການແພ້ຜິວ ໜັງ) ເຊິ່ງບາງຄັ້ງອາດເປັນໄພຂົ່ມຂູ່ຕໍ່ຊີວິດໄດ້. ຕໍ່ກັບຄວາມເປັນມາຂອງການປິ່ນປົວດ້ວຍຕົວຍັບຍັ້ງ ACE, ປະຕິກິລິຍາທີ່ມີອາການແພ້ຕໍ່ພິດຂອງແມງໄມ້ (ຕົວຢ່າງ, ເຜິ້ງ, ຂີ້ແຮ້) ພັດທະນາໄວຂື້ນແລະມີຄວາມຫຍຸ້ງຍາກຫຼາຍ. ຖ້າມີຄວາມ ຈຳ ເປັນຕໍ່ຄວາມເປັນພິດຂອງແມງໄມ້, ຕົວຍັບຍັ້ງ ACE ຄວນໄດ້ຮັບການທົດແທນດ້ວຍຢາຊົ່ວຄາວຂອງຫ້ອງຮຽນທີ່ແຕກຕ່າງກັນ.
ໃນເວລາທີ່ໃຊ້ຕົວຍັບຍັ້ງ ACE, ອັນຕະລາຍຕໍ່ຊີວິດ, ການພັດທະນາຢ່າງໄວວາຂອງການປະຕິກິລິຍາຜິດປົກກະຕິໄດ້ຖືກອະທິບາຍ, ບາງຄັ້ງເຖິງການພັດທະນາຂອງອາການຊshockອກໃນໄລຍະ hemodialysis ຫຼືການກັ່ນຕອງ plasma ໂດຍໃຊ້ເຍື່ອທີ່ມີການໄຫຼສູງ (ຕົວຢ່າງເຊັ່ນ, polyacrylonitrile membranes) (ເບິ່ງຕາມຄໍາແນະນໍາຂອງຜູ້ຜະລິດເຍື່ອ). ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຫລີກລ້ຽງການໃຊ້ຮ່ວມກັນຂອງຢາ Dilaprel ®ແລະເຍື່ອດັ່ງກ່າວ, ຍົກຕົວຢ່າງ, ສຳ ລັບພະຍາດ hemodialysis ຫຼື hemofiltration ທີ່ຮີບດ່ວນ. ໃນກໍລະນີນີ້, ການໃຊ້ເຍື່ອອື່ນໆຫຼືການຍົກເວັ້ນຂອງຕົວຍັບຍັ້ງ ACE ແມ່ນມັກ. ປະຕິກິລິຍາທີ່ຄ້າຍຄືກັນນີ້ໄດ້ຖືກສັງເກດເຫັນດ້ວຍຄວາມບໍ່ພໍໃຈຂອງ lipoproteins ທີ່ມີຄວາມຫນາແຫນ້ນຕໍ່າໂດຍໃຊ້ dextran sulfate. ດັ່ງນັ້ນ, ວິທີການນີ້ບໍ່ຄວນໃຊ້ໃນຄົນເຈັບທີ່ໄດ້ຮັບການຍັບຍັ້ງ ACE.
ກ່ອນການຜ່າຕັດ (ລວມທັງແຂ້ວປອມ), ມັນ ຈຳ ເປັນທີ່ຈະຕ້ອງເຕືອນຜູ້ອາການສລົບກ່ຽວກັບການໃຊ້ຢາຍັບຍັ້ງ ACE.
ກ່ອນແລະໃນໄລຍະການຮັກສາດ້ວຍຕົວຍັບຍັ້ງ ACE, ມັນ ຈຳ ເປັນຕ້ອງຄິດໄລ່ ຈຳ ນວນ leukocytes ທັງ ໝົດ ແລະ ກຳ ນົດສູດ leukocyte.
ຄວາມປອດໄພແລະປະສິດທິຜົນຂອງ Dilaprel ®ໃນເດັກແລະໄວລຸ້ນອາຍຸຕ່ ຳ ກວ່າ 18 ປີຍັງບໍ່ທັນໄດ້ຖືກສ້າງຕັ້ງຂຶ້ນ.
ມັນໄດ້ຖືກແນະນໍາໃຫ້ຕິດຕາມກວດກາຢ່າງລະມັດລະວັງກ່ຽວກັບເດັກເກີດ ໃໝ່ ທີ່ໄດ້ຮັບການ ສຳ ຜັດກັບ intrauterine ກັບຕົວຍັບຍັ້ງ ACE ເພື່ອກວດຫາພະຍາດຫຼອດເລືອດໃນເສັ້ນເລືອດ, oliguria ແລະ hyperkalemia. ໃນ oliguria, ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຮັກສາຄວາມດັນເລືອດແລະການອັກເສບຂອງຫມາກໄຂ່ຫຼັງໂດຍການແນະນໍາທາດແຫຼວແລະ vasoconstrictors ທີ່ເຫມາະສົມ. ເດັກເກີດ ໃໝ່ ມີຄວາມສ່ຽງຕໍ່ການເປັນໂຣກ oliguria ແລະພະຍາດທາງປະສາດ, ເຊິ່ງອາດຈະເປັນຍ້ອນການຫຼຸດລົງຂອງການໄຫຼວຽນຂອງເລືອດໃນສະ ໝອງ ແລະສະ ໝອງ ເນື່ອງຈາກການຫຼຸດລົງຂອງຄວາມດັນເລືອດທີ່ເກີດຈາກຕົວຍັບຍັ້ງ ACE (ໄດ້ຮັບໂດຍແມ່ຍິງຖືພາແລະຫຼັງເກີດລູກ).
ໃນຜູ້ປ່ວຍທີ່ເປັນໂຣກຫົວໃຈຊຸດໂຊມຊໍາເຮື້ອ, ການກິນ Dilaprel ®ສາມາດນໍາໄປສູ່ການພັດທະນາຂອງການຫຼຸດລົງຂອງຄວາມດັນເລືອດ, ເຊິ່ງໃນບາງກໍລະນີປະກອບດ້ວຍ oliguria ຫຼື azotemia, ແລະບໍ່ຄ່ອຍຈະເປັນການພັດທະນາຂອງຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງທີ່ສ້ວຍແຫຼມ. ຜູ້ປ່ວຍທີ່ເປັນໂລກຫົວໃຈວາຍໃນເສັ້ນເລືອດຕີບຕັນຫລືໂຣກຫົວໃຈຊຸດໂຊມສະຫມອງເສື່ອມຄວນເລີ່ມຕົ້ນການປິ່ນປົວຢູ່ໂຮງ ໝໍ.
ໃນຄົນເຈັບທີ່ມີການເຮັດວຽກຂອງຕັບທີ່ພິການ, ປະຕິກິລິຍາຕໍ່ການປິ່ນປົວດ້ວຍ Dilaprel ®ສາມາດຊ່ວຍເພີ່ມຫຼືອ່ອນເພຍໄດ້. ນອກຈາກນັ້ນ, ໃນຄົນເຈັບທີ່ເປັນພະຍາດຕັບແຂງຢ່າງຮຸນແຮງທີ່ມີໂຣກ edema ແລະ / ຫຼື ascites, ການກະຕຸ້ນທີ່ສໍາຄັນຂອງລະບົບ renin-angiotensin-aldosterone (RAAS) ແມ່ນເປັນໄປໄດ້, ເພາະສະນັ້ນ, ຄວນເອົາໃຈໃສ່ເປັນພິເສດໃນການປິ່ນປົວຄົນເຈັບເຫຼົ່ານີ້.
ຕິດຕາມຕົວ ກຳ ນົດການຫ້ອງທົດລອງກ່ອນແລະໃນໄລຍະການຮັກສາດ້ວຍ Dilaprel ® (ສູງສຸດ 1 ຄັ້ງຕໍ່ເດືອນໃນ 3-6 ເດືອນ ທຳ ອິດຂອງການຮັກສາ)
ໂດຍສະເພາະແມ່ນມີຄວາມ ສຳ ຄັນໃນຄົນເຈັບທີ່ມີຄວາມສ່ຽງເພີ່ມຂື້ນຂອງໂຣກ neutropenia - ມີການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ພິການ, ພະຍາດທີ່ເປັນລະບົບຂອງຈຸລັງເຊື່ອມຕໍ່ຫຼືໃນຄົນເຈັບທີ່ໄດ້ຮັບຢາສູງ, ພ້ອມທັງອາການ ທຳ ອິດຂອງການຕິດເຊື້ອ. ເມື່ອການຢັ້ງຢືນ neutropenia (ຈໍານວນຂອງ neutrophils ແມ່ນຫນ້ອຍກ່ວາ 2000 / μl), ການປິ່ນປົວດ້ວຍການຍັບຍັ້ງຂອງ ACE ຄວນຈະຖືກຢຸດ.
ໃນການຮັກສາຕົວຍັບຍັ້ງ ACE ໃນອາທິດ ທຳ ອິດຂອງການຮັກສາແລະແນະ ນຳ ຕໍ່ມາ ການກວດສອບການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງ. ໂດຍສະເພາະແມ່ນການກວດສອບຢ່າງລະມັດລະວັງ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂຣກຫົວໃຈສ້ວຍແຫຼມແລະ ຊຳ ເຮື້ອ, ການ ທຳ ງານຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ບົກຜ່ອງ, ຫຼັງຈາກການເປັນ ໜິ້ວ ໄຂ່ຫຼັງ, ຄົນເຈັບທີ່ເປັນພະຍາດກ່ຽວກັບການ ບຳ ບັດຟື້ນຟູ, ລວມທັງຄົນເຈັບທີ່ເປັນໂຣກເສັ້ນເລືອດແດງທີ່ບໍ່ເປັນເອກະພາບໃນ ໝາກ ໄຂ່ຫຼັງມີຢູ່ໃນ ໝາກ ໄຂ່ຫຼັງສອງ ໜ່ວຍ (ໃນຄົນເຈັບດັ່ງກ່າວ, ເຖິງແມ່ນວ່າຈະມີການເພີ່ມຂື້ນເລັກ ໜ້ອຍ ໃນຄວາມເຂັ້ມຂຸ້ນຂອງ serum creatinine). ຕົວຊີ້ບອກຂອງການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງຫຼຸດລົງ).
ການຄວບຄຸມຄວາມເຂັ້ມຂົ້ນຂອງໄຟຟ້າ: ແນະ ນຳ ໃຫ້ມີການຕິດຕາມກວດກາທາດໂປຼຕີນໂພແທດຊຽມເປັນປະ ຈຳ ໂດຍສະເພາະແມ່ນການກວດສອບລະມັດລະວັງຂອງໂພແທດຊຽມ serum ແມ່ນມີຄວາມ ຈຳ ເປັນໃນຜູ້ປ່ວຍທີ່ມີການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ພິການ, ຄວາມບົກຜ່ອງດ້ານນ້ ຳ ໃນໄຟຟ້າ, ແລະໂຣກຫົວໃຈຊຸດໂຊມ.
ແນະ ນຳ ໃຫ້ຄວບຄຸມ ຈຳ ນວນເລືອດ ເພື່ອ ກຳ ນົດ leukopenia ທີ່ເປັນໄປໄດ້. ການຕິດຕາມປົກກະຕິແມ່ນແນະ ນຳ ໃຫ້ເລີ່ມຕົ້ນການປິ່ນປົວແລະໃນຜູ້ປ່ວຍທີ່ເປັນໂຣກ ໝາກ ໄຂ່ຫຼັງທີ່ພິການ, ເຊັ່ນດຽວກັນກັບຄົນເຈັບທີ່ເປັນພະຍາດເນື້ອເຍື່ອເຊື່ອມຕໍ່ຫຼືໃນຄົນເຈັບທີ່ໄດ້ຮັບຢາຊະນິດອື່ນທີ່ສາມາດປ່ຽນແປງຮູບຂອງເລືອດຕໍ່ (ເບິ່ງສ່ວນ“ ປະຕິ ສຳ ພັນກັບຢາອື່ນໆ”) . ຄວບຄຸມ ຈຳ ນວນ leukocytes ແມ່ນມີຄວາມ ຈຳ ເປັນ ສຳ ລັບການກວດພົບເຊື້ອໄວຣັດ leukopenia, ເຊິ່ງມີຄວາມ ສຳ ຄັນເປັນພິເສດໃນຜູ້ປ່ວຍທີ່ມີຄວາມສ່ຽງເພີ່ມຂື້ນໃນການພັດທະນາຂອງມັນ, ພ້ອມທັງອາການ ທຳ ອິດຂອງການຕິດເຊື້ອ. ເມື່ອມີອາການຕ່າງໆທີ່ກ່ຽວຂ້ອງກັບໂຣກ leukopenia ປາກົດ (ຕົວຢ່າງ, ໄຂ້, ຕ່ອມນ້ ຳ ເຫຼືອງ, ຕ່ອມລູກ ໝາກ ອັກເສບ), ຕ້ອງມີການຕິດຕາມກວດກາຢ່າງໄວວາກ່ຽວກັບຮູບເລືອດບໍລິເວນຜີວ ໜັງ. ໃນກໍລະນີທີ່ມີອາການເລືອດໄຫຼ (ເປັນຕຸ່ມນ້ອຍໆ, ຜື່ນແດງສີນ້ ຳ ຕານຕາມຜິວ ໜັງ ແລະເຍື່ອເມືອກ), ມັນຍັງມີຄວາມ ຈຳ ເປັນທີ່ຈະຄວບຄຸມ ຈຳ ນວນຂອງເມັດເລືອດນ້ອຍໃນເລືອດອ້ອມ.
ຖ້າມີອາການເຫຼືອງຫຼືມີການເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍໃນກິດຈະ ກຳ ຂອງເອນໄຊຕັບ (aminotransferase ALT, AST), ການຮັກສາດ້ວຍ Dilaprel ®ຄວນໄດ້ຮັບການຢຸດເຊົາແລະຕ້ອງມີການກວດກາດ້ານການປິ່ນປົວຂອງຄົນເຈັບ.
ປ່ອຍແບບຟອມແລະສ່ວນປະກອບ
ຮູບແບບຂະ ໜາດ ຂອງ Dilaprel - ແຄບຊູນ: gelatin ແຂງ, ຂະ ໜາດ ທີ 3, ໃນຂະ ໜາດ 2.5 ມລກ - ຮ່າງກາຍສີຂາວແລະຝາສີເຫລືອງ, ຂະ ໜາດ ປະລິມານ 5 ມລ - ຮ່າງກາຍແລະສີເຫລືອງ, ຂະ ໜາດ ປະລິມານ 10 ມລ - ຮ່າງກາຍແລະຝາຂາວ, ສ່ວນສານ - ຝຸ່ນ ເກືອບເປັນສີຂາວຫລືສີຂາວ, friable ຫຼືກະທັດຮັດ, ແຕກແຍກໃນເວລາທີ່ຖືກບີບອັດ (ເປັນແຜ່ນທີ່ມີການຕອກ: 7 ຊິ້ນ.), ໃນກ່ອງ cardboard 2 ຫຼື 4 ແພັກ, 10 ເມັດ, ໃນກ່ອງ cardboard 1, 2, 3, 5 ຫຼື 6 package , 14 pcs., ໃນກ່ອງ cardboard 1, 2 ຫຼື 4 ຫຸ້ມຫໍ່).
ສ່ວນປະກອບຂອງ ໜຶ່ງ ແຄບຊູນ:
- ສານທີ່ໃຊ້ໄດ້: ramipril - 2.5, 5 ຫຼື 10 ມລກ,
- ສ່ວນປະກອບຊ່ວຍ: ທາດແຄນຊ້ຽມ stearate, aerosil (ທາດຊິລິໂຄນໄດໂດໄຊນອນ), lactose (lactose monohydrate - ສຳ ລັບແຄັບຊູນ 10 ມລ),
- ກໍລະນີແລະຝາປິດ: gelatin, titanium dioxide, ອາຫານທີ່ມີທາດເຫຼັກສີເຫລືອງອອກເຫລັກ (ສຳ ລັບແຄັບຊູນ 2.5 ມກແລະ 5 ມກ).
Dilaprel: ຄຳ ແນະ ນຳ ສຳ ລັບໃຊ້ (ຂະ ໜາດ ແລະວິທີການ)
ແຄບຊູນ Dilaprel ຖືກກິນທາງປາກໂດຍບໍ່ຕ້ອງກິນໂດຍມີປະລິມານນໍ້າພຽງພໍ (1 /2 ຈອກ). ປະສິດທິຜົນຂອງຢາບໍ່ໄດ້ຂື້ນກັບການໄດ້ຮັບອາຫານ.
ປະລິມານດັ່ງກ່າວແມ່ນຖືກເລືອກເປັນສ່ວນບຸກຄົນ, ຄຳ ນຶງເຖິງຕົວຊີ້ບອກທາງຄລີນິກ, ຜົນກະທົບດ້ານການຮັກສາແລະຄວາມທົນທານຕໍ່ຢາ. ໄລຍະການປິ່ນປົວມັກຈະຍາວນານ, ໄລຍະເວລາຂອງມັນໃນແຕ່ລະກໍລະນີແຕ່ລະຄົນແມ່ນ ກຳ ນົດໂດຍທ່ານ ໝໍ.
ແນະ ນຳ ໃຫ້ກິນຢາ Dilaprel Regimen (ເວັ້ນເສຍແຕ່ໄດ້ລະບຸໄວ້ເປັນຢ່າງອື່ນ):
- hypertension ເສັ້ນເລືອດແດງ: ປະລິມານເບື້ອງຕົ້ນແມ່ນ 2.5 ມລກ 1 ເທື່ອຕໍ່ມື້ໃນຕອນເຊົ້າ. ຖ້າພາຍໃນ 3 ອາທິດ, ຄວາມດັນເລືອດບໍ່ປົກກະຕິ, ທ່ານສາມາດເພີ່ມປະລິມານປະ ຈຳ ວັນໃຫ້ເປັນ 5 ມລກ. ຖ້າຜົນກະທົບດ້ານການປິ່ນປົວໃນປະລິມານ 5 ມລກຕໍ່ມື້ແມ່ນບໍ່ພຽງພໍ, ມັນສາມາດເພີ່ມຂື້ນສອງເທົ່າໃນ 2-3 ອາທິດເຖິງສູງສຸດ 10 ມລກຕໍ່ມື້, ຫຼືຢາຕ້ານໂຣກເບົາຫວານອື່ນໆສາມາດຖືກເພີ່ມເຂົ້າໃນການປິ່ນປົວ, ໂດຍສະເພາະແມ່ນການປິດຊ່ອງແຄວຊຽມຫຼື diuretics ຊ້າ.
- ຮູບແບບໂຣກຫົວໃຈຊຸດໂຊມຊໍາເຮື້ອ: ປະລິມານເບື້ອງຕົ້ນ - 1,25 ມລກຕໍ່ມື້. ອີງຕາມຜົນຂອງການປິ່ນປົວແລະດ້ວຍຄວາມອົດທົນດີ, ແນະ ນຳ ໃຫ້ເພີ່ມປະລິມານເທື່ອລະກ້າວ, ເພີ່ມຂື້ນສອງເທົ່າໃນໄລຍະ 1-2 ອາທິດ, ແຕ່ບໍ່ໃຫ້ເກີນ 10 ມລກຕໍ່ມື້. ປະລິມານສູງກວ່າ 2.5 ມລກສາມາດກິນມື້ລະຄັ້ງຫລືແບ່ງເປັນສອງຄັ້ງ,
- ຄວາມລົ້ມເຫຼວຂອງຫົວໃຈດ້ວຍການສະແດງທາງຄລີນິກທີ່ເກີດຂື້ນ 2–9 ມື້ຫຼັງຈາກການລະບາດຂອງ myocardial acute: ປະລິມານເບື້ອງຕົ້ນແມ່ນ 2.5 ມລກ 2 ເທື່ອຕໍ່ມື້ (ຕອນເຊົ້າແລະຕອນແລງ). ດ້ວຍຄວາມດັນເລືອດຫຼຸດລົງຫຼາຍເກີນໄປ, ມັນ ຈຳ ເປັນຕ້ອງຫຼຸດປະລິມານເບື້ອງຕົ້ນລົງເປັນ 1,25 ມລກ 2 ເທື່ອຕໍ່ມື້. ຈາກນັ້ນ, ຂື້ນກັບສະພາບຂອງຄົນເຈັບ, ປະລິມານຢາສາມາດເພີ່ມຂື້ນສອງເທົ່າດ້ວຍໄລຍະຫ່າງຂອງ 1-3 ມື້. ໃນກໍລະນີນີ້, ຄວາມຖີ່ຂອງການກິນປະ ຈຳ ວັນສາມາດຫຼຸດລົງເປັນ 1 ຄັ້ງຕໍ່ມື້. ປະລິມານປະ ຈຳ ວັນສູງສຸດທີ່ແນະ ນຳ ແມ່ນ 10 ມລກ,
- ໂຣກຫົວໃຈຊຸດໂຊມຮ້າຍແຮງ (NYHA class III - IV ທີ່ເປັນປະໂຫຍດ), ເຊິ່ງໄດ້ເກີດຂື້ນທັນທີຫຼັງຈາກການລະບາດຂອງ myocardial: ການສັກຢາໃນເບື້ອງຕົ້ນ - 1,25 ມລກມື້ລະເທື່ອ, ໃນອະນາຄົດ, ດ້ວຍການເພີ່ມປະລິມານແຕ່ລະຄັ້ງ, ຄວນລະມັດລະວັງທີ່ສຸດ. ຢາໃນເບື້ອງຕົ້ນແລະຕໍ່ມາແມ່ນຖືກ ກຳ ນົດໂດຍແພດ ໝໍ ທີ່ເຂົ້າຮ່ວມ,
- ການປ້ອງກັນເສັ້ນເລືອດຕັນໃນ, ການອັກເສບ myocardial infarction, ຫຼືການເສຍຊີວິດຈາກ CVD (ໃນຄົນເຈັບທີ່ມີຄວາມສ່ຽງຕໍ່ການເປັນໂຣກຫົວໃຈສູງ): ປະລິມານໃນເບື້ອງຕົ້ນ - 2.5 ມລກມື້ລະເທື່ອ. ດ້ວຍຄວາມທົນທານດີຂອງຢາ, ແນະ ນຳ ໃຫ້ເພີ່ມປະລິມານເທື່ອລະກ້າວ. ຫຼັງຈາກການປິ່ນປົວ 1 ອາທິດ, ມັນສາມາດເພີ່ມຂື້ນສອງເທົ່າ, ຫຼັງຈາກນັ້ນພາຍໃນ 3 ອາທິດໄປຫາປະລິມານ ບຳ ລຸງປົກກະຕິ 10 ມລກມື້ລະເທື່ອ,
- ໂຣກ nephropathy ທີ່ບໍ່ແມ່ນໂລກເບົາຫວານຫຼືໂຣກເບົາຫວານ: ປະລິມານເບື້ອງຕົ້ນແມ່ນ 1,25 ມລກຄັ້ງຕໍ່ມື້, ຫຼັງຈາກນັ້ນມັນກໍ່ສາມາດເພີ່ມສູງສຸດເຖິງ 5 ມລກ / ມື້, ກິນຄັ້ງດຽວ.
ຂໍ້ແນະ ນຳ ກ່ຽວກັບການແກ້ໄຂປະລິມານຢາ Dilaprel ສຳ ລັບບາງພະຍາດ / ສະພາບ:
- ຄວາມດັນໂລຫິດແດງທີ່ຮຸນແຮງ (ຊັ້ນ III), ການຍ່ອຍອາຫານເກືອ - ນ້ ຳ ທີ່ເສີຍຫາຍແລະສະພາບການທີ່ຄວາມດັນເລືອດຫຼຸດລົງຢ່າງຫຼວງຫຼາຍແມ່ນເປັນອັນຕະລາຍ (ຕົວຢ່າງ: ມີອາການເລືອດໄຫຼໃນສະ ໝອງ ຮ້າຍແຮງຂອງສະ ໝອງ ແລະເສັ້ນເລືອດໃນຫຼອດເລືອດ): ປະລິມານເບື້ອງຕົ້ນ - 1,25 ມລກຕໍ່ມື້,
- ຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງດ້ວຍ CC ຂອງ 50–20 ml / ນາທີທີ່ມີພື້ນທີ່ 1,73 ມ 2: ປະລິມານເບື້ອງຕົ້ນແມ່ນ 1,25 ມລກ / ມື້, ປະລິມານສູງສຸດໃນແຕ່ລະວັນແມ່ນ 5 ມລກ,
- ຜູ້ສູງອາຍຸຫຼາຍກວ່າ 65 ປີ: ປະລິມານເບື້ອງຕົ້ນ - 1,25 ມລກຕໍ່ມື້,
- ຄວາມລົ້ມເຫຼວຂອງຕັບ: ປະລິມານສູງສຸດແມ່ນ 2.5 ມລກຕໍ່ມື້. ໃນໄລຍະເລີ່ມຕົ້ນຂອງການປິ່ນປົວ, ການ ນຳ ໃຊ້ຢາດັ່ງກ່າວຄວນ ດຳ ເນີນພາຍໃຕ້ການຊີ້ ນຳ ດ້ານການແພດຢ່າງໃກ້ຊິດ, ເພາະວ່າລະດັບຂອງຄວາມດັນເລືອດສາມາດແຕກຕ່າງກັນຢ່າງຫຼວງຫຼາຍໃນທິດທາງ ໜຶ່ງ ຫຼືອີກດ້ານ ໜຶ່ງ.
- ການຮັກສາກ່ອນ ໜ້າ ນີ້ດ້ວຍຢາ diuretics: ປະລິມານເບື້ອງຕົ້ນແມ່ນ 1,25 ມລກມື້ລະມື້ໃນຕອນເຊົ້າ (ແນະ ນຳ ໃຫ້ຍົກເລີກຢາ diuretics ຫຼືຫຼຸດປະລິມານປະມານ 2-3 ມື້ກ່ອນເລີ່ມຢາ Dilaprel). ໃນລະຫວ່າງປະລິມານ ທຳ ອິດ, ເຊັ່ນດຽວກັນກັບໃນລະຫວ່າງການເພີ່ມຂື້ນຂອງແຕ່ລະຄັ້ງໃນປະລິມານຢາ ramipril ແລະ / ຫຼືຢາ diuretics, ເພື່ອຫລີກລ້ຽງປະຕິກິລິຍາທາງເດີນອາຫານທີ່ບໍ່ຕ້ອງການ, ການຕິດຕາມກວດກາທາງການແພດຢ່າງລະມັດລະວັງກ່ຽວກັບສະພາບຂອງຄົນເຈັບຢ່າງ ໜ້ອຍ 8 ຊົ່ວໂມງແມ່ນມີຄວາມ ຈຳ ເປັນ.
ການຖືພາແລະ lactation
ອີງຕາມຄໍາແນະນໍາ, Dilaprel ແມ່ນ contraindicated ໃນການຖືພາແລະໃນໄລຍະໃຫ້ນົມລູກ.
ກ່ອນການປິ່ນປົວ, ການຖືພາຄວນຖືກຍົກເວັ້ນ. ຖ້າການຖືພາເກີດຂື້ນໃນໄລຍະເວລາຂອງການກິນຢາ, ມັນ ຈຳ ເປັນຕ້ອງຍົກເລີກມັນໄວເທົ່າທີ່ຈະເປັນໄປໄດ້ແລະອອກຢາ ໃໝ່.
ການກິນ Dilaprel ໃນລະຫວ່າງການຖືພາ (ໂດຍສະເພາະໃນໄຕມາດ ທຳ ອິດ) ສາມາດເຮັດໃຫ້ຄວາມດັນເລືອດຂອງແອນ້ອຍແລະເດັກເກີດ ໃໝ່ ຫຼຸດລົງ, ກະທົບກະເທືອນການພັດທະນາຂອງ ໝາກ ໄຂ່ຫຼັງຂອງລູກ, ການເຮັດວຽກຂອງໄຂ່ຫຼັງທີ່ພິການ, ການບວມຂອງກະດູກຂອງກະໂຫຼກ, hyperkalemia, ການຕິດເຊື້ອຂອງກະດູກສັນຫຼັງ. ສຳ ລັບເດັກເກີດ ໃໝ່ ທີ່ ສຳ ຜັດກັບ intrauterine ກັບຕົວຍັບຍັ້ງ ACE, ມັນ ຈຳ ເປັນຕ້ອງມີການຕິດຕາມກວດກາຢ່າງລະມັດລະວັງກ່ຽວກັບໂຣກ oliguria, hyperkalemia ແລະ hypotension ເສັ້ນເລືອດແດງ, ນອກຈາກນັ້ນ, ພວກມັນມີຄວາມສ່ຽງຕໍ່ຄວາມຜິດປົກກະຕິທາງເສັ້ນປະສາດ.
ຖ້າມີຄວາມຕ້ອງການການປິ່ນປົວດ້ວຍ Dilaprel ໃນໄລຍະໃຫ້ນົມ, ການລ້ຽງລູກດ້ວຍນົມແມ່ຕ້ອງໄດ້ຢຸດ.
Dilaprel, ຄຳ ແນະ ນຳ ສຳ ລັບໃຊ້ (ວິທີການແລະຂະ ໜາດ)
ຂະ ໜາດ ຂອງຢາແມ່ນຖືກ ຄຳ ນຶງເຖິງປະຕິກິລິຍາຂອງຮ່າງກາຍຂອງຄົນເຈັບ, ຄວາມຮ້າຍແຮງຂອງຂະບວນການທາງພະຍາດ. ກືນແຄບຊູນທັງ ໝົດ ໂດຍບໍ່ຄ້ຽວແລະດື່ມກັບນ້ ຳ. ປະລິມານສູງສຸດຂອງຢາໃນແຕ່ລະວັນແມ່ນ 10 ມິນລີກຣາມ.
ທີ່ hypertension ເສັ້ນເລືອດແດງ Dilaprel ເລີ່ມກິນດ້ວຍປະລິມານ 2.5 ມລກ 1 ເທື່ອຕໍ່ມື້. ດ້ວຍຜົນກະທົບດ້ານການປິ່ນປົວທີ່ອ່ອນແອຫລືການຂາດຂອງມັນເປັນເວລາ 21 ມື້, ຂະ ໜາດ ຂອງຢາແມ່ນເພີ່ມຂື້ນເປັນ 5 ມກ. ໃນການຮັກສາ ກຊສ ປະລິມານໃນເບື້ອງຕົ້ນແມ່ນ 1,25 ມລກ / ມື້ແລະຕໍ່ມາ, ຖ້າ ຈຳ ເປັນ, ປະລິມານຈະຖືກປັບຂື້ນ.
ດ້ວຍການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ພິການ
Dilaprel ແມ່ນມີຄວາມຕ້ານທານໃນຄວາມບົກຜ່ອງຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ຮ້າຍແຮງ (ມີ CC ໜ້ອຍ ກວ່າ 20 ມລ / ນາທີທີ່ມີເນື້ອທີ່ຂອງຮ່າງກາຍ 1,73 ມ 2), ຄົນເຈັບທີ່ເປັນໂຣກ nephropathy ໄດ້ຮັບການປິ່ນປົວດ້ວຍຢາຕ້ານການອັກເສບທີ່ບໍ່ແມ່ນຢາ (NSAIDs), glucocorticosteroids (GCS), ພູມຕ້ານທານແລະ / ຫຼື ຕົວແທນ cytotoxic ອື່ນໆ.
ດ້ວຍຄວາມລະມັດລະວັງ, ຄວນໃຊ້ຢາ Dilaprel ສຳ ລັບການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ພິການ (CC ຫຼາຍກ່ວາ 20 ມລ / ນາທີທີ່ມີເນື້ອທີ່ຂອງຮ່າງກາຍ 1,73 ມ 2) - ເນື່ອງຈາກມີຄວາມສ່ຽງໃນການພັດທະນາໂຣກ hyperkalemia ແລະ leukopenia, ເຊິ່ງເປັນໂລກເລືອດຈາງທີ່ເປັນໂຣກເສັ້ນເລືອດແດງທີ່ບໍ່ມີຜົນກະທົບ (ໃນທີ່ມີ ໝາກ ໄຂ່ຫຼັງທັງສອງຂ້າງ), ແລະ ຫຼັງຈາກການຜ່າຕັດ ໝາກ ໄຂ່ຫຼັງ.
ການໂຕ້ຕອບ
ບໍ່ໄດ້ແນະ ນຳ ໃຫ້ໃຊ້ຢາປະສົມປະສານຂອງ Dilaprel ກັບຢາ diuretics ທີ່ເຮັດດ້ວຍໂພແທດຊຽມແລະເກືອໂພແທດຊຽມ (ເນື່ອງຈາກຄວາມສ່ຽງຂອງການເພີ່ມຂື້ນຂອງລະດັບຄວາມເຂັ້ມຂົ້ນຂອງໂປຕີນໃນໂປຕີນໃນເລືອດ). ການປະສົມທີ່ຈະໃຊ້ຢ່າງລະມັດລະວັງ.
ສັ່ງ Dilaprel ດ້ວຍຄວາມລະມັດລະວັງ:
- ມີຢາຕ້ານພະຍາດ, ໂດຍສະເພາະຢາ diuretics, ມີຢາແກ້ອັກເສບ, ຢາຄຸມ ກຳ ເນີດນອນ, ຢາແກ້ປວດເນື່ອງຈາກການອອກສຽງມີຜົນກະທົບໃນການສົມມຸດຕິຖານ,
- ກັບ vasopressor sympathomimetics ເນື່ອງຈາກວ່າມີຄວາມສ່ຽງຕໍ່ການຫຼຸດລົງຂອງຜົນກະທົບ hypotensive ຂອງຢາ,
- ກັບ procainamideພູມຕ້ານທານ allopurinolລະບົບ ກ. ຍ, cytostatics ແລະຢາອື່ນໆທີ່ມີຜົນກະທົບຕໍ່ພາລາມິເຕີ hematological ເນື່ອງຈາກຄວາມສ່ຽງຕໍ່ການພັດທະນາເພີ່ມຂື້ນ leukopenia,
- ກັບຢາເສບຕິດ hypoglycemic ສໍາລັບການບໍລິຫານທາງປາກ, ເນື່ອງຈາກການເພີ່ມຂື້ນຂອງຜົນກະທົບຂອງ hypoglycemic ຂອງຢາເຫຼົ່ານີ້ທີ່ມີຄວາມສ່ຽງຕໍ່ການພັດທະນາ ໂລກເອດສໃນເລືອດ,
- ດ້ວຍເກືອລິໂອລິມປີນ: ການເພີ່ມຂື້ນຂອງ neuro- ແລະຜົນກະທົບຕໍ່ cardiotoxic ຂອງ lithium,
- ກັບ estrogen: ເນື່ອງຈາກຄວາມສ່ຽງທີ່ຈະເຮັດໃຫ້ຜົນກະທົບທີ່ອ່ອນແອຂອງຢາຫຼຸດລົງ,
- ກັບ heparin ເນື່ອງຈາກຄວາມສ່ຽງຕໍ່ການເພີ່ມຄວາມເຂັ້ມຂົ້ນຂອງໂພແທດຊຽມໃນເລືອດ.
ມີການເຮັດວຽກຂອງຕັບທີ່ພິການ
ໃນຜູ້ປ່ວຍທີ່ມີການເຮັດວຽກຂອງຕັບທີ່ພິການ, ທັງການເພີ່ມຂື້ນແລະການຫຼຸດລົງຂອງຜົນກະທົບຂອງ ramipril ສາມາດສັງເກດໄດ້. ເນື່ອງຈາກການຂາດປະສົບການກັບການ ນຳ ໃຊ້, Dilaprel ຄວນຖືກ ກຳ ນົດໃຫ້ລະມັດລະວັງຕໍ່ຄົນເຈັບດັ່ງກ່າວ.
ການດູແລໂດຍສະເພາະແມ່ນຕ້ອງໄດ້ຮັບການປະຕິບັດດ້ວຍໂຣກຕັບແຂງທີ່ຮ້າຍແຮງຂອງຕັບທີ່ມີອາການຄັນແລະ / ຫຼືໂຣກເອດສ໌ເນື່ອງຈາກການກະຕຸ້ນທີ່ ສຳ ຄັນຂອງ RAAS.
ການພົວພັນຢາ
ການໃຊ້ຢາ Dilaprel ພ້ອມໆກັນກັບຢາບາງຊະນິດສາມາດ ນຳ ໄປສູ່ການພັດທະນາຂອງຜົນກະທົບຕໍ່ໄປນີ້:
- ເກືອໂພແທດຊຽມແລະ diuretics ໂພແທດຊຽມທີ່ເຂັ້ມຂົ້ນ (spironolactone, triamteren, amiloride), ຢາຊະນິດອື່ນໆທີ່ຊ່ວຍເພີ່ມປະລິມານໂພແທດຊຽມ plasma (cyclosporine, tacrolimus, trimethoprim): ເນື້ອໃນຂອງ potassium plasma ເພີ່ມຂື້ນ,
- telmisartan: ຄວາມເປັນໄປໄດ້ເພີ່ມຂື້ນຂອງການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ກະທົບກະເທືອນ, ໂຣກ hyperkalemia, ເສັ້ນເລືອດໃນເສັ້ນເລືອດແດງ, ຄວາມວຸ້ນວາຍ,
- ຢາທີ່ບັນຈຸ aliskiren, ເຊັ່ນດຽວກັນກັບ AT1 receptor blockers (angiotensin II receptor antagonists): ເນື່ອງຈາກການອຸດຕັນສອງເທົ່າຂອງ RAAS, ຄວາມສ່ຽງໃນການພັດທະນາ hyperkalemia, ການ ທຳ ງານຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ພິການ, ການຫຼຸດລົງຂອງຄວາມດັນເລືອດ,
- ຢາຕ້ານພະຍາດຕັບອັກເສບ (ຕົວຢ່າງ diuretics) ແລະຢາອື່ນໆທີ່ຊ່ວຍຫຼຸດຄວາມດັນເລືອດ (tricyclic antidepressants, nitrates, anesthesia ທ້ອງຖິ່ນແລະທົ່ວໄປ, alfuzosin, baclofen, prazosin, doxazosin, terazosin, tamsulosin): potentiation of the antihypertensive effect,
- ການກະກຽມ ຄຳ (sodium aurothiomalate) ສຳ ລັບການບໍລິຫານເສັ້ນປະສາດ: hyperemia ໃບ ໜ້າ, ເສັ້ນເລືອດໃນເສັ້ນເລືອດອຸດຕັນ, ປວດຮາກ, ຮາກ.
- ຢາຄຸມ ກຳ ເນີດນອນ, ຢາແກ້ປວດແລະຢາເສບຕິດ: ມີຜົນກະທົບຕໍ່ຕ້ານຫຼອດເລືອດສູງຂື້ນ
- vasopressor sympathomimetics (isoproterenol, epinephrine, dopamine, dobutamine): ການຫຼຸດລົງຂອງຜົນກະທົບຕໍ່ຕ້ານຫລອດເລືອດຂອງ ramipril,
- immunosuppressants, corticosteroids (mineralocorticosteroids, glucocorticoids), cytostatics, allopurinol, procainamide ແລະຢາອື່ນໆທີ່ມີຜົນຕໍ່ພາລາມິເຕີ hematological: ມີຄວາມສ່ຽງເພີ່ມຂື້ນໃນການພັດທະນາປະຕິກິລິຍາຂອງ hematological,
- ເກືອເກືອ lithium: ເພີ່ມຄວາມເຂັ້ມຂົ້ນຂອງ plasma ຂອງ lithium ແລະເສີມຂະຫຍາຍຜົນກະທົບທາງ neuro- ແລະ cardiotoxic,
- ຕົວແທນ hypoglycemic (ລວມທັງ insulins, ຕົວແທນ hypoglycemic ສໍາລັບການບໍລິຫານທາງປາກ, sulfonylureas): ເພີ່ມຂື້ນຜົນກະທົບຂອງ hypoglycemic ຂອງຢາເຫຼົ່ານີ້ເຖິງການພັດທະນາຂອງ hypoglycemia,
- vildagliptin: ການເພີ່ມຂື້ນຂອງ Quincke edema,
- NSAIDs (ກົດ acetylsalicylic ໃນປະລິມານຫລາຍກ່ວາ 3 ກຣາມຕໍ່ມື້, ສານຍັບຍັ້ງ cyclooxygenase-2, indomethacin): ການຍັບຍັ້ງໂຣກ ramipril, ຄວາມສ່ຽງທີ່ເພີ່ມຂື້ນຂອງຄວາມລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງແລະການເພີ່ມປະລິມານໂພແທດຊຽມໃນ plasma ໃນເລືອດ,
- sodium sodium chloride: ເຮັດໃຫ້ຜົນກະທົບຕໍ່ຕ້ານຂອງຫຼອດເລືອດປະສາດອ່ອນແອລົງ,
- heparin: ຄວາມເຂັ້ມຂົ້ນຂອງ potassium ເພີ່ມຂື້ນ,
- ເອທານອນ: ອາການຂອງ vasodilation ເພີ່ມຂື້ນ, ເພີ່ມຂື້ນຜົນກະທົບທາງລົບຂອງເອທານອນໃນຮ່າງກາຍ,
- estrogens: ການຫຼຸດລົງຂອງຜົນກະທົບ hypotensive ຂອງ ramipril,
- ຕົວຍັບຍັ້ງ ACE ອື່ນໆ: ຄວາມສ່ຽງເພີ່ມຂື້ນຂອງການພັດທະນາຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງ (ລວມທັງຮູບແບບສ້ວຍແຫຼມ), hyperkalemia,
- ການກຽມພ້ອມປະກອບເຂົ້າໃນການຮັກສາທີ່ບໍ່ເປັນປະໂຫຍດ ສຳ ລັບແມງໄມ້ hymenoptera: ເພີ່ມຄວາມເປັນໄປໄດ້ຂອງການປະຕິກິລິຍາຜິດປົກກະຕິຫຼື anaphylactoid ທີ່ຮ້າຍແຮງຕໍ່ກັບຕັບ hymenoptera.
ການປຽບທຽບຂອງ Dilaprel ແມ່ນ: Prenesa, Diroton, Enap, Lipril, Renipril.
ການທົບທວນຄືນຂອງ Dilaprel
ການທົບທວນຄືນກ່ຽວກັບ Dilaprel ແມ່ນມີຫນ້ອຍແລະສ່ວນໃຫຍ່ແມ່ນມີຜົນດີ. ຢານີ້ມີປະສິດຕິຜົນເມື່ອມີຄວາມ ຈຳ ເປັນທີ່ຈະເຮັດໃຫ້ຄວາມດັນເລືອດເປັນປົກກະຕິທັງເປັນອິດສະຫຼະແລະສົມທົບກັບຢາອື່ນໆ. ປະຕິກິລິຍາທາງລົບແມ່ນຫາຍາກທີ່ສຸດ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ມັນໄດ້ຖືກສັງເກດວ່າດ້ວຍການນໍາໃຊ້ທີ່ຍາວນານ, ສິ່ງເສບຕິດແລະການອ່ອນເພຍຂອງຜົນກະທົບກໍ່ເກີດຂື້ນ.
ຄຳ ແນະ ນຳ ສຳ ລັບໃຊ້ Dilaprel: ວິທີການແລະຂະ ໜາດ
ແຄບຊູນ Dilaprel ຖືກກິນທາງປາກ, ກືນທັງ ໝົດ ແລະລ້າງດ້ວຍນ້ ຳ ພຽງພໍ (100 ມລ), ກ່ອນ, ໃນລະຫວ່າງຫລືຫລັງອາຫານ.
ທ່ານ ໝໍ ໄດ້ ກຳ ນົດປະລິມານແລະໄລຍະເວລາຂອງການປິ່ນປົວເປັນສ່ວນບຸກຄົນ, ຄຳ ນຶງເຖິງຕົວຊີ້ບອກທາງຄລີນິກ, ຄວາມທົນທານຂອງຢາແລະຜົນກະທົບດ້ານການຮັກສາ. ໄລຍະເວລາຂອງການ ນຳ ໃຊ້ມັກຈະຍາວນານ.
ປະລິມານຢາທີ່ແນະ ນຳ:
- hypertension arterial hypertension: ປະລິມານເບື້ອງຕົ້ນແມ່ນ 2.5 ມລກໃນຕອນເຊົ້າ. ຖ້າຄວາມດັນເລືອດບໍ່ປົກກະຕິພາຍຫຼັງການປິ່ນປົວດ້ວຍ 21 ວັນ, ປະລິມານປະ ຈຳ ວັນສາມາດເພີ່ມເປັນ 5 ມກ. ໃນກໍລະນີທີ່ບໍ່ມີຜົນກະທົບດ້ານການປິ່ນປົວທີ່ພຽງພໍຂອງປະລິມານທີ່ເພີ່ມຂຶ້ນ, ຄົນເຈັບສາມາດໄດ້ຮັບການ ກຳ ນົດເພີ່ມເຕີມອີກຢາທີ່ມີພູມຕ້ານທານອີກດ້ວຍ (ລວມທັງຢາ diuretics ຫຼືສານສະກັດແຄວຊຽມຊ້າ), ຫຼືຫຼັງຈາກການໃຊ້ 14-21 ວັນ, ເພີ່ມປະລິມານສູງສຸດ 10 ມລກຕໍ່ມື້,
- ໂຣກຫົວໃຈຊຸດໂຊມ: ປະລິມານເບື້ອງຕົ້ນ - 1,25 ມລກຕໍ່ມື້. ດ້ວຍຄວາມທົນທານຂອງຢາໄດ້ດີ, ປະລິມານຢາສາມາດເພີ່ມຂື້ນເທື່ອລະກ້າວ, ໃນໄລຍະຫ່າງ 7-14 ວັນ, ເຖິງປະລິມານທີ່ໃຫ້ການຄວບຄຸມພະຍາດຢ່າງພຽງພໍ, ແຕ່ບໍ່ໃຫ້ເກີນ 10 ມລກຕໍ່ມື້. ປະລິມານທີ່ສູງກວ່າ 2.5 ມກສາມາດແບ່ງອອກເປັນ 2 ຄັ້ງ,
- ຄວາມລົ້ມເຫຼວຂອງຫົວໃຈທາງຄລີນິກ, ພັດທະນາຈາກ 2 ຫາ 9 ມື້ຫຼັງຈາກການລະບາດຂອງ myocardial ທີ່ຮຸນແຮງ: ປະລິມານເບື້ອງຕົ້ນ - 2.5 ມລກ 2 ເທື່ອຕໍ່ມື້ (ຕອນເຊົ້າແລະຕອນແລງ). ໃນກໍລະນີທີ່ຄວາມດັນເລືອດຫຼຸດລົງຫຼາຍເກີນໄປ, ປະລິມານເລີ່ມຕົ້ນຄວນຈະຫຼຸດລົງເປັນ 1,25 ມລກ 2 ເທື່ອຕໍ່ມື້. ຈາກນັ້ນ, ຕາມເງື່ອນໄຂຂອງຄົນເຈັບ, ປະລິມານຢາສາມາດເພີ່ມຂື້ນສອງເທົ່າດ້ວຍໄລຍະຫ່າງຂອງ 1-3 ມື້. ຫຼັງຈາກນັ້ນ, ຄົນເຈັບສາມາດຖືກໂອນເຂົ້າປະລິມານປະ ຈຳ ວັນດຽວ. ປະລິມານປະ ຈຳ ວັນບໍ່ຄວນເກີນ 10 ມກ,
- ໂຣກຫົວໃຈຊຸດໂຊມຮ້າຍແຮງ (NYHA class III - IV ທີ່ໃຊ້ໃນການເຮັດວຽກ) ທີ່ເກີດຂື້ນທັນທີຫຼັງຈາກການລະບາດຂອງ myocardial: ການສັກຢາໃນເບື້ອງຕົ້ນ - 1,25 ມລກມື້ລະເທື່ອ, ຫຼັງຈາກນັ້ນຄວນໄດ້ຮັບການດູແລພິເສດໃນແຕ່ລະປະລິມານທີ່ເພີ່ມຂື້ນ,
- ໂຣກ nephropathy ທີ່ບໍ່ແມ່ນໂລກເບົາຫວານຫຼືໂຣກເບົາຫວານ: ປະລິມານເບື້ອງຕົ້ນແມ່ນ 1,25 ມລກມື້ລະເທື່ອ. ຍິ່ງໄປກວ່ານັ້ນ, ມັນສາມາດໄດ້ຮັບການເພີ່ມຂື້ນໃນປະລິມານສູງສຸດປະຈໍາວັນຂອງ 5 ມລກແລະກິນຄັ້ງດຽວ,
- ການຫຼຸດລົງຂອງຄວາມເປັນໄປໄດ້ຂອງການພັດທະນາໂຣກ myocardial infarction, ເສັ້ນເລືອດຕັນໃນ, ຫຼືອັດຕາການຕາຍຂອງເສັ້ນເລືອດໃນຄົນເຈັບທີ່ມີຄວາມສ່ຽງຕໍ່ການເປັນໂຣກຫົວໃຈສູງ: ປະລິມານເບື້ອງຕົ້ນແມ່ນ 2.5 ມລກຄັ້ງຕໍ່ມື້. ຖ້າຢາມີຄວາມທົນທານດີ, ແນະ ນຳ ໃຫ້ເພີ່ມປະລິມານສອງເທົ່າຫຼັງຈາກການປິ່ນປົວ 7 ວັນ, ຫຼັງຈາກນັ້ນໃຫ້ເພີ່ມຂື້ນເປັນ 10 ມລກພາຍໃນ 21 ວັນຂອງການປິ່ນປົວ - ປະລິມານການຮັກສາປົກກະຕິ.
ການແນະ ນຳ ໃຫ້ແກ້ໄຂບັນດາປະລິມານຢາ Dilaprel ສຳ ລັບກຸ່ມຄົນເຈັບພິເສດ:
- ການ ທຳ ງານຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ພິການ (CC 50–20 ml / ນາທີຕໍ່ ໜ້າ ດິນ 1,73 ມ 2): ປະລິມານໃນເບື້ອງຕົ້ນປະ ຈຳ ວັນ - 1,25 ມກ. ປະລິມານສູງສຸດແມ່ນ 5 ມລກຕໍ່ມື້,
- ການລະເມີດຄວາມສົມດຸນຂອງນ້ ຳ - ອິເລັກໂທຣນິກ, ຫຼືຄວາມດັນໂລຫິດແດງທີ່ຮ້າຍແຮງ, ຫຼືການເປັນໂຣກເຍື່ອຫຸ້ມສະ ໝອງ ຮ້າຍແຮງຂອງເສັ້ນເລືອດແລະເສັ້ນເລືອດໃນສະ ໝອງ: ປະລິມານເບື້ອງຕົ້ນແມ່ນ 1,25 ມລກຕໍ່ມື້,
- ຄົນເຈັບອາຍຸ 65 ປີ: ປະລິມານເບື້ອງຕົ້ນ - 1,25 ມລກຕໍ່ມື້,
- ການເຮັດວຽກຂອງຕັບພິການ: ປະລິມານສູງສຸດໃນແຕ່ລະມື້ແມ່ນ 2.5 ມກ. ຢາດັ່ງກ່າວຄວນໄດ້ຮັບການປະຕິບັດໃນໄລຍະເລີ່ມຕົ້ນຂອງການປິ່ນປົວພາຍໃຕ້ການຊີ້ ນຳ ຢ່າງໃກ້ຊິດຂອງແພດ, ເພາະວ່າຄວາມດັນເລືອດສາມາດຫຼຸດລົງຫຼືເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍ.
ສຳ ລັບຄົນເຈັບທີ່ມີການປິ່ນປົວດ້ວຍຢາ diuretic ກ່ອນ ໜ້າ ນີ້, ການໃຊ້ຢາ Dilaprel ແມ່ນຖືກບົ່ງບອກພຽງແຕ່ສອງສາມມື້ຫຼັງຈາກການຍົກເລີກຫຼືການຫຼຸດຜ່ອນປະລິມານຢາ diuretics ໃນປະລິມານປະ ຈຳ ວັນໃນເບື້ອງຕົ້ນ 1.25 ມກ. ຫຼັງຈາກກິນຢາຄັ້ງ ທຳ ອິດແລະໃນແຕ່ລະຄັ້ງທີ່ເພີ່ມຂື້ນ, ຄົນເຈັບຄວນໄດ້ຮັບການເບິ່ງແຍງທາງການແພດເປັນເວລາ 8 ຊົ່ວໂມງເພື່ອປ້ອງກັນການພັດທະນາຂອງປະຕິກິລິຍາ hypotensive ທີ່ບໍ່ສາມາດຄວບຄຸມໄດ້.
Dilaprel, ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້ (ວິທີການແລະຂະ ໜາດ)
ແຄບຊູນ Dilaprel ແມ່ນກິນທາງປາກ, ບໍ່ວ່າຈະເປັນອາຫານ, ລ້າງລົງດ້ວຍນ້ ຳ ເຄິ່ງຈອກ.
ປະລິມານຂອງຢາແມ່ນຖືກເລືອກເປັນສ່ວນບຸກຄົນ, ຄຳ ນຶງເຖິງຄວາມທົນທານຂອງມັນແລະຜົນທີ່ໄດ້ຮັບການປິ່ນປົວ. ການປິ່ນປົວມັກຈະເປັນເວລາດົນ.
ປະລິມານຢາທີ່ແນະ ນຳ ສຳ ລັບຄົນເຈັບທີ່ເຮັດວຽກກັບຕັບແລະ ໝາກ ໄຂ່ຫຼັງປົກກະຕິ:
- ຄວາມດັນເລືອດເພີ່ມຂື້ນ: 2.5 ມລກມື້ລະເທື່ອ (ຕອນເຊົ້າ), ພາຍຫຼັງ 3 ອາທິດຈາກການກິນຢາໃນປະລິມານນີ້ແລະຖ້າບໍ່ມີຜົນທີ່ຄາດວ່າຈະສາມາດເພີ່ມປະລິມານໃຫ້ໄດ້ 5 ມກຕໍ່ມື້, ຫຼັງຈາກກິນອີກ 2-3 ອາທິດໃນປະລິມານ 5 ມກ. ໃນກໍລະນີທີ່ມີປະສິດຕິຜົນບໍ່ພຽງພໍ, ປະລິມານປະ ຈຳ ວັນສາມາດເພີ່ມສູງສຸດເຖິງ 10 ມລກ, ທາງເລືອກທີ່ເປັນໄປໄດ້ກໍ່ເປັນໄປໄດ້ - ການໃຊ້ຢາດີໄລລາລາໃນປະລິມານ 5 ມກຕໍ່ມື້ແລະເພີ່ມຕົວແທນຕ້ານໂຣກເບົາຫວານອື່ນໆເຂົ້າໃນການປິ່ນປົວ, ຍົກຕົວຢ່າງ, ຕົວຢອດຊ່ອງແຄວຊຽມຊ້າຫຼືຢາ diuretics,
- ຄວາມລົ້ມເຫຼວຂອງຫົວໃຈເຮື້ອຮັງ: 1,25 ມລກຕໍ່ມື້ໃນຕອນເລີ່ມຕົ້ນຂອງການປິ່ນປົວ, ຕໍ່ມາ, ໂດຍ ຄຳ ນຶງເຖິງປະຕິກິລິຍາຂອງຄົນເຈັບ, ສາມາດເພີ່ມປະລິມານສອງຄັ້ງໃນແຕ່ລະ 1-2 ອາທິດເຖິງປະລິມານສູງສຸດປະ ຈຳ ວັນ 10 ມກ,
- ຄວາມລົ້ມເຫຼວຂອງຫົວໃຈທີ່ພັດທະນາຂື້ນຫຼັງຈາກການລະບາດຂອງ myocardial ໃນໄລຍະເວລາຕັ້ງແຕ່ວັນທີ 2 ເຖິງວັນທີ 9: 5 ມລກຕໍ່ມື້ໃນສອງຄັ້ງ (ຕອນເຊົ້າແລະຕອນແລງ) ໃນຕອນເລີ່ມຕົ້ນຂອງການຮັກສາ, ດ້ວຍການບໍ່ຍອມຮັບປະລິມານໃນເບື້ອງຕົ້ນເປັນເວລາສອງມື້ຄວນໄດ້ຮັບ 1 , ຢາ ramipril 25 ມລກ 2 ເທື່ອຕໍ່ມື້, ໃນອະນາຄົດ, ໂດຍ ຄຳ ນຶງເຖິງປະຕິກິລິຍາຂອງຄົນເຈັບ, ມັນສາມາດເພີ່ມປະລິມານສອງຄັ້ງໃນທຸກໆ 2-3 ມື້ຈົນກ່ວາປະລິມານສູງສຸດ 10 ມລກຕໍ່ມື້, ຄວາມຖີ່ຂອງການບໍລິຫານຂອງຢາໃນໄລຍະເວລາສາມາດຫຼຸດລົງ ໜຶ່ງ ຄັ້ງຕໍ່ມື້,
- nephropathy renal: 1,25 ມລກມື້ລະຄັ້ງໃນຕອນເລີ່ມຕົ້ນຂອງການປິ່ນປົວ, ໃນອະນາຄົດ, ປະລິມານຢາສາມາດເພີ່ມຂື້ນເປັນ 5 ມລກຄັ້ງຕໍ່ມື້ (ມື້ລະດັບສູງສຸດ),
- ການຫຼຸດຜ່ອນຄວາມເປັນໄປໄດ້ຂອງເສັ້ນເລືອດຕັນໃນ, ໂຣກຫົວໃຈວາຍຫລືຄວາມສ່ຽງຕໍ່ການເສຍຊີວິດຂອງໂຣກຫົວໃຈໃນຜູ້ປ່ວຍຈາກກຸ່ມສ່ຽງຕໍ່ການເປັນໂຣກຫົວໃຈສູງ: ramipril 2.5 ມລກມື້ລະຄັ້ງໃນຕອນເລີ່ມຕົ້ນຂອງການປິ່ນປົວ, ປະລິມານຢາອາດຈະເພີ່ມຂຶ້ນສອງເທົ່າພາຍຫຼັງ 1 ອາທິດ, ແລະໃນໄລຍະ 3 ອາທິດຕໍ່ໄປ ປະລິມານຂອງ Dilaprel ສາມາດເພີ່ມຂື້ນເປັນ 10 ມລກມື້ລະເທື່ອ.
ໃນກໍລະນີທີ່ມີຄວາມບົກຜ່ອງດ້ານການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງ (ການກວດລ້າງ creatinine 50 of20 ml / ນາທີ), ຢາດັ່ງກ່າວຄວນຈະຖືກ ນຳ ໃຊ້ໃນປະລິມານປະ ຈຳ ວັນໃນເບື້ອງຕົ້ນ 1.25 ມກ, ແລະປະລິມານທີ່ສູງສຸດໃນຄົນເຈັບດັ່ງກ່າວບໍ່ຄວນເກີນ 5 ມລກຕໍ່ມື້.
ໃນຄວາມດັນໂລຫິດແດງທີ່ຮ້າຍແຮງ, ໃນຜູ້ປ່ວຍທີ່ມີຄວາມບົກຜ່ອງດ້ານນ້ ຳ ໃນຮ່າງກາຍແລະໃນຄົນເຈັບທີ່ຜູ້ທີ່ມີຄວາມດັນເລືອດຫຼຸດລົງຢ່າງຫຼວງຫຼາຍແມ່ນກ່ຽວຂ້ອງກັບຄວາມສ່ຽງທີ່ແນ່ນອນ, ປະລິມານຢາ ramipril ໃນເບື້ອງຕົ້ນແມ່ນ 1,25 ມລກຕໍ່ມື້.
ຄົນເຈັບທີ່ໄດ້ຮັບຢາ diuretics ກ່ອນເລີ່ມການປິ່ນປົວດ້ວຍ Dilaprel, ຖ້າເປັນໄປໄດ້, ຄວນຢຸດເຊົາກິນ 2-3 ມື້ກ່ອນເລີ່ມການປິ່ນປົວຫຼືຫຼຸດປະລິມານຂອງພວກເຂົາ. ການຮັກສາ Ramipril ຄວນເລີ່ມຕົ້ນດ້ວຍຂະ ໜາດ 1,25 ມລກມື້ລະເທື່ອ. ຫຼັງຈາກກິນຢາໃນເບື້ອງຕົ້ນ, ພ້ອມກັບການເພີ່ມຂື້ນຂອງແຕ່ລະປະລິມານຂອງຢາແລະ / ຫຼືຢາ diuretics, ຕ້ອງມີການຕິດຕາມກວດກາທາງການແພດຢ່າງລະມັດລະວັງຕໍ່ຄົນເຈັບຢ່າງ ໜ້ອຍ 8 ຊົ່ວໂມງ, ເຊິ່ງຊ່ວຍໃຫ້ຫຼີກລ້ຽງການຫຼຸດລົງຂອງຄວາມດັນເລືອດທີ່ບໍ່ຄວບຄຸມໄດ້.
ຄົນເຈັບທີ່ມີອາຍຸຫຼາຍກວ່າ 65 ປີຄວນໄດ້ຮັບ Dilaprel ໃນປະລິມານເລີ່ມຕົ້ນທີ່ 1,25 ມລກຕໍ່ມື້.
ໃນກໍລະນີຂອງການເຮັດວຽກຂອງຕັບທີ່ພິການ, ປະລິມານສູງສຸດຂອງຢາໃນແຕ່ລະວັນບໍ່ຄວນເກີນ 2.5 ມກ.
ລາຄາຂອງ Dilaprel ໃນຮ້ານຂາຍຢາ
ລາຄາຂອງ Dilaprel ໃນຮ້ານຂາຍຢາຕ່າງໆແຕກຕ່າງກັນເລັກນ້ອຍແລະຂື້ນກັບປະລິມານຢາແລະການຫຸ້ມຫໍ່. ຄ່າໃຊ້ຈ່າຍປະມານຂອງຢາໃນມື້ນີ້: ແຄບຊູນຂະ ໜາດ 2.5 ມລກ (28 ເມັດ. ໃນຊຸດ ໜຶ່ງ) - 149 ຮູເບີນ, ແຄບຊູນ 5 ມລກ (28 ເມັດ. ໃນຊຸດ ໜຶ່ງ) - 227–266 ຮູເບີນ, ແຄັບຊູນ 10 ມລກ (28 ເມັດໃນຊຸດ ໜຶ່ງ) - 267-315 ຮູເບີນ.
ພົບຂໍ້ຜິດພາດໃນຂໍ້ຄວາມບໍ? ເລືອກມັນແລະກົດ Ctrl + Enter.