ວິທີການໃດທີ່ມີປະສິດຕິຜົນສູງສຸດໃນການປິ່ນປົວໂຣກເບົາຫວານ
* ປັດໄຈຜົນກະທົບ ສຳ ລັບປີ 2017 ອີງຕາມ RSCI
ວາລະສານດັ່ງກ່າວແມ່ນລວມຢູ່ໃນບັນຊີລາຍຊື່ຂອງສິ່ງພິມວິທະຍາສາດທີ່ໄດ້ຮັບການທົບທວນຄືນຈາກຄະນະ ກຳ ມະການຄົ້ນຄວ້າຊັ້ນສູງ.


ອ່ານໃນສະບັບ ໃໝ່
ອີງຕາມຊ່ຽວຊານຂອງອົງການອະນາໄມໂລກ:“ ໂລກເບົາຫວານແມ່ນປັນຫາຂອງໄວ ໜຸ່ມ ແລະທຸກປະເທດ.” ໃນປະຈຸບັນ, ພະຍາດເບົາຫວານ (DM) ຢູ່ໃນອັນດັບທີສາມໃນບັນດາສາຍເຫດທີ່ພາໃຫ້ເກີດການເສຍຊີວິດໂດຍກົງຫຼັງຈາກພະຍາດຫຼອດເລືອດຫົວໃຈແລະ oncological, ສະນັ້ນ, ຫຼາຍບັນຫາທີ່ກ່ຽວຂ້ອງກັບພະຍາດນີ້ໄດ້ຖືກແກ້ໄຂໃນລະດັບລັດແລະລັດຖະບານກາງໃນຫຼາຍປະເທດໃນໂລກ.
ອີງຕາມຊ່ຽວຊານຂອງອົງການອະນາໄມໂລກ:“ ໂລກເບົາຫວານແມ່ນປັນຫາຂອງໄວ ໜຸ່ມ ແລະທຸກປະເທດ.” ໃນປະຈຸບັນ, ພະຍາດເບົາຫວານ (DM) ຢູ່ໃນອັນດັບທີສາມໃນບັນດາສາຍເຫດທີ່ພາໃຫ້ເກີດການເສຍຊີວິດໂດຍກົງຫຼັງຈາກພະຍາດຫຼອດເລືອດຫົວໃຈແລະ oncological, ສະນັ້ນ, ຫຼາຍບັນຫາທີ່ກ່ຽວຂ້ອງກັບພະຍາດນີ້ໄດ້ຖືກແກ້ໄຂໃນລະດັບລັດແລະລັດຖະບານກາງໃນຫຼາຍປະເທດໃນໂລກ.
ໃນຄວາມຄິດເຫັນຂອງຂ້າພະເຈົ້າ, ຄະນະ ກຳ ມະການຊ່ຽວຊານສາກົນກ່ຽວກັບການບົ່ງມະຕິແລະຈັດແບ່ງປະເພດພະຍາດເບົາຫວານ Mellitus (1997), ພະຍາດເບົາຫວານແມ່ນກຸ່ມທີ່ມີຄວາມຜິດປົກກະຕິທາງເດີນອາຫານທີ່ມີລັກສະນະເປັນໂຣກ hyperglycemia, ເຊິ່ງເປັນຜົນມາຈາກຄວາມບົກຜ່ອງດ້ານການຮັກສາຄວາມລັບຂອງອິນຊູລິນ, ການປະຕິບັດອິນຊູລິນ, ຫຼືການລວມກັນຂອງທັງສອງປັດໃຈນີ້.
ການຄຸ້ມຄອງໂລກເບົາຫວານປະເພດ 2
ປັດຈຸບັນຫຼັກຖານໄດ້ສະສົມຢູ່ທົ່ວໂລກວ່າການຄວບຄຸມເບົາຫວານທີ່ມີປະສິດຕິຜົນສາມາດຫຼຸດຜ່ອນຫຼືປ້ອງກັນພະຍາດແຊກຊ້ອນຫຼາຍຢ່າງທີ່ກ່ຽວຂ້ອງກັບມັນ.
ກ່ຽວກັບການຄຸ້ມຄອງພະຍາດເບົາຫວານຢ່າງມີປະສິດຕິຜົນ, ມີຫຼັກຖານທີ່ ໜ້າ ສົນໃຈວ່າການປັບປຸງການຄວບຄຸມ glycemic ສາມາດຫຼຸດຜ່ອນຄວາມສ່ຽງໃນການພັດທະນາທັງໂຣກຈຸລິນຊີແລະມະຫາພາກ.
ການວິເຄາະຂອງການສຶກສາ DCCT 10 ປີ (ການຄວບຄຸມພະຍາດເບົາຫວານແລະອາການແຊກຊ້ອນຂອງມັນ) ໄດ້ສະແດງໃຫ້ເຫັນວ່າ ສຳ ລັບທຸກໆການຫຼຸດຜ່ອນສ່ວນປະກອບຂອງ hemoglobin glycated, ຄວາມສ່ຽງຂອງການພັດທະນາໂຣກ microvascular (ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເລືອດ) ໄດ້ຫຼຸດລົງ 35%. ນອກຈາກນີ້, ຜົນຂອງການສຶກສາຄັ້ງນີ້ໄດ້ສະແດງໃຫ້ເຫັນຢ່າງຈະແຈ້ງວ່າການຄວບຄຸມ glycemic ທີ່ຮຸກຮານພ້ອມກັບຄວາມດັນເລືອດປົກກະຕິຈະຊ່ວຍຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງພະຍາດຫຼອດເລືອດໃນຫົວໃຈ, ພະຍາດ cerebrovascular, ແລະພະຍາດເສັ້ນປະສາດສ່ວນປະສົມໃນຜູ້ປ່ວຍທີ່ເປັນໂລກເບົາຫວານປະເພດ 2. ອີງໃສ່ສິ່ງນີ້, ເປົ້າ ໝາຍ ຕົ້ນຕໍຂອງການປິ່ນປົວພະຍາດແມ່ນການຊົດເຊີຍຄົບຖ້ວນທີ່ສຸດ ສຳ ລັບຄວາມຜິດປົກກະຕິຂອງທາດແປ້ງທາດແປ້ງ. ມີພຽງແຕ່ການ ນຳ ໃຊ້ວິທີການປິ່ນປົວທີ່ສັບສົນແລະມີເຊື້ອພະຍາດ, ໂດຍ ຄຳ ນຶງເຖິງໄລຍະຊໍາເຮື້ອຂອງພະຍາດ, ຄວາມຜິດປົກກະຕິຂອງພະຍາດທາງເດີນອາຫານ, ການຫຼຸດລົງຂອງມວນມະເລັງβ-cell, ອາຍຸຂອງຄົນເຈັບແລະຄວາມສ່ຽງໃນການເປັນໂລກເບົາຫວານ, ພ້ອມທັງຄວາມ ຈຳ ເປັນໃນການຟື້ນຟູຄວາມລັບຂອງອິນຊູລິນແລະບັນລຸການຄວບຄຸມ glycemic ໃນໄລຍະຍາວທີ່ມີປະສິດຕິຜົນ, ຈະບັນລຸເປົ້າ ໝາຍ ນີ້.
ມື້ນີ້ມັນບໍ່ສາມາດຮັກສາໂລກເບົາຫວານປະເພດ 2 ໄດ້, ແຕ່ວ່າມັນສາມາດຄວບຄຸມໄດ້ດີແລະມີຊີວິດຊີວາຢ່າງເຕັມທີ່.
ໂຄງການຄຸ້ມຄອງໂຣກເບົາຫວານປະເພດ 2 ປະກອບມີວິທີການຕໍ່ໄປນີ້ເພື່ອແກ້ໄຂບັນຫາຕົ້ນຕໍ:
•ການປ່ຽນແປງວິຖີຊີວິດ (ການຮັກສາອາຫານ, ການອອກ ກຳ ລັງກາຍ, ການຫຼຸດຜ່ອນຄວາມກົດດັນ),
•ຢາ (ຢາລະລາຍໃນເລືອດທາງປາກ, ໂຣກເພີ່ມຂື້ນ, ການ ບຳ ບັດດ້ວຍອິນຊູລິນ).
ເຖິງວ່າຈະມີການພິມເຜີຍແຜ່ຫລາຍສະບັບທີ່ຜ່ານມາກ່ຽວກັບການຄຸ້ມຄອງໂຣກເບົາຫວານປະເພດ 2, ທີ່ຖືກເຜີຍແຜ່ເມື່ອໄວໆມານີ້, ບໍ່ແມ່ນວ່າ ໝໍ ທຸກຄົນມີວິທີການປິ່ນປົວໂຣກຮ້າຍແຮງນີ້. ກົດລະບຽບສະບັບປັບປຸງ ໃໝ່ ຂອງສະມາຄົມພະຍາດເບົາຫວານອາເມລິກາ (ADA) ແລະສະມາຄົມເອີຣົບເພື່ອການສຶກສາໂລກເບົາຫວານ (EASD) ກ່ຽວກັບການຄຸ້ມຄອງ hyperglycemia ໃນໂລກເບົາຫວານປະເພດ 2 ກຳ ລັງຖືກພັດທະນາແລະເຜີຍແຜ່.
ຕາຕະລາງ 1 ນຳ ສະ ເໜີ ການແຊກແຊງຕ້ານໂລກເບົາຫວານຕ່າງໆ, ໂດຍ ຄຳ ນຶງເຖິງປະສິດທິຜົນ, ຂໍ້ໄດ້ປຽບແລະຂໍ້ເສຍຂອງມັນ.
ຈຸດ ສຳ ຄັນພື້ນຖານແມ່ນເງື່ອນໄຂດິຈິຕອນທີ່ມີຈຸດປະສົງ ສຳ ລັບການຊົດເຊີຍໂຣກເບົາຫວານປະເພດ 2. ໃນປີ 1999, ຄຳ ແນະ ນຳ ສຳ ລັບການເບິ່ງແຍງຜູ້ປ່ວຍໂລກເບົາຫວານປະເພດ 2 ໄດ້ຖືກເຜີຍແຜ່, ເຊິ່ງໄດ້ ນຳ ສະ ເໜີ ມາດຖານ ສຳ ລັບການຊົດເຊີຍ ສຳ ລັບພະຍາດດັ່ງກ່າວ. ຄວນເອົາໃຈໃສ່ເປັນພິເສດເຖິງຄວາມ ຈຳ ເປັນໃນການຄວບຄຸມທີ່ເຄັ່ງຄັດບໍ່ພຽງແຕ່ການເຜົາຜານອາຫານທາດແປ້ງທາດແປ້ງ, ແຕ່ຍັງເຮັດໃຫ້ໄຂມັນໃນໄຂມັນ lipid, ພ້ອມທັງຕົວບົ່ງຊີ້ຄວາມດັນເລືອດຜ່ານຄວາມສ່ຽງຂອງເສັ້ນເລືອດ, ຫຼືຄວາມສ່ຽງໃນການພັດທະນາພາວະແຊກຊ້ອນຂອງຫລອດເລືອດໃນປະເພດໂຣກເບົາຫວານປະເພດ 2 (ຕາຕະລາງ 2-4).
ທາງເລືອກຂອງການປິ່ນປົວແລະບົດບາດຂອງມັນໃນການຮັກສາໂລກເບົາຫວານປະເພດ 2
ການສຶກສາຄົ້ນຄ້ວາຫຼາຍຢ່າງໃນທົ່ວໂລກແມ່ນສຸມໃສ່ການຊອກຫາວິທີການປິ່ນປົວພະຍາດເບົາຫວານທີ່ມີປະສິດຕິຜົນ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ຢ່າລືມວ່ານອກ ເໜືອ ໄປຈາກການປິ່ນປົວດ້ວຍຢາ, ຄຳ ແນະ ນຳ ກ່ຽວກັບການປ່ຽນແປງວິຖີຊີວິດແມ່ນບໍ່ມີຄວາມ ສຳ ຄັນ ໜ້ອຍ.
ຫຼັກການພື້ນຖານຂອງການຮັກສາອາຫານ
•ສານອາຫານທີ່ສົມດຸນໃນແຕ່ລະສ່ວນ 6 ຄັ້ງຕໍ່ມື້, ໃນສ່ວນນ້ອຍໆ, ໃນເວລາດຽວກັນ, ເຊິ່ງຊ່ວຍຮັກສານໍ້າ ໜັກ ພາຍໃນຂອບເຂດປົກກະຕິແລະປ້ອງກັນບໍ່ໃຫ້ມີການປ່ຽນແປງທີ່ສູງໃນລະດັບ glycemia.
• ສຳ ລັບຜູ້ທີ່ມີນ້ ຳ ໜັກ ຫຼາຍເກີນໄປ, ອາຫານທີ່ມີແຄລໍລີ່ຕໍ່າ (001800 kcal)
•ການ ຈຳ ກັດທາດແປ້ງທີ່ງ່າຍແລະຍ່ອຍໄດ້ງ່າຍ (ນໍ້າຕານແລະຜະລິດຕະພັນຂອງມັນ, ນໍ້າເຜິ້ງ, ນໍ້າ ໝາກ ໄມ້)
•ການໄດ້ຮັບສານອາຫານທີ່ມີເສັ້ນໃຍເພີ່ມຂື້ນ (ຈາກ 20 ຫາ 40 g ຕໍ່ມື້)
•ການ ຈຳ ກັດການບໍລິໂພກໄຂມັນອີ່ມຕົວ ‹7,5%, ການອົດອາຫານ glycemia> 8.0 mmol / l ກັບຕົວອັກສອນ BMI
ຄຸນລັກສະນະຂອງການຮັກສາໂລກເບົາຫວານ
ໂລກເບົາຫວານແມ່ນພະຍາດທີ່ກ່ຽວຂ້ອງກັບການເຜົາຜານພະຍາດທີ່ຕ້ອງການວິທີການແບບລວມໆ. ການຮັກສາໂລກເບົາຫວານແມ່ນກ່ຽວຂ້ອງກັບການສັກຢາອິນຊູລິນທຸກວັນ.
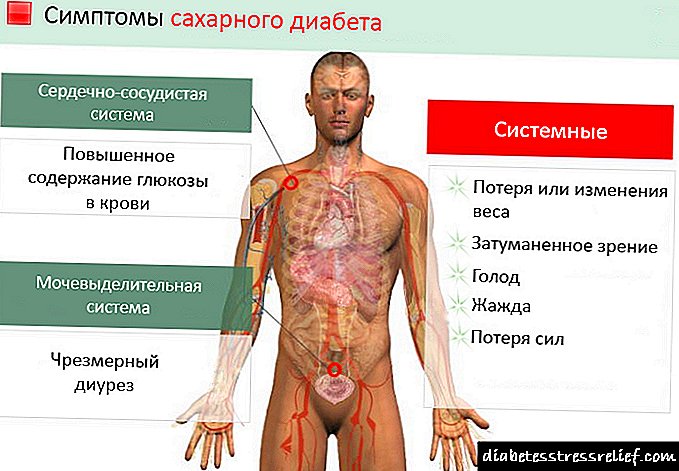
ອາການຂອງພະຍາດເບົາຫວານ.
ນີ້ແມ່ນວິທີການຕົ້ນຕໍແລະດຽວທີ່ຈະຮັບມືກັບການປະກົດຕົວຕັ້ງແຕ່ເລີ່ມຕົ້ນຂອງໂຣກເບົາຫວານປະເພດ 1. ແລະດ້ວຍໂຣກເບົາຫວານປະເພດ 2, ການປິ່ນປົວຕົ້ນຕໍ, ນອກ ເໜືອ ຈາກຕົວແທນທີ່ບໍ່ແມ່ນຢາ pharmacological i.e. ອາຫານ, ການສູນເສຍນ້ ຳ ໜັກ ແລະການອອກ ກຳ ລັງກາຍເປັນປະ ຈຳ, ແມ່ນການ ນຳ ໃຊ້ຢາແກ້ໄຂ້ໃນປາກ.
ການຮັກສາ Insulin ຍັງຖືກ ນຳ ໃຊ້ໃນກຸ່ມຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 2, ເຖິງຢ່າງໃດກໍ່ຕາມ, ຄວາມຕ້ອງການຂອງການ ນຳ ໃຊ້ມັນເກີດຂື້ນ, ຕາມກົດລະບຽບ, ໃນໄລຍະທ້າຍຂອງການປິ່ນປົວ.
ເຖິງ ການຮັກສາໂລກເບົາຫວານ ຄວນລວມເອົາ:
- ການຮັກສາອາຫານ
- ກິດຈະກໍາທາງດ້ານຮ່າງກາຍ
- ການຮັກສາຜ່າຕັດ
- ການຝຶກອົບຮົມການຮັກສາ.
ມັນຄວນຈະເນັ້ນຫນັກວ່າການປິ່ນປົວທີ່ບໍ່ແມ່ນຢາແມ່ນມີຄວາມ ສຳ ຄັນເທົ່າກັບການຮັກສາຢາ. ບາງຄັ້ງໃນໄລຍະເບື້ອງຕົ້ນຂອງໂຣກເບົາຫວານປະເພດ 2, ອາຫານແລະການອອກ ກຳ ລັງກາຍແມ່ນພຽງພໍທີ່ຈະຄວບຄຸມ glycemia (ລະດັບນ້ ຳ ຕານໃນເລືອດ) ໂດຍບໍ່ຕ້ອງໃຊ້ຢາແລະອິນຊູລິນ.
ພຽງແຕ່ຫລັງຈາກສອງສາມປີ, ໃນເວລາທີ່ຊັບພະຍາກອນ endogenous (ຜະລິດໂດຍ pancreas) ແມ່ນຫມົດ, ທ່ານຈະຕ້ອງໃຊ້ກັບການປິ່ນປົວດ້ວຍຢາ.
ອົງປະກອບທີ່ ສຳ ຄັນໃນການຮັກສາໂລກເບົາຫວານຊະນິດໃດ ໜຶ່ງ ແມ່ນການປ່ຽນແປງນິໄສການກິນ. ຈຸດປະສົງຂອງການປ່ຽນແປງເຫຼົ່ານີ້ແມ່ນ:
- ປັບປຸງທາດແປ້ງຂອງທາດແປ້ງແລະໄຂມັນ,
- ການປ້ອງກັນການພັດທະນາຂອງອາການແຊກຊ້ອນ, ເຊັ່ນ, ຕົວຢ່າງ, ໂຣກເບົາຫວານ,
- ຫຼຸດຜ່ອນຄວາມສ່ຽງຕໍ່ການພັດທະນາໂຣກ atherosclerosis (hyperinsulinemia ເລັ່ງການພັດທະນາຂອງ atherosclerosis).
ເພື່ອ ກຳ ນົດຂໍ້ສະ ເໜີ ແນະ, ວິທີການແຕ່ລະບຸກຄົນຕໍ່ຄົນເຈັບແຕ່ລະຄົນແລະການປະເມີນຄວາມສາມາດຕົວຈິງຂອງລາວແມ່ນມີຄວາມ ຈຳ ເປັນ.
ການປິ່ນປົວໂຣກເບົາຫວານປະເພດ 1
ໂຣກເບົາຫວານຊະນິດນີ້ມີຜົນກະທົບຕໍ່ເດັກນ້ອຍແລະຊາວ ໜຸ່ມ. ສາເຫດຂອງມັນແມ່ນການ ທຳ ລາຍຂອງ islet pancreas ທີ່ຜະລິດອິນຊູລິນໂດຍລະບົບພູມຕ້ານທານຂອງຕົວເອງ. ອາການຂອງໂຣກເບົາຫວານປາກົດຂື້ນພຽງແຕ່ເມື່ອ 80-90% ຂອງຈຸລັງທົດລອງ (ປ່ອຍຮໍໂມນ) ເສຍຫາຍ.
ການປິ່ນປົວທີ່ມີປະສິດຕິຜົນພຽງແຕ່ແມ່ນການຕື່ມທາດຂາດຮໍໂມນໂດຍການສັກຢາອິນຊູລິນໃນຕະຫຼອດຊີວິດຂອງທ່ານ. ໜ້າ ທີ່ທີ່ ສຳ ຄັນຫຼາຍຍັງປະຕິບັດໂດຍອາຫານແລະກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍທີ່ຖືກຄັດເລືອກ.
ການປິ່ນປົວດ້ວຍ insulin ເບົາຫວານປະເພດ 1
ພະຍາດດັ່ງກ່າວເຮັດໃຫ້ການສູນເສຍຂອງການສະຫງວນຂອງ pancreatic, ການບໍລິຫານອິນຊູລິນຕ້ອງໄດ້ຮັບການປະຕິບັດຕັ້ງແຕ່ເລີ່ມຕົ້ນແລະສືບຕໍ່ຈົນເຖິງເວລາສິ້ນສຸດຂອງຊີວິດ. ມັນຍັງມີຄວາມ ຈຳ ເປັນທີ່ຈະຕ້ອງປ່ຽນປະລິມານຢາ, ຂື້ນກັບຄວາມຕ້ອງການຂອງຄົນເຈັບ (ໃນຕອນເລີ່ມຕົ້ນມີສານອິນຊູລິນທີ່ຍັງເຫລືອຢູ່, ສະນັ້ນປະລິມານການບໍລິຫານຂອງຢາອາດຈະ ໜ້ອຍ ລົງ). ນອກຈາກນັ້ນ, ບາງສະພາບການ (ການຕິດເຊື້ອ, ໄຂ້, ການອອກ ກຳ ລັງກາຍ) ປ່ຽນແປງຄວາມຕ້ອງການຂອງຮ່າງກາຍຂອງອິນຊູລິນ.
ປະຈຸບັນມີຫລາຍໆຢ່າງ ປະເພດຂອງ insulin. ເຊິ່ງແຕກຕ່າງກັນໃນເວລາປະຕິບັດງານແລະຜົນ ສຳ ເລັດຂອງລະດັບຄວາມເຂັ້ມຂົ້ນສູງສຸດໃນລະດັບເຊລັ່ມເລືອດ. ອິນຊູລິນທີ່ມີຄວາມໄວສູງເລີ່ມຕົ້ນເຮັດວຽກໄດ້ຕໍ່າກວ່າ 15 ນາທີຫຼັງຈາກການບໍລິຫານ, ເຖິງລະດັບສູງສຸດພາຍຫຼັງ 1-2 ຊົ່ວໂມງ, ແລະຜົນກະທົບຍັງຄົງຢູ່ປະມານ 4 ຊົ່ວໂມງ.
Insulin ທີ່ມີໄລຍະເວລາລະດັບປານກາງຂອງການປະຕິບັດ, ເຊິ່ງເລີ່ມປະຕິບັດປະມານ 2-4 ຊົ່ວໂມງຕໍ່ມາ, ຮອດຈຸດສູງສຸດໃນເວລາ 4-6 ຊົ່ວໂມງຫຼັງຈາກການບໍລິຫານ, ສະແດງລັກສະນະຄ້າຍຄືກັນ. ໃນກໍລະນີຂອງອິນຊູລິນທີ່ມີປະສິດຕິຜົນມາດົນ, ຜົນກະທົບແມ່ນສັງເກດໄດ້ພຽງແຕ່ຫຼັງຈາກ 4-5 ຊົ່ວໂມງ, ຄວາມເຂັ້ມຂົ້ນສູງສຸດຮອດພາຍຫຼັງ 10 ຊົ່ວໂມງ, ແລະຢຸດເຊົາການປະຕິບັດພາຍຫຼັງ 16-20 ຊົ່ວໂມງ.
ບໍ່ດົນມານີ້, ອັນທີ່ເອີ້ນວ່າບໍ່ມີຈຸດສຸມ ອະນຸພາກອິນຊູລິນທີ່ເລີ່ມຕົ້ນປະຕິບັດປະມານ 2 ຊົ່ວໂມງຫຼັງຈາກການບໍລິຫານແລະລະດັບຄວາມເຂັ້ມຂຸ້ນຍັງຄົງຢູ່ອ້ອມໂມງ.
ການມີ insulin ຫຼາຍຊະນິດເຮັດໃຫ້ສາມາດເລືອກປະເພດການປິ່ນປົວໃຫ້ຖືກຕ້ອງຕາມຄວາມຕ້ອງການແລະວິຖີຊີວິດຂອງຄົນເຈັບ. ມີຫລາຍແບບທີ່ເປັນໄປໄດ້ຂອງການປິ່ນປົວດ້ວຍອິນຊູລິນ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ມັນເປັນສິ່ງທີ່ດີທີ່ສຸດທີ່ຈະຮຽນແບບຮູບແບບການ Physiological ຂອງຄວາມລັບຂອງຮໍໂມນ.
ມັນປະກອບດ້ວຍການໃຊ້ຂະ ໜາດ ນ້ອຍຂອງຢາອິນຊູລິນທີ່ບໍ່ມີປະສິດຕິພາບສູງຫຼືຢາຕ້ານອະນຸມູນອິດສະຫຼະທີ່ບໍ່ສາມາດຮັກສາລະດັບນ້ ຳ ຕານໃນຕະຫຼອດໂມງ. ແລະກ່ອນອາຫານແຕ່ລະຄາບ, ຄວນກິນຢາໄວໃນປະລິມານທີ່ພຽງພໍກັບ ຈຳ ນວນອາຫານ.
ໃຫຍ່ ການຄົ້ນພົບໃນການຮັກສາໂລກເບົາຫວານ ມັນແມ່ນການສ້າງປັinsມອິນຊູລິນ, ອະນຸຍາດໃຫ້ມີການບໍລິຫານຮໍໂມນຊ້ ຳ ອີກໃນເວລາກາງເວັນໂດຍບໍ່ ຈຳ ເປັນຕ້ອງສັກຢາ. ຍ້ອນສິ່ງດັ່ງກ່າວ, ຄົນເຈັບໄດ້ຮັບສິດເສລີພາບທີ່ ສຳ ຄັນໃນຂົງເຂດໂພຊະນາການແລະກິລາ.
ອາຫານເບົາຫວານປະເພດ 1
ອາຫານເບົາຫວານແມ່ນອີງໃສ່ກົດລະບຽບດຽວກັນກັບອາຫານທີ່ສົມດຸນຂອງຄົນທີ່ມີສຸຂະພາບແຂງແຮງ. ອາຫານຄວນຈະເປັນປະ ຈຳ, ແລະເນື້ອໃນແຄລໍຣີ່ຂອງພວກມັນກໍ່ຖືກແຈກຢາຍຢ່າງເທົ່າທຽມກັນ. ເອົາໃຈໃສ່ກັບສັດສ່ວນສັດສ່ວນທີ່ ເໝາະ ສົມ.
ໃນລະຫວ່າງ ການປິ່ນປົວດ້ວຍ insulin ໂດຍມີຕາຕະລາງການສີດຢາຄົງທີ່, ຄົນເຈັບຄວນກິນອາຫານຢ່າງ ໜ້ອຍ 5 ຄັ້ງຕໍ່ມື້ດ້ວຍປະລິມານແຄລໍລີ່ທີ່ໄດ້ ກຳ ນົດໄວ້ແລະອັດຕາສ່ວນທີ່ ເໝາະ ສົມຂອງໂປຣຕີນ, ນ້ ຳ ຕານແລະໄຂມັນ.
ຄວາມຕ້ອງການປະ ຈຳ ວັນສ່ວນໃຫຍ່ (50-60%) ຄວນເປັນຄາໂບໄຮເດຣດ, ເພາະມັນແມ່ນແຫຼ່ງພະລັງງານຫຼັກຂອງມະນຸດ. ແຕ່ທ່ານ ຈຳ ເປັນຕ້ອງກິນ, ທຳ ອິດແມ່ນຄາໂບໄຮເດຣດທີ່ສັບສົນທີ່ມີຢູ່ໃນພືດ, ຜັກແລະ ໝາກ ໄມ້. ແລະເກືອບຈະ ກຳ ຈັດສານ sucrose ເກືອບທັງ ໝົດ, ເຊິ່ງເປັນທາດແປ້ງທີ່ຍ່ອຍໄດ້ໄວແລະ ນຳ ໄປສູ່ຄວາມຫຍຸ້ງຍາກໃນການຈັດການກັບ hyperglycemia ຫຼັງຈາກກິນເຂົ້າ.
ຢ່າງ ໜ້ອຍ 15% ຂອງພະລັງງານຕ້ອງໄດ້ມາຈາກໂປຣຕີນ. ໃນ ອາຫານ ສຳ ລັບຜູ້ເປັນໂລກເບົາຫວານ ກ່ອນອື່ນ ໝົດ, ມັນ ຈຳ ເປັນຕ້ອງລວມເອົາທາດໂປຣຕີນທີ່ສົມບູນ (ຕົ້ນ ກຳ ເນີດຂອງສັດ) ເຊິ່ງບັນຈຸມີກົດອະມິໂນທຸກຊະນິດທີ່ ຈຳ ເປັນ, ບໍ່ຄືກັບທາດໂປຼຕີນຈາກພືດ.
ການໄດ້ຮັບໄຂມັນຕ້ອງໄດ້ຫຼຸດລົງເຖິງ 30% ຂອງຄວາມຕ້ອງການພະລັງງານປະ ຈຳ ວັນ. ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ໄຂມັນອີ່ມຕົວ (ສັດ) ບໍ່ໃຫ້ເກີນ 10% ຂອງພະລັງງານທີ່ສະ ໜອງ ໃຫ້. ອາຊິດໄຂມັນທີ່ບໍ່ໄດ້ລະລາຍທີ່ພົບໃນອາຫານພືດມີປະໂຫຍດຫຼາຍ.
ອອກ ກຳ ລັງກາຍແລະພະຍາດເບົາຫວານປະເພດ 1
ການອອກ ກຳ ລັງກາຍມີບົດບາດ ສຳ ຄັນໃນການຮັກສາໂລກເບົາຫວານ, ແຕ່ຍັງສາມາດເຮັດໃຫ້ເກີດສະພາບ glycemic ທີ່ອັນຕະລາຍໄດ້. ສະນັ້ນ, ມັນ ຈຳ ເປັນຕ້ອງເຂົ້າໃຈຜົນກະທົບຂອງກິລາຕໍ່ການເຜົາຜານອາຫານທາດແປ້ງ. ພາລະດັ່ງກ່າວເຮັດໃຫ້ຈຸລັງກາຍເປັນຄວາມອ່ອນໄຫວຕໍ່ການກະ ທຳ ຂອງອິນຊູລິນ - ດັ່ງນັ້ນ, ໂມເລກຸນ glucose ຈຶ່ງເຂົ້າສູ່ຈຸລັງຫຼາຍຂື້ນ, ແລະດ້ວຍເຫດນັ້ນ, ຄວາມເຂັ້ມຂົ້ນຂອງມັນໃນເລືອດຫຼຸດລົງ.
ຖ້າທ່ານບໍ່ປ່ຽນແປງການ ບຳ ບັດ, ລະດັບຂອງທາດນ້ ຳ ຕານ, ເຊິ່ງຕົວຈິງແລ້ວແມ່ນແຫຼ່ງພະລັງງານພຽງຢ່າງດຽວ ສຳ ລັບສະ ໝອງ, ສາມາດຫຼຸດລົງໄດ້ຢ່າງອັນຕະລາຍ, ເຊິ່ງຈະເຮັດໃຫ້ເກີດສະຕິ. ສະນັ້ນ, ການອອກ ກຳ ລັງກາຍຕ້ອງໄດ້ວາງແຜນໄວ້ກ່ອນ.
ກ່ອນທີ່ຈະເລີ່ມຕົ້ນການອອກກໍາລັງກາຍ, ທ່ານຈໍາເປັນຕ້ອງກິນທາດແປ້ງໃນຈໍານວນເພີ່ມເຕີມ, ເຊັ່ນດຽວກັນກັບການຫຼຸດຜ່ອນປະລິມານຂອງອິນຊູລິນ. ຖ້າການອອກ ກຳ ລັງກາຍຍາວນານ, ທ່ານຄວນຄິດກ່ຽວກັບອາຫານພິເສດໃນລະຫວ່າງການຝຶກອົບຮົມ.
ຂໍ້ມູນກ່ຽວກັບໂຣກເບົາຫວານແມ່ນສ່ວນ ໜຶ່ງ ຂອງການປິ່ນປົວ. ຄວາມເຂົ້າໃຈກ່ຽວກັບລັກສະນະຂອງພະຍາດໂດຍຄົນເຈັບເພີ່ມໂອກາດໃນການຮັກສາທີ່ ເໝາະ ສົມ. ຄົນເຈັບຄວນຈະສາມາດປ່ຽນປະລິມານຢາຂຶ້ນກັບວິຖີຊີວິດແລະອາຫານການກິນ. ນີ້ມີຜົນກະທົບອັນໃຫຍ່ຫຼວງຕໍ່ການຊັກຊ້າໃນການພັດທະນາຂອງພາວະແຊກຊ້ອນທີ່ເຮັດໃຫ້ຄຸນນະພາບຊີວິດຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ.
ການຜ່າຕັດກະດູກສັນຫຼັງຫຼື islet
ມັນເປັນທາງເລືອກອື່ນ ການຮັກສາໂລກເບົາຫວານທີ່ທັນສະ ໄໝ. ໂຣກຜີວ ໜັງ ທັງ ໝົດ ແມ່ນຖືກ ນຳ ມາຖ່າຍເປັນສ່ວນໃຫຍ່ໂດຍເປັນ ໜິ້ວ ໄຂ່ຫຼັງ, ສ່ວນຄົນທີ່ເປັນໂຣກນີ້ໄດ້ ນຳ ໄປສູ່ຄວາມລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງ.
ນີ້ຈະຮັບປະກັນຄວາມເປັນເອກະລາດຈາກການຮັກສາເລືອດແລະການຮັກສາອິນຊູລິນທີ່ ໜັກ ໜ່ວງ. ຂໍ້ເສຍປຽບແມ່ນຄວາມ ຈຳ ເປັນໃນການປ້ອງກັນການປະຕິເສດຂອງອະໄວຍະວະທີ່ຖືກຖ່າຍທອດເຊິ່ງມີຜົນຂ້າງຄຽງຫຼາຍຢ່າງ.
ມີພຽງແຕ່ການໂອນເອົາ islet ເທົ່ານັ້ນທີ່ກ່ຽວຂ້ອງກັບຄວາມສ່ຽງ ໜ້ອຍ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ຫຼັງຈາກເວລາໃດ ໜຶ່ງ, ຈຸລັງເຫຼົ່ານີ້ອ່ອນແອລົງແລະ ຈຳ ເປັນຕ້ອງໄດ້ຮັບການຖ່າຍທອດຄືນ ໃໝ່.
ໂຣກເບົາຫວານປະເພດ 2
ນີ້ແມ່ນພະຍາດເບົາຫວານຊະນິດ ໜຶ່ງ ທີ່ພົບເລື້ອຍທີ່ສຸດ. ໝາຍ ເຖິງ 5% ຂອງສັງຄົມໃນປະເທດຂອງພວກເຮົາ. ໃນກໍລະນີນີ້, ບັນຫາກ່ຽວຂ້ອງກັບທັງການກະ ທຳ ຂອງອິນຊູລິນແລະຄວາມລັບຂອງມັນ. ພາຍໃຕ້ອິດທິພົນຂອງປັດໃຈ ໜຶ່ງ (ສ່ວນໃຫຍ່ແມ່ນໂລກອ້ວນ), ຈຸລັງຮ່າງກາຍຈະທົນທານຕໍ່ການກະ ທຳ ຂອງອິນຊູລິນ, ເຊິ່ງເຮັດໃຫ້ຄວາມລັບຂອງມັນເພີ່ມຂື້ນ.

ການຮັກສາໂລກເບົາຫວານແມ່ນເປັນພາລະ ໜັກ ແລະຮຽກຮ້ອງໃຫ້ມີວິທີການແບບລວມໆ.
ກະຕ່າຜະລິດຮໍໂມນເພີ່ມເຕີມຈົນກ່ວາຄວາມສາມາດຂອງມັນຈະ ໝົດ ໄປ, ແລະເກາະຕ່າງໆກໍ່ຈະຖືກຊຸດໂຊມລົງ. ບັນຫາ ໃໝ່ ເກີດຂື້ນ - ການຂາດອິນຊູລິນກັບການຕໍ່ຕ້ານອິນຊູລິນຕໍ່ເນື່ອງ. ທາດແປ້ງທາດແປ້ງທາດແປ້ງແມ່ນຖືກລົບກວນແລະ hyperglycemia ພັດທະນາ.
ມີໂລກເບົາຫວານຊະນິດທີ 2, ປັດໃຈດ້ານສິ່ງແວດລ້ອມມີບົດບາດຫຼາຍ - ນີ້ແມ່ນວິຖີຊີວິດ, ອາຫານ, ນໍ້າ ໜັກ ຂອງຮ່າງກາຍແລະປະລິມານທ້ອງ. ການຮັກສາເລີ່ມຕົ້ນດ້ວຍການປ່ຽນແປງຂອງອົງປະກອບເຫຼົ່ານີ້. ດ້ວຍການດັດແປງທີ່ ເໝາະ ສົມຂອງພວກເຂົາເຈົ້າສາມາດຫາຍດີຈາກໂຣກຮ້າຍແຮງນີ້.
ຖ້າເປັນໄປບໍ່ໄດ້, ຕົວແທນຕ້ານຢາແກ້ໂຣກຜີວ ໜັງ ແມ່ນໃຊ້. ພຽງແຕ່ໃນເວລາທີ່ໂຣກຫມາກພ້າວສູນເສຍຄວາມສາມາດໃນການຜະລິດຮໍໂມນການປິ່ນປົວດ້ວຍ insulin ເລີ່ມຕົ້ນ.
ອາຫານເບົາຫວານປະເພດ 2
ການຮັກສາອາຫານແມ່ນມີຄວາມ ສຳ ຄັນໃນການຕໍ່ສູ້ກັບໂລກເບົາຫວານຊະນິດທີ 2. ໂລກອ້ວນ, ໂດຍສະເພາະໂລກອ້ວນທ້ອງ, ແມ່ນປັດໃຈສ່ຽງທີ່ ສຳ ຄັນທີ່ສຸດທີ່ເຮັດໃຫ້ເປັນໂລກເບົາຫວານຊະນິດທີ 2. ມີການປະເມີນວ່າຫລາຍກວ່າ 75% ຂອງຄົນທີ່ຖືກກວດພົບວ່າເປັນໂຣກເບົາຫວານປະເພດ 2 ແມ່ນເປັນໂລກອ້ວນຫລືນໍ້າ ໜັກ ເກີນ.
ໃນເລື່ອງນີ້, ເປັນບາດກ້າວທີ່ ສຳ ຄັນໃນ ການຮັກສາໂລກເບົາຫວານ ແມ່ນອາຫານທີ່ມີພະລັງງານລະດັບປານກາງ, ເຊິ່ງ ນຳ ໄປສູ່ການສູນເສຍນ້ ຳ ໜັກ.ອາຫານການກິນຈະຊ່ວຍໃຫ້ທ່ານຄວບຄຸມໂລກເບົາຫວານແລະຍັງຊ່ວຍປ້ອງກັນທ່ານຈາກຜົນກະທົບທາງລົບຂອງໂລກອ້ວນ, ເຊັ່ນ: ຄວາມດັນເລືອດສູງ, ຄວາມເສຍຫາຍຮ່ວມແລະຂ້າງເທິງນັ້ນ, ໂລກ atherosclerosis.
ການຫຼຸດລົງຂອງນ້ ຳ ໜັກ ໃນຮ່າງກາຍພຽງແຕ່ 5-10% ເຮັດໃຫ້ມີການປັບປຸງທາດແປ້ງຂອງທາດແປ້ງແລະໄຂມັນ. ແນວຄວາມຄິດຂອງການຮັກສາອາຫານແມ່ນມີຄວາມ ສຳ ຄັນແລະ ຈຳ ເປັນທີ່ສຸດໃນການຮັກສາໂລກເບົາຫວານ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ການແນະ ນຳ ທຸກໆອົງປະກອບຂອງການຮັກສາອາຫານເຂົ້າໃນຊີວິດປະ ຈຳ ວັນຂອງຄົນເຈັບແມ່ນມີຄວາມຫຍຸ້ງຍາກຫຼາຍ, ແລະບາງຄັ້ງກໍ່ເປັນໄປບໍ່ໄດ້. ບັນຫານີ້ສ່ວນໃຫຍ່ແມ່ນມີຜົນກະທົບຕໍ່ຜູ້ທີ່ເປັນໂຣກເບົາຫວານຊະນິດທີ 2 ທີ່ຖືກກວດພົບວ່າມີອາຍຸແກ່ຫຼືກາງ.
ຫຼັກການທົ່ວໄປຂອງ "ອາຫານເບົາຫວານ" ປະກອບມີ:
- ຄວາມຕ້ອງການໃນການໄດ້ຮັບອາຫານເປັນປະ ຈຳ,
- ປະລິມານແຄລໍລີ່ທີ່ເປັນເອກະພາບຂອງແຕ່ລະຄາບ,
- ການ ຈຳ ກັດແຄລໍລີ່ຂອງອາຫານ (ໃນກໍລະນີຂອງຄົນອ້ວນ),
- ອົງປະກອບຂອງອາຫານທີ່ຖືກຄັດເລືອກຢ່າງຖືກຕ້ອງ, ເຊິ່ງປ້ອງກັນການພັດທະນາຂອງພາວະແຊກຊ້ອນຂອງໂລກເບົາຫວານ, ຍົກຕົວຢ່າງ, atherosclerosis.
ດັ່ງທີ່ທ່ານສາມາດເຫັນໄດ້, ພາຍໃຕ້ ຄຳ ຂວັນ ອາຫານເບົາຫວານ ມັນຄຸ້ມຄ່າກັບວິຖີຊີວິດທີ່ດີຕໍ່ສຸຂະພາບດ້ວຍການໄດ້ຮັບອາຫານທີ່ຖືກຕ້ອງແລະມີແຄລໍຣີ່. ກ່ອນການແນະ ນຳ ກ່ຽວກັບອາຫານ, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຕ້ອງ ກຳ ນົດວ່າຄົນເຈັບສາມາດມີນ້ ຳ ໜັກ ຮ່າງກາຍທີ່ ເໝາະ ສົມຫຼືບໍ່. ໃນຜູ້ທີ່ມີນ້ ຳ ໜັກ ເກີນ, ທ່ານ ຈຳ ເປັນຕ້ອງຫຼຸດ ຈຳ ນວນແຄລໍລີ່ທີ່ກິນ, ໃນຄົນທີ່ມີນ້ ຳ ໜັກ ເພີ່ມຂື້ນ.
ບັນຫາຕົ້ນຕໍໃນຄົນທີ່ຖືກກວດພົບວ່າເປັນໂຣກເບົາຫວານປະເພດ 2 ແມ່ນມີນ້ ຳ ໜັກ ເກີນ. ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຄິດໄລ່ນ້ ຳ ໜັກ ຮ່າງກາຍສຸດທ້າຍທີ່ທ່ານຄວນພະຍາຍາມໃຫ້ສູງສຸດ (ສູງສຸດ 2 ກິໂລຕໍ່ອາທິດ).
ນີ້ແມ່ນອັນທີ່ເອີ້ນວ່ານ້ ຳ ໜັກ ທີ່ດີທີ່ສຸດຂອງຮ່າງກາຍ:
- ກົດລະບຽບຂອງ Brock: (ຄວາມສູງໃນຊັງຕີແມັດ - 100). ຍົກຕົວຢ່າງ, ສຳ ລັບຄົນເຈັບທີ່ມີຄວາມສູງ 170 ຊມ, ນ້ ຳ ໜັກ ດີທີ່ສຸດແມ່ນ 70 ກິໂລ,
- ກົດລະບຽບ Lorentz: (ຄວາມສູງໃນຊັງຕີແມັດ - 100 - 0.25 * (ຄວາມສູງໃນຊັງຕີແມັດ - 150) ຕົວຢ່າງ, ມີຄວາມສູງແຕ່ 170 - 65 ກກ.
ອີງຕາມນ້ ຳ ໜັກ ຂອງຮ່າງກາຍແລະປະເພດວຽກທີ່ປະຕິບັດ, ເນື້ອໃນແຄລໍລີ່ປະ ຈຳ ວັນຕໍ່ໄປນີ້ຖືກສ້າງຕັ້ງຂຶ້ນ:
- ສຳ ລັບຄົນທີ່ ນຳ ໃຊ້ວິຖີຊີວິດແບບ sedentary: 20-25 kcal / kg ນ້ ຳ ໜັກ ຮ່າງກາຍ,
- ສຳ ລັບຄົນທີ່ເຮັດວຽກ ໜັກ ໂດຍສະເລ່ຍ: 25-30 kcal / kg,
- ສຳ ລັບຄົນທີ່ມີຄວາມ ໜັກ 30-40 kcal / kg.
ຜູ້ທີ່ເປັນໂລກເບົາຫວານແລະຜູ້ທີ່ມີນ້ ຳ ໜັກ ເກີນຄວນມີປະລິມານແຄລໍລີ່ທີ່ຫຼຸດລົງໃນລະດັບ 250-500 kcal / ມື້. ໂດຍຫລັກການແລ້ວ, ອາຫານຄວນໄດ້ຮັບການເສີມດ້ວຍການອອກ ກຳ ລັງກາຍປານກາງແລະເປັນປະ ຈຳ.
ໃນປະຈຸບັນ, ຄາບອາຫານທີ່ມີການຫຼຸດຜ່ອນເນື້ອໃນແຄລໍຣີ່ຫຼາຍ, ຍົກຕົວຢ່າງ, ໂດຍ 700 kcal ຫຼືແມ້ກະທັ້ງ 1000 kcal ຕໍ່ມື້, ບໍ່ໄດ້ຖືກແນະ ນຳ ໃຫ້ໃຊ້. ຄາບອາຫານແບບນີ້ມັກຈະເຮັດໃຫ້ລົ້ມເຫຼວຍ້ອນຂໍ້ ຈຳ ກັດຫຼາຍເກີນໄປທີ່ເຮັດໃຫ້ຄົນເຈັບຂາດຄວາມຫວັງແລະ ນຳ ໄປສູ່ການສູນເສຍຄວາມ ໝັ້ນ ໃຈໃນນັກອາຫານການກິນ.
ຜູ້ທີ່ເປັນໂລກເບົາຫວານຊະນິດທີ 2, ເຊິ່ງໄດ້ຮັບການຮັກສາດ້ວຍອາຫານການກິນຫຼືອາຫານແລະຢາປິ່ນປົວໃນປາກ, ສາມາດກິນອາຫານໄດ້ປະມານ 3-4 ຄາບຕໍ່ມື້. ຜູ້ທີ່ໄດ້ຮັບການປິ່ນປົວດ້ວຍອິນຊູລິນຄວນກິນອາຫານຢ່າງ ໜ້ອຍ 5 ຄັ້ງຕໍ່ມື້. ຄວາມຕ້ອງການນີ້ແມ່ນກ່ຽວຂ້ອງກັບ ການປິ່ນປົວດ້ວຍ insulin ແບບສຸມ.
ການສັກຢາອິນຊູລິນຫຼາຍໆຊະນິດຮຽກຮ້ອງໃຫ້ມີການປ້ອງກັນທີ່ ເໝາະ ສົມໃນຮູບແບບຂອງການໄດ້ຮັບອາຫານ. ຂໍຂອບໃຈກັບສິ່ງນີ້, ໂຣກເບົາຫວານທີ່ເປັນອັນຕະລາຍຕໍ່ຊີວິດສາມາດຫລີກລ້ຽງໄດ້.
ອັດຕາສ່ວນທີ່ຖືກຕ້ອງຂອງສ່ວນປະກອບຫຼັກຂອງອາຫານ ສຳ ລັບໂຣກເບົາຫວານ:
ທາດໂປຼຕີນຈາກອາຫານເຊັ່ນ: ພືດ, ປາແລະສັດປີກແມ່ນເປັນທີ່ຕ້ອງການ.
ໄຂມັນ ຄວນຈະບໍ່ເກີນ 30% ຂອງປະລິມານແຄລໍຣີ່ໃນແຕ່ລະວັນ. ນີ້ແມ່ນສິ່ງທີ່ ສຳ ຄັນໂດຍສະເພາະ ສຳ ລັບຄົນທີ່ເປັນໂລກອ້ວນແລະຍັງມີອາການແຊກຊ້ອນຂອງໂລກເບົາຫວານໃນຮູບແບບຂອງໂລກ atherosclerosis. ໃນປະຈຸບັນ, ມັນເຊື່ອວ່າໄຂມັນອີ່ມຕົວ (ເປັນອັນຕະລາຍ) ທີ່ບັນຈຸຢູ່ໃນຊີ້ນແລະຜະລິດຕະພັນນົມບໍ່ຄວນເກີນ 10% ຂອງອາຫານປະ ຈຳ ວັນ. ການ ນຳ ໃຊ້ໄຂມັນຈາກນ້ ຳ ມັນ ໝາກ ກອກ, ເມັດ ໝາກ ອະງຸ່ນ, ແຕ່ໃນປະລິມານ ຈຳ ກັດແມ່ນແນະ ນຳ ໃຫ້ໃຊ້.
ທາດແປ້ງ ຄວນຈະເປັນ 50-60% ຂອງປະລິມານທັງ ໝົດ ຂອງພະລັງງານ. ສ່ວນຫຼາຍ, ທາດແປ້ງທາດແປ້ງທີ່ສັບສົນທີ່ພົບໃນຫານປະເພດເມັດແລະຜະລິດຕະພັນພືດອື່ນໆແມ່ນຖືກແນະ ນຳ.
ການບໍລິໂພກຄາໂບໄຮເດຣດໃນປະລິມານຫລາຍໂດຍບໍ່ໄດ້ກິນເສັ້ນໃຍໃນເວລາດຽວກັນສາມາດເຮັດໃຫ້ມີທາດ hyperglycemia ທີ່ຮ້າຍແຮງ (ການເພີ່ມຂື້ນຂອງລະດັບນ້ ຳ ຕານໃນເລືອດ). ຂໍ້ແນະ ນຳ ຕ່າງໆເຊັ່ນ sucrose (ສ່ວນ ໜຶ່ງ ຂອງນ້ ຳ ຕານຂາວ), fructose (ນ້ ຳ ຕານບັນຈຸຢູ່ໃນ ໝາກ ໄມ້) ສາມາດບໍລິໂພກໄດ້ໃນປະລິມານ ໜ້ອຍ ຫຼືຖືກຍົກເວັ້ນຈາກອາຫານ.
ຜົນກະທົບຂອງເຫຼົ້າໃນໄລຍະການປິ່ນປົວແລະການປິ່ນປົວໂຣກເບົາຫວານສາມາດເປັນຜົນດີຫລືລົບ. ຄຸນປະໂຫຍດຂອງການບໍລິໂພກເຫຼົ້າໃນລະດັບປານກາງແມ່ນມີຜົນກະທົບທີ່ເປັນປະໂຫຍດຕໍ່ລະບົບຫຼອດເລືອດຫົວໃຈ.
ຜົນກະທົບໃນທາງບວກແມ່ນສະແດງອອກມາຈາກການເພີ່ມ ຈຳ ນວນຂອງສ່ວນປະກອບ HDL ຂອງ cholesterol, ການຫຼຸດລົງຂອງກ້າມໃນເລືອດ, ການຫຼຸດລົງຂອງລະດັບ insulin ໃນເລືອດແລະການເພີ່ມຂື້ນຂອງລະດັບຄວາມອ່ອນໄຫວຂອງ insulin.
ຜົນກະທົບທາງລົບຂອງການບໍລິໂພກເຫຼົ້າແມ່ນກ່ຽວຂ້ອງກັບປະລິມານແຄລໍລີ່ທີ່ສູງກວ່າຂອງມັນ (ເຫຼົ້າ 7 kcal / g), ພ້ອມທັງມີຄວາມສ່ຽງທີ່ຈະເກີດໂລກລະດັບນ້ ຳ ຕານໃນເລືອດພາຍຫຼັງດື່ມມັນ. ສິ່ງທີ່ ສຳ ຄັນ, ການລະລາຍນ້ ຳ ຕານໃນເລືອດສາມາດເກີດຂື້ນຫຼັງຈາກດື່ມເຫຼົ້າໃນປະລິມານ ໜ້ອຍ, ສ່ວນຫຼາຍແມ່ນແຕ່ພາຍໃນສອງສາມຊົ່ວໂມງຫຼັງຈາກກິນ, ແລະອາການຂອງການເປັນໂລກມຶນເມົາກໍ່ຄ້າຍຄືກັນກັບອາການຂອງການເປັນໂລກເບົາຫວານແລະທັງສອງສະຖານະການເຫຼົ່ານີ້ກໍ່ສັບສົນງ່າຍ. ບັນຫາທີ່ ສຳ ຄັນຂອງການດື່ມເຫຼົ້າແມ່ນຄວາມສ່ຽງຂອງການຕິດເຫຼົ້າ.
ປະຈຸບັນ, ອະນຸຍາດໃຫ້ ນຳ ໃຊ້ສູງສຸດ:
- ເຫຼົ້າປະມານ 20-30 g (2-3 ໜ່ວຍ) ຕໍ່ມື້ ສຳ ລັບຜູ້ຊາຍ,
- ເຫຼົ້າ 10-20 ກຣາມ (1-2 ໜ່ວຍ) ຕໍ່ມື້ ສຳ ລັບແມ່ຍິງໃນແງ່ຂອງທາດເອທານອນບໍລິສຸດ.
ເຫຼົ້າ 1 ລິດ (10 ກຼາມ) ປະກອບດ້ວຍເບຍ 250 ml, ເຫຼົ້າ 100 ml ແລະ vodka 25 ກຣາມ.
ການຂາດການເຄື່ອນໄຫວແມ່ນ ໜຶ່ງ ໃນປັດໃຈທີ່ສະແດງເຖິງການພັດທະນາຂອງໂລກເບົາຫວານ. ແລະການອອກ ກຳ ລັງກາຍເປັນປະ ຈຳ ຈະຊ່ວຍຫຼຸດຄວາມສ່ຽງໃນການພັດທະນາພະຍາດໄດ້ເຖິງ 60%. ການອອກ ກຳ ລັງກາຍມີຜົນດີຕໍ່ການຍ່ອຍທາດແປ້ງທາດແປ້ງ, ເພີ່ມຄວາມລະອຽດອ່ອນຂອງເນື້ອເຍື່ອໃຫ້ອິນຊູລິນ. ນອກຈາກນັ້ນ, ໃນລະຫວ່າງການອອກ ກຳ ລັງກາຍ, ການບໍລິໂພກນ້ ຳ ຕານເພີ່ມຂື້ນ, ແລະດ້ວຍເຫດນັ້ນ, ຄວາມເຂັ້ມຂົ້ນຂອງມັນໃນເລືອດຈະຫຼຸດລົງ.
ປະເພດຂອງໂລກເບົາຫວານ
ພະຍາດມີສອງຊະນິດຕົ້ນຕໍແມ່ນພະຍາດເບົາຫວານປະເພດ 1 ແລະປະເພດ 2.
ປະເພດອື່ນໆລວມມີ:
LADA - ໂລກເບົາຫວານ autoimmune ໃນຜູ້ໃຫຍ່,
ພະຍາດເບົາຫວານທີ່ຫາຍາກ, ກຳ ນົດທາງພັນທຸ ກຳ - ຕາມຮູບແບບ,
ໂລກເບົາຫວານໃນທ້ອງ - ສາມາດພັດທະນາໄດ້ໃນເວລາຖືພາເທົ່ານັ້ນ.
ສາເຫດແລະປັດໃຈສ່ຽງຂອງໂລກເບົາຫວານ
ໂຣກເບົາຫວານປະເພດ 1
ພະຍາດເບົາຫວານຊະນິດ 1 ແມ່ນສະແດງໂດຍການຂາດອິນຊູລິນຢ່າງແທ້ຈິງ. ເຫດຜົນແມ່ນການ ທຳ ລາຍລະບົບປະສາດຂອງຈຸລິນຊີ pancreatic ທີ່ຜະລິດອິນຊູລິນ. ເລື້ອຍກວ່າ, ພະຍາດດັ່ງກ່າວເກີດຂື້ນໃນໄວເດັກ (ອາຍຸ 4-6 ປີແລະ 10-14 ປີ), ແຕ່ສາມາດເກີດຂື້ນໄດ້ໃນໄລຍະເວລາຂອງຊີວິດ.
ໃນເວລານີ້, ເຫດຜົນຂອງການພັດທະນາໂຣກເບົາຫວານໃນແຕ່ລະບຸກຄົນແມ່ນຍັງບໍ່ທັນຮູ້ເທື່ອ. ໃນເວລາດຽວກັນ, ການສັກຢາວັກຊີນ, ຄວາມກົດດັນ, ພະຍາດໄວຣັດແລະເຊື້ອແບັກທີເລຍແມ່ນບໍ່ເຄີຍເປັນສາເຫດຂອງໂຣກເບົາຫວານຊະນິດ 1, ພວກມັນພຽງແຕ່ບາງຄັ້ງກໍ່ກົງກັນໃນເວລາກັບເວລາຂອງການກວດພົບໂຣກເບົາຫວານ. ການ ກຳ ນົດທິດສະດີກ່ຽວກັບຂະບວນການ autoimmune ອາດຈະກ່ຽວຂ້ອງກັບພັນທຸ ກຳ, ແຕ່ມັນບໍ່ໄດ້ຖືກ ກຳ ນົດ 100%.
ໂຣກເບົາຫວານປະເພດ 2
ໂຣກເບົາຫວານປະເພດ 2 ແມ່ນຕົວຢ່າງທີ່ພົ້ນເດັ່ນຂອງຄວາມຜິດປົກກະຕິທາງເດີນອາຫານ, ຄືການລະເມີດຂອງການດູດຊຶມຂອງທາດແປ້ງ (glucose). ໃນໂລກເບົາຫວານປະເພດ 2, ການຜະລິດອິນຊູລິນຍັງເປັນປົກກະຕິເປັນເວລາດົນ, ແຕ່ຄວາມສາມາດຂອງເນື້ອເຍື່ອໃນການຂົນສົ່ງອິນຊູລິນແລະທາດນ້ ຳ ຕານເຂົ້າໄປໃນຈຸລັງແມ່ນມີຄວາມບົກຜ່ອງ, ເຊິ່ງເປັນສາເຫດຂອງ hyperglycemia - ການເພີ່ມຂື້ນຂອງຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດ.
ບໍ່ຄືກັບພະຍາດເບົາຫວານຊະນິດ 1, ບ່ອນທີ່ການຂາດການຜະລິດອິນຊູລິນເປັນປະຖົມ, ໃນປະເພດພະຍາດເບົາຫວານຊະນິດທີສອງມີອິນຊູລິນໃນເລືອດພຽງພໍ. ບາງຄັ້ງສານອິນຊູລິນສາມາດໄດ້ຮັບການສັງເຄາະຫຼາຍເກີນໄປ, ຍ້ອນຄວາມພະຍາຍາມຂອງຮ່າງກາຍໃນການແກ້ໄຂບັນຫາການແຕກແຍກຂອງ“ ກົນໄກການຂົນສົ່ງ”, ເຮັດໃຫ້ການຜະລິດຂອງກconductາຊ glucose ເພີ່ມຂື້ນ.
ນ້ ຳ ໜັກ ປະສົມກັບນ້ ຳ ໜັກ ຊຸດພັນທຸ ກຳ. ຕາມກົດລະບຽບ, ການປະສົມປະສານຂອງສອງເງື່ອນໄຂນີ້ແມ່ນມີຄວາມ ຈຳ ເປັນ. ໃນກໍລະນີນີ້, ນ້ ຳ ໜັກ ເກີນສາມາດມີຂະ ໜາດ ນ້ອຍຫຼາຍ, ແຕ່ສ່ວນໃຫຍ່ແມ່ນຕັ້ງຢູ່ອ້ອມແອວ. ການ ກຳ ນົດອະໄວຍະວະ ສຳ ລັບແຕ່ລະຄົນແມ່ນຖືກຄິດໄລ່ເປັນສ່ວນບຸກຄົນ, ໂດຍອີງໃສ່ຕົວ ກຳ ມະພັນຂອງຕົວເອງແລະການມີຍາດພີ່ນ້ອງໃກ້ຊິດທີ່ເປັນໂລກເບົາຫວານ.
ໃນປີ 2017, ແນວຄວາມຄິດຂອງການແກ້ໄຂແລະຟື້ນຕົວຈາກໂຣກເບົາຫວານປະເພດ 2 ໄດ້ຖືກ ນຳ ສະ ເໜີ ເປັນຄັ້ງ ທຳ ອິດໃນສະຫະລັດ, ເອີຣົບ, ແລະຣັດເຊຍ. ໃນເມື່ອກ່ອນມັນໄດ້ຖືກເຊື່ອວ່າສິ່ງນີ້ເປັນໄປບໍ່ໄດ້. ດຽວນີ້, ນັກຄົ້ນຄວ້າທາງການແພດທົ່ວໂລກໄດ້ຍອມຮັບວ່າໃນບາງກໍລະນີການປິ່ນປົວພະຍາດເບົາຫວານຊະນິດທີ 2 ແມ່ນເປັນໄປໄດ້. ວິທີການນີ້ແມ່ນການເຮັດໃຫ້ນ້ ຳ ໜັກ ໃນຮ່າງກາຍເປັນປົກກະຕິ.
ຄລີນິກ EMC ໄດ້ພັດທະນາວິທີການສ່ວນບຸກຄົນຕໍ່ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານແລະໂລກອ້ວນ. ຕໍ່ກັບຄວາມເປັນມາຂອງການເຮັດໃຫ້ທາດ ນຳ ້ຕານໃນເລືອດເປັນປົກກະຕິ, ຫ້ອງຮຽນໄດ້ຈັດຂື້ນເພື່ອແນໃສ່ແກ້ໄຂນິໄສການກິນໂດຍສົມທົບກັບນັກໂພຊະນາການແລະນັກຈິດຕະວິທະຍາ.

ເນື່ອງຈາກວິທີການປະສົມປະສານ, ພວກເຮົາສາມາດບັນລຸຜົນທີ່ ໝັ້ນ ຄົງ - ເພື່ອເຮັດໃຫ້ລະດັບນ້ ຳ ໜັກ ແລະລະດັບນ້ ຳ ຕານຂອງຄົນເຈັບເປັນປົກກະຕິ.
ຢູ່ທີ່ສູນການແພດ Genomic EMC, ໄດ້ມີການສຶກສາກ່ຽວກັບພັນທຸ ກຳ ກ່ຽວກັບພະຍາດເບົາຫວານຊະນິດ 2. ໂດຍທົ່ວໄປພະຍາດຈະພັດທະນາຍ້ອນການສັງເຄາະອິນຊູລິນທີ່ບໍ່ມີໂຄງການທາງພັນທຸ ກຳ ໃນການຕອບສະ ໜອງ ຕໍ່ການ ນຳ ໃຊ້ອາຫານທີ່ມີຄາໂບໄຮເດຣດສູງ. ການຮູ້ຄວາມສ່ຽງຂອງທ່ານຊ່ວຍໃຫ້ທ່ານສາມາດເລີ່ມຕົ້ນການປ້ອງກັນໄດ້ເຖິງແມ່ນວ່າກ່ອນຈະມີລັກສະນະແຕກຕ່າງຂອງການກວດເລືອດຄັ້ງ ທຳ ອິດ.
ສຳ ລັບຜູ້ປ່ວຍໂລກອ້ວນ, ມັນ ຈຳ ເປັນຕ້ອງຮູ້ກົນໄກຊີວະພາບຂອງຕົວເອງທີ່ສາມາດມີອິດທິພົນຕໍ່ພຶດຕິ ກຳ ການກິນ. ໃນກໍລະນີຫຼາຍທີ່ສຸດ, ການສຶກສາທາງພັນທຸ ກຳ ໃຫ້ ຄຳ ຕອບຕໍ່ສາເຫດຂອງຄວາມລົ້ມເຫຼວຂອງຄາບອາຫານແລະວິທີການຕ່າງໆ, ເຊິ່ງຊ່ວຍໃຫ້ເຮົາສາມາດຄົ້ນຫາວິທີການສ່ວນຕົວຂອງຄົນເຈັບແຕ່ລະຄົນ.
LADA - ໂລກເບົາຫວານ Autoimmune
ໂຣກເບົາຫວານຊະນິດນີ້ແມ່ນສະແດງໂດຍຮູບພາບທາງຄລີນິກລວມຂອງພະຍາດເບົາຫວານປະເພດ 1 ແລະຊະນິດ 2. ພະຍາດດັ່ງກ່າວ ດຳ ເນີນໄປໃນຮູບແບບທີ່ຊ້າລົງແລະໃນໄລຍະເລີ່ມຕົ້ນສາມາດປະກົດຕົວເອງດ້ວຍອາການຂອງໂລກເບົາຫວານປະເພດ 2. ຄົນເຈັບທີ່ສົງໃສວ່າ LADA ຕ້ອງການການບົ່ງມະຕິທີ່ຖືກຕ້ອງແລະການປິ່ນປົວແຕ່ລະບຸກຄົນ, ເຊິ່ງແຕກຕ່າງຈາກການຮັກສາໂລກເບົາຫວານປະເພດ 2.
ແບບ -ໂລກເບົາຫວານ "ໜຸ່ມ"
ນີ້ແມ່ນພະຍາດເບົາຫວານທີ່ເປັນມໍລະດົກທາງດ້ານເລືອດຈາງ, ເຊິ່ງມັກຈະເກີດຂື້ນໃນໄວລຸ້ນຫຼືໃນໄວ 20-40 ປີ. ຄົນເຈັບທີ່ເປັນໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂລກລະລະລະລະລະລະລະລະບປະປະເຖິງមើលမလေး zam
ການກວດຫາໂຣກເບົາຫວານ
ວິທີການຕົ້ນຕໍຂອງການບົ່ງມະຕິໂຣກເບົາຫວານແມ່ນການກວດຫ້ອງທົດລອງ. ສ່ວນຫຼາຍມັກ, ທາດນ້ ຳ ຕານໃນເລືອດ venous ແມ່ນຖືກ ກຳ ນົດ. ໃນບາງກໍລະນີ, ທ່ານ ໝໍ ອາດຈະສັ່ງໃຫ້ມີການກວດເພີ່ມເຕີມເພື່ອຊີ້ແຈງການບົ່ງມະຕິ, ຍົກຕົວຢ່າງ, ການທົດສອບຄວາມທົນທານຕໍ່ນ້ ຳ ຕານໃນປາກ, ການຕິດຕາມກວດກາປະ ຈຳ ວັນກ່ຽວກັບທາດນ້ ຳ ຕານໃນເລືອດ (ເຊັນເຊີ CGMS).
ຖ້າມີການສົງໃສວ່າຮູບແບບໂຣກເບົາຫວານທີ່ມີເຊື້ອສາຍຕາມເຊື້ອໂຣກ, ສູນ ສຳ ລັບ Genomic Medicine EMC ດຳ ເນີນການບົ່ງມະຕິທາງພັນທຸ ກຳ ໂມເລກຸນ, ເຊິ່ງຊ່ວຍໃຫ້ທ່ານສາມາດສ້າງການວິນິດໄສທີ່ຖືກຕ້ອງແລະປະເມີນຜົນການວິນິໄສ ສຳ ລັບເດັກໃນອະນາຄົດທີ່ກ່ຽວຂ້ອງກັບພະຍາດນີ້. ພ້ອມກັນນັ້ນ, ຄົນເຈັບສາມາດຜ່ານການກວດຫາພັນທຸ ກຳ ທີ່ສົມບູນແບບສະ ເໝີ ເພື່ອເຂົ້າໃຈຄວາມສ່ຽງຂອງພັນທຸ ກຳ ຂອງພວກມັນຕໍ່ທັງພະຍາດເບົາຫວານເອງແລະອາການແຊກຊ້ອນຂອງມັນ (ຕົວຢ່າງເຊັ່ນໂຣກບ້າ ໝູ).
ສຳ ລັບຄົນທີ່ເປັນໂລກເບົາຫວານທີ່ບົ່ງມະຕິວ່າ, ມັນເປັນສິ່ງ ສຳ ຄັນໂດຍສະເພາະແມ່ນໃຫ້ຮູ້ວ່າມີຄວາມສ່ຽງທາງພັນທຸ ກຳ ທີ່ມີຕໍ່ພະຍາດອື່ນໆ, ຍົກຕົວຢ່າງ, ພະຍາດ ໝາກ ໄຂ່ຫຼັງຫລືຫົວໃຈ, ເພາະວ່າພະຍາດເບົາຫວານສາມາດກະຕຸ້ນການພັດທະນາຄວາມສ່ຽງທີ່ເພີ່ມຂື້ນຫຼາຍຢ່າງ. ຂໍຂອບໃຈກັບການບົ່ງມະຕິທາງພັນທຸ ກຳ, ສາມາດວາງແຜນບໍລິມາດຂອງການກວດສຸຂະພາບເປັນປະ ຈຳ ໃນເວລາແລະໄດ້ຮັບ ຄຳ ແນະ ນຳ ສະເພາະດ້ານຊີວິດແລະໂພຊະນາການ.
ການບົ່ງມະຕິໂຣກເບົາຫວານໃນສຸກສາລາຂອງ EMC ແມ່ນໄດ້ປະຕິບັດໄວເທົ່າທີ່ຈະເປັນໄປໄດ້, ອີງຕາມພິທີການສາກົນແລະພາຍໃຕ້ການຄວບຄຸມຂອງຜູ້ຊ່ຽວຊານດ້ານ endocrinologist.
ການຮັກສາໂລກເບົາຫວານຢູ່ EMC
EMC ໃຫ້ການປິ່ນປົວໂຣກເບົາຫວານທີ່ສົມບູນແບບ, ເຊິ່ງຜູ້ປ່ວຍທີ່ມີຄວາມຊ່ຽວຊານພິເສດຕ່າງໆເຂົ້າຮ່ວມໃນການຄຸ້ມຄອງຄົນເຈັບ. ຫຼັງຈາກການບົ່ງມະຕິ, ຄົນເຈັບອາດຈະໄດ້ຮັບການແຕ່ງຕັ້ງການປຶກສາຫາລືຂອງຜູ້ຊ່ຽວຊານດ້ານດັ່ງຕໍ່ໄປນີ້: ຜູ້ຊ່ຽວຊານດ້ານ endocrinologist, ພະຍາດຕາຕໍ້, ແພດຫົວໃຈ. ນີ້ແມ່ນມີຄວາມ ຈຳ ເປັນເພາະວ່າຄວາມໄວທີ່ແຕກຕ່າງກັນຂອງພະຍາດແລະອາການແຊກຊ້ອນຂອງມັນ. ຫນ້າທໍາອິດຂອງການທັງຫມົດ, ອາການແຊກຊ້ອນ vascular ໃນຫມາກໄຂ່ຫຼັງແລະຕາ. ນອກຈາກນັ້ນ, ການປຶກສາຫາລືເພີ່ມເຕີມໂດຍຜູ້ຊ່ຽວຊານທີ່ກ່ຽວຂ້ອງແມ່ນມາດຕະຖານສາກົນໃນການໃຫ້ການດູແລທາງການແພດໃນການກວດຫາໂຣກເບົາຫວານ.
ການປິ່ນປົວໂຣກເບົາຫວານທີ່ທັນສະ ໄໝ ແມ່ນບໍ່ເຄີຍມີການແກ້ໄຂວິຖີຊີວິດ, ເຊິ່ງມັກຈະເປັນການຍາກທີ່ສຸດ ສຳ ລັບຄົນເຈັບທີ່ມີນ້ ຳ ໜັກ ເກີນ. ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຕ້ອງປັບປະເພດອາຫານ, ເລີ່ມຕົ້ນການຝຶກອົບຮົມກິລາທີ່ແນະນໍາໂດຍຜູ້ຊ່ຽວຊານ. ການສະ ໜັບ ສະ ໜູນ ຈາກທ່ານ ໝໍ ມີບົດບາດ ສຳ ຄັນໃນເວລານີ້: ຜູ້ຊ່ຽວຊານດ້ານ endocrinologist ແລະຜູ້ຊ່ຽວຊານດ້ານການແພດທົ່ວໄປ, ແລະຖ້າ ຈຳ ເປັນກໍ່ແມ່ນນັກໂພຊະນາການ, ແພດຫົວໃຈ, ນັກຈິດຕະສາດ, ແລະຜູ້ຊ່ຽວຊານອື່ນໆ. ຖ້າບໍ່ມີການແກ້ໄຂວິຖີຊີວິດ, ປະສິດທິຜົນຂອງການປິ່ນປົວກໍ່ສາມາດຫຼຸດລົງໄດ້.
 ການປິ່ນປົວສະເຫມີກ່ຽວຂ້ອງກັບການປິ່ນປົວດ້ວຍ insulin ແລະການຕິດຕາມກວດກາຢ່າງຕໍ່ເນື່ອງໃນລະດັບ glucose ໃນເລືອດ. ອີງຕາມປະຈັກພະຍານ, ທ່ານ ໝໍ ອາດຈະ ກຳ ນົດການຄວບຄຸມໂດຍ ນຳ ໃຊ້ລະດັບນ້ ຳ ຕານຫຼືຕິດຕາມກວດກາປະ ຈຳ ວັນຂອງລະດັບນ້ ຳ ຕານເປັນເວລາຫລາຍມື້. ໃນກໍລະນີສຸດທ້າຍ, ມັນສາມາດຊອກຫາແລະວິເຄາະສາເຫດຂອງຄວາມແຕກຕ່າງຂອງລະດັບ glucose ສຳ ລັບປັດໃຈຕ່າງໆ. ນີ້ແມ່ນສິ່ງທີ່ ສຳ ຄັນໂດຍສະເພາະ ສຳ ລັບຄົນເຈັບທີ່ມີລະດັບນ້ ຳ ຕານບໍ່ສະ ໝໍ່າ ສະ ເໝີ ຫຼືໂລກລະລາຍນ້ ຳ ຕານຢູ່ເລື້ອຍໆ, ສຳ ລັບແມ່ຍິງຖືພາທີ່ເປັນໂລກເບົາຫວານ. ອຸປະກອນເຄື່ອນທີ່ (ຂະ ໜາດ ນ້ອຍ) ວັດແທກນ້ ຳ ຕານໃນທຸກໆຫ້ານາທີເປັນເວລາ 7 ວັນ; ການນຸ່ງຖືມັນບໍ່ມີຜົນກະທົບຕໍ່ຊີວິດນິໄສຂອງຄົນເຈັບ (ທ່ານສາມາດລອຍນ້ ຳ ແລະຫລິ້ນກິລາກັບລາວ). ຂໍ້ມູນລະອຽດອະນຸຍາດໃຫ້ທ່ານ ໝໍ ໄດ້ຮັບຜົນຈາກການປະຕິກິລິຍາຕໍ່ການປິ່ນປົວແລະຖ້າ ຈຳ ເປັນກໍ່ຕ້ອງປັບການປິ່ນປົວ.
ການປິ່ນປົວສະເຫມີກ່ຽວຂ້ອງກັບການປິ່ນປົວດ້ວຍ insulin ແລະການຕິດຕາມກວດກາຢ່າງຕໍ່ເນື່ອງໃນລະດັບ glucose ໃນເລືອດ. ອີງຕາມປະຈັກພະຍານ, ທ່ານ ໝໍ ອາດຈະ ກຳ ນົດການຄວບຄຸມໂດຍ ນຳ ໃຊ້ລະດັບນ້ ຳ ຕານຫຼືຕິດຕາມກວດກາປະ ຈຳ ວັນຂອງລະດັບນ້ ຳ ຕານເປັນເວລາຫລາຍມື້. ໃນກໍລະນີສຸດທ້າຍ, ມັນສາມາດຊອກຫາແລະວິເຄາະສາເຫດຂອງຄວາມແຕກຕ່າງຂອງລະດັບ glucose ສຳ ລັບປັດໃຈຕ່າງໆ. ນີ້ແມ່ນສິ່ງທີ່ ສຳ ຄັນໂດຍສະເພາະ ສຳ ລັບຄົນເຈັບທີ່ມີລະດັບນ້ ຳ ຕານບໍ່ສະ ໝໍ່າ ສະ ເໝີ ຫຼືໂລກລະລາຍນ້ ຳ ຕານຢູ່ເລື້ອຍໆ, ສຳ ລັບແມ່ຍິງຖືພາທີ່ເປັນໂລກເບົາຫວານ. ອຸປະກອນເຄື່ອນທີ່ (ຂະ ໜາດ ນ້ອຍ) ວັດແທກນ້ ຳ ຕານໃນທຸກໆຫ້ານາທີເປັນເວລາ 7 ວັນ; ການນຸ່ງຖືມັນບໍ່ມີຜົນກະທົບຕໍ່ຊີວິດນິໄສຂອງຄົນເຈັບ (ທ່ານສາມາດລອຍນ້ ຳ ແລະຫລິ້ນກິລາກັບລາວ). ຂໍ້ມູນລະອຽດອະນຸຍາດໃຫ້ທ່ານ ໝໍ ໄດ້ຮັບຜົນຈາກການປະຕິກິລິຍາຕໍ່ການປິ່ນປົວແລະຖ້າ ຈຳ ເປັນກໍ່ຕ້ອງປັບການປິ່ນປົວ.
ການຮັກສາຢາ
ການຮັກສາຍັງກ່ຽວຂ້ອງກັບການປິ່ນປົວດ້ວຍຢາທີ່ມີການຫຼຸດນ້ ຳ ຕານເຊິ່ງຄວນຢູ່ພາຍໃຕ້ການຊີ້ ນຳ ຂອງທ່ານ ໝໍ ຕະຫຼອດເວລາ.
Insulin ສຳ ລັບໂລກເບົາຫວານຊະນິດທີ 2 ແມ່ນຖືກ ກຳ ນົດໃຫ້ເຮັດໃຫ້ຊັບພະຍາກອນທົດລອງຂອງເຊນມອນຫຼຸດລົງ. ນີ້ແມ່ນມາດຕະການທີ່ ຈຳ ເປັນເພື່ອປ້ອງກັນອາການແຊກຊ້ອນຕ່າງໆ. ໃນບາງກໍລະນີ, ການປິ່ນປົວດ້ວຍ insulin ແມ່ນຖືກ ກຳ ນົດໄວ້ຊົ່ວຄາວ, ໃນໄລຍະສັ້ນ. ຍົກຕົວຢ່າງ, ກ່ອນການຜ່າຕັດຫຼືໃນຊ່ວງເວລາຂອງການເສື່ອມໂຊມ, ໃນເວລາທີ່ລະດັບ glucose ສໍາລັບເຫດຜົນບາງຢ່າງຈະສູງ. ຫຼັງຈາກຖ່າຍທອດ "ຈຸດສູງສຸດ", ບຸກຄົນດັ່ງກ່າວກໍ່ກັບຄືນສູ່ການປິ່ນປົວດ້ວຍຢາແບບ ທຳ ມະດາທີ່ຜ່ານມາ.
ການຮັກສາໂລກເບົາຫວານສ່ວນໃຫຍ່ປະກອບດ້ວຍການແກ້ໄຂອາຫານແລະວິຖີຊີວິດຂອງແມ່ທີ່ຄາດຫວັງພ້ອມທັງຄວບຄຸມລະດັບນ້ ຳ ຕານໃນຮ່າງກາຍຢ່າງເຂັ້ມງວດ. ພຽງແຕ່ໃນບາງກໍລະນີເທົ່ານັ້ນທີ່ສາມາດໃຫ້ການປິ່ນປົວດ້ວຍ insulin ໄດ້. ທ່ານ ໝໍ ແລະພະຍາບານ EMC ໃຫ້ການຝຶກອົບຮົມແລະໃຫ້ການສະ ໜັບ ສະ ໜູນ ຕະຫຼອດເວລາ ສຳ ລັບຄົນເຈັບກ່ຽວກັບການປິ່ນປົວດ້ວຍອິນຊູລິນ.
ຈັກສູບແລະວິທີການທີ່ທັນສະ ໄໝ ໃນການວັດແທກລະດັບນ້ ຳ ຕານໃນເລືອດ
ປັulinມອິນຊູລິນຊ່ວຍໃຫ້ທ່ານສາມາດຄວບຄຸມພະຍາດເບົາຫວານຂອງທ່ານໄດ້ຫຼາຍຂື້ນ. ການປິ່ນປົວດ້ວຍການຊ່ວຍເຫຼືອຂອງຈັກສູບນ້ ຳ ຊ່ວຍໃຫ້ທ່ານສາມາດເຂົ້າໄປໃນອິນຊູລິນໃນປະລິມານຕ່າງໆແລະການຮັກສາຢ່າງໃກ້ຊິດທີ່ສຸດເທົ່າທີ່ຈະເປັນໄປໄດ້ກັບຜົນງານ ທຳ ມະຊາດຂອງ ໝາກ ຂີ້ຫູດທີ່ມີສຸຂະພາບດີ. ການຄວບຄຸມນ້ ຳ ຕານຍັງ ຈຳ ເປັນ, ແຕ່ຄວາມຖີ່ຂອງມັນ ກຳ ລັງຫຼຸດລົງ.
ປັcanມສາມາດຫລຸດປະລິມານຢາອິນຊູລິນ, ຈຳ ນວນການສັກຢາແລະຫຼຸດຜ່ອນຂັ້ນຕອນການໃຫ້ຢາ, ເຊິ່ງມັນມີຄວາມ ສຳ ຄັນທີ່ສຸດ ສຳ ລັບເດັກນ້ອຍແລະຄົນເຈັບທີ່ມີຄວາມອ່ອນໄຫວສູງຕໍ່ກັບອິນຊູລິນ. ຈັກສູບນ້ ຳ ອິນຊູລິນມີຂະ ໜາດ ນ້ອຍພ້ອມດ້ວຍອ່າງເກັບນ້ ຳ ທີ່ເຕັມໄປດ້ວຍອິນຊູລິນ, ເຊິ່ງຕິດຢູ່ໃນຮ່າງກາຍຂອງຄົນເຈັບ. ຢາທີ່ໃຊ້ຈາກເຄື່ອງປັisມແມ່ນຖືກປະຕິບັດຢ່າງບໍ່ເຈັບປວດ: ຢາອິນຊູລິນຖືກສະ ໜອງ ຜ່ານທໍ່ລະບາຍຈຸລິນຊີພິເສດ. ເງື່ອນໄຂເບື້ອງຕົ້ນແມ່ນການສອນຄົນເຈັບຫຼືຜູ້ປົກຄອງກ່ຽວກັບກົດລະບຽບໃນການນັບປະລິມານຢາອິນຊູລິນ, ການຕິດຕາມຕົນເອງກ່ຽວກັບລະດັບນ້ ຳ ຕານໃນເລືອດ. ຄວາມເຕັມໃຈຂອງຄົນເຈັບທີ່ຈະຮຽນຮູ້ວິທີການຄວບຄຸມປັpumpມແລະວິເຄາະຜົນໄດ້ຮັບແມ່ນມີຄວາມ ສຳ ຄັນຫຼາຍ.
ການຮັກສາໂລກເບົາຫວານຢູ່ຄລີນິກ EMC ໃນມອດໂກແມ່ນປະຕິບັດຕາມພິທີການສາກົນພາຍໃຕ້ການຊີ້ ນຳ ຂອງແພດ ໝໍ ທີ່ມີປະສົບການມາຈາກຣັດເຊຍ, ເຢຍລະມັນ, ແລະອາເມລິກາ.
ຕົວແທນຕ້ານໂລກເອດສ
ຖ້າ ອາຫານ ສຳ ລັບຜູ້ເປັນໂລກເບົາຫວານ ແລະກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍ, ບໍ່ມີປະສິດຕິພາບ, ຫຼືຕາມປົກກະຕິທີ່ສຸດ, ຍາກທີ່ຈະບັງຄັບໃຊ້, ໃຊ້ວິທີການປິ່ນປົວດ້ວຍຢາ.
ຢາປິ່ນປົວພະຍາດເບົາຫວານໃນປາກມີ 2 ກຸ່ມໃຫຍ່ຄື: ກະຕຸ້ນການຜະລິດອິນຊູລິນໃນກະຕ່າແລະຫຼຸດລະດັບ glucose ໃນເລືອດ. ພວກມັນຖືກເລືອກໂດຍອີງຕາມສິ່ງທີ່ຊະນະໃນຮ່າງກາຍ: ຄວາມຕ້ານທານຂອງອິນຊູລິນຫຼືການຂາດຮໍໂມນ.
ຢາຂອງກຸ່ມທີ່ແຕກຕ່າງກັນສາມາດຖືກລວມເຂົ້າກັບກັນແລະກັນເພື່ອຮັກສາການຄວບຄຸມ glycemic. ໃນເວລາທີ່ພວກເຂົາຢຸດເຊົາປະສິດຕິຜົນ, insulin ຖືກປະຕິບັດ. ໃນເບື້ອງຕົ້ນ, ຢາຂະ ໜາດ ນ້ອຍສາມາດໃຊ້ໄດ້ໃນຂະນະທີ່ກິນຢາເມັດ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ໃນທີ່ສຸດພວກເຂົາປ່ຽນໄປໃຊ້ການປິ່ນປົວດ້ວຍ insulin ຢ່າງເຕັມທີ່.

















