ມັນເປັນໄປໄດ້ທີ່ຈະຢອດນ້ ຳ ຕານໃນເບົາຫວານບໍ?
ໂລກເບົາຫວານແມ່ນພະຍາດທີ່ກ່ຽວຂ້ອງກັບການຂາດອິນຊູລິນຫຼືຄວາມອ່ອນໄຫວທີ່ບໍ່ດີຂອງເນື້ອເຍື່ອພາຍໃນຂອງຮໍໂມນນີ້. ຮູບແບບທີ່ຂື້ນກັບອິນຊູລິນບໍ່ສາມາດປິ່ນປົວໄດ້ແລະຄົນເຮົາຈະຕິດກັບການສັກຢາຂອງຢານີ້ຕະຫຼອດຊີວິດ.

ມີໂລກເບົາຫວານຊະນິດທີ 2, ໂດຍສະເພາະໃນໄລຍະເບື້ອງຕົ້ນ, ໃນເວລາທີ່ຄົນເຮົາບໍ່ຕ້ອງການສັກຢາແລະກິນປະລິມານເມັດທີ່ຫຼຸດລົງໃນ ນຳ ້ຕານ, ທ່ານສາມາດພະຍາຍາມປ່ຽນບາງສິ່ງບາງຢ່າງ. ສາເຫດຕົ້ນຕໍຂອງການພັດທະນາຂອງພະຍາດໃນກໍລະນີຫຼາຍທີ່ສຸດກາຍເປັນນໍ້າ ໜັກ ຂອງຮ່າງກາຍຫຼາຍເກີນໄປ. ການອົດອາຫານກັບໂລກເບົາຫວານສາມາດຊ່ວຍ ກຳ ຈັດມັນໄດ້ແລະເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດປົກກະຕິ.
ໂລກເບົາຫວານແລະການຖືສິນອົດເຂົ້າ
ຄວາມຄິດເຫັນຂອງແພດກ່ຽວກັບການ ນຳ ໃຊ້ການຖືສິນອົດເຂົ້າໃນການປິ່ນປົວໂຣກເບົາຫວານປະເພດ 2 ແມ່ນບໍ່ແນ່ນອນໃນກໍລະນີຫຼາຍທີ່ສຸດ. ຜູ້ຕໍ່ຕ້ານເຕັກນິກນີ້ຍຶດ ໝັ້ນ ການປະຕິບັດມາເປັນເວລາຫຼາຍປີ, ໄດ້ສ້າງຕັ້ງລະບຽບການຮັກສາແລະການໃຊ້ຢາຫຼຸດນ້ ຳ ຕານ.
ຜູ້ປະຕິບັດການໂຕ້ຖຽງວ່າຄວາມອຶດຫີວບໍ່ແມ່ນຄວາມຜິດປົກກະຕິຢ່າງແທ້ຈິງແລະຖ້າຄົນເຈັບບໍ່ທໍລະມານຈາກໂລກຫຼອດເລືອດສະ ໝອງ ແລະບໍ່ມີອາການແຊກຊ້ອນອື່ນໆ, ແຕ່ມີພຽງໂລກອ້ວນ, ສະນັ້ນເຕັກນິກນີ້ສາມາດມີປະສິດຕິຜົນດີ.

Insulin ເລີ່ມຜະລິດຫຼັງຈາກອາຫານເຂົ້າສູ່ຮ່າງກາຍ. ຖ້າສິ່ງນີ້ບໍ່ເກີດຂື້ນ, ຮ່າງກາຍຈະເລີ່ມໃຊ້ສະຫງວນທີ່ເຊື່ອງໄວ້ແລະປຸງແຕ່ງໄຂມັນພາຍໃນ. ນ້ ຳ ຊ່ວຍໃນການ ກຳ ຈັດສິ່ງທີ່ບໍ່ ຈຳ ເປັນອອກໄປຂ້າງນອກ, ສະນັ້ນມັນຄວນຈະພຽງພໍ, ຢ່າງ ໜ້ອຍ ມື້ລະ 3 ລິດ.
ດັ່ງນັ້ນ, ຮ່າງກາຍໄດ້ຮັບການເຮັດຄວາມສະອາດຂອງສານພິດແລະສານພິດ, ຂະບວນການທາງເດີນອາຫານເປັນປົກກະຕິ, ແລະປອນພິເສດກໍ່ຫາຍໄປ. ນີ້ຍັງໄດ້ຮັບການອໍານວຍຄວາມສະດວກໂດຍການຫຼຸດລົງຂອງລະດັບ glycogen ໃນຕັບ, ຖັດມາແມ່ນກົດໄຂມັນຈາກການສະ ໜອງ "ພາຍໃນ" ເຊິ່ງເລີ່ມຕົ້ນທີ່ຈະປຸງແຕ່ງເປັນຄາໂບໄຮເດຣດ. ຂະບວນການນີ້ປະກອບໄປດ້ວຍກິ່ນອາຊິດທີ່ບໍ່ມີກິ່ນ ເໝັນ ຍ້ອນການສ້າງ ketones ໃນຮ່າງກາຍຂອງໂລກເບົາຫວານປະເພດ 2.
ແລະຫິວຫຼາຍປານໃດ?
ທ່ານ ໝໍ ແຕ່ລະຄົນມີເຕັກນິກຂອງຕົນເອງ. ບາງຄົນມີຄວາມຄິດເຫັນວ່າການປະທ້ວງຄວາມອຶດຫິວໃນໄລຍະຍາວຄວນຖືກ ນຳ ໃຊ້ເພື່ອໃຫ້ໄດ້ຜົນທີ່ຍືນຍົງ, ໃນຂະນະທີ່ຄົນອື່ນໆ ໝັ້ນ ໃຈວ່າ 10 ມື້ຈະພຽງພໍ. ການສຶກສາໄດ້ສະແດງໃຫ້ເຫັນວ່າເຖິງແມ່ນວ່າການອົດອາຫານ 3-4 ມື້ກໍ່ສາມາດຫຼຸດຜ່ອນລະດັບນ້ ຳ ຕານໃນເລືອດຂອງຜູ້ເປັນໂລກເບົາຫວານປະເພດ 2 ແລະປັບປຸງສະພາບທົ່ວໄປຂອງລາວ.
ຄັ້ງ ທຳ ອິດທີ່ແນະ ນຳ ໃຫ້ເຮັດແບບນີ້ພາຍໃຕ້ການຊີ້ ນຳ ຢ່າງເຂັ້ມງວດຂອງນັກວິຊາການດ້ານການ ບຳ ລຸງລ້ຽງຫຼື endocrinologist, ໂດຍມີການຕິດຕາມ ນຳ ້ຕານຢ່າງຕໍ່ເນື່ອງແລະດ້ວຍການໄດ້ຮັບປະລິມານນ້ ຳ ຢ່າງພຽງພໍ. ຖ້າເປັນໄປໄດ້, ທ່ານສາມາດໄປໂຮງ ໝໍ. ທ່ານຄວນກຽມຕົວ ສຳ ລັບການເລີ່ມຕົ້ນຂອງຂະບວນການ, ແລະມັນຈະເປັນໄປບໍ່ໄດ້ທີ່ຈະອອກໄປຢ່າງໄວວາ.

- 2-3 ມື້ກ່ອນການເລີ່ມຕົ້ນຂອງການຖືສິນອົດເຂົ້າ, ພະຍາດເບົາຫວານປະເພດ 2 ແມ່ນແນະ ນຳ ໃຫ້ກິນແຕ່ຜະລິດຕະພັນຕົ້ນ ກຳ ເນີດຂອງພືດແລະ 30-40 g ຂອງນ້ ຳ ມັນ ໝາກ ກອກແຕ່ລະຊະນິດ.
- ທັນທີກ່ອນທີ່ຈະເລີ່ມຕົ້ນຂອງຂະບວນການ, ການສະກັດກັ້ນການເຮັດຄວາມສະອາດແມ່ນເຮັດໄດ້.
- ໃນມື້ ທຳ ອິດ 4-6 ມື້ຈາກປາກແລະປັດສະວະຈະມີກິ່ນອາຊິດໂຕນ. ບໍ່ດົນນີ້ຈະຜ່ານໄປ, ເຊິ່ງຈະເປັນຫຼັກຖານທີ່ວ່າວິກິດການທາດນ້ ຳ ຕານໃນເລືອດໄດ້ຜ່ານໄປ, ແລະລະດັບຂອງ ketones ໃນເລືອດກໍ່ເລີ່ມຫຼຸດລົງ.
- ປະລິມານຂອງທາດນ້ ຳ ຕານຈະກັບຄືນສູ່ສະພາບປົກກະຕິແລະຍັງຢູ່ໃນລະດັບນີ້ຈົນກວ່າຈະ ໝົດ ໄວ.
- ໃນລະຫວ່າງໄລຍະນີ້, ທຸກໆຂະບວນການຂອງລະບົບການເຜົາຜະຫລານອາຫານເຮັດໃຫ້ເປັນປົກກະຕິ, ການໂຫຼດຂອງຕັບແລະຕັບຫຼຸດລົງ, ວຽກງານຂອງອະໄວຍະວະເຫລົ່ານີ້ຈະກັບຄືນສູ່ສະພາບປົກກະຕິ, ແລະອາການຂອງໂລກເບົາຫວານປະເພດ 2 ໃນຜູ້ປ່ວຍສ່ວນໃຫຍ່ຈະຫາຍໄປຫມົດ.
- 2-3 ມື້ ທຳ ອິດຫລັງຈາກອົດອາຫານ, ແນະ ນຳ ໃຫ້ກິນແຕ່ທາດແຫຼວທີ່ມີທາດອາຫານແລະຄ່ອຍໆເພີ່ມປະລິມານແຄລໍຣີ່ໃຫ້ສູງຂື້ນ. ອາຫານ 2 ຄາບແມ່ນພຽງພໍຕໍ່ມື້. ຕົວຢ່າງ: ນ້ ຳ ຜັກກັບນ້ ຳ - ນ້ ຳ ຜັກ ທຳ ມະຊາດ - whey from ນົມ - ການຕົ້ມຜັກ. ໃນວັນເວລານີ້, ມັນບໍ່ເປັນທີ່ຕ້ອງການທີ່ຈະບໍລິໂພກຜະລິດຕະພັນເກືອແລະໂປຕີນຫຼາຍ.
ຫລັງຈາກສິ້ນສຸດການຖືສິນອົດເຂົ້າ, ມັນຄວນແນະ ນຳ ໃຫ້ກິນອາຫານສະຫລັດແລະແກງຜັກຕື່ມອີກໃນອະນາຄົດ, ກິນແກ່ນກເຣັກ. ນີ້ຈະຊ່ວຍໃຫ້ຜົນໄດ້ຮັບເປັນເວລາດົນ. ທ່ານກໍ່ຄວນຫຼຸດ ຈຳ ນວນອາຫານ, ຍົກເວັ້ນອາຫານຫວ່າງ.
ສະນັ້ນການຖືສິນອົດເຂົ້າເປັນປະ ຈຳ ແລະພະຍາດເບົາຫວານປະເພດ 2 ແມ່ນແນວຄິດທີ່ເຂົ້າກັນໄດ້. ສິ່ງທີ່ ສຳ ຄັນແມ່ນການເຊື່ອໃນຕົວເອງ. ແລະພວກເຮົາຕ້ອງຈື່ໄວ້ວ່າການຮັກສາດັ່ງກ່າວຄວນໄດ້ຮັບການປະຕິບັດດ້ວຍການຍິນຍອມຂອງຂ້ອຍພາຍໃຕ້ການຊີ້ ນຳ ຂອງທ່ານ ໝໍ, ເພາະວ່າເຕັກນິກນີ້ບໍ່ ເໝາະ ສົມກັບທຸກໆຄົນ.
Dropper ສຳ ລັບພະຍາດເບົາຫວານ: ແມ່ນຫຍັງ ສຳ ລັບ?

ປະເດັນຂອງການຮັກສາດ້ວຍການຮັກສານ້ ຳ ຕົ້ມທີ່ຖືກຕ້ອງແມ່ນ ໜຶ່ງ ໃນບັນຫາທີ່ ສຳ ຄັນທີ່ສຸດໃນອາການແຊກຊ້ອນຂອງ "ພະຍາດຫວານ". ການຫຼຸດລົງຂອງໂຣກເບົາຫວານບໍ່ໄດ້ຖືກສ້າງຕັ້ງຂື້ນເລື້ອຍໆ ສຳ ລັບຄົນເຈັບ.
ໃນກໍລະນີຫຼາຍທີ່ສຸດ, ຄວາມຕ້ອງການໃນການສົ່ງເລືອດເຂົ້າສູ່ການແກ້ໄຂບັນຫາຢາແມ່ນຖືກ ກຳ ນົດໂດຍສະຫວັດດີການທົ່ວໄປຂອງຄົນເຈັບ, ການວິເຄາະທາງຊີວະວິທະຍາແລະຄຸນຄ່າຂອງນ້ ຳ ຕານໃນເລືອດ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຮູ້ວິທີແລະເວລາທີ່ຈະ ນຳ ໃຊ້ນ້ ຳ ຢາບາງຊະນິດ.
ວິທີການພື້ນຖານແລະແບບດັ້ງເດີມໃນການຮັກສາຄົນເຈັບທີ່ເປັນໂຣກຜີວ ໜັງ ທີ່ຄົງຄ້າງ, ອີງຕາມປະເພດຂອງໂລກພະຍາດ, ຍັງຄົງຢູ່:
- ອາຫານທີ່ ເໝາະ ສົມ. ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຍົກເວັ້ນຄາໂບໄຮເດຣດອ່ອນໆ, ໄຂມັນ, ສູບຢາແລະອາຫານຂົ້ວ. ເພີ່ມປະລິມານ ໝາກ ໄມ້, ຜັກແລະເຮັດໃຫ້ຄວາມສົມດຸນຂອງນ້ ຳ ເປັນປົກກະຕິ.
- ອອກ ກຳ ລັງກາຍ. ການຍ່າງຫຼືການແລ່ນຕາມປົກກະຕິສາມາດເຮັດໃຫ້ glycemia ຫຼຸດລົງໄດ້ຢ່າງ ໜ້າ ເຊື່ອຖື.
- ການປິ່ນປົວດ້ວຍ Insulin. ໝາຍ ຄວາມວ່າອັນດັບ 1 ສຳ ລັບໂຣກເບົາຫວານປະເພດ 1. ໃນເວລາທີ່ pancreas ບໍ່ສາມາດຜະລິດຮໍໂມນເອກະລາດ, ຄົນເຈັບເຮັດແບບນີ້ໂດຍການສີດ,
- ການ ນຳ ໃຊ້ຢາຫຼຸດນ້ ຳ ຕານ. ຖືກຕ້ອງໃນສະບັບທີ 2 ຂອງພະຍາດ.
ໃນກໍລະນີຫຼາຍທີ່ສຸດ, ວິທີການປິ່ນປົວໂຣກເບົາຫວານນີ້ເຮັດໃຫ້ມີສະພາບການເປັນປົກກະຕິແລະປັບປຸງສະຫວັດດີພາບ. ແຕ່ມີສະຖານະການໃນເວລາທີ່ບຸກຄົນໃດ ໜຶ່ງ, ຍ້ອນສະພາບການບໍ່ສະຫຼາດຂອງຕົວເອງຫຼືສະຖານະການທີ່ບໍ່ຄາດຄິດ, ບໍ່ໄດ້ປະຕິບັດຕາມໃບສັ່ງແພດຂອງແພດ ໝໍ ຢ່າງພຽງພໍ.
ມີຄວາມສ່ຽງຕໍ່ການພັດທະນາອາການແຊກຊ້ອນສ້ວຍແຫຼມ - ສະຕິ. ຢາຫຼຸດລົງ ສຳ ລັບພະຍາດເບົາຫວານຖືກອອກແບບມາເພື່ອຊ່ວຍໃນການ ກຳ ຈັດກົນໄກພະຍາດຕົ້ນຕໍຂອງບັນຫາ - hyperglycemia.
ໜ້າ ທີ່ເພີ່ມເຕີມຂອງຂັ້ນຕອນນີ້:
- ການເລີ່ມຕົ້ນຂອງການດຸ່ນດ່ຽງທີ່ເປັນດ່າງ - ພື້ນຖານທີ່ຖືກຕ້ອງ (pH). ດ້ວຍຄວາມບໍ່ສະຕິ, ຮູບແບບ acidosis, ເຊິ່ງເຮັດໃຫ້ເກີດການຜິດປົກກະຕິຂອງອະໄວຍະວະຕ່າງໆ.
- ປົກປ້ອງຈຸລັງສະ ໝອງ ຈາກ hypoxia. ຈໍານວນຂະຫນາດໃຫຍ່ຂອງວິທີແກ້ໄຂທາດແປ້ງແມ່ນມີຈຸດປະສົງສະເພາະໃນການສະຫນອງສານອາຫານ neurocytes. Neurons ແມ່ນຜູ້ ທຳ ອິດທີ່ປະສົບກັບຄວາມຜິດປົກກະຕິດັ່ງກ່າວ.
- ການປັບປຸງ microcirculation ໃນ periphery.
- ການລະບາຍສານພິດ. ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະເຮັດໃຫ້ເລືອດໄຫຼອອກຈາກຜະລິດຕະພັນການເຜົາຜະຫລານທາງເດີນທາງ pathological.
- ຜົນກະທົບທາງດ້ານອາການສະແດງຕໍ່ອະໄວຍະວະເປົ້າ ໝາຍ, ຂື້ນກັບສັນຍານຂອງຄວາມພ່າຍແພ້ຂອງພວກເຂົາ.
ທັນທີມັນເປັນມູນຄ່າທີ່ຈະເອົາໃຈໃສ່ວ່າສ່ວນຫຼາຍແມ່ນຂັ້ນຕອນການປະຕິບັດສໍາລັບຄົນເຈັບທີ່ຂາດສານຮໍໂມນ endogenous ຢ່າງແທ້ຈິງ. ນີ້ແມ່ນຍ້ອນການຄວບຄຸມທີ່ຮ້າຍແຮງກວ່າເກົ່າໃນໄລຍະເວລາຂອງພະຍາດ. ໃນປະຊາຊົນດັ່ງກ່າວ, ສະຕິມັກຈະເກີດຂື້ນເລື້ອຍໆ.
ມັນແມ່ນຢູ່ໃນສະຖານະການດັ່ງກ່າວເມື່ອພະຍາດເບົາຫວານໃຫ້ຢາຫຼຸດລົງ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ມັນບໍ່ ຈຳ ເປັນທີ່ຈະສົມມຸດວ່າກັບເຊື້ອພະຍາດທີ 2 ນີ້ພວກມັນບໍ່ໄດ້ຖືກ ນຳ ໃຊ້ຢ່າງໃດເລີຍ. ສິ່ງທີ່ ສຳ ຄັນແມ່ນການ ກຳ ນົດຄວາມ ຈຳ ເປັນຂອງມັນ.
ສາເຫດທີ່ພົບເລື້ອຍທີ່ສຸດຂອງການຕິດຢາໃນເສັ້ນເລືອດປະສາດແມ່ນ ketoacidotic, osmotic ແລະ hypoglycemic coma. ສ່ວນປະກອບຂອງວິທີແກ້ໄຂທີ່ສົ່ງຄົນເຈັບແມ່ນແຕກຕ່າງກັນ, ດັ່ງນັ້ນທ່ານ ຈຳ ເປັນຕ້ອງຮູ້ຄວາມແຕກຕ່າງໃນໄລຍະຂອງສະພາບທາງພະຍາດເຫຼົ່ານີ້.
ພະຍາດເບົາຫວານ (ketoacidotic) ເສຍສະຕິ
- ປະລິມານອິນຊູລິນສັ້ນໄດ້ຖືກແນະ ນຳ ໃນປະລິມານເລີ່ມຕົ້ນຂອງ 20 ໜ່ວຍ s / c ຫຼື / ມ. ນອກຈາກນັ້ນປະລິມານຂອງມັນແມ່ນຖືກຄວບຄຸມໂດຍອີງຕາມຕົວຊີ້ວັດນ້ ຳ ຕານ.
- ໃນຂະຫນານ, ການສະ ໜອງ ເກືອແຮ່ວິທະຍາ 1.5-2 ລິດໃນໄລຍະ 3 ຊົ່ວໂມງເລີ່ມຕົ້ນ.
ຢາເຫລົ່ານີ້ເປັນພື້ນຖານ.
ເຖິງຢ່າງໃດກໍ່ຕາມ, ບາງຄັ້ງ ລຳ ດັບແລະຊື່ຂອງຢາອາດຈະແຕກຕ່າງກັນເລັກນ້ອຍ. ສິ່ງທີ່ສໍາຄັນແມ່ນການເອົາຄົນເຈັບອອກຈາກສະຖານີທີ່ຢູ່ປາຍຍອດ.
ເປົ້າ ໝາຍ ຫຼັກແມ່ນເພື່ອຟື້ນຟູລະດັບ pH ຂອງເລືອດ, ເຮັດໃຫ້ຮ່າງກາຍເຕັມໄປດ້ວຍທາດແຫຼວແລະຫຼຸດຜ່ອນ glycemia.
ເພື່ອເຮັດສິ່ງນີ້, ເຂົ້າ:
- ຈາກ 3 ກັບ 6 ລິດຂອງແຫຼວ ສຳ ລັບ 1 ມື້. ລະບຽບການ້ໍາຕົ້ມທີ່ຍອມຮັບໄດ້ຫຼາຍທີ່ສຸດແມ່ນມີດັ່ງຕໍ່ໄປນີ້: ລິດ 1 ລິດໃນ 1 ຊົ່ວໂມງ, ຄັ້ງທີສອງໃນ 2 ຊົ່ວໂມງ, ທີສາມໃນ 4 ແລະອື່ນໆ. ນ້ ຳ ຕົ້ມສ່ວນປະກອບດັ່ງກ່າວປ້ອງກັນການພັດທະນາຂອງໂຣກປອດບວມ, ສະ ໝອງ ແລະຄວາມກ້າວ ໜ້າ ຂອງຄວາມລົ້ມເຫຼວຂອງຫົວໃຈ.
- ສອງວິທີແກ້ໄຂທີ່ນິຍົມທີ່ສຸດ ສຳ ລັບການຫຼຸດນ້ ຳ ຕານໃນເລືອດໃນລັດ hyperosmolar ແມ່ນ:
- 0.45% ວິສະວະສາດຈົນກ່ວາ glucose ຫຼຸດລົງ,
- ທາດ sodium bicarbonate 2.5%. ປະລິມານທັງ ໝົດ ແມ່ນ 400-600 ມລໃນ 24 ຊົ່ວໂມງ.
- ຢາທີ່ເປັນສັນຍາລັກເພື່ອຕ້ານການຜິດປົກກະຕິຂອງທາດໂປຼຕີນຈາກທາດໂປຼຕີນຈາກທາດໂປຼຕິນ chlorine, Panangin, ກົດ ascorbic, Cocarboxylase ແລະອື່ນໆ.
ອາການມຶນງົງໃນເລືອດ
ເນື່ອງຈາກພື້ນຖານໃນການພັດທະນາບັນຫານີ້ແມ່ນລະດັບ glycemia ທີ່ບໍ່ຄາດຄິດ, ເພື່ອຢຸດສະພາບການ, ຄົນເຈັບໄດ້ຮັບທາດຢອດເມັດທີ່ມີທາດນ້ ຳ ຕານ ສຳ ລັບໂຣກເບົາຫວານ.
ວິທີແກ້ໄຂຄາໂບໄຮເດຣດ 40% ຈາກ 20 ເຖິງ 100 ມລແມ່ນຖືກສີດເຂົ້າທາງໃນຈົນກວ່າຄົນເຈັບຈະມີສະຕິຄືນ ໃໝ່ (ມັກຈະຖືກສັກເຂົ້າໄປໃນເຮືອບິນ). ໃນກໍລະນີທີ່ຮຸນແຮງ, ມັນ ຈຳ ເປັນຕ້ອງເພີ່ມ adrenaline ຕື່ມອີກ 0.1% ໃນ ຈຳ ນວນ SC ml. Glucagon ແລະ glucocorticosteroids ສາມາດໃຊ້ໃນເສັ້ນເລືອດ, ຖ້າຈໍາເປັນ.
ໃນການປ່ຽນແປງຄັ້ງທີສອງ, ໂລກພະຍາດຫຼຸດລົງສ່ວນໃຫຍ່ແມ່ນໃຊ້ເພື່ອປັບປຸງສະພາບທົ່ວໄປຂອງຄົນເຈັບ. ອັນທີ່ເອີ້ນວ່າການປິ່ນປົວດ້ວຍການເຜົາຜະຫລານໄດ້ຖືກປະຕິບັດເພື່ອເຮັດໃຫ້ຂະບວນການເຜົາຜານອາຫານປົກກະຕິແລະປ້ອງກັນການພັດທະນາຂອງໂລກເບົາຫວານ.
ໃນກໍລະນີໃດກໍ່ຕາມ, ເຫດການດັ່ງກ່າວແມ່ນປະຕິບັດພຽງແຕ່ຢູ່ໃນໂຮງ ໝໍ ພາຍໃຕ້ການຊີ້ ນຳ ຂອງຜູ້ຊ່ຽວຊານທີ່ມີຄຸນວຸດທິໂດຍມີການຕິດຕາມກວດກາຕະຫຼອດເວລາເພື່ອເບິ່ງສະຫວັດດີພາບຂອງຄົນເຈັບ. ບັນຫາຂອງການປິ່ນປົວດ້ວຍນ້ ຳ ຕົ້ມແມ່ນ ໜຶ່ງ ໃນບັນດາບັນຫາຫຍຸ້ງຍາກທີ່ສຸດໃນຂອບເຂດການແພດທີ່ທັນສະ ໄໝ.
ຄຳ ແນະ ນຳ ແລະເຄັດລັບ
ນ້ ຳ ຕານເປັນໄປໄດ້ກັບໂຣກເບົາຫວານບໍ?

ບາງຄັ້ງ, ຖ້າທ່ານຕ້ອງການເພີ່ມລະດັບນໍ້າຕານດ່ວນ, ການກະກຽມນ້ ຳ ຕານສາມາດໃຊ້ໄດ້ ສຳ ລັບຜູ້ທີ່ເປັນໂລກເບົາຫວານ. ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານໃນການວັດແທກລະດັບນ້ ຳ ຕານໃນເລືອດຂອງເຂົາເຈົ້າເປັນປົກກະຕິ, ເຊິ່ງສາມາດເປັນປົກກະຕິ, ເພີ່ມຂຶ້ນຫຼືຫຼຸດລົງ.
ຖ້າລະດັບສູງຂື້ນ, ບັນຫານີ້ຈະຖືກແກ້ໄຂດ້ວຍການສັກຢາອິນຊູລິນ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ການກິນຢາຫຼາຍເກີນໄປຈະ ນຳ ໄປສູ່ການເປັນໂລກລະດັບນ້ ຳ ຕານໃນເລືອດ - ອັດຕາທີ່ຕ່ ຳ, ເຊິ່ງສາມາດຊ່ວຍເພີ່ມລະດັບນ້ ຳ ຕານ. ມັນເກີດຂື້ນທັງໃນຮູບແບບຂອງເມັດ, ແລະໃນຮູບແບບຂອງການແກ້ໄຂບັນຫາ.
ຄຸນປະໂຫຍດຂອງຢາຄຸມ ກຳ ເນີດໂລກເບົາຫວານ
ຮູບແບບຂອງຢານີ້ມີຄຸນລັກສະນະໃນທາງບວກຕໍ່ໄປນີ້:
- ຄວາມໄວປະຕິບັດໄດ້ໄວ. ຖ້າທ່ານກິນເມັດ, ໃຫ້ດື່ມດ້ວຍນ້ ຳ, ຈາກນັ້ນຜ່ານເຍື່ອເມືອກຂອງຜົ້ງປາກ, ນ້ ຳ ຕານຈະເຂົ້າສູ່ເລືອດທັນທີ.
- ການຄາດເດົາໄດ້. ໃນສະພາບທີ່ເປັນໂລກເບົາຫວານ, ການກິນຢາ 1 ກຣາມເຮັດໃຫ້ລະດັບນ້ ຳ ຕານເພີ່ມຂື້ນປະມານ 0.22 mmol / l (ສະ ໜອງ ໃຫ້ຄົນເຈັບມີນ້ ຳ ໜັກ ບໍ່ເກີນ 80).
ເມັດ Glucose ແມ່ນຕົວເລືອກທີ່ລາຄາບໍ່ແພງແລະມີລາຄາຖືກ ສຳ ລັບການຮັກສາ ນຳ ້ຕານຕ່ ຳ ໃນສະພາບເບົາຫວານ.
ໃນລະຫວ່າງການລະລາຍໃນຕ່ອມນ້ ຳ ຕານ, ກະເພາະ ລຳ ໄສ້ບໍ່ສາມາດຜະລິດອິນຊູລິນໃນພະຍາດຊະນິດທີ 2, ແລະໃນປະເພດ 1 ມັນບໍ່ໄດ້ຜະລິດເອກະລາດ. ສະນັ້ນ, ຜົນກະທົບຂອງຢາເມັດແມ່ນສາມາດຄາດເດົາໄດ້ ສຳ ລັບຜູ້ເປັນໂລກເບົາຫວານປະເພດ 1.
ສຳ ລັບຄົນເຈັບທີ່ມີປະເພດ 2 ແລະຄົນທີ່ມີນ້ ຳ ໜັກ ຫຼາຍເກີນໄປ, ຮູບແບບຢາຂອງຢາຈະເຮັດໃຫ້ອ່ອນເພຍລົງ. ເພື່ອຄິດໄລ່ວິທີການ 1 ເມັດຈະເຮັດໃຫ້ນ້ ຳ ຕານເພີ່ມຂື້ນ, ເນື່ອງຈາກນ້ ຳ ໜັກ ຂອງຄົນ, ທ່ານຕ້ອງໃຊ້ອັດຕາສ່ວນ. ຍົກຕົວຢ່າງ, ນໍ້າ ໜັກ ຂອງຮ່າງກາຍ 100 kg: 0.22 mmol / L * 80 kg / 100 = 0.18 mmol / L.
ດ້ວຍນໍ້າ ໜັກ ຂອງຮ່າງກາຍ 50 ກິໂລ, ພວກເຮົາໄດ້ຮັບສູດການຄິດໄລ່ດັ່ງຕໍ່ໄປນີ້: 0.22 * 80 kg / 50 = 0.35 mmol / ລິດ.
ມີການລະລາຍໃນເລືອດ, ມັນແມ່ນອະນຸຍາດໃຫ້ກິນອາຫານທີ່ຫລອມໂລຫະ ໜ້ອຍ ໜຶ່ງ.
ນອກເຫນືອໄປຈາກ dragees, ທ່ານສາມາດໃຊ້ອາຊິດ ascorbic ຫຼືກ້ອນທີ່ຫລອມໂລຫະ.ການອົບເຂົ້າ ໜົມ, ເຂົ້າ ໜົມ ຫວານ, ນ້ ຳ ໝາກ ໄມ້ແມ່ນບໍ່ສາມາດຍອມຮັບໄດ້ໃນສະພາບທີ່ເປັນໂລກເບົາຫວານ. ກ່ອນທີ່ຈະໃຊ້ແມັດ, ທ່ານ ຈຳ ເປັນຕ້ອງລ້າງມືຂອງທ່ານ, ເພາະວ່າອາດຈະມີຂອງຫວານທີ່ວາງໄວ້ໃນນິ້ວມືຂອງທ່ານແລະການອ່ານຈະບໍ່ຖືກຕ້ອງ. ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະກິນປະລິມານຂອງຢາທີ່ເຮັດໃຫ້ນໍ້າຕານເປັນປົກກະຕິ, ແຕ່ບໍ່ຄວນກິນອີກ.
ວິທີການຄິດໄລ່ປະລິມານທີ່ ເໝາະ ສົມຂອງຢາ?
ຍົກຕົວຢ່າງ, ມີນ້ ຳ ໜັກ ເບົາຫວານ 100 kg. ມາດຕະຖານນ້ ຳ ຕານແມ່ນ 4.8 mmol / ລິດ, ແລະໃນຂະນະນີ້, ມັນແມ່ນ 3.5. ອີງຕາມການຄິດໄລ່, monosaccharide 1 ກຣາມຈະເຮັດໃຫ້ນ້ ຳ ຕານເພີ່ມຂື້ນ 0,18 mmol / L.
ເພື່ອຈະຮູ້ວ່າທ່ານຄວນຈະໃຊ້ຢາຫຼາຍປານໃດ, ທ່ານ ຈຳ ເປັນຕ້ອງຄິດໄລ່ງ່າຍໆດັ່ງນີ້: 4.8-3.5 = 1,3 mmol / L. 1,3 / 0.18 = ນ້ ຳ ຕານ 7 ກຣາມ. ຖ້າແທັບເລັດມາດຕະຖານມີນ້ ຳ ໜັກ 1 ກຣາມ, ຫຼັງຈາກນັ້ນ, ພວກມັນຕ້ອງໄດ້ເອົາ 7 ສ່ວນ.
ເຊັ່ນດຽວກັນ, ພວກເຂົາປະຕິບັດການຄິດໄລ່ກັບອັດຕາທີ່ຕໍ່າອື່ນໆ.
ວິທີການປະສົມກັບອາຫານ?
ຖ້າຫາກວ່າມີໂຣກເບົາຫວານ mellitus ຈະກວດພົບວ່າມີປະລິມານນ້ ຳ ຕານຕ່ ຳ ກ່ອນທີ່ຈະຮັບປະທານອາຫານ, ໃນເບື້ອງຕົ້ນຄວນກິນປະລິມານທີ່ ເໝາະ ສົມຂອງນ້ ຳ ຕານ, ແລະຈາກນັ້ນກໍ່ເລີ່ມກິນ.
ນີ້ແມ່ນສິ່ງທີ່ ຈຳ ເປັນທີ່ຈະຢຸດເຊົາການເປັນໂລກເບົາຫວານ, ການມີຢູ່ຂອງມັນສາມາດ ນຳ ໄປສູ່ການກິນທີ່ເກີນເນື່ອງຈາກຄວາມຮູ້ສຶກຂອງຄວາມອຶດຫິວຮ້າຍແຮງ, ແລະການກິນຫຼາຍເກີນໄປມັກຈະເຮັດໃຫ້ຕົວຊີ້ວັດເພີ່ມຂື້ນ.
ມັນດີກວ່າທີ່ຈະກິນອາຫານທີ່ມີຄາໂບໄຮເດຣຕ່ ຳ ຂອງຕົ້ນ ກຳ ເນີດຂອງສັດ, ຕົວຢ່າງເຊັ່ນຊີ້ນຕົ້ມ.
ສະພາບນີ້ມັກຈະສາມາດສະແດງໃຫ້ເຫັນວ່າເປັນຄວາມຮູ້ສຶກທີ່ບໍ່ຄວບຄຸມຄວາມອຶດຫິວ.
ນອກເຫນືອໄປຈາກຄວາມອຶດຫິວທີ່ເພີ່ມຂື້ນ, ການລະລາຍເລືອດໃນເລືອດແມ່ນພ້ອມດ້ວຍຄວາມວິຕົກກັງວົນແລະຄວາມຢ້ານກົວ. ໃນກໍລະນີນີ້, ຄົນເຈັບມັກຈະບໍ່ຄວບຄຸມຕົວເອງແລະອາດຈະປະຕິເສດທີ່ຈະໃຊ້ຢາ monosaccharide. ເພື່ອປ້ອງກັນບໍ່ໃຫ້ສິ່ງນີ້ເກີດຂື້ນໃນຊ່ວງເວລາທີ່ ສຳ ຄັນ, ທ່ານຄວນກວດເບິ່ງລ່ວງ ໜ້າ ວ່າຢາເມັດນ້ ຳ ຕານໃນຮ່າງກາຍຂອງຄົນເຈັບສະເພາະໃດ ໜຶ່ງ ແລະລະດັບລະດັບນ້ ຳ ຕານໃນເລືອດປ່ຽນແປງແນວໃດຫຼັງຈາກບໍລິຫານ.
ຖ້າກວດພົບພຶດຕິ ກຳ ແປກໆຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ມັນຄວນແນະ ນຳ ໃຫ້ວັດແທກລະດັບນ້ ຳ ຕານກັບເຂົ້າ ໜຽວ.
ຖ້າຄົນເຈັບຖືກຢັບຢັ້ງຫຼືຢູ່ໃນສະພາບທີ່ມືດມົວ, ຄົນໃກ້ຄຽງຄວນປະຕິບັດທັນທີ. ເມັດທີ່ມີນໍ້າຕານຫຼືເຂົ້າ ໜົມ ຫວານກໍ່ຈະບໍ່ຊ່ວຍໄດ້ອີກຕໍ່ໄປ.
ວິທີການທີ່ຖືກຕ້ອງ ສຳ ລັບຜູ້ເປັນໂລກເບົາຫວານໃນກໍລະນີນີ້ແມ່ນເພື່ອໃຫ້ຄົນເຈັບມີວິທີແກ້ໄຂທາດນ້ ຳ ຕານ. ສິ່ງທີ່ ສຳ ຄັນແມ່ນລາວກືນທາດແຫຼວ. ຫຼັງຈາກປະມານ 5 ນາທີ, ໂລກເບົາຫວານຂອງທ່ານຈະດີຂື້ນ.
ຫຼັງຈາກການເປັນປົກກະຕິ, ທ່ານ ຈຳ ເປັນຕ້ອງໄດ້ວັດແທກລະດັບນ້ ຳ ຕານ, ຖ້າ ຈຳ ເປັນ, ກໍ່ຄວນຈະຫຼຸດລົງດ້ວຍທາດອິນຊູລິນ, ສັງເກດເບິ່ງປະລິມານທີ່ຖືກຕ້ອງ.
ຂໍ້ມູນດັ່ງກ່າວແມ່ນໃຫ້ ສຳ ລັບຂໍ້ມູນທົ່ວໄປເທົ່ານັ້ນແລະບໍ່ສາມາດໃຊ້ ສຳ ລັບການໃຊ້ຢາດ້ວຍຕົນເອງ. ຢ່າໃຊ້ຢາດ້ວຍຕົນເອງ, ມັນອາດຈະເປັນອັນຕະລາຍ. ສະເຫມີໄປປຶກສາທ່ານຫມໍ. ໃນກໍລະນີທີ່ມີການຄັດລອກເອກະສານບາງສ່ວນຫຼືເຕັມສ່ວນຈາກເວັບໄຊທ໌້, ຕ້ອງມີການເຊື່ອມໂຍງຢ່າງຫ້າວຫັນກັບມັນ.
ໂລກເບົາຫວານແລະທາດນ້ ຳ ຕານ
ກະຊວງສາທາລະນະສຸກຂອງສະຫະພັນຣັດເຊຍ:“ ປະຖິ້ມແມັດແລະເສັ້ນທົດສອບ. ບໍ່ມີ Metformin, Diabeton, Siofor, Glucophage ແລະ Januvius ອີກຕໍ່ໄປ! ປະຕິບັດຕໍ່ລາວກັບສິ່ງນີ້. ""
Glucose ແມ່ນ ໜຶ່ງ ໃນບັນດາຕົວຊີ້ວັດທີ່ ສຳ ຄັນເຊິ່ງພະຍາດເບົາຫວານສາມາດກວດຫາໄດ້.
ຄວາມເຂັ້ມຂຸ້ນສູງຂອງທາດນ້ ຳ ຕານແມ່ນຜົນຂອງການຂາດອິນຊູລິນ, ມີສ່ວນປະຕິກິລິຍາຂອງການດູດຊຶມ ນຳ ້ຕານໂດຍເນື້ອເຍື່ອຂອງຮ່າງກາຍ.
ເນື່ອງຈາກການລະເມີດວິທີການປົກກະຕິຂອງປະຕິກິລິຍາທາງຊີວະເຄມີ, ທາດນ້ ຳ ຕານທີ່ບໍ່ມີໄຂມັນຈະສະສົມຢູ່ໃນເລືອດຂອງມະນຸດ, ເຊິ່ງສະແດງໃຫ້ເຫັນໃນຜົນຂອງການກວດເລືອດ.
ສິ່ງທີ່ເປັນໄພຂົ່ມຂູ່ຕໍ່ຄວາມເຂັ້ມຂົ້ນຂອງທາດນ້ ຳ ຕານໃນພະຍາດເບົາຫວານ? ການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດສາມາດສັງເກດໄດ້ບໍ່ພຽງແຕ່ໂດຍການວິເຄາະທີ່ ເໝາະ ສົມຫຼື glycemia ເທົ່ານັ້ນ, ແຕ່ຍັງມີອາການບາງຢ່າງ ນຳ ອີກ.
ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານແມ່ນມີລັກສະນະຈາກການຖ່າຍເບົາເລື້ອຍໆແລະມີຄວາມຮູ້ສຶກຫິວເລື້ອຍໆ. ນີ້ແມ່ນເນື່ອງມາຈາກຄວາມຈິງທີ່ວ່າການມີທາດນ້ ຳ ຕານຫຼາຍເກີນໄປເຮັດໃຫ້ການຂາດນ້ ຳ ຂອງຈຸລັງເນື້ອເຍື່ອ.
ຜົນສະທ້ອນຂອງຂະບວນການນີ້ແມ່ນການຮົ່ວໄຫຼຂອງແຫຼວຈາກຮ່າງກາຍດ້ວຍປັດສະວະແລະການຂາດນໍ້າໃນຮ່າງກາຍ.
ມີກໍລະນີເກີດຂື້ນເລື້ອຍໆໃນເວລາທີ່ຄົນເຈັບທີ່ມີຄວາມຜິດປົກກະຕິຂອງລະບົບ endocrine ມີຄວາມບໍ່ສະຖຽນລະພາບ.ນີ້ອາດຈະເປັນຜົນມາຈາກຄວາມເຂັ້ມຂຸ້ນສູງຂອງທາດນ້ ຳ ຕານເຊິ່ງສົ່ງຜົນກະທົບທາງລົບຕໍ່ຈຸລັງເນື້ອເຍື່ອເຊິ່ງລະເມີດໂຄງສ້າງຂອງເສັ້ນປະສາດສ່ວນປະກອບແລະຫຼຸດຜ່ອນຄວາມອ່ອນໄຫວຂອງຄົນ.
ນ້ ຳ ຕານຫຼາຍເກີນໄປສົ່ງຜົນກະທົບຕໍ່ເສັ້ນເລືອດໃນຮ່າງກາຍ. ບໍ່ພຽງແຕ່ຄວາມສົມບູນຂອງເນື້ອເຍື່ອຂອງຈຸລັງ, ແຕ່ຍັງມີການເຮັດວຽກຂອງພວກມັນທີ່ພິການ. ໃນເລື່ອງນີ້, ການສະ ໜອງ ເລືອດໃຫ້ອະໄວຍະວະພາຍໃນ, ຈຸລັງສະ ໝອງ ແລະລະບົບກ້າມເນື້ອ ກຳ ລັງຊຸດໂຊມລົງ.
ຮ້ານຂາຍຢາອີກເທື່ອ ໜຶ່ງ ຕ້ອງການເງິນສົດ ສຳ ລັບຜູ້ປ່ວຍເບົາຫວານ. ມີຢາເສບຕິດທີ່ທັນສະໄຫມທີ່ມີປະສິດຕິພາບໃນປະເທດເອີຣົບ, ແຕ່ພວກເຂົາຮັກສາງຽບກ່ຽວກັບມັນ. ນີ້ແມ່ນ.
ຜົນສະທ້ອນຂອງການ ທຳ ລາຍໂຄງສ້າງຂອງເຊວ, ເຊັ່ນດຽວກັນກັບການປ່ຽນແປງໃນໄລຍະການປະຕິກິລິຍາທາງເຄມີໃນຮ່າງກາຍທີ່ກ່ຽວຂ້ອງກັບຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານສູງ, ແມ່ນຄວາມສ່ຽງທີ່ຈະພັດທະນາພະຍາດຂ້າງຄຽງຫຼາຍຊະນິດ. ນີ້ອາດຈະເປັນການເສື່ອມໂຊມຂອງຂະບວນການທາງເດີນອາຫານທີ່ເຮັດໃຫ້ໂລກອ້ວນ, ຄວາມຜິດປົກກະຕິຂອງລະບົບ cardiovascular, ເສັ້ນເລືອດຕັນໃນ, ການສູນເສຍຄວາມຮູ້ສຶກ, ໂຣກບ້າ, ໂຣກຫມາກໄຂ່ຫຼັງ, ໂຣກ ischemia, ແລະອື່ນໆ.
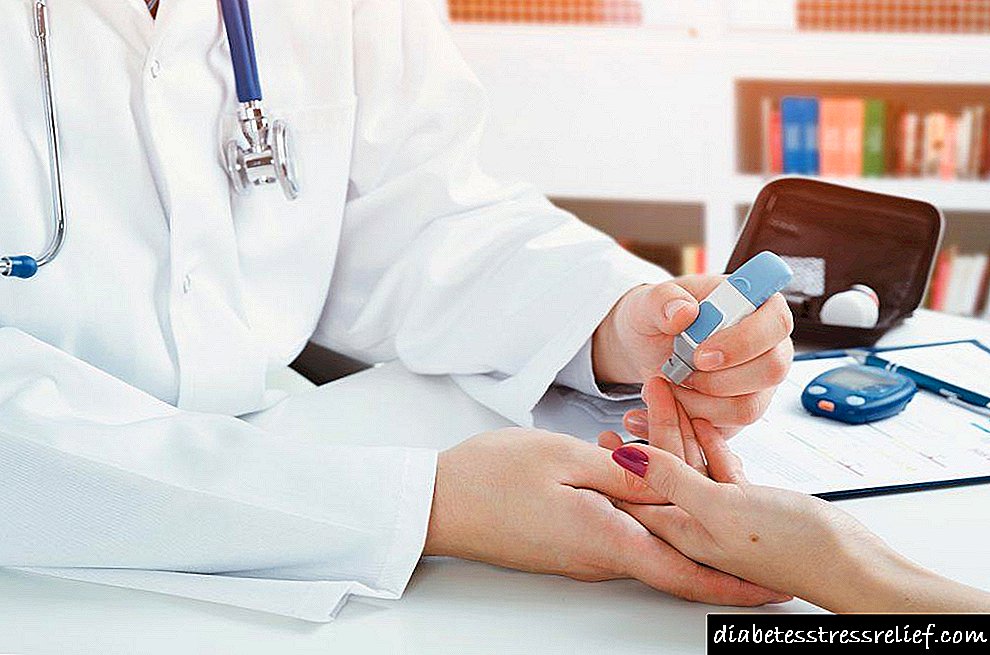
ສຳ ລັບຄົນທີ່ເປັນໂຣກເບົາຫວານ, ຈຳ ເປັນຕ້ອງມີການຕິດຕາມລະດັບນ້ ຳ ຕານໃນແຕ່ລະມື້. ສຳ ລັບສິ່ງນີ້, ເສັ້ນທົດສອບພິເສດຫລືເສັ້ນໃຍແກ້ວໄດ້ຖືກ ນຳ ໃຊ້. ອຸປະກອນເຫຼົ່ານີ້ແຕກຕ່າງກັນໃນວິທີການຂອງພວກເຂົາໃນການເຈາະຜິວ ໜັງ, ການໃຊ້ແລະຄ່າໃຊ້ຈ່າຍ. ຜູ້ຊ່ຽວຊານຊັ້ນນໍາຫລືທີ່ປຶກສາຂອງຮ້ານຂາອອກທີ່ສອດຄ້ອງກັນຈະຊ່ວຍໃຫ້ທ່ານເລືອກຕົວເລືອກທີ່ດີທີ່ສຸດ ສຳ ລັບ glycemia.
ການກວດເລືອດ, ການກິນອາຫານແລະ ຄຳ ແນະ ນຳ ຂອງແພດ, ການ ນຳ ໃຊ້ຢາຕາມເວລາແມ່ນກົດລະບຽບຫຼັກທີ່ຜູ້ທີ່ມີລະບົບລະບົບ endocrine ຕ້ອງປະຕິບັດຕາມ.
ຂ້ອຍເປັນໂຣກເບົາຫວານເປັນເວລາ 31 ປີ. ດຽວນີ້ລາວມີສຸຂະພາບແຂງແຮງດີ. ແຕ່ວ່າ, ແຄບຊູນເຫຼົ່ານີ້ບໍ່ສາມາດເຂົ້າເຖິງໄດ້ ສຳ ລັບຄົນ ທຳ ມະດາ, ພວກເຂົາບໍ່ຕ້ອງການຂາຍຮ້ານຂາຍຢາ, ມັນບໍ່ແມ່ນຜົນ ກຳ ໄລ ສຳ ລັບພວກເຂົາ.
ການປະຕິບັດດ້ານການຢາ
Glucose ຖືກ ນຳ ໃຊ້ເປັນວິທີການ ກຳ ຈັດສານພິດ (ກຳ ຈັດສານພິດອອກຈາກຮ່າງກາຍ) ແລະການສູນເສຍທາດນ້ ຳ (ເພີ່ມການສູນເສຍນ້ ຳ ໃນຮ່າງກາຍ).
ການແກ້ໄຂນ້ ຳ ຕານ 5% isotonic ຖືກ ນຳ ໃຊ້ເພື່ອເຕີມນ້ ຳ ໃນຮ່າງກາຍ. ພ້ອມກັນນັ້ນ, ການແກ້ໄຂບັນຫານ້ ຳ ຕານນີ້ແມ່ນແຫຼ່ງຂອງທາດອາຫານ, ໃນໄລຍະການເຜົາຜະຫລານພະລັງງານເຊິ່ງມີ ຈຳ ນວນຫຼວງຫຼາຍຖືກປ່ອຍອອກມາໃນເນື້ອເຍື່ອ, ຈຳ ເປັນ ສຳ ລັບການເຮັດວຽກຂອງຮ່າງກາຍຢ່າງເຕັມທີ່.
ມັນຍັງມີວິທີແກ້ໄຂທາດ hypertonic glucose (10-40%), ການບໍລິຫານແບບ intravenous ເຊິ່ງຊ່ວຍໃຫ້ການເພີ່ມຄວາມດັນ osmotic ຂອງເລືອດ, ປັບປຸງການເຮັດວຽກຂອງ metabolism ແລະ antitoxic ຂອງຕັບ, ແລະເພີ່ມການໄຫລຂອງນ້ ຳ ທີ່ຖືກ ນຳ ມາຈາກເນື້ອເຍື່ອໄປສູ່ເລືອດ.
ນອກຈາກນີ້, ການ ນຳ ໃຊ້ວິທີແກ້ໄຂບັນຫານ້ ຳ ຕານ hypertonic ຊ່ວຍໃນການເຮັດໃຫ້ເສັ້ນເລືອດແຂງຕົວ, ເຮັດໃຫ້ກິດຈະ ກຳ ຂອງກ້າມເນື້ອຫົວໃຈແລະເພີ່ມປະລິມານການຍ່ຽວ.
ໃນຖານະເປັນຕົວແທນສ້າງຄວາມເຂັ້ມແຂງທົ່ວໄປ, ທາດນ້ ຳ ຕານແມ່ນໃຊ້ ສຳ ລັບພະຍາດ ຊຳ ເຮື້ອທີ່ມາພ້ອມກັບການອອກ ກຳ ລັງກາຍ.
ຄຸນລັກສະນະທີ່ເຮັດໃຫ້ລະລາຍຂອງນ້ ຳ ຕານແມ່ນຍ້ອນຄວາມສາມາດໃນການກະຕຸ້ນການເຮັດວຽກຂອງຕັບໃນການເຮັດໃຫ້ສານພິດເປັນສານລະລາຍພ້ອມທັງການຫຼຸດລົງຂອງຄວາມເຂັ້ມຂົ້ນຂອງສານພິດໃນເລືອດເຊິ່ງເປັນຜົນມາຈາກການເພີ່ມປະລິມານຂອງນ້ ຳ ທີ່ ໝູນ ວຽນແລະການຍ່ຽວເພີ່ມຂື້ນ.
ຕົວຊີ້ບອກ ສຳ ລັບການ ນຳ ໃຊ້ວິທີແກ້ໄຂນ້ ຳ ຕານ
ການແກ້ໄຂບັນຫານ້ ຳ ຕານແມ່ນຖືກ ກຳ ນົດໄວ້ ສຳ ລັບ:
- hypoglycemia (glucose ໃນເລືອດຕໍ່າ),
- ການຂາດສານອາຫານທາດແປ້ງ
- ສິ່ງທີ່ເປັນພິດກັບພະຍາດຕັບ (ໂຣກຕັບ, ໂຣກຕັບອັກເສບ),
- ການຕິດເຊື້ອທີ່ເປັນພິດ (ການເປັນພິດທີ່ເກີດຈາກເຊື້ອຈຸລິນຊີທີ່ເຂົ້າໄປໃນຮ່າງກາຍດ້ວຍອາຫານ),
- diathesis hemorrhagic (ພະຍາດຂອງລະບົບເລືອດ, ສະແດງອອກໃນຮູບແບບຂອງການມີເລືອດໄຫຼເພີ່ມຂື້ນ),
- ການສູນເສຍນ້ ຳ ທີ່ເກີດຈາກຖອກທ້ອງ, ຮາກຫຼືໃນໄລຍະຫລັງການຜ່າຕັດ,
- intoxication,
- collapse (ການຫຼຸດລົງຢ່າງຫຼວງຫຼາຍຂອງຄວາມດັນເລືອດ),
- ຕົກໃຈ.
ທາດກາວສາມາດຖືກ ນຳ ໃຊ້ໃນການກະກຽມວິທີແກ້ໄຂບັນຫາຢາ ສຳ ລັບການບໍລິຫານແບບ intravenous, ພ້ອມທັງສ່ວນປະກອບຂອງສານຕ້ານການຊshockອກແລະການທົດແທນຂອງເລືອດ.
ນ້ ຳ ຕານ 5% ສາມາດ ນຳ ເຂົ້າສູ່ຮ່າງກາຍໄດ້ໂດຍວິທີໃດກໍ່ຕາມ (ເສັ້ນເລືອດເຂົ້າທາງຮູທະວານ, ໃນຮູທະວານ), ເນື່ອງຈາກຄວາມກົດດັນ osmotic ຂອງມັນເທົ່າກັບຄວາມດັນ osmotic ຂອງເລືອດ. ການແກ້ໄຂບັນຫາກ່ຽວກັບນ້ ຳ ຕານໃນ hypertonic ແມ່ນຖືກປະຕິບັດເທົ່ານັ້ນ, ເນື່ອງຈາກວ່າຄວາມກົດດັນ osmotic ຂອງພວກມັນມີຄວາມ ສຳ ຄັນຫຼາຍກ່ວາໃນເນື້ອເຍື່ອແລະເລືອດ.
ມັນໄດ້ຖືກແນະນໍາໃຫ້ເພີ່ມລະດັບ glucose ໂດຍການບໍລິຫານທາງປາກ (ເມັດ) ໂດຍການຊ່ວຍເຫຼືອຂອງ 0.5-1 g ຂອງຢາໃນແຕ່ລະຄັ້ງ. ການ ນຳ ໃຊ້ວິທີແກ້ໄຂບັນຫານ້ ຳ ຕານ 5% ກັບສານປະສົມນ້ ຳ ມັນກ່ຽວຂ້ອງກັບການຢອດຢາ 200 ມລ, 500 ມລຫຼື 1000 ມລໃນເວລາດຽວກັນ, ຂະນະທີ່ປະລິມານປະ ຈຳ ວັນບໍ່ຄວນເກີນ 2000 ມລ.
ວິທີແກ້ໄຂບັນຫານ້ ຳ ຕານ 5% ສາມາດປະຕິບັດໄດ້ຕາມເສັ້ນເລືອດ (ຢຽບ) ຫຼືຍ່ອຍໃນປະລິມານ 300-500 ມລ.
ການແກ້ໄຂ hypertonic glucose ສາມາດຖືກ ກຳ ນົດໃນຮູບແບບການສີດດຽວປະລິມານ 10-100 ມລຫຼືຢອດ 200-300 ມລ (ປະລິມານປະ ຈຳ ວັນ).
ການໃຊ້ປະລິມານ glucose ທີ່ແນະ ນຳ, ຕາມກົດລະບຽບ, ບໍ່ກໍ່ໃຫ້ເກີດຜົນກະທົບທີ່ບໍ່ຕ້ອງການ.
ໃນກໍລະນີທີ່ຫາຍາກ, ຢານີ້ສາມາດເຮັດໃຫ້ເກີດອາການໄຂ້, hyperglycemia (ເພີ່ມຂື້ນໃນລະດັບ glucose ໃນເລືອດ), ຄວາມລົ້ມເຫຼວຂອງ ventricular ຊ້າຍສ້ວຍແຫຼມ, hypervolemia (ເພີ່ມປະລິມານການໄຫຼວຽນຂອງເລືອດ), ແລະການເພີ່ມຂື້ນຂອງການສ້າງປັດສະວະ.
ປະຕິກິລິຍາໃນທ້ອງຖິ່ນຕໍ່ກັບການ ນຳ ໃຊ້ນ້ ຳ ຕານສາມາດເກີດຂື້ນໃນຮູບແບບຂອງໂຣກ thrombophlebitis, ການກັດ, ການພັດທະນາຂອງການຕິດເຊື້ອ, ຄວາມເຈັບປວດໃນທ້ອງຖິ່ນ.
ເມື່ອ ນຳ ໃຊ້ນ້ ຳ ຕານ 5% ເປັນສານລະລາຍ ສຳ ລັບຢາອື່ນ, ການສະແດງຜົນຂ້າງຄຽງແມ່ນຍ້ອນການກະ ທຳ ຂອງຢາເຫຼົ່ານີ້.
ການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນຢາສາມາດເປັນອັນຕະລາຍເມື່ອ:
- decompensated mellitus ພະຍາດເບົາຫວານ (ນໍ້າຕານໃນເລືອດສູງສະເຫມີ),
- ຫຼຸດຜ່ອນຄວາມທົນທານ glucose,
- hyperglycemia,
- hyperamolar ເສຍສະຕິ (ເປັນປະເພດພິເສດຂອງໂຣກເບົາຫວານໃນສະ ໝອງ),
- hyperlactacidemia (ການເພີ່ມຂື້ນຂອງລະດັບຂອງກົດ lactic ໃນເລືອດທີ່ມີໂລກເບົາຫວານ).
ການລະມັດລະວັງແມ່ນມີຄວາມ ຈຳ ເປັນໃນເວລາບໍລິຫານວິທີແກ້ໄຂບັນຫານ້ ຳ ຕານ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂຣກຫົວໃຈຊຸດໂຊມ, ພະຍາດຂາດນ້ ຳ ໃນຮ່າງກາຍແລະພະຍາດຫົວໃຈຊຸດໂຊມ.
ການ ນຳ ໃຊ້ນ້ ຳ ຕານໃນເວລາຖືພາແລະໃນໄລຍະດູດນົມແມ່ນຖືກອະນຸຍາດ. ມັນຄວນຈະຈື່ໄວ້ວ່າໃນແມ່ຍິງທີ່ຖືເດັກນ້ອຍ, ລະດັບຂອງທາດນ້ ຳ ຕານໃນນ້ ຳ ຍ່ຽວຈະເພີ່ມຂື້ນ, ເຊິ່ງເປັນຍ້ອນ hyperglycemia ແລະການຜະລິດອິນຊູລິນບໍ່ພຽງພໍ. ເພື່ອປ້ອງກັນການພັດທະນາຂອງໂລກເບົາຫວານ, ມັນ ຈຳ ເປັນຕ້ອງໄດ້ຕິດຕາມກວດກາການປ່ຽນແປງຂອງນ້ ຳ ຕານໃນລະຫວ່າງການຖືພາ.
ເມື່ອໃດທີ່ທ່ານຄວນໃຊ້ນໍ້າຕານໃນເມັດ?

- ການຂາດສານອາຫານທາດແປ້ງ,
- ໂລກເອດສໃນເລືອດ,
- intoxication ຂອງຮ່າງກາຍທີ່ເກີດຈາກການລະເມີດຂອງຕັບ,
- toxicoinfection
- ການຂາດນໍ້າ - ຖອກທ້ອງ, ຮາກ, ໄລຍະຫຼັງການເຈັບ.
Glucose ແມ່ນຫຍັງ?
ໂລກເບົາຫວານແມ່ນການລະເມີດຂອງການເຜົາຜະຫລານຂອງທາດແປ້ງແລະນໍ້າໃນຮ່າງກາຍ. ຜົນສະທ້ອນຂອງສິ່ງນີ້ແມ່ນການລະເມີດ ໜ້າ ທີ່ຂອງຕ່ອມຂົມ. ມັນແມ່ນ ໝາກ ພ້າວທີ່ຜະລິດຮໍໂມນທີ່ເອີ້ນວ່າອິນຊູລິນ. ອິນຊູລິນມີສ່ວນຮ່ວມໃນການປຸງແຕ່ງນ້ ຳ ຕານ. ແລະຖ້າບໍ່ມີມັນ, ຮ່າງກາຍບໍ່ສາມາດ ດຳ ເນີນການປ່ຽນນ້ ຳ ຕານເຂົ້າໃນນ້ ຳ ຕານ. ດ້ວຍເຫດນັ້ນ, ນ້ ຳ ຕານຈຶ່ງສະສົມຢູ່ໃນເລືອດຂອງພວກເຮົາແລະຖືກຂັບຖ່າຍເປັນ ຈຳ ນວນຫຼວງຫຼາຍຈາກຮ່າງກາຍຜ່ານທາງຍ່ຽວ.
ໃນຂະຫນານ, ການແລກປ່ຽນນ້ ຳ ກໍ່ຖືກລົບກວນ. ແພຈຸລັງຕ່າງໆບໍ່ສາມາດເກັບນ້ ຳ ໄວ້ໃນຕົວເອງໄດ້, ແລະດ້ວຍເຫດຜົນນ້ ຳ ທີ່ຕໍ່າກວ່າ ຈຳ ນວນຫຼວງຫຼາຍຈະຖືກຖ່າຍທອດຜ່ານ ໝາກ ໄຂ່ຫຼັງ.
ຖ້າຄົນເຮົາມີລະດັບນ້ ຳ ຕານໃນເລືອດສູງກວ່າປົກກະຕິ, ນີ້ແມ່ນອາການຕົ້ນຕໍຂອງພະຍາດ - ພະຍາດເບົາຫວານ. ໃນຮ່າງກາຍຂອງມະນຸດ, ຈຸລັງ pancreatic (ຈຸລັງທົດລອງ) ແມ່ນຮັບຜິດຊອບໃນການຜະລິດອິນຊູລິນ. ໃນທາງກັບກັນ, insulin ແມ່ນຮໍໂມນທີ່ຮັບຜິດຊອບໃນການຮັບປະກັນວ່າທາດນ້ ຳ ຕານແມ່ນສະ ໜອງ ໃຫ້ຈຸລັງໃນ ຈຳ ນວນທີ່ ເໝາະ ສົມ.
ພະຍາດທີ່ກ່ຽວຂ້ອງກັບລະບົບ E -book ນີ້ສາມາດເປັນເຊື້ອສາຍຫລືໄດ້ມາ. ໂລກຜິວ ໜັງ ທີ່ທຸກຍາກແລະໂຣກອື່ນໆພັດທະນາມາຈາກການຂາດອິນຊູລິນ, ແຂ້ວທຸກທໍລະມານ, ເປັນໂຣກ atherosclerosis, ໂຣກ angina pectoris, ພະຍາດ hypertension ພັດທະນາ, ໜິ້ວ ໄຂ່ຫຼັງ, ລະບົບປະສາດປະສົບຄວາມເດືອດຮ້ອນ, ສາຍຕາເສື່ອມ.
ດ້ວຍການແຊກແຊງຂອງວິທີແກ້ໄຂທາດນ້ ຳ ຕານເຂົ້າສູ່ຮ່າງກາຍ, phosphorylation ທີ່ມີການເຄື່ອນໄຫວຂອງມັນເລີ່ມຕົ້ນໃນເນື້ອເຍື່ອ. ນັ້ນແມ່ນ, dextrose ຖືກປ່ຽນເປັນ glucose-6-phosphate.
Glucose-6-phosphate ຫຼື phosphorylated glucose ແມ່ນຜູ້ເຂົ້າຮ່ວມທີ່ ສຳ ຄັນໃນຂະບວນການເຜົາຜານອາຫານຂັ້ນພື້ນຖານທີ່ເກີດຂື້ນໃນຮ່າງກາຍຂອງມະນຸດ.
Etiology ແລະ pathogenesis
ພື້ນຖານຂອງເຊື້ອພະຍາດພະຍາດເບົາຫວານແມ່ນຂື້ນກັບຊະນິດຂອງພະຍາດ. ມັນມີສອງແນວພັນຂອງມັນ, ເຊິ່ງແຕກຕ່າງກັນໂດຍພື້ນຖານຈາກກັນແລະກັນ. ເຖິງແມ່ນວ່າຜູ້ຊ່ຽວຊານດ້ານ endocrinologist ທີ່ທັນສະ ໄໝ ເອີ້ນວ່າການແບ່ງແຍກພະຍາດເບົາຫວານແມ່ນມີເງື່ອນໄຂຫຼາຍ, ແຕ່ວ່າປະເພດຂອງພະຍາດແມ່ນມີຄວາມ ສຳ ຄັນໃນການ ກຳ ນົດກົນລະຍຸດການປິ່ນປົວ. ສະນັ້ນ, ຄວນສົມຄວນທີ່ຈະຢູ່ແຕ່ລະບ່ອນແຍກຕ່າງຫາກ.
ໂດຍທົ່ວໄປ, ພະຍາດເບົາຫວານແມ່ນ ໝາຍ ເຖິງພະຍາດເຫຼົ່ານັ້ນໃນເນື້ອແທ້ຂອງການລະເມີດຂະບວນການທາງເດີນອາຫານ. ໃນເວລາດຽວກັນ, ທາດແປ້ງທາດແປ້ງທາດແປ້ງແມ່ນປະສົບກັບຄວາມຮຸນແຮງທີ່ສຸດ, ເຊິ່ງສະແດງອອກໂດຍການເພີ່ມຂື້ນຢ່າງຕໍ່ເນື່ອງແລະມີລະດັບນ້ ຳ ຕານໃນເລືອດ. ຕົວຊີ້ວັດນີ້ເອີ້ນວ່າ hyperglycemia. ພື້ນຖານທີ່ສຸດຂອງບັນຫາແມ່ນການບິດເບືອນຂອງການໂຕ້ຕອບຂອງອິນຊູລິນກັບແພຈຸລັງ.
ມັນແມ່ນຮໍໂມນນີ້ແມ່ນ ໜຶ່ງ ດຽວໃນຮ່າງກາຍທີ່ປະກອບສ່ວນເຮັດໃຫ້ເນື້ອໃນນ້ ຳ ຕານຫຼຸດລົງ, ໂດຍ ນຳ ມັນເຂົ້າໄປໃນຈຸລັງທັງ ໝົດ, ເປັນສານຍ່ອຍພະລັງງານຕົ້ນຕໍ ສຳ ລັບສະ ໜັບ ສະ ໜູນ ຂະບວນການຊີວິດ. ຖ້າຄວາມຜິດປົກກະຕິເກີດຂື້ນໃນລະບົບປະຕິກິລິຍາຂອງອິນຊູລິນກັບແພຈຸລັງ, ຫຼັງຈາກນັ້ນ glucose ບໍ່ສາມາດຖືກລວມເຂົ້າກັບການເຜົາຜານອາຫານປົກກະຕິ, ເຊິ່ງປະກອບສ່ວນໃຫ້ການສະສົມຢູ່ໃນເລືອດຢ່າງຕໍ່ເນື່ອງ. ສາຍ ສຳ ພັນເຫຼົ່ານີ້ເອີ້ນວ່າໂຣກເບົາຫວານ.
ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະເຂົ້າໃຈວ່າບໍ່ແມ່ນທຸກໆ hyperglycemia ແມ່ນພະຍາດເບົາຫວານທີ່ແທ້ຈິງ, ແຕ່ວ່າມັນເປັນພຽງແຕ່ສິ່ງທີ່ເກີດຈາກການລະເມີດຂັ້ນຕົ້ນຂອງການກະທໍາຂອງອິນຊູລິນ!
ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເລຊ.
Glucagonoma ແລະ somatostatinoma - ການເຕີບໃຫຍ່ຂອງເນື້ອງອກຈາກຈຸລັງສັງເຄາະຄູ່ແຂ່ງຂອງ insulin,
hyperfunction ຂອງຕ່ອມ adrenal ໄດ້ (hypercorticism),
ຄວາມບົກຜ່ອງດ້ານຄວາມອ່ອນໄຫວຕໍ່ກັບຄາໂບໄຮເດຣດແມ່ນການດູດຊຶມບໍ່ດີຂອງພວກເຂົາຫລັງຈາກຮັບປະທານອາຫານທີ່ມີປະລິມານທີ່ຂ້ອນຂ້າງໄວຕາມປົກກະຕິ,
hyperglycemia Transient - ການເພີ່ມຂື້ນໃນໄລຍະສັ້ນຂອງ glycemia.
ຄວາມເປັນໄປໄດ້ໃນການໂດດດ່ຽວສະພາບການທັງ ໝົດ ນີ້ແມ່ນຍ້ອນຄວາມຈິງທີ່ວ່າໂຣກ hyperglycemia ທີ່ເກີດຂື້ນໃນລະຫວ່າງມັນແມ່ນມັດທະຍົມ. ນາງແມ່ນອາການຂອງພະຍາດເຫຼົ່ານີ້. ສະນັ້ນ, ໂດຍໄດ້ ກຳ ຈັດສາເຫດຕົ້ນໆ, ພະຍາດເບົາຫວານເຊິ່ງເປັນ ທຳ ມະຊາດຊົ່ວຄາວ, ຈະຫາຍໄປ. ຕາມທໍາມະຊາດ, ຖ້າ hyperglycemia ດັ່ງກ່າວຍັງຄົງຢູ່ໃນເວລາດົນນານ, ຫຼັງຈາກນັ້ນມັນກໍ່ໃຫ້ເກີດອາການປົກກະຕິຂອງໂຣກເບົາຫວານ, ເຊິ່ງເຮັດໃຫ້ສິດທິໃນການລະບຸຄວາມເປັນຈິງຂອງຮູບແບບທີ່ແທ້ຈິງຂອງພະຍາດນີ້ຕໍ່ກັບຄວາມເປັນມາຂອງພະຍາດຫຼືເສັ້ນທາງອື່ນຂອງຮ່າງກາຍ.
ຄວາມຕ້ອງການນີ້ແມ່ນ ຈຳ ເປັນ, ເພາະວ່າມັນໄດ້ ກຳ ນົດການປິ່ນປົວຄົນເຈັບຢ່າງສົມບູນ, ເຊິ່ງໃນໄລຍະເລີ່ມຕົ້ນຂອງພະຍາດແມ່ນແຕກຕ່າງກັນຢ່າງຮຸນແຮງ. ໄລຍະຍາວຂອງໂຣກເບົາຫວານແລະຍາກກວ່າເກົ່າ, ການແບ່ງປະເພດຂອງມັນອອກເປັນປະເພດຢ່າງເປັນທາງການ. ແທ້ຈິງແລ້ວ, ໃນກໍລະນີດັ່ງກ່າວ, ການປິ່ນປົວດ້ວຍການປະຕິບັດກົງກັບຮູບແບບໃດແລະຕົ້ນ ກຳ ເນີດຂອງພະຍາດ.
ສາເຫດຂອງໂລກເບົາຫວານ
ສາເຫດທີ່ ສຳ ຄັນທີ່ສຸດຂອງໂລກເບົາຫວານແມ່ນ:
ມູນມໍລະດົກ. ພວກເຮົາຕ້ອງການປັດໃຈອື່ນໆທີ່ສົ່ງຜົນກະທົບຕໍ່ການພັດທະນາຂອງໂລກເບົາຫວານ.
ໂລກອ້ວນ ຈິງຈັງຕໍ່ສູ້ກັບນໍ້າ ໜັກ ເກີນ.
ພະຍາດ ຈຳ ນວນ ໜື່ງ ທີ່ປະກອບສ່ວນໃນການ ທຳ ລາຍຈຸລັງທົດລອງທີ່ຮັບຜິດຊອບໃນການຜະລິດອິນຊູລິນ. ພະຍາດດັ່ງກ່າວປະກອບມີພະຍາດ pancreatic - pancreatitis, ມະເລັງໂຣກ pancreatic, ພະຍາດຂອງຕ່ອມ endocrine ອື່ນໆ.
ການຕິດເຊື້ອໄວຣັດ (ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ (ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ (ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ (ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໄວຣັດ) ການຕິດເຊື້ອເຫຼົ່ານີ້ແມ່ນຈຸດເລີ່ມຕົ້ນຂອງການພັດທະນາໂຣກເບົາຫວານ. ໂດຍສະເພາະ ສຳ ລັບຄົນທີ່ມີຄວາມສ່ຽງ.
ຄວາມກົດດັນປະສາດ. ຄົນທີ່ມີຄວາມສ່ຽງຄວນຫລີກລ້ຽງຈາກຄວາມກົດດັນທາງປະສາດແລະອາລົມ.
ອາຍຸ. ດ້ວຍອາຍຸ, ໃນທຸກໆສິບປີ, ຄວາມສ່ຽງໃນການພັດທະນາໂຣກເບົາຫວານເພີ່ມຂື້ນສອງເທົ່າ.
ບັນຊີລາຍຊື່ດັ່ງກ່າວບໍ່ໄດ້ລວມເອົາບັນດາພະຍາດທີ່ພະຍາດເບົາຫວານຫຼື hyperglycemia ເປັນມັດທະຍົມ, ເປັນພຽງແຕ່ອາການຂອງພວກເຂົາເທົ່ານັ້ນ.ຍິ່ງໄປກວ່ານັ້ນ, hyperglycemia ດັ່ງກ່າວບໍ່ສາມາດຖືວ່າເປັນໂຣກເບົາຫວານທີ່ແທ້ຈິງຈົນກ່ວາການພັດທະນາທາງຄລີນິກຫຼືໂຣກເບົາຫວານເກີດຂື້ນ.
ໃນປີ 1776, ນັກວິທະຍາສາດຄົ້ນພົບວ່າທາດນ້ ຳ ຕານຢູ່ໃນເລືອດຂອງຄົນເຈັບເປັນໂລກເບົາຫວານແລະຄົນທີ່ມີສຸຂະພາບແຂງແຮງ. ນີ້ເຮັດໃຫ້ພວກເຂົາສະຫຼຸບໄດ້ວ່າໃນຜູ້ທີ່ເປັນໂລກເບົາຫວານ, ທາດນ້ ຳ ຕານຈະຜ່ານຈາກເລືອດໄປສູ່ປັດສະວະ, ແຕ່ພວກເຂົາກໍ່ຍັງບໍ່ຮູ້ວ່າຈະເປັນແນວໃດ.
ຫລັງຈາກນັ້ນປະມານ ໜຶ່ງ ຮ້ອຍປີ, ໃນປີ 1889, ນັກວິທະຍາສາດຟິຊິກສາດເຢຍລະມັນສອງຄົນ Oscar Minkowski ແລະ Joseph von Mehring ໄດ້ຄົ້ນພົບໂດຍບັງເອີນວ່າ ໝາກ ຂີ້ຫູດມີສິ່ງທີ່ກ່ຽວຂ້ອງກັບໂລກເບົາຫວານ. ພວກເຂົາໄດ້ສຶກສາໃນການທົດລອງກ່ຽວກັບ ໝາ ວ່າວິທີການໃຊ້ໄຂມັນໃນຮ່າງກາຍແລະໄຂມັນອອກ. ຍ້ອນຄວາມປະຫຼາດໃຈທີ່ຍິ່ງໃຫຍ່ຂອງພວກເຂົາ, ສັດຕ່າງໆກໍ່ເລີ່ມຍ່ຽວເລື້ອຍໆ.
ອີກ 30 ປີຜ່ານໄປແລະບັນດານັກວິທະຍາສາດຄົ້ນພົບຢູ່ໃນຂີ້ກະຕິນສານທີ່ລຶກລັບນີ້ - ອິນຊູລິນ.
ການຮັກສາໂລກເບົາຫວານ

ຫຼາຍມັກ, ທາດນ້ ຳ ຕານຍັງຖືກໃຊ້ເພື່ອເປັນພິດກັບສານເສບຕິດປະເພດເຫຼົ້າ, ທາດເຫຼົ້າ, aniline, ທາດຄາບອນໂມໂນໂມນແລະສານອື່ນໆທີ່ເຮັດໃຫ້ຮ່າງກາຍເປັນພິດ. ເຖິງວ່າຈະມີຜົນປະໂຫຍດອັນໃຫຍ່ຫຼວງຂອງທາດນ້ ຳ ຕານແລະສິ່ງທີ່ຂາດບໍ່ໄດ້ກໍ່ຕາມ, ເຖິງຢ່າງໃດກໍ່ຕາມ, ທ່ານບໍ່ສາມາດກິນມັນໄດ້ສະ ເໝີ, ເພາະວ່າມີສານຕ້ານເຊື້ອດັ່ງກ່າວ:
- hyperglycemia
- hypersensitivity
- ການຂາດນໍ້າ
- ບັນຫາກ່ຽວກັບການ ນຳ ໃຊ້ນ້ ຳ ຕານ,
- ການລະເມີດຂອງການໄຫຼວຽນຂອງເລືອດໃນປອດແລະສະຫມອງ,
- hyperamolar ເສຍສະຕິ,
- ການໃຄ່ບວມຂອງອະໄວຍະວະພາຍໃນ.
ໃນເວລາທີ່ insulin ເຂົ້າສູ່ຮ່າງກາຍຫຼັງຈາກການໃຊ້ຢາເມັດ, ຄວາມລົ້ມເຫຼວຂອງ ventricular ຊ້າຍຫຼື hypervolemia ອາດຈະພັດທະນາ.
ເພື່ອຫລີກລ້ຽງຜົນສະທ້ອນທີ່ບໍ່ດີຂອງການປິ່ນປົວໂຣກຜີວເບົາຫວານຫລືໂຣກເບົາຫວານ, ຕາຕະລາງການໃຊ້ຢາທີ່ທ່ານ ໝໍ ບອກໄວ້ຄວນໄດ້ຮັບການປະຕິບັດຢ່າງຈະແຈ້ງ. ເມັດບໍ່ສາມາດກືນໄດ້, ພວກມັນຕ້ອງໄດ້ຮັບການດູດຊືມຫຼືຄ້ຽວ, ເຮັດນີ້ ໜຶ່ງ ຊົ່ວໂມງກ່ອນອາຫານ, ເພາະວ່າທາດນ້ ຳ ຕານມັກຈະຊ່ວຍຫຼຸດຄວາມຢາກອາຫານ. ສານນີ້ຈະຖືກຂັບຖ່າຍອອກຈາກຮ່າງກາຍໂດຍ ໝາກ ໄຂ່ຫຼັງ, ບໍ່ໃຫ້ກາຍມື້ຕໍ່ມາ.

ວິທີການຮັກສາໂຣກເບົາຫວານຕະຫຼອດໄປ? ວິທີເຮັດໃຫ້ລະດັບນໍ້າຕານໃນເລືອດປົກກະຕິ? ຄວາມລັບແມ່ນເປີດ.
ທາດ ນຳ ້ຕານໃນຮ່າງກາຍຂອງມະນຸດ
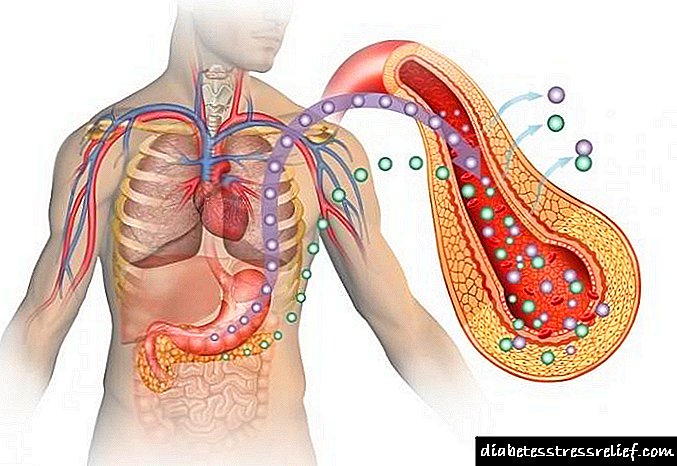
ໃນໂລກເບົາຫວານ, ເນື່ອງຈາກການຂາດອິນຊູລິນຫຼືການລະເມີດຂອງການພົວພັນຂອງມັນກັບເນື້ອເຍື່ອຕ່າງໆຂອງຮ່າງກາຍ, glucose ສະສົມຢູ່ໃນລະບົບ ໝູນ ວຽນຂອງຄົນເຈັບ.
ໃນຂະບວນການຂອງການສ້າງນ້ ຳ ຍ່ຽວໃນເສັ້ນເລືອດຂອງ ໜິ້ວ ໝາກ ໄຂ່ຫຼັງ, ໜິ້ວ ເລືອດຈະຖືກກັ່ນຕອງ. ໃນກໍລະນີນີ້, ທາດນ້ ຳ ຕານສ່ວນຫຼາຍມັກຈະຜ່ານລະບົບນີ້, ແຕ່ຖືກດູດຊືມກັບເຂົ້າໄປໃນເລືອດໃນຫຼອດເລືອດແດງ. ສະນັ້ນ, ໃນຄົນທີ່ມີສຸຂະພາບແຂງແຮງ, ປັດສະວະຂັ້ນສອງບໍ່ມີນໍ້າຕານ. ມັນສາມາດພົບໄດ້ໃນນໍ້າປັດສະວະໃນປະລິມານທີ່ ໜ້ອຍ ທີ່ສຸດເທົ່ານັ້ນທີ່ບໍ່ໄດ້ຖືກກວດພົບໂດຍການສຶກສາທົ່ວໄປຫລືວິຊາຊີວະເຄມີ.
ລະດັບນໍ້າຕານຂອງຄົນເຈັບ
| ນ້ ຳ ຍ່ຽວ | ນ້ ຳ ຕານໃນເລືອດ | ການບົ່ງມະຕິ |
|---|---|---|
| 0-1 mmol / ລິດ | ເຖິງ 5.6 mmol / ລິດ | ຂາດເຊື້ອພະຍາດ |
| 1 ຫາ 3 mmol / ລິດ | ເຖິງ 7,7 mmol / ລິດ | ຄວາມຜິດປົກກະຕິຂອງຄວາມທົນທານຂອງ glucose |
| ຫຼາຍກ່ວາ 3 mmol / ລິດ | 7.7 mmol / ລິດຫຼືຫຼາຍກວ່ານັ້ນ | ໂຣກເບົາຫວານ mellitus |
ລະດັບຂອງໂລກເບົາຫວານ
ພາກສ່ວນ ໜຶ່ງ ທີ່ ສຳ ຄັນທີ່ສຸດໃນການຈັດປະເພດຂອງພະຍາດເບົາຫວານແມ່ນການແຍກຂອງມັນໂດຍລະດັບຂອງຄວາມຮຸນແຮງ. ພື້ນຖານຂອງຄວາມແຕກຕ່າງນີ້ແມ່ນລະດັບຂອງ glycemia. ອີກອົງປະກອບ ໜຶ່ງ ທີ່ມີການສ້າງວິທີການບົ່ງມະຕິພະຍາດເບົາຫວານຢ່າງຖືກຕ້ອງແມ່ນການບົ່ງບອກເຖິງຂັ້ນຕອນການຊົດເຊີຍ. ຕົວຊີ້ວັດນີ້ແມ່ນອີງໃສ່ການປະກົດຕົວຂອງພາວະແຊກຊ້ອນ.
ແຕ່ເພື່ອຄວາມເຂົ້າໃຈງ່າຍໆກ່ຽວກັບສິ່ງທີ່ເກີດຂື້ນກັບຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານ, ເບິ່ງການລົງໃນເອກະສານທາງການແພດ, ທ່ານສາມາດປະສົມປະສານຄວາມຮຸນແຮງກັບຂັ້ນຕອນຂອງຂະບວນການໃນ ໜຶ່ງ ພາກ. ຫຼັງຈາກທີ່ທັງ ໝົດ, ມັນເປັນເລື່ອງ ທຳ ມະຊາດທີ່ຈະເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດສູງຂື້ນ, ການເປັນໂລກເບົາຫວານທີ່ຍາກແລະ ຈຳ ນວນອາການແຊກຊ້ອນທີ່ສູງຂື້ນ.
ມັນສະແດງເຖິງຫຼັກສູດທີ່ເອື້ອອໍານວຍທີ່ສຸດຂອງພະຍາດທີ່ການປິ່ນປົວໃດໆຄວນພະຍາຍາມ.ໃນລະດັບຂອງຂະບວນການດັ່ງກ່າວ, ມັນໄດ້ຮັບການຊົດເຊີຍຢ່າງເຕັມທີ່, ລະດັບ glucose ບໍ່ເກີນ 6-7 mmol / l, ບໍ່ມີ glucosuria (ການລະເຫີຍຂອງ glucose ໃນຍ່ຽວ), ແລະ glycosylated hemoglobin ແລະ proteinuria ບໍ່ເກີນຂອບເຂດປົກກະຕິ.
ບໍ່ມີອາການຂອງໂຣກເບົາຫວານໃນຮູບພາບທາງຄລີນິກ: ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເຍື່ອຫຸ້ມສະຫມອງ. ໃນເວລາດຽວກັນ, ມັນກໍ່ເປັນໄປໄດ້ທີ່ຈະບັນລຸຜົນໄດ້ຮັບດັ່ງກ່າວໂດຍການຊ່ວຍເຫຼືອຂອງການປິ່ນປົວດ້ວຍອາຫານແລະການກິນຢາ.
ຂັ້ນຕອນຂອງຂັ້ນຕອນນີ້ສະແດງເຖິງການຊົດເຊີຍບາງສ່ວນ. ມີອາການຂອງພະຍາດເບົາຫວານແລະມີແຜໃນອະໄວຍະວະເປົ້າ ໝາຍ: ຕາ, ໝາກ ໄຂ່ຫຼັງ, ຫົວໃຈ, ເສັ້ນເລືອດ, ເສັ້ນປະສາດ, ສ່ວນລຸ່ມສຸດ.
ລະດັບນໍ້າຕານແມ່ນເພີ່ມຂື້ນເລັກນ້ອຍແລະມີປະລິມານ 7-10 mmol / L. Glucosuria ບໍ່ໄດ້ຖືກກໍານົດ. ຄຸນຄ່າຂອງ hemoglobin Glycosylated ແມ່ນຢູ່ໃນຂອບເຂດປົກກະຕິຫຼືເພີ່ມຂື້ນເລັກນ້ອຍ. ຄວາມຜິດປົກກະຕິຂອງອະໄວຍະວະທີ່ຮ້າຍແຮງແມ່ນບໍ່ມີ.
ຫຼັກສູດທີ່ຄ້າຍຄືກັນຂອງຂະບວນການນີ້ສະແດງເຖິງຄວາມຄືບ ໜ້າ ທີ່ຄົງທີ່ແລະຄວາມເປັນໄປບໍ່ໄດ້ຂອງການຄວບຄຸມຢາເສບຕິດ. ໃນເວລາດຽວກັນ, ລະດັບນ້ ຳ ຕານແຕກຕ່າງກັນຈາກ 13-14 mmol / l, glucosuria ທີ່ຍັງຄົງຄ້າງ (ການລະລາຍຂອງນ້ ຳ ຕານໃນນ້ ຳ ຍ່ຽວ), ທາດໂປຼຕີນສູງ (ການມີທາດໂປຼຕີນໃນປັດສະວະ) ຖືກສັງເກດເຫັນ, ແລະມີການສະແດງອອກຢ່າງຈະແຈ້ງແລະເປີດເຜີຍເຖິງຄວາມເສຍຫາຍຂອງອະໄວຍະວະເປົ້າ ໝາຍ ໃນໂລກເບົາຫວານ.
ການເບິ່ງເຫັນຂອງສາຍຕາຫຼຸດລົງຢ່າງຕໍ່ເນື່ອງ, ຄວາມດັນໂລຫິດແດງທີ່ຮ້າຍແຮງຍັງຄົງຢູ່ (ຄວາມດັນເລືອດເພີ່ມຂື້ນ), ຄວາມອ່ອນໄຫວຫຼຸດລົງພ້ອມກັບລັກສະນະຂອງອາການເຈັບປວດຮຸນແຮງແລະມຶນຊາຂອງສ່ວນລຸ່ມສຸດ. ລະດັບຂອງ hemoglobin glycosylated ຖືກຮັກສາໄວ້ໃນລະດັບສູງ.
ລະດັບນີ້ມີລັກສະນະຂອງການເສື່ອມໂຊມຢ່າງແທ້ຈິງຂອງຂະບວນການແລະການພັດທະນາຂອງອາການແຊກຊ້ອນຮ້າຍແຮງ. ໃນເວລາດຽວກັນ, ລະດັບຂອງ glycemia ສູງເຖິງຕົວເລກທີ່ສໍາຄັນ (15-25 ຫຼືຫຼາຍກວ່າ mmol / l), ມັນຍາກທີ່ຈະແກ້ໄຂໂດຍວິທີໃດກໍ່ຕາມ.
ຄວາມຄືບ ໜ້າ ຂອງທາດໂປຼຕີນຈາກທາດໂປຼຕີນທີ່ສູນເສຍ. ການພັດທະນາຂອງຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງ, ໂຣກໂຣກເບົາຫວານແລະໂຣກບ້າຂອງສຸດຍອດແມ່ນລັກສະນະ. ອີກ ໜຶ່ງ ມາດຖານຂອງການເປັນໂລກເບົາຫວານໃນລະດັບ 4 ແມ່ນທ່າອ່ຽງໃນການພັດທະນາອາການໂລກເບົາຫວານເລື້ອຍໆ: hyperglycemic, hyperosmolar, ketoacidotic.
ຂໍ້ມູນເພີ່ມເຕີມ
ກາວຄວນເກັບຮັກສາໄວ້ໃນອຸນຫະພູມອາກາດຈາກ 15 0 C ເຖິງ 25 0 C. ຊີວິດຂອງຢາຂອງຢາແມ່ນຂື້ນກັບຮູບແບບຂອງການປ່ອຍ - ແຕ່ 2 ຫາ 10 ປີ.
ເມັດກາວ 0.5 ກຣາມ 10 ເມັດ.
Glucose 500mg No 20 ເມັດ
ການແກ້ໄຂບັນຫານ້ ຳ ຕານ ສຳ ລັບການ້ ຳ ຕົ້ມ 5% 200 ມລ
ການແກ້ໄຂບັນຫານ້ ຳ ຕານ ສຳ ລັບຕຸກ 10% 200 ml
ການແກ້ໄຂບັນຫານ້ ຳ ຕານ ສຳ ລັບການ້ ຳ ຕົ້ມ 5% 400 ມລ
ການແກ້ໄຂບັນຫາກາວ 5% 200 ມລ
ນ້ ຳ ຕານ 5% ສຳ ລັບການລະລາຍ 200ml ນ້ ຳ ເບີ 1 ຂວດ / Mosfarm /
ຂໍ້ມູນກ່ຽວກັບຢາແມ່ນຖືກຜະລິດໂດຍທົ່ວໄປ, ສະ ໜອງ ໃຫ້ເພື່ອຈຸດປະສົງຂໍ້ມູນແລະບໍ່ປ່ຽນແທນ ຄຳ ແນະ ນຳ ຢ່າງເປັນທາງການ. ການໃຊ້ຢາດ້ວຍຕົນເອງແມ່ນອັນຕະລາຍຕໍ່ສຸຂະພາບ!
ອຸນຫະພູມຮ່າງກາຍທີ່ສູງທີ່ສຸດແມ່ນຖືກບັນທຶກຢູ່ທີ່ Willie Jones (ສະຫະລັດອາເມລິກາ), ຜູ້ທີ່ຖືກເຂົ້າໂຮງ ໝໍ ດ້ວຍອຸນຫະພູມ 46,5 ° C.
ທັນຕະແພດໄດ້ປະກົດຕົວຂ້ອນຂ້າງບໍ່ດົນມານີ້. ກັບມາໃນສະຕະວັດທີ 19, ມັນແມ່ນ ໜ້າ ທີ່ຂອງຊ່າງຕັດຜົມ ທຳ ມະດາທີ່ຈະດຶງແຂ້ວທີ່ເປັນພະຍາດອອກມາ.
ອາຍຸຍືນສະເລ່ຍຂອງຝ່າຍຊ້າຍແມ່ນ ໜ້ອຍ ກ່ວາຝ່າຍຂວາ.
ຕັບແມ່ນອະໄວຍະວະທີ່ ໜັກ ທີ່ສຸດໃນຮ່າງກາຍຂອງພວກເຮົາ. ນ້ ຳ ໜັກ ສະເລ່ຍຂອງນາງແມ່ນ 1.5 ກິໂລ.
ພະຍາດທີ່ຫາຍາກທີ່ສຸດແມ່ນພະຍາດ Kuru. ມີພຽງແຕ່ຜູ້ຕາງ ໜ້າ ຂອງຊົນເຜົ່າ Fore ໃນ New Guinea ເທົ່ານັ້ນທີ່ເຈັບປ່ວຍກັບນາງ. ຄົນເຈັບຕາຍຫົວເລາະ. ມັນໄດ້ຖືກເຊື່ອວ່າສາເຫດຂອງພະຍາດແມ່ນການກິນສະຫມອງຂອງມະນຸດ.
ກະດູກຂອງມະນຸດແຂງກວ່າຊີມັງ 4 ເທົ່າ.
ແມ່ຍິງສ່ວນຫຼາຍສາມາດໄດ້ຮັບຄວາມສຸກຈາກການພິຈາລະນາເບິ່ງຮ່າງກາຍທີ່ສວຍງາມຂອງເຂົາເຈົ້າຢູ່ໃນກະຈົກຫຼາຍກວ່າການຮ່ວມເພດ. ສະນັ້ນ, ແມ່ຍິງ, ຈົ່ງພະຍາຍາມເພື່ອຄວາມກົມກຽວ.
ໃນລະຫວ່າງການຈາມ, ຮ່າງກາຍຂອງພວກເຮົາຢຸດເຊົາເຮັດວຽກ ໝົດ. ແມ່ນແຕ່ຫົວໃຈກໍ່ຢຸດ.
ຜູ້ທີ່ມີການສຶກສາແມ່ນມີຄວາມອ່ອນໄຫວຕໍ່ກັບພະຍາດສະ ໝອງ. ກິດຈະ ກຳ ທາງປັນຍາປະກອບສ່ວນສ້າງເນື້ອເຍື່ອເພີ່ມເຕີມເພື່ອຊົດເຊີຍຄົນປ່ວຍ.
ຖ້າທ່ານລົ້ມລົງຈາກລາ, ທ່ານມີແນວໂນ້ມທີ່ຈະມ້ວນຄໍຂອງທ່ານກ່ວາຖ້າທ່ານຕົກຈາກມ້າ. ພຽງແຕ່ຢ່າພະຍາຍາມປະຕິເສດ ຄຳ ເວົ້ານີ້.
ໃນປະເທດອັງກິດມີກົດ ໝາຍ ອີງຕາມທີ່ ໝໍ ຜ່າຕັດສາມາດປະຕິເສດທີ່ຈະປະຕິບັດການຜ່າຕັດຄົນເຈັບຖ້າລາວສູບຢາຫຼືມີນ້ ຳ ໜັກ ເກີນ. ບຸກຄົນໃດຫນຶ່ງຄວນປະຖິ້ມນິໄສທີ່ບໍ່ດີ, ແລະຫຼັງຈາກນັ້ນ, ບາງທີ, ລາວຈະບໍ່ຕ້ອງການການແຊກແຊງທາງການຜ່າຕັດ.
ອີງຕາມການຄົ້ນຄ້ວາຂອງ WHO, ການສົນທະນາກັນເປັນເວລາເຄິ່ງຊົ່ວໂມງໃນໂທລະສັບມືຖືເພີ່ມໂອກາດໃນການພັດທະນາເນື້ອງອກໃນສະ ໝອງ 40%.
ນັກວິທະຍາສາດອາເມລິກາໄດ້ ດຳ ເນີນການທົດລອງກ່ຽວກັບ ໜູ ແລະສະຫຼຸບວ່ານ້ ຳ ໝາກ ໂມປ້ອງກັນການພັດທະນາຂອງເສັ້ນເລືອດໃນເສັ້ນເລືອດ. ໜູ ກຸ່ມ ໜຶ່ງ ດື່ມນ້ ຳ ທຳ ມະດາ, ແລະກຸ່ມທີສອງແມ່ນນ້ ຳ ໝາກ ໂມ. ດ້ວຍເຫດນັ້ນ, ເຮືອຂອງກຸ່ມທີ 2 ບໍ່ມີແຜ່ນ cholesterol.
ໃນຄວາມພະຍາຍາມເພື່ອໃຫ້ຄົນເຈັບອອກໄປ, ແພດມັກຈະໄປໄກເກີນໄປ. ດັ່ງນັ້ນ, ຕົວຢ່າງ, Charles Jensen ທີ່ແນ່ນອນໃນໄລຍະເວລາແຕ່ປີ 1954 ເຖິງປີ 1994. ໄດ້ລອດຊີວິດຫຼາຍກ່ວາ 900 ການ ດຳ ເນີນງານການ ກຳ ຈັດ neoplasm.
ໃນຊີວິດ, ຄົນໂດຍສະເລ່ຍຜະລິດນ້ ຳ ລາຍບໍ່ ໜ້ອຍ ກວ່າສອງ ໜອງ.
ເດັກມີອາການໄຂ້ສູງ, ດັງດັງ, ເຈັບຄໍ. ມັນເຢັນຫຼືໄຂ້ຫວັດບໍ? ພວກເຮົາຈະພະຍາຍາມອະທິບາຍອາການທົ່ວໄປທີ່ສຸດຂອງໄຂ້ຫວັດໃຫຍ່ຮ່ອງກົງ.
ຄວາມຄິດເຫັນທີ່ມີການຖົກຖຽງຫຼາຍທີ່ສຸດມີກ່ຽວກັບນ້ ຳ ຕານ, ແຕ່ເຖິງຢ່າງໃດກໍ່ຕາມ, ການມີຢູ່ໃນຮ່າງກາຍໃນປະລິມານປານກາງແມ່ນ ຈຳ ເປັນແທ້ໆ. ມັນມີຜົນກະທົບຕໍ່ ໜ້າ ທີ່ຂອງຮ່າງກາຍ ຈຳ ນວນ ໜຶ່ງ ທີ່ມັນເຂົ້າກັບອາຫານ. ຖືກດູດຊືມຈາກລະບົບຍ່ອຍອາຫານ, ອາຫານຖືກແບ່ງອອກເປັນທາດແປ້ງທີ່ໄວແລະສັບຊ້ອນ, ພ້ອມທັງສານອື່ນໆ. Glucose ແມ່ນພຽງແຕ່ຫນຶ່ງປະເພດຂອງທາດແປ້ງ.
ມັນມີຄຸນສົມບັດຫຍັງແດ່?
ສານທີ່ມີຊື່ສຽງຖືກຄົ້ນພົບໃນສະຕະວັດທີ 19; ອີງຕາມໂຄງສ້າງຂອງມັນ, ມັນແມ່ນນ້ ຳ ຕານ 6-atom. ຮູບລັກສະນະ - ໄປເຊຍກັນຫວານ. Glucose ມີຜົນຕໍ່ຫຼາຍຂະບວນການທີ່ເກີດຂື້ນໃນຮ່າງກາຍ, ເຊັ່ນດຽວກັນກັບ:
- ມີເນື້ອໃນແຄລໍລີ່ຕ່ ຳ
- ຍ່ອຍງ່າຍ
- ມີຜົນກະທົບໃນທາງບວກຕໍ່ວຽກງານຂອງຫົວໃຈ
- ແມ່ນສ່ວນປະກອບທີ່ ສຳ ຄັນໃນການຮັກສາໂລກເມົາເຫຼົ້າ, ແມ່ນສ່ວນ ໜຶ່ງ ຂອງຢາຕ້ານອາການຊshockອກແລະເລືອດທົດແທນ,
- ບຳ ລຸງສະ ໝອງ ຢ່າງສົມບູນ, ດ້ວຍຄວາມກົດດັນທາງປັນຍາທີ່ເພີ່ມຂື້ນແມ່ນຖືກສະ ເໜີ ໃຫ້ເປັນວິທີການສຸມໃສ່ຄວາມສົນໃຈ,
- ຂັດຂວາງຄວາມອຶດຫິວ
- ຊ່ວຍໃນການປັບສະພາບຈິດໃຈ, ຊ່ວຍໃຫ້ຄວາມສະຫງົບພາຍໃນ.
ມີພຽງແຕ່ lozenges ເທົ່ານັ້ນທີ່ແກ້ໄຂບັນຫາການກັບມາຂອງຄວາມສາມາດດ້ານກົດ ໝາຍ. ຖ້າຫາກວ່າທາດນ້ ຳ ຕານຍັງບໍ່ຖືກ ນຳ ໃຊ້ໂດຍຮ່າງກາຍ, ຫຼັງຈາກນັ້ນ, ມັນຈະຖືກ ນຳ ໄປຝາກໄວ້ໃນຕັບ (glycogen), ໃນກ້າມ. ເມື່ອມີຄວາມຕ້ອງການພະລັງງານເພີ່ມເຕີມ, ຮ່າງກາຍຈະໃຊ້ສະຫງວນດັ່ງກ່າວ.
ຜະລິດຕະພັນທີ່ມີ glucose
ຖ້າພວກເຮົາ ຄຳ ນຶງເຖິງວ່າມີໂມເລກຸນ້ ຳ ຕານ ຈຳ ນວນຫຼວງຫຼາຍໃນສູດທາດນ້ ຳ ຕານ, ຫຼັງຈາກນັ້ນເຫັນໄດ້ວ່າມັນສ່ວນຫຼາຍແມ່ນພົບໃນອາຫານຫວານ.
ອຸດົມສົມບູນທີ່ສຸດໃນສານນີ້ແມ່ນຖືກກັ່ນຕອງ, ໃນນັ້ນເກືອບ 100%. ຜະລິດຕະພັນຂອງເຜິ້ງ - ນໍ້າເຜິ້ງບັນຈຸ 80%, ຫຼາຍໃນວັນທີ, ຂີງ, ແລະອື່ນໆ. ອັດຕາສ່ວນທີ່ສູງພໍສົມຄວນພົບເຫັນຢູ່ໃນທັນຍາພືດແລະເຂົ້າ ໜົມ ປັງ.
ຍົກຕົວຢ່າງ, ໃນ buckwheat - ປະມານ 60%, ແລະໃນເຂົ້າບາເລ - 67%.
ມັນເປັນສິ່ງທີ່ ໜ້າ ສົນໃຈທີ່ຈະຮູ້ວ່າ ຈຳ ນວນ glucose ທີ່ ຈຳ ເປັນຕໍ່ຮ່າງກາຍແມ່ນຂື້ນກັບນ້ ຳ ໜັກ ຂອງຄົນທີ່ຄູນ 2,6. ໃນຄວາມເປັນຈິງ, ດ້ວຍນໍ້າ ໜັກ 60 ກິໂລກຣາມ, ທ່ານສາມາດໃຊ້ນໍ້າຕານໃນປະລິມານ 156 ກຼາມ.
ນອກຈາກນັ້ນ, ການໄດ້ຮັບພາຍໃນຮ່າງກາຍດ້ວຍອາຫານ, ທາດນ້ ຳ ຕານສາມາດເປັນຜະລິດຕະພັນທີ່ເປັນເອກະລາດ, ເຊິ່ງປະຕິບັດໃນຮູບຊົງກົມ, ຫວານ, ຜະລິດໃນຮູບແບບຂອງເມັດ, lozenges. ພວກມັນຖືກຂາຍຢູ່ທຸກໆຮ້ານຂາຍຢາ, ແລະມີຄວາມລຶ້ງເຄີຍກັບທຸກໆຄົນຕັ້ງແຕ່ໄວເດັກ.
ລາຄາຂອງນາງແມ່ນນ້ອຍ. ຖ້າຄົນຢູ່ໂຮງ ໝໍ ແລະມີຄວາມ ຈຳ ເປັນຕ້ອງໄດ້ເຕີມເງິນຄືນ, ທ່ານ ຈຳ ເປັນຕ້ອງຕື່ມໃສ່ຄັງ ສຳ ຮອງພະລັງງານ, ຫຼັງຈາກນັ້ນພວກເຂົາໃຊ້ນ້ ຳ ຢອດດ້ວຍວິທີແກ້ໄຂທາດນ້ ຳ ຕານ, ຈາກນັ້ນມັນໄປຮອດເປົ້າ ໝາຍ ໂດຍກົງແລະວ່ອງໄວ, ຢູ່ໃນເລືອດໂດຍກົງ.
Glucose ອັນຕະລາຍໄດ້ແນວໃດ?
ເພື່ອໃຫ້ມີສຸຂະພາບທີ່ດີຢ່າງຕໍ່ເນື່ອງອະນຸຍາດໃຫ້ມີສ່ວນປະກອບທີ່ດີທີ່ສຸດຂອງເລືອດເຊິ່ງປະກອບດ້ວຍປະລິມານນໍ້າຕານປົກກະຕິ. ມາດຕະຖານຂອງມັນຄວນກົງກັບຕົວຊີ້ວັດບາງຢ່າງທີ່ຖືກຄວບຄຸມໂດຍອິນຊູລິນ. ມັນຖືກຜະລິດໂດຍກະຕ່າຍແລະເຮັດໃຫ້ປະລິມານຂອງມັນຢູ່ໃນເລືອດ, ໂດຍສະເພາະໃນເວລາທີ່ຄົນເຮົາກິນຫວານຫຼາຍ.
ຖ້າການຜະລິດອິນຊູລິນໃນຮ່າງກາຍບໍ່ພຽງພໍທີ່ຈະເຮັດໃຫ້ປະລິມານນ້ ຳ ຕານປົກກະຕິ, ຈາກນັ້ນປະກົດການເຊັ່ນພະຍາດເບົາຫວານແມ່ນເກີດຂື້ນ.
ໃນເລື່ອງນີ້, ການເພີ່ມຂື້ນຂອງລະດັບ glucose ທີ່ບໍ່ຄວບຄຸມຈະເກີດຂື້ນໃນຮ່າງກາຍ, ເຊິ່ງກະຕຸ້ນໃຫ້ເກີດການລົບກວນຂອງລະບົບທາງເດີນອາຫານ, ສົ່ງເສີມການລະລາຍໄຂມັນ, ຄວາມກົດດັນຂອງ pancreatic, ລັກສະນະຂອງອາການແພ້, ສົ່ງເສີມການປາກົດຕົວຂອງໂຣກ thrombosis, ແລະອື່ນໆ. ເປັນຜົນມາຈາກການນີ້, ຖ້າຄົນເຮົາມີອາການເສີຍເມີຍ (ຍ້ອນການເຈັບເປັນຂອງຍາດພີ່ນ້ອງຄົນຕໍ່ໄປ), ມັນຕ້ອງມີຄວາມຮັບຜິດຊອບທັງ ໝົດ ໃນການກິນຂອງຫວານ.
ມາດຕະຖານກ່ຽວກັບນ້ ຳ ຕານໃນເລືອດແມ່ນຫຍັງ?
ເພື່ອ ກຳ ນົດນ້ ຳ ຕານໃນເລືອດ, ວິທີການວິເຄາະໃນຫ້ອງທົດລອງແລະຕົວຊີ້ວັດຂອງອຸປະກອນວັດແທກພິເສດ, ກາວ. ນີ້ໄດ້ຖືກພິຈາລະນາເມື່ອເວລາສຸດທ້າຍທີ່ຄົນກິນເຂົ້າ.
ຖ້າ 8 ຊົ່ວໂມງໄດ້ຜ່ານໄປຫຼັງຈາກກິນເຂົ້າ, ຫຼັງຈາກນັ້ນ, ການອ່ານ 3 - 3.5 mmol / ລິດແມ່ນຖືວ່າເປັນມາດຕະຖານ. ດ້ວຍພຶດຕິ ກຳ ຂອງການວັດແທກພາຍຫຼັງ 2 ຊົ່ວໂມງ, ຕົວຊີ້ວັດນີ້ຄວນຈະຢູ່ພາຍໃນ 7.8.
ຖ້າຕົວເລກປະກົດຢູ່ໃນອຸປະກອນຫຼືໃນການວິເຄາະ, ເຊິ່ງສະແດງອອກໃນ 10 ໜ່ວຍ ຫຼືຫຼາຍກວ່ານັ້ນ, ພວກເຮົາ ກຳ ລັງເວົ້າເຖິງການກິນເກີນ - hyperglycemia.
ແມ່ນຫຍັງທີ່ກິນເພາະຖ້າກິນເປັນ?
ຖ້າຄົນເຮົາມີສຸຂະພາບແຂງແຮງ, ອັນຕະລາຍ ສຳ ລັບລາວກໍ່ຈະເກີດຂື້ນເມື່ອກິນນ້ ຳ ຕານແມ່ນ 4 ເທົ່າທີ່ອະນຸຍາດໃນແຕ່ລະມື້.
ຖ້າມັນເກີດຂື້ນວ່າຄົນຜູ້ ໜຶ່ງ ກິນ polysweet ຫຼືນ້ ຳ ຕານໃນຮູບແບບບໍລິສຸດຂອງມັນ, ຫຼັງຈາກນັ້ນອາການທ້ອງອືດອາດຈະເກີດຂື້ນພ້ອມກັບອາການຖອກທ້ອງ, ພ້ອມທັງອາການຮາກ. ຖ້າຖືກກວດພົບວ່າເປັນໂຣກເບົາຫວານ, ຄົນເຈັບອາດຈະຕົກຢູ່ໃນສະພາບຮ້າຍແຮງ.
ອາການຕ່າງໆທີ່ຢູ່ໃນສະຖານະການທີ່ຫຍຸ້ງຍາກດັ່ງກ່າວແມ່ນເວົ້າໄດ້ຊັດເຈນວ່າຜູ້ປ່ວຍເບົາຫວານຈະ ກຳ ນົດການເລີ່ມຕົ້ນຂອງສະຕິ, ເຊິ່ງມີອາການດັ່ງຕໍ່ໄປນີ້:
- ຄວາມຫິວໂຫຍທີ່ເພີ່ມຂື້ນ, ປາກແຫ້ງຫຼາຍເກີນໄປ
- ຖ່າຍເບົາເລື້ອຍໆ,
- ງ້ວງຊຶມ, ຮູ້ສຶກເມື່ອຍ
- ຮູບລັກສະນະຂອງອາການຄັນຕາມຜິວຫນັງ,
- ສະຕິເປັນປົກກະຕິ, ມືດມົວເບິ່ງ,
- ການເຮັດວຽກຂອງຫົວໃຈສະຫມໍ່າສະເຫມີ.
ອາການດັ່ງກ່າວປະກົດວ່າເກືອບຈະເກີດກັບກໍລະນີທີ່ຂາດແຄນຂອງການກິນເກີນ. ສຳ ລັບຜູ້ທີ່ເປັນໂລກເບົາຫວານ, ການກະໂດດຂັ້ນດັ່ງກ່າວໃນລະດັບນ້ ຳ ຕານໃນເລືອດມີຜົນສະທ້ອນທີ່ເປັນອັນຕະລາຍຫຼາຍ, ມັນມີຜົນຕໍ່ອະໄວຍະວະອື່ນໆແລະລະບົບຕ່າງໆຂອງຮ່າງກາຍ.
ໃນຜູ້ທີ່ເປັນໂລກເບົາຫວານ, ບາດແຜຈະຫາຍດີຫຼາຍ, ກະດູກຈະກາຍເປັນສິ່ງທີ່ແຜ່ລາມ, ແລະຄວາມສ່ຽງຂອງການເກີດແຜໃນຜີປີສາດຈະເພີ່ມຂື້ນ. ພວກມັນມັກຈະມີອາການເຈັບຢູ່ແຂນແລະຂາ, ວິໄສທັດເສີຍຫາຍໄປ (ເຖິງຕາບອດ).
ສິ່ງທີ່ ສຳ ຄັນທີ່ສຸດແມ່ນການປ້ອງກັນ, ນັ້ນແມ່ນສິ່ງທີ່ທ່ານຕ້ອງມີຢູ່ເລື້ອຍໆໃນອາຫານການກິນຂອງທ່ານທີ່ຫຼຸດຜ່ອນ ນຳ ້ຕານ. ໃນບັນດາສິ່ງເຫຼົ່ານີ້ສາມາດຖືກລະບຸຊື່ສາລີ, ຜັກບົ່ວຕົ້ມ, ໝາກ ແຕງສົດ, ໝາກ ຂາມ, ຜັກສະລັດທຸກຊະນິດ.
ໃຫ້ແນ່ໃຈວ່າສັງເກດເບິ່ງລະບອບການດື່ມເພື່ອໃຫ້ມີທາດແຫຼວພຽງພໍໃນເລືອດ. ທ່ານສາມາດໃຊ້ເຄື່ອງແກ້ທີ່ຊ່ວຍຫຼຸດລະດັບຂອງນ້ ຳ ຕານໃນເລືອດ. ພວກມັນຖືກປະຕິບັດຕາມທີ່ແພດສັ່ງ. ໂຣກເບົາຫວານໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເຮັງ.
ສະນັ້ນ, ທ່ານຄວນລະມັດລະວັງຫຼາຍຂຶ້ນກ່ຽວກັບລະດັບຂອງນ້ ຳ ຕານເຊິ່ງຄວນຈະເປັນປົກກະຕິຢູ່ສະ ເໝີ.
ຂໍ້ມູນໃນເວັບໄຊທ໌ແມ່ນໃຫ້ ຄຳ ແນະ ນຳ ໃນ ທຳ ມະຊາດແລະບໍ່ແມ່ນ ຄຳ ແນະ ນຳ ສຳ ລັບການກະ ທຳ, ພວກເຮົາແນະ ນຳ ໃຫ້ທ່ານປຶກສາທ່ານ ໝໍ ເພື່ອຂໍຄວາມຊ່ວຍເຫຼືອ!
ການແກ້ໄຂບັນຫາກາວ: ຄຳ ແນະ ນຳ ສຳ ລັບໃຊ້ ສຳ ລັບສັກ

Glucose ແມ່ນ ໜຶ່ງ ໃນສັດຕູທີ່ ສຳ ຄັນຂອງຜູ້ເປັນໂລກເບົາຫວານ. ໂມເລກຸນຂອງມັນ, ເຖິງວ່າຈະມີຂະ ໜາດ ໃຫຍ່ພໍສົມຄວນໃນການພົວພັນກັບໂມເລກຸນຂອງເກືອ, ແຕ່ສາມາດອອກຈາກເສັ້ນເລືອດໄດ້ຢ່າງໄວວາ.
ເພາະສະນັ້ນ, ຈາກພື້ນທີ່ intercellular, dextrose ຜ່ານເຂົ້າໄປໃນຈຸລັງ. ຂະບວນການນີ້ກາຍເປັນເຫດຜົນຕົ້ນຕໍຂອງການຜະລິດອິນຊູລິນເພີ່ມເຕີມ.
ເປັນຜົນມາຈາກການປ່ອຍຕົວນີ້, ການເຜົາຜານອາຫານຕໍ່ນ້ ຳ ແລະອາຍຄາບອນໄດອອກໄຊຍ໌ເກີດຂື້ນ. ຖ້າມີສານ dextrose ໃນເສັ້ນເລືອດເຂັ້ມຂົ້ນເກີນໄປ, ຈາກນັ້ນການໃຊ້ຢາຫຼາຍເກີນໄປໂດຍບໍ່ມີອຸປະສັກຈະຖືກໄລ່ອອກຈາກ ໜິ້ວ ໄຂ່ຫຼັງ.
ຕົວຊີ້ບອກແລະ contraindications ສໍາລັບການນໍາໃຊ້
ທາດນ້ ຳ ຕານທີ່ຜະລິດໃນເມັດແມ່ນຖືກ ກຳ ນົດໄວ້ ສຳ ລັບ:
- ການຂາດສານອາຫານທາດແປ້ງ
- hypoglycemia (ນໍ້າຕານໃນເລືອດຕໍ່າ),
- ການເປັນພິດກັບສານພິດ hepatotropic (paracetamol, aniline, tetrachloride ກາກບອນ) ຂອງຄວາມຮຸນແຮງໃນລະດັບປານກາງຫາປານກາງ,
- ຂາດນໍ້າ (ຖອກທ້ອງ, ຮາກ).
ການໃຊ້ຢາໃນໄລຍະຍາວສາມາດປະກອບສ່ວນເຂົ້າໃນການພັດທະນາຂອງໂລກ hypokalemia (ໃນເລືອດ, ຄວາມເຂັ້ມຂົ້ນຂອງທາດໄອໂຊຊຽມຫຼຸດລົງ), hypervolemia (ປະລິມານເພີ່ມຂື້ນຂອງການໄຫຼວຽນຂອງ plasma ແລະເລືອດ) ແລະ hyperglycemia.
ສ່ວນປະກອບແລະຄຸນລັກສະນະຂອງວິທີແກ້ໄຂ
ຢາບັນຈຸມີປະລິມານ 100 ມລ:
- glucose 5 g ຫຼື 10 g (ສານທີ່ມີການເຄື່ອນໄຫວ),
- sodium chloride, ນ້ ຳ ສຳ ລັບສັກ 100 ml, ກົດ hydrochloric 0.1 M (excipients).
ວິທີແກ້ໄຂນ້ ຳ ຕານແມ່ນທາດແຫຼວທີ່ບໍ່ມີສີຫລືສີເຫຼືອງເລັກນ້ອຍ.
Glucose ແມ່ນ monosaccharide ທີ່ ສຳ ຄັນເຊິ່ງກວມເອົາສ່ວນ ໜຶ່ງ ຂອງການໃຊ້ຈ່າຍພະລັງງານ. ມັນແມ່ນແຫຼ່ງຕົ້ນຕໍຂອງທາດແປ້ງທີ່ຍ່ອຍໄດ້ງ່າຍ. ປະລິມານແຄລໍລີ່ຂອງສານແມ່ນ 4 kcal ຕໍ່ກຼາມ.
ສ່ວນປະກອບຂອງຢາແມ່ນສາມາດມີຜົນກະທົບທີ່ຫຼາກຫຼາຍ: ເສີມຂະຫຍາຍຂະບວນການຜຸພັງແລະຫຼຸດຜ່ອນ, ປັບປຸງການເຮັດວຽກຂອງຕັບຕ້ານມະເຮັງ. ຫຼັງຈາກການບໍລິຫານແບບ intravenous, ສານຫຼຸດລົງຢ່າງຫຼວງຫຼາຍການຂາດທາດໄນໂຕຣເຈນແລະໂປຣຕີນ, ແລະຍັງເລັ່ງການສະສົມຂອງ glycogen.
ການກະກຽມ isotonic ຂອງ 5% ແມ່ນບາງສ່ວນສາມາດຕື່ມຂໍ້ມູນການຂາດນ້ໍາ. ມັນມີຜົນກະທົບທີ່ເຮັດໃຫ້ລະລາຍແລະຍ່ອຍອາຫານ, ເປັນຜູ້ສະ ໜອງ ທາດອາຫານທີ່ມີຄຸນຄ່າແລະສົມບູນໄວ.
ດ້ວຍການແນະ ນຳ ວິທີແກ້ໄຂທາດ hypertonic 10%:
- ຄວາມດັນເລືອດ osmotic ສູງເຖີງ
- ການໄຫຼເຂົ້າຂອງແຫຼວເຂົ້າສູ່ກະແສເລືອດ,
- ຂະບວນການ E -book ແມ່ນກະຕຸ້ນ,
- ໜ້າ ທີ່ ທຳ ຄວາມສະອາດປັບປຸງຄຸນນະພາບ,
- diuresis ເພີ່ມຂື້ນ.
ຢາຖືກບົ່ງບອກເຖິງຜູ້ໃດ?
ວິທີແກ້ໄຂ 5% ທີ່ປະກອບສ່ວນເຂົ້າໃນການປະກອບສ່ວນເຂົ້າໃນ:
- ການທົດແທນນ້ ຳ ທີ່ສູນຫາຍໄປຢ່າງໄວວາ (ມີການສູນເສຍນ້ ຳ ທົ່ວໄປ, ແລະການສູນເສຍນ້ ຳ ໃນຈຸລັງ),
- ການລົບລ້າງສະພາບການຊshockອກແລະການລົ້ມລົງ (ເປັນສ່ວນ ໜຶ່ງ ຂອງສ່ວນປະກອບຂອງການຕ້ານອາການຊandອກແລະການທົດແທນທາດແຫຼວໃນເລືອດ).
ການແກ້ໄຂບັນຫາ 10% ມີຕົວຊີ້ບອກດັ່ງກ່າວ ສຳ ລັບການ ນຳ ໃຊ້ແລະການບໍລິຫານແບບ intravenous:
- ມີອາການຂາດນ້ ຳ (ປວດຮາກ, ຍ່ອຍອາຫານ, ໃນເວລາຕໍ່ມາ),
- ໃນກໍລະນີເປັນພິດກັບສານເບື່ອຫຼືຢາທຸກຊະນິດ (ທາດອາຊີນິກ, ຢາ, ທາດຄາບອນໂມນອັອກໄຊ, phosgene, ສານໄຊຢາໄນ, ສານອາຊີລິນ),
- ມີໂຣກຕັບ, ໂຣກຕັບອັກເສບ, ໂຣກຕັບແຂງ, ໂຣກຕັບ, ໂຣກສະ ໝອງ ແລະໂຣກປອດ, ເຍື່ອຫຸ້ມສະມອງ, ໂຣກຫົວໃຈວາຍ, ໂຣກຫົວໃຈ, ໂຣກຕິດເຊື້ອ, ການຕິດເຊື້ອດ້ວຍສານພິດ,
- ໃນໄລຍະການກະກຽມວິທີແກ້ໄຂບັນຫາຢາເສບຕິດ ສຳ ລັບການບໍລິຫານແບບ intravenous (ເອກ 5% ແລະ 10%).
ຂ້ອຍຄວນໃຊ້ຢາແນວໃດ?
ວິທີແກ້ໄຂ isotonic ຂອງ 5% ຄວນໄດ້ຮັບການ dripped ໃນອັດຕາທີ່ເປັນໄປໄດ້ທີ່ສູງທີ່ສຸດຂອງ 7 ml ຕໍ່ນາທີ (150 ຢອດຕໍ່ນາທີຫຼື 400 ml ຕໍ່ຊົ່ວໂມງ).
ສຳ ລັບຜູ້ໃຫຍ່, ຢາດັ່ງກ່າວສາມາດບໍລິຫານໄດ້ຢ່າງເຂັ້ມຂຸ້ນໃນປະລິມານ 2 ລິດຕໍ່ມື້. ມັນເປັນໄປໄດ້ທີ່ຈະກິນຢາ subcutaneously ແລະໃນ enemas.
ການແກ້ໄຂ hypertonic (10%) ແມ່ນສະແດງໃຫ້ເຫັນ ສຳ ລັບການ ນຳ ໃຊ້ໂດຍການບໍລິຫານທາງເສັ້ນເລືອດໃນປະລິມານ 20/40/50 ມລຕໍ່ລິດ. ຖ້າມີຫຼັກຖານ, ແລ້ວຢອດນໍ້າມັນບໍ່ໃຫ້ໄວກວ່າ 60 ຢອດຕໍ່ນາທີ. ປະລິມານທີ່ສູງສຸດ ສຳ ລັບຜູ້ໃຫຍ່ແມ່ນ 1000 ມລ.
ປະລິມານຢາທີ່ແນ່ນອນແມ່ນຂື້ນກັບຄວາມຕ້ອງການຂອງແຕ່ລະອົງການຈັດຕັ້ງໃດ ໜຶ່ງ. ຜູ້ໃຫຍ່ທີ່ບໍ່ມີນ້ ຳ ໜັກ ເກີນຕໍ່ມື້ສາມາດກິນໄດ້ບໍ່ເກີນ 4-6 g / kg ຕໍ່ມື້ (ປະມານ 250-450 g ຕໍ່ມື້). ໃນກໍລະນີນີ້, ປະລິມານຂອງນ້ ຳ ທີ່ຖືກສີດຄວນຈະເປັນ 30 ມລ / ກິໂລຕໍ່ມື້.
ດ້ວຍຄວາມເຂັ້ມຂອງການຫຼຸດລົງຂອງຂະບວນການທາງເດີນອາຫານ, ມີຕົວຊີ້ບອກເພື່ອຫຼຸດປະລິມານປະ ຈຳ ວັນໃຫ້ 200-300 ກຣາມ.
ຖ້າມີການປິ່ນປົວໃນໄລຍະຍາວ, ກໍ່ຄວນເຮັດແບບນີ້ພາຍໃຕ້ການຕິດຕາມຢ່າງໃກ້ຊິດຂອງລະດັບນ້ ຳ ຕານ serum.
ສຳ ລັບການດູດຊຶມຂອງ glucose ຢ່າງໄວວາແລະສົມບູນໃນບາງກໍລະນີ, ຕ້ອງມີການບໍລິຫານອິນຊູລິນພ້ອມໆກັນ.
ຄວາມເປັນໄປໄດ້ຂອງຕິກິລິຍາທາງລົບຕໍ່ສານດັ່ງກ່າວ
ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້ລະບຸວ່າສ່ວນປະກອບຫຼືສານຫຼັກໃນບາງກໍລະນີສາມາດເຮັດໃຫ້ເກີດປະຕິກິລິຍາໃນທາງລົບຂອງຮ່າງກາຍໃນການບໍລິຫານນ້ ຳ ຕານໃນລະດັບ 10%, ຕົວຢ່າງ:
- ໄຂ້
- hypervolemia
- hyperglycemia
- ຄວາມລົ້ມເຫຼວສ້ວຍແຫຼມໃນ ventricle ຊ້າຍ.
ການ ນຳ ໃຊ້ໃນໄລຍະຍາວ (ຫລືຈາກການບໍລິຫານໄວເກີນໄປຂອງປະລິມານຫຼາຍ) ຂອງຢາດັ່ງກ່າວສາມາດເຮັດໃຫ້ເກີດອາການບວມ, ເຮັດໃຫ້ເປັນນ້ ຳ, ກະທົບກະເທືອນສະພາບຂອງຕັບຫຼືເຮັດໃຫ້ເສື່ອມສະມັດຂອງເຄື່ອງອຸປະກອນການສຶກສາຂອງຕັບອ່ອນ.
ໃນສະຖານທີ່ເຫຼົ່ານັ້ນທີ່ລະບົບ ສຳ ລັບການບໍລິຫານທາງເສັ້ນເລືອດໄດ້ຖືກເຊື່ອມຕໍ່, ການພັດທະນາຂອງການຕິດເຊື້ອ, ໂຣກ thrombophlebitis ແລະເນື້ອເຍື່ອເນື້ອເຍື່ອເປັນໄປໄດ້, ຂຶ້ນກັບການລະບາດຂອງເສັ້ນເລືອດ. ປະຕິກິລິຍາຄ້າຍຄືກັນກັບການກະກຽມນ້ ຳ ຕານໃນ ampoules ສາມາດເກີດມາຈາກຜະລິດຕະພັນເນົ່າເປື່ອຍຫຼືດ້ວຍກົນລະຍຸດການບໍລິຫານທີ່ບໍ່ຖືກຕ້ອງ.
ດ້ວຍການບໍລິຫານແບບ intravenous, ການລະເມີດຂອງການເຜົາຜະຫລານໄຟຟ້າສາມາດສັງເກດໄດ້:
- hypokalemia
- ໂລກກີນເລືອດ,
- hypomagnesemia.
ເພື່ອຫລີກລ້ຽງປະຕິກິລິຍາທີ່ບໍ່ດີຕໍ່ອົງປະກອບຂອງຢາໃນຄົນເຈັບ, ມັນ ຈຳ ເປັນຕ້ອງໄດ້ສັງເກດເບິ່ງຢ່າງລະມັດລະວັງກ່ຽວກັບປະລິມານທີ່ແນະ ນຳ ແລະເຕັກນິກຂອງການບໍລິຫານທີ່ ເໝາະ ສົມ.
ແມ່ນ້ ຳ ຕານໃນລະດັບໃດ?
ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້ສະ ໜອງ ຂໍ້ມູນກ່ຽວກັບການຕ້ານການ ນຳ ໃຊ້ຕົ້ນຕໍ:
- ພະຍາດເບົາຫວານ
- ໂຣກສະຫມອງແລະປອດ,
- hyperglycemia
- hyperamolar ເສຍສະຕິ,
- hyperlactacidemia, ພະຍາດເບົາຫວານ
- ຄວາມລົ້ມເຫຼວຂອງການໄຫຼວຽນຂອງເລືອດ, ເປັນໄພຂົ່ມຂູ່ຕໍ່ການພັດທະນາຂອງໂຣກປອດອັກເສບແລະສະຫມອງ.
ຕິດຕໍ່ພົວພັນກັບຢາເສບຕິດອື່ນໆ
ການແກ້ໄຂລະດັບນ້ ຳ ຕານ 5% ແລະ 10% ແລະສ່ວນປະກອບຂອງມັນປະກອບສ່ວນຊ່ວຍໃຫ້ການດູດຊືມໂຊດຽມທີ່ສະດວກຈາກການຍ່ອຍອາຫານ. ຢາສາມາດຖືກແນະນໍາໃຫ້ປະສົມປະສານກັບອາຊິດ ascorbic.
ການບໍລິຫານທາງເສັ້ນເລືອດໃນເວລາດຽວກັນຄວນຈະຢູ່ໃນອັດຕາ 1 ໜ່ວຍ ຕໍ່ 4-5 ກຼາມ, ເຊິ່ງປະກອບສ່ວນເຂົ້າໃນການດູດຊືມສານສູງສຸດຂອງສານທີ່ມີການເຄື່ອນໄຫວ.
ໃນແງ່ຂອງການນີ້, glucose 10% ແມ່ນຕົວແທນຜຸພັງທີ່ແຂງແຮງພໍສົມຄວນທີ່ບໍ່ສາມາດປະຕິບັດພ້ອມກັນກັບ hexamethylenetetramine.
Glucose ແມ່ນຫລີກລ້ຽງໄດ້ດີທີ່ສຸດກັບ:
- ວິທີແກ້ໄຂ alkaloids
- ອາການສລົບທົ່ວໄປ
- ຢານອນຫລັບ.
ວິທີແກ້ໄຂແມ່ນສາມາດເຮັດໃຫ້ຜົນກະທົບຂອງຢາແກ້ປວດ, ຢາ adrenomimetic ອ່ອນແອລົງແລະຫຼຸດຜ່ອນປະສິດຕິຜົນຂອງ nystatin.
ບາງ nuances ຂອງການແນະນໍາ
ໃນເວລາທີ່ ນຳ ໃຊ້ຢາໃນທາງເສັ້ນເລືອດ, ລະດັບນ້ ຳ ຕານໃນເລືອດຄວນຕິດຕາມສະ ເໝີ. ການແນະ ນຳ ປະລິມານຂະ ໜາດ ໃຫຍ່ຂອງນ້ ຳ ຕານສາມາດເປັນພະຍາດເບົາຫວານ ສຳ ລັບຜູ້ທີ່ເປັນໂລກເບົາຫວານຜູ້ທີ່ມີການສູນເສຍໄຟຟ້າ. ວິທີແກ້ໄຂຂອງ 10% ແມ່ນບໍ່ສາມາດໃຊ້ໄດ້ຫຼັງຈາກການໂຈມຕີຂອງ ischemia ໃນຮູບແບບສ້ວຍແຫຼມເນື່ອງຈາກຜົນກະທົບທາງລົບຂອງ hyperglycemia ໃນຂະບວນການປິ່ນປົວ.
ຖ້າມີຕົວຊີ້ບອກ, ຫຼັງຈາກນັ້ນຢາດັ່ງກ່າວສາມາດຖືກ ນຳ ໃຊ້ເຂົ້າໃນການປິ່ນປົວເດັກ, ໃນເວລາຖືພາແລະໃນໄລຍະດູດນົມ.
ຄໍາອະທິບາຍຂອງສານດັ່ງກ່າວຊີ້ໃຫ້ເຫັນວ່ານໍ້າຕານບໍ່ສາມາດສົ່ງຜົນກະທົບຕໍ່ຄວາມສາມາດໃນການຄວບຄຸມກົນໄກແລະການຂົນສົ່ງ.
ກໍລະນີທີ່ກິນເກີນ
ຖ້າຫາກວ່າມີການບໍລິໂພກຫຼາຍເກີນໄປ, ຢານີ້ຈະມີອາການຂອງຜົນຂ້າງຄຽງ. ການພັດທະນາຂອງ hyperglycemia ແລະ coma ແມ່ນມີຫຼາຍ.
ຂຶ້ນກັບການເພີ່ມຂື້ນຂອງຄວາມເຂັ້ມຂົ້ນຂອງນໍ້າຕານ, ອາການຊshockອກອາດຈະເກີດຂື້ນ. ໃນ pathogenesis ຂອງເງື່ອນໄຂເຫຼົ່ານີ້, ການເຄື່ອນໄຫວ osmotic ຂອງນ້ໍາແລະ electrolytes ມີບົດບາດສໍາຄັນ.
ວິທີແກ້ໄຂ ສຳ ລັບການ້ ຳ ຕົ້ມສາມາດຜະລິດໄດ້ໃນຄວາມເຂັ້ມຂົ້ນ 5% ຫລື 10% ໃນຖັງບັນຈຸ 100, 250, 400 ແລະ 500 ມລ.
ຄຸນລັກສະນະຂອງການພັດທະນາການເປັນໂລກເບົາຫວານ
ດ້ວຍພະຍາດ, ລະດັບຂອງທາດນ້ ຳ ຕານໃນເລືອດຫຼຸດລົງຢ່າງໄວວາ. ການລະລາຍໃນເລືອດ (hypoglycemia) ເກີດຂື້ນໃນເວລາທີ່ອຸປະກອນອິນຊູລິນໃນກະເພາະອາຫານໄດ້ຮັບການຄວບຄຸມຫຼາຍເກີນໄປ. ການເປັນໂລກເບົາຫວານສາມາດພັດທະນາໄດ້ໃນເວລາທີ່ບຸກຄົນໃດ ໜຶ່ງ ປະຕິບັດຄວາມຫວານ, ເພາະວ່າ ໝາກ ຂີ້ຫິດເຮັດວຽກໄດ້ຫຼາຍເທົ່າທີ່ຈະຫຼາຍໄດ້.ດ້ວຍເຫດນັ້ນ, ຈຳ ນວນຫຼວງຫຼາຍຂອງອິນຊູລິນຖືກປ່ອຍອອກມາ, ເນື້ອເຍື່ອເລີ່ມດູດຊຶມທາດນ້ ຳ ຕານ, ການລະລາຍໃນເລືອດ.
ເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດຫຼຸດລົງຕໍ່າກວ່າ 3.3 mmol / L. ພະຍາດດັ່ງກ່າວພັດທະນາເນື່ອງຈາກເປັນພະຍາດທີ່ຮ້າຍແຮງຢູ່ໃນກະເພາະ. ເມື່ອແພຈຸລັງ, ຈຸລັງເລີ່ມເຕີບໃຫຍ່, ການຜະລິດອິນຊູລິນຖືກລົບກວນ. ການມີລະດັບຕ່ອມນ້ ຳ ຕານຈະເກີດຂື້ນຍ້ອນໂຣກຕັບ, ໃນເວລາທີ່ການຍັບຍັ້ງ glycogen ໃນເລືອດມີຄວາມບົກຜ່ອງ. ລະດັບນ້ ຳ ຕານໃນເລືອດຫຼຸດລົງຍ້ອນພະຍາດ ໝາກ ໄຂ່ຫຼັງ, ພະຍາດຕິດຕໍ່ທີ່ຮ້າຍແຮງຢູ່ໃນຕັບ, ຕ່ອມ adrenal.
ຄຸນລັກສະນະຂອງການ ນຳ ໃຊ້ນ້ ຳ ຕານ
ຢາເມັດ Dextrose ແມ່ນແນະ ນຳ ໃຫ້ລະລາຍຊ້າໆພາຍໃຕ້ລີ້ນ. ປະລິມານຢາສະເພາະແລະໄລຍະເວລາຂອງການປິ່ນປົວໂດຍກົງແມ່ນຂື້ນກັບສະພາບຂອງຄົນເຈັບ. ສະນັ້ນ, ຂໍ້ມູນນີ້ແມ່ນໃຫ້ໂດຍສະເພາະຈາກແພດຫຼັງຈາກກວດຄົນເຈັບແລ້ວ.
ດ້ວຍຄວາມລະມັດລະວັງ, ຢາດັ່ງກ່າວແມ່ນຖືກ ກຳ ນົດໄວ້ ສຳ ລັບການເປັນໂລກຕ່ອມລູກ ໝາກ ແລະຄວາມລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງ, ຕິດຕາມຢ່າງເປັນປະ ຈຳ ໃນເສັ້ນເລືອດກາງ. ໃນລະຫວ່າງການດູດນົມແລະໃນລະຫວ່າງການຖືພາ, ການໃຊ້ dextrose ແມ່ນຖືກບົ່ງບອກ. ເດັກນ້ອຍອາຍຸຕ່ ຳ ກວ່າ 5 ປີບໍ່ໄດ້ ກຳ ນົດເອົານ້ ຳ ຕານໃນຮູບແບບຂອງຢາເມັດ, ເພາະວ່າເດັກນ້ອຍບໍ່ຮູ້ວິທີທີ່ຈະເອົາຢາດັ່ງກ່າວອອກລິດ (ດູດຢູ່ໃຕ້ລີ້ນ).

ຢອດນ້ ຳ ຕານໃນເລືອດ: ແມ່ນຫຍັງທີ່ ກຳ ນົດໄວ້?

Glucose ແມ່ນແຫຼ່ງອາຫານທີ່ມີປະສິດທິພາບເຊິ່ງຮ່າງກາຍດູດຊຶມໄດ້ງ່າຍ. ວິທີແກ້ໄຂນີ້ແມ່ນມີຄຸນຄ່າຫຼາຍຕໍ່ຮ່າງກາຍຂອງມະນຸດ, ເນື່ອງຈາກວ່າພະລັງຂອງນ້ ຳ ໃນການຮັກສາປັບປຸງສະຫງວນພະລັງງານຢ່າງຫຼວງຫຼາຍແລະຟື້ນຟູການເຮັດວຽກຂອງສຸຂະພາບທີ່ອ່ອນແອລົງ. ວຽກທີ່ ສຳ ຄັນທີ່ສຸດຂອງທາດນ້ ຳ ຕານແມ່ນການໃຫ້ແລະ ບຳ ລຸງຮ່າງກາຍໃຫ້ແຫຼ່ງທີ່ ຈຳ ເປັນຂອງສານອາຫານດີ.
ວິທີແກ້ໄຂບັນຫານ້ ຳ ຕານໄດ້ຖືກ ນຳ ໃຊ້ຢ່າງມີປະສິດທິຜົນມາແຕ່ດົນນານໃນການປິ່ນປົວດ້ວຍການສັກ. ແຕ່ເປັນຫຍັງພວກມັນຈຶ່ງສັກກລູໂກຊາຍເຂົ້າເສັ້ນເລືອດ, ໃນກໍລະນີໃດທີ່ທ່ານ ໝໍ ສັ່ງການປິ່ນປົວແບບນີ້, ແລະມັນ ເໝາະ ສົມ ສຳ ລັບທຸກໆຄົນບໍ? ນີ້ແມ່ນຕົກເປັນມູນຄ່າເວົ້າໃນລາຍລະອຽດເພີ່ມເຕີມ.
Glucose - ແຫຼ່ງພະລັງງານ ສຳ ລັບຮ່າງກາຍຂອງມະນຸດ
ການແກ້ໄຂ Isotonic
dextrose ຊະນິດນີ້ມີຈຸດປະສົງເພື່ອຟື້ນຟູການເຮັດວຽກຂອງອະໄວຍະວະພາຍໃນທີ່ອ່ອນແອ, ພ້ອມທັງເພື່ອທົດແທນການສະສົມນ້ ຳ ທີ່ສູນຫາຍໄປ. ວິທີແກ້ໄຂ 5% ນີ້ແມ່ນແຫຼ່ງທີ່ມີປະສິດທິພາບຂອງສານອາຫານທີ່ ຈຳ ເປັນຕໍ່ຊີວິດມະນຸດ..
ວິທີແກ້ໄຂບັນຫານ້ ຳ ຕານ isotonic ແມ່ນຫຍັງ
ວິທີແກ້ໄຂ Isotonic ຖືກແນະ ນຳ ດ້ວຍວິທີຕ່າງໆ:
- Subcutaneously. ປະລິມານຢາປະ ຈຳ ວັນທີ່ໃຊ້ໃນກໍລະນີນີ້ແມ່ນ 300-500 ມລ.
- ແຊກຊຶມເຂົ້າ. ທ່ານ ໝໍ ສາມາດ ກຳ ນົດການແນະ ນຳ ຂອງຢາແລະຕິດຢາ (300-400 ມລຕໍ່ມື້).
- Enema. ໃນກໍລະນີນີ້, ປະລິມານການແກ້ໄຂທີ່ຖືກສີດແມ່ນປະມານ 1.5-2 ລິດຕໍ່ມື້.
ໃນຮູບແບບທີ່ບໍລິສຸດຂອງມັນ, ການສັກຢາກລູໂກສະຕິນເຂົ້າເສັ້ນເລືອດບໍ່ໄດ້ຖືກແນະ ນຳ ໃຫ້ໃຊ້. ໃນກໍລະນີນີ້, ຄວາມສ່ຽງຂອງການພັດທະນາການອັກເສບ purulent ຂອງເນື້ອເຍື່ອ subcutaneous ແມ່ນສູງ. ການສັກຢາແບບ intravenous ແມ່ນຖືກ ກຳ ນົດຖ້າຫາກວ່າການລະລາຍຂອງ້ໍາຕົ້ມຊ້າແລະຄ່ອຍໆບໍ່ ຈຳ ເປັນ.
ການແກ້ໄຂ hypertonic
dextrose ຊະນິດນີ້ແມ່ນມີຄວາມ ຈຳ ເປັນໃນການປັບປຸງການເຮັດວຽກຂອງຕັບທີ່ເສຍຫາຍແລະເຮັດໃຫ້ຂະບວນການເຜົາຜານອາຫານດີຂື້ນ.. ນອກຈາກນັ້ນ, ວິທີແກ້ໄຂ hypertonic ຟື້ນຟູ diuresis ປົກກະຕິ, ສົ່ງເສີມ vasodilation. ຢອດນ້ ຳ ຢອດນີ້ມີທາດນ້ ຳ ຕານ (ວິທີແກ້ໄຂ 10-40%):
- ເພີ່ມຂະບວນການ E -book
- ປັບປຸງການເຮັດວຽກ myocardial,
- ເຮັດໃຫ້ປະລິມານນໍ້າຍ່ຽວເພີ່ມຂື້ນ
- ສົ່ງເສີມການຂະຫຍາຍເສັ້ນເລືອດ,
- ເພີ່ມທະວີການເຮັດວຽກຂອງ antitoxic ຂອງອະໄວຍະວະຕັບ,
- ເສີມຂະຫຍາຍການຜ່ານຂອງແຫຼວແລະເນື້ອເຍື່ອເຂົ້າໄປໃນກະແສເລືອດ,
- ເພີ່ມຄວາມດັນ osmotic ຂອງເລືອດ (ຄວາມກົດດັນນີ້ຮັບປະກັນການແລກປ່ຽນນ້ ຳ ປົກກະຕິລະຫວ່າງແພຈຸລັງຂອງຮ່າງກາຍ).
ການແກ້ໄຂ hypertonic ແມ່ນຖືກ ກຳ ນົດໂດຍແພດໃນຮູບແບບຂອງການສັກຢາແລະຢອດຢາ. ໃນເວລາທີ່ມັນມາກັບການສັກຢາ, dextrose ແມ່ນຖືກປະຕິບັດຫຼາຍທີ່ສຸດ. ມັນສາມາດໃຊ້ຮ່ວມກັບຢາອື່ນໆ. ປະຊາຊົນຈໍານວນຫຼາຍ, ໂດຍສະເພາະແມ່ນນັກກິລາມັກດື່ມນໍ້າຕານ.
ແມ່ນຫຍັງຄືວິທີແກ້ໄຂ hypertonic
ການແກ້ໄຂ hypertonic ທີ່ປະຕິບັດໂດຍການສີດແມ່ນເຈືອຈາງດ້ວຍທາດ thiamine, ascorbic acid ຫຼື insulin. ປະລິມານດຽວໃນກໍລະນີນີ້ແມ່ນປະມານ 25-50 ml.
ພະລັງງານເປັນຢາຂອງຢາຂັບຖ່າຍ
ສໍາລັບການ້ໍາຕົ້ມ (ເສັ້ນເລືອດຈາງ), ການແກ້ໄຂ 5% dextrose ມັກຖືກນໍາໃຊ້. ທາດແຫຼວທີ່ລະບາຍດີແມ່ນບັນຈຸໃສ່ຖົງຢາງ, ຖົງຫຼືກະຕ່າປິດທີ່ມີປະລິມານ 400 ມລ. ການແກ້ໄຂ້ໍາຕົ້ມປະກອບມີ:
- ນໍ້າບໍລິສຸດ.
- glucose ໂດຍກົງ.
- ກິດຈະ ກຳ ໂດດເດັ່ນ.
ໃນເວລາທີ່ມັນເຂົ້າໄປໃນກະແສເລືອດ, dextrose ແບ່ງອອກເປັນນ້ໍາແລະອາຍຄາບອນໄດອອກໄຊ, ຜະລິດພະລັງງານຢ່າງຫ້າວຫັນ. ຢາຕໍ່ໆໄປແມ່ນຂື້ນກັບລັກສະນະຂອງຢາເສບຕິດເພີ່ມເຕີມທີ່ໃຊ້ໃນການຢອດຢາ.
ເປັນຫຍັງຈຶ່ງເອົາຢອດຢອດທີ່ມີນ້ ຳ ຕານ
ການແຕ່ງຕັ້ງການປິ່ນປົວດ້ວຍວິທີການປິ່ນປົວແບບນີ້ແມ່ນ ດຳ ເນີນດ້ວຍຫຼາຍພະຍາດທີ່ແຕກຕ່າງກັນແລະການຟື້ນຟູຂອງອົງການຈັດຕັ້ງທີ່ອ່ອນເພຍອີກດ້ວຍເຊື້ອພະຍາດ. glucose glucose ແມ່ນມີປະໂຫຍດຫຼາຍຕໍ່ສຸຂະພາບໂດຍສະເພາະໃນກໍລະນີດັ່ງຕໍ່ໄປນີ້:
- ໂລກຕັບອັກເສບ
- ໂຣກປອດບວມ,
- ການຂາດນໍ້າ
- ພະຍາດເບົາຫວານ
- ພະຍາດຕັບ
- ອາການຊshockອກ
- diathesis ເສັ້ນເລືອດຝອຍ,
- ເລືອດອອກພາຍໃນ
- intoxication ເຫຼົ້າ,
- ການເສື່ອມສະພາບທົ່ວໄປຂອງຮ່າງກາຍ,
- ຄວາມດັນເລືອດຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ (ລົ້ມລົງ),
- ອາການປວດຮາກ, ປວດຮາກຢ່າງຕໍ່ເນື່ອງ,
- ພະຍາດຕິດຕໍ່
- ການກັບຄືນຂອງຫົວໃຈລົ້ມເຫຼວ,
- ການສະສົມຂອງແຫຼວໃນອະໄວຍະວະຂອງປອດ,
- indigestion (ຖອກທ້ອງແກ່ຍາວ),
- exacerbation ຂອງ hypoglycemia, ໃນນັ້ນມີການຫຼຸດລົງຂອງທາດ ນຳ ້ຕານໃນເລືອດໃນລະດັບທີ່ ສຳ ຄັນ.
ນອກຈາກນີ້, ການລະງັບການລະລາຍຂອງ dextrose ແມ່ນຖືກສະແດງຖ້າ ຈຳ ເປັນທີ່ຈະແນະ ນຳ ຢາບາງຊະນິດເຂົ້າໃນຮ່າງກາຍ. ໂດຍສະເພາະ glycosides ຂອງຫົວໃຈ.
ຜົນຂ້າງຄຽງ
ໃນກໍລະນີທີ່ຫາຍາກ, ການແກ້ໄຂບັນຫາ isotonic dextrose ສາມາດເຮັດໃຫ້ເກີດຜົນຂ້າງຄຽງຫຼາຍຢ່າງ. ຄື:
- ຄວາມຢາກອາຫານເພີ່ມຂື້ນ
- ຮັບນໍ້າ ໜັກ
- ໄຂ້
- necrosis subcutaneous, ການຜ່າຕັດປ່ຽນແປງ
- ເສັ້ນເລືອດຢູ່ບ່ອນສັກຢາ,
- hypervolemia (ເພີ່ມປະລິມານເລືອດ),
- ການຂາດນ້ ຳ ໃນຮ່າງກາຍ (ການລະເມີດການເຜົາຜານເມົາເກືອ - ເກືອ).
ໃນກໍລະນີຂອງການກະກຽມວິທີແກ້ໄຂທີ່ບໍ່ຮູ້ ໜັງ ສືແລະການ ນຳ ເອົາປະລິມານຢາ dextrose ທີ່ເພີ່ມຂຶ້ນເຂົ້າໄປໃນຮ່າງກາຍ, ຜົນສະທ້ອນທີ່ ໜ້າ ເສົ້າຫຼາຍອາດຈະເກີດຂື້ນ. ໃນກໍລະນີນີ້, ການໂຈມຕີຂອງ hyperglycemia ແລະ, ໃນກໍລະນີທີ່ຮຸນແຮງໂດຍສະເພາະ, ສາມາດສັງເກດເຫັນໄດ້. ອາການຊshockອກແມ່ນມາຈາກການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດໃນຄົນເຈັບ.
ສະນັ້ນ ສຳ ລັບຜົນປະໂຫຍດທັງ ໝົດ ຂອງມັນ, ທາດນ້ ຳ ຕານໃນເລືອດຄວນໄດ້ຮັບການ ນຳ ໃຊ້ຖ້າມີຕົວຊີ້ວັດບາງຢ່າງ. ແລະໂດຍກົງຕາມທີ່ທ່ານ ໝໍ ສັ່ງ, ແລະຂັ້ນຕອນຄວນປະຕິບັດພາຍໃຕ້ການຊີ້ ນຳ ຂອງທ່ານ ໝໍ ເທົ່ານັ້ນ.
ນ້ ຳ ຕານສູງຂື້ນໃນຮ່າງກາຍແນວໃດ?
 ໃນເວລາທີ່ລະດັບນໍ້າຕານສູງຂຶ້ນສູງກວ່າລະດັບທີ່ແນະ ນຳ ໃນໂລກເບົາຫວານ, ຄົນເຈັບອາດຈະພົບກັບບັນຫາເຊັ່ນ: hyperglycemia.
ໃນເວລາທີ່ລະດັບນໍ້າຕານສູງຂຶ້ນສູງກວ່າລະດັບທີ່ແນະ ນຳ ໃນໂລກເບົາຫວານ, ຄົນເຈັບອາດຈະພົບກັບບັນຫາເຊັ່ນ: hyperglycemia.
hyperglycemia ນໍາໄປສູ່ຄວາມຜິດປົກກະຕິກ່ຽວກັບເຄື່ອງຍ່ອຍໃນຮ່າງກາຍ.
ສະພາບຂອງ hyperglycemia ແມ່ນສະແດງໂດຍລັກສະນະຂອງອາການທີ່ແນ່ນອນ.
ອາການເຫຼົ່ານີ້ແມ່ນ:
- ຄວາມຮູ້ສຶກຢ້ານກົວຄົງທີ່
- ການຈ່າຍເກີນ
- ກິດຈະ ກຳ ກ້າມເນື້ອແລະຄວາມເຈັບປວດໃນພວກມັນ.
ແຕ່ໃນກໍລະນີນີ້, ມັນເປັນທີ່ຫນ້າສັງເກດວ່າລັດນີ້ບໍ່ມີເວລາດົນ.
ຖ້າພວກເຮົາອະນຸຍາດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດສູງກ່ວາປົກກະຕິ, ເຖິງວ່າຈະ ໜ້ອຍ ໜຶ່ງ, ເປັນເວລາດົນນານ, ແລ້ວສິ່ງນີ້ສາມາດເຮັດໃຫ້ຈຸລັງຂອງ pancreatic ທຳ ລາຍໄດ້. ດ້ວຍເຫດນັ້ນ, ທາດນ້ ຳ ຕານຈະຖືກໄລ່ອອກຈາກຮ່າງກາຍພ້ອມກັບປັດສະວະ.
ທ່ານຕ້ອງຈື່ ຈຳ ໄວ້ສະ ເໝີ ວ່າ glucose ສູງເຮັດໃຫ້ທຸກຂະບວນການທີ່ເປັນໄປໄດ້ຂອງທາດແປ້ງໃນຮ່າງກາຍຂອງມະນຸດ. ດັ່ງນັ້ນ, ສານພິດ ຈຳ ນວນຫຼວງຫຼາຍຈະຖືກປ່ອຍອອກມາເຊິ່ງມັນສົ່ງຜົນກະທົບທາງລົບຕໍ່ຮ່າງກາຍທັງ ໝົດ. ພາຍໃຕ້ອິດທິພົນນີ້, ການເປັນພິດທົ່ວໄປຂອງອະໄວຍະວະພາຍໃນທັງ ໝົດ ແລະລະບົບທີ່ ສຳ ຄັນຂອງຮ່າງກາຍຂອງມະນຸດເກີດຂື້ນ.
ຄົນເຈັບທາງຮ່າງກາຍຮູ້ສຶກມີຄວາມຫິວກະຫາຍເປັນປົກກະຕິ, ຜິວ ໜັງ ຂອງລາວຈະແຫ້ງ, ຖ່າຍເບົາເລື້ອຍໆ, ມີປະຕິກິລິຍາຍັບຍັ້ງ, ເມື່ອຍລ້າແລະຢາກນອນ. ແຕ່ສິ່ງທີ່ເປັນອັນຕະລາຍທີ່ສຸດແມ່ນວ່າ hyperglycemia ສາມາດເຮັດໃຫ້ເກີດສະຕິແລະເສຍຊີວິດຂອງຄົນ.
 ແນ່ນອນ, ສາເຫດຂອງ hyperglycemia ແມ່ນການລະເມີດໃດໆຂອງລະບົບ endocrine ຂອງຄົນເຈັບ. ຍົກຕົວຢ່າງ, ຖ້າຕ່ອມໄທລໍເລີ່ມເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍໃນຂະ ໜາດ, ຫຼັງຈາກນັ້ນການກະໂດດຂື້ນຢ່າງໄວໃນລະດັບ glucose ກໍ່ສາມາດສັງເກດໄດ້ໃນໄລຍະນີ້.
ແນ່ນອນ, ສາເຫດຂອງ hyperglycemia ແມ່ນການລະເມີດໃດໆຂອງລະບົບ endocrine ຂອງຄົນເຈັບ. ຍົກຕົວຢ່າງ, ຖ້າຕ່ອມໄທລໍເລີ່ມເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍໃນຂະ ໜາດ, ຫຼັງຈາກນັ້ນການກະໂດດຂື້ນຢ່າງໄວໃນລະດັບ glucose ກໍ່ສາມາດສັງເກດໄດ້ໃນໄລຍະນີ້.
ບາງຄັ້ງມັນກໍ່ເປັນໄປໄດ້ວ່າພະຍາດເບົາຫວານພັດທະນາກັບພື້ນຫລັງຂອງບັນຫາທີ່ຈະແຈ້ງກັບຕັບ. ແຕ່ນີ້ແມ່ນຫາຍາກທີ່ສຸດ.
ເພື່ອເວົ້າວ່າຄົນເຈັບມີ hyperglycemia ຄວນຈະເປັນເວລາທີ່ນໍ້າຕານຂອງລາວແມ່ນ 5.5 mol / L ຫຼືສູງກວ່າ, ແລະການວິເຄາະຄວນໄດ້ຮັບການປະຕິບັດສະເພາະໃນກະເພາະອາຫານຫວ່າງເປົ່າ.
ແນ່ນອນ, ຕົວເລກຂ້າງເທິງແມ່ນປະມານ. ແຕ່ລະ ໝວດ ຄົນເຈັບມີມາດຕະຖານຂອງຕົນເອງ. ມີຕາຕະລາງທີ່ແນ່ນອນເຊິ່ງມູນຄ່າທີ່ສາມາດອະນຸຍາດຂອງ glucose ໄດ້ລົງທະບຽນແລະອີງໃສ່ຂໍ້ມູນເຫຼົ່ານີ້, ມັນສົມຄວນທີ່ຈະສະຫຼຸບກ່ຽວກັບການມີ hyper hypercemia ໃນຄົນເຈັບໂດຍສະເພາະ.
ດັ່ງທີ່ໄດ້ກ່າວມາຂ້າງເທິງ, ທາດນ້ ຳ ຕານໃນໂລກເບົາຫວານສາມາດທັງ ເໜືອ ກວ່າມາດຕະຖານແລະຕໍ່າກວ່າມູນຄ່າທີ່ອະນຸຍາດ.
ແລະໃນນັ້ນແລະໃນສະຖານະການອື່ນ, ບຸກຄົນຮູ້ສຶກວ່າມີອາການບາງຢ່າງ, ເຊິ່ງອາດຈະແຕກຕ່າງກັນ.
ອາການຂອງນໍ້າຕານສູງ
ມັນຍັງມີອາການທີ່ປາກົດຢູ່ກັບປະເພດໃດກໍ່ຕາມຂອງພະຍາດ.
ອາການເຫຼົ່ານີ້ແມ່ນ:
- ຄວາມຮູ້ສຶກກະຫາຍນ້ ຳ ເປັນປະ ຈຳ.
- ປາກແຫ້ງ.
- ຖ່າຍເບົາເລື້ອຍໆ.
- ຜິວກາຍແຫ້ງຫຼາຍເກີນໄປ, ມັນຮູ້ສຶກຄັນ.
- ວິໄສທັດມີຄວາມບົກຜ່ອງຫຼາຍ.
- ຄວາມເມື່ອຍລ້າຄົງທີ່ແລະເຫງົານອນ.
- ຫຼຸດລົງຢ່າງ ໜັກ ຂອງຮ່າງກາຍຂອງຄົນເຈັບ.
- ບາດແຜທີ່ປະຕິບັດບໍ່ໄດ້ປິ່ນປົວ, ຂະບວນການນີ້ໃຊ້ເວລາດົນນານແລະປະກອບດ້ວຍການອັກເສບຮຸນແຮງ.
- ບາງຄັ້ງຄວາມຮູ້ສຶກທີ່ກະຕືລືລົ້ນມັກຈະຮູ້ສຶກຢູ່ເທິງຜິວຫນັງຫຼືອາດຈະມີຄວາມຮູ້ສຶກ, ຄືກັບວ່າ goosebumps ກຳ ລັງກວາດໃສ່ມັນ.
ຄົນເຈັບສັງເກດເຫັນວ່າຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານພັດທະນາການຫາຍໃຈເລິກໆ, ພວກເຂົາຫາຍໃຈເລື້ອຍໆແລະຫາຍໃຈເລິກໆໂດຍບໍ່ມີເຫດຜົນໃດໆ. ກິ່ນຂອງ acetone ຈາກພະຍາດເບົາຫວານປາກົດຢູ່ໃນປາກ. ແລະແນ່ນອນ, ການລົບກວນໃນການເຮັດວຽກຂອງລະບົບປະສາດປະກົດຕົວ, ເນື່ອງຈາກວ່າຄົນເຈັບທຸກຄົນມີອາການຫງຸດຫງິດແລະລະຄາຍເຄືອງຫຼາຍ.
ເພື່ອ ກຳ ນົດວ່າລະດັບນ້ ຳ ຕານແມ່ນຫຍັງໃນເວລານີ້, ຄົນເຈັບຄວນກວດບາງຢ່າງ. ໃນກໍລະນີນີ້, ມັນເປັນສິ່ງ ສຳ ຄັນສະ ເໝີ ໄປທີ່ຈະປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ຂອງແພດ ໝໍ ໃນການກະກຽມການຈັດສົ່ງການວິເຄາະດັ່ງກ່າວ. ຍົກຕົວຢ່າງ, ລາວຍອມ ຈຳ ນົນສະເພາະທ້ອງເປົ່າຫຼັງຈາກຕື່ນເຊົ້າ. ມັນແມ່ນຄວາມປາຖະຫນາທີ່ຄົນເຈັບບໍ່ໄດ້ຮັບຄວາມກັງວົນໃນມື້ກ່ອນ, ແລະຍັງບໍ່ຕ້ອງການການອອກກໍາລັງກາຍທີ່ແຂງແຮງ.
ດີ, ແລະແນ່ນອນ, ທ່ານ ຈຳ ເປັນຕ້ອງ ກຳ ຈັດການດື່ມເຫຼົ້າແລະຂອງຫວານຢ່າງສິ້ນເຊີງ.
ວິທີການຈັດການກັບນ້ ຳ ຕານສູງຫຼືຕໍ່າ?
 ມັນເປັນທີ່ຊັດເຈນວ່າດ້ວຍ hyperglycemia, ຄົນເຈັບໃຊ້ຢາຫຼຸດນ້ ຳ ຕານພິເສດ. ມີລະດັບທາດ ນຳ ້ຕານໃນເລືອດ, ເມື່ອລະດັບນ້ ຳ ຕານຢູ່ໃນລະດັບຕ່ ຳ ຫຼາຍ, ສະລັບສັບຊ້ອນຂອງມາດຕະການປິ່ນປົວແມ່ນແຕກຕ່າງກັນ ໝົດ.
ມັນເປັນທີ່ຊັດເຈນວ່າດ້ວຍ hyperglycemia, ຄົນເຈັບໃຊ້ຢາຫຼຸດນ້ ຳ ຕານພິເສດ. ມີລະດັບທາດ ນຳ ້ຕານໃນເລືອດ, ເມື່ອລະດັບນ້ ຳ ຕານຢູ່ໃນລະດັບຕ່ ຳ ຫຼາຍ, ສະລັບສັບຊ້ອນຂອງມາດຕະການປິ່ນປົວແມ່ນແຕກຕ່າງກັນ ໝົດ.
ຫນ້າທໍາອິດ, ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະກໍານົດສິ່ງທີ່ກໍ່ໃຫ້ເກີດສະພາບຂອງຄົນເຈັບນີ້ຢ່າງແນ່ນອນ. ນີ້ມັກຈະເກີດຂື້ນໃນສະຖານະການທີ່ຄົນເຈັບ ກຳ ລັງໃຊ້ຢາຫຼຸດນ້ ຳ ຕານຫຼາຍເກີນໄປຫຼືໃນເວລາທີ່ ໝາກ ຂີ້ຫູດເລີ່ມກິນຢາອິນຊູລິນຫຼາຍເກີນໄປເນື່ອງຈາກປັດໃຈພາຍນອກ.
ເພື່ອຈະເວົ້າວ່າຄົນເຈັບມີຄວາມສົງໃສກ່ຽວກັບທາດ ນຳ ້ຕານໃນເລືອດຄວນຈະເປັນເວລາທີ່ລະດັບ glucose ໃນເລືອດຂອງລາວຫຼຸດລົງເຖິງ 3,3 mmol / L. ຍັງມີສະພາບການນີ້ສາມາດພັດທະນາໃນເວລາທີ່ມີໂຣກຕັບຮ້າຍແຮງໃນຄົນເຈັບ. ຄື, ໃນເວລາທີ່ຂະບວນການຂອງການສົມທຽບ glycogen ໃນເລືອດຈະຖືກລົບກວນ. ນີ້ຍັງຖືກສັງເກດເຫັນດ້ວຍການບົ່ງມະຕິທາງລົບ, ເຊິ່ງພົວພັນກັບວຽກງານຂອງຕ່ອມ hypothalamus ຫຼືຕ່ອມ adrenal.
ອາການຂອງສະພາບການນີ້ມີດັ່ງນີ້:
- ເຫື່ອອອກແຮງ
- ສັ່ນຢູ່ແຂນ, ຂາແລະທົ່ວຮ່າງກາຍ,
- palpitations ແມ່ນການປັບປຸງຢ່າງຫຼວງຫຼາຍ,
- ມີຄວາມຮູ້ສຶກຢ້ານກົວຫລາຍ.
ເຖິງແມ່ນວ່າໃນສະພາບການນີ້, ຄົນເຈັບພັດທະນາປັນຫາກັບລະບົບປະສາດ, ຄວາມເຈັບປ່ວຍທາງຈິດທີ່ຮ້າຍແຮງສາມາດເລີ່ມຕົ້ນໄດ້ (ການສູນເສຍຄວາມຊົງ ຈຳ ອາດຈະເກີດຂື້ນໃນໂລກເບົາຫວານ), ແລະຄວາມຮູ້ສຶກຂອງຄວາມອຶດຫິວຢ່າງຕໍ່ເນື່ອງ. ດັ່ງນັ້ນ, ສິ່ງທັງ ໝົດ ນີ້ຈະສິ້ນສຸດລົງດ້ວຍສະຕິແລະການຕາຍຂອງຄົນເຈັບ.
ທ່ານ ໝໍ ຫຼາຍຄົນແນະ ນຳ ວ່າຜູ້ປ່ວຍທີ່ມັກຈະມີສະພາບແບບນີ້ສະເຫມີໄປຖືບາງສິ່ງບາງຢ່າງທີ່ຫວານກັບພວກເຂົາແລະຖ້າພວກເຂົາຮູ້ສຶກບໍ່ສະບາຍ, ໃຫ້ກິນເຂົ້າ ໜົມ ຫວານທັນທີ.
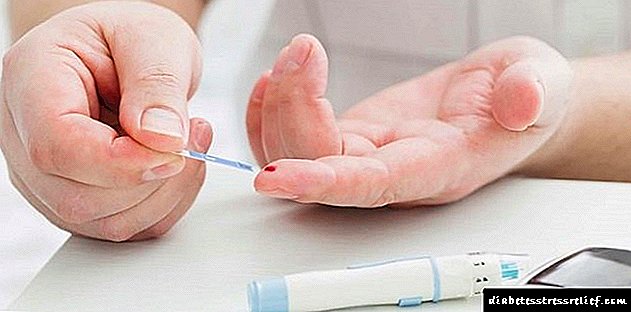
ເພື່ອຫລີກລ້ຽງທຸກໆຜົນສະທ້ອນຂ້າງເທິງຂອງໂລກເບົາຫວານ, ທ່ານຄວນປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ທັງ ໝົດ ຂອງທ່ານ ໝໍ ຂອງທ່ານ. ຍົກຕົວຢ່າງ, ທ່ານ ຈຳ ເປັນຕ້ອງກວດເບິ່ງລະດັບນ້ ຳ ຕານໃນເລືອດຢ່າງຖືກຕ້ອງ, ໃນລະຫວ່າງຂັ້ນຕອນທີ່ທ່ານຄວນຮັບປະກັນວ່າເລືອດຈົມລົງໃນແຖບຢ່າງຖືກຕ້ອງ, ຖ້າບໍ່ດັ່ງນັ້ນຜົນຂອງການວິເຄາະອາດຈະບໍ່ຖືກຕ້ອງ.
ທ່ານຍັງຕ້ອງໄດ້ຕິດຕາມກວດກາອາຫານຂອງທ່ານ, ກິນຢາຕາມທີ່ ກຳ ນົດ, ຍົກເວັ້ນເຫຼົ້າ, ອອກ ກຳ ລັງກາຍປະ ຈຳ ວັນ, ຕິດຕາມນ້ ຳ ໜັກ ຂອງທ່ານແລະໄປຫາ ໝໍ ຂອງທ່ານໃນເວລາທີ່ ກຳ ນົດ.
ຂໍ້ມູນກ່ຽວກັບລະດັບທີ່ດີທີ່ສຸດຂອງນ້ ຳ ຕານໃນເລືອດແລະວິທີຕ່າງໆທີ່ຈະເຮັດໃຫ້ມັນເປັນປົກກະຕິສາມາດພົບໄດ້ໂດຍການເບິ່ງວິດີໂອໃນບົດຄວາມນີ້.
ມີພະຍາດເບົາຫວານ
ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຕ້ອງຈື່ໄວ້ວ່າໃນກໍລະນີທີ່ບໍ່ມີການຊ່ວຍເຫຼືອທີ່ ເໝາະ ສົມ, ຄົນທີ່ເປັນໂລກເບົາຫວານສາມາດຕົກຢູ່ໃນສະພາບບໍ່ສະບາຍ. ການຕ້ອນຮັບຂອງນ້ ຳ ຕານໃນລະດັບປົກກະຕິເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດໄດ້ໄວ, ເພາະວ່າເມັດເລີ່ມຕົ້ນທີ່ຈະດູດຊືມຢູ່ແລ້ວໃນລະຫວ່າງການຢອດຢາ. ສິ່ງທີ່ ສຳ ຄັນທີ່ສຸດແມ່ນບໍ່ໃຫ້ສັບສົນກັບອາການຂອງໂລກ hyperglycemia ແລະໂລກເບົາຫວານ - ພວກມັນຄ້າຍຄືກັນ. ຖ້າມີ ໜິ້ວ glucometer, ກ່ອນອື່ນ ໝົດ ທ່ານຕ້ອງເຮັດການກວດເລືອດ.
ສາເຫດທີ່ເຮັດໃຫ້ນ້ ຳ ຕານໃນເລືອດສູງຂື້ນ?
ໃນກໍລະນີທີ່ທາດນ້ ຳ ຕານສູງຂື້ນເປັນເວລາດົນ, ນ້ ຳ ຕານຈະເຄື່ອນເຂົ້າໄປໃນກະແສເລືອດ, ສະພາບການນີ້ເກີດຂື້ນຍ້ອນພະຍາດຂອງລະບົບ endocrine. ທຸກສິ່ງທຸກຢ່າງສາມາດສິ້ນສຸດລົງໃນການເປັນໂຣກຊືມເສົ້າທີ່ຮ້າຍແຮງ, ທາດນ້ ຳ ຕານເລີ່ມຖືກຍ່ຽວອອກມາໃນຍ່ຽວ.
hyperglycemia ທີ່ຮ້າຍແຮງແມ່ນປະກອບດ້ວຍອາການປວດຮາກ, ຮາກ, ຄົນທີ່ຕ້ອງການນອນຢູ່ສະເຫມີ, ມີສະຖານະການທີ່ຖືກຍັບຍັ້ງ. ບາງຄັ້ງຄົນເຈັບຈ່ອຍຜອມ. ມັນທັງ ໝົດ ສິ້ນສຸດລົງດ້ວຍອາການມຶນຊາ hyperglycemic ແລະຄວາມຕາຍຂອງຄົນ.
ອາການຂອງໂລກເບົາຫວານ
- ຄວາມຫິວນ້ ຳ ທີ່ບໍ່ສາມາດຕ້ານທານໄດ້ເຮັດໃຫ້ຄົນກັງວົນໃຈ.
- ເຮັດໃຫ້ແຫ້ງຢູ່ຕາມໂກນໃນປາກ.
- ກ່ຽວຂ້ອງກັບການຖ່າຍເບົາເລື້ອຍໆ.
- ຜິວຫນັງໄດ້ຖືກ overdried, ອາການຄັນຢ່າງຮຸນແຮງເກີດຂື້ນ.
- ວິໄສທັດທີ່ມົວ.
- ອາການງ່ວງເຫງົາເພີ່ມຂື້ນ, ຄົນເຮົາຮູ້ສຶກເມື່ອຍຕະຫຼອດເວລາ.
- ການສູນເສຍນ້ໍາຫນັກແຫຼມ.
- ບາດແຜບໍ່ຫາຍດີເປັນເວລາດົນ.
- ມີ goosebumps ຢູ່ເທິງຜິວຫນັງ, ເປັນອາການຄັນ.
- ມັກຈະກັງວົນກ່ຽວກັບການຕິດເຊື້ອຂອງເຊື້ອເຫັດ, ມັນຍາກທີ່ຈະປິ່ນປົວພວກມັນ.
- ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານເລື້ອຍໆແລະຫາຍໃຈເລິກ.
- ກິ່ນຂອງ acetone ແມ່ນສັງເກດຈາກປາກ.
- ຄົນເຈັບມີຄວາມກັງວົນຢູ່ຕະຫຼອດເວລາ.
ວິທີການປິ່ນປົວໂຣກເບົາຫວານ
ຖ້າກວດພົບໂຣກເບົາຫວານ:
ກິນຢາເພື່ອລົດນ້ ຳ ຕານຕ້ອງລະມັດລະວັງທີ່ສຸດ. ພວກເຂົາແນະ ນຳ ໃຫ້ຕິດຕາມເບິ່ງນ້ ຳ ໜັກ ຂອງເຂົາເຈົ້າຢູ່ສະ ເໝີ. ກັບພະຍາດ, ທ່ານບໍ່ສາມາດປະຕິບັດໄດ້ດ້ວຍຂອງຫວານ. ໂດຍປົກກະຕິຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານສາມາດເພີ່ມລະດັບຄໍເລສເຕີຣໍໄດ້, ສະນັ້ນທ່ານຄວນປະຖິ້ມໄຂມັນ, ທາດແປ້ງທີ່ຍ່ອຍໄດ້ງ່າຍ.
ການຟື້ນຟູຜົມຢູ່ເຮືອນຫລັງຈາກຍ້ອມສີ
ການຟື້ນຟູຜົມຫຼັງຈາກຍ້ອມຜົມແຕ່ລະຄົນໃນໄວໆນີ້ຫຼືໄວກວ່ານັ້ນກໍ່ຄິດກ່ຽວກັບການເກີດ ໃໝ່. ເຖິງຢ່າງໃດກໍ່ຕາມ, ການທົດລອງກັບຮູບລັກສະນະມັກຈະກາຍເປັນຜົນສະທ້ອນທາງລົບ. ນີ້ແມ່ນຄວາມຈິງໂດຍສະເພາະ

ອາການຂອງຕ່ອມນ້ ຳ ຕານໃນເລືອດ
ມັກຢູ່ໃນໂລກເບົາຫວານ, glucosuria ໃນໄລຍະເວລາດົນພໍສົມຄວນບໍ່ສະແດງອາການທີ່ບໍ່ສະດວກແລະຖືກກວດພົບໃນການສຶກສາວິເຄາະປັດສະວະເທົ່ານັ້ນ.
ເຖິງຢ່າງໃດກໍ່ຕາມ, ໃນກໍລະນີທີ່ຮຸນແຮງ, ຄົນເຈັບອາດຈະສະແດງອາການດັ່ງຕໍ່ໄປນີ້ຂອງຂະບວນການທາງ pathological:
- ຄວາມອ້ວນຍ້ອນຂາດສານອາຫານໃນເນື້ອເຍື່ອ,
- ເຈັບແລະປັ້ນກ້າມຊີ້ນຂອງຂາດ້ວຍການຍ່າງຍາວນານ,
- ຄວາມຢາກອາຫານຫຼາຍເກີນໄປແລະຄວາມຫິວໂຫຍຢ່າງຮຸນແຮງເນື່ອງຈາກການດູດຊືມ glucose ທີ່ກະທົບກະເທືອນ,
- ກ້າມເນື້ອອ່ອນເພຍ
- cephalgia, ວິນຫົວ,
- ອາຈົມວ່າງເລື້ອຍໆ
- ການເຮັດວຽກຂອງມັນສະຫມອງເສື່ອມຍ້ອນການຂາດສານອາຫານຂອງສະ ໝອງ,
- ໃນເດັກນ້ອຍແລະໄວລຸ້ນທີ່ມີປັນຍາອ່ອນແອແລະການພັດທະນາຮ່າງກາຍ,
- ເຫື່ອອອກຫຼາຍເກີນໄປ.
ໃນຂະນະທີ່ glucosuria ມີຄວາມຄືບຫນ້າ, ສະພາບຂອງຄົນເຈັບອາດຈະຊຸດໂຊມລົງ, ເຊິ່ງຜົນໄດ້ຮັບຈາກອາການທາງດ້ານພະຍາດ.
- ຄວາມຫິວນ້ ຳ ທີ່ບໍ່ສາມາດຕ້ານທານໄດ້ເຮັດໃຫ້ຄົນກັງວົນໃຈ.
- ເຮັດໃຫ້ແຫ້ງຢູ່ຕາມໂກນໃນປາກ.
- ກ່ຽວຂ້ອງກັບການຖ່າຍເບົາເລື້ອຍໆ.
- ຜິວຫນັງໄດ້ຖືກ overdried, ອາການຄັນຢ່າງຮຸນແຮງເກີດຂື້ນ.
- ວິໄສທັດທີ່ມົວ.
- ອາການງ່ວງເຫງົາເພີ່ມຂື້ນ, ຄົນເຮົາຮູ້ສຶກເມື່ອຍຕະຫຼອດເວລາ.
- ການສູນເສຍນ້ໍາຫນັກແຫຼມ.
- ບາດແຜບໍ່ຫາຍດີເປັນເວລາດົນ.
- ມີ goosebumps ຢູ່ເທິງຜິວຫນັງ, ເປັນອາການຄັນ.
- ມັກຈະກັງວົນກ່ຽວກັບການຕິດເຊື້ອຂອງເຊື້ອເຫັດ, ມັນຍາກທີ່ຈະປິ່ນປົວພວກມັນ.
- ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານເລື້ອຍໆແລະຫາຍໃຈເລິກ.
- ກິ່ນຂອງ acetone ແມ່ນສັງເກດຈາກປາກ.
- ຄົນເຈັບມີຄວາມກັງວົນຢູ່ຕະຫຼອດເວລາ.
ບຸກຄົນໃດ ໜຶ່ງ ມີຄວາມອ່ອນເພຍ, ການເຫື່ອອອກເພີ່ມຂື້ນ, ມື, ຕີນ, ຮ່າງກາຍສັ່ນສະເທືອນ, ຫົວໃຈເຕັ້ນຂື້ນອາດຈະເພີ່ມຂື້ນ, ຄົນເຮົາເລີ່ມຢ້ານທຸກຢ່າງ. ມີໂຣກຕ່ອມນ້ ຳ ຕານ, ບັນຫາຕ່າງໆເກີດຂື້ນກັບລະບົບປະສາດສ່ວນກາງ, ຄົນເຮົາມີຄວາມກັງວົນຫຼາຍເກີນໄປ, ລາວມີອາການຜິດປົກກະຕິທາງຈິດ, ມີຄວາມກັງວົນກ່ຽວກັບຄວາມອຶດຫິວຢ່າງຕໍ່ເນື່ອງ, ມັນທັງ ໝົດ ສິ້ນສຸດລົງໃນສະພາບບໍ່ສະ ໝອງ. ຄົນເຈັບຄວນແບກຫາບຂອງຫວານກັບລາວ, ເມື່ອມັນບໍ່ດີ, ທ່ານ ຈຳ ເປັນຕ້ອງກິນເຂົ້າ ໜົມ ຫວານທັນທີ.
ດັ່ງທີ່ໄດ້ກ່າວມາຂ້າງເທິງ, ພະຍາດເບົາຫວານບໍ່ໄດ້ຜະລິດອິນຊູລິນ (T2DM) ຢ່າງພຽງພໍຫຼືບໍ່ຖືກຜະລິດຢູ່ທັງ ໝົດ (T1DM). ຫຼືການກະ ທຳ ຂອງອິນຊູລິນຂອງພວກເຂົາແມ່ນມີຄວາມບົກຜ່ອງ (T2DM). ດ້ວຍເຫດນັ້ນ, ທາດນ້ ຳ ຕານຈຶ່ງບໍ່ສາມາດເຂົ້າໄປໃນເນື້ອເຍື່ອທີ່ມີອິນຊູລິນແລະເລີ່ມ“ ຫ້ອຍ” ໄວ້ໃນເລືອດ. ໃນຄວາມເປັນຈິງແລ້ວ, ເລືອດປ່ຽນເປັນ“ ສາງ” ສຳ ລັບນ້ ຳ ຕານ, ເນື່ອງຈາກວ່າສະຖານທີ່ເກັບຮັກສາຫຼັກ - ຕັບ, ເນື້ອເຍື່ອແລະກ້າມ, ບໍ່ຍອມຮັບ. ແຕ່ວ່າເລືອດມີ ໜ້ອຍ ໃນປະລິມານ, ແລະມັນຈະລົ້ນໄວດ້ວຍນ້ ຳ ຕານ, ເຊິ່ງສະແດງອອກໂດຍການເພີ່ມຄວາມເຂັ້ມຂົ້ນຂອງມັນໃນເລືອດ.
ການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດມີຜົນກະທົບທາງລົບຫລາຍຕໍ່ຮ່າງກາຍ, ຂື້ນກັບລະດັບຂອງການເພີ່ມຂື້ນ. ກ່ອນອື່ນ ໝົດ, ຮ່າງກາຍພະຍາຍາມ ກຳ ຈັດທາດນ້ ຳ ຕານໃນເລືອດອອກຢ່າງຫລວງຫລາຍແລະເລີ່ມຖິ້ມໃນຍ່ຽວແລະຕາມນັ້ນ, ເຂົ້າໄປໃນສະພາບແວດລ້ອມພາຍນອກ. ສະນັ້ນ, ການເພີ່ມປັດສະວະທີ່ມີລະດັບນ້ ຳ ຕານໃນເລືອດສູງ, ໃນທີ່ສຸດກໍ່ຈະເຮັດໃຫ້ເກີດການຂາດນ້ ຳ, ໂດຍສະເພາະຖ້າຄົນເຮົາບໍ່ດື່ມນ້ ຳ ພຽງພໍ.
Insulin ບໍ່ພຽງແຕ່ມີສ່ວນຮ່ວມໃນການເກັບຮັກສາອະນຸພາກພະລັງງານ (ໃນຮູບແບບຂອງ glycogen, ໄຂມັນແລະທາດໂປຼຕີນ), ແຕ່ຍັງເປັນຜູ້ດູແລຮັກສາສະຫງວນໄວ້ເຫຼົ່ານີ້ - ມັນຂັດຂວາງການບໍລິໂພກທີ່ບໍ່ເປັນລະບຽບຂອງມັນ. ແຕ່ທັນທີທີ່ອິນຊູລິນບໍ່ພຽງພໍ, ຄັງ ສຳ ຮອງເລີ່ມຕົ້ນເປັນ "ຕົວເລກ" - ທາດສະຫງວນ glycogen ຖືກບໍລິໂພກຢ່າງສິ້ນເຊີງພາຍໃນສອງສາມຊົ່ວໂມງ, ແລະນີ້ແມ່ນມາຈາກການລະເມີດຂອງເນື້ອເຍື່ອ adipose ແລະກ້າມເນື້ອ.
ສະນັ້ນ, ອາການເລີ່ມຕົ້ນຂອງພະຍາດເບົາຫວານແມ່ນ:
ຖ່າຍເບົາເລື້ອຍໆແລະກະຕຸ້ນເຕືອນ,
ຄວາມອຶດຫິວຄົງທີ່, ທີ່ບໍ່ສາມາດຊອກຫາໄດ້
ແຕ່ອາການທັງ ໝົດ ເຫລົ່ານີ້ປາກົດຂື້ນໃນເວລາທີ່ລະດັບນ້ ຳ ຕານໃນເລືອດກາຍເປັນ ຈຳ ນວນຫລາຍ, ຫລາຍກວ່າ 10 mmol / l. ມີໂລກເບົາຫວານຊະນິດທີ 2 ເປັນເວລາຫລາຍປີ, ລະດັບນ້ ຳ ຕານໃນເລືອດສູງຂື້ນອາດຈະບໍ່ບັນລຸຄຸນຄ່າສູງດັ່ງກ່າວ. ນີ້ແມ່ນເນື່ອງມາຈາກຄວາມຈິງທີ່ວ່າການຂາດອິນຊູລິນກັບຮູບແບບຂອງໂລກເບົາຫວານນີ້ຈະເລີນເຕີບໂຕຊ້າໆແລະໃນຊຸມປີ ທຳ ອິດມັນພຽງພໍທີ່ຈະຮັກສາລະດັບນ້ ຳ ຕານໃນລະດັບປານກາງ, ບໍ່ຮອດ 10 mmol / L.
ໃນເວລາດຽວກັນຄວນສັງເກດວ່າເຖິງແມ່ນວ່າລະດັບນ້ ຳ ຕານໃນເລືອດສູງປານກາງກໍ່ຈະເປັນອັນຕະລາຍຕໍ່ສຸຂະພາບ - ເຖິງແມ່ນວ່າມັນຄ່ອຍໆແຕ່ແນ່ນອນສົ່ງຜົນກະທົບຕໍ່ເສັ້ນເລືອດໃນໂລກເບົາຫວານ, ທັງຂະ ໜາດ ໃຫຍ່ (atherosclerosis) ແລະເຮືອນ້ອຍໆຂອງຕາ (ຕາບອດ), ໝາກ ໄຂ່ຫຼັງ (ຄວາມຜິດປົກກະຕິຂອງ ໝາກ ໄຂ່ຫຼັງ) ແລະເສັ້ນປະສາດ (ໂຣກ neuropathy ພະຍາດເບົາຫວານ). ສະນັ້ນ, ການກວດຫາໂຣກເບົາຫວານໃຫ້ທັນເວລາໃນໄລຍະເລີ່ມຕົ້ນແມ່ນມີຄວາມ ສຳ ຄັນຫຼາຍ.
ໃນທາງກົງກັນຂ້າມກັບ T2DM, ການສະແດງ T1DM ແມ່ນມີລັກສະນະໂດຍການເສື່ອມໂຊມຢ່າງໄວວາໃນສະພາບທີ່ດີແລະມີອາການຂາດນໍ້າໃນຮ່າງກາຍ. ໃນກໍລະນີນີ້, ມັນມີຄວາມຮີບດ່ວນທີ່ຈະສັ່ງໃຫ້ກຽມຕົວຂອງອິນຊູລິນ.ຖ້າບໍ່ດັ່ງນັ້ນ, ການເຜົາຜານອາຫານຈະຖືກ ທຳ ລາຍຢ່າງໄວວາ, ເຊິ່ງສາມາດ ນຳ ໄປສູ່ສະພາບທີ່ເປັນໄພຂົ່ມຂູ່ຕໍ່ຊີວິດ - ເປັນພະຍາດເບົາຫວານ (ketoacidotic).
ບົດບາດ ສຳ ຄັນໃນການພັດທະນາສະຕິປັນຍານີ້ແມ່ນຖືກຫຼີ້ນໂດຍການລະເມີດຂອງການເຜົາຜະຫລານໄຂມັນ. ເນື່ອງຈາກຂາດອິນຊູລິນ, ຮ່າງກາຍເລີ່ມຕົ້ນ ນຳ ໃຊ້ຄັງ ສຳ ຮອງພະລັງງານທີ່ພົບໃນບ່ອນໄຂມັນ. ຈຳ ນວນໄຂມັນສ່ວນໃຫຍ່ຈະເຂົ້າໄປໃນກະແສເລືອດແລະສ່ວນ ໜຶ່ງ ຂອງມັນໃນຕັບຈະກາຍເປັນຮ່າງກາຍ ketone, ເຊິ່ງເຂົ້າໄປໃນກະແສເລືອດແລະມີຜົນກະທົບທີ່ເປັນພິດຕໍ່ຮ່າງກາຍ. comet ketoacidotic ພັດທະນາ (“ keto” - ຈາກ ຄຳ ວ່າ“ ketone”, ແລະ“ acidotic” - ໝາຍ ຄວາມວ່າເລືອດກາຍເປັນກົດ).
ມັນຄວນຈະໄດ້ຮັບຍົກໃຫ້ເຫັນວ່າສໍາລັບການບົ່ງມະຕິໂຣກເບົາຫວານມັນບໍ່ໄດ້ຖືກແນະນໍາໃຫ້ໃຊ້ຢາ glucometer, ເຊິ່ງຜູ້ປ່ວຍເປັນໂລກເບົາຫວານໄດ້ກໍານົດໃນນໍ້າຕານໃນເລືອດຂອງພວກເຂົາ. ເຂົ້າ ໜຽວ ແມ່ນອຸປະກອນໃນຄົວເຮືອນແລະຄວາມຜິດພາດໃນການ ກຳ ນົດຄວາມເຂັ້ມຂຸ້ນຂອງນ້ ຳ ຕານໃນເລືອດແມ່ນບໍ່ສາມາດຍອມຮັບໄດ້ ສຳ ລັບການບົ່ງມະຕິພະຍາດເບົາຫວານທີ່ຖືກຕ້ອງ. ນີ້ແມ່ນຄວາມຈິງໂດຍສະເພາະ ສຳ ລັບພະຍາດເບົາຫວານປະເພດ 2, ໃນເວລາເລີ່ມຕົ້ນຂອງພະຍາດ, ການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດອາດຈະມີຂະ ໜາດ ນ້ອຍແລະບໍ່ໄດ້ຖືກກວດພົບໂດຍພະຍາດເບົາຫວານ.
ຫຼືໃນທາງກັບກັນ, ບົນພື້ນຖານຂອງຜົນໄດ້ຮັບຂອງການທົດສອບທາດນ້ ຳ ຕານໃນເລືອດທີ່ມີທາດ glucometer, ການວິນິດໄສໂຣກເບົາຫວານຈະຖືກເຮັດໃຫ້ຜູ້ທີ່ບໍ່ມີພະຍາດເບົາຫວານ. ສະນັ້ນ, ການບົ່ງມະຕິພະຍາດເບົາຫວານສາມາດເຮັດໄດ້ພຽງແຕ່ອີງໃສ່ການສຶກສາກ່ຽວກັບນ້ ຳ ຕານໃນເລືອດໃນຫ້ອງທົດລອງ, ໃນອຸປະກອນທີ່ມີຄວາມແມ່ນຍໍາພິເສດ, ແລະບໍ່ໃຫ້ໃຊ້ກາວໃນເຮືອນຫຼືສະພາບອື່ນໆ.
- ໃນເລືອດ, ຄືກັບມັນ, ເຊິ່ງມັກຈະຖືກເອີ້ນວ່າການສຶກສາຂອງທາດນ້ ຳ ຕານໃນ "ເລືອດທັງ ໝົດ",
ເພື່ອທີ່ຈະໄດ້ຮັບ plasma ເລືອດ, ເມັດເລືອດແດງແລະອົງປະກອບອື່ນໆຂອງເລືອດແມ່ນຖືກ ກຳ ຈັດອອກຈາກເລືອດທັງ ໝົດ, ແລະພຽງແຕ່ຫຼັງຈາກນັ້ນ glucose ຈະຖືກກວດໃນທາດແຫຼວທີ່ຍັງເຫຼືອຈາກເລືອດທັງ ໝົດ. ທາດແຫຼວນີ້ແຍກອອກຈາກເລືອດເອີ້ນວ່າ plasma ເລືອດ. ແລະມັນສະແດງໃຫ້ເຫັນວ່າມາດຕະຖານຂອງຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດທັງ ໝົດ ແມ່ນຕ່ ຳ ກວ່າເລັກ ໜ້ອຍ ໃນເລືອດ.
ດັ່ງນັ້ນ, ຖ້າທ່ານໄດ້ຮັບການທົດສອບຢູ່ໃນມືຂອງທ່ານທີ່ສະແດງເຖິງຄວາມເຂັ້ມຂົ້ນຂອງການຖືກລູໂກສໃນເລືອດ, ຫຼັງຈາກນັ້ນທ່ານຄວນກວດເບິ່ງກັບທ່ານ ໝໍ ຫຼືນັກວິຊາການຫ້ອງທົດລອງວ່າການກວດທາດນ້ ຳ ຕານເປັນແນວໃດ - ເລືອດຫຼື plasma ເລືອດ. ແລະນີ້ແມ່ນສິ່ງທີ່ຄວນຂຽນໄວ້ໃນບົດສະຫລຸບຂອງຫ້ອງທົດລອງ, ແລະບໍ່ພຽງແຕ່ຢູ່ໃນເລືອດເທົ່ານັ້ນ. ມັນຄວນຈະໄດ້ຮັບຍົກໃຫ້ເຫັນວ່າບໍ່ດົນມານີ້ພວກເຂົາມັກຮຽນກ່ຽວກັບນ້ ຳ ຕານໃນ plasma ໃນເລືອດ. ສະນັ້ນ, ເພື່ອບໍ່ໃຫ້ເກີດຄວາມສັບສົນ, ປື້ມຫົວນີ້ໃຫ້ມາດຕະຖານຂອງເນື້ອໃນນ້ ຳ ຕານໃນເລືອດ, ແຕ່ບໍ່ແມ່ນໃນເລືອດທັງ ໝົດ.
ໂຣກເບົາຫວານສາມາດຖືກ ກຳ ນົດໂດຍອີງຕາມລະດັບຂອງທາດນ້ ຳ ຕານໃນເລືອດໃນ ໜຶ່ງ ໃນສາມການສຶກສາ - ໃນກະເພາະອາຫານຫວ່າງເປົ່າ, ອີງຕາມການທົດສອບລະດັບນ້ ຳ ຕານໃນເລືອດແບບສຸ່ມໃນລະຫວ່າງມື້ຫລືໃນການທົດສອບຄວາມທົນທານຕໍ່ນ້ ຳ ຕານ.
ການກວດຫາໂຣກເບົາຫວານ
ການທົດສອບປັດສະວະໄດ້ຖືກປະຕິບັດເພື່ອກໍານົດນໍ້າຕານໃນນໍ້າຍ່ຽວ. ນີ້ສາມາດເປັນການວິເຄາະໃນຕອນເຊົ້າທາງຄລີນິກຫຼືທຸກໆມື້. ຂັ້ນຕອນນີ້ບໍ່ໄດ້ຮຽກຮ້ອງໃຫ້ມີການກະກຽມເບື້ອງຕົ້ນຍາວນານ. ໃນກໍລະນີ ທຳ ອິດ, ນ້ ຳ ຍ່ຽວຈະຖືກເກັບເພື່ອການບົ່ງມະຕິໃນຈອກຫຼືຖ້ວຍພາດສະຕິກ. ປະລິມານທີ່ຕ້ອງການຂອງແຫຼວໃນກໍລະນີນີ້ແຕກຕ່າງຈາກ 50 ເຖິງ 250 ມລ. ເພື່ອເກັບນໍ້າປັດສະວະປະ ຈຳ ວັນ, ຕູ້ຄອນເທນເນີທີ່ສະອາດໃນປະລິມານທີ່ໃຫຍ່ກວ່າແມ່ນຍັງມີຄວາມ ຈຳ ເປັນ, ຖັງ 3 ລິດແມ່ນ ເໝາະ ສົມ.
ໃນໂລກເບົາຫວານ, ການວິເຄາະປະ ຈຳ ວັນແມ່ນປະຕິບັດຫຼາຍທີ່ສຸດ. ມັນມີຂໍ້ມູນຫຼາຍຂື້ນແລະຊ່ວຍໃຫ້ທ່ານສາມາດຕິດຕາມການປ່ອຍນ້ ຳ ຕານໃນເວລາກາງເວັນທັງໃນກະເພາະອາຫານຫວ່າງແລະຫລັງກິນເຂົ້າ. ການວິເຄາະໃນຕອນເຊົ້າມັກຈະຖືກ ກຳ ນົດໃນລະຫວ່າງການກວດສອບເບື້ອງຕົ້ນ.
ກົດລະບຽບການເກັບຍ່ຽວ
ຄວາມ ໜ້າ ເຊື່ອຖືຂອງການສຶກສາສ່ວນໃຫຍ່ແມ່ນໄດ້ຮັບຜົນກະທົບຈາກການວິເຄາະທີ່ຖືກຕ້ອງ. ການມອບ ໝາຍ ການວິເຄາະ, ຜູ້ຊ່ຽວຊານຄວນແນະ ນຳ ຄົນເຈັບກ່ຽວກັບກົດລະບຽບໃນການເກັບປັດສະວະ.
ກົດລະບຽບ ສຳ ລັບການວິເຄາະແມ່ນຂ້ອນຂ້າງງ່າຍດາຍ. ໃນກໍລະນີຫຼາຍທີ່ສຸດ, ຄົນເຈັບໄດ້ຮັບ ຄຳ ແນະ ນຳ ຢູ່ໃນມືຂອງລາວ, ເຊິ່ງຊີ້ບອກຢ່າງແນ່ນອນວ່າ ຄຳ ແນະ ນຳ ໃດຄວນຖືກປະຕິບັດໃນເວລາເກັບ ໜິ້ວ ປັດສະວະ.
ທ່ານສາມາດກຽມຕົວ ສຳ ລັບການວິເຄາະດັ່ງຕໍ່ໄປນີ້:
- 24 ຊົ່ວໂມງກ່ອນການເລີ່ມຕົ້ນການວິເຄາະ, ຜະລິດຕະພັນ ຈຳ ນວນ ໜຶ່ງ ທີ່ມີຄຸນສົມບັດສີຄວນຖືກຍົກເວັ້ນ.ບັນຊີລາຍຊື່ນີ້ປະກອບມີ beets, ຫມາກກ້ຽງແລະ grapefruits, ຫມາກເລັ່ນແລະ carrots. ມັນຍັງໄດ້ຖືກແນະ ນຳ ໃຫ້ປະຖິ້ມການ ນຳ ໃຊ້ອາຫານທີ່ບັນຈຸທາດແປ້ງຫຼາຍ: ເຂົ້າ ໜົມ ຫວານ, ຊັອກໂກແລັດ, ເຂົ້າ ໜົມ ຫວານ, ກວນ. ການເພີ່ມຂື້ນຂອງນໍ້າຕານໃນຮ່າງກາຍໃນໄລຍະສັ້ນສາມາດສົ່ງຜົນກະທົບທາງລົບຕໍ່ຄວາມ ໜ້າ ເຊື່ອຖືຂອງການສຶກສາ.
- ຈຳ ກັດການອອກ ກຳ ລັງກາຍປະມານ 18-20 ຊົ່ວໂມງກ່ອນການວິເຄາະ. ກິດຈະ ກຳ ຫຼາຍເກີນໄປສາມາດສົ່ງຜົນກະທົບຕໍ່ການເຮັດວຽກຂອງລະບົບຖ່າຍເບົາ.
- ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະເຕືອນທ່ານຫມໍລ່ວງຫນ້າກ່ຽວກັບການກະກຽມດ້ານການຢາທີ່ປະຕິບັດ. ຖ້າເປັນໄປໄດ້, ທ່ານຄວນຈະປະຖິ້ມການໃຊ້ຂອງພວກເຂົາຢ່າງ ໜ້ອຍ ມື້ ໜຶ່ງ ກ່ອນທີ່ຈະເອົາປັດສະວະ.
- ຢ່າດື່ມນໍ້າໃນປະລິມານທີ່ຫຼາຍເກີນໄປກ່ອນທີ່ຈະທົດສອບ.
- ແນະ ນຳ ໃຫ້ ຈຳ ກັດຄວາມກົດດັນທາງອາລົມແລະສະຖານະການທີ່ຂັດແຍ້ງ.
ໃນເວລາເກັບ ກຳ ຂໍ້ມູນການທົດສອບຍ່ຽວທົ່ວໄປ ສຳ ລັບນ້ ຳ ຕານ, ຂໍ້ແນະ ນຳ ຕໍ່ໄປນີ້ຄວນພິຈາລະນາ:
- ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຕ້ອງກຽມພາຊະນະບັນຈຸແຫ້ງທີ່ສະອາດເພື່ອເກັບຍ່ຽວ.
- ທັນທີກ່ອນການວິເຄາະ, ທ່ານຈໍາເປັນຕ້ອງລ້າງຂີ້ແຮ້ຢ່າງລະອຽດໂດຍໃຊ້ສະບູຫຼືຕົວແທນເພື່ອຄວາມສະອາດໃກ້ຊິດ.
- ສ່ວນ ໜຶ່ງ ຂອງນໍ້າຍ່ຽວໂດຍສະເລ່ຍຄວນຈະຖືກເກັບໄວ້ໃນຖັງຍ່ຽວ. ນັ້ນແມ່ນ, ທ່ານຄວນເລີ່ມຍ່ຽວຢູ່ໃນຫ້ອງນ້ ຳ.
- ຫຼັງຈາກເກັບເອົາເອກະສານດັ່ງກ່າວແລ້ວ, ຄວນແນະ ນຳ ໃຫ້ປິດພາຊະນະທີ່ ແໜ້ນ ແລະ ນຳ ສົ່ງໃຫ້ຫ້ອງທົດລອງພາຍໃນ 2-3 ຊົ່ວໂມງ.
ການວິເຄາະທີ່ ດຳ ເນີນຢ່າງຖືກຕ້ອງຈະຊ່ວຍໃຫ້ຜູ້ຊ່ຽວຊານໄດ້ຮັບຂໍ້ມູນກ່ຽວກັບທາດ metabolism ໃນເວລາ 6-10 ຊົ່ວໂມງໃນຕອນກາງຄືນ. ຕົວຊີ້ວັດທີ່ເກີນ 7.5-7,8 mmol / ລິດແມ່ນອາການຂອງ glucosuria ທີ່ທົນທານແລະການລົບກວນການເຜົາຜະຫລານໃນຮ່າງກາຍຂອງຄົນເຈັບ.
ປັດສະວະ
ໃນກໍລະນີຫຼາຍທີ່ສຸດ, ການກວດພົບ glucosuria ໃນໂຣກເບົາຫວານຫຼືຕິດຕາມຄວາມຄືບ ໜ້າ ຂອງມັນຊ່ວຍໃຫ້ການວິເຄາະປັດສະວະປະ ຈຳ ວັນ. ການສຶກສາຄວນ ດຳ ເນີນດັ່ງຕໍ່ໄປນີ້:
- ກຽມຖັງໂປ່ງໃສທີ່ສະອາດແລະແຫ້ງພ້ອມຝາປິດ ໜ້າ ແໜ້ນ. ຄວາມ ໜາ ແໜ້ນ ຂອງພາຊະນະບັນຈຸຈະປ້ອງກັນບໍ່ໃຫ້ຝຸ່ນ, ຝຸ່ນ, ເຊື້ອຈຸລິນຊີຕ່າງໆ, ແລະອື່ນໆບໍ່ໃຫ້ເຂົ້າໄປໃນນໍ້າຍ່ຽວທີ່ເກັບໄດ້. ບໍລິມາດຂອງກະປtheອງໂດຍສະເລ່ຍຄວນຈະເປັນ 3 ລິດ. ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານມີອາການຫິວຫຼາຍເຊິ່ງເປັນເຫດຜົນທີ່ຄົນເຈັບດື່ມນໍ້າຫຼາຍໆ. ດັ່ງນັ້ນ, polyuria ໄດ້ຖືກສັງເກດເຫັນ - ການເພີ່ມຂື້ນຂອງຈໍານວນຢາ diuresis. ໃນກໍລະນີນີ້, ມັນຈໍາເປັນຕ້ອງໃຊ້ຄວາມຈຸ 5 ລິດ.
- ການເກັບຍ່ຽວເລີ່ມຕົ້ນເວລາ 6 a.m. ໃນກໍລະນີນີ້, ສ່ວນ ໜື່ງ ຂອງປັດສະວະບໍ່ໄດ້ຖືກ ນຳ ໃຊ້ເຂົ້າໃນການວິເຄາະ, ດັ່ງນັ້ນການຍ່ຽວຄວນຢູ່ໃນຫ້ອງນ້ ຳ.
- ໃນຕອນກາງເວັນ, ໃນຂະນະທີ່ຄົນເຈັບເກັບເອົາເອກະສານ ສຳ ລັບການສຶກສາ, ຕູ້ຄອນເທນເນີຕ້ອງເກັບຮັກສາໄວ້ໃນບ່ອນທີ່ເຢັນເຊັ່ນຕູ້ເຢັນ. ອຸນຫະພູມດີທີ່ສຸດແມ່ນ 5-7 ° C.
- ເຊັ່ນດຽວກັນ, ເພື່ອສຶກສາ diuresis, ທ່ານຫມໍອາດຈະສັ່ງໃຫ້ການເກັບຍ່ຽວໃນຖັງແຍກຕ່າງຫາກ. ນີ້ຈະ ກຳ ນົດປະລິມານຂອງນ້ ຳ ຍ່ຽວ.
- ສ່ວນສຸດທ້າຍຂອງ ໜິ້ວ ທາງເດີນປັດສະວະແມ່ນເກັບໃນກະປatອງໃນເວລາ 6-9 ເຊົ້າມື້ຕໍ່ມາ. ຫຼັງຈາກນັ້ນຖັງບັນຈຸນໍ້າປັດສະວະຈະຕ້ອງຖືກສົ່ງໄປຫ້ອງທົດລອງພາຍໃນ 4-6 ຊົ່ວໂມງຕໍ່ໄປ.
- ຫຼັງຈາກເກັບເອົາປັດສະວະ, ເນື້ອໃນຂອງພາຊະນະຖືກສັ່ນສະເທືອນ, ປະລິມານການຜະລິດປັດສະວະໄດ້ຖືກວັດແທກແລະຖືກ ໝາຍ ໄວ້ໃນທິດທາງ.
- ຜູ້ຊ່ຽວຊານເລືອກເອົານໍ້າຍ່ຽວປະມານ 150 ມລ ສຳ ລັບການຄົ້ນຄວ້າ.
ຂັ້ນຕອນນີ້ຊ່ວຍໃຫ້ທ່ານສາມາດລະບຸລະດັບ glucosuria ໃນໂລກເບົາຫວານໄດ້ຢ່າງຖືກຕ້ອງແລະໄດ້ຮັບພາບລວມຂອງການພັດທະນາຂະບວນການທາງ pathological ໃນຮ່າງກາຍຂອງຄົນເຈັບ. ໂດຍປົກກະຕິແລ້ວ, ຍ່ຽວປະ ຈຳ ວັນແມ່ນແນະ ນຳ ໃຫ້ກິນພ້ອມກັບເຂົ້າ ໜຽວ, ນັ້ນແມ່ນການຄວບຄຸມການວັດແທກຂອງນ້ ຳ ຕານໃນເລືອດ.
ຖ້າມີຂໍ້ສົງໃສກ່ຽວກັບໂລກເບົາຫວານ, ການບົ່ງມະຕິນີ້ຕ້ອງໄດ້ຮັບການຢັ້ງຢືນຫລືປະຕິເສດ. ມັນມີຫຼາຍໆວິທີການຫ້ອງທົດລອງແລະເຄື່ອງມື ສຳ ລັບສິ່ງນີ້. ເຫຼົ່ານີ້ລວມມີ:
ການທົດສອບນ້ ຳ ຕານໃນເລືອດ - ນ້ ຳ ຕານໃນເລືອດໄວ,
ການທົດສອບຄວາມທົນທານຂອງນ້ ຳ ຕານ - ການ ກຳ ນົດອັດຕາສ່ວນຂອງການອົດອາຫານ glycemia ກັບຕົວຊີ້ວັດນີ້ຫຼັງຈາກສອງຊົ່ວໂມງຫຼັງຈາກກິນສ່ວນປະກອບທາດແປ້ງ (glucose),
ໂປຣໄຟລ໌ Glycemic - ການສຶກສາກ່ຽວກັບຕົວເລກ glycemic ຫຼາຍໆຄັ້ງໃນເວລາກາງເວັນ. ປະຕິບັດເພື່ອຕີລາຄາປະສິດທິຜົນຂອງການປິ່ນປົວ,
Urinalysis ດ້ວຍການ ກຳ ນົດລະດັບຂອງນ້ ຳ ຕານໃນນ້ ຳ ຍ່ຽວ (glucosuria), ທາດໂປຼຕີນ (proteinuria), ເມັດເລືອດຂາວ,
ການທົດສອບປັດສະວະ ສຳ ລັບເນື້ອຫາ acetone - ກັບ ketoacidosis ທີ່ສົງໃສ,
ການກວດເລືອດ ສຳ ລັບຄວາມເຂັ້ມຂົ້ນຂອງຮີໂມໂກລອີນ glycosylated - ສະແດງເຖິງລະດັບຂອງຄວາມຜິດປົກກະຕິທີ່ເກີດຈາກໂລກເບົາຫວານ,
ການກວດເລືອດທາງຊີວະເຄມີແມ່ນການສຶກສາກ່ຽວກັບຕົວຢ່າງຂອງຕັບທີ່ເປັນໂຣກຕັບ, ເຊິ່ງສະແດງເຖິງຄວາມພຽງພໍຂອງການເຮັດວຽກຂອງອະໄວຍະວະເຫລົ່ານີ້ຕໍ່ຕ້ານໂຣກເບົາຫວານ,
ການສຶກສາຂອງສ່ວນປະກອບຂອງ electrolyte ຂອງເລືອດ - ສະແດງໃຫ້ເຫັນໃນການພັດທະນາຮູບແບບຂອງໂລກເບົາຫວານຮ້າຍແຮງ,
ການທົດສອບ Reberg - ສະແດງໃຫ້ເຫັນລະດັບຂອງຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງໃນໂລກເບົາຫວານ,
ການ ກຳ ນົດລະດັບຂອງອິນຊູລິນໃນເລືອດ,
ການກວດສອບ Fundus,
ກວດສຸຂະພາບຂອງອະໄວຍະວະທ້ອງ, ຫົວໃຈແລະ ໝາກ ໄຂ່ຫຼັງ,
ECG - ເພື່ອປະເມີນລະດັບຄວາມເສຍຫາຍຂອງໂຣກເບົາຫວານຂອງໂຣກເບົາຫວານ,
dopplerography ultrasound, capillaroscopy, rheovasography ຂອງເຮືອຂອງເສັ້ນທາງລຸ່ມ - ປະເມີນລະດັບຂອງຄວາມຜິດປົກກະຕິຂອງຫລອດເລືອດໃນໂລກເບົາຫວານ,
ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານທຸກຄົນຕ້ອງໄດ້ຮັບການປຶກສາຈາກຜູ້ຊ່ຽວຊານດັ່ງກ່າວ:
ສັນຍະ ກຳ (ແພດຜ່າຕັດເສັ້ນເລືອດຫຼືແພດພິເສດ),
ການຈັດຕັ້ງປະຕິບັດບັນດາມາດຕະການສັບຊ້ອນທັງ ໝົດ ຂອງມາດຕະການວິນິດໄສເຫຼົ່ານີ້ຈະຊ່ວຍໃນການ ກຳ ນົດຄວາມຮ້າຍແຮງຂອງພະຍາດ, ລະດັບຂອງມັນແລະຄວາມຖືກຕ້ອງຂອງກົນລະຍຸດທີ່ກ່ຽວຂ້ອງກັບຂະບວນການປິ່ນປົວ. ມັນມີຄວາມ ສຳ ຄັນຫຼາຍທີ່ຈະ ດຳ ເນີນການສຶກສາເຫຼົ່ານີ້ບໍ່ຄັ້ງດຽວ, ແຕ່ໃຫ້ເຮັດຊ້ ຳ ໃນແບບເຄື່ອນໄຫວຫຼາຍເທົ່າທີ່ຕ້ອງການສະຖານະການສະເພາະ.
ຂ້ອຍສາມາດລຸດນໍ້າຕານດ້ວຍການເປັນໂຣກເບົາຫວານ - ການປິ່ນປົວເບົາຫວານ
ໃນການຮັກສາ glucosuria, ເຊິ່ງພັດທະນາຕໍ່ກັບພື້ນຫລັງຂອງໂລກເບົາຫວານ, ການປິ່ນປົວຄວນມີຈຸດປະສົງເພື່ອເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດປົກກະຕິແລະປັບປຸງໂພຊະນາການຂອງເນື້ອເຍື່ອໃນຮ່າງກາຍ. ນັ້ນແມ່ນ, ມາດຕະການທາງການແພດໃນກໍລະນີນີ້ແມ່ນແນໃສ່ການ ກຳ ຈັດສາເຫດຂອງມັນເອງ, ເຊິ່ງ ນຳ ໄປສູ່ການປາກົດຕົວຂອງນ້ ຳ ຕານໃນນ້ ຳ ຍ່ຽວ.
ໃນໄລຍະການປິ່ນປົວ, ຄົນເຈັບ ຈຳ ກັດສ່ວນ ໜຶ່ງ ໃນການບໍລິໂພກນ້ ຳ. ນີ້ແມ່ນສິ່ງທີ່ ຈຳ ເປັນເພື່ອຫຼຸດຜ່ອນການຮົ່ວໄຫຼຂອງນ້ ຳ ຕານຈາກຮ່າງກາຍ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ມັນເປັນມູນຄ່າທີ່ຈະພິຈາລະນາວ່າມັນເປັນໄປບໍ່ໄດ້ທີ່ຈະຫຼຸດຜ່ອນປະລິມານນໍ້າທີ່ໃຊ້ໂດຍຄົນເຈັບ, ເພາະວ່າສິ່ງນີ້ສາມາດເຮັດໃຫ້ຂາດນ້ ຳ ໄດ້ໄວ.
ດ້ວຍການຂາດສານອິນຊູລິນ, ຄົນເຈັບໄດ້ຖືກ ກຳ ນົດໃຫ້ສັກຢາ subcutaneous. ຖ້າຮ່າງກາຍຂອງຄົນເຈັບຜະລິດຮໍໂມນຂອງຕົນເອງ, ແຕ່ໃນປະລິມານທີ່ບໍ່ພຽງພໍ, ເມັດທີ່ໃຊ້ອິນຊູລິນແມ່ນຖືກສັ່ງໃຫ້ຄົນເຈັບ. ພວກມັນຊົດເຊີຍການຂາດທາດໂປຼຕີນທີ່ ຈຳ ເປັນນີ້.
ໃນໂລກເບົາຫວານ, ເພື່ອຢຸດ glucosuria, ທ່ານຕ້ອງປະຕິບັດຕາມອາຫານ. ໂພຊະນາການທີ່ ເໝາະ ສົມແມ່ນພື້ນຖານຂອງການປິ່ນປົວ ສຳ ລັບພະຍາດທີ່ກ່ຽວຂ້ອງກັບລະບົບທາງເດີນອາຫານນີ້. ພື້ນຖານຂອງຄາບອາຫານຄວນແມ່ນຜັກ, ໝາກ ໄມ້ແລະຜະລິດຕະພັນນົມ. ມັນເປັນສິ່ງທີ່ ຈຳ ເປັນທີ່ຈະຕ້ອງກິນຊີ້ນບໍ່ພຽງພໍ. ນີ້ເຮັດໃຫ້ຮ່າງກາຍມີ ຈຳ ນວນສານອາຫານທີ່ ຈຳ ເປັນແລະ ກຳ ຈັດນ້ ຳ ຕານທີ່ເກີນ. ອາຫານຄວນຈະໄດ້ຮັບເລື້ອຍໆ, ຫ້າຄາບຕໍ່ມື້, ໃນສ່ວນນ້ອຍ. ມາດຕະການນີ້ຈະຊ່ວຍຮັກສາລະດັບນ້ ຳ ຕານໃນລະດັບໃດ ໜຶ່ງ.
ຜູ້ປ່ວຍທີ່ເປັນໂຣກເບົາຫວານ glucosuria ສາມາດກິນ ໝາກ ໄມ້ສົດຕ່າງໆ. ຄວາມຕ້ອງການຄວນໃຫ້ກັບ ໝາກ ໂປມທີ່ມີລົດສົ້ມຫລືຫວານແລະສົ້ມ, ໝາກ ນາວ, peach ແລະ apricots.
ເພື່ອຫຼຸດຜ່ອນນໍ້າຕານໃນນໍ້າປັດສະວະ, ອາຫານທຸກຢ່າງທີ່ມີນໍ້າຕານແລະເກືອເກີນຄວນຖືກຍົກເວັ້ນຈາກອາຫານ. ທ່ານ ຈຳ ເປັນຕ້ອງປະຖິ້ມເຂົ້າ ໜົມ ຫວານຫລືຊັອກໂກແລັດ, ເຂົ້າ ໜົມ ປັງແລະຜະລິດຕະພັນແປ້ງອື່ນໆ. ມັນເປັນມູນຄ່າທີ່ຈະໃຫ້ຄວາມມັກໃນເຂົ້າຈີ່ bran, ຍ້ອນວ່າມັນຖືກຜະລິດຈາກທາດແປ້ງດິບແລະມີຄຸນລັກສະນະໂດຍອັດຕາສ່ວນທີ່ຕໍ່າຂອງທາດແປ້ງທາດແປ້ງໄວເຊິ່ງຈະຊ່ວຍເພີ່ມປະລິມານນ້ ຳ ຕານໃນທາດແຫຼວທາງຊີວະພາບຂອງມະນຸດ.
ທ່ານກໍ່ຄວນປະຖິ້ມອາຫານໄວແລະຜະລິດຕະພັນອື່ນໆທີ່ມີໄຂມັນ trans. ເຄື່ອງດື່ມໂຊດາແມ່ນ contraindicated ຢ່າງແທ້ຈິງສໍາລັບຄົນເຈັບທຸກທໍລະມານຈາກ glucosuria ພະຍາດເບົາຫວານ. ພວກມັນເພີ່ມນ້ ຳ ຕານໃນເລືອດຢ່າງຫຼວງຫຼາຍແລະໃນເວລາດຽວກັນກະຕຸ້ນການຍ່ຽວເລື້ອຍໆ, ເປັນຜົນມາຈາກການທີ່ຄົນເຈັບສູນເສຍນ້ ຳ ໃນປະລິມານຫລາຍ.
glucosuria ພະຍາດເບົາຫວານແມ່ນສະພາບທາງດ້ານພະຍາດທີ່ເກີດຂື້ນຍ້ອນການລະເມີດທາດ ນຳ ້ຕານໃນຮ່າງກາຍຂອງຄົນເຮົາ. ໃນກໍລະນີນີ້, glucose ບໍ່ເຂົ້າໄປໃນເນື້ອເຍື່ອແລະຖືກເກັບໄວ້ໃນເລືອດຂອງຄົນເຈັບ. ໃນເວລາທີ່ກັ່ນຕອງໃນ ໝາກ ໄຂ່ຫຼັງ, ນ້ ຳ ຕານບາງສ່ວນທີ່ເກີນໃນນ້ ຳ ຍ່ຽວແລະຖ່າຍອອກໃນເວລາຖ່າຍເບົາ. Glucosuria ຮຽກຮ້ອງໃຫ້ມີການວິນິດໄສແລະການປິ່ນປົວຢ່າງລະອຽດໂດຍແພດຊ່ຽວຊານດ້ານ endocrinologist.
ໃນມື້ນີ້, ຄຳ ຖາມກ່ຽວກັບຄວາມເປັນໄປໄດ້ຂອງການຮັກສາໂຣກເບົາຫວານທີ່ສົມບູນແມ່ນ ກຳ ລັງພິຈາລະນາຢ່າງລຶກລັບ. ຄວາມສັບສົນຂອງສະຖານະການແມ່ນວ່າມັນຍາກຫຼາຍທີ່ຈະກັບຄືນສິ່ງທີ່ໄດ້ສູນເສຍໄປແລ້ວ. ຂໍ້ຍົກເວັ້ນພຽງແຕ່ແມ່ນຮູບແບບຂອງພະຍາດເບົາຫວານຂອງຊະນິດທີສອງ, ເຊິ່ງປ່ອຍໃຫ້ຕົວເອງດີທີ່ຈະຄວບຄຸມພາຍໃຕ້ອິດທິພົນຂອງການປິ່ນປົວດ້ວຍອາຫານ.
ເຖິງຢ່າງໃດກໍ່ຕາມ, ມີຄົນເຈັບໃນອະດີດຫຼາຍຄົນທີ່ສາມາດຫາຍດີຈາກພະຍາດທີ່ບໍ່ສາມາດປິ່ນປົວໄດ້ດ້ວຍການຖືພາໄວ. ແຕ່ຢ່າລືມກ່ຽວກັບວິທີການນີ້ຖ້າທ່ານບໍ່ສາມາດຊອກຫາຜູ້ຊ່ຽວຊານທີ່ດີໃນເມືອງຂອງທ່ານທີ່ສາມາດຄວບຄຸມທ່ານແລະປ້ອງກັນບໍ່ໃຫ້ສະຖານະການຫຼຸດພົ້ນອອກຈາກການຄວບຄຸມ. ເພາະວ່າມີຫລາຍໆກໍລະນີເມື່ອການທົດລອງຕົວເອງຈົບລົງດ້ວຍການເບິ່ງແຍງຢ່າງລະມັດລະວັງ!
ເຊັ່ນດຽວກັນກັບວິທີການ ດຳ ເນີນງານໃນການ ກຳ ຈັດໂຣກເບົາຫວານດ້ວຍການປູກຖ່າຍໃນປະເພດທຽມ, ເຊິ່ງເປັນອຸປະກອນທີ່ວິເຄາະລະດັບຂອງໂລກ hyperglycemia ແລະປ່ອຍປະລິມານອິນຊູລິນໂດຍອັດຕະໂນມັດ. ຜົນໄດ້ຮັບຂອງການປິ່ນປົວດັ່ງກ່າວແມ່ນ ໜ້າ ປະທັບໃຈໃນປະສິດທິຜົນຂອງມັນ, ແຕ່ມັນກໍ່ບໍ່ແມ່ນຄວາມຂາດຕົກບົກຜ່ອງແລະບັນຫາຕ່າງໆ.
ການພັດທະນາຍັງສືບຕໍ່ໃນຂົງເຂດການສັງເຄາະປະເພດຂອງອິນຊູລິນ, ເຊິ່ງຈະປະກອບດ້ວຍສ່ວນປະກອບທີ່ຄ້າຍຄືກັນສະເພາະ ສຳ ລັບຄົນເຈັບແຕ່ລະຄົນ. ແລະໃນຂະນະທີ່ສິ່ງນີ້ຍັງຄົງເປັນຄວາມເປັນຈິງທີ່ຫ່າງໄກ, ທຸກໆຄົນ, ໝົດ ແຮງຍ້ອນໂຣກເບົາຫວານ, ເຊື່ອວ່າສິ່ງມະຫັດສະຈັນຈະເກີດຂື້ນ.
Glucose ແມ່ນ ໜຶ່ງ ໃນບັນດາຕົວຊີ້ວັດທີ່ ສຳ ຄັນເຊິ່ງພະຍາດເບົາຫວານສາມາດກວດຫາໄດ້. ຄວາມເຂັ້ມຂຸ້ນສູງຂອງທາດນ້ ຳ ຕານແມ່ນຜົນຂອງການຂາດອິນຊູລິນ, ມີສ່ວນປະຕິກິລິຍາຂອງການດູດຊຶມ ນຳ ້ຕານໂດຍເນື້ອເຍື່ອຂອງຮ່າງກາຍ. ເນື່ອງຈາກການລະເມີດວິທີການປົກກະຕິຂອງປະຕິກິລິຍາທາງຊີວະເຄມີ, ທາດນ້ ຳ ຕານທີ່ບໍ່ມີໄຂມັນຈະສະສົມຢູ່ໃນເລືອດຂອງມະນຸດ, ເຊິ່ງສະແດງໃຫ້ເຫັນໃນຜົນຂອງການກວດເລືອດ.
ສິ່ງທີ່ເປັນໄພຂົ່ມຂູ່ຕໍ່ຄວາມເຂັ້ມຂົ້ນຂອງທາດນ້ ຳ ຕານໃນພະຍາດເບົາຫວານ? ການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດສາມາດສັງເກດໄດ້ບໍ່ພຽງແຕ່ໂດຍການວິເຄາະທີ່ ເໝາະ ສົມຫຼື glycemia ເທົ່ານັ້ນ, ແຕ່ຍັງມີອາການບາງຢ່າງ ນຳ ອີກ. ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານແມ່ນມີລັກສະນະຈາກການຖ່າຍເບົາເລື້ອຍໆແລະມີຄວາມຮູ້ສຶກຫິວເລື້ອຍໆ. ນີ້ແມ່ນເນື່ອງມາຈາກຄວາມຈິງທີ່ວ່າການມີທາດນ້ ຳ ຕານຫຼາຍເກີນໄປເຮັດໃຫ້ການຂາດນ້ ຳ ຂອງຈຸລັງເນື້ອເຍື່ອ. ຜົນສະທ້ອນຂອງຂະບວນການນີ້ແມ່ນການຮົ່ວໄຫຼຂອງແຫຼວຈາກຮ່າງກາຍດ້ວຍປັດສະວະແລະການຂາດນໍ້າໃນຮ່າງກາຍ.
ມີກໍລະນີເກີດຂື້ນເລື້ອຍໆໃນເວລາທີ່ຄົນເຈັບທີ່ມີຄວາມຜິດປົກກະຕິຂອງລະບົບ endocrine ມີຄວາມບໍ່ສະຖຽນລະພາບ. ນີ້ອາດຈະເປັນຜົນມາຈາກຄວາມເຂັ້ມຂຸ້ນສູງຂອງທາດນ້ ຳ ຕານເຊິ່ງສົ່ງຜົນກະທົບທາງລົບຕໍ່ຈຸລັງເນື້ອເຍື່ອເຊິ່ງລະເມີດໂຄງສ້າງຂອງເສັ້ນປະສາດສ່ວນປະກອບແລະຫຼຸດຜ່ອນຄວາມອ່ອນໄຫວຂອງຄົນ.
ນ້ ຳ ຕານຫຼາຍເກີນໄປສົ່ງຜົນກະທົບຕໍ່ເສັ້ນເລືອດໃນຮ່າງກາຍ. ບໍ່ພຽງແຕ່ຄວາມສົມບູນຂອງເນື້ອເຍື່ອຂອງຈຸລັງ, ແຕ່ຍັງມີການເຮັດວຽກຂອງພວກມັນທີ່ພິການ. ໃນເລື່ອງນີ້, ການສະ ໜອງ ເລືອດໃຫ້ອະໄວຍະວະພາຍໃນ, ຈຸລັງສະ ໝອງ ແລະລະບົບກ້າມເນື້ອ ກຳ ລັງຊຸດໂຊມລົງ.
ຜົນສະທ້ອນຂອງການ ທຳ ລາຍໂຄງສ້າງຂອງເຊວ, ເຊັ່ນດຽວກັນກັບການປ່ຽນແປງໃນໄລຍະການປະຕິກິລິຍາທາງເຄມີໃນຮ່າງກາຍທີ່ກ່ຽວຂ້ອງກັບຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານສູງ, ແມ່ນຄວາມສ່ຽງທີ່ຈະພັດທະນາພະຍາດຂ້າງຄຽງຫຼາຍຊະນິດ.ນີ້ອາດຈະເປັນການເສື່ອມໂຊມຂອງຂະບວນການທາງເດີນອາຫານທີ່ເຮັດໃຫ້ໂລກອ້ວນ, ຄວາມຜິດປົກກະຕິຂອງລະບົບ cardiovascular, ເສັ້ນເລືອດຕັນໃນ, ການສູນເສຍຄວາມຮູ້ສຶກ, ໂຣກບ້າ, ໂຣກຫມາກໄຂ່ຫຼັງ, ໂຣກ ischemia, ແລະອື່ນໆ.
ສຳ ລັບຄົນທີ່ເປັນໂຣກເບົາຫວານ, ຈຳ ເປັນຕ້ອງມີການຕິດຕາມລະດັບນ້ ຳ ຕານໃນແຕ່ລະມື້. ສຳ ລັບສິ່ງນີ້, ເສັ້ນທົດສອບພິເສດຫລືເສັ້ນໃຍແກ້ວໄດ້ຖືກ ນຳ ໃຊ້. ອຸປະກອນເຫຼົ່ານີ້ແຕກຕ່າງກັນໃນວິທີການຂອງພວກເຂົາໃນການເຈາະຜິວ ໜັງ, ການໃຊ້ແລະຄ່າໃຊ້ຈ່າຍ. ຜູ້ຊ່ຽວຊານຊັ້ນນໍາຫລືທີ່ປຶກສາຂອງຮ້ານຂາອອກທີ່ສອດຄ້ອງກັນຈະຊ່ວຍໃຫ້ທ່ານເລືອກຕົວເລືອກທີ່ດີທີ່ສຸດ ສຳ ລັບ glycemia.
ການກວດເລືອດ, ການກິນອາຫານແລະ ຄຳ ແນະ ນຳ ຂອງແພດ, ການ ນຳ ໃຊ້ຢາຕາມເວລາແມ່ນກົດລະບຽບຫຼັກທີ່ຜູ້ທີ່ມີລະບົບລະບົບ endocrine ຕ້ອງປະຕິບັດຕາມ.
ມີໂລກເບົາຫວານ, ມັນບໍ່ສາມາດມີຮູບພາບທີ່ສົມບູນຂອງສະພາບຂອງຄົນເຈັບໂດຍບໍ່ມີຜົນຂອງການວິເຄາະ ສຳ ລັບການລະບາດຂອງເລືອດໃນເລືອດ.
ຕົວຊີ້ວັດນີ້ລາຍງານວ່າລະດັບນ້ ຳ ຕານ plasma ສະເລ່ຍໃນສາມເດືອນທີ່ຜ່ານມາ.
ການວິເຄາະດັ່ງກ່າວຕ້ອງໄດ້ເຮັດ, ເຖິງແມ່ນວ່າມີຄວາມສົງໃສວ່າເປັນໂຣກເບົາຫວານ. ໃນການປະຕິບັດທົ່ວໄປ, ຕົວແປອື່ນໆຂອງຊື່ຂອງຕົວຊີ້ວັດນີ້ກໍ່ຖືກ ນຳ ໃຊ້ເຊັ່ນກັນ. ໃນນັ້ນ: A1C, hemoglobin A1C, HbA1C.
ການທົດສອບນີ້ແມ່ນໃຫ້ຂໍ້ມູນແລະສະດວກກວ່າການທົດສອບການທົດສອບນ້ ຳ ຕານແບບມາດຕະຖານແລະການທົດສອບຄວາມທົນທານຕໍ່ນ້ ຳ ຕານ.
ມັນຕ້ອງໄດ້ຮັບການປະຕິບັດເປັນປົກກະຕິ, ມີໄລຍະຫ່າງ 3 ເດືອນ. ຕາຕະລາງເວລາດັ່ງກ່າວຈະຊ່ວຍໃຫ້ທ່ານສາມາດຕິດຕາມລະດັບນ້ ຳ ຕານຢູ່ເລື້ອຍໆແລະ ດຳ ເນີນການໄດ້ທັນເວລາ.
ບໍລິຈາກເລືອດໃນຕອນເຊົ້າໃສ່ກະເພາະອາຫານຫວ່າງເປົ່າ. ຕົວຊີ້ວັດອາດຈະບໍ່ຖືກຕ້ອງຖ້າວ່າມີເວລາ ໜ້ອຍ ທີ່ໄດ້ຜ່ານການກວດເລືອດຫຼືຫຼັງຈາກເລືອດອອກ. ດັ່ງນັ້ນ, ຫຼັງຈາກມີກໍລະນີດັ່ງກ່າວ, ມັນກໍ່ດີກວ່າທີ່ຈະເລື່ອນການວິເຄາະເປັນເວລາ 2-3 ອາທິດ.
ຖ້າທ່ານກັງວົນກ່ຽວກັບສຸຂະພາບຂອງທ່ານ, ມັນດີກວ່າທີ່ຈະເຮັດການກວດເລືອດ ສຳ ລັບ hemoglobin glycated, ເຖິງແມ່ນວ່າຈະມີສຸຂະພາບດີກໍ່ຕາມ. ການບົ່ງມະຕິໃຫ້ທັນເວລາແມ່ນວິທີທີ່ດີທີ່ສຸດເພື່ອຫລີກລ້ຽງຜົນສະທ້ອນທີ່ຮ້າຍແຮງ.
ຄຸນຄ່າສູງທີ່ໄດ້ຮັບໃນໄລຍະການວິເຄາະອາດສະແດງເຖິງການປະກົດຕົວຂອງໂລກເບົາຫວານຫຼືການຂາດທາດເຫຼັກໃນຮ່າງກາຍ.
ອັດຕາຂອງ glyogylated hemoglobin ໃນເລືອດແຕກຕ່າງກັນລະຫວ່າງ 4,5 ແລະ 6,5% ຂອງລະດັບນ້ ຳ ຕານທັງ ໝົດ. ຖ້າຜົນໄດ້ຮັບແຕກຕ່າງກັນລະຫວ່າງຕົວເລກຂອງ 6,5 ແລະ 6.9%, ຫຼັງຈາກນັ້ນ, ຄວາມເປັນໄປໄດ້ຂອງພະຍາດເບົາຫວານແມ່ນສູງ.
ເມື່ອອັດຕາສູງກວ່າ 7%, ຫຼັງຈາກນັ້ນນີ້ແມ່ນສັນຍານຂອງພະຍາດເບົາຫວານປະເພດ 2.
hemoglobin glycated ສູງຊີ້ໃຫ້ເຫັນວ່ານໍ້າຕານໃນເລືອດມັກຈະເພີ່ມຂື້ນ. ນີ້ ໝາຍ ຄວາມວ່າມາດຕະການໃນການຮັກສາໂລກເບົາຫວານແມ່ນບໍ່ພຽງພໍແລະການຊົດເຊີຍຍັງບໍ່ທັນມາເຖິງ. ຕາມທໍາມະຊາດ, ນີ້ແມ່ນຕົວຊີ້ວັດຂອງຂະບວນການທາງ pathological ໃນທາດແປ້ງທາດແປ້ງ, ສະແດງເຖິງການມີພະຍາດຫຼາຍ.
| ຮິບໂມກິໂມກໂລລິນ | ນ້ ຳ ຕານໃນເລືອດໃນ 2-3 ເດືອນທີ່ຜ່ານມາ. |
| 5,0% | 4,4 |
| 5,5% | 5,4 |
| 6,0% | 6,3 |
| 6,5% | 7,2 |
| 7,0% | 8,2 |
| 7,5% | 9,1 |
| 8,0% | 10,0 |
| 8,5% | 11,0 |
| 9,0% | 11,9 |
| 9,5% | 12,8 |
| 10,0% | 13,7 |
| 10,5% | 14,7 |
| 11% | 15,6 |
ນ້ ຳ ຕານໃນເມັດ: ປະສົມປະສານກັບຢາຊະນິດອື່ນໆ
ປະຊາຊົນຈໍານວນຫຼາຍ, ຫຼັງຈາກໄດ້ຮັບການວິນິດໄສໂຣກເບົາຫວານປະເພດ 2, ມີຄວາມປະຫລາດໃຈທີ່ຮູ້ວ່າພວກເຂົາຕ້ອງການເອົາສິ່ງອື່ນນອກ ເໜືອ ຈາກອິນຊູລິນ. ໃນກໍລະນີຫຼາຍທີ່ສຸດ, ມັນກໍ່ເກີດຂື້ນວ່າຢາອິນຊູລິນ, ກິນໂດຍປາກຫຼືສັກ, ຕ້ອງໄດ້ປະສົມກັບເມັດ glucose. ມັນເກີດຂື້ນວ່າເມື່ອຄົນຮຽນຮູ້ທີ່ຈະຮັບມືກັບສະພາບຂອງເຂົາເຈົ້າແລະຄວບຄຸມລະດັບນໍ້າຕານໃນເລືອດໄດ້ດີຂຶ້ນ, ບາງຄົນບໍ່ ຈຳ ເປັນຕ້ອງກິນເມັດນໍ້າຕານເລື້ອຍໆ.
ເມັດກາວໄດ້ແນະ ນຳ ທາງເລືອກອື່ນ. ບາງຄັ້ງທ່ານ ໝໍ ສັ່ງຢາຄຸມນໍ້າຕານໃນປາກແທນທີ່ຈະເປັນເມັດ. ໂດຍປົກກະຕິແລ້ວນີ້ແມ່ນເຮັດໄດ້ໂດຍອີງໃສ່ຄວາມມັກຂອງສ່ວນຕົວຂອງຄົນເຈັບແລະສາມາດກ່ຽວຂ້ອງກັບວ່າພວກເຂົາມັກລົດຊາດຂອງເມັດຫຼືບໍ່. ເມັດທີ່ມີນ້ ຳ ຕານມີລົດຊາດຫວານ, ແລະບາງຊະນິດກໍ່ມີກິ່ນ ໝາກ ໄມ້. ລົດຊາດຂອງນ້ ຳ ຕານຂອງພວກມັນຖືກອະທິບາຍວ່າມັນບໍ່ຫວ່າງແລະບໍ່ພໍໃຈກັບນ້ ຳ ຕານຕາຕະລາງ, ເຖິງວ່າຈະມີເມັດທີ່ຫວານລົງກໍ່ຕາມ.
ບາງຄົນໃຊ້ເຂົ້າ ໜົມ ໂກແລັດຫລືໂລ້ພິເສດແລະ cookies ເພື່ອຄວບຄຸມລະດັບນ້ ຳ ຕານແທນທີ່ຈະເປັນເມັດ glucose.ການທົດແທນທີ່ບໍ່ ເໝາະ ສົມປະກອບມີເຂົ້າ ໜົມ ຫວານ, ເຂົ້າ ໜົມ ອົມ, ຫຼືຜະລິດຕະພັນທີ່ຄ້າຍຄືກັນອື່ນໆທີ່ມີ sucrose ຫຼື fructose, ເຖິງແມ່ນວ່າໃນກໍລະນີຮ້າຍແຮງທ່ານກໍ່ສາມາດໃຊ້ມັນໄດ້.
ເມື່ອພິມເອກະສານຈາກເວັບໄຊທ໌້, ຕ້ອງມີ hyperlink ກັບເວັບໄຊທ໌້.
ບົດຂຽນທີ່ໂດດເດັ່ນ
ວິທີການຮັກສາຄວາມເຈັບປວດໃນມືຂວາ
ຄວາມອົດທົນກັບຄວາມເຈັບປວດຢ່າງຕໍ່ເນື່ອງ.
ອາການເຈັບຫູຫລາຍກວ່າການຮັກສາ
ສິ່ງທີ່ຈະປິ່ນປົວ? NATURAL Thinker (6017) ເຈັບຫູ.
ຂ້ອຍສາມາດດື່ມກາເຟທີ່ມີໂຣກຜິວ ໜັງ ໄດ້
ອາການແພ້ກາເຟມີຢູ່ຕື່ມອີກ.
ບົດຂຽນທີ່ໄດ້ຮັບຄວາມນິຍົມ
ບົດຂຽນ ໃໝ່

ໂພຊະນາການ ບຳ ລຸງເສັ້ນຜົມທີ່ມີສຸຂະພາບດີ
ພວກເຮົາຮັກສາຜົມຢູ່ເຮືອນ. ພຽງແຕ່ຖ້າທ່ານຕັດສິນໃຈເຮັດການປ່ຽນແປງຮູບພາບ, ແລະໂດຍສະເພາະ, ການປ່ຽນຊົງຜົມ

ການຟື້ນຟູຜົມຢູ່ເຮືອນຫລັງຈາກຍ້ອມສີ
ການຟື້ນຟູຜົມຫຼັງຈາກຍ້ອມຜົມແຕ່ລະຄົນໃນໄວໆນີ້ຫຼືໄວກວ່ານັ້ນກໍ່ຄິດກ່ຽວກັບການເກີດ ໃໝ່. ເຖິງຢ່າງໃດກໍ່ຕາມ, ການທົດລອງກັບຮູບລັກສະນະມັກຈະກາຍເປັນຜົນສະທ້ອນທາງລົບ. ນີ້ແມ່ນຄວາມຈິງໂດຍສະເພາະ

ການຟື້ນຟູຜົມຢູ່ເຮືອນໃນຜູ້ຊາຍ
ຜູ້ຊາຍທີ່ຈະຊ່ວຍເຫຼືອ: ວິທີການຟື້ນຟູແລະເລັ່ງການເຕີບໃຫຍ່ຂອງຜົມເມື່ອໄວໆມານີ້, ຜູ້ຊາຍສື່ມວນຊົນນັບມື້ນັບຫຼາຍ ກຳ ລັງວາງ ຕຳ ແໜ່ງ ຂາດ

ການຟື້ນຟູຜົມໃນ salon ກ່ອນແລະຫລັງ
ຂັ້ນຕອນໃນການຟື້ນຟູຜົມ keratin ໃນຮ້ານເສີມສວຍຜົມງາມດຶງດູດຄວາມສົນໃຈ. ຕະຫຼອດເວລາ, ແມ່ຍິງພະຍາຍາມເບິ່ງແຍງຜ້າປູ, ໃຊ້ສູດອາຫານພື້ນເມືອງເພື່ອຈຸດປະສົງນີ້.
ນ້ ຳ ຕານເປັນໄປໄດ້ກັບໂຣກເບົາຫວານບໍ?
ເມື່ອໃດທີ່ທ່ານຄວນໃຊ້ນໍ້າຕານໃນເມັດ?

- ການຂາດສານອາຫານທາດແປ້ງ,
- ໂລກເອດສໃນເລືອດ,
- intoxication ຂອງຮ່າງກາຍທີ່ເກີດຈາກການລະເມີດຂອງຕັບ,
- toxicoinfection
- ການຂາດນໍ້າ - ຖອກທ້ອງ, ຮາກ, ໄລຍະຫຼັງການເຈັບ.
ທາດນ້ ຳ ຕານໃນເລືອດ

ການໃຊ້ຢາທີ່ບັນຈຸທາດນ້ ຳ ຕານ, ທ່ານສາມາດເຮັດໃຫ້ລັດ glycemic ເປັນປົກກະຕິໃນຮ່າງກາຍຂອງຄົນເປັນໂລກເບົາຫວານ.
ການຮັກສາໂລກເບົາຫວານ

ຫຼາຍມັກ, ທາດນ້ ຳ ຕານຍັງຖືກໃຊ້ເພື່ອເປັນພິດກັບສານເສບຕິດປະເພດເຫຼົ້າ, ທາດເຫຼົ້າ, aniline, ທາດຄາບອນໂມໂນໂມນແລະສານອື່ນໆທີ່ເຮັດໃຫ້ຮ່າງກາຍເປັນພິດ. ເຖິງວ່າຈະມີຜົນປະໂຫຍດອັນໃຫຍ່ຫຼວງຂອງທາດນ້ ຳ ຕານແລະສິ່ງທີ່ຂາດບໍ່ໄດ້ກໍ່ຕາມ, ເຖິງຢ່າງໃດກໍ່ຕາມ, ທ່ານບໍ່ສາມາດກິນມັນໄດ້ສະ ເໝີ, ເພາະວ່າມີສານຕ້ານເຊື້ອດັ່ງກ່າວ:
- hyperglycemia
- hypersensitivity
- ການຂາດນໍ້າ
- ບັນຫາກ່ຽວກັບການ ນຳ ໃຊ້ນ້ ຳ ຕານ,
- ການລະເມີດຂອງການໄຫຼວຽນຂອງເລືອດໃນປອດແລະສະຫມອງ,
- hyperamolar ເສຍສະຕິ,
- ການໃຄ່ບວມຂອງອະໄວຍະວະພາຍໃນ.
ໃນເວລາທີ່ insulin ເຂົ້າສູ່ຮ່າງກາຍຫຼັງຈາກການໃຊ້ຢາເມັດ, ຄວາມລົ້ມເຫຼວຂອງ ventricular ຊ້າຍຫຼື hypervolemia ອາດຈະພັດທະນາ.
ເພື່ອຫລີກລ້ຽງຜົນສະທ້ອນທີ່ບໍ່ດີຂອງການປິ່ນປົວໂຣກຜີວເບົາຫວານຫລືໂຣກເບົາຫວານ, ຕາຕະລາງການໃຊ້ຢາທີ່ທ່ານ ໝໍ ບອກໄວ້ຄວນໄດ້ຮັບການປະຕິບັດຢ່າງຈະແຈ້ງ. ເມັດບໍ່ສາມາດກືນໄດ້, ພວກມັນຕ້ອງໄດ້ຮັບການດູດຊືມຫຼືຄ້ຽວ, ເຮັດນີ້ ໜຶ່ງ ຊົ່ວໂມງກ່ອນອາຫານ, ເພາະວ່າທາດນ້ ຳ ຕານມັກຈະຊ່ວຍຫຼຸດຄວາມຢາກອາຫານ. ສານນີ້ຈະຖືກຂັບຖ່າຍອອກຈາກຮ່າງກາຍໂດຍ ໝາກ ໄຂ່ຫຼັງ, ບໍ່ໃຫ້ກາຍມື້ຕໍ່ມາ.

ວິທີການຮັກສາໂຣກເບົາຫວານຕະຫຼອດໄປ? ວິທີເຮັດໃຫ້ລະດັບນໍ້າຕານໃນເລືອດປົກກະຕິ? ຄວາມລັບແມ່ນເປີດ.
ໃຊ້ນ້ ຳ ຕານໃນເມັດຢ່າງຖືກຕ້ອງ

ຕົວຊີ້ບອກແລະ contraindications ສໍາລັບການນໍາໃຊ້
ທາດນ້ ຳ ຕານທີ່ຜະລິດໃນເມັດແມ່ນຖືກ ກຳ ນົດໄວ້ ສຳ ລັບ:
- ການຂາດສານອາຫານທາດແປ້ງ
- hypoglycemia (ນໍ້າຕານໃນເລືອດຕໍ່າ),
- ການເປັນພິດກັບສານພິດ hepatotropic (paracetamol, aniline, tetrachloride ກາກບອນ) ຂອງຄວາມຮຸນແຮງໃນລະດັບປານກາງຫາປານກາງ,
- ຂາດນໍ້າ (ຖອກທ້ອງ, ຮາກ).
ການໃຊ້ຢາໃນໄລຍະຍາວສາມາດປະກອບສ່ວນເຂົ້າໃນການພັດທະນາຂອງໂລກ hypokalemia (ໃນເລືອດ, ຄວາມເຂັ້ມຂົ້ນຂອງທາດໄອໂຊຊຽມຫຼຸດລົງ), hypervolemia (ປະລິມານເພີ່ມຂື້ນຂອງການໄຫຼວຽນຂອງ plasma ແລະເລືອດ) ແລະ hyperglycemia.
ຄຸນລັກສະນະຂອງການ ນຳ ໃຊ້ນ້ ຳ ຕານ
ຢາເມັດ Dextrose ແມ່ນແນະ ນຳ ໃຫ້ລະລາຍຊ້າໆພາຍໃຕ້ລີ້ນ. ປະລິມານຢາສະເພາະແລະໄລຍະເວລາຂອງການປິ່ນປົວໂດຍກົງແມ່ນຂື້ນກັບສະພາບຂອງຄົນເຈັບ.ສະນັ້ນ, ຂໍ້ມູນນີ້ແມ່ນໃຫ້ໂດຍສະເພາະຈາກແພດຫຼັງຈາກກວດຄົນເຈັບແລ້ວ.
ດ້ວຍຄວາມລະມັດລະວັງ, ຢາດັ່ງກ່າວແມ່ນຖືກ ກຳ ນົດໄວ້ ສຳ ລັບການເປັນໂລກຕ່ອມລູກ ໝາກ ແລະຄວາມລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງ, ຕິດຕາມຢ່າງເປັນປະ ຈຳ ໃນເສັ້ນເລືອດກາງ. ໃນລະຫວ່າງການດູດນົມແລະໃນລະຫວ່າງການຖືພາ, ການໃຊ້ dextrose ແມ່ນຖືກບົ່ງບອກ. ເດັກນ້ອຍອາຍຸຕ່ ຳ ກວ່າ 5 ປີບໍ່ໄດ້ ກຳ ນົດເອົານ້ ຳ ຕານໃນຮູບແບບຂອງຢາເມັດ, ເພາະວ່າເດັກນ້ອຍບໍ່ຮູ້ວິທີທີ່ຈະເອົາຢາດັ່ງກ່າວອອກລິດ (ດູດຢູ່ໃຕ້ລີ້ນ).

ຄວາມລະອຽດຂອງທາດນ້ ຳ ຕານ
ມີພະຍາດເບົາຫວານ
ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຕ້ອງຈື່ໄວ້ວ່າໃນກໍລະນີທີ່ບໍ່ມີການຊ່ວຍເຫຼືອທີ່ ເໝາະ ສົມ, ຄົນທີ່ເປັນໂລກເບົາຫວານສາມາດຕົກຢູ່ໃນສະພາບບໍ່ສະບາຍ. ການຕ້ອນຮັບຂອງນ້ ຳ ຕານໃນລະດັບປົກກະຕິເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດໄດ້ໄວ, ເພາະວ່າເມັດເລີ່ມຕົ້ນທີ່ຈະດູດຊືມຢູ່ແລ້ວໃນລະຫວ່າງການຢອດຢາ. ສິ່ງທີ່ ສຳ ຄັນທີ່ສຸດແມ່ນບໍ່ໃຫ້ສັບສົນກັບອາການຂອງໂລກ hyperglycemia ແລະໂລກເບົາຫວານ - ພວກມັນຄ້າຍຄືກັນ. ຖ້າມີ ໜິ້ວ glucometer, ກ່ອນອື່ນ ໝົດ ທ່ານຕ້ອງເຮັດການກວດເລືອດ.
ດ້ວຍກິລາທີ່ເຂັ້ມຂົ້ນ
ສັ່ງຢາກາວແລະນັກກິລາ. ຢາເມັດ Dextrose ແມ່ນມີຄວາມ ຈຳ ເປັນໃນການກິລາເພື່ອຮັກສາລະດັບນ້ ຳ ຕານໃນເລືອດໃນລະດັບປົກກະຕິ, ສະ ໜອງ ທາດແປ້ງໃນກ້າມແລະຕັບ.

ໃນກໍລະນີຕິດເຫຼົ້າ
ນອກຈາກນີ້, ຢາຍັງຊ່ວຍປັບປຸງການເຮັດວຽກຂອງຕັບ, ຊ່ວຍ ກຳ ຈັດສານພິດທີ່ສະສົມອອກຈາກຮ່າງກາຍ. ປະລິມານທີ່ແນະ ນຳ ໂດຍຜູ້ຊ່ຽວຊານໃນກໍລະນີດັ່ງກ່າວແມ່ນກິນທຸກໆ 2-3 ຊົ່ວໂມງ.
ຄຳ ທີ່ກ່ຽວຂ້ອງ:
ລະດັບນ້ ຳ ຕານ ສຳ ລັບໂຣກເບົາຫວານແມ່ນຫຍັງ?
ສາເຫດທີ່ເຮັດໃຫ້ນ້ ຳ ຕານໃນເລືອດສູງຂື້ນ?
ໃນກໍລະນີທີ່ທາດນ້ ຳ ຕານສູງຂື້ນເປັນເວລາດົນ, ນ້ ຳ ຕານຈະເຄື່ອນເຂົ້າໄປໃນກະແສເລືອດ, ສະພາບການນີ້ເກີດຂື້ນຍ້ອນພະຍາດຂອງລະບົບ endocrine. ທຸກສິ່ງທຸກຢ່າງສາມາດສິ້ນສຸດລົງໃນການເປັນໂຣກຊືມເສົ້າທີ່ຮ້າຍແຮງ, ທາດນ້ ຳ ຕານເລີ່ມຖືກຍ່ຽວອອກມາໃນຍ່ຽວ.
hyperglycemia ທີ່ຮ້າຍແຮງແມ່ນປະກອບດ້ວຍອາການປວດຮາກ, ຮາກ, ຄົນທີ່ຕ້ອງການນອນຢູ່ສະເຫມີ, ມີສະຖານະການທີ່ຖືກຍັບຍັ້ງ. ບາງຄັ້ງຄົນເຈັບຈ່ອຍຜອມ. ມັນທັງ ໝົດ ສິ້ນສຸດລົງດ້ວຍອາການມຶນຊາ hyperglycemic ແລະຄວາມຕາຍຂອງຄົນ.
ອາການຂອງໂລກເບົາຫວານ
- ຄວາມຫິວນ້ ຳ ທີ່ບໍ່ສາມາດຕ້ານທານໄດ້ເຮັດໃຫ້ຄົນກັງວົນໃຈ.
- ເຮັດໃຫ້ແຫ້ງຢູ່ຕາມໂກນໃນປາກ.
- ກ່ຽວຂ້ອງກັບການຖ່າຍເບົາເລື້ອຍໆ.
- ຜິວຫນັງໄດ້ຖືກ overdried, ອາການຄັນຢ່າງຮຸນແຮງເກີດຂື້ນ.
- ວິໄສທັດທີ່ມົວ.
- ອາການງ່ວງເຫງົາເພີ່ມຂື້ນ, ຄົນເຮົາຮູ້ສຶກເມື່ອຍຕະຫຼອດເວລາ.
- ການສູນເສຍນ້ໍາຫນັກແຫຼມ.
- ບາດແຜບໍ່ຫາຍດີເປັນເວລາດົນ.
- ມີ goosebumps ຢູ່ເທິງຜິວຫນັງ, ເປັນອາການຄັນ.
- ມັກຈະກັງວົນກ່ຽວກັບການຕິດເຊື້ອຂອງເຊື້ອເຫັດ, ມັນຍາກທີ່ຈະປິ່ນປົວພວກມັນ.
- ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານເລື້ອຍໆແລະຫາຍໃຈເລິກ.
- ກິ່ນຂອງ acetone ແມ່ນສັງເກດຈາກປາກ.
- ຄົນເຈັບມີຄວາມກັງວົນຢູ່ຕະຫຼອດເວລາ.
ຄຸນລັກສະນະຂອງການພັດທະນາການເປັນໂລກເບົາຫວານ
ເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດຫຼຸດລົງຕໍ່າກວ່າ 3.3 mmol / L. ພະຍາດດັ່ງກ່າວພັດທະນາເນື່ອງຈາກເປັນພະຍາດທີ່ຮ້າຍແຮງຢູ່ໃນກະເພາະ. ເມື່ອແພຈຸລັງ, ຈຸລັງເລີ່ມເຕີບໃຫຍ່, ການຜະລິດອິນຊູລິນຖືກລົບກວນ. ການມີລະດັບຕ່ອມນ້ ຳ ຕານຈະເກີດຂື້ນຍ້ອນໂຣກຕັບ, ໃນເວລາທີ່ການຍັບຍັ້ງ glycogen ໃນເລືອດມີຄວາມບົກຜ່ອງ. ລະດັບນ້ ຳ ຕານໃນເລືອດຫຼຸດລົງຍ້ອນພະຍາດ ໝາກ ໄຂ່ຫຼັງ, ພະຍາດຕິດຕໍ່ທີ່ຮ້າຍແຮງຢູ່ໃນຕັບ, ຕ່ອມ adrenal.
ອາການຂອງຕ່ອມນ້ ຳ ຕານໃນເລືອດ
ນ້ ຳ ຕານໃນເລືອດ
ໃນບາງສະຖານະການ, ລະດັບນ້ ຳ ຕານໃນເລືອດອາດຈະເພີ່ມຂຶ້ນເລັກ ໜ້ອຍ. ການວິເຄາະຕ້ອງໄດ້ຮັບການປະຕິບັດໃນກະເພາະອາຫານຫວ່າງເປົ່າ, ທ່ານບໍ່ສາມາດກິນອາຫານໄດ້ເຖິງ 8 ຊົ່ວໂມງ.
ວິທີການປິ່ນປົວໂຣກເບົາຫວານ
ຖ້າກວດພົບໂຣກເບົາຫວານ:
ກິນຢາເພື່ອລົດນ້ ຳ ຕານຕ້ອງລະມັດລະວັງທີ່ສຸດ. ພວກເຂົາແນະ ນຳ ໃຫ້ຕິດຕາມເບິ່ງນ້ ຳ ໜັກ ຂອງເຂົາເຈົ້າຢູ່ສະ ເໝີ. ກັບພະຍາດ, ທ່ານບໍ່ສາມາດປະຕິບັດໄດ້ດ້ວຍຂອງຫວານ. ໂດຍປົກກະຕິຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານສາມາດເພີ່ມລະດັບຄໍເລສເຕີຣໍໄດ້, ສະນັ້ນທ່ານຄວນປະຖິ້ມໄຂມັນ, ທາດແປ້ງທີ່ຍ່ອຍໄດ້ງ່າຍ.
ບົດຂຽນທີ່ ໜ້າ ສົນໃຈ:
ບໍ່ມີ ຄຳ ເຫັນເທື່ອ!
ບົດຂຽນທີ່ໂດດເດັ່ນ
ວິທີແກ້ໄຂບັນຫານ້ ຳ ຕານ: ຄຳ ແນະ ນຳ ສຳ ລັບໃຊ້ ສຳ ລັບການລະລາຍທາດ ນຳ ້ຕານ
Glucose ແມ່ນ ໜຶ່ງ ໃນສັດຕູທີ່ ສຳ ຄັນຂອງຜູ້ເປັນໂລກເບົາຫວານ. ໂມເລກຸນຂອງມັນ, ເຖິງວ່າຈະມີຂະ ໜາດ ໃຫຍ່ພໍສົມຄວນໃນການພົວພັນກັບໂມເລກຸນຂອງເກືອ, ແຕ່ສາມາດອອກຈາກເສັ້ນເລືອດໄດ້ຢ່າງໄວວາ.
ເພາະສະນັ້ນ, ຈາກພື້ນທີ່ intercellular, dextrose ຜ່ານເຂົ້າໄປໃນຈຸລັງ. ຂະບວນການນີ້ກາຍເປັນເຫດຜົນຕົ້ນຕໍຂອງການຜະລິດອິນຊູລິນເພີ່ມເຕີມ.
ເປັນຜົນມາຈາກການປ່ອຍຕົວນີ້, ການເຜົາຜານອາຫານຕໍ່ນ້ ຳ ແລະອາຍຄາບອນໄດອອກໄຊຍ໌ເກີດຂື້ນ. ຖ້າມີສານ dextrose ໃນເສັ້ນເລືອດເຂັ້ມຂົ້ນເກີນໄປ, ຈາກນັ້ນການໃຊ້ຢາຫຼາຍເກີນໄປໂດຍບໍ່ມີອຸປະສັກຈະຖືກໄລ່ອອກຈາກ ໜິ້ວ ໄຂ່ຫຼັງ.
ວິທີແກ້ໄຂ isotonic ຂອງ 5% ຄວນໄດ້ຮັບການ dripped ໃນອັດຕາທີ່ເປັນໄປໄດ້ທີ່ສູງທີ່ສຸດຂອງ 7 ml ຕໍ່ນາທີ (150 ຢອດຕໍ່ນາທີຫຼື 400 ml ຕໍ່ຊົ່ວໂມງ).
ສຳ ລັບຜູ້ໃຫຍ່, ຢາດັ່ງກ່າວສາມາດບໍລິຫານໄດ້ຢ່າງເຂັ້ມຂຸ້ນໃນປະລິມານ 2 ລິດຕໍ່ມື້. ມັນເປັນໄປໄດ້ທີ່ຈະກິນຢາ subcutaneously ແລະໃນ enemas.
ການແກ້ໄຂ hypertonic (10%) ແມ່ນສະແດງໃຫ້ເຫັນ ສຳ ລັບການ ນຳ ໃຊ້ໂດຍການບໍລິຫານທາງເສັ້ນເລືອດໃນປະລິມານ 20/40/50 ມລຕໍ່ລິດ. ຖ້າມີຫຼັກຖານ, ແລ້ວຢອດນໍ້າມັນບໍ່ໃຫ້ໄວກວ່າ 60 ຢອດຕໍ່ນາທີ. ປະລິມານທີ່ສູງສຸດ ສຳ ລັບຜູ້ໃຫຍ່ແມ່ນ 1000 ມລ.
ປະລິມານຢາທີ່ແນ່ນອນແມ່ນຂື້ນກັບຄວາມຕ້ອງການຂອງແຕ່ລະອົງການຈັດຕັ້ງໃດ ໜຶ່ງ. ຜູ້ໃຫຍ່ທີ່ບໍ່ມີນ້ ຳ ໜັກ ເກີນຕໍ່ມື້ສາມາດໃຊ້ໄດ້ບໍ່ເກີນ 4-6 ກຣາມ / ກິໂລຕໍ່ມື້ (ປະມານ 24 ຊົ່ວໂມງ). ໃນກໍລະນີນີ້, ປະລິມານຂອງນ້ ຳ ທີ່ຖືກສີດຄວນຈະເປັນ 30 ມລ / ກິໂລຕໍ່ມື້.
ດ້ວຍຄວາມຮຸນແຮງທີ່ຫຼຸດລົງຂອງຂະບວນການທາງເດີນອາຫານ, ມີຕົວຊີ້ບອກເພື່ອຫຼຸດປະລິມານປະ ຈຳ ວັນຂອງ ໝາ.
ຖ້າມີການປິ່ນປົວໃນໄລຍະຍາວ, ກໍ່ຄວນເຮັດແບບນີ້ພາຍໃຕ້ການຕິດຕາມຢ່າງໃກ້ຊິດຂອງລະດັບນ້ ຳ ຕານ serum.
ສຳ ລັບການດູດຊຶມຂອງ glucose ຢ່າງໄວວາແລະສົມບູນໃນບາງກໍລະນີ, ຕ້ອງມີການບໍລິຫານອິນຊູລິນພ້ອມໆກັນ.
ການຟື້ນຟູຜົມໃນ salon ກ່ອນແລະຫລັງ
ຂັ້ນຕອນໃນການຟື້ນຟູຜົມ keratin ໃນຮ້ານເສີມສວຍຜົມງາມດຶງດູດຄວາມສົນໃຈ. ຕະຫຼອດເວລາ, ແມ່ຍິງພະຍາຍາມເບິ່ງແຍງຜ້າປູ, ໃຊ້ສູດອາຫານພື້ນເມືອງເພື່ອຈຸດປະສົງນີ້.
ນ້ ຳ ຕານເປັນໄປໄດ້ກັບໂຣກເບົາຫວານບໍ?
ເມື່ອໃດທີ່ທ່ານຄວນໃຊ້ນໍ້າຕານໃນເມັດ?

- ການຂາດສານອາຫານທາດແປ້ງ,
- ໂລກເອດສໃນເລືອດ,
- intoxication ຂອງຮ່າງກາຍທີ່ເກີດຈາກການລະເມີດຂອງຕັບ,
- toxicoinfection
- ການຂາດນໍ້າ - ຖອກທ້ອງ, ຮາກ, ໄລຍະຫຼັງການເຈັບ.
ທາດນ້ ຳ ຕານໃນເລືອດ

ການໃຊ້ຢາທີ່ບັນຈຸທາດນ້ ຳ ຕານ, ທ່ານສາມາດເຮັດໃຫ້ລັດ glycemic ເປັນປົກກະຕິໃນຮ່າງກາຍຂອງຄົນເປັນໂລກເບົາຫວານ.
ການຮັກສາໂລກເບົາຫວານ

ຫຼາຍມັກ, ທາດນ້ ຳ ຕານຍັງຖືກໃຊ້ເພື່ອເປັນພິດກັບສານເສບຕິດປະເພດເຫຼົ້າ, ທາດເຫຼົ້າ, aniline, ທາດຄາບອນໂມໂນໂມນແລະສານອື່ນໆທີ່ເຮັດໃຫ້ຮ່າງກາຍເປັນພິດ. ເຖິງວ່າຈະມີຜົນປະໂຫຍດອັນໃຫຍ່ຫຼວງຂອງທາດນ້ ຳ ຕານແລະສິ່ງທີ່ຂາດບໍ່ໄດ້ກໍ່ຕາມ, ເຖິງຢ່າງໃດກໍ່ຕາມ, ທ່ານບໍ່ສາມາດກິນມັນໄດ້ສະ ເໝີ, ເພາະວ່າມີສານຕ້ານເຊື້ອດັ່ງກ່າວ:
- hyperglycemia
- hypersensitivity
- ການຂາດນໍ້າ
- ບັນຫາກ່ຽວກັບການ ນຳ ໃຊ້ນ້ ຳ ຕານ,
- ການລະເມີດຂອງການໄຫຼວຽນຂອງເລືອດໃນປອດແລະສະຫມອງ,
- hyperamolar ເສຍສະຕິ,
- ການໃຄ່ບວມຂອງອະໄວຍະວະພາຍໃນ.
ໃນເວລາທີ່ insulin ເຂົ້າສູ່ຮ່າງກາຍຫຼັງຈາກການໃຊ້ຢາເມັດ, ຄວາມລົ້ມເຫຼວຂອງ ventricular ຊ້າຍຫຼື hypervolemia ອາດຈະພັດທະນາ.
ເພື່ອຫລີກລ້ຽງຜົນສະທ້ອນທີ່ບໍ່ດີຂອງການປິ່ນປົວໂຣກຜີວເບົາຫວານຫລືໂຣກເບົາຫວານ, ຕາຕະລາງການໃຊ້ຢາທີ່ທ່ານ ໝໍ ບອກໄວ້ຄວນໄດ້ຮັບການປະຕິບັດຢ່າງຈະແຈ້ງ. ເມັດບໍ່ສາມາດກືນໄດ້, ພວກມັນຕ້ອງໄດ້ຮັບການດູດຊືມຫຼືຄ້ຽວ, ເຮັດນີ້ ໜຶ່ງ ຊົ່ວໂມງກ່ອນອາຫານ, ເພາະວ່າທາດນ້ ຳ ຕານມັກຈະຊ່ວຍຫຼຸດຄວາມຢາກອາຫານ. ສານນີ້ຈະຖືກຂັບຖ່າຍອອກຈາກຮ່າງກາຍໂດຍ ໝາກ ໄຂ່ຫຼັງ, ບໍ່ໃຫ້ກາຍມື້ຕໍ່ມາ.

ວິທີການຮັກສາໂຣກເບົາຫວານຕະຫຼອດໄປ? ວິທີເຮັດໃຫ້ລະດັບນໍ້າຕານໃນເລືອດປົກກະຕິ? ຄວາມລັບແມ່ນເປີດ.
ໃຊ້ນ້ ຳ ຕານໃນເມັດຢ່າງຖືກຕ້ອງ

ຕົວຊີ້ບອກແລະ contraindications ສໍາລັບການນໍາໃຊ້
ທາດນ້ ຳ ຕານທີ່ຜະລິດໃນເມັດແມ່ນຖືກ ກຳ ນົດໄວ້ ສຳ ລັບ:
- ການຂາດສານອາຫານທາດແປ້ງ
- hypoglycemia (ນໍ້າຕານໃນເລືອດຕໍ່າ),
- ການເປັນພິດກັບສານພິດ hepatotropic (paracetamol, aniline, tetrachloride ກາກບອນ) ຂອງຄວາມຮຸນແຮງໃນລະດັບປານກາງຫາປານກາງ,
- ຂາດນໍ້າ (ຖອກທ້ອງ, ຮາກ).
ການໃຊ້ຢາໃນໄລຍະຍາວສາມາດປະກອບສ່ວນເຂົ້າໃນການພັດທະນາຂອງໂລກ hypokalemia (ໃນເລືອດ, ຄວາມເຂັ້ມຂົ້ນຂອງທາດໄອໂຊຊຽມຫຼຸດລົງ), hypervolemia (ປະລິມານເພີ່ມຂື້ນຂອງການໄຫຼວຽນຂອງ plasma ແລະເລືອດ) ແລະ hyperglycemia.
ຄຸນລັກສະນະຂອງການ ນຳ ໃຊ້ນ້ ຳ ຕານ
ຢາເມັດ Dextrose ແມ່ນແນະ ນຳ ໃຫ້ລະລາຍຊ້າໆພາຍໃຕ້ລີ້ນ. ປະລິມານຢາສະເພາະແລະໄລຍະເວລາຂອງການປິ່ນປົວໂດຍກົງແມ່ນຂື້ນກັບສະພາບຂອງຄົນເຈັບ. ສະນັ້ນ, ຂໍ້ມູນນີ້ແມ່ນໃຫ້ໂດຍສະເພາະຈາກແພດຫຼັງຈາກກວດຄົນເຈັບແລ້ວ.
ດ້ວຍຄວາມລະມັດລະວັງ, ຢາດັ່ງກ່າວແມ່ນຖືກ ກຳ ນົດໄວ້ ສຳ ລັບການເປັນໂລກຕ່ອມລູກ ໝາກ ແລະຄວາມລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງ, ຕິດຕາມຢ່າງເປັນປະ ຈຳ ໃນເສັ້ນເລືອດກາງ. ໃນລະຫວ່າງການດູດນົມແລະໃນລະຫວ່າງການຖືພາ, ການໃຊ້ dextrose ແມ່ນຖືກບົ່ງບອກ. ເດັກນ້ອຍອາຍຸຕ່ ຳ ກວ່າ 5 ປີບໍ່ໄດ້ ກຳ ນົດເອົານ້ ຳ ຕານໃນຮູບແບບຂອງຢາເມັດ, ເພາະວ່າເດັກນ້ອຍບໍ່ຮູ້ວິທີທີ່ຈະເອົາຢາດັ່ງກ່າວອອກລິດ (ດູດຢູ່ໃຕ້ລີ້ນ).

ຄວາມລະອຽດຂອງທາດນ້ ຳ ຕານ
ມີພະຍາດເບົາຫວານ
ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຕ້ອງຈື່ໄວ້ວ່າໃນກໍລະນີທີ່ບໍ່ມີການຊ່ວຍເຫຼືອທີ່ ເໝາະ ສົມ, ຄົນທີ່ເປັນໂລກເບົາຫວານສາມາດຕົກຢູ່ໃນສະພາບບໍ່ສະບາຍ. ການຕ້ອນຮັບຂອງນ້ ຳ ຕານໃນລະດັບປົກກະຕິເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດໄດ້ໄວ, ເພາະວ່າເມັດເລີ່ມຕົ້ນທີ່ຈະດູດຊືມຢູ່ແລ້ວໃນລະຫວ່າງການຢອດຢາ. ສິ່ງທີ່ ສຳ ຄັນທີ່ສຸດແມ່ນບໍ່ໃຫ້ສັບສົນກັບອາການຂອງໂລກ hyperglycemia ແລະໂລກເບົາຫວານ - ພວກມັນຄ້າຍຄືກັນ. ຖ້າມີ ໜິ້ວ glucometer, ກ່ອນອື່ນ ໝົດ ທ່ານຕ້ອງເຮັດການກວດເລືອດ.
ດ້ວຍກິລາທີ່ເຂັ້ມຂົ້ນ
ສັ່ງຢາກາວແລະນັກກິລາ. ຢາເມັດ Dextrose ແມ່ນມີຄວາມ ຈຳ ເປັນໃນການກິລາເພື່ອຮັກສາລະດັບນ້ ຳ ຕານໃນເລືອດໃນລະດັບປົກກະຕິ, ສະ ໜອງ ທາດແປ້ງໃນກ້າມແລະຕັບ.

ໃນກໍລະນີຕິດເຫຼົ້າ
ນອກຈາກນີ້, ຢາຍັງຊ່ວຍປັບປຸງການເຮັດວຽກຂອງຕັບ, ຊ່ວຍ ກຳ ຈັດສານພິດທີ່ສະສົມອອກຈາກຮ່າງກາຍ. ປະລິມານທີ່ແນະ ນຳ ໂດຍຜູ້ຊ່ຽວຊານໃນກໍລະນີດັ່ງກ່າວແມ່ນກິນທຸກໆ 2-3 ຊົ່ວໂມງ.
ຄຳ ທີ່ກ່ຽວຂ້ອງ:
ລະດັບນ້ ຳ ຕານ ສຳ ລັບໂຣກເບົາຫວານແມ່ນຫຍັງ?
ສາເຫດທີ່ເຮັດໃຫ້ນ້ ຳ ຕານໃນເລືອດສູງຂື້ນ?
ໃນກໍລະນີທີ່ທາດນ້ ຳ ຕານສູງຂື້ນເປັນເວລາດົນ, ນ້ ຳ ຕານຈະເຄື່ອນເຂົ້າໄປໃນກະແສເລືອດ, ສະພາບການນີ້ເກີດຂື້ນຍ້ອນພະຍາດຂອງລະບົບ endocrine. ທຸກສິ່ງທຸກຢ່າງສາມາດສິ້ນສຸດລົງໃນການເປັນໂຣກຊືມເສົ້າທີ່ຮ້າຍແຮງ, ທາດນ້ ຳ ຕານເລີ່ມຖືກຍ່ຽວອອກມາໃນຍ່ຽວ.
hyperglycemia ທີ່ຮ້າຍແຮງແມ່ນປະກອບດ້ວຍອາການປວດຮາກ, ຮາກ, ຄົນທີ່ຕ້ອງການນອນຢູ່ສະເຫມີ, ມີສະຖານະການທີ່ຖືກຍັບຍັ້ງ. ບາງຄັ້ງຄົນເຈັບຈ່ອຍຜອມ. ມັນທັງ ໝົດ ສິ້ນສຸດລົງດ້ວຍອາການມຶນຊາ hyperglycemic ແລະຄວາມຕາຍຂອງຄົນ.
ອາການຂອງໂລກເບົາຫວານ
- ຄວາມຫິວນ້ ຳ ທີ່ບໍ່ສາມາດຕ້ານທານໄດ້ເຮັດໃຫ້ຄົນກັງວົນໃຈ.
- ເຮັດໃຫ້ແຫ້ງຢູ່ຕາມໂກນໃນປາກ.
- ກ່ຽວຂ້ອງກັບການຖ່າຍເບົາເລື້ອຍໆ.
- ຜິວຫນັງໄດ້ຖືກ overdried, ອາການຄັນຢ່າງຮຸນແຮງເກີດຂື້ນ.
- ວິໄສທັດທີ່ມົວ.
- ອາການງ່ວງເຫງົາເພີ່ມຂື້ນ, ຄົນເຮົາຮູ້ສຶກເມື່ອຍຕະຫຼອດເວລາ.
- ການສູນເສຍນ້ໍາຫນັກແຫຼມ.
- ບາດແຜບໍ່ຫາຍດີເປັນເວລາດົນ.
- ມີ goosebumps ຢູ່ເທິງຜິວຫນັງ, ເປັນອາການຄັນ.
- ມັກຈະກັງວົນກ່ຽວກັບການຕິດເຊື້ອຂອງເຊື້ອເຫັດ, ມັນຍາກທີ່ຈະປິ່ນປົວພວກມັນ.
- ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານເລື້ອຍໆແລະຫາຍໃຈເລິກ.
- ກິ່ນຂອງ acetone ແມ່ນສັງເກດຈາກປາກ.
- ຄົນເຈັບມີຄວາມກັງວົນຢູ່ຕະຫຼອດເວລາ.
ຄຸນລັກສະນະຂອງການພັດທະນາການເປັນໂລກເບົາຫວານ
ເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດຫຼຸດລົງຕໍ່າກວ່າ 3.3 mmol / L. ພະຍາດດັ່ງກ່າວພັດທະນາເນື່ອງຈາກເປັນພະຍາດທີ່ຮ້າຍແຮງຢູ່ໃນກະເພາະ. ເມື່ອແພຈຸລັງ, ຈຸລັງເລີ່ມເຕີບໃຫຍ່, ການຜະລິດອິນຊູລິນຖືກລົບກວນ. ການມີລະດັບຕ່ອມນ້ ຳ ຕານຈະເກີດຂື້ນຍ້ອນໂຣກຕັບ, ໃນເວລາທີ່ການຍັບຍັ້ງ glycogen ໃນເລືອດມີຄວາມບົກຜ່ອງ. ລະດັບນ້ ຳ ຕານໃນເລືອດຫຼຸດລົງຍ້ອນພະຍາດ ໝາກ ໄຂ່ຫຼັງ, ພະຍາດຕິດຕໍ່ທີ່ຮ້າຍແຮງຢູ່ໃນຕັບ, ຕ່ອມ adrenal.
ອາການຂອງຕ່ອມນ້ ຳ ຕານໃນເລືອດ
ນ້ ຳ ຕານໃນເລືອດ
ໃນບາງສະຖານະການ, ລະດັບນ້ ຳ ຕານໃນເລືອດອາດຈະເພີ່ມຂຶ້ນເລັກ ໜ້ອຍ. ການວິເຄາະຕ້ອງໄດ້ຮັບການປະຕິບັດໃນກະເພາະອາຫານຫວ່າງເປົ່າ, ທ່ານບໍ່ສາມາດກິນອາຫານໄດ້ເຖິງ 8 ຊົ່ວໂມງ.
ວິທີການປິ່ນປົວໂຣກເບົາຫວານ
ຖ້າກວດພົບໂຣກເບົາຫວານ:
ກິນຢາເພື່ອລົດນ້ ຳ ຕານຕ້ອງລະມັດລະວັງທີ່ສຸດ. ພວກເຂົາແນະ ນຳ ໃຫ້ຕິດຕາມເບິ່ງນ້ ຳ ໜັກ ຂອງເຂົາເຈົ້າຢູ່ສະ ເໝີ. ກັບພະຍາດ, ທ່ານບໍ່ສາມາດປະຕິບັດໄດ້ດ້ວຍຂອງຫວານ. ໂດຍປົກກະຕິຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານສາມາດເພີ່ມລະດັບຄໍເລສເຕີຣໍໄດ້, ສະນັ້ນທ່ານຄວນປະຖິ້ມໄຂມັນ, ທາດແປ້ງທີ່ຍ່ອຍໄດ້ງ່າຍ.
ບົດຂຽນທີ່ ໜ້າ ສົນໃຈ:
ບໍ່ມີ ຄຳ ເຫັນເທື່ອ!
ບົດຂຽນທີ່ໂດດເດັ່ນ
ເຈັບຫົວແລະໂຣກ goosebumps
Goosebumps: ສາເຫດ, ການຮັກສາຕໍ່ແຕ່ລະຢ່າງຕໍ່ໄປນີ້.
ການປິ່ນປົວໂຣກຜີວ ໜັງ ດ້ວຍວິທີການທາງເລືອກ
ການປິ່ນປົວໂຣກຜີວ ໜັງ candidiasis ຕື່ມອີກ.
ວິທີການຮັກສາບາດແຜຂອງທໍ່ esophagus ຢູ່ເຮືອນ
ບາດແຜຂອງທໍ່ຫຼອດເລືອດແລະກະເພາະອາຫານບາດແຜຂອງຫຼອດທາງແລະຫຼັງ.
ບົດຂຽນທີ່ໄດ້ຮັບຄວາມນິຍົມ
ບົດຂຽນ ໃໝ່

ໂພຊະນາການ ບຳ ລຸງເສັ້ນຜົມທີ່ມີສຸຂະພາບດີ
ພວກເຮົາຮັກສາຜົມຢູ່ເຮືອນ. ພຽງແຕ່ຖ້າທ່ານຕັດສິນໃຈເຮັດການປ່ຽນແປງຮູບພາບ, ແລະໂດຍສະເພາະ, ການປ່ຽນຊົງຜົມ

ການຟື້ນຟູຜົມຢູ່ເຮືອນຫລັງຈາກຍ້ອມສີ
ການຟື້ນຟູຜົມຫຼັງຈາກຍ້ອມຜົມແຕ່ລະຄົນໃນໄວໆນີ້ຫຼືໄວກວ່ານັ້ນກໍ່ຄິດກ່ຽວກັບການເກີດ ໃໝ່. ເຖິງຢ່າງໃດກໍ່ຕາມ, ການທົດລອງກັບຮູບລັກສະນະມັກຈະກາຍເປັນຜົນສະທ້ອນທາງລົບ. ນີ້ແມ່ນຄວາມຈິງໂດຍສະເພາະ

ການຟື້ນຟູຜົມຢູ່ເຮືອນໃນຜູ້ຊາຍ
ຜູ້ຊາຍທີ່ຈະຊ່ວຍເຫຼືອ: ວິທີການຟື້ນຟູແລະເລັ່ງການເຕີບໃຫຍ່ຂອງຜົມເມື່ອໄວໆມານີ້, ຜູ້ຊາຍສື່ມວນຊົນນັບມື້ນັບຫຼາຍ ກຳ ລັງວາງ ຕຳ ແໜ່ງ ຂາດ

ການຟື້ນຟູຜົມໃນ salon ກ່ອນແລະຫລັງ
ຂັ້ນຕອນໃນການຟື້ນຟູຜົມ keratin ໃນຮ້ານເສີມສວຍຜົມງາມດຶງດູດຄວາມສົນໃຈ. ຕະຫຼອດເວລາ, ແມ່ຍິງພະຍາຍາມເບິ່ງແຍງຜ້າປູ, ໃຊ້ສູດອາຫານພື້ນເມືອງເພື່ອຈຸດປະສົງນີ້.
ມັນເປັນໄປໄດ້ທີ່ຈະຢອດນ້ ຳ ຕານໃນເບົາຫວານບໍ?
ມັນເປັນທີ່ຮູ້ກັນວ່າ ສຳ ລັບຜູ້ທີ່ເປັນໂລກເບົາຫວານແມ່ນມີຄວາມ ສຳ ຄັນຫຼາຍທີ່ຈະວັດແທກລະດັບນ້ ຳ ຕານໃນເລືອດຂອງພວກເຂົາຢ່າງເປັນປົກກະຕິແລະຖ້າ ຈຳ ເປັນກໍ່ຄວນໃຊ້ມາດຕະການຮີບດ່ວນເພື່ອຫຼຸດຜ່ອນມັນຫຼືກົງກັນຂ້າມຍົກສູງມາດຕະຖານນີ້.
ເມື່ອການກວດເລືອດຂອງຄົນເຈັບກວດພົບວ່າລະດັບນ້ ຳ ຕານໃນເລືອດຂອງລາວສູງກວ່າທີ່ ຈຳ ເປັນ, ສະພາບການນີ້ອາດຈະ ນຳ ໄປສູ່ຜົນສະທ້ອນຕ່າງໆເຊັ່ນ hyperglycemia.
ໃນເວລາທີ່ທາດ ນຳ ້ຕານໃນເລືອດຫຼຸດລົງຫຼາຍເກີນໄປ, ມັນສາມາດກໍ່ໃຫ້ເກີດຜົນສະທ້ອນເຊັ່ນ: ການລະລາຍນ້ ຳ ຕານໃນເລືອດ.
ແຕ່ນອກເຫນືອໄປຈາກສິ່ງນີ້, ມັນຍັງແນະນໍາໃຫ້ຮູ້ວ່າເປັນຫຍັງການກະໂດດຂື້ນຢ່າງໄວວາໃນນໍ້າຕານແມ່ນເປັນໄປໄດ້, ແລະວິທີປ້ອງກັນຕົວເອງຈາກສະພາບດັ່ງກ່າວ.
ຢອດຢາເບົາຫວານ: ເປັນຕົວບົ່ງບອກເຖິງຂັ້ນຕອນ ສຳ ລັບພະຍາດປະເພດ 1 ແລະປະເພດ 2
ການລະລາຍໃນຢາຂອງຢາຊະນິດຕ່າງໆໃນລະບົບພະຍາດຂອງລະບົບ endocrine ແມ່ນໃຊ້ເລື້ອຍໆໃນສະພາບທາງດ້ານພະຍາດທາງສ້ວຍແຫຼມເຊິ່ງເປັນໄພຂົ່ມຂູ່ຕໍ່ຊີວິດຂອງຄົນເຮົາ. ນ້ ຳ ຢາຮັກສາໂລກເບົາຫວານແມ່ນໃຊ້ໃນການກະກຽມການຜ່າຕັດ, ພ້ອມທັງໃນໄລຍະປິ່ນປົວຢູ່ໃນ ໜ່ວຍ ບໍລິການເບິ່ງແຍງທີ່ເຂັ້ມຂົ້ນ. ຢາແມ່ນໃຊ້ກັບພະຍາດຊະນິດ 1 ແລະປະເພດ 2.
ການລະລາຍນໍ້າຕານໃນເລືອດສູງ
ຜົນຂອງການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດແມ່ນຜົນເສຍຫາຍຕໍ່ຫົວໃຈ, ຫຼອດເລືອດແລະລະບົບປະສາດ. ເນື່ອງຈາກການຮັກສາທີ່ບໍ່ຖືກຕ້ອງ, ການລະເມີດຂອງຄາບອາຫານ, ການຂາດອິນຊູລິນແລະປັດໃຈອື່ນໆ, ຮ່າງກາຍຂອງຜູ້ເປັນໂລກເບົາຫວານບໍ່ສາມາດຮັບມືກັບພາລະ ໜັກ ໄດ້, ສະພາບອັນຕະລາຍທີ່ ສຳ ຄັນເກີດຂື້ນ.
ໂຣກເບົາຫວານທີ່ເປັນໂຣກເບົາຫວານແບ່ງອອກເປັນສາມໂຣກເຊິ່ງໃນນັ້ນການອັກເສບໃນເສັ້ນເລືອດແມ່ນຮີບດ່ວນ:
- ketoacidotic ເສຍສະຕິຫຼື ketoacidosis,
- hyperamolar ເສຍສະຕິ,
- coma hyperlactacidemic.
ຜູ້ເປັນໂລກເບົາຫວານມີຄວາມສ່ຽງຕໍ່ການພັດທະນາສະຕິປັນຍາ hyperglycemic ເນື່ອງຈາກການບໍລິຫານທີ່ບໍ່ຖືກຕ້ອງຂອງການກະກຽມອິນຊູລິນ.
ໂຣກເບົາຫວານປະເພດ 1 ແລະປະເພດ 2
ຜູ້ທີ່ເປັນໂຣກເບົາຫວານຄວນ ກຳ ຈັດສະພາບຂອງໂລກຫອນໄກ່ຢ່າງໄວວາ, ເຊິ່ງເປັນອັນຕະລາຍ ສຳ ລັບຜູ້ເປັນໂລກເບົາຫວານ.
ການນັດພົບ ສຳ ລັບການລະລາຍນ້ ຳ ລາຍທາງເສັ້ນທາງການແພດປາກົດໃນສະພາບການດັ່ງກ່າວ:
- ລະດັບ glucose ໃນເລືອດສູງ.
- ການປ່ຽນແປງຂອງຄວາມດັນເລືອດ.
- ປະລິມານໄຂມັນທີ່ເພີ່ມຂື້ນ.
ຄຽງຄູ່ກັບການເປັນປົກກະຕິຂອງທາດນ້ ຳ ຕານໃນເລືອດ, ການຮັກສາດ້ວຍນ້ ຳ ຕົ້ມມີຜົນດີຕໍ່ການເຮັດວຽກຂອງອະໄວຍະວະພາຍໃນ:
- ຄວາມສົມດຸນຂອງອາຊິດ - ພື້ນຖານທີ່ຖືກລົບກວນໃນຮ່າງກາຍຂອງຄົນເຈັບໄດ້ຖືກຟື້ນຟູ.
- ຈຸລັງສະ ໝອງ ຫຼັງຈາກການເຄື່ອນໄຫວຢ່າງຫ້າວຫັນຂອງຢາເສບຕິດສາມາດປ້ອງກັນຕົນເອງຈາກໂຣກອົກຊີ.
- ການປິ່ນປົວກະຕຸ້ນ microcirculation.
- ສານທີ່ເປັນອັນຕະລາຍຖືກ ກຳ ຈັດອອກຢ່າງໄວວາ.
ທີ່ ສຳ ຄັນ! ສ່ວນຫຼາຍມັກ, ການຢອດຢາ ສຳ ລັບໂຣກເບົາຫວານແມ່ນມີປະເພດຂອງການເຈັບເປັນແລະຂາດສານຮໍໂມນ. ສະຖານະການນີ້ແມ່ນເນື່ອງມາຈາກຄວາມຈິງທີ່ວ່າມັນຍາກທີ່ຈະຄວບຄຸມລະດັບຂອງອິນຊູລິນແລະມັກຈະມີຄົນເກີດອາການສະຕິ.
ອາການແຊກຊ້ອນຂອງໂຣກເບົາຫວານແລະການຮັກສາທີ່ທັນສະ ໄໝ ຂອງພວກເຂົາ
ສາເຫດຕົ້ນຕໍຂອງການປິ່ນປົວໂຣກເບົາຫວານປະເພດ 2 ແມ່ນຖືວ່າເປັນການແຂງແຮງທີ່ອ່ອນເພຍຍ້ອນພະຍາດເສັ້ນເລືອດໃນລະບົບຫຼອດເລືອດຫົວໃຈ. ມີຫລັກສູດການປິ່ນປົວພິເສດ ສຳ ລັບການລະລາຍເສັ້ນເລືອດຂອງຜູ້ເປັນໂລກເບົາຫວານ.
ຖ້າຄົນເຈັບມີລະດັບນ້ ຳ ຕານທີ່ ໝັ້ນ ຄົງ, ຄວາມດັນເລືອດປົກກະຕິແລະປະລິມານໄຂມັນໃນຮ່າງກາຍ, ໂພຊະນາການທີ່ ເໝາະ ສົມແລະຢາບາງຊະນິດກໍ່ຈະພຽງພໍ. ໃນທຸກໆກໍລະນີອື່ນໆ, ການປິ່ນປົວດ້ວຍນ້ ຳ ຕົ້ມພິເສດບໍ່ສາມາດແຈກຈ່າຍໄດ້.
ເນື່ອງຈາກການຜະລິດອິນຊູລິນຫຼຸດລົງຫຼືການຂາດຂອງມັນໃນຮ່າງກາຍ, ທາດນ້ ຳ ຕານໃນເລືອດຂອງຄົນເຈັບແມ່ນເພີ່ມຂື້ນຢ່າງໄວວາ. ໃນສະຖານະການດັ່ງກ່າວ, ຮ່າງກາຍຂາດນ້ ຳ.
ໃນລະຫວ່າງການເປັນໂຣກເບົາຫວານຊຸດໂຊມຂອງຂະບວນການທາງເດີນອາຫານໃນຮ່າງກາຍຂອງຄົນເຈັບ, ນອກ ເໜືອ ຈາກຄຸນຄ່າຂອງທາດນ້ ຳ ຕານສູງ, ປະລິມານຂອງຮ່າງກາຍ ketone ໃນເລືອດກໍ່ເພີ່ມຂື້ນ, ແລະພວກມັນກໍ່ປະກົດຕົວຢູ່ໃນປັດສະວະ. ເງື່ອນໄຂນີ້ຮຽກຮ້ອງໃຫ້ມີການເຂົ້າໂຮງ ໝໍ ຢ່າງຮີບດ່ວນ, ແລະການປິ່ນປົວບໍ່ໄດ້ເຮັດໂດຍບໍ່ມີການໃຊ້ຢາ.
Ketoacidotic ເສຍສະຕິໃນໂລກເບົາຫວານແລະການຮັກສາ
ດ້ວຍການຂາດຫຼືຂາດທີ່ສົມບູນຂອງອິນຊູລິນ, ການຜະລິດນ້ ຳ ຕານໂດຍຕັບເພີ່ມຂື້ນ, ໃນຂະນະທີ່ການ ນຳ ໃຊ້ກ້າມຊີ້ນ, ຕັບແລະເນື້ອເຍື່ອ adipose ເສື່ອມລົງ. ຂະບວນການທາງ pathological ນໍາໄປສູ່ hyperglycemia.
ໃນກໍລະນີທີ່ຂາດສານອິນຊູລິນ, ຮ່າງກາຍຈະໄດ້ຮັບພະລັງງານໃນໄລຍະການປຸງແຕ່ງຂອງໄຂມັນທີ່ບໍ່ເສຍຄ່າ, ເຊິ່ງ ນຳ ໄປສູ່ຜະລິດຕະພັນ - ຮ່າງກາຍ ketone. ພວກມັນຖືກສ້າງຕັ້ງຂຶ້ນຢ່າງໄວວາທີ່ພວກເຂົາບໍ່ມີເວລາທີ່ຈະຖືກຖິ້ມ, ketoacidosis ພັດທະນາ.
ຢາຫຼຸດລົງ ສຳ ລັບໂຣກເບົາຫວານຊະນິດທີ 2 ແມ່ນຖືກຈັດໃສ່ພ້ອມໆກັນກັບການ ກຳ ຈັດເມັດແລະການບໍລິຫານຢາ intramuscular ໃນການກະກຽມອິນຊູລິນສັ້ນ. ຢູ່ໃນໂຮງ ໝໍ, ການຜ່າຕັດດ້ວຍເສັ້ນເລືອດແມ່ນເຮັດເປັນເວລາດົນ.
ການ ບຳ ບັດແມ່ນແບ່ງອອກເປັນ 3 ຈຸດຄື:
- ການດູດຊືມກັບນ້ ຳ ເກືອປະລິມານຫລາຍ,
- ການແກ້ໄຂສະຖານະຂອງອາຊິດ - ເລືອດຂອງ 16.7 mmol / l, ສະ ໜັບ ສະ ໜູນ ຕົວຊີ້ວັດໃນລະດັບປົກກະຕິ,
- ຄວບຄຸມ glycemia ໂດຍການຊ່ວຍເຫຼືອຂອງການສັກຢາຮໍໂມນໃນທຸກໆ 4 ຫຼື 5 ຊົ່ວໂມງ.
ການປິ່ນປົວດ້ວຍນ້ໍາຕົ້ມສໍາລັບພະຍາດລະບົບ endocrine
ວິທີແກ້ໄຂແມ່ນຄຸ້ມຄອງຢ່າງຈິງຈັງ:
- chloride sodium
- ການກະກຽມ potassium
- sodium bicarbonate.
ຈຳ ນວນຂອງແຕ່ລະວິທີແກ້ໄຂແລະເວລາຂອງຂັ້ນຕອນແມ່ນຂື້ນກັບສະພາບຂອງຜູ້ຖືກເຄາະຮ້າຍ, ອາຍຸແລະຄຸນລັກສະນະຂອງບຸກຄົນ.
ການລະລາຍຂອງເສັ້ນເລືອດໃນເສັ້ນເລືອດໃນລະບົບພະຍາດລະບົບ endocrine
ສະຕິ hyperosmolar
ໂລກພະຍາດອັນຕະລາຍມັກພົບໃນຜູ້ທີ່ເປັນໂລກເບົາຫວານພາຍຫຼັງ 50 ປີ. ເຖິງແມ່ນວ່າສະຕິດັ່ງກ່າວເກີດຂື້ນເລື້ອຍໆຫນ້ອຍກ່ວາ ketoacidosis, ອັດຕາການຕາຍຂອງມັນເກີດຂື້ນໃນ 50-60% ຂອງກໍລະນີ, ສະນັ້ນການປິ່ນປົວແມ່ນເລີ່ມຕົ້ນທັນທີ.
ລັກສະນະໂດຍລະດັບສູງຂອງ glucose ໃນເລືອດພ້ອມໆກັນກັບ hyperosmolarity. hyperglycemia ແລະການສູນເສຍນ້ໍາເຮັດໃຫ້ມີການພັດທະນາຢ່າງໄວວາຂອງສະຕິໃນຄົນເຈັບ.
ກ່ອນອື່ນ ໝົດ, ມັນ ຈຳ ເປັນຕ້ອງ ກຳ ຈັດການຂາດນ້ ຳ ແລະຟື້ນຟູຄວາມຜິດປົກກະຕິຂອງ plasma ຕາມປົກກະຕິ, ສະນັ້ນເລີ່ມຕົ້ນການປິ່ນປົວດ້ວຍນ້ ຳ ຕົ້ມ:
- ໃນຊົ່ວໂມງ ທຳ ອິດຂອງສະພາບທາງດ້ານເຊື້ອພະຍາດ, ທ່ານ ຈຳ ເປັນຕ້ອງໃສ່ທາດແກ້ໄຂບັນຫາ hypotonic ສູງເຖິງ 2 ລິດ, ຫຼັງຈາກນັ້ນວິທີແກ້ໄຂ isotonic ຍັງສືບຕໍ່ລົງຈົນກ່ວາ glucose ຫຼຸດລົງເຖິງ 12 mmol / l.
- ໃນເວລາທີ່ທາດ ນຳ ້ຕານໃນເລືອດຫຼຸດລົງ, ເພື່ອປ້ອງກັນການລະລາຍຂອງຕ່ອມນ້ ຳ ຕານ, ວິທີແກ້ໄຂທາດນ້ ຳ ຕານ 5% ຈະຖືກປະຕິບັດພ້ອມກັນກັບອິນຊູລິນເພື່ອ ກຳ ຈັດສານດັ່ງກ່າວ.
ການແກ້ໄຂບັນຫານ້ ຳ ຕານໃນເບົາຫວານ
ໃນພະຍາດເບົາຫວານພະຍາດເບົາຫວານ, ຢາຢອດຢາແມ່ນຖືກຈັດໃສ່ກ່ອນການປະຕິບັດງານທີ່ມີອິນຊູລິນຂອງ ultrasonic ແລະການປະຕິບັດສັ້ນ.
ການແຊກແຊງໃນການຜ່າຕັດເປັນປົກກະຕິໄດ້ຖືກປະຕິບັດຫຼັງຈາກລະດັບນ້ ຳ ຕານບໍ່ສູງກວ່າ 8 mmol / l ກ່ອນອາຫານ.
ຖ້າບໍ່ມີບັນຫາກ່ຽວກັບຕັບແລະມີນ້ ຳ ໜັກ ຫຼາຍເກີນໄປ, ຜູ້ເປັນໂລກເບົາຫວານຈະຕ້ອງການຢອດຢາທີ່ມີທາດນ້ ຳ ຕານ, ອິນຊູລິນແລະໂພແທດຊຽມ - ສ່ວນປະສົມທີ່ໃຊ້ໄດ້ມາດຕະຖານເປັນເວລາ 5 ຊົ່ວໂມງ.
ທ່ານຍັງອາດຈະຕ້ອງການລະບົບຕໍ່ໄປນີ້:
- ການແກ້ໄຂບັນຫາ potassium chloride ເພື່ອປ້ອງກັນໂຣກ hypokalemia,
- ຢາທົດແທນ plasma,
- sodium bicarbonate ກັບ ketoacidotic ເສຍສະຕິ,
- albumin.
ການດູແລສຸກເສີນ ສຳ ລັບໂຣກເບົາຫວານ
ຢາຢອດ ສຳ ລັບໂຣກເບົາຫວານຊະນິດທີ 2 ແມ່ນໄດ້ຖືກມອບໃຫ້ເພື່ອປ້ອງກັນຜົນຮ້າຍຂອງການເຮັດວຽກຂອງລະບົບ endocrine ທີ່ບໍ່ຖືກຕ້ອງ.ດ້ວຍຄວາມເສຍຫາຍຕໍ່ລະບົບປະສາດໃນຜູ້ເປັນໂລກເບົາຫວານ, ຄົນເຈັບທີ່ຖືກຂັບຖ່າຍແມ່ນສ່ວນຫຼາຍແມ່ນມີອາຊິດ thioctic. ຢານີ້ມີປະສິດຕິຜົນຕໍ່ການຕ້ານໂຣກ polyneuropathy.
Thiogamma, dialipon ແລະຢາອື່ນໆຖືກໃຊ້ເພື່ອປັບປຸງການໄຫຼວຽນຂອງເລືອດໃນລະບົບປະສາດ. ອາຊິດ Lipoic ຖືກແນະ ນຳ ໃນການຄວບຄຸມຂະບວນການການຍ່ອຍອາຫານ, ຫຼຸດໄຂມັນໃນຄໍເລສເຕີໂຣນ. ຂໍ້ບົ່ງຊີ້ ສຳ ລັບການປິ່ນປົວແບບນີ້ຈະເປັນໂຣກ polyneuropathy, angiopathy, hyperlipidemia.
ຢາຖືກເຈືອຈາງດ້ວຍວິທີແກ້ໄຂນ້ ຳ ຕານຫຼື sodium chloride ກ່ອນການບໍລິຫານ.
ຫລັກສູດການປິ່ນປົວທົ່ວໄປປະກອບດ້ວຍ 20 ຂັ້ນຕອນແລະມີຜົນຕໍ່ຮ່າງກາຍໂຣກເບົາຫວານ:
- ກະຕຸ້ນຂະບວນການການສືບພັນຂອງເນື້ອເຍື່ອ,
- ເລັ່ງການເຜົາຜະຫລານອາຫານ
- ລົບລ້າງຄວາມເສຍຫາຍຕ່າງໆຕໍ່ເສັ້ນເລືອດ.
ໃນໂລກເບົາຫວານ, Actovegin ບັນເທົາອາການສ້ວຍແຫຼມເຊັ່ນ: ຄວາມເຈັບປວດ, ຄວາມບໍ່ສະບາຍໃນຫົວໃຈ, ຄວາມຮູ້ສຶກທີ່ເຜົາຜານແລະຄວາມຮູ້ສຶກທີ່ເຈັບປວດ. ໜຶ່ງ ໃນຕົວຊີ້ບອກທົ່ວໄປຂອງຢາແມ່ນພະຍາດເບົາຫວານຂອງໂຣກເບົາຫວານ. ຢາຫຼຸດລົງ ສຳ ລັບຜູ້ທີ່ເປັນໂລກເບົາຫວານດ້ວຍຢາ Actovegin ຫຼັງຈາກ 3 ອາທິດຈະຖືກທົດແທນດ້ວຍເມັດ.
ດ້ວຍການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດເປັນເວລາດົນ, ລະບົບປະສາດ, ລະບົບຫຼອດເລືອດຫົວໃຈມີບັນຫາ. ເພື່ອເຮັດໃຫ້ຮ່າງກາຍແຂງແຮງ, ປັບປຸງສະຫວັດດີການທົ່ວໄປຂອງຄົນເຈັບ, ຜູ້ປ່ວຍຢອດຢາແມ່ນຖືກ ກຳ ນົດໃຫ້ເປັນໂລກເບົາຫວານ ສຳ ລັບເສັ້ນເລືອດ.
| Polyneuropathy | ກົດ Thioctic, ກົດ lipoic. ໄລຍະການປິ່ນປົວແມ່ນມາຈາກ 10 ຫາ 20 ວັນ, ຈາກນັ້ນສືບຕໍ່ກິນຢາໃນຮູບແບບຂອງເມັດເປັນເວລາ 1-3 ເດືອນ. |
| Ketoacidosis | Insulin, ເກືອ, ການກະກຽມໂພແທດຊຽມ, sodium bicarbonate. ປະລິມານແມ່ນຂື້ນກັບສະພາບຂອງໂລກເບົາຫວານແລະຄວາມຮຸນແຮງຂອງໂຣກທາງເດີນທາງ. |
| ການເຮັດໃຫ້ຫລອດເລືອດແຂງແຮງ | Actovegin, Mexidol, Trental. ຫຼັກສູດການປິ່ນປົວແມ່ນຂື້ນກັບສະພາບສຸຂະພາບຂອງລະບົບຫຼອດເລືອດຫົວໃຈຂອງຄົນເຈັບ. ຢາໄດ້ຖືກປະຕິບັດຈາກ 3 ມື້ຫາ 3 ອາທິດ. |
| ສະຕິ hyperosmolar | Hypotonic, isotonic, ການແກ້ໄຂບັນຫາ glucose. |
| ກ່ອນການຜ່າຕັດ | ການແກ້ໄຂເກືອ, ການທົດແທນ plasma, ການແກ້ໄຂບັນຫາ glucose, sodium bicarbonate ແລະອື່ນໆ. |
ການປິ່ນປົວດ້ວຍນ້ ຳ ຕານໃນເລືອດສູງ
ໃນພະຍາດເບົາຫວານ, ຜູ້ປ່ວຍຢອດຢາແມ່ນເອົາໃສ່ຕາມ ຄຳ ແນະ ນຳ ຂອງທ່ານ ໝໍ ຫລັງຈາກກວດຫາໂຣກນີ້ຢ່າງລະອຽດ.
ໃນພະຍາດດັ່ງຕໍ່ໄປນີ້, ສານທີ່ເປັນຢາໃນທາງນີ້ບໍ່ສາມາດຖືກ ນຳ ເຂົ້າສູ່ຮ່າງກາຍຂອງຄົນເຈັບ:
- infarction myocardial
- ການຮັກສານ້ໍາໃນເນື້ອເຍື່ອ,
- ຜິດປົກກະຕິຂອງຕັບແລະ ໝາກ ໄຂ່ຫຼັງ,
- ໂຣກປອດບວມ,
- ການຖືພາແລະ lactation,
- ການແຂງຕົວຂອງເລືອດບໍ່ດີ
- hypertension
- ບຸກຄົນທີ່ບໍ່ຍອມຮັບກັບຢາເສບຕິດ.
ທີ່ ສຳ ຄັນ! ການລະມັດລະວັງກັບການລະລາຍເສັ້ນເລືອດຄວນໄດ້ຮັບການອອກ ກຳ ລັງກາຍຖ້າຫາກວ່າພະຍາດເບົາຫວານໄດ້ຜ່ານການຜ່າຕັດ.
ວິທີທີ່ຖືກຕ້ອງໃນການ ດຳ ລົງຊີວິດດ້ວຍໂລກເບົາຫວານ
ເນື່ອງຈາກວ່າການບົ່ງມະຕິພະຍາດເບົາຫວານເພີ່ມຄວາມສ່ຽງຕໍ່ພະຍາດຫົວໃຈແລະຫຼອດເລືອດໄດ້ 5 ເທົ່າ, ການປ້ອງກັນພະຍາດແຊກຊ້ອນມັກຈະຖືກ ນຳ ໄປສູ່ລະບົບອະໄວຍະວະ ສຳ ຄັນເຫຼົ່ານີ້.
- ການໃຊ້ຢາຢອດຢາຊ່ວຍຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງພະຍາດເບົາຫວານ.
- ການໃສ່ນໍ້າຕານເຂົ້າສູ່ລະບົບເຮັດໃຫ້ເກີດການກະ ທຳ ຂອງຂະບວນການທາງ pathological, ຢຸດຜົນສະທ້ອນທາງລົບຂອງມັນ.
- ຈໍານວນຂອງຜົນຂ້າງຄຽງແລະອາການແຊກຊ້ອນຕ່າງໆແມ່ນຫຼຸດລົງ.
- ການໂຫຼດຢູ່ເທິງເຮືອແລະລະບົບປະສາດຫລຸດລົງ.
ການຄາດຄະເນຈະເປັນການເອື້ອອໍານວຍໃຫ້ມີການຮັກສາທີ່ຖືກຕ້ອງ, ການປ່ຽນແປງທີ່ສົມບູນຂອງຊີວິດແລະອາຫານການກິນ. ການປັບປຸງຄຸນນະພາບຊີວິດຂອງຜູ້ເປັນໂລກເບົາຫວານ, ພ້ອມທັງຫລີກລ້ຽງຫລາຍຜົນສະທ້ອນຂອງພະຍາດທາງດ້ານລະບົບຂອງລະບົບ endocrine, ຊ່ວຍໃຫ້ການປິ່ນປົວດ້ວຍນ້ ຳ ລາຍທີ່ ເໝາະ ສົມ.
ພາວະແຊກຊ້ອນຂອງ glucosuria ໃນໂລກເບົາຫວານ
ໃນໂລກເບົາຫວານ, ການຂາດການປິ່ນປົວດ້ວຍ glucosuria ສາມາດນໍາໄປສູ່ການພັດທະນາຂອງຫຼາຍໆອາການແຊກຊ້ອນເຊິ່ງກໍ່ໃຫ້ເກີດການລົບກວນຂອງອະໄວຍະວະຕ່າງໆແລະລະບົບຕ່າງໆ:
- Arrhythmia ແລະຂໍ້ບົກຜ່ອງໃນການເຮັດວຽກຂອງກ້າມເນື້ອຫົວໃຈ.
- ສິ່ງເສບຕິດອິນຊູລິນ. ໃນເວລາທີ່ບໍ່ມີການປິ່ນປົວດ້ວຍ glucosuria, ຄົນເຈັບພັດທະນາການລະເມີດຂອງ metabolism glucose ຢ່າງຕໍ່ເນື່ອງ, ເຊິ່ງເຮັດໃຫ້ມີຄວາມຕ້ອງການຢ່າງຕໍ່ເນື່ອງຂອງການ ນຳ ໃຊ້ອິນຊູລິນຢ່າງຕໍ່ເນື່ອງເພື່ອຊົດເຊີຍພະຍາດວິທະຍານີ້.
- ຄວາມອ່ອນແອ, ສະຕິເສີຍ, ສະຕິ.
- ການຊັກຊ້າໃນການພັດທະນາໃນເດັກ.
- ໂຣກ nephropathy ເບົາຫວານ.ພະຍາດທາງເດີນປັດສະວະ, ເປັນຜົນມາຈາກຄວາມເສຍຫາຍຕໍ່ເຄືອຂ່າຍຫລອດເລືອດຂອງ ໝາກ ໄຂ່ຫຼັງ. ມີ glucosuria ທີ່ຍາວນານ, ການລະເມີດນີ້ເຮັດໃຫ້ຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງ.
- ຄວາມຜິດປົກກະຕິຂອງລະບົບຫລອດເລືອດຫົວໃຈແລະສະ ໝອງ. ມັນພັດທະນາເປັນຜົນມາຈາກການຂາດສານອາຫານຢ່າງຫຼວງຫຼາຍໃນແພຈຸລັງ. ເຊື້ອພະຍາດທີ່ຄ້າຍຄືກັນສາມາດນໍາໄປສູ່ການ ischemia.
ໃນແມ່ຍິງໃນຊ່ວງອາຍຸການຖືພາ, glucosuria ຕ້ານກັບຄວາມເປັນມາຂອງໂລກເບົາຫວານແມ່ນໂຣກທີ່ເປັນອັນຕະລາຍທີ່ເຮັດໃຫ້ເກີດການຂາດສານອາຫານຂອງລູກໃນທ້ອງ. ການລະເມີດນີ້ ນຳ ໄປສູ່ຄວາມສັບສົນດັ່ງຕໍ່ໄປນີ້:
- retardation embryo,
- ການຕາຍຂອງລູກໃນທ້ອງ,
- ເກີດກ່ອນ ກຳ ນົດ
- hypoplasia placental.
ໂລກເບົາຫວານເອງກໍ່ບໍ່ເປັນໄພຂົ່ມຂູ່ຕໍ່ຊີວິດມະນຸດ. ອາການແຊກຊ້ອນແລະຜົນສະທ້ອນຂອງມັນແມ່ນອັນຕະລາຍ. ມັນເປັນໄປບໍ່ໄດ້ທີ່ຈະບໍ່ກ່າວເຖິງບາງສ່ວນຂອງພວກມັນ, ເຊິ່ງມັກຈະເກີດຂື້ນຫຼືກໍ່ຄວາມອັນຕະລາຍຕໍ່ຊີວິດຂອງຄົນເຈັບ.
ອາການຂອງພາວະແຊກຊ້ອນນີ້ເພີ່ມຂື້ນດ້ວຍຄວາມໄວຟ້າຜ່າ, ບໍ່ວ່າຈະເປັນປະເພດຂອງໂຣກເບົາຫວານ. ສັນຍານເຕືອນໄພທີ່ ສຳ ຄັນທີ່ສຸດແມ່ນຄວາມສັບສົນຫຼືການກີດຂວາງຄົນເຈັບທີ່ສຸດ. ຄົນດັ່ງກ່າວຄວນໄດ້ຮັບການເຂົ້າໂຮງ ໝໍ ທີ່ໃກ້ທີ່ສຸດ.
ອາການທີ່ມັກເປັນໂລກເບົາຫວານທີ່ສຸດແມ່ນ ketoacidotic. ມັນແມ່ນເນື່ອງມາຈາກການສະສົມຜະລິດຕະພັນ E -book ທີ່ເປັນພິດ, ເຊິ່ງມີຜົນກະທົບທີ່ບໍ່ດີຕໍ່ຈຸລັງເສັ້ນປະສາດ. ເງື່ອນໄຂຕົ້ນຕໍຂອງມັນແມ່ນກິ່ນທີ່ຄົງຄ້າງຂອງ acetone ໃນລະຫວ່າງການຫາຍໃຈຂອງຄົນເຈັບ. ໃນກໍລະນີທີ່ມີອາການມຶນຊາອັກເສບ, ສະຕິຍັງມີເມກ, ຄົນເຈັບຈະຖືກປົກຄຸມດ້ວຍເຫື່ອເຢັນ, ເຫື່ອແຮງ, ແຕ່ວ່າການຫຼຸດລົງທີ່ ສຳ ຄັນຂອງລະດັບນ້ ຳ ຕານແມ່ນບັນທຶກ, ເຊິ່ງສາມາດເຮັດໄດ້ດ້ວຍການກິນອິນຊູລິນຫຼາຍເກີນໄປ. ຊະນິດ com ອື່ນໆ, ໂຊກດີ, ແມ່ນພົບເລື້ອຍ.
Edema ສາມາດເປັນຢູ່ໃນທ້ອງຖິ່ນຫລືທົ່ວໄປ, ຂື້ນກັບລະດັບຂອງຄວາມຜິດປົກກະຕິຂອງຫົວໃຈຊຸດໂຊມ. ໃນຄວາມເປັນຈິງ, ອາການນີ້ແມ່ນຕົວຊີ້ບອກຂອງຄວາມຜິດປົກກະຕິຂອງ ໝາກ ໄຂ່ຫຼັງ. ພະຍາດປາກເປື່ອຍທີ່ອອກສຽງຍິ່ງຈະເຮັດໃຫ້ເກີດໂຣກ nephropathy ທີ່ເປັນໂລກເບົາຫວານຫຼາຍ.
ຖ້າໂຣກຜິວ ໜັງ ມີລັກສະນະໂດຍການແຜ່ກະຈາຍ asymmetric, ຈັບພຽງແຕ່ຂາຫຼືຕີນ, ຫຼັງຈາກນັ້ນນີ້ສະແດງເຖິງໂຣກ microangiopathy ທີ່ເປັນໂລກເບົາຫວານຂອງຕ່ໍາຕ່ໍາ, ເຊິ່ງໄດ້ຮັບການສະຫນັບສະຫນູນຈາກໂຣກ neuropathy.
ຕົວຊີ້ບອກຂອງຄວາມກົດດັນຂອງ systolic ແລະ diastolic ຍັງເປັນຕົວແທນທີ່ຈະເປັນເງື່ອນໄຂສໍາລັບຄວາມຮ້າຍແຮງຂອງໂຣກເບົາຫວານ. ມັນສາມາດຖືໄດ້ໃນສອງຍົນ. ໃນກໍລະນີທໍາອິດ, ລະດັບຂອງຄວາມກົດດັນຂອງເສັ້ນເລືອດແດງທັງຫມົດກ່ຽວກັບເສັ້ນເລືອດແດງ brachial ແມ່ນຖືກຕັດສິນ. ການເພີ່ມຂື້ນຂອງມັນບົ່ງບອກເຖິງໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະມັດ.
ອີກດ້ານ ໜື່ງ ຂອງຫຼຽນແມ່ນການຫຼຸດລົງຂອງຄວາມດັນເລືອດໃນເຮືອໃນຂອບເຂດລຸ່ມທີ່ສຸດ, ຕາມທີ່ໄດ້ ກຳ ນົດໂດຍ ultrasound dopplerography. ຕົວຊີ້ວັດນີ້ບົ່ງບອກເຖິງລະດັບຂອງການເປັນໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະໂລກ.
ອາການເຈັບຂາອາດສະແດງເຖິງໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ. ທ່ານສາມາດຕັດສິນສິ່ງນີ້ໄດ້ໂດຍ ທຳ ມະຊາດຂອງພວກເຂົາ. Microangiopathy ແມ່ນລັກສະນະໂດຍອາການເຈັບປວດໃນເວລາທີ່ອອກ ກຳ ລັງກາຍແລະເວລາຍ່າງ, ເຊິ່ງເຮັດໃຫ້ຜູ້ປ່ວຍຢຸດສັ້ນໆເພື່ອຫຼຸດຜ່ອນຄວາມຮຸນແຮງຂອງພວກເຂົາ.
ຮູບລັກສະນະຂອງອາການເຈັບປວດຕອນກາງເວັນແລະການພັກຜ່ອນທີ່ບົ່ງບອກເຖິງໂຣກ neuropathy ພະຍາດເບົາຫວານ. ໂດຍປົກກະຕິແລ້ວພວກມັນແມ່ນມາພ້ອມກັບອາການມຶນຊາແລະການຫຼຸດລົງຂອງຄວາມອ່ອນໄຫວຂອງຜິວຫນັງ. ຄົນເຈັບບາງຄົນລາຍງານວ່າມີຄວາມຮູ້ສຶກທີ່ເຜົາຜານໃນທ້ອງຖິ່ນໃນບາງພື້ນທີ່ຂອງຂາຫລືຕີນຕ່ ຳ.
ໂລກຂໍ້ອັກເສບ Trophic ແມ່ນຂັ້ນຕອນຕໍ່ໄປຂອງໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເລັງ. ຮູບລັກສະນະຂອງ ໜ້າ ບາດແຜທີ່ມີຮູບແບບຕ່າງໆຂອງຕີນໂລກເບົາຫວານແມ່ນແຕກຕ່າງກັນໂດຍພື້ນຖານ, ຍ້ອນວ່າການຮັກສາຂອງພວກມັນແຕກຕ່າງກັນ. ໃນສະຖານະການດັ່ງກ່າວ, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ສຸດທີ່ຈະປະເມີນອາການທີ່ນ້ອຍທີ່ສຸດທັງ ໝົດ ຢ່າງຖືກຕ້ອງ, ເພາະວ່າຄວາມສາມາດໃນການຮັກສາຂາແມ່ນຂື້ນກັບສິ່ງນີ້.
ທັນທີມັນເປັນມູນຄ່າທີ່ຈະກ່າວເຖິງຄວາມເອື້ອອໍານວຍທີ່ກ່ຽວຂ້ອງຂອງແຜໃນໂລກ neuropathic.ພວກມັນແມ່ນເກີດມາຈາກການຫຼຸດລົງຂອງຄວາມອ່ອນໄຫວຂອງຕີນເຊິ່ງເປັນຜົນມາຈາກຄວາມເສຍຫາຍຂອງເສັ້ນປະສາດ (ໂຣກ neuropathy) ຕໍ່ກັບຄວາມເປັນມາຂອງການຜິດປົກກະຕິຂອງຕີນ (osteoarthropathy ພະຍາດເບົາຫວານ). ຢູ່ໃນຈຸດປົກກະຕິຂອງການຂັດຜິວໃນສະຖານທີ່ຂອງກະດູກຜ່ອຍ, ສາລີຕ່າງໆ, ເຊິ່ງຄົນເຈັບບໍ່ຮູ້ສຶກ.
ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກຈີັນຊີແມ່ນມັກເປັນຜົນມາຈາກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເບົາ. ເພື່ອເຮັດສິ່ງນີ້, ຈະຕ້ອງມີການປະສົມປະສານຂອງແຜຂອງ ລຳ ຕົ້ນນ້ອຍແລະໃຫຍ່. ໂດຍປົກກະຕິແລ້ວຂະບວນການເລີ່ມຕົ້ນໃນບໍລິເວນ ໜຶ່ງ ຂອງຕີນຂອງຕີນ. ເນື່ອງຈາກການຂາດການໄຫຼຂອງເລືອດໄປຫາມັນ, ຄວາມເຈັບປວດຢ່າງຮຸນແຮງຢູ່ຕີນແລະອາການແດງຂອງມັນຈະປາກົດ. ເມື່ອເວລາຜ່ານໄປ, ຜິວກາຍເປັນສານໄຄ່, ໃຄ່ບວມ, ໜາວ, ແລ້ວກາຍເປັນຕຸ່ມໂພງທີ່ມີເນື້ອໃນເມຄແລະຈຸດດ່າງ ດຳ ຂອງໂລກຜິວ ໜັງ.
ການປ່ຽນແປງທີ່ອະທິບາຍແມ່ນບໍ່ສາມາດປ່ຽນແປງໄດ້, ເພາະສະນັ້ນ, ມັນບໍ່ເປັນໄປໄດ້ທີ່ຈະຊ່ວຍຮັກສາຂາຢູ່ໃນສະພາບການໃດກໍ່ຕາມ, ການຕັດແຂນແມ່ນຖືກຊີ້ບອກ. ແນ່ນອນ, ຄວນແນະ ນຳ ໃຫ້ປະຕິບັດມັນຕ່ ຳ ທີ່ສຸດເທົ່າທີ່ຈະໄວໄດ້, ເພາະວ່າການປະຕິບັດງານຢູ່ຕີນບໍ່ໄດ້ ນຳ ຜົນສະທ້ອນໃດໆມາພ້ອມກັບໂຣກເບື່ອ, ຂາຕ່ ຳ ກໍ່ຖືວ່າເປັນລະດັບທີ່ດີທີ່ສຸດຂອງການຕັດແຂນ. ຫຼັງຈາກການແຊກແຊງດັ່ງກ່າວ, ການຟື້ນຟູການຍ່າງໂດຍການຊ່ວຍເຫຼືອຂອງ prostheses ທີ່ມີປະໂຫຍດແມ່ນເປັນໄປໄດ້.
ການປ້ອງກັນພະຍາດແຊກຊ້ອນແມ່ນການກວດພົບພະຍາດຕົ້ນແລະການຮັກສາທີ່ ເໝາະ ສົມແລະ ເໝາະ ສົມ. ນີ້ຮຽກຮ້ອງໃຫ້ທ່ານ ໝໍ ມີຄວາມຮູ້ທີ່ຈະແຈ້ງກ່ຽວກັບສະຕິປັນຍາທັງ ໝົດ ຂອງຫຼັກສູດໂລກເບົາຫວານ, ແລະເພື່ອໃຫ້ຄົນເຈັບປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ກ່ຽວກັບອາຫານແລະການແພດຢ່າງເຄັ່ງຄັດ. ສ່ວນແຍກຕ່າງຫາກໃນການປ້ອງກັນພະຍາດເບົາຫວານແມ່ນການເນັ້ນການດູແລປະ ຈຳ ວັນທີ່ຖືກຕ້ອງຂອງແຂນຂາເບື້ອງລຸ່ມເພື່ອປ້ອງກັນຄວາມເສຍຫາຍຂອງພວກເຂົາ, ແລະຖ້າພົບເຫັນ, ຄວນຊອກຫາຄວາມຊ່ວຍເຫຼືອຈາກແພດຜ່າຕັດໂດຍດ່ວນ.
ການປ້ອງກັນໂຣກເບົາຫວານ
ແຕ່ໂຊກບໍ່ດີ, ບໍ່ແມ່ນໃນທຸກໆກໍລະນີມັນເປັນໄປໄດ້ທີ່ຈະສົ່ງຜົນກະທົບຕໍ່ຄວາມບໍ່ສາມາດຫຼີກລ່ຽງໄດ້ຂອງຮູບລັກສະນະຂອງໂລກເບົາຫວານປະເພດ 1. ຫຼັງຈາກທີ່ທັງ ໝົດ, ສາເຫດຫຼັກໆຂອງມັນແມ່ນປັດໄຈທີ່ມີເຊື້ອໄວຣັດແລະໄວຣັດນ້ອຍໆທີ່ທຸກໆຄົນພົບ. ແຕ່ບໍ່ແມ່ນທຸກຄົນພັດທະນາພະຍາດ. ແລະເຖິງແມ່ນວ່ານັກວິທະຍາສາດພົບວ່າພະຍາດເບົາຫວານແມ່ນພົບ ໜ້ອຍ ໃນເດັກນ້ອຍແລະຜູ້ໃຫຍ່ທີ່ລ້ຽງລູກດ້ວຍນົມແມ່ແລະປິ່ນປົວການຕິດເຊື້ອທາງເດີນຫາຍໃຈດ້ວຍຢາຕ້ານໄວຣັດ, ແຕ່ນີ້ບໍ່ສາມາດຖືວ່າເປັນການປ້ອງກັນສະເພາະ. ເພາະສະນັ້ນ, ວິທີການທີ່ມີປະສິດຕິຜົນແທ້ໆບໍ່ມີ.
ສະຖານະການທີ່ແຕກຕ່າງກັນຢ່າງສິ້ນເຊີງແມ່ນການປ້ອງກັນໂຣກເບົາຫວານປະເພດ 2. ຫຼັງຈາກທີ່ທັງຫມົດ, ມັນມັກຈະເປັນຜົນມາຈາກວິຖີຊີວິດທີ່ບໍ່ຖືກຕ້ອງ.
ສະນັ້ນ, ມາດຕະການປ້ອງກັນຢ່າງເຕັມທີ່ລວມມີ:
ນ້ ຳ ໜັກ ຮ່າງກາຍປົກກະຕິ
ຄວບຄຸມຄວາມດັນໂລຫິດແດງແລະການລະລາຍທາດ lipid,
ຄາບອາຫານທີ່ມີສ່ວນປະກອບທີ່ຖືກຕ້ອງແລະມີເນື້ອໃນຕ່ ຳ ສຸດຂອງທາດແປ້ງແລະໄຂມັນທີ່ສາມາດດູດຊຶມໄດ້ງ່າຍ,
ກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍທີ່ບໍ່ດີ. ພວກເຂົາແນະນໍາການຕໍ່ສູ້ຕ້ານກັບຄວາມບໍ່ມີປະສິດຕິພາບທາງດ້ານຮ່າງກາຍແລະການປະຕິເສດຂອງການໂຫຼດເກີນ.