Pathogenesis ແລະ etiology ຂອງພະຍາດເບົາຫວານ
ໂລກເບົາຫວານແມ່ນ ໜຶ່ງ ໃນບັນດາການບົ່ງມະຕິທົ່ວໄປທີ່ສຸດຂອງເວລາຂອງພວກເຮົາ. ມັນມີຜົນຕໍ່ປະຊາຊົນທຸກສັນຊາດ, ອາຍຸແລະທຸກຊັ້ນຮຽນ. ມັນເບິ່ງຄືວ່າເປັນໄປບໍ່ໄດ້ທີ່ຈະປົກປ້ອງຕົວທ່ານເອງຫລືຕົວທ່ານເອງຈາກມັນ. ນີ້ແມ່ນພະຍາດທີ່ບໍ່ສາມາດເບິ່ງເຫັນໄດ້ເຊິ່ງສາມາດລອກແບບບໍ່ໄດ້ຄາດຫວັງແລະກະທັນຫັນ. ຢ່າງໃດກໍ່ຕາມ, ນີ້ບໍ່ແມ່ນສະເຫມີໄປ.
ບົດຂຽນນີ້ແມ່ນອຸທິດໃຫ້ແກ່ລະບົບນິເວດວິທະຍາ, ການເກີດເຊື້ອພະຍາດແລະການ ນຳ ສະ ເໜີ ທາງການແພດກ່ຽວກັບໂລກເບົາຫວານ (DM). ພວກເຮົາຈະໄດ້ ສຳ ຜັດໂດຍຫຍໍ້ກ່ຽວກັບປະເດັນການບົ່ງມະຕິແລະການຮັກສາຂອງມັນ. ທ່ານຈະເຫັນວ່າພະຍາດນີ້ມີຜູ້ກະຕຸ້ນແລະສາເຫດສະເພາະ, ຍ້ອນວ່າ, ມາດຕະການປ້ອງກັນສາມາດພັດທະນາເພື່ອປ້ອງກັນມັນ. ທ່ານຍັງຈະໄດ້ຮູ້ເຖິງອາການຕົ້ນຕໍຂອງພະຍາດ, ເຊິ່ງຈະຊ່ວຍທ່ານໃນການ ກຳ ນົດເຫດການທີ່ເກີດຂື້ນໃນເວລາແລະຊອກຫາການຊ່ວຍເຫຼືອທີ່ມີຄຸນນະພາບ.
ດັ່ງນັ້ນ - ພະຍາດເບົາຫວານ mellitus (etiology, ຄລີນິກ, ການປິ່ນປົວແມ່ນໄດ້ຖືກປຶກສາຫາລືຂ້າງລຸ່ມນີ້).
ໂດຍຫຍໍ້ກ່ຽວກັບພະຍາດ
ພະຍາດເບົາຫວານແມ່ນພະຍາດ ຊຳ ເຮື້ອຂອງລະບົບ endocrine ທີ່ກ່ຽວຂ້ອງກັບການຜະລິດອິນຊູລິນ, ສະແດງອອກໃນນ້ ຳ ຕານໃນເລືອດຫຼາຍເກີນໄປ. ພະຍາດນີ້ສາມາດເຮັດໃຫ້ເກີດຄວາມຜິດປົກກະຕິທາງເດີນອາຫານແລະເຮັດໃຫ້ເກີດພະຍາດອື່ນໆທີ່ຮ້າຍແຮງຈາກຫົວໃຈ, ໝາກ ໄຂ່ຫຼັງ, ເສັ້ນເລືອດແລະອື່ນໆ.
ການຈັດປະເພດ
ກ່ອນທີ່ຈະສຶກສາສະຖານະການຕົ້ນຕໍຂອງໂຣກເບົາຫວານ (ຄລີນິກ, ການຮັກສາ, ການປ້ອງກັນແມ່ນຖືກ ນຳ ສະ ເໜີ ໃນເອກະສານນີ້), ທ່ານຄວນຄຸ້ນເຄີຍກັບການແບ່ງປະເພດທີ່ໄດ້ຮັບການຍອມຮັບໂດຍທົ່ວໄປ.
ອີງຕາມລະບົບການແພດ, ພະຍາດນີ້ແບ່ງອອກເປັນ:
- ໂລກເບົາຫວານປະເພດ 1, ເຊິ່ງເກີດມາຈາກການຂາດອິນຊູລິນຢ່າງແທ້ຈິງເນື່ອງຈາກຄວາມຈິງທີ່ວ່າອະໄວຍະວະ endocrine ບໍ່ສາມາດຜະລິດມັນໄດ້ໃນຂອບເຂດທີ່ຖືກຕ້ອງ. ອີກຊື່ ໜຶ່ງ ສຳ ລັບໂຣກເບົາຫວານຊະນິດ 1 ແມ່ນຂື້ນກັບອິນຊູລິນ, ເພາະວ່າການຮັກສາພຽງແຕ່ມັນແມ່ນການບໍລິຫານປົກກະຕິຂອງອິນຊູລິນ.
- ໂຣກເບົາຫວານປະເພດ 2 ແມ່ນຜົນຂອງການປະຕິ ສຳ ພັນທີ່ບໍ່ຖືກຕ້ອງຂອງເຊນອິນຊູລິນແລະຈຸລັງເນື້ອເຍື່ອ. ໂລກພະຍາດນີ້ແມ່ນຖືວ່າເປັນເອກະລາດຂອງອິນຊູລິນ, ເນື່ອງຈາກມັນບໍ່ກ່ຽວຂ້ອງກັບການໃຊ້ຢານີ້ເພື່ອຈຸດປະສົງການປິ່ນປົວ.
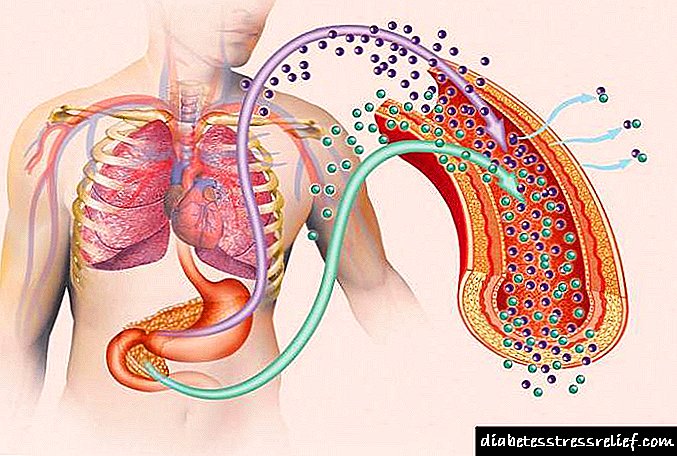
ຕາມທີ່ທ່ານເຫັນ, ສາເຫດຂອງພະຍາດເຫຼົ່ານີ້ແມ່ນແຕກຕ່າງຈາກກັນແລະກັນ. ສະນັ້ນ, ຄລີນິກ ສຳ ລັບພະຍາດເບົາຫວານຊະນິດ 1 ແລະຊະນິດ 2 ກໍ່ຈະແຕກຕ່າງກັນ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ພວກເຮົາຈະເວົ້າກ່ຽວກັບເລື່ອງນີ້ອີກຕໍ່ໄປ.
ມີຫຍັງເກີດຂື້ນໃນຮ່າງກາຍໃນເວລາເຈັບເປັນ?
Pathogenesis ຂອງພະຍາດ
ກົນໄກຂອງຕົ້ນ ກຳ ເນີດແລະການພັດທະນາຂອງໂລກເບົາຫວານແມ່ນຍ້ອນສອງຂົງເຂດຕົ້ນຕໍ:
- ການຂາດສານອິນຊູລິນ. ສິ່ງນີ້ສາມາດເກີດຂື້ນໄດ້ເນື່ອງຈາກການ ທຳ ລາຍຈຸລັງ endocrine ຢ່າງໃຫຍ່ຂອງອະໄວຍະວະນີ້ເນື່ອງມາຈາກໂຣກ pancreatitis, ການຕິດເຊື້ອໄວຣັດ, ສະຖານະການທີ່ມີຄວາມກົດດັນ, ມະເລັງແລະໂລກພະຍາດ autoimmune.
- ຄວາມບໍ່ສອດຄ່ອງຂອງຂະບວນການທົ່ວໄປລະຫວ່າງຈຸລັງເນື້ອເຍື່ອແລະອິນຊູລິນ. ສະພາບການນີ້ສາມາດເກີດຂື້ນຍ້ອນການປ່ຽນແປງທາງດ້ານ pathological ໃນໂຄງສ້າງຂອງອິນຊູລິນຫຼືການລະເມີດຂອງຜູ້ຮັບຈຸລັງ.
Etiology ຂອງພະຍາດ
ກ່ອນທີ່ທ່ານຈະຮູ້ຈັກກັບການບົ່ງມະຕິ, ຄລີນິກ, ການຮັກສາພະຍາດເບົາຫວານ, ທ່ານຄວນຮຽນຮູ້ກ່ຽວກັບສາເຫດຂອງການເກີດຂື້ນຂອງມັນ.
ມັນໄດ້ຮັບການຍອມຮັບໂດຍທົ່ວໄປວ່າພະຍາດເບົາຫວານແມ່ນພະຍາດຕິດເຊື້ອທີ່ສັບສົນໂດຍປັດໃຈກະຕຸ້ນອື່ນໆ.
ຖ້າພວກເຮົາເວົ້າເຖິງໂຣກເບົາຫວານຂອງໂຣກເບົາຫວານຊະນິດ ທຳ ອິດ, ສາເຫດຂອງພະຍາດດັ່ງກ່າວສາມາດເປັນເຊື້ອໄວຣັດທີ່ມີຜົນກະທົບຕໍ່ຈຸລັງຂອງຕ່ອມຂົມ (ໂຣກຫັດ, ໂຣກ ໝາກ ເບີດ, ໂຣກ ໝາກ ສຸກ).
ໃນກໍລະນີຂອງໂລກເບົາຫວານປະເພດ 2, ໂລກອ້ວນສາມາດເປັນຜູ້ທີ່ກະຕຸ້ນໃຈ.
ປັດໄຈ ສຳ ຄັນໃນການສະແດງອອກຂອງຫ້ອງກວດພະຍາດເບົາຫວານຄວນໄດ້ຮັບການພິຈາລະນາສະຖານະການທີ່ມີຄວາມກົດດັນທີ່ສາມາດສົ່ງຜົນກະທົບທາງລົບຕໍ່ລະບົບ endocrine ແລະການຜະລິດອິນຊູລິນ, ເຊັ່ນດຽວກັນກັບນິໄສທີ່ບໍ່ດີແລະວິຖີຊີວິດທີ່ບໍ່ສະບາຍ.

ດັ່ງນັ້ນ, ພວກເຮົາໄດ້ຄົ້ນຫາວິຊາພະຍາດເບົາຫວານ. ຄລີນິກຂອງພະຍາດນີ້ຈະຖືກຍື່ນຢູ່ລຸ່ມນີ້.
ອາການທົ່ວໄປ
ມັນມີຄວາມ ສຳ ຄັນຫຼາຍທີ່ຈະຊອກຫາການສະແດງອອກຂອງພະຍາດເບົາຫວານຕົ້ນຕໍເພື່ອຈະສັງເກດເຫັນພວກເຂົາໃນເວລາ, ໃຫ້ປຶກສາຜູ້ຊ່ຽວຊານແລະເລີ່ມການປິ່ນປົວດ້ວຍຕົນເອງ. ຄລີນິກຂອງພະຍາດເບົາຫວານ (ການບົ່ງມະຕິ, ການຮັກສາ, ມາດຕະການປ້ອງກັນຈະໄດ້ຮັບການປຶກສາຫາລືຢ່າງລະອຽດ) ແມ່ນຕິດພັນກັນຫຼາຍກັບຕົວຊີ້ວັດອາການ.
ອາການທາງຄລີນິກຕົ້ນຕໍຂອງພະຍາດລວມມີ:
- ຍ່ຽວຫຼາຍ, ໂດຍສະເພາະໃນຕອນກາງຄືນ. ນີ້ແມ່ນເນື່ອງມາຈາກການມີທາດນ້ ຳ ຕານຢູ່ໃນປັດສະວະຫຼາຍເກີນໄປ.
- ຄວາມຮູ້ສຶກຂອງຄວາມຫິວກະຫາຍຢ່າງຕໍ່ເນື່ອງ, ເຊິ່ງກໍ່ໃຫ້ເກີດຈາກການສູນເສຍນ້ ຳ ຢ່າງຫຼວງຫຼາຍ, ພ້ອມທັງຄວາມດັນເລືອດເພີ່ມຂື້ນ.
- ຄວາມອຶດຫິວ insatiable ທີ່ເກີດຂື້ນເປັນຜົນມາຈາກການຜິດປົກກະຕິກ່ຽວກັບເຄື່ອງຍ່ອຍ.
ອາການເຫຼົ່ານີ້, ເຊິ່ງປາກົດຂື້ນຢ່າງວ່ອງໄວແລະພ້ອມກັນ, ແມ່ນຕົວຊີ້ວັດລັກສະນະຂອງຫ້ອງກວດພະຍາດເບົາຫວານປະເພດ 1. ເຖິງແມ່ນວ່າພວກມັນຈະຖືກຖືວ່າເປັນອາການທົ່ວໄປຂອງໂລກເບົາຫວານທຸກຊະນິດ. ຖ້າພວກເຮົາສົນທະນາກ່ຽວກັບພະຍາດທີ່ຂື້ນກັບອິນຊູລິນ, ຫຼັງຈາກນັ້ນພວກເຮົາຄວນກ່າວເຖິງການສູນເສຍນ້ ຳ ໜັກ ທີ່ແຂງແຮງທີ່ເກີດຈາກການລະລາຍຂອງໄຂມັນແລະໂປຣຕີນທີ່ເພີ່ມຂື້ນ.
ການເພີ່ມນ້ ຳ ໜັກ ແມ່ນຢູ່ໃນຄລີນິກຂອງພະຍາດເບົາຫວານປະເພດ 2.

ອາການ ສຳ ຮອງຂອງພະຍາດເບົາຫວານທຸກຊະນິດລວມມີ:
- ຄວາມຮູ້ສຶກລຸກຂອງຜິວຫນັງແລະເຍື່ອເມືອກ,
- ກ້າມເນື້ອອ່ອນເພຍ
- ຄວາມບົກຜ່ອງດ້ານສາຍຕາ
- ການຮັກສາບາດແຜບໍ່ດີ.
ດັ່ງທີ່ທ່ານສາມາດເຫັນໄດ້, ການສະແດງອອກທາງຄລີນິກຂອງພະຍາດເບົາຫວານແມ່ນຖືກອອກສຽງແລະຕ້ອງການຄວາມເອົາໃຈໃສ່ທາງການແພດທັນທີ
ພະຍາດແຊກຊ້ອນ
ມັນມີຄວາມ ສຳ ຄັນຫຼາຍທີ່ຈະເລີ່ມການປິ່ນປົວໃຫ້ທັນເວລາ. ເນື່ອງຈາກວ່າພະຍາດເບົາຫວານແມ່ນມີລັກສະນະການກະຕຸ້ນຂອງພະຍາດທີ່ຮ້າຍແຮງເຊັ່ນ: ໂລກ atherosclerosis, ຊຶມເສົ້າ, ischemia, ອາການຊັກ, ຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງ, ເປັນແຜໃນແຜ, ແລະສູນເສຍສາຍຕາ.
ຍິ່ງໄປກວ່ານັ້ນ, ຖ້າທ່ານບໍ່ປະຕິບັດກັບໂລກພະຍາດນີ້ຫລືລະເລີຍຢາຕາມໃບສັ່ງແພດຂອງແພດ, ຫຼັງຈາກນັ້ນຜົນສະທ້ອນທີ່ບໍ່ຕ້ອງການເຊັ່ນ: ສະຕິແລະເສຍຊີວິດກໍ່ສາມາດເກີດຂື້ນໄດ້.
ໂຣກເບົາຫວານຈະກວດພົບໄດ້ແນວໃດ? ຄລີນິກຂອງພະຍາດຄວນແຈ້ງເຕືອນແພດທີ່ເຂົ້າຮ່ວມແລະກະຕຸ້ນລາວໃຫ້ອອກກວດກາຢ່າງລະອຽດ. ມັນຈະລວມເອົາຫຍັງແດ່?
ການບົ່ງມະຕິພະຍາດ
ກ່ອນອື່ນ ໝົດ, ຄົນເຈັບຈະຖືກຮ້ອງຂໍໃຫ້ກວດເລືອດເພື່ອຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານ. ນີ້ຕ້ອງໄດ້ເຮັດຢູ່ກະເພາະອາຫານຫວ່າງເປົ່າ, ຫຼັງຈາກ 10 ຊົ່ວໂມງຂອງການຖືສິນອົດເຂົ້າ. ຕົວຊີ້ວັດໃດໃນການ ສຳ ຫຼວດທີ່ທ່ານຄວນເອົາໃຈໃສ່?

ໂລກເບົາຫວານແມ່ນມີລັກສະນະການເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍຂອງມາດຕະຖານ (ໂດຍປົກກະຕິແລ້ວ, ຕົວຊີ້ວັດ ສຳ ລັບພະຍາດຈະເກີນ 6 mmol / l).
ພ້ອມກັນນີ້, ຜູ້ຊ່ຽວຊານອາດພິຈາລະນາວ່າມັນ ຈຳ ເປັນທີ່ຈະຕ້ອງ ດຳ ເນີນການທົດສອບຄວາມທົນທານຕໍ່ນ້ ຳ ຕານ, ກ່ອນທີ່ຄົນເຈັບຈະຕ້ອງໄດ້ດື່ມນ້ ຳ ຕານພິເສດ. ຫຼັງຈາກນັ້ນ, ພາຍໃນສອງຊົ່ວໂມງ, ການກວດຫ້ອງທົດລອງຈະຖືກ ດຳ ເນີນການທີ່ ກຳ ນົດຄວາມທົນທານຂອງນ້ ຳ ຕານໃນຮ່າງກາຍ. ຖ້າຕົວຊີ້ວັດເກີນ 11.0 mmol / l, ຫຼັງຈາກນັ້ນກໍ່ຄວນເວົ້າກ່ຽວກັບການບົ່ງມະຕິພະຍາດເບົາຫວານ. ຄລີນິກຂອງພະຍາດດັ່ງກ່າວຈະເປັນຫຼັກຖານທີ່ມີຊີວິດຊີວາໃນເລື່ອງນີ້, ເພາະວ່າຕໍ່ມາອາດຈະແນະ ນຳ ໃຫ້ກວດເບິ່ງລະດັບຂອງ glyogylated hemoglobin (ຕົວຊີ້ວັດ ທຳ ມະດາເຊິ່ງຖືວ່າຕໍ່າກວ່າ 6,5%).
ພ້ອມກັນນີ້, ແພດທີ່ເຂົ້າຮ່ວມອາດຈະ ກຳ ນົດການກວດວິເຄາະທາງເດີນປັດສະວະເພື່ອ ກຳ ນົດການມີທາດນ້ ຳ ຕານແລະກົດໃນສານຊີວະພາບ.
ດັ່ງນັ້ນ, ພວກເຮົາໄດ້ຕັດສິນໃຈໃນການບົ່ງມະຕິພະຍາດເບົາຫວານ. ຄລີນິກແລະການຮັກສາພະຍາດນີ້ຈະໄດ້ຮັບການອະທິບາຍຂ້າງລຸ່ມນີ້.
ການປິ່ນປົວພະຍາດປະເພດ 1
ກ່ອນທີ່ທ່ານຈະຮູ້ວິທີປິ່ນປົວພະຍາດເບົາຫວານ, ທ່ານ ຈຳ ເປັນຕ້ອງຊອກຫາການບົ່ງມະຕິສະເພາະ, ນັ້ນແມ່ນ, ກຳ ນົດຊະນິດຂອງພະຍາດແລະຂັ້ນຕອນຂອງມັນ. ດັ່ງທີ່ທ່ານສາມາດເຫັນໄດ້, ຄລີນິກພະຍາດເບົາຫວານທົ່ວໄປແມ່ນມີຄວາມ ສຳ ຄັນຫຼາຍໃນເວລາທີ່ ກຳ ນົດການປິ່ນປົວ.
ຖ້າພວກເຮົາ ກຳ ລັງເວົ້າເຖິງໂຣກເບົາຫວານປະເພດ 1, ຫຼັງຈາກນັ້ນຜູ້ຊ່ຽວຊານຈະອອກ ຄຳ ສັ່ງປິ່ນປົວໂຣກຜີວ ໜັງ ສ່ວນບຸກຄົນ, ເຊິ່ງລາວຈະຄິດໄລ່ປະລິມານທີ່ ຈຳ ເປັນໃນແຕ່ລະວັນແລະຄັ້ງດຽວຂອງຢາ. ວິທີການນີ້ຍັງສາມາດໃຊ້ ສຳ ລັບໂຣກເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນຂອງຊະນິດທີສອງ.
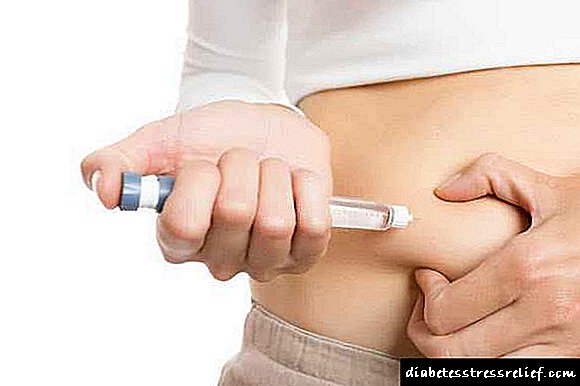
ການກະກຽມອິນຊູລິນແມ່ນຮໍໂມນທີ່ສະກັດອອກມາຈາກສານສະກັດຈາກກະຕ່າຍຂອງສັດຫຼືມະນຸດຕ່າງໆ. insulins Monovid ແລະລວມກັນແມ່ນມີຄວາມໂດດເດັ່ນ, ການສະແດງສັ້ນແລະການສະແດງທີ່ຍາວນານ, ແບບດັ້ງເດີມ, ແບບຜູກຂາດແລະ monocomponent. ມັນຍັງມີຄ້າຍຄືກັນຂອງອິນຊູລິນ.
ຢາດັ່ງກ່າວຖືກສີດເຂົ້າໄປໃນພັບໄຂມັນ, ຍ່ອຍ, ໃຊ້ເຂັມສັ້ນຫຼືອຸປະກອນພິເສດໃນຮູບແບບຂອງປາກກາທີ່ມີເຂັມນ້ອຍ.

ການຫມູນໃຊ້ເຫຼົ່ານີ້ຈະຊ່ວຍຊົດເຊີຍການຂັດຂວາງທີ່ເກີດຈາກການລະເມີດຂອງທາດແປ້ງທາດແປ້ງ. ບາງຄັ້ງຄົນເຈັບໄດ້ຮັບເຄື່ອງດູດອິນຊູລິນ.
ຢາດັ່ງກ່າວແມ່ນຖືກສັກຫຼາຍຄັ້ງຕໍ່ມື້, ຂື້ນກັບອາຫານແລະຢາຕາມໃບສັ່ງແພດ.
ຫຼັກການອື່ນໆໃນການຮັກສາໂລກເບົາຫວານຂອງຊະນິດ ທຳ ອິດແມ່ນການ ກຳ ຈັດອາການທາງຄລີນິກ, ການປ້ອງກັນອາການແຊກຊ້ອນຂອງພະຍາດ, ແລະການປັບປຸງການເຮັດວຽກຂອງພະຍາດ pancreatic (ຢາເຊັ່ນ: Actovegin, Festal, Cytochrome ສາມາດໃຊ້ ສຳ ລັບສິ່ງນີ້).
ເພື່ອໃຫ້ໄດ້ຜົນສູງສຸດຈາກການຮັກສາທາງດ້ານການຢາ, ຄົນເຈັບຈະໄດ້ຮັບການແນະ ນຳ ກ່ຽວກັບອາຫານແລະການອອກ ກຳ ລັງກາຍປານກາງ.
ການປິ່ນປົວພະຍາດປະເພດ 2
ການຮັກສາໂລກເບົາຫວານຊະນິດທີ 2 ທີ່ບໍ່ແມ່ນອິນຊູລິນຕໍ່ໂຣກເບົາຫວານໂດຍປົກກະຕິແມ່ນເລີ່ມຕົ້ນດ້ວຍການ ບຳ ບັດອາຫານແລະການອອກ ກຳ ລັງກາຍໃນລະດັບປານກາງ. ພວກມັນຈະຊ່ວຍຫຼຸດນ້ ຳ ໜັກ ແລະເຮັດໃຫ້ລະດັບການເຜົາຜານ metabolism.

ຖ້າຫາກວ່າໂຣກນີ້ຖືກບົ່ງມະຕິໃນໄລຍະຕໍ່ມາ, ຫຼັງຈາກນັ້ນແພດທີ່ເຂົ້າຮ່ວມຈະອອກຢາໃຫ້ກັບວິທີການປະຕິບັດນີ້:
- ການຫຼຸດຜ່ອນປະລິມານ glucose ໃນ ລຳ ໄສ້ແລະຕັບ, ພ້ອມທັງປັບປຸງຄວາມອ່ອນໄຫວຂອງເນື້ອເຍື່ອເພື່ອຜະລິດອິນຊູລິນ (ອີງໃສ່ metformin:“ Formin”,“ Metfogama”,“ Diaformin”,“ Gliformin”, ໂດຍອີງໃສ່ rosiglitazone:“ Avandia”, pioglitazone:“ Actos” ) ປະຊາຊົນເອີ້ນການປິ່ນປົວແບບນີ້ວ່າເປັນໂຣກ hypoglycemic.
- ການຮັກສາຄວາມລັບຂອງອິນຊູລິນ. ເຫຼົ່ານີ້ສາມາດເປັນຕົວແທນທາງດ້ານການຢາ, ຕົວຢາ sulfanylureas ລຸ້ນທີສອງ (Maninil, Diabeton, Glimepirid, Diamerid, Glimaks, Glunenorm), ເຊັ່ນດຽວກັນກັບ meglitinides (Diagnlinide, Starlix).
- ການຍັບຍັ້ງການມີເອນໄຊໃນລໍາໄສ້ເພື່ອຫຼຸດຜ່ອນການດູດຊືມຂອງ glucose ໃນລະບົບຍ່ອຍອາຫານ (ຢາໂດຍອີງໃສ່ acarbose).
- ຫຼຸດລົງ cholesterol, ກະຕຸ້ນ receptors ໃນຈຸລັງ vascular, ການປັບປຸງ metabolism lipid (ຢາທີ່ມີສ່ວນປະກອບຢ່າງຫ້າວຫັນແມ່ນ fenofibrate - ຊື່ທີ່ບໍ່ແມ່ນເຈົ້າຂອງສາກົນ ສຳ ລັບສ່ວນປະກອບທີ່ຖືກແນະ ນຳ ໂດຍ WHO).
ຂໍ້ສະ ເໜີ ແນະທົ່ວໄປ
ດັ່ງທີ່ທ່ານສາມາດເຫັນໄດ້, ປັດໃຈ ສຳ ຄັນໃນການຮັກສາໂລກເບົາຫວານຊະນິດໃດກໍ່ຕາມແມ່ນອາຫານທີ່ເຄັ່ງຄັດແລະອອກ ກຳ ລັງກາຍທີ່ມີລະບຽບການ.
ຍິ່ງໄປກວ່ານັ້ນ, ໃນຂັ້ນຕອນການປິ່ນປົວໂຣກເບົາຫວານ, ມັນຄວນຈະເອົາໃຈໃສ່ວ່າພະຍາດດັ່ງກ່າວເປັນໂຣກຊໍາເຮື້ອແລະປິ່ນປົວບໍ່ໄດ້. ສະນັ້ນ, ຢາທຸກຊະນິດຈະຕ້ອງໄດ້ໃຊ້ເພື່ອຊີວິດແລະເປັນປົກກະຕິ.
ການຄວບຄຸມຕົນເອງຍັງມີບົດບາດ ສຳ ຄັນໃນການຮັກສາໂລກເບົາຫວານ - ຜູ້ປ່ວຍມີຄວາມ ໜັກ ແໜ້ນ ແລະມີຄວາມຮັບຜິດຊອບສູງກວ່າສຸຂະພາບຂອງພວກເຂົາ, ວິທີທາງດ້ານການຊ່ວຍຂອງໂຣກກໍ່ຈະງ່າຍຂື້ນແລະບໍ່ຄ່ອຍດີ.
ແລະສຸດທ້າຍ
ແມ່ນແລ້ວ, ພະຍາດເບົາຫວານແມ່ນພະຍາດທີ່ບໍ່ ໜ້າ ພໍໃຈແລະສັບສົນເຊິ່ງສາມາດເຮັດໃຫ້ເກີດພະຍາດແລະໂຣກຮ້າຍແຮງຫຼາຍຢ່າງ. ຮູບພາບທາງຄລີນິກຂອງພະຍາດເບົາຫວານມີອາການແລະອາການ.
ການດູແລທາງການແພດໃຫ້ທັນເວລາມີບົດບາດ ສຳ ຄັນໃນການຮັກສາພະຍາດແລະການລົບລ້າງອາການເຈັບປວດ. ຖ້າຄົນເຈັບປະຕິບັດຕາມໃບສັ່ງແພດຂອງແພດຢ່າງເຄັ່ງຄັດ, ປະຕິບັດຕາມອາຫານການກິນ, ນຳ ໃຊ້ວິຖີຊີວິດທີ່ຫ້າວຫັນແລະຮັກສາທັດສະນະໃນແງ່ບວກ, ຫຼັງຈາກນັ້ນຕົວຊີ້ບອກທາງດ້ານການຊ່ວຍຂອງພະຍາດເບົາຫວານຈະໄດ້ຮັບການຫຼຸດຜ່ອນລົງ ໜ້ອຍ ທີ່ສຸດ, ຄົນເຈັບຈະຮູ້ສຶກເປັນຄົນທີ່ມີສຸຂະພາບແຂງແຮງແລະເຕັມໄປດ້ວຍ.
Pathogenesis ແລະ etiology ຂອງພະຍາດເບົາຫວານ. ສາເຫດຫຼັກໆ
 ພະຍາດເບົາຫວານແມ່ນພະຍາດທີ່ເຮັດໃຫ້ເກີດການເຜົາຜານອາຫານທີ່ເກີດຈາກການຂາດອິນຊູລິນຢ່າງແທ້ຈິງຫຼືທຽບເທົ່າ. ຮ່າງກາຍທີ່ໄດ້ຮັບຜົນກະທົບບໍ່ສາມາດຮັບມືກັບນ້ ຳ ຕານໃນແບບດຽວກັນກັບພາຍໃຕ້ສະພາບການ ບຳ ບັດທາງຮ່າງກາຍເຊິ່ງ ນຳ ໄປສູ່ໂລກນ້ ຳ ຕານໃນເລືອດ.
ພະຍາດເບົາຫວານແມ່ນພະຍາດທີ່ເຮັດໃຫ້ເກີດການເຜົາຜານອາຫານທີ່ເກີດຈາກການຂາດອິນຊູລິນຢ່າງແທ້ຈິງຫຼືທຽບເທົ່າ. ຮ່າງກາຍທີ່ໄດ້ຮັບຜົນກະທົບບໍ່ສາມາດຮັບມືກັບນ້ ຳ ຕານໃນແບບດຽວກັນກັບພາຍໃຕ້ສະພາບການ ບຳ ບັດທາງຮ່າງກາຍເຊິ່ງ ນຳ ໄປສູ່ໂລກນ້ ຳ ຕານໃນເລືອດ.
ໂລກເບົາຫວານທີ່ເປັນໂຣກນິເວດວິທະຍາແມ່ນມີຄວາມຫຼາກຫຼາຍຂ້ອນຂ້າງ, ແມ່ນຕົວແທນໂດຍເຫດຜົນຕ່າງໆທີ່ກ່ຽວຂ້ອງກັບກົນໄກຕ່າງໆທີ່ພາໃຫ້ເປັນພະຍາດ, ເຊິ່ງເພາະສະນັ້ນ, ແມ່ນກຸ່ມທີ່ມີຄວາມຫຼາກຫຼາຍຂ້ອນຂ້າງ, ແລະບໍ່ແມ່ນ ໜ່ວຍ ແພດ. ເພື່ອຈະເຂົ້າໃຈເນື້ອແທ້ຂອງພະຍາດ, ມັນ ຈຳ ເປັນຕ້ອງສຶກສາຂໍ້ມູນພື້ນຖານກ່ຽວກັບຄວາມລັບແລະການກະ ທຳ ຂອງອິນຊູລິນ, ສິ່ງນີ້ຈະ ກຳ ນົດພະຍາດເບົາຫວານເຊິ່ງເຊື້ອພະຍາດເບົາຫວານແມ່ນຕົວແທນທີ່ຊັດເຈນໂດຍກົນໄກການປະຕິບັດຂອງຮໍໂມນນີ້.
Polypeptide ຮໍໂມນແມ່ນຖືກສັງເຄາະຢູ່ໃນຈຸລັງ B ຂອງຈຸລິນຊີ pancreatic ຂອງ Langerhans, ເຊິ່ງ, ຫຼັງຈາກການລ້າງສານ peptide ທີ່ມີສັນຍານ, ຖືກເກັບຮັກສາໄວ້ໃນເມັດລັບ, ຄືກັບ proinsulin.
ໃນນີ້ມັນມາເຖິງການຖອກຂອງໂມເລກຸນ, ດັ່ງນັ້ນ, ຈຸລັງ B ປ່ອຍໂມເລກຸນອິນຊູລິນແລະໃນເວລາດຽວກັນ, ປະລິມານເທົ່າທຽມກັນຂອງ C-peptide. ດ້ວຍກະແສເລືອດ, ທັງສອງ peptides ໄປຮອດຕັບ, ເຊິ່ງເຮັດ ໜ້າ ທີ່ເປັນຕົວກອງ, ໃນນັ້ນປະມານເຄິ່ງ ໜຶ່ງ ຂອງໂມເລກຸນອິນຊູລິນໄດ້ລວບລວມມາແລ້ວໃນໄລຍະ ທຳ ອິດ.
ດ້ວຍວິທີນີ້, ຮ່າງກາຍຈະປົກປ້ອງຕົນເອງຈາກການເຄື່ອນໄຫວຫຼາຍເກີນໄປຂອງອິນຊູລິນ, ເຊິ່ງໃນຫຼາຍເກີນໄປສ້ວຍແຫຼມສາມາດເຮັດໃຫ້ເກີດການລະລາຍໃນເລືອດທີ່ບໍ່ຕ້ອງການ. ຫລັງຈາກຜ່ານຕັບ, ອິນຊູລິນຜ່ານການໄຫລວຽນຂອງເລືອດໃຫຍ່ເຂົ້າໄປໃນເນື້ອເຍື່ອສ່ວນຕ່າງໆ, ລວມທັງເນື້ອເຍື່ອ adipose ແລະກ້າມ.
ນອກເຫນືອໄປຈາກຈຸລັງຕັບແລະໄຂມັນ, ມີກ້າມທີ່ລອກທີ່ມີຕົວຮັບ insulin ສະເພາະໃນເຍື່ອຫ້ອງຂອງພວກມັນ. ໂມເລກຸນ Insulin ຜູກພັນກັບສ່ວນຍ່ອຍຂອງ alpha ຂອງ receptors ແລະເພາະສະນັ້ນ, ເຮັດໃຫ້ເກີດປະຕິກິລິຍາລະບົບຕ່ອງໂສ້, ເຊິ່ງກໍານົດຜົນກະທົບຂອງຮໍໂມນ.
ເນື່ອງຈາກການຍັບຍັ້ງອິນຊູລິນເຂົ້າກັບຕົວຮັບ, ສານອະນຸມູນອິດສະລະຖືກເປີດໃຊ້, ເຊິ່ງໃນສ່ວນຂອງມັນ (ເຊັ່ນ: ໂດເມນ) ກະຕຸ້ນອະນຸພາກຂອງອິນຊູລິນ. ໃນປະຈຸບັນ, ມີໂມເລກຸນເຫລົ່ານີ້ຫລາຍປະເພດ (IRS-1, IRS-6 ... ), ໜ້າ ທີ່ຂອງມັນໄດ້ຖືກເຂົ້າໃຈເປັນສ່ວນໃຫຍ່ແລ້ວ.
ຊັ້ນໃຕ້ດິນ IRS-1 ແລະ IRS-2 ແມ່ນໂມເລກຸນຫຼັກ ສຳ ລັບການຄວບຄຸມດ້ວຍຊັ້ນສູງຂອງປະຕິກິລິຍາອື່ນໆທີ່ເກີດຂື້ນພາຍໃນຫ້ອງ. ພວກເຮົາສາມາດເວົ້າໄດ້ວ່າມັນມີສອງວິທີຕົ້ນຕໍ: ໃນວິທີ ໜຶ່ງ, phosphatidylinositol-3-kinase (PI 3-K) ຖືກກະຕຸ້ນ, ໃນວິນາທີສອງ, kinase ທາດໂປຼຕີນແມ່ນຖືກກະຕຸ້ນໂດຍ mitogen.
ດັ່ງນັ້ນ, ມັນໄປຮອດການຂົນສົ່ງຂອງລະດັບ glucose ເຂົ້າໄປໃນຫ້ອງ, ໃນນັ້ນຜູ້ຂົນສົ່ງ glucose ທີ່ເພິ່ງພາອາໃສເຂົ້າຮ່ວມ, ນອກຈາກນັ້ນ, ຜົນກະທົບທາງເດີນອາຫານຂອງ insulin, ເຊິ່ງປະກອບສ່ວນເຂົ້າໃນການສັງເຄາະທາດໂປຼຕີນ, lipids ແລະ glycogen, ພ້ອມທັງກິດຈະ ກຳ ການຈະເລີນເຕີບໂຕຂອງມັນຖືກ ນຳ ໃຊ້.
ຜົນກະທົບສຸດທ້າຍແມ່ນຂື້ນກັບຄວາມກົມກຽວກັນທີ່ດີເລີດຂອງປະຕິກິລິຍາສ່ວນບຸກຄົນ, ເຊິ່ງປະກອບສ່ວນເຂົ້າໃນຄວາມຈິງທີ່ວ່າລະດັບຂອງທາດນ້ ຳ ຕານໃນເລືອດແລະຂະບວນການທາງເດີນອາຫານແມ່ນຖືກຮັກສາໄວ້ພາຍໃນມາດຕະຖານການ ບຳ ບັດທາງຮ່າງກາຍ. ການປ່ຽນແປງທີ່ກ່ຽວຂ້ອງກັບສ່ວນໃດສ່ວນ ໜຶ່ງ ຂອງລະບົບຕ່ອງໂສ້ການສັງເຄາະອິນຊູລິນໂດຍຜົນກະທົບເປົ້າ ໝາຍ ຂອງມັນຈະ ນຳ ໄປສູ່ຄວາມບົກຜ່ອງດ້ານຄວາມທົນທານຂອງນ້ ຳ ຕານ, ເຊິ່ງການ ກຳ ເນີດຂອງມັນມີຄວາມຫຼາກຫຼາຍຢ່າງຫຼວງຫຼາຍ.
ນີ້ບໍ່ແມ່ນຄວາມຜິດປົກກະຕິ ໜຶ່ງ ດຽວ, ແລະພະຍາດເບົາຫວານບໍ່ແມ່ນພະຍາດດຽວ, ແຕ່ເປັນກຸ່ມພະຍາດເຊິ່ງ ຄຳ ນິຍາມຂອງ“ ໂຣກ” ແມ່ນ ເໝາະ ສົມກວ່າ. ການຈັດປະເພດພະຍາດເບົາຫວານໃນປະຈຸບັນແມ່ນໃຊ້ຄວາມຮູ້ກ່ຽວກັບເຊື້ອພະຍາດ, ເຊິ່ງຊ່ວຍໃຫ້ມີວິທີການທີ່ສົມເຫດສົມຜົນຕໍ່ມາດຕະການປິ່ນປົວ.
ໃນ ຄຳ ນິຍາມຂອງພະຍາດເບົາຫວານ, ຄຳ ວ່າການຂາດອິນຊູລິນຫຼື“ ພີ່ນ້ອງ” ແມ່ນຖືກ ນຳ ໃຊ້, ເຊິ່ງສະແດງອອກໃນວິທີທາງດ້ານເຊື້ອພະຍາດ ສຳ ລັບການປະເມີນໂຣກເບົາຫວານແລະການຮັກສາ. ມັນຍັງເປັນຄຸນລັກສະນະພື້ນຖານຂອງສອງປະເພດຕົ້ນຕໍຂອງພະຍາດເບົາຫວານ, ພະຍາດເບົາຫວານຊະນິດ 1 ແລະພະຍາດເບົາຫວານປະເພດ 2.
ໂຣກເບົາຫວານປະເພດ 1
 ສ່ວນສານ endocrine ຂອງໂລກຕັບໃນພະຍາດຊະນິດນີ້ແມ່ນບໍ່ສາມາດຜະລິດອິນຊູລິນ, ເຊິ່ງ ນຳ ໄປສູ່ຄວາມບໍ່ພຽງພໍແລະມີທ່າອ່ຽງໃນການ ketoacidosis, ເພາະວ່າທັງກົດໄຂມັນແລະກົດອາມິໂນທີ່ປ່ອຍອອກມາແມ່ນທາດຍ່ອຍ ketoplastic ສຳ ລັບການສ້າງຮ່າງກາຍຂອງ ketone.
ສ່ວນສານ endocrine ຂອງໂລກຕັບໃນພະຍາດຊະນິດນີ້ແມ່ນບໍ່ສາມາດຜະລິດອິນຊູລິນ, ເຊິ່ງ ນຳ ໄປສູ່ຄວາມບໍ່ພຽງພໍແລະມີທ່າອ່ຽງໃນການ ketoacidosis, ເພາະວ່າທັງກົດໄຂມັນແລະກົດອາມິໂນທີ່ປ່ອຍອອກມາແມ່ນທາດຍ່ອຍ ketoplastic ສຳ ລັບການສ້າງຮ່າງກາຍຂອງ ketone.
ພະຍາດເບົາຫວານແມ່ນເກີດມາຈາກການຫາຍຕົວຂອງຈຸລັງ B ຄ່ອຍໆຄ່ອຍໆ, ເຊິ່ງສາມາດສະແດງໃຫ້ເຫັນໄດ້ໂດຍການມີຕົວຂອງສານ autoantibodies.ການກວດພົບສານຕ້ານອະນຸມູນອິດສະຫຼະຕ້ານກັບກົດ glutamic acid decarboxylase ແລະ tyrosine phosphatase (IA-2ab), ແຕ່ກໍ່ຍັງມີອິນຊູລິນ, ເປັນຫຼັກຖານທີ່ວ່າໂມເລກຸນບາງຢ່າງກາຍເປັນສານຕ້ານອະນຸມູນອິດສະຫຼະແລະເປັນການຕອບສະ ໜອງ ກ່ຽວກັບພູມຕ້ານທານໂດຍກົງຕໍ່ພວກມັນ.
ຢາຕ້ານເຊື້ອສາມາດກວດພົບໄດ້ກ່ອນທີ່ຈະເລີ່ມເປັນໂລກເບົາຫວານ, ນັ້ນແມ່ນ, ກ່ອນທີ່ຈະ ກຳ ນົດຄວາມທົນທານຂອງນ້ ຳ ຕານໃນຄົນ. ການພັດທະນາຂອງຂະບວນການ autoimmune ຮຽກຮ້ອງໃຫ້ມີການ ກຳ ເນີດຂອງພັນທຸ ກຳ ຍ້ອນການປ່ຽນແປງຂອງ haplotypes ໃນຊັ້ນ II ຂອງລະບົບ HLA.
ພວກເຮົາ ກຳ ລັງເວົ້າກ່ຽວກັບພັນທຸ ກຳ ຂອງໂຣກດີ DR3, DR4 ແລະ DQA1 ແລະ DQB1, ເຊິ່ງສະມາຄົມທີ່ເປັນໂຣກເບົາຫວານຊະນິດ 1 ໄດ້ຖືກສະແດງອອກມາເລື້ອຍໆ. ບາງຊະນິດຂອງພັນທຸ ກຳ ເຫຼົ່ານີ້ເພີ່ມຄວາມສ່ຽງໃນການພັດທະນາພະຍາດ (ຕົວຢ່າງ: DQA1-0301, DQB1-0302, DQA1-0501, ແລະອື່ນໆ), ບາງຢ່າງກໍ່ເຮັດ, ກົງກັນຂ້າມ, ປົກປ້ອງ (DQA1-0102, DQB1-0602, ແລະອື່ນໆ).
ໂດຍສະເພາະ, ໂດຍມີການລວມເຂົ້າກັນຂອງສານອັນຕະລາຍ, ຄວາມເປັນໄປໄດ້ຂອງການພັດທະນາໂຣກເບົາຫວານປະເພດ 1 ເພີ່ມຂື້ນ. ຄວາມສ່ຽງສູງໄດ້ຖືກບັນທຶກໄວ້ໃນໂຣກ heterozygous genotype DR3 / DR4 ຫຼື DQA1-0501 - DQB1-0201 - DQA1-0301 - DQB1-0,302.
ຄ່ອຍໆ, ຫລາຍໆຂົງເຂດແລະພັນທຸ ກຳ ທີ່ກ່ຽວຂ້ອງກັບໂຣກເບົາຫວານປະເພດ 1 (ຖືກ ກຳ ນົດເປັນເຄື່ອງ ໝາຍ IDDM ຈາກ 1 ເຖິງ 15) ແມ່ນມີລັກສະນະ, ໃນນັ້ນສິ່ງທີ່ ສຳ ຄັນທີ່ສຸດແມ່ນເຄື່ອງ ໝາຍ IDDM-1 ຕິດພັນກັບໂຄໂມໂຊມ 6, ເຊິ່ງກ່ຽວຂ້ອງກັບ ກຳ ມະພັນຊັ້ນ II HLA ທີ່ກ່າວມານັ້ນ. , ແລະ IDDM-2, ເຊິ່ງມີການເຊື່ອມຕໍ່ກັບເຊື້ອສາຍອິນຊູລິນໃນໂຄໂມໂຊມ 11 (ເຊັ່ນ: polymorphism VNTR).
ການ ກຳ ຈັດອະໄວຍະວະເພດຊ່ວຍໃຫ້ລະບົບພູມຄຸ້ມກັນ, ລວມທັງທັງຈຸລັງແລະການຕອບສະ ໜອງ ທາງອາລົມ, ເພື່ອປະຕິບັດໂດຍກົງຕໍ່ຕ້ານ antigens ຂອງມັນເອງ. ໃນລະດັບໂມເລກຸນ, ຂະບວນການນີ້ໄດ້ຖືກໄກ່ເກ່ຍໂດຍໂມເລກຸນ HLA ທີ່ຜູກມັດ peptide ທີ່ສອດຄ້ອງກັນ, ສະນັ້ນການ ອຳ ນວຍຄວາມສະດວກໃຫ້ແກ່ການ ນຳ ສະ ເໜີ ແລະຮັບຮູ້ T-lymphocyte receptors.
ການປະກົດຕົວຂອງອາຊິດ amino amino serine ຫຼື alanine ຢູ່ ຕຳ ແໜ່ງ 57 ຂອງລະບົບຕ່ອງໂສ້ beta ຂອງໂມເລກຸນ DQ2 ຫຼື DQ8 ແມ່ນມີຄວາມ ສຳ ຄັນຕໍ່ການຜູກມັດຂອງ peptide ກັບ gene HLA. ຄວາມເຂັ້ມແຂງຂອງພັນທະບັດ peptide ໄດ້ຖືກປັບປຸງໂດຍ arginine ຕັ້ງຢູ່ຕໍາແຫນ່ງ 79 ຂອງລະບົບຕ່ອງໂສ້ບໍ່ມີເພດ; ຂອງໂມເລກຸນ DQ.
ຖ້າໂມເລກຸນ DQ ຢູ່ຕໍາແຫນ່ງ 57 ຂອງລະບົບຕ່ອງໂສ້ beta ມີກົດ aspartic, ມັນອາດຈະບໍ່ເຂົ້າເຖິງພັນທະບັດ peptide, ດັ່ງນັ້ນການປ້ອງກັນການນໍາສະເຫນີຂອງມັນກັບຈຸລັງ T. ດັ່ງນັ້ນ, ມັນຈະແຈ້ງວ່າການກາຍພັນຈຸດທີ່ລຽບງ່າຍທີ່ ນຳ ໄປສູ່ການ ນຳ ສະ ເໜີ ຂອງກົດອະມິໂນຕ່າງໆໃນສະຖານທີ່ຜູກມັດສະເພາະຂອງໂມເລກຸນລະດັບປານກາງ HLA ສາມາດສົ່ງຜົນກະທົບຕໍ່ການພັດທະນາຂອງການປະຕິບັດງານຂອງລະບົບປະສາດ.
ປັດໄຈທີ່ລ້າສຸດ, ໂດຍສະເພາະແມ່ນການຕິດເຊື້ອໄວຣັດ, ເຊິ່ງມັກເກີດຈາກ enteroviruses, ຖືກພິຈາລະນາເປັນກົນໄກການກະຕຸ້ນ. ສ່ວນຫຼາຍມັກ, ການເຊື່ອມຕໍ່ໄດ້ສະແດງໃຫ້ເຫັນວ່າມີ cytomegalovirus, paramyxovirus, Coxsackie virus ຫຼື rubella. ນອກຈາກນີ້, ຜົນກະທົບທີ່ບໍ່ດີຂອງນົມງົວໃນເດັກນ້ອຍຫຼືບົດບາດຂອງການ ສຳ ຜັດກັບສານພິດບາງຊະນິດກໍ່ເປັນທີ່ຮູ້ຈັກກັນດີ, ແຕ່ໂດຍລະອຽດຜົນກະທົບນີ້ຍັງບໍ່ຈະແຈ້ງ, ໃນຫຼາຍໆດ້ານ.
ການ ທຳ ລາຍ ໝູ່ ເກາະແມ່ນປະກອບດ້ວຍການແຊກຊຶມເຂົ້າຂອງ lymphocytic, ເຊິ່ງປະກົດຢູ່ໃນຕອນເລີ່ມຕົ້ນ, ແມ່ນແຕ່ກ່ອນການເລີ່ມຕົ້ນຂອງຂະບວນການຂອງການສູນພັນຂອງຈຸລັງ B. ບົດບາດທີ່ຕັດສິນໃນຂະບວນການນີ້ແມ່ນຖືກຫຼີ້ນໂດຍ T-lymphocytes. ເພື່ອໃຫ້ໂລກເບົາຫວານພັດທະນາ, ມັນ ຈຳ ເປັນຕ້ອງ ທຳ ລາຍຈຸລັງ B-90%, ຂະບວນການນີ້, ຕາມກົດລະບຽບ, ຈະແກ່ຍາວເປັນເວລາຫຼາຍເດືອນຫຼືເປັນໄປໄດ້, ແມ່ນແຕ່ປີ.
ໄລຍະເວລາທີ່ແນ່ນອນຂອງໄລຍະເວລາຂອງຂະບວນການນີ້ສາມາດຍາກທີ່ຈະ ກຳ ນົດ, ເພາະວ່າທ່ານ ໝໍ ພົບຜູ້ປ່ວຍພາຍຫຼັງທີ່ເລີ່ມເປັນໂລກເບົາຫວານ. ຄວາມຈິງທີ່ວ່າຂະບວນການ autoimmune ສາມາດໃຊ້ເວລາດົນນານໃນວິທີທີ່ແຕກຕ່າງກັນເສີມສ້າງຄວາມຮູ້ທີ່ໄດ້ຮັບຈາກການສຶກສາຂອງພະຍາດເບົາຫວານ LADA.
ພວກເຮົາ ກຳ ລັງເວົ້າກ່ຽວກັບໂຣກເບົາຫວານທີ່ ກຳ ລັງພັດທະນາຢ່າງຊ້າໆເນື່ອງຈາກມີຂະບວນການຂອງໂຣກ autoimmune ໃນຜູ້ໃຫຍ່ (ເຊັ່ນ: ໂຣກເບົາຫວານໃນໂຣກເຍື່ອຫຸ້ມສະ ໝອງ ອັກເສບໃນຜູ້ໃຫຍ່), ເຊິ່ງໃນນັ້ນມີສານຕ້ານທານ GADA ຫຼື IA-2ab.
ໃນເບື້ອງຕົ້ນ, ໂຣກນີ້ມີລັກສະນະເບົາບາງຢ່າງທີ່ຜູ້ໃຫຍ່ທີ່ເປັນໂລກເບົາຫວານມັກຈະໄດ້ຮັບການປິ່ນປົວດ້ວຍຢາຕ້ານພະຍາດເບົາຫວານ, ຫຼືວ່າພະຍາດດັ່ງກ່າວແມ່ນປິ່ນປົວເປັນໂຣກເບົາຫວານປະເພດ 2. ຫຼັງຈາກໄລຍະເວລາທີ່ມີການປ່ຽນແປງ, ເຊິ່ງມັກຈະແກ່ຍາວເປັນເວລາຫຼາຍປີ, ການປິ່ນປົວນີ້ບໍ່ໄດ້ສະແດງໃຫ້ເຫັນປະສິດຕິຜົນ (ສະນັ້ນ, ສະພາບການນີ້ໄດ້ຖືກລະບຸວ່າເປັນຄວາມລົ້ມເຫຼວຂັ້ນສອງຂອງຢາຕ້ານພະຍາດເບົາຫວານ), ເຊິ່ງຜົນຈາກການປິ່ນປົວດ້ວຍອິນຊູລິນ.
ໄລຍະນີ້ແມ່ນກົງກັບເວລາທີ່ການຜະລິດອິນຊູລິນເອງມີຄວາມ ສຳ ຄັນຢູ່ແລ້ວ, ແລະຮ່າງກາຍຕ້ອງການການສະ ໜອງ ອິນຊູລິນທີ່ບໍ່ມີປະໂຫຍດ. ການກວດຫາພູມຕ້ານທານທີ່ມີຢູ່ໃນໄລຍະເລີ່ມຕົ້ນສະແດງໃຫ້ເຫັນວ່ານີ້ບໍ່ແມ່ນກ່ຽວກັບໂລກເບົາຫວານຊະນິດທີ 2, ແຕ່ກ່ຽວກັບໂຣກເບົາຫວານປະເພດ 1 ທີ່ກ້າວ ໜ້າ ຊ້າ.
ດັ່ງນັ້ນ, ຂະບວນການອັດຕະໂນມັດໃນບຸກຄົນທີ່ມີຄວາມສ່ຽງສາມາດເກີດຂື້ນໄດ້ທຸກເວລາໃນຊີວິດແລະໃນຄວາມໄວແຕກຕ່າງກັນ. ເພາະສະນັ້ນ, ໂລກເບົາຫວານປະເພດ 1, ເຊິ່ງ ນຳ ໄປສູ່ການເອື່ອຍອີງຢ່າງແທ້ຈິງໃນການໄດ້ຮັບສານອິນຊູລິນ, ສາມາດເກີດຂື້ນໃນທຸກໆກຸ່ມອາຍຸ, ລວມທັງຜູ້ໃຫຍ່, ແລະສະນັ້ນ, ຄຳ ສັບທີ່ໃຊ້ໃນເມື່ອກ່ອນວ່າ“ ພະຍາດເບົາຫວານອ່ອນ” ແມ່ນຖືກຍົກເວັ້ນ ໝົດ.
ຫຼັກສູດຂອງຂະບວນການ autoimmune ມັກຈະໄວຂຶ້ນໃນໄວຫນຸ່ມ, ແຕ່ເຖິງແມ່ນວ່າໃນຜູ້ໃຫຍ່ທ່ານສາມາດຕອບສະຫນອງລັກສະນະການເລີ່ມຕົ້ນຢ່າງໄວວາຂອງໂຣກເບົາຫວານປະເພດ 1 ທີ່ມີໂຣກ ketoacidosis. ຄວາມໄວຂອງຂະບວນການສ່ວນໃຫຍ່ແມ່ນຂື້ນກັບການປະສົມປະສານຂອງຄວາມສ່ຽງທີ່ອາດຈະເກີດຂື້ນ, i.e. predisposition ພັນທຸກໍາ.
ນອກ ເໜືອ ໄປຈາກກຸ່ມທີ່ກ່າວມາແລ້ວຂອງຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານປະເພດ 1 ທີ່ມີສານຕ້ານເຊື້ອ, ການກ່າວເຖິງຄວນເວົ້າເຖິງຜູ້ປ່ວຍເບົາຫວານໃນຜູ້ທີ່ບໍ່ໄດ້ກວດພົບພູມຕ້ານທານ. ຄົນເຈັບເຫຼົ່ານີ້ແມ່ນຂຶ້ນກັບກຸ່ມຂອງພະຍາດເບົາຫວານປະເພດ idiopathic ປະເພດ 1 ເຊິ່ງປະຈຸບັນຖືວ່າເປັນກຸ່ມຍ່ອຍທີສອງຂອງມັນ. ຂໍ້ມູນລະອຽດກ່ຽວກັບການພັດທະນາຂອງພະຍາດເບົາຫວານໃນກຸ່ມຍ່ອຍຂອງໂລກເບົາຫວານນີ້ຍັງບໍ່ທັນໄດ້ໃຫ້ເທື່ອ.
ໂຣກເບົາຫວານປະເພດ 2
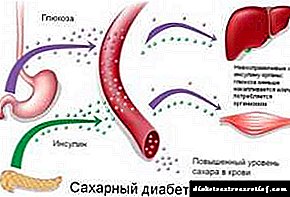 ຕ່າງຈາກກຸ່ມທີ່ຜ່ານມາ, ໂຣກເບົາຫວານປະເພດ 2 ມີເຊື້ອພະຍາດທີ່ແຕກຕ່າງກັນຢ່າງສິ້ນເຊີງແລະມີລັກສະນະພ້ອມກັນໂດຍການຂາດອິນຊູລິນ. ການສັງເຄາະອິນຊູລິນແມ່ນຮັກສາໄວ້, ແຕ່ການປ່ອຍຮໍໂມນອອກຈາກຈຸລັງ B ໄປສູ່ລະດັບການກະຕຸ້ນທາງເລື່ອຍລຶກໂດຍ glucose ບໍ່ແມ່ນເລື່ອງປົກກະຕິ.
ຕ່າງຈາກກຸ່ມທີ່ຜ່ານມາ, ໂຣກເບົາຫວານປະເພດ 2 ມີເຊື້ອພະຍາດທີ່ແຕກຕ່າງກັນຢ່າງສິ້ນເຊີງແລະມີລັກສະນະພ້ອມກັນໂດຍການຂາດອິນຊູລິນ. ການສັງເຄາະອິນຊູລິນແມ່ນຮັກສາໄວ້, ແຕ່ການປ່ອຍຮໍໂມນອອກຈາກຈຸລັງ B ໄປສູ່ລະດັບການກະຕຸ້ນທາງເລື່ອຍລຶກໂດຍ glucose ບໍ່ແມ່ນເລື່ອງປົກກະຕິ.
ຄວາມຜິດປົກກະຕິດັ່ງກ່າວສົ່ງຜົນກະທົບຕໍ່ການລະງັບຮໍໂມນໄລຍະ ທຳ ອິດ, ການຜະລິດຫຼຸດລົງແລະຄ່ອຍໆຫາຍໄປ. ສິ່ງນີ້ຈະປ່ຽນແປງຫຼັກສູດຂອງໂຣກເຍື່ອຫຸ້ມສະ ໝອງ ຫຼັງ, ຍ້ອນວ່າຄວາມລັບຂອງອິນຊູລິນບໍ່ຊັກຊ້າບໍ່ເຮັດໃຫ້ມັນຢູ່ໃນສະພາບທາງດ້ານສະລິລະສາດ.
ນອກ ເໜືອ ຈາກການລະເມີດຄວາມລັບ, ເຊິ່ງຍັງມີລັກສະນະຜິດປົກກະຕິອື່ນໆ, ຍັງມີການລະເມີດເພີ່ມເຕີມໃນການປະຕິບັດງານຂອງອິນຊູລິນໃນເນື້ອເຍື່ອເປົ້າ ໝາຍ (ຕັບ, adipose ແລະເນື້ອເຍື່ອກ້າມເນື້ອ).
ໂດຍປົກກະຕິແລ້ວ, ພວກເຮົາ ກຳ ລັງເວົ້າເຖິງລະດັບການຕອບຮັບ. ກ່ຽວຂ້ອງກັບສະພາບການບາງຢ່າງທີ່ກ່ຽວຂ້ອງກັບການເຊື່ອມຕໍ່ອິນຊູລິນທີ່ກະທົບກະເທືອນຕໍ່ຜູ້ຮັບ, ເຊິ່ງເຖິງຢ່າງໃດກໍ່ຕາມມັນຍັງເປັນອີກກຸ່ມ ໜຶ່ງ ຂອງພະຍາດເບົາຫວານ, ການຜູກອິນຊູລິນໃນພະຍາດເບົາຫວານຊະນິດ 2 ຍັງບໍ່ມີຜົນກະທົບ.
ເພາະສະນັ້ນ, ຄວາມສົນໃຈຫຼາຍແມ່ນອຸທິດໃຫ້ກັບປະຕິກິລິຍາທາງກາຕູນທີ່ສາມາດຕອບສະ ໜອງ ໄດ້, ໃນຂະນະທີ່ອັນທີ່ເອີ້ນວ່າ ເຊື້ອສາຍພັນທຸ ກຳ ທີ່ສາມາດອະທິບາຍເຖິງການມີຄວາມອ່ອນໄຫວຫຼຸດລົງຕໍ່ອິນຊູລິນຫຼືຕ້ານທານກັບຮໍໂມນນີ້.
ການປະສົມປະສານພ້ອມກັນຂອງຄວາມຜິດປົກກະຕິໃນຄວາມລັບຂອງອິນຊູລິນແລະການຫຼຸດລົງຂອງຜົນກະທົບຂອງມັນໃນເນື້ອເຍື່ອຂອງຮ່າງກາຍແມ່ນເປັນພະຍາດອັນຕະລາຍຂອງໂລກເບົາຫວານຊະນິດ 2. ໃນທັງສອງລະດັບ, ການລະເມີດສາມາດໄດ້ຮັບການປະລິມານທີ່ແຕກຕ່າງກັນ, ເຊິ່ງນໍາໄປສູ່ການສະແດງອອກຂອງ heterogeneity ທີ່ສໍາຄັນ. ພະຍາດດັ່ງກ່າວພັດທະນາໃນບຸກຄົນທີ່ຖືກ ກຳ ນົດທາງພັນທຸ ກຳ, ສະພາບການທາງພັນທຸ ກຳ, ແມ່ນແຕກຕ່າງກັນຢ່າງສິ້ນເຊີງຈາກໂຣກເບົາຫວານປະເພດ 1.
ມັນຄວນຈະສັງເກດວ່າການຕໍ່ຕ້ານ insulin ມີຢູ່ໂດຍບໍ່ມີພະຍາດເບົາຫວານ, ຕົວຢ່າງ, ໃນຄົນທີ່ເປັນໂລກອ້ວນທີ່ມີຄວາມທົນທານຕໍ່ glucose ປົກກະຕິ. ເນື້ອເຍື່ອ Adipose ແມ່ນ "ສິ່ງກີດຂວາງ" ທີ່ປ້ອງກັນການກະ ທຳ ຂອງອິນຊູລິນ, ແຕ່ສ່ວນຫຼາຍອາດຈະບໍ່ແມ່ນເຫດຜົນດຽວ, ເພາະວ່າການຕໍ່ຕ້ານກໍ່ຖືກສະແດງອອກຢູ່ໃນກ້າມແລະຕັບ.
ການມີສ່ວນຮ່ວມຂອງຮໍໂມນຂອງເນື້ອເຍື່ອ adipose (ຕົວຢ່າງ, resistin, adiponectin) ແລະຜູ້ໄກ່ເກ່ຍອື່ນໆ, ເຊິ່ງກົນໄກລະບຽບການໄດ້ກາຍເປັນທີ່ຮູ້ຈັກພຽງແຕ່ໃນຊຸມປີມໍ່ໆມານີ້, ໃນຂະນະທີ່ຄົນອື່ນຍັງບໍ່ຮູ້ຕົວ, ຍັງໄດ້ຖືກຊີ້ບອກ. ຄວາມຕ້ານທານຂອງ Insulin ເພີ່ມຄວາມຕ້ອງການເລຂານຸການ ສຳ ລັບຈຸລັງ B, ສົ່ງຜົນໃຫ້ hyperinsulinemia.
ລະດັບທີ່ສູງຂື້ນຂອງອິນຊູລິນໃນຕົວມັນເອງ, ມັນ ຈຳ ກັດຜົນກະທົບຂອງຮໍໂມນ, ເຊິ່ງມັນເຮັດໃຫ້ຜົນງານຂອງມັນຊຸດໂຊມລົງ. ຖ້າຄົນເຮົາບໍ່ມີເຊື້ອສາຍພັນທຸ ກຳ ກັບຄວາມບົກຜ່ອງດ້ານອິນຊູລິນ, ການຮັກສາຮໍໂມນທີ່ກະຕຸ້ນຈະເຮັດໃຫ້ຄວາມທົນທານຂອງລະດັບນ້ ຳ ຕານຢູ່ໃນລະດັບປົກກະຕິແລະເຖິງວ່າຈະມີການຕໍ່ຕ້ານ insulin ທີ່ ສຳ ຄັນ, ແຕ່ລາວຈະບໍ່ພັດທະນາໂລກເບົາຫວານ.
ສະນັ້ນ, ມັນເປັນທີ່ຈະແຈ້ງແລ້ວວ່າ ສຳ ລັບການສະແດງອອກຂອງພະຍາດເບົາຫວານຕ້ອງມີການລະເມີດຄວາມລັບຂອງອິນຊູລິນສະ ເໝີ, ໃນຂະນະທີ່ການຕໍ່ຕ້ານຮໍໂມນສາມາດປະເມີນຜົນໃນຮູບແບບຕ່າງໆແລະເພີ່ມລະດັບຂອງຄວາມຜິດປົກກະຕິ.
ໃນໄລຍະບໍ່ເທົ່າໃດປີທີ່ຜ່ານມາ, ການສຶກສາກ່ຽວກັບສັດໄດ້ສະແດງໃຫ້ເຫັນວ່າມີຄວາມ ສຳ ພັນພາຍໃນລະຫວ່າງຄວາມລັບຂອງອິນຊູລິນແລະຄວາມບົກຜ່ອງຂອງມັນ. ບໍ່ວ່າສາຍພົວພັນນີ້ຍັງເກີດຂື້ນຢູ່ໃນຮ່າງກາຍຂອງມະນຸດກໍ່ຍັງຕ້ອງໄດ້ເຫັນ.
ຈຸລັງ B ເບົາຫວານປະເພດ 2 ຜະລິດອິນຊູລິນ, ແນວໃດກໍ່ຕາມ, ຄວາມລັບນີ້ບໍ່ພຽງພໍ, ຄືກັບຄົນທີ່ມີສຸຂະພາບດີ, ຮັກສາລະດັບນ້ ຳ ຕານໃນລະດັບປົກກະຕິ, ສະນັ້ນ, ໃນກໍລະນີນີ້, ມີການຂາດອິນຊູລິນ. ເຖິງແມ່ນວ່າປະລິມານ ໜ້ອຍ ໜຶ່ງ ຂອງຮໍໂມນນີ້ກໍ່ສາມາດປ້ອງກັນການພັດທະນາຂອງ ketoacidosis, ສະນັ້ນ, ພະຍາດເບົາຫວານຊະນິດທີ 2 ບໍ່ມັກຈະເປັນພະຍາດ ketoacidosis ໃນ ທຳ ມະຊາດ.
ເຖິງຢ່າງໃດກໍ່ຕາມ, ການເຜົາຜະຫລານໄຂມັນຂອງໄຂມັນປ່ຽນແປງ, ລະດັບຂອງໄຂມັນທີ່ບໍ່ມີອິດສະລະສູງຂື້ນ, ຊຶ່ງຕົວເອງ, ປະກອບສ່ວນເຂົ້າໃນການພັດທະນາຄວາມຕ້ານທານຂອງອິນຊູລິນ. ເນື້ອຫາທີ່ເພີ່ມຂື້ນຂອງພວກເຂົາຍັງໄດ້ຖືກສະແດງຢູ່ໃນກ້າມ. ຄວາມບົກຜ່ອງໃນການເຜົາຜະຫລານໄຂມັນແມ່ນມີຄວາມ ສຳ ຄັນຫລາຍເພາະວ່າໄລຍະໂຣກເບົາຫວານ mell-lipidus ແມ່ນຖືກໃຊ້ເພື່ອອ້າງເຖິງໂຣກເບົາຫວານຊະນິດນີ້.
ອີງຕາມຜູ້ຊ່ຽວຊານບາງຄົນ, ການລະເມີດການລະລາຍຂອງໄຂມັນ lipid ແມ່ນຕົ້ນຕໍ, ໃນຂະນະທີ່ຄວາມລົ້ມເຫຼວຂອງທາດນ້ ຳ ຕານໃນນ້ ຳ ຕານເກີດຂື້ນເປັນຄັ້ງທີສອງ, ສະນັ້ນ ຄຳ ວ່າ "lipidus ພະຍາດເບົາຫວານ" ໄດ້ຖືກ ນຳ ສະ ເໜີ. ພ້ອມກັນນັ້ນ, ວົງຈອນ Randle (ອັດຕາສ່ວນຂອງການຜຸພັງໄຂມັນແລະ glucose) ຍັງ ກຳ ລັງຖືກປຶກສາຫາລືກ່ຽວຂ້ອງກັບເຊື້ອພະຍາດຂອງການຕໍ່ຕ້ານອິນຊູລິນ, ເຖິງແມ່ນວ່າສ່ວນຫຼາຍມັນຈະບໍ່ມີປະໂຫຍດຕໍ່ມະນຸດໃນລັກສະນະດຽວກັນກັບສັດທົດລອງ.
ໂດຍບໍ່ຕ້ອງສົງໃສ, ຄວາມຈິງທີ່ວ່າເສັ້ນທາງການເຜົາຜະຫລານຂອງໄຂມັນແລະໄຂມັນແມ່ນໃກ້ຄຽງກັນຫຼາຍ. ບໍ່ດົນມານີ້, ມັນໄດ້ຖືກສະແດງໃຫ້ເຫັນວ່າກົດໄຂມັນທີ່ບໍ່ເສຍຄ່າເຂົ້າໄປໃນຈຸລັງກ້າມເນື້ອ, ເຊິ່ງໃນນັ້ນ, ທຳ ອິດພວກມັນກະຕຸ້ນການຜະລິດຊະນິດອົກຊີເຈນທີ່ມີປະຕິກິລິຍາ, ແລະອັນທີສອງ, ໂດຍການກະຕຸ້ນທາດໂປຼຕີນ kinase C, ພວກມັນຈະ ນຳ ໄປສູ່ການ phosphorylation ຜິດປົກກະຕິຂອງຊັ້ນໃຕ້ຂອງຕົວຮັບອິນຊູລິນ, ໃນໄລຍະທີ່ phosphorylation ຂອງ serine ແລະ threonine ຕັນ phosphorylation tyrosine ປົກກະຕິ.
ນີ້ເຮັດໃຫ້ເກີດການສະກັດກັ້ນສັນຍານທີ່ມີສັນຍານ, ລວມທັງການຫຼຸດລົງຂອງການຂົນສົ່ງ glucose ເຂົ້າໄປໃນຈຸລັງ. ຈາກທັດສະນະດັ່ງກ່າວ, ກັບໂຣກເບົາຫວານປະເພດ 2, ຄວາມຜິດປົກກະຕິກ່ຽວກັບການເຜົາຜານອາຫານຄວນຈະຖືກພິຈາລະນາໃຫ້ເລິກເຊິ່ງກ່ວາຄວາມຜິດປົກກະຕິທີ່ງ່າຍດາຍໃນລະບຽບການຂອງລະດັບນ້ ຳ ຕານ. ການ ສຳ ຜັດກັບຈຸລັງ B ໃນໄລຍະຍາວດ້ວຍການເພີ່ມຄວາມເຂັ້ມຂົ້ນຂອງ lipids ເຮັດໃຫ້ເກີດຜົນກະທົບທີ່ເປັນພິດ (ນັ້ນຄື lipotoxicity), ເຊິ່ງສະແດງອອກໂດຍຄວາມລັບຂອງ insulin ຫຼຸດລົງ.
ເຊັ່ນດຽວກັນ, ລະດັບນ້ ຳ ຕານໃນລະດັບສູງເຮັດໃຫ້ການຕອບສະ ໜອງ ຂອງ B-cell ທີ່ຮ້າຍແຮງກວ່າເກົ່າ (ຜົນກະທົບທີ່ເປັນພິດຂອງ glucose). ທັງສອງຜົນກະທົບແມ່ນລວມກັນຕໍ່ມາແລະສົ່ງຜົນກະທົບຕໍ່ເນື້ອເຍື່ອເປົ້າ ໝາຍ ທີ່ພວກມັນເຮັດໃຫ້ການກະ ທຳ ຂອງອິນຊູລິນຮ້າຍແຮງຂຶ້ນ, ດັ່ງນັ້ນ, ຈຶ່ງຊ່ວຍຫຼຸດຜ່ອນການ ນຳ ໃຊ້ນ້ ຳ ຕານ. ແຜນວາດພ້ອມໆກັນສະແດງໃຫ້ເຫັນ lipotoxicity ຂັ້ນຕົ້ນໃນການພັດທະນາຂອງ hyperglycemia.
ຈາກທັດສະນະຂອງການເຄື່ອນໄຫວຂອງຂະບວນການ, ມັນຄວນຈະໄດ້ຮັບຍົກໃຫ້ເຫັນວ່າພະຍາດເບົາຫວານປະເພດ 2 ແມ່ນພະຍາດທີ່ກ້າວ ໜ້າ ເຊິ່ງ ນຳ ໄປສູ່ຄວາມເລິກຂອງການເລັ່ງ (ການເລັ່ງ) ຂອງຄວາມຜິດປົກກະຕິຂອງອິນຊູລິນແລະການກະ ທຳ ຂອງມັນ, ເຊິ່ງມີການຜິດປົກກະຕິທາງເດີນອາຫານແລະອະໄວຍະວະ.