Myocardial infarction ໃນໂລກເບົາຫວານ: ກຸ່ມສ່ຽງ
ໂຣກ Myocardial infarction ແມ່ນ ໜຶ່ງ ໃນບັນດາພະຍາດເບົາຫວານທີ່ຮ້າຍແຮງ. ພະຍາດທາງວິທະຍາທີ່ເກີດຂື້ນຈາກຄວາມຜິດປົກກະຕິທາງເດີນອາກາດລົບກວນການເຮັດວຽກຂອງອະໄວຍະວະທີ່ ສຳ ຄັນທັງ ໝົດ ຂອງຮ່າງກາຍ. ດັ່ງນັ້ນ, ຄວາມສ່ຽງຂອງພະຍາດຕ່າງໆຂອງລະບົບ cardiovascular ເພີ່ມຂື້ນ.
ໂລກເບົາຫວານແມ່ນພະຍາດທີ່ສັບສົນໃນເວລາທີ່ພິການ glucose ພິການທາງລົບສົ່ງຜົນກະທົບຕໍ່ການເຮັດວຽກຂອງຫົວໃຈ. Thrombosis provokes ແຄບຂອງເສັ້ນເລືອດ, ການໄຫຼວຽນຂອງເລືອດແມ່ນຖືກລົບກວນ. ເລືອດກາຍເປັນ ໜາ ແລະ ໜຽວ, ສ່ວນປະກອບຂອງມັນປ່ຽນໄປ. ພະຍາດດັ່ງກ່າວພັດທະນາໄວຂື້ນ, ດຳ ເນີນໄປໃນຮູບແບບທີ່ຮຸນແຮງ. ການຮັກສາໄລຍະຍາວແມ່ນຕ້ອງໄດ້ ຄຳ ນຶງເຖິງບັນດາພະຍາດທີ່ເກີດຈາກລະດັບນ້ ຳ ຕານສູງ.

ໂລກເບົາຫວານເອີ້ນວ່າ "ຫົວໃຈເບົາຫວານ"
ໃນຜູ້ທີ່ເປັນໂລກເບົາຫວານ, ການເພີ່ມຂື້ນຂອງຄວາມດັນເລືອດໃນເສັ້ນເລືອດແດງແມ່ນໄດ້ຖືກສັງເກດເຫັນເປັນສ່ວນໃຫຍ່, ດັ່ງນັ້ນ, ຫົວໃຈຈະເພີ່ມຂື້ນໃນຂະ ໜາດ, ໂລກຂໍ້ອັກເສບໃນເສັ້ນເລືອດເກີດຂື້ນ, ເຊິ່ງໃນກໍລະນີທີ່ມັກຈະເຮັດໃຫ້ຫົວໃຈວາຍ. ຄວາມສ່ຽງແມ່ນຄົນທີ່ມີຄຸນລັກສະນະບາງຢ່າງ:
- ພະຍາດທາງພັນທຸ ກຳ,
- ການສູບຢາ (ເພີ່ມຄວາມເປັນໄປໄດ້ຂອງໂຣກຫົວໃຈວາຍ),
- ເຫຼົ້າ
- ຄວາມດັນເລືອດສູງ
- ນໍ້າ ໜັກ ເກີນ.
ໃນຜູ້ທີ່ເປັນໂລກເບົາຫວານ, ຂະບວນການ E -book ຊ້າລົງ, ພູມຕ້ານທານຫຼຸດລົງ, angina pectoris ພັດທະນາ. ມີຄວາມຕ້ອງການຢ່າງຮີບດ່ວນ ສຳ ລັບການຜ່າຕັດເສັ້ນເລືອດແດງແລະການແຂງຕົວ. ຄວາມຜິດປົກກະຕິແມ່ນວ່າການໂຈມຕີຫົວໃຈມັກຈະພັດທະນາໂດຍບໍ່ມີອາການເຈັບປວດຂັ້ນຕົ້ນຍ້ອນການຫຼຸດລົງຂອງເນື້ອເຍື່ອຫົວໃຈ.
ປ້ອງກັນພະຍາດເບົາຫວານຢູ່ເຮືອນ. ມັນເປັນເວລາ ໜຶ່ງ ເດືອນແລ້ວທີ່ຂ້ອຍລືມກ່ຽວກັບກະແສນໍ້າຕານແລະກິນຢາອິນຊູລິນ. ໂອ້, ຂ້ອຍເຄີຍທົນທຸກທໍລະມານ, ຄວາມມືດມົວຢູ່ເລື້ອຍໆ, ໂທສຸກເສີນ. ຂ້ອຍໄດ້ໄປຫານັກຊ່ຽວຊານດ້ານ endocrinologist ຈັກເທື່ອແລ້ວ, ແຕ່ພວກເຂົາເວົ້າພຽງແຕ່ເລື່ອງດຽວຢູ່ທີ່ນັ້ນ - "ກິນອິນຊູລິນ." ແລະດຽວນີ້ 5 ອາທິດໄດ້ຜ່ານໄປແລ້ວ, ຍ້ອນວ່າລະດັບນ້ ຳ ຕານໃນເລືອດແມ່ນປົກກະຕິ, ບໍ່ແມ່ນການສັກຢາອິນຊູລິນພຽງແຕ່ດຽວແລະຂອບໃຈບົດຄວາມນີ້. ທຸກໆຄົນທີ່ເປັນໂລກເບົາຫວານຕ້ອງອ່ານ!
ພະຍາດດັ່ງກ່າວພັດທະນາຢ່າງໄວວາ, ອາການແຊກຊ້ອນເກີດຂື້ນຈົນເຖິງຂັ້ນເປັນຜົນຮ້າຍ. ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກລະລະລະລະລະລະລະລະລະລະລະລະລະລະລະລະລະລະລະລະ nk nk ້້້ຫນຶ່ງໃນການລະບາດຂອງ Myocardial ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ provokes ເພີ່ມຂຶ້ນ coagulation ເລືອດ. Hypoxia ໄດ້ຮັບການປັບປຸງໂດຍການສົ່ງອົກຊີເຈນທີ່ບົກຜ່ອງໃນເນື້ອເຍື່ອ.
ການມີທາດໂປຼຕີນໃນຍ່ຽວແມ່ນສັນຍານການວິເຄາະທີ່ບໍ່ເປັນປະໂຫຍດຕໍ່ການເປັນໂຣກຫົວໃຈວາຍໃນໂຣກເບົາຫວານ.
ສາເຫດຂອງການເປັນໂຣກຫົວໃຈວາຍໃນໂຣກເບົາຫວານແມ່ນຜົນກະທົບຕໍ່ເສັ້ນເລືອດນ້ອຍໆຂອງເນື້ອເຍື່ອພາຍໃນຂອງຫົວໃຈ. ການໄຫຼວຽນຂອງເລືອດທີ່ບໍ່ພຽງພໍເຮັດໃຫ້ ischemia ແລະຂາດສານອາຫານ myocardial. ຂະບວນການ necrotic irreversible ເກີດຂື້ນ. ຂະບວນການຟື້ນຟູແມ່ນຖືກລົບກວນ, ການພັດທະນາຂອງຫົວໃຈປະສານງານໃຫຍ່ເກີດຂື້ນເລື້ອຍໆກ່ວາຄົນທີ່ມີສຸຂະພາບແຂງແຮງ. ຜົນສະທ້ອນແລະພາວະແຊກຊ້ອນແມ່ນຍາກກວ່າເກົ່າ. ມັນຮຽກຮ້ອງໃຫ້ມີການຟື້ນຟູທີ່ຍາວນານ, ຍຶດ ໝັ້ນ ຢ່າງເຂັ້ມງວດຕໍ່ ຄຳ ແນະ ນຳ ຂອງແພດ ໝໍ, ໂພຊະນາການທີ່ ເໝາະ ສົມ.
ໂຣກຫົວໃຈຮ້າຍແຮງໃນຜູ້ປ່ວຍໂຣກເບົາຫວານປະກອບສ່ວນຫລາຍປັດໃຈ:
- angiopathy ເສັ້ນເລືອດຂ້າງຫນ້າ,
- ໂລກອັກເສບ enditis,
- vasculitis
- ໂຣກ nephropathy ກ່ຽວກັບໂຣກເບົາຫວານກັບໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ,
- dyslipidemia.
ເພື່ອຄາດເດົາການເປັນໂຣກຫົວໃຈວາຍໃນຜູ້ເປັນໂຣກເບົາຫວານ, ທ່ານສາມາດໃຊ້ວິທີການຂອງການສະຖຽນລະພາບຂອງຕົວຊີ້ວັດ glycemia. ລະດັບນໍ້າຕານຖືກຮັກສາໄວ້ໃນຂອບເຂດຈາກ 6 ເຖິງ 7,8 mmol / L, ມູນຄ່າທີ່ອະນຸຍາດສູງສຸດແມ່ນ 10. ມັນບໍ່ຄວນຈະຖືກປ່ອຍໃຫ້ຫຼຸດລົງຕໍ່າກວ່າ 4-5 mmol / L. ການປິ່ນປົວດ້ວຍ Insulin ແມ່ນຖືກ ກຳ ນົດໄວ້ໃນຜູ້ປ່ວຍທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ແລະຜູ້ທີ່ເປັນໂຣກ hyperglycemia ຢ່າງຕໍ່ເນື່ອງ, ສູງກ່ວາ 10 mmol / l, ໂພຊະນາການຂອງພໍ່ແມ່, ຮູບແບບທີ່ຮ້າຍແຮງຂອງພະຍາດ. ຖ້າກິນຢາບໍ່ມີປະສິດຕິຜົນ, ຄົນເຈັບຈະຖືກໂອນເຂົ້າອິນຊູລິນ.
ຢາເພື່ອລົດລະດັບນ້ ຳ ຕານແມ່ນຖືກ ກຳ ນົດຫຼັງຈາກສະຖຽນລະພາບຂອງຄວາມບໍ່ພຽງພໍຂອງເສັ້ນເລືອດ. ທິດທາງຕົ້ນຕໍຂອງການປິ່ນປົວໂຣກຜີວ ໜັງ myocardial infarction:
- ປົກກະຕິຂອງນ້ ຳ ຕານໃນເລືອດ
- cholesterol ຕ່ໍາ
- ຮັກສາຄວາມດັນເລືອດໃນລະດັບ 130/80 ມມ RT. ສິນລະປະ.,
- anticoagulants ສຳ ລັບການເຮັດໃຫ້ເລືອດເສື່ອມ,
- ຢາ ສຳ ລັບລະບົບຫຼອດເລືອດຫົວໃຈແລະການປິ່ນປົວພະຍາດຫຼອດເລືອດໃນຫົວໃຈ.
ຄົນເຈັບຄວນສັງເກດເບິ່ງລະບຽບທີ່ເຂັ້ມງວດຕະຫຼອດຊີວິດ.
ອາການຂອງໂຣກຫົວໃຈວາຍໃນຄົນທີ່ເປັນໂລກເບົາຫວານ
ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ເນື່ອງຈາກຄວາມອ່ອນໄຫວຂອງເນື້ອເຍື່ອຫຼຸດລົງ, ບໍ່ສັງເກດເຫັນການປ່ຽນແປງທາງດ້ານພະຍາດຍ້ອນບໍ່ມີອາການເຈັບ. ອາການຕ່າງໆມີສ່ວນກ່ຽວຂ້ອງກັບພະຍາດອື່ນໆ. ບາງຄັ້ງການກວດກາເປັນປົກກະຕິສະແດງໃຫ້ເຫັນບັນຫາຫົວໃຈ. ພະຍາດດັ່ງກ່າວເຂົ້າໄປໃນຂັ້ນຕອນທີ່ກ້າວຫນ້າ, ຂະບວນການແມ່ນບໍ່ສາມາດປ່ຽນແປງໄດ້.
ດ້ວຍໂຣກເບົາຫວານ, ໂຣກຫົວໃຈວາຍສາມາດສະແດງອອກດ້ວຍວິທີຕ່າງໆ:
- ຮາກໂດຍບໍ່ມີເຫດຜົນຫຍັງ
- ໂລກຮ້າຍ
- ການລົບກວນຈັງຫວະຫົວໃຈ
- ຈຸດອ່ອນ
- ລົມຫາຍໃຈສັ້ນ
- ເຈັບ ໜ້າ ເອິກ
- ອາການເຈັບປວດທີ່ແຜ່ອອກໄປຫາຄໍ, ຄາງກະໄຕ, ບ່າ, ຫຼືແຂນ.
ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຕ້ອງກິນຢາ nitroglycerin ເປັນປະ ຈຳ.
ສະຖິຕິຢືນຢັນວ່າຜູ້ຊາຍມີຫົວໃຈວາຍເລື້ອຍໆ. ໃນແມ່ຍິງທີ່ເປັນໂລກເບົາຫວານ, ອາການດັ່ງກ່າວບໍ່ຄ່ອຍຈະແຈ້ງ, ພວກເຂົາມີຄວາມສ່ຽງ ໜ້ອຍ ທີ່ຈະເປັນໂຣກ myocardial infarction.
ໂດຍປົກກະຕິອາການ ທຳ ອິດຂອງພະຍາດດັ່ງກ່າວແມ່ນເກີດຈາກການເຮັດວຽກຫຼາຍເກີນໄປ, ເມື່ອຍລ້າ, ເປັນຫວັດ, ລັກສະນະສະລິລະສາດ. ມີຊີວິດຢູ່ໃນຊີວິດທີ່ຈະທົນທຸກທໍລະມານໃນເວລາເກີດລູກ, ໃນມື້ທີ່ມີບັນຫາ, ແມ່ຍິງບໍ່ໄດ້ພົວພັນກັບໂຣກຫົວໃຈ. ຄວາມສ່ຽງຈະເພີ່ມຂື້ນກັບອາຍຸ, ເມື່ອມີນ້ ຳ ໜັກ ຂອງຮ່າງກາຍຫຼາຍເກີນໄປ, ຄວາມດັນເລືອດຈະເພີ່ມຂື້ນ, ພະຍາດທາງດ້ານອາຍຸສູງຂື້ນແລະພະຍາດ ຊຳ ເຮື້ອຮ້າຍແຮງຂຶ້ນ.
ບາງຄັ້ງກັບ MI ມີອາການບໍ່ສະບາຍທົ່ວໄປ, ເປັນໂຣກຫົວໃຈເຕັ້ນ. ໃນຜູ້ທີ່ສູບຢາ, ມັນແມ່ນມາພ້ອມກັບລົມຫາຍໃຈສັ້ນແລະໄອ, ເຊິ່ງຖືວ່າເປັນຜົນສະທ້ອນຂອງນິໄສທີ່ບໍ່ດີ. ໃນກໍລະນີດັ່ງກ່າວ, ບັນຫາແມ່ນຖືກລະບຸຢູ່ໃນ cardiogram ເທົ່ານັ້ນ. ຮູບແບບທີ່ຮຸນແຮງທີ່ສຸດແມ່ນສະແດງໂດຍສະພາບອາການຊshockອກ, ການສູນເສຍສະຕິ, ໂຣກປອດບວມ.
ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 2, ອາການແຊກຊ້ອນມີຂໍ້ສະເພາະຂອງຕົນເອງ. ຄວາມສ່ຽງຂອງການເປັນໂຣກຫົວໃຈຈະປາກົດຢູ່ໃນຄົນຕັ້ງແຕ່ອາຍຸຍັງນ້ອຍ. ອາການລັກສະນະ:
- ໃຄ່ບວມແລະ blueness ຂອງປີກ,
- ຖ່າຍເບົາເລື້ອຍໆ
- ເມື່ອຍລ້າ,
- ການເພີ່ມຂື້ນຂອງນ້ ຳ ໜັກ ໃນຮ່າງກາຍ,
- ວິນຫົວ
ໂຣກຫົວໃຈວາຍທີ່ມີໂຣກເບົາຫວານໃນຜູ້ທີ່ເປັນໂຣກນີ້ເປັນເວລາດົນແມ່ນຍາກກວ່າ. ການລະເມີດ ໜ້າ ທີ່ຂອງຮ່າງກາຍເພີ່ມຄວາມສ່ຽງຂອງພາວະແຊກຊ້ອນ, ມີຄວາມສ່ຽງຕໍ່ການຕາຍ. ໃນຄົນເຈັບດັ່ງກ່າວ, ຄວາມລົ້ມເຫຼວຂອງຫົວໃຈແມ່ນ asymptomatic, ແຕ່ໄວຫຼາຍ, ບາງຄັ້ງກໍ່ໄວ. ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຕ້ອງມີມາດຕະການໃຫ້ທັນເວລາແລະ ກຳ ນົດການປິ່ນປົວຢ່າງເຂັ້ມງວດ.
ຄຸນລັກສະນະຕ່າງໆຂອງການເປັນໂຣກຫົວໃຈວາຍໃນຜູ້ປ່ວຍເບົາຫວານ:
- ອັດຕາສ່ວນຂອງການເກີດ hypertension ແມ່ນສູງກວ່າ
- ການເພີ່ມຂຶ້ນຂອງການເກີດຂອງ ruptures myocardial,
- ຄວາມເປັນໄປໄດ້ຂອງການຕາຍແມ່ນສູງກວ່າຄົນທີ່ມີສຸຂະພາບແຂງແຮງ.
ຖ້າບໍ່ໄດ້ຮັບການປິ່ນປົວ, "ຫົວໃຈເບົາຫວານ" ແມ່ນມີຄວາມສ່ຽງສູງທີ່ຈະຢຸດ.
ໂຣກຫົວໃຈວາຍທີ່ມີໂຣກເບົາຫວານເພີ່ມຄວາມສ່ຽງຂອງໂຣກແລະຄວາມເປັນໄປໄດ້ຂອງພາວະແຊກຊ້ອນເພີ່ມຂື້ນສອງເທົ່າ.
ໂລກເບົາຫວານຫລັງຈາກເປັນໂຣກຫົວໃຈວາຍ
ປົກກະຕິແລ້ວພຽງແຕ່ຫຼັງຈາກການໂຈມຕີຫົວໃຈລະດັບນໍ້າຕານໃນເລືອດສູງຂື້ນຈະຖືກກວດພົບແລະໂຣກເບົາຫວານຖືກກວດພົບ, ປະເພດແລະຮູບແບບຖືກ ກຳ ນົດ.
ບັນຫາຫົວໃຈຖືກກະຕຸ້ນຈາກລະດັບ glucose ໃນລະດັບສູງ, ເປັນຜົນມາຈາກການສະຫນອງເລືອດທີ່ຖືກລົບກວນ, ຂະບວນການທີ່ບໍ່ປ່ຽນແປງໄດ້ເກີດຂື້ນ. ການຄົ້ນຄ້ວາແລະຮັກສາແມ່ນ ດຳ ເນີນໄປຢ່າງຮອບດ້ານ. ຄ່ອຍໆ, ໃນປະລິມານຂະຫນາດນ້ອຍ, insulin ແມ່ນຖືກປະຕິບັດ, ການປິ່ນປົວການຟື້ນຟູ cardiological ແມ່ນຖືກປະຕິບັດ. ຜົນສະທ້ອນແມ່ນຂື້ນກັບປະເພດແລະຮູບແບບຂອງພະຍາດທີ່ບົ່ງມະຕິ, ຕົວຊີ້ວັດທາງຄລີນິກ, ການປິ່ນປົວດ້ວຍການຮັກສາແມ່ນຖືກ ກຳ ນົດ. ໃນໄລຍະເລີ່ມຕົ້ນ, ອິນຊູລິນບໍ່ໄດ້ຖືກ ນຳ ໃຊ້.
ຜູ້ປ່ວຍໂລກເບົາຫວານໄດ້ຖືກສະ ເໜີ ໃຫ້ຟື້ນຟູເປັນສອງປະເພດຫຼັງຈາກທີ່ເປັນໂຣກຫົວໃຈ:
- ທາງດ້ານຮ່າງກາຍ (ການຝຶກອົບຮົມແລະກິລາ)
- ທາງຈິດໃຈ (ການປຶກສາຫາລື, ຢາເສບຕິດ psychotropic ຖ້າ ຈຳ ເປັນ).
ຫຼັງຈາກການຟື້ນຕົວເຕັມ, ການຍ່າງສັ້ນໆໃນອາກາດສົດ, ການອອກ ກຳ ລັງກາຍທີ່ ຈຳ ກັດແມ່ນແນະ ນຳ. ເພື່ອປ້ອງກັນ, ພວກເຂົາ ດຳ ເນີນກອງປະຊຸມ ບຳ ບັດທາງຈິດຕະສາດເພື່ອແນໃສ່ສະຖຽນລະພາບຂອງລະບົບປະສາດ. ການປິ່ນປົວດ້ວຍສິລະປະທຸກປະເພດແມ່ນໄດ້ຮັບຄວາມນິຍົມ.
ອາຫານ ສຳ ລັບໂຣກຫົວໃຈວາຍແລະໂຣກເບົາຫວານ
ໂພຊະນາການແມ່ນຖືກ ກຳ ນົດໂດຍອີງຕາມໄລຍະເວລາຂອງພະຍາດ. ເພື່ອຫລີກລ້ຽງອາການແຊກຊ້ອນແລະການຕິດເຊື້ອກັບໂຣກເບົາຫວານ, ທ່ານ ໝໍ ແນະ ນຳ ໃຫ້ກິນອາຫານພິເສດ. ອາຫານທີ່ສົມດຸນແມ່ນໄດ້ຖືກພັດທະນາ, ຄຳ ນຶງເຖິງຄຸນລັກສະນະຂອງແຕ່ລະບຸກຄົນ, ຄວາມທົນທານຂອງຮ່າງກາຍ.

ໃນອາທິດ ທຳ ອິດແນະ ນຳ ໃຫ້ກິນໃນສ່ວນຂະ ໜາດ ນ້ອຍ:
- ແກງ ໜໍ່ ໄມ້ແລະມັນຝລັ່ງ (ຍົກເວັ້ນມັນຕົ້ນ),
- porridge (ຍົກເວັ້ນ semolina ແລະເຂົ້າ),
- ຊີ້ນແລະປາທີ່ບໍ່ຕິດ (ຕົ້ມຫຼື ໜື້ງ),
- ຊີ້ນ ໝູ ແລະກະປattອງ, ອົບໂດຍບໍ່ມີນ້ ຳ ມັນຫລືອາຍ,
- ຜະລິດຕະພັນນົມແລະເຄື່ອງດື່ມ,
- omelet ອາຍ.
ໃນອາທິດທີ 2, ອາຫານການກິນບໍ່ໄດ້ຟັກ. ປາແລະຊີ້ນໃນຄາບອາຫານມີພຽງແຕ່ 1 ຄັ້ງຕໍ່ມື້. ເຕົ້າຮູ້, ຜັກທີ່ມີ mashed ໄດ້ຖືກເພີ່ມ. ຂໍ້ມູນຄວບຄຸມ:
- ສູບຢາ
- marinades ແລະອາຫານກະປfoodອງ,
- ເນີຍແຂງ
- ຊັອກໂກແລັດ
- ກາເຟແລະຊາທີ່ເຂັ້ມແຂງ.
ຄາບອາຫານແມ່ນມີພະລັງງານຕໍ່າ. ແມ່ນແນະ ນຳ ໃຫ້ເຮັດກັບໄຂມັນ, ອາຫານທະເລ, ໝາກ ຖົ່ວແລະຝັກ.
ໂພຊະນາການດັ່ງກ່າວຍັງມີຈຸດປະສົງເພື່ອປ້ອງກັນການຕິດເຊື້ອໃນໂຣກເບົາຫວານຊະນິດຕ່າງໆ. ການປະສົມປະສານແລະອັດຕາສ່ວນຂອງຜະລິດຕະພັນແມ່ນຖືກຄິດໄລ່ໂດຍທ່ານ ໝໍ ຂອງທ່ານ. ຄົນເຈັບຕ້ອງຮັກສາລະດັບອິນຊູລິນໃນຮ່າງກາຍ, ເພື່ອປ້ອງກັນການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານ.
ອາຫານແມ່ນອີງໃສ່ ໝາກ ໄມ້ແລະຜັກ. ມັນເປັນການດີທີ່ຈະກິນປາຕົ້ມແລະອາຫານທະເລ.
ຜັກແລະ ໝາກ ໄມ້ ສຳ ລັບໂຣກເບົາຫວານຫລັງຈາກໂຣກຫົວໃຈວາຍ, ໂດຍຜູ້ຊ່ຽວຊານແນະ ນຳ:
- ໝາກ ເລັ່ນ
- ແຕງ
- ທຽມກັບຜັກຫົມ
- broccoli
- ດອກຜັກກາດຂາວ, ຜັກກາດຂາວແລະງອກງາມ,
- ຫນໍ່ໄມ້ຝລັ່ງ
- blueberries
- ໝາກ ເລັ່ນ
- peach
- apricots
- ຫມາກໂປມ
- ໝາກ ກ້ຽງ
- pears
- ກີວີ
ຜູ້ເປັນໂລກເບົາຫວານມີອາຫານພິເສດຕະຫຼອດຊີວິດ. ມັນຖືກແນະນໍາໃຫ້ປະຖິ້ມເກືອ, ອາຫານທີ່ນໍ້າມັນແລະໄຂມັນ. ໃຊ້ນ້ ຳ ມັນ ໝາກ ກອກເປັນເຄື່ອງນຸ່ງສະຫຼັດ. ຫຼັກການພື້ນຖານຂອງໂພຊະນາການ:
- ມີທາດໂປຕາຊຽມແລະແມກນີຊຽມໃນອາຫານ,
- ການຍົກເວັ້ນອາຫານ ໜັກ, ໄຂມັນສັດ,
- ອາຫານທຸກຢ່າງແມ່ນບໍ່ມີເກືອ,
- ການປະຕິເສດອາຫານຂົ້ວ,
- ດື່ມບໍ່ ຈຳ ກັດ, ສູງເຖິງ 1,2 ລິດ,
- ມີສັດປີກຢູ່ໃນອາຫານ,
- ສ່ວນຫຼາຍແມ່ນຖ້ວຍແຫຼວ
- ຊາທີ່ເຂັ້ມແຂງແລະກາເຟ - ຫ້າມ,
- ຜັກສົດເທົ່ານັ້ນ,
- ການຍົກເວັ້ນໂກເລດ
- ງົດເວັ້ນຈາກທາດແປ້ງໄວ,
- ເຂົ້າຈີ່ບໍ່ຄວນສົດ.
ລົດຊາດຂອງອາຫານແມ່ນໄດ້ຮັບການປັບປຸງດ້ວຍນ້ ຳ ໝາກ ນາວຫລືສົ້ມ ໝາກ ແອັບເປີ້ນ. Bran ຈະຖືກເພີ່ມເຂົ້າໃນຄາບອາຫານທີ່ເປັນແຫລ່ງເສັ້ນໃຍອາຫານເສີມ. ອາຫານຄວນມີຄວາມສົມດຸນ, ກິນທຸກໆ 2-3 ຊົ່ວໂມງ. ການອົດອາຫານບໍ່ໄດ້ຮັບອະນຸຍາດ.
ເມນູຫຼັງຈາກການໂຈມຕີຫົວໃຈແມ່ນແຕກຕ່າງຈາກອາຫານພື້ນເມືອງຂອງຜູ້ເປັນໂລກເບົາຫວານ. ນີ້ມີຜົນກະທົບຕໍ່ວິທີການຂອງພະຍາດ, ຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງອາການແຊກຊ້ອນ. ການບໍ່ປະຕິບັດຕາມແມ່ນອ່ອນເພຍກັບອາການແຊກຊ້ອນ. ແຜນການອາຫານທີ່ຖືກປັບແຍກຕ່າງຫາກ ສຳ ລັບຄົນທີ່ມີນ້ ຳ ໜັກ ເກີນ. ອາຫານນີ້ຄວນໄດ້ຮັບການຕິດຕາມຕະຫຼອດຊີວິດ.
ອາຍຸ 47 ປີ, ຂ້ອຍຖືກກວດພົບວ່າເປັນພະຍາດເບົາຫວານປະເພດ 2. ໃນສອງສາມອາທິດຂ້ອຍໄດ້ຮັບນໍ້າ ໜັກ ເກືອບ 15 ກິໂລ. ຄວາມເມື່ອຍລ້າຄົງທີ່, ເຫງົານອນ, ຄວາມຮູ້ສຶກອ່ອນເພຍ, ວິໄສທັດເລີ່ມຕົ້ນນັ່ງລົງ.
ໃນເວລາທີ່ຂ້ອຍອາຍຸໄດ້ 55 ປີ, ຂ້ອຍໄດ້ສັກຢາອິນຊູລິນ, ທຸກຢ່າງກໍ່ບໍ່ດີ. ພະຍາດດັ່ງກ່າວຍັງສືບຕໍ່ພັດທະນາ, ອາການຊັກເປັນໄລຍະ, ລົດຂົນສົ່ງຄົນເຈັບໄດ້ສົ່ງຂ້ອຍຈາກໂລກຕໍ່ໄປ. ຕະຫຼອດເວລາທີ່ຂ້ອຍຄິດວ່າເວລານີ້ຈະເປັນຄັ້ງສຸດທ້າຍ.
ທຸກຢ່າງໄດ້ປ່ຽນໄປເມື່ອລູກສາວຂອງຂ້ອຍໃຫ້ຂ້ອຍອ່ານບົດຄວາມ ໜຶ່ງ ໃນອິນເຕີເນັດ. ທ່ານບໍ່ສາມາດຈິນຕະນາການໄດ້ວ່າຂ້າພະເຈົ້າມີຄວາມກະຕັນຍູຫລາຍປານໃດ. ບົດຂຽນນີ້ໄດ້ຊ່ວຍໃຫ້ຂ້ອຍ ກຳ ຈັດໂລກເບົາຫວານຢ່າງສົມບູນ, ເປັນພະຍາດທີ່ບໍ່ສາມາດປິ່ນປົວໄດ້. 2 ປີທີ່ຜ່ານມາຂ້ອຍເລີ່ມຕົ້ນຍ້າຍໄປມາຫຼາຍ, ໃນລະດູໃບໄມ້ປົ່ງແລະລະດູຮ້ອນຂ້ອຍໄປປະເທດທຸກໆມື້, ປູກ ໝາກ ເລັ່ນແລະຂາຍຢູ່ຕະຫຼາດ. ປ້າຂອງຂ້າພະເຈົ້າປະຫລາດໃຈທີ່ຂ້າພະເຈົ້າຮັກສາທຸກສິ່ງທຸກຢ່າງ, ເຊິ່ງມີຄວາມເຂັ້ມແຂງແລະພະລັງງານຫຼາຍມາຈາກ, ພວກເຂົາຍັງບໍ່ເຊື່ອວ່າຂ້ອຍມີອາຍຸ 66 ປີ.
ໃຜທີ່ຢາກມີຊີວິດທີ່ຍາວນານແລະແຂງແຮງແລະລືມພະຍາດທີ່ຮ້າຍແຮງນີ້ຕະຫຼອດໄປ, ໃຊ້ເວລາ 5 ນາທີແລະອ່ານບົດຄວາມນີ້.
ການປ້ອງກັນ
ເນື່ອງຈາກເປັນໂລກເບົາຫວານ, ຄົນເຮົາມີຄວາມສ່ຽງສູງຕໍ່ການໂຈມຕີ, ມັນ ຈຳ ເປັນຕ້ອງຍຶດ ໝັ້ນ ກັບກົດລະບຽບປ້ອງກັນ:
- ຕິດຕາມກວດກາລະດັບນໍ້າຕານໃນເລືອດແລະລະດັບຄໍເລສເຕີຣໍຢ່າງຕໍ່ເນື່ອງ. ນີ້ສາມາດເຮັດໄດ້ຢູ່ເຮືອນໂດຍຜ່ານອຸປະກອນພິເສດ.
- ໃຫ້ແນ່ໃຈວ່າທ່ານຈະໄປຢ້ຽມຢາມແພດ ໝໍ endocrinologist ເປັນປະ ຈຳ ແລະກວດເລືອດເພື່ອການສຶກສາວິໄຈຊີວະເຄມີ. ໂດຍອີງໃສ່ລະດັບຂອງສານບາງຊະນິດ, ທ່ານ ໝໍ ສາມາດ ກຳ ນົດຄວາມຜິດປົກກະຕິບາງຢ່າງໃນການເຮັດວຽກຂອງລະບົບ cardiovascular.
- ຍຶດຫມັ້ນກັບອາຫານ ສຳ ລັບຜູ້ທີ່ເປັນໂລກເບົາຫວານແລະປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ຂອງແພດ endocrinologist ແລະນັກໂພຊະນາການຢ່າງເຂັ້ມງວດ.
- ວັດແທກຄວາມດັນເລືອດປະ ຈຳ ວັນ.
- ກຳ ຈັດນິໄສທີ່ບໍ່ດີ.
- ຍ້າຍຫຼາຍແລະຫາຍໃຈອາກາດສົດ. ກິດຈະ ກຳ ແມ່ນ prophylactic ທີ່ດີທີ່ສຸດຕໍ່ກັບການຢຸດຢູ່ໃນຮ່າງກາຍ.
ການມີໂຣກ myocardial infarction ແລະພະຍາດເບົາຫວານພ້ອມໆກັນເຮັດໃຫ້ຂະບວນການປິ່ນປົວສັບສົນຂື້ນຕື່ມ. ທ່ານຄວນເອົາໃຈໃສ່ກັບອາການຂອງພະຍາດຫຼອດເລືອດໃນເວລາທີ່ຖືກວິເຄາະແລະຖ້າກວດຫາໂຣກນີ້, ຈະຕ້ອງໄດ້ຮັບການປິ່ນປົວທີ່ ຈຳ ເປັນ. ພຽງແຕ່ສິ່ງນີ້ຈະປ້ອງກັນການເກີດຂື້ນຂອງການໂຈມຕີ.
ບັນດາພະຍາດກ່ຽວກັບໂຣກຫົວໃຈທີ່ກ່ຽວຂ້ອງກັບໂຣກເບົາຫວານຖືກເອີ້ນວ່າ "ໂຣກຫົວໃຈເບົາຫວານ" ໂດຍແພດ. ອະໄວຍະວະເພີ່ມຂື້ນໃນຂະ ໜາດ, ການສະແດງອອກຂອງຄວາມກ້າວ ໜ້າ ຂອງຫົວໃຈລົ້ມເຫຼວ.
ພະຍາດເບົາຫວານແມ່ນມີລັກສະນະເປັນໂລກຄວາມດັນເລືອດສູງຫຼືສູງ. ນີ້ແມ່ນຄວາມສ່ຽງເພີ່ມເຕີມຂອງໂລກຂໍ້ອັກເສບກ່ຽວກັບໂຣກ aortic.
ສຳ ລັບຄົນເຈັບທີ່ເປັນໂຣກຫົວໃຈວາຍແລ້ວ, ຄວາມສ່ຽງຕໍ່ການເປັນພະຍາດນີ້ແມ່ນສູງຫຼາຍ. ເນື່ອງຈາກການລະເມີດຂອງການຫົດຕົວ myocardial, ປະກົດການລັກສະນະຂອງຄວາມລົ້ມເຫຼວຂອງຫົວໃຈ.

ເນື່ອງຈາກຄວາມຈິງທີ່ວ່າມີລະດັບເພີ່ມຂື້ນຂອງລະດັບນ້ ຳ ຕານ, ອັດຕາການຂະບວນການທາງເດີນອາຫານຫຼຸດລົງ, ຄວາມເປັນໄປໄດ້ຂອງໂຣກຫົວໃຈນ້ອຍໆທີ່ຫົວໃຈພັດທະນາໄປສູ່ກະດູກສັນຫຼັງໃຫຍ່ຈະເພີ່ມຂື້ນ 4 ເທົ່າ.
ຄວາມບໍ່ສະດວກຂອງການເປັນໂຣກຫົວໃຈວາຍກັບໂຣກເບົາຫວານທີ່ເປັນໂຣກເບົາຫວານແມ່ນວ່າມັນມັກຈະພັດທະນາໂດຍບໍ່ມີຄວາມເຈັບປວດ, ຍ້ອນວ່າເນື້ອເຍື່ອຂອງຫົວໃຈມີຄວາມອ່ອນໄຫວ ໜ້ອຍ.
ມາດຕະການປ້ອງກັນຕ່າງໆຈະຊ່ວຍເຮັດໃຫ້ເສັ້ນເລືອດຫົວໃຈຊ້າລົງ. ຖ້າມີໂລກເບົາຫວານ, ຈຸດ ທຳ ອິດໃນການປ້ອງກັນແມ່ນການຕິດຕາມແລະແກ້ໄຂລະດັບນ້ ຳ ຕານໃນເລືອດຢ່າງຕໍ່ເນື່ອງ. ເພື່ອຫລີກລ້ຽງຜົນສະທ້ອນທີ່ຮ້າຍແຮງເຊັ່ນການເປັນໂຣກຫົວໃຈ, ທ່ານຕ້ອງ:
- ເຮັດໃຫ້ອາຫານຂອງທ່ານ“ ເປັນປົກກະຕິ”, ຄືໄປທີ່ຕາຕະລາງເລກ 9,
- ຍ້າຍຫຼາຍ, ຍ່າງ, ຍ່າງ,
- ເຊົາສູບຢາ
- ຮັກສາໂລກຄວາມດັນໂລຫິດແດງ,
- ດື່ມນໍ້າຫຼາຍໆ
- ຕິດຕາມແລະຄວບຄຸມລະດັບ cholesterol ແລະລະດັບນ້ ຳ ຕານ,
- ການປິ່ນປົວພະຍາດຕິດຕໍ່ທີ່ທັນເວລາ.
ການຮັກສາໂຣກ myocardial infarction ກັບໂລກເບົາຫວານຄວນໄດ້ຮັບການປະຕິບັດຢ່າງເຂັ້ມງວດຕາມ ຄຳ ແນະ ນຳ ຂອງທ່ານ ໝໍ. ການປະຕິບັດຕົນເອງແລະການຮັກສາທີ່ພຽງພໍຈະຫລີກລ້ຽງຈາກພາວະແຊກຊ້ອນພາຍຫຼັງທີ່ຫົວໃຈວາຍ.
ຄວາມສ່ຽງຕໍ່ການເປັນໂຣກຫົວໃຈແມ່ນເພີ່ມຂື້ນໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ແມ່ນແຕ່ຢູ່ໃນກຸ່ມທີ່ມີຄວາມບົກຜ່ອງດ້ານຄວາມອົດທົນຂອງທາດແປ້ງ, ນັ້ນກໍ່ຄືວ່າເປັນໂລກເບົາຫວານ. ແນວໂນ້ມນີ້ກ່ຽວຂ້ອງກັບບົດບາດຂອງອິນຊູລິນໃນການເຜົາຜະຫລານໄຂມັນ. ນອກເຫນືອໄປຈາກການເພີ່ມຂື້ນຂອງນ້ໍາຕານໃນເລືອດ, ການຂາດອິນຊູລິນກະຕຸ້ນ lipolysis ແລະການສ້າງຕັ້ງອົງການຈັດຕັ້ງຂອງ ketone.
ໃນເວລາດຽວກັນ, ລະດັບຂອງ triglycerides ໃນເລືອດເພີ່ມຂື້ນ, ການໄດ້ຮັບສານອາຊິດໄຂມັນໃນເລືອດເພີ່ມຂື້ນ. ປັດໄຈທີສອງແມ່ນການເພີ່ມຂື້ນຂອງການກ້າມເລືອດ, ການສ້າງກ້າມຂອງເສັ້ນເລືອດ. glucose ເພີ່ມຂື້ນເລັ່ງການສ້າງໂປຕີນ glycosylated, ການເຊື່ອມຕໍ່ຂອງມັນກັບ hemoglobin ລົບກວນການສົ່ງອົກຊີເຈນໃຫ້ກັບແພຈຸລັງ, ເຊິ່ງຊ່ວຍເພີ່ມ hypoxia.
ໃນໂລກເບົາຫວານຊະນິດທີ 2, ເຖິງວ່າຈະມີການເພີ່ມຂື້ນຂອງອິນຊູລິນໃນເລືອດແລະ hyperglycemia, ການປ່ອຍຕົວຂອງ insulin antagonists ເພີ່ມຂື້ນ. ໜຶ່ງ ໃນນັ້ນກໍ່ຄື somatotropin. ມັນຊ່ວຍເພີ່ມການແບ່ງຈຸລັງກ້າມເນື້ອໃນເສັ້ນເລືອດກ້ຽງແລະການເຈາະໄຂມັນຂອງໄຂມັນເຂົ້າໄປໃນພວກມັນ.
Atherosclerosis ຍັງກ້າວຫນ້າດ້ວຍປັດໃຈດັ່ງກ່າວ
- ໂລກອ້ວນ
- ໂລກຄວາມດັນເລືອດສູງ.
- ການສູບຢາ.
ເພື່ອອອກສຽງເຕືອນ, ໃຫ້ແລ່ນໄປຫາແພດຫົວໃຈເມື່ອມີອາການ ທຳ ອິດ, ຖ້າຄົນເຮົາມີຄວາມສ່ຽງ, ການກວດປະ ຈຳ ປີແມ່ນ ຈຳ ເປັນ.
ກຸ່ມສ່ຽງ: ຄົນທີ່ມີຍາດພີ່ນ້ອງຢູ່ໃນສາຍ ທຳ ອິດແລະທີສອງຂອງຍາດພີ່ນ້ອງທີ່ເປັນໂຣກຫົວໃຈ, ຄົນເຈັບທີ່ເປັນໂຣກຕັບແຂງຫລືໂຣກເບົາຫວານ, ຄົນເຈັບທີ່ມີຄວາມດັນເລືອດສູງໃນ 3 ກຸ່ມສ່ຽງ.
ການທີ່ບໍ່ໄດ້ໃຫ້ການຊ່ວຍເຫຼືອທາງການແພດໃນເວລາກັບການພັດທະນາການເປັນໂຣກຫົວໃຈສາມາດ ນຳ ໄປສູ່ການພັດທະນາໂຣກຫົວໃຈແລະເສັ້ນເລືອດໃນສະ ໝອງ.
ເຖິງແມ່ນວ່າ 10 ປີທີ່ຜ່ານມາ, ສະຖິຕິກ່ຽວກັບການສັງເກດການຂອງໂຣກ myocardial infarction ໃນຜູ້ຊາຍມີເກນອາຍຸຕັ້ງແຕ່ 50 ເຖິງ 60 ປີ, ແລະດຽວນີ້ຈາກ 40 ເຖິງ 50 ປີ.
ຂະບວນການ "ຟື້ນຟູສຸຂະພາບ" ຂອງພະຍາດແມ່ນເກີດມາຈາກຫລາຍໆເຫດຜົນ:
- ສິ່ງເສບຕິດຫຼາຍເກີນໄປຕໍ່ກັບນິໄສທີ່ບໍ່ດີ (ເຫຼົ້າແລະຢາສູບ),
- ການ ນຳ ໃຊ້ໄຂມັນ, ຂົ້ວ, ການສູບຢາເລື້ອຍໆ, ອາຫານເຜັດ,
- ການລະເລີຍສຸຂະພາບ.
ການຂາດການປິ່ນປົວພະຍາດບາງຢ່າງໃນໄລຍະຕົ້ນໆນີ້ເຮັດໃຫ້ການໂອນຍ້າຍຂອງເຂົາເຈົ້າໄປສູ່ປະເພດຂອງໂຣກຊໍາເຮື້ອ:
- ການປະກົດຕົວຂອງໂຣກເບົາຫວານ
- ທາດແປ້ງທີ່ບໍ່ຖືກຕ້ອງໃນຮ່າງກາຍ, ເຊິ່ງປະກອບສ່ວນໃຫ້ໂລກອ້ວນ,
- ການປະກົດຕົວຂອງພະຍາດຂອງຄວາມດັນໂລຫິດແດງ,
- ການປະກົດຕົວຂອງໂຣກ atherosclerosis,
- ພະຍາດກ້າມໃນເລືອດ
- ໄຂມັນໃນເລືອດເພີ່ມຂື້ນ,
- ຂາດການອອກ ກຳ ລັງກາຍຂອງຄົນ.
ເຫດຜົນທີ່ລະບຸໄວ້ຫຼາຍເທົ່າໃດແມ່ນກົງກັບວິຖີຊີວິດ, ສະຖານະພາບສຸຂະພາບຂອງຜູ້ຊາຍ, ຄວາມສ່ຽງສູງຕໍ່ການເປັນໂຣກຫົວໃຈວາຍ.
ການພັດທະນາຂອງໂຣກຫົວໃຈສາມາດປ້ອງກັນໄດ້:
- ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຕ້ອງຄິດຄືນໃຫມ່ກ່ຽວກັບວິຖີຊີວິດຂອງທ່ານ, ປະຖິ້ມນິໄສທີ່ບໍ່ດີ.
- ກິນຖືກ.
- ຮັບປະກັນຄວາມສະຫງົບສຸກຂອງລະບົບປະສາດ (ຫຼີກລ່ຽງຄວາມກົດດັນ, ຄວາມກົດດັນ).
- ຕິດຕາມກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍ (ການເຮັດວຽກແລະການພັກຜ່ອນທີ່ສົມດຸນ).
- ເຂົ້າໄປໃນກິລາ, ອີງຕາມລະດັບຂອງການອອກກໍາລັງກາຍທາງດ້ານຮ່າງກາຍ, ຄໍາແນະນໍາຂອງນັກຊ່ຽວຊານດ້ານຫົວໃຈ.
- ຢ້ຽມຢາມສະຖານທີ່ສະປາ.
ການມີອາຫານທີ່ສົມດຸນທີ່ຖືກຕ້ອງເຮັດໃຫ້ມີການຟື້ນຕົວໃຫ້ໄວຂື້ນ:
- ການປະຕິເສດໄຂມັນທັງ ໝົດ ຂອງຕົ້ນ ກຳ ເນີດຂອງສັດ, ໄຂມັນພືດ (ນໍ້າມັນທີ່ຖືກກັ່ນຕອງ) ແມ່ນຖືກອະນຸຍາດ.
- ທ່ານສາມາດກິນຊີດທີ່ມີໄຂມັນຕໍ່າ (ອັດຕາປະ ຈຳ ວັນບໍ່ເກີນ 200 ກຼາມ).
- ສັດປີກແລະອາຫານທະເລທີ່ມີໄຂມັນຕ່ ຳ ຄວນໄດ້ຮັບການອົບຫຼືຕົ້ມ.
- ໝາກ ໄມ້ສົດ, ນ້ ຳ ໝາກ ໄມ້ຄວນເອົາເຂົ້າໃນອາຫານປະ ຈຳ ວັນຂອງຄົນເຈັບ.
- ໃຊ້ອາຫານທີ່ມີຄໍເລດເຕີຣອນດ້ວຍຄວາມລະມັດລະວັງ.
- ການກິນເກືອແມ່ນຖືກ ຈຳ ກັດຢ່າງເຂັ້ມງວດ (ການກິນປະ ຈຳ ວັນ 5 ກຼາມ).
- ການປະຕິເສດຈາກທຸກປະເພດຂອງການສູບຢາ, ຂົ້ວ, ເຄັມແລະເຜັດ, ຈາກຜະລິດຕະພັນທີ່ມີທາດເຫຼົ້າ, ກາເຟແລະຄາເຟອີນ.
ຖ້າທ່ານພົບຂໍ້ຜິດພາດ, ກະລຸນາເລືອກສິ້ນສ່ວນຂອງຂໍ້ຄວາມແລະກົດ Ctrl Enter.
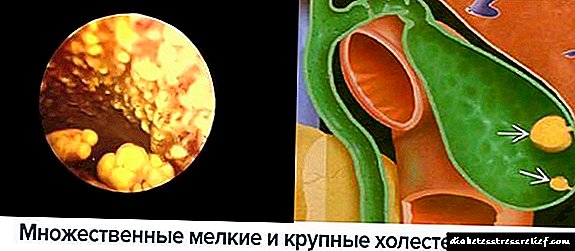
ດັ່ງທີ່ໄດ້ກ່າວມາຂ້າງເທິງ, ສາເຫດຕົ້ນຕໍຂອງການເປັນໂຣກ myocardial infarction ແມ່ນໂຣກຫົວໃຈວາຍ. ນີ້ແມ່ນການແຄບລົງຂອງເສັ້ນເລືອດໃນເສັ້ນເລືອດ, ເຊິ່ງມັກຈະເປັນຜົນມາຈາກການວາງຕົວຂອງໄຂມັນທີ່ເປັນໄຂມັນຢູ່ເທິງຝາຂອງເສັ້ນເລືອດແດງ. ແຜ່ນເຫຼົ່ານີ້ ນຳ ໄປສູ່ການເກີດກ້ອນຫີນຢູ່ຕາມຝາທາງໃນຂອງເສັ້ນເລືອດເຊິ່ງສາມາດສະກັດກັ້ນການໄຫລວຽນຂອງເລືອດບາງສ່ວນ.
ໃນເວລາດຽວກັນ, ປາຍຂອງແຜ່ນຄໍເລດເຕີຣອນດັ່ງກ່າວສາມາດເຊາະເຈື່ອນຄ່ອຍໆ (ມີການເຊາະເຈື່ອນຂອງພື້ນລຸ່ມຂອງສາຍນ້ ຳ ທີ່ເກີດຈາກການໄຫຼຂອງນ້ ຳ). ຮ່າງກາຍພະຍາຍາມທີ່ຈະ“ ຜະນຶກ” ປາຍຂອງເນື້ອເຍື່ອທີ່ໃຫຍ່ໂດຍການຊ່ວຍເຫຼືອຂອງການສະສົມແຜ່ນເລືອດທີ່ເອີ້ນວ່າເມັດເລືອດ, ເຊິ່ງ ນຳ ໄປສູ່ການສ້າງກ້າມກ້າມ.
ໃນຂະນະທີ່ກ້າມຈະເຕີບໃຫຍ່ຂະ ໜາດ, ເສັ້ນເລືອດແດງແຄບລົງເປັນຄ່າທີ່ ສຳ ຄັນ, ຫຼືຖືກກີດຂວາງ ໝົດ. ໃນເວລາທີ່ຂະບວນການທີ່ໄດ້ອະທິບາຍຂ້າງເທິງນີ້ເຮັດໃຫ້ການໄຫຼວຽນຂອງເລືອດໄຫຼລົງໄປຫາກ້າມຊີ້ນຫົວໃຈ, ພວກເຂົາເວົ້າກ່ຽວກັບສະພາບເຊັ່ນ angina pectoris. ຖ້າການໄຫຼວຽນຂອງເລືອດຖືກປິດລ້ອມຢ່າງເຕັມທີ່, ກ້າມເນື້ອຫົວໃຈ (myocardium) ຕົວຈິງຕາຍ, ແລະພວກເຂົາເວົ້າເຖິງໂຣກຫົວໃຈວາຍ (ຫຼືໂຣກລະບົບອັກເສບ myocardial infarction).
ໃນຄົນທີ່ບໍ່ມີທາດແປ້ງທາດແປ້ງຄາໂບໄຮເດຣດແລະຜູ້ທີ່ເປັນໂລກເບົາຫວານ, ອາການຂອງໂຣກ myocardial infarction ສາມາດແຕກຕ່າງກັນຢ່າງຫຼວງຫຼາຍ. ໂດຍປົກກະຕິແລ້ວ, ທຸກຢ່າງແມ່ນຂື້ນກັບຄວາມຍາວຂອງພະຍາດ: ໄລຍະເວລາຂອງພະຍາດເບົາຫວານດົນ, ອາການຂອງການເປັນໂຣກຫົວໃຈ ໜ້ອຍ ລົງ, ເຊິ່ງມັກຈະເຮັດໃຫ້ການບົ່ງມະຕິພົບຄວາມຫຍຸ້ງຍາກ.
ລັກສະນະຕົ້ນຕໍຂອງອາການຂອງການລົບກວນການໄຫຼວຽນຂອງໂຣກ myocardial ສ້ວຍແຫຼມ - ອາການເຈັບຫນ້າເອິກ - ໃນໂຣກເບົາຫວານແມ່ນລະດັບອອກມາຫລືອາດຈະບໍ່ມີເລີຍ. ນີ້ແມ່ນເນື່ອງມາຈາກຄວາມຈິງທີ່ວ່າເນື້ອເຍື່ອປະສາດໄດ້ຮັບຜົນກະທົບຈາກລະດັບນ້ ຳ ຕານສູງ, ແລະນີ້ເຮັດໃຫ້ການຫຼຸດຜ່ອນຄວາມອ່ອນໄຫວຂອງອາການເຈັບ. ຍ້ອນປັດໃຈນີ້, ອັດຕາການຕາຍແມ່ນເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍ.
ອາການໂລກເບົາຫວານສາມາດກັງວົນໄດ້ແນວໃດຖ້າລາວເປັນໂຣກຫົວໃຈວາຍ? ຄົນເຈັບອາດຈະສັງເກດເງື່ອນໄຂດັ່ງຕໍ່ໄປນີ້:
- ຄວາມເຈັບປວດ, ຄວາມຮູ້ສຶກຂອງການບີບອັດຢູ່ຫລັງ sternum,
- ມືເບື້ອງຊ້າຍສູນເສຍຄວາມແຮງ, ຄວາມຮູ້ສຶກເຈັບປວດໃນນັ້ນ,
- ຄວາມເຈັບປວດໃນຄາງກະໄຕລຸ່ມສາມາດສັງເກດໄດ້ຢູ່ເບື້ອງຊ້າຍ, ເບິ່ງບໍ່ສະບາຍ,
- ການລະເມີດທີ່ດີຂອງສະຫວັດດີພາບ, ຈຸດອ່ອນ,
- ມີຄວາມຮູ້ສຶກລົບກວນໃນວຽກງານຂອງຫົວໃຈ,
- ລົມຫາຍໃຈສັ້ນເກີດຂື້ນ
- ຄວາມອ່ອນເພຍ, ວິນຫົວ.
ເນື່ອງຈາກວ່າຂະບວນການຟື້ນຟູທັງ ໝົດ ແມ່ນມີຄວາມບົກຜ່ອງໃນໂຣກເບົາຫວານ, ການພັດທະນາຂອງໂຣກເສັ້ນເລືອດໃນກະດູກສັນຫຼັງໃຫຍ່ໆເກີດຂື້ນເລື້ອຍໆກ່ວາຄົນທີ່ບໍ່ເປັນໂລກເບົາຫວານ. ຜົນສະທ້ອນຂອງການໂຈມຕີຫົວໃຈນີ້ແມ່ນຍາກຫຼາຍ.
ໃນໂລກເບົາຫວານ, ຄວາມເສຍຫາຍຂອງ ischemic ຕໍ່ອະໄວຍະວະຫົວໃຈແມ່ນສັບສົນແລະຍາກ. ທີ່ຂ້ອນຂ້າງມັກ, ຄວາມລົ້ມເຫຼວຂອງຫົວໃຈເກີດຂື້ນ, ໂລກຂໍ້ອັກເສບ, ເສັ້ນປະສາດສະຫມອງຫຼືການໂຈມຕີຫົວໃຈສະແດງຕົວຂອງມັນເອງໃນຮູບແບບສ້ວຍແຫຼມ.
ເພື່ອກວດພົບການເລີ່ມຕົ້ນຂອງການໂຈມຕີຢ່າງທັນເວລາ, ຈົ່ງເອົາໃຈໃສ່ກັບສັນຍານເຫຼົ່ານີ້:
- ເຈັບເລັກນ້ອຍໃນ ລຳ ຕົ້ນ,
- ຄວາມຮູ້ສຶກຂອງ constriction ໃນຫົວໃຈ,
- ອ່ອນເພຍຢ່າງກະທັນຫັນ, ເສື່ອມສະພາບຢູ່ໃນສະພາບທົ່ວໄປ,
- ລົມຫາຍໃຈສັ້ນ
- ການລົບກວນຈັງຫວະຫົວໃຈ,
- ວິນຫົວ
- irradiation (ການແຜ່ກະຈາຍ) ຂອງຄວາມເຈັບປວດໃນຄໍ, ແຂນຊ້າຍ, ຄາງກະໄຕລຸ່ມ, ແຂ້ວ.
ຖ້າໂຣກເບົາຫວານມີຮູບແບບທີ່ເປັນໂຣກຫົວໃຈວາຍ, ຫຼັງຈາກນັ້ນອາການອື່ນໆກໍ່ອາດຈະເກີດຂື້ນ:
- ເຈັບທ້ອງຢ່າງຮຸນແຮງ,
- arrhythmia ຮ້າຍແຮງ,
- ການປ່ຽນແປງຂອງອຸນຫະພູມຮ່າງກາຍ
- ສະຫຼົບ
- ເປັນ ອຳ ມະພາດ
- ຄວາມດັນເລືອດຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ.
ເນື່ອງຈາກຄວາມລົ້ມເຫຼວຂອງການໄຫຼວຽນຂອງໂຣກສ້ວຍແຫຼມ, ໂຣກປອດແຫ້ງ, ໂຣກຊshockອກ cardiogenic, ຄວາມເສຍຫາຍຂອງຫມາກໄຂ່ຫຼັງແລະເງື່ອນໄຂອັນຕະລາຍຕໍ່ຊີວິດອື່ນໆກໍ່ເກີດຂື້ນ.
ໃນກໍລະນີຂອງການເປັນໂຣກຫົວໃຈ, ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະໃຫ້ການຊ່ວຍເຫຼືອກ່ອນ. ນີ້ແມ່ນມີຄວາມ ຈຳ ເປັນໂດຍສະເພາະແມ່ນໂລກເບົາຫວານ.
ສິ່ງທີ່ຄວນເຮັດ:
- ດ່ວນໂທຫາທີມງານຂົນສົ່ງຄົນເຈັບ,
- ໃຫ້ຜູ້ເຄາະຮ້າຍມີທ່າທີ່ສະດວກສະບາຍຢູ່ເທິງຕຽງ,
- ວັດແທກຄວາມດັນເລືອດ
- ໃນຄວາມກົດດັນຕໍ່າ, ຫົວຂອງຄົນເຈັບຄວນຈະຢູ່ໃນລະດັບຂອງຂາເພື່ອໃຫ້ເລືອດເຂົ້າໄປໃນສະ ໝອງ, ໃນອັດຕາທີ່ສູງ, ຫົວຄວນຈະຢູ່ ເໜືອ ລະດັບຂອງຕ່ ຳ ສຸດ,
- ເປີດປຸ່ມ, ແກ້ສາຍ,
- ເປີດປ່ອງຢ້ຽມ
- ວາງ nitroglycerin ພາຍໃຕ້ລີ້ນ,
- ໃຫ້ໃຊ້ເວລາ tincture valerian.
ມາດຕະການປິ່ນປົວໃນໂຮງ ໝໍ:
- ກ່ອນອື່ນ ໝົດ, ມັນເປັນສິ່ງ ຈຳ ເປັນທີ່ຈະເຮັດໃຫ້ລະດັບນ້ ຳ ຕານປົກກະຕິ, ເພາະວ່າອັດຕາສູງຈະເຮັດໃຫ້ສະພາບສັບສົນຕື່ມອີກຫຼັງຈາກທີ່ເປັນໂຣກຫົວໃຈ. ໃນປະເພດທໍາອິດ, ການປິ່ນປົວດ້ວຍ insulin ແມ່ນຖືກນໍາໃຊ້, ເຊິ່ງຖືກກໍານົດໂດຍຜູ້ຊ່ຽວຊານດ້ານ endocrinologist. ເພື່ອຫຼຸດຜ່ອນນໍ້າຕານໃນປະເພດທີສອງ, ການກະກຽມກຸ່ມ sulfonylurea ແມ່ນຖືກ ກຳ ນົດ, ສ່ວນຫຼາຍແມ່ນ Metformin, Diabeton. ຢາຊະນິດອື່ນທີ່ຊ່ວຍຫຼຸດລະດັບນ້ ຳ ຕານໃນເລືອດສາມາດ ນຳ ໃຊ້ໄດ້: Siafor, Avandia, Metaglip, Acarbose. ຖ້າເປັນໂຣກເບົາຫວານຫລັງຈາກໂຣກຫົວໃຈຈະພັດທະນາໂຣກຫົວໃຈວາຍ, ໂຣກຫົວໃຈວາຍແລະອາການແຊກຊ້ອນອື່ນໆ, ຄວນໂອນຍ້າຍມັນໄປອິນຊູລິນ.
- ເພື່ອເຮັດໃຫ້ການເຮັດວຽກຂອງລະບົບ ໝູນ ວຽນປົກກະຕິ, ຕົວແທນ anticoagulant (ເປັນຢາລະລາຍເລືອດ) ຖືກ ກຳ ນົດ: Aspirin, Heparin, Clopidogrel.
- ໃຫ້ແນ່ໃຈວ່າທ່ານໃຊ້ຢາຕ້ານອາການຊືມເສົ້າຖ້າມີໂຣກ atherosclerosis (Lovastatin, Liponor, Rosuvastatin).
- ດ້ວຍການກະຕຸ້ນຄວາມດັນເລືອດ, ຢາທີ່ ເໝາະ ສົມແມ່ນຖືກ ກຳ ນົດ.
- ພວກເຂົາພະຍາຍາມ ກຳ ຈັດຜົນສະທ້ອນຂອງການໂຈມຕີຫົວໃຈຜ່ານຢາທີ່ໃຊ້ ສຳ ລັບໂຣກຫົວໃຈວາຍ (ໂຣກຫົວໃຈເປັນຂອງກຸ່ມນີ້). ເຫຼົ່ານີ້ແມ່ນ beta-blockers (Concor, Acridylol), nitrates (Isosorbide, Nitroglycerin), ຕົວຍັບຍັ້ງ ACE (Enalapril, Captopril).
ຮູບພາບຂອງຫຼັກສູດຂອງການ infarction myocardial, ເຊິ່ງລວມກັບພະຍາດເບົາຫວານ, ມີລັກສະນະຂອງຕົນເອງ. ດັ່ງທີ່ໄດ້ກ່າວມາແລ້ວ, MI ໃນຜູ້ທີ່ເປັນໂລກເບົາຫວານແມ່ນມີຄວາມຫຍຸ້ງຍາກ, ສັບສົນຍ້ອນການເຮັດກິດຈະ ກຳ ຂອງຫົວໃຈອ່ອນເພຍ, ຈົນເຖິງການຈັບກຸມຫົວໃຈຄົບຖ້ວນ. ການປະສົມປະສານຂອງໂຣກ hypertension ກັບໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ myocardial dystrophy ນໍາໄປສູ່ການເປັນໂຣກເສັ້ນເລືອດຂອງຫົວໃຈ, fraught ກັບການກະດູກຫັກຂອງກ້າມເນື້ອຫົວໃຈ.
ສຳ ລັບການອັກເສບ myocardial infarction, ຮູບແບບຕໍ່ໄປນີ້ແມ່ນລັກສະນະ:
- ເຈັບປວດ, ດ້ວຍການໂຈມຕີທີ່ຍາວນານຂອງຄວາມເຈັບປວດຢູ່ຫລັງ sternum,
- ທ້ອງ, ມີອາການຂອງ“ ທ້ອງສ້ວຍ”,
- ເຊື່ອງໄວ້ ("dumb", ບໍ່ເຈັບປວດ),
- arrhythmic, ມີການສະແດງຂອງ arrhythmia ແລະ tachycardia,
- ສະຫມອງ, ປະກອບໂດຍ paresis, ເປັນອໍາມະພາດ, ສະຕິພິການ.

ໄລຍະເວລາຂອງໄລຍະສ້ວຍແຫຼມແມ່ນ 1-1.5 ອາທິດ. ມີຄວາມດັນເລືອດຫຼຸດລົງ, ອຸນຫະພູມເພີ່ມຂື້ນ.
ໃນໄລຍະສ້ວຍແຫຼມ, ສະພາບການທີ່ອັນຕະລາຍດັ່ງກ່າວສາມາດເກີດຂື້ນ:
- ໂຣກປອດບວມ,
- ການຢຸດເຊົາການກັ່ນຕອງຕັບອັກເສບ,
- ຊcardອກ cardiogenic.
ຖ້າທ່ານປະຕິບັດຕໍ່ສຸຂະພາບຂອງທ່ານດ້ວຍຄວາມເຄົາລົບ, ຫຼັງຈາກນັ້ນຄວາມເປັນໄປໄດ້ຂອງການພັດທະນາການໂຈມຕີຫົວໃຈ (ການຕິດເຊື້ອກ່ອນໄວອັນຄວນ) ສາມາດພົບເຫັນລ່ວງຫນ້າໂດຍອາການເລີ່ມຕົ້ນ, ເຊິ່ງເອີ້ນວ່າການປະຕິບັດກ່ອນ.
- - ນີ້ແມ່ນອາການເຈັບທີ່ເຈັບບໍລິເວນ ໜ້າ ເອິກ, ແຂນຊ້າຍຫລືແຂນບ່າໄຫລ່, ມີການອອກ ກຳ ລັງກາຍຂອງຄົນ.
- ການພັດທະນາຂອງລົມຫາຍໃຈສັ້ນ.
- ການປະກົດຕົວຂອງສະພາບການຂາດອົກຊີເຈນໃນຄົນເຈັບ (ຄົນເຈັບ suffocates).
ອາດຈະມີອາການຂອງໂຣກຫົວໃຈວາຍໃນຜູ້ຊາຍ:
- ເຈັບຢູ່ແຂນເບື້ອງຊ້າຍ, ຄໍ, ເຈັບແຂ້ວ,
- ອາການເຈັບຫນ້າເອິກຂອງລັກສະນະ antispasmodic (ແຕ່ລະໄລຍະ),
- ການຂາດອົກຊີເຈນ (ອາການຂອງການຫາຍໃຈ)
- ສະພາບການຊ້າລົງທົ່ວໄປ (ຄ້າຍຄືກັບສະພາບໄຂ້ຫວັດໃຫຍ່),
- ຫຼຸດຄວາມດັນເລືອດ
- ຈາກຂ້າງຂອງຫົວໃຈ, ອາການຜິດປົກກະຕິແມ່ນສັງເກດເຫັນ (ໂດຍບໍ່ມີການອອກ ກຳ ລັງກາຍພິເສດ),
- ການມີເຫື່ອອອກແຮງ.
ໜຶ່ງ ໃນອາການຫຼັກຂອງການເປັນໂຣກຫົວໃຈວາຍແມ່ນອາການເຈັບປວດສ້ວຍແຫຼມຂອງລັກສະນະກົດທີ່ຢູ່ທາງຫລັງຂອງ sternum, ເຊິ່ງເຮັດໃຫ້ຮ່າງກາຍເບື້ອງຊ້າຍສູງ, ມີດບ່າ, ແຂນ, ຄໍ.
ມີກໍລະນີມີສ່ວນຮ່ວມແລະດ້ານຂວາ, ແຕ່ມັນກໍ່ເປັນເລື່ອງທີ່ຫາຍາກ.

ສະພາບການທີ່ເຈັບປວດຈະແກ່ຍາວເຖິງນາທີຫລືຫລາຍຊົ່ວໂມງ, ບໍ່ຄ່ອຍຈະມີມື້.
ນອກ ເໜືອ ຈາກຄຸນລັກສະນະຫຼັກ, ມັນຍັງມີອີກ:
- ຄວາມບວມຂອງ ໜ້າ ເອິກແລະເບື້ອງຊ້າຍດ້ານເທິງ,
- ອາການປວດຮາກ, ບາງຄັ້ງປະກອບດ້ວຍອາການປວດຮາກ,
- ລາວໂຍນຄົນເຈັບອອກເຫື່ອເຢັນ
- ຄວາມອ່ອນແອໃນທົ່ວຮ່າງກາຍ,
- ການປະກົດຕົວຂອງການເຮັດວຽກຂອງຫົວໃຈ arrhythmic.
ດ້ວຍການອັກເສບ myocardial infarction, ຄວາມດັນເລືອດຂອງຄົນເຈັບສາມາດເພີ່ມຂື້ນຫຼືຍັງຄົງຢູ່ໃນຂອບເຂດປົກກະຕິ.
ໃນມື້ ທຳ ອິດແມ່ນມີຄວາມກົດດັນເພີ່ມຂື້ນເລື້ອຍໆຕໍ່ກັບຕົວຊີ້ວັດຂອງ 190/100 ໃນຄົນທີ່ບໍ່ໄດ້ຮັບຄວາມເດືອດຮ້ອນຈາກໂລກຄວາມດັນໂລຫະ. ໃນອີກ 2 ມື້ຂ້າງ ໜ້າ ມີແຮງກົດດັນຫຼຸດລົງ. ໃນວັນທີ 4 ຂອງການອັກເສບ myocardial, ຄວາມກົດດັນເລີ່ມຕົ້ນຂື້ນອີກເທື່ອ ໜຶ່ງ, ແຕ່ວ່າບໍ່ຮອດຈຸດ ໝາຍ ມື້ ທຳ ອິດ.
ບັນດາທ່ານ ໝໍ ຕິດຕາມກວດກາສະພາບຄວາມດັນເລືອດຢ່າງເຂັ້ມງວດໃນເວລາທີ່ເປັນໂຣກຫົວໃຈເພື່ອບໍ່ເຮັດໃຫ້ສະຖານະການສັບສົນ.
ຫຼັງຈາກທີ່ຫົວໃຈວາຍຢູ່ຂາ (ໃນກໍລະນີທີ່ບໍ່ມີສັນຍານອອກສຽງ), ຄົນເຈັບຕ້ອງໄດ້ຖືກສົ່ງໄປໂຮງ ໝໍ ເພື່ອກວດສຸຂະພາບໂດຍດ່ວນ.

ເມື່ອມີອາການດັ່ງຕໍ່ໄປນີ້:
- ໂຣກປອດບວມເກີດຂື້ນ
- ຄວາມດັນເລືອດຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ,
- Pallor ຂອງຜິວຫນັງ,
- ການລະເມີດຂອງຈັງຫວະຂອງຫົວໃຈ.
ດ້ວຍການເລີ່ມຕົ້ນຂອງອາການຂອງການເປັນໂຣກຫົວໃຈວາຍ, ຄົນເຮົາຕ້ອງການຄວາມຊ່ວຍເຫຼືອຢ່າງຮີບດ່ວນ.
ການຊ່ວຍເຫຼືອຄັ້ງ ທຳ ອິດ ສຳ ລັບອາການຂອງໂຣກຫົວໃຈວາຍໃນຜູ້ຊາຍ:
- ໜ້າ ເອິກຟຣີ (ເອົາເສື້ອແລະເສື້ອທີ່ບໍ່ມີແຂນອອກ).
- ໃສ່ເມັດ nitroglycerin ພາຍໃຕ້ລີ້ນ.
- ວາງຄົນເຈັບໃສ່ພື້ນທີ່ແຂງ, ຮັບປະກັນການພັກຜ່ອນຂອງລາວຈົນກວ່າລົດສຸກເສີນຈະມາຮອດ.
- ໃຫ້ອາກາດສົດ (ເປີດປ່ອງຢ້ຽມແລະປະຕູ).
- ໂທຫາລົດສຸກເສີນ.
- ມີຄວາມດັນເລືອດສູງ, ມີພຽງແຕ່ 1/2 ຂອງແທັບເລັດ analgin ເທົ່ານັ້ນທີ່ຖືກອະນຸຍາດ.
- ຫຼັງຈາກ 5 ນາທີ, ຖ້າລົດສຸກເສີນບໍ່ໄດ້ໄປຮອດ, ໃຫ້ເອົາຢາເມັດ nitroglycerin ເມັດທີສອງ, ຫຼັງຈາກຮັບປະກັນວ່າຄວາມດັນບໍ່ຕໍ່າເກີນໄປ.
ເມື່ອມາຮອດລົດສຸກເສີນ, ຮວບຮວມເອກະສານທີ່ ຈຳ ເປັນຕ່າງໆຂອງຄົນເຈັບແລະ ນຳ ສົ່ງໃຫ້ພະແນກໂຮງ ໝໍ.
ໃນຫຼາຍວິທີ, ຜົນສະທ້ອນຫຼັງຈາກທີ່ຫົວໃຈວາຍຢ່າງກວ້າງຂວາງໃນຜູ້ຊາຍແມ່ນຂື້ນກັບວິຖີຊີວິດຂອງລາວ, ນິໄສທີ່ບໍ່ດີ, ຄວາມລັງເລໃຈທີ່ຈະປະຖິ້ມເຊິ່ງ ນຳ ໄປສູ່ການເປັນໂຣກຫົວໃຈຊ້ ຳ ອີກຫຼືຕາຍ.
ຜົນໄດ້ຮັບອາດຈະສັງເກດເຫັນ:
- ການພັດທະນາຂອງ pathology ຂອງຄວາມລົ້ມເຫຼວຂອງຫົວໃຈ,
- ໂຣກປອດບວມ
- ຮອຍແຕກຂອງເນື້ອເຍື່ອກ້າມເນື້ອຫົວໃຈ.
ສຳ ລັບການປ້ອງກັນແລະຮັກສາຜົນສະທ້ອນຂອງການຕິດເຊື້ອ myocardial infarction, ວິທີການແລະວິທີການອື່ນໆຂອງຊາວບ້ານແມ່ນໃຊ້: ຢາສະ ໝຸນ ໄພ, ການຮັກສາດ້ວຍທັນຍາພືດແລະອາຫານ.
- ຢາສະຫມຸນໄພແມ່ນຢາທີ່ອີງໃສ່ສະຫມຸນໄພທີ່ເຮັດໃຫ້ການເຮັດວຽກຂອງຫົວໃຈເປັນປົກກະຕິ. ຜົນກະທົບຂອງພວກມັນມີຈຸດປະສົງໃນການ ກຳ ຈັດຄວາມວຸ້ນວາຍຂອງເສັ້ນເລືອດ, ກຳ ຈັດທາດແຫຼວທີ່ເກີນ, ເຮັດໃຫ້ຄວາມດັນເລືອດປົກກະຕິ, ຫຼຸດໄຂມັນໃນຄໍເລສເຕີໂຣນ. ພືດຊະນິດນີ້ປະກອບມີ hawthorn, motherwort, arnica ພູ, stigmas ສາລີ, calendula, valerian.
້ ຳ ຕົ້ມ hawthorn ປະກອບມີ ໝາກ ໄມ້ ໜຶ່ງ ບ່ວງແລະຈອກ ນຳ ້ຕົ້ມ. infuse ເຄື່ອງດື່ມຄວນຈະເປັນຢ່າງຫນ້ອຍເຄິ່ງຊົ່ວໂມງ, ດື່ມໃນຕອນເຊົ້າ, ໃນຕອນແລງ, ເຄິ່ງຈອກ.
ສຳ ລັບ tincture ຂອງສະຕໍເບີຣີ, ດອກກຸຫລາບປ່າ, ໃບໄມ້ແລະ ໝາກ ໄມ້ 50 ຊະນິດຂອງພືດເຫລົ່ານີ້ແມ່ນ ຈຳ ເປັນ. ວັດຖຸດິບທີ່ກຽມໄວ້ແມ່ນຕ້ອງໄດ້ຕົ້ມໃສ່ນ້ ຳ 500 ມລໃສ່ນ້ ຳ ອຸ່ນໃນ ໜຶ່ງ ສ່ວນສີ່ຂອງຊົ່ວໂມງ. ຫຼັງຈາກນັ້ນ, ນ້ ຳ ຕົ້ມຕ້ອງໄດ້ຕື່ມໃສ່ຢາທີ່ຖືກກັ່ນຕອງເພື່ອໃຫ້ໄດ້ປະລິມານເດີມ. ດື່ມ 2 ຄັ້ງຕໍ່ມື້ກ່ອນອາຫານ, 0.5 ຈອກ.
- ການຮັກສາທັນຍະພືດປະກອບດ້ວຍການກິນເຂົ້າສາລີ, ເຂົ້າບາເລ, ເຂົ້າສາລີ. ກ່ອນອື່ນ ໝົດ ເມັດພືດຕ້ອງໄດ້ຮັບການອະນາໄມດ້ວຍວິທີແກ້ໄຂທາດມັງກອນ 25% ແລະ ນຳ ໄປຕົ້ມດ້ວຍນ້ ຳ ຕົ້ມ. ສຳ ລັບການແຕກງອກ, ເມັດພືດຄວນເອົາໃສ່ໃນຖັງທີ່ມີປະລິມານ 500 ມລ, ຖອກນ້ ຳ ໝົດ. ຫລັງຈາກ 10 ວັນ, ເມື່ອວັດຖຸດິບດູດເອົາອາກາດແລະນໍ້າ, ມັນຕ້ອງຖືກເນົ່າເປື່ອຍຕາມພື້ນທີ່ຮາບພຽງເຊິ່ງວາງຜ້າປຽກ. ຢູ່ເທິງສຸດຂອງເມັດພືດທີ່ທ່ານຈໍາເປັນຕ້ອງປົກດ້ວຍຜ້າປຽກ. ພາຍຫຼັງ 2 ວັນ, ຂະ ໜາດ ຂອງງອກຈະບັນລຸເຖິງ 1 ຊມ, ຫຼັງຈາກນັ້ນພວກມັນກຽມພ້ອມ ສຳ ລັບ ນຳ ໃຊ້.
- ອາຫານບາງຊະນິດມີສານທີ່ຊ່ວຍຟື້ນຟູ, ເຮັດໃຫ້ລະບົບຫຼອດເລືອດຫົວໃຈແຂງແຮງ. ເພື່ອຂະຫຍາຍເສັ້ນເລືອດ, ປັບປຸງການສະ ໜອງ ເລືອດໃຫ້ແກ່ຫົວໃຈແມ່ນສາມາດນ້ ຳ ມັນພືດ, ແກ່ນ ໝາກ ໄມ້, ນໍ້າເຜິ້ງ.
ປັດໃຈສ່ຽງທີ່ຈະເປັນໂຣກຫົວໃຈວາຍໃນໂຣກເບົາຫວານ
ດ້ວຍໂຣກຫົວໃຈວາຍ, ລວມທັງຫລັງຈາກໂຣກຫົວໃຈວາຍ, ໂຣກເບົາຫວານ, ໂຣກຫົວໃຈວາຍ, ໂຣກຫົວໃຈວາຍທົ່ວໄປ, ມີຄວາມຄືບ ໜ້າ ໄວ. ການປະກົດຕົວຂອງໂຣກເບົາຫວານເຮັດໃຫ້ມັນຍາກທີ່ຈະປະຕິບັດການຜ່າຕັດເສັ້ນເລືອດແດງ. ສະນັ້ນ, ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ ຈຳ ເປັນຕ້ອງເລີ່ມປິ່ນປົວພະຍາດຫົວໃຈໃຫ້ໄວທີ່ສຸດ.

ແລະແຜນການກວດກາ ສຳ ລັບຄົນເຈັບດັ່ງກ່າວ ຈຳ ເປັນລວມມີການກວດຄວາມກົດດັນໃນຊ່ວງ ECG, ການກວດສອບຈັງຫວະແລະການ ກຳ ຈັດ ECG ໃນເວລາກາງເວັນ. ນີ້ແມ່ນສະແດງໂດຍສະເພາະ ສຳ ລັບການສູບຢາແບບບໍ່ສະ ໝໍ່າ ສະ ເໝີ, ໂລກອ້ວນທ້ອງ, ໂລກຄວາມດັນໂລຫິດແດງ, ເພີ່ມທະວີການ triglycerides ໃນເລືອດ, ແລະຫຼຸດລົງ lipoproteins ທີ່ມີຄວາມ ໜາ ແໜ້ນ ສູງ.
ໃນການເກີດຂື້ນຂອງ infarction myocardial, ເຊັ່ນດຽວກັນກັບໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເບົາ, ມີບົດບາດ. ເພາະສະນັ້ນ, ເມື່ອຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານພົບວ່າມີຍາດພີ່ນ້ອງໃກ້ຊິດຜູ້ທີ່ເປັນໂຣກ myocardial infarction, angina ທີ່ບໍ່ ໝັ້ນ ຄົງ, ຫຼືໂຣກອື່ນໆທີ່ເປັນໂຣກຫົວໃຈວາຍ, ລາວໄດ້ຖືກຖືວ່າມີຄວາມສ່ຽງສູງຕໍ່ການເປັນໂຣກເສັ້ນເລືອດໃນເສັ້ນເລືອດ.
ນອກຈາກນັ້ນ, ປັດໃຈເພີ່ມເຕີມທີ່ເຮັດໃຫ້ເກີດໂຣກຫົວໃຈຮ້າຍແຮງໃນຜູ້ປ່ວຍໂຣກເບົາຫວານແມ່ນ:
- ໂຣກເສັ້ນເລືອດໃນເສັ້ນເລືອດອັກເສບສ່ວນປະກອບ, enditisitis obliterating, vasculitis.
- ໂຣກໂຣກເບົາຫວານໃນໂຣກເບົາຫວານ
- ໂຣກ nephropathy ກ່ຽວກັບໂຣກເບົາຫວານກັບໂຣກ albuminuria.
- ຄວາມຜິດປົກກະຕິຂອງກ້າມ
- ພະຍາດ Dyslipidemia
- ປະຫວັດຄອບຄົວ (ປະຫວັດຄອບຄົວຂອງພະຍາດ) ທີ່ກ່ຽວຂ້ອງກັບໂຣກຫົວໃຈ.
- ຄວາມດັນເລືອດສູງທີ່ບໍ່ສາມາດຄວບຄຸມໄດ້.

ຖ້າມັນເປັນໄປບໍ່ໄດ້ທີ່ຈະຫລີກລ້ຽງປັດໃຈສ່ຽງດັ່ງກ່າວທີ່ເປັນປະຫວັດຄອບຄົວຂອງໂຣກຫົວໃຈ, ຫຼັງຈາກນັ້ນ, ປັດໃຈສ່ຽງອື່ນໆທັງ ໝົດ ສາມາດຄວບຄຸມໄດ້ເພື່ອຫຼຸດຜ່ອນຄວາມສ່ຽງໃນການເປັນໂຣກ myocardial infarction. ປັດໃຈອັນຕະລາຍທີ່ສຸດທີ່ເພີ່ມຄວາມສ່ຽງຕໍ່ການເປັນໂຣກຫົວໃຈຢ່າງຫຼວງຫຼາຍແມ່ນຄວາມດັນເລືອດຜິດປົກກະຕິ (ນ້ ຳ ໜັກ), ນ້ ຳ ໜັກ ເກີນ, ນ້ ຳ ຕານສູງ, ໄຂມັນແລະການສູບຢາ.
ໂລກເບົາຫວານແມ່ນມີສອງຊະນິດທີ່ແຕກຕ່າງກັນຢ່າງສິ້ນເຊີງ, ມີຄວາມຄ້າຍຄືກັນໃນສິ່ງດຽວ - ສ່ວນເກີນຂອງນ້ ຳ ຕານໃນເລືອດ. ຖ້າພວກເຮົາສົນທະນາກ່ຽວກັບກົນໄກການພັດທະນາ, ຫຼັງຈາກນັ້ນໃນກໍລະນີ ທຳ ອິດສາເຫດອາດຈະເປັນການຕິດເຊື້ອ, ຄວາມກົດດັນ, ເຊື້ອສາຍພັນທະມິດ, ໃນຄັ້ງທີສອງ - ສ່ວນຫຼາຍມັກເປັນໂລກອ້ວນ, hypertension, atherosclerosis ຂອງເສັ້ນເລືອດ. ປັດໃຈທັງ ໝົດ ນີ້ກ່ຽວຂ້ອງໂດຍກົງກັບວຽກງານຂອງຫົວໃຈ.
ປັດໃຈຫຼັກໃນການເກີດໂຣກຫົວໃຈວາຍໃນໂຣກເບົາຫວານແມ່ນລະດັບ glucose ສູງ: ຍິ່ງມີຄວາມສ່ຽງສູງເທົ່າໃດ. ແຕ່ມັນມີຫຼາຍເຫດຜົນທີ່ກ່ຽວຂ້ອງອື່ນໆ:
- ຂາດການອອກ ກຳ ລັງກາຍ
- ນໍ້າ ໜັກ ເກີນ
- overeating ຄົງທີ່
- ສູບຢາແລະດື່ມເຫຼົ້າ,
- ຄວາມກົດດັນເລື້ອຍໆ
- hypertension ເສັ້ນເລືອດແດງ (ຄວາມກົດດັນເພີ່ມຂື້ນ),
- ໂລກເອດສ໌
- ຄວາມບົກຜ່ອງດ້ານສາຍຕາ,
- predisposition ທາງພັນທຸກໍາກັບພະຍາດຂອງລະບົບ cardiovascular,
- ການຂາດສານອາຫານ.
ນອກເຫນືອໄປຈາກ້ໍາຕານໃນເລືອດສູງ, ຄວາມສ່ຽງຂອງການອັກເສບ myocardial ຂັ້ນຕົ້ນແລະຊ້ໍາເພີ່ມຂື້ນປັດໃຈເຫຼົ່ານີ້:
- ມໍລະດົກ (ການມີຂອງ IHD ໃນຍາດພີ່ນ້ອງໃກ້ຊິດ: ໃນແມ່ຍິງອາຍຸຕໍ່າກວ່າ 55 ປີແລະໃນຜູ້ຊາຍອາຍຸຕ່ ຳ ກວ່າ 65 ປີ),
- ສູບຢາ ມັນປະກອບສ່ວນໃຫ້ການສວມຝາໄວກ່ວາໄວ,
- ເພີ່ມຂື້ນຫຼືກົງກັນຂ້າມ, ຄວາມດັນເລືອດຕໍ່າ. ການກົດດັນຕ່ ຳ ເຖິງຄວາມດັນສູງແມ່ນເປັນອັນຕະລາຍໂດຍສະເພາະ
- ລະດັບຕ່ ຳ ຂອງ HDL (cholesterol ດີ ") ເຮັດໃຫ້ໂລກຫົວໃຈແລະຫຼອດເລືອດເສື່ອມໂຊມ,
- ໂລກອ້ວນ. ວັດແທກຮອບຮອບແອວກັບເທບປະມານ ໜຶ່ງ ຊັງຕີແມັດຂອງຜູ້ຕັດຜົມ ທຳ ມະດາ. ຖ້າຜົນການວັດແທກເກີນ 1000 ມມ ສຳ ລັບຜູ້ຊາຍແລະ 900 ມມ ສຳ ລັບຜູ້ຍິງ, ນີ້ສະແດງເຖິງການເລີ່ມຕົ້ນຂອງຂະບວນການອ້ວນ. ຄວາມສ່ຽງຂອງການອຸດຕັນຂອງຫລອດເລືອດຈາກກ້າມແລະຫຼອດເລືອດໃນຄໍເລດເຕີລອນແມ່ນມີຫຼາຍຂື້ນ /
ເພື່ອຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງຜົນສະທ້ອນທີ່ບໍ່ດີຂອງ MI, ທ່ານ ຈຳ ເປັນຕ້ອງປ່ຽນແປງວິຖີຊີວິດຂອງທ່ານແລະໃຊ້ຢາທີ່ ກຳ ນົດໄວ້.
ໂຣກຫົວໃຈຊຸດໂຊມ
CHF ແມ່ນອາການແຊກຊ້ອນທ້າຍຂອງການຕິດເຊື້ອ myocardial infarction. ມັນໄດ້ຖືກປະກອບໂດຍການສະແດງດັ່ງກ່າວ:
- ເມື່ອຍລ້າໄວ
- ເຈັບຫົວໃຈຊ້ ຳ
- ການໃຄ່ບວມຂອງຂາ
- ບັນຫາການຫາຍໃຈ
- hemoptysis, ໄອ,
- ການລົບກວນຈັງຫວະຂອງ ກຳ ມະຈອນ,
- ອາການເຈັບໃນ hypochondrium ສິດ.
ໂດຍປົກກະຕິແລ້ວຄົນເຮົາກໍ່ບໍ່ສົງໃສວ່າໄພພິບັດໄດ້ເກີດຂື້ນຢູ່ໃນຮ່າງກາຍແລ້ວ, ແລະຍັງສືບຕໍ່ ດຳ ລົງຊີວິດຄືກັບວ່າບໍ່ມີຫຍັງເກີດຂື້ນ. ນີ້ແມ່ນອັນຕະລາຍຂອງອັນທີ່ເອີ້ນວ່າ "ຫົວໃຈງຽບ" ການໂຈມຕີຫົວໃຈ.
ໂດຍບໍ່ມີການຈັດຫາການດູແລທາງການແພດແບບມືອາຊີບໃຫ້ທັນເວລາ, ໂດຍບໍ່ມີການຮັກສາຢ່າງພຽງພໍ, ອາການແຊກຊ້ອນເກີດຂື້ນໃນຮ່າງກາຍ, ນຳ ໄປສູ່
ຫຼືແມ່ນແຕ່ຄວາມຕາຍຂອງຄົນເຈັບ.
ຄົນເຈັບທີ່ເປັນໂຣກຫົວໃຈຫຼາຍຄົນເຊື່ອຜິດວ່າພວກເຂົາ“ ໜີ ດ້ວຍຄວາມຢ້ານ” ແລະວ່າພວກເຂົາໄດ້ຫາຍດີຢ່າງໄວວາ. ແຕ່ໃນທັນທີທີ່ທາດ ນຳ ້ຕານໃນເລືອດ“ ກະໂດດ”, ກ້າມເນື້ອຫົວໃຈເລີ່ມຮູ້ສຶກວ່າ“ ເຊົາຢູ່ໃນບ່ອນທັບ”.
ການວິນິດໄສ
ມັນມີ 3 ມາດຖານຕົ້ນຕໍທີ່ພະຍາດໄດ້ຖືກຮັບຮູ້:
- ຮູບລັກສະນະຂອງຄົນເຈັບ, ຄຳ ຮ້ອງທຸກຂອງລາວ,
- ຂໍ້ມູນການກວດເລືອດ
- ຂໍ້ມູນທີ່ໄດ້ຮັບຈາກຜົນໄດ້ຮັບຂອງ ECG.
ໃນປະມານ 25% ຂອງຄະດີ, ບໍ່ມີການປ່ຽນແປງໃດໆໃນ ECG. ແຕ່ພະຍາດຈາກນີ້ບໍ່ໄດ້ກາຍເປັນອັນຕະລາຍ ໜ້ອຍ ເລີຍ.
ດັ່ງນັ້ນ, ອີກສອງປັດໃຈອື່ນໆແມ່ນມີຄວາມ ສຳ ຄັນຫຼາຍໃນການບົ່ງມະຕິ. ຖ້າສົງໃສວ່າເປັນໂຣກຫົວໃຈວາຍ, ຄົນເຈັບຈະຕ້ອງນອນໂຮງ ໝໍ. ຖ້າລາວຢືນຢັນທີ່ຈະພັກຢູ່ເຮືອນ, ຄວາມສ່ຽງຕໍ່ການເສຍຊີວິດຂອງລາວໃນມື້ ທຳ ອິດຂອງພະຍາດຈະເພີ່ມຂື້ນຫຼາຍຄັ້ງ.
ຢູ່ໃນໂຮງ ໝໍ, ວິທີການວິນິດໄສຕໍ່ໄປນີ້ແມ່ນຖືກ ນຳ ໃຊ້:
- echocardiography
- ການບົ່ງມະຕິ X-ray.ວິທີການປະດິດສ້າງ ໃໝ່ ຂອງການວິນິດໄສ x-ray ແມ່ນໂຣກເສັ້ນປະສາດ. ການ ນຳ ໃຊ້ສື່ກາງທີ່ກົງກັນຂ້າມຊ່ວຍໃຫ້ທ່ານສາມາດລະບຸພື້ນທີ່ຂອງເສັ້ນເລືອດທີ່ມີຄວາມຮັກສາທີ່ມີຄວາມ ຈຳ ກັດຍ້ອນແຜ່ນຈາລຶກ atherosclerotic ແລະກ້າມເລືອດ,
- tomography ຄອມພິວເຕີ້, MRI. ຂໍ້ມູນທີ່ໄດ້ຮັບຊ່ວຍໃຫ້ທ່ານສາມາດປະເມີນສະພາບຫົວໃຈໄດ້ຢ່າງຖືກຕ້ອງ.
ເພື່ອ ກຳ ນົດຄວາມບໍ່ແນ່ນອນໃນການຕິດເຊື້ອໂຣກ myocardial infarction, ກຳ ນົດການປະກົດຕົວຂອງມັນແລະກວດພົບອາການແຊກຊ້ອນຕ່າງໆ, ແພດຫົວໃຈ ດຳ ເນີນມາດຕະການວິນິດໄສຕໍ່ໄປນີ້:
- ປະຫວັດການແພດ - ທ່ານ ໝໍ ສອບຖາມຄົນເຈັບກ່ຽວກັບພະຍາດ ຊຳ ເຮື້ອທີ່ມີຢູ່ແລ້ວ, ພະຍາດທາງເດີນຜ່ານມາ, ອາການທີ່ສະແດງອອກ. ນອກຈາກນັ້ນ, ປັດໃຈຂອງການມີພູມ ລຳ ເນົາທາງເພດ, ການ ດຳ ລົງຊີວິດກໍ່ ກຳ ລັງສຶກສາຢູ່.
- ການວັດແທກຄວາມດັນເລືອດ, ຟັງຫົວໃຈ.
- ກວດເລືອດ ສຳ ລັບການສຶກສາທົ່ວໄປແລະຊີວະເຄມີ - ກຳ ນົດລະດັບຂອງ ESR, ເມັດເລືອດຂາວແລະສານອື່ນໆ.
- Electrocardiogram ແລະ echocardiography, ອະນຸຍາດໃຫ້ສຶກສາສະຖານະຂອງ myocardium.
- X-ray ຂອງປອດ, ພາບຖ່າຍພາບສະທ້ອນແມ່ເຫຼັກແລະ tomography ຄອມພິວເຕີ້, angiography, ultrasound ແລະການສຶກສາອື່ນໆຂອງອະໄວຍະວະພາຍໃນແລະລະບົບ. ວິທີການເຫຼົ່ານີ້ຊ່ວຍໃຫ້ທ່ານສາມາດລະບຸສາເຫດຂອງການເປັນໂຣກຫົວໃຈວາຍແລະອາການແຊກຊ້ອນຂອງມັນ.
ເພື່ອໃຫ້ການຮັກສາໂຣກ myocardial infarction ປະສົບຜົນ ສຳ ເລັດ, ແລະຜົນສະທ້ອນທີ່ບໍ່ຕ້ອງການກໍ່ບໍ່ພັດທະນາ, ມັນ ຈຳ ເປັນທີ່ສຸດກ່ອນອື່ນ ໝົດ ເພື່ອເຮັດໃຫ້ນ້ ຳ ຕານໃນເລືອດເປັນປົກກະຕິ. ພຽງແຕ່ກ່ຽວກັບຄວາມເປັນມາຂອງການຄວບຄຸມພຽງພໍຂອງລະດັບ glucose ສາມາດເຮັດໃຫ້ຜົນໄດ້ຮັບໃນທາງບວກ.
ການຮັກສາໂຣກຫົວໃຈບໍ່ແມ່ນວຽກທີ່ງ່າຍ. ຖ້າວ່າ“ ດອກໄມ້” ຍັງມີໂຣກເບົາຫວານ, ການຮັກສາຈະຍາກກວ່າເກົ່າ. ປະສິດທິຜົນຂອງການປິ່ນປົວດ້ວຍການປິ່ນປົວດ້ວຍ thrombolytic ແບບດັ້ງເດີມແມ່ນຕໍ່າກ່ວາວິທີການ ໃໝ່ໆ ເຊັ່ນ: stenting vascular ແລະ angioplasty.

ຜົນດີແມ່ນການປະສົມປະສານຂອງຢາແລະການແຊກແຊງແຊກແຊງ. ການຄິດໄລ່ຄືນ ໃໝ່ ຂອງເສັ້ນເລືອດ, ເຊິ່ງປະຕິບັດໃນເຄິ່ງ ທຳ ອິດຂອງມື້ຈາກການເລີ່ມຕົ້ນຂອງພະຍາດ, ຫຼຸດຜ່ອນຄວາມເປັນໄປໄດ້ຂອງພາວະແຊກຊ້ອນຢ່າງຫຼວງຫຼາຍ.
ແນະ ນຳ ໃຫ້ໃຊ້ວິທີການປິ່ນປົວທາງເດີນອາຫານ, ເພາະວ່າພະຍາດເບົາຫວານມີສ່ວນກ່ຽວຂ້ອງກັບຄວາມຜິດປົກກະຕິທາງເດີນອາຫານ. ຈຸດ ສຳ ຄັນໃນການ ບຳ ບັດແມ່ນການຮັກສາລະດັບນ້ ຳ ຕານໃນເລືອດໃຫ້ເປັນປົກກະຕິ.
ສຳ ລັບການປິ່ນປົວຄົນເຈັບທີ່ເປັນໂຣກຫົວໃຈວາຍ, ກຸ່ມຢາຕໍ່ໄປນີ້ແມ່ນໃຊ້:
- ຢາປົວພະຍາດທີ່ມີຈຸດປະສົງໃນການລົດໄຂມັນໃນເລືອດ,
- thrombolytic, ຢາເສບຕິດ anticoagulant,
- antagonists ດ້ວຍທາດການຊຽມ
- ຢາທີ່ມີຜົນກະທົບ antiarrhythmic,
- blockers beta.
ວິທີການທີ່ມີປະສິດຕິຜົນທີ່ສຸດໃນການຟື້ນຟູການໄຫຼວຽນຂອງເລືອດຫຼັງຈາກທີ່ເປັນໂຣກຫົວໃຈແມ່ນການປິ່ນປົວດ້ວຍການຜ່າຕັດ. ນີ້ແມ່ນຄວາມຈິງໂດຍສະເພາະ ສຳ ລັບພະຍາດເບົາຫວານ, ເພາະວ່າຄວາມສ່ຽງຂອງອາການແຊກຊ້ອນແລະການຕາຍຂອງຄົນເຈັບດັ່ງກ່າວແມ່ນສູງຂື້ນຫຼາຍ. ພວກເຂົາປິ່ນປົວໂຣກຜີວເສັ້ນເລືອດແລະເສັ້ນປະສາດເສັ້ນເລືອດ. ນີ້ມີປະສິດຕິຜົນຫຼາຍກວ່າການຮັກສາດ້ວຍຢາທີ່ເຮັດໃຫ້ລະລາຍກ້ອນເລືອດ.
ຖ້າມັນເປັນໄປບໍ່ໄດ້ທີ່ຈະໃຫ້ການຊ່ວຍເຫຼືອໃນການຜ່າຕັດສຸກເສີນ, ການປິ່ນປົວໂຣກຜີວ ໜັງ myocardial infarction ຈະຖືກຫຼຸດລົງເປັນການປິ່ນປົວດ້ວຍການເຕັ້ນຂອງ thrombolytic. ມັນຍັງຖືກກໍານົດໃຫ້ກິນຢາ statin, ອະນຸພັນຂອງແອດສະໄພລິນ, ຖ້າ ຈຳ ເປັນ, ຢາເພື່ອຫຼຸດຄວາມດັນເລືອດ, glycosides cardiac.
ປັດໃຈຕົ້ນຕໍໃນການ ກຳ ນົດການຄາດຄະເນຂອງການເປັນໂຣກຫົວໃຈວາຍໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານແມ່ນຄວາມ ໝັ້ນ ຄົງຂອງເປົ້າ ໝາຍ glycemic. ໃນເວລາດຽວກັນ, ພວກເຂົາພະຍາຍາມຮັກສາລະດັບນ້ ຳ ຕານຈາກ 5 ເຖິງ 7,8 mmol / L, ອະນຸຍາດໃຫ້ເພີ່ມຂື້ນເຖິງ 10. ການຫຼຸດລົງຕໍ່າກວ່າ 4 ຫຼື 5 mmol / L ແມ່ນບໍ່ຖືກແນະ ນຳ.
ຄົນເຈັບໄດ້ຖືກສະແດງໃຫ້ເຫັນການປິ່ນປົວດ້ວຍ insulin ບໍ່ພຽງແຕ່ ສຳ ລັບໂຣກເບົາຫວານປະເພດ 1, ແຕ່ຍັງມີໂຣກ hyperglycemia ທີ່ທົນທານຢູ່ສູງກວ່າ 10 mmol / l, ໂພຊະນາການຂອງພໍ່ແມ່ແລະສະພາບທີ່ຮ້າຍແຮງ. ຖ້າຄົນເຈັບໄດ້ຮັບການປິ່ນປົວດ້ວຍເມັດ, ຍົກຕົວຢ່າງ, ພວກເຂົາໄດ້ໃຊ້ຢາ Metformin, ແລະພວກເຂົາມີອາການຂອງຄວາມຜິດປົກກະຕິ, ຄວາມລົ້ມເຫຼວຂອງຫົວໃຈ, pectoris angina ທີ່ຮຸນແຮງ, ຫຼັງຈາກນັ້ນພວກມັນກໍ່ຖືກໂອນເຂົ້າອິນຊູລິນ.
ຢາອິນຊູລິນທີ່ເຮັດສັ້ນໆແມ່ນຖືກປະຕິບັດຢ່າງຕໍ່ເນື່ອງໃນການຢອດຢາໃນຂະ ໜານ ກັບ 5% glucose. ລະດັບນໍ້າຕານແມ່ນວັດແທກທຸກໆຊົ່ວໂມງ. ຖ້າຄົນເຈັບມີສະຕິ, ຫຼັງຈາກນັ້ນລາວສາມາດກິນອາຫານກ່ຽວກັບຄວາມເປັນມາຂອງການປິ່ນປົວດ້ວຍອິນຊູລິນຫຼາຍຂື້ນ.
ການໃຊ້ຢາເພື່ອລົດນ້ ຳ ຕານໃນກໍລະນີທີ່ມີທາດ myocardial infarction ຈາກກຸ່ມ sulfanylurea ຫຼືກຸ່ມດິນ ໜຽວ ແມ່ນເປັນໄປໄດ້ພຽງແຕ່ການ ກຳ ຈັດອາການຂອງຄວາມບໍ່ພຽງພໍຂອງເສັ້ນເລືອດໃນກະດູກສັນຫຼັງ. ຢາຊະນິດ ໜຶ່ງ ເຊັ່ນ: Metformin, ດ້ວຍການ ນຳ ໃຊ້ເປັນປົກກະຕິເຊິ່ງຊ່ວຍຫຼຸດຜ່ອນຄວາມເປັນໄປໄດ້ຂອງການພັດທະນາໂຣກເສັ້ນເລືອດໃນກະເພາະແລະເສັ້ນເລືອດໃນເສັ້ນເລືອດ.
Metformin ບໍ່ອະນຸຍາດໃຫ້ທ່ານຄວບຄຸມ glycemia ຢ່າງໄວວາ, ແລະການບໍລິຫານຂອງມັນໃນສະພາບການຂາດສານອາຫານເຮັດໃຫ້ມີຄວາມສ່ຽງເພີ່ມຂື້ນຂອງອາຊິດ lactic.
ໃນເວລາດຽວກັນ, ມີຫຼັກຖານທີ່ໄດ້ຮັບວ່າຫຼັງຈາກການຜ່າຕັດເສັ້ນເລືອດໃນເສັ້ນເລືອດ, ຢາ metformin 850 ປັບປຸງຕົວກໍານົດການ hemodynamic ແລະສັ້ນລົງໄລຍະເວລາການຟື້ນຟູຫຼັງຈາກການຜ່າຕັດ.
ທິດທາງຕົ້ນຕໍຂອງການປິ່ນປົວໂຣກຜີວ ໜັງ myocardial infarction:
- ການຮັກສາລະດັບນໍ້າຕານໃນເລືອດປົກກະຕິ.
- ຫຼຸດລົງແລະຮັກສາຄວາມດັນເລືອດໃນລະດັບ 130/80 mm Hg
- ຫຼຸດໄຂມັນໃນເລືອດ.
- ຢາຕ້ານເຊື້ອໃນເລືອດ
- ການກະກຽມຫົວໃຈ ສຳ ລັບການປິ່ນປົວໂຣກຫົວໃຈ
ການປິ່ນປົວໂຣກຜີວ ໜັງ myocardial ມີຢູ່ໃນການແຕ່ງຕັ້ງແລະການບໍລິຫານຢາ.
ມັນປະກອບດ້ວຍຫຼາຍຂັ້ນຕອນ:
- ການຄຸ້ມຄອງຄວາມເຈັບປວດ,
- ທ້ອງຖິ່ນຂອງ lesion,
- ການລົບລ້າງຜົນສະທ້ອນແລະການຫຼຸດຜ່ອນສະພາບຂອງຄົນເຈັບ.
- Nitrates ຈະຊ່ວຍ ກຳ ຈັດຄວາມເຈັບປວດໃນຫົວໃຈ, ປັບປຸງການໄຫຼວຽນຂອງເລືອດ, ຂະຫຍາຍເສັ້ນເລືອດແລະຫຼຸດຜ່ອນພາລະໃນອະໄວຍະວະຂອງຫົວໃຈ. Nitroglycerin, isosorbite, mononitrate.
- ເພື່ອຄົ້ນຫາອາການເຈັບທ້ອງຖິ່ນ, ໃຊ້ຢາແກ້ປວດ. ເພື່ອໃຫ້ໄດ້ຜົນທີ່ວ່ອງໄວ, ການໃຊ້ຢາແກ້ອັກເສບແມ່ນໃຊ້.
- Thrombolytics ມີຄວາມສາມາດໃນການກະຕຸ້ນການໄຫລວຽນຂອງເລືອດໄປສູ່ຫົວໃຈ, ແລະເສັ້ນເລືອດຂອດສາມາດແຍກເລືອດກ້າມໄດ້.
- ສຳ ລັບການຢັບຍັ້ງການຢອດຢາແລະການອອກລິດຂອງເສັ້ນເລືອດ, ເສັ້ນເລືອດຂອດ, ຢາຕ້ານເຊື້ອ, ຢາຕ້ານອະນຸມູນອິດສະລະແມ່ນຖືກ ກຳ ນົດໄວ້. ເຫຼົ່ານີ້ປະກອບມີກົດ acetylsalicylic, heparin, clopidogrel, warfarin.
- Beta-blockers: coreg, toprol, inderal, ຈະຊ່ວຍຫຼຸດຜ່ອນພາລະໃນອະໄວຍະວະຫົວໃຈ, ເຮັດໃຫ້ຂະບວນການທາງຊີວະເຄມີເປັນປົກກະຕິ. ພວກເຂົາກິນໃນປະລິມານ ໜ້ອຍ, ຄ່ອຍໆເພີ່ມປະລິມານຢາ.
- ຕົວຍັບຍັ້ງ ACE ສົ່ງເສີມການຜ່ອນຄາຍຂອງເສັ້ນເລືອດແລະກະຕຸ້ນການປ່ອຍເລືອດອອກຈາກຫົວໃຈ. ເຫຼົ່ານີ້ລວມມີ: capoten, altas, sedated.
- ມັນເຮັດໃຫ້ຈັງຫວະຫົວໃຈເປັນປົກກະຕິ, ຜ່ອນຄາຍກ້າມຂອງກ້າມເລືອດທີ່ເປັນຕົວຕ້ານທານດ້ວຍທາດການຊຽມ: ເສັ້ນເລືອດໃນທະເລ, carden, norvask.
- Statins, niacins, ເສັ້ນໃຍອາຫານຈະຊ່ວຍຫຼຸດຄໍເລສເຕີໂຣນທີ່ບໍ່ດີ.
ມາດຕະການປ້ອງກັນ

ການປິ່ນປົວແບບປະສົມປະສານ ສຳ ລັບການລະບາດຂອງໂຣກ myocardial infarction ຄວນປະກອບມີການປຶກສາຫາລືກັບນັກຊ່ຽວຊານດ້ານຫົວໃຈ, ການກວດສຸຂະພາບຢ່າງລະອຽດແລະຫຼາກຫຼາຍ. ສິ່ງ ສຳ ຄັນເທົ່າທຽມກັນແມ່ນການຄວບຄຸມຢ່າງແທ້ຈິງຕໍ່ກັບສູດການຄິດໄລ່ຂອງການປິ່ນປົວ. ມັນຕ້ອງໄດ້ຮັບການເອົາໃຈໃສ່ວ່າການຮັກສາໂຣກ myocardial infarction ໃນໂລກເບົາຫວານແມ່ນວຽກທີ່ຫຍຸ້ງຍາກທີ່ສຸດ.
ການປະຕິບັດຕາມບັນດາມາດຕະການປ້ອງກັນທີ່ລຽບງ່າຍຈະຊ່ວຍຫຼຸດຜ່ອນຄວາມເປັນໄປໄດ້ຂອງພະຍາດເສັ້ນເລືອດໃນເສັ້ນເລືອດ:
- ການຄວບຄຸມໄຂມັນໃນເລືອດ,
- ການປຶກສາຫາລືເປັນປະ ຈຳ ກັບແພດຊ່ຽວຊານຫົວໃຈແລະຊ່ຽວຊານ endocrinologist,
- ຄວບຄຸມລະດັບນ້ ຳ ຕານໃນເລືອດ. ເພື່ອເຮັດສິ່ງນີ້, ຄວນຊື້ເຂົ້າ ໜຽວ,
- ການປະຕິເສດຢ່າງເຕັມທີ່ຂອງເຄື່ອງດື່ມທີ່ມີທາດເຫຼົ້າແລະການສູບຢາ,
- ໂພຊະນາການທີ່ ເໝາະ ສົມ. ຄຳ ວ່າອາຫານການກິນແມ່ນບໍ່ຖືກຕ້ອງທັງ ໝົດ ຢູ່ທີ່ນີ້. ອາຫານທີ່ຖືກຕ້ອງຄວນເປັນສ່ວນ ໜຶ່ງ ຂອງວິຖີຊີວິດ
- ກິນຢາທີ່ທ່ານ ໝໍ ສັ່ງ
- ຄວບຄຸມຄວາມດັນເລືອດ
- ການເພີ່ມປະສິດທິພາບຂອງການນອນແລະການພັກຜ່ອນ,
- ການອອກ ກຳ ລັງກາຍປານກາງ, ຕົກລົງກັບຜູ້ຊ່ຽວຊານ,
- ສະ ໜັບ ສະ ໜູນ ການຮັກສາຢາ.
ສາເຫດຂອງພະຍາດເບົາຫວານປະເພດ 1 ແລະປະເພດ 2
ພະຍາດເບົາຫວານທີ່ຂື້ນກັບ Insulin-type (ປະເພດ 1) ເກີດຂື້ນໃນໄລຍະ ທຳ ລາຍຈຸລັງທີ່ຜະລິດອິນຊູລິນ. ເນື່ອງຈາກການຂາດຮໍໂມນ:
- ້ໍາຕານໃນເລືອດສູງເຖີງ
- glucose ຫຼາຍເກີນໄປສ້າງຄວາມເສຍຫາຍຕໍ່ຊັ້ນໃນຂອງເຮືອ, ອຳ ນວຍຄວາມສະດວກໃຫ້ແກ່ການສ້າງແຜ່ນຂອງ atherosclerotic,
- ລະດັບຂອງ cholesterol ແລະ triglycerides ເພີ່ມຂື້ນ, ແລະເນື້ອໃນຂອງຄວາມສັບສົນໃນການປ້ອງກັນຂອງຄວາມຫນາແຫນ້ນສູງຫຼຸດລົງ,
- ຄວາມຫນືດຂອງເລືອດແລະຄວາມສາມາດໃນການເຕັ້ນຂອງເລືອດເພີ່ມຂື້ນ,
- erythrocyte hemoglobin ຜູກພັນກັບທາດໂປຼຕີນ, ເຊິ່ງຂັດຂວາງການຈັດສົ່ງອົກຊີເຈນໃຫ້ຈຸລັງ.
ພະຍາດເບົາຫວານແມ່ນມີລັກສະນະໂດຍການພັດທະນາຕົ້ນໆຂອງໂລກ atherosclerosis ແລະມີຫຼາຍໆແຜໃນເສັ້ນເລືອດແດງ, ຝາຂອງມັນຈະແຂງແຮງ, ຕອບສະ ໜອງ ກັບປັດໃຈ vasodilating.
ໃນໂລກເບົາຫວານປະເພດ 2, ຄວາມຖີ່ຂອງການໂຈມຕີຫົວໃຈແລະອາການແຊກຊ້ອນຂອງມັນແມ່ນສູງກ່ວາຄົນເຈັບປະເພດອື່ນໆ. ຄຳ ອະທິບາຍທີ່ເປັນໄປໄດ້ ສຳ ລັບສິ່ງນີ້ແມ່ນການມີຄວາມຕ້ານທານອິນຊູລິນ. ນີ້ແມ່ນຊື່ຂອງການຕໍ່ຕ້ານທີ່ໄດ້ມາຂອງຈຸລັງກັບຮໍໂມນທີ່ສ້າງຕັ້ງຂື້ນ. ມັນໄດ້ຖືກພົບເຫັນວ່າຕໍ່ກັບຄວາມເປັນມາຂອງມັນ, ຈຸລັງຂອງກ້າມເນື້ອຫົວໃຈມີປະຕິກິລິຍາຫຼາຍຂື້ນກັບ adrenaline, cortisol.
ດ້ວຍເຫດນັ້ນ, ການກະຕຸ້ນທາງເສັ້ນເລືອດທີ່ມີຄວາມ ໝັ້ນ ຄົງເກີດຂື້ນ, ຍິ່ງເຮັດໃຫ້ການໄຫຼຂອງເລືອດບໍ່ພຽງພໍຜ່ານເສັ້ນເລືອດອຸດຕັນ. ພາຍຫຼັງທີ່ເສັ້ນເລືອດທີ່ເປັນໄຂມັນໄດ້ຕັນເສັ້ນເລືອດ, ການໄຫຼວຽນຂອງອົກຊີເຈນແລະສານອາຫານໄປສູ່ບໍລິເວນໃກ້ຄຽງກໍ່ລຸດລົງ. ນີ້ນໍາໄປສູ່ການທໍາລາຍ myocardium ຢ່າງກວ້າງຂວາງແລະເລິກເຊິ່ງ, ຮູບລັກສະນະຂອງ arrhythmias, ການປັ້ນທ້ອງທີ່ອ່ອນແອ, ການຢຸດເຊົາຂອງເລືອດໃນປອດ, ຕັບ. ຄວາມສ່ຽງຂອງການກັດກັ້ນຝາ (ໂລກຂໍ້ອັກເສບ) ແລະກະດູກຫັກຂອງມັນເພີ່ມຂື້ນ.
ແລະນີ້ແມ່ນສິ່ງທີ່ເພີ່ມເຕີມກ່ຽວກັບການປ້ອງກັນພະຍາດເບົາຫວານ.
ປັດໃຈສ່ຽງຕໍ່ການເປັນໂລກຫົວໃຈເບົາຫວານ
ຫົວຂໍ້ກ່ຽວກັບພະຍາດຫົວໃຈແລະໂຣກຫຼອດເລືອດສະ ໝອງ ແມ່ນພະຍາດເບົາຫວານໂດຍມີ:
- ຄວາມດັນເລືອດສູງ
- ພະຍາດເບົາຫວານທີ່ບໍ່ໄດ້ຮັບການປິ່ນປົວ (glucose ໃນເລືອດແລະ hemoglobin glycated ແມ່ນຢູ່ໄກຈາກຄຸນຄ່າທີ່ແນະ ນຳ, ມີນ້ ຳ ຕານຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ),
- ໂລກອ້ວນ
- ຊີວິດ sedentary
- ສິ່ງເສບຕິດກັບທາດນິໂຄຕິນ, ເຫຼົ້າ, ອາຫານທີ່ມີໄຂມັນ,
- ອາຍຸສູງສຸດຫຼັງຈາກ 45 ປີ,
- "ປະສົບການ" ເບົາຫວານຂອງ 7 ປີ,
- ຄວາມເສຍຫາຍຕໍ່ເຮືອຂອງໂຣກ retina (retinopathy) ແລະຫມາກໄຂ່ຫຼັງ (ໂຣກ nephropathy), ເສັ້ນປະສາດເສັ້ນໃຍຂອງສ່ວນລຸ່ມສຸດ (ໂຣກ neuropathy),
- ສະຖານະການທີ່ມີຄວາມກົດດັນເລື້ອຍໆ.
ອາການແລະຄຸນລັກສະນະຂອງວິຊາ
ອາການຕົ້ນຕໍຂອງການ ທຳ ລາຍ myocardial ແມ່ນການໂຈມຕີທີ່ເຮັດໃຫ້ເຈັບຫົວໃຈເປັນເວລາດົນ. ມັນສະແດງອອກດ້ວຍຕົວເອງວ່າເປັນຄວາມກົດດັນ, ການບັງຄັບ, ລຸກຢູ່ຫລັງ sternum. ມີໂລກເບົາຫວານ, ມັນອາດຈະບໍ່ເປັນ. ນີ້ແມ່ນເກີດມາຈາກການພັດທະນາຂອງການປ່ຽນແປງສະເພາະຂອງກ້າມເນື້ອຫົວໃຈ - cardiomyopathy ພະຍາດເບົາຫວານ. ມັນມີລັກສະນະໂດຍການຫຼຸດລົງຂອງຄວາມອ່ອນໄຫວຕໍ່ຄວາມເຈັບປວດຍ້ອນການທໍາລາຍຂອງເສັ້ນປະສາດເສັ້ນໄຍ.
ເພາະສະນັ້ນ, ສ່ວນຫຼາຍແລ້ວໂຣກຫົວໃຈວາຍຈະເກີດຂື້ນໃນຮູບແບບທີ່ບໍ່ເຈັບປວດ atypical ພ້ອມດ້ວຍອາການດັ່ງຕໍ່ໄປນີ້:
- ລົມຫາຍໃຈສັ້ນ
- ຄວາມກະວົນກະວາຍຂອງຄວາມປັ່ນປ່ວນ, ຄວາມຮູ້ສຶກຂອງການລົບກວນໃນການຫົດຕົວຂອງຫົວໃຈ,
- ຈຸດອ່ອນ
- ເຫື່ອອອກຫຼາຍເກີນໄປ
- pallor ຂອງຜິວຫນັງຫຼືສີແດງຂອງໃບຫນ້າ,
- fainting ຫຼືການສູນເສຍສະຕິ.
ເຖິງແມ່ນວ່າອາການທີ່ບໍ່ມີຄວາມ ສຳ ຄັນດັ່ງກ່າວອາດຈະເປັນໂຣກເບົາຫວານຫລືພົບເລື້ອຍ ສຳ ລັບຜູ້ເປັນເບົາຫວານ. ນີ້ເຮັດໃຫ້ມີການກວດຫາໂຣກຫົວໃຈຊ້າ, ການ ທຳ ລາຍຫົວໃຈຮ້າຍແຮງ.
ພາວະແຊກຊ້ອນ, ອັດຕາການຕາຍ
ການຟື້ນຟູກ້າມເນື້ອຫົວໃຈໃນຜູ້ເປັນໂຣກເບົາຫວານແມ່ນຊັກຊ້າ. ນີ້ແມ່ນເນື່ອງມາຈາກຄວາມຈິງທີ່ວ່າໃນສະພາບການເປັນໂລກຕ່າງໆຂອງເສັ້ນເລືອດແດງນ້ອຍໆ, ເສັ້ນທາງທີ່ຂ້າມບໍ່ສາມາດປະກອບເປັນເວລາດົນນານ. ໃນກໍລະນີນີ້, ການຫຼຸດລົງຢ່າງຫຼວງຫຼາຍຂອງສັນຍາຂອງ myocardium, ການພັດທະນາຂອງຄວາມລົ້ມເຫຼວຂອງການໄຫຼວຽນຂອງໂຣກທີ່ມີໂຣກ edema, ຂະບວນການທີ່ຫຍຸ້ງຍາກໃນອະໄວຍະວະພາຍໃນແມ່ນລັກສະນະ.
ການຂາດສານຕ້ານອິນຊູລິນຫລືການຕໍ່ຕ້ານກັບມັນບໍ່ໄດ້ເຮັດໃຫ້ຈຸລັງຫົວໃຈໄດ້ຮັບປະລິມານ glucose ໃນປະລິມານທີ່ ເໝາະ ສົມ ສຳ ລັບການຜະລິດພະລັງງານ. ເພາະສະນັ້ນ, ພວກເຂົາປ່ຽນໄປໃຊ້ອາຊິດໄຂມັນ. ໃນເວລາດຽວກັນ, ມີການບໍລິໂພກອົກຊີເຈນຫຼາຍຂື້ນ, ເຊິ່ງເຮັດໃຫ້ການຂາດແຄນຂອງມັນຫຼຸດລົງ. ດ້ວຍເຫດນັ້ນ, ໂຣກຫົວໃຈວາຍຈຶ່ງເກີດມີວິຊາທີ່ຍາວແລະຮຸນແຮງ.
ອັດຕາການຕາຍຍ້ອນພະຍາດຫຼອດເລືອດໃນພະຍາດເບົາຫວານແມ່ນສູງກວ່າຜູ້ປ່ວຍທີ່ບໍ່ມີການຂາດແຄນທາດແປ້ງທາດແປ້ງ (41% ທຽບໃສ່ 20%). ສາເຫດຂອງຜົນໄດ້ຮັບທີ່ບໍ່ດີອາດຈະເປັນອາການແຊກຊ້ອນຂອງໄລຍະສ້ວຍແຫຼມ:
- ອາການຊcardອກ cardiogenic (ຄວາມກົດດັນທີ່ຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ, ການຢຸດເຊົາຂອງການກັ່ນຕອງຂອງປັດສະວະ, ການຫຼຸດລົງຢ່າງຫຼວງຫຼາຍຂອງການໄຫຼຂອງເລືອດໄປສູ່ສະຫມອງ),
- infarction myocardial ຊ້ໍາເນື່ອງຈາກວ່າມີແນວໂນ້ມທີ່ສູງທີ່ຈະປະກອບເປັນກ້າມຢູ່ໃນເຮືອ,
- ischemic stroke
- ການລົບກວນຈັງຫວະທີ່ຮຸນແຮງ, ຢຸດການຫົດຕົວ,
- pulmonary, edema ສະຫມອງ,
- rupture ຂອງກໍາແພງຫີນຂອງຫົວໃຈ,
- ການອຸດຕັນຂອງກິ່ງງ່າຂອງເສັ້ນເລືອດແດງໂດຍເສັ້ນເລືອດຕີບ (ເສັ້ນເລືອດຕີບ) ດ້ວຍການອັກເສບປອດ,
- ການສະສົມນ້ ຳ ເຂົ້າໃນກະເພາະຫົວໃຈພິການ (ເຍື່ອຫຸ້ມສະ ໝອງ ອັກເສບ, ໂຣກຫົວໃຈເຕັ້ນ).
ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ຄວາມສ່ຽງຂອງການເສຍຊີວິດກ່ອນໄວອັນຄວນຫຼັງຈາກທີ່ຫົວໃຈວາຍຍັງຢູ່ໃນລະດັບ 15-35% ໃນປີ, ແລະໃນ 5 ປີຕໍ່ ໜ້າ ມັນເຂົ້າໃກ້ເຖິງ 45%.
ການຮັກສາພະຍາດສັບສົນ
ຜູ້ປ່ວຍທຸກຄົນທີ່ຕິດເຊື້ອໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະມັດ. ຢາເຫຼົ່ານີ້ຖືກປະຕິບັດໃນວິທີທີ່ເຂັ້ມຂົ້ນ - ໃນຕອນເຊົ້າແລະຕອນແລງ, ຢາອິນຊູລິນທີ່ຍາວນານແລະ 30 ນາທີກ່ອນອາຫານຫຼັກ - ສັ້ນ. ໃນກໍລະນີຫຼາຍທີ່ສຸດ, ການປິ່ນປົວແບບນີ້ແມ່ນໄດ້ຖືກແນະ ນຳ ໃຫ້ຂະຫຍາຍເປັນເວລາ 1-3 ເດືອນເພື່ອຟື້ນຟູກ້າມເນື້ອຫົວໃຈໃຫ້ດີຂື້ນ. ໃນກໍລະນີນີ້, insulin ແມ່ນ ຈຳ ເປັນທັງພະຍາດປະເພດ 1 ແລະພະຍາດເບົາຫວານປະເພດ 2.
ຜູ້ປ່ວຍທຸກຄົນທີ່ຕິດເຊື້ອໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະມັດ
ໄດ້ພົບວ່າລາວບໍ່ພຽງແຕ່ມີຜົນດີຕໍ່ການດູດນ້ ຳ ຕານໃນເລືອດ, ແຕ່ຍັງມີຜົນກະທົບທາງ vasodilating ອີກດ້ວຍ. ນ້ ຳ ຕານໃນເລືອດບໍ່ຄວນຕ່ ຳ ກວ່າ 5 ແລະສູງກວ່າ 10 mmol / L. ແນະ ນຳ ໃຫ້ຮັກສາໄວ້ໃນລະດັບ 5.5-7,5 mmol / L.
ກຸ່ມຢາຕໍ່ໄປນີ້ແມ່ນສະແດງໃຫ້ເຫັນ:
- thrombolytics - Streptokinase, ປະຕິບັດ,
- anticoagulants - Heparin, Fraxiparin,
- angiotensin ປ່ຽນທາດ enzyme (ACE) ໃນເບື້ອງຕົ້ນໃນປະລິມານ ໜ້ອຍ - Prenes, Zokardis,
- beta-blockers - Metoprolol, Carvedilol.
ຫຼັກສູດທີ່ເອື້ອ ອຳ ນວຍຂອງພະຍາດດັ່ງກ່າວໄດ້ຖືກສັງເກດດ້ວຍໂຣກ angioplasty ສຸກເສີນ. ຫຼັງຈາກການກວດພະຍາດທາງເດີນອາກາດ, ທໍ່ລະບົບປະຕິບັດການທີ່ມີລູກບານຂະຫຍາຍໄດ້ຖືກໃສ່ລົງໃນເຮືອທີ່ຖືກກະທົບ. ມັນຊ່ວຍໃນການຟື້ນຟູຄວາມເປັນລະບຽບຮຽບຮ້ອຍຂອງເສັ້ນເລືອດແດງ, ຫຼັງຈາກນັ້ນກອບໂລຫະ - stent ຖືກຈັດໃສ່ໃນບ່ອນທີ່ແຄບລົງ. ໃນອະນາຄົດ, ລາວຮັກສາເສັ້ນຜ່າກາງທີ່ຕ້ອງການຂອງເຮືອ.
ວິທີການປິ່ນປົວທີ່ມີປະສິດຕິຜົນແມ່ນການຮັກສາເສັ້ນເລືອດໃນເສັ້ນເລືອດ. ມັນສະ ໜອງ ການສ້າງເສັ້ນທາງເພີ່ມເຕີມຂອງການເຄື່ອນໄຫວຂອງເລືອດ. ການເຊື່ອມຕໍ່ລະຫວ່າງເຮືອທີ່ມີສຸຂະພາບແຂງແຮງແມ່ນຖືກສ້າງຕັ້ງຂື້ນໂດຍການຂ້າມນໍ້າທີ່ອຸດຕັນ.
ອາຫານພາຍຫຼັງທີ່ຫົວໃຈວາຍໃນຜູ້ປ່ວຍເປັນໂລກເບົາຫວານ
ໃນອາທິດ ທຳ ອິດ, ໂພຊະນາການສ່ວນປະກອບໃນສ່ວນນ້ອຍແມ່ນຖືກ ນຳ ໃຊ້ຢ່າງ ໜ້ອຍ 6 ຄັ້ງຕໍ່ມື້. ແນະ ນຳ:
- ຫານປະເພດເມັດ mashed
- ແກງ
- ບໍລິສຸດຕົ້ມຜັກ,
- ເຄື່ອງດື່ມນົມສົ້ມສົດ,
- ເນີຍແຂງ cottage ທີ່ເຮັດດ້ວຍຕົນເອງ,
- ຊີ້ນແລະປາບໍລິສຸດ, ຕົ້ມ, ຊີ້ນແລະຊີ້ນສັດ ສຳ ລັບຄູ່, ເຮັດໃຫ້ໄຂ່ຂົມ.
ເກືອບໍ່ໄດ້ຖືກເພີ່ມເຂົ້າໃນຖ້ວຍ. ເພື່ອປັບປຸງລົດຊາດ, ໃຫ້ໃຊ້ນ້ ຳ ໝາກ ເລັ່ນ (ໂດຍບໍ່ມີເກືອ), ຢາສະຫມຸນໄພ, ນ້ ຳ ໝາກ ນາວ.
ອາຫານກະປ,ອງ, marinades ທຸກຊະນິດ, ຜະລິດຕະພັນທີ່ສູບຢາ, ໄສ້ກອກ, ຊີດເຜັດ, ຊາເຂັ້ມແລະກາເຟແມ່ນຖືກຫ້າມ. ຈາກອາທິດທີສອງທ່ານບໍ່ສາມາດປີ້ງອາຫານໄດ້, ແຕ່ການຈືນແລະຈືນໃນໄຂມັນຍັງຄົງມີສານຜິດໃນໄລຍະການຟື້ນຟູທັງ ໝົດ. ມັນເປັນສິ່ງທີ່ບໍ່ຕ້ອງການ ສຳ ລັບຫຼັກສູດ ທຳ ອິດທີ່ຈະໃຊ້ເຮືອ, ແມ່ນແຕ່ເຮືອທີ່ອ່ອນແອ.
ເມື່ອຮອດທ້າຍເດືອນ, ເຄື່ອງປຸງອາຫານປະເພດຜັກ, ຜັກສະຫລັດ, ອາຫານທະເລ, ອາຫານທະເລ, ເຂົ້າ, ໜໍ່ ໄມ້ແມ່ນເພີ່ມເຂົ້າໃນຄາບອາຫານ. ໝາກ ໄມ້, ໝາກ ໄມ້ແລະ ໝາກ ໄມ້ທີ່ບໍ່ມີລົດຫວານຈາກພວກມັນມີປະໂຫຍດ. ມັນໄດ້ຖືກແນະນໍາໃຫ້ບໍ່ກິນອາຫານຊີ້ນທຸກໆມື້, ປ່ຽນແທນພວກມັນດ້ວຍປາຕົ້ມ.
ໝາກ ໄມ້, ໝາກ ໄມ້ແລະນ້ ຳ ໝາກ ໄມ້ທີ່ບໍ່ມີຄຸນປະໂຫຍດຈາກພວກມັນ
ໃຜມີສິດໄດ້ຮັບຄວາມພິການ?
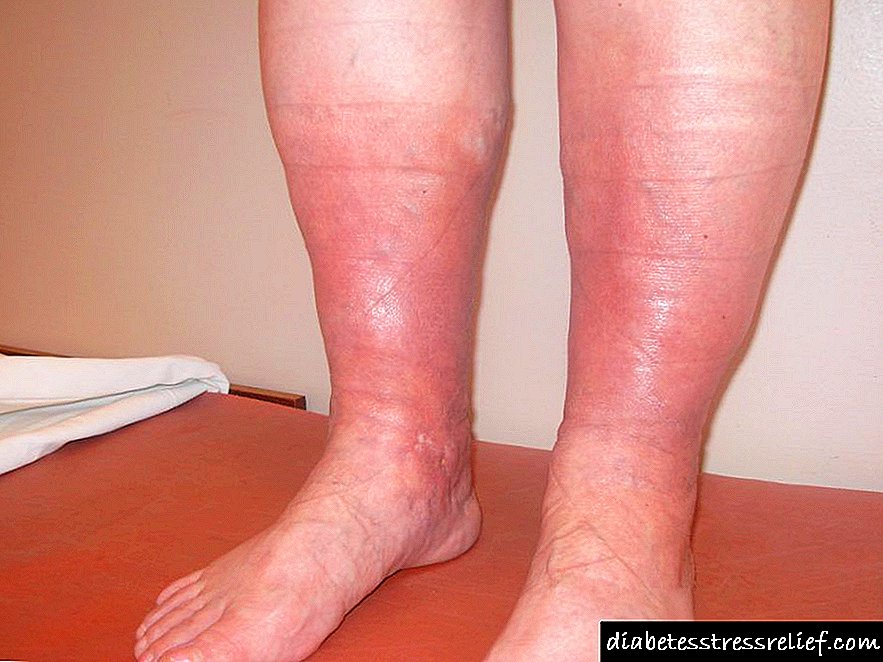
ການສະແດງອອກ ສຳ ລັບການກວດແມ່ນຄວາມບໍ່ສາມາດຂອງຄົນເຈັບພາຍຫຼັງທີ່ຫົວໃຈວາຍໃນການປະຕິບັດ ໜ້າ ທີ່ວິຊາສະເພາະຂອງລາວຢ່າງເຕັມທີ່. ຄວາມຜິດປົກກະຕິຂອງວົງຈອນຄວນກົງກັບຂັ້ນຕອນ 2a. ນີ້ ໝາຍ ຄວາມວ່າ:
- ລົມຫາຍໃຈສັ້ນໆກັບການອອກ ກຳ ລັງກາຍໃດໆ,
- ຜິວຫນັງ cyanotic (ແກມສີຟ້າອ່ອນ),
- ບວມຂາ,
- ຕັບໃຫຍ່
- ຫາຍໃຈຍາກໃນປອດ.
ຄົນເຈັບອາດຈະມີ angina pectoris 2 ຫ້ອງຮຽນທີ່ມີປະໂຫຍດ. ການໂຈມຕີດັ່ງກ່າວເກີດຂື້ນໃນເວລາຍ່າງຈາກ 500 ມ, ຫລັງຈາກຂຶ້ນໄປຊັ້ນ 2. ໃນກໍລະນີດັ່ງກ່າວ, ກຸ່ມຄົນພິການ 3 ສາມາດໄດ້ຮັບການສ້າງຕັ້ງແລະໂອນເຂົ້າເຮັດວຽກເບົາ (ໂດຍບໍ່ມີຄວາມກົດດັນທາງຮ່າງກາຍຫຼືຈິດໃຈທີ່ ສຳ ຄັນ).
ເພື່ອ ກຳ ນົດກຸ່ມທີສອງ, ມັນ ຈຳ ເປັນຕ້ອງກວດພົບການຫຼຸດລົງຂອງການເຮັດວຽກຂອງກ້າມເນື້ອຫົວໃຈ. ມັນສະແດງອອກຕົວມັນເອງ:
- ການພັດທະນາຂອງ dyspnea ໃນເວລາພັກຜ່ອນ,
- tachycardia
- ຄວາມອິດເມື່ອຍພາຍໃຕ້ພາລະປົກກະຕິ,
- ການສະສົມຂອງນ້ ຳ ໃນທ້ອງ,
- ໂຣກຜິວ ໜັງ ທົ່ວໄປ.
ການໂຈມຕີຂອງໂຣກ angina pectoris ໃນຄົນເຈັບເກີດຂື້ນຫລັງຈາກຜ່ານໄປ 100 ແມັດຫລືຂຶ້ນໄປຊັ້ນ 1.
ກຸ່ມ ທຳ ອິດແມ່ນໄດ້ຖືກມອບ ໝາຍ ໃຫ້ເປັນໂຣກຫົວໃຈເບົາຫວານ, ສັບສົນຍ້ອນໂຣກຫົວໃຈວາຍໃນລະດັບທີສາມ. ມັນມີລັກສະນະໂດຍການລະເມີດຕັບ, ປອດແລະ ໝາກ ໄຂ່ຫຼັງຢ່າງຕໍ່ເນື່ອງ. ອາການເຈັບຫລັງ sternum ປາກົດຢູ່ບ່ອນພັກຜ່ອນ, ໃນເວລານອນ, ຫຼືມີກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍ ໜ້ອຍ ທີ່ສຸດ. ຄົນເຈັບຕ້ອງການການເບິ່ງແຍງແລະການຊ່ວຍເຫຼືອຈາກຄົນນອກຕະຫຼອດເວລາ.
Hypertrophy myocardial ventricular ຊ້າຍ: ສາເຫດ, ອາການແລະວິທີການປິ່ນປົວ
ໂຣກຫົວໃຈວາຍທີ່ມີໂຣກເບົາຫວານຊະນິດທີ 2 ແມ່ນກ່ຽວຂ້ອງບໍ່ພຽງແຕ່ຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດຂອງຄົນເຈັບ, ແຕ່ມັນຍັງມີອິນຊູລິນ, ເຊິ່ງລາວໃຊ້ເປັນລະບຽບຮຽບຮ້ອຍ. ນັກວິທະຍາສາດພົບວ່າແມ່ນແຕ່ຄົນທີ່ເປັນໂລກເບົາຫວານກໍ່ມີຄວາມສ່ຽງທີ່ແນ່ນອນຕໍ່ພະຍາດເບົາຫວານ. ນີ້ຫມາຍຄວາມວ່າທັນທີທີ່ທ່ານຫມໍໄດ້ກວດພົບຄວາມທົນທານຂອງຄາໂບໄຮເດດ, ມັນຈໍາເປັນຕ້ອງປະຕິບັດທັນທີເພື່ອແນໃສ່ຮັກສາການເຮັດວຽກຂອງລະບົບ cardiovascular. ໃນສະຖານະການດັ່ງກ່າວ, ບັນຫາແມ່ນຕົ້ນຕໍໃນການປ່ຽນແປງຂອງ metabolism ໃນ lipid ໃນຮ່າງກາຍຂອງມະນຸດ.
ໂດຍທົ່ວໄປ, ຜູ້ຊ່ຽວຊານລະບຸສາເຫດທີ່ເປັນໄປໄດ້ຂອງການໂຈມຕີຫົວໃຈໃນໂລກເບົາຫວານ:
- ການເພີ່ມປະລິມານໄຂມັນໃນເລືອດ.
- ລະດັບຄວາມເຂັ້ມຂົ້ນຂອງອົງການ ketone.
- ຮູບລັກສະນະຂອງກ້າມເລືອດເນື່ອງຈາກກ້າມເລືອດ.
- ຮູບລັກສະນະຂອງທາດໂປຼຕີນ glycosylated ຫຼາຍເກີນໄປ.
- ການປະກົດຕົວຂອງ hypoxia ຂອງອະໄວຍະວະ.
- ການແບ່ງຈຸລັງກ້າມເນື້ອທີ່ລຽບ, ຕິດຕາມມາດ້ວຍການລະລາຍຂອງໄຂມັນໃນພວກມັນຜ່ານການປ່ອຍຮໍໂມນການຈະເລີນເຕີບໂຕ.
ດັ່ງນັ້ນ, ສາເຫດຂອງການຕິດເຊື້ອໂຣກ myocardial infarction ໃນປະເພດ 1 ແລະພະຍາດເບົາຫວານຊະນິດ 2 ສາມາດມີຄວາມຫຼາກຫຼາຍ. ສ່ວນຫຼາຍແລ້ວ, ມັນເປັນໄປບໍ່ໄດ້ທີ່ຈະຮູ້ວ່າແມ່ນຫຍັງທີ່ກະຕຸ້ນການພັດທະນາຂອງພະຍາດເສັ້ນເລືອດໃນຫົວໃຈ. ນີ້ແມ່ນເນື່ອງມາຈາກຄວາມຈິງທີ່ວ່າຄົນເຈັບມັກຈະມີບັນຫາສຸຂະພາບຫຼາຍຢ່າງຂ້າງເທິງ.
ການເປັນໂຣກທາງດ້ານເນື້ອເຍື້ອກ້າມເນື້ອແລະການເພີ່ມຂື້ນຂອງມະຫາຊົນຂອງຝາທາງ ventricular ຊ້າຍ, hypertrophy myocardial ໃນບໍລິເວນນີ້ສາມາດເປັນໂຣກບ້ຽວບໍ່ສົມບູນຫລືເປັນຕົວຂອງພະຍາດຫົວໃຈວາຍທີ່ຮ້າຍແຮງ. hypertrophy myocardial ventricular ຊ້າຍມັກຈະຖືກກວດພົບໂດຍບັງເອີນເມື່ອການກວດຫົວໃຈເປັນປົກກະຕິໂດຍໃຊ້ electrocardiogram, ພ້ອມທັງການຊ່ວຍເຫຼືອຂອງ Echo-KG.
ຜົນສະທ້ອນຂອງສະພາບນີ້ສ່ວນຫຼາຍຈະກາຍເປັນການປ່ຽນແປງຮູບຮ່າງແລະມວນຂອງກ້າມເນື້ອຫົວໃຈ, ເຊິ່ງສົ່ງຜົນກະທົບທາງລົບຕໍ່ຂະບວນການເຮັດວຽກຂອງມັນ. ມີການປ່ຽນແປງທາງລົບໃດໆໃນສະພາບຫົວໃຈ, ຄວາມສ່ຽງຕໍ່ການພັດທະນາພະຍາດທີ່ຮ້າຍແຮງແລະເປັນອັນຕະລາຍຕໍ່ຊີວິດເຊັ່ນ: ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເຣິ.
hypertrophy myocardial LV ສາມາດເກີດຂື້ນດ້ວຍຕົວມັນເອງ, ເຊັ່ນດຽວກັນເນື່ອງຈາກຄວາມລົ້ມເຫຼວຂອງຫົວໃຈໃນໄລຍະຍາວ. ພ້ອມກັນນັ້ນ, ໂຣກ hypertrophy myocardial ventricular ຊ້າຍທີ່ເຂັ້ມຂຸ້ນກໍ່ຈະກາຍເປັນຜົນສະທ້ອນຂອງຄວາມດັນໂລຫິດແດງໃນເວລາທີ່ມີພະຍາດຫົວໃຈພ້ອມໆກັນ. ໃນກໍລະນີນີ້, ເມື່ອພົບເຫັນພະຍາດທາງດ້ານວິທະຍາສາດ, ການປິ່ນປົວຄວນຈະເລີ່ມຕົ້ນໃນທັນທີ, ເພາະວ່າການລະເລີຍຂອງສະພາບດັ່ງກ່າວສາມາດເຮັດໃຫ້ເກີດອາການແຊກຊ້ອນຮ້າຍແຮງເຖິງຜົນໄດ້ຮັບທີ່ເປັນອັນຕະລາຍ.
ສະຖານະການຕໍ່ໄປນີ້ຍັງໃຊ້ກັບສາເຫດຂອງ hypertrophy myocardial ventricular ຊ້າຍ:
- ເກີດຈາກຫົວໃຈແລະມີຂໍ້ບົກຜ່ອງດ້ານຫົວໃຈ,
- ພະຍາດຫົວໃຈອີຊີຊີນ,
- cardiomyopathy
- ຄວາມກົດດັນທາງຮ່າງກາຍແລະຈິດໃຈຫຼາຍເກີນໄປ, ເກີດຂື້ນເປັນປະ ຈຳ - ພວກມັນມີລັກສະນະພິເສດທີ່ສຸດ ສຳ ລັບນັກກິລາມືອາຊີບ,
- ມີໂລກເບົາຫວານແລະໂລກອ້ວນ,
- ດ້ວຍຄວາມບໍ່ພຽງພໍຂອງການອອກ ກຳ ລັງກາຍ,
- ກັບການພັດທະນາຂອງ atherosclerosis.
ປັດໃຈສ່ຽງຂອງສະພາບການນີ້ຄວນໄດ້ຮັບການພິຈາລະນານິໄສທີ່ບໍ່ດີເຊັ່ນ: ການສູບຢາ, ສິ່ງເສບຕິດຫລາຍເກີນໄປກັບເຄື່ອງດື່ມແອນກໍຮໍ, ການບໍ່ມີເຫດຜົນແລະໂພຊະນາການຫລາຍເກີນໄປ, ນຳ ໄປສູ່ໂລກອ້ວນ.
ພະຍາດຫຼອດເລືອດໃນຫົວໃຈຂອງຫລອດເລືອດສະ ໝອງ ເບື້ອງຊ້າຍສາມາດບົ່ງມະຕິໄດ້ວ່າມີອາການ ໜັກ ເກີນທາງຮ່າງກາຍທີ່ແຫຼມແລະຫາຍາກ, ໂດຍມີອາການນອນບໍ່ຫຼັບ, ເຊິ່ງມັກພົບເລື້ອຍໃນແມ່ຍິງໃນຊ່ວງຫຼັງການປະ ຈຳ ເດືອນ. ຄວາມຜິດປົກກະຕິໃດໆກ່ຽວກັບສຸຂະພາບຄວນເປັນສາເຫດຂອງການໄປຫາທ່ານ ໝໍ ແລະ ດຳ ເນີນການກວດກາຮ່າງກາຍຢ່າງເຕັມທີ່.
ຄວາມເປັນໄປໄດ້ຂອງການຕິດເຊື້ອໂຣກ myocardial infarction ໃນໂລກເບົາຫວານແລະຜົນທີ່ຕາມມາ
ພະຍາດຫົວໃຈແລະຫຼອດເລືອດແມ່ນສາເຫດຕົ້ນຕໍຂອງການເສຍຊີວິດໃນໂລກເບົາຫວານ. infarction Myocardial ໃຊ້ເວລາທໍາອິດໃນບັນດາພວກເຂົາ. ໃນຜູ້ທີ່ເປັນໂລກເບົາຫວານ, ມີຮູບແບບ atypical, ບໍ່ເຈັບ, ມີຄວາມສັບສົນຍ້ອນໂຣກຫົວໃຈວາຍ, ຄວາມວຸ້ນວາຍໃນຈັງຫວະທີ່ຮ້າຍແຮງ, ໂລກເລືອດຈາງທີ່ມີຫົວໃຈຫັກ.
| ວິດີໂອ (ກົດເພື່ອຫຼີ້ນ). |
ພະຍາດເບົາຫວານປະເພດ 1 ແລະຊະນິດ 2 ແມ່ນພະຍາດທີ່ແຕກຕ່າງກັນ ໝົດ ຍ້ອນເຫດຜົນແລະກົນໄກການພັດທະນາ. ພວກເຂົາມີຄວາມເປັນເອກະພາບໂດຍມີສອງອາການເທົ່ານັ້ນ - ເປັນທາດທີ່ມີເຊື້ອໄວຣັດແລະເປັນລະດັບເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດ.
ປະເພດ ທຳ ອິດເອີ້ນວ່າເພິ່ງພາອິນຊູລິນ, ເກີດຂື້ນໃນໄວ ໜຸ່ມ ຫຼືເດັກນ້ອຍທີ່ຢູ່ພາຍໃຕ້ອິດທິພົນຂອງໄວຣັດ, ຄວາມກົດດັນແລະການປິ່ນປົວດ້ວຍຢາ. ໂຣກເບົາຫວານຊະນິດທີສອງແມ່ນມີລັກສະນະຕາມຫຼັກສູດຄ່ອຍໆ, ຜູ້ປ່ວຍຜູ້ສູງອາຍຸ, ເປັນກົດ, ນໍ້າ ໜັກ ເກີນ, ໂລກຫຼອດເລືອດສູງໃນເສັ້ນເລືອດ, ຄໍເລສເຕີໂຣນສູງໃນເລືອດ.
| ວິດີໂອ (ກົດເພື່ອຫຼີ້ນ). |
ໂຣກເບົາຫວານປະເພດ 2
ລັກສະນະຂອງການພັດທະນາຂອງການໂຈມຕີຫົວໃຈໃນໂລກເບົາຫວານປະເພດ 1
ໃນພະຍາດຊະນິດ ທຳ ອິດ, ປະຕິກິລິຍາກ່ຽວກັບພູມຕ້ານທານເຮັດໃຫ້ມີການເສຍຊີວິດຂອງຈຸລັງ pancreatic ທີ່ປິດລັບອິນຊູລິນ. ເພາະສະນັ້ນ, ຄົນເຈັບບໍ່ມີຮໍໂມນໃນເລືອດຫລື ຈຳ ນວນຂອງມັນແມ່ນ ໜ້ອຍ ທີ່ສຸດ.
ຂະບວນການທີ່ເກີດຂື້ນໃນເງື່ອນໄຂຂອງການຂາດອິນຊູລິນຢ່າງແທ້ຈິງ:
- ການລະລາຍໄຂມັນຖືກເປີດໃຊ້,
- ເນື້ອໃນຂອງກົດໄຂມັນແລະ triglycerides ໃນເລືອດສູງຂື້ນ
- ເນື່ອງຈາກວ່າທາດນ້ ຳ ຕານບໍ່ເຂົ້າສູ່ຈຸລັງ, ໄຂມັນກາຍເປັນແຫຼ່ງພະລັງງານ,
- ຕິກິລິຍາການຜຸພັງໄຂມັນນໍາໄປສູ່ການເພີ່ມຂື້ນຂອງ ketones ໃນເລືອດ.
ນີ້ເຮັດໃຫ້ການເສື່ອມສະພາບໃນການສະ ໜອງ ເລືອດໃຫ້ອະໄວຍະວະ, ຄວາມອ່ອນໄຫວທີ່ສຸດຕໍ່ການຂາດສານອາຫານ - ຫົວໃຈແລະສະ ໝອງ.
ເປັນຫຍັງມີຄວາມສ່ຽງສູງຕໍ່ການເປັນໂຣກຫົວໃຈວາຍໃນໂຣກເບົາຫວານປະເພດ 2?
ໃນໂລກເບົາຫວານຂອງຊະນິດທີສອງ, ກະຕຸກຜະລິດອິນຊູລິນໃນປະລິມານປົກກະຕິແລະແມ່ນແຕ່ປະລິມານທີ່ເພີ່ມຂື້ນ. ແຕ່ຄວາມອ່ອນໄຫວຂອງຈຸລັງກັບມັນຈະສູນເສຍໄປ. ເງື່ອນໄຂນີ້ເອີ້ນວ່າການຕໍ່ຕ້ານອິນຊູລິນ. ຄວາມເສຍຫາຍຂອງຫລອດເລືອດເກີດຂື້ນພາຍໃຕ້ອິດທິພົນຂອງປັດໃຈດັ່ງກ່າວ:
- glucose ໃນເລືອດສູງ - ມັນທໍາລາຍຝາຂອງເສັ້ນເລືອດ,
- ໄຂມັນສ່ວນເກີນ - ເປັນຮູບແບບເສັ້ນເລືອດທີ່ເຮັດໃຫ້ເສັ້ນເລືອດອຸດຕັນ, ອຸດຕັນ lumen ຂອງເສັ້ນເລືອດແດງ,
- ຄວາມຜິດປົກກະຕິຂອງກ້າມເລືອດ, ຄວາມສ່ຽງທີ່ເພີ່ມຂື້ນຂອງໂຣກ thrombosis,
- insulin ທີ່ເພີ່ມຂື້ນ - ຊ່ວຍກະຕຸ້ນຄວາມລັບຂອງຮໍໂມນເພດ (adrenaline, ຮໍໂມນການຈະເລີນເຕີບໂຕ, cortisol). ພວກເຂົາປະກອບສ່ວນເຂົ້າເສັ້ນເລືອດແຄບແລະການລະລາຍຂອງໄຂມັນເຂົ້າໄປໃນພວກມັນ.
ໂຣກ Myocardial infarction ແມ່ນຮຸນແຮງທີ່ສຸດໃນ hyperinsulinemia. ຄວາມເຂັ້ມຂຸ້ນສູງຂອງຮໍໂມນນີ້ຊ່ວຍເລັ່ງຄວາມຄືບ ໜ້າ ຂອງໂລກ atherosclerosis, ຍ້ອນວ່າການສ້າງທາດໄຂມັນແລະໄຂມັນ atherogenic ໃນຕັບຖືກເລັ່ງ, ກ້າມຂອງຝາຂອງເຮືອເພີ່ມຂື້ນໃນຂະ ໜາດ, ແລະການແຍກຂອງກ້າມເລືອດຈະຖືກສະກັດກັ້ນ. ດັ່ງນັ້ນ, ຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານປະເພດ 2 ແມ່ນມີຄວາມສ່ຽງຕໍ່ການເປັນພະຍາດເສັ້ນເລືອດໃນເສັ້ນເລືອດຂອດຫຼາຍກ່ວາຄົນເຈັບອື່ນໆ.
ກ່ຽວກັບວິທີການທີ່ IHD ແລະການລະບາດຂອງ myocardial ໃນໂຣກເບົາຫວານເກີດຂື້ນ, ເບິ່ງວີດີໂອນີ້:
ປັດໃຈທີ່ຮ້າຍແຮງກວ່າເກົ່າ ສຳ ລັບຜູ້ທີ່ເປັນໂລກເບົາຫວານ
ຄວາມຖີ່ຂອງການໂຈມຕີຫົວໃຈໃນບັນດາພະຍາດເບົາຫວານແມ່ນສັດສ່ວນໂດຍກົງກັບການຊົດເຊີຍຂອງພະຍາດ.ໄກຈາກຕົວຊີ້ວັດທີ່ແນະ ນຳ ໃຫ້ລະດັບລະດັບນ້ ຳ ຕານໃນເລືອດ, ຄົນເຈັບເຫຼົ່ານີ້ມັກຈະເປັນໂຣກເບົາຫວານແລະພະຍາດຫຼອດເລືອດໃນສະ ໝອງ. ເຫດຜົນທີ່ອາດຈະສົ່ງຜົນກະທົບຕໍ່ການພັດທະນາຂອງໂຣກຫົວໃຈປະກອບມີ:
- ເຫຼົ້າ
- ລະດັບຕໍ່າຂອງກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍ,
- ສະຖານະການທີ່ມີຄວາມກົດດັນຊໍາເຮື້ອ
- ສິ່ງເສບຕິດນິໂກຕິນ,
- ການກິນຫຼາຍເກີນໄປ, ໄຂມັນສັດແລະທາດແປ້ງໃນອາຫານຫຼາຍເກີນໄປ,
- hypertension ເສັ້ນເລືອດແດງ.
ຄຸນລັກສະນະຕ່າງໆຂອງໂຣກ myocardial infarction ໃນໂລກເບົາຫວານ
ໂຣກຫົວໃຈຄໍແຂງແຮງໃນຜູ້ປ່ວຍໂຣກເບົາຫວານ. ພວກມັນມີຄວາມກວ້າງຂວາງ, ມັກຈະສັບສົນໂດຍການພັດທະນາຄວາມບໍ່ພຽງພໍຂອງການເຮັດວຽກຂອງສັນຍາຫົວໃຈ, ຈົນກ່ວາການຢຸດຕິຢ່າງສົມບູນຂອງກິດຈະ ກຳ ຂອງຫົວໃຈ, ການຢຸດເຊົາການ. ຕໍ່ກັບຄວາມເປັນມາຂອງການເພີ່ມຂື້ນຂອງຄວາມດັນເລືອດແລະຂະບວນການຕັບແຂງໃນ myocardium, ເສັ້ນເລືອດໃນຫົວໃຈທີ່ມີອາການຄັນຂອງມັນເກີດຂື້ນ.
ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ຮູບແບບຂອງການຂາດແຄນພະຍາດຫຼອດເລືອດສະ ໝອງ ແມ່ນລັກສະນະ:
- ຄວາມເຈັບປວດປົກກະຕິ (ອາການເຈັບຫນ້າເອິກເປັນເວລາດົນ),
- ທ້ອງ (ອາການຂອງທ້ອງນ້ອຍ),
- ບໍ່ເຈັບ
- arrhythmic (ການໂຈມຕີຂອງ atrial fibrillation, tachycardia),
- cerebral (ການສູນເສຍສະຕິ, paresis ຫຼືອໍາມະພາດ).
ໄລຍະສ້ວຍແຫຼມມີອາຍຸແຕ່ 7 ເຖິງ 10 ວັນ. ມີອຸນຫະພູມຮ່າງກາຍເພີ່ມຂື້ນ, ຄວາມດັນເລືອດຫຼຸດລົງ. ຄວາມລົ້ມເຫຼວຂອງການໄຫຼວຽນຂອງໂຣກຢ່າງໄວວາຈະເຮັດໃຫ້ໂຣກປອດແຫ້ງ, ອາການຊshockອກ cardiogenic, ແລະການຢຸດການກັ່ນຕອງຂອງຫມາກໄຂ່ຫຼັງ, ເຊິ່ງສາມາດເປັນອັນຕະລາຍຕໍ່ຄົນເຈັບ.
ມັນຫມາຍເຖິງອາການແຊກຊ້ອນທ້າຍຂອງການອັກເສບ myocardial, ການພັດທະນາຂອງມັນໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານເຮັດໃຫ້ມີອາການດັ່ງຕໍ່ໄປນີ້:
- ຫາຍໃຈຍາກ, ໄອ, ບາງຄັ້ງເປັນໂຣກຫຼອດເລືອດ,
- ເຈັບຫົວໃຈ
- ຫົວໃຈເຕັ້ນເລື້ອຍໆແລະບໍ່ປົກກະຕິ
- ຄວາມເຈັບປວດແລະຄວາມຫນັກໃນ hypochondrium ທີ່ຖືກຕ້ອງ,
- ການໃຄ່ບວມຂອງທີ່ສຸດຕ່ໍາ,
- ຄວາມອິດເມື່ອຍ.
ອາການເຈັບ sternum ປົກກະຕິຂອງລັກສະນະຂອງການເຜົາໄຫມ້ຫຼືການກົດຂີ່ຂົມແມ່ນອາການຕົ້ນຕໍຂອງການເປັນໂຣກຫົວໃຈວາຍ. ມັນແມ່ນມາພ້ອມກັບການເຫື່ອອອກ, ຄວາມຢ້ານກົວຂອງຄວາມຕາຍ, ຫາຍໃຈສັ້ນ, pallor ຫຼືແດງຂອງຜິວຫນັງຂອງເຂດຄໍ. ທຸກໆອາການເຫລົ່ານີ້ອາດຈະບໍ່ເປັນໂຣກເບົາຫວານ.
ນີ້ແມ່ນເນື່ອງມາຈາກຄວາມຈິງທີ່ວ່າຜູ້ປ່ວຍເບົາຫວານໄດ້ຮັບຜົນກະທົບຈາກເສັ້ນເລືອດແດງນ້ອຍໆແລະເສັ້ນປະສາດເສັ້ນໃຍພາຍໃນ myocardium ເນື່ອງຈາກໂຣກ microangiopathy ແລະໂຣກ neuropathy.
ສະພາບການນີ້ເກີດຂື້ນກັບຜົນກະທົບທີ່ເປັນພິດຕໍ່ເວລາດົນຂອງການເພີ່ມຄວາມເຂັ້ມຂຸ້ນຂອງນ້ ຳ ຕານໃນເລືອດ. ໂຣກກ້າມເນື້ອຫົວໃຈຈະຊ່ວຍຫຼຸດຜ່ອນການຮັບຮູ້ຂອງການກະຕຸ້ນຄວາມເຈັບປວດ.
ຈຸລິນຊີຈຸລະພາກທີ່ຫຍຸ້ງຍາກສັບສົນເຮັດໃຫ້ລະບົບການໄຫຼວຽນຂອງການສະ ໜອງ ເລືອດເຮັດໃຫ້ເກີດການຊ້ ຳ ຄືນ, ຫົວໃຈວາຍຮຸນແຮງ, ໂລກຂໍ້ອັກເສບ, ກ້າມເນື້ອກະດູກຫັກ.
ຫຼັກສູດທີ່ບໍ່ມີອາການເຈັບປວດ Atypical ເຮັດໃຫ້ການບົ່ງມະຕິພະຍາດໃນໄລຍະເລີ່ມຕົ້ນ, ເພີ່ມຄວາມສ່ຽງໃນການເສຍຊີວິດ.
ສຳ ລັບການບົ່ງມະຕິ, ວິທີການທີ່ໃຫ້ຂໍ້ມູນຫຼາຍທີ່ສຸດແມ່ນການສຶກສາ ECG. ການປ່ຽນແປງປົກກະຕິປະກອບມີ:
- ໄລຍະຫ່າງ ST ແມ່ນຢູ່ ເໜືອ contour, ມີຮູບແບບຂອງ dome, ຜ່ານເຂົ້າໄປໃນຄື້ນ T, ເຊິ່ງກາຍເປັນລົບ,
- R ສູງໃນຕອນ ທຳ ອິດ (ສູງສຸດ 6 ຊົ່ວໂມງ), ຫຼັງຈາກນັ້ນຫຼຸດລົງ,
- Q ຄື້ນຄວາມຖີ່ຕ່ ຳ.
ECG ສຳ ລັບໂຣກເຍື່ອຫຸ້ມສະ ໝອງ ອັກເສບແລະພະຍາດເບົາຫວານ - ໄລຍະທີ່ສ້ວຍແຫຼມທີ່ສຸດ
ໃນການກວດເລືອດ, creatine kinase ແມ່ນເພີ່ມຂື້ນ, aminotransferases ສູງກວ່າປົກກະຕິ, ແລະ AST ສູງກວ່າ ALT.
ຄຸນລັກສະນະຂອງການປິ່ນປົວໂຣກຜີວເບົາຫວານແມ່ນການຄົງຕົວຂອງການອ່ານນ້ ຳ ຕານໃນເລືອດ, ເພາະວ່າໂດຍບໍ່ມີການປິ່ນປົວຫົວໃຈໃດໆຈະບໍ່ມີປະສິດຕິຜົນ.
ໃນກໍລະນີນີ້, ບໍ່ສາມາດປ່ອຍໃຫ້ glycemia ຫຼຸດລົງໄດ້, ໄລຍະຫ່າງທີ່ດີທີ່ສຸດແມ່ນ 7,8 - 10 mmol / l. ຄົນເຈັບທຸກຄົນ, ບໍ່ວ່າຈະເປັນປະເພດຂອງພະຍາດແລະການປິ່ນປົວທີ່ໄດ້ລະບຸໄວ້ກ່ອນທີ່ຈະເປັນໂຣກຫົວໃຈ, ຈະຖືກໂອນເຂົ້າສູ່ລະບອບການປິ່ນປົວດ້ວຍ insulin ທີ່ເຂັ້ມຂຸ້ນ.
ກຸ່ມຢາເຫລົ່ານີ້ຖືກ ນຳ ໃຊ້ເຂົ້າໃນການປິ່ນປົວໂຣກຫົວໃຈວາຍ:
- anticoagulants, thrombolytics,
- beta-blockers, nitrates ແລະທາດການຊຽມຕ້ານທາດການຊຽມ,
- ຢາຕ້ານໄວຣັດ
- ຢາເພື່ອລົດໄຂມັນ.
ອາຫານຫຼັງຈາກ infarction myocardial ກັບພະຍາດເບົາຫວານ
ໃນຂັ້ນຕອນສ້ວຍແຫຼມ (7-10 ວັນ), ການຮັບປະທານອາຫານທີ່ມີແຕ່ສ່ວນປະກອບແມ່ນສະແດງ: ແກງຜັກ, ມັນຝະລັ່ງທີ່ເຮັດຈາກ mashed (ຍົກເວັ້ນມັນຕົ້ນ), ເຂົ້າໂອດຫລືເຂົ້າ ໜົມ ປັງ buckwheat ຕົ້ມ, ຊີ້ນຕົ້ມ, ປາ, ເນີຍແຂງ, ອາຫານ omelette ທາດໂປຣຕີນ, kefir ໄຂມັນຕ່ ຳ ຫຼືນົມສົ້ມ. ຈາກນັ້ນບັນຊີລາຍຊື່ອາຫານສາມາດຂະຫຍາຍອອກໄປເທື່ອລະກ້າວ, ຍົກເວັ້ນ:
- ້ໍາຕານ, ແປ້ງສີຂາວແລະຜະລິດຕະພັນທັງຫມົດທີ່ບັນຈຸພວກມັນ,
- semolina ແລະອາຫານເຂົ້າ,
- ຜະລິດຕະພັນທີ່ສູບຢາ, marinades, ອາຫານກະປ,ອງ,
- ໄຂມັນ, ອາຫານຈືນ,
- ເນີຍແຂງ, ກາເຟ, ຊັອກໂກແລັດ,
- ເນີຍແຂງ cottage ໄຂມັນ, ສີຄີມສົ້ມ, ສີຄີມ, ມັນເບີ.
ມັນເປັນໄປບໍ່ໄດ້ທີ່ຈະເກືອອາຫານຈານໃນເວລາປຸງແຕ່ງອາຫານ, ແລະ 3 - 5 g (10 ມື້ຫຼັງຈາກການເກີດຂື້ນຂອງຫົວໃຈວາຍ) ແມ່ນຖືກມອບໃຫ້ມືຂອງຄົນເຈັບ. ນໍ້າຄວນດື່ມບໍ່ເກີນ 1 ລິດຕໍ່ມື້.
ໄລຍະເວລາແລະໄລຍະເວລາຂອງການຟື້ນຟູແມ່ນຂື້ນກັບລະດັບຂອງຄວາມເສຍຫາຍຕໍ່ກ້າມເນື້ອຫົວໃຈແລະສະພາບຂອງເສັ້ນເລືອດໃນຜູ້ປ່ວຍເບົາຫວານ. ເປັນການຄາດຄະເນທີ່ບໍ່ເອື້ອ ອຳ ນວຍຕໍ່ການເປັນໂຣກຄວາມດັນເລືອດສູງ, ໂຣກເສັ້ນປະສາດເສັ້ນປະສາດ, ໂຣກໂຣກເບົາຫວານ, ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເລັງ.
ເພື່ອປ້ອງກັນການພັດທະນາຂອງໂຣກຫຼອດເລືອດຫົວໃຈສ້ວຍແຫຼມ, ແນະ ນຳ ໃຫ້:
- ກວດກາຢ່າງລະມັດລະວັງກ່ຽວກັບນ້ ຳ ຕານໃນເລືອດແລະ cholesterol, ແກ້ໄຂການລະເມີດໃຫ້ທັນເວລາ.
- ການວັດແທກຄວາມດັນເລືອດປະ ຈຳ ວັນ, ລະດັບສູງກວ່າ 140/85 ມມ Hg ບໍ່ຄວນຖືກອະນຸຍາດ. ສິນລະປະ.
- ເຊົາສູບຢາ, ເຫຼົ້າແລະເຄື່ອງດື່ມທີ່ມີຄາເຟອີນ, ເຄື່ອງດື່ມພະລັງງານ.
- ປະຕິບັດຕາມອາຫານ, ຍົກເວັ້ນໄຂມັນສັດແລະນໍ້າຕານ.
- ກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍທີ່ບໍ່ດີ.
- ການປິ່ນປົວດ້ວຍຢາສະ ໜັບ ສະ ໜູນ.
ດັ່ງນັ້ນ, ການພັດທະນາການໂຈມຕີຫົວໃຈໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ແລະປະເພດ 2 ສາມາດເປັນໂຣກ asymptomatic, ເຊິ່ງເຮັດໃຫ້ການບົ່ງມະຕິສັບສົນແລະເຮັດໃຫ້ເກີດອາການແຊກຊ້ອນຕ່າງໆ. ສຳ ລັບການຮັກສາ, ທ່ານ ຈຳ ເປັນຕ້ອງເຮັດໃຫ້ນ້ ຳ ຕານໃນເລືອດເປັນປົກກະຕິແລະ ດຳ ເນີນການປິ່ນປົວຟື້ນຟູຢ່າງຄົບຖ້ວນ. ໃນຖານະເປັນໂປຮແກຼມ prophylaxis, ຄວນດັດແກ້ຮູບແບບການ ດຳ ລົງຊີວິດແລະແບບອາຫານ.
ໃນເວລາດຽວກັນ, ໂຣກເບົາຫວານແລະໂຣກ angina pectoris ກໍ່ເປັນໄພຂົ່ມຂູ່ທີ່ຮ້າຍແຮງຕໍ່ສຸຂະພາບ. ວິທີການປິ່ນປົວໂຣກຜີວ ໜັງ ທີ່ມີໂຣກເບົາຫວານປະເພດ 2? ສິ່ງທີ່ລົບກວນຈັງຫວະຂອງຫົວໃຈສາມາດເກີດຂື້ນ?
ເກືອບບໍ່ມີໃຜຄຸ້ມຄອງເພື່ອຫລີກລ້ຽງການພັດທະນາຂອງໂຣກ atherosclerosis ໃນໂລກເບົາຫວານ. ເຊື້ອພະຍາດທັງສອງຢ່າງນີ້ມີຄວາມ ສຳ ພັນໃກ້ຊິດ, ເພາະວ່າການເພີ່ມນ້ ຳ ຕານມີຜົນກະທົບທາງລົບຕໍ່ ກຳ ແພງຂອງເສັ້ນເລືອດ, ເຮັດໃຫ້ເກີດການພັດທະນາຂອງການລະລາຍຂອງເສັ້ນເລືອດຕໍ່າໃນສ່ວນສຸດຂອງຄົນເຈັບ. ການປິ່ນປົວເກີດຂື້ນກັບອາຫານການກິນ.
ສາເຫດຂອງການ infarction myocardial ປະສານງານຂະຫນາດນ້ອຍແມ່ນຄ້າຍຄືກັນກັບຊະນິດອື່ນໆທັງຫມົດ. ມັນຍາກກວ່າທີ່ຈະວິນິດໄສມັນ; ECG ສ້ວຍແຫຼມມີຮູບປະສາດ. ຜົນສະທ້ອນຂອງການປິ່ນປົວແລະການຟື້ນຟູທີ່ທັນເວລາແມ່ນງ່າຍກວ່າການເປັນໂຣກຫົວໃຈວາຍປົກກະຕິ.
ບໍ່ເປັນເລື່ອງຮ້າຍແຮງ ສຳ ລັບຄົນທີ່ມີສຸຂະພາບແຂງແຮງ, ອາການຜິດປົກກະຕິຂອງໂລກເບົາຫວານສາມາດເປັນໄພຂົ່ມຂູ່ທີ່ຮ້າຍແຮງຕໍ່ຄົນເຈັບ. ມັນເປັນອັນຕະລາຍໂດຍສະເພາະແມ່ນພະຍາດເບົາຫວານປະເພດ 2, ຍ້ອນວ່າມັນສາມາດກາຍເປັນຜົນກະທົບຕໍ່ເສັ້ນເລືອດສະ ໝອງ ແລະຫົວໃຈວາຍ.
ມັນເປັນການຍາກທີ່ຈະບົ່ງມະຕິ, ເນື່ອງຈາກວ່າຂ້ອນຂ້າງມັກຈະມີວິທີການຜິດປົກກະຕິຂອງ infarction myocardial subendocardial. ມັນຖືກກວດພົບໂດຍປົກກະຕິໂດຍໃຊ້ວິທີການກວດສອບ ECG ແລະວິທີການຫ້ອງທົດລອງ. ໂຣກຫົວໃຈສ້ວຍແຫຼມເປັນໄພຄຸກຄາມເຖິງຄວາມຕາຍຂອງຄົນເຈັບ.
ໂລກຄວາມດັນເລືອດສູງແລະໂລກເບົາຫວານແມ່ນສິ່ງທີ່ ທຳ ລາຍຕໍ່ເຮືອຂອງອະໄວຍະວະຕ່າງໆ. ຖ້າທ່ານປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ຂອງທ່ານ ໝໍ, ທ່ານສາມາດຫລີກລ້ຽງຜົນສະທ້ອນໄດ້.
ການປ້ອງກັນໂຣກຫົວໃຈຊຸດໂຊມແມ່ນມີຄວາມ ຈຳ ເປັນທັງໃນຮູບແບບສ້ວຍແຫຼມ, ຊຳ ເຮື້ອ, ມັດທະຍົມ, ແລະກ່ອນການພັດທະນາຂອງພວກເຂົາໃນແມ່ຍິງແລະຜູ້ຊາຍ. ທຳ ອິດທ່ານ ຈຳ ເປັນຕ້ອງຮັກສາພະຍາດຫຼອດເລືອດຫົວໃຈ, ແລະຈາກນັ້ນກໍ່ປ່ຽນວິຖີຊີວິດຂອງທ່ານ.
ການບົ່ງມະຕິທາງລຸ່ມຂອງການຕິດເຊື້ອແມ່ນບໍ່ງ່າຍຍ້ອນຄວາມສະເພາະ. ECG ຢ່າງດຽວອາດຈະບໍ່ພຽງພໍ, ເຖິງແມ່ນວ່າສັນຍານທີ່ມີການຕີຄວາມຖືກຕ້ອງແມ່ນຖືກອອກສຽງ. ວິທີການປິ່ນປົວ myocardium?
ມີ ischemia myocardial ທີ່ບໍ່ເຈັບປວດ, ໂຊກດີ, ບໍ່ແມ່ນເລື້ອຍໆ. ອາການຕ່າງໆແມ່ນບໍ່ຮຸນແຮງ, ມັນອາດຈະບໍ່ມີອາການປວດຫລັງ. ມາດຖານ ສຳ ລັບຄວາມເສຍຫາຍຂອງຫົວໃຈຈະຖືກ ກຳ ນົດໂດຍທ່ານ ໝໍ ຕາມຜົນຂອງການບົ່ງມະຕິ. ການຮັກສາປະກອບມີຢາແລະບາງຄັ້ງກໍ່ຕ້ອງໄດ້ຜ່າຕັດ.
ໂຣກ Myocardial infarction ແມ່ນ ໜຶ່ງ ໃນບັນດາພະຍາດເບົາຫວານທີ່ຮ້າຍແຮງ. ພະຍາດທາງວິທະຍາທີ່ເກີດຂື້ນຈາກຄວາມຜິດປົກກະຕິທາງເດີນອາກາດລົບກວນການເຮັດວຽກຂອງອະໄວຍະວະທີ່ ສຳ ຄັນທັງ ໝົດ ຂອງຮ່າງກາຍ. ດັ່ງນັ້ນ, ຄວາມສ່ຽງຂອງພະຍາດຕ່າງໆຂອງລະບົບ cardiovascular ເພີ່ມຂື້ນ.
ໂລກເບົາຫວານແມ່ນພະຍາດທີ່ສັບສົນໃນເວລາທີ່ພິການ glucose ພິການທາງລົບສົ່ງຜົນກະທົບຕໍ່ການເຮັດວຽກຂອງຫົວໃຈ. Thrombosis provokes ແຄບຂອງເສັ້ນເລືອດ, ການໄຫຼວຽນຂອງເລືອດແມ່ນຖືກລົບກວນ. ເລືອດກາຍເປັນ ໜາ ແລະ ໜຽວ, ສ່ວນປະກອບຂອງມັນປ່ຽນໄປ. ພະຍາດດັ່ງກ່າວພັດທະນາໄວຂື້ນ, ດຳ ເນີນໄປໃນຮູບແບບທີ່ຮຸນແຮງ. ການຮັກສາໄລຍະຍາວແມ່ນຕ້ອງໄດ້ ຄຳ ນຶງເຖິງບັນດາພະຍາດທີ່ເກີດຈາກລະດັບນ້ ຳ ຕານສູງ.
ໂລກເບົາຫວານເອີ້ນວ່າ "ຫົວໃຈເບົາຫວານ"
ໃນຜູ້ທີ່ເປັນໂລກເບົາຫວານ, ການເພີ່ມຂື້ນຂອງຄວາມດັນເລືອດໃນເສັ້ນເລືອດແດງແມ່ນໄດ້ຖືກສັງເກດເຫັນເປັນສ່ວນໃຫຍ່, ດັ່ງນັ້ນ, ຫົວໃຈຈະເພີ່ມຂື້ນໃນຂະ ໜາດ, ໂລກຂໍ້ອັກເສບໃນເສັ້ນເລືອດເກີດຂື້ນ, ເຊິ່ງໃນກໍລະນີທີ່ມັກຈະເຮັດໃຫ້ຫົວໃຈວາຍ. ຄວາມສ່ຽງແມ່ນຄົນທີ່ມີຄຸນລັກສະນະບາງຢ່າງ:
- ພະຍາດທາງພັນທຸ ກຳ,
- ການສູບຢາ (ເພີ່ມຄວາມເປັນໄປໄດ້ຂອງໂຣກຫົວໃຈວາຍ),
- ເຫຼົ້າ
- ຄວາມດັນເລືອດສູງ
- ນໍ້າ ໜັກ ເກີນ.
ໃນຜູ້ທີ່ເປັນໂລກເບົາຫວານ, ຂະບວນການ E -book ຊ້າລົງ, ພູມຕ້ານທານຫຼຸດລົງ, angina pectoris ພັດທະນາ. ມີຄວາມຕ້ອງການຢ່າງຮີບດ່ວນ ສຳ ລັບການຜ່າຕັດເສັ້ນເລືອດແດງແລະການແຂງຕົວ. ຄວາມຜິດປົກກະຕິແມ່ນວ່າການໂຈມຕີຫົວໃຈມັກຈະພັດທະນາໂດຍບໍ່ມີອາການເຈັບປວດຂັ້ນຕົ້ນຍ້ອນການຫຼຸດລົງຂອງເນື້ອເຍື່ອຫົວໃຈ.
ພະຍາດດັ່ງກ່າວພັດທະນາຢ່າງໄວວາ, ອາການແຊກຊ້ອນເກີດຂື້ນຈົນເຖິງຂັ້ນເປັນຜົນຮ້າຍ. ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກລະລະລະລະລະລະລະລະລະລະລະລະລະລະລະລະລະລະລະລະ nk nk ້້້ຫນຶ່ງໃນການລະບາດຂອງ Myocardial ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ provokes ເພີ່ມຂຶ້ນ coagulation ເລືອດ. Hypoxia ໄດ້ຮັບການປັບປຸງໂດຍການສົ່ງອົກຊີເຈນທີ່ບົກຜ່ອງໃນເນື້ອເຍື່ອ.
ການມີທາດໂປຼຕີນໃນຍ່ຽວແມ່ນສັນຍານການວິເຄາະທີ່ບໍ່ເປັນປະໂຫຍດຕໍ່ການເປັນໂຣກຫົວໃຈວາຍໃນໂຣກເບົາຫວານ.
ສາເຫດຂອງການເປັນໂຣກຫົວໃຈວາຍໃນໂຣກເບົາຫວານແມ່ນຜົນກະທົບຕໍ່ເສັ້ນເລືອດນ້ອຍໆຂອງເນື້ອເຍື່ອພາຍໃນຂອງຫົວໃຈ. ການໄຫຼວຽນຂອງເລືອດທີ່ບໍ່ພຽງພໍເຮັດໃຫ້ ischemia ແລະຂາດສານອາຫານ myocardial. ຂະບວນການ necrotic irreversible ເກີດຂື້ນ. ຂະບວນການຟື້ນຟູແມ່ນຖືກລົບກວນ, ການພັດທະນາຂອງຫົວໃຈປະສານງານໃຫຍ່ເກີດຂື້ນເລື້ອຍໆກ່ວາຄົນທີ່ມີສຸຂະພາບແຂງແຮງ. ຜົນສະທ້ອນແລະພາວະແຊກຊ້ອນແມ່ນຍາກກວ່າເກົ່າ. ມັນຮຽກຮ້ອງໃຫ້ມີການຟື້ນຟູທີ່ຍາວນານ, ຍຶດ ໝັ້ນ ຢ່າງເຂັ້ມງວດຕໍ່ ຄຳ ແນະ ນຳ ຂອງແພດ ໝໍ, ໂພຊະນາການທີ່ ເໝາະ ສົມ.
ໂຣກຫົວໃຈຮ້າຍແຮງໃນຜູ້ປ່ວຍໂຣກເບົາຫວານປະກອບສ່ວນຫລາຍປັດໃຈ:
- angiopathy ເສັ້ນເລືອດຂ້າງຫນ້າ,
- ໂລກອັກເສບ enditis,
- vasculitis
- ໂຣກ nephropathy ກ່ຽວກັບໂຣກເບົາຫວານກັບໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ,
- dyslipidemia.
ເພື່ອຄາດເດົາການເປັນໂຣກຫົວໃຈວາຍໃນຜູ້ເປັນໂຣກເບົາຫວານ, ທ່ານສາມາດໃຊ້ວິທີການຂອງການສະຖຽນລະພາບຂອງຕົວຊີ້ວັດ glycemia. ລະດັບນໍ້າຕານຖືກຮັກສາໄວ້ໃນຂອບເຂດຈາກ 6 ເຖິງ 7,8 mmol / L, ມູນຄ່າທີ່ອະນຸຍາດສູງສຸດແມ່ນ 10. ມັນບໍ່ຄວນຈະຖືກປ່ອຍໃຫ້ຫຼຸດລົງຕໍ່າກວ່າ 4-5 mmol / L. ການປິ່ນປົວດ້ວຍ Insulin ແມ່ນຖືກ ກຳ ນົດໄວ້ໃນຜູ້ປ່ວຍທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ແລະຜູ້ທີ່ເປັນໂຣກ hyperglycemia ຢ່າງຕໍ່ເນື່ອງ, ສູງກ່ວາ 10 mmol / l, ໂພຊະນາການຂອງພໍ່ແມ່, ຮູບແບບທີ່ຮ້າຍແຮງຂອງພະຍາດ. ຖ້າກິນຢາບໍ່ມີປະສິດຕິຜົນ, ຄົນເຈັບຈະຖືກໂອນເຂົ້າອິນຊູລິນ.
ຢາເພື່ອລົດລະດັບນ້ ຳ ຕານແມ່ນຖືກ ກຳ ນົດຫຼັງຈາກສະຖຽນລະພາບຂອງຄວາມບໍ່ພຽງພໍຂອງເສັ້ນເລືອດ. ທິດທາງຕົ້ນຕໍຂອງການປິ່ນປົວໂຣກຜີວ ໜັງ myocardial infarction:
- ປົກກະຕິຂອງນ້ ຳ ຕານໃນເລືອດ
- cholesterol ຕ່ໍາ
- ຮັກສາຄວາມດັນເລືອດໃນລະດັບ 130/80 ມມ RT. ສິນລະປະ.,
- anticoagulants ສຳ ລັບການເຮັດໃຫ້ເລືອດເສື່ອມ,
- ຢາ ສຳ ລັບລະບົບຫຼອດເລືອດຫົວໃຈແລະການປິ່ນປົວພະຍາດຫຼອດເລືອດໃນຫົວໃຈ.
ຄົນເຈັບຄວນສັງເກດເບິ່ງລະບຽບທີ່ເຂັ້ມງວດຕະຫຼອດຊີວິດ.
ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ເນື່ອງຈາກຄວາມອ່ອນໄຫວຂອງເນື້ອເຍື່ອຫຼຸດລົງ, ບໍ່ສັງເກດເຫັນການປ່ຽນແປງທາງດ້ານພະຍາດຍ້ອນບໍ່ມີອາການເຈັບ. ອາການຕ່າງໆມີສ່ວນກ່ຽວຂ້ອງກັບພະຍາດອື່ນໆ. ບາງຄັ້ງການກວດກາເປັນປົກກະຕິສະແດງໃຫ້ເຫັນບັນຫາຫົວໃຈ. ພະຍາດດັ່ງກ່າວເຂົ້າໄປໃນຂັ້ນຕອນທີ່ກ້າວຫນ້າ, ຂະບວນການແມ່ນບໍ່ສາມາດປ່ຽນແປງໄດ້.
ດ້ວຍໂຣກເບົາຫວານ, ໂຣກຫົວໃຈວາຍສາມາດສະແດງອອກດ້ວຍວິທີຕ່າງໆ:
- ຮາກໂດຍບໍ່ມີເຫດຜົນຫຍັງ
- ໂລກຮ້າຍ
- ການລົບກວນຈັງຫວະຫົວໃຈ
- ຈຸດອ່ອນ
- ລົມຫາຍໃຈສັ້ນ
- ເຈັບ ໜ້າ ເອິກ
- ອາການເຈັບປວດທີ່ແຜ່ອອກໄປຫາຄໍ, ຄາງກະໄຕ, ບ່າ, ຫຼືແຂນ.
ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຕ້ອງກິນຢາ nitroglycerin ເປັນປະ ຈຳ.
ສະຖິຕິຢືນຢັນວ່າຜູ້ຊາຍມີຫົວໃຈວາຍເລື້ອຍໆ. ໃນແມ່ຍິງທີ່ເປັນໂລກເບົາຫວານ, ອາການດັ່ງກ່າວບໍ່ຄ່ອຍຈະແຈ້ງ, ພວກເຂົາມີຄວາມສ່ຽງ ໜ້ອຍ ທີ່ຈະເປັນໂຣກ myocardial infarction.
ໂດຍປົກກະຕິອາການ ທຳ ອິດຂອງພະຍາດດັ່ງກ່າວແມ່ນເກີດຈາກການເຮັດວຽກຫຼາຍເກີນໄປ, ເມື່ອຍລ້າ, ເປັນຫວັດ, ລັກສະນະສະລິລະສາດ. ມີຊີວິດຢູ່ໃນຊີວິດທີ່ຈະທົນທຸກທໍລະມານໃນເວລາເກີດລູກ, ໃນມື້ທີ່ມີບັນຫາ, ແມ່ຍິງບໍ່ໄດ້ພົວພັນກັບໂຣກຫົວໃຈ. ຄວາມສ່ຽງຈະເພີ່ມຂື້ນກັບອາຍຸ, ເມື່ອມີນ້ ຳ ໜັກ ຂອງຮ່າງກາຍຫຼາຍເກີນໄປ, ຄວາມດັນເລືອດຈະເພີ່ມຂື້ນ, ພະຍາດທາງດ້ານອາຍຸສູງຂື້ນແລະພະຍາດ ຊຳ ເຮື້ອຮ້າຍແຮງຂຶ້ນ.
ບາງຄັ້ງກັບ MI ມີອາການບໍ່ສະບາຍທົ່ວໄປ, ເປັນໂຣກຫົວໃຈເຕັ້ນ. ໃນຜູ້ທີ່ສູບຢາ, ມັນແມ່ນມາພ້ອມກັບລົມຫາຍໃຈສັ້ນແລະໄອ, ເຊິ່ງຖືວ່າເປັນຜົນສະທ້ອນຂອງນິໄສທີ່ບໍ່ດີ. ໃນກໍລະນີດັ່ງກ່າວ, ບັນຫາແມ່ນຖືກລະບຸຢູ່ໃນ cardiogram ເທົ່ານັ້ນ. ຮູບແບບທີ່ຮຸນແຮງທີ່ສຸດແມ່ນສະແດງໂດຍສະພາບອາການຊshockອກ, ການສູນເສຍສະຕິ, ໂຣກປອດບວມ.
ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 2, ອາການແຊກຊ້ອນມີຂໍ້ສະເພາະຂອງຕົນເອງ. ຄວາມສ່ຽງຂອງການເປັນໂຣກຫົວໃຈຈະປາກົດຢູ່ໃນຄົນຕັ້ງແຕ່ອາຍຸຍັງນ້ອຍ. ອາການລັກສະນະ:
- ໃຄ່ບວມແລະ blueness ຂອງປີກ,
- ຖ່າຍເບົາເລື້ອຍໆ
- ເມື່ອຍລ້າ,
- ການເພີ່ມຂື້ນຂອງນ້ ຳ ໜັກ ໃນຮ່າງກາຍ,
- ວິນຫົວ
ໂຣກຫົວໃຈວາຍທີ່ມີໂຣກເບົາຫວານໃນຜູ້ທີ່ເປັນໂຣກນີ້ເປັນເວລາດົນແມ່ນຍາກກວ່າ. ການລະເມີດ ໜ້າ ທີ່ຂອງຮ່າງກາຍເພີ່ມຄວາມສ່ຽງຂອງພາວະແຊກຊ້ອນ, ມີຄວາມສ່ຽງຕໍ່ການຕາຍ. ໃນຄົນເຈັບດັ່ງກ່າວ, ຄວາມລົ້ມເຫຼວຂອງຫົວໃຈແມ່ນ asymptomatic, ແຕ່ໄວຫຼາຍ, ບາງຄັ້ງກໍ່ໄວ. ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຕ້ອງມີມາດຕະການໃຫ້ທັນເວລາແລະ ກຳ ນົດການປິ່ນປົວຢ່າງເຂັ້ມງວດ.
ຄຸນລັກສະນະຕ່າງໆຂອງການເປັນໂຣກຫົວໃຈວາຍໃນຜູ້ປ່ວຍເບົາຫວານ:
- ອັດຕາສ່ວນຂອງການເກີດ hypertension ແມ່ນສູງກວ່າ
- ການເພີ່ມຂຶ້ນຂອງການເກີດຂອງ ruptures myocardial,
- ຄວາມເປັນໄປໄດ້ຂອງການຕາຍແມ່ນສູງກວ່າຄົນທີ່ມີສຸຂະພາບແຂງແຮງ.
ຖ້າບໍ່ໄດ້ຮັບການປິ່ນປົວ, "ຫົວໃຈເບົາຫວານ" ແມ່ນມີຄວາມສ່ຽງສູງທີ່ຈະຢຸດ.
ໂຣກຫົວໃຈວາຍທີ່ມີໂຣກເບົາຫວານເພີ່ມຄວາມສ່ຽງຂອງໂຣກແລະຄວາມເປັນໄປໄດ້ຂອງພາວະແຊກຊ້ອນເພີ່ມຂື້ນສອງເທົ່າ.
ປົກກະຕິແລ້ວພຽງແຕ່ຫຼັງຈາກການໂຈມຕີຫົວໃຈລະດັບນໍ້າຕານໃນເລືອດສູງຂື້ນຈະຖືກກວດພົບແລະໂຣກເບົາຫວານຖືກກວດພົບ, ປະເພດແລະຮູບແບບຖືກ ກຳ ນົດ.
ບັນຫາຫົວໃຈຖືກກະຕຸ້ນຈາກລະດັບ glucose ໃນລະດັບສູງ, ເປັນຜົນມາຈາກການສະຫນອງເລືອດທີ່ຖືກລົບກວນ, ຂະບວນການທີ່ບໍ່ປ່ຽນແປງໄດ້ເກີດຂື້ນ. ການຄົ້ນຄ້ວາແລະຮັກສາແມ່ນ ດຳ ເນີນໄປຢ່າງຮອບດ້ານ. ຄ່ອຍໆ, ໃນປະລິມານຂະຫນາດນ້ອຍ, insulin ແມ່ນຖືກປະຕິບັດ, ການປິ່ນປົວການຟື້ນຟູ cardiological ແມ່ນຖືກປະຕິບັດ. ຜົນສະທ້ອນແມ່ນຂື້ນກັບປະເພດແລະຮູບແບບຂອງພະຍາດທີ່ບົ່ງມະຕິ, ຕົວຊີ້ວັດທາງຄລີນິກ, ການປິ່ນປົວດ້ວຍການຮັກສາແມ່ນຖືກ ກຳ ນົດ. ໃນໄລຍະເລີ່ມຕົ້ນ, ອິນຊູລິນບໍ່ໄດ້ຖືກ ນຳ ໃຊ້.
ຜູ້ປ່ວຍໂລກເບົາຫວານໄດ້ຖືກສະ ເໜີ ໃຫ້ຟື້ນຟູເປັນສອງປະເພດຫຼັງຈາກທີ່ເປັນໂຣກຫົວໃຈ:
- ທາງດ້ານຮ່າງກາຍ (ການຝຶກອົບຮົມແລະກິລາ)
- ທາງຈິດໃຈ (ການປຶກສາຫາລື, ຢາເສບຕິດ psychotropic ຖ້າ ຈຳ ເປັນ).
ຫຼັງຈາກການຟື້ນຕົວເຕັມ, ການຍ່າງສັ້ນໆໃນອາກາດສົດ, ການອອກ ກຳ ລັງກາຍທີ່ ຈຳ ກັດແມ່ນແນະ ນຳ. ເພື່ອປ້ອງກັນ, ພວກເຂົາ ດຳ ເນີນກອງປະຊຸມ ບຳ ບັດທາງຈິດຕະສາດເພື່ອແນໃສ່ສະຖຽນລະພາບຂອງລະບົບປະສາດ. ການປິ່ນປົວດ້ວຍສິລະປະທຸກປະເພດແມ່ນໄດ້ຮັບຄວາມນິຍົມ.
ໂພຊະນາການແມ່ນຖືກ ກຳ ນົດໂດຍອີງຕາມໄລຍະເວລາຂອງພະຍາດ. ເພື່ອຫລີກລ້ຽງອາການແຊກຊ້ອນແລະການຕິດເຊື້ອກັບໂຣກເບົາຫວານ, ທ່ານ ໝໍ ແນະ ນຳ ໃຫ້ກິນອາຫານພິເສດ. ອາຫານທີ່ສົມດຸນແມ່ນໄດ້ຖືກພັດທະນາ, ຄຳ ນຶງເຖິງຄຸນລັກສະນະຂອງແຕ່ລະບຸກຄົນ, ຄວາມທົນທານຂອງຮ່າງກາຍ.
ໃນອາທິດ ທຳ ອິດແນະ ນຳ ໃຫ້ກິນໃນສ່ວນຂະ ໜາດ ນ້ອຍ:
- ແກງ ໜໍ່ ໄມ້ແລະມັນຝລັ່ງ (ຍົກເວັ້ນມັນຕົ້ນ),
- porridge (ຍົກເວັ້ນ semolina ແລະເຂົ້າ),
- ຊີ້ນແລະປາທີ່ບໍ່ຕິດ (ຕົ້ມຫຼື ໜື້ງ),
- ຊີ້ນ ໝູ ແລະກະປattອງ, ອົບໂດຍບໍ່ມີນ້ ຳ ມັນຫລືອາຍ,
- ຜະລິດຕະພັນນົມແລະເຄື່ອງດື່ມ,
- omelet ອາຍ.
ໃນອາທິດທີ 2, ອາຫານການກິນບໍ່ໄດ້ຟັກ. ປາແລະຊີ້ນໃນຄາບອາຫານມີພຽງແຕ່ 1 ຄັ້ງຕໍ່ມື້. ເຕົ້າຮູ້, ຜັກທີ່ມີ mashed ໄດ້ຖືກເພີ່ມ. ຂໍ້ມູນຄວບຄຸມ:
- ສູບຢາ
- marinades ແລະອາຫານກະປfoodອງ,
- ເນີຍແຂງ
- ຊັອກໂກແລັດ
- ກາເຟແລະຊາທີ່ເຂັ້ມແຂງ.
ຄາບອາຫານແມ່ນມີພະລັງງານຕໍ່າ. ແມ່ນແນະ ນຳ ໃຫ້ເຮັດກັບໄຂມັນ, ອາຫານທະເລ, ໝາກ ຖົ່ວແລະຝັກ.
ໂພຊະນາການດັ່ງກ່າວຍັງມີຈຸດປະສົງເພື່ອປ້ອງກັນການຕິດເຊື້ອໃນໂຣກເບົາຫວານຊະນິດຕ່າງໆ. ການປະສົມປະສານແລະອັດຕາສ່ວນຂອງຜະລິດຕະພັນແມ່ນຖືກຄິດໄລ່ໂດຍທ່ານ ໝໍ ຂອງທ່ານ. ຄົນເຈັບຕ້ອງຮັກສາລະດັບອິນຊູລິນໃນຮ່າງກາຍ, ເພື່ອປ້ອງກັນການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານ.
ອາຫານແມ່ນອີງໃສ່ ໝາກ ໄມ້ແລະຜັກ. ມັນເປັນການດີທີ່ຈະກິນປາຕົ້ມແລະອາຫານທະເລ.
ຜັກແລະ ໝາກ ໄມ້ ສຳ ລັບໂຣກເບົາຫວານຫລັງຈາກໂຣກຫົວໃຈວາຍ, ໂດຍຜູ້ຊ່ຽວຊານແນະ ນຳ:
- ໝາກ ເລັ່ນ
- ແຕງ
- ທຽມກັບຜັກຫົມ
- broccoli
- ດອກຜັກກາດຂາວ, ຜັກກາດຂາວແລະງອກງາມ,
- ຫນໍ່ໄມ້ຝລັ່ງ
- blueberries
- ໝາກ ເລັ່ນ
- peach
- apricots
- ຫມາກໂປມ
- ໝາກ ກ້ຽງ
- pears
- ກີວີ
ຜູ້ເປັນໂລກເບົາຫວານມີອາຫານພິເສດຕະຫຼອດຊີວິດ. ມັນຖືກແນະນໍາໃຫ້ປະຖິ້ມເກືອ, ອາຫານທີ່ນໍ້າມັນແລະໄຂມັນ. ໃຊ້ນ້ ຳ ມັນ ໝາກ ກອກເປັນເຄື່ອງນຸ່ງສະຫຼັດ. ຫຼັກການພື້ນຖານຂອງໂພຊະນາການ:
- ມີທາດໂປຕາຊຽມແລະແມກນີຊຽມໃນອາຫານ,
- ການຍົກເວັ້ນອາຫານ ໜັກ, ໄຂມັນສັດ,
- ອາຫານທຸກຢ່າງແມ່ນບໍ່ມີເກືອ,
- ການປະຕິເສດອາຫານຂົ້ວ,
- ດື່ມບໍ່ ຈຳ ກັດ, ສູງເຖິງ 1,2 ລິດ,
- ມີສັດປີກຢູ່ໃນອາຫານ,
- ສ່ວນຫຼາຍແມ່ນຖ້ວຍແຫຼວ
- ຊາທີ່ເຂັ້ມແຂງແລະກາເຟ - ຫ້າມ,
- ຜັກສົດເທົ່ານັ້ນ,
- ການຍົກເວັ້ນໂກເລດ
- ງົດເວັ້ນຈາກທາດແປ້ງໄວ,
- ເຂົ້າຈີ່ບໍ່ຄວນສົດ.
ລົດຊາດຂອງອາຫານແມ່ນໄດ້ຮັບການປັບປຸງດ້ວຍນ້ ຳ ໝາກ ນາວຫລືສົ້ມ ໝາກ ແອັບເປີ້ນ. Bran ຈະຖືກເພີ່ມເຂົ້າໃນຄາບອາຫານທີ່ເປັນແຫລ່ງເສັ້ນໃຍອາຫານເສີມ. ອາຫານຄວນມີຄວາມສົມດຸນ, ກິນທຸກໆ 2-3 ຊົ່ວໂມງ. ການອົດອາຫານບໍ່ໄດ້ຮັບອະນຸຍາດ.
ເມນູຫຼັງຈາກການໂຈມຕີຫົວໃຈແມ່ນແຕກຕ່າງຈາກອາຫານພື້ນເມືອງຂອງຜູ້ເປັນໂລກເບົາຫວານ. ນີ້ມີຜົນກະທົບຕໍ່ວິທີການຂອງພະຍາດ, ຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງອາການແຊກຊ້ອນ. ການບໍ່ປະຕິບັດຕາມແມ່ນອ່ອນເພຍກັບອາການແຊກຊ້ອນ. ແຜນການອາຫານທີ່ຖືກປັບແຍກຕ່າງຫາກ ສຳ ລັບຄົນທີ່ມີນ້ ຳ ໜັກ ເກີນ. ອາຫານນີ້ຄວນໄດ້ຮັບການຕິດຕາມຕະຫຼອດຊີວິດ.
ໂຣກ Myocardial infarction ໃນໂລກເບົາຫວານແມ່ນອາການແຊກຊ້ອນທີ່ຮ້າຍແຮງທີ່ສາມາດເຮັດໃຫ້ຄົນເຈັບເສຍຊີວິດໄດ້. ທັງສອງພະຍາດທີ່ຮ້າຍແຮງເຊິ່ງກັນແລະກັນນີ້ຕ້ອງການການປິ່ນປົວຢ່າງເຂັ້ມງວດ, ຍຶດ ໝັ້ນ ໃນທຸກໆໃບສັ່ງແພດຂອງທ່ານ ໝໍ ແລະການປ້ອງກັນຕະຫຼອດຊີວິດ.
ເປັນເວລາຫລາຍປີທີ່ຂ້ອຍໄດ້ສຶກສາບັນຫາຂອງ DIABETES. ມັນເປັນສິ່ງທີ່ ໜ້າ ຢ້ານກົວເມື່ອຄົນ ຈຳ ນວນຫລວງຫລາຍເສຍຊີວິດ, ແລະຍິ່ງເປັນພິການຍ້ອນໂຣກເບົາຫວານ.
ຂ້ອຍເລັ່ງບອກຂ່າວດີ - ສູນຄົ້ນຄ້ວາໂຣກ endocrinology ຂອງສະພາວິທະຍາສາດການແພດຣັດເຊຍໄດ້ຈັດການພັດທະນາຢາທີ່ປິ່ນປົວພະຍາດເບົາຫວານໃຫ້ຫາຍຂາດ. ໃນເວລານີ້, ປະສິດທິຜົນຂອງຢານີ້ ກຳ ລັງໃກ້ຈະຮອດ 100%.
ຂ່າວດີອີກຂ່າວ ໜຶ່ງ: ກະຊວງສາທາລະນະສຸກໄດ້ຮັບປະກັນການຮັບຮອງເອົາໂຄງການພິເສດທີ່ຊົດເຊີຍຄ່າໃຊ້ຈ່າຍທັງ ໝົດ ຂອງຢາ. ໃນປະເທດຣັດເຊຍແລະບັນດາປະເທດທີ່ເປັນໂລກເບົາຫວານຂອງ CIS ກ່ອນ ສາມາດໄດ້ຮັບການແກ້ໄຂ ຟຣີ .
ໂຣກຫົວໃຈວາຍແມ່ນຫຍັງ? ນີ້ບໍ່ມີຫຍັງນອກຈາກການຕາຍຂອງ myocardium ຫຼັງຈາກການຢຸດເຊົາການໄຫຼວຽນຂອງເລືອດຢ່າງໄວວາໃນບາງສ່ວນຂອງມັນ. ການປ່ຽນແປງຂອງ Atherosclerotic ໃນເຮືອຕ່າງໆ, ລວມທັງເຮືອ myocardial, ກ່ອນການພັດທະນາໃນໄລຍະຍາວຂອງການໂຈມຕີຫົວໃຈ. ອັດຕາການຕາຍຂອງການເປັນໂຣກຫົວໃຈວາຍໃນສະ ໄໝ ຂອງພວກເຮົາແມ່ນຍັງຂ້ອນຂ້າງສູງແລະມີປະມານ 15-20%.
Atherosclerosis ແມ່ນການເອົາໄຂມັນລົງໃນ ກຳ ແພງເສັ້ນເລືອດ, ໃນທີ່ສຸດມັນຈະເຮັດໃຫ້ການປິດຢ່າງເຕັມທີ່ຂອງ lumen ຂອງເສັ້ນເລືອດແດງ, ເລືອດບໍ່ສາມາດເຄື່ອນຍ້າຍໄດ້. ມັນຍັງມີຄວາມເປັນໄປໄດ້ຂອງການຈີກຊິ້ນສ່ວນຂອງແຜ່ນໄຂມັນທີ່ຖືກສ້າງຕັ້ງຂື້ນເທິງເຮືອດ້ວຍການພັດທະນາຂອງໂຣກ thrombosis. ກົນໄກເຫຼົ່ານີ້ ນຳ ໄປສູ່ການເປັນໂຣກຫົວໃຈວາຍ. ໃນກໍລະນີນີ້, ການໂຈມຕີຫົວໃຈບໍ່ ຈຳ ເປັນຕ້ອງເກີດຂື້ນໃນກ້າມເນື້ອຫົວໃຈ. ມັນສາມາດເປັນໂຣກຫົວໃຈວາຍຂອງສະ ໝອງ, ລຳ ໄສ້, ລຳ ໄສ້. ຖ້າຂະບວນການຂອງການຢຸດເຊົາການໄຫຼວຽນຂອງເລືອດເກີດຂື້ນໃນຫົວໃຈ, ຫຼັງຈາກນັ້ນພວກເຮົາກໍາລັງເວົ້າກ່ຽວກັບການລະບາດຂອງ myocardial infarction.
ປັດໄຈບາງຢ່າງຈະນໍາໄປສູ່ການພັດທະນາຢ່າງໄວວາຂອງໂຣກ atherosclerosis.ຄື:
- ນໍ້າ ໜັກ ເກີນ
- ເພດຊາຍ
- hypertension ເສັ້ນເລືອດແດງ
- ສູບຢາ
- ການລະເມີດຂອງ metabolism lipid,
- ພະຍາດເບົາຫວານ
- ຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງ
- predisposition ເຊື້ອສາຍ.
ຖ້າຜູ້ເປັນໂລກເບົາຫວານມີການອັກເສບ myocardial infarction, ຫຼັງຈາກນັ້ນ, ຄວນຄາດຫວັງວ່າວິທີທີ່ຮ້າຍແຮງ, ຜົນສະທ້ອນກໍ່ຈະຮ້າຍແຮງເຊັ່ນກັນ. ຈາກຜົນຂອງການສຶກສາກ່ຽວກັບສະພາບດັ່ງກ່າວ, ມັນໄດ້ພົບວ່າການໂຈມຕີຫົວໃຈກັບໂຣກເບົາຫວານມີການພັດທະນາຕອນຍັງນ້ອຍກ່ວາມັນເປັນໂຣກຫົວໃຈວາຍໂດຍບໍ່ມີໂຣກເບົາຫວານ. ນີ້ແມ່ນການ ອຳ ນວຍຄວາມສະດວກໂດຍບາງລັກສະນະຂອງການເປັນໂລກເບົາຫວານ.
- ຄວາມຮ້າຍແຮງຂອງພະຍາດແມ່ນຍ້ອນຄວາມຈິງທີ່ວ່າມີທາດນ້ ຳ ຕານໃນເລືອດຫຼາຍເກີນໄປ, ຜົນກະທົບທີ່ເປັນພິດຂອງມັນຈະພັດທະນາ, ເຮັດໃຫ້ເກີດຄວາມເສຍຫາຍຕໍ່ຝາໃນຂອງເຮືອ. ແລະນີ້ເຮັດໃຫ້ມີການເພີ່ມຂື້ນຂອງເງິນຝາກໃນພື້ນທີ່ທີ່ເສຍຫາຍຂອງແຜ່ນ cholesterol.
- ໂລກອ້ວນ ໂພຊະນາການທີ່ບໍ່ ເໝາະ ສົມເປັນເວລາດົນນານເຮັດໃຫ້ເກີດພະຍາດຮ້າຍແຮງ.
- ຄວາມດັນໂລຫິດແດງແມ່ນຄູ່ຮ່ວມງານຄົງທີ່ຂອງໂລກເບົາຫວານປະເພດ 2 ແລະໂລກອ້ວນ. ປັດໄຈນີ້ສົ່ງຜົນກະທົບຕໍ່ຄວາມລົ້ມເຫຼວຂອງເຮືອຂະ ໜາດ ໃຫຍ່.
- ໃນພະຍາດເບົາຫວານ mellitus, ສ່ວນປະກອບຂອງເລືອດປ່ຽນແປງໄປໃນທິດທາງຂອງການເພີ່ມຄວາມຫນືດ. ປັດໄຈນີ້ເລັ່ງຢ່າງໄວວາການເລີ່ມຕົ້ນຂອງການລະບາດຂອງ myocardial infarction.
- ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເລີໄດ້.
- ໄຂມັນໃນລະດັບ lipid ແລະ cholesterol. ໂພຊະນາການມີບົດບາດ ສຳ ຄັນ.
ຜູ້ເປັນໂລກເບົາຫວານທີ່ມີປະສົບການມັກຈະພັດທະນາສິ່ງທີ່ເອີ້ນວ່າຫົວໃຈເບົາຫວານ. ນີ້ ໝາຍ ຄວາມວ່າຝາຂອງມັນກາຍເປັນຜີວ ໜັງ, ຫົວໃຈຊຸດໂຊມຄ່ອຍໆພັດທະນາ.
ອີງຕາມອົງການ WHO, ໃນແຕ່ລະປີໃນໂລກ 2 ລ້ານຄົນເສຍຊີວິດຍ້ອນໂລກເບົາຫວານແລະອາການແຊກຊ້ອນຂອງມັນ. ໃນກໍລະນີທີ່ບໍ່ມີການສະ ໜັບ ສະ ໜູນ ທີ່ມີຄຸນນະພາບຕໍ່ຮ່າງກາຍ, ພະຍາດເບົາຫວານເຮັດໃຫ້ເກີດອາການແຊກຊ້ອນຕ່າງໆ, ຄ່ອຍໆ ທຳ ລາຍຮ່າງກາຍຂອງມະນຸດ.
ອາການແຊກຊ້ອນທີ່ພົບເລື້ອຍທີ່ສຸດແມ່ນ: ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເລືອດ. ໂລກເບົາຫວານຍັງສາມາດນໍາໄປສູ່ການພັດທະນາຂອງເນື້ອງອກມະເຮັງ. ໃນເກືອບທຸກກໍລະນີ, ຜູ້ເປັນໂລກເບົາຫວານອາດຈະຕາຍ, ຕໍ່ສູ້ກັບພະຍາດທີ່ເຈັບປວດ, ຫລືກາຍເປັນຄົນພິການ.
ຄົນເປັນໂລກເບົາຫວານເຮັດຫຍັງ? ສູນຄົ້ນຄ້ວາ Endocrinological ຂອງສະພາວິທະຍາສາດການແພດຣັດເຊຍໄດ້ປະສົບຜົນ ສຳ ເລັດໃນການສ້າງວິທີການປິ່ນປົວທີ່ຮັກສາໂລກເບົາຫວານໃຫ້ຫາຍຂາດ.
ໂຄງການຂອງລັດຖະບານກາງ“ ປະເທດທີ່ມີສຸຂະພາບແຂງແຮງ” ກຳ ລັງ ດຳ ເນີນຢູ່, ໃນຂອບເຂດທີ່ຢານີ້ຖືກມອບໃຫ້ແກ່ທຸກໆຄົນທີ່ອາໄສຢູ່ໃນສະຫະພັນຣັດເຊຍແລະ CIS ຟຣີ . ສໍາລັບຂໍ້ມູນເພີ່ມເຕີມ, ເບິ່ງເວັບໄຊທ໌ທາງການຂອງ MINZDRAVA.
ອັດຕາການຕາຍຈາກການໂຈມຕີຫົວໃຈກັບພະຍາດເບົາຫວານແມ່ນເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍເນື່ອງຈາກຂະບວນການທາງເດີນອາຫານແລະການຟື້ນຟູໃນຮ່າງກາຍ.
ໃນຄົນທີ່ບໍ່ມີທາດແປ້ງທາດແປ້ງຄາໂບໄຮເດຣດແລະຜູ້ທີ່ເປັນໂລກເບົາຫວານ, ອາການຂອງໂຣກ myocardial infarction ສາມາດແຕກຕ່າງກັນຢ່າງຫຼວງຫຼາຍ. ໂດຍປົກກະຕິແລ້ວ, ທຸກຢ່າງແມ່ນຂື້ນກັບຄວາມຍາວຂອງພະຍາດ: ໄລຍະເວລາຂອງພະຍາດເບົາຫວານດົນ, ອາການຂອງການເປັນໂຣກຫົວໃຈ ໜ້ອຍ ລົງ, ເຊິ່ງມັກຈະເຮັດໃຫ້ການບົ່ງມະຕິພົບຄວາມຫຍຸ້ງຍາກ.
ລັກສະນະຕົ້ນຕໍຂອງອາການຂອງການລົບກວນການໄຫຼວຽນຂອງໂຣກ myocardial ສ້ວຍແຫຼມ - ອາການເຈັບຫນ້າເອິກ - ໃນໂຣກເບົາຫວານແມ່ນລະດັບອອກມາຫລືອາດຈະບໍ່ມີເລີຍ. ນີ້ແມ່ນເນື່ອງມາຈາກຄວາມຈິງທີ່ວ່າເນື້ອເຍື່ອປະສາດໄດ້ຮັບຜົນກະທົບຈາກລະດັບນ້ ຳ ຕານສູງ, ແລະນີ້ເຮັດໃຫ້ການຫຼຸດຜ່ອນຄວາມອ່ອນໄຫວຂອງອາການເຈັບ. ຍ້ອນປັດໃຈນີ້, ອັດຕາການຕາຍແມ່ນເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍ.
ນີ້ແມ່ນອັນຕະລາຍຫຼາຍ, ເພາະວ່າຄົນເຈັບອາດຈະບໍ່ເອົາໃຈໃສ່ກັບອາການເຈັບເລັກນ້ອຍເບື້ອງຊ້າຍ, ແລະຄວາມເສື່ອມເສີຍສາມາດຖືວ່າເປັນກະໂດດຂັ້ນໃນລະດັບນ້ ຳ ຕານ.
ອາການໂລກເບົາຫວານສາມາດກັງວົນໄດ້ແນວໃດຖ້າລາວເປັນໂຣກຫົວໃຈວາຍ? ຄົນເຈັບອາດຈະສັງເກດເງື່ອນໄຂດັ່ງຕໍ່ໄປນີ້:
ອີງຕາມສະຖິຕິ, ເຄິ່ງ ໜຶ່ງ ຂອງຄົນທີ່ເປັນໂຣກເບົາຫວານ (DM) ຈະເປັນໂຣກ myocardial infarction (MI). ໂຣກ Myocardial infarction ແລະພະຍາດເບົາຫວານແມ່ນພະຍາດທີ່ເປັນອັນຕະລາຍເຊິ່ງມັກຈະລວມເຂົ້າກັນ. ຄຸນລັກສະນະຕ່າງໆຂອງເສັ້ນເລືອດໂລກເບົາຫວານ ນຳ ໄປສູ່ການເຮັດໃຫ້ເລືອດ ໜາ, ແຄບລົງຂອງຫລອດເລືອດແລະການເຮັດວຽກຂອງຄໍເລສເຕີໂຣນທີ່ຢູ່ໃນຝາຂອງພວກມັນ, ນັ້ນແມ່ນສາເຫດທີ່ເຮັດໃຫ້ຄວາມສ່ຽງຕໍ່ການເປັນໂຣກ myocardial infarction ເພີ່ມຂື້ນ.ໃນໂລກເບົາຫວານ, ຄົນເຈັບຕ້ອງຕິດຕາມເບິ່ງສຸຂະພາບຂອງເຂົາເຈົ້າຢູ່ສະ ເໝີ.
82% ຂອງຜູ້ເປັນໂລກເບົາຫວານພັດທະນາພະຍາດຂອງລະບົບຫຼອດເລືອດຫົວໃຈຍ້ອນນ້ ຳ ຕານສູງ.
ໂລກເບົາຫວານແມ່ນປັດໃຈສ່ຽງທີ່ ສຳ ຄັນ. ຄວາມເປັນໄປໄດ້ຂອງໂຣກຫົວໃຈວາຍກັບໂຣກເບົາຫວານເພີ່ມຂື້ນຖ້າມີເງື່ອນໄຂດັ່ງຕໍ່ໄປນີ້:
- ການປະກົດຕົວຂອງພະຍາດທາງວິທະຍາສາດນີ້ໃນ ໜຶ່ງ ໃນຍາດພີ່ນ້ອງ.
- ການສູບຢາ. ການຕິດຢາສູບ 2 ເທື່ອຈະເພີ່ມໂອກາດຂອງການເປັນໂຣກຫົວໃຈວາຍ. ນິໄສທີ່ບໍ່ດີຈະ ນຳ ໄປສູ່ການເສື່ອມຂອງຫລອດເລືອດຢ່າງໄວວາແລະຫຼັງຈາກກວດຫາໂຣກເບົາຫວານ, ທ່ານ ຈຳ ເປັນຕ້ອງລືມມັນ.
- ຄວາມດັນເລືອດເພີ່ມຂື້ນ. hypertension provokes overstrain ຂອງລະບົບ cardiovascular.
- ນໍ້າ ໜັກ ເກີນ. ຂະ ໜາດ ແອວໃນຜູ້ຊາຍຫຼາຍກວ່າ 101 ຊມ, ແລະໃນຜູ້ຍິງ - 89 ຊມ, ເວົ້າເຖິງໂລກອ້ວນ. ນ້ ຳ ໜັກ ເກີນ ກຳ ລັງຄຸກຄາມດ້ວຍການສ້າງແຜ່ນກາບ atherosclerotic ແລະເສັ້ນເລືອດອຸດຕັນ.
- ຄວາມເຂັ້ມຂົ້ນຂອງໄຂມັນໃນເລືອດສູງ.
ກັບໄປທີ່ຕາຕະລາງເນື້ອໃນ
ການພັດທະນາຂອງໂຣກຫົວໃຈວາຍທີ່ມີໂຣກເບົາຫວານປະເພດ 1 ແລະ 2 ແມ່ນບໍ່ພຽງແຕ່ກ່ຽວຂ້ອງກັບການເພີ່ມຂື້ນຂອງລະດັບນ້ ຳ ຕານໃນຮ່າງກາຍເທົ່ານັ້ນ, ແຕ່ຍັງມີອິນຊູລິນອີກດ້ວຍ. ການກວດຫາໂຣກຫົວໃຈວາຍແມ່ນພົບໃນຜູ້ທີ່ເປັນໂລກເບົາຫວານ, ເມື່ອຄວາມອົດທົນກັບຄາໂບໄຮເດຣດແມ່ນມີຄວາມບົກຜ່ອງເທົ່ານັ້ນ. ນີ້ແມ່ນຍ້ອນການລະລາຍໄຂມັນ lipid ແລະບົດບາດຂອງອິນຊູລິນໃນຂະບວນການນີ້. ໂດຍທົ່ວໄປ, ສາເຫດຕໍ່ໄປນີ້ຂອງການໂຈມຕີຫົວໃຈໃນໂລກເບົາຫວານສາມາດ ຈຳ ແນກໄດ້:
- ການເພີ່ມຂື້ນຂອງລະດັບໄຂມັນໃນເລືອດແລະການກະຕຸ້ນຂອງການສ້າງຕັ້ງອົງການຈັດຕັ້ງ ketone ຍ້ອນການຂາດອິນຊູລິນ,
- ກ້າມເລືອດ, ຄວາມ ໜາ ຂອງເລືອດ,
- ການສ້າງທາດໂປຼຕີນ glycosylated ເນື່ອງຈາກມີ ຈຳ ນວນຫຼວງຫຼາຍຂອງທາດນ້ ຳ ຕານໃນຮ່າງກາຍ,
- hypoxia ເນື່ອງຈາກການເຊື່ອມຕໍ່ຂອງ glucose ກັບ hemoglobin,
- ການແບ່ງຈຸລັງຂອງກ້າມເນື້ອ vascular ກ້ຽງແລະການເຈາະຂອງ lipids ເຂົ້າໄປໃນພວກມັນຍ້ອນການປ່ອຍຮໍໂມນການຈະເລີນເຕີບໂຕ - ເປັນຢາຕ້ານອິນຊູລິນ.
ກັບໄປທີ່ຕາຕະລາງເນື້ອໃນ
ອາການຕົ້ນຕໍຂອງໂຣກຫົວໃຈວາຍໃນແມ່ຍິງແລະຜູ້ຊາຍທີ່ເປັນໂລກເບົາຫວານແມ່ນ:
- ກົດເຈັບ ໜ້າ ເອິກ
- ປວດຮາກ, ຮາກ,
- ຈຸດອ່ອນທົ່ວໄປ
- ຄວາມລົ້ມເຫຼວຂອງຈັງຫວະຂອງຫົວໃຈເຕັ້ນ.
ມັນບໍ່ເປັນໄປໄດ້ທີ່ຈະຢຸດຄວາມເຈັບປວດກັບ nitroglycerin, ມັນເຮັດໃຫ້ຄໍ, ບ່າ, ຄາງກະໄຕ. ການມີອາການດັ່ງກ່າວສະແດງເຖິງບັນຫາກ່ຽວກັບຫົວໃຈແລະຊ່ວຍໃຫ້ການຊ່ວຍເຫຼືອຄົນເຈັບໄດ້ທັນເວລາ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ມັນບໍ່ແມ່ນເລື່ອງງ່າຍທີ່ຈະລະບຸການເປັນໂຣກຫົວໃຈວາຍທີ່ເກີດຂື້ນກັບຄວາມເປັນມາຂອງໂລກເບົາຫວານ. ບໍ່ວ່າຈະເປັນໂຣກເບົາຫວານຊະນິດໃດກໍ່ຕາມ, ຄວາມອ່ອນໄຫວຂອງຄົນເຈັບຂອງອະໄວຍະວະພາຍໃນຫຼຸດລົງເຊິ່ງເປັນສາເຫດທີ່ເຮັດໃຫ້ຫົວໃຈວາຍບໍ່ເຈັບປວດ. ຍ້ອນເຫດຜົນດັ່ງກ່າວ, ຄົນເຮົາບໍ່ໄດ້ຮັບການປິ່ນປົວທີ່ ຈຳ ເປັນ, ເຊິ່ງສົ່ງຜົນກະທົບທາງລົບຕໍ່ສະພາບຂອງກ້າມເນື້ອຫົວໃຈແລະສາມາດ ນຳ ໄປສູ່ການກະດູກຫັກຂອງມັນ. ຄວາມສ່ຽງຕໍ່ການເປັນໂຣກຫົວໃຈໃນຜູ້ເປັນໂຣກເບົາຫວານຫລັງຈາກໂຣກຫົວໃຈວາຍຂື້ນຢ່າງຫລວງຫລາຍ.
ໃນອາການ ທຳ ອິດຂອງການຕິດເຊື້ອ myocardial infarction, ທ່ານຕ້ອງໂທຫາລົດສຸກເສີນ.
ການຊ່ວຍເຫຼືອຄັ້ງ ທຳ ອິດ ສຳ ລັບ MI ແມ່ນຫຼຸດລົງໃນການ ໝູນ ໃຊ້ດັ່ງຕໍ່ໄປນີ້:
- ວາງຄົນເຈັບເພື່ອໃຫ້ຮ່າງກາຍສ່ວນເທິງສູງຂື້ນເລັກນ້ອຍ,
- ໃຫ້ຄົນເຈັບດ້ວຍການຫາຍໃຈແບບບໍ່ເສຍຄ່າ (ຄໍ unfasten, ສາຍແອວ),
- ໃຫ້ອາກາດສົດ
- ຄວບຄຸມຄວາມດັນເລືອດ, ອັດຕາການເຕັ້ນຂອງຫົວໃຈແລະການຫາຍໃຈ,
- ໃຫ້ຄົນເຈັບ nitrolycerin ແລະຢາລະງັບ, ຕົວຢ່າງ, valerian infusion.
ກັບໄປທີ່ຕາຕະລາງເນື້ອໃນ
ວິທີການບົ່ງມະຕິດັ່ງຕໍ່ໄປນີ້ແມ່ນໃຊ້ເພື່ອກວດຫາໂຣກ myocardial infarction ແລະອາການແຊກຊ້ອນຂອງມັນ:
- ການເອົາປະຫວັດສາດ. ຄວາມຮຸນແຮງ, ໄລຍະເວລາ, ລັກສະນະຂອງຄວາມເຈັບປວດ, ໄລຍະເວລາຂອງການໂຈມຕີແມ່ນຈະແຈ້ງຂື້ນ.
- Electrocardiography
- ການວິເຄາະທົ່ວໄປແລະຊີວະວິທະຍາຂອງເລືອດ. ການເພີ່ມຂື້ນຂອງ ESR ແລະຈຸລັງເມັດເລືອດຂາວ ຈຳ ນວນຫຼວງຫຼາຍສະແດງເຖິງຂະບວນການອັກເສບແລະການ ກຳ ຈັດຂອງຮອຍແປ້ວ.
- Echocardiography. ມັນຖືກປະຕິບັດຖ້າຂໍ້ມູນທີ່ໄດ້ຮັບໂດຍ electrocardiography ບໍ່ພຽງພໍທີ່ຈະເຮັດການວິນິດໄສ. ວິທີການດັ່ງກ່າວຊ່ວຍໃຫ້ກວດຫາໂຣກ ischemia ແລະ angina pectoris.
- X-ray. x-ray ຂອງຫນ້າເອິກຈະສະແດງໃຫ້ເຫັນເຖິງສະພາບຂອງປອດແລະການປະກົດຕົວຂອງໂຣກ MI.
ກັບໄປທີ່ຕາຕະລາງເນື້ອໃນ
ເພື່ອເຮັດໃຫ້ສະພາບຂອງຄົນເຈັບເປັນປົກກະຕິ, ປ້ອງກັນການຟື້ນຟູແລະການພັດທະນາຂອງພາວະແຊກຊ້ອນ, ມັນ ຈຳ ເປັນ:
- ເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນຮ່າງກາຍເປັນປົກກະຕິ,
- ຄວາມດັນເລືອດຕໍ່າລົງເຖິງ 130/80 ມມ RT. ສິນລະປະ.,
- cholesterol ຕ່ໍາ
- ບາງເລືອດ.
ກັບໄປທີ່ຕາຕະລາງເນື້ອໃນ
ບໍ່ວ່າຈະເປັນໂຣກເບົາຫວານຊະນິດໃດກໍ່ຕາມ, ຄົນເຈັບໄດ້ສະແດງການປິ່ນປົວດ້ວຍອິນຊູລິນ. ໃຊ້ອິນຊູລິນສັ້ນ. ຢາທີ່ຫລຸດລະດັບນ້ ຳ ຕານຈາກກຸ່ມ sulfonylurea ຫຼືກຸ່ມດິນ ໜຽວ, ຕົວຢ່າງ, Metformin, ບໍ່ສາມາດກິນໃນໄລຍະສ້ວຍແຫຼມ. ເພື່ອເຮັດໃຫ້ເລືອດເສື່ອມແລະ ກຳ ຈັດເສັ້ນເລືອດ, ຕຽງແມ່ນຖືກ ກຳ ນົດໄວ້. ຢາຕ້ານໂຣກຮໍໂມນແລະຢາ glycosides ທີ່ເປັນໂຣກຫົວໃຈກໍ່ໄດ້ຖືກ ນຳ ໃຊ້ເຊັ່ນກັນ. ການຮັກສາຢາມີປະສິດຕິຜົນ ໜ້ອຍ ກ່ວາການຜ່າຕັດ, ແລະຖືກປະຕິບັດໃນເວລາທີ່ມີ contraindications ກັບການຜ່າຕັດ. ການຟື້ນຟູການໄຫຼວຽນຂອງເລືອດຢ່າງວ່ອງໄວແລະມີປະສິດຕິຜົນຊ່ວຍໃຫ້ໂຣກເຍື່ອຫຸ້ມສະ ໝອງ ອັກເສບແລະເສັ້ນເລືອດແຂງ.
ໂຣກ Myocardial infarction ໃນໂລກເບົາຫວານແມ່ນປະກົດການທີ່ເປັນອັນຕະລາຍທີ່ສາມາດເຮັດໃຫ້ເສຍຊີວິດໄດ້. ອາຫານຫຼັງ MI ແມ່ນພາກສ່ວນ ໜຶ່ງ ທີ່ຂາດບໍ່ໄດ້ຂອງການ ບຳ ບັດ. ຕາຕະລາງເລກ 9 ແມ່ນຖືກ ກຳ ນົດໄວ້ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານເຊິ່ງເປັນໂຣກຫົວໃຈວາຍ. ເກືອແມ່ນຖືກຫ້າມໃນໄລຍະນີ້.
ອາຫານທີ່ເຄັ່ງຄັດແມ່ນຖືກ ກຳ ນົດໄວ້ ສຳ ລັບຄົນເຈັບທີ່ຢູ່ໃນສະພາບທີ່ຮຸນແຮງໃນກໍລະນີທີ່ມີຄວາມສ່ຽງສູງຂອງອາການແຊກຊ້ອນຫຼືການເກີດໂຣກຫົວໃຈວາຍ.
ກົດລະບຽບຕໍ່ໄປນີ້ຊ່ວຍໃນການສ້າງອາຫານ:
- ຄາບອາຫານທີ່ຄວນຈະເປັນຢູ່ໃນພະລັງງານຕໍ່າ
- ອາຫານທີ່ມີໄຂມັນສູງ, ອາຫານທີ່ມີໄຂມັນສັດ, ລວມທັງນົມ, ໄຂມັນ, ຊີ້ນໄຂມັນແມ່ນຖືກຫ້າມ,
- ທາດແປ້ງງ່າຍໆທີ່ເປັນສ່ວນ ໜຶ່ງ ຂອງຜະລິດຕະພັນນ້ ຳ ຕານແລະເຂົ້າ ໜົມ ປັງແມ່ນຖືກຫ້າມ,
- cocoa, ກາເຟແລະເຄື່ອງເທດຖືກເອົາອອກຈາກຄາບອາຫານ
- ການ ນຳ ໃຊ້ຊັອກໂກແລັດ, ຊາ, ແຫຼວແລະເກືອແມ່ນມີ ຈຳ ກັດ,
- ອາຫານຂົ້ວແມ່ນຖືກຫ້າມ.
ກັບໄປທີ່ຕາຕະລາງເນື້ອໃນ
ເພື່ອປ້ອງກັນໂຣກຫົວໃຈແລະການເກີດຂື້ນຂອງໂຣກຫົວໃຈວາຍໃນໂຣກເບົາຫວານ, ແນະ ນຳ ໃຫ້ປະຕິບັດຕາມກົດລະບຽບຕໍ່ໄປນີ້:
- ປະຕິບັດຕາມຄາບອາຫານທີ່ຖືກ ກຳ ນົດພາຍຫຼັງກວດພະຍາດເບົາຫວານ. ໂພຊະນາການທີ່ ເໝາະ ສົມຊ່ວຍໃຫ້ທ່ານສາມາດຄວບຄຸມນ້ ຳ ຕານແລະ cholesterol.
- ຢຸດສູບຢາແລະຢຸດດື່ມເຄື່ອງດື່ມທີ່ມີທາດເຫຼົ້າທີ່ມີຄວາມແຂງແຮງ.
- ຍ້າຍຫຼາຍ. ກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍໃດໆກໍ່ມີປະໂຫຍດ - ການຍ່າງຢູ່ໃນສວນສາທາລະນະ, ທົດແທນການຂຶ້ນຂອງຟກັບບັນໄດ, ຍ່າງໄປຫາບ່ອນອອກ ກຳ ລັງກາຍ.
- ຢ່າ ຈຳ ກັດການດູດນ້ ຳ.
- ຫລີກລ້ຽງຄວາມກົດດັນ. ຄວາມກົດດັນປະສາດມີຜົນກະທົບຢ່າງຮ້າຍແຮງຕໍ່ຫົວໃຈຂອງຄົນໃດຄົນ ໜຶ່ງ, ບໍ່ວ່າຈະເປັນໂຣກເບົາຫວານ.
ໃນໂລກເບົາຫວານ, ສາເຫດຕົ້ນຕໍຂອງພາວະແຊກຊ້ອນຕ່າງໆແມ່ນການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນຮ່າງກາຍ. ການຄວບຄຸມນ້ ຳ ຕານແລະການເຮັດໃຫ້ນ້ ຳ ຕານເປັນປົກກະຕິໂດຍໃຊ້ວິຖີຊີວິດແລະຢາແມ່ນມາດຕະການຕົ້ນຕໍ ສຳ ລັບປ້ອງກັນການໂຈມຕີຫົວໃຈ. ການຍົກເລີກຢາເສບຕິດທີ່ບໍ່ໄດ້ຮັບອະນຸຍາດຫລືການປ່ຽນແປງໃນຂະ ໜາດ ການໃຊ້ຢາ, ການລະເລີຍກົດລະບຽບທາງໂພຊະນາການ, ການບໍ່ຍອມປະຖິ້ມນິໄສທີ່ບໍ່ດີກໍ່ເປັນໄພຂົ່ມຂູ່ຕໍ່ສຸຂະພາບຂອງມະນຸດບໍ່ພຽງແຕ່ເຮັດໃຫ້ຊີວິດຂອງລາວເສຍຫາຍເທົ່ານັ້ນ.
Weismann, ໂຣກເບົາຫວານ Michael. ທຸກໆສິ່ງທີ່ຖືກປະຕິເສດໂດຍແພດ / Mikhail Weisman. - ມ .: ວີ, ປີ 2012 .-- 160 ទំ.
Kazmin V.D. ການປິ່ນປົວໂຣກເບົາຫວານດ້ວຍວິທີແກ້ໄຂອື່ນໆ. ສຳ ນັກພິມ ຈຳ ໜ່າຍ Rostov-on-Don, ວາລະສານ Vladis, ປີ 2001, 63 ໜ້າ, ໝູນ ວຽນ 20.000 ສະບັບ.
Akhmanov, ພະຍາດເບົາຫວານ Mikhail. ທຸກຢ່າງຢູ່ພາຍໃຕ້ການຄວບຄຸມ / Mikhail Akhmanov. - ມ .: ວີ, ປີ 2013 .-- 192 ໜ້າ.

ຂ້ອຍຂໍແນະ ນຳ ຕົວເອງ. ຂ້ອຍຊື່ Elena. ຂ້າພະເຈົ້າໄດ້ເຮັດວຽກເປັນພະຍາດ endocrinologist ເປັນເວລາຫຼາຍກວ່າ 10 ປີແລ້ວ. ຂ້ອຍເຊື່ອວ່າປະຈຸບັນຂ້ອຍເປັນມືອາຊີບໃນຂະ ແໜງ ການຂອງຂ້ອຍແລະຂ້ອຍຢາກຊ່ວຍຜູ້ມາຢ້ຽມຢາມເວັບໄຊທ໌້ທັງ ໝົດ ແກ້ໄຂບັນຫາທີ່ສັບສົນແລະບໍ່ແມ່ນດັ່ງນັ້ນ. ເອກະສານທັງ ໝົດ ສຳ ລັບສະຖານທີ່ແມ່ນເກັບ ກຳ ແລະປຸງແຕ່ງຢ່າງລະມັດລະວັງເພື່ອຖ່າຍທອດຂໍ້ມູນທີ່ ຈຳ ເປັນທັງ ໝົດ ເທົ່າທີ່ຈະຫຼາຍໄດ້. ກ່ອນທີ່ຈະ ນຳ ໃຊ້ສິ່ງທີ່ໄດ້ອະທິບາຍຢູ່ໃນເວັບໄຊທ໌້, ການປຶກສາຫາລືແບບບັງຄັບກັບຜູ້ຊ່ຽວຊານແມ່ນມີຄວາມ ຈຳ ເປັນສະ ເໝີ ໄປ.
ຮູບແບບຂອງພະຍາດວິທະຍາ
ມີສອງຮູບແບບຕົ້ນຕໍຂອງພະຍາດຫົວໃຈພິຈາລະນາ, ເຊິ່ງມີຫລາຍລັກສະນະທີ່ແຕກຕ່າງແລະສາມາດກວດພົບໄດ້ໃນໄລຍະມາດຕະການບົ່ງມະຕິເພີ່ມເຕີມ.
ຮູບແບບຂອງພະຍາດແມ່ນມີດັ່ງນີ້:
- hypertrophy eccentric, ເຊິ່ງເກີດຂື້ນໃນກໍລະນີຫຼາຍທີ່ສຸດແລະມີລັກສະນະໂດຍການສ້າງຕັ້ງຂອງຫນາໃນພາກສ່ວນລຸ່ມຫຼືດ້ານເທິງຂອງ septum ຂອງ ventricle ຊ້າຍ. ໃນບາງກໍລະນີ, ຄວາມ ໜາ ຂອງສ່ວນແບ່ງແມ່ນ 55 ມມ.
- ຮູບແບບຂອງພະຍາດທາງດ້ານຊີວະວິທະຍາ, ເຊິ່ງໃນນັ້ນມີການປ່ຽນແປງທີ່ມີການປ່ຽນແປງໄດ້ຖືກບັນທຶກໄວ້ໃນສະພາບຂອງ septum ຂອງ ventricle ຊ້າຍ, ການເຮັດວຽກທີ່ບໍ່ສົມຄວນ, ຮູບລັກສະນະຂອງອາການຂອງຄວາມຜິດປົກກະຕິຂອງ diastolic.
ທັງສອງຮູບແບບຂອງໂຣກ hypertension myocardial left ventricular ໄດ້ຖືກ ກຳ ນົດເພື່ອໃຫ້ແພດຫົວໃຈສາມາດ ກຳ ນົດລະບຽບການປິ່ນປົວສະເພາະດ້ວຍຄວາມ ໝັ້ນ ໃຈໃນການເຮັດວຽກສູງ. ພ້ອມກັນນັ້ນ, ການແບ່ງແຍກດັ່ງກ່າວເຮັດໃຫ້ມັນສາມາດແນະ ນຳ ໃຫ້ມີການເຮັດໃຫ້ເກີດພະຍາດພະຍາດຮ້າຍແຮງຂຶ້ນຕື່ມ.
ເຊັ່ນດຽວກັນກັບຄວາມຜິດປົກກະຕິຂອງໂຣກຫົວໃຈປະເພດອື່ນໆ, ພະຍາດວິທະຍາໃນ ຄຳ ຖາມຮຽກຮ້ອງໃຫ້ມີຜົນກະທົບໃນການຮັກສາຢ່າງໄວວາ, ເນື່ອງຈາກວ່າໃນເວລາທີ່ຂາດຫຼືບໍ່ພຽງພໍມີຄວາມເປັນໄປໄດ້ສູງທີ່ຈະມີການເສື່ອມສະພາບໄວຂອງສະພາບຂອງກ້າມເນື້ອຫົວໃຈດ້ວຍຄວາມອ່ອນເພຍ, ການ ທຳ ງານຂອງມັນຫຼຸດລົງ. ນີ້ແມ່ນການສະແດງທີ່ເປັນອັນຕະລາຍຂອງຄວາມສັບສົນຫຼາຍຢ່າງແລະເປັນອັນຕະລາຍຕໍ່ຊີວິດຂອງຄົນເຈັບ.

ໃນໄລຍະເລີ່ມຕົ້ນຂອງພະຍາດ, ອາການຂອງໂລກ hypertrophy ອາດຈະບໍ່ປາກົດຫຼືບໍ່ປາກົດໃນຂອບເຂດດັ່ງກ່າວທີ່ພວກເຂົາຈະຖືກກວດພົບໃຫ້ທັນເວລາ. ການມີຢູ່ຂອງພະຍາດທາງວິທະຍາສາດນີ້ມັກຈະຖືກກວດພົບໃນໄລຍະການກວດສຸຂະພາບຫຼືໃນການບົ່ງມະຕິພະຍາດອື່ນ.
ການປະກົດຕົວຂອງການປ່ຽນແປງທາງດ້ານ pathological ໃນສະພາບຂອງການຫາຍໃຈທາງຊ້າຍອາດຈະເບິ່ງບໍ່ເຫັນກັບຄົນເຈັບ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ເຖິງແມ່ນວ່າ hypertrophy ປານກາງ, ເຊິ່ງໃນທຸກໆອາການທີ່ມີລັກສະນະບໍ່ໄດ້ຖືກອອກສຽງເກີນໄປ, ສາມາດມີການສະແດງອອກດັ່ງຕໍ່ໄປນີ້:
- ການລົບກວນການນອນ
- ເມື່ອຍລ້າ,
- ຫຼຸດລົງໃນລະດັບແລະຄຸນນະພາບຂອງການປະຕິບັດ,
- ຮູບລັກສະນະຂອງ "ແມງວັນ" ກ່ອນຕາ,
- ເພີ່ມຂຶ້ນເຫງົານອນ
- ຄວາມເມື່ອຍລ້າຢ່າງໄວວາເຖິງແມ່ນວ່າມີການໂຫຼດ ໜ້ອຍໆ ຂອງປະເພດໃດກໍ່ຕາມ - ທາງດ້ານຈິດໃຈ, ອາລົມແລະຮ່າງກາຍ
- ກ້າມເນື້ອອ່ອນເພຍ.
ອາການທີ່ລະບຸໄວ້ອາດຈະແຕກຕ່າງກັນເລັກນ້ອຍຂື້ນກັບຂັ້ນຕອນຂອງຂະບວນການໃນປະຈຸບັນ, ເຊັ່ນດຽວກັນກັບການມີພະຍາດອິນຊີຫຼືພະຍາດທີ່ເປັນປະໂຫຍດຂອງຮ່າງກາຍໃນປະຈຸບັນ.
ອາການຕ່າງໆຂອງໂຣກໂຣກຫົວໃຈທີ່ຖືກພິຈາລະນາອາດຈະແຕກຕ່າງກັນໃນບັນດາຄົນເຈັບທີ່ແຕກຕ່າງກັນ, ໃນບາງກໍລະນີ, ເຊິ່ງມັກຈະເປັນຄວາມອ່ອນເພຍທົ່ວໄປຂອງຄົນເຈັບ, ເປັນເວລາດົນຂອງການເປັນໂຣກອື່ນໆຂອງຮ່າງກາຍແລະການຫຼຸດລົງຂອງລະດັບຂອງພູມຕ້ານທານ, ການສະແດງອອກຂອງພະຍາດແມ່ນແຂງແຮງໂດຍສະເພາະ: ຄົນເຈັບຮູ້ສຶກອ່ອນເພຍເຖິງແມ່ນວ່າຈະເຮັດກິດຈະວັດປະ ຈຳ ວັນ, ລາວເພີ່ມຂື້ນ ລະດັບຂອງກິດຈະ ກຳ, ຮູ້ສຶກນອນບໍ່ຫຼັບກັບການນອນກາງຄືນທີ່ມີຄຸນນະພາບບໍ່ດີ.
ມີການແບ່ງແຍກພະຍາດວິທະຍາພາຍໃຕ້ການພິຈາລະນາເປັນສາມໄລຍະໃຫຍ່, ໃນນັ້ນການສະແດງອາດຈະແຕກຕ່າງກັນບາງຢ່າງທັງໃນລະດັບຂອງການສະແດງແລະຄວາມເຂັ້ມຂອງພວກມັນ, ແລະປະສົມປະສານກັບກັນແລະກັນ.
- ຂັ້ນຕອນຂອງການຊົດເຊີຍ
- ຂັ້ນຕອນຂອງການ subcompensation,
- decompensation.
ໄລຍະທີ່ລະບຸໄວ້ຂອງພະຍາດສາມາດແຕກຕ່າງກັນໃນອາການທີ່ມີລັກສະນະ (ໃນຂັ້ນຕອນຂອງການຍ່ອຍ, ການສະແດງຂອງພະຍາດທາງວິທະຍາແມ່ນຈະແຈ້ງຫຼາຍ, ຫຼຸດຜ່ອນຄຸນນະພາບຂອງຊີວິດປະ ຈຳ ວັນ), ພ້ອມທັງລະດັບຄວາມທົນທານຂອງພວກເຂົາຕໍ່ຄົນເຈັບ. ໃນເວລາທີ່ປະຕິບັດວິທີການປິ່ນປົວແລະຢາປິ່ນປົວ, ການສະແດງອອກຈະຫຼຸດຜ່ອນຄວາມຮຸນແຮງຂອງມັນ, ສະຖຽນລະພາບຂອງສະພາບຂອງຄົນເຈັບໄດ້ຖືກບັນທຶກໄວ້.
ອາການຂອງໂຣກຫົວໃຈວາຍໃນຜູ້ຊາຍ
- ຄວາມລົ້ມເຫຼວຂອງຫົວໃຈ. ໂຣກຫົວໃຈວາຍ ທຳ ລາຍເບື້ອງຊ້າຍຂອງຫົວໃຈ. ດ້ວຍເຫດນີ້ບໍລິເວນນີ້ຈຶ່ງຫົດຕົວລົງບໍ່ດີຍ້ອນລັກສະນະຂອງຮອຍແປ້ວ. ການອອກເລືອດຫຼຸດລົງ, ການຢຸດສະງັກແລະການສະ ໜອງ ເລືອດທີ່ບໍ່ດີຕໍ່ອະໄວຍະວະພາຍໃນເກີດຂື້ນ.
- ໂຣກປອດບວມ. ເປັນຜົນມາຈາກພະຍາດ, ຫາຍໃຈສັ້ນກໍ່ຈະເກີດຂື້ນ, ອາການໄອຈະປາກົດຂຶ້ນ.
- Arrhythmia. ມັນເກີດຂື້ນໃນກະເພາະອາຫານເບື້ອງຊ້າຍຂອງຫົວໃຈ, ກີດຂວາງຂາຂອງມັດຂອງລາວແລະໂຣກເສັ້ນເລືອດຫົວໃຈ.
- ພະຍາດຕາຕໍ້ ກ້າມເລືອດຈະແຜ່ລາມໄປທົ່ວຮ່າງກາຍໄປຫາສະ ໝອງ ເຊິ່ງເປັນສາເຫດຕົ້ນຕໍຂອງ ischemia.
- ເຈັບປວດໃຈ. ມັນເກີດຂື້ນຍ້ອນການເພີ່ມຂື້ນຂອງຄວາມດັນເລືອດໃນກ້າມເນື້ອຫົວໃຈທີ່ເສຍຫາຍ.
ຜົນກະທົບໃນໄລຍະຍາວແມ່ນສະແດງໂດຍຜົນກະທົບທາງລົບຕໍ່ຮ່າງກາຍ. ເຫຼົ່ານີ້ລວມມີ:
- Cardiosclerosis ຜົນໄດ້ຮັບແມ່ນການເສື່ອມສະພາບຂອງການໄຫຼວຽນຂອງເລືອດ.
- ຄວາມລົ້ມເຫຼວຂອງ ventricular ຊ້າຍ. ອາການຕົ້ນຕໍຂອງພະຍາດວິທະຍາແມ່ນພະຍາດຫອບຫືດຫົວໃຈແລະການໄຫຼວຽນຂອງເລືອດທີ່ບົກຜ່ອງ.
- Arrhythmia. ມັນອາດຈະມີ 2 ປະເພດຂອງ atrioventricular, sinoatrial block.
- ເຍື່ອຫຸ້ມສະ ໝອງ ອັກເສບ. ມັນແມ່ນຂະບວນການອັກເສບຂອງເຍື່ອ serous ຂອງອະໄວຍະວະຫົວໃຈ.
ໂລກຂໍ້ອັກເສບ Cardiac, ໂຣກ postinfarction, ໂຣກ thromboendocarditis, ການປ່ຽນແປງ neurotrophic ໃນ myocardium ອາດຈະພັດທະນາ. ຜົນສະທ້ອນດັ່ງກ່າວຈະເຮັດໃຫ້ການເກີດເປັນກ້ອນກ້າມ, ລະບົບຫລອດເລືອດຫົວໃຈຮ້າຍແຮງຂຶ້ນ, ຄວາມສ່ຽງຂອງການເປັນໂຣກຫົວໃຈເພີ່ມຂື້ນ.
ເມື່ອເຮັດອາຫານການກິນ, ໃຫ້ປະຕິບັດຕາມກົດລະບຽບບາງຢ່າງ:
- ປະລິມານໄຂມັນໃນອາຫານຄວນມີ ໜ້ອຍ ທີ່ສຸດ,
- ປະກອບມີອາຫານທະເລໃນເມນູ,
- ໃຊ້ນ້ ຳ ມັນ ໝາກ ກອກ ສຳ ລັບແຕ່ງກິນ
- ກິນຜັກ, ໝາກ ໄມ້,
- ຢ່າກິນມັນເບີ,
- ຫຼຸດປະລິມານເກືອແລະກົດໄຂມັນ.
ສານອາຫານ ສຳ ລັບອາການຫົວໃຈວາຍປະກອບມີ 3 ໄລຍະຄື:
- ໄລຍະເວລາທີ່ຮຸນແຮງ.
- ໄລຍະເວລາ Subacute.
- ມື້ທີ່ມີຮອຍແປ້ວ.
ໃນ 2 ອາທິດ ທຳ ອິດແນະ ນຳ ໃຫ້ກິນອາຫານທີ່ຍ່ອຍອາຫານໄດ້ງ່າຍ: ຜະລິດຕະພັນນົມສົ້ມ, ແກງທີ່ມີໄຂມັນຕ່ ຳ, ຜັກຕົ້ມ, ຖ້ວຍຕົ້ມແຫຼວ. ໃນລະຫວ່າງໄລຍະເວລານີ້, ມັນ ຈຳ ເປັນຕ້ອງຍົກເວັ້ນເກືອ, ໄຂມັນ, ຂົ້ວ, ອາຫານທີ່ຖືກສູບ, ຜະລິດຕະພັນແປ້ງ, ເຂົ້າ ໜົມ ຫວານຈາກອາຫານ. ອາຫານ ສຳ ລັບຜູ້ຊາຍຄວນປະກອບດ້ວຍອາຫານທີ່ມີແຄລໍລີ່ຕ່ ຳ: ໝາກ ໄມ້, ຜັກ, ທັນຍາພືດອ່ອນ, ຊາ, ນ້ ຳ ເຜິ້ງ.
ໃນໄລຍະເວລາ subacute ມັນຖືກຫ້າມໃຊ້: ຊາ, ກາເຟ, ເຄື່ອງເທດ, ຊັອກໂກແລດ, ເຫຼົ້າ, ມັນເບີ. ພື້ນຖານຂອງອາຫານການກິນແມ່ນ ໝາກ ໄມ້ແລະທັນຍາພືດ.

ການກິນແມ່ນແນະ ນຳ ໃນສ່ວນນ້ອຍໆປະມານ 6 ເທື່ອ. ມູນຄ່າພະລັງງານຂອງເມນູປະ ຈຳ ວັນຄວນຢູ່ໃນ 1100 kcal.
ໃນໄລຍະທີ່ມີຮອຍແປ້ວ, ອາຫານຄວນປະກອບດ້ວຍທາດແປ້ງແລະທາດໂປຼຕີນ, ອາຫານທີ່ມີໄຂມັນແລະເກືອຄວນຖືກຍົກເວັ້ນ.
ເມນູປະ ຈຳ ວັນສາມາດປະກອບມີ ໝາກ ໄມ້, ໝາກ ໄມ້ແຫ້ງ, ສະຫຼັດຈາກສີຂຽວ, ຊີ້ນແລະປາປະເພດໄຂມັນຕ່ ຳ, ອາຫານປະເພດຜັກ, ເຂົ້າ, ເນີຍແຂງ, ອາຫານທະເລ, ອາຫານປະເພດຕ່າງໆຈາກສະໂພກ. ໃນໄລຍະນີ້, ມັນ ຈຳ ເປັນຕ້ອງເພີ່ມປະລິມານແຄລໍລີ່ຂອງຄາບອາຫານໃຫ້ເປັນ 2200 kcal ຕໍ່ມື້, ຫຼຸດ ຈຳ ນວນອາຫານໃຫ້ສູງເຖິງ 4 ເທົ່າ. ເພື່ອເຮັດໃຫ້ຂະບວນການທາງເດີນອາຫານໃນຮ່າງກາຍປົກກະຕິ, ທ່ານຄວນດື່ມນ້ ຳ ສະອາດຢ່າງ ໜ້ອຍ 1.5 ລິດຕໍ່ມື້.
ໂຣກຫົວໃຈວາຍແນວໃດ?
ໂຣກຫົວໃຈວາຍແມ່ນຫຍັງ? ນີ້ບໍ່ມີຫຍັງນອກຈາກການຕາຍຂອງ myocardium ຫຼັງຈາກການຢຸດເຊົາການໄຫຼວຽນຂອງເລືອດຢ່າງໄວວາໃນບາງສ່ວນຂອງມັນ. ການປ່ຽນແປງຂອງ Atherosclerotic ໃນເຮືອຕ່າງໆ, ລວມທັງເຮືອ myocardial, ກ່ອນການພັດທະນາໃນໄລຍະຍາວຂອງການໂຈມຕີຫົວໃຈ. ອັດຕາການຕາຍຂອງການເປັນໂຣກຫົວໃຈວາຍໃນສະ ໄໝ ຂອງພວກເຮົາແມ່ນຍັງຂ້ອນຂ້າງສູງແລະມີປະມານ 15-20%.
Atherosclerosis ແມ່ນການເອົາໄຂມັນລົງໃນ ກຳ ແພງເສັ້ນເລືອດ, ໃນທີ່ສຸດມັນຈະເຮັດໃຫ້ການປິດຢ່າງເຕັມທີ່ຂອງ lumen ຂອງເສັ້ນເລືອດແດງ, ເລືອດບໍ່ສາມາດເຄື່ອນຍ້າຍໄດ້. ມັນຍັງມີຄວາມເປັນໄປໄດ້ຂອງການຈີກຊິ້ນສ່ວນຂອງແຜ່ນໄຂມັນທີ່ຖືກສ້າງຕັ້ງຂື້ນເທິງເຮືອດ້ວຍການພັດທະນາຂອງໂຣກ thrombosis. ກົນໄກເຫຼົ່ານີ້ ນຳ ໄປສູ່ການເປັນໂຣກຫົວໃຈວາຍ.
ປັດໄຈບາງຢ່າງຈະນໍາໄປສູ່ການພັດທະນາຢ່າງໄວວາຂອງໂຣກ atherosclerosis. ຄື:
- ນໍ້າ ໜັກ ເກີນ
- ເພດຊາຍ
- hypertension ເສັ້ນເລືອດແດງ
- ສູບຢາ
- ການລະເມີດຂອງ metabolism lipid,
- ພະຍາດເບົາຫວານ
- ຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງ
- predisposition ເຊື້ອສາຍ.
ຂ້ອຍສາມາດດື່ມຫຍັງກັບໂຣກເບົາຫວານ?
ພະຍາດເບົາຫວານແມ່ນພະຍາດຂອງລະບົບ endocrine, ໃນນັ້ນການດູດຊຶມຂອງທາດນ້ ຳ ຕານໂດຍຮ່າງກາຍແມ່ນພິການ, ເຊິ່ງ ນຳ ໄປສູ່ຜົນສະທ້ອນທີ່ຮ້າຍແຮງ. ຖ້າຄົນຜູ້ ໜຶ່ງ ມີການວິນິດໄສສອງຄັ້ງໃນເວລາດຽວກັນ: ພະຍາດເບົາຫວານແລະຄວາມດັນເລືອດສູງ, ຫຼັງຈາກນັ້ນລາວ ຈຳ ເປັນຕ້ອງລະມັດລະວັງກ່ຽວກັບການເລືອກຢາແລະ ນຳ ພາຊີວິດພິເສດ.

ດ້ວຍພະຍາດເບົາຫວານ, ການຂາດອິນຊູລິນຢ່າງແທ້ຈິງຫຼືທີ່ກ່ຽວຂ້ອງແມ່ນເກີດຂື້ນໃນຮ່າງກາຍ, ເນື່ອງຈາກວ່າ hyperglycemia ໄດ້ຖືກສ້າງຕັ້ງຂື້ນ, ການເຜົາຜະຫລານແລະການດູດຊຶມທາດແປ້ງ, ທາດໂປຼຕີນ, ໄຂມັນແລະແຮ່ທາດແມ່ນມີຄວາມບົກຜ່ອງ. ນີ້ແມ່ນພະຍາດ ຊຳ ເຮື້ອທີ່ເກີດຈາກການ ກຳ ຈັດເຊື້ອໄວຣັດຂອງຄົນເຮົາ.
ພະຍາດເບົາຫວານມີສອງຊະນິດ:
- ປະເພດ ທຳ ອິດ.ກະຕຸກບໍ່ໄດ້ຜະລິດຫລືຜະລິດອິນຊູລິນໃນປະລິມານ ໜ້ອຍ. ການບົ່ງມະຕິແມ່ນໄດ້ຖືກສ້າງຂື້ນຕັ້ງແຕ່ຍັງນ້ອຍ. ນີ້ແມ່ນພະຍາດທີ່ຂື້ນກັບອິນຊູລິນ.
- ປະເພດທີສອງ. ມັນພັດທະນາໃນຜູ້ໃຫຍ່ໃນຜູ້ທີ່ມີຊີວິດທີ່ບໍ່ແຂງແຮງແລະມີນ້ ຳ ໜັກ ເກີນ. ກະຕຸກບໍ່ຜະລິດປະລິມານທີ່ ຈຳ ເປັນຂອງອິນຊູລິນຫຼືອິນຊູລິນທີ່ຜະລິດບໍ່ໄດ້ຖືກດູດຊຶມຈາກຮ່າງກາຍ. ສຳ ລັບໂຣກເບົາຫວານປະເພດ 2, ຄວາມເປັນໄປໄດ້ຂອງການສືບທອດພະຍາດດັ່ງກ່າວແມ່ນສູງ.
ມີສອງເຫດຜົນທີ່ສາມາດເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດເພີ່ມຂື້ນ:
- ຈາກທາດແປ້ງທີ່ມາຈາກອາຫານສູ່ຮ່າງກາຍ.
- ຈາກນ້ ຳ ຕານທີ່ເຂົ້າສູ່ລະບົບການໄຫຼວຽນຈາກຕັບ.
Hypertension ແລະພະຍາດເບົາຫວານ
ສຳ ລັບຄົນທີ່ເປັນໂຣກເບົາຫວານ, ຄວາມດັນເລືອດສູງແມ່ນມີຜົນສະທ້ອນບໍ່ດີ. ຄວາມດັນເລືອດສູງເພີ່ມຄວາມເປັນໄປໄດ້ຂອງເສັ້ນເລືອດຕັນໃນກະທັນຫັນຫຼືຫົວໃຈວາຍ. ນອກຈາກນັ້ນ, ຄວາມຜິດປົກກະຕິຂອງ ໝາກ ໄຂ່ຫຼັງອາດຈະເກີດຂື້ນ, ຕາບອດອາດຈະເກີດຂື້ນ, ໂຣກບ້າຈ່ອຍຈະພັດທະນາດ້ວຍການຕັດແຂນຂາຕໍ່ໄປ.
ມີໂລກເບົາຫວານປະເພດ 1, ຄວາມດັນເລືອດສູງຈະບໍ່ເກີດຂື້ນໃນທັນທີ, ແຕ່ວ່າມີອາຍຸ. ເຫດຜົນຫຼັກທີ່ເຮັດໃຫ້ເກີດບັນຫານີ້ແມ່ນຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງ (ພະຍາດເບົາຫວານຂອງໂຣກເບົາຫວານ). ດ້ວຍເຫດຜົນດັ່ງກ່າວ, ຄວາມດັນເລືອດຈຶ່ງມີຄວາມຄືບ ໜ້າ ໃນ 80% ຂອງຜູ້ເປັນໂລກເບົາຫວານປະເພດ 1. ສ່ວນທີ່ເຫລືອ 20% ແມ່ນຢູ່ໃນໄວຊະລາ, ຜູ້ສູງອາຍຸ, ຄວາມຕຸ້ຍ, ຄວາມເຄັ່ງຕຶງຂອງລະບົບປະສາດແລະຄວາມກົດດັນ.
ການຊ່ວຍເຫຼືອຄັ້ງ ທຳ ອິດ ສຳ ລັບຫົວໃຈວາຍທີ່ເປັນໂລກເບົາຫວານ
ເພື່ອ ກຳ ຈັດຫົວໃຈວາຍທີ່ເກີດຈາກໂຣກເບົາຫວານໃນເວລາ, ທ່ານ ຈຳ ເປັນຕ້ອງເຂົ້າໃຈວ່າການຊ່ວຍເຫຼືອຄັ້ງ ທຳ ອິດຄວນປະຕິບັດແນວໃດໃນກໍລະນີດັ່ງກ່າວ. ແພດແນະ ນຳ ການ ໝູນ ໃຊ້ແບບນີ້:
- ຄົນເຈັບຕ້ອງນອນຕົວເອງເພື່ອໃຫ້ສ່ວນເທິງຂອງລາວສູງຂື້ນເລັກນ້ອຍ. ໂດຍປົກກະຕິແລ້ວ, ຄົນເຈັບບໍ່ສາມາດເຮັດສິ່ງນີ້ໄດ້ດ້ວຍຕົນເອງ, ດັ່ງນັ້ນສິ່ງນີ້ຄວນຈະເຮັດກັບຄົນທີ່ຢູ່ໃກ້ຄຽງ.
- ບຸກຄົນຄວນຮັບປະກັນການສະ ໜອງ ອາກາດສົດໃຫ້ຄົງທີ່. ເພື່ອເຮັດສິ່ງນີ້, ເປີດປ່ອງຢ້ຽມ, ລະບາຍອາກາດຫ້ອງ, ຖອດສາຍແອວແລະພວນເຊືອກ.
- ມີຄວາມ ຈຳ ເປັນຢ່າງ ຈຳ ເປັນເພື່ອຄວບຄຸມລະດັບຄວາມດັນເລືອດແລະອັດຕາການເຕັ້ນຂອງຫົວໃຈ.
- ຖ້າເປັນໄປໄດ້, ຄົນເຈັບຄວນກິນຢາ nitroglycerin ຫຼືຢາ ບຳ ລຸງຫົວໃຈບາງຊະນິດ. ຫນ້າທໍາອິດຂອງການທັງຫມົດ, ນີ້ກ່ຽວຂ້ອງກັບການ້ໍາຕົ້ມຂອງ valerian.
ຂໍຂອບໃຈກັບການກະ ທຳ ຂ້າງເທິງ, ມັນສາມາດຊ່ວຍຊີວິດຄົນເຈັບທີ່ເປັນພະຍາດເຊັ່ນ: ການລະບາດຂອງໂຣກ myocardial ກັບໂຣກເບົາຫວານ.
ປັດໃຈສ່ຽງທີ່ ສຳ ຄັນ
ຫຼາຍໆຫົວໃຈຂອງໂຣກຫົວໃຈໂຣກເບົາຫວານແມ່ນເກີດຂື້ນໃນ 82% ຂອງຄົນເຈັບທັງ ໝົດ ທີ່ເປັນໂຣກນີ້. ຄວາມສ່ຽງຂອງຜົນກະທົບນີ້ເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍເມື່ອປັດໃຈຕໍ່ໄປນີ້ເກີດຂື້ນ:
- ການປະກົດຕົວຂອງໂຣກ cardiovascular ໃນຍາດພີ່ນ້ອງໃກ້ຊິດ. ສິ່ງນີ້ສະແດງໃຫ້ເຫັນຄວາມເປັນນິດໄສທາງພັນທຸ ກຳ, ເນື່ອງຈາກວ່າ ກຳ ມະພັນທີ່ຂາດຕົກບົກຜ່ອງມັກຈະຖືກຖ່າຍທອດຈາກພໍ່ແມ່ສູ່ເດັກ.
- ບາງນິໄສທີ່ເປັນອັນຕະລາຍ. ຫນ້າທໍາອິດ, ນີ້ໃຊ້ກັບການສູບຢາ, ເຊິ່ງສາມາດເພີ່ມໂອກາດຂອງບັນຫາສອງເທົ່າ. ນີ້ແມ່ນເນື່ອງມາຈາກຄວາມຈິງທີ່ວ່າມີການສວມໃສ່ຂອງເຮືອຢ່າງສົມເຫດສົມຜົນ.
- ຄວາມດັນເລືອດເພີ່ມຂື້ນ (BP). ໂລກຄວາມດັນເລືອດສູງຊະນິດໃດກໍ່ຕາມທີ່ປະກອບສ່ວນໃຫ້ຄວາມຈິງທີ່ວ່າມີການລະເມີດຂອງລະບົບ cardiovascular ທັງ ໝົດ.
- ນ້ ຳ ໜັກ ເກີນ, ເຮັດໃຫ້ລະດັບນີ້ຂອງໂລກອ້ວນ. ຖ້າແອວຂອງຜູ້ຊາຍສູງກວ່າ 101 ຊັງຕີແມັດ, ແລະຜູ້ຍິງ 89 ຊັງຕີແມັດ, ມັນຄວນຈະເລີ່ມຕົ້ນການຕໍ່ສູ້ກັບນໍ້າ ໜັກ ເກີນ. ສ່ວນຫຼາຍແລ້ວ, ນ້ ຳ ໜັກ ເກີນປະກອບເປັນການສ້າງແຜ່ນ Atherosclerotic ໃນເຮືອທີ່ອຸດຕັນເຮືອ.
- ຄວາມເຂັ້ມຂຸ້ນຫຼາຍເກີນໄປຂອງໄຂມັນໃນເລືອດ. ຜົນສະທ້ອນຂອງພວກມັນແມ່ນການເຮັດໃຫ້ເລືອດ ໜາ ແລະການສ້າງແຜ່ນຂອງ cholesterol.
ດັ່ງນັ້ນ, ການຕິດເຊື້ອ myocardial infarction ໃນໂລກເບົາຫວານແມ່ນບັນຫາທົ່ວໄປທີ່ຕ້ອງໄດ້ກຽມພ້ອມ.
ກຸ່ມສ່ຽງ
ຖ້າທ່ານເປັນໂລກເບົາຫວານ, ທ່ານສັງເກດເຫັນອາການດັ່ງຕໍ່ໄປນີ້ໃນຕົວທ່ານເອງ, ຫຼັງຈາກນັ້ນທ່ານຈະມີຄວາມສ່ຽງໂດຍອັດຕະໂນມັດ.ໂອກາດຂອງທ່ານໃນການກວດຫາໂຣກ myocardial infarction ແມ່ນສູງກວ່າຄົນອື່ນໆທີ່ບໍ່ເປັນໂລກເບົາຫວານ.
- ໂລກເບົາຫວານເອງແມ່ນປັດໃຈສ່ຽງແລ້ວ.
- ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ Myocardial infarction ໃນຫນຶ່ງຂອງຍາດພີ່ນ້ອງຂອງທ່ານ (ເຖິງ 55 ປີໃນແມ່ຍິງແລະເຖິງ 65 ປີໃນຜູ້ຊາຍ) ເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍຕໍ່ຄວາມເປັນໄປໄດ້ຂອງໂຣກຫົວໃຈວາຍໃນກໍລະນີຂອງທ່ານ.
- ການສູບຢາ 2 ຄັ້ງເຮັດໃຫ້ຄວາມເປັນໄປໄດ້ຂອງການໂຈມຕີຫົວໃຈ. ມັນປະກອບສ່ວນເຂົ້າເສັ້ນເລືອດແດງໄວ. ຄວາມອັນຕະລາຍຂອງການສູບຢາໃນໂລກເບົາຫວານແມ່ນໄດ້ຖືກອະທິບາຍໄວ້ໃນລາຍລະອຽດເພີ່ມເຕີມຢູ່ນີ້.
- ຄວາມດັນໂລຫິດແດງຫລືໂລກຄວາມດັນເລືອດສູງສົ່ງຜົນໃຫ້ເສັ້ນເລືອດຂາດ.
- ຖ້າວ່າຮອບແອວແມ່ນຫຼາຍກ່ວາ 101 ຊມ ສຳ ລັບຜູ້ຊາຍແລະຫຼາຍກວ່າ 89 ຊມ ສຳ ລັບແມ່ຍິງ, ຫຼັງຈາກນັ້ນສິ່ງນີ້ສະແດງເຖິງໂລກອ້ວນໃນກາງ, ການເພີ່ມຂື້ນຂອງຄໍເລສເຕີໂຣນ "ບໍ່ດີ", ຄວາມສ່ຽງຂອງເສັ້ນເລືອດແລະເສັ້ນເລືອດອຸດຕັນ.
- ລະດັບ cholesterol ທີ່ຕໍ່າແມ່ນມີຜົນກະທົບຕໍ່ການເຮັດວຽກຂອງລະບົບຫຼອດເລືອດຫົວໃຈ.
- ລະດັບສູງຂອງ triglycerides (ໄຂມັນ) ໃນເລືອດ ນຳ ໄປສູ່ໂລກຫົວໃຈ.
ຈາກສິ່ງທັງ ໝົດ ນີ້ພວກເຮົາສາມາດສະຫຼຸບໄດ້ວ່າພະຍາດເບົາຫວານແມ່ນສັດຕູອັນດັບ ໜຶ່ງ ຂອງພວກເຮົາແລະພວກເຮົາຕ້ອງໄດ້ຕໍ່ສູ້ກັບມັນໃນເບື້ອງຕົ້ນ.
ໂພຊະນາການຫຼັງຈາກເປັນໂຣກຫົວໃຈວາຍ
ຫຼັງຈາກການເປັນໂຣກຫົວໃຈວາຍກັບໂຣກເບົາຫວານ, ທ່ານຕ້ອງຍຶດ ໝັ້ນ ກັບມາດຕະຖານຕາຕະລາງ 9. ມັນແມ່ນສານອາຫານນີ້ທີ່ປະຕິບັດຢ່າງເຕັມສ່ວນກັບຄວາມຕ້ອງການກ່ຽວກັບອາຫານ ສຳ ລັບໂຣກຫົວໃຈວາຍ. ນອກຈາກນັ້ນ, ຍຶດ ໝັ້ນ ກັບອາຫານນີ້ເລື້ອຍໆ, ທ່ານສາມາດລືມກ່ຽວກັບບັນຫາຫົວໃຈເປັນເວລາດົນນານ. ຫຼັກການຂອງຄາບອາຫານ:
- ໂພຊະນາການຕ້ອງຄົບຖ້ວນ,
- ທ່ານ ຈຳ ເປັນຕ້ອງຫລີກລ້ຽງຈາກທາດແປ້ງທີ່ໄວ,
- ໄຂມັນສັດຄວນຈະຖືກຍົກເວັ້ນ
- ອາຫານຕ້ອງປະຕິບັດຕາມລະບຽບການທີ່ເຄັ່ງຄັດ,
- ຕິດຕາມຢ່າງຕໍ່ເນື່ອງຂອງລະດັບນ້ ຳ ຕານ,
- ການຄວບຄຸມ cholesterol.
ໂພຊະນາການແມ່ນຈຸດເລີ່ມຕົ້ນທີ່ສາມາດສົ່ງຜົນກະທົບຕໍ່ວິທີການຂອງພະຍາດ, ຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງອາການແຊກຊ້ອນພາຍຫຼັງທີ່ເປັນໂຣກຫົວໃຈ, ຫຼືກົງກັນຂ້າມ, ເພີ່ມຂື້ນຖ້າອາຫານບໍ່ຖືກຕິດຕາມ. ອັດຕາການຕາຍຫຼັງຈາກການໂຈມຕີຫົວໃຈສ່ວນໃຫຍ່ແມ່ນຂື້ນກັບໂພຊະນາການ.
ອາຫານຫຼັງຈາກຄົນເຈັບໄດ້ ທຳ ລາຍ myocardium ຂອງຫົວໃຈແມ່ນສ່ວນ ໜຶ່ງ ທີ່ ສຳ ຄັນຂອງການ ບຳ ບັດ. ກ່ອນອື່ນ ໝົດ, ແພດໃນສະ ໄໝ ກ່ອນຫ້າມບໍ່ໃຫ້ບຸກຄົນໃດ ໜຶ່ງ ກິນເກືອ. ນອກຈາກນັ້ນ, ໃນໄລຍະນີ້, ແນະ ນຳ ໃຫ້ໃຊ້ຜັກເທົ່ານັ້ນ. ມັນຕົ້ນແລະຫານປະເພດເມັດຕ່າງໆແມ່ນຖືກອະນຸຍາດ, ຍົກເວັ້ນ semolina ແລະເຂົ້າ.
ຄຸນລັກສະນະທັງ ໝົດ ຂອງໂພຊະນາການຂອງມະນຸດທີ່ປະສົບກັບໂຣກ myocardial infarction ແມ່ນໄດ້ຖືກອະທິບາຍໄວ້ໃນອາຫານເລກ 9. ຖ້າມີຄວາມສ່ຽງຕໍ່ການເປັນໂຣກຟື້ນຟູ, ທ່ານ ໝໍ ອາດຈະແນະ ນຳ ກົດລະບຽບທີ່ເຂັ້ມງວດກວ່າ ສຳ ລັບການກິນອາຫານ.
ກົດລະບຽບພື້ນຖານຂອງໂພຊະນາການຫຼັງຈາກ MI ໃນໂລກເບົາຫວານແມ່ນ:
- ອາຫານຂອງຄົນເຈັບຄວນຈະມີພະລັງງານຕໍ່າ. ຊີ້ນສາມາດໄດ້ຮັບການບໍລິໂພກໃນກໍລະນີພິເສດ.
- ຫ້າມບໍ່ໃຫ້ກິນອາຫານທີ່ມີໄຂມັນສູງ. ອາຫານທີ່ມີໄຂມັນສັດກໍ່ບໍ່ໄດ້ຖືກແນະ ນຳ. ນີ້ແມ່ນໃຊ້ກັບຊີ້ນແລະຜະລິດຕະພັນນົມ, ພ້ອມກັບການປິດອໍເດີ້.
- ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະ ຈຳ ກັດການໄດ້ຮັບທາດແປ້ງທີ່ງ່າຍຂອງທ່ານ. ພວກເຂົາສາມາດເຂົ້າໃຈ ນຳ ້ຕານໃນເລືອດຂອງມະນຸດ.
- ມັນດີທີ່ສຸດທີ່ຈະຍົກເວັ້ນໂກໂກ້, ກາເຟແລະເຄື່ອງເທດຈາກອາຫານ. ຕໍ່ກັບຄວາມເປັນມານີ້, ທ່ານ ຈຳ ເປັນຕ້ອງ ຈຳ ກັດການ ນຳ ໃຊ້ຊາ, ຊັອກໂກແລດ, ທາດແຫຼວແລະເກືອ.
- ອາຫານທີ່ຈືນກໍ່ສາມາດເຮັດໃຫ້ເກີດອາການທີ່ບໍ່ດີອີກຢ່າງ ໜຶ່ງ, ດັ່ງນັ້ນທ່ານ ຈຳ ເປັນຕ້ອງປະຖິ້ມມັນ.
ໂຣກເບົາຫວານເປັນໂຣກທີ່ອັນຕະລາຍ, ເພາະວ່າມັນສາມາດກະຕຸ້ນການພັດທະນາຂອງຜົນສະທ້ອນທີ່ຮ້າຍແຮງທີ່ສົ່ງຜົນກະທົບຕໍ່ຊີວິດແລະສຸຂະພາບຂອງມະນຸດ. ນັ້ນແມ່ນເຫດຜົນທີ່ວ່າມັນເປັນສິ່ງ ສຳ ຄັນທີ່ສຸດທີ່ຈະຕ້ອງປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ຂອງທ່ານ ໝໍ ຢ່າງເຄັ່ງຄັດແລະເປັນໄລຍະທີ່ໄດ້ຜ່ານການກວດກາຢ່າງເຕັມສ່ວນຂອງອະໄວຍະວະແລະລະບົບຕ່າງໆຂອງຮ່າງກາຍ.