ການກວດກາ insulin glulisin, ການກວດກາຢາ, ຄຳ ແນະ ນຳ
Glulin Insulin ແມ່ນຢາທີ່ໃຊ້ໃນການຄວບຄຸມນ້ໍາຕານໃນເລືອດເຊິ່ງໃຊ້ໃນການປະຕິບັດທາງການແພດເພື່ອປິ່ນປົວພະຍາດເບົາຫວານທີ່ບໍ່ແມ່ນອິນຊູລິນແລະບໍ່ແມ່ນອິນຊູລິນ. ໃນບົດຂຽນ, ພວກເຮົາຈະວິເຄາະ insulin glulisin - ຊື່ການຄ້າ.

ເອົາໃຈໃສ່! ໃນການຈັດປະເພດການວິພາກວິທະຍາສາດການຮັກສາທາງເຄມີ (ATX), ຢາແມ່ນຖືກລະບຸໂດຍລະຫັດ A10AB06. ຊື່ທີ່ບໍ່ແມ່ນການຄ້າສາກົນ (ຊື່ພາສາລາແຕັງ): ເຄື່ອງປະດັບອິນຊູລິນ.
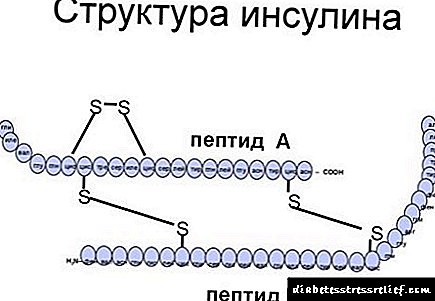
ໂຄງສ້າງຫລັກຂອງ insulin glulisin (C 258H384N64O78S6, M r = 5823 g / mol) ແມ່ນເກືອບຄືກັນກັບມະນຸດຍົກເວັ້ນ asparagine. ການທົດແທນ asparagine ຢູ່ ຕຳ ແໜ່ງ B3, ເຊິ່ງມີຢູ່ໃນທາດອິນຊູລິນຂອງມະນຸດກັບ lysine, ເຊັ່ນດຽວກັນກັບ lysine ຢູ່ ຕຳ ແໜ່ງ B29 ດ້ວຍກົດ glutamic, ນຳ ໄປສູ່ການດູດຊືມໄວຂອງຢາໃນເລືອດ.
ແບບຟອມການປ່ອຍ
ເຄື່ອງ ໝາຍ ການຄ້າທີ່ມັກໃຊ້ຫຼາຍທີ່ສຸດແມ່ນ Apidra. Sanofi-Aventis Fast-acting ໄດ້ຮັບການອະນຸມັດໃນເດືອນກັນຍາປີ 2004 ໂດຍຄະນະ ກຳ ມະການເອີຣົບ.
Apidra ແມ່ນທາດອິນຊູລິນ ທຳ ອິດທີ່ມີສັງກະສີເປັນສານສະຖຽນລະພາບ (ເປັນຂົວເກືອລະຫວ່າງທາດ glutamate B29 ແລະ glycine A1). ຢາດັ່ງກ່າວແມ່ນໄດ້ມາຈາກເຕັກໂນໂລຍີ DNA ທີ່ສົມທົບ ໃໝ່ ຈາກ Escherichia coli.
ເພສັດຕະວະແພດແລະ pharmacokinetics
Apidra ມີຄຸນສົມບັດ hypoglycemic ແລະ antidiabetic. ຢານີ້ມີອາການເລີ່ມຕົ້ນໄວຂຶ້ນແລະມີໄລຍະເວລາສັ້ນກວ່າຂອງການປະຕິບັດງານກັບການບໍລິຫານ subcutaneous ເມື່ອທຽບກັບຮໍໂມນ ທຳ ມະດາ. ຜົນກະທົບຂອງ hypoglycemic ຂອງ insulin glulisin ເລີ່ມຕົ້ນ 10-20 ນາທີຫຼັງຈາກການບໍລິຫານແລະມີເວລາປະມານ 4 ຊົ່ວໂມງ.
Insulin ແມ່ນຜະລິດຢູ່ໃນກະຕ່າ - ຈຸລັງທົດລອງຂອງກຸ່ມນ້ອຍຂອງ Langerhans. ໃນລະຫວ່າງການສ້າງຮໍໂມນ, proinsulin ແບ່ງອອກເປັນໂມເລກຸນອິນຊູລິນແລະອັນທີ່ເອີ້ນວ່າ C-peptide. ດັ່ງນັ້ນ, C peptide ສາມາດຖືກນໍາໃຊ້ເພື່ອກໍານົດວ່າຮ່າງກາຍສືບຕໍ່ຜະລິດອິນຊູລິນຂອງຕົນເອງບໍ.
ໃນຈຸລັງອັນຟາຂອງເມັດກະຕ່າຍ, ຮ່າງກາຍຍັງປະກອບເປັນຮໍໂມນ glucagon. ມັນມີປະຕິບັດເກືອບກົງກັນຂ້າມຂອງອິນຊູລິນ: ໃນຂະນະທີ່ອິນຊູລິນຫຼຸດຜ່ອນ glycemia, glucagon ສົ່ງເສີມການສ້າງແລະປ່ອຍທາດນ້ ຳ ຕານໃນເລືອດໃນຕັບແລະເພີ່ມຂື້ນ.
ລຳ ໄສ້ຂະ ໜາດ ນ້ອຍ ທຳ ລາຍທາດແປ້ງເຂົ້າໄປໃນ monosaccharides. ໂມເລກຸນນ້ ຳ ຕານເຫລົ່ານີ້ຕໍ່ຈາກນັ້ນກໍ່ຈະຜ່ານຝາຜະ ໜັງ ລຳ ໄສ້ເຂົ້າໄປໃນກະແສເລືອດ, ແລະຈາກນັ້ນຈະຖືກແຈກຢາຍຈາກນັ້ນເຂົ້າໄປໃນຈຸລັງໃນສ່ວນຕ່າງໆຂອງຮ່າງກາຍບ່ອນທີ່ພວກມັນຖືກ ນຳ ໃຊ້ເພື່ອຜະລິດພະລັງງານ.
Insulin ແມ່ນຮໍໂມນທີ່ປັບປຸງການດູດຊຶມຂອງ glucose ໂດຍຈຸລັງ. ຈຸລັງມີຕົວຮັບ insulin ຫຼາຍ. ດັ່ງນັ້ນ, ທາດນ້ ຳ ຕານສາມາດເຂົ້າຈາກເສັ້ນເລືອດເຂົ້າໄປໃນອະວະກາດລະຫວ່າງກາງ. ຖ້າກົນໄກນີ້ມີຄວາມບົກຜ່ອງ, ຄືກັນກັບພະຍາດເບົາຫວານຊະນິດທີ 2, ນ້ ຳ ຕານຈະສະສົມໃນເລືອດ.
ຮໍໂມນໂອນ້ໍາຕານສ່ວນໃຫຍ່ໄປສູ່ຈຸລັງກ້າມຊີ້ນ, ຕັບ, ໝາກ ໄຂ່ຫຼັງແລະເນື້ອເຍື່ອ adipose, ແຕ່ບໍ່ໃຫ້ໄປສະ ໝອງ. ຈຸລັງສະ ໝອງ ສາມາດຮັບນ້ ຳ ຕານໂດຍບໍ່ມີອິນຊູລິນ. ຮ່າງກາຍຍັງມີທາດນ້ ຳ ຕານ, ເຊິ່ງເກັບຮັກສາໄວ້ເປັນ glycogen ໃນຕັບແລະໂດຍສະເພາະໃນກ້າມ.
ນອກເຫນືອໄປຈາກຫນ້າທີ່ທີ່ສໍາຄັນນີ້, ຮໍໂມນມີຫນ້າທີ່ອື່ນໆໃນຮ່າງກາຍ. ຮໍໂມນຊ່ວຍເພີ່ມຄວາມຢາກອາຫານຢ່າງຫຼວງຫຼາຍແລະຢັບຢັ້ງການລະລາຍຂອງເນື້ອເຍື່ອ adipose (lipolysis). ດ້ວຍການຂາດອິນຊູລິນຢ່າງສົມບູນ, ເມື່ອນໍ້າຕານບໍ່ເຂົ້າສູ່ຈຸລັງ, ຮ່າງກາຍຈະໃຊ້ເນື້ອເຍື່ອ adipose ເພື່ອຜະລິດພະລັງງານ.
ຕົວຊີ້ບອກແລະ contraindications
- ພະຍາດເບົາຫວານທີ່ເພິ່ງພາອາໄສອິນຊູລິນແລະບໍ່ແມ່ນອິນຊູລິນ.
ຢາຊະນິດ ໜຶ່ງ ແມ່ນມີຄວາມຕ້ານທານໃນກໍລະນີທີ່ມີອາການຂາດນ້ ຳ ຕານແລະມີລະດັບທາດ ນຳ ້ຕານໃນເລືອດ. ຂໍ້ມູນເຕັມຮູບແບບກ່ຽວກັບຄວາມລະມັດລະວັງແລະການຕິດຕໍ່ພົວພັນສາມາດພົບໄດ້ໃນ ຄຳ ແນະ ນຳ ຫລືຈາກທ່ານ ໝໍ ຂອງທ່ານ.

ປະລິມານຢາແລະກິນເກີນ
ອີງຕາມ ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້ເປັນຢາ, ຢາຕ້ອງໄດ້ກິນພາຍໃນ 0-15 ນາທີກ່ອນຫຼືທັນທີຫຼັງອາຫານ. ຢານີ້ຖືກສີດເຂົ້າໄປໃນບໍລິເວນ ໜ້າ ທ້ອງ, ກົກຂາຫລືແຂນຂ້າງ. ສະຖານທີ່ສັກຢາຄວນໄດ້ຮັບການປ່ຽນແປງເປັນປະ ຈຳ ເພື່ອປ້ອງກັນຜົນຂ້າງຄຽງໃນທ້ອງຖິ່ນ. ຮໍໂມນດັ່ງກ່າວຍັງສາມາດບໍລິຫານດ້ວຍເສັ້ນເລືອດໂດຍການໃຊ້ອິນຊູລິນແລະວິທີພິເສດອື່ນໆ.
ໃນເວລາທີ່ຈັດການກັບ subcutaneously, ຕ້ອງໄດ້ຮັບການດູແລເພື່ອຮັບປະກັນວ່າປັດໃຈແກ້ໄຂແມ່ນສອດຄ່ອງ. ໃນຫຼັກການ, ມັນຍັງສາມາດປະຕິບັດໄດ້ດ້ວຍການປະຕິບັດທາງດ້ານ intramuscularly, ແຕ່ວິທີການບໍລິຫານນີ້ບໍ່ໄດ້ຖືກແນະ ນຳ, ເພາະມັນສາມາດ ນຳ ໄປສູ່ການ ທຳ ລາຍກ້າມ. ການບໍລິຫານສາມປະເພດມີຜົນກະທົບທີ່ແຕກຕ່າງກັນ. ການຮຽກຮ້ອງມາດຕະຖານກ່ຽວກັບຜົນກະທົບຂອງ insulin ແມ່ນສະເຫມີໄປອີງໃສ່ການບໍລິຫານ subcutaneous. ການບໍລິຫານ Intramuscular ໂດຍປົກກະຕິເຮັດໃຫ້ມີການເລັ່ງຂອງການເລີ່ມຕົ້ນຂອງຜົນກະທົບໂດຍ 30-50%. ເມື່ອແນະ ນຳ ເຂົ້າໃນພື້ນທີ່ກ້າມເນື້ອທີ່ເສຍຫາຍ, ຜົນກະທົບອາດຈະບໍ່ມີຢູ່.
ໂດຍການກະຕຸ້ນທາງອິນຊູລິນຄວນໄດ້ຮັບການປະຕິບັດດ້ວຍຄວາມລະມັດລະວັງທີ່ສຸດ, ເພາະວ່າການເລີ່ມຕົ້ນຂອງການກະ ທຳ ທີ່ເກີດຂື້ນຢ່າງໄວວາ. ນໍ້າຕານໃນເລືອດເລີ່ມຫຼຸດລົງຢ່າງໄວວາ. ການຫຼຸດລົງຢ່າງໄວວາ, ເຊັ່ນດຽວກັນກັບລະດັບນໍ້າຕານໃນເລືອດສູງເກີນໄປ, ເຮັດໃຫ້ເກີດຄວາມເສຍຫາຍຂອງເຊນ. ສະນັ້ນ, ອິນຊູລິນຈຶ່ງຖືກຄວບຄຸມໂດຍໃຊ້ໃນເວລາສຸກເສີນແລະແມ່ນແຕ່ໃນຂະ ໜາດ ນ້ອຍໆ.
ເພື່ອຫລີກລ້ຽງການລະລາຍຂອງແຄວຊຽມ - ແຄລຊ້ຽມໃນເສັ້ນເລືອດແດງ (ອາການແຊກຊ້ອນໃນເວລາຕໍ່ມາ) ໃນກໍລະນີທີ່ມີອາການບວມນ້ ຳ ສູງ, ມັນບໍ່ໄດ້ແນະ ນຳ ໃຫ້ບໍລິຫານຢາໃນທາງເສັ້ນເລືອດ. ປະໂຫຍດຂອງການບໍລິຫານຢາອິນຊູລິນຢ່າງເຂັ້ມຂົ້ນແມ່ນຜົນກະທົບເກືອບຈະ ໝົດ ໄປຫຼັງຈາກ 50 ນາທີ.
ຄວາມສ່ຽງຂອງການເປັນໂລກເບົາຫວານທີ່ເປັນຜົນມາຈາກການປະຕິບັດຢ່າງໄວວາຂອງຢາຄວນໄດ້ຮັບການປ້ອງກັນໂດຍການບໍລິຫານຂອງທາດນ້ ຳ ຕານ.
ການປິ່ນປົວດ້ວຍ insulin ແບບ intravenous ສາມາດປະຕິບັດໄດ້ໂດຍໃຊ້ເຂັມຂັດອິນຊູລິນ. ບາງຄັ້ງຄົນເຈັບຮູ້ສຶກວ່າມີລົດນິຍົມໂລຫະຫຼັງຈາກໃຊ້ຢາ.
ການໂຕ້ຕອບ
ເມື່ອກິນສ່ວນປະກອບທີ່ມີການເຄື່ອນໄຫວດັ່ງຕໍ່ໄປນີ້, ຜົນກະທົບຂອງສານເສບຕິດຈະເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍ:
- ທາດຍັບຍັ້ງການ Monoamine oxidase
- ຕົວທົດລອງ Beta,
- Angiotensin ປ່ຽນທາດຍັບຍັ້ງ enzyme,
- ຢາຕ້ານໄວຣັດ
- ຢາເສບຕິດ Hypocholesterol
- ຢາປົວພະຍາດທາງຈິດຕະແພດ - fluoxetine, tetrahydrocannabinol, ເອທານອນ,
- ຢາ Opioid ຢາແກ້ປວດ - Morphine,
- Penoxifylline
- ຢາຕ້ານເຊື້ອ Sulfonamide
- ກົດ Acetylsalicylic.

ມັນໄດ້ຖືກແນະນໍາໃຫ້ກວດເບິ່ງກັບທ່ານຫມໍຂອງທ່ານກ່ຽວກັບການພົວພັນອື່ນໆ. ສົມມຸດຕິຖານ, ຢາສາມາດພົວພັນກັບສານໃດກໍ່ຕາມທີ່ມີຜົນຕໍ່ glycemia ຂອງຄົນເຈັບ. ສະນັ້ນ, ມັນ ຈຳ ເປັນຕ້ອງປຶກສາທ່ານ ໝໍ ກ່ອນທີ່ຈະ ນຳ ໃຊ້ຢາເພື່ອຫຼີກລ້ຽງຜົນສະທ້ອນຕ່າງໆ.
ການປຽບທຽບແລະການທົດແທນຢາ:
| ຊື່ຂອງຢາ (ທົດແທນ) | ສານທີ່ມີການເຄື່ອນໄຫວ | ຜົນກະທົບດ້ານການປິ່ນປົວສູງສຸດ | ລາຄາຕໍ່ຊອງ, ຖູ. |
| ອະພິສິດ | Dulaglutide | 5-8 ຊົ່ວໂມງ | 1000 |
| Rosinsulin M ປະສົມ | ອິນຊູລິນ | 12-24 ຊົ່ວໂມງ | 700 |

ຄວາມຄິດເຫັນຂອງທ່ານ ໝໍ ແລະຄົນເຈັບ.
ຢາດັ່ງກ່າວແມ່ນການກະ ທຳ ທີ່ມີປະສິດຕິພາບສູງ ສຳ ລັບຜູ້ປ່ວຍເບົາຫວານທີ່ເປັນໂຣກ hyperglycemia ຫລັງຮ້າຍແຮງ. ກ່ອນການ ນຳ ໃຊ້, ທ່ານ ຈຳ ເປັນຕ້ອງໄດ້ປັບປະລິມານຢາກັບທ່ານ ໝໍ ຂອງທ່ານເພື່ອຫລີກລ້ຽງການເປັນໂລກເບົາຫວານ.
Mikhail Alexandrovich, ຜູ້ຊ່ຽວຊານດ້ານເບົາຫວານ
ຂ້ອຍແນະ ນຳ ເປັນປະ ຈຳ ກ່ອນອາຫານເຊົ້າ. ພວກເຂົາບໍ່ຮູ້ສຶກເຖິງຜົນກະທົບດ້ານລົບໃດໆ, ຍົກເວັ້ນແຕ່ການສັ່ນສະເທືອນ. ໃນຖານະເປັນ glucometer ສະແດງໃຫ້ເຫັນ, glycemia ຍັງຄົງຫມັ້ນຄົງຫຼັງຈາກອາຫານເຊົ້າທີ່ຫນ້າຕື່ນເຕັ້ນ. ຂ້ອຍຈະແນະ ນຳ ຕໍ່ໄປ.
ອິນຊູລິນອິນຊູລິນ Glulizin - ຄຸນລັກສະນະແລະຄຸນລັກສະນະຂອງການ ນຳ ໃຊ້
| ວິດີໂອ (ກົດເພື່ອຫຼີ້ນ). |
ໃນໂລກເບົາຫວານປະເພດ 1, ຄົນເຈັບສາມາດໃຊ້ອິນຊູລິນທີ່ມີການກະຕຸ້ນໄວ (ດ່ວນ), ສັ້ນ, ກາງ, ຍາວແລະປະສົມກ່ອນ.
ອັນໃດທີ່ຈະສັ່ງໃຫ້ລະບຽບການຮັກສາທີ່ດີທີ່ສຸດແມ່ນຂື້ນກັບຄຸນລັກສະນະສ່ວນຕົວຂອງຮ່າງກາຍ. ເມື່ອ ຈຳ ເປັນຕ້ອງມີອິນຊູລິນສັ້ນເກີນໄປ, Glulisin ກໍ່ຖືກ ນຳ ໃຊ້.
ສານອິນຊູລິນແມ່ນອາການປຽບທຽບຂອງອິນຊູລິນຂອງມະນຸດ, ເຊິ່ງຄ້າຍຄືກັນກັບຫຼັກການຂອງຮໍໂມນນີ້. ແຕ່ໂດຍ ທຳ ມະຊາດ, ມັນເຮັດວຽກໄດ້ໄວແລະມີຜົນກະທົບທີ່ສັ້ນກວ່າ.
Glulisin ຖືກນໍາສະເຫນີເປັນການແກ້ໄຂສໍາລັບການບໍລິຫານ subcutaneous. ມັນຄ້າຍຄືແຫຼວທີ່ໂປ່ງໃສໂດຍບໍ່ມີຄວາມບໍ່ສະອາດ.
ຊື່ການຄ້າ ສຳ ລັບຢາທີ່ມີຢູ່ກັບລາວ: Apidra, Epidera, Apidra Solostar. ເປົ້າ ໝາຍ ສຳ ຄັນຂອງຢາແມ່ນເພື່ອຄວບຄຸມການເຜົາຜານ metabolism.
| ວິດີໂອ (ກົດເພື່ອຫຼີ້ນ). |
ອີງຕາມປະສົບການຕົວຈິງ, ຂໍ້ດີແລະຂໍ້ເສຍປຽບດັ່ງຕໍ່ໄປນີ້ສາມາດ ຈຳ ແນກໄດ້:
- ເຮັດໄດ້ໄວກ່ວາຮໍໂມນຂອງມະນຸດ (+),
- ຕອບສະ ໜອງ ຄວາມຕ້ອງການດ້ານອາຫານໃນອິນຊູລິນ (+),
- ຄວາມບໍ່ສາມາດຄາດເດົາໄດ້ຂອງຜົນກະທົບຂອງຢາໃນລະດັບນ້ ຳ ຕານ (-),
- ພະລັງງານສູງ - ຫົວ ໜ່ວຍ ຫຼຸດຜ່ອນນ້ ຳ ຕານຫຼາຍກ່ວາ insulins ອື່ນໆ (+).
ຫຼັງຈາກການບໍລິຫານ subcutaneous, ມີການຫຼຸດລົງຂອງ glucose ເນື່ອງຈາກການກະຕຸ້ນຂອງການໃຊ້ peripheral ຂອງມັນໃນແພຈຸລັງແລະການສະກັດກັ້ນຂອງຂະບວນການເຫຼົ່ານີ້ຢູ່ໃນຕັບ. ການກະ ທຳ ດັ່ງກ່າວເລີ່ມຕົ້ນ 10 ນາທີຫຼັງຈາກສັກຢາແລ້ວ.
ດ້ວຍການແນະ ນຳ Glulisin ແລະອິນຊູລິນປົກກະຕິສອງສາມນາທີກ່ອນອາຫານ, ອະດີດມີການຄວບຄຸມ glycemic ທີ່ດີກວ່າຫຼັງຈາກກິນເຂົ້າ. ຊີວະພາບຂອງສານແມ່ນປະມານ 70%.
ການສື່ສານກັບໂປຕີນ plasma ແມ່ນບໍ່ມີຄວາມ ໝາຍ. ມັນຈະອອກໄວກ່ວາຮໍໂມນການສີດຂອງມະນຸດທົ່ວໄປ. ເວລາເຄິ່ງຊີວິດຂອງ 13,5 ນາທີ.
ຢາດັ່ງກ່າວຖືກປະຕິບັດທັນທີກ່ອນອາຫານ (ປະມານ 10-15 ນາທີ) ຫຼືທັນທີຫຼັງອາຫານ, ຄຳ ນຶງເຖິງລະບຽບການປິ່ນປົວທົ່ວໄປກັບ insulins ອື່ນໆ (ໂດຍໃຊ້ເວລາປະຕິບັດງານຫຼືໂດຍ ກຳ ເນີດ). ວິທີການບໍລິຫານ: subcutaneously ໃນຂາ, ບ່າ. ເພື່ອຫລີກລ້ຽງການບາດເຈັບ, ສະຖານທີ່ສັກຢາຖືກນວດ. ຢາຖືກປະຕິບັດໃນສະຖານທີ່ແຕກຕ່າງກັນ, ແຕ່ວ່າຢູ່ໃນເຂດດຽວກັນ.
Glulisin ແມ່ນລວມກັບ insulins ແລະຕົວແທນດັ່ງຕໍ່ໄປນີ້:
- ມີການປຽບທຽບຂອງຮໍໂມນ basal,
- ໂດຍສະເລ່ຍ
- ກັບຍາວ
- ກັບຢາຄຸມ ກຳ ເນີດທາດ ນຳ ້ຕານໃນເລືອດ.
ນະໂຍບາຍດ້ານຂອງ glycemia ກັບການເພີ່ມເຕີມຂອງ insulin Glulizin ໃນການປິ່ນປົວດ້ວຍ insulin ຖານ
ຖ້າວິທີແກ້ໄຂມີຈຸດປະສົງທີ່ຈະໄດ້ຮັບການຄຸ້ມຄອງໂດຍການໃຊ້ເຂັມສັກຢາ syringe, ການສັກຢາແມ່ນຖືກປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ສຳ ລັບກົນໄກນີ້. ຂະ ໜາດ ຂອງຢາແມ່ນຖືກເລືອກເປັນສ່ວນບຸກຄົນໂດຍ ຄຳ ນຶງເຖິງສະພາບຂອງຄົນເຈັບແລະລະດັບຂອງການຊົດເຊີຍ.
ກ່ອນທີ່ຈະໃຊ້ Glulizin, ເຕີມຢູ່ໃນໄສ້ຕອງ, ການກວດກາແມ່ນຖືກປະຕິບັດ - ວິທີແກ້ໄຂຂີ້ຕົມພ້ອມດ້ວຍການລວມເຂົ້າແມ່ນບໍ່ ເໝາະ ສົມກັບການ ນຳ ໃຊ້.
ວິດີໂອແນະ ນຳ ສຳ ລັບການໃຊ້ປາກກາ syringe:
ຢາຖືກ ກຳ ນົດໃນກໍລະນີຕໍ່ໄປນີ້:
ການຂັດຂວາງການແຕ່ງຕັ້ງຢາດັ່ງນີ້ມີດັ່ງນີ້:
- ໂລກເອດສໃນເລືອດ,
- hypersensitivity ກັບ glulisin,
- hypersensitivity ກັບອົງປະກອບຊ່ວຍຂອງຢາ.
ໃນໄລຍະການປິ່ນປົວດ້ວຍຢາ, ອາການແພ້ອາດຈະເກີດຂື້ນ.
ຄວາມຖີ່ຂອງເຫດການທີ່ບໍ່ດີໃນຕົວເລກ, ບ່ອນທີ່ 4 ແມ່ນພົບເລື້ອຍ, 3 ມັກ, 2 ແມ່ນຫາຍາກ, 1 ແມ່ນຫາຍາກທີ່ສຸດ:
ໃນລະຫວ່າງການກິນເພາະຖ້າກິນເກີນ, ການລະລາຍເລືອດໃນເລືອດຂອງຄວາມຮຸນແຮງທີ່ແຕກຕ່າງກັນແມ່ນສັງເກດເຫັນ. ມັນສາມາດເກີດຂື້ນເກືອບທັນທີຫຼືພັດທະນາເທື່ອລະກ້າວ.
ອີງຕາມຄວາມຮຸນແຮງຂອງການປິ່ນປົວດ້ວຍອິນຊູລິນ, ໄລຍະເວລາແລະຄວາມຮຸນແຮງຂອງພະຍາດ, ອາການຂອງການເປັນໂລກເບົາຫວານອາດຈະເຮັດໃຫ້ມົວ. ຄົນເຈັບຄວນພິຈາລະນາຂໍ້ມູນນີ້ເພື່ອປ້ອງກັນບໍ່ໃຫ້ສະພາບການເປັນປົກກະຕິ. ເພື່ອເຮັດສິ່ງນີ້, ທ່ານຕ້ອງມີນ້ ຳ ຕານ (ເຂົ້າ ໜົມ, ຊັອກໂກແລັດ, ນ້ ຳ ຕານບໍລິສຸດ) ກັບທ່ານ.
ມີລະດັບທາດ ນຳ ້ຕານໃນເລືອດປານກາງແລະປານກາງ, ຜະລິດຕະພັນທີ່ບັນຈຸນ້ ຳ ຕານແມ່ນກິນ. ໃນສະພາບທີ່ຮຸນແຮງ, ເຊິ່ງປະກອບດ້ວຍການສູນເສຍສະຕິ, ການສັກຢາຈະຕ້ອງມີ.
ການບັນເທົາທຸກຂອງການເປັນໂຣກຕ່ອມນ້ ຳ ຕານເກີດຂື້ນໂດຍການຊ່ວຍເຫຼືອຂອງ glucagon (s / c ຫຼື i / m), ການແກ້ໄຂທາດນ້ ຳ ຕານ (i / v). ພາຍໃນ 3 ວັນ, ສະພາບການຂອງຄົນເຈັບໄດ້ຮັບການຕິດຕາມກວດກາ. ເພື່ອປ້ອງກັນການພັດທະນາຂອງການລະລາຍໃນເລືອດຊ້ ຳ ໆ ຊ້ ຳ ໆ , ມັນ ຈຳ ເປັນຕ້ອງກິນທາດແປ້ງທາດແປ້ງຫຼັງຈາກທີ່ບໍ່ດົນ.
ໃນຕອນເລີ່ມຕົ້ນຂອງການປິ່ນປົວດ້ວຍການໃສ່ອິນຊູລິນ, ການຕິດຕໍ່ພົວພັນຂອງມັນກັບຢາອື່ນໆແມ່ນໄດ້ຖືກ ຄຳ ນຶງເຖິງ.
ຢາຫຼາຍຊະນິດສາມາດສົ່ງຜົນກະທົບຕໍ່ການເຜົາຜະຫລານ້ ຳ ຕານໃນເລືອດ, ຊ່ວຍເພີ່ມຫລືຫລຸດຜົນກະທົບຂອງອິນຊູລິນ. ກ່ອນການປິ່ນປົວ, ຄົນເຈັບຄວນໄດ້ຮັບການແຈ້ງບອກເພື່ອປ້ອງກັນຜົນກະທົບທີ່ບໍ່ຕ້ອງການ.
ຢາດັ່ງຕໍ່ໄປນີ້ເສີມຂະຫຍາຍຜົນກະທົບຂອງ Glulisin: Fluoxetine, ຕົວແທນ hypoglycemic ໃນຢາເມັດ, ໂດຍສະເພາະ, sulfonylureas, sulfonamides, salicylates, fibrates, ACE inhibitors, Disopyramide, MAO inhibitors, Pentoxifylline, Propoxifen.
ຢາດັ່ງຕໍ່ໄປນີ້ຫຼຸດຜ່ອນຜົນກະທົບຂອງການປິ່ນປົວດ້ວຍ insulin: ຢາຕ້ານໂຣກ atypical, ຢາ sympathomimetics, ຢາຄຸມ ກຳ ເນີດທາງປາກ, ຮໍໂມນ thyroid, glucagon, ຮໍໂມນເພດຍິງ, thiodiphenylamine, somatropin, diuretics, ຢາ glucocorticosteroid (GCS), ທາດຍັບຍັ້ງທາດໂປຼຕີນ,
Pentamidine, beta-blockers, ແລະ clonidine ແມ່ນອ້າງເຖິງຢາທີ່ບໍ່ສາມາດຄາດເດົາໄດ້ສາມາດສົ່ງຜົນກະທົບຕໍ່ຄວາມເຂັ້ມແຂງຂອງການ ສຳ ຜັດ Glulisin ແລະລະດັບ glucose (ຫຼຸດລົງແລະເພີ່ມຂື້ນ). ເຫຼົ້າມີຄຸນສົມບັດດຽວກັນ.
ລະມັດລະວັງໂດຍສະເພາະແມ່ນສັງເກດເຫັນໃນເວລາທີ່ສັ່ງຢາ Pioglitazone ໃຫ້ແກ່ຄົນເຈັບທີ່ເປັນພະຍາດຫົວໃຈ. ເມື່ອລວມເຂົ້າກັນ, ບັນດາກໍລະນີຂອງການພັດທະນາຂອງຄວາມລົ້ມເຫຼວຂອງຫົວໃຈໄດ້ຖືກລາຍງານໃນຄົນເຈັບທີ່ມີຄວາມສ່ຽງຕໍ່ໂຣກນີ້.
ຖ້າການປິ່ນປົວດ້ວຍ Pioglitazone ບໍ່ສາມາດຍົກເລີກໄດ້, ມັນ ຈຳ ເປັນຕ້ອງຕິດຕາມສະພາບການ. ຖ້າມີອາການໃດທີ່ເປັນໂຣກຫົວໃຈ (ເພີ່ມນໍ້າ ໜັກ, ບວມ) ສະແດງອອກ, ການໃຊ້ຢາຖືກຍົກເລີກ.
ຄົນເຈັບຄວນພິຈາລະນາສິ່ງຕໍ່ໄປນີ້:
- ມີຄວາມຜິດປົກກະຕິຂອງຫມາກໄຂ່ຫຼັງຫຼືການລະເມີດໃນການເຮັດວຽກຂອງພວກເຂົາ, ຄວາມຕ້ອງການຂອງອິນຊູລິນອາດຈະຫຼຸດລົງ.
- ດ້ວຍຄວາມຜິດປົກກະຕິຂອງຕັບ, ຄວາມຕ້ອງການກໍ່ຫຼຸດລົງເຊັ່ນກັນ.
- ຍ້ອນຂາດຂໍ້ມູນ, ຢາບໍ່ໄດ້ຖືກ ກຳ ນົດໃຫ້ເດັກນ້ອຍອາຍຸຕ່ ຳ ກວ່າ 6 ປີ.
- ໃຊ້ດ້ວຍຄວາມລະມັດລະວັງໃນແມ່ຍິງຖືພາດ້ວຍການຕິດຕາມຕົວຊີ້ວັດເລື້ອຍໆ.
- ໃນລະຫວ່າງການດູດນົມ, ປະລິມານແລະການປັບອາຫານແມ່ນ ຈຳ ເປັນ.
- ໃນເວລາທີ່ປ່ຽນໄປຫາ Glulisin ຈາກຮໍໂມນອື່ນເນື່ອງຈາກຄວາມກົດດັນອາການແພ້, ການທົດສອບອາການແພ້ຄວນຈະຖືກປະຕິບັດເພື່ອຍົກເວັ້ນອາການແພ້ຂ້າມ.
ການປັບຕົວຂອງຢາແມ່ນຖືກປະຕິບັດໃນໄລຍະປ່ຽນຈາກຮໍໂມນຊະນິດອື່ນ. ເມື່ອໂອນຈາກອິນຊູລິນສັດໄປຫາ Glulisin, ປະລິມານດັ່ງກ່າວມັກຈະຖືກປັບຕາມທິດທາງຂອງການຫຼຸດລົງສຸດທ້າຍ. ຄວາມຕ້ອງການຂອງຢາອາດຈະປ່ຽນໄປດ້ວຍຄວາມ ໜັກ ໜ່ວງ ທາງດ້ານອາລົມແລະຄວາມວຸ້ນວາຍທາງດ້ານອາລົມ, ໃນຊ່ວງໄລຍະທີ່ເປັນໂຣກຕິດຕໍ່.
ໂຄງການດັ່ງກ່າວໄດ້ຖືກຄວບຄຸມດ້ວຍການຊ່ວຍເຫຼືອຂອງຢາເມັດເລືອດໃນເລືອດ. ຖ້າທ່ານປ່ຽນສ່ວນປະກອບໃດໆຂອງໂຄງການ, ທ່ານອາດຈະຕ້ອງໄດ້ປັບປະລິມານຂອງ Glulisin.
ໃນກໍລະນີທີ່ເປັນໂຣກ hyperglycemia / hypoglycemia ເລື້ອຍໆ, ປັດໃຈທີ່ຂື້ນກັບປະລິມານທີ່ໃຊ້ຕໍ່ໄປນີ້ແມ່ນໄດ້ລະບຸໄວ້ກ່ອນທີ່ຈະປ່ຽນປະລິມານຢາ:
- ເຕັກນິກແລະສະຖານທີ່ຂອງການບໍລິຫານຢາ,
- ຍຶດ ໝັ້ນ ຢ່າງເຂັ້ມງວດຕໍ່ລະບອບການປິ່ນປົວ,
- ກິນຢາອື່ນໆພ້ອມກັນ
- ສະພາບຈິດໃຈ - ອາລົມ.
ຊີວິດຫລັງຄາຫລັງຈາກເປີດ - ເດືອນ
ການເກັບຮັກສາ - ທີ່ t ຈາກ +2 ເຖິງ + 8ºC. ຢ່າແຊ່ແຂງ!
ການພັກຜ່ອນຕາມໃບສັ່ງແພດ.
Glulisin ແມ່ນຄ້າຍຄືກັບອິນຊູລິນຂອງມະນຸດ:
Glulisin ແມ່ນຮໍໂມນ ultrashort ສຳ ລັບຄວບຄຸມການເຜົາຜານ metabolism. ມັນຖືກກໍານົດໂດຍປະສົມປະສານກັບ insulins ອື່ນໆ, ໂດຍຄໍານຶງເຖິງໂຄງການທົ່ວໄປທີ່ເລືອກ. ກ່ອນການ ນຳ ໃຊ້, ມັນ ຈຳ ເປັນຕ້ອງສຶກສາ ຄຳ ແນະ ນຳ ສະເພາະແລະພົວພັນກັບຢາອື່ນໆ.
ຢາອິນຊູລິນ glulisin: ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້
Insulin glulisin ແມ່ນຢາປິ່ນປົວພະຍາດເບົາຫວານທີ່ບໍ່ຂຶ້ນກັບອິນຊູລິນຫຼືບໍ່ແມ່ນອິນຊູລິນ. ມັນຖືກແນະ ນຳ ເຂົ້າໃນຮ່າງກາຍເທົ່ານັ້ນດ້ວຍຄວາມຊ່ວຍເຫລືອຂອງການສັກຢາ. ຄວບຄຸມຕົວຊີ້ວັດ glycemic ຢ່າງມີປະສິດຕິຜົນ.
Insulin glulisin ແມ່ນຢາປິ່ນປົວພະຍາດເບົາຫວານທີ່ບໍ່ຂຶ້ນກັບອິນຊູລິນຫຼືບໍ່ແມ່ນອິນຊູລິນ.
ການເຂົ້າລະຫັດຂອງ ATX - A10AV06.
ມີຢູ່ພາຍໃຕ້ຊື່ການຄ້າ Apidra ແລະ Apidra SoloStar.
ຢາດັ່ງກ່າວແມ່ນການປຽບທຽບທີ່ສົມບູນຂອງອິນຊູລິນ.ຄວາມເຂັ້ມແຂງຂອງການປະຕິບັດແມ່ນຄ້າຍຄືກັບຮໍໂມນທີ່ຜະລິດໂດຍເມັດ ໝາກ ພ້າວທີ່ມີສຸຂະພາບດີ. Glulisin ປະຕິບັດໄດ້ໄວຂຶ້ນແລະມີຜົນຕໍ່ເວລາດົນ.
ຫຼັງຈາກການບໍລິຫານໄປສູ່ຮ່າງກາຍ (subcutaneously), ຮໍໂມນຈະເລີ່ມລະບຽບການເຜົາຜະຫລານທາດແປ້ງ.
ສານດັ່ງກ່າວຊ່ວຍຫຼຸດຜ່ອນຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດ, ກະຕຸ້ນການດູດຊຶມຂອງມັນໂດຍແພຈຸລັງ, ໂດຍສະເພາະກ້າມເນື້ອໂຄງກະດູກແລະເນື້ອເຍື່ອ adipose. ມັນຍັບຍັ້ງການສ້າງທາດນ້ ຳ ຕານໃນເນື້ອເຍື່ອຂອງຕັບ. ເພີ່ມການສັງເຄາະທາດໂປຼຕີນ.
ການສຶກສາທາງດ້ານການຊ່ວຍສະແດງໃຫ້ເຫັນວ່າ glulisin, ໃຊ້ເວລາປະມານ 2 ນາທີກ່ອນອາຫານການກິນ, ໃຫ້ການຄວບຄຸມປະລິມານຂອງນ້ ຳ ຕານໃນເລືອດຄືກັນກັບທາດອິນຊູລິນລະລາຍ, ປະຕິບັດກ່ອນເຄິ່ງຊົ່ວໂມງກ່ອນອາຫານ.
ການກະ ທຳ ຂອງອິນຊູລິນບໍ່ປ່ຽນແປງໃນຄົນທີ່ມີພູມ ລຳ ເນົາເຊື້ອຊາດທີ່ແຕກຕ່າງກັນ.
ຫຼັງຈາກການບໍລິຫານຢາເສບຕິດ subcutaneous, ຄວາມເຂັ້ມຂົ້ນສູງສຸດຂອງເລືອດໄດ້ບັນລຸຫຼັງຈາກ 55 ນາທີ. ເວລາທີ່ຢູ່ອາໄສໂດຍສະເລ່ຍຂອງຢາໃນກະແສເລືອດແມ່ນ 161 ນາທີ. ດ້ວຍການບໍລິຫານຢາ subcutaneous ເຂົ້າໄປໃນບໍລິເວນທ້ອງນ້ອຍຫລືບ່າເບື້ອງ ໜ້າ, ການດູດຊືມໄວກ່ວາການ ນຳ ຢາເຂົ້າໄປໃນກົກ. Bioavailability ແມ່ນປະມານ 70%. ການລົບລ້າງເຄິ່ງຊີວິດແມ່ນປະມານ 18 ນາທີ.
ຫຼັງຈາກການບໍລິຫານ subcutaneous, glulisin ຈະອອກໄວກ່ວາບາງກ່ວາ insulin ຂອງມະນຸດຄ້າຍຄືກັນ. ດ້ວຍຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງ, ຄວາມໄວຂອງການເລີ່ມຕົ້ນຂອງຜົນກະທົບທີ່ຕ້ອງການແມ່ນຮັກສາໄວ້. ຂໍ້ມູນກ່ຽວກັບການປ່ຽນແປງຂອງຜົນກະທົບທາງດ້ານ pharmacological ຂອງ insulin ໃນຜູ້ສູງອາຍຸຍັງບໍ່ທັນໄດ້ສຶກສາຢ່າງພຽງພໍ.
Glulisin ແມ່ນຖືກລະບຸໄວ້ ສຳ ລັບພະຍາດເບົາຫວານທີ່ຕ້ອງການອິນຊູລິນແລະໂລກເບົາຫວານປະເພດ 2.
Glulisin ແມ່ນຖືກລະບຸໄວ້ ສຳ ລັບພະຍາດເບົາຫວານທີ່ຕ້ອງການອິນຊູລິນແລະໂລກເບົາຫວານປະເພດ 2.
ຢາດັ່ງກ່າວແມ່ນມີຄວາມຕ້ານທານໃນກໍລະນີທີ່ມີອາການຂາດນ້ ຳ ຕານໃນເລືອດແລະອາການຂາດນ້ ຳ ໃນອາຊິດ Apidra.
ມັນໄດ້ຖືກປະຕິບັດ subcutaneously 0-15 ນາທີກ່ອນອາຫານ. ການສັກຢາແມ່ນເຮັດໃນກະເພາະ, ຂາ, ບ່າ. ຫຼັງຈາກການສີດ, ທ່ານບໍ່ສາມາດນວດບໍລິເວນທີ່ສີດ. ທ່ານບໍ່ສາມາດປະສົມອິນຊູລິນປະເພດທີ່ແຕກຕ່າງກັນໃນ syringe ດຽວກັນ, ເຖິງວ່າຈະມີຄວາມຈິງທີ່ວ່າຄົນເຈັບອາດຈະໄດ້ຮັບການ ກຳ ນົດ insulins ທີ່ແຕກຕ່າງກັນ. Resuspension ຂອງການແກ້ໄຂກ່ອນການບໍລິຫານຂອງມັນບໍ່ໄດ້ຖືກແນະ ນຳ.
ກ່ອນການ ນຳ ໃຊ້, ທ່ານ ຈຳ ເປັນຕ້ອງກວດກາຂວດ. ມັນເປັນໄປໄດ້ທີ່ຈະລວບລວມວິທີແກ້ໄຂເຂົ້າໄປໃນ syringe ເທົ່ານັ້ນຖ້າວ່າການແກ້ໄຂມີຄວາມໂປ່ງໃສແລະບໍ່ມີອະນຸພາກແຂງ.
ປາກກາດຽວກັນຄວນໃຊ້ກັບຄົນເຈັບຄົນດຽວ. ຖ້າມັນເສຍຫາຍ, ມັນບໍ່ໄດ້ຖືກອະນຸຍາດໃຫ້ໃຊ້ມັນ. ກ່ອນທີ່ຈະໃຊ້ປາກກາ, ຄວນກວດກາຢ່າງລະມັດລະວັງ. ມັນສາມາດຖືກນໍາໃຊ້ພຽງແຕ່ໃນເວລາທີ່ການແກ້ໄຂແມ່ນຈະແຈ້ງແລະບໍ່ມີຄວາມບໍ່ສະອາດ. ປາກກາເປົ່າຈະຕ້ອງຖືກຖິ້ມເປັນສິ່ງເສດເຫຼືອຂອງຄົວເຮືອນ.
ຢາໄດ້ຖືກປະຕິບັດໂດຍ subcutaneously 0-15 ນາທີກ່ອນອາຫານ. ການສັກຢາແມ່ນເຮັດໃນກະເພາະ, ຂາ, ບ່າ. ຫຼັງຈາກການສີດ, ທ່ານບໍ່ສາມາດນວດບໍລິເວນທີ່ສີດ.
ຫຼັງຈາກຖອດ ໝວກ, ແນະ ນຳ ໃຫ້ກວດກາການຕິດສະຫຼາກແລະວິທີແກ້ໄຂ. ຫຼັງຈາກນັ້ນໃຫ້ເອົາເຂັມເຂັມໄປໃສ່ປາກກາ syringe. ໃນອຸປະກອນ ໃໝ່, ຕົວຊີ້ວັດປະລິມານທີ່ສະແດງ“ 8”. ໃນຄໍາຮ້ອງສະຫມັກອື່ນໆ, ມັນຄວນຈະຖືກຕັ້ງຄ່າກົງກັນຂ້າມກັບຕົວຊີ້ວັດ "2". ກົດປຸ່ມແຈກຈ່າຍທຸກທາງ.
ຈັບມືຈັບກົງ, ເອົາຟອງອາກາດອອກໂດຍປາດຢາງ. ຖ້າທຸກຢ່າງຖືກເຮັດຢ່າງຖືກຕ້ອງ, ການຫຼຸດລົງຂອງອິນຊູລິນ ໜ້ອຍ ໜຶ່ງ ຈະປາກົດຢູ່ປາຍຂອງເຂັມ. ອຸປະກອນດັ່ງກ່າວຊ່ວຍໃຫ້ທ່ານສາມາດຕັ້ງຄ່າຂະ ໜາດ ໄດ້ຈາກ 2 ເຖິງ 40 ໜ່ວຍ. ນີ້ສາມາດເຮັດໄດ້ໂດຍການຫມຸນເຄື່ອງແຈກຈ່າຍ. ສຳ ລັບການສາກໄຟ, ປຸ່ມແຈກຈ່າຍແມ່ນແນະ ນຳ ໃຫ້ຖືກດຶງທຸກທາງ.
ໃສ່ເຂັມເຂົ້າໄປໃນເນື້ອເຍື່ອຍ່ອຍ. ຈາກນັ້ນກົດປຸ່ມທຸກທາງ. ກ່ອນທີ່ຈະເອົາເຂັມອອກ, ມັນຕ້ອງໄດ້ຖືເປັນເວລາ 10 ວິນາທີ. ຫຼັງຈາກສີດແລ້ວກໍ່ຖອດແລະເອົາເຂັມອອກ. ຂະ ໜາດ ສະແດງໃຫ້ເຫັນປະລິມານອິນຊູລິນປະມານເທົ່າໃດໃນ syringe.
ຖ້າເຂັມ syringe ບໍ່ເຮັດວຽກຢ່າງຖືກຕ້ອງ, ຫຼັງຈາກນັ້ນວິທີແກ້ໄຂສາມາດຖືກດຶງຈາກໄສ້ຕອງເຂົ້າໄປໃນ syringe.
ຜົນຂ້າງຄຽງທີ່ພົບເລື້ອຍທີ່ສຸດຂອງອິນຊູລິນແມ່ນການລະລາຍຂອງຕ່ອມນ້ ຳ ຕານໃນເລືອດ. ມັນສາມາດເກີດຂື້ນໄດ້ຍ້ອນການໃຊ້ຢາໃນປະລິມານສູງ. ອາການຂອງການຫຼຸດລົງຂອງນ້ ຳ ຕານໃນເລືອດຈະຄ່ອຍໆພັດທະນາ:
- ເຫື່ອເຢັນ
- pallor ແລະຄວາມເຢັນຂອງຜິວຫນັງ,
- ຮູ້ສຶກເມື່ອຍຫຼາຍ
- ຄວາມຕື່ນເຕັ້ນ
- ຄວາມລົບກວນດ້ານສາຍຕາ
- ສັ່ນສະເທືອນ
- ຄວາມກັງວົນທີ່ຍິ່ງໃຫຍ່
- ຄວາມສັບສົນ, ຄວາມຫຍຸ້ງຍາກໃນການສຸມໃສ່,
- ຄວາມຮູ້ສຶກເຈັບປວດຢ່າງແຮງໃນຫົວ,
- palpitations.
ການລະບາດໃນເລືອດກໍ່ອາດຈະເພີ່ມຂື້ນ. ນີ້ແມ່ນໄພຂົ່ມຂູ່ຕໍ່ຊີວິດ, ເພາະວ່າມັນກໍ່ໃຫ້ເກີດການລົບກວນຢ່າງຮຸນແຮງຂອງສະ ໝອງ, ແລະໃນກໍລະນີທີ່ຮຸນແຮງ - ເສຍຊີວິດ.
ຢູ່ບ່ອນສັກຢາ, ອາການຄັນແລະບວມອາດຈະເກີດຂື້ນ. ປະຕິກິລິຍາຂອງຮ່າງກາຍດັ່ງກ່າວແມ່ນຜ່ານໄປ, ແລະທ່ານບໍ່ ຈຳ ເປັນຕ້ອງກິນຢາເພື່ອ ກຳ ຈັດມັນ. ບາງທີການພັດທະນາ lipodystrophy ໃນແມ່ຍິງຢູ່ບ່ອນສັກຢາ. ສິ່ງນີ້ເກີດຂື້ນຖ້າມັນຖືກເຂົ້າໄປໃນບ່ອນດຽວກັນ. ເພື່ອປ້ອງກັນບໍ່ໃຫ້ເຫດການນີ້ເກີດຂື້ນ, ສະຖານທີ່ສັກຢາຄວນເປັນທາງເລືອກ.
ຫາຍາກທີ່ສຸດທີ່ວ່າຢາຊະນິດ ໜຶ່ງ ສາມາດເຮັດໃຫ້ເກີດອາການແພ້ໄດ້.
ມີໂຣກຕ່ອມໃນເລືອດ, ມັນຖືກຫ້າມບໍ່ໃຫ້ຂັບລົດຫຼືປະຕິບັດກົນໄກທີ່ສັບສົນ.
ການໂອນຄົນເຈັບໄປຫາຢາອິນຊູລິນຊະນິດ ໃໝ່ ແມ່ນ ດຳ ເນີນການພາຍໃຕ້ການຊີ້ ນຳ ດ້ານການແພດຢ່າງໃກ້ຊິດ. ໃນບາງກໍລະນີ, ຕ້ອງມີການປິ່ນປົວດ້ວຍການຮັກສາທາດເລືອດໃນເລືອດ. ເມື່ອປ່ຽນການອອກ ກຳ ລັງກາຍ, ທ່ານ ຈຳ ເປັນຕ້ອງປັບຂະ ໜາດ ຢາໃຫ້ຖືກຕ້ອງ.
ຢາດັ່ງກ່າວສາມາດໃຊ້ໃນເວລາເຖົ້າແກ່. ການດັດປັບຄັ້ງ ໃໝ່ ແມ່ນບໍ່ ຈຳ ເປັນ.
ຢາອິນຊູລິນຊະນິດນີ້ສາມາດຖືກ ກຳ ນົດໃຫ້ເດັກນ້ອຍຕັ້ງແຕ່ອາຍຸ 6 ປີ.
ມີຫຼັກຖານທີ່ ຈຳ ກັດກ່ຽວກັບການໃຊ້ຢານີ້ໃນລະຫວ່າງການມີລູກແລະການລ້ຽງລູກດ້ວຍນົມແມ່. ການສຶກສາກ່ຽວກັບສັດຂອງຢາບໍ່ໄດ້ສະແດງໃຫ້ເຫັນຜົນກະທົບໃດໆໃນໄລຍະຖືພາ.
ເມື່ອສັ່ງຢານີ້ໃຫ້ແມ່ຍິງຖືພາ, ຕ້ອງມີຄວາມລະມັດລະວັງທີ່ສຸດ. ມັນຈໍາເປັນຕ້ອງໄດ້ວັດແທກລະດັບນໍ້າຕານໃນເລືອດຢ່າງລະມັດລະວັງ.
ຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານທາງຮ່າງກາຍ ຈຳ ເປັນຕ້ອງຕິດຕາມລະດັບນ້ ຳ ຕານໃນເລືອດ. ໃນຊ່ວງໄຕມາດ ທຳ ອິດ, ຄວາມຕ້ອງການອິນຊູລິນອາດຈະຫຼຸດລົງເລັກ ໜ້ອຍ. ບໍ່ວ່າຈະມີອິນຊູລິນເຂົ້າໄປໃນນົມແມ່ແມ່ນບໍ່ຮູ້.
ຢ່າປ່ຽນປະລິມານຢາທີ່ຖືກປະຕິບັດແລະລະບຽບການຮັກສາຕໍ່ ໝາກ ໄຂ່ຫຼັງທີ່ເປັນໂຣກ.
ການສຶກສາທາງດ້ານຄລີນິກໃນຄົນເຈັບທີ່ມີການເຮັດວຽກຂອງໂຣກຕັບອັກເສບບໍ່ໄດ້ຜົນ.
ດ້ວຍປະລິມານທີ່ໃຊ້ເກີນປະລິມານ, ການຫຼຸດນ້ ຳ ຕານໃນເລືອດຈະພັດທະນາຢ່າງວ່ອງໄວ, ແລະລະດັບຂອງມັນສາມາດແຕກຕ່າງກັນ - ແຕ່ເບົາເຖິງຂັ້ນຮຸນແຮງ.
ໂຣກເບົາຫວານໃນເບົາບາງແມ່ນຢຸດເຊົາການ ນຳ ໃຊ້ອາຫານທີ່ມີທາດນ້ ຳ ຕານຫຼືນ້ ຳ ຕານ. ຂໍແນະ ນຳ ໃຫ້ຄົນເຈັບເອົາຂອງຫວານ, cookies, ນ້ ຳ ຫວານ, ຫລືພຽງແຕ່ສ່ວນຂອງນ້ ຳ ຕານທີ່ຫລອມໂລຫະໄປ ນຳ.
ດ້ວຍປະລິມານທີ່ໃຊ້ເກີນປະລິມານ, ການຫຼຸດນ້ ຳ ຕານໃນເລືອດຈະພັດທະນາຢ່າງວ່ອງໄວ, ແລະລະດັບຂອງມັນສາມາດແຕກຕ່າງກັນ - ແຕ່ເບົາເຖິງຂັ້ນຮຸນແຮງ.
ມີລະດັບທາດ ນຳ ້ຕານຕ່ ຳ ຢ່າງຮ້າຍແຮງ, ຄົນເຮົາ ໝົດ ສະຕິ. Glucagon ຫຼື dextrose ແມ່ນໃຫ້ເປັນການຊ່ວຍເຫຼືອຄັ້ງ ທຳ ອິດ. ຖ້າບໍ່ມີປະຕິກິລິຍາໃດໆຕໍ່ການບໍລິຫານ glucagon, ຫຼັງຈາກນັ້ນການສີດດຽວກັນກໍ່ຈະຊ້ ຳ ອີກ. ຫຼັງຈາກມີສະຕິດີຂື້ນ, ທ່ານ ຈຳ ເປັນຕ້ອງໃຫ້ຊາຫວານຄົນເຈັບ.
ຢາບາງຊະນິດສາມາດສົ່ງຜົນກະທົບຕໍ່ການເຜົາຜານ metabolism. ນີ້ຮຽກຮ້ອງໃຫ້ມີການປ່ຽນແປງປະລິມານຢາອິນຊູລິນ. ຢາດັ່ງຕໍ່ໄປນີ້ເພີ່ມຜົນກະທົບຂອງ hypoglycemic ຂອງ Apidra:
- ຕົວແທນ hypoglycemic ປາກ,
- ຕົວຍັບຍັ້ງ ACE
- Disopyramides,
- ເສັ້ນໃຍ
- Fluoxetine, ທ.
- monoamine oxidase ຍັບຍັ້ງສານ
- Pentoxifylline
- Propoxyphene,
- ອາຊິດ salicylic ແລະອະນຸພັນຂອງມັນ,
- sulfonamides.
ຢາປິ່ນປົວດັ່ງກ່າວຫຼຸດຜ່ອນກິດຈະ ກຳ ທີ່ມີທາດ ນຳ ້ຕານຂອງອິນຊູລິນປະເພດນີ້:
- GKS,
- Danazole
- Diazoxide
- diuretics
- Isoniazid,
- ອະນຸພັນ Phenothiazine
- ຮໍໂມນການຈະເລີນເຕີບໂຕ,
- ການປຽບທຽບຮໍໂມນ thyroid,
- ຮໍໂມນເພດຍິງມີໃນຢາຄຸມ ກຳ ເນີດ,
- ສານທີ່ຍັບຍັ້ງການ protease ໄດ້.
Beta-blockers, clonidine hydrochloride, ການກະກຽມ lithium ສາມາດເສີມຂະຫຍາຍ, ຫຼືກົງກັນຂ້າມ, ເຮັດໃຫ້ກິດຈະ ກຳ ຂອງ insulin ອ່ອນລົງ. ການໃຊ້ pentamidine ໃນຄັ້ງ ທຳ ອິດເຮັດໃຫ້ເກີດໂລກລະລາຍໃນເລືອດ, ແລະຈາກນັ້ນກໍ່ຈະມີການເພີ່ມຂື້ນຂອງລະດັບນ້ ຳ ຕານໃນເລືອດ.
Insulin ບໍ່ ຈຳ ເປັນຕ້ອງປະສົມກັບຊະນິດອື່ນຂອງຮໍໂມນຊະນິດນີ້ໃນ syringe ດຽວກັນ. ດຽວກັນໃຊ້ກັບປັinfມ້ໍາຕົ້ມ.
ການດື່ມເຫຼົ້າສາມາດເຮັດໃຫ້ເກີດໂລກລະລາຍໃນເລືອດ.
ພາວະນິຍົມ Glulisin ປະກອບມີ:
- Apidra
- Novorapid Flekspen, ທ.
- Epidera
- insulin isophane.
Apidra ແມ່ນມີຢູ່ຕາມໃບສັ່ງແພດ. ຜູ້ເປັນໂລກເບົາຫວານໄດ້ຮັບຢາໂດຍບໍ່ເສຍຄ່າ.
ຄ່າໃຊ້ຈ່າຍຂອງ pen syringe ແມ່ນປະມານ 2 ພັນຮູເບີນ.
ໄສ້ຕອງແລະຕຸກກະຕຸກທີ່ບໍ່ໄດ້ເປີດຄວນເກັບໄວ້ໃນຕູ້ເຢັນເທົ່ານັ້ນ. ບໍ່ອະນຸຍາດໃຫ້ແຊ່ແຂງອິນຊູລິນ. ກະຕຸກເປີດແລະລົດເຂັນແມ່ນເກັບຢູ່ໃນອຸນຫະພູມບໍ່ເກີນ + 25ºC.
ຢາດັ່ງກ່າວແມ່ນ ເໝາະ ສົມກັບເວລາ 2 ປີ. ຊີວິດຂອງ Shelf ໃນແກ້ວທີ່ເປີດຫລື cartridge ແມ່ນ 4 ອາທິດ, ຫລັງຈາກນັ້ນມັນຕ້ອງຖືກຖິ້ມ.
ຢາດັ່ງກ່າວແມ່ນ ເໝາະ ສົມກັບເວລາ 2 ປີ. ຊີວິດຂອງ Shelf ໃນແກ້ວທີ່ເປີດຫລື cartridge ແມ່ນ 4 ອາທິດ, ຫລັງຈາກນັ້ນມັນຕ້ອງຖືກຖິ້ມ.
ມັນຖືກຜະລິດຢູ່ທີ່ວິສາຫະກິດ Sanofi-Aventis Deutschland GmbH, ເຢຍລະມັນ.
Ivan, ອາຍຸ 50 ປີ, ນັກຊ່ຽວຊານດ້ານ endocrinologist, Moscow:“ ດ້ວຍຄວາມຊ່ວຍເຫລືອຂອງ Apidra, ສາມາດຄວບຄຸມຕົວຊີ້ວັດ glycemia ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1. ຂ້ອຍຂໍແນະ ນຳ ໃຫ້ໃຊ້ອິນຊູລິນກ່ອນອາຫານ. ມັນສາມາດດັບສູນຄວາມເປັນໄປໄດ້ຂອງຕົວຊີ້ວັດນ້ ຳ ຕານຢ່າງສົມບູນ.”
Svetlana, ອາຍຸ 49 ປີ, ນັກວິໄຈພະຍາດເບົາຫວານ, Izhevsk:“ Glulisin ແມ່ນ ໜຶ່ງ ໃນ insulins ສັ້ນທີ່ດີທີ່ສຸດ. ຄົນເຈັບທົນທານຕໍ່ມັນໄດ້ດີ, ແຕ່ຂຶ້ນກັບປະລິມານຢາແລະລະບຽບການທີ່ຖືກສ້າງຕັ້ງຂຶ້ນ. ການເປັນໂລກເບົາຫວານແມ່ນຫາຍາກທີ່ສຸດ. "
Andrei, ອາຍຸ 45 ປີ, St. Petersburg:“ Glulizin ບໍ່ໄດ້ເຮັດໃຫ້ນ້ ຳ ຕານຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ, ເຊິ່ງມັນ ສຳ ຄັນ ສຳ ລັບຂ້ອຍທີ່ເປັນພະຍາດເບົາຫວານກັບປະສົບການ”. ສະຖານທີ່ຫລັງການສັກຢາບໍ່ເຈັບຫລືບວມ. ຫຼັງຈາກກິນເຂົ້າ, ການອ່ານນ້ ຳ ຕານເປັນປົກກະຕິ.”
ນາງ Olga, ອາຍຸ 50 ປີ, ນາງ Tula:“ insulins ເກົ່າເຮັດໃຫ້ຂ້ອຍຮູ້ສຶກວຸ້ນວາຍ, ແລະບ່ອນສັກຢາກໍ່ເຈັບຢູ່ຕະຫຼອດເວລາ. Glulisin ບໍ່ກໍ່ໃຫ້ເກີດອາການດັ່ງກ່າວ. ມັນເປັນການສະດວກທີ່ຈະໃຊ້ປາກກາ syringe ແລະສິ່ງທີ່ ສຳ ຄັນກວ່າ, ແມ່ນການປະຕິບັດ. "
Lydia, ອາຍຸ 58 ປີ, Rostov-on-Don:“ ຂອບໃຈ Glulizin, ຂ້ອຍຮັກສາລະດັບນ້ ຳ ຕານຢູ່ເລື້ອຍໆຫຼັງຈາກກິນເຂົ້າ. ຂ້ອຍປະຕິບັດຕາມຄາບອາຫານຢ່າງເຄັ່ງຄັດແລະຄິດໄລ່ລະດັບຢາຢ່າງລະມັດລະວັງ. ໃນຕົວຈິງແລ້ວບໍ່ມີການລະບາດຂອງການເປັນໂລກເບົາຫວານ.”
ອາຫານອິນຊູລິນ: ຄຳ ແນະ ນຳ, ການກວດກາ, ການປຽບທຽບຂອງຢາ
ພະຍາດເບົາຫວານແມ່ນພະຍາດທີ່ເປັນອັນຕະລາຍເຊິ່ງສາມາດເປັນພະຍາດອິນຊູລິນ (ປະເພດ 1) ຫຼືບໍ່ແມ່ນເພິ່ງພາອາໃສອິນຊູລິນ (ປະເພດ 2). ໃນກໍລະນີສຸດທ້າຍ, ພະຍາດດັ່ງກ່າວໄດ້ຮັບການປິ່ນປົວຢ່າງປະສົບຜົນ ສຳ ເລັດດ້ວຍການຊ່ວຍເຫຼືອຂອງຕົວແທນທາດ ນຳ ້ຕານໃນເລືອດແລະອາຫານພິເສດ. ແຕ່ດ້ວຍພະຍາດຊະນິດ ທຳ ອິດແລະເປັນໂລກເບົາຫວານຊະນິດທີ 2 ເລີ່ມຕົ້ນ, ການປິ່ນປົວດ້ວຍອິນຊູລິນບໍ່ສາມາດແຈກຈ່າຍໄດ້.
ປົກກະຕິແລ້ວ, ຄົນເຈັບທີ່ມີຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດເພີ່ມຂື້ນຢ່າງຕໍ່ເນື່ອງແມ່ນຖືກ ກຳ ນົດໃຫ້ insulin Glulizin. ນີ້ແມ່ນວິທີແກ້ໄຂສີຂາວ ສຳ ລັບການສີດ, ເຊິ່ງສານຫຼັກຂອງສານແມ່ນການປຽບທຽບຂອງອິນຊູລິນຂອງມະນຸດລະລາຍ, ຖືກພັດທະນາໂດຍໃຊ້ວິສະວະ ກຳ ທາງພັນທຸ ກຳ.
ຢາດັ່ງກ່າວມີຜົນກະທົບສັ້ນທີ່ແນໃສ່ການຫຼຸດລົງຢ່າງໄວວາໃນຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດ. Apidra SoloStar ແລະ Apidra ແມ່ນຂອງວິທີການ, ເຊິ່ງປະກອບມີ insulin Glulisin.
ວິທີແກ້ໄຂແມ່ນມີຜົນກະທົບໃນລະດັບສັ້ນໃນເລືອດ. ນອກຈາກນັ້ນ, ມັນຍັງກະຕຸ້ນຂະບວນການຂອງການດູດຊຶມນ້ ຳ ຕານໂດຍແພຈຸລັງສ່ວນປະກອບ (ໄຂມັນ, ກ້າມເນື້ອໃນກະດູກ), ສະກັດກັ້ນຂະບວນການຜະລິດນ້ ຳ ຕານໃນຕັບ.
ຢາດັ່ງກ່າວຍັງຊ່ວຍກະຕຸ້ນການສັງເຄາະທາດໂປຼຕີນ, ຍັບຍັ້ງ proteolysis ແລະ lipolysis ໃນ adipocytes. ຫຼັງຈາກການບໍລິຫານ subcutaneous, ການຫຼຸດລົງຂອງລະດັບນໍ້າຕານຈະເກີດຂື້ນພາຍຫຼັງ 10-20 ນາທີ.
ໃນກໍລະນີຂອງການບໍລິຫານ iv, ຜົນກະທົບດ້ານການລະລາຍແມ່ນປຽບທຽບກັບການກະ ທຳ ຂອງອິນຊູລິນ. ສະນັ້ນ, ໃນແງ່ຂອງປະສິດທິຜົນ, 1 IU ຂອງ insulin Glulisin ແມ່ນ 1 IU ຂອງທາດລະລາຍອິນຊູລິນ.
ເມື່ອປຽບທຽບກັບອິນຊູລິນຂອງມະນຸດ, Glulisin ຈະດູດຊືມໄວກ່ວາ 2 ເທົ່າ. ນີ້ແມ່ນເນື່ອງມາຈາກການທົດແທນຂອງອາຊິດ amino ອາຊິດ asparagine (ຕໍາແຫນ່ງ 3B) ກັບ lysine, ເຊັ່ນດຽວກັນກັບ lysine (ຕໍາແຫນ່ງ 29B) ດ້ວຍກົດ glutamic.
ການດູດຊືມຫຼັງຈາກການບໍລິຫານ sc:
- ໃນຂາ - ຂະຫນາດກາງ
- ໃນກໍາແພງທ້ອງ - ໄວ,
- ໃນບ່າ - ລະດັບປານກາງ.
ຄວາມສາມາດໃຊ້ຊີວະພາບຢ່າງແທ້ຈິງແມ່ນ 70%. ເມື່ອແນະ ນຳ ເຂົ້າໃນຂົງເຂດຕ່າງໆ, ມັນກໍ່ຄ້າຍຄືກັນແລະມີຄວາມແຕກຕ່າງລະຫວ່າງຄົນເຈັບ (ອັດຕາການປ່ຽນແປງ 11%).
ເມື່ອໃຊ້ subcutaneously ກັບໂຣກເບົາຫວານປະເພດ 1, 0.15 IU / kg TCmax ແມ່ນ 55 ນາທີ, ແລະ kg Cmax ແມ່ນ 80.7-83.3 μU / ml. ໃນພະຍາດຊະນິດທີສອງ, ຫຼັງຈາກການໃຊ້ຢາ sc ໃນປະລິມານ 0.2 PIECES / kg, Cmax ແມ່ນ 91 mcU / ml.
ໃນການ ໝູນ ວຽນຂອງລະບົບ, ເວລາ ສຳ ຜັດໂດຍປະມານແມ່ນ 98 ນາທີ. ດ້ວຍການເປີດ / ນຳ ສະ ເໜີ, ປະລິມານການ ຈຳ ໜ່າຍ ແມ່ນ 13 ລິດ, T1 / 2 - 13 ນາທີ. AUC - 641 mg x h / dl.
ຢາ pharmacokinetics ໃນຜູ້ທີ່ເປັນໂລກເບົາຫວານທີ່ມີອາຍຸຕໍ່າກວ່າ 16 ປີທີ່ມີພະຍາດປະເພດ ທຳ ອິດແມ່ນຄືກັນກັບຜູ້ໃຫຍ່. ມີ sc administration T1 / 2 ແມ່ນມາຈາກ 37 ຫາ 75 ນາທີ.
Insulin Glulizin ຖືກຄຸ້ມຄອງໂດຍ subcutaneously, ປະລິມານຢາແມ່ນຖືກເລືອກເປັນສ່ວນບຸກຄົນ ສຳ ລັບຄົນເຈັບແຕ່ລະຄົນ. ການສີດແມ່ນເຮັດໄດ້ໃນເວລາ 0-15 ນາທີ. ກ່ອນຫຼືຫຼັງກິນເຂົ້າ.
Glulisin ຖືກ ນຳ ໃຊ້ໃນລະບອບ ບຳ ບັດ, ລວມທັງການ ນຳ ໃຊ້ອິນຊູລິນໃນໄລຍະກາງຫລືດົນນານ, ຫລືການປຽບທຽບຂອງມັນ. ພ້ອມກັນນັ້ນ, ຢາດັ່ງກ່າວສາມາດຖືກ ນຳ ໃຊ້ປະສົມກັບຢາທີ່ມີຜົນກະທົບຕໍ່ທາດ ນຳ ້ຕານໃນເລືອດເຊິ່ງຖືກ ນຳ ໃຊ້ທາງປາກ.
ວິທີແກ້ໄຂແມ່ນປະຕິບັດໃນຮູບແບບຂອງການສັກຢາ subcutaneous ຫຼື infusion ໂດຍໃຊ້ປັinsມອິນຊູລິນ. ການສັກຢາແມ່ນເຮັດຢູ່ບໍລິເວນບ່າໄຫລ້, ແຂນຂາ, ກຳ ແພງບໍລິເວນ ໜ້າ ທ້ອງ. ແລະການແນະ ນຳ ເງິນທຶນຜ່ານການລະລາຍແບບຕໍ່ເນື່ອງແມ່ນ ດຳ ເນີນໃນ peritoneum.
ເຂດ ສຳ ລັບການສັກຢາແລະການສັກຢາຕ້ອງໄດ້ມີການປ່ຽນແປງທຸກໆຄັ້ງ. ຄວາມໄວຂອງການດູດຊືມ, ການເລີ່ມຕົ້ນແລະໄລຍະເວລາຂອງຜົນກະທົບແມ່ນຖືກ ກຳ ນົດໂດຍປັດໃຈຕ່າງໆ (ກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍ, ສະຖານທີ່ສັກຢາ). ສຳ ລັບການດູດຊືມໄວ, ຢາຕ້ອງໄດ້ຖືກສີດເຂົ້າໄປໃນສະຖານທີ່ທາງ ໜ້າ ຂອງ ກຳ ແພງທ້ອງ.
ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະຕ້ອງລະມັດລະວັງວ່າ insulin Glulisin ບໍ່ເຂົ້າສູ່ເສັ້ນເລືອດ. ສະນັ້ນ, ຜູ້ເປັນໂລກເບົາຫວານທຸກຄົນຕ້ອງຄ່ອງແຄ້ວໃນການບໍລິຫານອິນຊູລິນ. ຫຼັງຈາກການສັກຢາແລ້ວ, ສະຖານທີ່ສັກແມ່ນຫ້າມບໍ່ໃຫ້ນວດ.
Glulisin ໄດ້ຖືກອະນຸຍາດໃຫ້ປະສົມກັບ Isofan (ອິນຊູລິນຂອງມະນຸດ), ແຕ່ Glulisin ຕ້ອງຖືກແຕ້ມເຂົ້າໄປໃນ syringe ກ່ອນ. ການບໍລິຫານ SC ຄວນເຮັດທັນທີຫຼັງຈາກປະສົມເງິນ. ໃນກໍລະນີນີ້, ສານປະສົມຂອງ Isofan ແລະ Glulisin ແມ່ນຖືກຫ້າມບໍ່ໃຫ້ຖືກປະຕິບັດໃນທາງເສັ້ນເລືອດ.
ຖ້າ insulin Glulisin ຖືກປະຕິບັດໂດຍໃຊ້ປັ,ມ, ຫຼັງຈາກນັ້ນຊຸດຕ້ອງປ່ຽນ ໃໝ່ ທຸກໆ 4 ຊົ່ວໂມງ, ຍຶດ ໝັ້ນ ກັບກົດລະບຽບຕ້ານຢາຂ້າເຊື້ອໂລກ. ດ້ວຍວິທີການຕົ້ມນ້ ຳ ໃນການບໍລິຫານ, ຢາດັ່ງກ່າວບໍ່ຄວນປະສົມກັບວິທີແກ້ໄຂອື່ນຫຼືຢາອິນຊູລິນ.
ໃນກໍລະນີຂອງການໃຊ້ປັpumpມທີ່ບໍ່ຖືກຕ້ອງຫຼືໃນການລະເມີດວຽກງານຂອງມັນ, ພະຍາດເບົາຫວານ ketoacidosis, hyperglycemia ຫຼື ketosis ສາມາດພັດທະນາໄດ້. ເພື່ອປ້ອງກັນບໍ່ໃຫ້ເກີດສະພາບການດັ່ງກ່າວ, ກ່ອນທີ່ຈະປະຕິບັດຂັ້ນຕອນ, ທ່ານຄວນສຶກສາລະບຽບການໃນການ ນຳ ໃຊ້ລະບົບແລະຄິດໄລ່ປະລິມານຢາຢ່າງລະມັດລະວັງ.
ກ່ອນທີ່ຈະ ນຳ ໃຊ້ວິທີແກ້ໄຂ, ທ່ານ ຈຳ ເປັນຕ້ອງກວດເບິ່ງຄວາມສອດຄ່ອງ, ສີຂອງມັນແລະໃຫ້ແນ່ໃຈວ່າບໍ່ມີອະນຸພາກຕ່າງປະເທດຢູ່ໃນນັ້ນ. ຖ້າຜະລິດຕະພັນມີເມຄ, ສີຫລືມີຄວາມບໍ່ສະອາດ, ຫຼັງຈາກນັ້ນກໍ່ຖືກຫ້າມໃຊ້.
Insulin Glulizin ບໍ່ໄດ້ຖືກ ນຳ ໃຊ້ໃນການປິ່ນປົວເດັກນ້ອຍອາຍຸຕ່ ຳ ກວ່າ 6 ປີ, ເຊິ່ງມີອາການຕ່ອມນ້ ຳ ຕານໃນເລືອດແລະອາການຂາດນ້ ຳ ໃນສ່ວນປະກອບຂອງມັນ. ຜົນຂ້າງຄຽງທີ່ພົບເລື້ອຍທີ່ສຸດແມ່ນການລະລາຍໃນເລືອດ. ການສະແດງອາການແພ້ຜິວ ໜັງ ແລະຄວາມຜິດປົກກະຕິທາງເດີນອາຫານກໍ່ເປັນໄປໄດ້.
ບາງຄັ້ງອາການຂອງໂຣກ neuropsychiatric ເຊັ່ນ: ເຫງົານອນ, ເມື່ອຍລ້າ, ອ່ອນເພຍຢ່າງຕໍ່ເນື່ອງ, ປວດແລະປວດຮາກ. ອາການເຈັບຫົວ, ການຂາດຄວາມເຂັ້ມຂົ້ນ, ສະຕິທີ່ສັບສົນແລະຄວາມວຸ້ນວາຍທາງສາຍຕາຍັງປາກົດ.
ປົກກະຕິແລ້ວ, ກ່ອນທີ່ຈະເປັນໂຣກ neuropsychiatric, ອາການຂອງກົດລະບຽບຕ້ານ adrenergic ເກີດຂື້ນ. ນີ້ແມ່ນຄວາມອຶດຫິວ, ອາການຄັນຄາຍ, tachycardia, ຄວາມຕື່ນເຕັ້ນທາງປະສາດ, ເຫື່ອເຢັນ, ຄວາມກັງວົນ, ຜິວຂາວແລະສັ່ນສະເທືອນ.
ມັນເປັນມູນຄ່າທີ່ສັງເກດວ່າການໂຈມຕີທີ່ຮ້າຍແຮງຂອງການລະລາຍເລືອດໃນເລືອດ, ເຊິ່ງຖືກຊ້ໍາເລື້ອຍໆ, ເຊິ່ງກໍ່ໃຫ້ເກີດຄວາມເສຍຫາຍຕໍ່ NS. ຍິ່ງໄປກວ່ານັ້ນ, ໃນບາງກໍລະນີ, ນີ້ອາດຈະເຮັດໃຫ້ເສຍຊີວິດ.
ນອກ ເໜືອ ຈາກການຫຼຸດລົງຂອງລະດັບນ້ ຳ ຕານ, ປະຕິກິລິຍາທາງລົບຂອງທ້ອງຖິ່ນກໍ່ອາດຈະເກີດຂື້ນໃນເຂດທີ່ມີການສັກຢາ. ເຫຼົ່ານີ້ປະກອບມີ hyperemia, ອາການໃຄ່ບວມແລະອາການຄັນ, ເລື້ອຍໆການສະແດງເຫຼົ່ານີ້ຈະຫາຍໄປເອງໃນໄລຍະການຮັກສາຕໍ່ໄປ. ບາງຄັ້ງ, ເນື່ອງຈາກການບໍ່ປະຕິບັດຕາມການປ່ຽນແທນຂອງສະຖານທີ່ບໍລິຫານອິນຊູລິນ, ຜູ້ເປັນໂລກເບົາຫວານອາດຈະພັດທະນາ lipodystrophy.
ອາການທີ່ເປັນລະບົບຂອງການສະສົມອາຫານແມ່ນຍັງເປັນໄປໄດ້:
- ອາການຄັນ
- urticaria
- ໂລກຜິວ ໜັງ ແພ້,
- ແໜ້ນ ໜ້າ ເອິກ
- ຫາຍໃຈບໍ່ອອກ.
ອາການແພ້ທົ່ວໄປສາມາດເຮັດໃຫ້ເສຍຊີວິດໄດ້.
ໃນກໍລະນີທີ່ກິນຫຼາຍເກີນໄປ, ການລະລາຍເລືອດໃນປະກົດການຮຸນແຮງທີ່ແຕກຕ່າງກັນອາດຈະເກີດຂື້ນ. ດ້ວຍລະດັບນໍ້າຕານໃນເລືອດຫຼຸດລົງ ໜ້ອຍ ໜຶ່ງ, ຄົນເຈັບຄວນດື່ມເຄື່ອງດື່ມຫຼືຜະລິດຕະພັນທີ່ມີນໍ້າຕານ.
ດ້ວຍສະພາບທີ່ຮ້າຍແຮງກວ່າເກົ່າແລະການສູນເສຍສະຕິ, s / c ຫຼື v / m ຖືກປະຕິບັດ Dextrose ຫຼື Glucagon. ໃນເວລາທີ່ຄົນເຈັບຟື້ນຟູສະຕິ, ລາວຕ້ອງການບໍລິໂພກຄາໂບໄຮເດຣດ, ເຊິ່ງຈະຫລີກລ້ຽງການຫາຍໃຈ.
ລາຍລະອຽດຂອງສານທີ່ມີການເຄື່ອນໄຫວ Insulin glulisin / Insulinum glulisinum.
ສູດ C258H384N64O78S6, ຊື່ສານເຄມີ: ບໍ່ມີຂໍ້ມູນ.
ກຸ່ມການຢາ: ຮໍໂມນແລະ antagonists / insulins ຂອງພວກເຂົາ.
ການປະຕິບັດດ້ານ Pharmacological: hypoglycemic.
ໂຣກເບົາຫວານທີ່ຕ້ອງການໃຊ້ອິນຊູລິນໃນຜູ້ໃຫຍ່ແລະເດັກນ້ອຍອາຍຸ 6 ປີຂື້ນໄປ.
ຄວາມອ່ອນແອລົງກັບ insulin glulisin (ລວມທັງການຫຼຸດຜ່ອນອາການແພ້ຕໍ່ກັບສ່ວນປະກອບໃດ ໜຶ່ງ ຂອງຢາ), ໂລກລະລາຍໃນເລືອດ, ອາຍຸສູງສຸດເຖິງ 6 ປີ.
ການຖືພາ, ການລ້ຽງລູກດ້ວຍນົມແມ່.
ຊື່ການຄ້າ ສຳ ລັບຢາທີ່ມີສານອິນຊູລິນ glulisin
Apidra®
Apidra®SoloStar®
ອິນຊູລິນ glulisin
Moroz B. T. , Khromova E. A. , Shustov S. B. , et al ເຕັກໂນໂລຢີ ໃໝ່ໆ ໃນການປະຕິບັດງານໃນການຮັກສາສະລັບສັບຊ້ອນຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 2, ໂຮງພິມ Nauka - M. , 2012. - 160 p.
Bogdanova, O. ປື້ມຫົວໃຫຍ່ຂອງພະຍາດເບົາຫວານ. ທຸກສິ່ງທີ່ທ່ານຕ້ອງຮູ້ກ່ຽວກັບໂລກເບົາຫວານ / O. Bogdanova, N. Bashkirova. - M .: AST, AST Moscow, Prime-Evroznak, 2008. - 352 ໜ້າ.
ປື້ມປຸງແຕ່ງອາຫານທີ່ມີສານອາຫານ, ສຳ ນັກພິມວິທະຍາສາດສາກົນ UNIZDAT - M. , 2015. - 366 ຄ.

ຂ້ອຍຂໍແນະ ນຳ ຕົວເອງ. ຂ້ອຍຊື່ Elena. ຂ້າພະເຈົ້າໄດ້ເຮັດວຽກເປັນພະຍາດ endocrinologist ເປັນເວລາຫຼາຍກວ່າ 10 ປີແລ້ວ. ຂ້ອຍເຊື່ອວ່າປະຈຸບັນຂ້ອຍເປັນມືອາຊີບໃນຂະ ແໜງ ການຂອງຂ້ອຍແລະຂ້ອຍຢາກຊ່ວຍຜູ້ມາຢ້ຽມຢາມເວັບໄຊທ໌້ທັງ ໝົດ ແກ້ໄຂບັນຫາທີ່ສັບສົນແລະບໍ່ແມ່ນດັ່ງນັ້ນ. ເອກະສານທັງ ໝົດ ສຳ ລັບສະຖານທີ່ແມ່ນເກັບ ກຳ ແລະປຸງແຕ່ງຢ່າງລະມັດລະວັງເພື່ອຖ່າຍທອດຂໍ້ມູນທີ່ ຈຳ ເປັນທັງ ໝົດ ເທົ່າທີ່ຈະຫຼາຍໄດ້. ກ່ອນທີ່ຈະ ນຳ ໃຊ້ສິ່ງທີ່ໄດ້ອະທິບາຍຢູ່ໃນເວັບໄຊທ໌້, ການປຶກສາຫາລືແບບບັງຄັບກັບຜູ້ຊ່ຽວຊານແມ່ນມີຄວາມ ຈຳ ເປັນສະ ເໝີ ໄປ.
ວິທີການ ນຳ ໃຊ້ແລະ contraindications
 Glulisin ແມ່ນອິນຊູລິນຂອງມະນຸດທີ່ສົມບູນແບບ, ເຖິງຢ່າງໃດກໍ່ຕາມ, ຄວາມສາມາດຂອງມັນແມ່ນເທົ່າກັບທາດອິນຊູລິນທົ່ວໄປຂອງມະນຸດ. ຢາເລີ່ມຕົ້ນເຮັດວຽກໄດ້ໄວຂື້ນຫຼາຍ, ແຕ່ມີໄລຍະເວລາສັ້ນກວ່າ. ແລ້ວ 10-20 ນາທີຫຼັງຈາກການສັກຢາ subcutaneous, ຜູ້ປ່ວຍໂລກເບົາຫວານຈະຮູ້ສຶກບັນເທົາທຸກທີ່ ສຳ ຄັນ.
Glulisin ແມ່ນອິນຊູລິນຂອງມະນຸດທີ່ສົມບູນແບບ, ເຖິງຢ່າງໃດກໍ່ຕາມ, ຄວາມສາມາດຂອງມັນແມ່ນເທົ່າກັບທາດອິນຊູລິນທົ່ວໄປຂອງມະນຸດ. ຢາເລີ່ມຕົ້ນເຮັດວຽກໄດ້ໄວຂື້ນຫຼາຍ, ແຕ່ມີໄລຍະເວລາສັ້ນກວ່າ. ແລ້ວ 10-20 ນາທີຫຼັງຈາກການສັກຢາ subcutaneous, ຜູ້ປ່ວຍໂລກເບົາຫວານຈະຮູ້ສຶກບັນເທົາທຸກທີ່ ສຳ ຄັນ.
ນອກເຫນືອໄປຈາກການສັກຢາ subcutaneous, ຢາ glulisin ສາມາດຖືກປະຕິບັດໂດຍການ້ໍາຕົ້ມຢ່າງຕໍ່ເນື່ອງເຂົ້າໄປໃນໄຂມັນ subcutaneous ດ້ວຍປັinsມອິນຊູລິນ. ການສີດແມ່ນເຮັດໄດ້ດີທີ່ສຸດໃນເວລາສັ້ນໆຫຼືທັນທີຫຼັງຈາກກິນເຂົ້າ.
ການສັກຢາ subcutaneous ຕ້ອງໄດ້ຮັບການປະຕິບັດໃນບ່າ, ສະໂພກຫລືທ້ອງ. ຖ້າພວກເຮົາກໍາລັງເວົ້າກ່ຽວກັບການ້ໍາຕົ້ມຢ່າງຕໍ່ເນື່ອງ, ຫຼັງຈາກນັ້ນພວກມັນຖືກປະຕິບັດພຽງແຕ່ຢູ່ໃນກະເພາະອາຫານ.
ການໃຊ້ຢາບໍ່ໄດ້ຖືກແນະ ນຳ ໃນກໍລະນີດັ່ງກ່າວ:
- ອາຍຸຂອງເດັກນ້ອຍ
- ໂລກເອດສໃນເລືອດ,
- ຄວາມອ່ອນໄຫວຫຼາຍເກີນໄປ.
Insulin Glulizin ແມ່ນໃຊ້ໄດ້ໃນການປິ່ນປົວດ້ວຍ, ເຊິ່ງສະ ໜອງ ໃຫ້ insulin ຂອງໄລຍະກາງຫຼືໄລຍະຍາວ. ຢາດັ່ງກ່າວແມ່ນໃຊ້ຮ່ວມກັບຕົວແທນ hypoglycemic ອື່ນໆໃນຮູບແບບຂອງເມັດ, ແລະຍັງຖືກ ນຳ ໃຊ້ໂດຍໃຊ້ເຂັມອິນຊູລິນ.
ການສະແດງປະຕິກິລິຍາທາງລົບ
ຕິກິລິຍາທາງລົບຫຼັງຈາກການໃຊ້ຢາອາດຈະເກີດຂື້ນ:
- ຄວາມອ່ອນໄຫວຫຼາຍເກີນໄປ, ຕົວຢ່າງ, ອາການໃຄ່ບວມ, ອາການຄັນແລະແດງຢູ່ບໍລິເວນຂອງການ ໝູນ ໃຊ້. ປະຕິກິລິຍາດັ່ງກ່າວ, ຕາມກົດລະບຽບ, ຫາຍໄປຫມົດດ້ວຍການຮັກສາທີ່ຍາວນານ. ໃນບາງກໍລະນີ, ການສະແດງອອກຂອງ lipodystrophy (ບັນຫາຜິວ ໜັງ ທີ່ເກີດຈາກການລະເມີດຂອງການປ່ຽນສະຖານທີ່ຂອງການບໍລິຫານຢາ) ແມ່ນເປັນໄປໄດ້,
- ຕິກິລິຍາແພ້ (ຫາຍໃຈສັ້ນ, ໂຣກຜິວ ໜັງ ແພ້, urticaria, ມີອາການຄັນ, ມີອາການຄັນໃນຫຼອດປອດ),
- ປະຕິກິລິຍາທົ່ວໄປ (ເຖິງອາການຊshockອກ anaphylactic).
ກໍລະນີທີ່ກິນເກີນ
ໃນປະຈຸບັນ, ຢາບໍ່ມີຂໍ້ມູນກ່ຽວກັບກໍລະນີຂອງການໃຊ້ຢາເກີນປະລິມານ, ເຖິງຢ່າງໃດກໍ່ຕາມ, ການເປັນໂຣກເບົາຫວານຂອງຄວາມຮຸນແຮງຕ່າງໆແມ່ນເປັນໄປໄດ້ທາງທິດສະດີ.
 ສ່ວນປະລິມານຂອງການກິນຫຼາຍເກີນໄປທີ່ບໍ່ຮຸນແຮງສາມາດຢຸດເຊົາການ ນຳ ໃຊ້ອາຫານທີ່ມີທາດນ້ ຳ ຕານຫຼືນ້ ຳ ຕານ. ດ້ວຍເຫດນີ້, ຜູ້ເປັນໂລກເບົາຫວານທຸກຄົນຄວນຈະມີຂອງຫວານກັບລາວເປັນປະ ຈຳ.
ສ່ວນປະລິມານຂອງການກິນຫຼາຍເກີນໄປທີ່ບໍ່ຮຸນແຮງສາມາດຢຸດເຊົາການ ນຳ ໃຊ້ອາຫານທີ່ມີທາດນ້ ຳ ຕານຫຼືນ້ ຳ ຕານ. ດ້ວຍເຫດນີ້, ຜູ້ເປັນໂລກເບົາຫວານທຸກຄົນຄວນຈະມີຂອງຫວານກັບລາວເປັນປະ ຈຳ.
ມີການສູນເສຍສະຕິທີ່ຮ້າຍແຮງແລະກ່ຽວຂ້ອງກັບການລະລາຍຂອງສະຕິ, ມັນກໍ່ເປັນໄປໄດ້ທີ່ຈະຢຸດຂະບວນການໂດຍໃຊ້ການບໍລິຫານ intramuscular ຫຼື subcutaneous ຂອງ glucagon ແລະ dextrose intravenous.
ຫຼັງຈາກຮູ້ສະຕິ, ຄົນເຈັບຄວນບໍລິໂພກທາດແປ້ງ. ນີ້ຈະເຮັດໃຫ້ມັນສາມາດປ້ອງກັນການພັດທະນາໂລກເອດສໃນເລືອດ.
ຄຸນລັກສະນະຂອງການໃຊ້ຢາ
ຖ້າ Glulisin ຖືກໃຊ້ຮ່ວມກັບຕົວແທນດັ່ງຕໍ່ໄປນີ້, ຫຼັງຈາກນັ້ນອິນຊູລິນສາມາດຊ່ວຍເພີ່ມປະສິດຕິພາບຂອງທາດນ້ ຳ ຕານໃນເລືອດແລະເພີ່ມຄວາມສ່ຽງໃນການພັດທະນາການລະລາຍໃນເລືອດ:
- ຢາເສບຕິດ hypoglycemic ປາກ,
- disopyramids
- ຕົວຍັບຍັ້ງ ACE
- ເສັ້ນໃຍ
- ຢາຍັບຍັ້ງ MAO
- ນ້ ຳ ເກືອ,
- sulfonamides,
- propoxyphene.
ໃນເວລາທີ່ປະສົມປະສານ insulin ກັບ danazol, salbutamol, isoniazides, diazoxide, phenothiazine ອະນຸພັນ, somatropin, diuretics, epinephrine, terbutaline, ທາດຍັບຍັ້ງ protease, ຢາຕ້ານໂຣກ, Glulizin ຈະຊ່ວຍຫຼຸດຜ່ອນຜົນກະທົບຂອງ hypoglycemic.
ການໃຊ້ beta-blockers, ເກືອເກືອ lithium, ເອທານອນແລະ clonidine ສາມາດເຮັດໃຫ້ຜົນກະທົບຂອງ insulin Glulizin ອ່ອນລົງ. Pentamidine ຍັງກະຕຸ້ນໃຫ້ທັງ hypoglycemia ແລະ hyperglycemia ທີ່ເປັນຜົນມາຈາກມັນ.
ການນໍາໃຊ້ການກະກຽມກິດຈະກໍາ sympatholytic ແມ່ນມີຄວາມສາມາດໃນການປິດບັງການສະແດງຂອງການກະຕຸ້ນການສະທ້ອນຂອງ adrenergic. ເຫຼົ່ານີ້ປະກອບມີ guanethidine, clonidine.
ສະຫນອງໃຫ້ຄົນເຈັບໄດ້ຖືກໂອນເຂົ້າໄປໃນປະເພດ insulin ທີ່ແຕກຕ່າງກັນ (ຫຼືກັບຢາຈາກຜູ້ຜະລິດໃຫມ່), ລາວຄວນໄດ້ຮັບການກວດກາດ້ານການປິ່ນປົວຢ່າງເຂັ້ມງວດ. ນີ້ແມ່ນສິ່ງທີ່ ສຳ ຄັນໃນແງ່ຂອງຄວາມ ຈຳ ເປັນທີ່ ຈຳ ເປັນຕ້ອງມີການດັດປັບການປິ່ນປົວ.
ປະລິມານທີ່ບໍ່ຖືກຕ້ອງຂອງ insulin Glulisin ຫຼືການຢຸດເຊົາການປິ່ນປົວກໍ່ໃຫ້ເກີດການພັດທະນາຢ່າງໄວວາຂອງໂລກເອດສໃນເລືອດແລະພະຍາດເບົາຫວານ ketoacidosis (ສະພາບການທີ່ອາດເປັນອັນຕະລາຍເຖິງຊີວິດ).
ໄລຍະເວລາຂອງການພັດທະນາຂອງລັດທີ່ມີອາການຂາດນ້ ຳ ໃນເລືອດຈະຂື້ນກັບຄວາມໄວຂອງການເລີ່ມຕົ້ນຂອງການກະ ທຳ ຂອງຢາທີ່ ນຳ ໃຊ້ແລະອາດຈະປ່ຽນໄປພ້ອມກັບການແກ້ໄຂຂອງລະບຽບການປິ່ນປົວ.
ມີບາງສະພາບການທີ່ປ່ຽນແປງຫລືເຮັດໃຫ້ຜູ້ທີ່ເປັນໂຣກຕ່ອມນ້ ຳ ຕານທີ່ຈະມາເຖິງບໍ່ຄ່ອຍຈະແຈ້ງ, ຕົວຢ່າງ:
- ໂຣກ neuropathy ພະຍາດເບົາຫວານ,
- ສຸມການປິ່ນປົວດ້ວຍ insulin,
- ໄລຍະເວລາຂອງໂລກເບົາຫວານ
- ການໃຊ້ຢາບາງຊະນິດ
- ການຫັນປ່ຽນຂອງຄົນເຈັບຈາກສັດໄປສູ່ insulin ຂອງມະນຸດ.
ການປ່ຽນແປງຂະ ໜາດ ຂອງອິນຊູລິນ Glulisin ແມ່ນມີຄວາມ ຈຳ ເປັນໃນເວລາທີ່ປ່ຽນແປງລະບອບການກິນອາຫານຫຼືປ່ຽນການໂຫຼດຂອງຄົນເຈັບ. ການອອກ ກຳ ລັງກາຍທັນທີຫຼັງຈາກກິນເຂົ້າຈະກາຍເປັນຄວາມສ່ຽງທີ່ຈະເປັນໂລກລະລາຍໃນເລືອດຕ່ ຳ.
ຖ້າການສັກຢາອິນຊູລິນໃນໄລຍະສັ້ນ, ການຫຼຸດລົງຢ່າງຫຼວງຫຼາຍໃນຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດຈະເກີດຂື້ນໄວກ່ວາການ ນຳ ໃຊ້ອິນຊູລິນຂອງມະນຸດລະລາຍ.
ການຄວບຄຸມເລືອດທີ່ບໍ່ສົມສ່ວນແລະຕິກິລິຍາ hyperglycemic ສາມາດກາຍເປັນເງື່ອນໄຂເບື້ອງຕົ້ນຂອງການສູນເສຍສະຕິ, ການພັດທະນາຂອງສະຕິແລະເສຍຊີວິດ!
ໃຊ້ໃນໄລຍະຖືພາແລະ lactation
ແມ່ຍິງຖືພາຄວນໃຊ້ອິນຊູລິນ Glulisin ພາຍໃຕ້ການຊີ້ ນຳ ຂອງທ່ານ ໝໍ ແລະຂຶ້ນກັບການຕິດຕາມລະດັບນ້ ຳ ຕານໃນເລືອດ.
ໃນໄລຍະໃຫ້ນົມລູກ, ຢາບໍ່ສາມາດເຈາະເຂົ້າໄປໃນນົມໄດ້, ແລະດັ່ງນັ້ນຈິ່ງໄດ້ຮັບການອະນຸມັດໃຫ້ໃຊ້. ໃນເວລາທີ່ lactation, ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະປັບປະລິມານການນໍາໃຊ້ຂອງສານເສບຕິດການຄຸ້ມຄອງ. ນອກຈາກນັ້ນ, ການປ່ຽນປະລິມານຢາອາດຈະມີຄວາມກ່ຽວຂ້ອງກັບຄວາມຫຍຸ້ງຍາກທາງດ້ານອາລົມແລະໂຣກຕ່າງໆ.
ຜົນກະທົບດ້ານ pharmacological ແລະ pharmacokinetics
 ວິທີແກ້ໄຂແມ່ນມີຜົນກະທົບໃນລະດັບສັ້ນໃນເລືອດ. ນອກຈາກນັ້ນ, ມັນຍັງກະຕຸ້ນຂະບວນການຂອງການດູດຊຶມນ້ ຳ ຕານໂດຍແພຈຸລັງສ່ວນປະກອບ (ໄຂມັນ, ກ້າມເນື້ອໃນກະດູກ), ສະກັດກັ້ນຂະບວນການຜະລິດນ້ ຳ ຕານໃນຕັບ.
ວິທີແກ້ໄຂແມ່ນມີຜົນກະທົບໃນລະດັບສັ້ນໃນເລືອດ. ນອກຈາກນັ້ນ, ມັນຍັງກະຕຸ້ນຂະບວນການຂອງການດູດຊຶມນ້ ຳ ຕານໂດຍແພຈຸລັງສ່ວນປະກອບ (ໄຂມັນ, ກ້າມເນື້ອໃນກະດູກ), ສະກັດກັ້ນຂະບວນການຜະລິດນ້ ຳ ຕານໃນຕັບ.
ຢາດັ່ງກ່າວຍັງຊ່ວຍກະຕຸ້ນການສັງເຄາະທາດໂປຼຕີນ, ຍັບຍັ້ງ proteolysis ແລະ lipolysis ໃນ adipocytes. ຫຼັງຈາກການບໍລິຫານ subcutaneous, ການຫຼຸດລົງຂອງລະດັບນໍ້າຕານຈະເກີດຂື້ນພາຍຫຼັງ 10-20 ນາທີ.
ໃນກໍລະນີຂອງການບໍລິຫານ iv, ຜົນກະທົບດ້ານການລະລາຍແມ່ນປຽບທຽບກັບການກະ ທຳ ຂອງອິນຊູລິນ. ສະນັ້ນ, ໃນແງ່ຂອງປະສິດທິຜົນ, 1 IU ຂອງ insulin Glulisin ແມ່ນ 1 IU ຂອງທາດລະລາຍອິນຊູລິນ.
ເມື່ອປຽບທຽບກັບອິນຊູລິນຂອງມະນຸດ, Glulisin ຈະດູດຊືມໄວກ່ວາ 2 ເທົ່າ. ນີ້ແມ່ນເນື່ອງມາຈາກການທົດແທນຂອງອາຊິດ amino ອາຊິດ asparagine (ຕໍາແຫນ່ງ 3B) ກັບ lysine, ເຊັ່ນດຽວກັນກັບ lysine (ຕໍາແຫນ່ງ 29B) ດ້ວຍກົດ glutamic.
ການດູດຊືມຫຼັງຈາກການບໍລິຫານ sc:
- ໃນຂາ - ຂະຫນາດກາງ
- ໃນກໍາແພງທ້ອງ - ໄວ,
- ໃນບ່າ - ລະດັບປານກາງ.
ຄວາມສາມາດໃຊ້ຊີວະພາບຢ່າງແທ້ຈິງແມ່ນ 70%. ເມື່ອແນະ ນຳ ເຂົ້າໃນຂົງເຂດຕ່າງໆ, ມັນກໍ່ຄ້າຍຄືກັນແລະມີຄວາມແຕກຕ່າງລະຫວ່າງຄົນເຈັບ (ອັດຕາການປ່ຽນແປງ 11%).
ເມື່ອໃຊ້ subcutaneously ກັບໂຣກເບົາຫວານປະເພດ 1, 0.15 IU / kg TCmax ແມ່ນ 55 ນາທີ, ແລະ kg Cmax ແມ່ນ 80.7-83.3 μU / ml. ໃນພະຍາດຊະນິດທີສອງ, ຫຼັງຈາກການໃຊ້ຢາ sc ໃນປະລິມານ 0.2 PIECES / kg, Cmax ແມ່ນ 91 mcU / ml.
ໃນການ ໝູນ ວຽນຂອງລະບົບ, ເວລາ ສຳ ຜັດໂດຍປະມານແມ່ນ 98 ນາທີ. ດ້ວຍການເປີດ / ນຳ ສະ ເໜີ, ປະລິມານການ ຈຳ ໜ່າຍ ແມ່ນ 13 ລິດ, T1 / 2 - 13 ນາທີ. AUC - 641 mg x h / dl.
ຢາ pharmacokinetics ໃນຜູ້ທີ່ເປັນໂລກເບົາຫວານທີ່ມີອາຍຸຕໍ່າກວ່າ 16 ປີທີ່ມີພະຍາດປະເພດ ທຳ ອິດແມ່ນຄືກັນກັບຜູ້ໃຫຍ່. ມີ sc administration T1 / 2 ແມ່ນມາຈາກ 37 ຫາ 75 ນາທີ.
ຄຳ ແນະ ນຳ ສຳ ລັບການໃຊ້ຢາ
 Insulin Glulizin ຖືກຄຸ້ມຄອງໂດຍ subcutaneously, ປະລິມານຢາແມ່ນຖືກເລືອກເປັນສ່ວນບຸກຄົນ ສຳ ລັບຄົນເຈັບແຕ່ລະຄົນ. ການສີດແມ່ນເຮັດໄດ້ໃນເວລາ 0-15 ນາທີ. ກ່ອນຫຼືຫຼັງກິນເຂົ້າ.
Insulin Glulizin ຖືກຄຸ້ມຄອງໂດຍ subcutaneously, ປະລິມານຢາແມ່ນຖືກເລືອກເປັນສ່ວນບຸກຄົນ ສຳ ລັບຄົນເຈັບແຕ່ລະຄົນ. ການສີດແມ່ນເຮັດໄດ້ໃນເວລາ 0-15 ນາທີ. ກ່ອນຫຼືຫຼັງກິນເຂົ້າ.
Glulisin ຖືກ ນຳ ໃຊ້ໃນລະບອບ ບຳ ບັດ, ລວມທັງການ ນຳ ໃຊ້ອິນຊູລິນໃນໄລຍະກາງຫລືດົນນານ, ຫລືການປຽບທຽບຂອງມັນ. ພ້ອມກັນນັ້ນ, ຢາດັ່ງກ່າວສາມາດຖືກ ນຳ ໃຊ້ປະສົມກັບຢາທີ່ມີຜົນກະທົບຕໍ່ທາດ ນຳ ້ຕານໃນເລືອດເຊິ່ງຖືກ ນຳ ໃຊ້ທາງປາກ.
ວິທີແກ້ໄຂແມ່ນປະຕິບັດໃນຮູບແບບຂອງການສັກຢາ subcutaneous ຫຼື infusion ໂດຍໃຊ້ປັinsມອິນຊູລິນ. ການສັກຢາແມ່ນເຮັດຢູ່ບໍລິເວນບ່າໄຫລ້, ແຂນຂາ, ກຳ ແພງບໍລິເວນ ໜ້າ ທ້ອງ. ແລະການແນະ ນຳ ເງິນທຶນຜ່ານການລະລາຍແບບຕໍ່ເນື່ອງແມ່ນ ດຳ ເນີນໃນ peritoneum.
ເຂດ ສຳ ລັບການສັກຢາແລະການສັກຢາຕ້ອງໄດ້ມີການປ່ຽນແປງທຸກໆຄັ້ງ. ຄວາມໄວຂອງການດູດຊືມ, ການເລີ່ມຕົ້ນແລະໄລຍະເວລາຂອງຜົນກະທົບແມ່ນຖືກ ກຳ ນົດໂດຍປັດໃຈຕ່າງໆ (ກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍ, ສະຖານທີ່ສັກຢາ). ສຳ ລັບການດູດຊືມໄວ, ຢາຕ້ອງໄດ້ຖືກສີດເຂົ້າໄປໃນສະຖານທີ່ທາງ ໜ້າ ຂອງ ກຳ ແພງທ້ອງ.
ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະຕ້ອງລະມັດລະວັງວ່າ insulin Glulisin ບໍ່ເຂົ້າສູ່ເສັ້ນເລືອດ. ສະນັ້ນ, ຜູ້ເປັນໂລກເບົາຫວານທຸກຄົນຕ້ອງຄ່ອງແຄ້ວໃນການບໍລິຫານອິນຊູລິນ. ຫຼັງຈາກການສັກຢາແລ້ວ, ສະຖານທີ່ສັກແມ່ນຫ້າມບໍ່ໃຫ້ນວດ.
Glulisin ໄດ້ຖືກອະນຸຍາດໃຫ້ປະສົມກັບ Isofan (ອິນຊູລິນຂອງມະນຸດ), ແຕ່ Glulisin ຕ້ອງຖືກແຕ້ມເຂົ້າໄປໃນ syringe ກ່ອນ. ການບໍລິຫານ SC ຄວນເຮັດທັນທີຫຼັງຈາກປະສົມເງິນ. ໃນກໍລະນີນີ້, ສານປະສົມຂອງ Isofan ແລະ Glulisin ແມ່ນຖືກຫ້າມບໍ່ໃຫ້ຖືກປະຕິບັດໃນທາງເສັ້ນເລືອດ.
ຖ້າ insulin Glulisin ຖືກປະຕິບັດໂດຍໃຊ້ປັ,ມ, ຫຼັງຈາກນັ້ນຊຸດຕ້ອງປ່ຽນ ໃໝ່ ທຸກໆ 4 ຊົ່ວໂມງ, ຍຶດ ໝັ້ນ ກັບກົດລະບຽບຕ້ານຢາຂ້າເຊື້ອໂລກ. ດ້ວຍວິທີການຕົ້ມນ້ ຳ ໃນການບໍລິຫານ, ຢາດັ່ງກ່າວບໍ່ຄວນປະສົມກັບວິທີແກ້ໄຂອື່ນຫຼືຢາອິນຊູລິນ.
ໃນກໍລະນີຂອງການໃຊ້ປັpumpມທີ່ບໍ່ຖືກຕ້ອງຫຼືໃນການລະເມີດວຽກງານຂອງມັນ, ພະຍາດເບົາຫວານ ketoacidosis, hyperglycemia ຫຼື ketosis ສາມາດພັດທະນາໄດ້. ເພື່ອປ້ອງກັນບໍ່ໃຫ້ເກີດສະພາບການດັ່ງກ່າວ, ກ່ອນທີ່ຈະປະຕິບັດຂັ້ນຕອນ, ທ່ານຄວນສຶກສາລະບຽບການໃນການ ນຳ ໃຊ້ລະບົບແລະຄິດໄລ່ປະລິມານຢາຢ່າງລະມັດລະວັງ.
ກ່ອນທີ່ຈະ ນຳ ໃຊ້ວິທີແກ້ໄຂ, ທ່ານ ຈຳ ເປັນຕ້ອງກວດເບິ່ງຄວາມສອດຄ່ອງ, ສີຂອງມັນແລະໃຫ້ແນ່ໃຈວ່າບໍ່ມີອະນຸພາກຕ່າງປະເທດຢູ່ໃນນັ້ນ. ຖ້າຜະລິດຕະພັນມີເມຄ, ສີຫລືມີຄວາມບໍ່ສະອາດ, ຫຼັງຈາກນັ້ນກໍ່ຖືກຫ້າມໃຊ້.
Contraindications, ຜົນຂ້າງຄຽງ, ກິນຫຼາຍເກີນໄປ
 Insulin Glulizin ບໍ່ໄດ້ຖືກ ນຳ ໃຊ້ໃນການປິ່ນປົວເດັກນ້ອຍອາຍຸຕ່ ຳ ກວ່າ 6 ປີ, ເຊິ່ງມີອາການຕ່ອມນ້ ຳ ຕານໃນເລືອດແລະອາການຂາດນ້ ຳ ໃນສ່ວນປະກອບຂອງມັນ. ຜົນຂ້າງຄຽງທີ່ພົບເລື້ອຍທີ່ສຸດແມ່ນການລະລາຍໃນເລືອດ. ການສະແດງອາການແພ້ຜິວ ໜັງ ແລະຄວາມຜິດປົກກະຕິທາງເດີນອາຫານກໍ່ເປັນໄປໄດ້.
Insulin Glulizin ບໍ່ໄດ້ຖືກ ນຳ ໃຊ້ໃນການປິ່ນປົວເດັກນ້ອຍອາຍຸຕ່ ຳ ກວ່າ 6 ປີ, ເຊິ່ງມີອາການຕ່ອມນ້ ຳ ຕານໃນເລືອດແລະອາການຂາດນ້ ຳ ໃນສ່ວນປະກອບຂອງມັນ. ຜົນຂ້າງຄຽງທີ່ພົບເລື້ອຍທີ່ສຸດແມ່ນການລະລາຍໃນເລືອດ. ການສະແດງອາການແພ້ຜິວ ໜັງ ແລະຄວາມຜິດປົກກະຕິທາງເດີນອາຫານກໍ່ເປັນໄປໄດ້.
ບາງຄັ້ງອາການຂອງໂຣກ neuropsychiatric ເຊັ່ນ: ເຫງົານອນ, ເມື່ອຍລ້າ, ອ່ອນເພຍຢ່າງຕໍ່ເນື່ອງ, ປວດແລະປວດຮາກ. ອາການເຈັບຫົວ, ການຂາດຄວາມເຂັ້ມຂົ້ນ, ສະຕິທີ່ສັບສົນແລະຄວາມວຸ້ນວາຍທາງສາຍຕາຍັງປາກົດ.
ປົກກະຕິແລ້ວ, ກ່ອນທີ່ຈະເປັນໂຣກ neuropsychiatric, ອາການຂອງກົດລະບຽບຕ້ານ adrenergic ເກີດຂື້ນ. ນີ້ແມ່ນຄວາມອຶດຫິວ, ອາການຄັນຄາຍ, tachycardia, ຄວາມຕື່ນເຕັ້ນທາງປະສາດ, ເຫື່ອເຢັນ, ຄວາມກັງວົນ, ຜິວຂາວແລະສັ່ນສະເທືອນ.
ມັນເປັນມູນຄ່າທີ່ສັງເກດວ່າການໂຈມຕີທີ່ຮ້າຍແຮງຂອງການລະລາຍເລືອດໃນເລືອດ, ເຊິ່ງຖືກຊ້ໍາເລື້ອຍໆ, ເຊິ່ງກໍ່ໃຫ້ເກີດຄວາມເສຍຫາຍຕໍ່ NS. ຍິ່ງໄປກວ່ານັ້ນ, ໃນບາງກໍລະນີ, ນີ້ອາດຈະເຮັດໃຫ້ເສຍຊີວິດ.
ນອກ ເໜືອ ຈາກການຫຼຸດລົງຂອງລະດັບນ້ ຳ ຕານ, ປະຕິກິລິຍາທາງລົບຂອງທ້ອງຖິ່ນກໍ່ອາດຈະເກີດຂື້ນໃນເຂດທີ່ມີການສັກຢາ. ເຫຼົ່ານີ້ປະກອບມີ hyperemia, ອາການໃຄ່ບວມແລະອາການຄັນ, ເລື້ອຍໆການສະແດງເຫຼົ່ານີ້ຈະຫາຍໄປເອງໃນໄລຍະການຮັກສາຕໍ່ໄປ. ບາງຄັ້ງ, ເນື່ອງຈາກການບໍ່ປະຕິບັດຕາມການປ່ຽນແທນຂອງສະຖານທີ່ບໍລິຫານອິນຊູລິນ, ຜູ້ເປັນໂລກເບົາຫວານອາດຈະພັດທະນາ lipodystrophy.
ອາການທີ່ເປັນລະບົບຂອງການສະສົມອາຫານແມ່ນຍັງເປັນໄປໄດ້:
- ອາການຄັນ
- urticaria
- ໂລກຜິວ ໜັງ ແພ້,
- ແໜ້ນ ໜ້າ ເອິກ
- ຫາຍໃຈບໍ່ອອກ.
ອາການແພ້ທົ່ວໄປສາມາດເຮັດໃຫ້ເສຍຊີວິດໄດ້.
ໃນກໍລະນີທີ່ກິນເພາະຖ້າກິນຫລາຍເກີນໄປ, ການລະລາຍເລືອດໃນປະສາດຮຸນແຮງແຕກຕ່າງກັນອາດຈະເກີດຂື້ນ. ດ້ວຍລະດັບນໍ້າຕານໃນເລືອດຫຼຸດລົງ ໜ້ອຍ ໜຶ່ງ, ຄົນເຈັບຄວນດື່ມເຄື່ອງດື່ມຫຼືຜະລິດຕະພັນທີ່ມີນໍ້າຕານ.
ໃນສະພາບທີ່ຮ້າຍແຮງກວ່າເກົ່າແລະການສູນເສຍສະຕິ, s / c ຫຼືໃນ / m ແມ່ນຖືກປະຕິບັດໂດຍ Dextrose ຫຼື Glucagon. ໃນເວລາທີ່ຄົນເຈັບຟື້ນຟູສະຕິ, ລາວ ຈຳ ເປັນຕ້ອງກິນທາດແປ້ງ, ເຊິ່ງຈະຫລີກລ້ຽງການຫາຍໃຈ.
ໂດຍຫຍໍ້ກ່ຽວກັບ insulin Glulizin
ສານອິນຊູລິນແມ່ນອາການປຽບທຽບຂອງອິນຊູລິນຂອງມະນຸດ, ເຊິ່ງຄ້າຍຄືກັນກັບຫຼັກການຂອງຮໍໂມນນີ້. ແຕ່ໂດຍ ທຳ ມະຊາດ, ມັນເຮັດວຽກໄດ້ໄວແລະມີຜົນກະທົບທີ່ສັ້ນກວ່າ.
Glulisin ຖືກນໍາສະເຫນີເປັນການແກ້ໄຂສໍາລັບການບໍລິຫານ subcutaneous. ມັນຄ້າຍຄືແຫຼວທີ່ໂປ່ງໃສໂດຍບໍ່ມີຄວາມບໍ່ສະອາດ.
ຊື່ການຄ້າ ສຳ ລັບຢາທີ່ມີຢູ່ກັບລາວ: Apidra, Epidera, Apidra Solostar. ເປົ້າ ໝາຍ ສຳ ຄັນຂອງຢາແມ່ນເພື່ອຄວບຄຸມການເຜົາຜານ metabolism.
ອີງຕາມປະສົບການຕົວຈິງ, ຂໍ້ດີແລະຂໍ້ເສຍປຽບດັ່ງຕໍ່ໄປນີ້ສາມາດ ຈຳ ແນກໄດ້:
- ເຮັດໄດ້ໄວກ່ວາຮໍໂມນຂອງມະນຸດ (+),
- ຕອບສະ ໜອງ ຄວາມຕ້ອງການດ້ານອາຫານໃນອິນຊູລິນ (+),
- ຄວາມບໍ່ສາມາດຄາດເດົາໄດ້ຂອງຜົນກະທົບຂອງຢາໃນລະດັບນ້ ຳ ຕານ (-),
- ພະລັງງານສູງ - ຫົວ ໜ່ວຍ ຫຼຸດຜ່ອນນ້ ຳ ຕານຫຼາຍກ່ວາ insulins ອື່ນໆ (+).
ການຢາແລະການຢາ
ຫຼັງຈາກການບໍລິຫານ subcutaneous, ມີການຫຼຸດລົງຂອງ glucose ເນື່ອງຈາກການກະຕຸ້ນຂອງການໃຊ້ peripheral ຂອງມັນໃນແພຈຸລັງແລະການສະກັດກັ້ນຂອງຂະບວນການເຫຼົ່ານີ້ຢູ່ໃນຕັບ. ການກະ ທຳ ດັ່ງກ່າວເລີ່ມຕົ້ນ 10 ນາທີຫຼັງຈາກສັກຢາແລ້ວ.
ດ້ວຍການແນະ ນຳ Glulisin ແລະອິນຊູລິນປົກກະຕິສອງສາມນາທີກ່ອນອາຫານ, ອະດີດມີການຄວບຄຸມ glycemic ທີ່ດີກວ່າຫຼັງຈາກກິນເຂົ້າ. ຊີວະພາບຂອງສານແມ່ນປະມານ 70%.
ການສື່ສານກັບໂປຕີນ plasma ແມ່ນບໍ່ມີຄວາມ ໝາຍ. ມັນຈະອອກໄວກ່ວາຮໍໂມນການສີດຂອງມະນຸດທົ່ວໄປ. ເວລາເຄິ່ງຊີວິດຂອງ 13,5 ນາທີ.
ຕົວຊີ້ບອກ, ຜົນຂ້າງຄຽງ, ກິນເກີນ
ຢາຖືກ ກຳ ນົດໃນກໍລະນີຕໍ່ໄປນີ້:
- ໂຣກເບົາຫວານປະເພດ 1
- ໂຣກເບົາຫວານປະເພດ 2,
- ໂລກເບົາຫວານໃນເດັກນ້ອຍຈາກ 6 ປີ.
ການຂັດຂວາງການແຕ່ງຕັ້ງຢາດັ່ງນີ້ມີດັ່ງນີ້:
- ໂລກເອດສໃນເລືອດ,
- hypersensitivity ກັບ glulisin,
- hypersensitivity ກັບອົງປະກອບຊ່ວຍຂອງຢາ.
ໃນໄລຍະການປິ່ນປົວດ້ວຍຢາ, ອາການແພ້ອາດຈະເກີດຂື້ນ.
ຄວາມຖີ່ຂອງເຫດການທີ່ບໍ່ດີໃນຕົວເລກ, ບ່ອນທີ່ 4 ແມ່ນພົບເລື້ອຍ, 3 ມັກ, 2 ແມ່ນຫາຍາກ, 1 ແມ່ນຫາຍາກທີ່ສຸດ:
ໃນລະຫວ່າງການກິນເພາະຖ້າກິນເກີນ, ການລະລາຍເລືອດໃນເລືອດຂອງຄວາມຮຸນແຮງທີ່ແຕກຕ່າງກັນແມ່ນສັງເກດເຫັນ. ມັນສາມາດເກີດຂື້ນເກືອບທັນທີຫຼືພັດທະນາເທື່ອລະກ້າວ.
ອີງຕາມຄວາມຮຸນແຮງຂອງການປິ່ນປົວດ້ວຍອິນຊູລິນ, ໄລຍະເວລາແລະຄວາມຮຸນແຮງຂອງພະຍາດ, ອາການຂອງການເປັນໂລກເບົາຫວານອາດຈະເຮັດໃຫ້ມົວ. ຄົນເຈັບຄວນພິຈາລະນາຂໍ້ມູນນີ້ເພື່ອປ້ອງກັນບໍ່ໃຫ້ສະພາບການເປັນປົກກະຕິ. ເພື່ອເຮັດສິ່ງນີ້, ທ່ານຕ້ອງມີນ້ ຳ ຕານ (ເຂົ້າ ໜົມ, ຊັອກໂກແລັດ, ນ້ ຳ ຕານບໍລິສຸດ) ກັບທ່ານ.
ມີລະດັບທາດ ນຳ ້ຕານໃນເລືອດປານກາງແລະປານກາງ, ຜະລິດຕະພັນທີ່ບັນຈຸນ້ ຳ ຕານແມ່ນກິນ. ໃນສະພາບທີ່ຮຸນແຮງ, ເຊິ່ງປະກອບດ້ວຍການສູນເສຍສະຕິ, ການສັກຢາຈະຕ້ອງມີ.
ການບັນເທົາທຸກຂອງການເປັນໂຣກຕ່ອມນ້ ຳ ຕານເກີດຂື້ນໂດຍການຊ່ວຍເຫຼືອຂອງ glucagon (s / c ຫຼື i / m), ການແກ້ໄຂທາດນ້ ຳ ຕານ (i / v). ພາຍໃນ 3 ວັນ, ສະພາບການຂອງຄົນເຈັບໄດ້ຮັບການຕິດຕາມກວດກາ. ເພື່ອປ້ອງກັນການພັດທະນາຂອງການລະລາຍໃນເລືອດຊ້ ຳ ໆ ຊ້ ຳ ໆ , ມັນ ຈຳ ເປັນຕ້ອງກິນທາດແປ້ງທາດແປ້ງຫຼັງຈາກທີ່ບໍ່ດົນ.
ການພົວພັນຢາ
ໃນຕອນເລີ່ມຕົ້ນຂອງການປິ່ນປົວດ້ວຍການໃສ່ອິນຊູລິນ, ການຕິດຕໍ່ພົວພັນຂອງມັນກັບຢາອື່ນໆແມ່ນໄດ້ຖືກ ຄຳ ນຶງເຖິງ.
ຢາຫຼາຍຊະນິດສາມາດສົ່ງຜົນກະທົບຕໍ່ການເຜົາຜະຫລານ້ ຳ ຕານໃນເລືອດ, ຊ່ວຍເພີ່ມຫລືຫລຸດຜົນກະທົບຂອງອິນຊູລິນ. ກ່ອນການປິ່ນປົວ, ຄົນເຈັບຄວນໄດ້ຮັບການແຈ້ງບອກເພື່ອປ້ອງກັນຜົນກະທົບທີ່ບໍ່ຕ້ອງການ.
ຢາດັ່ງຕໍ່ໄປນີ້ເສີມຂະຫຍາຍຜົນກະທົບຂອງ Glulisin: Fluoxetine, ຕົວແທນ hypoglycemic ໃນຢາເມັດ, ໂດຍສະເພາະ, sulfonylureas, sulfonamides, salicylates, fibrates, ACE inhibitors, Disopyramide, MAO inhibitors, Pentoxifylline, Propoxifen.
ຢາດັ່ງຕໍ່ໄປນີ້ຫຼຸດຜ່ອນຜົນກະທົບຂອງການປິ່ນປົວດ້ວຍ insulin: ຢາຕ້ານໂຣກ atypical, ຢາ sympathomimetics, ຢາຄຸມ ກຳ ເນີດທາງປາກ, ຮໍໂມນ thyroid, glucagon, ຮໍໂມນເພດຍິງ, thiodiphenylamine, somatropin, diuretics, ຢາ glucocorticosteroid (GCS), ທາດຍັບຍັ້ງທາດໂປຼຕີນ,
Pentamidine, beta-blockers, ແລະ clonidine ແມ່ນອ້າງເຖິງຢາທີ່ບໍ່ສາມາດຄາດເດົາໄດ້ສາມາດສົ່ງຜົນກະທົບຕໍ່ຄວາມເຂັ້ມແຂງຂອງການ ສຳ ຜັດ Glulisin ແລະລະດັບ glucose (ຫຼຸດລົງແລະເພີ່ມຂື້ນ). ເຫຼົ້າມີຄຸນສົມບັດດຽວກັນ.
ລະມັດລະວັງໂດຍສະເພາະແມ່ນສັງເກດເຫັນໃນເວລາທີ່ສັ່ງຢາ Pioglitazone ໃຫ້ແກ່ຄົນເຈັບທີ່ເປັນພະຍາດຫົວໃຈ. ເມື່ອລວມເຂົ້າກັນ, ບັນດາກໍລະນີຂອງການພັດທະນາຂອງຄວາມລົ້ມເຫຼວຂອງຫົວໃຈໄດ້ຖືກລາຍງານໃນຄົນເຈັບທີ່ມີຄວາມສ່ຽງຕໍ່ໂຣກນີ້.
ຖ້າການປິ່ນປົວດ້ວຍ Pioglitazone ບໍ່ສາມາດຍົກເລີກໄດ້, ມັນ ຈຳ ເປັນຕ້ອງຕິດຕາມສະພາບການ. ຖ້າມີອາການໃດທີ່ເປັນໂຣກຫົວໃຈ (ເພີ່ມນໍ້າ ໜັກ, ບວມ) ສະແດງອອກ, ການໃຊ້ຢາຖືກຍົກເລີກ.
ຄຳ ແນະ ນຳ ພິເສດ
ຄົນເຈັບຄວນພິຈາລະນາສິ່ງຕໍ່ໄປນີ້:
- ມີຄວາມຜິດປົກກະຕິຂອງຫມາກໄຂ່ຫຼັງຫຼືການລະເມີດໃນການເຮັດວຽກຂອງພວກເຂົາ, ຄວາມຕ້ອງການຂອງອິນຊູລິນອາດຈະຫຼຸດລົງ.
- ດ້ວຍຄວາມຜິດປົກກະຕິຂອງຕັບ, ຄວາມຕ້ອງການກໍ່ຫຼຸດລົງເຊັ່ນກັນ.
- ຍ້ອນຂາດຂໍ້ມູນ, ຢາບໍ່ໄດ້ຖືກ ກຳ ນົດໃຫ້ເດັກນ້ອຍອາຍຸຕ່ ຳ ກວ່າ 6 ປີ.
- ໃຊ້ດ້ວຍຄວາມລະມັດລະວັງໃນແມ່ຍິງຖືພາດ້ວຍການຕິດຕາມຕົວຊີ້ວັດເລື້ອຍໆ.
- ໃນລະຫວ່າງການດູດນົມ, ປະລິມານແລະການປັບອາຫານແມ່ນ ຈຳ ເປັນ.
- ໃນເວລາທີ່ປ່ຽນໄປຫາ Glulisin ຈາກຮໍໂມນອື່ນເນື່ອງຈາກຄວາມກົດດັນອາການແພ້, ການທົດສອບອາການແພ້ຄວນຈະຖືກປະຕິບັດເພື່ອຍົກເວັ້ນອາການແພ້ຂ້າມ.
ການປັບປະລິມານຢາ
ການປັບຕົວຂອງຢາແມ່ນຖືກປະຕິບັດໃນໄລຍະປ່ຽນຈາກຮໍໂມນຊະນິດອື່ນ. ເມື່ອໂອນຈາກອິນຊູລິນສັດໄປຫາ Glulisin, ປະລິມານດັ່ງກ່າວມັກຈະຖືກປັບຕາມທິດທາງຂອງການຫຼຸດລົງສຸດທ້າຍ. ຄວາມຕ້ອງການຂອງຢາອາດຈະປ່ຽນໄປດ້ວຍຄວາມ ໜັກ ໜ່ວງ ທາງດ້ານອາລົມແລະຄວາມວຸ້ນວາຍທາງດ້ານອາລົມ, ໃນຊ່ວງໄລຍະທີ່ເປັນໂຣກຕິດຕໍ່.
ໂຄງການດັ່ງກ່າວໄດ້ຖືກຄວບຄຸມດ້ວຍການຊ່ວຍເຫຼືອຂອງຢາເມັດເລືອດໃນເລືອດ. ຖ້າທ່ານປ່ຽນສ່ວນປະກອບໃດໆຂອງໂຄງການ, ທ່ານອາດຈະຕ້ອງໄດ້ປັບປະລິມານຂອງ Glulisin.
ໃນກໍລະນີທີ່ເປັນໂຣກ hyperglycemia / hypoglycemia ເລື້ອຍໆ, ປັດໃຈທີ່ຂື້ນກັບປະລິມານທີ່ໃຊ້ຕໍ່ໄປນີ້ແມ່ນໄດ້ລະບຸໄວ້ກ່ອນທີ່ຈະປ່ຽນປະລິມານຢາ:
- ເຕັກນິກແລະສະຖານທີ່ຂອງການບໍລິຫານຢາ,
- ຍຶດ ໝັ້ນ ຢ່າງເຂັ້ມງວດຕໍ່ລະບອບການປິ່ນປົວ,
- ກິນຢາອື່ນໆພ້ອມກັນ
- ສະພາບຈິດໃຈ - ອາລົມ.
ຂໍ້ມູນເພີ່ມເຕີມ
ຊີວິດຫລັງຄາຫລັງຈາກເປີດ - ເດືອນ
ການເກັບຮັກສາ - ທີ່ t ຈາກ +2 ເຖິງ + 8ºC. ຢ່າແຊ່ແຂງ!
ການພັກຜ່ອນຕາມໃບສັ່ງແພດ.
Glulisin ແມ່ນຄ້າຍຄືກັບອິນຊູລິນຂອງມະນຸດ:
- Insuman Rapid,
- Humulin
- Humodar
- Gensulin P,
- Vosulin P,
- Actrapid.
Glulisin ແມ່ນຮໍໂມນ ultrashort ສຳ ລັບຄວບຄຸມການເຜົາຜານ metabolism. ມັນຖືກກໍານົດໂດຍປະສົມປະສານກັບ insulins ອື່ນໆ, ໂດຍຄໍານຶງເຖິງໂຄງການທົ່ວໄປທີ່ເລືອກ. ກ່ອນການ ນຳ ໃຊ້, ມັນ ຈຳ ເປັນຕ້ອງສຶກສາ ຄຳ ແນະ ນຳ ສະເພາະແລະພົວພັນກັບຢາອື່ນໆ.
ບົດແນະ ນຳ ອື່ນໆທີ່ກ່ຽວຂ້ອງ
ການປະຕິບັດດ້ານການຢາ
ຢາດັ່ງກ່າວແມ່ນການປຽບທຽບທີ່ສົມບູນຂອງອິນຊູລິນ. ຄວາມເຂັ້ມແຂງຂອງການປະຕິບັດແມ່ນຄ້າຍຄືກັບຮໍໂມນທີ່ຜະລິດໂດຍເມັດ ໝາກ ພ້າວທີ່ມີສຸຂະພາບດີ. Glulisin ປະຕິບັດໄດ້ໄວຂຶ້ນແລະມີຜົນຕໍ່ເວລາດົນ.
ຫຼັງຈາກການບໍລິຫານໄປສູ່ຮ່າງກາຍ (subcutaneously), ຮໍໂມນຈະເລີ່ມລະບຽບການເຜົາຜະຫລານທາດແປ້ງ.
ສານດັ່ງກ່າວຊ່ວຍຫຼຸດຜ່ອນຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດ, ກະຕຸ້ນການດູດຊຶມຂອງມັນໂດຍແພຈຸລັງ, ໂດຍສະເພາະກ້າມເນື້ອໂຄງກະດູກແລະເນື້ອເຍື່ອ adipose. ມັນຍັບຍັ້ງການສ້າງທາດນ້ ຳ ຕານໃນເນື້ອເຍື່ອຂອງຕັບ. ເພີ່ມການສັງເຄາະທາດໂປຼຕີນ.
ການສຶກສາທາງດ້ານການຊ່ວຍສະແດງໃຫ້ເຫັນວ່າ glulisin, ໃຊ້ເວລາປະມານ 2 ນາທີກ່ອນອາຫານການກິນ, ໃຫ້ການຄວບຄຸມປະລິມານຂອງນ້ ຳ ຕານໃນເລືອດຄືກັນກັບທາດອິນຊູລິນລະລາຍ, ປະຕິບັດກ່ອນເຄິ່ງຊົ່ວໂມງກ່ອນອາຫານ.
ການກະ ທຳ ຂອງອິນຊູລິນບໍ່ປ່ຽນແປງໃນຄົນທີ່ມີພູມ ລຳ ເນົາເຊື້ອຊາດທີ່ແຕກຕ່າງກັນ.
ແພດການຢາ
ຫຼັງຈາກການບໍລິຫານຢາເສບຕິດ subcutaneous, ຄວາມເຂັ້ມຂົ້ນສູງສຸດຂອງເລືອດໄດ້ບັນລຸຫຼັງຈາກ 55 ນາທີ. ເວລາທີ່ຢູ່ອາໄສໂດຍສະເລ່ຍຂອງຢາໃນກະແສເລືອດແມ່ນ 161 ນາທີ. ດ້ວຍການບໍລິຫານຢາ subcutaneous ເຂົ້າໄປໃນບໍລິເວນທ້ອງນ້ອຍຫລືບ່າເບື້ອງ ໜ້າ, ການດູດຊືມໄວກ່ວາການ ນຳ ຢາເຂົ້າໄປໃນກົກ. Bioavailability ແມ່ນປະມານ 70%. ການລົບລ້າງເຄິ່ງຊີວິດແມ່ນປະມານ 18 ນາທີ.
ຫຼັງຈາກການບໍລິຫານ subcutaneous, glulisin ຈະອອກໄວກ່ວາບາງກ່ວາ insulin ຂອງມະນຸດຄ້າຍຄືກັນ. ດ້ວຍຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງ, ຄວາມໄວຂອງການເລີ່ມຕົ້ນຂອງຜົນກະທົບທີ່ຕ້ອງການແມ່ນຮັກສາໄວ້. ຂໍ້ມູນກ່ຽວກັບການປ່ຽນແປງຂອງຜົນກະທົບທາງດ້ານ pharmacological ຂອງ insulin ໃນຜູ້ສູງອາຍຸຍັງບໍ່ທັນໄດ້ສຶກສາຢ່າງພຽງພໍ.
ວິທີການກິນ insulin glulisin ແນວໃດ?
ມັນໄດ້ຖືກປະຕິບັດ subcutaneously 0-15 ນາທີກ່ອນອາຫານ. ການສັກຢາແມ່ນເຮັດໃນກະເພາະ, ຂາ, ບ່າ. ຫຼັງຈາກການສີດ, ທ່ານບໍ່ສາມາດນວດບໍລິເວນທີ່ສີດ. ທ່ານບໍ່ສາມາດປະສົມອິນຊູລິນປະເພດທີ່ແຕກຕ່າງກັນໃນ syringe ດຽວກັນ, ເຖິງວ່າຈະມີຄວາມຈິງທີ່ວ່າຄົນເຈັບອາດຈະໄດ້ຮັບການ ກຳ ນົດ insulins ທີ່ແຕກຕ່າງກັນ. Resuspension ຂອງການແກ້ໄຂກ່ອນການບໍລິຫານຂອງມັນບໍ່ໄດ້ຖືກແນະ ນຳ.
ກ່ອນການ ນຳ ໃຊ້, ທ່ານ ຈຳ ເປັນຕ້ອງກວດກາຂວດ. ມັນເປັນໄປໄດ້ທີ່ຈະລວບລວມວິທີແກ້ໄຂເຂົ້າໄປໃນ syringe ເທົ່ານັ້ນຖ້າວ່າການແກ້ໄຂມີຄວາມໂປ່ງໃສແລະບໍ່ມີອະນຸພາກແຂງ.
ກົດລະບຽບການ ນຳ ໃຊ້ເຂັມສັກຢາ
ປາກກາດຽວກັນຄວນໃຊ້ກັບຄົນເຈັບຄົນດຽວ. ຖ້າມັນເສຍຫາຍ, ມັນບໍ່ໄດ້ຖືກອະນຸຍາດໃຫ້ໃຊ້ມັນ. ກ່ອນທີ່ຈະໃຊ້ປາກກາ, ຄວນກວດກາຢ່າງລະມັດລະວັງ. ມັນສາມາດຖືກນໍາໃຊ້ພຽງແຕ່ໃນເວລາທີ່ການແກ້ໄຂແມ່ນຈະແຈ້ງແລະບໍ່ມີຄວາມບໍ່ສະອາດ. ປາກກາເປົ່າຈະຕ້ອງຖືກຖິ້ມເປັນສິ່ງເສດເຫຼືອຂອງຄົວເຮືອນ.
ຢາໄດ້ຖືກປະຕິບັດໂດຍ subcutaneously 0-15 ນາທີກ່ອນອາຫານ. ການສັກຢາແມ່ນເຮັດໃນກະເພາະ, ຂາ, ບ່າ. ຫຼັງຈາກການສີດ, ທ່ານບໍ່ສາມາດນວດບໍລິເວນທີ່ສີດ.
ຫຼັງຈາກຖອດ ໝວກ, ແນະ ນຳ ໃຫ້ກວດກາການຕິດສະຫຼາກແລະວິທີແກ້ໄຂ. ຫຼັງຈາກນັ້ນໃຫ້ເອົາເຂັມເຂັມໄປໃສ່ປາກກາ syringe. ໃນອຸປະກອນ ໃໝ່, ຕົວຊີ້ວັດປະລິມານທີ່ສະແດງ“ 8”. ໃນຄໍາຮ້ອງສະຫມັກອື່ນໆ, ມັນຄວນຈະຖືກຕັ້ງຄ່າກົງກັນຂ້າມກັບຕົວຊີ້ວັດ "2". ກົດປຸ່ມແຈກຈ່າຍທຸກທາງ.
ຈັບມືຈັບກົງ, ເອົາຟອງອາກາດອອກໂດຍປາດຢາງ. ຖ້າທຸກຢ່າງຖືກເຮັດຢ່າງຖືກຕ້ອງ, ການຫຼຸດລົງຂອງອິນຊູລິນ ໜ້ອຍ ໜຶ່ງ ຈະປາກົດຢູ່ປາຍຂອງເຂັມ. ອຸປະກອນດັ່ງກ່າວຊ່ວຍໃຫ້ທ່ານສາມາດຕັ້ງຄ່າຂະ ໜາດ ໄດ້ຈາກ 2 ເຖິງ 40 ໜ່ວຍ. ນີ້ສາມາດເຮັດໄດ້ໂດຍການຫມຸນເຄື່ອງແຈກຈ່າຍ. ສຳ ລັບການສາກໄຟ, ປຸ່ມແຈກຈ່າຍແມ່ນແນະ ນຳ ໃຫ້ຖືກດຶງທຸກທາງ.
ໃສ່ເຂັມເຂົ້າໄປໃນເນື້ອເຍື່ອຍ່ອຍ. ຈາກນັ້ນກົດປຸ່ມທຸກທາງ. ກ່ອນທີ່ຈະເອົາເຂັມອອກ, ມັນຕ້ອງໄດ້ຖືເປັນເວລາ 10 ວິນາທີ. ຫຼັງຈາກສີດແລ້ວກໍ່ຖອດແລະເອົາເຂັມອອກ. ຂະ ໜາດ ສະແດງໃຫ້ເຫັນປະລິມານອິນຊູລິນປະມານເທົ່າໃດໃນ syringe.
ຖ້າເຂັມ syringe ບໍ່ເຮັດວຽກຢ່າງຖືກຕ້ອງ, ຫຼັງຈາກນັ້ນວິທີແກ້ໄຂສາມາດຖືກດຶງຈາກໄສ້ຕອງເຂົ້າໄປໃນ syringe.
ຜົນຂ້າງຄຽງຂອງ insulin glulisin
ຜົນຂ້າງຄຽງທີ່ພົບເລື້ອຍທີ່ສຸດຂອງອິນຊູລິນແມ່ນການລະລາຍຂອງຕ່ອມນ້ ຳ ຕານໃນເລືອດ. ມັນສາມາດເກີດຂື້ນໄດ້ຍ້ອນການໃຊ້ຢາໃນປະລິມານສູງ. ອາການຂອງການຫຼຸດລົງຂອງນ້ ຳ ຕານໃນເລືອດຈະຄ່ອຍໆພັດທະນາ:
- ເຫື່ອເຢັນ
- pallor ແລະຄວາມເຢັນຂອງຜິວຫນັງ,
- ຮູ້ສຶກເມື່ອຍຫຼາຍ
- ຄວາມຕື່ນເຕັ້ນ
- ຄວາມລົບກວນດ້ານສາຍຕາ
- ສັ່ນສະເທືອນ
- ຄວາມກັງວົນທີ່ຍິ່ງໃຫຍ່
- ຄວາມສັບສົນ, ຄວາມຫຍຸ້ງຍາກໃນການສຸມໃສ່,
- ຄວາມຮູ້ສຶກເຈັບປວດຢ່າງແຮງໃນຫົວ,
- palpitations.
ການລະບາດໃນເລືອດກໍ່ອາດຈະເພີ່ມຂື້ນ. ນີ້ແມ່ນໄພຂົ່ມຂູ່ຕໍ່ຊີວິດ, ເພາະວ່າມັນກໍ່ໃຫ້ເກີດການລົບກວນຢ່າງຮຸນແຮງຂອງສະ ໝອງ, ແລະໃນກໍລະນີທີ່ຮຸນແຮງ - ເສຍຊີວິດ.
ໃນສ່ວນຂອງຜິວ ໜັງ
ຢູ່ບ່ອນສັກຢາ, ອາການຄັນແລະບວມອາດຈະເກີດຂື້ນ. ປະຕິກິລິຍາຂອງຮ່າງກາຍດັ່ງກ່າວແມ່ນຜ່ານໄປ, ແລະທ່ານບໍ່ ຈຳ ເປັນຕ້ອງກິນຢາເພື່ອ ກຳ ຈັດມັນ. ບາງທີການພັດທະນາ lipodystrophy ໃນແມ່ຍິງຢູ່ບ່ອນສັກຢາ. ສິ່ງນີ້ເກີດຂື້ນຖ້າມັນຖືກເຂົ້າໄປໃນບ່ອນດຽວກັນ. ເພື່ອປ້ອງກັນບໍ່ໃຫ້ເຫດການນີ້ເກີດຂື້ນ, ສະຖານທີ່ສັກຢາຄວນເປັນທາງເລືອກ.
ຫາຍາກທີ່ສຸດທີ່ວ່າຢາຊະນິດ ໜຶ່ງ ສາມາດເຮັດໃຫ້ເກີດອາການແພ້ໄດ້.
ໃຊ້ໃນໄລຍະຖືພາແລະ lactation
ມີຫຼັກຖານທີ່ ຈຳ ກັດກ່ຽວກັບການໃຊ້ຢານີ້ໃນລະຫວ່າງການມີລູກແລະການລ້ຽງລູກດ້ວຍນົມແມ່. ການສຶກສາກ່ຽວກັບສັດຂອງຢາບໍ່ໄດ້ສະແດງໃຫ້ເຫັນຜົນກະທົບໃດໆໃນໄລຍະຖືພາ.
ເມື່ອສັ່ງຢານີ້ໃຫ້ແມ່ຍິງຖືພາ, ຕ້ອງມີຄວາມລະມັດລະວັງທີ່ສຸດ. ມັນຈໍາເປັນຕ້ອງໄດ້ວັດແທກລະດັບນໍ້າຕານໃນເລືອດຢ່າງລະມັດລະວັງ.
ຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານທາງຮ່າງກາຍ ຈຳ ເປັນຕ້ອງຕິດຕາມລະດັບນ້ ຳ ຕານໃນເລືອດ. ໃນຊ່ວງໄຕມາດ ທຳ ອິດ, ຄວາມຕ້ອງການອິນຊູລິນອາດຈະຫຼຸດລົງເລັກ ໜ້ອຍ. ບໍ່ວ່າຈະມີອິນຊູລິນເຂົ້າໄປໃນນົມແມ່ແມ່ນບໍ່ຮູ້.
Glulisin insulin ກິນຫຼາຍເກີນໄປ
ດ້ວຍປະລິມານທີ່ໃຊ້ເກີນປະລິມານ, ການຫຼຸດນ້ ຳ ຕານໃນເລືອດຈະພັດທະນາຢ່າງວ່ອງໄວ, ແລະລະດັບຂອງມັນສາມາດແຕກຕ່າງກັນ - ແຕ່ເບົາເຖິງຂັ້ນຮຸນແຮງ.
ໂຣກເບົາຫວານໃນເບົາບາງແມ່ນຢຸດເຊົາການ ນຳ ໃຊ້ອາຫານທີ່ມີທາດນ້ ຳ ຕານຫຼືນ້ ຳ ຕານ. ຂໍແນະ ນຳ ໃຫ້ຄົນເຈັບເອົາຂອງຫວານ, cookies, ນ້ ຳ ຫວານ, ຫລືພຽງແຕ່ສ່ວນຂອງນ້ ຳ ຕານທີ່ຫລອມໂລຫະໄປ ນຳ.
ດ້ວຍປະລິມານທີ່ໃຊ້ເກີນປະລິມານ, ການຫຼຸດນ້ ຳ ຕານໃນເລືອດຈະພັດທະນາຢ່າງວ່ອງໄວ, ແລະລະດັບຂອງມັນສາມາດແຕກຕ່າງກັນ - ແຕ່ເບົາເຖິງຂັ້ນຮຸນແຮງ.
ມີລະດັບທາດ ນຳ ້ຕານຕ່ ຳ ຢ່າງຮ້າຍແຮງ, ຄົນເຮົາ ໝົດ ສະຕິ. Glucagon ຫຼື dextrose ແມ່ນໃຫ້ເປັນການຊ່ວຍເຫຼືອຄັ້ງ ທຳ ອິດ. ຖ້າບໍ່ມີປະຕິກິລິຍາໃດໆຕໍ່ການບໍລິຫານ glucagon, ຫຼັງຈາກນັ້ນການສີດດຽວກັນກໍ່ຈະຊ້ ຳ ອີກ. ຫຼັງຈາກມີສະຕິດີຂື້ນ, ທ່ານ ຈຳ ເປັນຕ້ອງໃຫ້ຊາຫວານຄົນເຈັບ.
ຄວາມເຂົ້າກັນໄດ້ກັບເຫຼົ້າ
ການດື່ມເຫຼົ້າສາມາດເຮັດໃຫ້ເກີດໂລກລະລາຍໃນເລືອດ.
ພາວະນິຍົມ Glulisin ປະກອບມີ:
- Apidra
- Novorapid Flekspen, ທ.
- Epidera
- insulin isophane.
Novorapid (NovoRapid) - ຕົວຢ່າງຂອງອິນຊູລິນ
ການກະກຽມອິນຊູລິນ Isofan (Isofan insulin)
ວິທີການແລະການບໍລິຫານອິນຊູລິນໃນເວລາໃດແລະເວລາໃດ? ເຕັກນິກການສີດແລະການບໍລິຫານອິນຊູລິນ
ຜູ້ຜະລິດ
ມັນຖືກຜະລິດຢູ່ທີ່ວິສາຫະກິດ Sanofi-Aventis Deutschland GmbH, ເຢຍລະມັນ.
Ivan, ອາຍຸ 50 ປີ, ນັກຊ່ຽວຊານດ້ານ endocrinologist, Moscow:“ ດ້ວຍຄວາມຊ່ວຍເຫລືອຂອງ Apidra, ສາມາດຄວບຄຸມຕົວຊີ້ວັດ glycemia ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1. ຂ້ອຍຂໍແນະ ນຳ ໃຫ້ໃຊ້ອິນຊູລິນກ່ອນອາຫານ. ມັນສາມາດດັບສູນຄວາມເປັນໄປໄດ້ຂອງຕົວຊີ້ວັດນ້ ຳ ຕານຢ່າງສົມບູນ.”
Svetlana, ອາຍຸ 49 ປີ, ນັກວິໄຈພະຍາດເບົາຫວານ, Izhevsk:“ Glulizin ແມ່ນ ໜຶ່ງ ໃນອິນຊູລິນສັ້ນທີ່ດີທີ່ສຸດ. ຄົນເຈັບທົນທານຕໍ່ມັນໄດ້ດີ, ແຕ່ຂຶ້ນກັບປະລິມານຢາແລະລະບຽບການທີ່ຖືກສ້າງຕັ້ງຂຶ້ນ. ການເປັນໂລກເບົາຫວານແມ່ນຫາຍາກທີ່ສຸດ. "
Andrei, ອາຍຸ 45 ປີ, St. Petersburg:“ Glulizin ບໍ່ໄດ້ເຮັດໃຫ້ນ້ ຳ ຕານຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ, ເຊິ່ງມັນ ສຳ ຄັນ ສຳ ລັບຂ້ອຍທີ່ເປັນພະຍາດເບົາຫວານກັບປະສົບການ”. ສະຖານທີ່ຫລັງການສັກຢາບໍ່ເຈັບຫລືບວມ. ຫຼັງຈາກກິນເຂົ້າ, ການອ່ານນ້ ຳ ຕານເປັນປົກກະຕິ.”
ນາງ Olga, ອາຍຸ 50 ປີ, ນາງ Tula:“ insulins ເກົ່າເຮັດໃຫ້ຂ້ອຍຮູ້ສຶກວຸ້ນວາຍ, ແລະບ່ອນສັກຢາກໍ່ເຈັບຢູ່ຕະຫຼອດເວລາ. Glulisin ບໍ່ກໍ່ໃຫ້ເກີດອາການດັ່ງກ່າວ. ມັນເປັນການສະດວກທີ່ຈະໃຊ້ປາກກາ syringe ແລະສິ່ງທີ່ ສຳ ຄັນກວ່າ, ແມ່ນການປະຕິບັດ. "
Lydia, ອາຍຸ 58 ປີ, Rostov-on-Don:“ ຂອບໃຈ Glulizin, ຂ້ອຍຮັກສາລະດັບນ້ ຳ ຕານຢູ່ເລື້ອຍໆຫຼັງຈາກກິນເຂົ້າ. ຂ້ອຍປະຕິບັດຕາມຄາບອາຫານຢ່າງເຄັ່ງຄັດແລະຄິດໄລ່ລະດັບຢາຢ່າງລະມັດລະວັງ. ໃນຕົວຈິງແລ້ວບໍ່ມີການລະບາດຂອງການເປັນໂລກເບົາຫວານ.”
ເຄື່ອງປະດັບອິນຊູລິນ (ເຂົ້າ ໜົມ ອິນຊູລິນ): ຊື່ການຄ້າ, ຄຸນລັກສະນະ, ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້

ໃນໂລກເບົາຫວານປະເພດ 1, ຄົນເຈັບສາມາດໃຊ້ອິນຊູລິນທີ່ມີການກະຕຸ້ນໄວ (ດ່ວນ), ສັ້ນ, ກາງ, ຍາວແລະປະສົມກ່ອນ. ອັນໃດທີ່ຈະສັ່ງໃຫ້ລະບຽບການຮັກສາທີ່ດີທີ່ສຸດແມ່ນຂື້ນກັບຄຸນລັກສະນະສ່ວນຕົວຂອງຮ່າງກາຍ. ຖ້າທ່ານຕ້ອງການອິນຊູລິນອິນຊູລິນ, Glulisin ແມ່ນໃຊ້.
ວິທີການສັກຢາທີ່ມີຊື່ວ່າ "Insulin Glulisin" ແມ່ນຊື້ໃນຮ້ານຂາຍຢາໂດຍຜູ້ປ່ວຍທີ່ເປັນໂຣກເບົາຫວານ.
ຢານີ້ແມ່ນມີຄວາມ ຈຳ ເປັນ ສຳ ລັບຄົນທີ່ຈະເຮັດໃຫ້ລະດັບນ້ ຳ ຕານຂອງພວກເຂົາຫຼຸດລົງ, ແລະນອກຈາກນີ້ ສຳ ລັບການປິ່ນປົວພະຍາດນີ້. ນີ້ແມ່ນ, ກ່ອນອື່ນ ໝົດ, insulin ສັ້ນ.
ມັນແມ່ນສ່ວນປະກອບ ສຳ ຄັນຂອງຢາອື່ນໆ ສຳ ລັບຜູ້ເປັນເບົາຫວານ. ສານນີ້ມີຜົນກະທົບໃນການລະລາຍຂອງເລືອດ.
ນີ້ແມ່ນການປຽບທຽບຂອງອິນຊູລິນຂອງມະນຸດ, ເຊິ່ງຄ້າຍຄືກັນກັບຫຼັກການຂອງຮໍໂມນນີ້. ແຕ່ໂດຍ ທຳ ມະຊາດມັນເຮັດໄດ້ໄວແລະມີຜົນກະທົບສັ້ນ.
ປະລິມານຢາແລະການບໍລິຫານ
ວິທີແກ້ໄຂນີ້ຖືກ ນຳ ໃຊ້ຢ່າງລະອຽດ 15 ນາທີກ່ອນກິນເຂົ້າ. ປະລິມານຢາແມ່ນຖືກເລືອກເປັນສ່ວນບຸກຄົນ.
ມັນເປັນໄປໄດ້ທີ່ຈະໃຊ້ລະບົບປັactionມປະຕິບັດການ. ຄວາມຕ້ອງການຂອງຄົນໃນແຕ່ລະມື້ ສຳ ລັບ insulin ແມ່ນ 0.5 ໜ່ວຍ. ໜຶ່ງ ກິໂລຕໍ່ມວນ: ໃນ ຈຳ ນວນນີ້, ສອງສ່ວນສາມແມ່ນອິນຊູລິນທັນທີກ່ອນກິນອາຫານ. ແລະ ໜຶ່ງ ສ່ວນສາມແມ່ນຢູ່ໃນພື້ນຫລັງຂອງອິນຊູລິນ (ພື້ນຖານ).
ຢາ "Apidra" ("Epidera"): ຄໍາອະທິບາຍ
ໃຫ້ພິຈາລະນາຢານີ້ໃຫ້ລະອຽດຕື່ມ.
ຢາ Apidra Insulin ແມ່ນໃຊ້ໃນການປິ່ນປົວໂຣກເບົາຫວານໃນເດັກນ້ອຍຕັ້ງແຕ່ອາຍຸ 6 ປີ, ແລະມັນກໍ່ໃຊ້ ສຳ ລັບຜູ້ໃຫຍ່ ນຳ ອີກ. ການກະກຽມປະກອບມີ 3.49 ມິນລີກຣາມຂອງສານທີ່ ສຳ ຄັນ.
ສ່ວນປະກອບນີ້ສາມາດປຽບທຽບກັບ 100 IU (International Units) ຂອງຮໍໂມນຂອງມະນຸດ.
ສ່ວນປະກອບທີ່ຊ່ວຍປະກອບມີນ້ ຳ ສີດພ້ອມດ້ວຍ m-cresol, chloride ແລະ sodium hydroxide, ກົດ hydrochloric ເຂັ້ມຂຸ້ນ, trometamol ແລະ polysorbate.
ຢາ Apidra insulin ແມ່ນຂາຍໃນຕຸກຂະ ໜາດ 10 ມິນລິລິດຫຼືໃນລົດເຂັນ 3 ມິນລິລິດ. ຕົວເລືອກ ທຳ ອິດແມ່ນບັນຈຸໃສ່ກ່ອງ cardboard, ແລະທີສອງແມ່ນຖືກຈັດໃສ່ໃນການຫຸ້ມຫໍ່ contour ກັບຈຸລັງ. ໃນກໍລະນີສຸດທ້າຍ, ມີ 5 ໄສ້ຕອງທີ່ຖືກຄິດຄ່າບໍລິການເປັນປາກກາພິເສດ (ນັ້ນແມ່ນ syringe), ເຊິ່ງເອີ້ນວ່າ "OptiPen" (ນີ້ແມ່ນປາກກາທີ່ຖິ້ມໄດ້).
ຜູ້ຜະລິດຍັງສ້າງລະບົບເຄື່ອງຕອງ OptiKlik ແຍກຕ່າງຫາກ. ຢ່າງແທ້ຈິງໃນບັນຈຸທັງ ໝົດ ມີຂອງແຫຼວທີ່ຊັດເຈນທີ່ບໍ່ມີສີ.
Apidra SoloStar
ສ່ວນປະກອບທີ່ຫ້າວຫັນໃນມັນມີຢູ່ໃນ ຈຳ ນວນດຽວກັນກັບຕົວເລືອກທີ່ຜ່ານມາໄດ້ພິຈາລະນາ. "Insulin glulisin" ທີ່ມີຊື່ການຄ້າວ່າ "Apollo brand SoloStar" ມີຂໍ້ມູນຕໍ່ໄປນີ້:
- ການປະກົດຕົວຢູ່ໃນຄົນເຈັບທີ່ເປັນໂຣກຕ່ ຳ ໃນເລືອດແລະອາການຂາດນ້ ຳ ໃນຮ່າງກາຍໄປສູ່ຖານຫລືສານຊ່ວຍຂອງຢານີ້.
- ໄລຍະເວລາຂອງເດັກນ້ອຍແມ່ນເຖິງ 6 ປີ.
ຢາ Apidra ແລະ Apidra Solostar ສາມາດຊື້ໄດ້ຢູ່ເຄືອຂ່າຍຮ້ານຂາຍຢາໃດໆ.
ຄຳ ຫຍໍ້ຂອງການໃຊ້ຢາເຫຼົ່ານີ້
"Insulin glulisin" ແມ່ນເກືອບຄືກັນກັບຄົນ. ຂໍ້ຍົກເວັ້ນດຽວແມ່ນໄລຍະເວລາຂອງການ ສຳ ຜັດເຊິ່ງມັນສັ້ນກວ່າຫຼາຍ. ມັນພຽງພໍທີ່ຈະໃຫ້ຄົນເຈັບພຽງແຕ່ສັກຢາດຽວນີ້, ເພາະວ່າພາຍຫຼັງ 15 ນາທີ, ລາວຈະຮູ້ສຶກສະບາຍໃຈໃນສະພາບການຂອງລາວ.
ວິທີການປ້ອນຂໍ້ມູນອາດຈະແຕກຕ່າງກັນ. ຍົກຕົວຢ່າງ, ຕົວແທນນີ້ໄດ້ຖືກສີດເຂົ້າໄປໃນພື້ນທີ່ສະເພາະແລະຫຼັງຈາກນັ້ນ, ດ້ວຍການໃຊ້ປັinsມອິນຊູລິນ, ຂັ້ນຕອນຈະສິ້ນສຸດລົງ. ການ້ໍາຕົ້ມສາມາດປະຕິບັດໄດ້ໂດຍບໍ່ມີການຂັດຂວາງ, ເຊິ່ງເຮັດໃນເນື້ອເຍື່ອໄຂມັນໂດຍກົງພາຍໃຕ້ຜິວຫນັງ.
ຂັ້ນຕອນຄວນເຮັດກ່ອນອາຫານຫລືຫລັງອາຫານ, ແຕ່ບໍ່ແມ່ນທັນທີ. ການສັກຢາ subcutaneous ແມ່ນເຮັດໄດ້ດີທີ່ສຸດໃນບໍລິເວນທ້ອງ, ແຕ່ຍັງໄດ້ຮັບອະນຸຍາດໃນບ່າ, ແລະຂາກໍ່ຍັງ ເໝາະ ສົມ. ແຕ່ການ້ໍາຕົ້ມສາມາດເຮັດໄດ້ສະເພາະໃນທ້ອງ. ມີພຽງແຕ່ທ່ານ ໝໍ ເທົ່ານັ້ນທີ່ສາມາດ ກຳ ນົດລະບຽບການປິ່ນປົວ. ຢານີ້ແມ່ນໃຊ້ໃນການບໍລິຫານອິນຊູລິນດ້ວຍໄລຍະຍາວຫຼືກາງ.
ມັນໄດ້ຖືກອະນຸຍາດໃຫ້ປະສົມປະສານເຂົ້າຂອງ "Insulin glulisin" ກັບຢາເມັດ (ການໃຊ້ຢາທີ່ມີທາດໃນເລືອດ).
ຂະ ໜາດ ແລະການເລືອກຢາແມ່ນຖືກ ກຳ ນົດໂດຍແພດທີ່ເຂົ້າຮ່ວມ, ເພາະວ່າຄົນເຈັບບໍ່ມີສິດທີ່ຈະເລືອກຕົວເອງ. ຄວາມຈິງແມ່ນວ່ານີ້ແມ່ນ fraught ກັບຜົນສະທ້ອນທາງລົບທີ່ສຸດ.
ໃນບັນດາທິດທາງ ສຳ ຄັນ ສຳ ລັບການ ນຳ ໃຊ້ສາມາດພົບເຫັນແລະ ຄຳ ແນະ ນຳ ກ່ຽວກັບພື້ນທີ່ການບໍລິຫານຢາ. ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະປ້ອງກັນຄວາມເສຍຫາຍຂອງເສັ້ນເລືອດ.
ຄຳ ແນະ ນຳ ສຳ ລັບໃຊ້ກັບ Insulin Glulizin ແມ່ນຫຍັງອີກ?
ຜົນຂ້າງຄຽງຂອງການສະ ໝັກ
ລະບົບປະສາດສ່ວນກາງ, ຄືກັນກັບລະບົບເຄື່ອງປະດັບ, ສາມາດຕອບສະ ໜອງ ຕໍ່ Insulin Glulisine ໂດຍການຮັກສາລະດັບລະດັບນ້ ຳ ຕານໃນເລືອດຢ່າງໄວວາໃນໄລຍະເລີ່ມຕົ້ນຂອງການປິ່ນປົວ. ການເລີ່ມຕົ້ນຂອງໂຣກ neuropathy ອາການສ້ວຍແຫຼມແມ່ນເປັນໄປໄດ້, ເຊິ່ງອາດຈະແຕກຕ່າງກັນໃນລັກສະນະທີ່ຖ່າຍທອດ. ໃນບັນດາປະຕິກິລິຍາກ່ຽວກັບຜິວຫນັງ, ມັນເປັນມູນຄ່າທີ່ຈະກ່າວເຖິງ lipodystrophy ຢູ່ບ່ອນສັກຢາຂອງຢານີ້.
ອະໄວຍະວະທີ່ມີຄວາມຮູ້ສຶກສາມາດຕອບສະ ໜອງ ໄດ້ດ້ວຍຄວາມຜິດພາດທີ່ ໜ້າ ສົນໃຈແລະນອກຈາກນັ້ນ, ການຫຼຸດລົງຂອງສາຍຕາ, ເຊິ່ງຍັງຈະກ່ຽວຂ້ອງກັບການເລັ່ງສະຖຽນລະພາບຂອງການມີຂອງນ້ ຳ ຕານໃນເລືອດໃນໄລຍະເລີ່ມຕົ້ນການປິ່ນປົວ. ສະພາບການນີ້ອາດຈະຜ່ານໄປ. ສ່ວນ ໜຶ່ງ ຂອງການ ນຳ ໃຊ້ເຄື່ອງມືນີ້, ອາການແພ້ບໍ່ໄດ້ຖືກຍົກເວັ້ນ.
ຜົນກະທົບດ້ານການປິ່ນປົວ
Glulin insulin ແມ່ນການປຽບທຽບຂອງອິນຊູລິນຂອງມະນຸດ. ພະລັງຂອງການກະ ທຳ ຂອງລາວແມ່ນເທົ່າກັບອິນຊູລິນຂອງມະນຸດ ທຳ ມະດາ. Glulisin ເລີ່ມຕົ້ນໄວ, ແຕ່ມີໄລຍະເວລາສັ້ນກວ່າການລະລາຍຂອງອິນຊູລິນ.
Insulin glulisin ສັກພາຍໃຕ້ຜິວ ໜັງ ເຮັດ ໜ້າ ຫຼັງຈາກ 10 - 20 ນາທີ.
ວິທີການໃນການບໍລິຫານຂອງ insulin glulisin ແມ່ນການສີດ subcutaneous ຫຼືການ້ໍາຕົ້ມຢ່າງຕໍ່ເນື່ອງເຂົ້າໄປໃນໄຂມັນ subcutaneous ຂອງທ້ອງຜ່ານລະບົບປັpumpມ. Insulin ຖືກຈັດການໃນໄວໆນີ້ (0-15 ນາທີ.) ກ່ອນຫຼືທັນທີຫຼັງອາຫານ.
ໂລກເບົາຫວານທີ່ຕ້ອງການການປິ່ນປົວອິນຊູລິນ.
ຜົນຂ້າງຄຽງ
ປະຕິກິລິຍາສະແດງອາການທ້ອງຖິ່ນ (ແດງ, ໃຄ່ບວມຫຼືຄັນຢູ່ບ່ອນສັກຢາ). ປະຕິກິລິຍາດັ່ງກ່າວມັກຈະມີການປ່ຽນແປງ, ຫາຍໄປດ້ວຍການຮັກສາຢ່າງຕໍ່ເນື່ອງ. ບາງຄັ້ງກໍ່ມີປະກົດການຂອງ lipodystrophy (ໃນການລະເມີດທາງເລືອກຂອງສະຖານທີ່ສັກຢາພາຍໃນບໍລິເວນດຽວກັນ).
ອາການແພ້ອາການແພ້ (urticaria, ຫາຍໃຈສັ້ນ, bronchospasm, ອາການຄັນ, ໂລກຜິວ ໜັງ ແພ້), ລວມທັງກໍລະນີຮ້າຍແຮງຂອງອາການແພ້ທົ່ວໄປ (ລວມທັງອາການແພ້) ເຊິ່ງອາດເປັນອັນຕະລາຍເຖິງຊີວິດໄດ້.
ແນະ ນຳ ໃຫ້ໃຊ້ DRUG
«Glucberry"- ສະລັບສັບຊ້ອນທີ່ມີສານຕ້ານອະນຸມູນອິດສະຫລະທີ່ມີປະສິດຕິພາບທີ່ໃຫ້ຄຸນນະພາບຊີວິດ ໃໝ່ ສຳ ລັບທັງໂຣກ E -book ແລະພະຍາດເບົາຫວານ. ປະສິດທິຜົນແລະຄວາມປອດໄພຂອງຢາໄດ້ຖືກພິສູດແລ້ວໃນຄລີນິກ. ຢາດັ່ງກ່າວແມ່ນຖືກແນະ ນຳ ໃຫ້ໃຊ້ໂດຍສະມາຄົມພະຍາດເບົາຫວານຂອງຣັດເຊຍ. ຊອກຫາເພີ່ມເຕີມ >>>
ການມອບ ໝາຍ ໃຫ້ເດັກນ້ອຍ
ຢາອິນຊູລິນຊະນິດນີ້ສາມາດຖືກ ກຳ ນົດໃຫ້ເດັກນ້ອຍຕັ້ງແຕ່ອາຍຸ 6 ປີ.