ສິ່ງທີ່ທ່ານຄວນຮູ້ກ່ຽວກັບໂຣກເບົາຫວານປະເພດ 2 ໃນເດັກນ້ອຍ
ໂຣກເບົາຫວານແມ່ນໂຣກຊະນິດທີ່ເປັນໂຣກຊໍາເຮື້ອທີ່ເກີດຈາກການເຮັດວຽກຜິດປົກກະຕິຂອງກະຕຸກ - ການເພີ່ມຂື້ນຂອງຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ. ພະຍາດດັ່ງກ່າວແບ່ງອອກເປັນສອງຊະນິດ: ການເພິ່ງພາອາໄສອິນຊູລິນ - ປະເພດ 1 ແລະການເພິ່ງພາອາໃສຂອງອິນຊູລິນ - ປະເພດ 2.
ພະຍາດດັ່ງກ່າວສົ່ງຜົນກະທົບຕໍ່ຜູ້ໃຫຍ່ແລະເດັກນ້ອຍ. ເຂົ້າໃຈເຖິງປັດໃຈທີ່ກະຕຸ້ນໃຫ້ເກີດອາການຄັນ, ອາການແລະວິທີການປິ່ນປົວ, ມັນສາມາດຫຼຸດຜ່ອນສະພາບຂອງເດັກແລະປ້ອງກັນບໍ່ໃຫ້ເກີດອາການແຊກຊ້ອນ.
ກ່ອນ ໜ້າ ນີ້, ມີລາຍງານວ່າມີພະຍາດເບົາຫວານປະເພດ 1 ຫຼາຍໃນກຸ່ມເດັກນ້ອຍ. ໃນຊຸມປີມໍ່ໆມານີ້, ການປ່ຽນແປງຂອງພະຍາດຊະນິດທີສອງໃນເດັກນ້ອຍແມ່ນໄດ້ລົງທະບຽນໃນ 10-40% ຂອງກໍລະນີ.
Etiology ຂອງພະຍາດ
 ມັນເປັນທີ່ຮູ້ກັນວ່າພະຍາດເບົາຫວານແມ່ນພະຍາດຕິດເຊື້ອ.
ມັນເປັນທີ່ຮູ້ກັນວ່າພະຍາດເບົາຫວານແມ່ນພະຍາດຕິດເຊື້ອ.
ຖ້າພໍ່ແມ່ທັງສອງເຈັບປ່ວຍ, ຄວາມເປັນໄປໄດ້ຂອງການບົ່ງມະຕິໃນເດັກແມ່ນເກືອບ 100%.
ຖ້າພໍ່ຫຼືແມ່ເຈັບປ່ວຍ, ຄວາມສ່ຽງຂອງໂລກເບົາຫວານແມ່ນສູງເຖິງ 50%.
ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກຫົວໃຈໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກຫົວໃຈໄດ້.
ມັນເປັນສິ່ງ ຈຳ ເປັນທີ່ຈະຕ້ອງ ຄຳ ນຶງເຖິງປັດໃຈທີ່ອາດຈະເກີດຂື້ນທີ່ກະຕຸ້ນໃຫ້ເປັນໂຣກນີ້:
- ພະຍາດໃນຍາດພີ່ນ້ອງເຖິງເຂົ່າທີສາມ,
- ການຕິດເຊື້ອ
- ຊົນເຜົ່າ
- ນ້ ຳ ໜັກ ເກີດຫລາຍກວ່າສີ່ກິໂລກຣາມ,
- ການໃຊ້ຢາທີ່ຖືກຄັດເລືອກມາເປັນເວລາດົນນານ,
- ການປ່ຽນແປງຂອງຮໍໂມນໃນໄວລຸ້ນ,
- ໂລກອ້ວນແລະອາຫານທີ່ບໍ່ດີ,
- ການລົບກວນຢ່າງບໍ່ຢຸດຢັ້ງໃນລະບອບຂອງວັນແລະເວລານອນ,
- ສະຖານະການທີ່ມີຄວາມກົດດັນ
- ການທາລຸນແປ້ງ, ອາຫານຫວານແລະຂົ້ວ,
- ການອັກເສບໃນຕັບແລະພະຍາດອື່ນໆ,
- ຊີວິດຕົວຕັ້ງຕົວຕີ
- ກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍຫຼາຍເກີນໄປ,
- ການປ່ຽນແປງຂອງດິນຟ້າອາກາດຢ່າງຮຸນແຮງກົງກັນຂ້າມ,
- ຄວາມດັນເລືອດບໍ່ ໝັ້ນ ຄົງ.
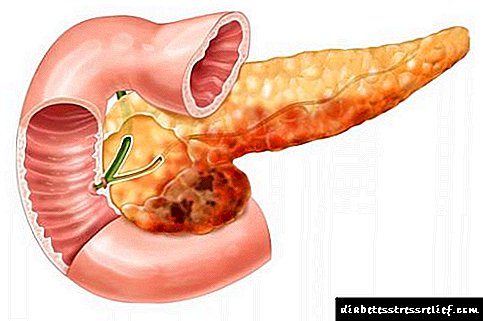
ເນື່ອງຈາກເຫດຜົນດັ່ງກ່າວ, ຄວາມຜິດປົກກະຕິທາງເດີນອາຫານເກີດຂື້ນ, ສະນັ້ນ, ກະຕຸກຈຶ່ງຜະລິດອິນຊູລິນ ໜ້ອຍ ລົງແລະມີ ໜ້ອຍ ໃນເລືອດ.
ຮ່າງກາຍຂອງເດັກນ້ອຍບໍ່ມີເວລາທີ່ຈະປັບຕົວເຂົ້າກັບການປ່ຽນແປງ, insulin ຈະກາຍເປັນຂະ ໜາດ ນ້ອຍ, ພະຍາດເບົາຫວານທີ່ບໍ່ຂຶ້ນກັບ insulin ກໍ່ຈະເກີດຂື້ນ.
ອາການຂອງພະຍາດ
 ເດັກນ້ອຍສ່ວນໃຫຍ່ໄປຫາ ໝໍ ທີ່ມີໂຣກເບົາຫວານຂັ້ນສູງແລ້ວ.
ເດັກນ້ອຍສ່ວນໃຫຍ່ໄປຫາ ໝໍ ທີ່ມີໂຣກເບົາຫວານຂັ້ນສູງແລ້ວ.
ບາງຄັ້ງເປັນຄັ້ງ ທຳ ອິດທີ່ພວກເຂົາຖືກບົ່ງມະຕິຢູ່ໃນສະຖາບັນການແພດບ່ອນທີ່ເດັກນ້ອຍເປັນໂຣກ ketoacidosis ຫຼືເປັນໂຣກເບົາຫວານ.
ເດັກນ້ອຍຫຼາຍຄົນບໍ່ໄດ້ສັງເກດເຫັນຄວາມເສື່ອມໂຊມຂອງສະຫວັດດີການເປັນເວລາດົນນານ, ສະນັ້ນພວກເຂົາບໍ່ຄ່ອຍຈົ່ມກ່ຽວກັບຄວາມອິດເມື່ອຍແລະອ່ອນເພຍ.
ປົກກະຕິແລ້ວ, ການກວດສອບທາງການແພດແມ່ນຖືກລະເລີຍແລະສັນຍານລັກສະນະ ໜຶ່ງ ຂອງພະຍາດບໍ່ໄດ້ກ່ຽວຂ້ອງກັບພະຍາດທາງເດີນທາງ.
ອາການຕົ້ນຕໍຂອງພະຍາດໃນເດັກ:
- ຖ່າຍເບົາເລື້ອຍໆ
- ກະຫາຍນ້ ຳ ຫລາຍ
- ປະລິມານນໍ້າຍ່ຽວເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍ
- ການໂຈມຕີຂອງຄວາມອຶດຫິວ, ເຊິ່ງປ່ຽນແທນຄວາມຢາກອາຫານ,
- ທ້ອງຜູກ, ຖອກທ້ອງ,
- ການແຕກແຍກ, ຈຸດອ່ອນ,
- ນ້ ຳ ໜັກ ເພີ່ມໄວຫຼືຫຼຸດນ້ ຳ ໜັກ ຢ່າງຫຼວງຫຼາຍ,
- ກິ່ນສະເພາະຈາກປາກ.
ມີໂຣກເບົາຫວານຊະນິດທີ 2, ອາການຮຸນແຮງຂື້ນເທື່ອລະກ້າວ, ສະນັ້ນພວກເຂົາບໍ່ໄດ້ສັງເກດເປັນເວລາດົນ. ສຳ ລັບການບົ່ງມະຕິ, ການເບິ່ງແຍງບໍ່ພຽງແຕ່ພໍ່ແມ່ເທົ່ານັ້ນ, ແຕ່ກໍ່ແມ່ນການລວມ ໝູ່ ຂອງຄູອາຈານ, ເຊິ່ງໃນສັງຄົມທີ່ເດັກໃຊ້ເວລາຫຼາຍ, ມີຄວາມ ສຳ ຄັນໂດຍສະເພາະ.
Ketoacidosis ໃນໂລກເບົາຫວານປະເພດ 2 ໃນເດັກນ້ອຍແມ່ນຫາຍາກ. ນ້ ຳ ຕານໃນຍ່ຽວມັກຈະຖືກ ກຳ ນົດ, ແຕ່ວ່າບໍ່ມີຮ່າງກາຍ ketone. ການຍ່ຽວແລະການຫິວນ້ ຳ ຢ່າງໄວວາອາດຈະບໍ່ຖືກອອກສຽງສະ ເໝີ ໄປ.
ຕາມກົດລະບຽບ, ຄົນເຈັບໃນ ໝວດ ນີ້ມີນ້ ຳ ໜັກ ເກີນຫຼືອ້ວນ. ຕາມກົດລະບຽບ, ການຕິດເຊື້ອທາງພັນທຸກໍາໄດ້ຖືກສັງເກດເຫັນ, ຍ້ອນພະຍາດຕ່າງໆຂອງຍາດພີ່ນ້ອງໃກ້ຊິດ. ຂະບວນການອັດຕະໂນມັດບໍ່ໄດ້ຖືກກວດພົບ.
ໃນຫລາຍໆກໍລະນີ, ເດັກນ້ອຍພັດທະນາຢ່າງຫ້າວຫັນ:
- ພະຍາດເຊື້ອເຫັດ
- ການຕິດເຊື້ອດົນໆ,
- ຮວຍໄຂ່ polycystic,
- ຄວາມດັນເລືອດສູງ
- dyslipidemia.
ຄວາມຕ້ານທານຂອງ Insulin ແມ່ນສັງເກດເຫັນໃນຫລາຍກ່ວາເຄິ່ງ ໜຶ່ງ ຂອງຄະດີ. hyperinsulinism ແມ່ນຍັງຂ້ອນຂ້າງທົ່ວໄປ. ຕາມກົດລະບຽບ, ການປະກົດຕົວຂອງການ ໜາ ຂອງຜິວ ໜັງ ແມ່ນຖືກບັນທຶກໃນບໍລິເວນຂອງແຂນສອກ, ໂຄ້ງແລະຄໍ.
ຄວາມສ່ຽງແມ່ນເດັກທີ່ແມ່ເປັນໂລກເບົາຫວານໃນເວລາຖືພາ.
ການວິນິດໄສ
 ຖ້າເດັກນ້ອຍສົງໃສວ່າເປັນໂຣກເບົາຫວານປະເພດ 2, ແພດຊ່ຽວຊານດ້ານໂຣກຜີວ ໜັງ ຂອງເດັກຄວນກວດເບິ່ງມັນ. ທ່ານ ໝໍ ຈະ ສຳ ພາດພໍ່ແມ່ແລະເດັກທີ່ເປັນໂຣກເບົາຫວານໃນບັນດາຍາດພີ່ນ້ອງ, ຮຽນຮູ້ກ່ຽວກັບໄລຍະເວລາຂອງອາການ, ໂພຊະນາການແລະສ່ວນປະກອບອື່ນໆຂອງຊີວິດການເປັນຢູ່.
ຖ້າເດັກນ້ອຍສົງໃສວ່າເປັນໂຣກເບົາຫວານປະເພດ 2, ແພດຊ່ຽວຊານດ້ານໂຣກຜີວ ໜັງ ຂອງເດັກຄວນກວດເບິ່ງມັນ. ທ່ານ ໝໍ ຈະ ສຳ ພາດພໍ່ແມ່ແລະເດັກທີ່ເປັນໂຣກເບົາຫວານໃນບັນດາຍາດພີ່ນ້ອງ, ຮຽນຮູ້ກ່ຽວກັບໄລຍະເວລາຂອງອາການ, ໂພຊະນາການແລະສ່ວນປະກອບອື່ນໆຂອງຊີວິດການເປັນຢູ່.
ການກວດສອບ ultrasound ຂອງ peritoneum, ໂຣກຕ່ອມຂົມສາມາດປະຕິບັດໄດ້. ການສຶກສາກ່ຽວກັບ Doppler ກ່ຽວກັບການໄຫຼຂອງເລືອດຢູ່ໃນຂາແມ່ນຍັງສະແດງອອກ. ແພດທາງ neurologist ຄວນສຶກສາຄວາມອ່ອນໄຫວຂອງແຂນຂອງເດັກ.
ຄົນເຈັບທີ່ມີທ່າແຮງຄວນໄດ້ຮັບການກວດກາ, ໂດຍສະເພາະ, ຜິວ ໜັງ ແລະເຍື່ອເມືອກ. ຫຼັງຈາກການກວດກາ, ການທົດສອບຕໍ່ໄປນີ້ແມ່ນ ກຳ ນົດ:
- ກວດເລືອດ
- urinalysis
- ການຄົ້ນຄວ້າຮໍໂມນ
- ການທົດສອບສໍາລັບ hemoglobin ແລະ cholesterol.
ການ ບຳ ບັດ
ຫຼັງຈາກໄດ້ຮັບຜົນຂອງການກວດ, ການປິ່ນປົວແມ່ນຖືກ ກຳ ນົດໂດຍອີງໃສ່ການຮັກສາ ນຳ ້ຕານໃນເລືອດປົກກະຕິ. ໜ້າ ວຽກກໍ່ເພື່ອປ້ອງກັນຄວາມຄືບ ໜ້າ ຂອງພາວະແຊກຊ້ອນ.
ລະດັບນ້ ຳ ຕານໃນເລືອດອາດຈະເພີ່ມຂື້ນເລັກນ້ອຍ. ໃນກໍລະນີນີ້, ເດັກຖືກ ກຳ ນົດ:
- ອາຫານອາຫານທີ່ມີອາຫານທີ່ມີດັດຊະນີ glycemic ຕໍ່າ,
- ການອອກ ກຳ ລັງກາຍ ບຳ ລຸງຮ່າງກາຍ (ແລ່ນ, ອອກ ກຳ ລັງກາຍ, ລອຍນ້ ຳ, ອຸ່ນ).
ຢາຫຼຸດ ນຳ ້ຕານແມ່ນ ກຳ ນົດໂດຍທ່ານ ໝໍ, ໂດຍອີງໃສ່ຕົວຊີ້ວັດຂອງນ້ ຳ ຕານໃນເລືອດ. ປະລິມານຂອງ glucose ຫຼາຍກ່ວາ, ການປິ່ນປົວທີ່ເຂັ້ມແຂງ. ສ່ວນຫຼາຍມັກ, ຢາທີ່ໃຊ້ຮໍໂມນແມ່ນຖືກ ກຳ ນົດວ່າລະດັບນ້ ຳ ຕານໃນລະດັບຕໍ່າ, ພ້ອມທັງຢາທີ່ສົ່ງເສີມການດູດຊືມທາດນ້ ຳ ຕານທີ່ດີທີ່ສຸດ.
ໃນໄລຍະທີ່ຮ້າຍແຮງຂອງພະຍາດ, ການສັກຢາອິນຊູລິນແມ່ນຖືກ ກຳ ນົດ. ທ່ານຈໍາເປັນຕ້ອງຮູ້ວ່າ insulin ຖືກເລືອກໂດຍອີງໃສ່ຄຸນລັກສະນະຂອງຄົນເຈັບແຕ່ລະຄົນ.
ການຄວບຄຸມພະຍາດ
 ຕ້ອງການຕິດຕາມກວດກາພະຍາດເບົາຫວານຢ່າງຕໍ່ເນື່ອງ. ລະດັບນ້ ຳ ຕານໃນເລືອດໄດ້ຖືກວັດແທກທຸກໆມື້ດ້ວຍເຄື່ອງພິເສດ - ເຄື່ອງ ສຳ ອາງ. ຫນຶ່ງຄັ້ງຕໍ່ເດືອນ, ແພດຊ່ຽວຊານດ້ານ endocrinologist ຄວນຈະຜ່ານການກວດກາແລະທົດສອບທີ່ ຈຳ ເປັນ.
ຕ້ອງການຕິດຕາມກວດກາພະຍາດເບົາຫວານຢ່າງຕໍ່ເນື່ອງ. ລະດັບນ້ ຳ ຕານໃນເລືອດໄດ້ຖືກວັດແທກທຸກໆມື້ດ້ວຍເຄື່ອງພິເສດ - ເຄື່ອງ ສຳ ອາງ. ຫນຶ່ງຄັ້ງຕໍ່ເດືອນ, ແພດຊ່ຽວຊານດ້ານ endocrinologist ຄວນຈະຜ່ານການກວດກາແລະທົດສອບທີ່ ຈຳ ເປັນ.
ອີງໃສ່ສະພາບຂອງເດັກໃນປະຈຸບັນ, ທ່ານ ໝໍ ໄດ້ຕັດສິນໃຈກ່ຽວກັບການປັບຕົວເຂົ້າກັບການປິ່ນປົວທີ່ມີຢູ່ແລ້ວ. ຢາອາດຈະຖືກທົດແທນຫຼືອາດຈະມີການປ່ຽນແປງທາງດ້ານອາຫານ.
ການປຶກສາຫາລືກັບຜູ້ຊ່ຽວຊານທາງ neurologist, therapist, ophthalmologist ແລະ nephrologist ແມ່ນມີຄວາມ ຈຳ ເປັນ, ເພາະວ່າພະຍາດເບົາຫວານມີຜົນກະທົບທາງລົບຕໍ່ອະໄວຍະວະຕ່າງໆ. ດ້ວຍການຄວບຄຸມສະພາບການຢ່າງຖືກຕ້ອງ, ພະຍາດເບົາຫວານສາມາດທົດແທນໄດ້ຢ່າງປະສົບຜົນ ສຳ ເລັດ.
ໂລກເບົາຫວານ mellitus ຍັງເຮັດໃຫ້ເກີດພະຍາດ cardiovascular ຕ່າງໆແລະໂຣກ neuralgia ຢູ່ແຂນຂາ.
ຜິວ ໜັງ ຂອງໂລກເບົາຫວານຢຸດເຮັດວຽກແລະຟື້ນຕົວເປັນປົກກະຕິ. ດັ່ງນັ້ນ, ບາດແຜເລັກໆນ້ອຍໆຈະຫາຍດີແລະແຂງແຮງເປັນເວລາດົນ.
ອາການແຊກຊ້ອນທີ່ເປັນໄປໄດ້
ການປິ່ນປົວທີ່ບໍ່ຖືກຕ້ອງຫຼືການປະຕິເສດຈາກມັນສາມາດນໍາໄປສູ່ການປ່ຽນໄປສູ່ໂລກເບົາຫວານຊະນິດ ທຳ ອິດແລະຄວາມຕ້ອງການສັກຢາອິນຊູລິນຢ່າງຕໍ່ເນື່ອງ. ໜຶ່ງ ໃນພາວະແຊກຊ້ອນທີ່ເປັນອັນຕະລາຍແມ່ນອາການທີ່ເປັນໂຣກ glycemic, ເຊິ່ງເປັນຜົນມາຈາກການປະຕິເສດຂອງຢາທີ່ມີທາດ ນຳ ້ຕານ, ຄວາມຢາກອາຫານອາດຈະຫາຍໄປ, ຄວາມອ່ອນເພຍທີ່ຮ້າຍແຮງແລະມີອາການເສຍສະຕິ.
ການລະລາຍໃນເລືອດດ້ວຍການຊັກແລະສູນເສຍສະຕິອາດຈະເກີດຂື້ນຍ້ອນການກິນຢາຫຼາຍເກີນໄປ, ສູບຢາ, ຫຼືດື່ມເຫຼົ້າ.
ອາການແຊກຊ້ອນດັ່ງກ່າວພັດທະນາຢ່າງໄວວາແລະວ່ອງໄວ. ສອງສາມຊົ່ວໂມງຫຼັງຈາກການກິນຢາເກີນຂະ ໜາດ ຫຼືຂ້າມການໃຊ້ຢາ, ອາການແຊກຊ້ອນອາດຈະເກີດຂື້ນກັບຜົນທີ່ເປັນໄປໄດ້ໃນຄວາມຕາຍຖ້າເປັນການຊ່ວຍເຫຼືອຄັ້ງ ທຳ ອິດ.
ອາການແຊກຊ້ອນຫຼາຍຢ່າງແມ່ນມີລັກສະນະໂດຍການພັດທະນາຊ້າ. ຍົກຕົວຢ່າງ, ວິໄສທັດອາດຈະເສື່ອມໂຊມ - ໂຣກຕາບອດ, ການສູນເສຍສາຍຕາທີ່ສົມບູນຍ້ອນຄວາມອ່ອນເພຍຂອງຝາຂອງເຮືອກໍ່ເປັນໄປໄດ້. ໃນຫລາຍໆກໍລະນີ, ກ້າມກ້າມແລະການສູນເສຍຄວາມຮູ້ສຶກຢູ່ໃນຂາແມ່ນຖືກສັງເກດ.
ຂາສ່ວນຫຼາຍມັກຈະມຶນ, ເຈັບແລະໃຄ່ບວມ. ຕີນໂລກເບົາຫວານອາດຈະເກີດຂື້ນ, ເຊິ່ງມີລັກສະນະໂດຍການເພີ່ມຂື້ນແລະການເສຍຊີວິດຂອງບາງຂະ ແໜງ ໃນຂາ. ພະຍາດເບົາຫວານໃນໄລຍະທີ່ຮ້າຍແຮງຈະເຮັດໃຫ້ຂາຫັກ.
ມັກຈະມີບັນຫາກ່ຽວກັບ ໝາກ ໄຂ່ຫຼັງລວມທັງຄວາມຜິດປົກກະຕິຂອງ ໝາກ ໄຂ່ຫຼັງ. ເປັນຜົນມາຈາກການສ້າງທາດໂປຼຕີນຫຼາຍເກີນໄປໃນນໍ້າຍ່ຽວ, ພະຍາດຜິວ ໜັງ ເກີດຂື້ນທີ່ອ່ອນເພຍກັບລັກສະນະຂອງການຕິດເຊື້ອຕ່າງໆ.
ນອກຈາກນັ້ນ, ພະຍາດທີ່ມີຢູ່ແລ້ວກໍ່ຮ້າຍແຮງ, ສະນັ້ນອາການໄຂ້ຫວັດ ທຳ ມະດາສາມາດສິ້ນສຸດລົງໃນຄວາມຕາຍ.
ໂຣກເບົາຫວານປະເພດ 2 ໃນເດັກນ້ອຍແລະໄວລຸ້ນບໍ່ໄດ້ຖືກພິຈາລະນາເປັນເຫດຜົນ ສຳ ລັບການໄດ້ຮັບສະຖານະພາບພິການ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ມັນມີຜົນປະໂຫຍດ ສຳ ລັບເດັກນ້ອຍທີ່ເປັນໂລກເບົາຫວານ, ເຊິ່ງ ຈຳ ເປັນຕ້ອງມີການອອກບັດໃຫ້ໄປທີ່ສະຖານທີ່ຮັກສາສຸຂະພາບແລະຢາ ຈຳ ນວນ ໜຶ່ງ.
ຕົວຢ່າງຂອງໂຣກເບົາຫວານ, ຕົວຢ່າງ, ຄວາມຜິດປົກກະຕິຂອງ ໝາກ ໄຂ່ຫຼັງ, ຕາບອດແລະພະຍາດອື່ນໆ, ນຳ ໄປສູ່ສະຖານະພາບພິການ.
ໃນວິດີໂອໃນບົດຂຽນນີ້, ທ່ານດຣ Komarovsky ກ່າວເຖິງລາຍລະອຽດກ່ຽວກັບໂລກເບົາຫວານໃນໄວເດັກ.
ອາການທາງຄິນິກ
ຄວາມແຕກຕ່າງໃດໆຈາກມາດຕະຖານໃນການປະພຶດ, ການພັກຜ່ອນ, ການກິນ, ການເວົ້າຂອງພະຍາດໃດ ໜຶ່ງ.
ທ່ານ ຈຳ ເປັນຕ້ອງຮູ້ອາການຂອງພະຍາດເບົາຫວານທີ່ພົບເລື້ອຍທີ່ສຸດໃນເດັກ:
- ກະຫາຍນ້ ຳmucosa ດັງແຫ້ງ
- ຖ່າຍເບົາເລື້ອຍໆ
- ຄວາມບໍ່ສະບາຍຂອງອະໄວຍະວະເພດ - ອາການຄັນ, ການເຜົາຜານ (ປັດສະວະມີ glucose ໃນປະລິມານຫລາຍ, ເປັນການລະຄາຍເຄືອງທີ່ແຂງແຮງ)
- ໄຂ້ຫວັດເລື້ອຍໆການຕິດເຊື້ອ
- ແຫຼມ ຫຼຸດລົງຫຼືເພີ່ມຂື້ນໃນນໍ້າ ໜັກ ຂອງຮ່າງກາຍ ມີສານອາຫານປົກກະຕິ
- ປວດຮາກແກວ່ງ
- ກ້າວ ໜ້າ ບັນຫາກ່ຽວກັບສາຍຕາ
- ອາການຄັນຄາຍ
- ແຂນຂາ
- ອາການຄັນຂອງຜິວຫນັງ, ພະຍາດຜິວຫນັງ (ຜື່ນຜື່ນ purulent, furunculosis).
ພະຍາດເບົາຫວານຊະນິດທີສອງໃນເດັກແມ່ນອັນຕະລາຍເພາະວ່າບາງຄັ້ງອາການຍັງບໍ່ອອກສຽງ, ພໍ່ແມ່ຫຼາຍຄົນຖືວ່າຄວາມຫິວໂຫຍຫຼືອາການຄັນຄາຍໃນການເຮັດວຽກຫຼາຍເກີນໄປ.
ໂລກເບົາຫວານທີ່ບໍ່ແມ່ນທາດອິນຊູລິນສາມາດ ດຳ ເນີນໄປຢ່າງສະຫງົບ, ຂື້ນໄປ ອາການແຊກຊ້ອນທີ່ຫລີກລ້ຽງບໍ່ໄດ້ຖ້າບໍ່ມີການກະ ທຳ ຫຍັງ.
ໃນທີ່ນີ້ທ່ານສາມາດຄຸ້ນເຄີຍກັບອາການຂອງພະຍາດເບົາຫວານໃນເດັກເກີດ ໃໝ່ ແລະເດັກອາຍຸຕໍ່າກວ່າ 1 ປີ, ບົດຂຽນນີ້ອະທິບາຍເຖິງການສະແດງອອກຂອງພະຍາດໃນເດັກອາຍຸຕໍ່າກວ່າ 3 ປີ, ແລະອາການນີ້ຂອງອາການຂອງເດັກອາຍຸ 4 ຫາ 12 ປີ.
ວິທີການຮັກສາ
ອີງຕາມຜົນຂອງການວິເຄາະແລະການກວດ, ການປິ່ນປົວແມ່ນຖືກ ກຳ ນົດ, ເຊິ່ງອີງໃສ່ການຮັກສາສະພາບປົກກະຕິ. ສິ່ງທີ່ ສຳ ຄັນແມ່ນການປ້ອງກັນອາການແຊກຊ້ອນຕ່າງໆ.
ລະດັບນ້ ຳ ຕານໃນເລືອດອາດຈະເພີ່ມຂື້ນເລັກ ໜ້ອຍ, ຫຼັງຈາກນັ້ນເດັກໄດ້ຖືກ ກຳ ນົດ:
- ເປັນດັດຊະນີ glycemic (ທາດແປ້ງຕ່ ຳ) ຕໍ່າ
- ການອອກ ກຳ ລັງກາຍ ບຳ ລຸງຮ່າງກາຍ (ອົບອຸ່ນ, ອອກ ກຳ ລັງກາຍ, ລອຍນ້ ຳ, ແລ່ນ) - ການອອກ ກຳ ລັງກາຍປັບປຸງການເຜົາຜານ metabolism ຢ່າງສົມບູນ, ເຮັດໃຫ້ຮ່າງກາຍດູດຊືມອິນຊູລິນຫຼາຍຂື້ນ.
ຢາຫຼຸດ ນຳ ້ຕານແມ່ນຖືກ ກຳ ນົດໂດຍທ່ານ ໝໍ ໂດຍອີງໃສ່ຜົນຂອງນ້ ຳ ຕານໃນເລືອດ, ມີນ້ ຳ ຕານຫຼາຍ, ຢາຈະແຂງແຮງດີ. ມັນສາມາດເປັນ:
- ຮໍໂມນທີ່ເຮັດໃຫ້ນ້ ຳ ຕານໃນເລືອດຫຼຸດລົງ
- ຕົວແທນທີ່ສົ່ງເສີມການດູດຊຶມ glucose ຢ່າງ ເໝາະ ສົມ.
ໃນໄລຍະທີ່ຮ້າຍແຮງຂອງພະຍາດ (ຄວາມເປັນໄປໄດ້ຂອງການປ່ຽນໄປສູ່ປະເພດທີ່ຂື້ນກັບອິນຊູລິນ), ການສັກຢາອິນຊູລິນແມ່ນຖືກ ກຳ ນົດ. ມັນເປັນມູນຄ່າທີ່ຈະຮູ້ວ່າ insulin ແມ່ນບຸກຄົນສໍາລັບແຕ່ລະກຸ່ມຂອງປະຊາຊົນ.
ຄວບຄຸມໄດ້ແນວໃດ?
 ການຕິດຕາມກວດກາຢ່າງເປັນປົກກະຕິກ່ຽວກັບຫຼັກສູດຂອງພະຍາດແມ່ນມີຄວາມ ຈຳ ເປັນ.
ການຕິດຕາມກວດກາຢ່າງເປັນປົກກະຕິກ່ຽວກັບຫຼັກສູດຂອງພະຍາດແມ່ນມີຄວາມ ຈຳ ເປັນ.
ທຸກໆມື້ ມັນຄຸ້ມຄ່າທີ່ຈະກວດເບິ່ງລະດັບນ້ ຳ ຕານຫຼາຍໆຄັ້ງດ້ວຍເຂົ້າ ໜຽວ.
ປະ ຈຳ ເດືອນ ມັນຄຸ້ມຄ່າທີ່ຈະຜ່ານການກວດຂອງແພດ endocrinologist, ການທົດສອບ - ສະນັ້ນທ່ານ ໝໍ ຈະເຂົ້າໃຈວ່າຕ້ອງປະຕິບັດຕໍ່ການຮັກສາທີ່ມີຢູ່ແລ້ວຫຼືຖ້າມີການດັດປັບແມ່ນມີຄວາມ ຈຳ ເປັນ (ການທົດແທນຢາຄຸມ ກຳ ເນີດ, ການເລືອກກິນອາຫານທີ່ແຕກຕ່າງກັນ).
ຍັງ ຈຳ ເປັນ ຄວບຄຸມແພດຊ່ຽວຊານດ້ານວິທະຍາສາດ, ວິທະຍາສາດທາງຈິດວິທະຍາ, ໝໍ ປະສາດ, ແພດ ບຳ ບັດ - ໂລກເບົາຫວານມີຜົນຕໍ່ອະໄວຍະວະພາຍໃນທັງ ໝົດ.
ດ້ວຍການສະ ໜັບ ສະ ໜູນ ທີ່ ເໝາະ ສົມ ສຳ ລັບສະພາບການ, ວິຖີການ ດຳ ລົງຊີວິດທີ່ຖືກຕ້ອງ, ແລະການຕິດຕາມຢ່າງຮອບຄອບຂອງຮ່າງກາຍ - ໂລກເບົາຫວານເກືອບຈະບໍ່ສັງເກດເຫັນໃນທົດສະວັດ ທຳ ອິດ. ດ້ວຍພະຍາດດັ່ງກ່າວ, ສ່ວນໃຫຍ່ຂອງໂລກກໍ່ອາໄສຢູ່.
ເຖິງຢ່າງໃດກໍ່ຕາມ, ມັນຄວນຈະຮັບຮູ້ວ່າຕໍ່ມາພະຍາດດັ່ງກ່າວຈະເຮັດໃຫ້ຕົນເອງຮູ້ສຶກວ່າ:
- ພະຍາດຫຼອດເລືອດຫົວໃຈ
- ພະຍາດ ໝາກ ໄຂ່ຫຼັງແລະຕັບ
- ຄວາມຜິດປົກກະຕິກ່ຽວກັບເຄື່ອງຍ່ອຍ
- neuralgia ຂາ (ຕີນພະຍາດເບົາຫວານ).
- ຜິວ ໜັງ ຂອງຄົນທີ່ເປັນໂລກເບົາຫວານຢຸດເຊົາການຟື້ນຟູຢ່າງຖືກຕ້ອງ, ບາດແຜເລັກໆນ້ອຍໆຈະຫາຍດີເປັນເວລາດົນນານ, ສາມາດເລີ່ມຟອກໄດ້.
ສະຫຼຸບ
ໂຣກເບົາຫວານປະເພດ 2 ສຳ ລັບເດັກແມ່ນອັນຕະລາຍເພາະມັນບໍ່ສາມາດກວດພົບໄດ້ທັນທີ. ອາການແຊກຊ້ອນອາດຈະເລີ່ມຕົ້ນ, ຜົນສະທ້ອນທີ່ບໍ່ສາມາດແກ້ໄຂໄດ້. ໂດຍຮູ້ເຖິງປັດໃຈສ່ຽງແລະອາການຂອງພະຍາດ, ທ່ານສາມາດປົກປ້ອງລູກຂອງທ່ານ. ນອກຈາກນັ້ນ, ມັນ ຈຳ ເປັນຕ້ອງສອນໃຫ້ເດັກກິນອາຫານທີ່ຖືກຕ້ອງ, ຊັກຊວນໃຫ້ລາວກິນຢາຄຸມ ກຳ ເນີດ, ອອກ ກຳ ລັງກາຍ.